В настоящее время отмечается рост аллергических заболеваний среди детей и взрослых. У родителей больного ребенка или взрослого человека, страдающего аллергией, могут возникать различные опасения или заблуждения, приводящие к необоснованным отказам от прививок или же выборочной вакцинации с нарушением графика. В результате ребенок или взрослый остается незащищенным от управляемых инфекций. Итак, давайте разберемся когда вакцинация действительно противопоказана, а когда может проводиться и при каких условиях.
В ряде случаев – при наличии тяжелых системных реакций на компоненты вакцины – вакцинация противопоказана. Но, необходимо понимать, мы говорим именно о тяжелых реакциях, когда у человека после введения аллергена любым способом (через рот, при попадании на кожу, инъекционно и др.) развиваются одышка, удушье, потеря сознания, судороги, падение артериального давления, рвота, распространенная крапивница или ангионевротический отек (отек Квинке) и другие тяжелые состояния. Диагноз тяжелой системной реакции (анафилаксии) устанавливается врачом документально. Больной должен быть обязательно проконсультирован врачом аллергологом-иммунологом для уточнения диагноза и получения рекомендаций во избежание повторного контакта с причинно-значимым аллергеном.
Обострение хронического аллергического заболевания (например, атопического дерматита или бронхиальной астмы) после вакцинации не является тяжелой системной реакцией на нее и не может быть противопоказанием для дальнейших прививок.
При наличии тяжелых системных реакций на какие вещества человеку противопоказана вакцинация?
| Компонент вакцины | Вакцины, содержащие данный компонент |
| Белок куриного яйца |
|
| Антибиотики группы аминогликозидов |
|
| Пекарские дрожжи |
|
Далее рассмотрим вопросы вакцинации при наличии хронического аллергического заболевания. Обращаем Ваше внимание на то, что речь идет о профилактических прививках, выполняемых ПЛАНОВО. Если имеются показания к экстренной вакцинации, например, против бешенства, столбняка или кори, вопросы ее проведения решаются лечащим врачом при возникновении ситуации, требующей экстренной вакцинации.
Атопический дерматит представляет собой хроническое заболевание кожи, когда наряду с аллергическим воспалением имеют место наследственные дефекты строения эпидермиса.
У ряда больных атопический дерматит имеет непрерывно рецидивирующее течение, когда сложно достичь полной ремиссии. Сохранение остаточных элементов сыпи не препятствует проведению вакцинации. В таком случае за 3-4 дня до и 5-7 дней после вакцинации назначаются антигистаминные препараты в возрастной дозировке и проводится необходимое местное лечение (в том числе гормональными кремами и мазями), кроме использования препарата из группы топических ингибиторов кальциневрина – Такролимуса (Протопик). Из-за потенциального риска снижения эффективности, вакцинация проводится до начала использования данного препарата, либо через 14 (для инактивированных вакцин) или 28 дней (для живых вакцина) после завершения курса лечения. Для другого препарата этой же группы – Пимекролимуса (Элидел) – подобных ограничений нет. Не рекомендуется только его применение в области инъекции вакцины, в том числе при развитии местной поствакцинальной реакции, также из-за потенциального риска снижения эффективности вакцинации.
Бронхиальная астма – это хроническое воспалительное заболевание органов дыхание, основным механизмом которого является повышенная реактивность бронхов, т.е. их чувствительность для различных факторов внешней среды, как аллергенов (домашней пыли, животных, плесени, пыльцы растений), так и неспецифической природы (табачный дым, острые респираторные вирусные инфекции и др.).
Бронхиальная астма может иметь различную тяжесть течения — от единичных приступов в течение года до ежедневных дневных и ночных приступов, влияющих на физическую активность, сон и в целом значительно снижающих качество жизни.
Вакцинация людей, страдающих бронхиальной астмой, проводится в период ремиссии на протяжении как минимум 1 месяца. При этом ремиссия может достигаться самостоятельно или на фоне проводимой базисной терапии (местными глюкокортикостероидами, препаратами, содержащими комбинацию глюкокортикостероида и длительно действующего бета-2-агониста, антилейкотриеновыми препаратами и др.). В последнем случае мы говорим о контроле бронхиальной астмы. При этом пациент получает прежнюю базисную терапию или, по заключению лечащего врача, она может быть временно увеличена. Как правило, больным бронхиальной астмой также назначают терапию антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после проведения вакцинации в возрастной дозировке.
Аллергический ринит и конъюнктивит – это аллергическое воспаление слизистой оболочки носа и конъюнктивы глаза соответственно, обусловленное контактом с причинно-значимым аллергеном.
Симптомы аллергического ринита и конъюнктивита могут проявляться в течение всего года или иметь сезонный характер, связанный с ежегодным цветением растений (деревьев, луговых, сорных трав) и распространением в воздухе спор некоторых плесневых грибов.
При наличии круглогодичного ринита и конъюнктивита, вакцинация проводится в период ремиссии, на фоне терапии антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после вакцинации в возрастной дозировке.
Если же ринит и конъюнктивит имеют сезонный характер, плановые профилактические прививки не выполняются в сезон цветения растений, вызывающих аллергию. В центральной полосе России деревья цветут обычно с середины марта до начала июня, луговые травы – с конца мая по начало августа, сорные травы – с середины июня по начало сентября. Споры плесневых грибов рода Cladosporium и Alternaria присутствуют в воздухе с марта по сентябрь с пиком концентрации в воздухе в июле-августе.
Кроме ринита и конъюнктивита, сезонные обострения также характерны для атопического дерматита и бронхиальной астмы. Плановая вакцинация в период цветения в таком случае также не проводится.
При подозрении на наличие сезонной аллергии, рекомендуется посетить врача аллерголога-иммунолога для проведения необходимого обследования с целью уточнения диагноза, лечения и получения рекомендаций по проведению мероприятий, направленных на ограничение контакта с пыльцой растений и спорами плесневых грибов.
Кожные пробы с аллергенами обычно проводятся за 7-10 дней до вакцинации или через 30 дней после вакцинации живыми вакцинами, через 2 недели после вакцинации инактивированными вакцинами, через 8-12 недель после вакцинации БЦЖ, через 14 дней после пробы Манту.
Исследование сыворотки крови на специфические IgE к различным аллергенам может выполняться не зависимо от вакцинации и постановки пробы Манту.
Плановая вакцинация проводится за 15-30 дней до и через 15-30 дней после введения очередной дозы аллергена.
При планировании АСИТ рекомендуем обсудить вопросы вакцинации и постановки пробы Манту с наблюдающим врачом аллергологом-иммунологом.
источник
Прививки при бронхиальной астме практически безопасны, но в некоторых случаях могут вызвать побочные реакции разной степени. Прививка при бронхиальной астме включает в свой состав такие компоненты, как белок животного, антитела к разным бактериям, консерванты, стабилизаторы, антибиотики, которые в определенных случаях могут вызвать аллергию, особенно у детей.
У некоторых людей при этом проявляется гиперчувствительность к компонентам прививок. У пациентов может возникнуть аллергическая реакция замедленного вида, имеющая системный или местный характер. Может появиться и анафилактический шок, отеки, крапивница и т. д.

Больные, у которых диагностирована бронхиальная астма в легкой форме, довольно свободно переносят прививки. Таким детям уколы можно делать без использования дополнительных медикаментозных средств.
Если ребенок болен поллинозом, или аллергические обострения проявляются у него, в зависимости от сезонов года или в период цветения растений, то прививки такому пациенту надо делать во время отсутствия воздействия аллергена на такого ребенка.
Если профилактические прививки могут вызвать у маленького пациента отек Квинке или крапивницу, то за несколько суток до и после процедуры ребенку выписывают противоаллергические лекарства.
При наличии у детей таких заболеваний, как аллергодерматит или астма, и их лечат в плановом порядке. При этом ремиссия достигается при использовании различных фармакологических средств, и прививки делают таким пациента на фоне лечебного курса.
Если у ребенка тяжелая астма, то профилактика бронхита может включать в себя повышение на 1/3 количества используемых при лечении ингаляций, которые выполняются при помощи глюкокортикоидов.

Если ребенку проводят специальную иммунную терапию, то прививки ему можно сделать через 60 дней после окончания лечебного процесса, а возобновить излечение можно через 45-50 дней после использования вакцин.
Если у ребенка на первом году жизни есть симптомы атопического дерматита, то их надо вакцинировать только в периоды ремиссии. Для этого прививки делают с использованием диеты гипоаллергенного характера.
У части подростков эти процедуры могут привести к усилению аллергической реакции. Для снятия подобных осложнений надо использовать медикаментозные антигистаминные средства и местную терапию топическими глюкокортикоидами топического типа.
Детям надо подбирать время проведения процедур при наименьшей активности аллергенов индивидуально. Обычно это зависит от времени года. Например, малышей и подростков с атопическим видом дерматита и частыми проявлениями ОРВИ вакцинируют в наиболее теплое время года, поздней весной. У некоторых детей обострение аллергических реакций начинается в летний период, во время цветения растений. Им вакцинирование проводят обычно зимой. Это делается, если ремиссия продолжается не менее 2-3 месяцев.

Современные прививки могут дать ограниченные осложнения в виде аллергической реакции, особенно на предыдущие введения подобных лекарств. Выявлены тяжелые типы аллергий на аминогликоиды. Возможны осложнения при использовании прививок, сделанных на основе куриных эмбрионов. Их применяют в составе прививок от кори, эпидемического паротита, краснухи. Они дают анафилактический шок детям, гиперчувствительным на белки куриного яйца.
Осложнения могут проявиться, если у малыша есть патологии в центральной нервной системе. Перед тем как сделать таким детям прививки, надо уточнить возможность наличия аллергической реакции к лекарству у такого ребенка. Для оценки ситуации и выбора нужной тактики излечения, возможно, понадобится консультация аллерголога и иммунолога. Исследуются кожные симптомы аллергии, возможность генетической предрасположенности к возникновению астматических явлений. Все это осложняет положение ребенка и требует детального исследования и решения специальной комиссии о производстве прививки таким детям.

Иногда должны быть индивидуальные сроки проведения процедур при изменении их последовательности. Возможно, потребуется изъять некоторые препараты, для которых у данного ребенка существуют противопоказания.
При этом обязательно уточняются те лекарственные средства, которые принимает малыш или подросток, и даются рекомендации по продолжению терапии до начала производства прививок в период их проведения. Уточняются проявления аллергии во время предыдущих процедур или наличие у ребенка тяжелой реакции на прививку.
Врач обязательно должен обследовать малыша и оценить его состояние перед вакцинацией. Он тщательно проверяет сроки годности лекарства и знакомится с инструкцией по применению этого средства.
Так как большая часть аллергических проявлений обычно бывает на протяжении 2-5 минут или 1 часа сразу после прививки, поэтому в течение получаса после процедуры за ребенком надо провести наблюдение, чтобы была возможность оказания медицинской помощи при появлении осложнения.

При проведении профилактических прививок малыш или подросток с измененной реактивностью из-за аллергии должны быть обеспечены полноценным питанием при тщательном соблюдении режима дня. Категорически запрещено давать ребенку новую, еще не проверенную на реакцию еду. Особенно нежелательна пища, в которой содержатся аллергены, имеющие облигатный характер.
Родителям надо постараться изъять из окружения маленького пациента все аллергены, на которых у него возникает реакция. Отец или мать должны внимательно наблюдать за возможными изменениями общего состояния ребенка и обследовать место введения лекарства при прививке. Все, что покажется ненормальным или необычным, родители ребенка должны сообщить лечащему врачу. Если появились симптомы удушья, или состояние малыша резко ухудшилось, то надо срочно вызвать «скорую помощь», и врачам обязательно сообщить о сделанной ребенку прививке.
Меры профилактики распространяются на весь период, который рекомендуется лечащим врачом. При этом самостоятельно пытаться лечить свое чадо категорически запрещено, так как это может привести к очень тяжелым последствиям и плохо сказаться на здоровье ребенка.
Родителям надо точно выполнять все эти рекомендации медиков до курса прививок и после него.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Три типичные детские инфекции — корь, краснуха и паротит — являются вирусными, а следовательно очень заразными. При контакте непривитых людей с больным корью инфицируется 95%, краснухой – 98% и паротитом – 40%. Причем носитель вирусов этих инфекций — исключительно человек, то есть микроорганизм циркулирует исключительно среди людей. Вспышки заболеваний могут формироваться один раз в 2 – 5 лет, в зависимости от качества жизни людей, условий проживания, скученности, питания и т.д. Вирусы кори, краснухи и паротита не способны поражать другие биологические виды, кроме человека.
Заражение обычно происходит воздушно-капельным путем, или при личном контакте с уже больным или инфицированным человеком. После попадания вирусов кори, краснухи или паротита в организм, до развития симптомов инфекций должно пройти некоторое время, так называемый инкубационный период. Для данных инфекций он составляет от 10 до 20 суток. В течение инкубационного периода человек является источником вируса, и может заражать других. Спустя время инкубационного периода у человека появляются характерные симптомы данных инфекций, которые остаются на протяжении недели – двух, после чего наступает выздоровление. В период активного заболевания, а также в течение недели после ухода клинических симптомов, человек еще является носителем вируса и источником заражения для других людей примерно 5 – 7 суток. И корь, и краснуха, и паротит поражают детей раннего возраста, преимущественно до 10 лет. Особенно большое количество случаев приходится на 5 – 7-летних малышей.
На сегодняшний день корь и краснуха являются потенциально более опасными инфекциями, по сравнению с паротитом. Поэтому в странах, где эпидемиологическая обстановка неблагополучна, рекомендуется сосредоточить усилия в первую очередь на борьбе с краснухой и корью, а затем подключать и паротит. Когда эпидемии кори пойдут на спад, и будет зарегистрировано снижение заболеваемости (чтобы можно было вводить прививку в 1 год, а не в 9 месяцев), тогда можно включать в национальные программы иммунизации и паротит. При иммунизации детей от паротита необходимо охватывать не менее 80% малышей, поскольку при меньшем количестве привитых будет наблюдаться смещение заболеваемости данной инфекцией на более старшие возрастные группы (13 – 15 лет). Такой перенос паротита на подростков является опасным, поскольку у 20% мальчиков развивается неблагоприятное осложнение – орхит, результатом которого может стать бесплодие в будущем.
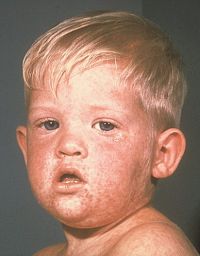
И корь, и краснуха, и паротит являются не столь безобидными заболеваниями, как принято думать. Типичными осложнениями этих вирусных инфекций является поражение центральной нервной системы в виде энцефалитов, склерозирующих панэнцефалитов, менингитов, невритов зрительного и слухового нервов с последующим развитием тугоухости и слепоты. Кроме того, краснуха опасна для плода — если заболевает беременная женщина, то ребенок может родиться с различными уродствами и патологиями. А паротит во время беременности вызывает выкидыш у четверти (25%) женщин.
Если краснуха более опасна для женщин, то паротит для мужчин, поскольку типичным осложнением данной инфекции является орхит (воспаление яичек) — наблюдается у 20% заболевших. Вследствие перенесенного воспаления яичек у мужчины может развиться бесплодие. Причем при паротитном орхите у взрослых мужчин бесплодие может быть временным, то есть преходящим. Если же паротитный орхит перенес подросток в возрасте 13 – 15 лет, то бесплодие может стать постоянным и не поддающимся лечению, поскольку инфекционный процесс протекал в период активного полового созревания.
Именно для защиты детей и взрослых от трех потенциально опасных инфекций – кори, краснухи и паротита, создана комплексная прививка. Многие поколения детей страдали от данных инфекций, а также от последующих осложнений. Сегодня Всемирная организация здравоохранения разработала стратегию по уменьшению бремени различных инфекционных заболеваний, которые могут быть контролируемыми. Корь, паротит и краснуха – это контролируемые инфекции, поскольку заболеваемость может регулироваться прививочными мероприятиями. А учитывая тот факт, что вирусы и кори, и краснухи, и паротита циркулируют только среди людей, то при высоком проценте охвата населения прививками можно полностью элиминировать данных возбудителей из популяции, и тогда наши будущие поколения вообще не будут сталкиваться с этими инфекциями. Как следствие, опасность инфекционных заболеваний для детей раннего возраста станет меньше.
Трехвалентная прививка от кори, краснухи и паротита может вводиться детям с возраста 1 года, а взрослым — в любой момент времени, при условии отсутствия противопоказаний. Кроме того, при развитии эпидемии или вспышки какой-либо из этих трех инфекций, прививку можно применять в качестве экстренного профилактического средства для локализации очага и предотвращения дальнейшего распространения заболевания. Подобный способ применения вакцины против кори, паротита и краснухи продемонстрировал свою высокую эффективность.
Долголетнее применение комплексной вакцины против кори, краснухи и паротита показало, что сила и продолжительность прививочных реакций даже несколько ниже, чем при использовании иммунобиологических препаратов против только одной из данных инфекций. Совместное применение прививки от кори, краснухи и паротита с вакциной от ветряной оспы в один день, но при условии введения в различные места тела, также не увеличивает количество и выраженность реакций или осложнений. А вот комплексная вакцина корь-краснуха-паротит-ветряная оспа, согласно данным Всемирной организации здравоохранения — напротив, увеличивает количество и выраженность побочных реакций после прививки.
Взрослые люди, не переболевшие данными инфекциями и не привитые ранее, должны получить две дозы вакцины, с интервалом между ними минимум 1 месяц. Две дозы необходимы для формирования полноценного иммунитета и долговременной невосприимчивости. В связи с тем, что иммунитет против краснухи действует только в течение 10 лет после прививки, а против паротита и кори — гораздо дольше (а именно — 20 – 30 лет), рекомендуется ревакцинацию проводить раз в 10 лет. Ревакцинации проводятся с целью продления защиты от инфекций, поэтому их проводят один раз в 10 лет комплексной вакциной против кори, паротита и краснухи. Использование данной вакцины обусловлено тем, что после 10 лет иммунитета против краснухи точно нет, а защита от паротита и кори может быть, или не быть. Если иммунитет против кори и паротита есть, то вакцинальные вирусы будут просто уничтожены, и защита продлена. Если же иммунитета против кори и паротита по каким-то причинам нет, то прививка вызовет реакцию и приведет к формированию защиты.
1. Продление защиты от краснухи для девушек, которые в большинстве в ближайшие 5 – 10 лет будут вынашивать и рожать детей, для которых и опасен вирус краснухи.
2. Активация иммунитета против кори, который встретится с вакцинным вирусом, и получит стимуляцию.
3. Продление защиты от паротита для юношей, которые находятся в самом опасном возрасте, с точки зрения негативных последствий заболевания свинкой.
Вакцинация детей против кори, краснухи и паротита должна охватывать не менее 80% малышей, поскольку при меньшем охвате населения данные инфекции станут поражать представителей более старших возрастных групп, причем не только подростков, но также зрелых мужчин и женщин. У подростков перенесение данных инфекций может негативно сказаться на репродуктивном здоровье и последующем потомстве. А взрослые люди очень тяжело переносят эти инфекции, считающиеся детскими. Кроме того, у них чаще развиваются осложнения на различных системах и органах. Осложнения данных вирусных инфекций (кори, паротита и краснухи) могут выражаться в виде миокардита, пиелонефрита, менингита, воспаления легких и т.д.
Дети хорошо переносят прививку от кори, паротита и краснухи, их организм дает минимум реакций и максимум защиты. Вопреки распространенному мнению, данные детские инфекции не так уж безобидны. Так, артриты и энцефалиты, в качестве осложнений кори и краснухи, развиваются у 1 больного на 1000, а орхит – у 1 мальчика с паротитом из 20. Краснуха может спровоцировать активацию артрита. Кроме того, краснуха очень опасна для плода, поскольку вирус может вызывать у него различные повреждения во время беременности. Если ребенок не был привит против кори, краснухи и паротита в детстве, то иммунизацию проводят в 13 лет.
Согласно национальному календарю прививок России, вакцинацию осуществляют по следующему графику:
1. В 1 год.
2. В 6 лет.
3. В 15 – 17 лет.
4. В 22 – 29 лет.
5. В 32 – 39 лет и далее каждые 10 лет.
Если ребенок не прививался до 13 лет, то вакцину ставят именно в этом возрасте, а все последующие ревакцинации осуществляют по графику национального календаря, то есть в 22 – 29 лет и т.д.
Вакцина против кори, краснухи и паротита вводится подкожно или внутримышечно. Детям до трех лет оптимально вводить препарат в наружную поверхность бедра, а более страшим ребятам – а дельтовидную мышцу плеча, между его верхней и средней третью. Выбор именно бедра и плеча в качестве места инъекции обусловлен тем, что на этих местах достаточно тонкая кожа, близко прилегающие мышцы и малое количество подкожного жира. Нельзя допускать попадания вакцины в жировую прослойку, поскольку там она может депонироваться, медленно поступая в кровь, и не оказывая положительного действия — то есть прививка становится по сути бесполезной. Нельзя вводить вакцину в ягодицы, поскольку в этом месте мышцы залегают глубоко, подкожный жировой слой достаточно мощный, и имеется риск задеть седалищный нерв.

Все реакции на прививки против кори, краснухи и паротита делятся на местные и общие:
1. Местные включают в себя болезненность, уплотнение в месте укола, легкую инфильтрацию и ригидность тканей. Местные реакции могут формироваться и в первые сутки после введения прививки, а проходят они самостоятельно, в течение нескольких дней.
2. Общие реакции на прививку против кори, краснухи и паротита включают в себя:
- повышение температуры;
- болезненность или увеличение околоушных, челюстных и шейных лимфатических узлов;
- мелкую, розоватую или красноватую сыпь на теле;
- боли в мышцах или суставах;
- краснота горла;
- насморк;
- несильный кашель.
Реакции могут наблюдаться у 10 – 20% вакцинированных детей.
Реакции на прививку корь, краснуха, паротит являются нормальными, поскольку свидетельствуют об активной работе иммунитета человека. Данные состояния не являются патологией, не требуют лечения, проходят самостоятельно в течение максимум недели. Все реакции на прививку от кори, краснухи и паротита сосредоточены в промежутке между 5 – 15 сутками после введения вакцины. Если у ребенка или взрослого появились какие-либо настораживающие симптомы не в указанный промежуток времени после иммунизации, то они никак не связаны с ней, а являются отражением иного заболевания или синдрома.
Чаще всего послепрививочные реакции на вакцину корь, краснуха, паротит проявляются в виде повышения температуры, формирования мелкой сыпи на теле, болей в суставах, насморка и кашля, а также неприятных ощущений в месте укола. Рассмотрим подробнее данные реакции на прививку.
Все эти проявления отражают активно протекающий в организме процесс формирования иммунитета против инфекций. Ни одна из этих реакций не является патологией, и не нуждается в лечении. Через несколько дней неприятные симптомы просто исчезнут. По поводу болей в суставах после прививки корь-паротит-краснуха выявлена следующая закономерность: чем старше возраст прививаемого, тем чаще проявляется данная реакция. Среди лиц старше 25 лет боли в суставах формируются у 25% людей после прививки.
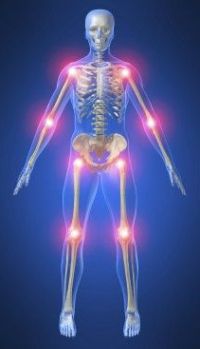
Такой послепрививочный артрит проявляется в холодное время года, а в летнее время практически не беспокоит человека. Реактивный артрит вполне поддается терапии и обезболиванию при помощи противовоспалительных препаратов. Как правило, реактивный артрит не ведет к сильному нарушению подвижности и инвалидизации человека. Также не наблюдается прогрессирование заболевания. Это означает, что летом человек чувствует себя нормально, а зимой происходит обострение, тяжесть течения о которого одинакова многие годы. Таким образом, симптомы артрита не становятся сильнее, выраженнее или продолжительнее по времени.
В таблице приведена частота осложнений различных детских инфекций, которые могут развиваться после прививки, и вследствие полноценного заболевания:
| Инфекция и вид осложнения | Частота осложнений после заболевания инфекцией | Частота осложнений после прививки |
| Корь | ||
| Энцефалиты | 1 случай на 2000, причем умирает 25 – 30 % | 1 случай на 1 000 000. С 1977 года умер один человек |
| Патология дыхательной системы | 40 % переболевших | Не зарегистрировано |
| Краснуха | ||
| Энцефалиты | 1 случай на 2000 | Не зарегистрировано |
| Артриты | Половина переболевших | Боли в суставах без развития артрита у 25 % |
| Паротит | ||
| Менингит | 1 случай на 200 – 5000 людей | 1 на 1 000 000 |
| Орхит | 1 случай на 20 | Не зарегистрировано |
Осложнения прививки от кори, паротита и краснухи очень редки, однако они иногда встречаются. Осложнения следует отличать от тяжелых реакций, которые представляют собой очень интенсивное проявление симптомов побочных эффектов, таких как обильная сыпь на всей поверхности тела, высокая температура тела, сильный насморк и кашель. К осложнениям же вакцины относят следующие проявления:
- аллергические реакции в виде анафилактического шока, крапивницы, сильного отека в месте инъекции или обострения уже имеющихся аллергий;
- энцефалиты;
- асептический серозный менингит;
- воспаление легких;
- временное уменьшение количества тромбоцитов в крови;
- боли в животе;
- воспаление сердечной мышцы (миокардит);
- гломерулонефрит;
- синдром острого токсического шока.
Сильная аллергическая реакция может сформироваться на антибиотики ряда аминогликозидов или белок яиц. Это связано с тем, что в вакцине находятся антибиотики Неомицин или Канамицин, а также в следовых количествах присутствуют белки перепелиных или куриных яиц. Белок имеется в вакцине потому, что вирусы кори, краснухи и паротита выращиваются на питательной среде с использованием яиц. В российских вакцинах присутствует перепелиный белок, а в импортных – куриный.
Энцефалит развивается у детей, имеющих патологию нервной системы или со слишком слабым иммунитетом. Это тяжелое осложнение встречается у 1 человека на 1 000 000 привитых. Боль в животе и пневмония напрямую не связаны с прививкой, а являются отражением имеющихся хронических процессов в пищеварительной или дыхательной системе, которые и провоцируют развитие патологий на фоне отвлечения иммунитета на вакцину. Снижение тромбоцитов крови не несет опасности, обычно протекает бессимптомно, но при исследовании свертываемости в это период времени, показатели могут иметь отклонения от нормы.
Особняком стоит осложнение в виде токсического шока, поскольку это состояние обусловлено загрязнением вакцинного препарата микроорганизмами – стафилококками.

Помимо временных противопоказаний, существуют еще и постоянные, при которых прививку делать вообще нельзя. К таким противопоказаниям относят:
- аллергическая реакция на Неомицин, Канамицин, Гентамицин;
- аллергия на белок яиц;
- наличие новообразований;
- тяжелая реакция на введение вакцины в прошлый раз.
Прививка против кори, краснухи и паротита может быть нескольких видов. Вид вакцины зависит от типов ослабленных вирусов, которые включены в состав вакцинного препарата. На сегодняшний день все применяемые виды вакцинных препаратов имеют типированные вирусы, вызывают высокий процент активации иммунитета и стойкое формирование невосприимчивости. Поэтому можно использовать прививку любого вида, не опасаясь за ее эффективность и безопасность. Кроме того, согласно требованиям Всемирной организации здравоохранения, все вакцины являются взаимозаменяемыми, то есть одну прививку можно поставить одним препаратом, а вторую – совсем другим.
Кроме того прививка корь, паротит, краснуха может быть трехкомпонентной, дикомпонентной или монокомпонентной. Трехкомпонентная вакцина – это готовый препарат, которые содержит все три типа ослабленных вирусов (кори, краснухи и паротита). Дикомпонентный препарат – это комбинированная вакцина корь-краснуха, или корь-паротит. Монокомпонентный препарат – это вакцина против одной инфекции — например, только против кори.
Удобнее использовать трехкомпонентные вакцины, поскольку прививка вводится за один укол и одно посещение врача. Дикомпонентная вакцина должна сочетаться с недостающей монокомпонентной — например, прививка корь-паротит требует еще и отдельно краснухи. В этом случае прививку вводят в два укола в разные части тела. Монокомпонентные вакцины приходится вводить тремя уколами в разные части тела. Нельзя смешивать разные вакцины в одном шприце.
Препарат «Инфанрикс» является прекрасной вакциной, которая обладает большей эффективностью, по сравнению с отечественной АКДС, и значительно реже вызывает реакции. Реакции на «Инфанрикс» редки, а при их развитии выраженность минимальна. Положительный опыт применения данного препарата приводит к появлению доверия к фирме–производителю, и желанию в дальнейшем пользоваться их препаратами. В отношении вакцины «Приорикс» у медиков нет никаких нареканий, поэтому можно смело использовать данный препарат для прививок детям и взрослым.
В нашей стране имеется больший опыт использования вакцины MMR–II, по сравнению с «Приорикс», поэтому врачи чаще рекомендуют ее. Это связано с тем, что число наблюдений за вакцинированными MMR–II достаточно велико, врачи и медицинские сестры очень хорошо знают все мельчайшие возможные детали прививочных реакций и знают, как реагировать в конкретной ситуации. «Приорикс» используется более короткий промежуток времени, врачи его не изучили так досконально, поэтому природный консерватизм заставляет их рекомендовать привычный вариант MMR–II, а не бельгийскую вакцину.
Между тем, вакцина «Приорикс» много лет применяется в Европе, и имеет прекрасную репутацию. Поэтому, если ваш выбор склонился в пользу «Приорикс» — не сомневайтесь, можете смело вакцинироваться. Некоторые показатели эпидемиологии у этой вакцины даже лучше, чем у MMR–II. Но врачи всегда держат в голове рабочий принцип: «Не навреди!», поэтому консервативно будут предлагать старый, хорошо известный вариант.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Прививки — реальный и высокоэффективный способ профилактики инфекционных болезней, но способ, сопряженный с определенным риском. Следует знать, что и переносимость ребенком прививки, и риск побочных реакций и осложнений от вакцины определяются совокупностью множества факторов. Главнейшую роль в том, насколько успешной и легко переносимой будет вакцинация, играет то, насколько правильно ребенок подготовлен к процедуре, и сама правильная организация процедуры. Эти факторы оказывают куда большее влияние на конечный результат, чем качество самого вакцинного препарата – современные вакцины качественны и безопасны.
Именно поэтому родителям следует знать и пытаться практически реализовывать некий алгоритм реальных действий, позволяющий значительно уменьшить риск поствакцинальных осложнений и побочных реакций.
Первое, что должны знать родители: по каким медицинским показаниям нельзя проводить прививки.
| Вакцина | Противопоказания |
| Все вакцины | Сильная реакция (температура выше 40С, отек на месте инъекции диаметром более 8 см) или серьезные осложнения на предыдущее введение вакцины |
| Все живые вакцины | Иммунодефицитное состояние, иммуносупрессия, злокачественные болезни, беременность |
| БЦЖ-М, БЦЖ | Вес ребенка при рождении менее 2 кг., наличие келоидного рубца |
| АКДС | Прогрессирующие заболевания нервной системы, наличие афебрильных судорог в анамнезе |
| Живые вакцины против кори, паротита, краснухи, комбинированные ди-вакцины (корь-паротит) и три- вакцины (корь-краснуха-паротит) | Тяжелые формы аллергических реакций на аминогликозиды. Для коревой фи паротитной вакцин (особенно зарубежных – которые готовят на куриных эмбрионах) – анафилактическая реакция на белок куриного яйца |
| Вакцина против гепатита В | Аллергическая реакция на пекарские дрожжи |
| Вакцины против гриппа | Тяжелые аллергические реакции на белок куриного яйца |
При наличии данных противопоказаний лечащий врач подбирает возможные альтернативные вакцины (при наличии) или дает временный или постоянный отвод от некоторых из прививок.
Временный отвод получают пациенты, у которых на данный момент врач диагностирует инфекционные и неинфекционные заболевания, обострения хронических заболеваний. При этом плановые прививки можно проводить через 2-4 недели после выздоровления, в период выздоровления или ослабления хронического заболевания. При нетяжелых ОРВИ, острых кишечных и других заболеваниях прививки проводятся сразу после нормализации температуры и стула.
Вместе с тем следует обратить внимание и на противопоказания по отдельным видам вакцин:
- Противопоказания к вакцинации: недоношенность (масса тела при рождении менее 2500 г); острые заболевания (вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний): внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой формы, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения; первичный иммунодефицит; злокачественные новообразования, одновременный прием иммунодепрессантов, лучевая терапия (вакцинацию проводят через 6 мес. после окончания лечения); генерализованный туберкулез у других детей в семье, ВИЧ-инфекция у матери.
- Противопоказания к ревакцинации: острые (инфекционные и неинфекционные) заболевания, обострение хронических заболеваний, в том числе аллергических (ревакцинацию проводят через 1 месяц после выздоровления или наступления ремиссии), иммунодефицит, злокачественные заболевания крови и новообразования, одновременный прием иммунодепрессантов и лучевая терапия (ревакцинацию проводят не ранее, чем через 6 мес. после окончания лечения), туберкулез (в том числе в анамнезе и лица, инфицированные микобактериями), положительная и сомнительная реакция Манту с 2 ТЕ ППД-Л, осложненные реакции на предыдущее введение вакцины (в том числе келоидный рубец, лимфаденит), контакт с инфекционными больными в семье, детском учреждении (ревакцинацию проводят по окончании срока карантина или максимального срока инкубационного периода для данного заболевания).
- Недоношенность (масса тела при рождении менее 2000 г); острые заболевания (вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний): внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой формы, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения; первичный иммунодефицит, злокачественные новообразования; одновременный прием иммунодепрессантов, лучевая терапия (вакцинацию проводят не ранее чем через 6 мес. после окончания лечения); генерализованный туберкулез у других детей в семье; ВИЧ-инфекция у матери.
Более детально изучить эффективность вакцинации против туберкулеза, возможные побочные реакции и риск поствакцинальных осложнений можно здесь
- прогрессирующие заболевания нервной системы;
- афебрильные судороги в анамнезе;
- развитие на предшествующее введение АКДС-вакцины сильной реакции (повышение температуры выше 40 С, в месте введения вакцины – отек и гиперемия свыше 8 см в диаметре);
- дети с противопоказаниями к применению АКДС-вакцины могут быть привиты АДС-анатоксином в соответствии с инструкцией по его применению;
- если ребенок привит двукратно, курс вакцинации против дифтерии и столбняка считают законченным, если ребенок получил одну прививку, вакцинация может быть продолжена АДС-М-анатоксином, который вводят однократно, не ранее чем через три месяца;
- в обоих случаях первую ревакцинацию проводят АДС-М-анатоксином через 9-12 месяцев после последней прививки. Если осложнение развилось после третьей вакцинации АКДС-вакциной, первую ревакцинацию проводят АДС-М-анатоксином через 12-18 месяцев. Последующие ревакцинации проводят в 7, 14 и каждые последующие 10 лет АДС-М-анатоксином.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- неврологические расстройства, сопровождавшие предыдущую вакцинацию полиомиелитной вакциной;
- иммунодефицитное состояние (первичное), злокачественные новообразования, иммуносупрессия (прививки проводят не ранее чем через 6 месяцев после окончания курса терапии);
- плановая вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний. При нетяжелых ОРВИ, острых кишечных заболеваниях и др. прививки проводятся сразу же после нормализации температуры;
Применение ОПВ возможно только у здоровых детей. Перед вакцинацией врач осматривает пациента на предмет инфекционных и обострения хронических заболеваний.
- заболевания, сопровождающиеся повышением температуры тела, острые проявления инфекционного заболевания или обострение хронического заболевания. В этих случаях вакцинацию следует отложить до выздоровления;
- гиперчувствительность к стрептомицину, неомицину и полимиксину В;
- реакция на предшествующее введение вакцины.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- острые заболевания;
- обострение хронических заболеваний;
- аллергия к ингредиентам вакцины, особенно к столбнячному анатоксину;
- аллергическая реакция на предшествующее введение вакцины для профилактики инфекции, вызываемой Haemophilus influenzae типа b (ХИБ-инфекции).
Прививки проводят через 2-4 недели после выздоровления (ремиссии). При нетяжелых формах респираторной и кишечной инфекции вакцинацию возможно проводить сразу же после нормализации температуры.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- гиперчувствительность (в т.ч. к аминогликозидам, белку перепелиного яйца);
- выраженная реакция или осложнения на предыдущую дозу;
- первичные иммунодефицитные состояния, злокачественные болезни крови, новообразования;
- беременность.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- иммунодефицитные состояния, злокачественные заболевания крови и новообразования, сильная реакция на предыдущее введение, острое инфекционное заболевание или обострение хронического заболевания;
- после введения иммуноглобулинов вакцинация проводится через 3 месяца.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- повышенная чувствительность к дрожжам и другим компонентам вакцины;
- сильная реакция (температура выше 40 С, отек, гиперемия > 8 см в диаметре в месте введения) или осложнение (обострения хронических заболеваний) на предшествовавшее введение препарата. Плановая вакцинация откладывается до окончания острых проявлений заболевания или обострения хронических заболеваний. При нетяжелых ОРВИ, острых кишечных и других заболеваниях прививки можно проводить после нормализации температуры.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- повышенная чувствительность на предшествующее введение вакцины (в том числе, анафилактический шок, тяжелые генерализованные аллергические реакции);
- повышенная чувствительность к дифтерийному анатоксину и/или вспомогательным веществам;
- острые инфекционные или неинфекционные заболевания, обострения хронических заболеваний. Вакцинацию проводят после выздоровления или в период ремиссии.
- выраженная реакция на предыдущее введение вакцины;
- вакцинация ППВ23 менее чем за 3 года до предполагаемой вакцинации ППВ23.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
У меня 1я девочка с пороком сердца. 2я девочка с гидроцефалией синдром ДЕНДИ-УОКЕРА.
3му ребенку я отказалась от БЦЖ ему 3.9 года. Сделали Манту — отрицательно. Врач говорит, нужно БЦЖ, но у него кашель уже 2 месяца, температуры нет, насморка нет, только кашель. Ему можно БЦЖ сделать?
Отвечает Харит Сусанна Михайловна
Нужно выяснить причину кашля ребенка прежде, чем прививаться. При длительном кашле должны быть исключены перенесенный коклюш, бронхиальная астма, туберкулез, лор-патология, микоплазменная, хламидийная инфекция, тимомегалия и т.д., и как минимум выполняется рентгенограмма органов грудной клетки. До выяснения причин длительного кашля не советуем делать прививку.
Ребенку 13 лет поставили диагноз пневмококка, можно ли ставить прививку?
Отвечает Харит Сусанна Михайловна
Носительство одного из серотипов пневмококка не является противопоказанием к вакцинации. У пневмококка существует более 90 серотипов, поэтому прививаясь, вы уменьшаете риск инфицирования другими серотипами. В вакцину входят антигены тех серотипов, которые наиболее опасны и распространены в нашей стране.
Почему можно прививать при наличии ВИЧ/СПИДа, но нельзя при первичных и вторичных иммунодефицитных состояниях?
Отвечает Харит Сусанна Михайловна
Наличие первичного или приобретенного иммунодефицита (к которым относится и ВИЧ-инфекция) не является противопоказанием к вакцинации в целом.
У пациентов с любыми первичными иммунодефицитными состояниями могут быть использованы все инактивированные вакцины. К сожалению, вакцинация детей с глубокими гуморальными нарушениями иммунитета нецелесообразна из-за невозможности синтеза антител.
Введение живых аттенуированных вирусных вакцин противопоказано при некоторых первичных иммунодефицитах -Х-сцепленной агаммаглобулинемии (АГГ), агаммаглобулинемии с гипер-IgМ синдромом(АГГ/IgM), тяжелой комбинированной иммунной недостаточности (ТКИН), клеточных и комбинированных иммунодефицитах, в связи с опасностью репликации вакцинного вируса.
Наоборот, детям с ИДС помимо плановой иммунизации показано проведение дополнительных прививок против инфекций, принимающих тяжелое септическое течение у этой группы: грипп (ежегодно), пневмококковая, менингококковая, гемофильная тип b (вне зависимости от возраста), гепатиты А и В. Всеми вакцинными препаратами (живыми и инактивированными) могут быть привиты дети с такими формами гуморального иммунодефицита, как общая вариабельная гипогаммаглобулинемия (ОВГ), транзиторная младенческая гипогаммаглобулинемия (ТМГ), селективный дефицит IgA (CДIgA), синдром гипериммуноглобулинемии Е (ГИГЕ),Гипер-IgD синдром (ГИГД).
Наличие вторичного или приобретенного иммунодефицита также не является противопоказанием для вакцинации, прививки делают в период клинико-лабораторной ремиссии.
У ребенка температура тела обычно 37-37.4. Измерение производится через час после сна/кормления и в спокойном состоянии. Возраст 4 мес. В 2.5 мес перенесли ОРВИ. Можно ли делать прививки АКДС и от полиомиелита с такой температурой тела? Киста сосудистого соединения правого полушария головного мозга может являться временным противопоказанием к данным прививкам?
Отвечает Харит Сусанна Михайловна
Необходимо разобраться в причине лихорадки. Наличие небольшой кисты сосудистого сплетения не является причиной для медотвода от прививок, а вот лихорадка неясного генеза — да. Исключите инфекционную патологию (ВУИ), инфекцию мочевыводящей системы и т.д. При отсутствии патологии, если причиной субфебрильной лихорадки является нарушение терморегуляции, прививаться можно.
Моей дочке 2,8,прививок нет, болеет ДЦП, спастическая диплегия. Сейчас большой прогресс, начинает ходить и разговаривать, пошли в садик, а там просят сделать полиомиелит, иначе когда другой ребёнок делает эту прививку, мы уходим на 45 дней из садика. У ребёнка склонность к аллергии по анализам. Вопрос — можно ли нам сделать ИПВ, чтобы ходить в садик? Или лучше не рисковать?
Отвечает Харит Сусанна Михайловна
Вакцинация инактивированной вакциной против полиомиелит безопасна. Если на момент вакцинации нет обострения основного заболевания, привиться можно. Если ребенок получает базовую терапию, то на фоне этой терапии ИПВ переносится хорошо, аллергические реакции крайне редки. К сожалению, на территории РФ сохраняется циркуляция дикого полиовируса, поэтому вакцинация необходима не только для того, чтобы посещать детский сад, но для защиты от опасной инфекции в целом.
Моему ребенку 4,5 месяца. С 2,5 месяцев у нас ставят атопический дерматит. Прививки до 3х месяцев делали по плану. Сейчас ремиссия, планируем делать АКДС. Отечественную категорически не хотим делать, т.к. боимся очень плохой переносимости +от Превенара был отек на месте укола. Сейчас ждем решения иммунологической комиссии о согласовании бесплатной (импортной) прививки. Скажите, пожалуйста, бывают ли положит.решения с таким диагнозом? Учитывая что папа аллергик еще.
Отвечает Харит Сусанна Михайловна
При наличии местной патологической реакции — отек и гиперемия в месте инъекции больше 8 см решается вопрос о введении другой вакцины. Если же местная реакция меньше, то это считается нормой и можно продолжать прививаться на фоне приема антигистаминных препаратов.
Наличие местной реакции на Превенар 13 не говорит о том, что у ребенка будет аллергическая реакция на введение другой вакцины. В таких случаях рекомендуется прием антигистаминных препаратов в день прививки и возможно еще первые три дня после вакцинации. Самое главное при наличии пищевой аллергии не вводить до и после вакцинации (в течение недели) новых продуктов питания.
Что касается решения вопроса о бесклеточных вакцинах, то общих правил нет, в каждом регионе вопрос о бесплатном применении этих вакцин решается по своему. Следует только понимать, что переход на бесклеточные вакцины не гарантирует отсутствие аллергической реакции после прививки , она бывает реже, но также возможна.
Мы столкнулись с такой проблемой. Дочке сейчас 3г.9мес., от полиомиелита ставили 1 и 2ю вакцины в виде Пентаксим (в 5 и 8 месяцев). Третью прививку мы так и не поставили до сих пор, т. к. была плохая реакция на Пентаксим, после этого стали каждые 6 мес. сдавать кровь из вены на возможные аллергические реакции к прививкам и за 3 года ни АКДС, ни адс-м ни Пентаксим, Инфанрикс, ни против кори-краснухи нам так и не разрешили ставить на основании анализов, от них официальный мед.отвод. А вот 3ю и 4ю полио нам ни разу никто не предложил поставить за эти 3 года (даже зав. детской поликлиникой, когда карту в сад подписывала), также никто не предлагал обследоваться на нее, и конечно не объясняли, что если в саду кому-то будут ставить ОПВ, нас будут высаживать из сада (у нас в саду дети питаются в общем кафе, а не в группах). Сейчас позвонили из сада и сказали, что т.к. наша вакцинация не закончена нас отстраняют от сада на 60 дней и так каждый раз, когда кого-то будут прививать, или мы можем поставить 4ю полио ревакцинацию вместе с остальными детьми в саду. Т.к. 3юможно ставить только до года, и мы ее уже пропустили, а 4ю можно до 4х лет (4 года дочке исполняется через 3 месяца). На данный момент у нас сейчас полный мед.отвод на 2 месяца от любых прививок т.к. сейчас проходим лечение из-за активности вируса Эпштейн-бара. В саду ответили т.к. у нас мед.отвод, то нас высаживать не будут. Для меня вопрос: на сколько привитые ОПВ дети представляют опасность для моего ребенка (в нашем саду дети питаются в общем кафе одновременно, а не в группах)? И до 4х лет можно поставить четвертую пропустив третью, с разрывом между 2 и 4 вакциной в 3 года? У нас в городе нет обследований на аллергические реакции к вакцинам, и это значит мы их можем пройти только в отпуске, но ребенку уже исполнится 4 года на этот момент. Как поступать в нашей ситуации?
Отвечает Харит Сусанна Михайловна
В чем заключалась плохая реакция на Пентаксим? На основании каких анализов мог ставится медотвод?. В нашей стране очень редко делаются аллергопробы к компонентам вакцин. Если у вас нет аллергии на куриное или перепелиное яйцо, ребенок получает их в пищу, то прививаться от кори и паротита – можно, а вакцина против краснухи вообще в своем составе не имеет ни куриного, ни перепелиного яйца. В РФ регистрируются случаи кори и ваш ребенок находится в группе риска, поскольку не привит от нее.
Против полиомиелита вы можете привиться — прививка переносится хорошо и крайне редко дает какие-либо аллергические реакции. При введении в детском саду оральной полиовакцины другим детям, вы находитесь в группе риска по развитию вакциноассоциированного полиомиелита. Прививаться против полиомиелита можно в любом возрасте, только вакцинацию против коклюша в нашей стране делают до 4 лет (летом 2017 года ожидается появление вакцины против коклюша — Адацел и ее можно будет вводить детям и после 4 – х лет).
Ваш ребенок должен иметь уже 5 прививок против полиомиелита для полной защиты от этой инфекции, вы можете сделать инактивированную или оральную полиомиелитную вакцину и через 6 месяцев первую ревакцинацию, а через 2 месяца- 2 ревакцинация против полиомиелита.
источник
Благодаря проведению множества прививок в детстве, появляется возможность не допустить заражения многими опасными заболеваниями в будущем. Если вовремя будет сделана прививка от кори, последствия заболевания, если человек все-таки заразится, не будут такими тяжелыми, как могли бы быть. Не исключены побочные действия от прививки от кори, краснухи и паротита, однако если все рекомендации после этой процедуры соблюсти, то организм быстро придет в норму, а иммунитет станет сильнее.
Далее в статье мы подробно рассмотрим, каковы бывают последствия после прививки от кори, краснухи и паротита, какие предосторожности нужно соблюдать перед и после иммунизации, кому она запрещена и о других нюансах.
Ответ иммунной системы ребенка на эту комплексную прививку в разном возрасте может в значительной степени отличаться. У годовалого ребенка организм может отреагировать на прививку легким недомоганием, которое бывает при вирусной инфекции.
Дополнительно могут проявиться такие осложнения от прививки от кори краснухи и паротита:
- возникновение насморка;
- мигрени;
- недомогание в сочетании с ухудшением сна и потерей аппетита;
- покраснение горла;
- появление высыпаний;
- небольшое повышение температуры тела.
В качестве местных проявлений может наблюдаться покраснение и отек в месте проведения вакцинации.
Что касается переносимости в шестилетнем возрасте, то она никак не отличается от той, которая наблюдается у годовалых детей. При этом могут наблюдаться аллергические проявления в месте укола, или на всем теле. Не исключены заболевания бактериального характера, среди которых бронхиты, воспаления горла, отиты – все они, зачастую, становятся результатом некорректного поведения до или после проведения вакцинации.
Кроме того, отмечается и ряд несвойственных симптомов на прививку, но не на все образующие части препарата, а на отдельные элементы.
Подавляющая часть реакций на компоненты прививки считается естественной, поэтому пристального внимания и лечения она не требует. Если немного их изучить, то станет понятнее, что представляет собой прививка корь краснуха паротит, как переносится и как легче всего устранить возможные последствия после нее.
Острее всего организма реагирует на коревую составляющую вакцины. Стоит понимать, что в прививке находится сильно ослабленный вирус, который при нормальных обстоятельствах не спровоцирует инфекционное заражение, а всего лишь заставит организм выработать от кори антитела.
На составляющие компонента прививки у детей могут наблюдаться такие реакции организма:
- Местного характера: отечности и покраснения тканей могут оставаться до двух дней.
- Общие проявления в виде кашля, могут возникать в ближайшие 6-11 дней.
- Не исключено ухудшение аппетита.
- Иногда отмечается кровотечение из носа.
- Увеличение температуры организма: от малосущественной – порядка 37,2 оС, до значительной – выше 38,5 оС.
- Зачастую высыпания вследствие прививки от кори схожи с теми, что возникают вследствие коревой инфекции. Сначала сыпь может появиться на голове, после чего распространиться на туловище, руки и ноги. Как правило, симптомы исчезают спустя 5 дней с момента возникновения.
- Иногда воспалительный процесс затрагивает ЦНС, у ребенка появляются судороги и признаки воспаления головного мозга.
- В отдельных случаях, если у малыша есть предрасположенность, на составляющие прививки КПК может проявиться аллергическая реакция, которая сопровождается особенно сильной сыпью по всему телу, а в особо сложных случаях – ангионевротическим отеком или даже анафилаксией.
Препараты для иммунизации от паротита воспринимаются организмом ребенка, как правило, хорошо, хотя они и содержат ослабленные живые микроорганизмы. Если симптомы иммунного ответа все же появляются, происходит это через неделю после прививки, а еще через 2 недели они достигают пика и начинают стихать.
Возможны следующие проявления:
- непродолжительный рост температуры тела, который длится не более 2 дней;
- насморк и покраснение в горле;
- небольшое расширение околоушных и слюнных желез, которое проходит спустя 1-3 дня;
- иногда происходит поражение ЦНС с признаками менингита, то есть слабостью, головной болью, тошнотой, рвотой и судорогами;
- аллергическая реакция – в основном она бывает у детей, которые подвержены пищевым аллергиям или непереносимостью определенных продуктов или медикаментов.
В любых подобных вакцинах содержатся ослабленные микроорганизмы, которые при попадании в организм атакуются иммунитетом, и начинается выработка антител. Как правило, у детей не возникает тяжелых осложнений на данную прививку.
Среди побочных реакций на прививку от краснухи можно назвать:
- Покраснение места укола и увеличение лимфоузлов.
- Незначительный рост температуры, которая нормализуется спустя 24-48 часов.
- Наличие сыпи в виде небольших красноватых или фиолетовых пятен.
- Аллергия на компонент краснухи, суставная боль, которая проявляется в состоянии покоя или при небольшой нагрузке. Возникает такая реакция крайне редко.
Как правило, ни одна прививка не обходится без легкого недомогания, просто потому что организму нужно иммобилизировать силы на борьбу с возбудителями инфекций. Поэтому легкое повышение температуры, тошнота, рвота после прививки корь-краснуха-паротит является вариантом нормальной реакции организма.
Однако в ряде случаев вследствие прививки корь краснуха паротит реакция может быть неожиданной и характеризоваться тяжелым течением.
В наиболее сложных случаях, если была сделана прививка от кори, реакция может выражаться такими состояниями:
- аллергия разной интенсивности – начиная с кожной сыпи, заканчивая анафилактическим шоком;
- воспаление легких;
- воспаление головного мозга (менингит);
- воспаление суставов на фоне инфекционного поражения организма (реактивный артрит);
- энцефалит;
- клубочковый нефрит (заболевание почек);
- воспаление мышцы сердца (миокардит).
Аллергическая реакция на вакцину может быть вызвана наличием в составе препарата антибиотиков или белка яиц (куриных или перепелиных). Если ребенок подвержен хроническим респираторным заболеваниям, у него возможно развитие пневмонии.
Такие осложнения как менингит и энцефалит встречаются в 1 из 1000000 случаев, причем развиваются они только, если организм крайне ослаблен. Реактивный артрит встречается также крайне редко – предпосылкой к его развитию может быть перенесенный ранее ревматизм. В данном случае значение имеет также и возраст вакцинируемого ребенка – чем он старше, тем выше вероятность артрита.
Чаще всего прививку делают бельгийской вакциной Приорикс. Она весьма эффективна, хорошо очищена, отличается минимальным количеством побочных реакций. Данная вакцина широко используется по всему миру, причем она подходит как для иммунизации детей, так и взрослых.
Любые возможные проявления иммунной реакции на введение вакцины можно распределить в две группы: местного и общего характера. Местная реакция проявляется покраснением в области инъекции, припухлостью, образованием шишки, а в тяжелых случаях – сильным воспалением вплоть до абсцесса.
Наличие насморка, упадок сил, сыпь по всему телу, боль и воспаление в горле, увеличенные лимфоузлы, температура после прививки корь краснуха паротит, а также суставная или мышечная боль – все это общие реакции организма на воздействие вакцины. Все симптомы вызваны усиленной борьбой организма с возбудителями инфекции и формированием иммунитета к ним.
Рост температуры после прививки обычно наблюдается спустя 8-10 дней, причем наблюдается он лишь у 15 % прививаемых детей. Обычно температура поднимается несильно – это нормальная реакция. Тем не менее, в некоторых случаях она может достигать критических отметок в 39-40 ℃.
Не стоит ждать, пока жар поднимется так высоко. Уже при 38-38,5 ℃ малышам рекомендуют давать жаропонижающие препараты, например Ибупрофен, Нимесулид, в виде сиропа или таблеток, ректальные свечи Цефекон и другие.
Последствия прививки от кори краснухи паротита нередко оборачиваются вирусными или бактериальными респираторными заболеваниями. При этом у ребенка начинается ринит, слабость в мышцах, увеличиваются в размерах лимфоузлы, начинает болеть горло, появляется кашель. Причем чем старше ребенок, который проходит иммунизацию, тем выше вероятность, что у него будут еще и боли в суставах.
Хотя такое состояние нельзя назвать приятным, все же угрозы здоровью оно не несет. Все пройдет через несколько дней без какой-либо помощи.
Сыпь после прививки корь – это далеко не всегда отклонение от нормы, поэтому не стоит сразу же впадать в панику. Как правило, такая реакция является естественной и свидетельствует о том, что происходит активная выработка антител к возбудителям инфекций в прививке КПК. В большинстве случаев причиной сыпи становится компонент краснухи. Высыпания в виде мелких красных пятен может появиться на лице, шее, ягодицах или спине, а иногда – покрывает практически все тело.
Как правило, основные причины возникновения пятнышек на коже после прививки – это аллергия на один из компонентов вакцины, кратковременное нарушение свертываемости крови, либо результат размножения вируса на кожном покрове. Небольшие пятнышки в скором времени исчезают, поэтому ни в какой обработке лекарственными мазями не нуждаются. Примечательно, что привитые дети, у которых обнаружилась кожная сыпь, не представляют угрозы для других и не могут никого заразить.
Любые прививки можно делать только в том случае, если у ребенка нет никаких индивидуальных противопоказаний и он абсолютно здоров. Многие родители не знают, можно ли делать прививку корь краснуха паротит при насморке. Как бы то ни было, перед прививкой КПК ребенка нужно показать педиатру, особенно если он недавно заразился респираторным заболеванием. Именно педиатр будет давать разрешение и объяснит, можно ли при насморке и кашле делать прививку.
В некоторых случаях родители даже не подозревают, что их дети подвержены каким-либо заболеваниям, при которых прививка корь осложнения может давать самые непредсказуемые. Вот почему крайне важно ознакомиться с полным перечнем противопоказаний к вакцинации прежде, чем делать прививки детям.
Противопоказания к этим прививкам можно разделить на две категории: временные и постоянные.
Временными считаются следующие состояния:
- Наличие хронических заболеваний в стадии обострения.
- Сделанное недавно прививание БЦЖ.
- Перенесенное в ближайшее время переливание крови.
Эти состояния не отменяют проведение вакцинации КПК, а лишь отсрочивают ее на некоторое время.
К постоянным противопоказаниям, при которых делать прививку КПК категорически нельзя, относят:
- Зафиксированная ранее аллергия на яичный белок, гентамицин, канамицин или неомицин.
- Наличие ангионевротического отека как проявление аллергической реакции.
- Тромбоцитопения.
- Иммунодефицит и ВИЧ инфекция.
- Серьезные осложнения, последовавшие за первичной вакцинацией КПК.
- Злокачественные новообразования.
Первое время после прививки стоит быть острожными и оградить ребенка от контактов с большим количеством людей. Важно соблюдать некоторые основные правила:
- В первые полчаса после прививки желательно оставаться неподалеку от поликлиники или и вовсе под наблюдением врача, чтобы вовремя заметить опасные симптомы, если вдруг они проявятся.
- Что касается купания, то в день прививки лучше обойтись без длительных водных процедур, а просто ополоснуть ребенка под душем, избегая растирания места укола мочалкой.
- На протяжении нескольких дней после прививки стоит избегать новых продуктов, особенно если ребенок чувствителен к аллергическим проявлениям.
- Многие мамы интересуются, можно ли гулять после прививки корь краснуха паротит. Если это помогает ребенку хорошо спать, и погода не дождливая, и не сырая, то прогулки ограничивать не стоит. Желательно только ограничить контакты с другими детьми или большим количеством людей, чтобы ослабленный ребенок не заразился респираторными заболеваниями.
Все возможные реакции на вакцину нужно уточнить у врача и заранее подготовить необходимые препараты, которые помогут ослабить неприятные симптомы.
Иногда заражение этими опасными заболеваниями происходит еще в период внутриутробного развития. Такая ситуация особенно опасна, поскольку предсказать последствия для плода и здоровья беременной зачастую невозможно.
Для беременных и их плода заражение может грозить следующими последствиями:
- Заражение краснухой или корью в период вынашивания плода может обернуться для женщины либо полной потерей малыша, либо появлением у него тяжелых патологий развития, среди которых нарушения слуха, зрения, пороки сердца и отставание в общем физическом развитии или же наличие неизлечимых дефектов.
- Паротит может грозить воспалением слюнных и/или околоушных желез, поражением головного мозга, а также тестикул, что нередко чревато бесплодием.
- Очень редко паротит провоцирует возникновение нефрита, артрита и панкреатита.
- Чем опасна прививка от кори при беременности – она может обернуться осложнениями бактериального свойства, поскольку ослабляет иммунитет.
- Также корь иногда оборачивается таким осложнениям, как гепатит, панэнцефалит, иными словами – воспаление мозговых оболочек, а также трахеобронхит.
Стоит понимать, что ребенок получает от матери иммунитет от некоторых заболеваний, но он крайне недолговечен. Поэтому прививка от кори, график вакцинации от которой предполагает введение первой инъекции в 12 месяцев, должна быть сделана обязательно.
В большинстве случаев реакция на прививку от кори краснухи паротита остается в пределах нормы, поэтому стоит просто соблюдать правила вакцинации. Тогда ребенку не будет грозить опасность заболевания, и он будет защищен.
источник