Несмотря на многие сходные проявления, сердечная астма и бронхиальная астма имеют отличительные признаки, позволяющие дифференцировать их друг от друга. Это важно для проведения правильной диагностики и назначения лечения, так как эти состояния в корне отличаются происхождением и требуют разных методов воздействия.
Оба вида проявляются приступами удушья, но вызываются они совершенно разными причинами. Сердечную форму нельзя считать самостоятельным заболеванием, так как она является следствием наличия у больного нескольких проблем с сердечно-сосудистой системой, приводящих к развитию сердечной недостаточности.
Бронхиальная астма – это отдельное заболевание, чаще всего аллергической природы, поражающее легкие и бронхи, но никак не связанное с сердечной деятельностью. В этом состоит основное отличие бронхиальной астмы от сердечной астмы. Для назначения лечения важно различать эти два состояния, так как воздействовать на них нужно различными методами и препаратами.
Грамотная диф. диагностика бронхиальной астмы и сердечной астмы помогает распознать картину заболевания и начать его лечение на самых ранних стадиях, задолго до развития осложнений.
Приступ сильного удушья, который возникает при различных кардиологических проблемах, принято называть сердечной астмой. Это состояние нужно вовремя распознавать, так как оно может сопровождать такое опасное для жизни больного заболевание, как инфаркт миокарда. Также приступ может развиться при разных типах пороков сердца, кардиосклерозе и других заболеваниях, сопровождающихся сердечной недостаточностью.
Сердечная форма астмы возникает как проявление недостаточности левого желудочка, вызванной застоем крови в малом круге кровообращения и отеком легких. Приступ развивается внезапно, начинаясь с одышки и переходя в сильный, надсадный кашель сухого типа, ощущением недостатка воздуха, страхом смерти и другими симптомами.
Больному нужна срочная помощь, добиться купирования приступа можно приемом нитроглицерина и других нитратов, а также иных препаратов по назначению врача. Так как причиной такого состояния может быть инфаркт, больному нужно вызвать скорую помощь и госпитализировать его.
Особенность бронхиальной астмы состоит в том, что это заболевание имеет воспалительную природу, поражает дыхательные пути и клеточные элементы. В основном эта болезнь имеет аллергическое или иммунологическое происхождение, сопровождается сильнейшими приступами удушья с характерными признаками.

При обследовании при подозрении на наличие такой астмы проводится бронхоальвеолярный лаваж. Это диагностический смыв нейтральным раствором легких и бронхов, исследование которого позволяет установить точную причину заболевания.
Отличие сердечной астмы от бронхиальной заключается в различной природе заболеваний и проявляется разными признаками:
-
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
- Бронхиальная астма обычно начинается в раннем возрасте, может быть наследственным заболеванием, вызываться экологическими и профессиональными факторами. Она проявляется спазмом бронхов, при котором человек не может выдохнуть воздух. Состояние сопровождается свистящими хрипами, разлитым цианозом из-за нехватки кислорода, наличием малого количества прозрачной, стекловидной мокроты. Ее появление свидетельствует о завершении приступа. При нем больной старается находиться сидя или опираться на руки, его конечности остаются теплыми. Прием Нитроглицерина не улучшает состояния больного.Характерными отличиями при разных типах астмы является отхождение мокроты и тип удушья. При сердечной астме появление мокроты означает ухудшение состояния, а при бронхиальной – наоборот, завершение приступа с облегчением состояния больного. При сердечной форме больной никак не может вдохнуть воздух, а при бронхиальной – его выдохнуть.
Различия между заболеваниями очень важны, так как для лечения используются совершенно разные препараты и способы.
Дифференциальная диагностика сердечной и бронхиальной астмы предусматривает использование различных методов обследования. При подозрении на бронхиальное происхождение приступов применяются следующие способы обследования:
-
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
- Пикфлоуметрия помогает вычислить пиковую скорость выдоха, которая является на только способом диагностики, но и методом определения правильности назначенного лечения.
Кроме этих способов, больного опрашивают, узнают, имелись ли случаи заболевания в роду, осматривают, прослушивая легкие, отдают на анализ мокроту, сдают кровь, а также проводят различные аллергологические пробы.
Для выявления сердечной формы и ее дифференциации от других заболеваний со сходными признаками (астматического бронхита, стеноза гортани, уремической одышки, медиастинального синдрома, истерического припадка) применяются следующие методики:
- осмотр пациента;
- сбор анамнеза;
- ЭКГ;
- рентгенография области грудной клетки.
При сердечной астме присутствуют шумы при дыхании, но они все равно отличаются от звуков при бронхиальных проявлениях, позволяют уловить глухие тона сердца и разграничить проявления разных состояний.
После получения полноценных данных и выявления картины заболевания врач может поставить точный диагноз и начать правильное, целевое лечение. Так как сердечные приступы несут непосредственную опасность жизни пациента и могут быть проявлением инфаркта миокарда, при котором уровень выживаемости больных зависит от скорости госпитализации, человеку нужно обязательно вызывать «скорую помощь» для предотвращения ухудшения состояния.
Бронхиальная астма имеет хроническое течение и требует постоянного применения выписанных врачом препаратов, прохождения специализированного лечения для снижения частоты и тяжести приступов.
источник
автор не бойтесь. У этих двух заболеваний разная причина и разный механизм развития.
Вам уже написали, что круп — вирусной природы, бронхиальная астма — аллергической.
При крупе поражается гортань(происходит воспалене слизистой, отек и сужение просвета гортни под водействием вируса) , при астме — бронхи (под действием аллергена происхдит отек слизистой и спазм гладкой мускулатуы бронхов, за счет этого сужается их просвет).
Это вообще разные болезни.
Порсле выздоровления вполне можно идти в сад. как и при любом другом ОРВИ.
Ой спасибочки.:flower:
А то я вчера разревелась. (
Мы ушли под расписку.
К нам ходит м/сестра и колет а/б и ушки закапывает фурацилиновым спиртом(сказали, что надо, т.к. отит уже есть, но пока не страшный, чтобы не было хуже).
Вобщем выполняем все предписания врачей: дышим, колемся и проч.
Ой спасибочки.:flower:
А то я вчера разревелась. (
Мы ушли под расписку.
К нам ходит м/сестра и колет а/б и ушки закапывает фурацилиновым спиртом(сказали, что надо, т.к. отит уже есть, но пока не страшный, чтобы не было хуже).
Вобщем выполняем все предписания врачей: дышим, колемся и проч.
Если есть отит, антибиотики вам показаны. А где лежали?
Девочки, помогите.
У нас стеноз гортани при орви.
СО всех сторон слышу, что это начало астмы.
Боюсь до дрожи в коленях.
И еще вопрос: чем стеноз при орви отличается от стеноза при аллергии (ну аллергическая реакция)
Это вам врач такое сказал? Нам ставят под вопросом БА , но у нас ОБСТРУКЦИИ, т.е. сужение бронхиол происходит — аллергическая р-ция на вирус или лекарство. А про стеноз я такое впервые слышу. у меня самой в детстве были стенозы при ОРВИ, но на этом все и кончилось:009:
Это вам врач такое сказал? Нам ставят под вопросом БА , но у нас ОБСТРУКЦИИ, т.е. сужение бронхиол происходит — аллергическая р-ция на вирус или лекарство. А про стеноз я такое впервые слышу. у меня самой в детстве были стенозы при ОРВИ, но на этом все и кончилось:009:
Нет конечно. Врач утверждает, что это возрастное и т.п. А знакомые говорят, что у них сын астматиком до 12 лет был из-за того, что сначала думали, что это стеноз при орви (и соответственно лечили), а выявилось что это аллергическая реакция.И парня просто «залечили» антибиотиками. (
Нет конечно. Врач утверждает, что это возрастное и т.п. А знакомые говорят, что у них сын астматиком до 12 лет был из-за того, что сначала думали, что это стеноз при орви (и соответственно лечили), а выявилось что это аллергическая реакция.И парня просто «залечили» антибиотиками. (
Астматиком нельзя быть до 12 лет, им можн либо не быть, либо быть всю жизнь.
А вообще хороший грамотный педиатр Вам в помощь.
Астматиком нельзя быть до 12 лет, им можн либо не быть, либо быть всю жизнь.
А вообще хороший грамотный педиатр Вам в помощь.
Спасибо. Вы мне очень помогли. Развеяли сомнения.
:flower::flower::flower:
у сына с года стеноз,постоянные обструк.бронхиты,атиты,в полтора поставили(пульманолог)бронхиальную астму,но в 2,5 года(этим лето) нас по направлеию аллерголога положили в больницу на обследование и не обнаружили деагноз брон. астмы,а у нас анатомическое строение горла ,как начинает заболевать через день или два происходит стеноз,чесно говоря уже устала,но что поделаешь,надеюсь скоро перерастёмврачи у нас попадались не компетентные и пульмонолог,которая постоянно выписывала антибиотики,а под конец назначила нам болончики для асматиков(на что врачи в больнице были в шоке),педиатр которая не разбиралась а только разводила руками и ничего не могла объяснить,слава Богу за аллерголога а за врачей в педиатрическом
Да, вот это врачи.
я здесь нашла хорошего специалиста на форуме (пульманолога)
источник
Как же распознать коварный недуг? Как помочь ребенку во время приступа бронхиальной астмы?
«Астма — это когда ходишь в четверть шага, думаешь в четверть мысли, работаешь в четверть возможности и только задыхаешься в полную мощь» (К. Паустовский)
По официальным данным, распространенность бронхиальной астмы у детей составляет 5-12%. Однако заболевание встречается гораздо чаще. К сожалению, диагноз выставляется своевременно всего лишь в одном случае из четырех-пяти. А ведь бронхиальная астма — очень грозное заболевание, поскольку в любой момент ее течение может осложниться приступом.
Так как же распознать коварный недуг? Как помочь ребенку во время приступа бронхиальной астмы?
Бронхиальная астма: особенности приступа в зависимости от возраста ребенка
Дорогие мамы, конечно, вы не врачи и всего знать не можете, да и не обязаны. Однако будет лучше, если вы «вооружитесь» некоторыми знаниями о симптомах приступа бронхиальной астмы в зависимости от возраста ребенка. Это необходимо для того, чтобы вы смогли оказать своевременную помощь своему малышу.
Бронхиальная астма иногда дебютирует даже в первые месяцы жизни . Однако, к сожалению, диагноз зачастую выставляется позднее. Поскольку врачи принимают затрудненное дыхание у малыша и влажный кашель за проявление острой вирусной инфекции или острого оструктивного бронхита.
Причина — нетипичное течение заболевания у детей в первые несколько лет жизни. Это связано с некоторыми особенностями строения легочной ткани (небольшой объем) и бронхиального дерева (узкий просвет бронхов, легкоранимая слизистая оболочка, хорошее кровоснабжение).
Все эти моменты приводят к развитию выраженного отека и сужения бронхов (спазму), а также выделению большого количества слизи в их просвет. В результате нарушается проходимость бронхов. Поэтому в легких у малютки выслушивается большое количество влажных хрипов.
• у малыша эпизоды сильного мучительного кашля повторяются, а интервал между ними менее восьми дней
• на протяжении трех дней у ребенка возникают ночные приступы сильного мучительного кашля.
Перед развитием типичного (обычного) приступа бронхиальной астмы начинаются так называемые предвестники , которые могут продолжаться от нескольких часов до двух-трех суток. В этот период кроха возбужден, раздражителен, плохо спит или сонливый, иногда испуган, говорит шепотом.
Сам приступ чаще всего развивается в ночные или утренние часы. Это связано с тем, что ночью увеличивается уровень биологически активных веществ, вызывающих сужение бронхов. В то же время, уровень гормонов, расширяющих бронхи, наоборот, уменьшается. Кроме того, ночью активность мышц, участвующих в дыхании, значительно снижена.
Как правило, типичный приступ бронхиальной астмы начинается и протекает следующим образом:
* Утром у крохи из носа появляются жидкие выделения, он начинает чихать и чесать нос, а спустя несколько часов присоединяется кашель.
* Во второй половине дня или ближе к вечеру кашель усиливается, как правило, уже становится влажным. Тогда как у детей постарше обычно он становится влажным ближе к концу приступа.
* Приступ начинается ночью или ближе к утру (четыре-шесть часов утра): кашель становится приступообразным, мучительным, упорным. Когда он достигает максимума, может появиться рвота, в которой присутствует вязкая слизистая мокрота.
Во время приступа малыш тяжело и часто дышит (одышка), у него затруднен и удлинен выдох. При этом дыхание у крохи становится шумным, свистящим и слышимым на расстоянии нескольких метров.
Кроме того, в дыхании часто принимает участие вспомогательная мускулатура. Вы можете это заметить по втягивающимся межреберным промежуткам, участкам шеи над грудиной и ключицами, а также по раздувающимся крыльям носа.
В момент приступа ребенок ведет себя беспокойно и отказывается ложиться. Он стремится занять вынужденное, но удобное положение: полусидя или сидя, но опираясь руками на колени. Поскольку это облегчает дыхание.
Нередко кожа меняет свой цвет : вокруг рта (носогубный треугольник) и на кончиках пальцев она может приобрести синюшный оттенок.
* Зачастую во время приступа у ребенка поднимается температура тела, что и становится основой для установления неправильного диагноза: «ОРВИ», «Пневмония», «Обструктивный бронхит».
* Приступ заканчивается самостоятельно или при помощи лекарственных препаратов отхождением мокроты.
* После приступа малыш обычно сонливый и заторможенный.
Однако из-за особенностей строения легких и бронхов типичный приступ у деток до трех лет развивается редко. Гораздо чаще он протекает в виде упорного мучительного кашля в ночное время.
Приступ связан больше со спазмом бронхов, тогда как отек слизистой и выделение в их просвет слизи выражено незначительно. Поэтому он сопровождается сухими хрипами и сухим кашлем, а ребенок жалуется на чувство сдавленности в груди. Все остальные симптомы приступа бронхиальной астмы такие же, как и у детей до трех лет.
Кроме того, если у ребенка любого возраста бронхиальная астма протекает тяжело, приступ может развиться и в дневное время.
* Чтобы вовремя заметить учащенное дыхание у крохи, вам необходимо научится правильно определять его частоту.
Для этого вне приступа положите ладонь на грудь или спинку малыша и посчитайте, сколько раз она поднимется за 15 секунд. Затем полученную цифру умножьте на 4, что составит число дыхательных движений в минуту. Или посчитайте за 30 секунд и умножьте на 2.
Во время приступа точно также считайте частоту дыхательных движений. Это поможет вам понять, улучшается ли состояние ребенка или нет.
В норме частота дыхательных движений в минуту у ребенка составляет:
— с шести до двенадцати месяцев — 35-40
— с четырех до шести лет — 24-26
— с семи до девяти лет — 21-23
— с десяти до двенадцати лет — 18-20
— с тринадцати лет и старше — 16-18
* Существует устройство, которое позволяет узнать о приближении приступа бронхиальной астмы у ребенка за несколько часов или даже дней до него — пикфлоуметр. Это портативный прибор, который снабжен шкалой и подвижной стрелкой.
Пикфлоуметр измеряет пиковую скорость выдоха (ПСВ), которая уменьшается при сужении просвета бронхов. Прибор хорош, но имеет недостаток: его после небольшого обучения могут использовать только дети старше пяти лет.
Прежде всего, запомните, что дома вы можете купировать только легкие и умеренно выраженные приступы. Во время них у ребенка появляется одышка (учащается дыхание и затрудняется выдох) лишь при движении или проявлении эмоций — например, если малыш играет, ходит, смеется, плачет, кушает. То есть одышка у крохи в состоянии покоя отсутствует. Кроме того, цвет кожи во время приступа не меняется.
Если приступ развился впервые, немедленно вызовите скорую помощь, а до ее приезда помогите крохе:
* По возможности прекратите контакт с аллергеном, если он известен.
* Обеспечьте доступ воздуха в помещение.
* Снимите, если есть, тугую одежду.
* Помогите крохе принять положение полусидя. Так ему будет легче дышать.
* Сохраняйте спокойствие и внушайте малышу, что опасности никакой нет и приступ скоро пройдет. Так вы успокоите его.
* Поите малыша чистой или минеральной негазированной водой часто и небольшими порциями. Это очень важно, поскольку при учащенном дыхании он теряет много жидкости, что ведет к обезвоживанию, усиливает сужение бронхов и ухудшает общее состояние ребенка.
Если диагноз уже выставлен, а приступ развился не впервые, у вас уже должна быть аптечка с необходимыми лекарственными препаратами быстрого действия, которые расширяют бронхи (бронхолитики).
Как правило, это баллончик дозированного аэрозольного ингалятора: беродуал, сальбутамол, беротек или другие. Поэтому примените рекомендованный врачом лекарственный препарат (одну ингаляционную дозу), дайте свободный доступ воздуху, обязательно успокойте ребенка и поите его водой.
Затем каждые 20 минут оценивайте общее состояние крохи и при необходимости повторяйте ингаляцию. Например, если ребенок себя чувствует лучше, но кашель и небольшая одышка сохраняется.
Однако помните, что для купирования одного приступа бронхиальной астмы можно применить всего пять-шесть ингаляций с двадцатиминутным интервалом. Поскольку возможна передозировка лекарственного препарата или развитие нежелательных последствий (побочных эффектов). Обычно для снятия легкого и умеренного выраженного приступа бронхиальной астмы достаточно от 1 до 3 ингаляций с двадцатиминутным интервалом.
Когда дыхание станет реже, а кашель уменьшится, можно считать, что состояние ребенка улучшилось.
К сожалению, дети не всегда могут сделать полноценный вдох, поэтому поэтому для ингаляций используйте специальное вспомогательное устройство — спейсер.
Он представляет собой полый цилиндр (но может иметь и другую форму), который снабжен маской или мундштуком. Пользоваться спейсером несложно: в специальное отверстие вставляется баллончик с лекарственным веществом, которое впрыскивается в полость приспособления, а его вдыхание осуществляется через маску (у малышей до четырех лет) или мундштук (у детей старше четырех).
Кроме того, детям первых лет жизни для доставки лекарственного вещества непосредственно в легкие предпочтительнее пользоваться небулайзерами (ингаляторами). Для них используйте аптечные растворы лекарственных препаратов, дозировка которых должна соответствовать возрасту ребенка. Лучше всего применять компрессорный ингалятор или меш-небулайзер, поскольку в них лекарственные вещества не разрушаются.
Во время приступа не накладываете ребенку горчичники, не делайте ножных ванн с теплой водой, не растирайте его кожу пахнущими веществами, не давайте отвары трав и мед. Эти действия могут только усилить приступ!
Важно! Помните, что у детей общее состояние может быстро и резко ухудшиться, поэтому не медлите с вызовом машины скорой помощи в следующих ситуациях:
* Если по истечении одного-двух часов от начала оказания помощи приступ не купировался.
* При появлении учащенного дыхания и затрудненного выдоха у ребенка в состоянии покоя.
* Когда ребенку трудно говорить и ходить, он сидит в вынужденном положении.
* Если кожа малыша побледнела или появилась ее синюшность на кончиках пальцев, вокруг губ и крыльев носа.
* Когда кроха излишне возбужден («дыхательная паника») или у него нарастает слабость.
* Если вы живете далеко от лечебного учреждения.
* У вас отсутствует возможность оказать помощь в полном объеме дома.
* Если вашему малышу еще не исполнился год.
Все зависит от общего самочувствия ребенка:
— Если ваш малыш на следующий день активен и чувствует себя хорошо , продолжите основное (базисное) лечение, назначенное врачом.
— Если у ребенка сохраняется кашель, усиливающийся после физической или эмоциональной нагрузки, постарайтесь оградить его от активных игр и бега.
Для лечения продолжайте вводить препарат, расширяющий бронхи, еще 1-2 дня по одной ингаляции каждые 4 часа бодрствования.
И обязательно проконсультируйтесь с лечащим врачом. Поскольку возможно понадобится увеличить дозу уже назначенного лекарственного препарата для основного (базисного) лечения на 7-10 дней или прописать другое лекарство.
Важно! Препараты, расширяющие бронхи, применяются только для купирования приступа бронхиальной астмы. Поскольку они не действуют на аллергическое воспаление и не обладают лечебными свойствами . Поэтому никогда не увеличивайте их дозу или длительность применения, лучше обратитесь к врачу.
Дорогие мамы, приступ — грозное осложнение бронхиальной астмы, поэтому лучше предупреждайте его развитие. Для этого старайтесь ограждать малыша от возможных провоцирующих факторов (домашняя пыль, мед, шерсть животных и другие), а также соблюдайте все врачебные рекомендации. И тогда вы сможете контролировать это коварное заболевание, а ваш малыш будет наслаждаться свободным дыханием.
Автор : Корецкая Валентина Петровна, педиатр,
источник
Симптомы таких болезней как сердечная и бронхиальная астма критически похожи и определиться с диагнозом трудно даже опытному врачу. Однако отличить приступ этих недугов – важнейшая задача, потому что эти разные болезни нуждаются в применении различных препаратов. Особенно это касается неотложной помощи.
Для ликвидации приступов БА категорически запрещено использовать наркотические анальгетики. Равносильным этому является использование адренергических медикаментов при приступе сердечной астмы (далее СА). Эти средства купируют приступ бронхиальной астмы, но не приносят абсолютно никакого результата при приступе сердечной. Чем быстрее врач определит отличие этих недугов и поставит правильный диагноз, тем успешнее будет лечение.
Краткое содержание статьи
Это болезнь не относится к самостоятельным, а лишь является последствием нарушений в работе сердца и сердечно-сосудистой системы в целом.
Среди причин можно выделить 8 основных заболеваний:
- Желудочковая тахикардия.
- Обширный инфаркт и прединфарктное состояние.
- Отрыв аневризмы.
- Ишемия и прочие нарушения кровотока миокарда.
- Гипертония с наличием кризов.
- Миокардит.
- Кардиомиопатия.
- Эндокардит.
Кроме дисфункций сердечно-сосудистой системы и сердца, в медицинской практике есть пациенты, у которых СА возникала в таких случаях:
- болезни почек;
- нерегулярные нагрузки на организм;
- инфицирование тяжелыми недугами (к примеру – пневмония);
- употребление наркотических и психотропных веществ;
- бронхиальная астма на запущенном этапе;
- нарушение психологического и эмоционального баланса;
- прединсультное состояние.
ВАЖНО! Если человек страдает ожирением и постоянными запорами, то он однозначно попадает в зону риска этого заболевания. Кроме того, беременные или родившие ребенка женщины в возрасте после 45 лет тоже могут приобрести СА.
Определить первопричину возникновения приступов сердечной астмы может исключительно специалист. Ведь возникать и проявляться этот недуг может абсолютно по-разному.
Если у больного выявлены нарушения в работе сердечно-сосудистой системы или обнаружены прочие серьезные заболевания, то особое внимание стоит уделить приступам сухого кашля. Ведь они присущи не только бронхиальной астме. Кроме того, нужно уделить внимание биохимическим процессам организма: их нарушения тоже сигнализируют о сердечной астме.
Приступ СА сопровождается тахикардией, слабым наполнением пульса и повышенным или пониженным давлением (см. базовый недуг). Причины сердечной недостаточности можно просмотреть при исследовании электрокардиограммы. Отличить сердечную астму от бронхиальной не составит труда в том случае, когда она проявляется типичными сигналами. Если приступы сопровождаются бронхоспазмом, то это затрудняет и запутывает отличие. Во избежание этого следует рассказать врачу о хронических недугах, аллергиях и патологиях легких.
Чтобы не допустить серьезных осложнений, нужно знать базовую симптоматику недуга, особенно если известно о сердечной недостаточности:
- Усиленное биение сердца с ощущением сдавливания в области груди.
- Нехватка кислорода и удушье.
- Одышка, психологическая неадекватность и учащенные вдохи ртом – все это присуще страху смерти.
- Облегчение состояния при принятии положения стоя или сидя.
- Обострение известных сердечных болезней.
Самыми распространенными причинами возникновения этого недуга являются инфекции дыхательных путей и вдыхание или употребление аллергенов. Среди аллергенов лидирующее место занимают:
- пыль бытовая;
- клещи пылевые;
- растительная пыльца;
- шерсть домашних питомцев;
- бытовая химия;
- пищевые продукты (шоколад, орехи и др.).
Наличие аллергенов или инфекций отягощают течение бронхиальной астмы, делают выход затрудненным, свистящим и хрипящим. В этом состоит одно из отличий бронхиального недуга от сердечного, ведь при приступе сердечной астмы пациент может свободно вдохнуть.
ВАЖНО! Это заболевание характерно для более молодого возраста, что обусловлено перенесением бронхитов, пневмоний и прочих серьезных болезней в детстве.
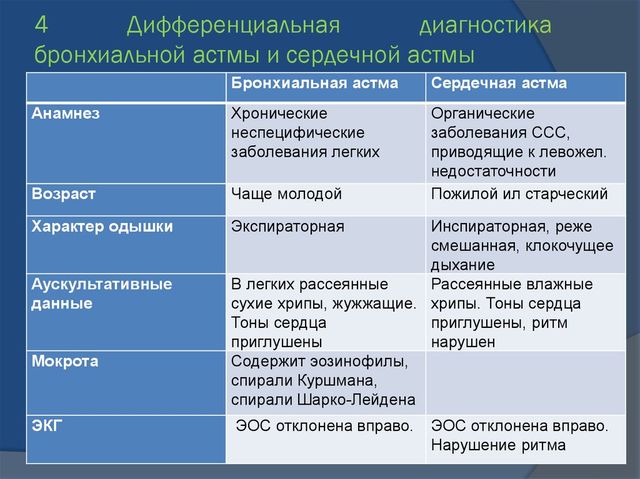
| Признаки | Бронхиальная астма | Сердечная астма |
|---|---|---|
| Анамнез | Хронические неспецифические заболевания легких, повторные пневмонии, аллергия | Болезни сердечно-сосудистой системы, приводящие к левожелудочковой сердечной недостаточности |
| Характер одышки | Экспираторная (затруднен выдох) | Смешанная |
| Вынужденное положение | Сидя или стоя с фиксированным плечевым поясом | Ортопноэ (вынужден сидеть) |
| Цианоз | Диффузный | Периферический |
| Тип грудной клетки | Эмфизематозная | Не изменена |
| Перкуссия легких (простукивание) | Коробочный звук | Притупление звука в нижних отделах легких |
| Аускультация легких (выслушивание) | Ослабленное везикулярное дыхание. Сухие свистящие хрипы | Ослабленное везикулярное дыхание. Влажные мелкопузырчатые не звонкие хрипы |
| Перкуссия сердца | Абсолютная тупость сердца отсутствует или уменьшена. Границы относительной сердечной тупости достоверно определить не удается | Абсолютная тупость сердца не изменена или увеличена. Левая граница относительной сердечной тупости смещена кнаружи |
| Аускультация сердца | Тоны сердца ослаблены, ритмичны | Тоны сердца ослаблены, тахикардия, часто ритм галопа аритмии |
| Мокрота | Слизистая, скудная, вязкая, стекловидная, содержит эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена, выделяется в конце приступа | Серозная, розовая, пенистая, жидкая (при альвеолярном отеке легкого), может содержать сидерофаги (“клетки сердечных пороков”) |
| ЭКГ | Отклонение электрической оси сердца вправо нагрузка на правое предсердие | Отклонение электрической оси влево, гипертрофия левого желудочка, признаки ишемии миокарда, аритмии |
♦ Приступы бронхиальной и сердечной астмы сопровождаются попаданием плазмы крови в легкие. Однако происхождение мокроты абсолютно разное: при приступе бронхиальной астмы мокрота попадает в легкие из-за сверхусилий работы правого желудочка сердца, а при сердечной – из-за недостаточного функционирования левого желудочка сердца.
Эти факты осложняют симптоматику заболеваний, однако болезни все равно нужно как можно раньше отличить друг от друга. Главные факторы для отличия недугов можно найти в анамнезе. Основное отличие заболеваний состоит в их первопричинах и возрастном цензе. Для бронхиальной – это бронхиты и воспаления легких в детском возрасте, а для сердечной – недуги сердечно-сосудистой системы в более зрелом возрасте.
♦ Второе отличие – это разный характер дыхания. В отличии от бронхиальной, где трудно выдохнуть, при СА наоборот трудно вдохнуть.
♦ Третье отличие заключается в различной локации хрипов при прослушивании. Влажные хрипы в нижних отделах легких присущи сердечному заболеванию, в то время как для приступов второго характерны сухие хрипы на выходе.
Только правильное отслеживание симптоматики и диагностирование болезни позволит избежать осложнений в течении недуга, а следовательно жизнь и здоровье больного будут в безопасности.
Честно говоря я не знала, что астма бывает бронхиальной и сердечной. Прочитав статью я так поняла, что их легко перепутать, а неуместное лечение может привести к летальному последствию. Тут говорится, что сердечная астма может проявляться при запущенном виде бронхиальной астмы. Задается вопрос, а как назначают терапию в данном обстоятельстве? Что нужно излечить первостепенно? Еще меня интересует одно, какое из этих заболеваний может передаватья генетически или формироваться еще в зародыше?
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Удушье — крайняя степень одышки, тяжёлое патологическое состояние, возникающее в результате резкого недостатка кислорода (гипоксии), накопления углекислого газа (гиперкапнии) и приводящее к нарушению работы нервной системы дыхания и кровообращения. Субъективно удушье — выраженное до крайней cтепени чувство нехватки воздуха, часто сопровождающееся страхом смерти. Синонимы: асфиксия (от греч. asphyxia — отсутствие пульса). Для обозначения наиболее тяжёлой степени удушья иногда применяют термин «апноэ» (греч. арnоia — отсутствие дыхания).

Современные эпидемиологические исследования выявляют высокий уровень распространенности астмы: в общей популяции она превышает 5%, а среди детей — более 10%. В педиатрической практике высока частота возникновения стеноза гортани и трахеи (стридор на фоне ОРВИ, аллергии).

Одна из главных причин удушья – бронхиальная астма. Инородные тела чаще всего являются причиной удушья у детей возрасте 1-3 лет, причём у мальчиков вдвое чаще, чем у девочек. Учитывая, что удушье также встречается у взрослого населеня, в частоности при сердечно-сосудистых заболеваниях (особенно у людей с избыточной массой тела), можно сказать, что удушье — один из самых актуальных синдромов врачебной практики.

При прохождении воздуха через суженный участок дыхательных путей образуется дистантный дыхательный шум, называемый стридором. Он может быть инспираторным (в фазе вдоха), экспираторным (в фазе выдоха) или смешанным. При развитии дыхательной недостаточности стридор может сопровождаться цианозом.
При бронхиальной обструкции в классических случаях приступ удушья возникает внезапно, постепенно нарастает и продолжается от нескольких минут до многих часов. Во время приступа больной занимает вынужденное положение, обычно сидя в постели, руками опираясь о колени или спинку стула, дышит часто и шумно, со свистом, рот у него открыт, ноздри раздуваются, выдох удлинён. При выдохе набухают вены шеи, во время вдоха набухание вен уменьшается. В конце приступа появляется кашель с трудно отделяющейся, тягучей, вязкой, стекловидной мокротой.
Удушье при сердечной астме может появиться внезапно: у больного вынужденное положение (сидячее), частое клокочущее дыхание (25-50 в минуту), при прогрессировании – розовая пенистая мокрота.
Внезапное удушье с ортопноэ, глубоким, иногда болезненным, вдохом и выдохом возникает также при эмболии или тромбозе легочной артерии, отеке легких, бронхиолите у детей.
Бронхоспазм клинически аналогичный астматическому, бывает у больных с карциноидным синдромом. Удушье при этом сопровождается гиперемией лица, урчанием в животе, вздутием живота.
При спонтанном пневмотораксе приступ удушья возникает внезапно вслед за болью в пораженной половине грудной клетки. В течение суток самочувствие несколько улучшается, но сохраняется одышка и умеренная болезненность.
Попадание инородного тела вызывает появление острого, приступообразного, мучительного кашля и удушья либо резкого удушья при минимальном кашле, сопровождается испугом или резким беспокойством, паникой, страхом смерти. Покраснение лица сменяется цианозом.
Развитие крупа проявляется постоянной инспираторной одышкой, осиплостью голоса при поражении голосовых связок. Для истинного крупа характерен лающий кашель, постепенно теряющий звучность (вплоть до полной афонии), и затрудненное дыхания, переходящее в асфиксию.
Истероидная астма может проявляться различными вариантами.
- Она может представлять своего рода дыхательную судорогу: очень частые, бурные дыхательные движения грудной клетки, иногда они сопровождаются стоном: усилен и вдох, и выдох (дыхание «загнанной собаки»). Длительность удушья измеряется минутами, спустя некоторое время приступ удушья возобновляется. Может сопровождаться судорожным плачем или надрывным смехом. Цианоза не бывает.
- Истероидное удушье другого варианта заключается в нарушении сокращения диафрагмы: после короткого вдоха с подъёмом грудной клетки и выпячиванием надчревной области на несколько секунд наступает полная остановки дыхания. Затем грудная клетка быстро возвращается в экспираторное положение. Во время приступа глотание затруднено или даже невозможно (истерический «ком в горле»), иногда в надчревной области появляется боль, вероятно, вследствие сокращения диафрагмы.
- Психогенное удушье третьего типа связан со спазмом голосовых связок. Приступ удушья начинается свистящими вдохами, но затем дыхательные движения замедляются и становятся глубокими и натуженными, на высоте приступа может произойти кратковременная остановка дыхания.
Удушье можно классифицировать по этиологическому признаку. Например, «удушье вследствие бронхиальной обструкции», и «удушье из-за паралича дыхательной мускулатуры».
Классификация бронхообструктивного синдрома:
- аллергического генеза (БА, анафилаксия, ЛА);
- аутоиммунного генеза (системные заболевания соединительной ткани);
- инфекционного генеза (пневмония, грипп и др.);
- эндокринного (эндокринно-гуморального) генеза (гипопаратиреоз, гипоталимическая патология, опухоли карциноидного типа, болезнь Аддисона);
- обтурационный (опухоли, инородные тела и др.);
- ирритативный (от воздействия паров кислот, щелочей, хлора и других химических раздражителей, от термических раздражителей):
- токсико-химический (отравление фосфорорганическими соединениям идиосинкразия к йоду, брому, аспирину, бета-адреноблокаторам и другим препаратам):
- гемодинамический (тромбозы и эмболии лёгочной артерии, первичная лёгочная гипертензия, левожелудочковая недостаточность, респираторный дистресс-синдром);
- неврогенный (энцефалит, механическое и рефлекторное раздражение блуждающего нерва, последствия контузии и др.).
Удушье может быть острым и хроническим, а по стенени тяжести — лёгким, средней степени тяжести и тяжёлым.

Удушье — крайняя степень одышки. Соответственно алгоритм диагностики при одышке применим и для диагностического поиска в случае удушья.
История начала заболевания позволит отличить приступ астмы от стеноза гортани и трахеи, обтурации инородным телом.
Истинный круп начинается с ангины и отёка области зева, сопровождается выраженной интоксикацией.
Ложный круп обычно развивается на фоне ОРВИ и других инфекционных заболеваний. Он проявляется быстро возникшим и постепенно усиливающимся приступом затруднённого дыхания и кашля. У детей это чаще бывает ночью.
Аллергический отёк дыхательных путей может возникать при контакте с известным или неизвестным аллергеном у больного с аллергическим анамнезом (наличие аллергии в прошлом, аллергия у родственников) либо без предшествующих указаний на атопическую конституцию. В последнем случае отек чаще бывает псевдоаллергическим. При наследственном АО нередко можно выявить наличие подобной патологии, а иногда — случаев внезапной необъяснимой смерти у родственников. Кроме того, в этом случае отёк может быть спровоцирован механическим воздействием (твёрдой пищей, проведением эндоскопии и т.д.).
Внезапное появление свистящего дыхания у здорового до этого человека может говорить и об аспирации. Аспирацию инородного тела следует предполагать также при наличии длительного и необъяснимого кашля. При попадании инородного тела в бронхи возможен рефлекторный спазм бронхиол с развитием типичной картины бронхоспазма. Поэтому окончательный диагноз часто возможен только после проведения бронхоскопии.
Приступы острого нарушения дыхания при синдроме дисфункции голосовых связок напоминают удушье у больных БА, но определяемые на расстоянии звучные хрипы (в отличие от БА) слышны преимущественно на вдохе. Приступ удушья провоцируется громким разговором, смехом, попаданием частичек пищи ими воды в дыхательные пути. Отсутствует эффект от приёма бронхолитиков, а прием ингаляционных глюкокортикоидов (при ошибочной диагностике БА) можем усугубить проявления болезни. В рамках синдрома Мюнхгаузена встречается состояние, характеризующееся смыканием голосовых связок и развитием свистящего дыхания, имитирующего приступ при БА. При этом отсутствуют гиперреактивность и воспаление бронхов, а также какие-либо органические изменения н дыхательных путях.
Астматический вариант острого инфаркта миокарда проявляется клинической картиной отёка лёгких без выраженных ишемических болей.
Ночное пароксизмальное удушье характерно для сердечной недостаточности, часто возникает на фоне предшествующей одышки. В анамнезе у таких пациентов можно выявить заболевания, при которых преимущественно страдает левый желудочек: гипертоническую болезнь, аортальный порок, инфаркт миокарда. Подробно анамнестические данные и жалобы, характерные для сердечной недостаточности.
При спонтанном пневмотораксе удушье чаще встречается у мужчин 20-40 лет. Нередко можно выявить повторные эпизоды, чаще на той же стороне. Правое легкое поражается несколько чаще, чем левое.
Легочный васкулит наблюдается примерно у трети больных узелковым периартериитом. Клинически проявляется тяжёлыми приступами удушья, которые присоединяются к другим синдромам болезни, дебютом периартериита васкулит выступает редко. Но в случае возникновения приступов кашля и удушья в начале заболевания их часто принимают за проявления астмы. Одышка, периодически преходящая в тяжелые астматические приступы удушья, возникает иногда за 6 мес. или за год до развития других синдромов узелкового периартериита. Если приступ удушья возникает в разгар болезни (на фоне лихорадки, болей в животе, артериальной гипертензии, полиневрита), их обычно трактуют как следствие сердечной недостаточности.
Тромбэмболия лёгочной артерии встречается у больных пожилого и старческого возраста, находящихся на постельном режиме, а также у больных любого возраста с признаками сердечной недостаточности, флеботромбозом нижних конечностей.
Острый описторхоз или аскаридоз в стадии миграции личинок также может быть причиной удушья (встречается редко)
Бронхиальная астма, подозрение на мастоцитоз требуют консультации аллерголога-иммунолога.
При подозрении на дисфункцию голосовых связок, стеноз гортани, круп необходима консультация ЛОР-врача (при истинном крупе инфекциониста).
В случае сердечно-сосудистой патологии — консультация кардиолога, заболеваний органов дыхания — пульмонолога.
При выявлении опухолевого генеза удушья больной должен быть направлен к онкологу.
При системных заболеваниях (узелковом периартериите) консультация ревматолога.
При истероидном удушье консультации психиатра.

источник
Бронхиальная астма и бронхит относятся к категории заболеваний дыхательных путей, воспалительного характера. Оба заболевания имеют схожие симптомы, и все же причина возникновения этих двух заболеваний разная. Различаются эти болезни и по методике лечения.
Бронхиальная астма – это хроническое заболевание, которое поражает нижние дыхательные пути. Под действием раздражитель происходит сужение бронхов, что приводит к приступу удушья. Астматически кашель чаще всего носит непродуктивный характер, это сухой кашель, без обильной мокроты.
В большинстве случаев причиной астмы является аллергия. Астматический приступ начинает прогрессировать в ответ на воздействие аллергена. Это атопический вариант заболевания. Кроме этого, отмечают инфекционно-аллергический вариант. В этом случае обострение болезни наступает после перенесенной простуды или ОРВИ.
Астматики очень чувствительны к внешним воздействиям окружающей среды.
- химические раздражители;
- дым;
- загазованность воздуха;
- пыль;
- резкие запахи.
Все эти факторы служат причиной развития бронхоспазма. Приступ удушья сопровождается следующими симптомами:
- мучительный кашель;
- отдышка с затрудненным выдохом;
- хрипы и свистящие звуки, сопровождающие дыхание.
Бронхиальная астма – это заболевание, которое передается по наследству. Если у одного из родителей есть такой диагноз, очень высок риск развития болезни у ребенка. При этом, бронхиальная астма не обязательно проявиться сразу после рождения, она может начаться в любом возрасте.
Бронхит сопровождается воспалительными процессами в бронхах. Причиной его возникновения являются вирусы и бактерии, в большинстве случаев это:
- пневмококки;
- гемофильная палочка;
- вирусы гриппа;
- стрептококки;
- аденовирусы.
Инфекция проникает в организм воздушно-капельным путем.
Диагностируют две формы бронхита: острую и хроническую. Острый бронхит очень часто переходит в хроническую форму. Причиной этому является слабый иммунитет, плохая экология, курение.
Основной симптом бронхита – кашель. Первоначально развивается сухой кашель, затем появляется обильная мокрота. При наличии инфекции мокрота будет окрашена в желтый или зеленый цвет. Острая форма недуга сопровождается насморком и повышением температуры.
Хроническая форма заболевания характеризуется чередованием периодов ремиссии и обострения. Обострение бронхита вызывают ОРЗ, грипп, переохлаждение. При запущенной форме болезни возникает одышка.
Отличить бронхиальную астму от бронхита иногда бывает очень сложно из-за схожей симптоматики. Но различать эти два заболевания очень важно, поскольку лечатся они по-разному. Если лечение было назначено некорректно, пользу оно не принесет.
Существует несколько признаков, на которые можно ориентироваться при постановке диагноза:
- Источник возникновения. Бронхит развивается на фоне вирусной инфекции. Аллергическая реакции для данного вида заболевания дыхательных путей не характерна. При бронхиальной астме решающим фактором является преимущественно аллергическая реакция. Бронхиальная астма – это заболевание бронхиального дерева, имеющее иммуно-аллергическую природу. Приступы одышки могут возникать и после физической нагрузки, и в состоянии покоя, в ночной период.
- Одышка. Каждый астматический приступ сопровождается одышкой. При бронхите одышка характерна только для хронической формы заболевания и только в период обструкции.
- Кашель. Бронхит всегда сопровождается кашлем. При этом на начальном этапе заболевания он сухой, спустя два-три дня он переходит в продуктивный кашель с обилием мокроты. Для бронхиальной астмы характерен сухой кашель. И лишь при его купировании отходит небольшое количество мокроты.
- Мокрота. При бронхите образуется обильная мокрота. Она может быть и прозрачной, и желтой, и зеленой. Консистенция ее также разнообразна – от жидкой прозрачной до густой с гнойными комками. При бронхиальной астме мокроты много не бывает. Мокрота слизистая и имеет прозрачный цвет.
- Хрипы. Если у пациента диагностируют бронхит, то при прослушивании легких определяют влажные хрипы. Астма отличается свистящими сухими хрипами.
- Анализ крови. Во время обструкции бронхита в анализе крови наблюдают лейкоцитоз и повышение СОЭ. При бронхиальной астме анализ крови в большинстве случаев положительный.
В большинстве случаев бронхиальная астма сохраняется на протяжении всей жизни, тогда как от бронхита, при правильно составленном курсе лечения можно избавиться. И это еще одно отличие этих двух недугов.
Для того чтобы поставить точный диагноз, потребуется пройти полное обследование, на основании которого врач определит какой именно недуг прогрессирует в организме больного.
Далеко не всегда удается отличить бронхиальную астму от бронхита по одним лишь симптомам. Особенно, если заболевание находится на начальной стадии и симптоматика еще не явно выражена.
Для того чтобы дифференцировать бронхиальную астму прибегают к лабораторным методам исследования крови. По анализу крови можно определить, имеет ли место аллергическая реакция. Как известно, бронхит не относится к разряду аллергических заболеваний.
Анализ мокроты укажет на наличие микрочастиц, которые характерны только для бронхиальной астмы.
Чтобы уточнить наличие аллергена и его характер, делают кожные пробы.
Очень эффективным методом диагностики, который позволяет дифференцировать бронхиальную астму и бронхит, является спирометрия. Процедура заключается в измерении объема выдыхаемого воздуха за одну секунду времени. У бронхиальной астмы и бронхита эти показатели различны, но в обоих случаях ниже нормы.
Иногда прибегают к рентгенографическому исследованию. Но на начальных этапах болезни такой метод диагностики мало информативен. Для постановки диагноза потребуется пройти полную диагностику, на основе ее показателей картина заболевание будет видна гораздо отчетливее.
Для того, чтобы правильно разработать курс лечения, нужно знать, как отличить бронхит от астмы. А лечатся эти два заболевания по-разному.
При бронхите лечебные действия направлены на:
- расширение просвета бронхов;
- облегчение отхождения мокроты путем назначения отхаркивающих препаратов;
- устранение обструкции;
- устранение вирусов и бактерий.
Лечение бронхиальной астмы проводится комплексно. Астму лечат на протяжении нескольких лет. Основные направления лечения:
- исключение контакта с аллергеном;
- терапия по выработке антител к аллергенам;
- снижение воспалительных процессов;
- устранение бронхоспазма.
При правильно подобранной терапии можно значительно облегчить состояние больного бронхиальной астмой, продлить периоды ремиссии и сократить количество рецидивов. Но полностью вылечить болезнь удается крайне редко.
источник
Синдром обструкции верхних дыхательный путей (круп, острый стенозирующий ларинготрахеит) у детей — одна из самых частых причн обращения за неотложной помощью. Различают острый аллергический стеноз гортани и стеноз вследствие (на фоне) острой респираторной вирусной инфекции (ОРВИ).
Основные причины возникновения и механизмы становления. Развитие аллергического стеноза верхних дыхательных путей с преимущественной локализацией процесса в области гортани,в основном, связано с сенсибилизацией организма к пищевым аллергенам и аллергенам микроклещей домашней пыли (Dematophagoides pteronyssinus и Dematophagoides farineae), животных и др. Острый аллергический стеноз верхних дыхательных путей чаще наблюдается у детей с наследственным предрасположением к аллергии. Развитию крупа нередко предшествует появление симптомов кожной и респираторной аллергии. Способствуют возникновению аллергического стеноза гортани и такие анатомические особенности этого органа у детей, как мягкость хрящевого скелета, короткое и узкое предверье и высоко расположенная гортань, наличие нежной, богатой клеточными элементами слизистой оболочки и рыхлого, с обильной сосудистой сетью и большим количеством тучных клеток, подслизистого слоя. Указанные особенности строения слизитстой и подслизистой оболочек особенно характерно для окруженного плотным перстневидным хрящом участка гортани, Эта область проецируется на подсвязочное пространство, в ней и развивается у детей максимально выраженный отек. Чаще круп развивается у детей в возрасте от 6 месяцев до 3 лет, при этом мальчики страдают им в 304 раза чаще, чем девочки. Патогенетическую основу острого аллергического стеноза верхних дыхательных путей составляют IgE-опосредуемые аллергические реакции, вызывающие развитие в слизистой оболочке гортани воспалеия в виде отека, гиперсекреции слизи, спазма гладкой мускулатуры верхних дыхательных путей, у отдельных пациентов возникает также бронхоспазм. Развитие острого стенозирующего ларинготрахеита может быть связано и с воздействием вирусной инфекции, химических поллютантов, изменением метеоситуации.
Клиника и диагностические критерии. Острый стеноз гортани является причиной развития дыхательной недостаточности (ДН), нарушения общего состояния ребенка. Выделяют 3 степени стеноза в зависимости от выраженности сужения гортани (табл.5):
I — компенсированный; II — cубкомпенсированный; III — декомпенсированный.
Таблица 5. Характеристика аллергического стеноза гортани
Степень Ж а л о б ы О б ъ е к т и в н о Д о п о л н и т е л ь н ы е
стеноза и с с л е д о в а н и я
I “Лающий” кашель, Состояние средней тяжес- При ларингоскопии — ги-
осипший голос. При ти, углубленное и более перемия и небольшой
возбуждении, плаче, редкое дыхание, отсутст- отек слизистой оболочки
возбуждении дыхание вие паузы между вдохом голосовых связок
становится более шум- и выдохом. Отсутствие
II Беспокойство, возбуж- Состояние средней тя- При ларингоскопиии —
дение ребенка, наруше- жести или тяжелое. отек и инфильтративные
ние сна, потливость, Стенотическое дыха- изменения слизистой
выражение испуга на ние в покое, усилива- оболочки гортани
лице, ощущение не- ется при физическом
хватки воздуха; “лаю- напряжении, втяжение
щий” кашель, который уступчивых мест груд-
может становиться ной клетки и эпигастрия.
болезненным Признаки ДН: цианоз но-
III Выраженное беспокой- Состояние тяжелое или Инфильтративные и
ство, чувство страха, крайне тяжелое. Признаки фиброзно-гнойные
нехватки воздуха (мо- выраженной ДН. Резко вы- изменения слизистой
гут часто запрокиды- раженная инспираторная оболочки гортани,
вать голову), потли- одышка, цианоз, акроциа- корки, слизь в прос-
вость.Дисфония, гру- ноз, участие всей дыхатель- вете гортани
бый “лающий” кашель, ной мускулатуры в акте ды-
стенотическое дыха- хания, втяжение эпигастрия,
ние, слышимое на рас- частый нитевидный пульс,
стоянии выпадающий на вдохе, “мра-
У детей с аллергическим стенозом гортани обычно выявляют отягощенную аллергическими реакциями и заболеваниями наследственность, нередко у них отмечаются также проявления атопического дерматита, пищевой и лекарственной аллергии. Для этого варианта крупа характерно внезапное развитие стеноза “на фоне полного здоровья”, при отсутствии катаральных явлений, нормальной температуре тела, а также сравнительно быстрое купирование симптомов болезни при назначении адекватного лечения. У ряда детей одновременно с проявлениями аллергического стеноза гортани развивается бронхообструктивный синдром.
Острый стеноз гортани, развивающийся на фоне острой респираторной инфекции, характеризуется более постепенным началом болезни, возникновением стеноза на фоне катаральных явлений со стороны верхних дыхательных путей, повышением температуры, симпотмами интоксикации, воспалительных изменений в общем анализе крови.
Стеноз гортани необходимо дифференцировать с дифтерией гортани, инородным телом дыхательных путей, обструктивным бронхитом, заглоточным абсцессом, бронхиальной астмой, коклюшем, пневмонией с проявлениями ДН.
Лечение острого стеноза гортани. Дети с острым стенозом гортани подлежат обязательной госпитализации. Проводимая при этом терапия должна быть патогенетической и направленной на восстановление воздушной проходимости верхних дыхательных путей. Лечение проводится с учетом выраженности стеноза гортани,начинается врачами ССМП на вызове, продолжается по пути следования в стационар. Время оказания неотложной помощи не должно превышать 60 минут.
Для лечения острого стеноза гортани в компенсированной стадии (I степень) используются ингаляции ГКС (пульмикорта) через небулайзер в дозе 0,25 мг, при неэффективности или отсутствии небулайзеров применяются антигистаминные препараты: в/м (супрастин, 2% раствор 0,1 мл/год жизни) или перорально (для детей от 12 лет — семпрекс, 1 капс., 8 мг; кларитин или кларотадин, 10 мг, 1 таб. или 2 чайные ложки сиропа).
При лечении стеноза гортани в стадии неполной компенсации (II степень) начинают с ингаляции ГКС (пульмикорт) через небулайзер в дозе 0,5 мг. При отсутствии эффекта проводят повторные ингаляции пульмикорта в той же дозе через небулайзер через 20 минут (максимальной трехкратно). При отсутствии небулайзеров применяются антигистаминные средства (супрастин, в/м), системные ГКС (преднизолон из расчета 2 мг/кг). При недостаточном эффекте дополнительно назначают подкожное введение 0,1% раствора адреналина из расчета 0,01 мг/кг массы тела.
Стеноз гортани III степени протекает с явления дыхательной и сердечно-сосудистой недостаточности, нарушением метаболических процессов, признаками токсикоза, что требует необходимость госпитализации. На догоспитальном этапе лечение стеноза в декомпенсированной стадии начинают с ингаляции ГКС (пульмикорт) через небулайзер в дозе 1 мг. При неэффективности осуществляют повторные ингаляции пульмикорта в той же дозе через небулайзер с интервалом в 20 минут (максимальной двукратно), подкожно вводят адреналин. При неуспехе терапии или отсутствии небулайзеров применяется в/м введение системных ГКС (преднизолона из расчета 2 мг/кг) и п/к введение 0,1% раствора адреналина из расчета 0,01 мг/кг массы тела. В случаях возникновения бронхообструктивного синдрома при всех степенях стеноза гортани лечение проводится растворами бета2-агонистов короткого действия (беродуала по 10-20 капель или вентолина — 0,5-1 небула) через небулайзер.
Клиническая фармакология лекарств, применяемых для лечения острых аллергических заболеваний.
Адреналин (эпинефрин).Прямой стимулятор альфа- и бета-адренорецепторов, что обусловливает все его эффекты. Механизм противоаллергического действия адреналина реализуется : 1) стимуляцией альфа-адренорецепторов, сужением сосудов органов брюшной полости, кожи, слизистых оболочек, повышением АД; 2) положительным инотропным действием (увеличивается сила сердечных сокращений за счет стимуляции бета1-адренорецепторов сердца; 3) стимуляцией бета2-адренорецепторов бронхов (купирование бронхоспазма); 4) подавлением дегрануляции тучных клеток и базофилов (за счет стимуляции внутриклеточко цАМФ). При парентеральном введении адреналин действует непродолжительно (при в/в — 5 минут, при подкожном — до 30 минут), так как быстро метаболизируется в окончаниях симпатических нервов, в печени и других тканях с участием моноаминооксидазы (МАО) и катехол-О-метилтрансферазы (КОМТ).
Побочные эффекты: головокружение, тремор, слабость, сильное сердцебиение, тахикардия, различные аритмии (в т.ч. и желудочковые), появление болей в области сердца, затруднение дыхания, увеличение потливости, чрезмерное повышение АД, задержка мочи у мужчин, страдающих аденомой предстательной железы, повышение уровня сахара в крови у больных сахарным диабетом. Описаны также некрозы тканей при повторном подкожном введении адреналина в одно и тоже место вследствие сужения сосудов.
Противопоказания: артериальная гипертензия, выраженный церебральный атеросклероз либо органическое поражение головного мозга, ишемическая болезнь сердца, гипертиреоз, закрытоугольная глаукома, сахарный диабет, гипертрофия предстательной железы, неанафилактический шок, беременность. Однако даже при этих болезнях возможно назначение адреналина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
Глюкокортикостероиды. Для парентерального введения в рамках неотложной терапии на догоспитальном этапе применяется преднизолон и бетаметазон.
Механизм противоаллергического действия глюкокортикостероидов (ГКС) основан на следующих эффектах: 1) иммунодепрессивное свойство (подавление роста и дифференцировки иммунных клеток — лимфоцитов, плазмоцитов, уменьшение продукции антител); 2) предупреждение дегрануляции тучных клеток и выделения из них медиаторов аллергии; 3) уменьшение проницаемости сосудов, повышение АД, улучшение бронхиальной проходимости и др.
Для лечения больных бронхиальной астмой, аллергическим ринитом и конъюктивитом разработаны топические формы ГКС (флутиказон, будесонид).
Побочные эффекты системных ГКС: артериальная гипертензия, возбуждение, аритмия, язвенные кровотечения. Побочные эффекты топических ГКС: осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз — атрофия кожи, гинекомастия, прибавка массы тела и др. Противопоказания: язвенная болезнь желудка и двенадцатиперстной кишки, тяжелая форма АГ, почечная недостаточность, повышенная чувствительность к ГКС в анамнезе.
Бетаметазон (дипроспан) — глюкокортикоидный препарат, состоит из 2 мг динатрия фосфата и 5 мг дипропионата. Бетаметазона динатрия фосфат обеспечивает быстроту наступления эффекта. Пролонгированное действие обеспечивается за счет бетаметазона дипропионата. Дипроспан оказывает иммунодепрессивное, противоаллергическое, десенсибилизирующее и противошоковое действие. Бетаметазон биотрансформируется в печени. Доза препарата зависит от степени тяжести болезни и особенностей клинической картины. Применяется для лечения острых аллергических заболеваний по 1-2 мл в/м (однократные введения не сопровождаются существенными побочными действиями).
Антигистаминные средства (блокаторы Н1-гистаминовых рецепторов). Существует несколько классификаций антигистаминных средств. Согласно одной из них, выделяют препараты 1,2 и 3-го поколений (вопрос о принадлежности лекарств ко 2 и 3 поколениям до настоящего времени дискуссионный). В другой, более популярной среди клиницистов, классификации выделяют классические антигистаминные препараты (например, супрастин) и препараты нового поколения (семпрекс, телфаст, кларотадин и др.). Для первых характерным считается короткая продолжительность действия при относительно быстром наступлении клинического эффекта. Многие из них представлены и парентеральными формами. Все это и низкая стоимость определяют широкое применение классических антигистаминных средств и в настоящее время. Наиболее чаще из них используются хлоропирамин (супрастин) и дифенгидрамин (димедрол).
Хлоропирамин (супрастин) — один из самых широко применяемых классических антигистаминных препаратов. Обладает значительной антигистаминной активностью, периферическим антихолинергическим и умеренным спазмолитическим действием. При приеме внутрь быстро и полностью абсорбируется из желудочно-кишечного тракта.Максимальная концентрация в крови достигается в течение первых 2 часов, терапевтический уровень концентрации сохраняется 4-6 часов. Эффективен в большинстве случаев для лечения сезонного круглогодичного аллергического риноконъюктивита, отека Квинке, крапивницы, атопического дерматита, экземы; в парентеральной форме — для лечения острых аллергических заболеваний, требующих неотложной помощи. Обладает широким диапазоном используемых терапевтических доз. Не накапливается в сыворотке крови, поэтому не вызывает передозировку при длительном применении. Для супрастина характерно быстрое наступление эффекта и небольшая продолжительность (в т.ч. и побочного) действия. Может комбинироваться с другими Н1-блокаторами с целью увеличения продолжительности антиаллергического эффекта. Выпускается в таблетках и ампулах для в/м введения.
Дифенгидрамин (димедрол) — один из первых синтезированных Н1-блокаторов. Обладает высокой антигистаминной активностью и снижает выраженность аллергических и псевдоаллергических реакций. За счет существенного холинолитического эффекта, имеет противокашлевое,противорвотное действие и в то же время вызывает сухость слизистых, задержку мочеиспускания. Вследствие липофильности димедрол обладает выраженным седативным свойством (иногда используется в качестве снотворного средства). Димедрол, как и супрастин, представлен в различных лекарственных формах, что предопределяет его широкое использование в неотложной терапии. Однако значительный спектр побочных эффектов, непредсказуемость выраженности и направленности действия на ЦНС требуют повышенного внимания при его применении и, по возможности, спользования альтернативных средств.
Антигистаминные препараты нового поколения лишены кардиотоксического действия, конкурентно влияют на гистамин, не требуют метаболизма в печени (например, фармакокинетика семпрекса не меняется даже у больных с нарушениями функции печени и почек) и не вызывают тахифилаксии.
Акривастин (семпрекс) — препарат с высокой антигистаминной активностью при минимально выраженном седативном и антихолинергическом действии. Особенностью его фармакокинетики является низкий уровень метаболизма и отсутствие кумуляции и привыкания. Акривастин предпочтителен в случаях, когда нет необходимости постоянного антиаллергического лечения. Желатиновая капсула быстро всасывается в желудке, обеспечивая быстрое наступление эффекта. Препарат обладает коротким периодом действия, что позволяет мспользовать гибкий режим дозирования. Нет кардиотоксического действия. Селективно влияя на Н1 рецепторы, не раздражает слизистую желудка. Нет воздействия на Н2 рецепторы.
Лоратадин (кларотадин) — антигистаминный препарат нового поколения безрецептурного отпуска. Показания к применению: аллергический ринит (сезонный и круглогодичный); аллергический конъюктивит; псевдоаллергические реакции на гистаминолибераторы; острая крапивница; отек Квинке; аллергические реакции на укусы насекомых; зудящие дерматозы (контактные аллергодерматиты, хронические экземы). Препарат лишен побочных эффектов, не вызывает сонливость, сухость во рту, головную боль, головокружение, а также может применяться у пациентов, употребивших алкоголь. Применяют в виде таблеток и сиропа по 10 мг в день (1 таблетка или 10 мг сиропа) — для взрослых и детей старше 12 лет, для детей от 2 до 12 лет — 5 мг в день. Действие кларотадина начинает проявляться через 30-60 минут, достигает максимума через 4-6 часов и продолжается в течение 36-48 часов. Лекарство быстро и легко всасывается при приеме внутрь, его абсорбция не зависит от возраста больного и приема пищи. Прием кларотадина не влияет на психоэмоциональную сферу, функциональные тесты и способность к вождению автомобиля. Эффективность препарата не снижается даже при длительном его применении. Кларотадин отличает высокая антиаллергическая активность, минимум побочных эффектов и минимальный риск равзвития привыкания.
Лоратадин (кларитин) — таблетка в упаковке 7, 10 и 30 шт. и сироп 60 и 120 мл во флаконах. Противоаллергический эффект наступает в течение первых 30 минут после приема препарата внутрь и сохраняется в течение 24 часов. Кларитин не влияет на ЦНС, не оказывает антихолинэргического и седативного действия, а также не возникает привыкания.
Имеются и некоторые другие антигистаминные препараты, в том числе фексофенадин (телфаст), цетиризин (зиртек), левокабастин (гистимет), азеластин (аллергодил), бамипин (совентол) и диметинден малеат (фенистил).
Не нашли то, что искали? Воспользуйтесь поиском:
источник
 Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин. Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.

