Болевые ощущения при инфаркте могут носить разный характер. Иногда речь идет о нетипичном случае, когда загрудинные боли иррадиируют в область эпигастрия, головы, шейно-грудного отдела позвоночника. Точно диагностировать приступ может только лечащий врач, на основе симптомов, клинического анамнеза пациента, данных ЭКГ и других анализов, поэтому при существовании вероятности сердечного приступа необходимо обязательно вызывать скорую помощь.
Острая форма ишемической болезни сердца, возникающая на фоне гипоксии миокарда (кислородного голодания сердечной мышцы), в результате нарушения кровоснабжения, называется инфарктом. Предшествующим приступу состоянием является продолжительная сердечная недостаточность, а провоцирующими факторами становятся физическое перенапряжение или эмоциональный стресс, злоупотребление алкоголем и другие элементы нездорового образа жизни (нарушение режима дня, переедание и др.). Сопутствующими, способствующими инфаркту заболеваниями, становятся:
- атеросклероз (уменьшение просвета сосудов и их эластичности);
- тромбоз (образование кровяных сгустков из-за нарушения свертываемости крови);
- тромбоэмболия (закупорка сосудов тромбом, оторвавшимся от места его образования);
- коронароспазм (длительный спазм сосудов сердца).
Характер боли может быть типичным (указывающим на место локализации патологического процесса) и атипичным. Во втором случае, встречающемся нередко, возникает иррадиация болевых ощущений, то есть их отдаление от очага развития заболевания. В типичной ситуации при острой ишемической болезни чувство жгучей боли сдавливающего типа внезапно возникает за грудиной, распространяясь на область шеи и надплечья, с постепенным усилением интенсивности. Продолжительность загрудинной боли при инфаркте миокарда составляет от получаса и более.
В нетипичных случаях симптомы сердечной сосудистой катастрофы проявляются по-другому. Боль может отсутствовать совсем, или появляться в области нижней челюсти, ушах или горле, шейно-грудном отделе позвоночника или под лопаткой. Диагностические ошибки возникают из-за неспособности дифференцировать инфаркт от неврологического проявления шейного или грудного остеохондроза, среднего отита, стоматологических болезней и иных заболеваний.
Боль, в зависимости от местоположения некрозов, их обширности и влияния на состояние и деятельность соседних органов и систем, может носить следующий характер:
- Астматический. Симптоматика напоминает клиническую картину отека легких или астмы (удушье, одышка, кашель). Может возникнуть из-за нарастающей правожелудочковой или левожелудочковой недостаточности.
- Гастритический (абдоминальный). При поражении задней стенки левого желудочка появляются боли в животе, тошнота или рвота, вздутие или икание. Клиническая картина схожа с признаками язвы желудка, холецистита или гастрита.
- Аритмический. Из-за гибели обширных зон сердечной мышцы во время инфаркта могут повреждаться проводящие пути сердца. Процесс сопровождается пароксизмальными тахикардиями, фибрилляциями желудочков, атриовентрикулярными блокадами с потерей сознания. Аритмический инфаркт относится к безболевому типу – боли отсутствуют или выряжены неявно.
- Мозговой (церебральный). Клиническая картина содержит признаки динамических расстройств кровообращения головного мозга (головная боль или головокружение, шум в ушах, потеря сознания, сенсорные или двигательные расстройства). Наблюдается у пациентов с атеросклерозом мозговых сосудов, необходимо дифференцировать с инсультом.
- Безболевой (стертый). Боль слабая или отсутствует, возможны слабость, одышка, повышенное потоотделение, ощущение дискомфорта в груди. Инфаркт диагностируется по результатам электрокардиографии. Эта форма заболевания чаще развивается на фоне сахарного диабета.
Болевой синдром при инфаркте миокарда (колющая или режущая жгучая боль не проходит в течение 15 минут и не снимается Нитроглицерином) не является достаточным основанием для постановки диагноза. Диагностика острой ишемической болезни сердца проводится с учетом жалоб пациента (волнообразный характер приступа, загрудинные боли слева и справа, переходящие в область шеи и надплечий). В острой стадии возможно повышение температуры, артериального давления, воспаление перикарда, гипергликемия. Диагноз подтверждают на основе данных:
- ЭКГ (электрокардиограммы);
- анализов крови (увеличенное РОЭ и лейкоциты, постепенное повышение активности сывороточных трансаминаз).
Правильно и своевременно оказанная первая помощь при инфаркте определяет возможность для больного пережить приступ с минимальным количеством дальнейших осложнений. После немедленного вызова неотложной помощи необходимо произвести ряд следующих простых процедур, которые помогут уменьшить зону ишемических некрозов:
- Обеспечить неподвижность пациента, ограничить его двигательную активность (усадить или уложить).
- Ослабить воротник (галстук) или иные сдавливающие грудь и шею предметы одежды, обеспечить достаточный приток свежего воздуха.
- До приезда врачей давать больному антиангинальное лекарство (например, по 1-2 таблетки Нитроглицерина каждые 15-20 минут).
- При сильном беспокойстве пострадавшего нужно дать ему успокоительные капли (Корвалол, Валокордин, Пустырник или валериановые препараты), при острой выраженной боли – анальгин или иное нестероидное противовоспалительное лекарство.
источник
Серьезным осложнением ишемической болезни сердца является инфаркт миокарда. Образование внутрикоронарного тромба у пациентов с таким диагнозом происходит довольно часто. Если раньше в зону риска попадали люди старшего возраста, то в настоящее время инфаркт диагностируется и у людей 30-40 лет. Причиной может являться образ жизни и безответственное отношение к своему здоровью. Боль при инфаркте может быть разной, поэтому важно распознать опасность и быстро оказать помощь.
Спровоцировать такую патологию могут многие причины, но специалисты чаще всего выделяют следующие:
- Атеросклероз. Атеросклеротические бляшки на стенках сосудов провоцируют развитие ишемии. На этом фоне просвет сосудов сужается до критических значений, и миокард страдает от нехватки кислорода и питания.
- Тромбообразование. Нарушается кровоснабжение сердечной мышцы, если происходит закупорка сосуда тромбом.
- Эмболия редко провоцирует инфаркт, но в некоторых случаях может стать причиной развития острой ишемии.
- Врожденные и приобретенные пороки сердца. Боль при инфаркте в этом случае появляется из-за органического поражения сердечной мышцы.
- Хирургическая обтурация, которая возможна во время механического вскрытия артерии или перевязки при ангиопластике.
Чаще всего врачи сталкиваются с ситуациями, когда одновременно несколько причин становятся провокаторами развития инфаркта.
С болью при инфаркте миокарда больше рискуют познакомиться пациенты при наличии следующих состояний и патологий:
- В возрасте старше 40 лет.
- Мужчины рискуют больше.
- При наличии врожденных пороков сердца.
- При наличии диагноза стенокардия.
- Если масса тела существенно превышает норму.
- После сильного стресса.
- Повышенный уровень сахара в крови.
- Наличие вредных привычек: курение, злоупотребление алкогольными напитками, наркотическими веществами.
- Малоподвижный образ жизни.
- Повышенное артериальное давление.
- Воспалительные поражение сердца: эндокардит, ревмокардит.
- Нарушения в развитии сосудов, снабжающих сердце кровью.
Если ничего из перечисленного к вам не подходит, то это не означает, что есть 100%-я гарантия избежать инфаркта и боли в сердце.
Характер боли и ее интенсивность во время приступа зависят от нескольких моментов:
- Размера некротического поражения.
- Расположения патологического участка.
- Стадии инфаркта.
- Формы заболевания.
- Индивидуальных особенностей организма.
- От состояния сосудистой системы.
Протекать заболевание может в двух формах: типичной и атипичной.
Яркая картина инфаркта наблюдается часто при обширном поражении сердца. Течение заболевания проходит через несколько периодов.
Предынфарктный. У почти половины пациентов этот период может отсутствовать, так как боль при инфаркте появляется внезапно. Многие пациенты перед приступом чувствуют загрудинные боли, которые постепенно становятся более интенсивными и продолжительными. В этот момент может появиться чувство страха, падает настроение.
Острейший период имеет продолжительность от получаса до нескольких часов. Пациентов интересует вопрос: если инфаркт, какие боли сопровождают человека? Неприятные ощущения могут быть следующими:
- Загрудинная боль, которая отдает в левую руку, возможно в челюсть или ключицу.
- Боль может беспокоить между лопатками, в плече.
- Болевые ощущения имеют жгучий, режущий или давящий характер.
- В течение нескольких минут интенсивность боли достигает своего максимума и может сохраняться на протяжении часа или больше.
Острый период часто занимает около 2 дней. Если инфаркт уже был, то длительность может увеличиться до 10 суток. У многих в это время ангиозная боль утихает, если этого не происходит, то можно предположить присоединение перикардита. В этот период также нарушенный ритм сохраняется, артериальное давление понижено.
Подострый период у некоторых пациентов может занимать около месяца. Боли после инфаркта миокарда практически проходят, постепенно нормализуется сердечный ритм, проводимость, но блокада регрессу не поддается.
Течение патологии завершается постинфарктным периодом. Он может продолжаться до полугода. Некротический участок полностью заменяется соединительной тканью. Сердечная недостаточность компенсируется за счет гипертрофии нормального миокарда. При обширных поражениях полная компенсация невозможна, и есть опасность прогрессирования сердечной недостаточности.
Начало болевых ощущений совпадает с появлением общей слабости, выделения обильного и липкого пота, учащается сердечный ритм и появляется страх смерти. Физикальное обследование выявляет:
- Бледность кожных покровов.
- Тахикардию.
- Одышку в состоянии покоя.
- Артериальное давление в первые минуты приступа повышается, а потом резко падает.
- Тоны сердца приглушены.
- Дыхание становится жестким, появляются хрипы.
На фоне некроза тканей сердечной мышцы поднимается температура тела до 38 градусов и выше, все зависит от размеров некротического участка.
При микроинфаркте симптоматика более сглажена, течение патологии не такое четкое. Появляется умеренная тахикардия, сердечная недостаточность развивается редко.
Боль при инфаркте миокарда чаще всего появляется рано утром или в ночные часы. Это происходит внезапно. Явным признаком инфаркта является отсутствие эффекта при приеме «Нитроглицерина».
Затрудняет постановку точного диагноза нетипичная форма инфаркта, когда локализация болей не такая, как при типичном инфаркте. Выделяют несколько форм:
- Астматический инфаркт. Пациента мучает кашель, появляются приступы удушья, обильный холодный пот.
- Гастралгическая форма. Боль при инфаркте появляется в эпигастральной области, начинается тошнота с рвотой.
- Отечная форма диагностируется при массивном очаге некроза, что приводит к развитию сердечной недостаточности с отеками и одышкой.
- Для пожилых пациентов часто характерна церебральная форма. Кроме типичных инфарктных болей появляются симптомы ишемии мозга с головокружением, может быть потеря сознания.
- Аритмическая форма проявляется пароксизмальной тахикардией.
- Периферический инфаркт. Боль в руке, под лопаткой, в нижней челюсти. Часто симптоматика схожа с проявлениями межреберной невралгии.
У некоторых пациентов может встречаться стертая форма, когда типичная симптоматика практически отсутствует.
Распознать момент, когда человеку необходимо экстренная помощь, можно по следующим симптомам, которые появляются одновременно:
- Боль в грудине и чувство сдавливания.
- Появляется головная боль.
- Тошнота с рвотой.
- Одышка и обильное потоотделение.
- Нарушение работы желудочно-кишечного тракта.
- Болевой синдром в руке, плече, спине.
- Нарушение сердцебиения.
- Общее недомогание.
Локализация болей при стенокардии и инфаркте миокарда одинаковое, но отличить эти две патологии можно. Для инфаркта характерно:
- Интенсивная боль.
- Продолжается болевой синдром более 15 минут.
- Купировать боль при инфаркте миокарда «Нитроглицерином» невозможно.
При подозрении на инфаркт необходимо срочно вызвать бригаду скорой помощи, чтобы снизить вероятность развития осложнений.
Если после инфаркта боли сохраняются, то требуется пройти обследование. После патологии необходимо внимательнее следить за малейшими отклонениями в состоянии здоровья, чтобы не пропустить развитие осложнений. А они могут быть после инфаркта такими:
Прогноз для пациента при инфаркте зависит от скорости и правильности оказания первой помощи. После вызова скорой действия должны быть следующими:
- Уложить человека на ровную поверхность и голову немного приподнять. Если имеется одышка, то можно занять положение сидя с опущенными ногами.
- Обеспечить доступ воздуха: открыть окно, расстегнуть верхние пуговицы одежды.
- Если отсутствует аллергия, то пациенту надо дать таблетку «Аспирина», который способствует рассасыванию тромба. Препарат не дает лечебного эффекта, но интенсивность боли снижает.
- «Нитроглицерин» не снижает болевой синдром, но помогает убрать одышку. Давать препарат необходимо через 15-20 минут, но не более 3 таблеток.
- Если во время приступа инфаркта миокарда появились эпигастральные боли, то можно дать обезболивающее средство, для устранения изжоги принять содовый раствор.
Принятые лекарственные средства могут и не улучшить состояние человека, но помогут бригаде скорой помощи легче поставить диагноз.
Основные критерии при постановке диагноза при инфаркте:
- Изменения на кардиограмме.
- Сдвиги ферментативной активности в сыворотке крови.
Для уточнения диагноза проводится лабораторная и инструментальная диагностика.
В первые часы после приступа анализ крови показывает повышенный уровень белка миоглобина, который принимает непосредственное участие в транспорте кислорода внутрь кардиомиоцитов. В течение 10 часов более чем на 50 % увеличивается содержание креатинфосфокиназы, и ее показатели нормализуются только к концу 2 суток. Анализ проводят каждые 8 часов, и при получении отрицательного результата три раза подряд можно исключить инфаркт.
На позднем этапе инфаркта важно определение уровня ЛДГ, активность этого фермента увеличивается через 1-2 дня после приступа.
В общем анализе крови увеличивается скорость оседания эритроцитов, наблюдается лейкоцитоз.
- Электрокардиограммы. Врач отмечает появление отрицательного зубца Т или его двухфазность, отклонения в комплексе QRS и признаки аритмии, нарушение проводимости.
- Рентгенографическое исследование обычно не назначается из-за плохой информативности.
- Через день-два проводят коронарографию, которая помогает выявить место непроходимости артерии.
После выявления обширности и локализации некроза и оценки сократительной способности сердца врач назначает терапию.
Пациент с подозрением на инфаркт доставляется в реанимационное отделение кардиологии. Чем быстрее начнутся лечебные действия, тем благоприятнее прогноз. Целью лечебных мероприятий является:
- Купировать болевой синдром.
- Ограничить некротический участок.
- Предупредить развитие осложнений.
Используют препараты нескольких групп для проведения различной терапии:
- Для устранения болевых ощущений «Нитроглицерин» вводят внутривенно капельным путем, дают «Морфин» и «Атропин» внутривенно.
- Тромболитическая терапия подразумевает сокращение зоны некроза. Для этих целей проводится процедура тромболизиса и назначаются фибринолитики («Стрептокиназа»), антиагреганты («Тромбо-АСС»), антикоагулянты («Гепарин», «Варфарин»).
- Для нормализации сердечного ритма и устранения сердечной недостаточности прописывают «Бисопролол», «Лидокаин», «Верапамил».
- Терапия острой сердечной недостаточности проводится с применением сердечных гликозидов: «Коргликон», «Строфантин».
- Нейролептики и седативные препараты помогают устранить повышенное нервное возбуждение.
Прогноз для пациента зависит от скорости оказания помощи и своевременно проведенных реанимационных действий.
Для предупреждения рецидива важно соблюдать следующие рекомендации:
- Регулярно проходить поддерживающее лечение.
- Строго выполнять все рекомендации лечащего доктора.
- Подкорректировать рацион питания: исключить жирную пищу, фастфуды.
- Обеспечить дозированную физическую нагрузку.
- Искоренить вредные привычки.
Любые болевые ощущения в области сердца не должны оставаться незамеченным. Своевременное обследование позволит предупредить развитие недуга.
источник
Инфарктом сердца называют острое сердечное заболевание – инфаркт миокарда (сердечной мышцы), который проявляется омертвением части кардиомиоцитов (клеток, составляющих ткань миокарда). Участок миокарда некротизируется из-за нарушения его кровоснабжения через коронарные артерии – сосуды, несущие из аорты кровь к сердцу. Инфаркт миокарда – чрезвычайно опасное состояние, требующее немедленной помощи из-за высокого риска смертельного исхода.
Основной симптом острого инфаркта миокарда – сильная «жгучая», «сжимающая» или «кинжальная» боль в загрудинном пространстве, которая может иррадиировать (отдавать) в левую лопатку или левое плечо, в нижнюю челюсть либо в обе руки. Боль длится более 10 минут и не снимается приемом Нитроглицерина. Также наблюдается побледнение кожных покровов, появление обильного холодного липкого пота. Нарушается сердечный ритм, дыхательная функция (появляется одышка, ощущение нехватки воздуха). Появляется и нарастает слабость вплоть до обморочного состояния. Больной испытывает сильнейшее беспокойство и страх смерти.
Чаще всего в острой фазе артериальное давление (АД) бывает повышенным, затем может снизиться до нормальных цифр либо упасть ниже нормы. Хроническая гипертензия является одним из факторов риска возникновения инфаркта. Следует контролировать АД на этапе оказания догоспитальной помощи пациенту.
Инфаркт миокарда может протекать с ярко выраженной клиникой, описанной выше, но может и «маскироваться». Существует несколько форм с нетипичными для сердечной патологии симптомами:
- Абдоминальная, или гастралгическая форма инфаркта характеризуется болями в верхней области живота, диспепсическими явлениями, отрыжкой, изжогой, тошнотой и рвотой.
- Аритмическая – проявляется серьезными нарушениями сердечного ритма, а также атриовентрикулярными блокадами, которые мешают распознать инфаркт даже на электрокардиограмме.
- Астматическая – протекает в виде тяжелого приступа бронхиальной астмы с удушьем, выделением пенистой мокроты, хрипами в легких. Часто такая форма возникает при повторных инфарктах.
- Церебральная – характерна симптоматикой нарушения мозгового кровообращения: головокружением, головной болью, пирамидальными расстройствами, центральной тошнотой и рвотой, спутанностью сознания.
- Безболевая (стертая) форма инфаркта наблюдается нечасто, в основном, у больных сахарным диабетом. Может выявиться на стадии сформировавшегося рубца и расцениваться как перенесенный на ногах инфаркт.
Развитие инфаркта миокарда происходит из-за внезапного прекращения кровоснабжения определенного участка сердечной мышцы. Причины остановки локального кровотока могут быть следующими:
- атеросклеротическое поражение коронарных артерий – «бляшки» холестерина и липидов перекрывают просвет сосуда;
- резкий спазм коронарных артерий по причине острого стресса;
- разрыв атеросклеротической бляшки с образованием тромба, закупоривающего просвет коронарной артерии;
- отрыв имеющегося тромба, закупоривающего коронарную артерию.
Факторы и заболевания, способствующие развитию инфаркта сердца:
- атеросклероз кровеносных сосудов, развившийся на фоне высокого уровня холестерина крови;
- хроническая артериальная гипертензия, особенно при нерегулярном приеме гипотензивных препаратов;
По площади поражения миокарда и глубине образовавшегося некроза выделяют следующие виды инфаркта:
- Крупноочаговый, при котором некротизирована большая площадь миокарда. Может быть трансмуральным (с поражением всей толщи стенки сердечной мышцы) и нетрансмуральным (некротизирована не вся толща миокарда).
- Мелкоочаговый с некротизацией участка небольшого размера. Бывает субэндокардиальным (очаг в нижней части миокарда, под эндокардом – внутренней оболочкой сердца) и интрамуральным (очаги находятся внутри толщи миокарда).
По локализации некротизированного участка дифференцируют:
- левожелудочковый инфаркт (передний, переднеперегородочный, верхушечный, перегородочный, боковой, задний и другие);
- инфаркт миокарда правого желудочка (встречается крайне редко);
- предсердный инфаркт миокарда.
Сколько человек может перенести инфарктов, зависит от состояния его здоровья в целом и обширности некроза в частности. Как правило, уже второй инфаркт становится фатальным.
При подозрении на инфаркт миокарда следует действовать немедленно. Срочно вызывается бригада скорой помощи, желательно кардиологическая. Пациенту следует придать полусидячее положение, ноги согнуть в коленных суставах. Ослабить давление одежды на шее и в поясе, обеспечить доступ свежего воздуха. Дать разжевать таблетку Аспирина, под язык положить таблетку Нитроглицерина. Нитроглицерин дается трехкратно с интервалом в 5 минут. Определить пульс и давление и мониторировать показатели до приезда бригады.
Для снятия болевого синдрома следует дать разжевать таблетку Анальгина или Баралгина. Если есть препарат из группы бета-блокаторов (больной принимает их постоянно), нужно дать разжевать «внеочередную» таблетку. Возможен прием 1 таблетки Аспаркама или Панангина, 50 – 60 капель Валокордина или Корвалола. Если произошла остановка сердца, следует переходить к реанимационным мероприятиям (непрямому массажу сердца и искусственному дыханию) и проводить их до приезда скорой помощи.
Во время транспортировки больного в стационар для купирования болевого синдрома используются ненаркотические и наркотические анальгетики, чаще всего Морфин. Иногда при неэффективности вводятся бета-блокаторы внутривенно (Обзидан). При необходимости и определенной оснащенности уже в условиях скорой помощи начинают процедуру тромболизиса.
В условиях стационара главная задача при лечении инфаркта – восстановить кровоток в коронарных артериях. С этой целью проводят малоинвазивную операцию – ангиопластику с установлением стента – сетчатого искусственного «сосуда». В тяжелых случаях проводят шунтирование сердца. Аортокоронарное шунтирование – это операция по установлению шунтов, по которым будет проходить кровоснабжение сердца.
Больные с инфарктом миокарда госпитализируются в отделения интенсивной терапии или реанимации, затем по состоянию переводятся в кардиологические отделения. Медикаментозное лечение назначается врачом индивидуально в зависимости от тяжести процесса и показателей исследований (методы функциональной диагностики, общие анализы крови и мочи, биохимические анализы крови и другие).
На месте некроза со временем формируется рубец – постинфарктный кардиосклероз. В зависимости от его величины может нарушаться работа сердца: возникают аритмии, развивается сердечная недостаточность. Возможно развитие аневризмы сердца, требующее оперативного вмешательства.
Следует осознавать всю серьезность заболевания и продолжать мероприятия, начатые в стационаре и согласованные с врачом. Обязательна диета с низким содержанием жиров и углеводов. Рекомендуются продукты, богатые микроэлементами и витаминами. Следует включать в рацион клетчатку и продукты, способствующие легкому опорожнению кишечника. Пищу принимать нужно небольшими порциями, 5 – 6 раз за день. Алкоголь и возбуждающие напитки исключить из рациона.
Особое внимание уделяется физической активности. Следует постепенно вводить и увеличивать нагрузки согласно предписаниям врача. Активность способствует улучшению насосной функции сердца, предотвращает застойные явления в конечностях и внутренних органах. Жизнь после инфаркта и стентирования или шунтирования должна быть упорядоченной и наполненной обязательными действиями. Следует ответственно подходить к нарушенному здоровью и стараться сохранить и укрепить его. Нужно забыть о вредных привычках и помнить о том, что медикаменты, выписанные врачом, необходимо принимать пожизненно. Занятиям физкультурой следует посвящать определенное время, не менее 4 – 5 раз в неделю.
Многих интересует, дают ли инвалидность после перенесенного инфаркта и связанных с ним операций. Вопрос о трудоспособности решает врачебная комиссия. При необходимости возможно ограничение в труде до третьей группы либо полное освобождение – вторая группа инвалидности.
Современные методы лечения и реабилитации позволяют вести полноценный образ жизни после перенесенного инфаркта миокарда. И для людей, привыкших к активному и разнообразному образу жизни, связанному с передвижениями на большие расстояния, актуален вопрос: можно ли летать на самолете после инфаркта? Нельзя летать в следующих случаях:
- после тяжелого инфаркта прошло меньше полугода, а после неосложненного – меньше месяца;
- при сердечной недостаточности или стойкой гипертензии;
- при нестабильной стенокардии;
- при тяжелых формах аритмий.
Если после инфаркта прошло более полугода, самочувствие хорошее, осложнения и противопоказания отсутствуют, после совета с врачом и его одобрения можно совершать перелеты.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Инфаркт миокарда – это ишемический некроз или отмирание участка сердечной мышцы, при котором нарушается коронарное кровоснабжение. Пораженный участок лишается кровоснабжения и в нем развиваются необратимые процессы распада, что приводит к некрозу (отмиранию) ткани – развивается инфаркт миокарда, симптомы которого рассмотрим чуть ниже.
Статистика свидетельствует, что смертность от этого заболевания приближается к 10-12%. Еще пару десятилетий назад больные сердечно-сосудистыми заболеваниями – это были люди пенсионного и предпенсионного возраста. Теперь же инфаркт миокарда у молодых людей в возрасте 26-30 лет уже никого не удивляет. За последнее время это заболевание сильно помолодело. Сказываются стрессы, вредные привычки, бешеный ритм жизни и отсутствие необходимого отдыха. Та же статистика показывает, что инфаркт у мужчин случается в 1,5 раза чаще, чем у женщин. В России больше половины смертей по причине болезней происходят от сердечно-сосудистых заболеваний.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основной причиной инвалидности у людей за 50, является острый инфаркт миокарда. Симптомы его могут несколько отличаться, но самый распространенный и типичный вариант — это боль за грудиной.
- Ангиозный вариант развития – боль очень сильная, некоторые больные, перенесшие инфаркт, сравнивают ее с ножевой. У больных наблюдается беспокойство и паника, страх смерти, иногда спутанное сознание. Эта боль парализует, человек боится сделать какое-либо движение. Эти признаки инфаркта миокарда не связаны с физической нагрузкой, боль постоянная даже в покое. Больной не может показать точно, в каком месте у него болит. Боль принимает разлитой характер, кажется, что болит везде. Иногда она иррадиирует в руку, шею, челюсть или лопатку. Признаки инфаркта миокарда у женщин такие же, как и у мужчин.
- Астматический вариант – для него характерна одышка, невозможность сделать полноценный вдох, сильное сердцебиение. Возможен отек легких. Такой сценарий развития болезни характерен для тех, у кого инфаркт случается не в первый раз и для пожилых людей.
- Гастралгический – это нестандартный вариант развития заболевания. Иногда наблюдаются боли в животе иррадиирущие в спину или левую лопатку, иногда развивается икота, тошнота и рвота. В этой ситуации главное поставить верный диагноз, для этого достаточно сделать электрокардиограмму. ЭКГ признаки острого инфаркта миокарда специалист заметит сразу.
- Цереброваскулярный – при этом варианте развития болезни симптомы похожи на поражение головного мозга. Наблюдается головокружение, потеря ориентации в пространстве, иногда тошнота и рвота. Для верного диагноза необходимо сделать ЭКГ.
- Аритмический вариант может быть не связан с болью. Больной ощущает перебои в сердце, иногда ему кажется, что сердце останавливается или, наоборот, сильно аритмично бьется. Могут быть обморочные состояния, сильная слабость или одышка. Подобные симптомы инфаркта миокарда у женщин встречаются чаще.
Такая симптоматика встречается не всегда, и конечно, самый распространенный вид развития инфаркта – это ангиозый (первый из перечисленных), где основным и ярким симптомом будет боль за грудиной. Из-за сильной боли и страха смерти некоторые больные начинают вести себя неадекватно. При обширном инфаркте миокарда симптомы аналогичные, но у больного может быть внезапная потеря сознания и наступить клиническая смерть. Поэтому помощь надо оказывать незамедлительно.
При симптомах инфаркта миокарда первую помощь больному должны оказать близкие. Вовремя оказанная квалифицированная помощь может спасти больному жизнь. Доставить его в медицинское учреждение необходимо в течение 2-х часов. Это именно тот случай, когда отсчет времени идет на минуты. Первым делом нужно вызвать неотложную помощь и под язык больного положить таблетку нитроглицерана. Если одна таблетка не помогла, через 5 минут можно дать вторую, но принимать более 5 таблеток в течение одного часа нельзя. Это лекарство может резко понизить давление.
Также необходимо уложить человека, расстегнуть одежду и обеспечить приток свежего воздуха.
Основным инструментом для диагностика инфаркта миокарда служит ЭКГ. Признаки инфаркта миокарда могут несколько различаться при этом исследовании. Выделяют инфаркт с патологическим зубцом Q или без него. Более серьезные поражения сердечной мышцы будут наблюдаться в первом случае, а возможность развития повторного инфаркта – во втором.
Лабораторные исследования при инфаркте:
- Активность креатининкиназы (КК) увеличивается в результате повреждения миокарда со значительным повышением фракций КК-ММ и КК- МВ, причем прямо пропорционально размерам повреждения сердечной мышцы.
- Концентрация миоглобина в сыворотке крови после инфаркта миокарда возрастает раньше всех остальных сердечных маркеров, таких как тропонин и СК-МВ. Увеличение миоглобина наблюдается уже спустя 2-4 часа после того, как появятся первые признаки инфаркта миокарда. Однако миоглобин не является специфическим маркером для этого заболевания и требует подтверждения другими специфическими сердечными маркерами.
- Тропонины (тропониновый тест) позволяет выявить даже небольшие некротические повреждения миокарда.
- Часто определение показаний АСТ может быть рационально при мониторинге данного заболевания. При подозрении на ОИМ, симптомы его могут подтверждаться значительным увеличением всех специфических сердечных маркеров.
Наилучшие результаты в диагностике получаются при сочетанном применении ЭКГ и лабораторных методов.
Обязательна немедленная госпитализация больного. При появлении признаков и симптомов инфаркта миокарда лечение проводится только в стационаре. Причем первые несколько дней пациент находится в реанимации, потом его переведут в кардиологию, но вставать с постели еще какое-то время будет нельзя.
Некроз и рубцевание сердечной мышцы – явление, с которым пациенту придется жить всю оставшуюся жизнь.
Поэтому крайне важно знать и симптомы последствий инфаркта миокарда:
- После перенесенного инфаркта миокарда на месте пораженной мышцы образуется рубец. По этой причине сократительная способность сердца снижается, в результате чего может развиться сердечная недостаточность.
- По той же причине у больных нередко возникают нарушения ритма.
- Самым серьезным осложнением служит аневризма сердца. Она может развиться после обширного инфаркта. Она затрудняет сердечную деятельность и может служить причиной образования тромбов, кроме того, существует риск разрыва ее.
Лечение в случае формирования аневризмы только оперативное.
Будьте внимательны к своим близким, иногда это может спасти им жизнь. Немедленно вызывайте неотложную помощь даже при малейшем подозрении на инфаркт миокарда.
Видео о симптомах инфаркта:
Главный кардиохирург Минздрава РФ заявляет: «Гипертония — это не приговор. Заболевание действительно опасное, но бороться с ним и можно и нужно. Наука шагнула вперед и появились лекарства, устраняющие причины развития гипертонии, а не только ее последствия.Достаточно всего лишь… Читать статью >>
Гипертония – хроническая болезнь с основным симптомом — регулярное повышение артериального давления сверх нормы, сопровождается гипертонусом мышц.
Артериальная гипертензия – постоянное увеличение артериального давления свыше 140/90.
Разница двух понятий заключается в том, что первое – четкий диагноз, а второе – термин, обозначающий устойчивое повышение давления.
Многие уверены, что гипертензия и гипертония обозначают повышенное давление. Рассмотрим в чем разница этих двух понятий.
Артериальная гипертензия и гипертоническая болезнь по симптомам очень схожи:
Если увеличение давления сверх нормы происходит не единожды и есть все основания говорить о гипертензии, то необходимо проконтролировать самочувствие, чтобы дать точный ответ является ли этот симптом признаком гипертонии или нет.
По происхождению выделяют 2 вида гипертонической болезни:
В первом случае достаточно придерживаться медикаментозного лечения, лечебных нагрузок и устранить такие факторы риска, как курение, злоупотребление алкоголем, ограничить прием соли в пище.
При втором типе для получения положительного эффекта необходимо провести комплексное лечение заболевания органов.
Степени тяжести болезни смотрят исходя из уровня диастолического давления:
По клиническому течению:
Стадии доброкачественной гипертонии:
Для подтверждения гипертонической болезни необходимо выполнить полную диагностику почек, сосудов, сделать кардиограмму сердца и рентген грудной клетки.
Заключение врач сделает после осмотра и выявления двукратного повышения давления, которое измеряется в спокойном состоянии, на обеих руках с интервалом в несколько минут.
В ходе приема врач изучает анамнез из медицинской карты, уделяет внимание наличию пагубных привычек. По обследованию глазного дна делают заключение о поражении сетчатки. Для определения нарушения функций мозга проводят МРТ, энцефалограмму.
По данным ВОЗ гипертония диагностируется у 1/6 населения планеты и отличается опасными осложнениями.
Гипертонический криз – критичное состояние организма при резком повышении АД вместе с нервно-сосудистой реакцией. Это проявление болезни приводит к развитию осложнений.
Осложнениям подвергаются такие органы, как глаза, сердце, головной мозг, почки.
Первыми страдают глаза – снижается зрение, наступают кровоизлияния в сетчатку, что может вызвать слепоту.
Самым опасным видом осложнения является поражение сосудов мозга, что приводит к ишемическим и геморрагическим инсультам, кровоизлиянию в мозг. Последнее может привести к поражению головного мозга полностью. Клиническая картина очень опасна, осложнение наступает мгновенно.
Начинается с острой головной боли, затем нарушается произношение, развивается паралич. При возможности срочной доставки пациента в клинику есть надежда избежать полной потери функциональности организма.
Осложнения со стороны сердца проявляются сердечной недостаточностью, стенокардией, инфарктом миокарда.
Опасным является и поражение почек — происходит их сморщивание, что не позволяет им выполнять свои функции, а, следовательно, наступает почечная недостаточность.
Чтобы не подвергать сое здоровье таким опасностям можно выполнять несложные рекомендации:
Чем отличается гипертония от гипертензии:
- Гипертония и гипертензия имеют разный смысл в терминологии. Первый термин обозначает заболевание, второй – симптом этого заболевания.
- Единственным показателем гипертонии является высокое давление и сопровождающие его симптомы, при артериальной гипертензии наблюдается не только повышение АД, но признаки основного заболевания.
- Отличаются они и причиной возникновения. Артериальная гипертензия возникает при нарушениях эндокринной, центральной нервной систем, почечных и сердечно-сосудистых заболеваниях, причина гипертонии – гипертонус сосудов.
- Гипертензия и гипертония имеют отличия и в методике лечения.
Для лечения гипертонии или других сердечно-сосудистых патологий есть ряд средств, рекомендуемых ВООЗ. «Конкор», сделанный на основе бисопролола, активно используется в терапии, он увеличивает продолжительность жизни пациентам.
«Конкор» — медикамент, выпущенный на основе использованного бисопролола.
Это селективный бета-2-адреноблокатор, оказывает такой ряд действий на организм:
- гипотензивное, то есть «Конкор» понижает давление;
- антиангинальное – расширение коронарных сосудов;
- антиаритмическое – способствует нормализации сердечного ритма при тахиаритмиях.
Фармакологическая группа, к которой относятся таблетки от гипертензии «Конкор», обладает отрицательным хронотропным, батмотромным, дромотропным и ионотропным действием.
Конкор выпускается в таблетированной форме по 30 или 50 таблеток в упаковке. Препарат в качестве действующего вещества содержит бисопролол в количестве 5 или 10 миллиграмм.
Лекарственный препарат Конкор — селективный β1-адреноблокатор
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дозировка препарата «Конкор» при повышенном давлении зависит от заболевания. Таблетки принимаются на голодный желудок или во время утреннего приема пищи, запивая половиной стакана воды.
Врачи назначают такое количество препарата:
- гипертоническая болезнь – титрирование дозы с повышением до 5 миллиграмм в стуки. Если диастолическое давление повысилось не больше 105 мм., то можно принимать по половине таблетки, то есть 2,5 мг. 10 миллиграмм – максимальная дозировка препарата в сутки.
- хроническая недостаточность сердца без периодов обострения патологии – прием ведется совместно с другими антигипертензивными средствами. Начинают с дозировки в 1,25 миллиграмм в течение одной недели по одному разу в стуки. Постепенно еженедельно дозировку повышают на 1,25 миллиграмм. С момента достижения дозы в 5 миллиграмм, пациент принимает одну дозировку в течение месяца. Рекомендуемая доза при патологии – 10 миллиграмм.
Дозировка корректируется после определения показателей ЧСС, АД. Количество принимаемого лекарства можно снижать постепенно при плохом перенесении. Резкая отмена препарата вызывает компенсаторное повышение давления, а также аритмию, переходящую в фибрилляцию сердца. Курс лечения «Конкором» от давления или ИБС подбирается в индивидуальном порядке. Средство не требует отдельный подбор дозировки при почечной или печеночной недостаточности, а также пациентам старшего возраста назначаются обычные дозы «Конкора».
Из-за высокой эффективности препарат достаточно принимать 1 раз в день: действие наступает спустя несколько часов и длится целые сутки
Конкор эффективен при таких заболеваниях, как:
- стабильно повышенное артериальное давление (гипертоническая болезнь);
- сердечные аритмии;
- ИБС (стенокардия), нарушение сердечной трофики;
- хроническая сердечная недостаточность с дополнением гликозидами, мочегонными средствами;
- вспомогательная терапия при инфаркте миокарда.
Конкор улучшает качество жизни пациентам с перечисленными заболеваниями и продлевает их года.
Препарат не рекомендуется принимать при таких патологиях, как:
- сердечная недостаточность терминальной стадии или острый приступ сердечной недостаточности;
- блокада предсердно-желудочкового узла второй и третьей степени;
- нарушение генерации импульсов в синусовом узле;
- нарушение синоатриальной проводимости;
- брадикардия и гипотензия симптоматического характера;
Конкор не должны принимать люди, у которых выявляются следующие противопоказания: гиперчувствительность к бисопрололу или остальным компонентам
- феохромоцитома;
- метаболический ацидоз;
- бронхиальная астма;
- аллергические реакции на бисопролол.
В случае обнаружения одного из противопоказаний, «Конкор» не рекомендуется принимать при повышенном давлении, стоит обратить внимание на другие препараты.
Передозировка препаратом отмечалась в случаях употребления повышенной суточной дозы. Пациент по ошибке может выпить две таблетки с содержанием бисопролола по 10 миллиграмм.
В таком случае отравление организма проявляется:
- атриовентрикулярной блокадой;
- брадикардией;
- головокружениями и потерей сознания.
При превышении допустимой дозы лекарственного средства чаще всего возникают следующие симптомы (особенно при наличии ХНС): головокружение
Возможно проявление острой сердечной недостаточности или спазма коронаров, а также гипогликемия. В случае появления симптоматики, стоит немедленно обратиться к врачам для назначения лечения:
- введение атропина или других адреномиметиков, иногда используется искусственный водитель ритма;
- инфузионная терапия, восстановление давления за счет увеличения ОЦК, а также при гипогликемии требуется введение глюкагона или глюкозы;
- использование изопреналина и кордиамина при атриовентрикулярной блокаде;
- введение диуретиков, вазодилятаторов при спазме коронаров и обострении сердечной недостаточности.
Основные побочные эффекты, связанные с приемом «Конкора» от давления, регистрируются на сердце. Часто возникает:
- снижение ЧСС;
- нарушение проводимости импульса по волокнам;
- ухудшение состояния в первую неделю после старта приема таблеток.
Со стороны остальных систем могут возникнуть такие проявления:
- синкопальные состояния;
- головная боль;
- конъюнктивит при использовании линз;
- аллергический ринит или бронхоспазм;
- диспепсические расстройства;
- миалгии и судороги;
- ортостатическая артериальная гипотензия;
- депрессивное состояние и нарушение потенции у мужчин.
В инструкции к препарату перечислено большое количество побочных действий
Независимо от степени выраженности симптоматики, требуется сообщить о ней лечащему врачу для корректировки дозы или подбора другого средства.
Препарат назначается лечащим врачом, а дозировка подбирается эмпирическим способом, начиная с минимальной терапевтической дозы. Нельзя резко отменять прием препарата или повышать количество. За первых две недели необходимо мониторить показания давления, а также уровень сахара в крови. «Конкор» можно принимать пациентам с сахарным диабетом второго типа, которые не принимают инсулин.
С осторожностью назначают средств от гипертензии пациентам, сидящим на строгой диете или людям, с усиленными аллергическими реакциями. Бисопролол, который является основой состава таблеток «Конкор», повышает чувствительность организма и усугубляет проявление аллергических реакций.
Наличие у пациента облитерирующего эндоартериита способно увеличить количество побочных реакций в период первых двух недель приема лекарства. Средство активно применяется перед введением пациента в общий наркоз и помогает перенести интубацию трахеи, а также послеоперационный период. Если нежелателен предоперационный прием бета-адреноблокаторов, то дозировка снижается постепенно и отменяется за двое суток до операции.
Действующее вещество бисопролол является селективным бета-блокатором, оказывает меньшее влияние на состояние дыхательных путей. Но возможен риск обострения патологии ХОБЛ или бронхиальной астмы из-за бронхоспазма. Иногда появляется такая симптоматика как кашель, отдышка во время физической активности. Симптомы требуют дополнительного назначения бронходилятаторов.
Процесс лечения Конкором занимает продолжительное время
Средство не рекомендовано использовать при развитии псориаза. Препарат «Конкор» не рекомендуется назначать пациентам с опухолями надпочечников, а именно феохромоцитомой. Терапию следует начинать с центральных блокаторов адренорецепторов, а бисопролол использовать как вспомогательное средство. Прием лекарства может замаскировать первые проявления тиреотоксикоза.
Если есть риски развития патологии, нужно контролировать уровень Т4 (тироксина) в крови. Препарат нельзя употреблять профессиональным спортсменам.
Бета-адреноблокаторы, в том числе и препарат «Конкор» оказывают влияние на плод. Прием препарата становится причиной:
- задержки эмбрионального развития плода;
- замедления тока крови в плаценте;
- самопроизвольного выкидыша;
- преждевременных родов.
Если польза для матери превышает риск для плода, врач может назначить бета-селективный адреноблокатор. Прием матери «Конкора» требует наблюдения за ребенком после родов в течение трех дней, чтобы избежать гипогликемии и других патологий. Также препарата нельзя применять во время лактации, чтобы не вызвать брадикардию у плода.
Если беременная женщина принимает Конкор, то она должна наблюдаться у врача
Врачам следует с осторожностью применять препарат при хронической сердечной недостаточности. Не следует совмещать прием «Конкора» с такими лекарственными средствами, как:
- антиаритмические препараты, в особенности первого и второго классов;
- альфа-адреноблокаторы для снижения диастолического давления и действия на симпатомиметическую систему;
Не рекомендуется совместно применять некоторые комбинации, или желательно ограничить дозировки действующих веществ при одновременном употреблении:
- антагонистов кальция с бисопрололом;
- антиаритмических препаратов третьего класса, по типу «Амиодарона»;
- местные бета-адреноблокаторы, использующиеся для глазных капель;
- гипогликемические средства и инсулин из-за потенцирования эффектов;
- местные анестетики – возможно развитие острой гипотензии;
- сердечные гликозиды;
- антидепрессанты;
- нестероидные противовоспалительные средства;
- симпатомиметики.
Препарат допускается употреблять в небольших дозировках с ингибиторами МАО.
В инструкции по применению также указывается обширный список лекарств, которые не рекомендуется принимать одновременно с Конкором
Препарат отпускается по рецепту, подписанному лечащим врачом.
Средство имеет аналогичные действующие вещества с такими лекарствами, как:
Это препараты, которые полностью совпадают по эффектам и остальным пунктам инструкции за исключением дозировки и стоимости. Есть средства, помогающие при гипертонии, из группы селективных бета-адреноблокаторов, а именно: «Метопролол», «Небивалол», «Карведилол».
- Принимала «Конкор» спустя пять месяцев после инфаркта миокарда. Врач назначил препарат, из-за того, что повысилось давление до показателей 140/90 и начала мучить отдышка, головные боли, чувствовала перебои в работе сердца. Препарат мне подошел, не заметила отрицательных эффектов, а цифры на тонометре держатся стабильно в пределах 120/80.
- Препарат «Конкор» от давления вначале не подошел, поскольку сильно сбивал показатели. Спустя три года отсутствия лечения, когда давление вырастало до 220/120 мм рт. ст., пришлось снова к нему вернуться. Нахожусь на шаге приема препарата с дозировкой 7,5 мг, терапевт сказал, что хочет довести дозу до 10 мг из-за развития хронической сердечной недостаточности.
- Назначили «Конкор» из-за гипертонии и сахарного диабета. Теперь не знаю, как принимать гипогликемические препараты, но врач сказал, что в дозировках лучше оставить все как есть. Принимаю средство уже неделю и не наблюдала побочных эффектов. Головная боль не мучает теперь из-за давления, нет приливов. Главное, придерживаться диеты и режима приема лекарств.
Originally posted 2017-12-11 13:35:07.
источник
Сильная и внезапная боль всегда вызывает бурю эмоций, страхов и переживаний, особенно когда она сочетается с резким ухудшением самочувствия. Боль при инфаркте миокарда – это сигнал катастрофы с сердцем, который требует безотлагательных мер для спасения жизни больного, сохраняя при этом его физический и психический покой.
Прямой причиной болей является гипоксия миокарда, вызванная острым нарушением кровоснабжения сердца. Как правило, инфаркту предшествует длительная хроническая сердечная недостаточность. Спровоцировать приступ могут физическая работа, стресс, эмоциональное напряжение, переедание, алкоголь.
Основными патологическими процессами, вызывающими критическое снижение кровотока, неудовлетворяющего потребности миокарда, являются:
1. Атеросклероз. Рост на внутренней стенке сосуда специфических бляшек, уменьшающих его просвет и эластичность.
2. Тромбоз. Появление кровяного сгустка в результате локального нарушения свертываемости из-за распада атеросклеротической бляшки.
3. Тромбоэмболия. Попадание в систему коронарных артерий эмбола, образованного в результате эндокардита или патологии клапанов сердца.
4. Коронароспазм. Сохраняющийся 15 и более минут спазм сосудов сердца вызывает гибель миокардиоцитов.
Локализация очагов некроза, их обширность и то, какая боль при инфаркте миокарда будет беспокоить больного, прямо связаны с тем, которая из двух артерий, питающих сердце или их ветвей, подверглась обструкции. По этой причине выделяют два варианта:
- левожелудочковый (передней, задней, боковых стенок и межжелудочковой перегородки) как итог нарушенного кровообращения в огибающей и в нисходящей ветвях левой венечной артерии;
- правожелудочковый (стенок правого желудочка и заднего отдела межжелудочковой перегородки), имеет место при поражении ветвей правой венечной артерии.
Болевые ощущения обычно прямо указывают на их источник. Но иногда имеет место так называемая иррадиация болей, при инфаркте миокарда которую отмечают довольно часто. Тогда боль ощущается совсем не там, где возникла. При остром ишемическом заболевании сердца наблюдают два основных варианта кардиалгии:
Боли в сердце при инфаркте миокарда начинаются внезапно с быстрым нарастанием интенсивности. Страдания обычно не уменьшаются в течение 30 минут и даже могут усилиться при отсутствии помощи. Боль жгучего или сдавливающего типа ощущается за грудиной, захватывает шею и надплечье. Прием нитроглицерина не избавляет пациента от мучений. Показательно положение, когда человек хватается руками за грудь.
Первоначальные симптомы сердечной катастрофы могут проявляться иначе. Локализация боли при инфаркте миокарда иногда симулирует отит, зубные проблемы, острые неврологические проявления шейного или грудного остеохондроза, миозита и других болезней.
К диагностическим ошибкам обычно приводят болевые ощущения в нижней челюсти, шейно-грудном отделе позвоночника, горле и ухе, лопатке, руке слева.
Сочетание всевозможных вариантов расположения некрозов, их глубины, распространенности, вовлечения проводящих путей, нестабильность во времени формируют непредсказуемое негативное влияние на гемодинамику и состояние других органов и систем. Это обусловливает многообразие клинических проявлений:
Часто инфаркт миокарда, затронувший заднюю стенку левого желудочка, проявляется болями в животе, застоем, вздутием, тошнотой, икотой и рвотой. Во время обследования в эпигастрии определяются напряженная брюшная стенка и выраженная болезненная реакция на пальпацию. Клинические симптомы схожи с признаками, выявляемыми при язвенной болезни, гастрите, панкреатите, холецистите.
Иногда клиническая картина начала заболевания типична для сердечной астмы или отека легких. Больных беспокоят чувство удушья, одышка, кашель с пенистой мокротой. Наблюдается при быстром нарастании левожелудочковой и правожелудочковой недостаточности. Может напоминать бронхиальную астму.
Нередко катастрофическая ситуация напоминает динамическое расстройство кровообращения головного мозга. Головной боли при этом своеобразном проявлении инфаркта миокарда сопутствуют шум в ушах, обмороки, головокружение, двигательные и сенсорные расстройства. Свойственно пациентам пожилого возраста при атеросклерозе сосудов мозга. Бывает сложно отличить от инсульта.
Обширные зоны гибели миокарда, особенно затрагивающие межпредсердную и межжелудочковую перегородку, повреждают проводящие пути сердца. Об аритмическом инфаркте обычно говорят при развитии фибрилляций желудочков, пароксизмальных тахикардий и атриовентрикулярных блокад с потерей сознания, когда болевой синдром не выражен или отсутствует.
Непостоянные и быстро проходящие явления слабости, одышка, потливость, нарушение сна, чувство дискомфорта в груди могут быть единственными свидетелями инфаркта миокарда без боли. Обнаруживается при электрокардиографии. Встречается, в частности, у давно страдающих сахарным диабетом.
Жизненно важно уметь отличать кардиалгию при стенокардии и при инфаркте миокарда, ибо начатое с опозданием лечение может довести до трагических последствий. Необходимо сравнить несколько критериев, которые позволят увидеть различия и поставить правильный диагноз.
| Различия между приступами при ИМ и стенокардии | Краткая характеристика |
| Длительность | Для стенокардии характерно развитие в виде ряда приступов после физической нагрузки или психоэмоционального возбуждения. Длится от 5 до 15 минут с ослабеванием болевых проявлений между эпизодами. Продолжительность боли в острейшем периоде при инфаркте миокарда гораздо больше, особенно если лечение запоздало, тогда она может не кончаться несколько часов. |
| Интенсивность | При стенокардии боль постепенно становится весьма сильной, но терпимой. Внезапность появления болевого синдрома больше характерна для инфаркта миокарда, при котором он быстро нарастает и приобретает невыносимую и мучительную силу. |
| Параллельная симптоматика | При приступе стенокардии обычно отсутствует. Инфаркту миокарда практически всегда сопутствует страх смерти с вегетативными расстройствами в виде холодного пота, могут впервые нарушиться ритм, присоединиться АВ-блокады. |
| Эффективность нитратов | Спустя 3 — 5 минут после применения нитроглицерина стенокардия начинает проходить, наблюдается явное улучшение. И, напротив, применение нитроглицерина на характер боли при инфаркте миокарда существенного влияния не оказывает. |
| Локализация | При стенокардитическом приступе боль обычно ощущается только за грудиной, а инфаркт захватывает еще область шеи и надплечья слева. |
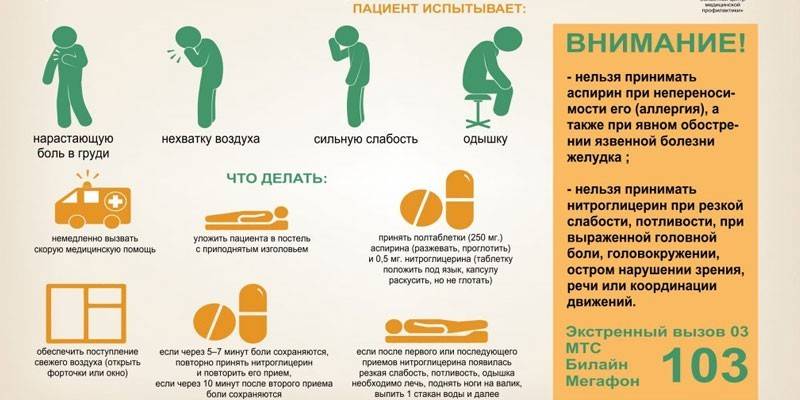
От того, насколько быстро и правильно будет оказана помощь в первые минуты заболевания, зависит дальнейшая судьба больного. До того, как пациент окажется в руках медиков, необходимо выполнить простейшие мероприятия, которые снизят потребность миокарда в кислороде и могут уменьшить зону ишемического некроза:
1. Безотлагательно сделать вызов скорой помощи.
2. Пресечь двигательную активность. Усадить или уложить пациента, иногда настоятельно.
3. Обеспечить приток свежего воздуха. Если надо, то расстегнуть воротник, открыть окно, включить вентилятор.
4. Помочь принять антиангинальные лекарства. Нитроглицерин 1 — 2 таблетки (2 — 3 капли) под язык два или три раза до приезда скорой помощи с интервалом 15 — 20 минут.
5. Уменьшить беспокойство больного. Дать выпить капли валокордина, корвалола, пустырника или препараты валерианы.
6. Стоит попытаться уменьшить боль. Можно дать больному анальгин или нестероидное противовоспалительное средство.
7. Обеспечить все необходимое и помочь собраться в больницу.
Роль боли при инфаркте миокарда трудно переоценить. Она дает знать о наступившей катастрофе, побуждает к немедленным действиям, направленным на минимизацию последствий этого недуга. Важно правильно интерпретировать ее проявления, вовремя распознать болезненные симптомы. Быстрое выполнение нескольких простых рекомендаций поможет сохранить жизнь близким людям, избежать неприятных осложнений.
О симптомах инфаркта миокарда смотрите в этом видео:
Под действием внешних факторов может возникнуть предынфарктное состояние. Признаки схожи у женщин и мужчин, распознать их бывает непросто из-за локализации боли. Как снять приступ, сколько он длится? Врач на приеме изучит показания на ЭКГ, назначит лечение, а также расскажет о последствиях.
Типичная форма инфаркта миокарда имеет свои особенности и симптомы. Если их своевременно распознать, можно спасти жизнь больному.
Для того, чтобы понять, что принимать при болях в сердце, надо определить их вид. При внезапных, сильных, ноющих, тупых, резких, колющих, давящих болях нужны разные препараты — успокоительные, снимающие спазмы, от аритмии, тахикардии. Какие таблетки помогут при болях от стресса, при ишемии, аритмии, тахикардии? Поможет ли аспирин, анальгин, Но-шпа. Народные средства из трав для сердца. Что купить без рецепта для пожилых, при приступе.
Случиться инфаркт кишечника может и у людей до 30, и в пожилом возрасте. Признаки и симптомы неспецифичны, причины до конца не изучены. Бывает ли инфаркт тонкого кишечника?
Характер и особенности боли при сердечной недостаточности, их интенсивность будут отличаться. Например, головные характерны для инфаркта миокарда, когда идет общее нарушение кровообращения. Болит сердце и чувствуются спазмы в ногах при тромбах.
Последствия инфаркта миокарда, обширного или перенесенного на ногах, будут удручающими. Необходимо своевременно распознать симптомы, чтобы получить помощь.
Причины возникновения мелкоочагового инфаркта миокарда схожи со всеми остальными видами. Довольно непросто его диагностировать, острый на ЭКГ имеет атипичную картину. Последствия при своевременном лечении и реабилитации намного легче, чем при обычном инфаркте.
Назначают анальгетики при инфаркте для снятия острой боли и общего улучшения состояния пациента. При инфаркте миокарда помогут обезболивающие наркотические, транквилизаторы, опиоидные, в некоторых случаях нужна закись азота.
Диагностировать заднебазальный инфаркт непросто ввиду специфичности. Одного ЭКГ может оказаться недостаточно, хотя признаки при правильной расшифровке выраженные. Как лечить миокард?
источник