Наиболее опасными осложнениями в хирургии околоносовых пазух являются повреждение орбиты и основания черепа. Риск в обоих случаях может быть значительно уменьшен за счет внимательного предоперационного осмотра пациента, анализа данных КТ и использования тщательной хирургической техники. Следует собрать сведения о перенесенных пациентом вмешательствах на околоносовых пазухах и их последствиях.
Как это ни удивительно, многие пациенты могут не рассказать о том, что после операции у них развилась лихорадка и появилась боль в шее, по поводу чего они даже получали внутривенные антибиотики; кто-то может интересоваться, почему после операции у них из носа вытекает прозрачная жидкость.
И в том, и в другом случае имело место повреждение дна передней черепной ямки. При анализе КТ следует обязательно обращать внимание на следующее:
(1) глубина обонятельной ямки и соотношение латеральной ламеллы с решетчатой пластинкой. Латеральной границей обонятельной ямки является латеральная ламелла решетчатой пластинки. Чем глубже обонятельная ямка, тем более вертикально расположена латеральная ламелла, тем больше вероятность дегисценции с повышением риска внутричерепного повреждения;
(2) соотношение высоты решетчатого лабиринта к высоте верхнечелюстной пазухи, в большинстве случаев составляющее 1:2. Уменьшение этого соотношения проявляется уменьшением вертикального размера решетчатого лабиринта, соответственно, уменьшается рабочая дистанция внутри лабиринта между его дном и крышей,а риск повреждения основания черепа возрастает.
(3) Дигесценции канала внутренней сонной артерии и зрительного нерва в просвете клиновидной пазухи. По мере распространения пневматизации вглубь клиновидной кости, костные стенки вокруг внутренней сонной артерии или зрительного нерва могут быть истончены, или вовсе отсутствовать.
(4) Распространение задних решетчатых клеток в клиновидную кость. Экстрамуральные решетчатые клетки, пневматизирующие клиновидную кость, могут представлять большую опасность во время операции. Во-первых, в них может располагаться медиальная порция зрительного нерва, в таком случае говорят о формировании клетки Оноди. Зрительный нерв выглядит при этом как цилиндрическое образование, проходящее вдоль латеральной стенки клетки Оноди, его следует избегать.
Также экстрамуральные решетчатые клетки могут распространяться внутрь клиновидной кости, на фронтальных КТ такая вариация будет выглядеть как клиновидная пазуха с якобы имеющейся в ней «горизонтальной перегородкой». Во время операции хирург может ошибочно решить, что он находится внутри клиновидной пазухи, которая на самом деле расположена ниже, под экстрамуральной решетчатой клеткой.
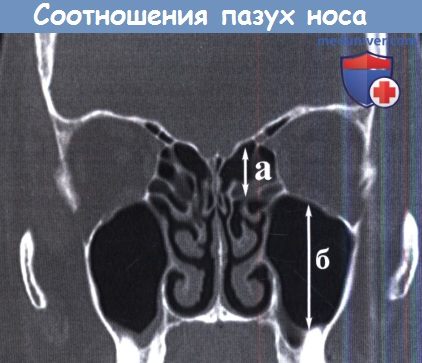
Риск повреждения основания черепа выше у лиц, у которых высота лабиринта (а) относительно меньше высоты пазухи (б).
(5) Опущение дна передней черепной ямки в направлении спереди назад. В большинстве случаев, передняя черепная ямка спускается книзу под углом в 15° в переднезаднем направлении. Но у некоторых пациентов на сагиттальных КТ определяется практически горизонтальное расположение дна передней черепной ямки, у некоторых же она наклонена еще ниже, к крыше решетчатого лабиринта.
(6) Наличие и расположение дигесценций каналов передней и задней решетчатых артерий. По мере распространения решетчатых клеток в эмбриональном и раннем постнатальном периодах данные артерии могут скелетонизироваться, что делает их более уязвимыми во время оперативного вмешательства.
(7) Дигесценции бумажной пластинки. Строение бумажной пластинки может иметь индивидуальные различия, и отсутствие участков костной стенки повышает риск повреждения содержимого глазницы. В таких случаях особенно опасно использование микродебридера (шей-вера), т.к. периорбитальная клетчатка и глазные мышцы могут быть с легкостью захвачены и удалены шейвером.
Во время операции снизить риск осложнений позволяет использование нескольких принципов:
(1) Сведение к минимуму интраоперационного кровотечения. Повышенная кровоточивость повышает риск осложнений, ее уменьшение должно начинаться еще за несколько минут до операции за счет использования сосудосуживающих препаратов и инфильтрации операционного поля смесью анестетика с вазоконстриктором, например, 1% лидокаина и адреналина в концентрации 1:100000.
(2) Проявлять дальновидность. Иногда начинающие хирурги подводят эндоскоп слишком близко к непосредственному месту манипуляции, тем самым ограничивая обзор и затрудняя визуализацию анатомических ориентиров. Эндоскоп следует держать на некотором расстоянии от места рабочего конца инструментов, приближая его, если необходимо получить увеличенное изображение.
(3) Не направлять инструменты в сторону основания черепа. Как уже было сказано в главе посвященной эндоназальной этмоидэктомии, при переходе от передних к задним решетчатым клеткам инструмент следует направлять книзу. Это позволяет совместить антероградный подход при вскрытии основной части решетчатых клеток с ретроградным, когда оставшиеся верхние решетчатые клетки вскрываются сзади наперед после визуализации основания черепа.
(4) Контроль кровотечения для обеспечения наилучшей визуализации. Слишком часто хирурги продолжают оперировать, когда кровотечение полностью закрывает операционное поле. В таких случаях следует установить тампоны к месту кровотечения и постараться коагулировать кровоточащие сосуды. Если кровотечение все еще продолжается, затампонируйте эту половину носа и перейдите на другую. Если не помогает и это, самым мудрым решением является прекращение операции.
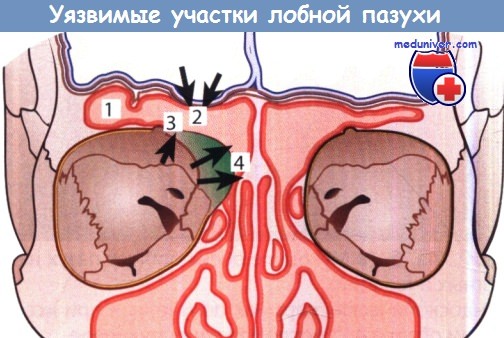
1 — латеральный карман; 2 — крыша лобной пазухи;
3 — дно лобной пазухи; 4 — лобная воронка и лобный карман.
Интракраниальные осложнения встречаются редко и всегда требуют немедленных действий. Поскольку крыша решетчатого лабиринта является дном передней черепной ямки, ее повреждение ведет к развитию рино-ликвореи. Описано много методик закрытия подобных дефектов. Мы настоятельно рекомендуем использовать жировую клетчатку, помещая ее в субарахноидальное пространство. В качестве заплаты используется фрагмент жировой ткани, 3/4 которого помещаются в полость черепа, а 1/4 остается в полости носа.
Использование такой заплаты по типу «гантели» должно сразу же остановить ликворею. Далее на нее помещается слой слизистой или какого-либо аллогенного материала, который затем фиксируется к крыше решетчатого лабиринта хирургическим клеем и/или рассасывающимися тампонами. В послеоперационном периоде пациенту на несколько недель запрещается сморкаться и заниматься любой активностью, повышающей внутричерепное давление.
Возможна интраоперационная антибиотикопрофилактика, в то время как ее применение в послеоперационном периоде должно основываться на степени загрязненности хирургической раны и вероятности развития синусита. После использования вышеописанной методики большинство пациентов впоследствии остаются абсолютно здоровыми, при условии, что не остается какого-либо сообщения полости черепа с полостью носа. Самые тяжелые последствия имеют повреждения сосудов. Субарахноидальное кровоизлияние приводит к вазоконстрикции всех сосудов головного мозга, так что даже в случае контроля кровотечения прогноз остается неблагоприятным.
Повреждения глазницы разнятся от кровоизлияния до непосредственной травмы глазного яблока, наружных мышц глаза или зрительного нерва. Кровоизлияние в глазницу может развиться после пересечения решетчатой артерии или повреждения внутриглазничных сосудов. Поскольку глазница представляет собой закрытое пространство, ограниченное спереди периостом (орбитальная перегородка), а по бокам организованной соединительной тканью (латеральное и медиальное сухожилия), кровотечение в ее пространство быстро приводит к нарушениям зрения за счет резкого повышения внутриглазного давления. Необходима срочная помощь и консультация офтальмолога.
Прежде всего из носа удаляются любые тампоны. Если консультация офтальмолога невозможна, проводится латеральная кантотомия, пересекается латеральное кантальное сухожилие в месте ее крепления к стенке орбиты. Этот маневр снижает внутриглазное давление, увеличивая свободное пространство для глазного яблока, которое смещается кпереди. При продолжающемся кровотечении проводится ревизия глазницы. Все повреждения наружных мышц глаза или зрительного нерва ведутся совместно с офтальмологом.
• Хирургия лобной пазухи в течение последних 100 лет развивалась в двух направлениях: обеспечение ее дренирования в полость носа и облитерация пазухи. Развитие эндоназальных эндоскопических методов за последние 20 лет сильно снизило, но не свело к нулю, показания к применению наружных доступов.
• Эндоназальная хирургия пазух крайне популярна в наши дни, но исторически в США она использовалась редко из-за высокого риска осложнений. С изобретением эндоскопов, улучшения визуализации и иллюминации, улучшились и хирургические техники.
• FESS (функциональная эндоскопическая хирургия пазух, functional endoscopic sinus surgery) представляет собой лишь концепцию, а не конкретное оперативное вмешательство, как, например, этмоидэктомия. В ее основе лежит представление о том, что восстановление поврежденной или гипертрофированной слизистой оболочки возможно после восстановления аэрации пазух и функционирования мукоцилиарного клиренса.
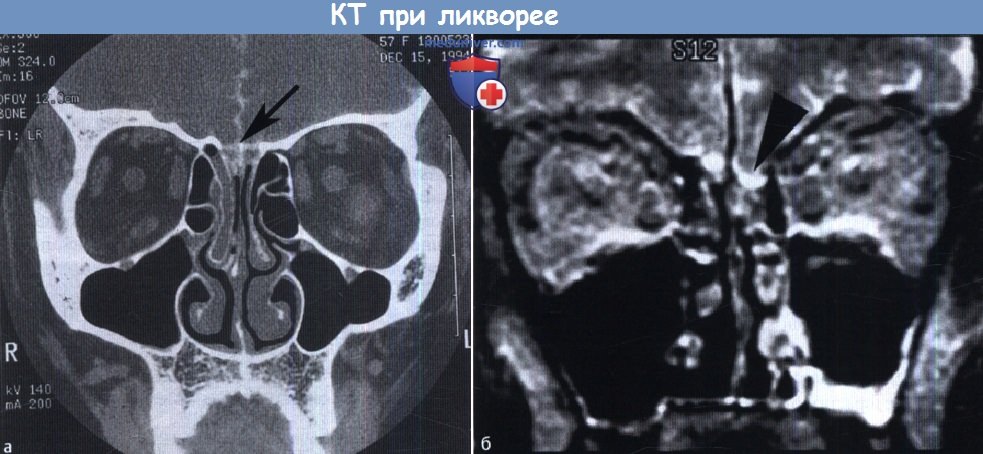
(б) Небольшое, похожее на полип образование, на МРТ у пациента с интермиттирующей риноликвореей, представляет собой энцефалоцеле (стрелка).
источник
Есть, к сожалению, очень частая ситуация: после обыкновенной простуды начинает болеть голова и наотрез отказывается дышать нос. Насчет частоты, я кстати, не преувеличиваю – распространенность подобных осложнений после ОРВИ достигает 20 % среди взрослого населения. Когда участковый терапевт разводит руками, вы обращаетесь к отоларингологу, который немедленно отправляет вас на рентген, после чего выносит свой приговор: острый гайморит. А поскольку и головная боль, и не дышащий нос в жизни оптимизма не прибавляют, то большинство пациентов с подобными жалобами соглашаются на предложенное лечение.
Стандартное (в буквальном смысле – согласно национальным стандартам оказания медицинской помощи) лечение острого гайморита – это пункции (проколы) гайморовых пазух и лечение антибиотиками. Опять же, ни то, ни другое у пациентов никакого энтузиазма не вызывает. Пункция – это больно или, по крайней мере, неприятно, ну а лечение антибиотиками, даже если их назначают в таблетках (ну вот еще! – скажут некоторые из моих коллег – антибиотики при гайморите следует назначать только в инъекциях – иначе не поможет) тоже сопровождается не самыми приятными ограничениями. Правда, результаты и пункций (проколов пазух) и антибиотикотерапии в половине случаев оказываются весьма скромными: пациент уходит от врача с теми же жалобами, с которыми когда-то пришел.
Почему так происходит? Да потому, что врач изначально лечит не то заболевание. Под маской гайморита скрывается совершенно иная проблема. Давайте, как доктор Хаус из известного сериала, проведем дифференциальный диагноз – уверяю, будет и интересно, и полезно. Ну или по крайней мере, удастся отвертеться от совершенно не нужных вам проколов, что тоже, согласитесь, будет весьма кстати.
ЗАЛОЖЕННЫЙ НОС
Против ожидания, это не выделения, которые почему-то невозможно отсморкать – так что не ждите, что здесь может помочь знаменитый Аквамарис или не менее знаменитый Долфин. Это самый банальный отек слизистой оболочки носа.
ВАЖНО: при остром гайморите отек или мало выражен, или дыхание через нос затруднено из-за большого количества гнойных выделений в носу.
КАК ПРОВЕРИТЬ. Закапать в нос сосудосуживающие капли (например, ксимелин). Если дыхание через нос нормализуется после этого хоть на полчаса, диагноз гайморита уже можно ставить под сомнение.
ГОЛОВНАЯ БОЛЬ
При гайморите болит не голова, а лицо; точнее – его скуловая область. Происходит это из-за того, что на воспалительный процесс реагирует надкостница над воспаленной пазухой, или, того хуже, выходящая здесь веточка тройничного нерва. Если доктор во время приема нажимает вам на лицо пальцами, то ищет он именно это.
ВАЖНО: Если болит переносица или область лба (другие возможные варианты – виски или теменная область), речь идет о сосудистой, а не о воспалительной головной боли. Такая головная боль скорее похожа на мигрень и обусловлена она застоем крови в венозном сплетении основания черепа, который, кстати, очень часто сопровождает отек слизистой оболочки носа.
КАК ПРОВЕРИТЬ. Принять таблетку цитрамона или пенталгина. Эти лекарства содержат сужающий сосуды кофеин. Против воспалительной боли (особенно если в процесс вовлечен тройничный нерв) и тот и другой практически бессильны, а вот при сосудистой боли помогают очень и очень хорошо. Если пенталгин или цитрамон снимут вам боль, опять же, диагноз гайморита следует поставить под сомнение.
ЗАТЕМНЕНИЕ ПАЗУХ НА РЕНТГЕНОВСКОМ СНИМКЕ.
Увидев на рентгеновском снимке затемнение в области гайморовых пазух, всякий врач-рентгенолог немедленно потянется к авторучке, чтобы в графе «заключение» написать диагноз «гайморит». Ошибка здесь состоит уже в том, что диагноз может поставить только лечащий врач; задача рентгенолога описать снимок – и не более того.
ВАЖНО. Гной и отек в околоносовых пазухах рентген «видит» одинаково. Вот только если есть гной, прокол делать может быть и придется, а если в пазухе всего-навсего отек, прокол никаких результатов не даст. Чаще всего, однако, жидкость в гайморовой пазухе на рентгеновском снимке выглядит как молоко в стакане – имеет четкий видимый уровень. Только в этой ситуации врач может говорить о проколе. Если же пазуха просто затемнена, результаты рентгеновского снимка нужно перепроверять при помощи других исследований, а не проводить «диагностическую пункцию» — прокол пазухи просто с целью выяснить, что же там, в конце концов, такое происходит.
Слева — затемнение пазухи, которое возможно вызвано отеком ее слизистой оболочки; справа — уровень жидкости в пазухе — такое бывает при гнойном гайморите.
КАК ПРОВЕРИТЬ. «Продвинутые» клиники имеют в своем распоряжении МРТ (магнитно-резонансную) или компьютерную томографию – исследования, которые дают объемное изображение не только околоносовых пазух, но и всего того, что находится внутри них. Беда в том, что эти методы достаточно дороги и мало распространены, поэтому при обычном подозрении на гайморит эти исследования применяют крайне редко.
Вот что бывает при подобной перепроверке рентгеновского снимка. На левом снимке (это МРТ) — просто отек слизистой оболочки гайморовой пазухи.
Гораздо
более доступен метод ультразвукового сканирования гайморовых пазух,
который, хоть и не дает полной картины происходящего, все же способен
отличить жидкость от отека. В нашем случае это очень важно, так как
такое исследование позволяет ответить на вопрос, делать в конце концов
прокол или нет. Кстати, такие приборы, если они есть в поликлинике,
стоят непосредственно в кабинете ЛОР-врача.
Это картинка ультразвукового исследования гайморовых пазух. Вверху — в гайморовой пазухе жидкость; прибор «видит» заднюю стенку гайморовой пазухи. Внизу прибор видит только переднюю стенку — значит, жидкости нет и прокол делать не нужно.
Весь
фокус ультразвукового исследования состоит в том, что прибор может
«видеть» только плотные ткани или жидкость. Поэтому при наличии
жидкости в пазухе прибор «видит» ее заднюю стенку, а если этой самой
жидкости нет – только переднюю стенку пазухи. А поскольку алгоритм
назначения проколов у большинства докторов прост как мычание (есть
жидкость – прокалываем; нет жидкости — отдыхаем), при получении
сомнительных результатов рентгена гайморовых пазух (затемнения,
помните?), на проведении ультразвукового исследования лучше настоять.
НУЖЕН ЛИ ПРИ ГАЙМОРИТЕ ПРОКОЛ
Если открыть учебник анатомии, там можно прочитать, что околоносовые пазухи, в том числе и гайморовы, имеют естественные соустья – сообщение с полостью носа, через которые жидкость спокойно вытекает из них вон. В большинстве случаев прокол пазухи – лишняя дырка, которая совершенно не нужна; любую пазуху можно промыть, удалив из нее гной через то самое соустье. Для этого существуют специальные канюли, катетеры (например, ЯМИК), или метод перемещения, который доступен для любого ЛОР-врача. Прокол гайморовой пазухи нужен в одном-единственном случае – когда в ней есть гной (пусть доктор это докажет при помощи рентгена или УЗИ), но при этом соустье пазухи с полостью носа закрыто и выйти через него гной не может.
ЧТО ДЕЛАТЬ. Обязательно спросите вашего врача, видит ли он гной в носу, носоглотке или глотке (иногда гной при гайморите стекает не вперед, а назад). Если доктор гной видит, значит, соустья ваших гайморовых пазух работают нормально и прокол вам не нужен. Настаивайте на промываниях пазух при помощи ЯМИК-катетера или методом перемещения.
КТО СКРЫВАЕТСЯ ПОД МАСКОЙ ГАЙМОРИТА
Заложенный нос, затемнение пазух на снимке и головная боль – признаки не только гайморита, но и хронического ринита (его могут называть еще аллергическим или вазомоторным), при котором и проколы, и антибиотики просто бесполезны. Хронический ринит (а проще говоря, хронический отек слизистой оболочки носа) – проблема чисто сосудистая. Она характеризуется остановкой кровотока в слизистых оболочках носа, околоносовых пазух (отсюда отек и затемнение на снимке) и прилегающих венозных сплетениях (это проявляется головной болью и иногда темными кругами под глазами).
А поскольку теперь мы знаем все, как ставится диагноз гайморита, мы сможем легко отличить гайморит от хронического ринита, отказаться от прокола и при случае – утереть нос лечащему доктору.
Подведем итоги, как хронический ринит отличить от хронического же гайморита – очень коротко, чтобы окончательно во всем разобраться.
Заложенность носа. При гайморите – редкость, при хроническом рините – основной признак болезни. При гайморите проходит от высмаркивания носа или от промывания, при хроническом рините промывания помогают мало – пациенты чаще пользуются сосудосуживающими каплями.
Головная боль. При гайморите головная боль мало выражена и локализуется в области скул; чаще всего ее можно обнаружить только при надавливании на скулы пальцами. При хроническом рините очень часты изматывающие головные боли по типу мигрени – в висках, в области лба, темени или переносицы.
Затемнение пазух на рентгеновском снимке. При гайморите наиболее частый симптом – уровень жидкости в пазухе; при рините пазуха слегка затемнена; на МРТ или КТ виден отек слизистых оболочек в гайморовых пазухах.
ЛЕЧЕНИЕ
Стандартное лечение гайморита, как я уже сказал – это антибиотики (чаще всего простой недельный курс антибиотиков гайморит вылечивает полностью) в сочетании с промываниями пазух при помощи прокола, ЯМИК-катетера или методом перемещения. При промывании методом перемещения может наступить и облегчение в течении хронического ринита, но не надолго – сказывается массирующий эффект проходящей через нос жидкости. Лечение хронического ринита – это прежде всего физиотерапия (электрофорез, ультразвук или лазер), призванная справиться с хроническим отеком слизистых оболочек носа. Антибиотики при хроническом рините совершенно не эффективны.
источник
Когда после прокола гайморовых пазух болит голова, следует обратиться к лечащему врачу для выяснения причины. Головные боли могут быть нормой в течение первых дней после пункции или свидетельствовать об осложнении при возникновении спустя определенное время.
Прокол гайморовых пазух проводится не при каждом гайморите. Многие пациенты всячески стараются избежать этой манипуляции, затягивая время. На самом деле сама процедура не так страшна, как может показаться. Тем более проводится в случаях, когда по-другому не справиться с процессом. Именно отказ от процедуры может таить опасность здоровью.
- При полноценном лечении более 2 недель нет положительного эффекта.
- Длительное время сохраняется высокая температура.
- Выраженная болезненность в области пазух.
- Не удается возобновить естественный отток экссудата из пазухи и наблюдается нагноение.
При пункции пазухи производится механическая откачка содержимого и промывание полости асептическим раствором. Обычно после процедуры налаживается естественный отток слизи по каналу. И пациент идет на поправку.
Возможное развитие хронической инфекции не связано с вмешательством. К затяжному течению приводит остаточная недолеченная инфекция.
После прокола важно продолжать комплексное лечение гайморита с целью полного уничтожения инфекции. Пункция носа позволяет лишь механически очистить пазуху и доставить лекарственное вещество в очаг поражения. Инфекцию так просто не убрать.
Лечение гайморита – это серьезный процесс, основанный на совместном действии пациента и врача. При полном устранении инфекции повторных проколов может никогда больше в жизни не понадобиться. Не нужно бояться операции, она лишь часть терапии.
В большинстве случаев болит голова после пункции гайморовой пазухи в течение нескольких дней. Это нормальное явление, ведь манипуляция проводится с целью очищения полости верхнечелюстной пазухи от гноя во избежание развития тяжелых осложнений (сепсиса, менингита, абсцесса, флегмоны). Воспалительный процесс еще сохраняется и требуется время для его уничтожения.
При более позднем возникновении головной боли или длительном ее сохранении следует обратиться к специалисту для выяснения причины.
Одной из причин возникновения головной боли является недолеченный гайморит. После определенного периода видимого здоровья при неблагоприятных факторах может произойти повторное развитие процесса. Причины может быть 2:
- Первичный очаг был устранен не полностью. Остаточная инфекция возродилась с новой силой при воздействии неблагоприятных факторов. Это может быть переохлаждение, переутомление, перегрев.
- Повторное заражение на фоне ослабленного иммунитета после перенесенной инфекции.
Головная боль имеет тот же характер, что и при первичной инфекции.
Если спустя время после прокола гайморита болит голова, боль носит постоянный характер, не поддается снижению привычными препаратами и усиливается при наклоне головы, следует заподозрить повторное развитие патологического процесса. Учитывая, что переход заболевания в хроническое рецидивирующее течение крайне нежелательно, следует обратиться за специализированной помощью при первых же симптомах.
- Еще одной причиной головной боли после манипуляции может стать уровень мнительности пациента или повышенная чувствительность к боли. Когда пациент очень боится операции и ждет осложнений, может развиться невралгия. Для ее лечения бывает достаточно приема седативных препаратов и проведение физиопроцедуры, направленной на повышение кровообращения головного мозга. Процедурой выбора в такой ситуации будет дарсонвализация.
- Помимо перечисленных причин головная боль может свидетельствовать и о более серьезных проблемах, таких как возникновение фронтита или механического поражения нервных волокон носовой полости при манипуляции. Затягивание проведения пункции гайморовой пазухи может привести к переходу инфекции на окружающие ткани. Это может послужить причиной развития осложнений: отит (воспаление среднего уха), сосудистая эмболия (поражение сосудистой стенки гнойным процессом), абсцесс или флегмона прилегающих тканей.
Для исключения осложнений при жалобе пациента на головную боль проводится комплексное обследование. Вовремя выявленный процесс легче поддается коррекции, поэтому не стоит заниматься самолечением при наличии болевых ощущений.
Важно. Головная боль после прокола гайморовой пазухи, сохраняющаяся длительное время, нарастающая в течение нескольких дней или плохо поддающаяся снижению, является поводом посетить врача. Там будет выяснена истинная причина синдрома.
Если болит не только голова, но и нос после прокола гайморита, это может быть нормой, болезненность не может уйти сразу. Какое-то время еще сохраняется отечность слизистой оболочки. Или являться итогом непрофессионального проведения манипуляции с механическим поражением нервных волокон. В любом случае следует обозначить проблему и пройти дополнительное обследование, после которого будут приняты необходимые меры.
После прокола гайморовой пазухи и промывания ее асептическим раствором болезнь какое-то время еще сохраняется в организме.
- Для полного выздоровления необходимо еще продолжить прием антибиотиков в течение 5-7 дней для борьбы с остаточной инфекцией.
- Для снижения отека воспаленных тканей назначаются антигистаминные препараты.
- Следующим этапом борьбы с заболеванием будет укрепление местного и общего иммунитета. Для общего воздействия используются витаминные комплексы и средства народной медицины. Для укрепления и восстановления местной сопротивляемости хорошо подходят физиотерапевтические процедуры: УВЧ, электрофорез с лекарственным веществом, ингаляции.
В заключение хочется отметить, что возникновение головной боли после прокола гайморовой пазухи не всегда может быть связано с данной манипуляцией и иметь совершенно другое происхождение. Просто многие склонны искать причины в проведенных манипуляциях из-за страха осложнений. В любом случае обращение к специалисту и проведение комплексного обследования поможет своевременно определить источник возникновения синдрома и устранить его.
источник
Здравствуйте. Мне 32 года, в детстве, в возрасте около 7 лет, перенесла гайморит, прокалывали. После этого мучаюсь: очень часто простуды заканчиваются сильным насморком, часто промываю себе но сама: грушей, наклоняюсь, лью под напором в одну ноздрю, вода вытекает из второй.
Две недели назад болел ребёнок, я от него заразилась, плохо себя чувствовала, температура пару раз поднималась 37.5, как обычно, был насморк, но не сказать, что сильный.
На работе плохо себя чувствовала, голова совсем разболелась, пошла в медпункт. Медсестра предположила, что боли от насморка, промыла нос, при этом вышло много гноя и медсестра заподозрила гайморит, посоветовала обратиться к ЛОРу, но после промывания мне стало легче, дома самостоятельно промыла нос несколько раз, насморк прошёл окончательно. К врачу я не пошла. Постепенно, недомогание тоже прошло. Но головные боли остались.
Головная боль продолжается уже две недели, всё время над правой бровью, так как насморка больше не было (и нет), с болезнями носа я боль не связала. Голова у меня и раньше, довольно часто болела, это вообще «моя» болячка. В последний год голова болит особенно часто. Но чтобы так долго, и не переставая — первый раз. Принимала кучу обезбаливающих, все и не вспомню: найз, цитрамон, аскофен, нурофен, спазмалгон, кофинил, — две недели головная боль не проходит. Характер — пульсирующая, как нарыв, как будто изо лба что-то вырвать хотят, давит на глаз. Иногда боль немного стихает. Однако, когда наклонишься — это всегда сразу как будто глаз вырвать хотят. Голова болит практически не переставая.
Два дня назад сильно начало болеть горло, даже глотать невозможно. Я решила, что это из за того, что в комнате (как разв этот день) включили кондиционер. Только сейчас обратила внимание, что горло болит именно с правой стороны, где и головная боль. Два дня полоскала горло фурациллином, сейчас болит гораздо меньше.
Вчера пошла к ЛОРу. Врач пощупала, спросила, где сильнее болит (над правой бровью, и под ней, если надавить, больше нигде), сказала, что ничего подозрительного не находит, и отправила на снимок. Результат был готов только сегодня. По снимку врач поставила «острый фронтит», и отправила в стационар. На снимке: гайморовые пазухи чистые, на лобных долях затемнение
При оформлении в больницу, медсестра сказала, что диагноза «фронтит» у них нет, приняли с диагнозом «острый синусит», выписали уколы цефабол, таблетки ибупрофен, супрастин, и ещё какая-то розовая, после еды. Капли — називин.
Подскажите, пожалуйста, достаточно ли информации, для постановки диагноза, «фронтит»?
Насморка по-прежнему нет, нос чистый, температуры тоже нет. Беспокоит только головная боль.
Верное ли назначено лечение? Может, нужно чего-нибудь добавить? Спасибо.
Если человека длительное время мучает заложенность носа, он не может нормально спать и отмечается болезненность на надбровными дугами, после обследования в больнице врач может поставить пациенту диагноз — фронтит. В таком случае, чтобы очистить лобную пазуху от гнойного содержимого проводят прокол и для полноценного удаления экссудата применяют антисептические средства.
Операция по проколу лобной пазухи при фронтите называется трепанопункцией
Прокол лобной пазухи при фронтите — это трепанопункция. Такая операция представляет собой пробивание пазухи с помощью специальных медицинских инструментов. В дальнейшем через полученное отверстие осуществляют дрениирование гнойного содержимого лобной пазухи и тщательно промывают ее лекарственными средствами с антисептическим свойством.
Трепанопункция лобных пазух при фронтите делается в условиях стационара. Данная операция возможна как в частной клинике, так и государственной. Значительного опыта врача для осуществления трепанопункции лобной пазухи не требуется, поэтому сделать операция может даже молодой специалист.
Трепанопункция делается под местным или общим наркозом, в зависимости от показаний и желания пациента. Эта операция считается достаточно распространенной, благодаря ей успешно лечат различные заболевания лобной пазухи и предотвращают многие осложнения.
Трепанопункция лобных пазух при фронтите вовсе не опасно и легко переносится почти всеми пациентами.
Проводить трепанопункцию лобных пазух при фронтите разрешается не каждому пациенту, поскольку операция имеет определенные показания и противопоказания.
Основными заболеваниями, когда трепанопункция неизбежна, считаются:
- Хроническое течение фронтита, включая гнойную его форму.
- Нарушение носового дыхания.
- Болезненные ощущения в области лобных пазух, на надбровными дугами.
- Сильный насморк, обильное выделение из носа слизи с желтыми вкраплениями.
- Отсутствие эффективности лечения фронтита лекарственными средствами.
Противопоказаниями же трепанопункции лобной пазухи при фронтите служат:
Перед трепанопункцией лобных пазух при фронтите пациент в обязательном порядке проходит медицинское обследование, куда входят следующие диагностические процедуры:
Прокол лобной пазухи при фронтите проводится в амбулаторных условиях.
Главной целью операции является насильное дренирование полости пазухи и извлечение из нее гнойного содержимого.
Прокол лобной пазухи врач делает при помощи специальной иглы
Делается прокол лобной пазухи с помощью специальной иглы. После введения ее в полость пазухи, к ней присоединяют трубку и постепенно начинают подавать промывочное средство.
Гнойное содержимое лобных пазух при фронтите выходит из места обитания через ротовую полость, поэтому предварительно к подбородку пациента подставляют лоток. После нескольких повторов введения раствора, когда смыв из лобной пазухи станет прозрачным, манипуляция завершается. Последним действием трепанопункции станет инъекция противовоспалительным средством.
Как правило, трепанопункция лобных пазух при фронтите проходит быстро и безболезненно. При вскрытии верхних лобных пазух единственное, что может ощущать пациент, это незначительный хруст на момент прокола костной ткани.
При осуществлении трепанопункции лобной пазухи при фронтите, у пациента могут развиться осложнения, что объясняется неправильными действиями медицинского специалиста на момент прокола.
Основными последствиями такой операции могут стать:
- Воздушная эмболия мозга — образуется вследствие введения воздуха в лобную пазуху до или после ее промывания.
- Эмфизема мягких тканей щеки.
- Обильное кровотечение — возникает при повреждении иглой в процессе прокола слизистой оболочки.
Такие осложнения являются опасными для здоровья, но, как правило, встречаются очень редко. Чаще всего операция по проколу лобной пазухи проходит успешно и пациент хорошо ее переносит.
После операции врачи рекомендуют посещать сеанс галотерапии в соляных пещерах
После трепанопункции лобной пазухи особенно важно соблюдать врачебные рекомендации и осуществлять правильный уход за прооперированной областью.
Если прокол лобной пазухи был провед своевременно, можно предупредить развитие серьезных осложнений и инфекций. Грамотное действие врача способствует быстрому восстановлению поврежденных тканей, срастанию пазухи и нормализации носового дыхания.
Использовать лекарственные препараты после трепанопункции допустимо только по назначению врача.
В реабилитационный период после прокола лобной пазухи при фронтите существуют следующие ограничения:
- Необходимо исключить переохлаждения организма.
- Запрещается заниматься тяжелыми физическими нагрузками, следует воздержаться от плавания.
- Нельзя есть горячую, холодную и острую пищу.
Врачи рекомендуют съездить в санаторий или пройти сеансы галотерапии через месяц после операции на лобную пазуху.
Сильные головные боли являются спутником всех видов гайморита. Это объясняется воздействием 2 факторов на организм:
- Общая интоксикация, вызванная воспалительным процессом. Помимо головной боли появляется и нарастает слабость, повышается температура, возникает жажда.
- Возрастание давления в пазухе, вызывающее местную боль.
Острое заболевание развивается после перенесенного или текущего инфекционного состояния и имеет свои особенности. Головная боль при гайморите интенсивная, постоянная, усиливается при резких поворотах головы и наклоне, плохо купируется приемом обезболивающих препаратов.
Ранняя диагностика и начало лечения позволяют избавиться от головных болей в кратчайший срок.
Но что делать, когда гайморит прошел, а голова болит. При проявлении головных болей после выздоровления следует обратиться к врачу. После проведения всех диагностических процедур будет установлена причина симптома и назначено эффективное лечение.
Причины возникновения головной боли могут быть следствием перенесенного гайморита (переход в хроническую форму) или не иметь связи с перенесённым воспалением (мигрень).
Если болит голова после гайморита, это может свидетельствовать о недолеченном процессе и переходе гайморита в хроническую форму.
При этом головные боли будут небольшой интенсивности и чаще проявляться в вечернее время (при ремиссии). При повторном обострении процесса вернутся все симптомы гайморита.
В таком случае следует как можно раньше начать комплексное лечение под контролем специалиста. Хроническая рецидивирующая форма гайморита сложнее поддается лечению, чем острая и чаще переходит в осложненную форму.
Иногда возникновение мигрени пациент списывает на перенесенный недавно гайморит, особенно если имело место оперативное вмешательство. Но мигрень — это отдельное заболевание, которое имеет свои особенности. Причина возникновения такой боли отличается от факторов, провоцирующих ее при гайморите. Методы устранения так же носят различный характер.
Общие характеристики боли при мигрени и гайморите:
- Сопровождается чувством распирания в пазухах, слезотечением и затруднением дыхания.
- Усиливается при воздействии ярким светом.
- Наблюдается отечность лица.
Но провоцирующие факторы имеют разную природу:
- Гайморит возникает на фоне инфекции или после переохлаждения.
- Мигрень же провоцируют стрессовые ситуации, переутомление, хронический недосып, менструальный синдром или прием алкоголя.
Головные боли при мигрени и гайморите сложно отличить друг от друга самостоятельно. Для постановки точного диагноза проводятся определенные диагностические исследования, на основании которых назначается эффективное лечение.
Головные боли после гайморита могут также свидетельствовать о возникновении различных осложнений.
После проведения пункции гайморовой пазухи головные боли должны исчезнуть не позднее чем через 2 недели. Если они сохраняются более длительный период, это может свидетельствовать о повреждении нервных окончаний слизистой оболочки носа.
При проведении процедуры неопытный специалист может задеть нервный пучок, спровоцировав дальнейшее развитие вегетососудистой дистонии, сопровождающейся постоянными головными болями. Состояние сложно поддается коррекции.
Помимо рассмотренных причин на фоне ослабленного организма при гайморите могут возникнуть следующие осложнения, сопровождающиеся головной болью:
- Отит. Головная боль определяется в проекции воспаленного уха и височной области. Носит постоянный характер, пульсирующая. Возникает на фоне высокой температуры и местных признаков воспаления среднего уха.
- Менингит начинается остро. На фоне высокой температуры возникают сильные головные боли, рвота (после рвоты облегчения не наступает), появляется мелкоточечная сыпь по всему телу. Отличительной особенностью менингита является ригидность мышц шеи (при попытке прикоснуться подбородком груди боль усиливается, напряжение мышц шеи не позволяет этого сделать). Возможно появление интенсивной боли в суставах и судорог на фоне высокой температуры. Состояние требует немедленного вызова СМП с последующей госпитализацией в отделение интенсивной терапии.
- Сосудистая эмболия – тяжелое состояние. Помимо сильной головной боли характеризуется симптомами, вызванными нарушением мозгового кровообращения. Сопровождается рвотой, потерей сознания, судорогами. Требуется экстренное оказание медицинской помощи.
- Абсцесс глазницы возникает при проникновении гнойного содержимого на ткани глазницы. Сильная головная боль определяется на фоне резкой болезненности вокруг глаз, покраснением глаза и возникновением окзофтальма (выпячивания глазницы). Требуется экстренная помощь. Лечение в отделении интенсивной терапии.
- Сепсис представляет острое заражение крови. Развивается молниеносно. Сопровождается клиникой тяжелой интоксикации.
- Инфильтрат мягких тканей возникает при расплавлении тканей лица, прилегающих к гайморовой пазухе, гнойными массами. Помимо сильных головных болей наблюдается синдром общей интоксикации в тяжелой форме.
Тяжесть осложнений после гнойного гайморита объяснятся близким расположением очага инфекции к головному мозгу. Все эти ситуации требуют оказания высококвалифицированной помощи в условиях стационара. При возникновении подозрения на осложнение следует сразу обратиться за помощью. При своевременном лечении гайморита подобные осложнения практически не встречаются благодаря хорошо развитому антибактериальному направлению в современной медицине.
Причиной головной боли после лечения гайморита чаще всего является мигрень или недолеченный гайморит. Для определения истинной причины следует обратиться к отоларингологу и терапевту. После определенного обследования будет установлен точный диагноз и назначена эффективная терапия. До установления причины самолечение нежелательно.
Фронтит – воспалительный процесс, затрагивающий слизистую оболочку лобных пазух, возникающий под влиянием инфекций вирусного или бактериального происхождения. Лобные пазухи имеют вид полых образований, расположенных над глазницами.
Лобные пазухи сообщаются с носовой полостью через лобно-носовой (носо-слёзный) канал. Фронтит встречается, как у взрослых, так и детей.
Заболевание может развиваться в острой или хронической форме.
Острый фронтит сопровождается болями во лбу и над бровями. Боли могут быть очень сильными и усиливать, если дотронуться до переносицы или лба. Помимо этого больного беспокоит сильная слезоточивость, выделения из носа с примесями гноя, повышенная температура и общая слабость. Если выделения только из одной ноздри, значит, поражена лишь одна пазуха. Больной перестает ощущать запахи, его мучает мигрень и нарушается сон. Если не лечить острый фронтит, то заболевание переходит в хроническую форму.
Хронический фронтит проявляется не так явно. Боль локализуется в области лба и носит тянущий характер. При скоплении в пазухах большого количества выделений, боль усиливается, особенно при нажатии на бровь. После сна из носа выделяется обильное количество гнойной слизи.
В свою очередь хронический фронтит подразделяется на:
- катаральный;
- полипозный;
- гнойный;
- полипозно-гнойный;
- хронический осложненный
Причины появления фронтита
Выделяют следующие причины фронтита:
- инфекционный или аллергический ринит (насморк);
- приобретенное или врожденное искривление носовой перегородки;
- затруднение носового дыхания из-за аденоидов, так развивается фронтит у детей;
- наличие в организме хронической инфекции, например, стафилококка;
- снижение иммунитета
Главные причины фронтита – это бактерии, которые проникают в носоглотку и вызывают насморк. Эти бактерии постепенно скапливаются в лобных пазухах и при сбое иммунной системы данные бактерии начинают свою активную деятельность. Бактерии вызывают воспалительный процесс, так и развивается фронтит.
Основные симптомы фронтита
Больного беспокоят следующие симптомы фронтита: нарушение носового дыхания, боль в области лба, усиливающаяся к утру, выделения из носа. Боль часто становится невыносимой и носит невралгический характер. В запущенных случаях болят глаза и появляются такие симптомы фронтита, как светобоязнь и нарушение обоняния.
После опорожнения пазухи головная боль утихает, но возобновляется, когда отток забивается. При гриппозном остром фронтите температура тела повышается, появляется отечность, припухлость в области лба и верхнего века, а также изменение цвета кожи над пазухами. При нажатии в область верхне внутреннего угла глазницы ощущается боль.
Если у вас имеются симптомы фронтита, следует незамедлительно приступить к лечению.
Современное лечение фронтита
Чаще всего осуществляется консервативное лечение фронтита. Основная цель консервативного лечения уменьшать признаки фронтита — обеспечить свободный отток отделяемого из пазухи. С этой целью закапывают в нос сосудосуживающие средства.
При остром фронтите больной должен соблюдать постельный режим. Назначают антибиотики, согревающие физиотерапевтические процедуры и анальгин с кофеином для снятия боли.
Лечение фронтита в хронической форме осуществляется при помощи 2-5%-ного раствора нитрата серебра, которым смазывают слизистую оболочку среднего носового хода 1 раз в 2 дня. Помимо этого осуществляется электрофорез 2%-ным раствором йодистого калия. Если уменьшить признаки фронтита при помощи консервативного лечения не удается, прибегают к операционному вмешательству.
При гнойном фронтите в настоящее время осуществляют трепанопункцию лобной пазухи с целью извлечения гнойного содержимого и для введения в пазуху лекарственных препаратов. Пазуху промывают антисептическим раствором и вводят 10-15 миллиграмм химотрипсина, химопсина или трипсина в 3 миллилитра раствора хлорида натрия, а также антибиотика. Если такое лечение фронтита не приносит результата, осуществляется резекция, то есть удаление искривленной перегородки носа или гипертрофированного переднего конца средней носовой раковины. После операции пазуху промывают 5%-ным раствором нитрата серебра.
Профилактика фронтита заключается в соблюдении ряда мер, направленных на общее укрепление организма и ведение здорового образа жизни.
Итак, профилактика фронтита включает в себя:
- Укрепление иммунитета. С этой целью необходимо закаливать организм, заниматься спортом и чаще дышать свежим воздухом;
- Не переохлаждать организм;
- Своевременное лечение гриппа и респираторных инфекций.
Лечение фронтита народными средствами
Если Вы решили осуществлять лечение фронтита народными средствами, то обязательно следует согласовать свои действия с лечащим врачом, чтобы не усугубить ситуацию.
- Хорошо помогают от фронтита паровые ингаляции с ментолом. Для этого нагревают воду в кастрюле, и при закипании добавляют в воду сухой ментол. Голову нагибают над кастрюлей, накрывают ее полотенцем и дышат паром около 12 минут.
- Довольно часто фронтит лечат при помощи черной редьки. Редьку очищают от кожуры и натирают на мелкой терке, затем отжимают сок. Сок закапывают по 2 капли в каждую ноздрю.
- Лечение фронтита народными средствами можно осуществлять при помощи лука и меда. Луковицу мелку нарезают и заливают стаканом кипящей воды, а затем добавляют 0,5 чайной ложки меда. Емкость укутывают в одеяло и настаивают около 5 часов. Полученным настоем промывают нос 4 раза в сутки.
- Для лечения фронтита можно использовать глину. Из глины делают компрессы, толщина лепешки из глины не должна быть более 1 сантиметра. Лепешку укладывают в теплом виде на лобную пазуху и держат около 2 часов. Компрессы из глины делают ежедневно на протяжении 3 недель.
- Для промывания носа можно использовать раствор из морской соли. Для приготовления раствора 1 чайную ложку соли заливают 1 стаканом теплой воды, добавляют щепотку соды и 3 капли масла чайного дерева. Перед промыванием носа, его хорошо высмаркивают.
Пациент: поставили диагноз( после сделанного снимка)»фронтит»но у меня нет таких симптомов.что у меня не могу понять?
Врач: А какие симптомы у вас есть?
Пациент: заложенность носа но ни соплей ни других выделений нет
Врач: Как долго заложенность?
Пациент: уже около месяца
Врач: Фронтит иногда сопровождается именно чувством заложенности, активные выделения чаще при синусите. Вы не аллергик? Извините, при гайморите.
Пациент: никогда не была но есть в доме и кошка и собака.но даже не находясь дома-нос закладывает
Врач: Чем сами лечились?
Пациент: делала инголяциии.приготовила капли с лука,меда ,картошки и алоэ(из соков)как начинаю капать,из носа буквально льет…прогревала компресами из лаврового листа… и в горле какой то дискомфорт но боли нет
Врач: Пропейте синупрет таблетки 14 дней и покапайте сосудосуживающие капли в течение 5 дней
Пациент: сосудосужающие это какие например и от чего от все,что у меня?
21:20:29 Надежда: Сосудосуживающие — називин, отривин, виброцил, назол, ксимелин. Скорее всего, проблема действительно в воспалении пазух, в связи с чем отечность слизистой.
Пациент: а синупрет?
Врач: А синупрет — травяной противовоспалительный препарат Выздоравливайте!
Пациент: Благодарю вас Надежда,надеюсь мне это поможет,но если что -обращусь к вам снова:)Всех вам благ!
Врач: И Вам!
Пациент: Простите,а сколько это все по принимать?
Врач: Синупрет 2 таб х 3 р/день — 14 дней : Капли в нос — 3 р/день в течение 5 дней
Пациент: Спасибо:)
*****************
Пациент: подскажите,у сына фронтит,болит лоб,голова….
Врач: Сколько сыну лет? Какие симптомы кроме головной боли? Фронтит подтвержден рен тгеном?
Пациент: да потверждали ему 18лет….пол жизни мучается с носом,гайморитом
Врач: Сейчас чем лечитесь?
Пациент: азитромицин эвказолин. сильно голова болит
Врач: Синуфорте продается у вас?
Пациент: ну узнаем
Врач: Узнайте, очень хорошо стимулирует отхождение гноя и очищает пазухи
Пациент: он оч дорогой….нет замены
Врач: К сожалению, нет. Либо к ЛОРу на промывание пазух…
Пациент: а чем промывать можно
Врач: Там специальным шприцом промывают
Пациент: морской солью или просто солью
Врач: Фурациллином
Пациент: спасибо
*********************
источник
Отзыв: Удаление кисты гайморовой пазухи (гайморотомия) — При частых головных болях и тяжести в голове обязательно проверьте наличие кист в гайморовых пазухах!
Я с дества страдаю частыми простудами ОРВИ и ОРЗ. Каждая болезнь протекает обязательно с насморком, сильным воспалением горла и ларингитом. К этому я же привыкла, т. к все мои простудные заболевания протекают без осложнений. Но вот последние годы меня стали сильно мучать головные боли, тяжесть в голове и головокружения. Невролог прописывала мне кучу сосудистых препаратов, которые мне помогали на то время пока я их принимала. По окончаниии курса приема лекарств, головные боли возобновлялись. Медицина у нас не всегда на высшем уровне, поэтому бесплатного направления на МРТ головы и шеи я не получила.
Я подумала, раз меня не может вылечить невролог от головных болей, тогда ничего не остается, как лечить себя саму. Пришлось за свой счет сделать МРТ.
Я решила сначала сделать МРТ шейного отдела, так как знаю, что чаще всего причиной головных болей является шея. Вот на МРТ шейного отдела позвоночника мне как раз и обнаружили кисту в правой вехнечелюстной гайморовой пазухе, размером киста была уже приличная 3,5 x 3,5 см. То есть киста занимала практически всю правую пазуху. Так же в левой гайморовой пазухе у меня обнаружена группа кист до 0,8 см.
Прийдя домой, я осознала, что мой нос дышит примерно на 60% и я к этому уже почти привыкла. Я стала думать, как бы хорошо мне дышалось без этих кист!
Я сразу же побежала на прием к отоларингологу, она дала мне направление на консультацию в клинику (где предпологалась операция).
Мне стало так обидно, я столько раз была на приеме у лора с жалобами на постоянно недышащий нос, но и этот врач даже не додумался отправить меня на снимок гайморовых пазух.
В клинике меня осмотрели, сообщили о дате операции и дали направления на анализы. Очень важно, чтобы зубы под той пазухой где киста были залечены, а десны не воспалены!
Так же мне сообщили, что киста таких размеров как у меня может давать сильные головные боли. Сказали, что кисты в гайморовых пазухах оперируются только размером свыше 2 см. Поэтому кисту в левой пазухе (0,8 см) мне удалять не стали.
Так получислось, что свою очередь на операцию мне пришлось ждать 3 месяца.
Операция была на второй день после госпитализации.
Утром перед операцией мне дали таблетку Феназипама, поставили два укола: в мыжцу — для свертываемости крови, а в вену -антибиотик.
Меня завели в операционную, где кроме меня еще оперировали двоих мужчин. Т. е в операционной находилось одновременно три пациента.
Я была в своей одежде и даже в носках (т. е до гола нас не раздевали). Поверх моей одежды меня одели во все белое прямо с голвой. Одели так что открыто оставалось одно лицо.
Мне поставили обезболивающий укол (как в стоматологии). И начали мне просверливать отерстие в верхней челюсти. Скажу честно, сначала мне было не больно, но потом когда мне просверлили отверстие до пазухи — стало больно. Мне еще не везло, воронка, которую вставляют в это отверстие в десне (через которую доктор и производит удаление кисты) постоянно выпадывала и никак не хотела в этом отвертсии закрепиться. От этого и было очень больно, потому что каждый раз врач пытлась мне поставить эту воронку, и еще глубже и шире просверлить это отверстие. Вся моя пазуха была видна доктору на мониторе.
В общем после вскрытия киста моя вылилась сама. Доктор мне показала на груди большое мокрое пятно, и сказала что это и есть моя киста. Я обрадовалась, думала что все закончено, но не тут то было.
Доктор сообщила, что теперь нужно в соустье носа сделать отверстие, чтобы в пазуху в дальнейшем попадал воздух, попадала жидкость, короче чтобы в дальнейшем моя пазуха хорошо сущестовала и не образовывала там больше кист. Вот это было действительно больно. Потому что соустье это все-таки кость, а обезбаливающее действуе только на мышечную такань и нервы. Отвестие в соустье мне ломали через нос. Было такое ощущение, что все мои зубы сейчас соберутся в кучу, а нос уйдет на лево. Кости у меня крепкие, поэтому ломались с большим трудом.
Потом мне прочистили пазуху, взяли кусочек оболочки кисты на гистологию, наложили два шва на десну (саморассасывающися) и отпустили в палату.
В целом операция была 2,5 часа. Но я видела как по соседству пациенты освобождались раньше меня. Мою соседку по палате оперировали всего 40 минут.
Уже через 2 часа после операции я хорошо пообедала и чувствовала себя отлично.
На следующий день припухла щека и немного болела, но все терпимо и спать это не мешало.
В первые сутки на нос одевают плотную марлевую повязку с ватой, поэтому дышать первые сутки приходилось только ртом и немного одной здоровой ноздрей. В течение дня после операции повязку можно поменять 2 раза.
Каждый день давали по 1 таблетке Лоратадина (для снятия отека в пазухе).
На следующий день (утром) повязку сняли, прочистили пазуху и вставили в пазуху кусочек тряпочки пропитанный мазью «Левомиколь», ее нужно было держать 2 часа и убрать самой. На следующий день доктор повторила процедуру очитски и мазью «Левомиколя».
Выписали меня на 6-й день. Отек с щеки сошел тоже на 6 день.
Через 2 дня после выписки я снова показалась доктору.
Сегодня 14 ый день после операции, чувствую себя отлично. Только ниточки на десне еще не отпали, хотя десна уже полностью зажила и почти не болит.
Нос дышит великолепно, я даже не знала, что во мне помещается столько воздуха.
Голова перестала болеть. И тяжесть в голвое прошла.
Как мне сказала доктор, которая меня оперировала, что кисты в пазухах можно обнаружить только путем МРт и КТ. Поэтому многие люди всю жизнь живут и даже не подозревают в чем причина их постоянно плохого самочувствия.
источник
Когда после прокола гайморовых пазух болит голова, следует обратиться к лечащему врачу для выяснения причины. Головные боли могут быть нормой в течение первых дней после пункции или свидетельствовать об осложнении при возникновении спустя определенное время.
Прокол гайморовых пазух проводится не при каждом гайморите. Многие пациенты всячески стараются избежать этой манипуляции, затягивая время. На самом деле сама процедура не так страшна, как может показаться. Тем более проводится в случаях, когда по-другому не справиться с процессом. Именно отказ от процедуры может таить опасность здоровью.
- При полноценном лечении более 2 недель нет положительного эффекта.
- Длительное время сохраняется высокая температура.
- Выраженная болезненность в области пазух.
- Не удается возобновить естественный отток экссудата из пазухи и наблюдается нагноение.
При пункции пазухи производится механическая откачка содержимого и промывание полости асептическим раствором. Обычно после процедуры налаживается естественный отток слизи по каналу. И пациент идет на поправку.
Возможное развитие хронической инфекции не связано с вмешательством. К затяжному течению приводит остаточная недолеченная инфекция.
После прокола важно продолжать комплексное лечение гайморита с целью полного уничтожения инфекции. Пункция носа позволяет лишь механически очистить пазуху и доставить лекарственное вещество в очаг поражения. Инфекцию так просто не убрать.
Лечение гайморита – это серьезный процесс, основанный на совместном действии пациента и врача. При полном устранении инфекции повторных проколов может никогда больше в жизни не понадобиться. Не нужно бояться операции, она лишь часть терапии.
В большинстве случаев болит голова после пункции гайморовой пазухи в течение нескольких дней. Это нормальное явление, ведь манипуляция проводится с целью очищения полости верхнечелюстной пазухи от гноя во избежание развития тяжелых осложнений (сепсиса, менингита, абсцесса, флегмоны). Воспалительный процесс еще сохраняется и требуется время для его уничтожения.
При более позднем возникновении головной боли или длительном ее сохранении следует обратиться к специалисту для выяснения причины.
Одной из причин возникновения головной боли является недолеченный гайморит. После определенного периода видимого здоровья при неблагоприятных факторах может произойти повторное развитие процесса. Причины может быть 2:
- Первичный очаг был устранен не полностью. Остаточная инфекция возродилась с новой силой при воздействии неблагоприятных факторов. Это может быть переохлаждение, переутомление, перегрев.
- Повторное заражение на фоне ослабленного иммунитета после перенесенной инфекции.
Головная боль имеет тот же характер, что и при первичной инфекции.
Если спустя время после прокола гайморита болит голова, боль носит постоянный характер, не поддается снижению привычными препаратами и усиливается при наклоне головы, следует заподозрить повторное развитие патологического процесса. Учитывая, что переход заболевания в хроническое рецидивирующее течение крайне нежелательно, следует обратиться за специализированной помощью при первых же симптомах.
- Еще одной причиной головной боли после манипуляции может стать уровень мнительности пациента или повышенная чувствительность к боли. Когда пациент очень боится операции и ждет осложнений, может развиться невралгия. Для ее лечения бывает достаточно приема седативных препаратов и проведение физиопроцедуры, направленной на повышение кровообращения головного мозга. Процедурой выбора в такой ситуации будет дарсонвализация.
- Помимо перечисленных причин головная боль может свидетельствовать и о более серьезных проблемах, таких как возникновение фронтита или механического поражения нервных волокон носовой полости при манипуляции. Затягивание проведения пункции гайморовой пазухи может привести к переходу инфекции на окружающие ткани. Это может послужить причиной развития осложнений: отит (воспаление среднего уха), сосудистая эмболия (поражение сосудистой стенки гнойным процессом), абсцесс или флегмона прилегающих тканей.
Для исключения осложнений при жалобе пациента на головную боль проводится комплексное обследование. Вовремя выявленный процесс легче поддается коррекции, поэтому не стоит заниматься самолечением при наличии болевых ощущений.
Важно. Головная боль после прокола гайморовой пазухи, сохраняющаяся длительное время, нарастающая в течение нескольких дней или плохо поддающаяся снижению, является поводом посетить врача. Там будет выяснена истинная причина синдрома.
Если болит не только голова, но и нос после прокола гайморита, это может быть нормой, болезненность не может уйти сразу. Какое-то время еще сохраняется отечность слизистой оболочки. Или являться итогом непрофессионального проведения манипуляции с механическим поражением нервных волокон. В любом случае следует обозначить проблему и пройти дополнительное обследование, после которого будут приняты необходимые меры.
После прокола гайморовой пазухи и промывания ее асептическим раствором болезнь какое-то время еще сохраняется в организме.
- Для полного выздоровления необходимо еще продолжить прием антибиотиков в течение 5-7 дней для борьбы с остаточной инфекцией.
- Для снижения отека воспаленных тканей назначаются антигистаминные препараты.
- Следующим этапом борьбы с заболеванием будет укрепление местного и общего иммунитета. Для общего воздействия используются витаминные комплексы и средства народной медицины. Для укрепления и восстановления местной сопротивляемости хорошо подходят физиотерапевтические процедуры: УВЧ, электрофорез с лекарственным веществом, ингаляции.
В заключение хочется отметить, что возникновение головной боли после прокола гайморовой пазухи не всегда может быть связано с данной манипуляцией и иметь совершенно другое происхождение. Просто многие склонны искать причины в проведенных манипуляциях из-за страха осложнений. В любом случае обращение к специалисту и проведение комплексного обследования поможет своевременно определить источник возникновения синдрома и устранить его.
источник

