Запишитесь к специалисту прямо на сайте. Мы перезвоним Вам в течении 2-х минут .
Перезвоним Вам в течении 1 минуты
Москва, Балаклавский проспект, дом 5
Самостоятельно удалять серные пробки не рекомендуется, поскольку при удалении можно повредить барабанную перепонку
Инородными телами гортани могут быть мелкие бытовые предметы, части пищи, живые организмы, медицинские инструменты или их части
Клиника отоларингологии предлагает вам полный комплекс диагностики и лечения заболеваний ЛОР органов
Бронхиальная астма является неинфекционным хроническим заболеванием, при котором происходит воспаление дыхательных путей. Воспалительный процесс становится причиной гиперактивности дыхательных путей, из-за чего при первом же контакте с внешними раздражителями быстро происходит нарушение проходимости бронхов. Это ограничивает объем воздуха, поступающего в легкие и вызывает усиление секреции слизи.
Заболевание вызывается аллергенами инфекционного и неинфекционного происхождения. К первым относится стафилококки и различные условно-патогенные микроорганизмы. К неинфекционным аллергенам, часто встречающимся в повседневной жизни, причисляют:
— пищевые – молоко, рыбу, мясо, в особенности куриное, яйца и иную белковую пищу, хлебные злаки, картофель, цитрусовые и другие продукты;
— лекарственные препараты – большую часть антибиотиков вместе с продуцентами, витамин В1, панкреатин. Эти лекарства обычно провоцируют развитие профессиональной бронхиальной астмы;
— бытовые аллергены – книжная, библиотечная и домашняя пыль, перо, пыльца растений, человеческая перхоть и шерсть растений. Наиболее сильным из бытовых аллергенов является перо и домашняя пыль – все дело в дерматофагоидных клещах, которые являются самым активным их компонентом. Клещ размножается весной и осенью, это же время является периодом обострения атопической астмы;
— продукты химического производства – вещества, используемые при изготовлении полимерных материалов, клеи, пенопласты, искусственные волокна, полиуретановые лаки, пестициды, формалины и органические соединения кобальта, хрома, ртути, мышьяка и пр. С течением времени список аллергенов подобного рода стремительно растет.
Проявления астмы ярко выражены, к ним относятся:
— нарушения дыхания, вызванные изменениями в бронхах. Чаще всего более затруднен выдох, когда бронхи из-за увеличивающегося внутригрудного давления сжимаются сильнее, но иногда может быть затруднен и вдох;
— отек и избыточное образование в бронхах вязкой и густой мокроты;
— при дыхании задействованы мышцы брюшного пресса, грудной клетки, а также плечевого пояса.
Специалисты различают 4 формы бронхиальной астмы:
— инфекционную – связана с сенсибилизацией (повышением чувствительности) к аллергенам инфекционной группы (стафилококку, нейссерии и другим);
— неинфекционную (атопическую) – обусловлена повышенной чувствительностью к лекарственным и пищевым аллергенам, книжной и домашней пыли, плесневым грибам. Также атопическая бронхиальная астма взаимосвязана с сенсибилизацией к эпидермису человека, домашних птиц и животных;
— «аспириновую» — вызвана увеличенной выработкой лейкотриенов и нарушениями метаболизма арахидоновой кислоты. При такой форме астмы дополнительно возможно развитие полипоза околоносовых пазух и непереносимости аспирина (и прочих производных ацетилсалициловой кислоты);
— смешанная – форма, сочетающая в себе несколько механизмов развития патологии.
Астма не относится к числу врожденных заболеваний, тем не менее, зарегистрированы случаи появления заболевания у детей в течение первых дней жизни.
Причиной врожденной бронхиальной астмы могут стать:
— инфекционные заболевания беременной;
— злоупотребление аллергизирующими продуктами во время беременности;
— негативные факторы (курение).
У большинства детей первые симптомы проявляются в возрасте до трех лет, зачастую принципы удушья начинаются, когда ребенок заражен ОРВИ. Мальчики болеют бронхиальной астмой чаще девочек, главной причиной астмы становится развитие аллергии к бытовой пыли, которую накапливают подушки, одеяла, мягкие игрушки и ковры.
Спровоцировать приступ удушья при астме способны:
— пыльца растений, высокая концентрация которой содержится в воздухе в период их цветения;
— появление в доме собаки или иного питомца;
— погодные условия (сырая или морозная погода, резкие изменения атмосферного давления);
— ухудшение психологического климата в семье, конфликты в школе.
У детей наблюдаются следующие симптомы астмы:
— у малышей нарушается сон, они становятся плаксивыми и беспокойными;
— детей старшего возраста беспокоит чувство сдавленности в районе грудной клетки, ощущение недостатка воздуха;
— часто приступу предшествует предприступный этап, во время которого на коже появляются зудящие высыпания, возникает кашель, насморк или заложенность носа;
— приступ сопровождается частым сухим кашлем, через некоторое время отхаркивается вязкая мокрота;
— начинается одышка, дыхание при этом становится свистящим;
— во время приступа выдох в два раза длительнее вдоха.
Основополагающим моментом в лечении астмы является:
— минимизация вероятности контакта с потенциальными аллергенами;
Если аллерген определить не удалось, применяют специфическую гипосенсибилизирующую терапию, снижающую реакцию организма на раздражитель:
— аэрозоли – для пресекания приступов удушья. Они помогают увеличить просвет бронхов и ускорить отток мокроты из них;
— ксантиновые производные – их таблетированные формы пролонгированного действия используются с целью предотвратить приступ удушья;
— гормональная терапия – применяется для лечения тяжелых форм астмы;
— антибактериальные препараты – для терапии сопутствующих болезней (бронхопневмоний, бронхитов);
— отхаркивающие средства – для лучшего отхождения мокроты.
Лечение бронхиальной астмы у детей производится аналогичными методами. Кроме того, необходимо производить профилактику респираторных инфекций с помощью закаливания, массажа и лечебной физкультуры. Из жилых помещений следует убрать ненужную мягкую мебель, лишние книги, мягкие игрушки и ковры, шерстяные одеяла и перьевые подушки заменить гипоаллергенными постельными принадлежностями. Хороший эффект дает использование воздухоочистителей и пылесосов с водяными фильтрами.
Если вас беспокоит бронхиальная астма, или вы подозреваете наличие такого заболевания у своего ребенка, обратитесь за консультацией к специалистам нашего медицинского центра. Врачи опросят вас и выполнят детальный осмотр для обнаружения возможных внешних признаков заболевания, определят перечень лабораторных исследований, способных выявить тип аллергена, после чего назначат лекарственные препараты. Помните, что только специалист способен оценить тяжесть состояния, особенно если речь идет о ребенке, и подобрать индивидуальный и оптимальный способ лечения.
источник
Заболевания дыхательной системы широко распространены среди населения.
Одно из них – приобретенная астма. Ей подвержены люди различного возраста, пола и социального положения. Она бывает различной формы и тяжести течения, но в любом случае астма способна причинить вред жизни и здоровью пациента.
Как распознать болезнь, почему она возникает и какие методы борьбы с ней существуют, рассмотрим подробнее.
Приобретенная астма – неинфекционное хроническое воспаление дыхательных путей с поэтапным развитием и периодами обострений и ремиссий.
Заболевание характеризуется сверхчувствительностью бронхов, что под влиянием определенных условий приводит к спазмам гладкой мускулатуры и сужению их просвета. В результате происходит сокращение объема воздуха, поступающего в легкие, и отмечается скопление слизи на стенках бронхов, это провоцирует приступы удушья, одышки и кашля.
Врожденная форма астмы встречается у маленьких детей и проявляется с момента рождения. Болезнь развивается на фоне нарушения формирования органов дыхания, генетической предрасположенности или аллергии. Даже воздействие сигаретного дыма на женщину во время беременности является провокатором возникновения астмы у новорожденных.
Обе разновидности болезни имеют одинаковые клинические признаки и, соответственно, нуждаются в идентичном лечении.
Патогенез (механизм развития и формирования) астмы до конца не изучен, но считается, что факторы, вызывающие приобретенную астму, могут быть внешними и внутренними.
В первом случае провокаторами заболевания являются аллергические реакции (повышенная чувствительность иммунной системы к различным раздражителям).
Аллергенами могут выступать:
- пыльца и пух растений;
- шерсть домашних питомцев;
- плесень и пыль;
- бытовая и строительная химия;
- лекарственные препараты;
- продукты питания.
Реакция организма может быть мгновенной или проявиться через некоторое время после воздействия.
Если у человека отмечается предрасположенность к аллергии, следует исключить влияние этих веществ, чтобы избежать осложнений.
- наследственная предрасположенность;
- пониженная температура окружающей среды;
- дисфункция вегетативной и центральной нервной системы;
- патология эндокринной системы;
- чрезмерная физическая активность.
Бронхиальная астма, сформировавшаяся под воздействием различных раздражителей, имеет сходные признаки и проявления.
В группу риска возникновения заболевания входят люди:
- связанные с химическими веществами в силу профессиональной деятельности;
- заядлые курильщики;
- перенесшие инфекционные заболевания дыхательных путей;
- живущие в местах с плохой экологической обстановкой;
- имеющие гормональные нарушения и слабый иммунитет.
- не обладающие устойчивостью к стрессам.
Негативную реакцию организма может вызвать один или сочетание нескольких факторов, которые необходимо выявить, чтобы предотвратить их последующее влияние.
Бронхиальная астма по своим симптомам напоминает другие болезни, поэтому люди обращаются к врачу, когда болезнь перешла в стадию, на которой справиться с ней полностью практически невозможно.
На начальном этапе развития приобретенная астма протекает незаметно и выявляется только на микроскопическом уровне. Следующий этап расценивается как предастматическое состояние и требует принятия срочных мер. В этот период у больного появляется внезапный кашель, насморк, возникают проблемы с дыханием.
Основными клиническими симптомами болезни являются:
- периодические приступы удушья:
- возникновение одышки:
- ощущение тяжести в грудной клетке;
- появление хрипов;
- затрудненное или учащенное дыхание;
- отхождение обильной мокроты;
- появление утреннего и ночного кашля.
Астма характеризуется отсутствием температуры, ухудшением общего самочувствия, головной болью.
По своей симптоматике она напоминает другие болезни, поэтому при возникновении одного или нескольких из перечисленных клинических признаков стоит обратиться за консультацией к врачу.
Для выявления болезни и правильной постановки диагноза необходимо проведение диагностических мероприятий, которые включают:
- опрос пациента;
- прослушивание дыхательных путей;
- проведение рентгенографии;
- лабораторные анализы крови;
- провокационные пробы на выявление аллергена;
- проведение теста с помощью спирографа – для функциональной оценки возможности легких (измерение объема вдыхаемого и выдыхаемого воздуха).
Проведенная диагностика покажет наличие или отсутствие астмы и степень ее тяжести, а также позволит назначить эффективное лечение, которое облегчит состояние больного.
Бронхиальная астма — очень серьезное заболевание, поэтому все лекарственные препараты применяются строго по предписанию врача. Самолечение недопустимо, так как неправильное использование медикаментов может вызвать обострение болезни, усилить астматические приступы или привести к летальному исходу.
Полностью избавиться от заболевания невозможно, но можно контролировать течение бронхиальной астмы.
Для эффективности лечения необходимо устранить провоцирующие факторы, что поможет уменьшить частоту и интенсивность проявлений болезни.
Для лечения астмы используют:
- Бета-адреномиметики в форме аэрозолей двух видов: быстрого действия (применяют во время приступов, не чаще 4 раз в сутки) и длительного действия (для исключения спазма бронхов).
- В начальной фазе болезни приступы носят легкий характер (стремительно начинаются и так же быстро прекращаются). В этот период используют бронхорасширяющие препараты (3-4 раза в день, через равные промежутки времени). Они помогают уменьшить отек, снять спазм бронхов, исключить приступы удушья, нормализовать процесс выработки слизи.
- Ингаляционные глюкокортикостероиды принимают ежедневно продолжительное время. Они снимают воспаление, оказывают противоаллергическое и иммунодепрессивное воздействие. По статистике, люди, регулярно принимающие данные препараты, не страдают от астматического статуса.
- В период обострения, когда ингаляторы не способны облегчить состояние астматика, назначают курс гормональных препаратов в таблетированной форме.
- Комбинированные препараты оказывают одновременное противовоспалительное и бронхорасширяющее воздействие.
- Антихолинергические средства расширяют бронхи, способствуют уменьшению количества отделяемой слизи, кашля и одышки. Применяются в отдельных случаях для облегчения состояния. Не используются для снятия удушья ввиду того, что эффект проявляется с задержкой.
Наиболее важным при лечении астмы является применение средств с наименее выраженным побочным действием.
Каждый человек с астмой должен иметь при себе прибор (пикфлоуметр) для самоконтроля скорости выдоха в литрах, что позволит принять срочные меры для предотвращения астматического приступа.
При наличии астмы рекомендуется придерживаться основных профилактических мероприятий:
- ведение здорового образа жизни (отказ от курения, физическая активность, прогулки на свежем воздухе);
- укрепление иммунитета (закаливание, прием витаминных препаратов);
- исключение контакта с веществами, способными вызывать аллергию;
- своевременное лечение вирусных и респираторных заболеваний:
- контроль эмоционального состояния;
- соблюдение режима питания, отдыха и сна;
- исключение переохлаждения;
- носовое дыхание.
Чтобы астматические приступы не вызывали чувство паники и страха, необходимо научиться расслабляться (заниматься аутотренингом).
Выполнение правил и соблюдение рекомендаций врача позволит снизить риск возникновения астматических приступов и позволит человеку вести полноценный образ жизни, без существенных ограничений.
источник
Бронхиальная астма — одно из самых распространенных заболеваний дыхательной системы у детей и взрослых. Пожизненное течение, быстрая скорость развития обострения и нередко тяжелое состояние на высоте атаки, ограничение профессиональной пригодности и прочи
Бронхиальная астма — одно из самых распространенных заболеваний дыхательной системы у детей и взрослых. Пожизненное течение, быстрая скорость развития обострения и нередко тяжелое состояние на высоте атаки, ограничение профессиональной пригодности и прочие характеристики придают этому заболеванию высокую социальную значимость.
Диагностика астмы у детей первых лет жизни вызывает у практического врача объективные трудности, обусловленные нетипичной клинической картиной заболевания. Узкие дыхательные пути, недостаточно развитая гладкая мускулатура бронхов, богатая васкуляризация слизистой оболочки, гистологическая и функциональная незрелость многих тканей обуславливают специфическую клиническую картину астмы с меньшей остротой и большей продолжительностью обострений за счет преобладания отека и гиперсекреции над бронхоспазмом [6]. Недоступность в практической медицине бодиплетизмографии для детей младшего возраста, невозможность выполнения стандартной спирометрии, сомнительная достоверность кожных тестов и не всегда высокочувствительные методы определения IgG в плазме крови приводят к преимущественно клинической диагностике бронхиальной астмы [8].
На течение бронхиальной астмы влияют разнообразные факторы. Помимо средовых воздействий (бытовые аллергены, вирусная инфекция, физическая и эмоциональная нагрузка и т. д.) важную роль играет генетическая предрасположенность, также имеющая много точек приложения. К ним относятся реактивность бронхов, секреторная активность слизистой оболочки, состояние соединительной ткани (склонность к отеку, особенности сосудистой стенки и т. п.), эффективность мукоцилиарного клиренса, характеристики иммунитета и пр.
В последние годы резко возрос интерес к заболеванию «врожденный стридор гортани», который, будучи не связан с другими врожденными пороками развития гортани, является самостоятельным заболеванием. Во многих странах уже десятилетия эта болезнь проходит вместе с рядом других патологических состояний под общим термином «ларингомаляция», т. к. причиной ее является излишняя податливость стенок преддверия гортани на вдохе с их вибрацией и частичным западанием в просвет.
Клиническая картина врожденного стридора гортани [4, 9, 10] заключается в периодическом шумном дыхании, приступах одышки (инспираторной или двухфазной) с цианозом, иногда кашле (вследствие частых срыгиваний и аспирации). Может присутствовать обструктивное апноэ во сне, умеренная легочная гипертензия. В тяжелых случаях задержаны рост и психомоторное развитие [1]. Голос остается чистым. Врожденные пороки развития со стороны других систем органов и внешние аномалии не характерны. Врожденный стридор гортани является самым распространенным врожденным заболеванием верхних дыхательных путей. Лечение тяжелых случаев — эндоскопическая ларингопластика [5].
Таким образом, клинические симптомы и распространенность бронхиальной астмы и врожденного стридора гортани весьма сходны. Ряд авторов задаются вопросом о дифференциальной диагностике этих двух заболеваний [2, 3, 6, 12]. Мы также предположили, что высокая частота обоих заболеваний позволяет их одновременное наличие у пациентов, что должно приводить к тяжелому течению. В России уже много лет доступен метод малоинвазивной и высокоэффективной оценки состояния преддверия гортани — эндофиброларингоскопия. Она проводится под местной анестезией, возможна с нулевого возраста, безболезненна и имеет минимальные побочные эффекты [7]. Это обеспечило технические условия для выполнения настоящего исследования.
Цель исследования: обследовать детей с бронхиальной астмой, частично контролируемой или неконтролируемой, на наличие и тяжесть синдрома врожденного стридора гортани.
Материалы и методы
Для обследования отбирались дети с частично контролируемым или неконтролируемым вариантами бронхиальной астмы на базе районных аллергологических кабинетов г. Санкт-Петербурга. Определено две группы исследования, в первую из которых вошло 50 детей от 6 месяцев до 5 лет. Средний возраст составил 3 года 10 месяцев. Диагноз ставился на основании клинических критериев (GINA 2009).
Двадцать два ребенка с бронхиальной астмой от 6 до 15 лет (средний возраст 9 лет) составили вторую группу исследования. Диагноз подтвержден данными спирометрии, для ее проведения использовался аппарат Microspiro HI-601 производства CHEST. M. I. Inc. Для уточнения спектра сенсибилизации проводились кожные пробы с бытовыми, эпидермальными и пыльцевыми аллергенами. Уровень общего и специфических IgE определялся методом иммунофлуоресцентного анализа.
Дальнейшее обследование проводилось в ЛОР-клинике СПбГПМА. Оно включало подробный анамнез заболевания и жизни, клиническую оценку внешнего дыхания, рентгенографию шеи в боковой проекции на аппарате Dira-RG, исследование парциального давления газов крови на автоматическом анализаторе Nova Biomedical Stat Profile pHOx Plus. Оценка состояния преддверия гортани включала эндофиброларингоскопию с помощью фиброларингоскопа Olympus ENF P3 в первой группе (до 5 лет) и зеркальную ларингоскопию во второй группе (6–15 лет).
У старших детей второй группы также использовался специально отработанный «нагрузочный тест». В оригинальной методике [11] пациентам выполняют эндофиброларингоскопию в покое, затем фиксируют эндоскоп в гортаноглотке и продолжают запись во время нагрузки на велотренажере. Метод сложен в исполнении, и страдает качество записи. В нашей выборке непрямая зеркальная ларингоскопия выполнялась после разговора с пациентом, т. е. в состоянии покоя. После этого пациент выполнял серию приседаний до появления клинически заметной одышки. Немедленно за этим исследование повторялось заранее приготовленным теплым зеркалом. При любой форме исследования оценивались анатомические особенности элементов входа в гортань и наличие их западания в просвет дыхательных путей на вдохе.
Из 50 детей в первой группе исследования (младший возраст) клинически синдром врожденного стридора гортани можно было заподозрить у 38 по наличию в анамнезе эпизодов сонного апноэ, выраженного срыгивания, поперхивания или задержки физического развития. Диагноз подтвержден рентгенологически (наличие расширения гортаноглотки и сужения преддверия гортани) и эндоскопически (коллапс преддверия гортани при каждом вдохе) в 34 случаях, что составило 68% всей группы. Хроническая гипоксия по данным кислотно-щелочного равновесия крови была выявлена у 33 пациентов. За нижнюю границу нормы парциального давления кислорода крови был принят уровень 85 мм рт. ст., указанный в паспорте к прибору.
В группе показатели варьировали от 58 до 76 мм рт. ст., средний уровень составил 67 мм рт. ст. Комплексная оценка (с учетом сопутствующих симптомов) позволила выявить набор относительных, реже абсолютных, показаний к хирургическому лечению (эндоскопической пластике преддверия гортани) у 22 детей, что составило 64,7% установленных диагнозов. Помимо гипоксии показаниями явились частое обильное срыгивание, задержка физического развития, задержка психомоторного развития, фаринголарингеальный рефлюкс (поперхивание, аспирация), обструктивное апноэ во сне. Эти патологические состояния отмечались у детей и ранее, но не были связаны в единую клиническую картину и не были ассоциированы с патологией гортани.
Сбор анамнеза во второй группе исследования (6–15 лет) был затруднен, т. к. родители не могли с уверенностью вспомнить события 4–13-летней давности. Из 22 детей у 14 (63,6%) была обнаружена характерная для синдрома врожденного стридора гортани остаточная деформация преддверия гортани. Наиболее частой находкой (10 случаев) явились увеличенные клиновидные хрящи, реже можно было заметить истончение и растягивание черпалонадгортанных складок (6 случаев), свернутый и подтянутый кзади надгортанник обнаружен в 3 случаях (табл.).
«Нагрузочный» тест проводился всем 14 пациентам, независимо от результатов других методов исследования. До нагрузки не было ни одного случая западания измененных элементов преддверия гортани в ее просвет. Зеркальная ларингоскопия, выполненная сразу по достижении одышки, выявила инспираторный коллапс преддверия гортани у 5 детей (рис. 1).
Рентгенологическое исследование, высокоэффективное в манифестном периоде врожденного стридора гортани (примерно первые 3 года жизни), у старших детей с невозможностью полного контроля бронхиальной астмы лишь в 2 случаях позволяло предположить незначительное препятствие прохождению воздуха через гортань (рис. 2). Оба этих ребенка характеризовались коллапсом преддверия гортани на вдохе после «нагрузочного» теста. Примечательно также, что исследование функции внешнего дыхания у данных пациентов показало смешанный вариант одышки с заметным затруднением вдоха.
- Дети первых пяти лет жизни с частично контролируемой или неконтролируемой бронхиальной астмой и смешанным типом одышки нуждаются в дифференциальной диагностике врожденного стридора гортани. В нашей выборке у 68% таких пациентов диагноз этого синдрома подтвердился. Данная тактика эффективна в плане отбора больных для хирургической коррекции и профилактики осложнений.
- У детей с бронхиальной астмой наличие сопутствующего синдрома врожденного стридора может быть одной из причин неполного контроля течения заболевания.
- Петруничев А. Ю. Патогенез ларингомаляции у детей первых лет жизни // Рос. оториноларингология. 2009. Приложение № 1. С. 96–99.
- Abu-Hasan M., Tannous B., Weinberger M. Exercise-induced dyspnea in children and adolescents: if not asthma then what // Ann. Allergy Asthma Immunol. 2005. Vol. 94, № 3. P. 366–371.
- Arora R. et al. An unusual case of laryngomalacia presenting as asthma refractory to therapy // Ann. Allergy Asthma Immunol. 2005. Vol. 95, № 6. P. 607–611.
- Bent J. Pediatric laryngotracheal obstruction: current perspectives on str >Г. А. Новик*, доктор медицинских наук, профессор
А. Ю. Петруничев**, кандидат медицинских наук, доцент
И. В. Макарова*, кандидат медицинских наук, доцент
*СПбГПМА, **СПбМАПО, Санкт-Петербург
источник
Существует несколько разновидностей болезни, которые определяются условиями ее возникновения, одна их таких разновидностей – приобретенная бронхиальная астма.
Данный диагноз означает, что заболевание не было присуще пациенту с момента его рождения, а сформировалось значительно позже под влиянием внешних причин. Иногда считается, что астма имелась у человека изначально, просто не была диагностирована. Однако если заболевание не проявляло себя в течение 20 лет жизни, а потом обнаружилось, это говорит о том, что оно не является врожденным и сформировалось недавно.
Приобретенная астма практически не отличается от врожденной по своим симптомам и признакам, равно как не наблюдается существенных отличий в ходе лечения. Основное различие приобретенной астмы от врожденной – в особенностях ее развития. Помимо того, что она проявляется у людей взрослого возраста, факторы, вызывающие ее формирование, отличаются от тех, что провоцируют врожденный тип заболевания.
Врожденная бронхиальная астма проявляется у детей с самого рождения и вызвана она особенностями организма новорожденного. Ребенок может родиться чувствительным к внешним воздействиям среды, что проявляется в реакции его бронхов.
В случае с приобретенной астмой все происходит несколько иначе. Организм пациента длительное время подвергается негативным воздействиям, из-за чего происходят необратимые изменения в тканях органов дыхательной системы. В результате проявляются астматические симптомы. Такой тип формирования астмы называется экзогенный, поскольку патология формируется под влиянием внешних причин.
Среди этих причин следует выделить:
- негативное воздействие климатических условий;
- курение;
- неблагоприятная экологическая обстановка;
- занятость на вредном производстве;
- склонность к аллергии;
- частые случаи вирусных заболеваний.
Для того чтобы приобрести это заболевание, достаточно одного из перечисленных факторов, хотя очень часто они воздействуют в сочетании. Любой человек, у которого наблюдаются данные особенности, относится к потенциальной группе риска. Однако их наличие не означает обязательного развития астмы. Обычно организм человека оказывается достаточно сильным, чтобы справиться с негативным влиянием. Это зависит от особенностей его иммунитета.
К наиболее вредным внешним воздействиям относятся:
- пыльца растений;
- пыль;
- шерсть домашних животных;
- бытовая химия;
- продукты питания;
- лекарственные препараты;
- химические соединения;
- табачный дым.
Если наблюдается аллергическая реакция на любой из этих элементов, нужно быть очень осторожными и минимизировать свое взаимодействие с ним. Иначе аллергия может перерасти в бронхиальную астму.
Заподозрить это заболевание можно по его симптомам, которые необходимо знать. Хотя делать выводы может только врач после необходимых диагностических процедур. Поэтому нежелательно начинать самостоятельное лечение, пока не поставлен диагноз, но и игнорировать признаки патологии недопустимо.
Основные симптомы приобретенной бронхиальной астмы не отличаются от аналогичных симптомов врожденной формы заболевания.
Разница только в том, что при приобретенной болезни признаки проявляются во взрослом возрасте, а не в раннем детстве.
Все это может сопровождаться слабостью, пониженной работоспособностью, головными болями. Стоит заметить, что данные признаки похожи на симптомы бронхита или ОРВИ. Однако при бронхиальной астме отсутствует повышенная температура, кроме этого симптомы возникают неожиданно, а затем исчезают на некоторое время. В любом случае, при обнаружении этих признаков стоит обратиться к врачу для выявления точного диагноза, поскольку отсутствие лечения даже при простудном заболевании может привести к осложнениям в виде бронхита или воспаления легких.
Перед началом лечения необходимо провести обследование, чтобы выявить точный диагноз. Для этого используются:
- прослушивание бронхов;
- тест на функцию легких;
- провокационная проба;
- рентген;
- анализ крови и пр.
Помимо анализов врач должен выяснить особенности жизни пациента, такие как:
- характер его деятельности;
- перенесенные травмы;,
- операции и заболевания;
- наличие больных астмой среди ближайших родственников;
- аллергические реакции и пр.
Все это поможет не только диагностировать болезнь, но и определить стратегию ее лечения, поскольку станут ясны ее причины.
Полностью избавиться от астмы любого типа невозможно, независимо от того, насколько эффективные методы будут выбраны. Медицинское воздействие заключается в том, чтобы с помощью лекарственных средств снимать наиболее острые проявления болезни и избегать слишком частого их повторения.
Для того, чтобы не допускать обострений заболевания, необходимо выявить факторы, которые их провоцируют. После этого следует исключить их воздействие либо минимизировать контакт с раздражителями.
Чтобы купировать приступы астмы, используются противовоспалительные (Кромогликат натрия, Недокромил натрия) и бронхорасширяющие средства (Сальбутамол, Будесонид). С помощью противовоспалительных средств удается остановить активный процесс выработки слизи в бронхах, что снижает чувствительность организма к вредным воздействиям.
Их прием должен быть регулярным, поскольку благодаря им улучшается проводимость воздуха. При этом снижается риск травматизации бронхов и сокращается количество приступов астмы. Бронхорасширяющие препараты способствуют расслаблению мускулатуры бронхов, в результате чего в легкие поступает больше воздуха, и ликвидируются приступы удушья. Их обычно используют для купирования острых проявлений.
Очень важно, чтобы в ходе лечения использовались лекарственные средства, которые не вызывают побочных эффектов. При борьбе с астмой предполагается длительное применение препаратов, поэтому необходимо минимизировать дискомфорт от их использования. Также необходимо убедиться, что из-за них не возникают аллергические реакции. Именно поэтому назначать лекарства должен врач. Самостоятельно выбирать себе лечение очень опасно.
Не менее важна профилактика при наличии астмы. Соблюдение профилактических мер поможет избежать обострений болезни и частого использования сильных средств. Основные профилактические мероприятия при приобретенной астме заключаются в следующем:
- Отказ от курения.
- Выполнение санитарно-гигиенических правил.
- Избегание вирусных заболеваний и тщательное лечение при их возникновении.
- Минимум контактов с вредными веществами или полное их исключение (иногда есть необходимость в смене климата или вида занятости).
- Выполнение посильных физических нагрузок.
- Укрепление иммунитета.
- Соблюдение режима дня.
- Избегание сильных эмоциональных потрясений.
- Соблюдение рекомендаций врача.
Пациентам, больным бронхиальной астмой, приходится во многом ограничивать себя, чтобы не вызвать серьезных ухудшений в самочувствии. Тем не менее наличие этого недуга не означает, что человек становится неполноценным. При соблюдении правил, своевременном приеме лекарственных средств и осторожности есть возможность вести полноценную жизнь, не испытывая значительных затруднений.
Почитайте лучше, что говорит заслуженный врач Российской Федерации Виктория Дворниченко, по этому поводу.Несколько лет мучилась от БРОНХИАЛЬНОЙ АСТМЫ — кашель, одышка, удушье, свистящие хрипы, слышные на расстоянии, слабость и дипрессия. Бесконечные анализы, походы к врачам, гормоны и таблетки не решали мои проблемы. НО благодаря простому рецепту, я снова ЗДОРОВА, полна сил и энергии. Теперь мой лечащий врач удивляется как это так. Вот ссылка на статью.
Бронхиальная астма – это неинфекционное поражение дыхательных путей хронической формы. Проблема развивается под воздействием внешних и внутренних факторов, самым распространённым из которых является аллергия на пыль.
Бронхиальная астма сопровождается повышением раздражительности мелких бронхов. Она имеет сходство с воспалением слизистой органа (об этом больше в разделе «Бронхит»).
У каждого больного приступ может возникать под влиянием разных причин, среди них:
- Генетическая предрасположенность;
- Работа на вредных производствах. Если человек постоянно вдыхает воздух, загрязнённый пылью, паром и химическими веществами, то шансы на развитие астмы повышаются;
- Инфекционные и воспалительные хронические заболевания. Под воздействием вирусных и бактериальных возбудителей повышается реактивность гладкомышечных компонентов;
- Курение;
- Вдыхание загрязнённого воздуха;
- Аллергия на пыль.
Подробно о том, чем может быть вызвано нарушение, вы узнаете из статей данной рубрики.
На ранних стадиях болезнь проявляется:
- Одышкой и чувством удушья;
- Сухим кашлем (о видах кашля больше в разделе «Кашель»);
- Частым поверхностным дыханием;
- Хриплым дыханием.
Полностью избавиться от проблемы нельзя. Но с помощью современных препаратов и терапевтических методик можно контролировать частоту приступов. На все вопросы касающиеся данной темы вы найдете ответы в данной рубрике.
Наш с вами иммунитет имеет прямую зависимость от нашего образа жизни и питания. Лишь небольшая часть его заложена изначально генетически. В течение жизни человек приобретает иммунную недостаточность, что в последствии приводит к различного рода заболеваниям, аллергическим реакциям и плохому самочувствию. Позаботившись о своем питании, вы позаботитесь и о своем иммунитете, что впоследствии избавит от многих проблем со здоровьем. Этот тест покажет, на что стоит обратить внимание при вашем текущем рационе. Что прибавить, что уменьшить, а от чего и стоит отказаться полностью.
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Судя по питанию, об иммунитете и своем организме вы абсолютно не заботитесь. Скорее всего, часто болеете, страдаете от проблем с кишечником, и вас преследует чувство постоянной усталости. Пора полюбить себя и начинать исправляться. Необходимо срочно корректировать свое питание, свести к минимуму жирное, мучное, сладкое и алкоголь. Кушать больше овощей и фруктов, кисломолочной продукции. Подпитывать организм принятием витаминов, пить больше воды (именно очищенной, минеральной). Закаливайте организм, уменьшайте количество стресса в жизни, думайте более позитивно и переход к здоровому питанию дастся намного проще, нужно просто начать.
Пока что в хорошем, но если вы не начнете о ней заботиться более тщательно, то могут начаться проблемы со здоровьем (если еще не было предпосылок). А именно аллергия, частые простудные заболевания, проблемы с кишечником и прочие «прелести» жизни и сопутствуют слабому иммунитету. Вам стоит задуматься о своем питании, свести к минимуму жирное, мучное, сладкое и алкоголь. Кушать больше овощей и фруктов, кисломолочной продукции. Подпитывать организм принятием витаминов, не забывайте, что нужно пить много воды (именно очищенной, минеральной). Закаливайте организм, уменьшайте количество стресса в жизни, думайте более позитивно и Ваша иммунная система будет крепкой еще многие годы.
Вы заботитесь о своем питании, здоровье и иммунной системе. Продолжайте в том же духе и проблемы со здоровьем еще долгие годы не будут вас тревожить. Не забывайте, что это в основном происходит благодаря тому, что вы правильно питаетесь. Кушайте правильную и полезную пищу(фрукты, овощи, кисломолочная продукция), не забывайте употреблять большое количество очищенной воды, закаливайте свой организм, мыслите позитивно. Просто любите себя и свой организм, заботьтесь о нем и он обязательно будет отвечать вам взаимностью.
- С ответом
- С отметкой о просмотре
Как часто вы питаетесь фаст-фудом?
- Несколько раз в неделю
- Раз в месяц
- Несколько раз в год
- Вообще не питаюсь
Питаетесь ли вы здоровой и полезной пищей?
Как часто вы употребляете продукты, содержащие высокое количество сахара?
- Ежедневно
- Несколько раз в неделю
- Раз в месяц или реже
- Вообще не употребляю
Проводите ли вы разгрузочные дни или какие либо другие очистительные процедуры?
- 1-2 раза в неделю
- Несколько раз в месяц
- Несколько раз в месяц
Сколько раз в день вы принимаете пищу?
- Менее 3-х раз
- Завтрак обед и ужин
- Более 3-х раз
К какому типу людей вы себя относите?
Как часто вы едите хлебобулочную и макаронную продукцию из светлой муки?
- Ежедневно
- Несколько раз в неделю
- Несколько раз в месяц или реже
Разнообразно ли Вы питаетесь?
- Питаюсь разнообразно, но одними и теми же блюдами много лет
Какими продуктами Вы завтракаете?
Во сколько вы завтракаете?
Есть ли у Вас пищевая непереносимость?
Принимаете ли вы витамины?
- Да, регулярно
- Каждый сезон
- Очень редко
- Не принимаю вовсе
Сколько чистой воды в день вы выпиваете?
- Менее 1,5 литра
- 1,5-2,5 литра
- 2,5-3,5 литра
- Более 3,5 литра
Была ли у вас пищевая аллергия?
Какими порциями вы питаетесь?
- Пока влезает
- Остаюсь слегка голодным
- Наедаюсь, но не до «отвалу»
Принимаете ли вы антибиотики?
Как часто вы едите овощи и фрукты?
- Ежедневно
- Несколько раз в неделю
- Очень редко
- Минеральную
- Очищенную домашними приборами с фильтрами
- Кипяченую
- Сырую
Как часто вы употребляете кисломолочную продукцию?
- Ежедневно
- Несколько раз в неделю
- Раз в месяц или еще реже
Питаетесь ли вы всегда в одно и то же время?
Заболевание системы дыхания воспалительного характера с хроническим течением и участием разных групп клеточных элементов (Т-лимфоцитов, мастоцитов, эозинофилов, макрофагов, дендридных клеток) носит название бронхиальной астмы (БА). Словно «бронхиальное» соседствует со словом «астма», потому что есть еще одно заболевание – сердечная астма. Эта патология развивается по другому механизму, и чтобы отличить одну астму от другой добавлено уточнение. В данном тексте речь идет исключительно о бронхиальной астме.
Заболевание довольно тяжелое и сложное. Основным его элементом считается обструкция (сужение) бронхов. Приобрести его куда проще, чем потом с ним жить. Тем не менее при своевременном начале лечения патология поддается контролю.
Бронхиальная астма вызывается разными причинами (внешними и внутренними), может протекать как в легкой форме, так и в крайне тяжелой с осложнениями, иногда ее можно контролировать, иногда это проблематично. В зависимости от этих и ряда других факторов выработали несколько классификационных признаков болезни.
Описываемое заболевание относится к разряду самостоятельных патологий, препятствующих нормальному дыханию. Основным механизмом в патогенезе считается нарушенная реактивность бронхов, к которой могут приводить факторы:
- Специфические (аллергия/сенсибилизация), то есть иммунологические.
- Неспецифические, в том числе инфекции.
Обязательными элементами клиники для постановки диагноза «бронхиальная астма» считаются:
Приступы удушья отличают БА от такого заболевания, как обструктивный и аллергический бронхит. Сужение бронхов может быть обратимым полностью или частично. Процесс нормализуется самопроизвольно или в результате медикаментозного лечения. Провоцируют его так называемые триггеры – факторы внешней и внутренней среды (аллергены, стрессы, сильные запахи, температурные перепады), запускающие механизм обструкции бронхов.
Возможность самоликвидации приступа зависит от тяжести болезни.
Усугубление патологического процесса, вызванного обструкцией бронхов и удушьем, стандартно делится на стадии:
- Эпизодические приступы (интермиттирующая форма).
- Постоянные приступы легкой/средней/тяжелой степени (персистирующая форма).
В первом случае приступы беспокоят пациента примерно 1 раз/7 дней, ночью 1–2 раза/месяц. Приступы короткие и не тяжелые.
Легкая постоянная (персистирующая) форма характеризуется повторением приступов до нескольких раз в 7 дней, ночные приступы случаются не реже раза в 14 дней, нарушают сон, снижают физическую активность пациента. При патологии средней тяжести приступы беспокоят больного ежедневно. Ночные приступы тоже нередки, существенно ухудшен сон, активность и качество жизни астматика. Тяжелая форма персистирующей БА характеризуется ежедневными дневными и ночными приступами, больной неработоспособен, физическая активность минимальна.
Больной может перенести астматический статус (угрожающее жизни состояние). Он характеризуется:
- Серьезным отеком бронхов.
- Выработкой густой мокроты с риском полной закупорки дыхательных путей.
- Развитием удушья.
От удушья, если приступ не удалось своевременно купировать, пациент может погибнуть. При любой степени тяжести болезни возможно развитие данного осложнения. Именно этим страшна астма. Причем астматический статус принимает две формы:
Первая встречается значительно чаще, характеризуется медленным развитием от часов до дней. Основную роль в ее развитии имеет блокада бета2-рецепторов бронхов промежуточными метаболитиками симпатомиметиков либо катехоламинов.
Вторая развивается практически мгновенно непосредственно в период контакта с аллергеном. Но, к счастью, встречается реже метаболического варианта. Триггерами выступают антибиотики, НПВС, ферментативные препараты, сульфаниламиды, лекарства, содержащие белки). Характеризуется эта форма статуса общим бронхоспазмом и асфиксией.
Иногда причины заболевания очевидны, в ряде случаев их установить не удается. Но чтобы успешно бороться с проблемой, нужно понимать, что провоцирует приступ бронхиальной астмы. Именно поэтому есть общепринятая классификация. Могут быть классические формы БА и особые ее виды. Каждую стоит рассмотреть подробнее.
В зависимости от факторов, вызвавших заболевание, принято выделять следующие формы БА: аллергическую (экзогенную), неаллергическую (эндогенную), смешанного генеза, неуточненную.
Бронхиальная астма в экзогенной форме развивается в результате попадания в систему дыхания аллергенов. В этом качестве может выступать:
- Пыльца.
- Шерсть животных.
- Плесень.
- Пыль, содержащая домовых клещей и продукты их жизнедеятельности.
- Ирританты (раздражающие вещества).
В ряде случаев экзогенная бронхиальная астма протекает в особой форме – атопической. В этом случае аллергическая реакция, ставшая причиной недуга, является генетически обусловленной. То есть у пациента была предрасположенность, которая под влиянием провоцирующих факторов реализовалась. Она может быть ранней или поздней. В последнем случае приступ начинается не сразу, а по прошествии 60 минут с момента контакта с аллергеном. Ирритантный вариант болезни диагностируется, если воздействия тех или иных химических веществ провоцирует приступ, и обострения прекращаются, если пациент не контактирует с раздражающей химической средой.
Эндогенная бронхиальная астма или неаллергическая вызывается целым рядом внешних триггеров:
Смешанный вариант патологии могут провоцировать самые разные триггеры, как внешние, так и внутренние.
Если эндогенная астма является инфекционно-зависимой, то в качестве триггера может выступить не только обострение бактериальной инфекции, но и табачный дым. При этой форме патологии выделяют:
- Эмфизематозную астму.
- Эндогенную астму с обратимой обструкцией бронхов.
- Различные комбинации этих патологий.
Чаще всего бронхиальная астма эндогенная форма развивается у детей, склонных к рецидивирующим заболеваниям верхних дыхательных путей. В этом случае к хроническому бронхиту присоединяется астматический компонент. С развитием патологического процесса при этой форме появляются ярко выраженные признаки ХОБЛ.
При сочетании двух вышеописанных форм говорят о смешанной астме. При невозможности определить причину развития патологического процесса, в диагнозе заболевание будет обозначено как неутонченное.
В эту группу относят несколько отдельных клинико-патогенетических типов астмы:
- Индуцированную гастроэкзофагеальным рефлюксом (ГЭР).
- Аспириновая.
- Профессиональная.
- Ночная.
- Физического усилия.
Для рефлюкс-индуцированной БА спусковым механизмом к развитию приступа служит собственно рефлюкс. Более чем у половины детей-астматиков диагностируется ГЭР. Считается, что патогенез болезни связан с микроаспирацией содержимого желудка. Приступы этого вида патологии чаще беспокоят пациента ночью.
Среди псевдоаллергических состояний принято выделять аспириновую астму. Это хроническое воспаление бронхов, которое провоцируется приемом противовоспалительных препаратов нестероидной группы (НПВС). Заболевание чаще встречается у взрослого населения, причем среди пациентов больше женщин. Одним из неприятных моментов при развитии этого вида заболевания является перекрестная реакция. Это значит, что приступ будет развиваться не только после приема ацетилсалициловой кислоты, но и если применить другие НПВС (Ибупрофен, Диклофенак, Индометацин, Кетопрофен, Сулиндак, Пироксикам, Напроксен, Мефенамовую кислоту). Более того, астматикам с этим видом недуга нужна строгая диета, потому что в качестве триггеров часто выступают природные салицилаты, содержащиеся в:
- Ягодах (землянике/клубнике и малине).
- Специях (куркуме и корице).
- Фруктах (лимонах и апельсинах, а также яблоках).
- Самых распространенных салатных овощах (огурцах и помидорах).
Таким пациентам нужно с особой осторожностью относиться к консервированной продукции. Потому что если она содержит бензойную либо салициловую кислоты, организм может отреагировать приступом астмы. Такая же реакция возможна на продукты, содержащие тартазин (это краситель желтого цвета).
Профессиональным типом БА чаще болеет медперсонал, парикмахеры, животноводы, ветврачи и пекари. Патология провоцируется постоянным вынужденным (в связи с профессиональной деятельностью) контактом с аллергенами.
Бронхиальная астма, спровоцированная физическим напряжением, чаще беспокоит пациентов с атопическим течением недуга. Как правило, протекает с редкими приступами. Редко разворачивается типичная клиническая картина.
Формы астмы важны для грамотной разработки терапевтической тактики. Для коррекции лечения важно знать, насколько болезнь поддается медикаментозному воздействию. В связи с этим фактором выделяют формы:
- Контролируемая.
- Ограниченно контролируемая.
- Неконтролируемая.
К первой форме относится астма с отсутствием обострений и поддержании в норме основных параметров, которые определяются при БА:
- Объема выдоха в форсированном режиме за первую секунду (ОФВ1).
- Пиковой скорости, с которой пациент может осуществить выдох (ПСВ).
При контролируемой астме улучшения заметны даже у пациентов с тяжелыми формами недуга. При частично контролируемом патологическом процессе дыхательные функции утрачены лишь на 20%.
Приступы регистрируются дважды в неделю и чаще. Раз в год, как минимум, астма обостряется. При неконтролируемой форме недуга эффективность лечения минимальна. Это говорит о необходимости тщательного изучения причин патологии и отсутствия реакции на медикаментозную терапию.
Поскольку заболевание хроническое, об исцелении даже мечтать трудно. В этом случае главное – это привести болезнь из фазы обострения к ремиссии. То есть, можно выделить также 2 формы бронхиальной астмы:
Лучшим вариантом является достижение стойкой ремиссии с исключением триггеров из повседневной жизни человека. Если это возможно.
Рассмотрев все варианты астмы, остается ответить еще на один вопрос, с которым регулярно сталкиваются медики: возможна ли врожденная астма, и какая болезнь считается приобретенной? Врожденной астмы нет. Но, во-первых, известны прецеденты развития бронхиальной астмы у новорожденных (буквально с первых дней жизни). Во-вторых, могут быть случаи наследственной предрасположенности к этому недугу. В такой ситуации вероятность развития патологии составляет 50%. Фактически любая бронхиальная астма приобретенной является. Достаточно часто в разных источниках информации эндогенный вариант патологии ассоциируются с приобретенной БА.
Заболеваемость бронхиальной астмой в последние десять лет в Москве и некоторых других городах России удвоилась. Этот рост приходится на людей, родившихся после 1960 года, и, по-видимому, связан с особенностями их образа жизни.
Одно время считалось, что главная причина – загрязнение воздуха, однако, скорее всего, важнее другие факторы. Один из них – гораздо меньшее, чем в прошлом, воздействие на детей патогенов окружающей среды. Иммунная система человека не приспособлена к нынешней чистоте и в результате развивается неправильно.
Не исключено и влияние других факторов, включая питания младенцев, которые всё чаще получают вместо материнского молока искусственные смеси.
Причины бронхиальной астмы
Современная эпидемия астмы затрагивает в основном детей, однако развиваться это заболевание может в любом возрасте, особенно если уже есть другая аллергия. Обе аномалии вызываются неадекватным иммунным ответом, а точнее – реакцией, опосредованной антителами из группы иммуноглобулинов Е.
Аллергия сочетается с астмой у 90 % детей и примерно у половины взрослых. Особенности иммунной системы во многом определяют масштабы связанного с аллергической реакцией воспаления, в том числе отека бронхов. Соответственно они влияют на тяжесть и продолжительность астматических приступов.
Риск заболеть астмой зависит от разных факторов, включая генетическую предрасположенность вообще к аллергиям. Если ими страдают ближайшие родственники, стоит быть поосторожнее. Риск астмы возрастает при изобилии в окружающей среде клещей, а также при вдыхании спор обычной на растениях плесени рода альтернария.
Факторы, провоцирующие бронхиальную астму
Однако даже предрасположенные к астме люди могут её избежать, приняв определённые меры предосторожности.
Сигаретный дым – один из главных провокаторов астматических приступов. Не позволяйте курить у себя в доме и автомобиле. Старайтесь избегать табачного дыма на работе, в гостях, ресторанах. Учтите, его вредные вещества долго сохраняются в тканях, то есть в вашей одежде, шторах, коврах, мягкой мебели.
Раздражающие слизистые оболочки пары формальдегида содержится в продуктах сгорания табака и кухонного газа. Они же выделяются мочевино – формальдегидной смолой, которая служит связующим веществом в древесностружечных (ДСП) и древесно-волокнистых (ДВП) плитах. Купив изготовленную из них мебель, дайте ей время проветриться на свежем воздухе.
Альтернативный вариант – сплошная окраска. Это защитит плиты от влаги, заодно ослабив выделение формальдегида. Если работаете с ДСП или ДВП, надевайте фильтрующую маску или респиратор.
Симптомы бронхиальной астмы
Один из главных симптомов бронхиальной астмы — удушье. Больному тяжелее выдыхать воздух из лёгких, чем вдыхать. Во время приступа дыхание становится свистящим, выдох становится хорошо слышен на расстоянии от больного. Это происходит потому, что бронхи спазмированы, и воздух с трудом проходит по ним.
Он возникает потому, что в бронхах скапливается большое количество вязкой мокроты, которая раздражает бронхи и вызывает мучительный, длительный кашель. который стихает только после того, как «отойдёт» мокрота.
Для бронхиальной астмы характерны приступы обострения заболевания, которые возникают быстро и требуют немедленного оказания помощи больному, и периоды ремиссии, когда симптомы стихают.
Диагностика бронхиальной астмы
Если подозреваете у себя астму, посетите врача во время обострения симптоматики. Все астматики должны вместе со специалистом составить план контроля за своим состоянием. Вы должны знать, когда и как, во-первых, применять профилактические и неотложные (то есть купирующие приступ) медикаменты, а во-вторых, измерять максимальную объемную скорость выдоха.
Регулярное определение этого параметра с помощью портативного пикфлоуметра позволяет прогнозировать приближение приступа.
При подозрении на бронхиальную астму, необходимо пройти ряд обследований. После осмотра и прослушивания лёгких, врач назначит вам пройти рентгенологическое исследование лёгких, функцию внешнего дыхания на специальном аппарате, с проведением медикаментозных проб для уточнения наличия бронхоспазма.
Кроме того, проводится исследование мокроты на выявление наличия в ней возбудителей. Возможно, для уточнения диагноза, потребуется проведение бронхоскопии.
И для диагностики, и для контроля за течением бронхиальной астмы, и оценки эффективности лечения, придётся приобрести прибор пикфлоуметр. Ваш врач научит вас пользоваться им самостоятельно дома.
Лечение бронхиальной астмы
В настоящее время у врача есть достаточно надёжных и эффективных препаратов для успешного контроля над астмой.
Это, прежде всего, препараты, расширяющие бронхи и улучшающие прохождение воздуха по ним. Существуют препараты с быстрым, но коротким действием (они успешно купируют приступы), а также препараты, которые начинают действовать не сразу, зато длительное время.
Это всевозможные бронхолитики, в основном, они выпускаются в виде ингаляторов для мгновенной доставки лекарства непосредственно в бронхи. Препараты, дозы и кратность применения препаратов назначает врач после проведённого обследования.
Кроме того, обязательно применяются так называемые базисные препараты. Чаще всего, это — гормональные ингаляторы. Они обязательно будут назначены вашим врачом, ваша задача — пунктуально следовать этим назначениям.
Именно эти препараты купируют иммунное воспаление в бронхах и позволяют проводить контроль над астмой. Благодаря применению этих препаратов, удалось в десятки и сотни раз уменьшить число обострений астмы, почти избавиться от крайней стадии обострения астмы — бронхиального статуса.
В настоящее время врачи всё чаще назначают не жидкие ингаляторы, а специальные порошковые распылители, которые позволяют наиболее глубоко в бронхах распылять препараты и наиболее эффективно лечить астму.
Хорошими и надёжными помощниками в борьбе с бронхиальной астмой являются небулайзеры. Это небольшие аппараты, которые позволяют с помощью ультразвука распылять лекарства, поступающие в дыхательные пути больного человека.
С помощью небулайзера можно эффективно снимать приступы бронхиальной астмы и проводить профилактику обострений.
Бронхиальная астма у детей
Дети, у которых в первые месяцы жизни были различные проявления диатеза или имеется неблагополучная наследственность к аллергическим заболеваниям, имеют повышенный риск заболевания бронхиальной астмой.
Довольно часто с наступлением периода полового созревания частота приступов бронхиальной астмы резко снижается, а нередко и совсем прекращаются.
Профилактика бронхиальной астмы
Специалисты единодушны, загрязнение воздуха – одна из главных причин растущего числа астматиков. Этот же фактор повышает риск хронического бронхита, рака легких и других респираторных заболеваний.
Хотя в последнее время принимаются меры к снижению задымленности и загазованности крупных городов, низкое качество атмосферы все еще остается серьезной угрозой для здоровья.
Проведенное в Сиднее исследование четко продемонстрировало, чем выше уровень загрязнения воздуха, тем больше детей с астматическими приступами поступает в городские больницы. Особенно опасны при астме диоксиды азота и серы.
Рост загрязнения воздуха в летние месяцы повышает также ежедневную посещаемость отделений скорой помощи пожилыми людьми с другими хроническими заболеваниями дыхательных путей и ишемией миокарда. На горожан действуют главным образом три типа загрязнения воздуха.
Ниже мы рассмотрим их источники, особенно и меры, которые позволяют свести вред к минимуму.
Увы, даже самый осторожный человек, выходя на городскую улицу, неизбежно сталкивается с атмосферными загрязнителями, способными вызвать или усугубить респираторные проблемы.
Главный источник оксида углерода (СО) – выхлопные газы. Этот бесцветный и ничем не пахнущий продукт неполного сгорания топлива, связываясь с гемоглобином эритроцитов, отравляет его, снижая количество переносимого кровью кислорода. В результате все клетки буквально задыхаются, что чревато летальным исходом.
На сильно загазованных трассах уровень СО часто выше официально допустимого. Особенно опасно вызываемое угарным газом кислородное голодание для людей с застойной сердечной недостаточностью – хроническим заболеванием, при котором слабое сердце выталкивает в артерии слишком мало крови.
Даже допустимая концентрация СО в атмосфере может обострить у них симптоматику настолько, что потребуется госпитализация. А кратковременное воздействие высоких уровней СО способно вызвать приступ стенокардии у людей с ишемической болезнью сердца даже при незначительной нагрузке.
Снизить концентрацию СО в окружающем воздухе помогает правильное техобслуживание собственного автомобиля. Этот газ дожигается в катализаторе до безвредного СО2, но может давать утечки из трубопроводов двигателя, следовательно, надо регулярно проверять состояние цилиндра и выхлопной системы.
Впрочем, угореть можно даже при нормальном уровне СО в выхлопах, если долго находится в стоящем на месте работающем автомобиле или даже рядом с ним. Если вы включаете зажигание в гараже, его дверь должна быть полностью открыта.
Следите так же, чтобы выхлопные газы не попадали в ваш дом. В туннелях и на закрытых парковках плотно закрывайте автомобильные окна. Если курите, бросайте – в сигаретном дыме высока концентрация угарного газа.
Озон в верхнем слое атмосферы (стратосфере) образует экран, защищающий нас от смертоносного ультрафиолета. Однако в приземном воздухе (тропосфере) его роль совершенно иная.
Здесь озон (фитохимический смог) является вторичным загрязнителем, который образуется при действии солнечного света на газообразные продукты сгорания, выбрасываемые в воздух автомобилями, промышленными предприятиями и другими источниками. Очевидно, его больше всего в ясные, безветренные дни на улицах с интенсивным движением.
Озон сильно раздражает дыхательные пути. В высокой концентрации он не дает глубоко вздохнуть, вызывает кашель, першение в горле и другие неприятные ощущения. По некоторым данным, озон снижает устойчивость к респираторным заболеваниям, поражает легкие и обостряет их хронические патологии.
Тяжесть этих эффектов пропорциональна его концентрации в воздухе, времени воздействия и интенсивности дыхания. При физической нагрузке оно учащается, следовательно, в загрязненной озоном атмосфере легкие страдают сильнее. Бегая трусцой, когда воздух полон фотохимического смога, даже здоровые люди могут страдать от затруднительного дыхания.
Старайтесь в дни с плохим качеством воздуха оставаться в прохладном, хорошо вентилируемом помещении. Дети из-за своей повышенной активности чувствительнее взрослых к озоновому загрязнению. В периоды с максимальным уровнем фотохимического смога (безветренные летние дни) планируйте их прогулки на утреннее время, когда воздух ещё относительно чистый.
Если симптомы астмы появляются и диагностируются у взрослых старше 20 лет, такую астму называют приобретенной. Примерно половина взрослых, больных астмой, страдают также от . В некоторых случаях, приобретенная астма может быть результатом контакта с различными химическими веществами на рабочем месте (профессиональная астма , симптомы астмы появляются внезапно).
Астма — легочная дисфункция, характеризующаяся появлением и исчезновением симптомов. В проводящих воздух путях при этом происходит следующее:
- отек или слизистой
- секреция большого количества слизи, гуще, чем обычно
- сужение просвета в связи с сокращением гладкой мускулатуры бронхов
К симптомам астмы относятся:
- Частый кашель , особенно по ночам
- Свистящее дыхание (звук, похожий на свист при вдохе и выдохе)
- Затруднение дыхания
- Стеснение в груди
Что такое приобретенная астма?
Когда диагноз ставится пациенту старше 20 лет, говорят о приобретенной астме.
Среди тех, кто находится в группе риска заболевания:
- Женщины, подверженные гормональным сдвигам, в частности, беременные или женщины во время менопаузы
- Женщины, принимающие эстроген после менопаузы в течение 10 лет и более
- Люди, переболевшие определенными вирусными инфекциями, например простудой или гриппом
- Люди, страдающие от (в особенности, на кошек)
- Люди, подверженные вредному воздействию химических веществ в окружающей среде , например, табачного дыма, пыли, плесени и т.д. Раздражители, вызывающие симптомы астмы, называют пусковыми факторами астмы (триггерами). Астма, вызванная раздражителями на рабочем месте, называется профессиональной астмой .
В чем разница между врожденной и приобретенной астмой?
У взрослых вместимость (емкость) легких (объем воздуха, который вы способны вдохнуть и с силой выдохнуть за одну секунду) с годами снижается в связи с изменениями в мышечной системе и снижением эластичности грудной стенки. Сниженная емкость легких — причина, по которой доктора часто пропускают приобретенную астму.
Как ставят диагноз приобретенная астма
Бронхорасширяющие: Эти препараты расслабляют гладкую мускулатуру бронхов, благодаря чему просвет бронхов быстро раскрывается, пропуская больше воздуха в легкие и улучшая дыхание. При раскрытии проводящих путей, легче продвигается и ее можно откашлять. Бронхорасширяющие короткого действия (бета-агонисты) уменьшают или останавливают симптомы астмы и очень эффективны во время острого приступа астмы. В пролонгированных формах, бета-агонисты могут быть эффективны приступа астмы физического усилия.
Препараты от астмы применяются аэрозолей (дозированные ингаляторы, ингаляторы сухого порошка или небулайзеры), а также таблеток или растворов для проглатывания. Если одновременно с этим вы принимаете другие препараты, нужно обсудить с врачом вероятность взаимодействия этих препаратов друг с другом и возможность отмены какого-то из них.
Судя по питанию, об иммунитете и своем организме вы абсолютно не заботитесь. Вы очень подвержены заболеваниям легких и других органов! Пора полюбить себя и начинать исправляться. Необходимо срочно корректировать свое питание, свести к минимуму жирное, мучное, сладкое и алкоголь. Кушать больше овощей и фруктов, кисломолочной продукции. Подпитывать организм принятием витаминов, пить больше воды (именно очищенной, минеральной). Закаливайте организм и уменьшайте количество стресса в жизни.
Пока что в хорошем, но если вы не начнете о ней заботиться более тщательно, то заболевания легких и других органов не заставят себя ждать(если еще не было предпосылок). А частые простудные заболевания, проблемы с кишечником и прочие «прелести» жизни и сопутствуют слабому иммунитету. Вам стоит задуматься о своем питании, свести к минимуму жирное, мучное, сладкое и алкоголь. Кушать больше овощей и фруктов, кисломолочной продукции. Подпитывать организм принятием витаминов, не забывайте, что нужно пить много воды (именно очищенной, минеральной). Закаливайте организм, уменьшайте количество стресса в жизни, думайте более позитивно и Ваша иммунная система будет крепкой еще многие годы.
Вы заботитесь о своем питании, здоровье и иммунной системе. Продолжайте в том же духе и проблемы с легкими и здоровьем в целом еще долгие годы не будут вас тревожить. Не забывайте, что это в основном происходит благодаря тому, что вы правильно питаетесь и ведете здоровый образ жизни. Кушайте правильную и полезную пищу(фрукты, овощи, кисломолочная продукция), не забывайте употреблять большое количество очищенной воды, закаливайте свой организм, мыслите позитивно. Просто любите себя и свой организм, заботьтесь о нем и он обязательно будет отвечать вам взаимностью.
Заболевание системы дыхания воспалительного характера с хроническим течением и участием разных групп клеточных элементов (Т-лимфоцитов, мастоцитов, эозинофилов, макрофагов, дендридных клеток) носит название бронхиальной астмы (БА). Словно «бронхиальное» соседствует со словом «астма», потому что есть еще одно заболевание – сердечная астма. Эта патология развивается по другому механизму, и чтобы отличить одну астму от другой добавлено уточнение. В данном тексте речь идет исключительно о бронхиальной астме.
Заболевание довольно тяжелое и сложное. Основным его элементом считается обструкция (сужение) бронхов. Приобрести его куда проще, чем потом с ним жить. Тем не менее при своевременном начале лечения патология поддается контролю.
Бронхиальная астма вызывается разными причинами (внешними и внутренними), может протекать как в легкой форме, так и в крайне тяжелой с осложнениями, иногда ее можно контролировать, иногда это проблематично. В зависимости от этих и ряда других факторов выработали несколько классификационных признаков болезни.
Описываемое заболевание относится к разряду самостоятельных патологий, препятствующих нормальному дыханию. Основным механизмом в патогенезе считается нарушенная реактивность бронхов, к которой могут приводить факторы:
- Специфические (аллергия/сенсибилизация), то есть иммунологические.
- Неспецифические, в том числе инфекции.
Обязательными элементами клиники для постановки диагноза «бронхиальная астма» считаются:
- Бронхоспазм.
- Удушье (в виде приступов).
- Гиперфункция подслизистых желез дыхательных путей (гиперсекреция макроты).
- Отек слизистой выстилки бронхов.
Приступы удушья отличают БА от такого заболевания, как обструктивный и аллергический бронхит. Сужение бронхов может быть обратимым полностью или частично. Процесс нормализуется самопроизвольно или в результате медикаментозного лечения. Провоцируют его так называемые триггеры – факторы внешней и внутренней среды (аллергены, стрессы, сильные запахи, температурные перепады), запускающие механизм обструкции бронхов.
Возможность самоликвидации приступа зависит от тяжести болезни.
Усугубление патологического процесса, вызванного обструкцией бронхов и удушьем, стандартно делится на стадии:
- Эпизодические приступы (интермиттирующая форма).
- Постоянные приступы легкой/средней/тяжелой степени (персистирующая форма).
В первом случае приступы беспокоят пациента примерно 1 раз/7 дней, ночью 1–2 раза/месяц. Приступы короткие и не тяжелые.
Легкая постоянная (персистирующая) форма характеризуется повторением приступов до нескольких раз в 7 дней, ночные приступы случаются не реже раза в 14 дней, нарушают сон, снижают физическую активность пациента. При патологии средней тяжести приступы беспокоят больного ежедневно. Ночные приступы тоже нередки, существенно ухудшен сон, активность и качество жизни астматика. Тяжелая форма персистирующей БА характеризуется ежедневными дневными и ночными приступами, больной неработоспособен, физическая активность минимальна.
Больной может перенести астматический статус (угрожающее жизни состояние). Он характеризуется:
- Серьезным отеком бронхов.
- Выработкой густой мокроты с риском полной закупорки дыхательных путей.
- Развитием удушья.
От удушья, если приступ не удалось своевременно купировать, пациент может погибнуть. При любой степени тяжести болезни возможно развитие данного осложнения. Именно этим страшна астма. Причем астматический статус принимает две формы:
Первая встречается значительно чаще, характеризуется медленным развитием от часов до дней. Основную роль в ее развитии имеет блокада бета2-рецепторов бронхов промежуточными метаболитиками симпатомиметиков либо катехоламинов.
Вторая развивается практически мгновенно непосредственно в период контакта с аллергеном. Но, к счастью, встречается реже метаболического варианта. Триггерами выступают антибиотики, НПВС, ферментативные препараты, сульфаниламиды, лекарства, содержащие белки). Характеризуется эта форма статуса общим бронхоспазмом и асфиксией.
Иногда причины заболевания очевидны, в ряде случаев их установить не удается. Но чтобы успешно бороться с проблемой, нужно понимать, что провоцирует приступ бронхиальной астмы. Именно поэтому есть общепринятая классификация. Могут быть классические формы БА и особые ее виды. Каждую стоит рассмотреть подробнее.
В зависимости от факторов, вызвавших заболевание, принято выделять следующие формы БА: аллергическую (экзогенную), неаллергическую (эндогенную), смешанного генеза, неуточненную.
Бронхиальная астма в экзогенной форме развивается в результате попадания в систему дыхания аллергенов. В этом качестве может выступать:
- Пыльца.
- Шерсть животных.
- Плесень.
- Пыль, содержащая домовых клещей и продукты их жизнедеятельности.
- Ирританты (раздражающие вещества).
В ряде случаев экзогенная бронхиальная астма протекает в особой форме – атопической. В этом случае аллергическая реакция, ставшая причиной недуга, является генетически обусловленной. То есть у пациента была предрасположенность, которая под влиянием провоцирующих факторов реализовалась. Она может быть ранней или поздней. В последнем случае приступ начинается не сразу, а по прошествии 60 минут с момента контакта с аллергеном. Ирритантный вариант болезни диагностируется, если воздействия тех или иных химических веществ провоцирует приступ, и обострения прекращаются, если пациент не контактирует с раздражающей химической средой.
Эндогенная бронхиальная астма или неаллергическая вызывается целым рядом внешних триггеров:
- Стрессорами.
- Инфекционными агентами.
- Низкими температурами окружающей среды.
- Физической активностью.
Смешанный вариант патологии могут провоцировать самые разные триггеры, как внешние, так и внутренние.
Если эндогенная астма является инфекционно-зависимой, то в качестве триггера может выступить не только обострение бактериальной инфекции, но и табачный дым. При этой форме патологии выделяют:
- Эмфизематозную астму.
- Эндогенную астму с обратимой обструкцией бронхов.
- Различные комбинации этих патологий.
Чаще всего бронхиальная астма эндогенная форма развивается у детей, склонных к рецидивирующим заболеваниям верхних дыхательных путей. В этом случае к хроническому бронхиту присоединяется астматический компонент. С развитием патологического процесса при этой форме появляются ярко выраженные признаки ХОБЛ.
При сочетании двух вышеописанных форм говорят о смешанной астме. При невозможности определить причину развития патологического процесса, в диагнозе заболевание будет обозначено как неутонченное.
В эту группу относят несколько отдельных клинико-патогенетических типов астмы:
- Индуцированную гастроэкзофагеальным рефлюксом (ГЭР).
- Аспириновая.
- Профессиональная.
- Ночная.
- Физического усилия.
Для рефлюкс-индуцированной БА спусковым механизмом к развитию приступа служит собственно рефлюкс. Более чем у половины детей-астматиков диагностируется ГЭР. Считается, что патогенез болезни связан с микроаспирацией содержимого желудка. Приступы этого вида патологии чаще беспокоят пациента ночью.
Среди псевдоаллергических состояний принято выделять аспириновую астму. Это хроническое воспаление бронхов, которое провоцируется приемом противовоспалительных препаратов нестероидной группы (НПВС). Заболевание чаще встречается у взрослого населения, причем среди пациентов больше женщин. Одним из неприятных моментов при развитии этого вида заболевания является перекрестная реакция. Это значит, что приступ будет развиваться не только после приема ацетилсалициловой кислоты, но и если применить другие НПВС (Ибупрофен, Диклофенак, Индометацин, Кетопрофен, Сулиндак, Пироксикам, Напроксен, Мефенамовую кислоту). Более того, астматикам с этим видом недуга нужна строгая диета, потому что в качестве триггеров часто выступают природные салицилаты, содержащиеся в:
- Ягодах (землянике/клубнике и малине).
- Специях (куркуме и корице).
- Фруктах (лимонах и апельсинах, а также яблоках).
- Самых распространенных салатных овощах (огурцах и помидорах).
Таким пациентам нужно с особой осторожностью относиться к консервированной продукции. Потому что если она содержит бензойную либо салициловую кислоты, организм может отреагировать приступом астмы. Такая же реакция возможна на продукты, содержащие тартазин (это краситель желтого цвета).
Профессиональным типом БА чаще болеет медперсонал, парикмахеры, животноводы, ветврачи и пекари. Патология провоцируется постоянным вынужденным (в связи с профессиональной деятельностью) контактом с аллергенами.
Бронхиальная астма, спровоцированная физическим напряжением, чаще беспокоит пациентов с атопическим течением недуга. Как правило, протекает с редкими приступами. Редко разворачивается типичная клиническая картина.
Формы астмы важны для грамотной разработки терапевтической тактики. Для коррекции лечения важно знать, насколько болезнь поддается медикаментозному воздействию. В связи с этим фактором выделяют формы:
- Контролируемая.
- Ограниченно контролируемая.
- Неконтролируемая.
К первой форме относится астма с отсутствием обострений и поддержании в норме основных параметров, которые определяются при БА:
- Объема выдоха в форсированном режиме за первую секунду (ОФВ1).
- Пиковой скорости, с которой пациент может осуществить выдох (ПСВ).
При контролируемой астме улучшения заметны даже у пациентов с тяжелыми формами недуга. При частично контролируемом патологическом процессе дыхательные функции утрачены лишь на 20%.
Приступы регистрируются дважды в неделю и чаще. Раз в год, как минимум, астма обостряется. При неконтролируемой форме недуга эффективность лечения минимальна. Это говорит о необходимости тщательного изучения причин патологии и отсутствия реакции на медикаментозную терапию.
Поскольку заболевание хроническое, об исцелении даже мечтать трудно. В этом случае главное – это привести болезнь из фазы обострения к ремиссии. То есть, можно выделить также 2 формы бронхиальной астмы:
- Обострение.
- Ремиссия (нестабильная, стабильная).
Лучшим вариантом является достижение стойкой ремиссии с исключением триггеров из повседневной жизни человека. Если это возможно.
Рассмотрев все варианты астмы, остается ответить еще на один вопрос, с которым регулярно сталкиваются медики: возможна ли врожденная астма, и какая болезнь считается приобретенной? Врожденной астмы нет. Но, во-первых, известны прецеденты развития бронхиальной астмы у новорожденных (буквально с первых дней жизни). Во-вторых, могут быть случаи наследственной предрасположенности к этому недугу. В такой ситуации вероятность развития патологии составляет 50%. Фактически любая бронхиальная астма приобретенной является. Достаточно часто в разных источниках информации эндогенный вариант патологии ассоциируются с приобретенной БА.
Астма — заболевания органов дыхания различной этиологии, главным признаком которых является удушье. Различают бронхиальную, сердечную и диспептическую астмы.
В сегодняшней статье мы рассмотрим бронхиальную астму, а также ее причины, симптомы, формы, степени тяжести, диагностику, лечение, народные средства и профилактику. А в конце статьи или на форуме будем обсуждать данную болезнь. Итак.
Бронхиальная астма – хроническое воспалительное , основными признаками которого являются приступы одышки, кашля, а иногда и удушья.
Термин «ἆσθμα» (астма) с древнегреческого языка дословно переводится как – «одышка» или «тяжелое дыхание». Впервые, записи о данном заболевании встречаются у Гомера, Гиппократа
Симптомы бронхиальной астмы проявляются в последствии негативного воздействия на клетки и клеточные элементы (эозинофилы, тучные клетки, макрофаги, дендритные клетки, Т-лимфоциты и др.) организма дыхательных путей различных патологических факторов, например аллергенов. Далее, сверхчувствительность организма (клеток) на эти факторы способствует сужению дыхательных путей – просвета бронхов (бронхиальная обструкция) и выработке в них обильного количества слизи, из-за чего в последствии нарушается нормальный воздухообмен, и проявляются основные клинические проявления – хрипы, кашель, чувство заложенности в груди, одышка, тяжесть дыхания и т.д.
Приступы бронхиальной астмы чаще всего активизируются ночью и ранним утром.
Причиной бронхиальной астмы является сочетание внешних и внутренних факторов. Внешние факторы – аллергены (домашняя пыль, газ, химические пары, запахи, сухой воздух, стресс и др.). Внутренние факторы – нарушения в работе иммунной, эндокринной и дыхательной системы, которые могут быть как врожденными, так и приобретенными (например, ).
Наиболее частыми причинами развития астмы являются – , работа в местах с резкими химическими запахами (бытовая химия, парфюмерия), курение.
По статистике Всемирной Организации Здравоохранения (ВОЗ), количество пациентов с бронхиальной астмой насчитывается от 4 до 10% населения на Земле. Наиболее высокий процент из которых составляют жители Великобритании, Новой Зеландии, Кубы, что обусловлено, прежде всего, местной флорой, а также высокой концентрацией аллергенов, переносимых на данные территории воздушными массами океана. На территории России, процент заболеваемости взрослых составляет до 7%, детей – до 10%.
Рост заболеваемости астмой замечен со средины 1980х годов. Среди причин отмечается ухудшение экологической обстановки – загрязнение воздуха нефтепродуктами, ухудшение качества пищи (ГМО), а также малоподвижный образ жизни.
В первый вторник мая, с 1998 года, ВОЗ учредила всемирный день по борьбе с астмой, который проводится под эгидой глобальной инициативы по бронхиальной астме (Global Initiative for Asthma, GINA).

Пыль. Домашняя пыль имеет в своем составе большое количество различных частиц и микроорганизмов – отмершие частички кожи, шерсть, химические вещества, пыльца растений, пылевые клещи и их экскременты. Все эти частички пыли, особенно пылевые клещи, являются известными аллергенами, которые при попадании в бронхиальное дерево, провоцируют приступы бронхиальной астмы.
Плохая экологическая обстановка. Врачи отмечают, что жители промышленных районов, городов, где присутствует большое количество дыма, выхлопных газов, вредных испарений, а также люди, проживающие в местах с холодным влажным климатом, болеют бронхиальной астмой чаще, нежели жители сел и мест, с сухим и теплым климатом.
Профессиональная деятельность. Замечен повышенный процент болеющих астмой среди работников на химическом производстве, мастеров по работе со строительными материалами (особенно штукатуркой, гипсокартоном, краской, лаком), работников в плохо проветриваемых и загрязненных помещениях (офисы, склады), мастеров салонов красоты (работа с ногтями, покраска волос).
Курение. Систематическое вдыхание дыма табачных изделий, курительных смесей, приводят к развитию патологических изменений слизистой оболочки органов дыхания, из-за чего, у курильщиков часто отмечаются такие болезни, как – хронический , бронхиальная астма, .
Бытовая химия и средства по уходу за собой. Многие чистящие и моющие средства, а также средства по уходу за собой (лак для волос, туалетная вода, освежитель воздуха) имеют в своем составе химические вещества, которые могут развить приступы кашля, удушья, иногда астмы.
Заболевания органов дыхания. Такие болезни, как хронический бронхит, а также их возбудители – инфекция, способствуют развитию воспалительных процессов в слизистых и нарушению гладкомышечных компонентов органов дыхания, обструкции бронхов.
Лекарственные препараты. Прием некоторых лекарственных препаратов способны также нарушить нормальную деятельность бронхиального столба и привести к приступам астмы, особенно среди таких средств отмечены «Аспирин» и другие препараты из ряда нестероидных противовоспалительных (НПВП).
Стресс. Частые стрессовые ситуации, а также неумение преодолевать и адекватно реагировать на различные проблемы приводят к . Стрессы способствуют ослаблению иммунной системы, из-за чего организму сложнее справляться с аллергенами и другими патологическими факторами, способными привести к развитию бронхиальной астмы.
Питание. Отмечено, что при полноценном питании, преимущественно пищей, растительного происхождения, обогащенной и – свежие фрукты, овощи, соки, пища при минимальной термической обработке, минимизирует гиперактивность организма на аллергены, тем самым и уменьшается и риск развития астмы. Кроме того, такая пища улучшает течение бронхиальной астмы. В то же время, а также продукты, богатые на животные белки и жиры, рафинированные легко-усвояемые углеводы, ухудшает клиническое течение астмы, а также увеличивает количество обострений болезни. Вызвать приступы астмы также могут пищевые добавки, например – сульфиты, которые являются консервантами, применяемыми многими производителями в вине и пиве.
Наследственная предрасположенность. При наличии у будущих родителей бронхиальной астмы, существует риск появления данной болезни и у ребенка, причем не важно, в каком возрасте после его рождения. Врачи отмечают, что процент заболеваний астмой при наследственном факторе составляет около 30-35%. Если установлен наследственный фактор, такую астму еще называют – атопическая бронхиальная астма .
Нарушения в работе вегетативной нервной системы (ВНС), иммунной и эндокринной системы.

Важно! Ночью и ранним утром приступы астмы обычно усиливаются.
- Одышка, особенно после физической нагрузки;
- , сначала сухой, далее с прозрачной мокротой;
- Чиханье;
- Учащенное поверхностное дыхание, с чувством сложности выдоха;
- Ортопноэ (больной, сидя на кровати или на стуле, крепко за нее держится, ноги спущены на пол, таким образом, ему проще сделать полный выдох).
При первых признаках бронхиальной астмы лучше всего обратиться за медицинской помощью, т.к. даже в случае, если симптоматика болезни то появляется, то самостоятельно исчезает, с каждым разом, это может приводить к сложному хроническому ее течению с обострениями. Кроме того, своевременная помощь предостережет от патологических изменений дыхательных путей, которые иногда практически невозможно обратить в полностью здоровое состояние.
- , недомогание;
- Нарушение ритма работы сердца () – пульс во время болезни находится в пределах до 90 уд./мин., а во время приступа, увеличивается до 130 уд./мин.;
- Хрипение при дыхании, со свистом;
- Чувство заложенности в груди, удушье;
- Боль в нижней части грудной клетки (при длительных приступах)
- Акроцианоз и диффузная синюшность кожи;
- Увеличение сердца;
- Признаки эмфиземы легких – увеличение грудной клетки, ослабление дыхания;
- Патологические изменения в структуре ногтевой пластины – ногти трескаются;
- Сонливость
- Развитие второстепенных заболеваний – , .

- экзогенная бронхиальная астма – приступы астмы обусловлены попаданием в дыхательные пути аллергенов (пыль, пыльца растений, шерсть животных, плесень, пылевые клещи);
- эндогенная бронхиальная астма – приступы астмы обусловлены внутренними факторами – холодный воздух, стресс, физическая нагрузка;
- бронхиальная астма смешанного генеза – приступы астмы обусловлены одновременным воздействием на организм как внешних, так и внутренних факторов.
Каждой из степеней характерны свои особенности.
Ступень 1: Интермиттирующая астма. Приступы астмы возникают не чаще 1 раза в неделю, и на короткое время. Ночных приступов еще меньше, не более 2 раз в месяц. Объём форсированного выдоха за первую секунду маневра форсированного выдоха (ОФВ1) или пиковая скорость выдоха (ПСВ) – более 80% от показателя нормального дыхания. Разброс ПСВ – менее 20%.
Ступень 2: Лёгкая персистирующая астма. Приступы болезни возникают более 1 раза в неделю, но не чаще 1 раза в сутки. Ночных приступов – 2-3 в месяц. Обострения выявлены более явно – у больного нарушается сон, угнетается физическая активность. ОФВ1 или ПСВ, как и при первой степени — более 80 %. Разброс ПСВ – от 20 до 30%.
Ступень 3: Персистирующая астма средней тяжести. Больного преследуют почти ежедневные приступы болезни. Ночных приступов наблюдается также более 1 в неделю. У больного нарушен сон, физическая активность. ОФВ1 или ПСВ – 60-80% от нормального дыхания, разброс ПСВ – 30% и более.
Ступень 4: Тяжёлая персистирующая астма. Больного преследуют ежедневные приступы астмы, ночных приступов несколько в неделю. Физическая активность ограничена, сопровождает бессонница. ОФВ1 или ПСВ – около 60% от нормального дыхания, разброс ПСВ – 30% и более.
Существует также ряд особых форм бронхиальной астмы, которые отличаются клиническими и патологическими процессами в организме. Рассмотрим их.
Атопическая бронхиальная астма. Болезнь развивается на фоне наследственного фактора.
Рефлюкс-индуцированная бронхиальная астма. Заболевание развивается на фоне гастроэзофагеального рефлюкса (ГЭР), или попадания в дыхательные пути (просвет бронхиального дерева) содержимого желудка. Помимо астмы, попадание в дыхательные пути кислого содержимого желудка иногда приводит к развитию таких болезней, как – бронхит, пневмония, фиброз легких, апноэ сна.
Аспириновая бронхиальная астма. Болезнь развивается на фоне приема таких лекарственных препаратов, как – «Аспирин», а также других препаратов из ряда нестероидных противовоспалительных (НПВП).
Бронхиальная астма физического усилия. Болезнь развивается на фоне физической активности, в основном после 5-10 минут движения/работы. Особенно приступы активизируются после работы на холодном воздухе. Сопровождается преимущественно кашлем, который самостоятельно проходит через минут 30-45.
Профессиональная астма. Болезнь развивается из-за работы в загрязненных местах, или же при работе с веществами, имеющими сильный химический запах/испарения.
Ночная астма. Эта форма астмы, является лишь определением ночных приступов болезни. На данный момент, причины бронхиальной астмы в ночное время суток до конца не изучены. Среди гипотез выдвигают — лежачее положение тела, более активное воздействие на организм аллергенов в ночное время.
Кашлевой вариант астмы. Характеризуется особым клиническим течением болезни – присутствует только . Остальные симптомы отсутствуют, или же присутствуют, но минимально. Кашлевая форма бронхиальной астмы наблюдается преимущественно у детей. Симптоматика обычно усиливается в ночное время.
Диагностика бронхиальной астмы включает в себя следующие методы обследования и особенности:
- Анамнез и жалобы пациента;
- Физикальное обследование;
- Проведение спирометрии (исследование функции внешнего дыхания) — ОФВ1 (объем форсированного выдоха за 1 секунду), ПСВ (пиковая скорость выдоха), ФЖЕЛ (форсированная жизненная ёмкость легких);
- Дыхательные пробы с бронходилятаторами;
- Исследование на наличие в мокроте (бронхиальном секрете) и крови эозинофилов, кристаллов Шарко-Лейдена и спиралей Куршмана;
- Установка аллергологического статуса (кожные, конъюнктивальные, ингаляционные и назальные пробы, определение общего и специфического IgE, радиоаллергосорбентный тест);
- (рентген) грудной клетки;
- Суточная pH-метрия при подозрении на рефлюксную природу бронхиальной астмы;
- Тест с 8 минутным бегом.

- Медикаментозное лечение, включающее в себя базисную терапию, направленную на поддерживающее и противовоспалительное лечение, а также симптоматическую терапию, направленную на купирование сопровождающих астму симптомов;
- Исключение из жизни пациента факторов развития болезни (аллергенов и др.);
- Диету;
- Общее укрепление организма.
Очень важно при лечении астмы не применять только одни симптоматические средства (кратковременно облегчающие течение болезни), например бета-адреномиметиков («Вентолина, «Сальбутамол»), т.к. организм привыкает к ним, и со временем эффективность данных средств снижается, а иногда и вообще отсутствует, в то время, как патологические процессы продолжают развиваться, и дальнейшее лечение, как и положительный прогноз на полное выздоровление усложняются.
Базисная терапия бронхиальной астмы воздействует на механизм заболевания, она позволяет его контролировать. К препаратам базисной терапии относят: глюкокортикостероиды (в т.ч. ингаляционные), кромоны, антагонисты лейкотриеновых рецепторов и моноклональные антитела.
Симптоматическая терапия позволяет воздействовать на гладкую мускулатуру бронхиального дерева, а также снимать приступы астмы. К препаратам симптоматической терапии относят бронходилятаторы: β2-адреномиметики и ксантины.
Рассмотрим лекарства от бронхиальной астмы более подробно…
Глюкокортикостероиды. Применяются при лечении легкой и средней степени астмы, а также в качестве профилактики обострений ее течения. Данный ряд гормонов способствует уменьшению миграции эозинофильных и лейкоцитарных клеток в бронхиальную систему, когда в нее попадает аллерген, что в свою очередь приводит к уменьшению патологических процессов в просвете бронхов и отеков. Кроме того, глюкокортикостероиды замедляют развитие болезни. Для минимизации побочных эффектов, глюкокортикостероиды применяют в качестве ингаляции. При обострениях болезни эффективности в своем применении не находят.
Глюкокортикостероиды при астме: «Аколат», «Сингуляр».
Антагонисты лейкотриеновых рецепторов (лейкотриенов). Применяются при всех степенях тяжести астмы, а также при лечении хронического обструктивного бронхита. Замечена эффективность при лечении аспириновой бронхиальной астмы. Принцип действия заключается в блокировании связи между клетками, которые мигрируют в бронхиальное дерево при попадании в него аллергена и медиаторами этих клеток, которые собственно и приводят к сужению бронхиального просвета. Таким образом, купируется отечность и выработка секрета стенками бронхиального дерева. Недостатком препаратов из ряда антагонистов лейкотриеновых рецепторов является отсутствие их эффективности при лечении астмы изолированного типа, из-за чего, их часто применяют в комплексе с гормональными препаратами (глюкокортикостероидами), которые, кстати, повышают эффективность данных препаратов. Также недостатком является высокая цена на данные средства.
Антагонисты лейкотриеновых рецепторов при астме: зафирлукаст («Аколат»), монтелукаст («Сингуляр»), пранлукаст.
Кромоны. Применяются при 1 (интермиттирующей) и 2 (легкой) ступеней течения бронхиальной астмы. Постепенно данная группа препаратов вытесняется ингаляционными глюкокортикостероидами (ИГКС), т.к. последние при минимальной дозировке имеют лучшую эффективность и удобство использования.
Кромоны при астме: кромогликат натрия («Интал»), недокромил натрия («Тайлед»).
Моноклональные антитела. Применяется при лечении 3 (средней) и 4 (тяжелой) ступеней бронхиальной астмы, при аллергической астме. Принцип действия заключается в специфическом воздействии и блокировании некоторых клеток и их медиаторов при заболевании. Недостатком является ограничение по возрасту – от 12 лет. При обострениях болезни не применяется.
Моноклональные антитела при астме: «Ксолар», «Омализумаб».
Аллергенспецифическая иммунотерапия (АСИТ). Является традиционным методом лечения экзогенной бронхиальной астмы у пациентов, возрастом от 5 до 50 лет. АСИТ основана переводе иммунного ответа организма на аллерген с Th2-типа на Th1-тип. При этом, происходит торможение аллергической реакции, снижается гиперчувствительность тканей бронхиального просвета на аллерген. Суть лечения методом АСИТ заключается в постепенном, с определенными промежутками времени, введении небольшой дозы аллергенов. Доза постепенно увеличивается, тем самым вырабатывается стойкость иммунной системы к возможным аллергическим агентам, например – пылевым клещам, часто содержащимся в домашней пыли. Среди вводимых аллергенов, наибольшую популярность обрели – клещи, пыльца деревьев и грибы.
β2-адреномиметики (бета-адреномиметики) короткого действия. Являются наиболее эффективной группой средств (бронхолитиков) по снятию обострений и приступов бронхиальной астмы, причем без ограничения возрастной группы пациентов. Наиболее быстрый эффект (от 30 до 120 минут) и с меньшими побочными эффектами наблюдается у ингаляционной формы бета-адреномиметиков. Хорошо защищает от бронхоспазмов на фоне физической нагрузки.
β2-адреномиметики короткого действия при астме: сальбутамол («Вентолин», «Саламол Стери-Неб»), тербуталин («Бриканил»), фенотерол («Беротек»).
β2-адреномиметики (бета-адреномиметики) длительного действия. Применяются для снятия приступов астмы и ее обострений, а также их частоты. При использовании препаратов на основе вещества салметерол, для лечения астмы с респираторными осложнениями, замечены случаи летального исхода. Боле безопасными являются препараты на основе формотерола.
β2-адреномиметики длительного действия при астме: салметерол («Серевент»), формотерол («Оксис», «Форадил»), индакатерол.
Ксантины. Применяются для экстренного купирования приступов астмы, но преимущественно в случаях, когда отсутствуют другие препараты, или же для усиления эффективности бета-адреномиметиков. Однако, β2-адреномиметики постепенно вытесняют ксантины, которые ранее использовались до них. Замечена эффективность одновременного применения ксантинов, например препаратов, на основе теофиллина, вместе с ИГКС или СГКС. Ксантины также применяются для устранения дневных и ночных приступов астмы, улучшения функции легких, снижения дозировки гормонов при тяжелой форме астмы у детей.
Ксантины при астме: «Теопек», «Теотард», «Теофиллин», «Эуфиллин».
Ингаляторы от астмы представляют собой небольшие (карманные) ингаляторы, способные быстро доставить действующее лекарственное вещество (препарат) от астмы в нужное место дыхательной системы. Таким образом, средство начинает воздействовать на организм максимально быстро, что в некоторых случаях позволяет минимизировать острые приступы со всеми выходящими от приступа последствиями. Среди ингаляторов при астме можно выделить следующие средства:
Ингаляционные глюкокортикостероиды (ИГКС): негалогенированные (будесонид («Бенакорт», «Буденит Стери-Неб»), циклесонид («Альвеско»)), хлорированные (беклометазона дипропионат («Бекотид», «Беклазон Эко»), мометазона фуроат («Асманекс»)), фторированные (азмокорт, триамценолона ацетонид, флунизолид, флутиказона пропионат).
b2-адреномиметики: короткого действия («Вентолин», «Сальбутамол»), длинного действия («Беротек», «Серевент»).
Холинолитики: «Атровент», «Спирива».
Комбинированные препараты: «Беродуал», «Серетид», «Симбикорт». Обладают очень быстрым купирующим присупы бронхиальной астмы эффектом.
Отхаркивающие препараты. Способствуют снижению вязкости мокроты, разрыхлению слизистых пробок, а также выведению мокроты из дыхательных путей. Отмечается эффективность через использование отхаркивающих препаратов через ингаляции.
Отхаркивающие средства: «Амброксол», «Коделак Бронхо».
Антибактериальные средства (антибиотики). Применяются при сочетании астмы с инфекционными заболеваниями дыхательной системы (синуситы, трахеит, бронхит, пневмония). Детям до 5 лет прием антибиотиков противопоказан. Антибиотики подбираются на основании диагностики, в зависимости от типа возбудителя болезни.
Среди антибиотиков можно отметить: « », « » (при микоплазменной инфекции), пенициллин и цефалоспорин (при ).
Вне сомнения, устранение факторов, способствующих риску развития, а также обострению приступов бронхиальной астмы является одним из основополагающих этапов в лечении данной болезни. Факторы риска развития бронхиальной астмы мы уже рассмотрели в начале статьи, в пункте Причины бронхиальный астмы», поэтому здесь мы лишь коротко их перечислим.
Факторы, способствующие развитию астмы: пыль (домашняя и уличная), пылевые клещи, пыльца растений, оксиды азота (NO, NO2), оксиды серы (SO2, О3), угарный газ (СО), атомарный кислород О, формальдегид, фенол, бензопирен, шерсть домашних животных, дым от табачных и курительных смесей (курение, в т.ч. пассивное), инфекционные болезни ( , ), некоторые лекарственные препараты («Аспирин» и другие НПВП), загрязненные фильтры кондиционеров, испарения бытовой химии (чистящие и моющие средства) и косметических средств (лак для волос, духи), работа со строительными материалами (гипс, гипсокартон, штукатурка, краска, лаки) и др.
Спелеотерапия – метод лечения астмы и других заболеваний органов дыхания, основанный на длительном пребывании пациента в помещении, в котором обеспечен микроклимат природных карстовых пещер, в которых присутствует воздух с содержанием солей и других минералов, благотворно воздействующих на органы дыхания.
Галотерапия – фактически является аналогом спелеотерапии, разница состоит лишь в том, что галотерапия подразумевает под собой лечение только «соленым» воздухом.
На некоторых курортах, а также в некоторых местах здравоохранения, обустроены специальные комнаты, которые полностью обложены солью. Сеансы в соляных пещерах снимают воспаление слизистых оболочек, инактивируют болезнетворные микроорганизмы, усиливают выработку эндокринной системой гормонов, уменьшается содержание в организме иммуноглобулинов (A, G, E) и многое другое. Все это приводит к увеличению периода ремиссии, а также помогает снизить дозы медикаментозной терапии астмы.
Диета при астме способствует ускорению процесса лечения, а также увеличивает положительный прогноз лечения данной болезни. Кроме того, диета позволяет исключить из рациона продукты питания, которые обладают высокой аллергенностью.
Что нельзя есть при астме: рыбные продукты, морепродукты, икра, жирные сорта мяса (домашняя птица, свинина), копчености, жирные блюда, яйца, бобовые, орехи, шоколад, мёд, томаты, соусы на основе томатов, пища на дрожжах, цитрусовые (апельсины, мандарины, помело, грейпфруты), клубника, малина, смородина, абрикос, персик, дыня, алкоголь.
Что необходимо ограничить в употреблении: хлебобулочные изделия из высших сортов муки, сдобу, сахар и соль, молочные продукты (молоко, сметана, творог).
Что можно есть при астме: каши (с маслом), супы (ненаваристые), курицу, нежирные сосиски и колбасу (докторские), ржаной хлеб, хлеб из отрубей, овсяное или галетное печенье, овощные и фруктовые салаты, компоты, минеральные воды, чай, кофе (если в нем есть кофеин).
Режим питания – 4-5 раз/день, без переедания. Готовить пищу лучше на пару, но можно и варить, тушить, запекать. Кушать только в теплом виде.
При минимальной термической обработке, пища меньше всего теряет запас витаминов, которые содержаться в продуктах питания, т.к. многие витамины разрушаются при воздействии на них кипятка, или же просто, воды. Отличным бытовым прибором является пароварка , которая учитывает многие особенности диетического питания, не только при астме, но и при многих других .
Прогноз при лечении бронхиальной астмы положительный, но во многом зависит от степени, на которой болезнь обнаружена, тщательной диагностики, точного выполнения пациентом всех предписаний лечащего врача, а также ограничения от факторов, которые могут провоцировать приступы данного заболевания. Чем дольше пациент самостоятельно занимается лечением, тем менее благоприятный прогноз лечения.

Лечение астмы водой (метод доктора Батмангхелиджа). Суть лечения заключается в употреблении воды по следующей схеме: 2 стакана за 30 минут до приема пищи, и 1 стакан через 2,5 часа после еды. Кроме этого воду необходимо пить в течение дня, для утоления жажды. Воду можно чередовать, сначала подсоленную (½ ч. л. морской соли на 2 л воды), далее талую, кипяченую воду использовать нельзя. Эффективность повышается при положении несколько кристаллов морской соли под язык после употребления воды, а также при дополнительном приеме витаминных комплексов. Для облегчения приступов можно положить под язык щепотку соли, после чего выпить стакан воды. При лечении не допускается употребление алкогольных и кофеиносодержащих напитков. Медикаментозное лечение при этом сохраняется.
Имбирь. Натрите на терке около 4-5 см высушенного корня имбиря и залейте его холодной водой. Далее нагревайте смесь на водяной бане, пока она не начнет кипеть, после чего накройте смесь крышкой и проварите средство около 20 минут. Далее отставьте емкость со средством, с плотно закрытой крышкой в сторону, и дайте ему настоятся, пока оно не остынет. Принимать отвар из корня имбиря нужно в подогретом виде, по 100 мл до приема пищи. Также его можно добавлять в чай.
При сильных приступах можно использовать сок имбиря. Для этого нужно его выжать из свежего корня имбиря, и в 30 г сока добавить щепотку соли, и выпить средство. Перед сном также благотворно воздействует смесь из 1 ст. ложки сока имбиря и мёда, которую можно запить травяным чаем или теплой водой.
В качестве ингаляций можно использовать эфирное масло имбиря.
Овес. Переберите и очистите 500 г зерен овса, после чего тщательно их перемойте, и добавьте в кипящую смесь из 2 л молока и 500 мл воды. Кастрюлю накройте крышкой и варите средство в течении 2 часов на медленном огне. После уваривания, у Вас должно остаться около 2 л средства. Далее, добавьте в 150 мл отвара 1 ч. ложку и 1 ч. ложку сливочного масла. Пить средство нужно натощак, в горячем виде. Хранить средство можно в холодильнике . Курс лечения 1 год и более.
Соляная лампа. Как уже и писалось, чуть ранее, в пункте «Немедикаментозное лечение бронхиальной астмы», в борьбе с данным недугом хорошо зарекомендовало себя вдыхание соляного воздуха. Для этого можно посещать специальные соляные пещеры. Также можно в комнате с пациентом установить соляную лампу, которую можно приобрести в магазинах товаров для дома. Если же Вам позволяют финансовые средства, можно соляную комнату обустроить у себя на даче, для этого в сети можно поискать схемы, а также продавцов каменной соли. Галотерапия способствует не только лечению астмы, но и многих других заболеваний, а также обще укрепляет организм.

— Старайтесь выбирать для своего места жительства, а по возможности и работы места с чистой экологической обстановкой – подальше от промышленных районов, стройки, большого скопления транспортных средств;
— Откажитесь от курения (в том числе и пассивного), алкогольных напитков;
— Делайте в своем доме и на рабочем месте влажную уборку не менее 2 раз в неделю;
— Помните, наибольшими сборщиками пыли, а далее рассадниками болезнетворной микрофлоры являются – натуральные ковры, пуховые одеяла и подушки, фильтры кондиционера и пылесоса , наполнители мягкой мебели. По возможности, смените постельные принадлежности на синтетические, уменьшите количество в доме ковровых покрытий, не забывайте периодически чистить фильтры кондиционера и пылесоса.
— Если в доме часто собирается большое количество пыли, установите очиститель воздуха ;
— Чаще проветривайте помещение, в котором Вы живете/работаете;
— У Вас дома есть любимый питомец? Кошка, собака, кролик или шиншилла? Отлично! Но не забывайте за ними ухаживать. Лучше самому вычесать вылинявшую шерсть, нежели это сделает Ваш любимец по всей квартире;
— Не пускайте на самотек респираторные болезни;
— Лекарственные препараты принимайте только после консультации с врачом;
— Больше двигайтесь, закаляйтесь;
— Поставьте у себя в доме соляную лампу, это и польза, и отличный предмет интерьера;
— Старайтесь хотя бы раз в году отдыхать в экологически чистых местах – на море, в горах, лесах.
источник

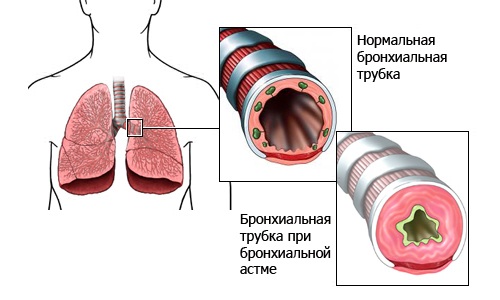
.jpg)



