Коклюш – инфекционное заболевание, передающееся воздушно-капельным путем. Оно вызвано бактериями, легко распространяющимися по воздуху. Хотя болезнь чаще поражает детей, но она встречается и у взрослых. Основной симптом заболевания – длительный кашель, и его причина нередко остается невыясненной. Это приводит к неправильному лечению и затяжному течению болезни.
Коклюш вызывают бактерии, относящиеся к трем родам вида Bordetella. Код заболевания по МКБ-10 – А 37.0, А 37.1, А 37.8, А 37.9 в зависимости от возбудителя. Эти неподвижные мелкие палочки быстро гибнут под действием дезинфектантов, а солнечный свет убивает их в течение часа.
Источник инфекции – больной человек, который становится заразным с последних дней инкубационного периода. Он выделяет бактерии в течение всего кашлевого периода, и постепенно степень его опасности для окружающих снижается.
Попадая на слизистую дыхательных путей, бактерия размножается в ее клетках и распространяется по бронхам и альвеолам. Она выделяет токсин, который раздражающе действует на нервные окончания в стенках бронхов. Импульсы от этих рецепторов поступают в мозг и вызывают возбуждение кашлевого центра. В результате возникает приступообразный, сильный, сухой кашель.
Если в это время присоединяется другая бактериальная инфекция, то развивается бронхит или пневмония, и появляется мокрота. Для взрослых это менее характерно, чем для маленьких детей.
Проявления коклюша зависят от тяжести болезни и ее стадии. У взрослых нередко отмечается стертое или атипичное течение, проявляющееся только сухим постоянным покашливанием. Однако иногда, особенно у невакцинированных или ослабленных лиц, могут развиться все классические симптомы коклюша.
Инкубационный период
Начинается после заражения и длится от 3 до 15 дней, обычно около недели. В это время симптомов заболевания нет, но в конце этого интервала больной уже начинает выделять возбудителя во внешнюю среду, например, при чихании.
Катаральный период
Симптомы напоминают ОРЗ: появляется насморк, небольшое повышение температуры, першение в горле. Больные чувствуют себя неплохо и часто не обращаются к врачу, принимая противокашлевые лекарства и оставаясь заразными для окружающих, в том числе и детей. До 80% грудных детей, заболевших коклюшем, заразили их родители. Катаральный период длится 1 – 2 недели.
Спазматический период
Постепенно появляется и усиливается сухой кашель. Его особенность – плохой эффект «противокашлевых средств» и длительное течение. Примерно у 5% взрослых с кашлем, длящимся более 2 недель, можно диагностировать коклюш. Этот период продолжается от 1 недели до 1,5 месяцев, но может продолжаться до 10 недель. После начала кашлевого периода больной остается заразным примерно 2 недели.
- приступы сухого кашля, сопровождающегося нехваткой воздуха, чувством удушья, слюнотечением и слезотечением;
- рвота и сильная слабость после приступа.
Для детей характерен пронзительный свистящий звук, издаваемый при вдохе в промежутке между приступами. У взрослых этот симптом обычно отсутствует.
Период разрешения
Постепенно кашель ослабевает, может появиться небольшое количество мокроты. Больной уже не заразен для окружающих, но он очень чувствителен к другим респираторным заболеваниям, которые вновь усиливают выраженность кашлевых приступов. Длительность этой стадии – около 2 недель.
Коклюш у взрослых редко сопровождается тяжелыми осложнениями. Иногда отмечаются:
- снижение веса;
- нарушение сна;
- недержание мочи во время приступа;
- кашлевые переломы ребер;
- вторичная пневмония.
Основа диагностики патологии у взрослых – сведения о контакте с больным и приступы сухого кашля. Метод быстрой диагностики, выявляющий болезнь практически у всех пациентов, – иммунофлюоресцентный анализ (ИФА), для которого берется мазок из носа и задней стенки глотки. Для определения вида возбудителя производят посев материала на питательные среды и метод полимеразно-цепной реакции.
Лечение взрослых чаще всего проводится амбулаторно. Рекомендуется ограничение внешних раздражителей, проветривание комнаты, доступ солнечного света, обеззараживание посуды и носовых платков. Для контактировавших с больным детей до 7 лет необходим осмотр педиатра, иногда для них требуется карантин.
В катаральном периоде и в самом начале кашля эффективны антибиотики из группы макролидов. В дальнейшем прием антибактериальных препаратов не улучшает самочувствие больного с кашлем.
В последующем назначаются успокаивающие, антигистаминные препараты. Хорошо зарекомендовал себя Эреспал, который обладает противовоспалительным действием на стенки бронхов. Отхаркивающие средства малоэффективны. Помочь устранить сухой мучительный кашель могут центральные противокашлевые средства, например, Либексин.
Эффективность вакцинации взрослых не доказана. Считается, что экономический ущерб от временной нетрудоспособности не так велик, а проявления болезни не так тяжелы, чтобы разрабатывать специальную вакцину. В некоторых европейских странах используется так называемая стратегия кокона, когда прививается беременная женщина и члены ее семьи. Это делается для предотвращения потенциального заражения будущего младенца. Эффективность такой стратегии еще изучается.
Для профилактики болезни у взрослых используются неспецифические меры:
- своевременное обращение к врачу после контакта с больным и при появлении признаков простуды;
- частое проветривание помещения;
- соблюдение гигиены жилища, влажная уборка с дезинфицирующими средствами;
- общее укрепление здоровья, закаливание, занятия спортом, лечение хронических заболеваний.
источник
Клинические проявления зависят от вирулентности возбудителя, возраста ребенка и его иммунного статуса. Особенностью коклюша является постепенное нарастание клинических симптомов болезни, достигающих наибольшей выраженности спустя 2–3 недели после появления первых признаков. Заболевание имеет циклическое течение, при этом различают четыре периода: инкубационный, продромальный, спазматический, обратного развития, или разрешения.
Инкубационный период не имеет клинических проявлений. Длительность его колеблется от 5 до 20 дней, однако чаще – 10–12 дней.
Продромальный период продолжается 7–14 дней. У привитых детей старшего возраста он может удлиняться до 21 дня, напротив, у детей первых месяцев жизни – укорачиваться до 3–5 дней.
Основным симптомом начинающегося коклюша является кашель, который мало чем отличается от кашля при респираторных инфекциях другой этиологии. Обычно он сухой, наблюдается чаще ночью или перед сном. Температура тела остается нормальной или в течение нескольких дней повышается до субфебрильных цифр. Самочувствие ребенка и его поведение, как правило, не меняются. Кашель постепенно усиливается, приобретает все более упорный, а затем приступообразный характер.
В спазматическом периоде появляется характерный для коклюша приступообразный кашель и достигает максимального развития прочая симптоматика коклюшной инфекции. Приступообразный кашель характеризуется рядом быстро следующих друг за другом выдыхательных толчков, сменяющихся судорожным свистящим вдохом – репризом. Во время приступа кашля лицо становится напряженным, появляется сначала гиперемия надбровных дуг, а затем всего лица. Может появиться цианоз лица, слизистых оболочек полости рта. Язык выталкивается (см. рис. 12). Приступы кашля заканчиваются отделением вязкой прозрачной мокроты или рвотой. Репризы, считавшиеся в прежние годы обязательным симптомом типичного коклюша у детей старше года, в настоящее время наблюдаются лишь у половины заболевших. Рвота возникает не у всех больных и лишь при отдельных приступах кашля. Частота возникновения приступов кашля может значительно варьироваться: от 5 раз в сутки до 40–50. Приступы кашля возникают чаще во время сна и ослабевают на свежем воздухе. Они могут провоцироваться болевыми ощущениями, физической нагрузкой, кормлением. Дети старшего возраста чувствуют приближение приступа кашля, испытывая при этом ощущение першения в глотке. Вне приступов кашля можно отметить легкий цианотический оттенок носогубного треугольника, сохраняются характерные одутловатость лица, особенно век, бледность кожных покровов. Иногда во время приступа кашля возникают кровоизлияние в склеры, носовые кровотечения, петехиальные высыпания на лице и верхней части туловища. Приступы кашля постепенно нарастают и достигают своего максимума на 2-й неделе спазматического периода, длящегося 4–6 недель.
В периоде разрешения (2–3 недели) кашель теряет свой типичный характер, становится реже и легче, исчезает рвота. Появление приступов кашля провоцируется физической нагрузкой или эмоциональным напряжением.
После выздоровления у детей сохраняется склонность к рецидивам спазматического кашля, основной причиной которого является наслоение острых респираторных вирусных инфекций. Помимо сопутствующих заболеваний, затягиванию выздоровления способствует наличие гипертензионного синдрома и наклонность к психопатическим реакциям.
Поражение органов дыхания является основным в симптомокомплексе коклюша. Апноэ при коклюше наблюдается 2 видов: спазматическое и синкопальное. Первое возникает во время приступа кашля, продолжается от 30 секунд до минуты. Второе, иначе называемое паралитическим, не связано с приступом кашля. Ребенок становится вялым, гипотоничным. Появляется сначала бледность, а затем синюшность кожных покровов. Наступает прекращение дыхания при сохранении сердечной деятельности. Подобные апноэ длятся 1–2 минуты.
У недоношенных детей при наличии перинатального поражения центральной нервной системы либо цитомегаловирусной инфекции апноэ возникают чаще и могут быть длительными. Тяжелые нарушения ритма дыхания у детей в возрасте старше года в настоящее время не встречаются.
Патологические изменения бронхолегочной системы имеют различный характер и могут быть связаны как с воздействием возбудителя коклюша, так и с наслоением вторичной микробной флоры. Различают четыре группы патологических изменений: «коклюшное легкое», бронхит и бронхиолит, пневмония, ателектаз.
При «коклюшном легком» физикальные данные ограничиваются симптомами вздутия легочной ткани. Дыхание остается нормальным (пуэрильным) или становится жестким. Характерными рентгенологическими симптомами являются эмфизема легких и усиление легочного рисунка в медиальных отделах легочных полей, а также появление инфильтратов в сердечно-печеночном углу или в нижнемедиальных отделах с обеих сторон, которые в ряде случаев принимаются рентгенологами за пневмонию.
Описанные изменения могут наблюдаться при любой форме коклюша. Они появляются уже в продромальном периоде коклюша, нарастают в спазматическом периоде и держатся долго, нередко в течение многих недель.
Бронхит протекает со слабовыраженными явлениями интоксикации. Особенностью бронхитов при коклюше является скудность аускультативной картины: хрипы – влажные, среднепузырчатые и сухие – выслушиваются в небольшом количестве. Температура тела остается нормальной. При кашле отходит вязкая, прозрачная мокрота. Дыхательная недостаточность либо отсутствует, либо не превышает 1-й степени. При рентгеновском исследовании обнаруживается картина «коклюшного легкого». Клинические признаки бронхита появляются на 1–2-й неделе спазматического периода и исчезают параллельно с другими симптомами коклюша. Бронхиты при коклюше не поддаются антибактериальной терапии.
Пневмония возникает при коклюше в связи с присоединением вторичной микробной флоры. Возбудителю коклюша отводится роль фактора, подготавливающего почву для развития пневмонии.
Ателектаз (спадение легочных альвеол при сдавлении легкого) развивается в связи с обтурацией просвета бронха вязкой слизью и нарушением моторной функции бронхов. Клинические проявления ателектаза обычно связаны с его размерами. Лишь при массивных ателектазах отмечаются тахипноэ, появление или усиление признаков дыхательной недостаточности, укорочение перкуторного звука, ослабление дыхания. Возникновение ателектаза сопровождается учащением и усилением приступов пароксизмального кашля. В настоящее время ателектазы наблюдаются у 2,6–3,6 % госпитализированных больных коклюшем.
Коклюш в настоящее время часто протекает как микст-инфекция. [9] Среди наблюдавшихся нами больных в 43,5 % случаев имелось сочетанное течение коклюша с ОРВИ, в 8 % – с микоплазменной инфекцией. Отмечается частое обнаружение цитомегаловирусной инфекции у больных тяжелой формой коклюша (55 %).
источник
Кашель возникает из-за непроизвольных толчкообразных выдохов, которые связаны с тем, что на слизистой дыхательных путей возникает раздражение или скопление мокроты в легких и бронхах. При этом мышцы дыхательной системы резко сокращаются, очищая ее от мокроты, пыли, временно облегчая воспалительный процесс.
При правильном лечении кашель должен пройти примерно за неделю
Кашель связан с двумя основными причинами: разного рода заболеваниями и попаданием инородного тела. Изматывающий, тяжелый кашель возникает при болезнях:
Кашель бывает сухой и влажный. Приступообразный сухой кашель обычно признак простуды. Развитию кашля способствует воспаление слизистой оболочки. Кроме инфекции возможны следующие причины сухого кашля у взрослого:
- Аллергическая реакция.
- Болезни сердца, щитовидной железы.
- Попадание инородного тела.
Мокрый кашель возникает из-за скопления мокроты и часто следует за сухим. Врачи именуют такой кашель продуктивным, так как он выводит слизь из бронхов и легких наружу. Мокрый кашель сопровождает:
Схема возникновения мокроты и кашля
Однако кашель не всегда следствие болезни. От изнурительного кашля страдают курильщики. И причина тут не в никотине, а скорее в добавках вредных смол, они имеются во всех сигаретах, независимо от того, с фильтром они или нет, импортные или отечественные. Ядовитый дым попадает в легкие, где постепенно скапливается избыток мокроты. Из-за этого курильщики страдают по утрам от влажного кашля, который проходит после нескольких затяжек сигареты.
Кроме курения, кашель может быть вызван механическим либо термическим раздражением.
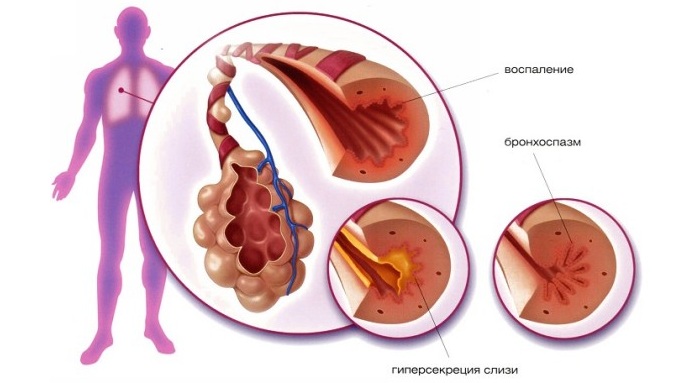
Это тяжелое заболевание дыхательных путей имеет аллергическую природу. Воспаление сопровождается повышенной чувствительностью к воздействиям окружающей среды и проявляется спазмом бронхов. Бронхоспазм представляет собой нарушение дыхания, когда вдох обычный, а выдох осложнен.
- Приступообразный кашель.
- Одышка с затрудненным выдохом.
- Ощущение нехватки воздуха.
- Ощущение тяжести в груди.
- Свистящие хрипы в груди.
- Приступы удушья.
Провоцируют астматические приступы наличие пищевых аллергенов, взаимодействие с продуктами бытовой химии, а также физические нагрузки и простудные заболевания. Кроме того, заболевание может быть вызвано наследственной предрасположенностью.
Лечат заболевание ингаляционными бета-антагонистами (беротек), которые применяются во время приступов. Повсеместно используют противовоспалительную терапию.
Бронхоэктатическая болезнь – заболевание бронхов, которое характеризуется гнойным процессом и расширением бронхов (бронхоэктаз) из-за разрушения бронхиальной стенки.
Симптомы бронхоэктатической болезни легких:
- Регулярный кашель с гнойной мокротой.
- Ощущение болезненности в груди.
- Кровохарканье.
- Круглые ногти.
- Деформированные пальцы.
Острый бронхит возникает из-за воспаления слизистой оболочки бронхов
Для лечения заболевания применяют очищение бронхов. Оно может быть пассивным, когда используют отхаркивающие средства. Активное очищение применяют в тяжелых случаях. Оно заключается в отсасывании мокроты и промывании бронхов лекарствами.
Обязательно назначают антибиотики, причем для достижения эффекта используют несколько препарата с разным действием. Кроме того, применяют отхаркивающие и мокроторазжижающие лекарства.
При хроническом течении больным до 40 лет назначают хирургическое лечение. Людям старше 40 лет оперативное вмешательство используют при осложнениях бронхоэктатической болезни, например, при легочном кровотечении.
Это инфекционная болезнь, при которой воспаляется легочная ткань. При этом для бактерий, вирусов, реже – грибов, в нижних дыхательных путях возникают благоприятные условия.
Характерные признаки воспаления легких:
- Высокая температура.
- Сильный кашель.
- Ощущение боли в груди при кашле или глубоком дыхании.
- В спокойном состоянии чувство нехватки воздуха.
Поначалу кашель при пневмонии сухой, постоянный. Затем кашель усиливается, появляются мокрота.
Признаки пневмонии у взрослого можно перепутать с началом вирусного заболевания, которое тоже проходит с высокой температурой и кашлем. Однако в процессе воспаления легких у больного наблюдается бледность кожи и одышка. Признак наличия воспаления – отсутствие действия жаропонижающих лекарств.
Самый лучший выход в таком случае – обратиться для постановки диагноза к врачу.
Порой при воспалении легких температура тела может быть нормальной. Первые признаки пневмонии без температуры у взрослого:
- Слабость, одышка.
- Повышенная потливость.
- Кашель.
Такие состояния обычно наблюдаются при понижении активности иммунной системы или при недолеченном бронхите, который перетекает в пневмонию. После приема противовоспалительных препаратов организм реагирует неадекватно на вновь появившуюся инфекцию.
Чтобы обнаружить воспаление легких как можно раньше, важно выяснить симптомы пневмонии без температуры у взрослого человека. Воспаление легких у взрослых делят на три стадии:
Воспаление легких в большинстве случаев относится к инфекционным заболеваниям
- прилив (красное опечение);
- гепатизация (серое опечение);
- репарация (восстановление).
Пневмония проходит обычно все три стадии и длится 3-4 недели. В стадии прилива симптомы пневмонии у взрослого человека характеризуются:
- Покраснением кожи.
- Высокой температурой.
- Одышкой при отеке альвеол.
- Болью в груди.
Стадия гепатизации характерна попаданием в очаг воспаления лейкоцитов, уничтожающих возбудителей болезни. При этом альвеолы не способны осуществлять нормальный воздухообмен, что характеризуется дыхательной недостаточностью.
Пневмония у детей протекает намного тяжелее. Признаки воспаления легких у детей:
- Сильный кашель.
- Не может глубоко вдохнуть: начинается приступ кашля.
- Высокая температура.
- Насморк.
- Одышка.
- Не оказывает действие жаропонижающее.
Как правило, пневмония у ребенка является следствием ОРВИ или бронхита, когда бронхи не полностью избавились от мокроты с помощью кашля. Происходит нарушение вентиляции некоторых участков легких, на которых оседают бактерии или вирусы и начинают размножаться. У детей такое развитие болезни происходит из-за неразвитости дыхательной мускулатуры.
Симптомы пневмонии у детей разнообразны:
- Бледность кожи.
- Цианоз носогубного треугольника.
- Втяжение межреберных промежутков.
- Отказ от еды, питья.
- Сонливость или беспокойство.
Лечение воспаления легких проводят при помощи жаропонижающих, отхаркивающих и антибактериальных препаратов.
Коклюш у детей — это инфекционное заболевание с приступами кашля и воспалением верхних дыхательных путей. Поначалу развитие болезни напоминает простуду, с небольшим повышением температуры, насморком, редким кашлем. Начальные признаки коклюша у детей:
Коклюш у детей в последнее время приобретает все большую распространенность
- небольшое повышение температура;
- головная и мышечная боль;
- отечность слизистой носа;
- сухой, редкий кашель, не купируется обычными средствами.
Признаки коклюша у детей появляются на 12-14 день и заключаются в спазматических приступах кашля. Приступ состоит из свистящего вдоха и серии кашлевых толчков. Приступы цикличные, их может быть от двух до пятнадцати за раз, в день 5-50 приступов.
Симптомы коклюша заключаются в покраснении или посинении лица во время приступа, возможно кровоизлияние в глаза. Заканчивается спастический кашель небольшим выделением мокроты или рвотой. Такие приступы учащаются в душном помещении. Поэтому комнату нужно часто проветривать.
Если есть сомнения, есть ли у ребенка признаки коклюша, стоит обратиться к врачу. Сделать точное заключение о наличии болезни можно только на основе лабораторных исследований.
Лечение коклюша у детей практически такое же, как при простуде. Антибиотики в острый период давать бесполезно. Ими имеет смысл лечить в первые 10-12 дней болезни, когда болезнь похожа на ОРЗ. Однако в этот период болезнь еще, как правило, не распознается. Получается, что лекарство от коклюша (антибиотик) есть, но дать его в свое время никогда не удается.
ОРВИ представляют собой группу заболеваний, которые характеризуются поражением органов дыхания. Признаки ОРВИ у взрослых:
- Повышенная температура.
- Головная и мышечная боль.
- Отек слизистой носа.
- Болит горло.
- Сухой кашель.
ОРВИ принимает различные формы, иногда со слабой симптоматикой, порой же принимает тяжелые формы. Симптомы ОРВИ у взрослых, требующие скорейшей врачебной помощи:
- Температура свыше 40 градусов.
- Непроходящая головная боль.
- Сыпь на теле.
- Боль за грудиной, появление отеков.
- Боль в груди при дыхании.
- Спутанность сознания, обморок.
Лечат болезнь противовирусными препаратами, которые содержат иммунный белок (интерферон). Основная проблема ОРВИ – длительный сухой кашель. Лечить сухой кашель у взрослых стоит противокашлевыми препаратами в сочетании с обезболивающими и успокаивающими. Однако подавлять кашель нужно лишь на ночь или если он слишком сухой. Лучше применять лекарства, которые разжижают мокроту и обладают отхаркивающим эффектом. Нельзя совмещать противокашлевые и муколитические средства от кашля.
Чтобы устранить сухой кашель у ребенка применяют:
- Муколитические лекарства для разжижения мокроты.
- Отхаркивающие средства.
- Комбинированные препараты.
Чтобы устранить сухой кашель ночью у ребенка родителям рекомендуется увлажнять воздух в комнате, где спит малыш. Ведь сухой воздух способствует развитию приступов кашля. Частое проветривание и ежедневная влажная уборка также улучшают микроклимат в помещении.
Обильное питье в виде витаминизированных морсов и отваров облегчает течение болезни.
Чтобы ребенок легче дышал можно промывать отечную слизистую носа слабым солевым раствором.
При осложненном течении болезни, чтобы снять приступ кашля у ребенка проводят ингаляцию с маслом шалфея или кедра. Если в доме нет ингалятора, достаточно заполнить миску горячей водой и капнуть туда масло. Затем дать подышать ребенку.
Если нужна срочная ингаляция и в доме нет необходимого, можно включить в ванной горячую воду. Когда малыш подышит парами воды, его дыхательные пути увлажняться и приступ сухого кашля успокоится.
Чтобы снять приступ кашля у ребенка ночью можно дать ему ложечку сливочного масла или меда.
В таких случаях необходимо немедленно оказать человеку первую помощь. Для этого стоит наклонить пострадавшего вниз головой и постучать по спине кулаком. Если это не помогает, нужно встать со спины человека, обхватить его руками, попросить его набрать воздух, а затем резко выдохнуть.
Такие действия могут не изменить состояние пострадавшего, тогда нужно немедленно вызывать скорую помощь.
Чем раньше будет поставлен диагноз, от чего возник приступообразный кашель, тем проще будет лечить болезнь. Ни в коем случае нельзя игнорировать наличие таких приступов или надеяться, что они пройдут сами собой. Кроме того, некоторые заболевания, которые сопровождает кашель, опасны для больного, равно как и для окружающих его людей.
источник

Коклюш у младенцев.
Зачастую этим заболеванием новорожденные дети и малыши раннего возраста заражаются от своих родственников – родителей или братьев\сестер, имеющих стертые формы инфекции и не имеющих представления о том, что они являются источниками инфицирования. Ранее мы с вами уже говорили о том, что в раннем детском возрасте формирование коклюша может быт очень опасным для жизни и здоровья, поэтому при малейшей вероятности заражения коклюшем, малыша нужно немедленно проконсультировать у врача. Можно заподозрить заболевание коклюшем у детей при наличии у малыша таких симптомов или признаков, как тяжелое и странное дыхание младенца, как будто он испытывает нехватку воздуха. Также у ребенка могут возникать приступы сухого кашля, после начала которых ему трудно вдыхать или после приступов которого он на некоторое время перестает дышать, его рвет. При наличии подобных симптомов нужно немедленно вызвать врача или скорую помощь.
Как определить, что это коклюш?
По клиническим симптомам поставить диагноз коклюша далеко не всегда будет просто, диагностикой и лечением этого заболевания занимаются врачи-инфекционисты и педиатры, при этом необходимы данные эпидемиологической обстановки, клинические проявления и проведение ряда анализов для подтверждения коклюша. Чтобы можно было подтвердить диагноз коклюша, могут быть проведены следующие анализы – проведение анализа крови методом ИФА на выявление антител к коклюшу. Проведение посева и мазка с горла и носа, а также проведение ПЦР-анализа с выявлением коклюшного микроба. При наличии по анализам реального заражения коклюшем, врачом будет назначено специальное лечение как самому ребенку, так и всем детям и взрослым, кто контактировал с ребенком, специального курса лечения.
Лечение коклюша.
При наличии выявленного коклюша необходимо проведение специального лечения. Все дети и взрослые, зараженные коклюшем должны будут проходить специальное антимикробное лечение при помощи антибиотиков. Без подобной терапии они могут представлять опасность и оставаться заразными на протяжении длительного срока в четыре недели и более. Это может приводить к заражению многих здоровых детей и взрослых в их окружении. Особенно опасна будет эта инфекция у детей раннего возраста, у которых она может давать серьезные осложнения и само по себе тяжелое течение. Если у вашего ребенка или у вас самих будет обнаружена бацилла коклюша, врачом будет назначено для вас лечение препаратами кларитромицина, азитромицина, эритромицина или ко-тримаксазола (бисептол). Для детей в период новорожденности или на первом году жизни самыми безопасными будут считаться препараты азитромицина, но могут быть назначены и другие при условии устойчивости коклюшной бациллы к лечению азитромицином.
Стоит помнить, что после начала лечения антибиотиками кашель при коклюше может сохраняться еще длительное время, и это совсем не значит того, что лечение при данной инфекции не эффективно. Антибиотики нужно пропить обязательно. Но при коклюше приступы кашля вызываются не самими микробами, а их выделяемыми токсинами, которые могут еще длительное время сохраняться в дыхательных путях, иногда еще на протяжении нескольких недель или даже месяцев. Антибиотики буду способны уничтожать в организме коклюшные бактерии, но они не будут эффективными против выделенных токсинов, которые за время начала инфекции уже успели выработаться микробами. Именно поэтому, при начале лечения антибиотиками после выявления коклюшного кашля и после того, как микробы уже успели выработать токсины, он будет еще продолжаться на протяжении нескольких недель.
Но что сделать для облегчения кашля, и каким образом можно помочь в ослаблении кашля у детей? По данным многочисленных исследований было показано. Что прием обычных лекарств от кашля практически не эффективен при наличии коклюша и может даже принести вред тем детям, которые принимают данные препараты. Исходя из этого, для того, чтобы немного ослаблять кашель, который вызван коклюшем, врачи могут применять многие другие лекарства, к которым будут относиться кортикостероидные гормоны короткими курсами и в небольших дозировках, а также применяют антигистаминные препараты в виде супрастина, препараты сальбутамола, а также может быть показано введение противококлюшного иммуноглобулина. При наличии сильного кашля у ребенка или взрослого, нужно обязательно под наблюдением врача принимать препараты.
По данным многолетнего опыта в лечении коклюша у детей или взрослых, многие из врачей могут говорить о том, что ослабление кашля при наличии коклюша могут давать такие препараты, используемые в лечении бронхиальной астмы, как монтелукаст или зафирлукаст. Однако, на сегодня пока еще слишком мало данных по эффективности и безопасности применения подобных препаратов при терапии коклюша и они будут еще проверяться. Процесс восстановления после перенесенного коклюша может быть достаточно длительным и сложным. По мере того, как человек будет выздоравливать, кашель при коклюше будет становиться слабее и реже, однако, еще на протяжении длительного времени после момента выздоровления, дыхательная система человека, который переболел коклюшем, будет оставаться чрезвычайно чувствительной, из-за чего приступы сильного кашля могут возникать даже после заражения легкой простудой.
Можно ли переболеть повторно?
Многих родителей, особенно тех, чьи дети перенесли коклюш, волнует закономерный вопрос о том, можно ли переболевать коклюшем повторно, и что тогда сделать, чтобы не заболеть коклюшем снова? Мы в прошлой части уже говорили о том, что после проведения прививки устойчивый сильный иммунитет против развития коклюша будет сохраняться только на протяжении от четырех до десяти лет. Примерно то же самое можно говорить и об формировании иммунитета против коклюша, который остается после болезни. По этим причинам, люди, которые переболели коклюшем, могут повторно им заболеть через несколько лет или десятков лет. Поэтому, для того, чтобы предотвращать заражение коклюшем, многие из специалистов рекомендуют проведение вакцинации АКДС всем детям или взрослым каждые 10 лет, но нашей стране прививают только детей, взрослым ставят уже только АДС.
При наличии заболевшего в семье.
Какие действия должны проводиться другими членами семьи при наличии в доме заболевшего коклюшем ребенка? Это тоже вопрос непростой. Всем членам семьи или контактным, которые находились в длительном общении с заболевшим, необходимо проведение профилактического лечения антибиотиками. В результате того, что коклюш может относительно легко передаваться от одних детей к другим и к взрослым, он может вызывать тяжелые последствия у некоторых из заболевших, на сегодняшний день специалистами считается, что пройти профилактические лечение нужно всем людям, которые могли контактировать с ребенком или взрослым, болеющим коклюшем. К примеру, если заболевает ребенок, то кроме его семьи, получить профилактическое лечение нужно также всем его одногруппникам в садике или школе, а также воспитателям или учителям.
Детям младше одного годика, а также беременным женщинам в периоде третьего триместра, людям с наличием сниженного иммунитета и имеющим серьезные заболевания легких по типу бронхитов и астмы, нужно обязательно пройти профилактическое лечение при непосредственном контакте с болеющим, а также даже при условии общения с другими людьми, которые могли быть заражены от заболевшего коклюшем ребенка. А стоит ли проходить профилактическое лечение тем людям, кто ранее имел прививки от коклюша? По мнению врачей, даже если ранее ребенок получал прививки от коклюша, у него сохраняются риски вновь заразиться этим заболеванием, хотя может и в более легкой форме. По этим причинам, даже если кто-то из детей и взрослых, контактировавший с коклюшным больным, получал полный курс прививок от коклюша, ему все равно рекомендовано прохождение профилактического курса антибиотиками. Если же этот ребенок никогда не прививался от коклюша, одновременно с профилактическим лечением при помощи антибиотиков, ему стоит провести и профилактические прививки.
источник
Астма и бронхит – чем похожи и чем отличаются эти заболевания? Как отличить одно состояние от другого? Можно ли их перепутать? Эти вопросы нередко слышат врачи от своих пациентов.
Диагноз «астма» пугает и самих взрослых и тем более, если он звучит в отношении их детей. Зато бронхит кажется не таким уж и серьезным диагнозом, даже если он протекает в хронической форме. А между тем, бронхиальная астма и обструктивный бронхит относятся в одну группу патологий хронического характера (ХОБЛ). Астматический же бронхит считается предастмой.
По мнению многих научных работников диагноз «астматический бронхит» и «предастма» в большинстве случаев это своего рода попытка смягчить диагноз. Фактически же для выбора лечебной тактики большого значение не имеет астматическим бронхитом или бронхиальной астмой болен пациент. Так как эта патология собственно и является началом развития астмы.
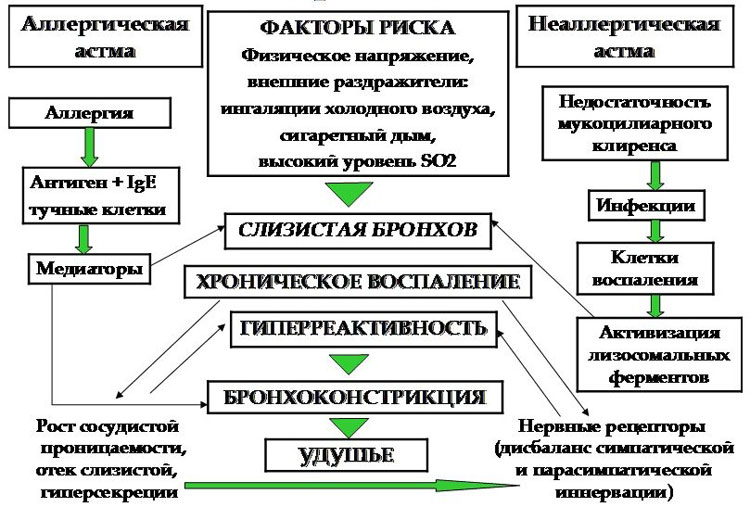
Можно выделить несколько критериев, по которым принято дифференцировать эти заболевания. Во-первых, по этиологическому (причинному) признаку. Во-вторых, по клинике (это сделать труднее, для подтверждения диагноза нужно провести спирометрию).
По причинным признакам классифицировать патологические обструктивные состояния можно следующим образом:
- Хронический бронхит является осложнением острого инфекционного процесса (вирусной, бактериальной, грибковой, паразитарной природы). Или провоцируется длительным вдыханием раздражающих химических веществ (поллютантов). Протекает он с обструкцией, морфологической перестройкой тканей бронхов.
- Бронхиальная астма – это неинфекционное заболевание системы дыхание воспалительного характера и хронического течения, которое протекает с обструкцией бронхов. Может быть аллергической, неаллергической, смешанной природы. В некоторых случаях фактор, запустивший заболевание, выявить не удается. Но, как любят констатировать пульмонологи, «не все то астма, что свистит». Это может быть и обструктивный, и астматический бронхит.
- Обструктивная форма бронхита – это воспалительное заболевание бронхов, которое протекает в острой (чаще у детей) и хронической (чаще у взрослых) форме, и непременным атрибутом которых является обструкция (закупорка) бронхов. Заболевание вирусной природы.
- Астматический бронхит – это патология, которая имеет инфекционно-аллергическую этиологию. Он затрагивает нижние отделы системы дыхания, протекает с обструкцией и спазмом средних и крупнокалиберных бронхов. В пульманологии расценивается как предастматическое состояние. Возникает после кори, гриппа, респираторных инфекций, коклюша, вирусного или бактериального бронхита, а также гастроэзофагеального рефлюкса.
Основное этиологическое отличие между бронхиальной астмой и бронхитом – это отсутствие инфекционного агента в механизмах ее развития. Кроме этого, под астмой понимают еще одно состояние, которое относится к патологии миокарда.
Это сердечная астма или левожелудочковая недостаточность, принявшая острую форму. Данное состояние возникает вследствие застоя в малом (легочном) круге кровообращения и отека легких. Это состояние сопровождается кашлем сухим и резким, ощущением нехватки воздуха, похожем на удушье.
Отличается эта патология повышением АД, тахикардией, покашливанием даже при легкой нагрузке.
Симптоматически неспециалисту отличить одну тяжелую форму обструкции от другой сложно. Особенно когда речь заходит о ребенке.
Например, грудные дети могут дать обструкцию на банальную респираторную инфекцию, никого отношения к астме не имеющую. В этом случае после выздоровления приступ не повторяется.
Или обструкция прекращается после 1–2 рецидивов, ребенок «перерастает». Астму дети не перерастают.
К общим симптомам обструктивных состояний относят:
- Экспираторную (на выдохе) одышку.
- Кашель либо сухой, либо влажный. Он очень навязчивый, часто усиливается к ночи.
- Раздувшиеся крылья носа при дыхательных движениях.
- Присоединение к дыхательному акту вспомогательных групп мышц в области шеи, пресса, плеч.
- Набухание вен в области шеи.
- Цианоз.
- Заметное втяжение некоторых (уступчивых) мест, например, межреберных промежутков.
- Обострение болезни после контакта с аллергенными веществами, перенесенной вирусной инфекции, затрагивающей бронхи, приеме некоторых лекарственных средств, активной физической работы, стресса.
Характерными для бронхиальной астмы симптомами считаются:
- Постоянно повторяющиеся рецидивы, которые могут быть совершенно не связаны с инфекционным заболеванием дыхательных путей.
- Частые ОРВИ с осложнением в виде кашля.
- На вдохе слышен высокотональный хрипящий звук.
- Частые обострения патологии системы дыхания с кашлем, хрипами и свистом, чувством заложенности в груди, но без температуры.
- Сезонность рецидивов.
- Приступы кашля и удушья.
- Вынужденное положение во время приступа (сидя, подав корпус вперед и уперев локти в колени).
- Астматический статус (более сильный, чем обычно приступ, который не удается купировать привычными для пациента бронхолитиками). Состояние угрожающее жизни.
Иногда у детей астма на начальных этапах не сопровождается характерным удушьем, но протекает с изнурительным дневным либо ночным кашлем (кашлевая форма недуга). И лишь при отсутствии лечения и контроля за состоянием пациента приобретает классические формы.
Отличие бронхита в том, что протекая в форме хронической патологии, он обостряется всего 2–3 раза в год. Рецидив сопровождается усилением кашля, отхождением большого количества мокроты с гнойной примесью, субфебрильной температурой, одышкой разной степени тяжести. Еще от бронхиальной астмы он отличается отсутствием характерных приступов с удушьем и отсутствием астматического статуса.
Обструктивная форма бронхита протекает с сухим, реже влажным кашлем. После приступа которого пациент не чувствует облегчения.
Типичен для обструктивного бронхита удлиненный с присвистом вдох и так называемые музыкальные хрипы (сухие хрипящие звуки, которые можно услышать без фонендоскопа). Меняется форма ногтей, они становятся выпуклыми, как стекла старых часов.
Кашель разный интенсивности, одышка беспокоят пациента практически постоянно. Этим данный недуг отличается от бронхиальной астмы.
Астматический бронхит по своим проявлениям очень похож на астму. Он сопровождается:
- Затрудненным дыханием.
- Одышкой на выдохе.
- Очень шумным и резким вдохом.
От астмы его отличает отсутствие астматического статуса. Кроме того, в конце приступа отходит мокрота и наступает облегчение.
Характерным для этого заболевания, как и для астматических проявлений, является упорное и изнуряющее повторение симптоматики. Астматический бронхит, если вызван аллергеном, а не инфекцией, характеризуется элиминацией.
То есть отсутствием приступов при отсутствии аллергена (перемене места жительства, рациона, наступлении другого сезона). Может протекать с субфебрильной или нормальной температурой.
Для него характерны сухие с присвистом и разнокалиберные влажные хрипы.
Порой без дополнительных обследований отличить астму от бронхита или другой патологии трудно даже специалисту. Ее могут симулировать инородные предметы, попавшие в бронхи (семечко от яблока или скорлупа от семечек). Такое часто бывает у маленьких детей.
Похожую симптоматику дают:
- Папилломы бронхов.
- Туберкулез.
- Опухоли.
- Сосудистые аномалии (механически сдавливают бронхи, приводя к обструкции).
Лжеастматические приступы отмечаются у детей с лабильной психикой и у взрослых, склонных к неврастении и психическим расстройствам.
Как отличить истинный астматический приступ от ложного? Для того чтобы правильно поставить диагноз врачу может понадобиться задействовать целый арсенал тестов и лабораторных исследований:
- Анализ крови (клинический, биохимический).
- Анализ мокроты и смывов с бронхов.
- Рентгенографическое исследование грудной клетки.
- Исследование функций внешнего дыхания (спирометрия, пневмотахография и т. п.).
Благодаря этим исследованиям появляется возможность оценить степень и обратимость изменения тканей бронхов, уровень дыхательной недостаточности, стадию болезни. Для астматического бронхита и астмы характерны: эозинофилия, увеличение числа иммуноглобулинов Е.
Отличить бронхиальную астму специалисту помогает анализ мокроты. В мазке под микроскопом обнаруживается огромное количество эозинофилов. Там же лаборант видит кристаллики, образовавшиеся после разрушения эозинофилов. Они имеют октаэдрическую форму и называются кристаллами (телами) Шарко-Лейдена.
При внимательном рассмотрении мазка можно обнаружить спиралевидные «слепки» из прозрачной слизи, которые образуются из-за мелких спазмов бронхов. Их называют «спирали Куршмана».
В период приступа регистрируется выпадение образований эпителиальных клеток округлой формы с названием тельца Креола. Также в это время у больного немного повышается СОЭ.
Бронхиальная астма от обструктивного бронхита отличается:
- Обратимостью обструкции.
- Наличием эозинофилов в крови.
- Суточным колебанием объема форсированного выдоха (более 10%, для ОБ — этот показатель менее 10%).
- Отсутствием увеличения СОЭ и лейкоцитоза.
Бронхиальная астма отличается значительным увеличением иммуноглобулинов с одновременным снижением активности клеток, тормозящих иммунный ответ (Т-супрессоров). При этом заболевании даже вне приступа можно обнаружить признаки воспаления тканей дыхательных путей.
При обострении хронического бронхита микроскопический анализ мокроты позволяет выявить:
- Повышение ее вязкости.
- Характер (слизистый, гнойный).
- Изменение цвета до желтого или желтоватого с прозеленью.
- Большое количество нейтрофилов.
Еще одно важное отличие между парой бронхит-астма – это возможность излечения. При грамотной терапии бронхит, за исключением астматического, можно излечить или добиться очень стойкой ремиссии. Астма – это, как правило, пожизненный диагноз. Конечно, состояние больного можно контролировать, он может вести полноценную жизнь. Но исцеление и даже длительная ремиссия маловероятны.
Для астматического бронхита и такого заболевания, как астма, лечение предусматривает:
- Устранение аллергена (если это возможно) или минимизацию контакта с ним.
- Устранение спазма бронхов.
- Уменьшение остроты воспалительных процессов.
- Иммунотерапию.
При хроническом и обструктивном бронхите лечение направлено на:
- Подавление вирусной активности или устранение патогенной микрофлоры (противовирусные и антибиотики).
- Разжижение и удаление мокроты с помощью муколитиков.
- Борьбу с обструкцией.
В тяжелых случаях возникает необходимость в гормонотерапии.
Очевидно, что от правильного диагноза всецело зависит дальнейшая судьба пациента.
Бронхиальная астма и бронхит — это респираторные заболевания, которые могут вызывать раздражение дыхательных путей, воспаление и кашель. Иногда люди путают бронхит с астмой. Знание этих двух заболеваний имеет важное значение, поскольку лечение у них отличается.
Кашель и одышка являются симптомами как астмы, так и бронхита.
Поэтому врач должен искать другие симптомы каждого состояния, чтобы поставить правильный диагноз.
Иногда люди, у которых есть кашель, хрипы и одышка, думают, что у них приступ бронхита, когда у них действительно астма.
Астма вызывает воспаление дыхательных путей. Люди не могут дышать, потому что у них сужаются дыхательные пути.
Симптомы обычно ухудшаются ночью или утром. На симптомы астмы действуют определенные триггеры, такие как сигаретный дым, физические упражнения или пыльца.
Люди с астмой могут иметь острый бронхит. Они могут заметить, что симптомы астмы ухудшились и могут испытывать:
- сбивчивое дыхание;
- хрипы;
- боль и дискомфорт при дыхании.
Врачи диагностируют бронхиальную астму, изучив историю болезни и симптомы.
Затем проводятт дыхательные тесты, чтобы выявить бронхиальную астму.
Существует несколько различных тестов, но общий известен как спирометрия. Человек дует в датчик, который измеряет, насколько быстро и тяжело он выдыхает. Выдох обычно уменьшается, если у человека астма.
Врач может рассмотреть астму, если у человека постоянный кашель.
Исключением является хронический бронхит. Астма также часто не реагирует на препараты от кашля.
Врач может также провести рентгенографию грудной клетки, если симптомы похожи на пневмонию.
Вирусы, которые вызывают ОРВИ, также могут вызвать бронхит.
У людей с гастроэзофагеальным рефлюксной болезнью (ГЭРБ) может возникать острый бронхит, если кислота выходит из желудка и поднимается в дыхательные пути. Врачи не знают, почему развивается астма. Но люди с семейной историей астмы или аллергии, скорее всего, будут иметь это состояние.
Препаратов от бронхита нет, потому что причиной заболевания является вирус. Человек должен поддерживать иммунную систему и дать организму время для борьбы с вирусом.
Врач может назначать ингаляторы, чтобы помочь воздушным путям открыться, если у человека наблюдаются значительные хрипы, связанные с бронхитом. Примером такого лечения является альбутерольный ингалятор.
Врачи могут назначить препараты для снижения симптомов астмы. Примеры включают ингаляторы, которые действуют быстро и облегчают проблемы с дыханием.
Люди могут предотвратить бронхит, пытаясь избежать заражения вирусами. Основной способ — мытье рук.
К сожалению, нельзя предотвратить астму. Однако они могут избегать триггеров астмы, которые ухудшают состояние. Примеры триггеров включают сигаретный дым, перхоть домашних животных и сезонные аллергии.
Бронхит — это временное состояние, которое проходит при правильном лечении. Правда у некоторых людей могут возникнуть осложнения. К ним относятся пожилые люди, дети младшего возраста и лица с ослабленным иммунитетом, такие как больные раком или диабетом.
Прием лекарственных средств и избегание триггеров может помочь людям избежать острых приступов астмы. Люди не должны воздерживаться от физической активности, хотя в некоторых случаях упражнения могут вызывать приступы астмы. Врач может предложить ингалятор, чтобы предотвратить острые приступы.
Подписывайтесь на канал «Medical Insider» в Telegram, добавляйте нас в Яндекс.Дзен или Я.Новости, вступайте в группу ВКонтакте, если хотите быть в курсе главных новостей в сфере медицины, и не только.
Хронические заболевания дыхательных путей имеют на первый взгляд ясную клиническую картину и многие полагают, что установление диагноза не представляет особого труда. Часто люди не желая идти на консультацию в клинику самостоятельно назначают лечение считая свои знания и опыт достаточными для того, чтобы вылечить такое «простое заболевание» как острый бронхит.
Однако если спросить опытного пульмонолога легко ли установить диагноз, то вы получите ответ, что это довольно длительный и сложный процесс.
В медицинской практике много случаев, когда определение диагноза занимает несколько лет поскольку симптоматика может быть смешанной настолько, что требуется собрать значительное количество результатов наблюдений пока не будут выяснены мельчайшие подробности индивидуальных особенностей организма больного.
Обратите внимание, как много дискуссий и обсуждений вызывает вопрос в чем отличие астмы от бронхита. По этому поводу пишутся диссертации и собираются целые форумы. Данная статья призвана проинформировать читателя об основных моментах этой проблемы.
Оба заболевания имеют схожую симптоматику поэтому относятся к одной группе патологий.
Между ними можно относительно выделить предастму, однако насколько это самостоятельное заболевание зависит от точки зрения специалиста, устанавливающего диагноз, поэтому данный вопрос носит дискуссионный характер. В этом случае особой роли диагноз не играет поскольку лечение проходит по одному и тому же принципу.
Для того чтобы разобраться в отличии бронхита от астмы следует знать специфические признаки диагнозов. К основным характеристикам, на которые ориентируется врач при постановке своего вердикта относятся причинные (этиологические) признаки и клинические проявления.
Последние имеют практически одинаковую картину, и без проведения лабораторного исследования функции внешнего дыхания идентификация заболевания будет крайне затруднительна. Учитывая особенности этиологической картины обструктивные заболевания могут иметь следующие диагнозы, указанные в таблице 1.
Таблица 1. Обструктивные заболевания бронхов со схожей симптоматикой:
| Диагноз | Описание |
| Бронхиальная астма | Заболевание, связанное с аллергией из-за сложных нарушений работы иммунной системы приводящее к образованию бронхоспазма. Инфекция, как правило, причиной быть не может, однако БА запускается при простуде из-за повышения эозинофилов в мокроте и крови. Астма подразделяется на: аллергическую, неаллергическую и смешанную. Очень часто ее путают с ХОЗЛ – хроническим обструктивным заболеванием легких. |
| Хронический бронхит | В основе появления кашля и обструкции бронхов в этом случае лежит осложнение инфекционного простудного заболевания, вызванного как вирусами, так и другими паразитическими микроорганизмами. Неинфекционная форма хронического бронхита развивается из-за постоянного воздействия мелкодисперсных раздражителей, например, пыли на производстве, табачного дыма и т. д. Помимо обструкции высока вероятность морфологической перестройки гистологических структур бронхов. |
| Острый бронхит | Если кашель длится несколько дней (а не месяцев) в году – это острый бронхит, который при недостаточной профилактике и неэффективном лечении приобретает хронические формы. Причины возникновения: переохлаждение, ОРЗ, простуда без терапии и т. д. Как правило, начинается сухим кашлем, но через несколько дней выделяется мокрота (при запушенной форме густая и мутная из-за большого присутствия в ней лейкоцитов) |
| Обструктивные формы бронхита | Сюда следует отнести как острый, так и хронический бронхит, сопровождающийся обструкцией бронхов разной степени выраженности. Как правило, в этом случае болезнь имеет инфекционную природу. |
| Астматический бронхит | Болезнь, причина которой имеет как инфекционную, так и аллергическую природу причем для обострения состояния достаточно одного провоцирующего фактора. Патогенез – вирусные или бактериальные респираторные болезни, грипп, корь, гастроэзофагеальный рефлюкс и другие. |
Частота регистрации хронических заболеваний легких и бронхитов находится в прямой корреляционной зависимости с экологическим состоянием окружающей среды. Наиболее часто люди болеют в промышленных и больших городах где в воздухе высокое содержание мелкодисперсных вредных взвесей раздражающих слизистую бронхов.
При этом, как правило, у людей с хроническими заболеваниями дыхательных путей ослаблен иммунитет, а частые болезни и применение антибактериальной терапии снижают его еще больше. На этом фоне у больного человека иммунный ответ начинает претерпевать изменения вызывая аллергические реакции. Так запускается механизм развития бронхиальной астмы.
Часто лечение народными средствами, например, ингаляциями с экстрактами трав, также могут спровоцировать бронхоспазм, поэтому при использовании фитопрепаратов следует обязательно исключить возможные аллергические реакции. Для этого необходимы сложные лабораторные анализы, поскольку по внешним признакам установить патологии такого рода достоверно нельзя.
При астме следует исключить применение растительных препаратов
Помимо бронхиальной есть еще сердечная астма, являющаяся самостоятельным заболеванием миокарда левого желудочка при острой форме. Другое название этого недуга – левожелудочковая недостаточность.
Причина в отеке легочной ткани с левой стороны из-за нарушения циркуляции крови в малом круге кровообращения. При этом человек испытывает нехватку воздуха, задыхается, состояние усугубляет сильный сухой кашель.
Мокрота не образуется по причине отсутствия инфекционных агентов. Отличить сердечную астму от бронхиальной можно по изменению ритма (тахикардия) и повышенному артериальному давлению. Кашель в данном случае может развиваться даже при незначительной физической нагрузке.
Отличить астму от бронхита основываясь на клинической картине заболевания трудно даже опытному пульмонологу. Причем при наблюдении больного в условиях стационара точно установить правильный диагноз бывает проблематично, и со временем врач пересматривает или уточняет его.
Особенно это касается маленьких пациентов где у ребенка на первых годах жизни самая простая респираторная инфекция может стать причиной обструкции бронхов абсолютно никоим образом, не связанным с астматическим компонентом.
При таких заболеваниях приступы кашля проходят полностью или исчезают после нескольких рецидивов, но если острое воспаление бронхов дети перерастают, то астма – неизлечимая патология, сопровождающая больного на протяжении всей его жизни.
Симптоматика болезней сходна потому, что в обоих случаях в бронхах развиваются обструктивные процессы для которых характерны следующие признаки:
- отдышку и кашель провоцирует резкий выдох до конца;
- интенсивный кашель с отделением мокроты или без, как правило, в конце дня становится сильнее и глубже;
- вдох глубокий, сужение бронхов не позволяет насытить легкие достаточным количеством кислорода поэтому в процессы дыхания вовлекаются дополнительные группы мышц шеи, живота и другие;
- при вдохе на шее выпячиваются вены и раздуваются крылья носа;
- возникает цианоз;
- при хронической обструкции вывести болезнь из стадии ремиссии могут: пыль и другие аллергены, химические резкие испарения, вирусные инфекции бронхов, медикаментозная терапия определенного характера, эмоциональные переживания, физическая активность.
У детей астма остается на всю жизнь
Симптоматика бронхиальной астмы имеет следующие отличительные черты:
- обострение приурочено в определённые сезонные периоды;
- рецидив не связан с инфекцией, кашель сухой, приступообразный, как правило, без повышения температуры;
- частые простуды, которые всегда сопровождаются кашлем;
- выдох имеет характерные хрипы;
- частые приступы кашля или удушья, при средней тяжести такие проявления случаются под утро или после физической активности;
- приступ купируется брохнорасширяющими аэрозолями, например, беродуалом;
- во время приступа человек стремится занять сидячее согнутое положение при этом локти упираются в колени;
- наличие астматического статуса – особо опасного для жизни состояния, когда у больного случается сильнейший приступ, который не купируется применением обычных бронхолитиков.
Признаки, предшествующие приступу астмы
Поскольку в основе астмы в большинстве случаев лежит аллергическая реакция, то вместе с сухим кашлем возможно першение в горле, насморк, чихание и зуд глаз.
В раннем детском возрасте астма может протекать без признаков удушья, а только с сильными приступами кашля. Если болезнь диагностировать неправильно и не применять адекватное лечение, то через определенный промежуток времени астма приобретет классические признаки.
Нормальное и измененное состояние бронхов
По теории отличить бронхит от астмы не сложно, однако не стоит забывать о том, что заболевание у каждого отдельно взятого больного протекает по-разному поэтому не всегда симптоматика, имеет четкую дифференциацию.
Например, у некоторых в начале развития сезонной астмы появляется небольшая температура, а симптоматика напоминает вирусное заболевание и только через несколько дней присоединяется кашель.
Тем не менее у подавляющего большинства пациентов признаки бронхита носят определенные сходные черты, отличающие его от астматической клиники.
Рецидивы хронического бронхита возникают несколько раз в год (астма значительно чаще) и сопровождаются кашлем с обильным отделением густой мокроты, повышением температуры. Удушье отсутствует, но есть некоторые трудности дыхания. Кашель более равномерный, утром сильный, без ночных приступов.
Обструкция бронхиального дыхательного канала
Для этой формы хронического бронхита не характерно обильное выделение мокроты поэтому в большинстве случаев кашель сухой и приступообразный после него человек не ощущает облегчение, при этом есть давящее чувство в груди и желание прокашляться. При дыхании больной издает характерные свистящие звуки, которые можно услышать на расстоянии без специальных фонетических приспособлений.
Интенсивность кашля разная, не приурочена ни ко времени ни к другим провоцирующим факторам характерным для бронхиальной астмы. Больного мучит постоянная отдышка. После окончания острой фазы кашель может сохраняться в утренние часы после пробуждения на протяжении месяца или двух.
Это форма бронхита называется так потому, что симптоматика в этом случае имеет значительное сходство с бронхиальной астмой:
- больной испытывает трудности дыхания;
- при выдохе возникает отдышка и иногда кашель;
- наличие бронхоспазма;
- вдох тяжелый и сильный.
Отличить астматический бронхит от астмы можно по следующим признакам:
- кашель сопровождается выделением мокроты, возможно скудной;
- после приступа больному становится легче;
- астматический статус отсутствует.
Особенное отличие данного вида бронхита состоит в частом повторении приступов, периодичность значительно выше чем у обычного заболевания. Характерно проявляется свойство элиминации – приступы проходят, как только устраняется его причина кашля (аллерген, смена географического местоположения и других астматических раздражителей).
Отличие бронхиальной астмы от бронхита часто невозможно определить даже опытному доктору без проведения специальных диагностических процедур. Например, вызвать приступ способен небольшой инородный предмет, попавший в дыхательные пути, что часто имеет место у детей маленького возраста.
Вот перечень некоторых заболеваний вызывающих кашлевой синдром схожий с астматическим:
- новообразования в бронхах как доброкачественные, так и злокачественные;
- туберкулез;
- мелкие предметы, попавшие в дыхательные пути и остающиеся там длительное время;
- сосудистые заболевания, которые из-за изменения своей морфологии являются причинами возникновения обструкции;
- стрессы и заболевания психики.
Соляная шахта для лечения дыхательный путей
Для пульмонолога в вопросе как бронхит отличить от астмы ответ всегда находится в использовании современных диагностических методик, указанных в таблице 2, поскольку на физикальное обследование полагаться не стоит из-за сложности дифференциации.
Таблица 2. Диагностика заболеваний дыхательных путей:
| Название анализа | Краткое описание | Визуализация |
| Анализ крови | Общий анализ позволяет выявить воспалительные процессы инфекционного характера, биохимический — показывает содержание иммуноглобулина Е – маркера аллергической реакции. | |
| Анализ мокроты | По клеточному составу можно судить о характере болезни, например, повышенное содержание макрофагов указывает на наличие инфекционной природы патологии. | Мокрота, собранная для анализа |
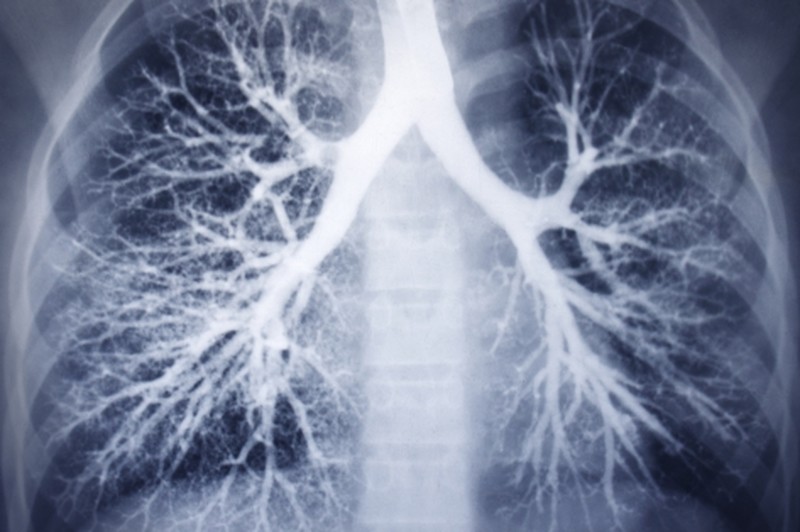
| Рентген грудной клетки | При заболевании дыхательных путей это обязательное исследование, которое, во-первых, позволяет исключить пневмонию, туберкулез, а во-вторых, помогает диагностировать хронический обструктивный бронхит. | Рентгеновский снимок легких |
| Спирометрия | Позволяет измерить параметры внешнего дыхания, а также провести провокационные пробы с бронхолитиками. В вопросе дифференциации астмы от бронхита одно из ключевых исследований. |
Используя полученные данные становится понятно, как астму отличить от бронхита в каждом конкретном случае потому, что выявляется степень обструкции, изменения дыхательной функции, стадия заболевания и т. д.
Указанные в таблице 2 лабораторные исследования являются основными потому, что их результатов достаточно чтобы увидеть настоящую картину заболевания. Кроме них есть еще ряд анализов, назначаемых на усмотрение врача, например, пневмотахография, ежедневные измерения пикфлоуметром и другие способы диагностики заболеваний дыхательных путей.
Чем бронхит отличается от астмы можно рассмотреть при исследовании мокроты взятой у больного.
В пользу астмы свидетельствует большое присутствие в ней эозинофилов или тучных клеток, которые скапливаются в бронхах благодаря выраженному иммунному ответу на действие аллергена.
Помимо них четко обнаруживаются октаэдрические кристаллы (тела) Шарко-Лейдена – это следы, остающиеся после разрушения тучных клеток.
Также в пользу астмы указывает присутствие в мокроте:
- спирали Куршмана — слизистые образования, появляющиеся при небольшом спазмировании бронхов;
- тельца Креола – отдельные шарообразные клетки, выпавшие из эпителия бронхов.
Спирали Куршманна (1), кристаллы Шарко (2)
При наличии хронического бронхита исследование мокроты будет иметь такие характеристики:
- увеличенная плотность и вязкость;
- внешний вид похож на гной желтоватого или зеленоватого оттенка из-за большого количества мертвых лейкоцитов;
- повешенное содержание нейтрофиллов.
Для того чтобы понять, как отличить бронхит от бронхиальной астмы следует учитывать признаки, характерные исключительно для последней:
- обструкция носит обратимый характер;
- при количественном учете кровяных телец регистрируется повышение эозинофилов;
- ОФВ1 более 10% суточного колебания (при обструктивном бронхите
Бронхиальная астма и бронхит – самые распространенные заболевания дыхательной системы. Они имеют много схожих симптомов и трудно различимы между собой даже врачами.
Характеризуется прогрессирующим течением с периодически наступающими приступами обструкции бронхов и удушья. Начальный этап может характеризоваться обычным кашлем. Бронхит – воспаление в дыхательных путях и бронхах. Сопровождается кашлем, обильной мокротой и одышкой. Чаще всего имеет вирусную или бактериальную природу.
Болезни взаимосвязаны. Частые обострения астматического бронхита могут привести к появлению астмы. Последняя также нередко вызывает бронхит.
Астма – хроническая болезнь, бронхит тоже может быть хроническим и обостряться время от времени, но, в общем, считается острым заболеванием.
Патологические изменения при заболеваниях развиваются по-разному. При бронхите патогенные организмы повреждают слизистую оболочку бронхов. Клетки мерцательного эпителия гибнут. Происходит нарушение микроциркуляции крови, образовываются небольшие тромбы. Секрет, вырабатываемый бронхами, накапливается в их просвете. Возникает обструкция. Появляются кашель, хрипы и одышка.
Бронхиальная астма проявляется гиперактивностью бронхов. Вследствие воспаления они начинают изменяться. Следует сбой функции ресничек мерцательного эпителия, разрушаются эпителиальные клетки. Слизистая оболочка утолщается и увеличивается в объеме.
Ухудшается кровоток. Вентиляция легких нарушается. Легочная ткань изменяется. Аллергены вызывают спазм бронхов. Развивается бронхообструктивный синдром, вызывающий отек слизистой оболочки. Происходит гиперсекреция слизи и спазм гладкой мускулатуры.
Такие изменения необратимы.
Возникновению бронхита способствуют:
- вирусные заболевания (риновирусная инфекция, грипп, ОРВИ);
- аллергические вещества;
- бактериальные инфекции;
- инородные частицы в бронхах;
- грибковые поражения тканей бронхов;
- паразитарные заболевания.
Бронхит в хронической форме является следствием некачественного лечения острой стадии или профессиональной деятельности (при работе с вредными веществами). Запыленные, душные помещения тоже способствуют данному недугу.
Природа астмы чаще всего аллергическая, хотя заболевание может иметь и другие причины:
- низкий иммунитет;
- климатические условия;
- психические нарушения.
Оба заболевания сопровождаются кашлем. В отличие от астмы, бронхит сопровождается сухим кашлем только на первых стадиях заболевания, затем переходит во влажный. Приступы усиливаются ночью, иногда он сопровождается болью в грудной области. При кашле явно прослушиваются хрипы. При бактериальной форме бронхита мокрота имеет желто-зеленый цвет.
Астма характеризуется сухим приступообразным кашлем, частота которого зависит от стадии болезни. Бронхиту присуще повышение температуры тела. Таким образом организм реагирует на вирусы и бактерии.
Астма не сопровождается интоксикацией и повышением температуры. Ее симптомами становятся удушье и экспираторная одышка (человеку тяжело выдохнуть воздух).
Удушье при бронхите возможно, если возникнет сильная обструкция.
Диагностику астмы и других заболеваний бронхов можно проводить с помощью пикфлоуметра. Это специальный аппарат, который позволяет определить скорость выдоха и контролировать состояние бронхов.
Благодаря легкости в использовании, метод пикфлоуметрии можно использовать в лечебном учреждении и в домашних условиях. Устройство рекомендуется держать под рукой всем астматикам для контроля приступов.
Факторы, определяющие астму при разных видах диагностики:
- в мокроте наблюдаются эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена;
- аллергологические пробы дали положительный результат;
- сезон для обострения заболевания;
- при использовании рентгенологического исследования изменения легочной ткани отсутствуют;
- в крови присутствуют эозинофилы.
На бронхит указывают специфические антитела и возбудители болезни, обнаруживаемые в крови и моче.
При соответствующих процедурах острый бронхит исчезает через несколько недель. Лечению способствуют антибиотики, противовирусные, отхаркивающие средства и муколитики, а так же бронхорасширяющие препараты.
- воспаление легких;
- недостаточность дыхательных путей и сердечно-сосудистой системы.
Астматические приступы купируются бета-адреномиметиками, ксантинами, глюкокортикостероидами (в виде таблеток или растворов для инъекций). Часто пациенты прибегают к помощи муколитиков. Видимое улучшение здоровья наступает при спелеотерапии или галотерапии, однако полного излечения добиться практически невозможно
Если запустить бронхиальную астму, возможны:
- астматический статус;
- эмфизема;
- пневмоторакс;
- дыхательная недостаточность.
Кроме общих отличий двух заболеваний бронхов, стоит подробнее описать признаки, отличающие астму от некоторых, наиболее сходных с н ей форм бронхита.
Обструктивный бронхит – заболевание воспалительного характера, при котором возникает обструкция, отекают дыхательные пути, и ухудшается вентиляционная способность легких.
Отличительные симптомы обструктивного бронхита от его других видов:
- наличие очень сильного влажного кашля, от которого может появиться загрудинная боль. Мокрота отходит тяжело;
- одышка (наблюдается исключительно при обструкции);
- утомляемость, вызываемая небольшими физическими нагрузками.
Бронхиальная астма и обструктивный бронхит очень похожи своими проявлениями, но и отличия у них существенные:
- В отличие от аллергического характера астмы, обструкция проявляется раздражением легких, которое вызывается инфекциями.
- Своевременное лечение обструктивного воспаления бронхов ведет к полному выздоровлению. Запущенная болезнь может приобрести хронический характер. Астма – изначально хроническое заболевание.
- Астма характеризуется сухим кашлем, обструктивный бронхит – влажным кашлем с мокротой в большом количестве.
Астматический бронхит (аллергический бронхит) начинается с насморка. Так как функция носа нарушена, человек начинает дышать ртом. Попадание сухого и холодного воздуха приводит к раздражению бронхов, реакция на аллергены становится более острой.
- Бронхиту присуще заложенность носа, при астме это не наблюдается.
- Аллергены могут носить инфекционный характер (бактерии или вирусные инфекции) или неинфекционный (пыль, пыльца). Аллергия усугубляется воспалением бронхов.
- В отличие от астмы, астматический бронхит (аллергический бронхит) возникает при наличии определенных стимуляторов.
- При приступах астмы тяжело выдохнуть воздух, грудная клетка начинает надуваться, что не присуще бронхиту данного типа.
- Астматический бронхит (аллергический бронхит) не сопровождается удушьем, астме оно присуще.
- Свистящий звук возникает при бронхите на выдохе, у заболевших астмой – на вдохе.
Этот бронхит оценивается врачами как предастма, так как он может переходить в астму.
Комплексное обследование помогает выявить патологию. Прослушивание бронхов и легких могут иметь одинаковые результаты. С помощью аускультации можно услышать жесткость дыхания и наличие хрипов.
Стоит помнить, что в случае несвоевременного лечения бронхит может перейти в астму, которая практически неизлечима.
Поэтому при первых симптомах возникновения бронхита необходимо сразу обращаться к врачам.
Дайте нам об этом знать — поставьте оценку
Астма и бронхит – это серьезные заболевания дыхательных путей и бронхов, вызванные различными бактериями или внешними факторами. Для того чтобы правильно выбрать метод лечения и получить эффективный результат, нужно знать как отличить астму от бронхита.
Следует отметить, что для этого лучше всего обратиться к медицинскому специалисту, который назначит необходимые анализы и на основе полученных результатов сделает грамотные выводы. Однако большинство людей предпочитает выявлять эти признаки самостоятельно.
Что ж, это их право, и каждый сам отвечает за состояние своего здоровья.
Для того чтобы правильно различить два похожих по клинической картине заболевания нужно рассмотреть их подробнее.
Астма – это хроническое заболевание, вызванное воспалением дыхательных путей и сопровождающееся отеком и спазмом бронхов. Главным симптомом астмы считаются приступы удушья. На ранних стадиях болезни основными признаками может служить хронический ринит, или вызванный на основе аллергической реакции, сухой кашель, который не исчезает даже после медикаментозного вмешательства.
Бронхит – это заболевание воспаленных бронхов и слизистой оболочки всех дыхательных путей. Симптомы бронхита в основном выражены в виде кашля, одышки и обильной мокроты.
Кашель может быть на протяжении всего дня, но чаще в утренние часы. Одышка появляется после физических нагрузок или в результате длительной ходьбы.
Мокрота в основном отделяется утром, может быть в виде гноя или слизи, а иногда содержать кровь.
Если бронхит появляется в результате болезнетворных инфекций, которые попадают в органы дыхания, то для астмы такие причины являются второстепенными.
Главная причина появления астмы – это гиперреактивность бронхов, которая развивается на фоне аллергических воздействий. Бронхит же, в свою очередь может являться последствием обычного ОРЗ или гриппа.
Говоря точнее, астма носит аллергический характер, а бронхит – инфекционный. В нередких случаях астма может появиться впоследствии хронического бронхита.
Важно помнить о том, что главные симптомы астмы – это сухой продолжительный кашель и приступы удушья. Этот процесс сопровождается появлением скудной мокроты, вязкой и прозрачной.
Бронхиту же свойственен кашель с выделением обильной мокроты в виде слизи и гноя. Заболевание носит как непродолжительный характер, так и хроническую форму течения.
Бронхит появляется вследствие вирусных заболеваний и инфекций, бактериальных грибков, а также при переохлаждении дыхательных путей.
Лучше всего обратиться к специалистам, потому что только опытный врач сможет отличить астму от бронхита, дабы исключить туберкулез и рак легких. Если человек страдает хроническим кашлем с нарушением дыхательной функции, это не говорит о том, что у него именно астма.
Симптомы астмы часто похожи на признаки других заболеваний, и обычно ее легко спутать с воспалением легких, эмфиземой, неврологическими заболеваниями, обструктивным или хроническим бронхитом, туберкулезом, сердечной недостаточностью. Для того чтобы поставить более точный диагноз больному нужно пройти ряд различных исследований.
Начальные меры по исследованию и определению болезни включает в себя такие мероприятия как электрокардиография, исследование грудной клетки и органов дыхания, взятие пробы мокроты на наличие бактерий, спирографическое обследование для определения нарушений функций дыхательной системы.
Во время обострения болезни проводится исследование щелочно-кислотного равновесия организма. Кроме того пациенту измеряют объем форсированного выдоха за одну секунду (ОФВ).
Особой популярностью среди исследования астмы пользуются специальные дыхательные тесты. Достаточно простой и эффективный, к примеру, тест пик-флоу. Он прекрасно подходит для тех ситуаций, когда нет возможности провести обследование с использованием сложных и дорогостоящих методов.
Благодаря своей не очень высокой стоимости пикфлоуметр получил широкое распространение среди больных. Он удобен в использовании в любом месте, как дома, так и в больнице. Благодаря шкале с малыми объемами, он прекрасно подходит и для детей. Он позволяет выявить показатель сужения бронхов.
Больному при этом достаточно сделать глубокий вдох и по результату на шкале можно судить об астматической предрасположенности.
Результаты анализов мокроты и крови, а точнее их изменения, смогут полноценно раскрыть аллергическую природу астмы. Аллергические исследования могут разделяться на две группе: первая определяет, что астма вызвана именно аллергией, а вторая выявляет сами аллергены.
Конечно, все эти методы являются первичными исследованиями, но даже они уже позволят специалисту поставить больному точный диагноз астмы, а не бронхита.
источник