Физиотерапия при бронхиальной астме (БА) показана как при обострении, так и в период ремиссии. Во время приступа физиотерапевтические методики помогают купировать его симптомы. Физиолечение в этом случае назначают в составе комплексной терапии. В межприступный период оно позволяет снизить частоту обострений у пациентов с бронхиальной астмой.
Бронхиальная астма – это патология, при которой нарушается дыхание по причине спазма бронхиального дерева. Заболевание встречается у взрослых и детей. БА имеет наследственную предрасположенность. Для патологии характерна сезонность (связано с цветением растений), связь со стрессом. Болезнь имеет периоды обострения, которые сменяются ремиссией.
Болезнь развивается у пациентов с аллергией. Аллерген, попадающий в организм, провоцирует сильную иммунную реакцию. В бронхах нарастает отек слизистой, что приводит к сужению их просвета. Обострение способен вызывать стресс, а также реактивность бронхов на холодный воздух.
Симптоматика болезни характеризуется наличием затрудненного выдоха, который провоцирует одышку, появление свистящих хрипов (слышны на расстоянии). По окончании приступа удушья больного мучает сильный кашель, откашливается «стекловидная» мокрота.
Выделяют 4 стадии заболевания:
- Интермиттирующая (обострения 1 раз за неделю и реже, хорошо купируются, объем форсированного выдоха 80%).
- Персистирующая легкая (приступы 1 раз за неделю, менее 1 раза за сутки, ночью – 2 обострения за месяц, объем форсированного выдоха 80%, вариабельность 30%).
- Персистирующая средней тяжести (приступы ежедневные, ночью – 1 раз за 7 суток, требуют постоянного приема бронхолитиков, объем форсированного выдоха 80%, вариабельность 30%).
- Персистирующая тяжелая (приступ ежедневный, более 1 раза за сутки, ночью – больше чем 1 раз за неделю, объем форсированного выдоха 60 и меньше, вариабельность больше 30%).
Назначение физиолечения при бронхиальной астме преследует следующие цели: купирование приступов БА, а также предупреждение частых обострений заболевания. Наибольшее значение в лечении имеет ингаляционная терапия. Она позволяет купировать тяжелый приступ. Ее назначают для улучшения показателей вентиляции легких, снижения реактивности бронхиального дерева. Помимо ингаляционной терапии, пациентам показаны светолечение, магнитотерапия, лазеротерапия, диадинамотерапия, ДМВ-терапия, транскраниальная электростимуляция, массаж, электрофорез.
Во время обострения ингаляционная терапия помогает купировать приступы. Ее проводят при помощи небулайзеров. Эти приборы позволяют распылять лекарственный препарат в виде мелких частиц, которые хорошо проникают в мелкие бронхи.
- Компрессорные (струйные).
- Ультразвуковые.
- Электронно-сетчатые.
- Помимо небулайзеров, применяют ингаляционную систему «Легкое дыхание».
В острый период назначают ингаляции с бета-2-агонистами короткого действия (Сальбутамол, Фенотерол), М-холинолитиками короткого действия (Ипратропия бромид), Беродуал (комбинированный препарат обоих групп). Эти лекарства являются основными.
Также можно использовать ингаляции с Эуфиллином 2% в дозе 2 мл, Эфедрином гидрохлорида 3% 2 мл, Димедролом 1% 2 мл, Ацетилцистеином 10% 4 мл, Атропином (0,25-0,5 мл 0,1% раствора на 3-5 мл дистиллированной воды). Терапия Атропином не назначается при непереносимости лекарственного средства, легочной гипертензии, глаукоме, тахикардии.
Подготовительным этапом ингаляционной процедуры является проверка исправности небулайзера. Продолжительность одной процедуры составляет 10-15 минут. Процедуру в острый период чаще назначают в стационаре под контролем лечащего доктора. Во время проведения ингаляции пациент должен глубоко и медленно дышать. Выдох производится через нос.
Длительность ингаляционной курсовой терапии определяется данными пикфлоуметрии. Количество физиопроцедур в день зависит от тяжести состояния. При очень тяжелых формах заболевания к ингаляционной терапии добавляют глюкокортикостероидные гормоны инъекционно (Преднизолон, Метилпреднизолон, Гидрокортизон).
У пожилых пациентов с бронхиальной астмой часто возникают аритмии на фоне приема бронхолитиков. Астматикам этой возрастной группы показано использовать Беродуал, так как он оказывает меньшее аритмогенное воздействие в отличие от других бронхолитических препаратов.
У детей основными лекарствами являются Беродуал, Сальбутамол. Малышам ингаляционную процедуру проводят при помощи системы «Легкое дыхание», а также небулайзерами. Небулайзер позволяет применять практически все лекарственные препараты. Прибор мелко распыляет лекарство. Этот факт очень важен в лечении, потому что у ребенка бронхи намного уже, чем у взрослого.
Ингаляционная терапия всегда должна сопровождаться назначением системных лекарственных препаратов. Применение ингаляционных глюкокортикостероидов или бронхолитиков, как монотерапии, считается серьезной ошибкой. Неправильное ведение пациента ведет к учащению приступов удушья, повышению тяжести болезни.
При обострении удушья допустимо применять высокоимпульсную магнитотерапию. Для процедуры подойдут приборы: «АМТ2 АГС» или «АМИТ-01». Сеанс продолжается 10 минут. Курсовая терапия составляет 8 процедур.
Для лечения больных с БА применяют диадинамотерапию. Терапевтическая процедура заключается в воздействии двухполупериодным (2 минуты), а также модулированным (3 минуты) током. Полярность можно менять. Курс лечения 6 процедур.
Часто используют лазеротерапию инфракрасным спектром. Лазер направляют на проекцию позвоночника (грудные позвонки) с двух сторон, на область грудины по срединной линии, проекцию надпочечников. Продолжительность терапии 10 минут. Курсовое лечение составляет 10 сеансов.
Помимо этих физиопроцедур, показана ДМВ-терапия на проекцию надпочечников. Длительность одного сеанса составляет 8-15 минут. Детям процедура проводится от 8 до 12 минут, взрослым – 15 минут. Курс лечения – 10 процедур.
Активно назначают транскраниальную электростимуляцию. Электроды устанавливают на затылочную и лобную область. Продолжительность физиопроцедуры составляет 20 минут. Лечение осуществляют однократно за сутки. Курсовая терапия – 10 процедур.
Положительно действует массаж воротниковой зоны. В методике используют технику поглаживания, растирания, разминания, сдавление груди на этапе выдоха. Не следует применять вибрационный массаж. Детям младшего возраста проводится щадящий массаж, не вызывающий неприятных ощущений. Процедуры проводятся дважды за сутки. Продолжительность терапии составляет 10-12 сеансов.
В период ремиссии показана ингаляционная терапия лекарствами, рекомендованными в качестве поддерживающей терапии. Ингаляции проводят краткими или продолжительными курсами (в зависимости от тяжести). При ухудшении состояния можно использовать бронхолитики короткого действия.
Проводят ингаляционную терапию и минеральными водами. В день показаны 1-2 процедуры. Длительность одной ингаляции составляет 10-15 минут. Курс лечения от 10 до 30 сеансов.
УФ-облучение делают общее на всю поверхность тела. Курс терапии составляет 20 сеансов. Процедура позволяет стимулировать работу иммунной системы. Перед процедурой обязательно рассчитывают лучевую нагрузку (не более 2 биодоз).
При БА УВЧ выполняют на проекцию шейных симпатических узлов. Применяют слабую дозу. Длительность сеанса составляет до 10 минут. В день показано по 5-8 сеансов. Курсовая терапия рассчитывается индивидуально.
Накладывают парафиновые и озокеритовые аппликации на область между лопаток. Температура парафина (озокерита) должна быть 40-42° С. Малышам до года сеанс проводят не больше 10 минут. Детям до семилетнего возраста показано удерживать аппликации не более 15 минут. У детей 8-18 лет длительность терапии составляет до получаса.
Можно делать электрофорез хлористым кальцием (2%), а также аскорбиновой кислотой. Электроды устанавливают на задней поверхности плечевого пояса. Курс лечения составляет 10 суток. Активно используют в период ремиссии спелеотерапию, кумысолечение, электросон, аэроионотерапию, лечебные ванны (хлористо-натриевые).
Физиотерапия не показана при опухолевых процессах, гипертермии, острых воспалительных и инфекционных заболеваниях.
Физиотерапевтическое лечение при бронхиальной астме включает разные процедуры. Первым этапом в период обострения является ингаляционная терапия. После купирования приступа можно добавлять УФО, электрофорез, ванны и другие физиопроцедуры. Их применяют только в составе базисной терапии заболевания. Физиотерапия, как самостоятельный метод, не оказывает должного эффекта.
источник
Бронхиальная астма является серьезным заболеванием, которое требует правильного лечения. Сегодня применяются комплексные методики, которые позволяют победить недуг. Однако особое место в этом процессе отводится физиотерапии. Она включает в себя различные методики. Особенности физиотерапии при бронхиальной астме в стационаре, а также показания и противопоказания к проведению этой процедуры будут рассмотрены далее.
Физиотерапия при бронхиальной астме в стационаре проводится при помощи разных методик. Эти процедуры доказали свою эффективность. Бронхиальная астма проявляется гиперреактивностью бронхов. Такое состояние возникает при попадании в организм аллергена или определенных токсинов. В результате развивается приступ. Спровоцировать его могут цветочная пыльца, плесень, шерсть или пыль, некоторые продукты питания, косметика или химические вещества. Также к подобным последствиям приводит применение определенных лекарственных препаратов, вредные факторы производства, курение (активное и пассивное), а также инфекции.
Вероятность развития приступа выше в экологически неблагоприятной обстановке. Также на это влияет наследственность и психосоциальные факторы. В результате в бронхах появляется спазм, отек слизистых поверхностей. Просвет, по которому воздух поступает в легкие, при этом сужается.
Болезнь развивается постепенно. Она проявляется рядом симптомов. При контакте с аллергеном человека настигает приступ. Это случается периодически, время от времени. При этом возникает одышка, дыхание становится шумным, хрипящим. Выдыхать воздух становится трудно. Появляется чувство заложенности в грудной клетке. Приступ завершается кашлем и отхождением вязкой мокроты прозрачного цвета.
Если не было предпринято лечение, болезнь усугубляется. Приступы возникают чаще. В бронхах развивается воспаление. Причем приступы могут случаться уже без контакта с аллергеном. Их может спровоцировать, например, просто резкий запах или холод. Также причиной приступа становятся нагрузки (физические, эмоциональные), дым от сигарет. На фоне вирусных, простудных заболеваний также возможно частое появление подобных симптомов.
Физиотерапия при бронхиальной астме у детей и взрослых дает хорошие результаты. Она применяется в комплексе с другими методиками. Физиотерапия оказывает особое воздействие на внутренние органы, стимулирует их правильное функционирование. Это позволяет усилить кровообращение, укрепить мышцы и скоординировать движения правильно.
Физиотерапия проводится для больных с разной степенью тяжести недуга. При этом не играет роли возраст пациента, тип его заболевания. Физиотерапия при бронхиальной астме у взрослых в стационаре проводится под присмотром врачей. Если же заболевание относится к легкой степени тяжести, процедуры проводят дома, а также при посещении больницы. В процессе физиотерапии применяют специальное оборудование.
Упражнения, сила воздействий и прочие аспекты назначаются врачом в соответствии с типом и особенностями протекания заболевания, а также особенностей организма больного. Чем более запущенная стадия заболевания, тем хуже становится дренажная функция бронхов. Снижается подвижность грудной клетки. Физиотерапия способствует нормализации процесса вентиляции легких. В результате газообмен становится правильным.
Основными задачами физиотерапии являются восстановление функциональности органов дыхания, нормализация в них обменных процессов. Также специальные приемы и методики повышают выносливость организма, укрепляют его. При значительной выработке слизи в период спазма улучшается дренажная функция бронхов. Они быстрее отводят мокроту, что значительно сокращает время приступа и его негативные последствия. Физиотерапия позволяет улучшить качество жизни больного.
Существуют определенные противопоказания для физиотерапии при бронхиальной астме. Показанием для этого процесса могут быть практически все разновидности проявления недуга. Однако далеко не всем пациентам разрешается назначать эти процедуры. Положительный эффект этой процедуры не поддается сомнению, но подобные воздействия могут спровоцировать негативные процессы при наличии яда патологий.
Физиотерапия не назначается пациентам в период серьезного обострения болезни, когда состояние человека характеризуется как тяжелое. В это время при стационарном лечении применяются только специфичные методики, которые направлены на подавление негативных явлений и процессов в организме.
Если существует вероятность возникновения внутреннего кровотечения, процедуры этого типа также противопоказаны. Также их не проводят при наличии в организме онкологических заболеваний. Злокачественная опухоль в районе дыхательных путей является прямым противопоказанием к физиотерапевтическим воздействиям. В противном случае состояние пациента может значительно ухудшиться.
Не назначают физиотерапию при появлении сильного болевого синдрома. Потребуется установить его причину. Также при общем недомогании, слабости, а также при повышенной температуре тела подобные воздействия запрещены. В противном случае физические нагрузки, разные воздействия могут привести к возникновению осложнений. Комплекс процедур выбирается индивидуально. Перед началом воздействия на организм определяется общее состояние пациента.
Существует множество методик физиотерапии при бронхиальной астме. Подробно каждая методика будет рассмотрена далее. Когда больной находится на стационарном лечении (при тяжелой и средней степени астмы), ему назначают комплекс процедур в соответствии с его самочувствием и особенностями протекания болезни. Когда болезнь находится в острой стадии, подобные занятия противопоказаны. Только в период улучшения состояния, когда самочувствие пациента улучшается, назначают подобные воздействия.
Одним из популярных методов физиотерапии является баротерапия. Он характеризуется воздействием высокого и низкого давления на организм человека. Для этого пациента укладывают в специальную камеру. Она герметично закрывается. К камере подведена система насосов. Они создают внутри капсулы высокое и низкое давление.
Сегодня в медицинских учреждениях устанавливают одноместные камеры или установки, рассчитанные на несколько человек. Воздействие давления на организм разное. Этот подход значительно улучшает состояние пациента. Баротерапию проводят в комплексе с медикаментозным лечением.
При создании в капсуле низкого давления, в тканях улучшается процесс снабжения их кислородом. Этот процесс определяется и в слизистых оболочках. Это активизирует обменные процессы в бронхах. Такое воздействие позволяет улучшить процесс заживления при наличии воспалительного процесса, а также способствует регенерации тканей. При повышенном давлении из крови вытесняются газообразные токсины. Это позволяет восстановить дыхательную функцию, снизить негативные проявления заболевания. Этот метод физиотерапии при бронхиальной астме в период обострения не применяется.
Физиотерапия при бронхиальной астме у взрослых и детей предполагает использование похожих методик. Интенсивность и продолжительность воздействия может быть разной. Одним из эффективных методов лечения этого недуга является электрофорез. Он улучшает дренажную функцию бронхов. В ходе процедуры применяются бронхорасширяющие лекарства. Электрофорез действует на зону между лопаток пациента.
Аналогичным действием отличается и фонофорез. В этом случае на организм воздействует ультразвук. Его направляют вдоль позвоночника, а также между пятыми и седьмыми ребрами. На грудную клетку накладывают гидрокортизон. Лекарственные препараты качественнее воздействуют на организм в процессе физиотерапии при бронхиальной астме. Доза лекарства выбирается в соответствии с особенностями организма и стадией заболевания.
Также может назначаться магнитотерапия. Эта процедура увеличивает проходимость бронхов. Дыхание при этом нормализуется. Это значительно улучшает самочувствие пациента.
В некоторых случаях врач назначает пациенту эндоназальный тип электрофореза. Эффективной процедурой также является электросон. Если у пациента диагностирован болевой синдром, ему назначают электроанальгезию.
Особое внимание при проведении перечисленных процедур уделяется процессу ремиссии. В это время проводят профилактические физиотерапевтические воздействия. Это снижает риск появления приступов снова. Врач может назначить в комплексе процедур методику с применением ультрафиолетового излучения. Это стимулирует иммунные реакции организма, повышая его сопротивляемость неблагоприятным факторам.
Эффективные методики физиотерапии при бронхиальной астме у детей и взрослых предполагают также прием водных процедур. Их проводят между приступами. Это простые манипуляции, которые дают хороший, устойчивый результат.
Одним из эффективных приемов является растирание влажным полотенцем утром. Махровой тканью сначала легко натирают тело. Далее их интенсивность увеличивается. В начале применения этой методики используют теплую воду. Затем, когда организм привыкнет к этому воздействию, температуру постепенно, плавно снижают. Это активизирует дополнительные сосуды, которые находятся в подкожных слоях. Это улучшает питание тканей. Процедура положительно воздействует на нервную систему. Она способствует укреплению иммунитета.
Физиотерапия при лечении бронхиальной астмы дает высокий результат. Простым, но эффективным приемом являются ножные ванны. Температура воды должна быть высокой. Нужно подготовить две емкости. В первую набирают горячую воду. В нее нужно будет опустить стопы. Во вторую емкость набирают воду на пару градусов холоднее. В эту ванночку опускают кисти рук.
Подобная процедура способствует расширению сосудов. В результате аллергены, накопленные в организме, выделяются в кровь. Затем они устремляются к конечностям. После процедуры принимают антигистаминное лекарство.
Физиотерапия при лечении бронхиальной астмы предполагает применять разные методики. Одной из них является гимнастика. Ее проводят в период, когда пациенту становится легче, он себя чувствует вполне нормально. Перед гимнастикой нужно размяться.
Далее выполняют наклоны в положении стоя. Руки опускают вдоль туловища. Вдох делают носом, а выдох – ртом. Выдыхают воздух, сложив губы трубочкой. Вдох делают короткий, а выдох в 3 раза длиннее.
Второе упражнение проводится в стойке стоя. Руки опущены вдоль туловища. Сначала делают вдох, а затем сгибают ногу и подтягивают колено к себе как можно ближе. В это время делают выдох.
Третье упражнение требует сесть на стул. Спина прямая. Руки опущены вдоль тела. Нужно прижаться к спинке стула. Далее делают медленно вдох. На выдохе туловище наклоняют в одну сторону. Все движения выполняют поочередно несколько раз, но не более 6 повторений. Важно контролировать дыхание, его ритм, глубину.
Физиотерапия при бронхиальной астме проводится в период обострения в стационаре, но только после того, как состояние пациента станет стабильным. Купировать приступ в комплексе с медикаментозным лечением позволяет ряд физических упражнений. Их проводят под наблюдением врача.
Пациент ложится на спину. Под голову кладу высокую подушку. Воздух вдыхают ртом. Живот в это время немного надувают. Выдыхают воздух также через рот. При этом живот втягивают.
Далее нужно сесть на стул, делая упор на его спинку. При вдохе руки поднимают вверх. Локти при этом согнуты. Руки кладут себе на плечи. На выдохе их снова поднимают вверх и опускают вдоль туловища.
Сидя на стуле, руки отводят в разные стороны. На выдохе наклоняются вперед, доставая руками до пола. Упражнения повторяют не более 5 раз. При появлении признаков утомления, гимнастику прекращают.
Физиотерапия при бронхиальной астме у детей является обязательной в комплексе лечебных процедур. В таком возрасте лекарства назначают редко. Особенно это касается детей до года. Если недуг появился в раннем возрасте, он может пройти сам в период полового созревания. Чтобы облегчить состояние малыша, выполняют ряд простых процедур.
Тело ребенка растирают сухим полотенцем. Постельное белье меняют как можно чаще. Физические упражнения направлены на укрепление мышц. Также эффективен контрастный душ.
Комплекс процедур разрабатывает врач персонально для каждого ребенка. Физические нагрузки сочетаются с дыхательной гимнастикой и массажем. Это способствует сокращению количества приступов.
Физиотерапия при бронхиальной астме может предполагать проведение дыхательной гимнастики. Ее проводят утром или вечером. Сначала нужно постоять у открытого окна 10 мин. Нужно правильно распределять вдохи и выдохи. Они отличаются продолжительностью. Вдох медленный, глубокий. При этом приподнимают плечи. Выдох быстрый. Плечи резко опускают.
Далее делают глубокий вдох, поднимая руки над головой. Ладони сжимают. В этом случае выдох будет более длинным. Руки постепенно опускают. Выдох должен быть в 2 раза длиннее, чем вдох.
Рассмотрев основные методики и особенности физиотерапии при бронхиальной астме, можно сделать выводы о высокой эффективности подобных процедур. Они показаны практически всем пациентам с подобным недугом, если у них нет противопоказаний.
источник
Физиотерапия при бронхиальной астме является дополнительным способом в лечении патологического процесса, который может использоваться непосредственно при приступе, а также в стадии затишья.
Физиотерапевтические способы лечения могут проводиться, опираясь на степень тяжести симптоматики у пациента.
В период между приступами бронхиальной астмы особое внимание уделяется повышению иммунных сил с помощью десенсибилизирующих методов и иммуностимуляторов, а также коррекции нейроэндокринной реакции при помощи гормонозаместительной терапии.
У пациентов, страдающих от бронхиальных заболеваний, как правило, наблюдается напряжение в области шейных позвонков и грудной клетки. Кроме того, в процесс вовлекается плечевой пояс, поэтому первоначальная задача врача заключается в снятии напряжения этих областей и придания им максимальной подвижности. Этот эффект достигается курсом физиотерапевтических мероприятий в комплексе с медикаментозным лечением.
К основным видам физиотерапии относятся:
Этот физиотерапевтический способ лечения бронхиальной астмы характеризуется воздействием повышенного (гипербарического) или пониженного (гипобарического) давления на организм больного. Баротерапия выполняется в специально изготовленной плотно закрывающейся камере с подсоединенной системой насосов, создающих низкое или высокое давление. Камеры могут быть одноместными или для нескольких пациентов. Кроме того, барокамеры бывают локальными (для определенных частей тела, например при заболеваниях суставов).
Эффективность баротерапии наблюдается при определенных реакциях организма пациента на внешние перепады низкого и повышенного давления. Низкое давление способствует улучшению кровоснабжения кожных покровов, а также слизистой оболочки, где активизируются обменные процессы. Высокое давление способствует вытеснению газообразных токсинов из крови.
Этот способ физиотерапии заключается в максимальном обеспечении организма кислородом и выведения из него углекислого газа.
Достигнуть этого можно следующими способами:
- Постояв в течение 10 минут у открытого окна и подышав свежим воздухом.
- Другим способом является правильное распределение вдоха и выдоха (медленный глубокий вдох, одновременно с которым необходимо поднять до предела плечевой пояс). Выдох рекомендуется делать быстрым, опуская при этом плечи.
- Еще одним дыхательным упражнением является глубокий вдох с одновременным поднятием вверх рук, сжимая над головой ладони. Выдох рекомендуется делать более длительным (примерно в 2 раза).
Такие процедуры лучше всего делать рано утром и перед сном.
Между приступами пациентам с бронхиальной астмой рекомендуется выполнять водные процедуры. Наиболее простой и доступной является утреннее растирание водой с помощью махрового полотенца. В самом начале движения должны быть легкими с постепенным нарастанием темпа. Первые процедуры рекомендуется проводить теплой водой, постепенно снижая температуру, что способствует активизации дополнительных сосудов в кожных покровах, улучшая ее питание и укрепляя нервную систему. Такие процедуры способствуют укреплению иммунных сил организма.
Хороший эффект достигается, принимая горячие ножные ванны для конечностей (руки и ноги). Эта процедура выполняется с разной температурой, например, ноги следует опустить в емкость с горячей водой, а кисти рук в емкость, вода в которой холоднее на 2-3 °.
В результате этого происходит расширение сосудов и большое количество аллергенов выделяются в кровь, а затем устремляются в конечности. В этом случае необходимо принять любой антигистаминный препарат.
Физиотерапия при бронхиальной астме включает в свой комплекс мероприятий и соблюдение специальной диеты, особенно при атопической форме заболевания, когда аллергеном являются продукты питания, усиливающие негативную симптоматику заболевания. В каждом индивидуальном случае назначается диетическое питание с учетом общего состояния пациента, тяжести симптоматики и наличия хронических заболеваний.
Для астматиков составляется подробный план приема пищи со списком разрешенных и запрещенных продуктов. Важно помнить, что определенные ингаляционные аллергены нередко бывают аналогичными по своей симптоматике с пищевыми (орехи, полынь, злаки, подсолнечник, а также их пыльца) и т.д. Поэтому пациентам с такой формой заболевания следует исключить из своего рациона такие продукты.
Кроме того, пациентам с бронхиальной астмой необходимо придерживаться дробного питания (5 раз в течение дня). Порция должна быть маленькой, а последний раз можно кушать не позже 2 часов до отхода ко сну.
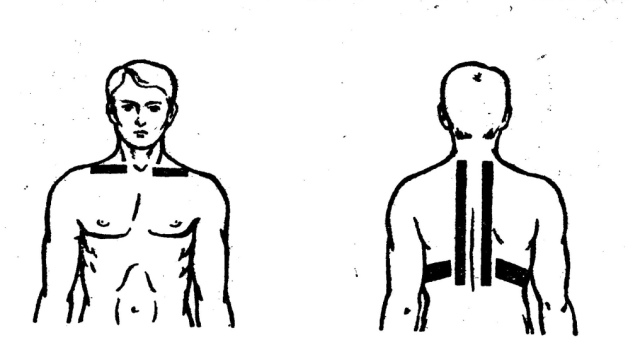
Для улучшения работы бронхиальной дренажной функции может назначаться на зону между лопаток процедура электрофореза с бронхорасширяющими лекарствами. Кроме того, аналогичный эффект достигается при использовании ультразвукового воздействия (фонофорез), направленного паравертебрально (вдоль позвоночника), а также между пятыми и седьмыми ребрами.
Еще одним физиотерапевтическим методом воздействия на организм больного является магнитотерапия. Благодаря этой процедуре улучшается проходимость бронхов, нормализуется внешняя дыхательная деятельность и повышается иммунобиологическая резистентность организма.
Одновременно с паравертебральным фонофорезом рекомендуется использовать:
- фонофорез с добавлением гидрокортизона на сегментарной грудной области;
- применение электрофореза с ионом кальция;
- использование эндоназального электрофореза;
- электросон;
- при болевом синдроме назначается электроанальгезия;
- положительное воздействие наблюдается при водолечении (особенно после плавания).
Между обострениями необходимо обратить особое внимание на профилактику хронических бронхиальных заболеваний. Для усиления иммунной системы можно использовать процедуры с ультрафиолетовым излучением.
Использование низкочастотных ультразвуковых лучей является одной из наиболее современных физиотерапевтических методик, способствующих устранению бронхолегочных заболеваний у пациента.
Немаловажное значение в физиотерапии принадлежит санаторно-курортному лечению пациентов с бронхиальной симптоматикой. Однако у этой методики много не только поклонников, но и тех, кто считает климатическую терапию недостаточно эффективной.
Чаще всего этот способ физиотерапии применяется к маленьким пациентам. Детей с атопической и смешанной формой бронхиальных астматических заболеваний легкой и среднетяжелой степени, как правило, в период ремиссии направляют на курорты Черного моря. На побережье Кавказа возможна реабилитация детей с бронхиальными осложнениями. Физиотерапевтические процедуры у детей позволяют усилить неспецифическую резистентность организма и провести своевременное санирование хронических очагов инфекций.
Достаточно много санаториев, работающих по такой методике лечения в Кисловодске, Горном Алтае, Крыму и Нальчике. Пациентов направляют туда после тщательно проведенной диагностики и обследования, что позволяет достигнуть максимальной эффективности лечения.
Следует отметить, что при выборе физиотерапевтического метода лечения при бронхиальной астме, учитываются результаты всех предыдущих мероприятий. Такой подход способствует выбору наиболее приемлемого способа физиотерапии для пациента.
источник
Бронхиальная астма — рецидивирующее заболевание, в основе которого лежит хроническое аллергическое заболевание бронхов, сопровождающееся их гиперактивностью и периодически возникающими приступами затрудненного дыхания или удушья в результате обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронхов.
Задачи физиотерапии в приступном периоде: снятие спазма бронхов, уменьшение одышки, купирование приступа и облегчение дыхания, разжижение мокроты, подавление воспаления, нормализация психовегетативного статуса, гипосенсибилизация
В приступный период показано
1. Ингаляции бронхоспазмолитических, антигистаминных средств, муколитиков (эуфиллин 2% — 2мл, эфедрина гидрохлорид 3% — 2мл, димедрол 1% — 2мл, ацетилцистеин 10% — 4мл), на одну ингаляцию используют 3-5 мл лекарственной смеси в зависимости от возраста, продолжительность процедуры 10 -15 минут, 1-2 раза в день, на курс 10 – 30 ингаляций
2. На фоне ОРВИ, при наличии температуры до37,5 С, обилии сухих и влажных хрипов УВЧ-терапия на грудную клетку, доза слаботепловая, продолжительность процедуры 6 – 10 минут в зависимости от возраста на курс 5 ежедневных процедур или
3. ЭВТ от аппарата УВЧ детям до 5 лет или ИКВ детям с 5 лет на межлопаточную область, 3 или 4 ступень интенсивности на курс 6 – 8 – 10 ежедневных процедур или
4. ДМВ межлопаточной области детям с двух лет 5 – 15 Вт, продолжительность процедуры 8 – 10 – 12 – 15 минут в зависимости от возраста, на курс 6 – 10 ежедневных процедур или
5. УВЧ-терапия битемпорально через день 15 – 20 Вт доза слаботепловая или нетепловая, продолжительность процедуры 6 – 10 минут на курс до 10 процедур или
6. УФО воротниковой, межлопаточной, поясничной областей по полям, начиная с 1 – 2 биодоз, через день, на курс 6 – 8 облучений
В период стихания приступа показано
1. Все выше перечисленные методики, если они не были использованы в период приступа
2. СМТ –форез эуфиллина на грудную клетку паравертебрально или билатерально режим выпрямленный, род работы I и IV, частота 100 Гц, глубина модуляции 50% , продолжительность процедур по 5 минут на каждый род работы, на курс 10 ежедневных процедур или
3. ДДТ- форез 2% раствора эуфиллина на грудную клетку паравертебрально или билатерально ток двухтактный непрерывный продолжительность процедуры 10 минут сила тока до ощущения умеренной вибрации под электродами на курс до 10 ежедневных процедур или
4. Электрофорез 2% раствора эуфиллина, или 2% раствора ZnSO4 , или 2% раствора СuSO4, аскорбиновой кислоты, 2% раствора КJ на грудную клетку поперечно cила тока до ощущения умеренной вибрации под электродами, продолжительность процедуры 8 – 10 – 12 – 15 минут в зависимости от возраста, на курс до 10 ежедневных процедур или
5. УФО грудной клетки по 5 полям: 1 и 2 поля – половина задней поверхности грудной клетки (правая или левая, верхняя или нижняя), 3 и 4 поля – боковые поверхности грудной клетки, 5 поле – передняя поверхность грудной клетки справа, доза облучения от 1 биодоз до 3 биодоз, в один день облучают одно поле, процедуры проводят ежедневно, каждое поле облучают 2 – 3 раза или
6. УФО фракционированным методом передней и задней поверхности грудной клетки, по два поля в день, от 1 биодозы, на курс до 3 – 5 процедур или
7. Ультразвуковая терапия на грудную клетку на 3 зоны: 1 – два паравертебральных поля грудного отдела позвоночника на уровне Th1 – Th12, интенсивность 0,2 Вт\см2, режим импульсный от 2 до 10 мс по 1 — 2 минуты справа и слева; 2 – область шестого – седьмого или седьмого – восьмого межреберий, начиная от паравертебральной линии до средней
подмышечной интенсивность 0,4 Вт\см2 по 1 — 2 минуты справа и слева; 3 – подключичная область от грудино-ключичного сочленения до плечевого сустава интенсивность 0,2 Вт\см2 по 1 минуте справа и слева, методика лабильная, способ контактный, в 1 день – 1 поле, во 2 день – 1 и 2 поле, в 3 день – последовательно озвучивают все три поля на курс 10 ежедневных процедур или
8. ЭВТ или ИКВ проекции надпочечников (на уровне между XI грудным позвонком и I поясничным позвонком) по 4 – 7 минут на каждую сторону в зависимости от возраста на курс от 6 до 10 ежедневных процедур или
10.Электрофорез 2% раствора NaBr или CaCl2 на ШОП по продольной методике продолжительность процедуры 10 – 12 – 15 минут в зависимости от возраста на курс до 10 ежедневных процедур или
11. Электросонтерапия при глазнично – сосцевидном расположении электродов частота 5 – 10 Гц продолжительность процедуры до 30 минут
Задачами физиотерапии в межприступный период являются гипосенсибилизация, рассасывание остатков воспаления, устранение обструкции бронхов, нормализация психовегетативного статуса, повышение сопротивляемости организма.
1. УФО-общее по замедленной схеме на курс до 20 ежедневных процедур или
2. УВЧ на область шейных симпатических узлов КП №1 доза слаботепловая, продолжительность процедуры 6 – 10 минут, на курс до 5 – 8 ежедневных процедур или
3. Парафин, озокерит на межлопаточную область, температура для детей составляет 40-42 С, время воздействия от 10 минут для детей до 1 года, 1-7 лет-12-15 минут и до 20-30 минут для детей старшего возраста, на курс до 10 ежедневных процедур или
4. Электрофорез 2% раствора CaCl2 и аскорбиновой кислоты на область задней поверхности плеч, на курс до 10 ежедневных процедур или
5. Спелеотерапия, продолжительность процедур от 8-10 минут в первый день до 30 минут в четвертый. При хорошей переносимости процедур, в дальнейшем ребенок пребывает в спелеокамере 30 минут. Курс лечения составляет 15 – 20 процедур или
6. Кумысолечение – прием натурального кумыса средней крепости с постоянной кислотностью 61 – 80С по Тернеру по 100 – 150 – 200 мл за 30-45 минут до еды 3 раза в день в течение 21 дня
7. Электросонотерапия при глазнично – сосцевидном расположении электродов частота 5 – 10 Гц продолжительность процедуры до 30 минут на курс 10-15 ежедневных процедур или
8. Ингаляционная терапия минеральных вод продолжительность процедуры 10 -15 минут, 1-2 раза в день, на курс 10 – 30 ингаляций или
9. Бальнеолечение – хлоридно-натриевые ванны с концентрацией солей 10 – 20 г/л, температура ванн 37 — 36С, продолжительность приема ванн 5-8-10 минут, на курс до 10 процедур, отпускаемых через день
10. Аэроионотерапия 10-30 минут на курс от 10 до 20 ежедневных процедур
Физиотерапию применяют для улучшения кровоснабжения пораженной области (сосудорасширяющие методы), уменьшения болевого синдрома (анальгетические методы), ускорения регенерации в области поражения — уменьшение выраженности дистрофии, деминерализации костной ткани (трофостимулирующие и репаративно-регенеративные методы), восстановления функции сустава (дефиброзирующие методы).
Применение рекомендуемых физиотерапевтических воздействий зависит от клинической картины и стадии заболевания.
Электрическое поле УВЧ на область пораженного сустава показано с целью противоотечного и противовоспалительного действия в первой стадии заболевания. Положение пациента лежа на боку. Конденсаторные пластины устанавливают на задней и передней поверхности тазобедренного сустава. Зазор 2 — 2,5 см, мощность 40 Вт, доза слаботепловая, продолжительность процедуры 6 — 10 мин в зависимости от возраста, на курс лечения до 6 процедур, проводимых через день.
Гальванизацию и лекарственный электрофорез сосудистых препаратов (эуфиллин, папаверин), ганглиоблокаторов (бензогексоний) при болезни Пертеса проводят на вегетативные ганглии пояснично-крестцового отдела позвоночника во всех стадиях заболевания. Положение пациента лежа. Расположение электродов продольное. Один электрод помещают на уровне L3-S4 и соединяют с одним полюсом, другой электрод той же площади – на верхнегрудной отдел позвоночника и соединяют с другим полюсом, лекарственное вещество вводят с электрода, расположенного в пояснично-крестцовой области. Плотность тока для дошкольников – 0,03 — 0,05 мА\см2, для детей школьного возраста – 0,05 – 0,08 мА\см2. Продолжительность процедуры 12 – 15 – 20 минут в зависимости от возраста. Курс составляет 15 – 20 процедур в зависимости от возраста.
Лекарственный электрофорез дефиброзирующих препаратов (лидазы, трипсина, иодида калия) на область тазобедренных суставов показаны в стадии импрессионного перелома, в стадии фрагментации с целью ускорения рассасывания некротической кости. Положение пациента лежа. Расположение электродов (раздвоенные — при двустороннем процессе) поперечное: один электрод располагают на передней поверхности бедра, второй электрод той же площади – на ягодичную область. Плотность тока для дошкольников – 0,03 — 0,05 мА\см2, для детей школьного возраста – 0,05 – 0,08 мА\см2. Продолжительность процедуры 12 – 15 – 20 минут в зависимости от возраста. Курс составляет 15 -20 процедур в зависимости от возраста.
Лекарственный электрофорез хлорида кальция и препаратов, содержащих фосфор показаны в стадиях восстановления с целью ускорения восстановления костной ткани. Кальций обладает выраженным остеопротективным действием. Применяется комбинация кальция с фосфором или с аскорбиновой кислотой, по 20-30 процедур на курс, 1-2 курса в год.
Лекарственный электрофорез новокаина по поперечной методике на тазобедренный сустав проводят с целью уменьшения болей.
Ультразвуковая терапия способствует нормализации кровотока в глубине тканей и активирует рассасывание некротической костной ткани. Ультразвук применяют во всех стадиях заболевания. Виброакустическое воздействие проводят в дозе 0,2 Вт/см 2 по 8 мин, в непрерывном режиме, озвучивают переднюю поверхность тазобедренного сустава (ниже пупартовой связки) по лабильной методике через день, курс лечения 12 процедур. Проводят два курса лечения с промежутком между ними 2 — 3 месяца.
Лазеротерапия применяется с целью уменьшения болевого синдрома, локального воспаления, ускорения начала восстановительного процесса, улучшения трофики пораженного сустава. Применяют низкоэнергетическое лазерное излучение в красном и ближнем инфракрасном диапазоне света. Воздействуют на 1. проекцию головки бедренной кости – средняя треть паховой связки кнаружи от бедренной артерии; 2. область большого вертела; 3. по наружной поверхности: середина расстояния верхней части большого вертела и spina iliaca anterior superior; 4. паравертебрально на стороне поражения: поперечные отростки L4-S1; 5. проекцию подвздошно-кресцового сочленения. Время облучения за 1 сеанс лечения не более 5 минут, число сеансов от 10 до 20, мощность потока облучения — 100 мВт/см2, на курс до 10 ежедневных процедур.
По второй методике на область головки и большого вертела бедренной кости наносят 0,3% гель-пенетратор фотодитазин из расчета 0,1 мл на 1 см 2 . Через 2 часа препарат удаляют с кожных покровов теплой водой. Затем обработанную зону в течение 10-15 мин однократно облучают диодным лазером в непрерывном режиме длиной волны 661±1 нм мощностью 2,0 Вт на расстоянии 5±1 см с дозировкой 150 Дж/см 2 . Процедуру повторяют с интервалом не менее 2 месяцев.
В начале заболевания и на 4-й стадии процесса показана также КВЧ-терапия. В 3-й стадии – стадии рассасывания – КВЧ-терапию не применяют, так как она ускоряет рассасывание и способствует большему уплощению головки. КВЧ – терапия способствует восстановлению губчатого костного вещества, уменьшению болевого синдрома, увеличению объема движений в тазобедренном суставе. Воздействие производится на точки акупунктуры, локализованные в области тазобедренного сустава. Диапазон частот 55—65 ГГц, интенсивность 0,1—1,0 мВт /см, продолжительность воздействия по 15—60 мин ежедневно на курс 10—12 процедур. Повторно курс КВЧ – терапии назначается через 1—2 мес от 2 до 5 раз в зависимости от клинических показаний. Длина волны излучения подбирается индивидуально для каждого пациента до получения «резонансных пороговых ощущений».
Тепловые процедуры (парафин, озокерит, грязи, ванны), температура которых составляет более 40°С, противопоказаны в связи с тем, что способствуют затруднению оттока венозной крови и связанному с этим повышению внутрикостного давления, замедляющему течение репаративного процесса. Можно применять парафин, озокерит, грязевые аппликации, ванны и укутывания температурой не выше 35-38 0 С. Эти методы наиболее рационально применять лишь начиная с III стадии патологического процесса: в стадии фрагментации, репарации и окончательного восстановления
Методика №1. Кюветно-аппликационное применение парафина. Расплавленный парафин разливают в кюветы глубиной 5 см, выложенные медицинской клеенкой, выступающей за ее края на 5 см. Толщина слоя парафина в кювете должна быть не менее 1 – 2 см. Остывающий, но еще мягкий парафин вынимают из кюветы вместе с клеенкой и накладывают на участок тела, подлежащий воздействию, а затем покрывают ватным или байковым одеялом. Длительность воздействия от 15—20 до 30 мин; курс лечения 15—20 процедур, проводимых ежедневно или через день;
Методика №2. Местные грязевые аппликации в виде трусов. На процедурной кушетке раскладывают байковое или суконное одеяло, а на нее простыню из грубого холста. В том месте где будет находиться часть тела, подлежащая воздействию, накладывают слой грязи при температуре 38—40С. Укладывают пациента. Затем грязь наносят на нижнюю часть туловища и конечности в виде трусов. Продолжительность процедуры 10—15 мин через день; на курс 10—12 процедур.
Лекарственный электрофорез с лекарственными прокладками «ПО-КУР» применяется у детей с болезнью Пертеса в 2-3-4 стадии заболевания для улучшения кровообращения и питания тканей. Методика аналогична вышеописанным.
Низкочастотную магнитотерапию применяют при выраженном травматическом отеке с целью купирования дисциркуляторного синдрома. Воздействие осуществляют на пояснично–крестцовый отдел позвоночника, величина магнитной индукции 10—30 мТл, длительность процедуры по 10—15 мин, ежедневно или через день; курс 10—20 процедур. По второй методике воздействие осуществляют на область тазобедренных суставов, величина магнитной индукции 10—30 мТл, длительность процедуры по 10—15 мин, ежедневно или через день; курс 10—20 процедур.
СМТ-терапию и ДДТ-терапию назначают при наличии болевых ощущений во время движения с целью обезболивающего эффекта.
Методика №1. СМТ на пояснично-крестцовую область. Электроды размером 6 на 12 см располагают в поясничной области паравертебрально. Режим переменный, род работы III – IV, продолжительность по 4 – 6 минуты для каждого рода работы; частота модуляции 100 – 30 Гц, глубина 50 – 75%, длительность полупериодов 2 – 3, на курс 10-15 ежедневных процедур.
Методика №2. СМТ на тазобедренные суставы по поперечной методике. Электроды располагают на область тазобедренных суставов. Режим переменный, род работы III – IV, продолжительность по 4 – 6 минуты для каждого рода работы; частота модуляции 100 Гц, глубина 50 – 75%, длительность полупериодов 2 – 3, на курс 10-15 ежедневных процедур.
Методика №3. ДДТ на пояснично-крестцовую область. Электроды располагают паравертебрально, катод на стороне поражения, ток двухтактный непрерывный 1 минуту, короткий период 3-4 минуты и длинный период 3-4 минуты, сила тока – до появления выраженных ощущений вибрации. Процедуры проводят ежедневно или через день; на курс лечения 5 – 7 процедур.
При развитии гипотрофии или атрофии мышц назначают СМТ на мышцы голени и бедра с целью оказания нейромиостимулирующего и трофического действия.
Методика №4. СМТ-терапия на мышцы ягодиц (большая и средняя ягодичные) и бедер (четырехглавая, приводящая, разгибатели бедра) раздвоенными электродами, режим I, род работы III, частота 30 Гц, глубина модуляции 75%, длительность посылок, пауз 2-3 секунды, по 5 минут на каждую группу мышц, на курс до 10-15 ежедневных процедур.
Индуктотермия применяется с целью противовоспалительного, спазмолитического и регенераторного действия. Индуктор-кабель от аппарата ИКВ-4 укладывают в виде петли на область тазобедренного сустава, продолжительность процедуры 10—12 мин через день; на курс 8—10 процедур. У детей дошкольного возраста используют резонансный индуктор диаметром 6—9 см, продолжительность воздействия 10 мин; на курс лечения 8—10 процедур, проводимых через день.
Светотерапия применяется во всех стадиях заболевания с целью оказания противовоспалительного, обезболивающего и общеукрепляющего действия.
В целях общеукрепляющего воздействия применяют общие УФ-облучения (в зимний и весенний период) по схеме и солнечно-воздушные ванны (в теплое время года). При болях применяют местные и рефлекторно-сегментарные методики.
Методика общего УФО. Больного облучают лежа на кушетке при расстоянии от лампы до обнаженного тела 75-100 см, предварительно надев защитные очки. Лампу облучателя устанавливают перпендикулярно верхней трети бедер. Облучение начинают с субэритемных доз с постепенным их увеличением. Используют замедленную схему облучения: начинают с 1/8 биодозы, увеличивая дозу каждой процедуры на 1/8 биодозы и доходя в конце курса до 2,5-3 биодоз, на курс до 20-23 ежедневных процедур. Во время курса рекомендован прием поливитаминов.
Методики местного УФО. Методика №1. При болевом синдроме проводят облучение УФ-лучами пояснично-крестцовой области паравертебрально ежедневно. Первое поле пояснично-крестцовая область до межъягодичной складки, второе поле ягодичная область до ягодичной складки, третье поле задняя поверхность бедра до подклеенной ямки, которую не подвергают облучению. Каждое поле облучают 4 – 5 биодозами. Четвертое поле задняя поверхность голени; облучают 6 биодозами. Пятое поле передняя поверхность бедра; облучение 4 биодозами. После облучения всех полей действие повторяют в том же порядке, увеличивая облучение каждый раз на 1 – 2 биодозы. В один день более 600 см2 облучать не следует. Курс облучений каждого участка включает 5 – 6 воздействий.
Методика №2. При болевом синдроме проводят облучение тазобедренного сустава. Облают три поля в день. 1 поле – верхняя треть бедра, положение на спине. 2 поле – наружная поверхность тазобедренного сустава, положение на боку. 3 поле – соответствующая ягодица и верхняя треть задней поверхности бедра, положение на животе. Доза облучения от 3 биодоз. Процедуры проводят через 1-2 дня. На курс лечения 3-4 облучения каждого поля.
Светотерапию видимым и инфракрасным излучением проводят на область тазобедренных суставов во всех стадиях заболевания.
Методика. Положение пациента лежа на боку, расстояние от поверхности тела 10- 20-30 см, облучают область тазобедренных суставов, продолжительность процедуры 6-10 минут на курс до 15-20 ежедневных процедур
источник
Электрофорез – относится к физиотерапевтическим процедурам и больше других методов практикуется при разных заболеваниях у взрослых и детей. Во время процедуры на организм человека воздействуют электрические импульсы (постоянный ток), генерирующиеся специальным аппаратом и оказывающие терапевтический эффект на общем и местном уровнях. Одновременно осуществляется введение лекарственных препаратов через кожные покровы или слизистые оболочки.
Ведущий метод физиотерапии не был бы возможен без генератора непрерывного тока, который был создан физиком из Италии А. Вольта в 19 веке.
Первые разговоры об электроомосе, представляющем собой движение растворов через капилляры при воздействии электрического поля, имели место еще в 1809 г. Именно тогда ученый из Германии Фердинанд Рейс впервые упомянул об электрофорезе. Однако массового распространения его исследования не получили.
В 1926 году Арне Тиселиусом, шведским биохимиком, была описана первая трубка, необходимая для процедуры. Первый аппарат для электропроцедур был изобретен в 1936 году – ранее предложенные трубки трансформировались в более эффективные узкие ячейки, а чуть позже заменились на секции из стекла. Многолетние исследования, проводимые на лошадиной сыворотке, позволили раскрыть механизм действия электрофореза: молекулы, имеющие электрический заряд, под влиянием электротока в жидкой среде перемещаются в противоположную заряженному электроду зону.
Электрофорез выполняется с использованием разных аппаратов, но самым известным является «Поток», который более 50 лет применяется в физиотерапии. Строение аппарата простое: отверстия для электродов, имеющие маркировку + и -, кнопки для определения времени процедуры и регулятор силы тока.
Аппараты нового образца оснащаются цифровыми индикаторами и дисплеем («Элфор», «Элфор Проф» и др.)
- Снижение выраженности воспалительного процесса;
- Устранение отеков;
- Уменьшение болевого синдрома;
- Стимуляция выработки веществ с биологической активностью;
- Расслабление мышц с устранением повышенного тонуса;
- Успокаивающий эффект на ЦНС;
- Улучшение микроциркуляции крови;
- Ускорение регенерации тканей;
- Активация защитных сил.
Действие электрического тока приводит к тому, что лекарственный препарат преобразуется в ионы, имеющие электрический заряд, которые и проникают в кожу. Именно в коже остается основная часть препарата, чуть меньшая часть через лимфу и кровь транспортируется по всему организму.
Ионы с разным зарядом по-разному действуют на организм. Так, отрицательно заряженные ионы оказывают:
- секреторное воздействие, т.е. влияют на выработку веществ с биологической активностью и попаданию их в кровоток;
- расслабляющее действие в отношении гладкой мышечной ткани;
- сосудорасширяющий эффект;
- нормализующее действие на обмен веществ.
Ионы с положительным зарядом оказывают противоотечное, противовоспалительное, успокаивающее и обезболивающее действие.
Участки кожи, участвующие в транспортировке лекарства:
- выводные протоки потных и сальных желез;
- межклеточные области;
- волосяные фолликулы.
Эффективность элетрофореза напрямую зависит от полноты всасывания лекарственного средства, на которую оказывают влияние следующие факторы:
- возраст человека;
- сила подаваемого тока;
- свойства растворителя, в котором растворяют лекарство;
- концентрация и доза препарата;
- размер иона и его заряд;
- место постановки электродов;
- длительность процедуры;
- индивидуальные особенности организма, такие как переносимость и восприимчивость процедуры.
Электрофорез проводится в физиотерапевтическом кабинете, медицинским работником. Существуют аппараты для домашнего применения, для каждого из которых разрабатывается инструкция, которую следует строго соблюдать.
Классический чрезкожный метод. Медсестра осматривает участки тела, на которые будут поставлены электроды – кожа должна быть здоровой, без родинок, повреждений и воспалительных элементов. На одну прокладку, которая представляет собой стерильную марлю, наносят заранее подготовленный основной лекарственный препарат, на вторую, аналогичную, наносят другое лекарство, чаще всего 2 % эуфиллин, который улучшает кровообращение, расслабляет гладкие мышцы и оказывает легкий обезболивающий эффект. Первая прокладка подсоединяется к плюсу, а вторая — к минусу.
После подготовки прокладки накладывают на кожу, крепят к ним электроды и фиксируют грузом либо эластичными бинтами, после чего включают аппарат.
Сила тока и время процедуры подбираются индивидуально. Медсестра понемногу прибавляет ток во время процедуры и спрашивает, как пациент себя чувствует. Нормальные ощущения – это легкое покалывание в месте крепления электродов. А вот жжение, зуд и боль являются сигналом к немедленному прекращению процедуры.
Среднее время процедуры – 10-15 минут. Меньшей продолжительностью отличаются процедуры для маленьких детей. Длительность курса – 10-20 процедур, которые проводятся ежедневно или через день.
- Ванночковый. Лекарственное средство и раствор наливают в ванночку со встроенными электродами. После подготовки пациент погружает в ванночку пораженную часть тела.
- Полостной. Раствор с препаратом вводится в полость (влагалище, прямая кишка) и один из электродов подводится в эту же полость. Второй электрод крепят на коже. Применяют при заболеваниях толстого кишечника и органов малого таза.
- Внутритканевой. Лекарство вводится традиционным способом, например, внутривенно либо перорально, а электроды накладывают на проекцию пораженного органа. Особенно эффективно такое введение при патологиях органов дыхания (бронхит, трахеит).
- Введение не сопровождается болью;
- Малая концентрация лекарственного вещества в растворе (до 10 %), которой достаточно для оказания высокого терапевтического эффекта;
- Введение препарата прямо в очаг воспаления;
- Минимум побочных и аллергических реакций;
- Длительный терапевтический эффект введенного препарата (до 20 дней);
- Минуется классический путь прохождения препаратов через ЖКТ при пероральном приеме, а значит, увеличивается биодоступность лекарственных средств.
- Далеко не все препараты можно вводить в организм при помощи электрофореза;
- Сама процедура имеет ряд строгих противопоказаний.
В зависимости от заряда препарат вводится через положительный или отрицательный полюс. При проведении процедуры допустимо использование только тех препаратов, которые проникают через кожу. Каждое лекарство имеет свои показания и оказывает определенный терапевтический эффект. Рассмотрим основные препараты, применяемые при электрофорезе:
| Название препарата | Показания | Терапевтический эффект |
| Атропин |
| Уменьшается секреция желез и снижается тонус гладкой мышечной ткани. Устраняется боль. |
| Кальций |
Электрофорез с кальцием хлоридом назначается при нарушении свертываемости крови. | Противоаллергическое, кровеостанавливающее и противовоспалительное действие. Восполнение недостатка кальция. |
| Эуфиллин | Электрофорез с эуфиллином показан при:
| Уменьшение спазма гладких мышц, снижение артериального давления, улучшение кровообращения и устранение бронхоспазма. Устранение болевого синдрома. |
| Витамин В1 |
| Противовоспалительный, анальгезирующий и противоаллергический эффект. Нормализация обмена веществ и работы указанных органов и систем. |
| Карипазим |
| Размягчение хрящевой ткани межпозвоночных дисков. Рубцевание поврежденных коллагеновых волокон и восстановление их упругости. Противовоспалительное действие. |
| Димедрол |
| Успокаивающее, снотворное, обезболивающее и противоаллергическое действие. Расслабление гладкой мускулатуры. |
| Лидаза | Электрофорез с лидазой проводится при:
| Расщепление гиалуроновой кислоты, которая участвует в формировании рубцов. Уменьшение отечности тканей и замедление механизма формирования контрактур. |
| Магний |
| Нормализация сердечного ритма, работы нервной системы и костно-мышечного аппарата. |
| Мумие |
| Более 80 биологически активных веществ оказывают комплексное воздействие на организм, включая регенерирующее, противовоспалительное и др. |
| Папаверин | Состояния, которые сопровождаются спазмами (спазм мочевыводящих путей, бронхоспазм и др.). | Устранение мышечного спазма, тонуса гладкой мышечной ткани внутренних органов. Сосудорасширяющий эффект. Снижение артериального давления. |
| Алоэ |
| Ускорение процессов регенерации тканей. Стимуляция иммунитета на местном уровне. Выраженный противовоспалительный эффект. |
| Новокаин | Болевой синдром, сопровождающий заболевания. | Местное обезболивающее действие. |
| Йод |
| Противовоспалительный эффект. Угнетение роста патогенных бактерий. Снижение уровня холестерина. |
| Ампициллин |
| Бактерицидное действие на широкий перечень инфекционных возбудителей. |
| Никотиновая кислота |
| Сосудорасширяющий эффект. Улучшение кровообращения. Уменьшения уровня холестерина крови. |
| Стрептоцид |
| Угнетение роста патогенной флоры. |
| Гепарин |
| Разжижение крови. Противовоспалительное и противоотечное действие. Улучшение микроциркуляции. |
| Гумизоль |
| Выраженное адаптогенное действие. Противовоспалите льный и обезболивающий эффекты. Повышение неспецифической резистентности организма. |
Следующие препараты можно вводить как с анода, так и с катода):
Проще перечислить противопоказания к лечению, поскольку процедура показана при большинстве распространенных заболеваний практически всех органов и систем. Однако отсутствие массового применения доступной процедуры и интереса больных объясняется несколькими факторами:
- не всегда врачи предлагают пациентам данный метод вспомогательного лечения;
- поскольку процедуры проводят в физиотерапевтическом кабинете, то курс лечения является обременительным для некоторых пациентов;
- не все люди доверяют подобным процедурам и относятся к ним с осторожностью.
Показания для процедуры у маленьких детей до 1 года:
- гипер- или гипотонус мышц;
- неврологические нарушения незначительной степени выраженности;
- заболевания опорно-двигательного аппарата (в т.ч. дисплазия и незрелость тазобедренных суставов);
- диатез;
- ожоги;
- заболевания ЛОР-органов.
Как и для любой другой физиопроцедуры, для электрофореза характерны показания и противопоказания. Противопоказания разделяют на абсолютные, при которых процедура запрещена, и относительные, при которых решение о возможности физиолечения принимает врач.
Электрофорез не проводится в острой стадии заболевания или при обострении хронических патологий – это абсолютное противопоказание для всех пациентов.
| Противопоказания | |
| Абсолютные | Относительные |
|
|
Даже при отсутствии прямых противопоказаний к процедуре врач всегда взвешивает все «за и против», оценивает общее состояние физического и психического здоровья перед тем, как назначить физиотерапевтическое лечение.
Если полностью соблюдается техника проведения процедуры, никаких побочных эффектов не возникает. Возможно развитие аллергических реакций на препарат, используемый для лечения. Часто на месте наложения прокладки остается гиперемия, которая быстро проходит после снятия электродов.
источник