Аэрозоль от астмы часто используется из-за доступности и простоты применения. Бронхиальная астма — хроническое воспалительноне заболевание дыхательной системы, которое сочетается с бронхообструкцией, имеющей обратный характер под влиянием медицинских препаратов. Симптомы данной болезни развиваются очень быстро и проявляются рецидивирующими эпизодами одышки, свистячего дыхания, кашля и скованности в грудной клетке. Поэтому необходимо использовать препараты неотложной помощи, а наиболее доступная форма – это аэрозоли.

Лечение бронхиальной астмы, как у детей, так и у взрослых может проводиться тремя путями: инъекционным, пероральным и ингаляционным. Наиболее удобным является способ ингаляционной доставки препарата, что связано с прямой доставкой действующего вещества в органы дыхания и быстрым началом действия.
Для лечения используют два основных принципа: использование препаратов базисной терапии, которая необходима пациенту постоянно, и препараты неотложной помощи, необходимые для купирования приступов удушья. В зависимости от потребности, используют разные медикаментозные средства, поэтому показания к применению отличаются по группам препаратов.
Основная цель лечения астмы – добиться контроля над симптомами.
В качестве базисной терапии используют:
- β2-агонисты длительного действия (сальметерол, формотерол, индакатерол);
- холинолитики длительного действия (тиотропия бромид);
- ингаляционные глюкокортикостероиды (беклометазон, флютиказон, будесонид);
- кромоны (кетотифен, кромолин натрия);
- антилейкотриеновые препараты (монтелукаст, зилейтон);
- антитела к иммуноглобулину Е (омализумаб).
Наиболее эффективными средствами, позволяющими контролировать астму, на сегодняшний день являются ингаляционные глюкокортикостероиды.
В качестве препаратов неотложной помощи используют:
- β2-агонисты короткого действия (сальбутамол, фенотерол);
- холинолитики короткого действия (ипратропия бромид).
Учитывая большой арсенал различных препаратов, выбор в медикаментозной терапии большой. Но есть основные принципы лечения, которые необходимо брать во внимание.
Показания к применению аэрозоля от астмы:
- приступ бронхиальной астмы – в таком случае используют препараты для неотложной помощи, то есть короткого действия;
- профилактика приступа – прием дозы аэрозоля в случае возможного влияния аллергена или перед физической нагрузкой. Такой профилактический прием способствует раннему расширению бронхов перед вероятным тригерным фактором и симптомы не развиваются;
- в качестве базисной терапии — ежедневное применение аэрозоля позволяет контролировать течение заболевания. В таком случае применяют препараты длительного действия или ингаляционные глюкокортикостероиды.
Это основные оказания к применению, но следует также помнить, что любой аэрозоль при астме имеет свои особенности применения и свои меры предосторожности.
Если женщина больна астмой, то ее беременность должна быть запланирована. Необходимо тщательно обследоваться и проконсультироваться с доктором перед планированием ребенка. Бронхиальная астма может осложниться прееклампсией, поэтому важно, чтобы до момента наступления беременности достичь как можно лучшего контроля астмы у будущей мамы.
Если беременность уже наступила, то сразу необходимо обратиться к врачу. Необходим контроль состояния, ведь любые изменения в материнском организме влияют на ребенка. Во время приступа астмы ребенок находится в состоянии гипоксии, поэтому главным заданием является профилактировать приступы. Но астма при беременности может вести себя по-разному: может уменьшиться количество приступов, а может наоборот ухудшиться течение. Это спрогнозировать очень сложно.
Вопрос лечения бронхиальной астмы во время беременности широко обсуждается. Ведь существует вред любых медицинских препаратов на плод. Но с другой стороны, применение этих препаратов не имеет доказательной базы с достоверным тератогенным эффектом. Больший вред и возможность осложнения беременности принесет обострение астмы. Поэтому врачи рекомендуют лечить астму, чтоб профилактировать данные осложнения.
Использование аэрозолей от астмы во время беременности является наиболее оптимальным методом лечения. Это связано с тем, что такое лечение является местным и не воздействует так сильно на организм плода, как применение системных лекарств. Что касается групп препаратов, то наиболее приемлемым считают использование ингаляционных глюкокортикостероидов и β2-агонистов. Не доказан их вред на организм плода. Необходимо принимать те дозы, которые позволяют уменьшить количество обострений и дальше использовать минимальные эффективные дозы аэрозолей. В последний месяц беременности необходимо отказаться от β2-агонистов и перейти на ингаляционные кортикостероиды, поскольку возможно влияние на миометрий матки и преждевременное начало родов или другие осложнения.
Кроме медикаментозного лечения необходимо профилактировать обострения путем минимализации физических нагрузок и избежание тригерных факторов.
Аэрозоль от астмы является одним из незаменимых средств, поскольку это распространенное заболевание и среди детей, а такое лечение является доступным и влияние на организм минимальное. Следует точно определить необходимое лечение, а только потом подбирать препарат и дозу. Очень важно, чтоб доктор научил правильно пользоваться ингалятором, ведь такой путь введения лекарства обеспечивает концентрацию его в нижних дыхательных путях около 10-15 %, а если пациент будет неправильно использовать средство доставки, то эффективность может снижаться до нуля. Поэтому аэрозоли при астме – отличный метод лечения при правильном использовании.
Препараты для лечения можно разделить на две группы.
- Препараты неотложной помощи. Сюда относятся:
Выпускается в форме таблеток, в сиропе, в ампулах и в дозированном ингаляторе. Одна доза ингалятора содержит 0,1 мг действующего вещества.
Фармакокинетика и фармакодинамика: препарат стимулирует β2-рецепторы кровеносных сосудов, мышечных волокон бронхов, матки и вызывает их расслабление. Во время ингаляционного применения препарата его действие является избирательным — исключительно на β2-рецепторы в бронхиолах и более крупных бронхах. Кроме сужения бронхов сальбутамол уменьшает проницаемость капилляров и выделение медиаторов воспаления, а также стимулирует синтез сурфактанта.
Биодоступность препарата небольшая – при ингаляционном использовании 10 % достигает нижних дыхательных путей. Препарат начинает действовать через 4-5 минут, максимальная концентрация и действие препарата наблюдается через 30 минут, а длительность эффекта – 4-5 часов. Выводится главным образом почками.
Противопоказания к применению сальбутамола: абсолютных — не выделяют, к относительным мерам предосторожности относится гипертиреоз, артериальная гипертензия, пароксизмальная тахикардия, феохромоцитома.
Побочные проявления: кожная сыпь, диспепсический синдром, боль в голове, шум в ушах, бессонница, аритмии.
Дозы и методы использования препарата: ингаляционный аэрозоль применяют детям после двенадцати лет для ликвидации спазма бронхов 0,1 мг (1 доза препарата) , а взрослым людям – 0,2 мг (2дозы). Для профилактических мер используют те же дозы.
Передозировка: возможны явления тремора, сердцебиения, подъема систолического давления.
Взаимодействие с другими лекарствами: нельзя применять с неселективными β-блокаторами. Потенцируют действие препаратов, стимулирующих ЦНС и антихолинэстеразных.
Условия хранения: срок годности – 2 года. Хранить при относительной температуре не выше 28 градусов, избегая прямого действия высоких и низких температур.
Выпускается в таблетках, ампулах, ингаляционных аэрозолях по 15 мл, содержащих 300 доз, 1 доза – 0,2 мг.
Фармакокинетика и фармакодинамика: препарат стимулирует β2-рецепторы бронхов, матки, кровеносных сосудов и вызывает их расслабление. Во время ингаляционного применения препарата его действие является избирательным — исключительно на β2-рецепторы бронхов. Кроме выраженной бронходилятации, повышает работу ресничек мерцательного эпителия бронхоальвеолярного дерева. Препарат начинает действовать через 3-6 минут после применения, максимальная концентрация препарата через 40-80 минут, а длительность действия – 3,5-6 часов. Фенотерол метаболизируется ферментами печени и экскретируется с мочой через почки.
Противопоказания к использованию Формотерола: тахиаритмии, гипертрофическая или дилятационная кардиомиопатия, чрезмерная генетическая чувствительность к компонентам медикаментозного средства, гипертоническая болезнь или вторичная гипертензия, феохромоцитома, сахарный диабет, хроническая недостаточность функции сердца.
Побочные эффекты: уртикарные элементы на коже, анафилактический шок, отек Квинке, коллапс с артериальной гипотонией. Могут наблюдаться диспепсические проявление, сосудистая и нейрогенная боль, боль и подергивания мелких мышц, аритмия, фибрилляция.
Дозы и методы использования препарата: взрослым пациентам и детям после шести лет необходимо назначить около 0,2 мг действующего вещества (1доза-1 вдох аэрозоля) для ликвидации спазма бронхов, если неефективно, то через 7 минут можно повторить ингаляцию. На сутки возможен прием не больше четырех раз. Профилактические дозы такие же, как и лечебные.
Передозировка: возможны явления тремора, тахикардия, подъем систолического давления.
Взаимодействие с другими лекарствами: Фенотерол не рекомендуется использовать с антидепрессантами и ингибиторами МАО-системы, в связи с повышением в данном случае риска развития коллапса. Сочетание с другими бронходилятаторами грозит развитием синдрома «рикошета».
Условия хранения: срок годности – 2 года. Хранить при относительной температуре ниже 27, вдали от прямого источника огня, избегать инфракрасных лучей, не подвергать низким и высоким температурам.

Выпускается в форме флаконов для инъекций и аэрозоль по 10 мл, что составляет 200 доз. 1 доза аэрозоля содержит действующего вещества 0,2 мг.
Фармакокинетика и фармакодинамика: препарат блокирует М-холинорецепторы трахеобронхиального дерева и таким способом способствует расширению гладкомышечных бронхов. Препарат также уменьшает секрецию бронхиальных желез, действует на блуждающий нерв и продлевает расслабляющий эффект.
При ингаляционном пути введения биодоступность не более 10 %. Эффект наступает через 6-15 минут после применения, максимальный эффект достигается через 1 час, а длительность его действия — 6 часов, иногда около 8 часов.
Ипратропию бромид метаболизируется ферментами печени и выводится кишечником.
Противопоказания к использованию ипратропия: препарат не принимают при чрезмерной генетической чувствительности к его компонентам, а также к атропину, врожденных патологиях бронхолегочной системы (муковисцидоз). Не назначается при гиперплазии простаты, нарушениях мочевыводящей системы, глаукоме.
Побочные эффекты: диспепсические явления в виде тошноты, рвоты, сухости во рту, снижение моторно-эвакуаторной функции кишечника. Изменения со стороны легочной системы – сгущение мокроты, кашель, ларингоспазм, парадоксальный бронхоспазм, жжение слизистой оболочки носовой полости. Могут наблюдаться аллергические проявления в виде уртикарных элементов на коже, отека языка, анафилактического шока, повышенное давление, сердцебиение, аритмия.
Дозы и методы использования препарата: детям шести — двенадцати лет применяют для ликвидации спазма бронхов 0,2-0,4 мг (1-2 дозы, что соответствует 1-2 вдоху). Детям старшего возраста и взрослым – 0,4-0,6 мг (2-3 дозы). Препарат нельзя применять больше 5 раз на протяжении 24 часов. Для профилактики астматических приступов перед любой физической активностью или возможным действием аллергена данный препарат не рекомендуется, так как он имеет много различных мер предосторожности и нежелательных эффектов.
Передозировка: специфических изменений при превышении дозы лекарственного средства не выявлено. Возможны усиления побочных явлений, спазм аккомодации, аритмия, сухость эпителия ротовой полости, нарушении нормального глотания.
Взаимодействия с другими лекарствами: при применении с β2-агонистами короткого действия возможно синергизм и усиление эффекта, а также резкое ухудшение состояния больного при сопутствующей глаукоме. При одновременном применении с антидепрессантами последние потенцируют действие Атровента.
Условия хранения: Ипратропия бромид годен 2,5 года. Хранить его нужно при температуре не выше 27 градусов, не поддавать действию низких температур, исключить попадание инфракрасных лучей.
- Препараты для базисного лечения астмы
Ингаляционные глюкокортикостероиды рекомендуется применять, начиная от легкой персистирующей формы астмы, начиная терапию с минимальных доз.
Выпускается в форме капсул, спрея, мази, ампул и аэрозоля. Дозированный аэрозоль состоит из 200-от доз, 1 доза – 0,2 мг будесонида. Существует форма выпуска мите – 1 доза 0, 05 мг.
Фармакокинетика и фармакодинамика: препарат является представителем ингаляционных кортикостероидов, которые выявляют выраженный бронходилятирующий эффект за счет интенсивного противовоспалительного действия. Препарат действует на воспалительные клетки, ингибирует их действие, уменьшает количество воспалительных цитокинов, увеличивает синтезирование противовоспалительных белков, уменьшает количество Т-клеток. Он инициирует работу эпителиальных клеток и увеличивается мукоцилиарный клиренс, количество адренорецепторов также увеличивается.
Биодоступность препарата при ингаляционном пути введения около 25 %. Максимальная концентрация достигается спустя 15-45 минут. Выраженный эффект препарата возникает только при курсовом применении через 5-6 дней.
Противопоказания применения Будесонида: специфических абсолютных противопоказаний к лечению Будесонидом не существует. Не рекомендуют пользоваться аэрозолем в период лактации, в случае туберкулеза, грибковых поражениях ротовой полости, наследственной непереносимости компонентов действующего вещества.
Побочные явления: региональные местные проявления в виде сухости слизистой оболочки рта, охриплости голоса, жжение горла, кашель, фарингит, кандидоз ротовой полости, тошнота
Дозы и методы применения: в период обострения в качестве базисной терапии от 0,4 мг (2 дозы) до 1,2 (6 доз), разделив на 3 раза на день. При начальной терапии в период ремиссии назначают минимальные концентрации — от 0,2 мг до 0,4 мг 2 раза на сутки. Детям, учитывая возраст, используют форму «мите» от 0,05 до 0,2 мг на сутки.
Передозировка: симптомы хронической передозировки препарат – это появления признаков гиперкортицизма в виде гормонального ожирения, истончение кожи, гирсутизм, акне, лунообразное лицо.
Взаимодействие с другими препаратами: при одновременном применении с некоторыми антибиотиками возможно усиление действия будесонида, при приеме вместе сердечными гликозидами усиливается их действие из-за гипокалиемии, при приеме мочегонных гипокалиемия усиливается.
Условия хранения: хранить при относительной температуре не выше 27 градусов вдали от огнеопасных объектов, избегать попадания инфракрасных лучей, не подвергать действию низкой температуры. Срок хранения – 2 года.

источник
Одним из самых тяжелых хронических заболеваний, отравляющих жизнь миллионам людей во всем мире, является бронхиальная астма. От нее страдают и взрослые, и дети. Характеризуется астма тем, что хроническое воспаление вызывает сильную чувствительность бронхов. И при наличии провоцирующих факторов возникает их спазм, во время которого человек чувствует удушье. Приступы бронхиальной астмы очень опасны тем, что реагировать на них нужно сразу, иначе больной начинает задыхаться, и без лекарства может наступить смерть. В последние десятилетия появились новые эффективные препараты для лечения этого заболевания. Лучше всего применять ингалятор от астмы, так как он обеспечивает самое быстрое проникновение лекарства в дыхательные пути. Тем более что сейчас существует много их разновидностей, и больной может выбрать подходящий для себя. Все люди, страдающие от астмы, должны носить с собой постоянно ингалятор, чтобы в случае приступа иметь возможность быстро отреагировать.
- Воспалительный процесс в бронхах имеет хронический характер.
- Астматика часто мучает кашель и затрудненное дыхание.
Ингаляторы – это лучший способ мгновенной доставки лекарства сразу в дыхательные пути. Во время приступа астмы часто у больного нет времени ждать, когда подействует укол или таблетка. Поэтому ингаляторы используют в экстренных случаях. А в период между приступами для лечения применяются обычные средства: таблетки, сиропы или инъекции. Для профилактики приступов часто используются «Вентолин» или «Брикаил». Маленьким детям также редко делаются ингаляции, а лекарство для них применяется в виде сиропа. Все препараты от астмы можно разделить на две группы:
- бронхолитики, которые снимают спазм мускулатуры бронхов, расширяют сосуды и этим облегчают дыхание больному;
- противовоспалительные препараты используются курсами для снятия воспаления и отека в бронхах.
Кроме того, в последнее время получил распространение гормональный ингалятор при астме. Благодаря тому, что лекарственное средство подается малыми дозами и сразу в дыхательные пути, он лишен всех негативных последствий гормональных таблеток, а эффект от него выше, чем от других препаратов.
Об ингаляциях как способе лечения заболеваний дыхательных путей известно еще с древности. Люди вдыхали дым от сжигаемых целебных растений или пар от их отвара. Со временем процедура совершенствовалась: от сжигания листьев на костре до глиняного горшка со вставленной в него соломинкой. Современный же ингалятор от астмы не имеет ничего общего с такими способами, так как он должен отвечать многим требованиям. Первый прибор для этих целей появился еще в 1874 году, сейчас же существует много его разновидностей. Каждый из них имеет свои плюсы и минусы, и какой ингалятор лучше при астме для конкретного пациента, может решить только врач. Но все они предназначены для того, чтобы как можно быстрее доставить препарат в бронхи и облегчить дыхание больного. Лекарство в приборе разбивается на очень мелкие частицы, которые быстро проникают в легкие. Поэтому сейчас ингалятор от астмы – самое лучшее средство. Эффективную замену ему пока еще не придумали.
Сейчас применяется много средств для купирования приступов астмы. Различаются они по размеру, способу подачи препарата и виду лекарственного средства. Наиболее распространены карманные ингаляторы. При бронхиальной астме чаще всего используются такие:
- Порошковые ингаляторы с дозатором позволяют точно ввести необходимую дозу препарата. Ими очень просто пользоваться, но стоят они дороже других.
- Жидкостные аэрозоли — самые недорогие и распространенные ингаляторы. Недостатком их является то, что эффективны они только в том случае, если пациент сделает вдох одновременно с выбросом препарата.
Кроме того, существуют стационарные ингаляторы, которые во время приступов использовать неудобно, но они применяются для их предотвращения:
- Небулайзеры – с помощью компрессора или ультразвука разбивают лекарственное средство на очень мелкие частички, которые достигают самых отдаленных уголков дыхательных путей.
- Адаптер к обычному ингалятору также может применяться в стационарных условиях. Он называется спейсер и помогает подавать лекарство только на вдохе.
Врач после обследования пациента назначает ему лекарство, которое призвано помочь в профилактике и купировании приступов. При выборе ингалятора нужно ориентироваться именно на рекомендации доктора. Но при покупке стоит обращать внимание еще и на такие характеристики:
- ингалятор должен быть удобным в применении, лучше всего – карманный;
Список их постоянно расширяется, создаются новые препараты, они становятся более удобными и безопасными. Обычно врач назначает какой-либо препарат, который больше подойдет пациенту. Это могут быть бронхолитики или противовоспалительные средства. Они выпускаются уже в виде ингалятора или раствора для применения в небулайзере. К бронхолитикам относятся:
- адреномиметики стимулируют рецепторы бронхов и расширяют капилляры. Они обладают быстрым действием и часто используются для купирования приступа. Это «Сальбутамол», «Левалбутерол», «Тербуталин» и другие;
Противовоспалительные средства применяются в основном для лечения и профилактики приступов. Это могут быть:
- глюкокортикоиды эффективно снимают отек бронхов. Это «Флутиказон», «Бекламетазон» или «Будесонид»;
- стабилизаторы мембран тучных клеток чаще всего используются в педиатрии: «Кромолин» и «Недокромил»;
- в тех случаях, когда астма не поддается лечению другими препаратами, используется «Омализумаб», содержащий антииммуноглобуллин Е.
Ответить на этот вопрос сложно, так как подход должен быть строго индивидуальный. Только врач после полного обследования пациента может определить, какой препарат и в каком виде окажется эффективным. Лучший ингалятор при астме – это тот, который быстро купирует приступ, не вызывает побочных действий и удобен в применении. Какие же из них самые распространенные?
- «Симбикорт Турбухалер» содержит будесонид и формотерол. Оба эти вещества оказывают быстрый эффект, обладают противовоспалительным действием и хорошо переносятся. Этот ингалятор от астмы порошковый, со строгим дозированием препарата.
Он имеет форму баллончика, в котором препарат находится под высоким давлением и при нажатии на колпачок выбрасывается в дыхательные пути. Именно в такой форме удобнее всего использовать лекарственные средства для купирования приступов астмы. Ведь во многих случаях очень важно применить лечение уже в первые секунды. А карманный ингалятор можно всегда носить с собой – он невелик по размеру и совсем мало весит. Особенно это удобно для тех, кто редко бывает дома и ведет активный образ жизни. Пользоваться таким ингалятором довольно легко, и с ним справляются даже дети. Приступ может случиться в любой момент, поэтому очень важно, чтобы лекарство было всегда под рукой. Карманные ингаляторы бывают порошковыми и жидкостными. Какой лучше выбрать, может подсказать врач. К преимуществам такого вида ингаляторов относится также то, что препарат подается строго определенными порциями, что позволяет не допустить его передозировки.
Уже с трех лет дети могут пользоваться ингалятором. Обычно это не вызывает у ребенка отрицательных эмоций, чего нельзя сказать об инъекциях.
- снять крышку с баллончика;
- перевернуть его дном вверх;
- большой палец должен располагаться снизу, а средний или указательный – на дне баллончика;
- хорошо встряхнуть, а в некоторых видах ингаляторов нужно повернуть диск несколько раз туда-сюда;
- сделать выдох;
Через минуту можно при необходимости впрыснуть вторую дозу препарата.
источник
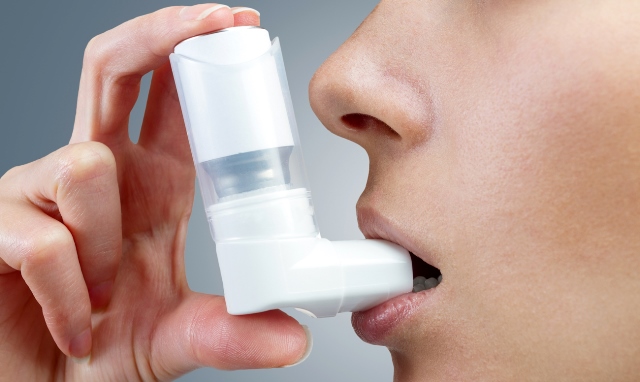
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
При астме назначается ступенчатая терапия. Она подразумевает включение в состав лечения все возрастающего количества лекарств в зависимости от тяжести заболевания. Значительная часть лекарственных веществ вводится прямо в дыхательные пути с помощью ингаляторов. О том, какие могут назначаться ингаляторы при бронхиальной астме, и пойдет речь в статье. Также приведем таблицу торговых названий и примерные цены на эти лекарства.
В лечении астмы используются два принципиально разных направления: базисная и симптоматическая терапия. Средства базисной терапии имеют противовоспалительное действие и призваны стабилизировать течение болезни. При правильном их подборе контроль над астмой позволяет избавиться от приступов или уменьшить их количество.
Если базисная терапия недостаточно эффективна, появляются приступы удушья или кашель. В этих случаях на помощь приходят лекарства быстрого действия, расширяющие бронхи. Лечебного эффекта у них нет, но они быстро облегчают проявления приступа.
Для регулярного приема врач может назначить один или несколько из перечисленных ниже средств:
- ингаляционные глюкокортикоиды (ИГКС);
- кромоны;
- комбинированные средства, включающие сразу несколько компонентов.
Еще одна группа средств для базисной терапии – антагонисты лейкотриеновых рецепторов – выпускается в форме таблеток для приема внутрь.
Это основа базисной терапии. В большинстве случаев без регулярного применения этих препаратов при астме не обойтись.
Назначается один из перечисленных ниже ИГКС:
| Международное название | Торговые названия | Дозировка вещества в одной дозе, мкг | Примерная цена, руб |
| Беклометазон | Беклазон Эко (дозированный аэрозоль – ДАИ) | 50 | 206 |
| 100 | 343 | ||
| 250 | 462 | ||
| Беклазон Эко Легкое дыхание (ДАИ, активируемый вдохом) | 100 | 636 | |
| 250 | 974 | ||
| Беклометазон | 50 | 198 | |
| 100 | 257 | ||
| 250 | 436 | ||
| Беклометазон ДС | 250 | 230 | |
| Беклометазон-Аэронатив | 50 | 165 | |
| 100 | 302 | ||
| 250 | 369 | ||
| Беклоспир | 50 | 293 | |
| 100 | 263 | ||
| 250 | 404 | ||
| Кленил | 50 | 380 | |
| 250 | 470 | ||
| Кленил УДВ | Суспензия, 400 | 880 | |
| Флутиказона пропионат | Фликсотид | 50 | 602 |
| 125 | 869 | ||
| 250 | 1236 | ||
| Будезонид | Бенакорт | Порошок, 200 | 388 |
| Раствор, 250 | 399 | ||
| Раствор, 500 | 450 | ||
| Буденит Стери-Неб | Суспензия, 250 | 767 | |
| Суспензия, 500 | 2359 | ||
| Будесонид Изихейлер | Порошок | 950 | |
| Будиэйр | 200 | 1050 | |
| Пульмикорт | Суспензия, 250 | 954 | |
| Суспензия, 500 | 1339 | ||
| Пульмикорт Турбухалер | Порошок, 100 | 808 | |
| Порошок, 200 | 803 |
В зависимости от лекарственной формы препарат вводится в виде аэрозоля, с помощью небулайзера (суспензия или раствор) или специальных приспособлений (порошок).
Эти препараты отличаются большей безопасностью, чем ИГКС. Поэтому их нередко используют для лечения астмы у детей. Однако их основной эффект – антиаллергический, противовоспалительные свойства выражены слабее.
| Международное название | Торговое название | Дозировка вещества в одной дозе | Примерная цена, руб |
| Недокромил | Тайлед Минт | 2 мг | 2578 |
Чтобы быстро купировать возникший приступ астмы, каждый пациент с этим заболеванием должен всегда иметь с собой один из перечисленных ниже препаратов.
| Международное название | Торговые названия | Дозировка препарата в одной дозе, мкг | Примерная цена |
| Сальбутамол | Асталин | 100 | 150 |
| Вентолин | 100 | 149 | |
| Вентолин Небулы | Раствор 1 мг/мл | 289 | |
| Саламол Стери-Неб | Раствор 1 мг/мл | 200 | |
| Раствор 2 мг/мл | 350 | ||
| Саламол Эко | 100 | 230 | |
| Саламол Эко Легкое дыхание | Аэрозоль, активируемый вдохом, 100 | 350 | |
| Сальбутамол | 100 | 120 | |
| Сальбутамол АВ | 100 | 306 | |
| Сальбутамол-МХФП | 100 | 121 | |
| Сальбутамол-Тева | 100 | 137 | |
| Сальгим | Раствор 0,1%, флаконы по 2,5 мл, 5, 10 и 50 мл | 150 | |
| Порошок, 250 | 148 | ||
| Фенотерол | Беротек | Раствор 1 мг/мл | 374 |
| Беротек Н | 100 | 415 | |
| Фенотерол Натив | Раствор 1 мг/мл | 273 | |
| Формотерол | Атимос | 12 | 1489 |
| Оксис Турбухалер | Порошок, 4,5 | 863 | |
| Порошок, 9 | 1425 | ||
| Форадил | Капсулы с порошком, 12 | 571 (30 капсул) | |
| Формотерол Изихейлер | Порошок, 12 | 1505 | |
| Формотерол-Натив | Капсулы с порошком, 12 | 661 | |
| Ипратропия бромид | Атровент | Раствор 250 мкг/мл | 241 |
| Атровент Н | 20 | 369 | |
| Ипратропиум Стери-Неб | Раствор 250 мкг/мл | 250 | |
| Ипратропиум-Аэронатив | 20 | 332 | |
| Ипратропиум-Натив | Раствор 250 мкг/мл | 209 |
Для более удобного лечения астмы созданы многокомпонентные препараты. Они содержат комплексы для базисной терапии, для купирования симптомов, а иногда и средства обеих групп одновременно.
| Название | Состав | Дозировка, мкг | Примерная цена |
| Фостер | 2307 | ||
| Дуоресп Спиромакс порошок | 1095 – 2596 в зависимости от дозировки | ||
| Форадил Комби капсулы с порошком | То же | 550 | |
| Беродуал раствор | 284 | ||
| Беродуал Н | То же | 496 | |
| Ипратерол-Аэронатив | То же | 408 | |
| Ипратерол-Натив раствор | То же | 1500 – 2500 в зависимости от дозы |
По этим таблицам можно подобрать аналоги назначенных лекарств и уточнить у лечащего врача их эффективность и безопасность. Не всегда хорошие средства от астмы выдаются бесплатно, поэтому соотношение цена/качество приобретает особое значение. Не покупайте эти препараты без назначения врача – в таком случае они могут быть смертельно опасны.
источник
Что такое аэрозоли? Какими бывают аэрозоли? В чем преимущества применения аэрозольтерапии?
 |
Aэрозольтерапия — один из древнейших методов лечения: народная медицина широко использовала аэрозоли в виде паров разнообразных бальзамических веществ и ароматических растений, а также дыма при сжигании твердых веществ (так называемого окуривания) для лечения органов дыхания. Основы научно-практического использования аэрозолей были заложены Л. Дотребандом в 1951 году.
Аэрозоли (aerо — воздух, solucio — раствор) — это дисперсные системы, состоящие из газовой среды, в которой взвешены твердые или жидкие частицы.
В природе существуют естественные аэрозоли — воздух приморских курортов, фитонциды и терпены, выделяемые растениями. В медицине чаще применяют искусственные аэрозоли, которые получают посредством создания дисперсионных смесей с жидкой или твердой фазой.
Выбор оптимальных способов доставки ингаляционных лекарственных средств в зависимости от возраста больного [4]
Успехи в лечении бронхиальной астмы во многом определяются правильным выбором медикаментозного средства, режимом дозирования, а также способом доставки препарата в легкие. Аэрозоли являются наиболее оптимальным способом введения лекарственных средств в дыхательные пути, что обусловлено быстрым поступлением вещества непосредственно в бронхиальное дерево, его местной активностью, снижением частоты и выраженности системных побочных эффектов. Диспергированное лекарственное вещество имеет большую активность и, попадая непосредственно в очаг поражения, вступает во взаимодействие с тканями. Ингаляционные методы признаны лучшими для лечения больных бронхиальной астмой и используются для доставки бронхолитиков, муколитических препаратов, ингаляционных кортикостероидов, кромогликата и недокромила натрия в бронхи.
Эффективность ингаляционной терапии зависит от дозы аэрозоля, оседающей в различных частях дыхательных путей, и определяется следующими факторами:
- дисперсностью аэрозоля (соотношением частиц в аэрозоле по размеру);
- производительностью распылителя (количеством аэрозоля, образующегося в единицу времени);
- плотностью аэрозоля (содержанием распыляемого вещества в литре аэрозоля);
- жизненной емкостью легких больного;
- потерями препарата во время ингаляции [2].
По величине аэрозольные частицы разделяют на пять групп: высокодисперсионные (величиной до 5 мкм), среднедисперсионные (5-25 мкм), низкодисперсионные (25-100 мкм), мелкокапельные (100-250 мкм), крупнокапельные (250-400 мкм) [6]. Размер частиц, произведенных ингаляционным устройством, определяет качество стабильности аэрозоля.
Аэрозольные частицы высокой дисперсности долго сохраняются во взвешенном состоянии и медленно оседают. Так, частицы аэрозоля величиной менее 1 мкм практически не оседают на слизистой дыхательных путей, они свободно вдыхаются и выдыхаются, не задерживаясь в дыхательных путях и не оказывая терапевтического эффекта. Аэрозольные частицы величиной 3-5 мкм способны оседать на стенках альвеол, бронхиол, бронхов второго порядка; аэрозоли величиной 5-25 мкм осаждаются в бронхах первого порядка, крупных бронхах, трахее [11, 5, 6]. Нестабильность особенно характерна для крупнокапельных и мелкокапельных частиц, которые быстро оседают на поверхности, возвращаясь к состоянию обычного раствора. Исходя из этого для лечения бронхиальной астмы рекомендуется применять аэрозоли высокой и средней степени дисперсности, а для лечения заболеваний трахеи и носоглотки — средней и низкой дисперсности.
Необходимые условия создания аэрозоля, частицы которого имеют контролируемые размеры, достигаются применением различных аппаратов, позволяющих производить направленный, дозируемый поток лекарственного вещества.
Для лечения бронхиальной астмы существуют различные системы, отличающиеся методом доставки препаратов: дозированные аэрозоли, порошковые ингаляторы, небулайзеры (табл.1).
Одними из первых в терапии бронхиальной астмы стали применяться дозированные жидкостные ингаляторы. Их преимущество в том, что они компактны, создают аэрозоль с оптимальным для терапевтического действия размером частиц (3-4 мкм). Однако использование дозированных ингаляторов в детской практике не всегда удобно. Это связано с достаточно сложной для ребенка техникой ингаляции, что приводит в 70-80% случаев к ослаблению или полному отсутствию терапевтического эффекта [4].
Для совершенствования техники ингаляции были разработаны различные устройства, предназначенные для повышения эффективности доставки препарата: спейсер, чембер с лицевой маской, аутохалер, синхронер. Спейсер представляет собой камеру, которая удерживает аэрозоль и ограничивает необходимость координации вдоха с нажатием ингалятора. Введение спейсерных устройств с клапаном, таких как Nebuhaler (Astra), Volumatic (Allen and Hanburys), FISONair (Fisons), Inspirese, Aerochamber (Forest Pharm Inc.), позволяет использовать их для ингаляций любых противоастматических препаратов у детей начиная с двух-трех-летнего возраста.
Другая разновидность ингаляционных систем — порошковые ингаляторы. В них лекарственное вещество находится в виде пудры. Но техника применения порошковых ингаляторов также достаточно сложна для ребенка, кроме того, необходимо активное усилие пациента при ингаляции. В связи с этим данный вид ингаляционных систем может быть использован только у детей старше 5 лет.
С давних времен в лечении органов дыхания применяют паровые ингаляции. Их действие основано на эффекте испарения в процессе кипения. Таким образом, для создания аэрозоля могут быть использованы только растворы, не разрушающиеся при 1000С. Недостатком паровых ингаляторов также является низкая концентрация ингалируемого вещества, как правило имеющего меньший порог лечебного воздействия и его низкой дисперсности. Поэтому используются паровые ингаляции только при терапии верхних дыхательных путей.
В настоящее время в медицинской практике возрастает интерес к ингаляционной терапии с помощью небулайзеров. Особенно это актуально для детей раннего возраста. Под термином «небулайзеры» (от латинского слова nebula — туман, облако) объединены ультразвуковые и струйные ингаляторы, которые генерируют аэрозольное облако, состоящее из микрочастиц ингалируемого раствора. Ультразвуковые небулайзеры распыляют раствор при помощи ультразвука. Они компактны, бесшумны и надежны, но ряд препаратов, например некоторые антибиотики и муколитики, разрушаются под действием ультразвуковой волны и не могут применяться в данном типе ингаляторов. Принцип действия струйных небулайзеров состоит в генерировании и распылении мельчайших частиц аэрозоля при помощи сжатого воздуха или кислорода. Размеры частиц, образующиеся при этом, составляют в среднем 5 мкм, что позволяет им проникать во все отделы бронхиального дерева.
Основной целью небулайзерной терапии является доставка терапевтической дозы требуемого препарата в аэрозольной форме за короткий период времени, обычно за 5-10 мин. Среди ее достоинств — легко выполнимая техника ингаляции, возможность доставки более высокой дозы ингалируемого вещества и обеспечение его проникновения в плохо вентилируемые участки бронхов.
В процессе небулайзеротерапии необходимо учитывать технические харектеристики аппарата, свойства ингалируемого вещества, состояние и возраст пациента. Небулайзеры различаются по размеру образующихся в них частиц, времени образования аэрозоля и выходу препарата, что безусловно оказывает влияние на терапевтический эффект. Так, при смене конвекционного небулайзера с продолжительной эмиссией препарата на небулайзеры, активизирующиеся во время дыхания, доза поступающего в легкие вещества может увеличиться более чем вдвое [2]. Следует помнить, что лекарственные частицы почти не осаждаются в местах ателектазов и эмфиземы. Обструктивный синдром также существенно уменьшает проникновение аэрозоля в дыхательные пути. Необходимо иметь в виду и анатомическое различие дыхательных путей взрослых и детей, что сказывается на дозе получаемого препарата [2]. Так, у детей раннего возраста необходимо использовать маску соответствующего размера, после трех лет лучше заменить маску на мундштук. Применение маски у старших детей снижает дозу ингалируемого вещества за счет относительно больших размеров их носоглотки [1].
Небулайзер рекомендуется для проведения как бронхолитической, так и базисной терапии у детей младшего возраста. Причем доза бронхолитика, введенного через небулайзер, может в несколько раз превышать дозу этого же препарата, вводимого другими ингаляционными системами. При рецидивирующем обструктивном синдроме у детей необходимо раннее назначение современных нестероидных противовоспалительных препаратов. Средняя доза интала через небулайзер составляет 60-80 мг в сутки. Медицинская наука свидетельствует, что использование современных противовоспалительных препаратов через небулайзер дает хороший эффект. Так, при тяжелой форме бронхиальной астмы у детей, получающих оральные кортикостероиды, применение будесонида через небулайзер (1мг два раза в сутки) позволяет добиться снижения суточной дозы таблетированных кортикостероидов [10].
Мы изучили эффективность различных методов ингаляционной терапии бронходилятаторами при купировании тяжелого приступа бронхиальной астмы у детей. В исследование было вовлечено 52 ребенка. В зависимости от способа доставки препарата, все дети были распределены на две группы. В качестве средства доставки в первой группе использовался дозированный ингалятор со спейсером, во второй группе — компрессионный ингалятор с небулайзером (Pari Junior Boy фирмы Pari, Германия). Группа состояла из 15 пациентов в возрасте от 6 до15 лет и 11 пациентов в возрасте от 3 до 5 лет. Дети поступили в стационар с тяжелым приступом бронхиальной астмы. При оценке степени тяжести приступа бронхообструкции учитывались рекомендации национальной программы «Бронхиальная астма у детей». Объективным показателем, характеризующим степень нарушения бронхиальной проходимости у детей старше 6 лет, явилось изучение функции внешнего дыхания методом пневмотахометрии. Исходные показатели составили: ОФВ1 (50±4,3%), ПСВ (46±2,4), МОС25 (41±2,7%), МОС50 (37±2,1%), МОС75 (27±1,5%). У детей младшего возраста степень нарушения бронхиальной проходимости определялась по клинической симптоматике, что соответствовало тяжелому приступу бронхообструкции. Эффект от проводимой терапии оценивали через 30 мин после получения полной дозировки препарата.
Ингаляция сальбутамола через дозированный ингалятор в суммарной дозе 300-600 мкг в течение часа, позволила добиться достоверного увеличения показателей ОФВ1 (81±4,9%), ПСВ (57±3,2%), МОС25 (46±2,3%). Динамика же показателей МОС50 и МОС75 (с учетом воспроизводимости) недостоверна. Однократная ингаляция через небулайзер водного раствора сальбутамола (стеринеб-саламол — 0,1%-ный раствор сальбутамола) в дозе 0,1-0,15мг/кг привела к достоверно более выраженной бронходилятации на уровне периферических отделов бронхиального дерева — МОС75 48±4,5% (воспроизводимость 19,05), а также способствовала увеличению показателей ОФВ1 (84±5,1%), МОС25 (48±5,2%), МОС50 (45±3,2%).
При оценке эффективности ингаляционной терапии у детей младших возрастных групп было отмечено, что применение небулайзера способствовало улучшению самочувствия, уменьшению, а у части больных и купированию явлений бронхообструкции.
Использование небулайзера позволило в большинстве случаев отказаться от инфузионной терапии, в то время как для детей, использовавших дозированные ингаляторы, потребовалось назначение стандартной инфузионной терапии. Небулайзер, в отличие от дозированных ингаляторов, приводит к более выраженной бронходилятации преимущественно на уровне мелких бронхов, что достоверно подтверждается динамикой показателей МОС75, при этом являясь безопасным и удобным средством доставки, особенно у маленьких детей. Ранняя терапия небулайзером в домашних условиях снижает число случаев, требующих госпитализации [1].
Таким образом, ингаляционная терапия в настоящее время занимает основное место в лечении заболеваний органов дыхания у детей. Это оптимальный способ доставки необходимых препаратов непосредственно в дыхательные пути, дающий более высокий терапевтический эффект и способствующий скорейшему купированию симптомов и уменьшению тяжести течения заболеваний. Развитие небулайзерной терапии и ее внедрение в практику неотложной помощи как в стационарах, так и в домашних условиях ведет к снижению частоты госпитализаций, а во многих случаях и к отказу от использования инфузионной терапии.
источник
Бронхиальной астмой болеют и взрослые, и дети.
За последние десятилетия ученые сильно шагнули вперед в вопросе лечения астмы. Астматик может использовать новые препараты. Они быстро и качественно снимают приступы, надежно защищают пациентов от серьезных симптомов и дискомфорта, связанного с заболеванием.
Наиболее удобное средство от удушья в момент приступа – ингалятор. Благодаря его строению, лекарство очень быстро попадает в дыхательные пути и в считаные минуты снимает симптомы спазма бронхов.
Бронхиальная астма и ее приступы вызывают различные факторы.
Сегодня выделяют три основные группы причин, которые провоцируют и основное хроническое заболевание, и единичные приступы:
1. Воспалительные факторы:
- респираторные инфекции и заболевания дыхательных путей (бронхиты, пневмония, ОРВИ);
- аллергены (домашние животные, пыль, растения, пищевая аллергия и т. д.);
- вредная работа, которая вызывает заболевания легких.
2. Раздражители:
- холодный воздух и мороз;
- жаркий климат;
- активные упражнения на свежем воздухе, бег;
- колебание температур (межсезонье, перелеты из жарких стран в холодные и т. д.);
- стресс и негативные эмоции, неблагоприятные условия жизни;
- химические раздражители (аллергены, токсины и т. д.).
3. Другие индивидуальные факторы:
- наследственная предрасположенность;
- курение (активное и пассивное);
- климат и загрязнение в городе;
- неправильное питание;
- медикаменты;
- желудочный рефлюкс.

Со временем для ингаляций начали брать горшок из глины и вставляли в него соломинку. Это помогало направить струю концентрированного теплого пара в нужное место.
Даже в нашем детстве многие дышали над картошкой, ромашкой, содой или другими «зельями».
Современный ингалятор – это устройство для экстренного применения. Оно помогает в считаные минуты доставить лекарство в дыхательные пути и снять приступ.
Самый первый ингалятор создали в 1845 году. И сегодня на полках аптек всего мира встречаются сотни этих приборов – для детей, взрослых, экстренного действия и для домашнего обихода.
Важно помнить, что индивидуальный прибор должен подбирать лечащий врач — пульмонолог. Ведь внутри баллончика находится лекарственный препарат.
Ингаляционные приборы различаются за типом лекарства, которое их наполняет. Их разделяют на аэрозольные и порошковые.
А согласно способу транспортировки лекарства в дыхательные пути бывают:
- спейсеры;
- порошковые ингаляторы при астме;
- агрегаты с дозаторами (спрей);
- небулайзеры;
- автоматические ингаляторы;
- адаптеры;
- карманные ингаляторы при бронхиальной астме.

Спейсеры эффективно и быстро доставляют препарат на верхние дыхательные пути. Ингаляции с ними проводить легко и просто. Отлично подходят для ингаляций с детьми. Ведь малыши не всегда умеют правильно делать вдох и выдох, а спейсер позволяет получить необходимую дозу препарата, даже когда ребенок неправильно дышит.
Эти приборы помогают получить необходимую дозу порошкового препарата. Главное преимущество этого вида ингаляторов при астме – простота в использовании и эффективность в применение.
Минус – они дороже обычных аэрозольных агрегатов.
Аэрозольный ингалятор обеспечивает выброс необходимого количества лекарства при остром приступе или хроническом бронхите. Основное преимущество – стоимость таких моделей и простота в использовании.
Лекарство попадает в организм только при условии синхронного вдоха с выбросом лекарства, что усложняет сам процесс ингаляции. Не подходит для маленьких детей, так как им порой сложно объяснить механизм работы аппарата.
Следует не забывать, что аэрозоль тяжелее порошка, и у больного во рту остается небольшая часть лекарства. Иногда сопровождается неприятным привкусом. Но часто врачи учитывают этот фактор при составлении схемы лечения.
Небулайзеры – это агрегаты для проведения ингаляции, которые распыляют препарат на мелкие фракции. За счет этого небольшие частицы активного вещества достигают самых отдаленных участков легких. И лечение проходит эффективнее.
По механизму работы небулайзеры встречаются двух видов:
- — ультразвуковые (внутри агрегата находится специальная мембрана, которая вибрирует и разбивает лекарственный препарат на фракции);
- — компрессорные.
Относительно карманных ингаляторов при астме небулайзеры достаточно большие. Их сложно носить с собой и использовать при первых признаках приступа. Зато они очень эффективны для домашнего лечения астматиков.
Производители с каждым годом выпускают все больше компактных, портативных небулайзеров. Эти ингаляторы работают от батареек или аккумуляторов. Но на широкий рынок они еще не вышли, так как достаточно дорого стоят и находятся в процессе доработки.
Эти автоматические ингаляторы работают автономно, чаще врач или больной просто включает необходимую программу на панели управления.
Адаптер – это устройство, которое дополняет основной прибор и помогает свободно подавать лекарство в необходимой для пациента дозе. При этом больному не нужно как-то самостоятельно регулировать дозировку.
Основной недостаток адаптера – большой размер агрегата.
Приступ при астме наступает очень быстро и требует незамедлительного вмешательства. Поэтому большинство людей, которые больны астмой, всегда при себе имеют специальные баллончики. Эти «помощники» помогают в считаные минуты ликвидировать приступ удушья.
Карманные приспособления, как и большие, бывают нескольких видов:
- дозированные порошковые;
- аэрозольные;
- гормональные.
Гормональные ингаляторы (например, Сальбутамол, Симбикорт) созданы на основе глюкокортикостероидов широкого спектра действий. Эти препараты помогают бороться с воспалительными процессами в организме, снимают отеки со слизистых, что работает за счет адреналина (гормона).
Чаще всего стероидные препараты назначают после курса лечения пероральными лекарствами. В основном препараты на основе гормонов действуют только на дыхательную систему, не попадают в кровоток, поэтому побочные проявления сведены к минимуму. Лекарства не нарушают обмен веществ в организме и не сбивают гормональный цикл.

Часто помочь больному нужно в первые минуты удушья, чтобы не было последствий приступа. Карманный баллончик всегда можно носить с собой, он имеет небольшой размер и малый вес.
Портативный ингалятор подойдет людям, которые ведут активную жизнь, часто находятся в разъездах.
Эти ингаляторы просты в использовании, с ними справятся даже дети. Учитывая тот факт, что приступы случаются неожиданно и в самый непредсказуемый момент – карманные ингаляторы помогают людям с астмой жить полной жизнью.
Какой препарат выбрать – назначает врач — пульмонолог. Важно, что лекарство в ингаляторе находится в такой дозе, чтобы избежать передозировки. Это удобно, если ингалятором пользуется ребенок.
В первую очередь нужно снять крышку с баллончика. Дальше ингалятор переворачивают вверх ногами. Внизу располагают большой палец, а указательный или средний палец – на дне баллончика. Перед началом использования ингалятор нужно хорошо встряхнуть. В некоторых случаях необходимо повернуть диск вправо и влево (в ленточных ингаляторах).
Ингалятор подносят ко рту и крепко губами обхватывают мундштук. Затем через рот делают глубокий вдох и одновременно нажимают на дно баллончика.
После нужно задержать дыхание на несколько секунд. И можно вытащить изо рта ингалятор. Завершив процедуру, выдыхать рекомендовано медленно.
При необходимости через минуту можно впрыснуть вторую дозу препарата.

Препарат назначает лечащий врач — пульмонолог. Иногда необходимо попробовать несколько вариантов лечения. Все лекарства разделены на две категории: противовоспалительные средства и бронхолитики.
Среди бронхолитиков назначают следующие препараты:
- Адреномиметики – они расширяют капилляры и стимулируют рецепторы бронхов. Эти лекарства обладают быстрым действием и достаточно часто их применяют как «скорая помощь» для купирования приступа. Это такие препараты как «Левалбутерол», «Тербуталин», «Сальбутамол» и т. д.
- «Атровент» — блокатор М-холинорецепторов, обеспечивают расслабление бронхов.
- Метилксантины – блокируют работу некоторых ферментов в организме и за счет этого восстанавливают нормальное дыхание у больного. Это препараты «Аминофиллин», «Теофиллин».
Противовоспалительные средства при бронхиальной астме чаще используют для лечений обострений и профилактического курса. Это такие препараты, как:
- «Кромолин», «Недокромил» — стабилизаторы мембран тучных клеток. Чаще всего используют для лечения детей;
- «Флутиказон», «Бекламетазон», «Будесонид» — это глюкокортикоиды, которые эффективно снимают отек клеток.
- Если другие препараты бессильны, то в крайних случаях назначают «Омализумаб», который содержит в своем составе антииммунноглобулин Е.
Ингаляторы содержат лекарственные вещества и в некоторых случаях имеют ряд противопоказаний. Чаще всего человеку может не подходить не сама модель ингалятора, а именно активное вещество.
Ингаляторы не рекомендуют использовать в следующих случаях:
-
пневмоторакс и эмфизема легких;
- тяжелая степень гипертонии, гипертонический криз;
- при внутреннем кровотечении в легких, кровохаркание, туберкулез;
- постинсультный и постинфарктный период;
- гипертермия выше 38-ми градусов;
- нарушения кровообразования в костном мозге (онкологические заболевания);
- индивидуальная гиперчувствительность к активным или дополнительным веществам (аллергия).
Профилактические ингаляции следует проводить минимум через два часа после физических нагрузок, через час после приема пищи.
После ингаляций астматику нельзя курить и вдыхать никотиновый дым (электронные сигареты, пассивное курение). Если препарат используют впервые, первые 20-30 минут после процедуры лучше находится под присмотром врача.
Во время беременности и в период лактации можно использовать ингаляторы. Лекарства и дозировку строго подбирает лечащий врач.
источник
 пневмоторакс и эмфизема легких;
пневмоторакс и эмфизема легких;