Большинство заболеваний органов дыхания таких, как бронхит, пневмония, трахеит требуют комплексного лечения, включающего антибактериальную или противовирусную терапию, жаропонижающие и антигистаминные препараты, иммуностимуляторы и иммуномодуляторы. Патогенетическое лечение направлено на уменьшение признаков воспаления, бронходилатацию, восстановление проходимости респираторного тракта, а также разжижение и выведение мокроты. С этой целью больным назначают отхаркивающие средства. Это группа лекарственных препаратов, обеспечивающих выведение бронхиального секрета из дыхательных путей.
У здоровых людей постоянно вырабатывается слизистый секрет, предназначенный для увлажнения и очищения эпителия респираторного тракта. При инфицировании и воспалении дыхательных путей снижается активность ресничек эпителиоцитов, увеличивается продукция мокроты. Она становится вязкой и трудноотделяемой. Справиться с подобной проблемой и устранить продуктивный кашель помогут препараты, способствующие разжижению и отхаркиванию мокроты. Они восстанавливают работу реснитчатого эпителия и ускоряют продвижение трахеобронхиального секрета.
Препараты данной группы делятся на 2 большие подгруппы:
- Секретомоторные средства, непосредственно стимулирующие отхаркивание.
- Муколитики или секретолитики, разжижающие мокроту.
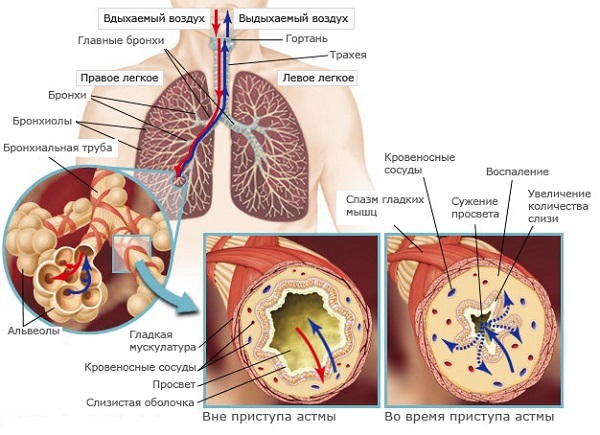
Отхаркивающие препараты предназначены для лечения продуктивного кашля с вязким и густым отделяемым, который возникает при поражении бронхов, бронхиол, легких, трахеи, а также при бронхиальной астме, ателектазах, ХОБЛ и прочих заболеваниях.
Муколитические и отхаркивающие средства — вспомогательные препараты, облегчающие жизнь больного, но не устраняющие причину кашля. Использовать их следует только в сочетании с этиотропной противомикробной терапией.
Муколитики разжижают густой секрет бронхов, обладают слабовыраженным противовоспалительным действием и предотвращают прилипание мокроты к стенкам дыхательных путей.
Кашель – рефлекторный акт, защищающий организм от чужеродных веществ путем их выведения из органов дыхания. Это важнейший признак бронхо-легочных заболеваний. Кашлевой рефлекс возникает при раздражении рецепторов слизистой оболочки бронхов и трахеи, которая воспаляется и отекает. Она усиленно продуцирует густую слизь, которая не выходит наружу, а продолжает стимулировать кашлевые рецепторы.
Кашель бывает влажным и сухим. В первом случае необходимо применять средства, улучшающие выведение мокроты, но не подавляющие кашлевой акт — муколитические и отхаркивающие препараты. Они разжижают мокроту и способствуют ее перемещению из нижних отделов респираторного тракта в верхние. Не смотря на то, что данная группа объединяет большое количество препаратов, все они отличаются основным фармакологическим действием.
-
Лекарства рефлекторного воздействия. Они раздражают слизистую желудка, а также центры кашля и рвоты в мозге. Рефлекторно стимулируется работа желез, вырабатывающих бронхиальный секрет, усиливается перистальтика бронхиол, и мокрота покидает организм. К этой подгруппе относятся фитопрепараты на основе солодки, алтея, термопсиса.
- Лекарства, оказывающие прямое влияние на рецепторный аппарат бронхов. Постоянная стимуляция слизистой бронхов приводит к повышенному секретообразованию.
- Муколитики, разжижающие мокроту. Препараты данной группы применяют при патологии органов дыхания, сопровождающейся образованием густого отделяемого, закупоривающего бронхи. Их назначают больным с трахеостомой и в послеоперационном периоде, особенно после наркоза с интубацией трахеи. К этой группе относятся ферменты, серосодержащие соединения, производные визицина. Это вещество растительного происхождения, разрушающее мукополисахариды и мукопротеины мокроты, усиливающее ее секрецию и активность ресничек дыхательного эпителия.
- Бронхолитики — расширяют просвет бронхов и снимают бронхоспазм, благодаря чему быстрее выводится жидкая или густая мокрота. Их назначают для лечения спастического кашля при бронхиальной астме или аллергическом бронхите. Бронхолитической активностью обладают «Сальбутамол», «Эуфиллин», «Беродуал», «Беротек».
Отхаркивающим действием обладают лекарственные травы, фитосборы, фармакологические препараты и народные средства.
Только врач должен подобрать тот или иной препарат от кашля, учитывая форму и стадию заболевания, состояние больного, характер мокроты и наличие сопутствующих патологий. Фитопрепараты и народные средства являются безопасными, но часто малоэффективными. Особого внимания заслуживают сильнодействующие синтетические препараты, обладающие целым рядом противопоказаний и побочных эффектов. Большинство из них оказывают симптоматическое действие, а некоторые лекарства обладают противовоспалительным и антибактериальным эффектом.
Синтетические секретолитики используют для устранения кашля, являющегося симптомом воспаления бронхов, легких, трахеи. Их назначают недоношенным и детям раннего возраста, у которых понижен синтез сурфактанта – вещества, стабилизирующего легочные альвеолы.
-
«Бромгексин» – эффективный муколитик, который назначают лицам с трахеобронхитом, спастическим бронхитом, бронхоэктазами. Бромгексин является синтетическим аналогом активного растительного вещества вазицина, способного разжижать и выводить мокроту. В организме человека бромгексин всасывается в кровь и в результате целого ряда метаболических реакций превращается в амброксол. Выпускают препарат в таблетированной форме, в сиропе и каплях для ингаляционного введения. Действие препарата начинается через сутки после начала лечения: снижается вязкость мокроты, усиливается работа мерцательного эпителия, увеличивается объем мокроты и ее выведение. Бромгексин обеспечивает стабильность альвеол при дыхании благодаря выработке легочного сурфактанта. Побочные эффекты — диспепсия и аллергия. В настоящее время бромгексин считается устаревшим препаратом, врачи рекомендуют его все реже.
-
«Амброксол» – лекарство, обеспечивающее защиту слизистой оболочки органов дыхания от внешних воздействий, включая инфекцию. Этот препарат относится к жизненно необходимым и широко используется во врачебной практике. Благодаря воздействию препарата активизируется подвижность ворсинок мерцательного эпителия, восстанавливается мукоцилиарный транспорт, благодаря чему образуется менее вязкое отделяемое. Повышенная продукция сурфактанта защищает клетки и ткани от вторжения болезнетворных микробов. Амброксол является метаболитом бромгексина и имеет идентичные свойства. Он оказывает выраженное антиоксидантное и противовоспалительное действие. Используют препарат с профилактической целью до и после операций. Амброксол применяют в таблетированной форме для лечения влажного кашля у взрослых. Детям до года дают вкусный сироп в возрастной дозировке.
-
Ацетилцистеин представляет собой основное действующее вещество препарата «АЦЦ» и его аналогов. Это эффективный муколитик, способный разжижать вязкое отделяемое бронхов и выводить его из организма. Назначают «АЦЦ» лицам с инфекционной патологией органов дыхания, сопровождающихся образованием густой слизи: бронхитом, ларингитом, трахеитом, а также ринитом, отитом, синуситом. Ацетилцистеин используют для лечения простудного кашля и входит в комплексную терапию таких тяжелых заболеваний, как муковисцидоз, туберкулез легких и прочих. Ацетилцистеин — важный медикамент, который выпускают в виде порошка и шипучих таблеток. Среди побочных эффектов выделяют аллергические реакции, одышку, бронхоспазм.
-
Карбоцистеин — муколитическое средство, обладающее бронхосекретолитическим действием. Он разжижает, расщепляет и растворяет трудно отхаркиваемую вязкую слизь, а также замедляет процесс ее образования. «Карбоцистеин», «Либексин Муко», «Мукосол» и прочие аналоги нормализуют состояние слизистых оболочек и способствуют их регенерации. Эти лекарства не провоцируют бронхоспазм и являются более безопасными, чем «АЦЦ». Уже на следующий день после начала лечения улучшается отхождение мокроты и слизи из респираторного тракта, что облегчает дыхание и уменьшает кашель.
«Бромгексин» и «Амброксол» способствуют проникновению в мокроту антибиотиков из группы пенициллинов, цефалоспоринов, макролидов, фторхинолонов. В связи с этим отхаркивающие препараты, на основе данных лекарств, назначают вместе с противомикробными средствами.
При хроническом обсруктивном воспалении бронхов хороший терапевтический эффект оказывает сочетанное использование муколитиков, бронходилататоров, спазмолитиков – «Сальбутамола», «Эуфиллина». В процессе лечения усиливается работа мерцательного эпителия, уменьшается воспаление и отек слизистой оболочки, облегчается выделение мокроты.
Некоторые лекарственные травы обладают отхаркивающим действием и очищают бронхи от мокроты. Официальная медицина разрешает применять эти травы при влажном кашле. Приобрести их можно в аптечной сети и использовать строго по инструкции.

Эти травы раздражают слизистую желудка и центры головного мозга, а затем рефлекторно активируют работу слизистых желез в бронхах и сократительную способность бронхиальных мышц. Благодаря этому мокрота становится жидкой и обильной, она быстрее продвигается по дыхательным путям и выходит из организма.
Из лекарственных трав готовят грудные сборы или заваривают их по отдельности. Хороший терапевтический эффект дают отвары, настои, сиропы, травяные чаи и напитки. Большинство лиц, страдающих продуктивным кашлем, выбирают натуральные лекарства и подтверждают их высокую эффективность. На основе лекарственных трав современная фармацевтика выпускает огромное количество фитопрепаратов.
-
«Геделикс», «Гербион» и «Проспан» – сиропы от кашля растительного происхождения на основе плюща. Они разжижают мокроту, снимают мышечный спазм с бронхов, выводят жидкий секрет. Эти средства можно использовать как при сухом кашле, так и при влажном.
- «Доктор Тайс» – сироп с подорожником, оказывающий отхаркивающее действие при всех видах кашля. Он уменьшает признаки воспаления, стимулирует иммунитет, снимает спазмы с мускулатуры бронхов, убивает микробы, смягчает раздражение горла. Препарат используют как дополнение к основной медикаментозной терапии.
-
Средства на основе тимьяна бережно и эффективно разжижают мокроту и способствуют ее выведению из организма. К ним относятся препараты «Бронхикум», «Бронхипрет». Они уменьшают отечность слизистой и увеличивают просвет бронхов, облегчая симптомы мучительного, приступообразного кашля. «Пертуссин» — сироп от кашля, известный практически каждому с детства. Он оказывает отхаркивающее, противомикробное и болеутоляющее действие и способствует быстрой эвакуации бронхиальной слизи.
- «Таблетки термопсиса» – традиционные, недорогие медикаменты от кашля, разжижающие и выводящие мокроту. «Термопсол» – аналогичное средство, которое подходит как для взрослых, так и для младенцев, что говорит в пользу его безопасности. Этот препарат возбуждает дыхательный центр в головном мозге, стимулирует выработку слизи в бронхах, оказывает слабое противовоспалительное действие,повышает тонус гладкой мускулатуры бронхов и убивает патогенные бактерии.
-
Препараты, полученные из корня алтея, совмещают эффективность и экономичность. Наиболее распространенным среди них является «Мукалтин». Это медицинский препарат, применяемый для лечения респираторных заболеваний в качестве секретолитика. Он стимулирует активность мерцательного эпителия, секрецию слизистых желез и перистальтику мускулатуры бронхов.
-
Комбинированные фитосредства – «Стоптуссин», «Амтерсол», «Пектусин». Препараты данной группы устраняют частые приступы кашля и делают его продуктивным. Они обладают обезболивающим действием, хорошо усваиваются организмом и быстро всасываются. «Линкас» увеличивает продуктивность и снижает интенсивность кашля. Этот препарат оказывает отхаркивающее, бронхолитическое, жаропонижающее, успокаивающее и противомикробное действие. «Линкас» отлично справляется даже с самым мучительным кашлем.
Средства народной медицины от кашля, активно используемые в домашних условиях, являются довольно эффективными и доступными каждому. Эта мягкая отхаркивающая терапия дает неплохие результаты, главное — запастись необходимыми ингредиентами и терпением. Прежде, чем перейти к самолечению, следует проконсультироваться со специалистом.
Чтобы очистить бронхи от нежелательной и излишней мокроты, необходимо употреблять как можно больше жидкости и делать травяные и эфирные ингаляции.
- Из черной редьки удаляют сердцевину, наливают мед и настаивают несколько часов. Полученный сироп принимают несколько раз в день. Можно редьку натереть на терке, отжать сок и смешать его с медом.
- Улучшает отхождение мокроты народное средство, состоящее из теплого молока, меда, коньяка, пищевой соды.
- Сливочное масло и мед смешивают в равных пропорциях, добавляют сок алоэ и принимают дважды в день по чайной ложке.
- Отвар овса, смешанный с молоком и медом, пьют в теплом виде мелкими глотками до 6 раз в день.
- Брусничный сок смешивают с медом и принимают по столовой ложке несколько раз в день.
- Калина — лучшее средство от кашля, которое использовали в лечебных целях с давних времен. Плоды калины кипятят, добавляют мед и принимают средство до полного исчезновения кашля.
- Измельченный лук посыпают сахаром и оставляют настаиваться на всю ночь. Утром сливают луковый сироп и лечат им кашель.
- Сосновые почки варят в молоке и принимают полученный отвар по нескольку глотков в течение дня. Хвойное молоко выводит мокроту и нормализует температуру тела.
- Перед сном прикладывают к груди ткань, смоченную в растительном масле, накрывают сверху целлофаном и оставляют на всю ночь.
-
Эфирное масло пихты, эвкалипта, чабреца, кедра и лаванды помогает справиться с кашлем. В кипящую воду добавляют пару капель одного из масел и вдыхают целебные пары.
- Если у ребенка нет температуры и повреждений на коже, для лечения кашля можно поставить компресс на грудь. Для этого смазывают кожу растительным маслом, сложенную в несколько слоев марлю смачивают в уксусе, меде, водке или масле и прикладывают к груди, избегая области сердца. Сверху кладут полиэтилен и укрывают теплым одеялом. Компресс ставят на всю ночь, а утром снимают, кожу протирают и смазывают детским кремом. Компресс — отличное дополнение к лекарствам или их полная замена. В некоторых случаях он действует быстрее и эффективнее таблеток, не вызывает побочных эффектов.
источник
Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
источник
Мокрота при астме – нормальное явление, которое свидетельствует о нарушении в функционировании слизистой бронхов. Из-за особенностей заболевания пациенту необходимо сдать ряд анализов для определения причины и степени тяжести патологии. Только после этого врач назначает соответствующее лечение.
Анализ мокроты позволяет определить тип возбудителя, что особенно важно для лечения бактериальных патологий дыхательных путей, так как врач должен подобрать действенный антибиотик.
Чтобы анализ мокроты при бронхиальной астме был максимально точным, нужно следовать правилам:
- сдавать слизь рекомендуется утром;
- в день сдачи нужно пить много воды;
- перед процедурой следует прополоскать рот водным раствором соды: это поможет убить бактерии в ротовой полости и снизить шанс ложного диагноза.
При отхаркивании в емкость должна попасть именно мокрота, а не слюна. Обычно пациенты провоцируют кашель, чтобы облегчить ее выведение, при этом достаточно 3–5 мл слизи. Взрослым стоит показать ребенку пример, как нужно правильно сдавать биоматериал на анализ.
Бывает, что пациент не может отхаркнуть слизь, тогда врач предлагает ингаляцию или перкуссионный массаж. Если мокрота не отходит, остается один вариант – применить катетер, который вводится в трахею и выкачивает немного биоматериала. Такой метод не распространен, поскольку провоцирует бронхиальные спазмы, от которых помогают только средства экстренной помощи.
Благодаря анализу мокроты можно выявить количество микроорганизмов, нейтрофилов, клеток эпителия, макрофагов и фибринов. Лаборант делит полученный биоматериал для применения разных методов диагностики: микроскопии и бакпосева. От полученных показателей во многом зависит курс лечения, поэтому к процедуре нужно подойти серьезно.
Состав слизи при астме индивидуален для каждого пациента. Как правило, мокрота стекловидная, она не имеет запаха и цвета, выглядит вязкой и поэтому трудно выводится из бронхов. Однако при запущенной форме астмы в ней можно заметить неспецифические включения: сгустки гноя или крови. Зеленоватый цвет и гнойный запах обычно являются признаками бактериальной инфекции или опухоли.
Нужно отметить, что изменение оттенка мокроты не всегда свидетельствует о жизнедеятельности опасных для здоровья микроорганизмов. Желтый или зеленый цвет может указывать на то, что в бронхах начался распад эозинофилов – подвида лейкоцитов крови.
Красные сгустки в мокроте говорят о травме сосуда слизистой, возникающей из-за напряженного кашля. При этом разрыв стенки капилляра может произойти в любом органе дыхательного пути, поэтому нужно провериться на наличие других заболеваний.
Если мокроты становится все больше, это может означать обострение астмы. Тем не менее для этого заболевания не характерны большие объемы слизи, поэтому при серьезном повышении отделимого нужно провериться на другую патологию, например, на воспаление легких.
На самом деле вязкая слизь вырабатывается в бронхах постоянно. Она является частью очистительной системы дыхательных путей и имеет важное свойство – задерживает частицы пыли и грязи, а затем выходит вместе с инородными веществами, поднимаясь к глотке. Бронхиальный секрет выталкивается благодаря ресничкам на слизистой бронхов. В норме за сутки вырабатывается не более 150 мл мокроты.
Обычно человек либо отхаркивает слизь, либо проглатывает, при этом ее наличие в глотке не вызывает особого дискомфорта. Другое дело – мокрота при астме, которая несет прямую опасность для пациента. Слизистая бронхов производит большое количество секрета, который может закупорить дыхательный просвет. Ситуацию осложняет то, что больной постоянно кашляет из-за бронхиального спазма, который и так приводит к ухудшению прохождения воздуха. При позднем или неправильном лечении последствия могут быть тяжелыми, вплоть до сердечных заболеваний, поэтому при первых признаках патологии необходимо обратиться к врачу.
Важно помнить, что терапия должна быть обговорена со специалистом, поскольку самостоятельное назначение лекарств приводит к ухудшению самочувствия.
Как правило, при астме выбор медикаментов ограничивается следующими группами препаратов:

- Антибиотики: Амоксициллин, Азитромицин, Ципрофлоксацин. После бактериального посева мокроты врач определяет наилучшее антибактериальное средство, к которому у инфекции нет устойчивости. Данные препараты уничтожают не только патогенную микрофлору, но и полезную, поэтому необходимо принимать дополнительные профилактические средства, например, лактобактерии.
- Муколитики: Мукалтин, Амбробене. Эти лекарства нужны для разжижения мокроты и усиления работы ресничек, что улучшает отхождение секрета и не дает ему застаиваться.
- Отхаркивающие средства: Бромгексин, АЦЦ, Термопсол. Препараты стимулируют функционирование гладкой мускулатуры и мерцательного эпителия, за счет чего мокрота легче выводится.
Вместе с аптечными лекарствами используются рецепты народной медицины для избавления от излишнего бронхиального секрета. Помогают следующие «классические» методы:
- мед и алоэ в пропорции 1:5;
- сироп из чеснока и лука;
- редька с медом.
Эффективным средством считается сосновое молоко: берется 3 зеленых шишки, кусочек смолы и ½ л подогретого молока. Ингредиенты смешиваются, настаиваются пару часов, а затем смесь процеживается. Отвар из сосновых почек также помогает вывести мокроту, так как оказывает муколитическое и антисептическое действия.
Мокрота при астме – опасный симптом, который может привести к удушью. Его необходимо правильно лечить, чтобы не нанести вреда организму дополнительной аллергической реакцией или ухудшением состояния из-за побочных эффектов. Если следовать рекомендациям врача, терапия пройдет успешно, и болезнь может перейти в стадию ремиссии.
источник
Отхаркивающие средства при бронхиальной астме помогают избавиться от одного из главных симптомов — кашля (беспокоит преимущественно ночью). В случае обострения патологии кашлевой рефлекс сопровождается несущественным выделением мокроты. У некоторых пациентов мокрота полностью отсутствует. Также одновременно на верхних дыхательных путях может возникать воспаление.
Кашель при БА протекает специфично. Вдохи обычно быстрые и резкие, выходи тяжёлые, продолжительные. Характер кашля приступообразный. Могут присутствовать свисты и хрипы. Факторы, провоцирующие кашель при бронхиальной астме:
- пыльца, пыль, плесень и прочие аллергены;
- вирусы;
- опасные токсические вещества;
- отдельные продукты питания;
- ожирение;
- некоторые медикаменты;
- дым, в том числе от сигарет;
- пол человека (девочки до 15 лет страдают реже, нежели мальчики);
- наследственная предрасположенность.
Удалить из дыхательных путей бронхиальный секрет помогают отхаркивающие средства при экзогенной, эндогенной и смешанной бронхиальной астме. Механизм выработки и ликвидации данного секрета является натуральным. Кашель возникает при сбое. Если вовремя не принять меры, могут наступить серьёзные осложнения.
Чёткой классификации данные медикаменты не имеют. Вместе с тем, специалисты выделяют такие группы:
- медикаменты, созданные из вазицина («Бромгексин» и пр.);
- сульфгидрильные препараты («Карбоцистеин», «Ацетилцистеин» и пр.);
- лекарства с раздражающим эффектом (содержат лекарственные растения);
- комбинированные средства («Лазолван» и пр.).
Внимание! Важно устранить кашель в самые короткие сроки. Только в таком случае удастся повысить качество жизни.
От кашля во время БА спасают отхаркивающие препараты. Их главная задача заключается в улучшении отведения мокроты или/и в сокращении её появления.
Востребованным является трава термопсис. Она оказывает рефлекторное влияние, способствует усилению секреции в желудке и бронхах. Повышается объём мокроты, происходит ее разжижение, и в итоге становится легко откашляться.
Внимание! Термопсис может вызвать рвоту. Чтобы этого не допустить, важно соблюдать дозировку.
Данная трава входит в состав таких медикаментов:
- настойка «Коделак Фито»;
- «Термопсол»;
- «Коделак Бронхо» и «Коделак»;
- раствор «Амтерсол»;
- сухая смесь от кашля.
Также очень популярны препараты, содержащие действующее вещество гвайфенезин. Они делают мокроту тягучей, способствуют более лёгкому отхаркиванию. Вот самые распространённые лекарства, которые широко применяются для устранения нежелательных симптомов:
- «Викс Актив Симптомакс Плюс»,
- «Кофасма»,
- «Туссин Плюс»,
- «Джосет»,
- «Ново-пассит»,
- «Кашнол»,
- «Стоптуссин».
Указанные препараты прописывают при кашле средней влажности. Вследствие их приёма могут возникнуть жидкий стул, боли в желудке, тошнота. В период приёма необходимо употреблять много жидкости. Запрещён одновременный приём со спиртными напитками и психотропными лекарствами.
Внимание! В случае кашля с большим объёмом мокроты, при перенесённом раньше желудочном кровотечении и при язве желудка медикаменты с гвайфенезином употреблять не рекомендуется. Следует предупредить своего лечащего врача о наличии таких заболеваний.
При воспалении бронхов принимаются мукоактивные медикаменты. Они разделяются на мукокинетики, муколитики и мукорегуляторы. Может быть назначен:
- «Амброксол» — показан при различных воспалениях в бронхах, в верхних дыхательных путях. Это лекарство часто назначают при появлении густой клейкой слизи. Аналогами «Амброксола» являются «Флавамед», «Амбросан», «Амброгексал»;
- «Бромгексин» — оказывает несильное противокашлевое воздействие и отхаркивающее действие. Аналогом является «Бронхосан»;
- АЦЦ или «Флуимуцил» — оказывают муколитическое влияние, сокращают воспаление.
Пациентам, находящимся в тяжёлом состоянии, назначается дексаметазон при астме. Медикамент тормозит воспалительные процессы, способствует улучшению слизистых оболочек, сокращению интенсивности отёка дыхательной системы.
Назначаются преимущественно таблетки дексаметазона. Они рекомендованы при астматическом статусе, обструктивном хроническом бронхите, обострениях астмы. Лекарство помогает облегчить дыхание.
Дексаметазон при тяжёлой бронхиальной астме подбирается с учётом состояния конкретного больного. 0,5–3 мг три раза в сутки — стандартная поддерживающая доза. За сутки можно принимать не более 10–15 мг. При остром приступе препарат назначается парентерально и перорально.
Внимание! Нельзя употреблять дексаметазон самостоятельно, консультация с лечащим врачом обязательна! В противном случае могут развиться серьёзные побочные эффекты. При покупке некоторых лекарств можно воспользоваться льготами.
Существует множество лекарств, помогающих устранить кашель при бронхиальной астме. Их стоимость значительно разнится. Дешёвые препараты обойдутся в 45-100 рублей. Вот наиболее востребованные из них: «Трависил», «Пектусин», «Мукалтин».
«Трависил» содержит глюкозу, масла, пятнадцать экстрактов растительного происхождения. Препарат избавляет от влажного и сухого кашля. При наличии сахарного диабета его запрещено употреблять. Также состав противопоказан детям в возрасте до трёх лет.
«Пектусин» содержит эвкалипт и ментол. Подходит детям, возраст которых составляет семь лет и более. При ларингоспазмах, во время беременности и кормлении грудью употреблять это лекарство нельзя.
«Мукалтин» изготавливается на базе «Алтея». Имеет противовоспалительное действие, способствует восстановлению и обволакиванию повреждённых тканей. Гиперчувствительность к определённым составляющим является противопоказанием.
Внимание! Медикаменты должен подбирать лечащий доктор. Важно строго соблюдать рекомендации. Прежде чем принять препарат, нужно внимательно ознакомиться с инструкцией, разработанной производителем.
Непременно поделитесь этой статьёй в социальных сетях. Это позволит ещё большему количеству людей узнать, какие можно употреблять таблетки от кашля при астме, чтобы облегчить симптомы заболевания и устранить нежелательные последствия. Относитесь к здоровью бережно!
источник
Мокрота при бронхиальной астме очень опасна, поскольку она сужает просвет в бронхах и затрудняет проход воздуха.
Бронхиальная астма представляет собой серьезное заболевание дыхательных путей, носящее воспалительный характер. При таком заболевании отекает слизистая оболочка носоглотки, накапливающаяся слизь в бронхах перекрывает свободное прохождение воздуха, в результате чего у пациента появляется затрудненное дыхание. Появляется одышка, а выделяющаяся мокрота при бронхиальной астме вызывает приступы кашля и удушья.
В бронхах человека регулярно образовывается слизь, которая защищает их от попадания на них частичек пыли и грязи и препятствует проникновению микроорганизмов.
Внутри поверхность бронхов покрыта маленькими ресничками. Их роль заключается в выталкивании излишков слизи из бронхов в носоглотку. В здоровом состоянии человек незаметно для себя проглатывает эту слизь. Такой процесс в организме происходит регулярно и является абсолютно нормальным.

В зависимости от характера болезни мокрота может иметь разный цвет, запах, консистенцию.
Вид мокроты при астматическом бронхите может быть различным. Но чаще всего мокрота характеризуется вязкой консистенцией, может быть слизистой или с примесями гноя, а также может содержать частички кровяных волокон. Мокрота может иметь неприятный запах, что свидетельствует о появлении или распаде опухолевых образований и серьезных изменениях в дыхательных путях.
Когда болезнь развивается, количество мокроты становится намного больше, что нередко вызывает закупорку дыхательных путей и затруднение дыхания. В результате человек начинает задыхаться и нуждается в срочной медицинской помощи.

Если наблюдается мокрота с кровью, то это может свидетельствовать о разорвавшемся сосудике в легких от напряженного кашля, а может говорить о развитии более серьезного заболевания, например, пневмонии, отека легкого или туберкулеза.
Поэтому при образовании мокроты в бронхах и затруднении дыхания рекомендуется незамедлительно обратиться в лечебное учреждения для получения квалифицированной медицинской помощи.
Бронхиальная астма может быть нескольких видов:
- при атопической бронхиальной астме возбудителем болезни является какой-либо аллерген, т.е. этот вид заболевания носит аллергический характер;
- собственно развитие бронхита, характеризующегося наличием всех сопутствующих симптомов данного заболевания, и образуется трудноотделяемая мокрота.

Для понимания характера мокроты и ее происхождения необходимо сделать специальный анализ. Лучше всего мокроту собирать во время приступа кашля, причем с утра, поскольку в утреннее время в бронхах скапливается наибольшее количество мокроты. Ее следует собрать в специальную емкость и отвезти в лабораторию.
Мокрота в легких может быть вязкой, тогда ее выход будет значительно затруднен. Для облегчения отхождения мокроты необходимо сделать ее более жидкой. Для этого рекомендуется употреблять большое количество теплой жидкости: чаи, морсы, соки, травяные настои.
Кроме того, лучшему отхаркиванию мокроты способствует повышенная влажность в помещении, для чего необходимо использовать увлажнитель воздуха или разложить в комнате мокрые полотенца.
Для избавления от мокроты при отхаркивании можно также использовать лекарственные препараты: таблетки или сиропы. Хороший эффект дает использование ингаляторов с физраствором или минеральным раствором. Попадание в легкие частичек лекарств, пропускаемых через ингалятор, способствует разжижению скопившейся слизи и быстрому ее выведению.

Мокрота отходит легче при использовании правильных лекарств:
- Отхаркивающие препараты — действуют на рефлекторные зоны. Вызывают сокращение мышц легких, тем самым способствуя более лучшему отхождению скопившейся слизи из дыхательных путей.
- Муколитические средства — подавляют образование большого количества слизи, тем самым облегчая состояние больного.
- Антигистаминные препараты — применяют, если приступ бронхиальной астмы вызван воздействием какого-либо аллергена.
- Разнообразные травяные отвары, настои, которые помогают разжижать мокроту и выводить ее из верхних дыхательных путей.
Влажность воздуха в помещении играет очень большую роль для пациентов с бронхиальной астмой, поскольку повышенная влажность обеспечивает более эффективное разжижение мокроты и освобождение дыхательных путей, в результате чего больной начинает чувствовать значительное облегчение. Поэтому врачи часто рекомендуют при проявлении признаков бронхиальной астмы налить в ванную горячую воду и оставить пациента дышать горячими парами.

Кашель с мокротой может сопровождаться повышением температуры, а может протекать и без этого симптома.
Если температура не повышается, но кашель есть, это может свидетельствовать о:
- аллергической реакции организма;
- легкой сердечной недостаточности;
- проникновении в дыхательные пути каких-либо посторонних предметов;
- действии на слизистую оболочку легких негативных факторов внешней среды;
- развитии респираторных заболеваний;
- такой причине кашля, как курение.
Не следует сразу же принимать медицинские препараты. Необходимо сначала обратиться к врачу для установления более точного диагноза.

- сдать общий и биохимический анализ крови;
- сдать анализ мокроты на посев для определения наличия бактерий и микроорганизмов;
- сделать рентген грудной клетки.
Помимо медикаментов хорошим эффектом для отхождения мокроты обладают ингаляции.
Для облегчения отхождения слизи и ее разжижения нужно устраивать домашние ингаляции паром несколько раз в день. Для улучшения отхаркивания мокроты из бронхов можно в воду добавлять анисовое масло. Пихтовое масло способствует уменьшению воспаления.
Старинным проверенным способом облегчения отхождение мокроты является смесь горячего молока с щелочной минеральной водой. Такую смесь необходимо принимать маленькими глоточками.
Также эффективным средством, способствующим освобождению дыхательных путей и облегчению дыхания, является вибрационный массаж грудной клетки.
Для тех, кто страдает хронической бронхиальной астмой, необходимо длительное время побыть на средиземноморском побережье, подышать морским воздухом и погреться на южном солнышке.
источник
Мокрота в бронхах выделяется регулярно, но в небольшом количестве. Она позволяет очищать бронхи от пыли, грязи, микробов. Мокрота постоянно выводится наружу. Если происходит сбой в иммунной системе, появляется воспалительный процесс или же есть воздействие табачного дыма, количество вязкой мокроты начинает активно увеличиваться. Ее необходимо разжижать и выводить, так как скопление и застой мокроты в бронхах создает благоприятные условия для размножения бактерий.
Бронхит – это воспаление слизистой оболочки бронхов
Мокрота необходима для выведения микробов из бронхов и легких. Во время заболевания количество мокроты значительно возрастает, возникает рефлекторный кашель, который провоцирует сокращение гладкой мускулатуры легких и выталкивает мокроту и бронхов. Если мокрота слишком вязкая, кашель не поможет вытолкнуть ее. Приступы кашля становятся мучительными, а мокрота продолжает скапливаться в легких. В этих случаях нужно искать способы, как разжижить мокроту в бронхах.
Основным признаком скопления мокроты является кашель. Из-за большого скопления мокроты и размножения вирусов, бактерий, может подниматься температура. При отхаркивании мокрота смешивается со слюной и выделениями из носа.
Причинами мокроты в бронхах обычно служат различные заболевания верхних дыхательных путей.
В зависимости от причин возникновения мокрота может быть прозрачной слизистой, серозной, гнойной, с примесью крови. Она образуется при следующих заболеваниях и состояниях:
- Бронхиальная астма. Это хроническое заболевание, при котором возникает одышка, сильный кашель и нередко приступы удушья. При астме выделяется прозрачная, но достаточно густая мокрота, отхождение которой часто затруднено.
- Отек легких. Это очень опасное состояние, при котором количество скапливаемой жидкости и мокроты в легких превышает допустимый уровень. Острый отек может привести к летальному исходу и требует немедленной медицинской помощи. Мокрота при этом выделяется пенистая, с примесями крови.
- Бронхит. При воспалении бронхов мокрота начинает активно выделяться, вызывая еще большее воспаление. При бактериальной природе бронхита мокрота выделяется желтовато-то зеленая, иногда с примесями крови.
- Пневмония. При пневмонии мокрота часто содержит частицы гноя. Воспаление легких обычно носит инфекционную бактериальную природу, сопровождается кашлем и высокой температурой тела.
Причиной скопления мокроты может быть и простая простуда, но в этом случае мокрота выводится без особых затруднений и имеет прозрачный вид.
Лечение назначает врач в зависимости от поставленного диагноза и тяжести состояния больного
Лечение, как правило, комплексное, включает в себя препараты для выведения мокроты, для борьбы с возбудителем заболевания, поддержания иммунитета. Нередко медикаментозное лечение сопровождается народными методами разжижения мокроты.
Виды лекарственных препаратов:
- Антибиотики. Антибиотики назначаются при бронхите, пневмонии и в некоторых случаях при гриппе, когда есть опасность осложнений. Антибактериальные препараты эффективны только при борьбе с бактериями, при вирусной инфекции они бесполезны. Антибиотики не обладают отхаркивающим или противокашлевым эффектом, но воздействуют на саму причину заболевания. Первые улучшения можно наблюдать уже на 3-ий день антибактериальной терапии. При заболеваниях дыхательных путей обычно назначают Ципрофлоксацин, Сумамед, Азитромицин, Амоксициллин.
- Муколитики. Это препараты, разжижающие мокроту, что значительно облегчает ее выведение. К муколитическим препаратам относят Мукалтин, Амбробене, Амброгексал. Некоторые препараты обладают комплексным действием: они разжижают мокроту и усиливают работу мерцательного эпителия, что позволяет вытолкнуть слизь из бронхов.
- Отхаркивающие препараты. Отхаркивающие средства усиливают работу гладкой мускулатуры легких и ресничек мерцательного эпителия, что позволяет вытолкнуть мокроту из бронхов. К отхаркивающим препаратам относят Бромгексин, Термопсол, АЦЦ. После приема этих препаратов кашель может усилиться, так как это рефлекторная реакция организма на выталкивание мокроты.
- Противовирусные препараты. Они назначаются при гриппе, простуде. Препараты типа Кагоцел, Арбидол, Римантадин, Эргоферон уничтожают вирусы, которые вызывают заболевание, блокируют их размножение. На фоне противовирусных препаратов заболевание протекает легче и быстрее, но непосредственного воздействия на мокроту и бронхи они не оказывают.
Редька с медом – лучшее народное средство для улучшения отхождения мокроты из бронхов
Народные методы разжижения и выведения мокроты могут быть очень эффективны, особенно на начальных этапах заболевания. Обычно рецепты народной медицины рекомендуют использовать параллельно с медикаментозным лечением.
Стоит помнить, что некоторые заболевания типа пневмонии и отека легких нельзя вылечить только народными средствами. Некоторые травы и продукты пчеловодства могут вызвать сильную аллергическую реакцию и усилить отек.
- Редька с медом. Черную редьку нужно вымыть, вырезать серединку по типу чаши и налить туда жидкий, чуть подогретый мед. Настаивать примерно сутки. Подобное лекарство отлично снимает воспаление, помогает от кашля, разжижает мокроту, повышает иммунитет.
- Сироп из лука и чеснока. Свежий репчатый лук и чеснок мелко нарезать, положить в банку и присыпать сахаром. Через некоторое время появится сироп, который нужно процедить и пить каждый день по чайной ложке после еды. Это средство хорошо помогает при воспалительных заболеваниях дыхательных путей, но не рекомендовано при гастрите, так как раздражает слизистую желудка.
- Мед и алоэ. Жидкий мед смешивают с выжатым соком алоэ в пропорции 1:5 и принимают по чайной ложке. Алоэ может вызвать аллергическую реакцию, поэтому начинать лучше с небольших доз.
- Отвары трав. Для разжижения и выведения мокроты рекомендуют принимать настои и отвары подорожника, тимьяна, фенхеля, солодки, сосновых почек, донника. Травы можно смешивать или заварить по отдельности. Большинство из них обладают и противовоспалительным эффектом.
- Сосновое молоко. Этот метод считается эффективным и безопасным, рекомендованным даже при бронхите курильщика. Чтобы приготовить сосновое молоко, нужно взять 3 зеленых сосновых шишки и маленький кусочек смолы и залить 0,5 л кипящего молока. Все это настаивается 2-3 часа, а затем тщательно процеживается. Нужно выпивать по стакану такого средства утром и вечером.
Делать ингаляции при повышенной температуре тела запрещено!
Трудно представить более эффективного метода выведения мокроты из бронхов, чем ингаляция. Эта процедура помогает препаратам проникать прямо в легкие, минуя желудок и кровеносную систему.
Наиболее эффективными считаются ингаляции холодным паром с помощью небулайзера, так как горячий пар негативно сказывается на состоянии сосудов и может привести к ожогу слизистой.
Ингаляции можно проводить обычным физраствором или минеральной водой. Такие процедуры безопасны даже для маленьких детей и беременных женщин на любом сроке. Пары физраствора проникают в бронхи, разжижая мокроту, и способствуют ее быстрому выведению.
К тому же ингаляция увлажняет слизистую и снимает воспаление.
Если во время процедуры ингаляции используются препараты, их дозировку определяет врач с учетом возраста и состояния пациента. Для разжижения мокроты можно использовать Амброксол, Флуимуцил, Лазолван.
Чтобы процедура ингаляции приносила пользу, нужно придерживаться основных правил проведения ингаляций:
- Все препараты используются в растворенном виде. Определенное количество препарата разбавляется физраством, и затем уже проводится ингаляция. Нельзя превышать дозировку, прописанную врачом, так как эффект это не усилит, а лишь приведет к различным побочным эффектам.
- Ингаляции проводятся курсами по 5-10 дней. Желательно пройти кус до конца, чтобы мокрота вышла полностью. Один сеанс длится 5-7 минут.
- Проводить ингаляции можно только при отсутствии высокой температуры. Если температура выше 37,3-37,5, лучше перенести процедуру, так как она может спровоцировать еще больший скачок температуры.
- Перед и после процедуры ингаляции нужно протирать маску спиртом, а контейнер для лекарства хорошо промывать проточной водой.
- Делать ингаляции нужно через час после и за час до еды. Сразу после процедуры нежелательно есть, пить, курить, выходить на улицу.
- Если во время процедуры стало плохо, закружилась голова, усилился кашель, появился приступ удушья, нужно прервать ингаляции и сообщить об этом врачу.
Дыхательная гимнастика будет полезна всем: для дренажа легких, для частичного устранения последствий курения, для профилактики и снятия воспаления. Есть простые дыхательные упражнения, выполнять которые нужно дома трижды в день. Они безопасны и легко выполняются. Есть и более сложная дыхательная гимнастика, которая выполняется с помощью инструктора-массажиста.
Чтобы освоить технику простой дыхательной гимнастики, нужно каждый день выполнять следующие упражнения по 5-7 повторов за 1 подход:
- Сядьте на стул или встаньте прямо. Спина должна быть прямая. Делайте глубокий вдох, а затем мелкие дробные выдохи.
- Тренируйте брюшное дыхание, так как оно способствует более активной работе легких. При вдохе и выдохе старайтесь как можно больше раздувать и втягивать живот. Эффективно будет чередовать грудное и брюшное дыхание. Грудная клетка также должна максимально подниматься.
- Лягте на спину и положите под голову невысокую подушку. Аккуратно и не до конца поворачивайте голову поочередно в каждую сторону, совершая глубокие вдохи и выдохи.
- Встаньте на колени и наклоняйтесь вперед, совершая глубокие вдохи и выдохи.
В процессе гимнастики дыхание будет становиться легче, но возможно отхождение мокроты, ее нужно убирать и продолжать упражнения.
Больше информации о бронхите можно узнать из видео:
источник
В лечении обострений бронхиальной астмы важно применение средств, способствующих удалению мокроты из дыхательных путей. В настоящее время выделяют 2 основные группы этих средств: стимулирующие отхаркивание и муколитические препараты. Отхаркивающие препараты усиливают активность мерцательного эпителия дыхательных путей и сокращения мелких бронхов, способствуя продвижению мокроты из нижних отделов дыхательных путей в верхние, а также усиливают секрецию бронхиальных желез и несколько уменьшают вязкость мокроты. Муколитические средства разжижают, расплавляют густую мокроту, уменьшают ее образование в клетках эпителия. Большинство препаратов обладает в той или иной степени и муколитическим, и отхаркивающим действием. К муколитическим препаратам относятся: ацетилцистеин (АЦЦ, АЦЦ Лонг, Флуимуцил, Экзомюк), карбоцистеин (Бронкатар, Дрилл отхаркивающее, Мукодин, Мукопронт, Флуифорт, Флювик, Флюдитек), месна (Мистаброн, Мукофлуид), бромгексин (Бромгексин, Бизолвон, Паксиразол, Солвин, Флегамин), амброксол (Амброксол, Амброгексал, Амбробене, Амбролан, Амбросан, Лазолван, Медовент, Халиксол).
Действующее вещество: амброксола гидрохлорид. Стимулирует образование сурфактанта, нормализует бронхо-легочную секрецию, уменьшает вязкость мокроты, облегчает ее выведение из бронхов. Амброксол, в отличие от бромгексина, уже является активным веществом, не требующим времени для превращения в активный метаболит, поэтому его действие начинается уже через 30 минут после приема. Выпускается в самых разнообразных формах: таблетки по 30 мг, сироп по 15 мг в 1 мл, свечи по 15 и 30 мг, раствор для инъекций в ампулах по 2 мл (15 мг), раствор для приема внутрь и ингаляций по 15 мг в 1 мл, капсулы-ретард по 7,5 мг, которые можно применять 1 раз в день. Доза для взрослых по 30 мг 2-3 раза в день, для детей — зависит от возраста.
Действующим веществом является амброксол. Оказывает муколитическое и отхаркивающее действие. Стимулирует образование трахеобронхиального секрета пониженной вязкости вследствие изменения структуры мукополисахаридов мокроты и повышает секрецию гликопротеидов (мукокинетическое действие). Достаточно полно всасывается при любых путях введения. В печени подвергается биотрансформации, образует дибромантраниловую кислоту и глюкуроновые коньюгаты. Показания: бронхит, пневмония и бронхиальная астма с затруднением отхождения мокроты, бронхоэктатическая болезнь, респираторный дистресс-синдром у недоношенных детей и новорожденных. Противопоказания: гиперчувствительность, язва желудка, беременность (I триместр), кормление грудью (на период лечения необходимо приостановить). Не следует комбинировать с другими противооткашлевыми средствами, затрудняющими выведение мокроты.
Действующее вещество: ацетилцистеин. Препарат с ферментной активностью, разрывает дисульфидные связи мукополисахаридов мокроты, что приводит к ее разжижению, увеличивает объем, облегчает выделение, способствует отхаркиванию. Выпускается в форме шипучих таблеток и растворимого гранулята по 100 и 200 мг с приятным вкусом лесных ягод, который не отказываются принимать даже дети. Применяется у взрослых по 200 мг 3 раза в день, у детей доза зависит от возраста. Возможны аллергические реакции.
Действующее вещество: ацетилцистеин. Пролонгированный препарат ацетилцистеина. Прием 1 таблетки обеспечивает достаточный муколитический эффект в течение всего дня. Выпускается в форме шипучих таблеток по 600 мг. Применяется у пациентов старше 14 лет по 1 таблетке вдень. Возможны аллергические реакции.
Действующее вещество: бромгексина гидрохлорид. Муколитический препарат с отхаркивающим действием. Снижает вязкость мокроты, усиливает деятельность мерцательного эпителия, стимулирует выработку сурфактанта. Сурфактант способствует улучшению реологических свойств секрета, его продвижению по эпителию и облегчает выделение мокроты из дыхательных путей. Выпускается в форме таблеток по 8 мг, драже по 4 и12 мг. Применяется у детей с 2 до 6 лет по 4 мг З раза в день, с 6 до 14 лет по 8 мг 3-4 раза в день, у взрослых по 12-16 мг 3-4 раза в день.
Муколитический и отхаркивающий препарат. Снижает вязкость бронхиального секрета за счет деполяризации кислых полисахаридов отделяемого бронхов и стимуляции секреторных клеток слизистой бронхов, вырабатывающих секрет, содержащий нейтральные полисахариды. Показаниями к применению являются заболевания дыхательных путей, сопровождающиеся образованием трудноотделяемого вязкого секрета: трахеобронхит; хронический бронхит с бронхообструктивным синдромом; бронхиальная астма; муковисцидоз; хроническая пневмония. Терапевтическое действие препарата может проявиться на 4-6-й день лечения. Взрослым и детям старше 10 лет препарат назначают по 8 мг 2 раза/сут. Для детей в возрасте до 2 лет разовая доза составляет 2 мг, от 2 до 6 лет — 4 мг, от 6 до 10 лет — 6-8 мг. Кратность приема препарата — 3 раза/сут. С осторожностью применяют препарат при язве желудка, а также при указаниях в анамнезе на желудочное кровотечение. У детей лечение следует сочетать с постуральным дренажем и вибрационным массажем грудной клетки, облегчающим отток секрета из бронхов. Во II и III триместрах беременности Бромгексин назначают только в том случае, когда предполагаемая польза для матери превышает потенциальный риск для плода. При необходимости назначения препарата в период лактации следует решить вопрос о прекращении грудного вскармливания. Бромгексин не назначают одновременно с противокашлевыми лекарственными средствами, содержащими кодеин, так как это затрудняет откашливание разжиженной мокроты, бромгексин улучшает проникновение тетрациклинов и сульфаниламидов в слизистую оболочку бронхов. Форма выпуска: 50 таблеток по 4 мг, 10 таблеток по 8 мг, 20 таблеток по 8 мг.
Препарат бромгексина, предназначенный для применения в педиатрической практике. Выпускается в виде сиропа, 5 мл которого содержат 4 мг бромгексина гидрохлорида. Лечение следует сочетать с постуральным дренажем и вибрационным массажем грудной клетки, облегчающим отток секрета из бронхов. Терапевтическое действие препарата может проявиться на 4-6-й день лечения.
Активируя в первую очередь деятельность серозных бронхиальных желез – усиливает выделение слизи. Благодаря влиянию, усиливающему прохождение секрета, а также секретолитической и мукоцилиарной активности Бромгексин-Эгис предотвращает высыхание слизистых оболочек дыхательных путей, стимулирует сухие слизистые оболочки, способствуя продукции секрета и образованию на их поверхности нормального покрытия. Прилипающую, высыхающую, муцинозную и густую слизь делает менее вязкой и способствует ее отхождению. Показаниями к применению являются все заболевания дыхательных путей, при которых необходимы разжижение секрета бронхов и облегчение отхаркивания мокроты (трахеобронхит, хронический бронхит, различные формы хронических обструктивных заболеваний легких, хронические воспалительные заболевания легких, пневмокониоз, бронхоэктазии). Также Бромгексин-Эгис применяется для диагностических целей (для облегчения откашливания инородных веществ при их внутрибронхиальном введении при бронхографии). Противопоказания в настоящее время не обнаружены. Из побочных эффектов отмечается только временная тошнота.
Действующее вещество: амброксола гидрохлорид. Хорошо изученный и широко применяющийся в мире препарат является мощным муколитическим и
отхаркивающим средством, которое к тому же обладает антиоксидантными свойствами, усиливает эффект ряда антибиотиков. Высокая безопасность подтверждается большой широтой терапевтического действия: суточная доза у взрослых может колебаться от 60 до 120 мг. Выпускается в форме таблеток по 30 мг, раствора для приема внутрь и ингаляций по 15 мг в 1 мл, сиропа по 15 и 30 мг в 1 мл (сироп не содержит сахар и алкоголь). Применяется у взрослых в средней дозе по 30 мг 3 раза в день. Доза для детей зависит от возраста.
Препарат амброксола. Медовент оказывает: муколитическое (разрывает дисульфидные связи между молекулами мокроты) действие; отхаркивающее (секретомоторный) действие; секретолитическое действие (разжижает мокроту); обволакивающее действие на бронхи; противовоспалительное действие на дыхательные пути (уменьшает высвобождение медиаторов воспаления); антиателектатическое действие (увеличивает образование сурфактанта); иммуномодулирующее действие (повышает синтез секреторного иммуноглобулина А); незначительное противокашлевое действие; увеличивает концентрацию антибиотиков в мокроте, чем повышает эффективность лечения респираторной инфекции.
Препарат обладает высокой биодоступностью при пероральном приеме (70-80%). Обладает высокой клинической эффективностью при любом кашле с мокротой (при остром и хроническом бронхитах, пневмониях, бронхоэктатической болезни, муковисцидозе, бронхиальной астме, пневмокониозе). В отличие от других муколитиков безопасен при назначении пациентам с бронхиальной астмой. Препарат малотоксичен, не повреждает слизистую оболочку бронхов. Может применяться у пациентов различных возрастных групп. Имеет несколько форм выпуска: таблетки по 30 мг, капсулы ретард по 75 мг и детскую форму – эликсир 15 мл/5 мл во флаконах. Наличие лекарственной формы пролонгированного действия имеет множество преимуществ: замедленное и постепенное высвобождение действующего вещества, отсутствие пиковой концентрации, эффективное действие в течение суток, прием препарата 1 раз в сутки, предотвращение избыточного образования мокроты, лучшая переносимость.
Действующее вещество: бромгексина гидрохлорид. Эффективный препарат с муколитическим и отхаркивающим действием. Характеризуется разнообразием форм выпуска: таблетки по 8 мг, сироп по 4 мг в 5 мл, капли по 4 мг в 1 мл, ампулы по 2 мл (4 мг). Это позволяет выбрать удобную форму для каждого пациента в зависимости от возраста и степени тяжести заболевания. Капли могут применяться у детей с 1 месяца. Доза для взрослых по 8 мг 3 раза в день, доза для детей зависит от возраста. Форма выпуска: таблетки 8 мг, сироп для детей 2мг/5 мл, во флаконах 120 мл.
Действующее вещество: карбоцистеин. Муколитический препарат, который эффективно воздействует на гелевую фазу слизи, разжижает вязкий секрет и таким образом способствует выделению мокроты. Разрешен к применению даже у новорожденных детей. Выпускается в 2 формах: сироп для детей со вкусом банана и сироп для взрослых со вкусом карамели. Доза для детей зависит от возраста, взрослым применять по 15 мл 3 раз вдень. Возможны аллергические реакции.
Препарат амброксола. Высокоэффективный муколитический препарат, не уступающий по быстроте и качественности терапевтического эффекта другим лекарственным средствам. Применяется при заболеваниях, сопровождающихся кашлем с трудно отделяемой мокротой. Сочетанное применение Халиксола и антибиотиков (например, пенициллина) повышает бронхиальную секрецию и повышает клиническую эффективность лечения. Прекрасно переносится больными; крайне редко развиваются побочные эффекты и, как правило, не требуют отмены препарата. В экспериментальных исследованиях не установлено мутагенное и канцерогенное действие препарата. Выпускается в виде таблеток для взрослых и детей, а также имеет специальную форму выпуска препарата для детей — в виде сиропа.
Лекарственные средства с преимущественно отхаркивающим действием представлены в основном фитопрепаратами.
Трава термопсиса – стимулирует дыхательный центр, увеличивает секрецию бронхиальных желез, повышает сократительную способность гладкой мускулатуры бронхов. Настой травы применяют по 1 ст.л. 3-4 раза в день.
Корень алтея – обладает отхаркивающим, противовоспалительным, обволакивающим и смягчающим действием. Настой травы применяют по 1 столовой ложке 3-5 раз в день.
Корни солодки – обладают отхаркивающим, противовоспалительным и бронхолитическим действием. Входит в состав грудного эликсира, который применяют по 20-40 капель 3-4 раза в день.
Корни истода – увеличивают секрецию слизи бронхиальными железами, разжижают мокроту, уменьшают ее вязкость. Назначают отвар по 1 столовой ложке 5 раз в день.
Корневище с корнями девясила – назначают при бронхитах с густой мокротой как средство, уменьшающее воспалительную реакцию, влияющее на секреторно-моторную деятельность легких и разжижающее мокроту. Применяется в виде отвара по 1 столовой ложке 4-5 раз в день.
Трава чабреца – обладает центральным успокаивающим действием с отхаркивающей и бактерицидной активностью. Является препаратом выбора при обструктивных бронхитах без значительного отделения мокроты. Применяется в виде настоя по 2 ст.л. 3-4 раза в день.
Фитопрепараты могут применяться в виде различных сборов. Так, например, отхаркивающим и бронхолитическим действием обладают следующие сборы:
1. Корень алтея 20,0, побеги паслена 10,0, трава фиалки трехцветной 20,0, плоды аниса 10,0. Стакан настоя выпивают за 4-5 приемов в день.
2. Трава первоцвета 40,0, листья подорожника 20,0, трава эфедры хвощовой 10,0, листья вахты трехлистной 10,0, корень девясила 20,0. Принимают настой по 0,5 стакана 4 раза в день.
3. Лист крапивы двудомной 30,0, трава хвоща полевого 20,0, лист мяты перечной 20,0, трава горицвета 10,0, плоды аниса 30,0, сосновые почки 30,0, плоды шиповника 30,0. Принимать по 0,5 стакана 5 раз в день.
Необходимо помнить, что фитотерапия противопоказана при пыльцевой аллергии!
источник
 Лекарства рефлекторного воздействия. Они раздражают слизистую желудка, а также центры кашля и рвоты в мозге. Рефлекторно стимулируется работа желез, вырабатывающих бронхиальный секрет, усиливается перистальтика бронхиол, и мокрота покидает организм. К этой подгруппе относятся фитопрепараты на основе солодки, алтея, термопсиса.
Лекарства рефлекторного воздействия. Они раздражают слизистую желудка, а также центры кашля и рвоты в мозге. Рефлекторно стимулируется работа желез, вырабатывающих бронхиальный секрет, усиливается перистальтика бронхиол, и мокрота покидает организм. К этой подгруппе относятся фитопрепараты на основе солодки, алтея, термопсиса. «Бромгексин» – эффективный муколитик, который назначают лицам с трахеобронхитом, спастическим бронхитом, бронхоэктазами. Бромгексин является синтетическим аналогом активного растительного вещества вазицина, способного разжижать и выводить мокроту. В организме человека бромгексин всасывается в кровь и в результате целого ряда метаболических реакций превращается в амброксол. Выпускают препарат в таблетированной форме, в сиропе и каплях для ингаляционного введения. Действие препарата начинается через сутки после начала лечения: снижается вязкость мокроты, усиливается работа мерцательного эпителия, увеличивается объем мокроты и ее выведение. Бромгексин обеспечивает стабильность альвеол при дыхании благодаря выработке легочного сурфактанта. Побочные эффекты — диспепсия и аллергия. В настоящее время бромгексин считается устаревшим препаратом, врачи рекомендуют его все реже.
«Бромгексин» – эффективный муколитик, который назначают лицам с трахеобронхитом, спастическим бронхитом, бронхоэктазами. Бромгексин является синтетическим аналогом активного растительного вещества вазицина, способного разжижать и выводить мокроту. В организме человека бромгексин всасывается в кровь и в результате целого ряда метаболических реакций превращается в амброксол. Выпускают препарат в таблетированной форме, в сиропе и каплях для ингаляционного введения. Действие препарата начинается через сутки после начала лечения: снижается вязкость мокроты, усиливается работа мерцательного эпителия, увеличивается объем мокроты и ее выведение. Бромгексин обеспечивает стабильность альвеол при дыхании благодаря выработке легочного сурфактанта. Побочные эффекты — диспепсия и аллергия. В настоящее время бромгексин считается устаревшим препаратом, врачи рекомендуют его все реже. «Амброксол» – лекарство, обеспечивающее защиту слизистой оболочки органов дыхания от внешних воздействий, включая инфекцию. Этот препарат относится к жизненно необходимым и широко используется во врачебной практике. Благодаря воздействию препарата активизируется подвижность ворсинок мерцательного эпителия, восстанавливается мукоцилиарный транспорт, благодаря чему образуется менее вязкое отделяемое. Повышенная продукция сурфактанта защищает клетки и ткани от вторжения болезнетворных микробов. Амброксол является метаболитом бромгексина и имеет идентичные свойства. Он оказывает выраженное антиоксидантное и противовоспалительное действие. Используют препарат с профилактической целью до и после операций. Амброксол применяют в таблетированной форме для лечения влажного кашля у взрослых. Детям до года дают вкусный сироп в возрастной дозировке.
«Амброксол» – лекарство, обеспечивающее защиту слизистой оболочки органов дыхания от внешних воздействий, включая инфекцию. Этот препарат относится к жизненно необходимым и широко используется во врачебной практике. Благодаря воздействию препарата активизируется подвижность ворсинок мерцательного эпителия, восстанавливается мукоцилиарный транспорт, благодаря чему образуется менее вязкое отделяемое. Повышенная продукция сурфактанта защищает клетки и ткани от вторжения болезнетворных микробов. Амброксол является метаболитом бромгексина и имеет идентичные свойства. Он оказывает выраженное антиоксидантное и противовоспалительное действие. Используют препарат с профилактической целью до и после операций. Амброксол применяют в таблетированной форме для лечения влажного кашля у взрослых. Детям до года дают вкусный сироп в возрастной дозировке. Ацетилцистеин представляет собой основное действующее вещество препарата «АЦЦ» и его аналогов. Это эффективный муколитик, способный разжижать вязкое отделяемое бронхов и выводить его из организма. Назначают «АЦЦ» лицам с инфекционной патологией органов дыхания, сопровождающихся образованием густой слизи: бронхитом, ларингитом, трахеитом, а также ринитом, отитом, синуситом. Ацетилцистеин используют для лечения простудного кашля и входит в комплексную терапию таких тяжелых заболеваний, как муковисцидоз, туберкулез легких и прочих. Ацетилцистеин — важный медикамент, который выпускают в виде порошка и шипучих таблеток. Среди побочных эффектов выделяют аллергические реакции, одышку, бронхоспазм.
Ацетилцистеин представляет собой основное действующее вещество препарата «АЦЦ» и его аналогов. Это эффективный муколитик, способный разжижать вязкое отделяемое бронхов и выводить его из организма. Назначают «АЦЦ» лицам с инфекционной патологией органов дыхания, сопровождающихся образованием густой слизи: бронхитом, ларингитом, трахеитом, а также ринитом, отитом, синуситом. Ацетилцистеин используют для лечения простудного кашля и входит в комплексную терапию таких тяжелых заболеваний, как муковисцидоз, туберкулез легких и прочих. Ацетилцистеин — важный медикамент, который выпускают в виде порошка и шипучих таблеток. Среди побочных эффектов выделяют аллергические реакции, одышку, бронхоспазм. Карбоцистеин — муколитическое средство, обладающее бронхосекретолитическим действием. Он разжижает, расщепляет и растворяет трудно отхаркиваемую вязкую слизь, а также замедляет процесс ее образования. «Карбоцистеин», «Либексин Муко», «Мукосол» и прочие аналоги нормализуют состояние слизистых оболочек и способствуют их регенерации. Эти лекарства не провоцируют бронхоспазм и являются более безопасными, чем «АЦЦ». Уже на следующий день после начала лечения улучшается отхождение мокроты и слизи из респираторного тракта, что облегчает дыхание и уменьшает кашель.
Карбоцистеин — муколитическое средство, обладающее бронхосекретолитическим действием. Он разжижает, расщепляет и растворяет трудно отхаркиваемую вязкую слизь, а также замедляет процесс ее образования. «Карбоцистеин», «Либексин Муко», «Мукосол» и прочие аналоги нормализуют состояние слизистых оболочек и способствуют их регенерации. Эти лекарства не провоцируют бронхоспазм и являются более безопасными, чем «АЦЦ». Уже на следующий день после начала лечения улучшается отхождение мокроты и слизи из респираторного тракта, что облегчает дыхание и уменьшает кашель.
 «Геделикс», «Гербион» и «Проспан» – сиропы от кашля растительного происхождения на основе плюща. Они разжижают мокроту, снимают мышечный спазм с бронхов, выводят жидкий секрет. Эти средства можно использовать как при сухом кашле, так и при влажном.
«Геделикс», «Гербион» и «Проспан» – сиропы от кашля растительного происхождения на основе плюща. Они разжижают мокроту, снимают мышечный спазм с бронхов, выводят жидкий секрет. Эти средства можно использовать как при сухом кашле, так и при влажном. Средства на основе тимьяна бережно и эффективно разжижают мокроту и способствуют ее выведению из организма. К ним относятся препараты «Бронхикум», «Бронхипрет». Они уменьшают отечность слизистой и увеличивают просвет бронхов, облегчая симптомы мучительного, приступообразного кашля. «Пертуссин» — сироп от кашля, известный практически каждому с детства. Он оказывает отхаркивающее, противомикробное и болеутоляющее действие и способствует быстрой эвакуации бронхиальной слизи.
Средства на основе тимьяна бережно и эффективно разжижают мокроту и способствуют ее выведению из организма. К ним относятся препараты «Бронхикум», «Бронхипрет». Они уменьшают отечность слизистой и увеличивают просвет бронхов, облегчая симптомы мучительного, приступообразного кашля. «Пертуссин» — сироп от кашля, известный практически каждому с детства. Он оказывает отхаркивающее, противомикробное и болеутоляющее действие и способствует быстрой эвакуации бронхиальной слизи. Препараты, полученные из корня алтея, совмещают эффективность и экономичность. Наиболее распространенным среди них является «Мукалтин». Это медицинский препарат, применяемый для лечения респираторных заболеваний в качестве секретолитика. Он стимулирует активность мерцательного эпителия, секрецию слизистых желез и перистальтику мускулатуры бронхов.
Препараты, полученные из корня алтея, совмещают эффективность и экономичность. Наиболее распространенным среди них является «Мукалтин». Это медицинский препарат, применяемый для лечения респираторных заболеваний в качестве секретолитика. Он стимулирует активность мерцательного эпителия, секрецию слизистых желез и перистальтику мускулатуры бронхов. Комбинированные фитосредства – «Стоптуссин», «Амтерсол», «Пектусин». Препараты данной группы устраняют частые приступы кашля и делают его продуктивным. Они обладают обезболивающим действием, хорошо усваиваются организмом и быстро всасываются. «Линкас» увеличивает продуктивность и снижает интенсивность кашля. Этот препарат оказывает отхаркивающее, бронхолитическое, жаропонижающее, успокаивающее и противомикробное действие. «Линкас» отлично справляется даже с самым мучительным кашлем.
Комбинированные фитосредства – «Стоптуссин», «Амтерсол», «Пектусин». Препараты данной группы устраняют частые приступы кашля и делают его продуктивным. Они обладают обезболивающим действием, хорошо усваиваются организмом и быстро всасываются. «Линкас» увеличивает продуктивность и снижает интенсивность кашля. Этот препарат оказывает отхаркивающее, бронхолитическое, жаропонижающее, успокаивающее и противомикробное действие. «Линкас» отлично справляется даже с самым мучительным кашлем. Эфирное масло пихты, эвкалипта, чабреца, кедра и лаванды помогает справиться с кашлем. В кипящую воду добавляют пару капель одного из масел и вдыхают целебные пары.
Эфирное масло пихты, эвкалипта, чабреца, кедра и лаванды помогает справиться с кашлем. В кипящую воду добавляют пару капель одного из масел и вдыхают целебные пары.