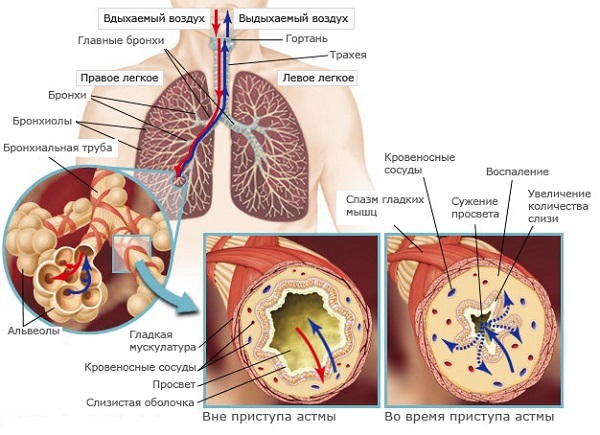
28 апреля 2017, 17:44 Эксперт статьи: Блинова Дарья Дмитриевна 0 6,402
Трудно поверить, но бронхиальная астма и паразиты тесно взаимосвязаны. Личинки гельминтов проникают в организм человека и с помощью потоков лимфы или крови транспортируются в другие органы. Поэтому зачастую проблемы с дыхательными путями могут возникнуть из-за инвазии гельминтами. Причем астма и бронхит — довольно часто встречаются у людей. От 5 до 10 процентов населения нашей планеты страдают от этих заболеваний, а это сотни миллионов пораженных.
Когда глисты вторглись в легкие человека, то на протяжении нескольких лет не проявляется признаков инвазии. Чтобы появилась симптоматика, необходимо, чтобы функциональность защиты иммунной системы упала. Тогда гельминты размножаются достаточно, чтобы появились симптомы, такие как:
- пониженный аппетит и тошнота;
- головокружения и мигрени;
- сильный мокрый кашель по утрам;
- повышение температуры;
- аллергические реакции.
Влияние паразитов на органы дыхания непосредственно зависит от длительности их пребывания в организме и их количества.
Гельминтозную инвазию распределяют на четыре фазы:
- острая фаза — паразиты транспортируются в кровеносной системе и тканях органов;
- латентная фаза практически не имеет симптомов, поскольку глисты в форме зародышей;
- хроническая наступает, если не было надлежащего лечения — тогда половозрелые гельминты откладывают яйца;
- исходная фаза наступает, когда орган, который поражен глистами, отмирает.
Вернуться к оглавлению
Основные причины инвазии — контакт с различными животными. Например, при контакте с собаками, кошками, овцами, коровами, свиньями, лошадьми. Переносчиками таких гельминтов иногда бывают и дикие животные, например, лиса или соболь. Причем для заражения необязателен прямой контакт. Заражение наступает через контакт с почвой, где был помет животных либо шерсть. По этой причине не рекомендуется пить из источника, если он не проверен, либо есть дикие ягоды немытыми. Заразиться возможно, употребляя мясо, которое не прошло достаточной термической обработки.
Если в желудок человека попали личинки аскарид, то со взрослением они начинают перемещаться не в кишечник, как действует большинство видов гельминтов, а в легкие. При этом слизистая оболочка легких раздражена. Это вызывает кашель — глисты выводятся, но вскоре обратно проглатываются. Приступы кашля не прекращаются до тех пор, пока человек не избавиться от паразитов.
Иногда легкие человека заражены цепнями группы тениидов, которые вызывают альвеококоз (который вызывают личинки Alveococcus multilocularis) и эхинококоз (возбудители которого — личинки Echinococceus granulosus). Эхинококоз вызывает астму и пневмонию. В легких возникает пузырь из личинки паразита, который нарушает нормальное функционирование. Кроме того, что паразит питается полезными веществами «за счет хозяина», а также выводит в его органы токсические продукты своей жизнедеятельности, личинка разрастается и оказывает давления на легкие, провоцируя возникновение астматических приступов.
Если произошло заражение стронгилоидозом, то личинки с потоком крови оседают в бронхах и бронхиолах. При этом в бронхах прослушиваются легкие хрипы, а дыхание затрудненное. Симптоматика заболевания сопровождается сильным и частым кашлем, во время которого отхаркиваются и глисты, но потом они проглатываются и попадают в кишечник зараженного человека. Стронгдиолы достигают там половозрелой формы за 10−15 дней.
На следующем этапе существования они внедряются глубоко в слизистую оболочку кишечника и откладывают в промежутке между жилами и эпителиальными клетками яйца. После вылупливания большинство из личинок с кровотоком попадают в кишечник. Но некоторые паразиты транспортируются в эпителиальный слой бронхов или трахеи, чем поражают дыхательную систему.
У астматиков при инвазии ухудшается дыхание. Ведь астма — это заболевание аллергической природы. На гельминтов тоже возникает аллергическая реакция, а астма повышает предрасположенность пациента к этому. Ухудшенное дыхание — это активация ответной реакции иммунитета на инвазию паразитов. Но это сигнализирует и о том, что иммунной системе необходима помощь, так как сама она не в состоянии вывести гельминтов из организма человека.
Интенсивность реакции иммунитета возрастает, появляются симптомы:
- кашель усилен при соответствующем стимуле (пыль, шерсть животных, низкая влажность воздуха);
- слизистая оболочка в бронхах повреждена;
- провоцировать приступы аллергического кашля могут даже те факторы, которые раньше совсем не вызывали соответствующих реакций.
Вернуться к оглавлению
Когда организм поражен токсокарозом, то симптоматика может быть самой разнообразной. Могут возникнуть симптомы как при обычной простуде, а могут возникнуть тяжелые астматические приступы. У пораженных паразитами можно наблюдать наличие следующих симптомов:
- катаральные явления, которые повторяются;
- бронхиты;
- воспалительные процессы в бронхах и пневмонии;
- частые приступы сухого кашля, обычно в ночной период;
- одышка, астматические приступы;
- цианоз.
Вернуться к оглавлению
Необходимо узнать, какой конкретно вид паразита поразил органы. Особую опасность представляет стронгилоидоз. Ведь часто при тяжелом течении бронхиальной астмы врачи назначают курс кортикостероидов. Но этого делать нельзя при стронгилоидозе. Это вызывает интенсивное размножение гельминта. Из-за усугубления болезни лечение имеет обратный эффект. Если токсокароз спровоцировал астму, то выздоровление наступит быстрее, чем при иной этиологии. Вегетативно-резонансная терапия (или ВРТ) поможет со временем избавиться от паразитов и выздороветь в полной мере.
источник
Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
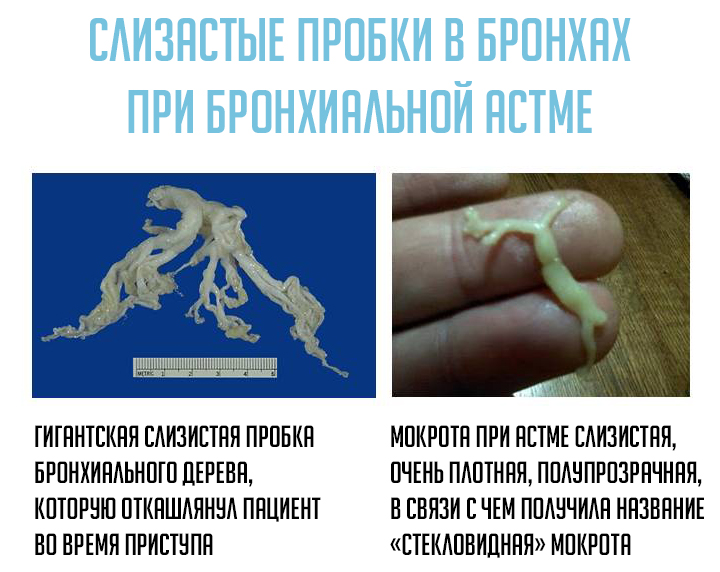
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
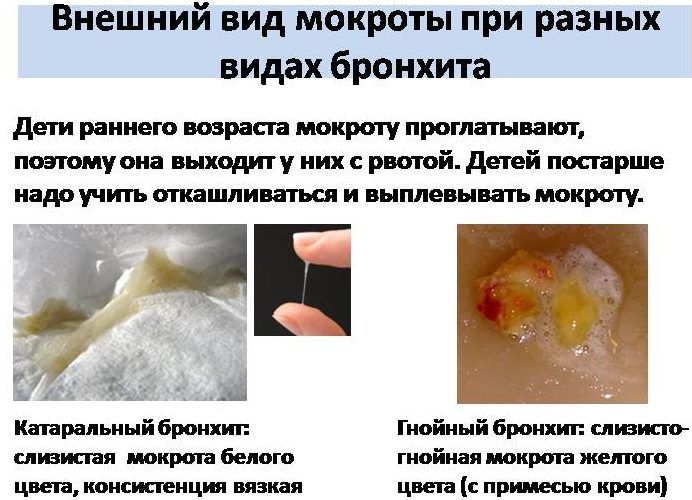
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
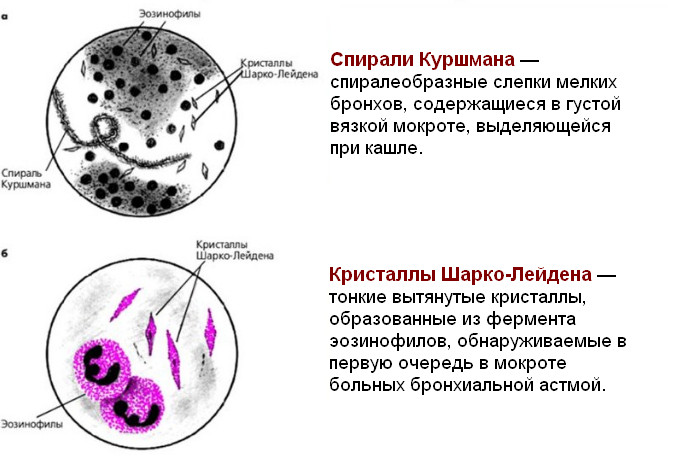
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
источник
Впервые в практике медицины, в 1868 году, Эберт [5] отметил возможность этиологической связи разрастания тканей с наличием в них червей. Последующие наблюдения подтвердили возможность наличия гельминтов (Гельминты – общее название паразитических червей, обитающих в организме человека и животных) в тканях, в том числе и в легких, а опухолеподобные разрастания являются ничем иным, как местом жизнедеятельности червей.
Гельминты способны поражать сердце, мозг, почки, печень, но чаще наблюдаются случаи глистной инвазии в легкие. При этом, если инвазию своевременно не выявить, могут быть тяжелые осложнения, а сопутствующая инфекция может привести к тяжелым последствиям, до летального исхода.
По данным ВОЗ, в структуре заболеваемости человека, паразитарные заболевания занимают 2-ое место, после острых респираторных заболеваний. В мире только аскаридами заражены более миллиарда человек. При этом, человек может стать хозяином 150 видов гельминтов, а в пределах Содружества Независимых Государств было обнаружено 67 видов гельминтов, способных внедряться и жить в организме человека.
Гельминты условно подразделяются на две группы: геогельминты (Геогельминты – это гельминты, развивающиеся в организме человека без смены хозяев, а начальная стадия развития проходит во внешней среде. Это аскарида, власоглав и др.), которые развиваются в организме человека, без смены хозяина, а начальные стадии развития проходят во внешней среде, это – аскарида (Ascarididae), власоглав (Trichocephalus trichiurus), острица (Enterobious), и биогельминты (Биогельминты – группа паразитических червей, которые во взрослом состоянии паразитируют окончательном хозяине (человек, животное), а на стадии личинки – в промежуточном хозяине), которые по мере развития меняют хозяина, а человек может быть, как промежуточным, так и конечным хозяином паразитов, к ним относятся – Dirofilariasis, от лат. diro filum злая нить, кошачья двуустка описторхоз Оpisthorchiasis, трихинелла Trichinella.
Характерным для ранней фазы легочной инвазии является транзиторный пневмонит – синдром Лёффлера, который клинически проявляется одышкой, болью в груди, кашлем. В мокрота может быть кровянистой. Аускультативно прослушиваются сухие или влажные крупнопузырчатые хрипы, а перкуторно определяется укороченный легочный звук. Может развиться выпотной плеврит.
Все эти признаки легочной синдрома Лёффлера схожи с признаками туберкулеза и рака легких. Схожи и рентген-признаки, с одним отличием – при туберкулезе очаги инфильтрации дислоцируются в верхних долях, тогда, как при синдроме Лёффлера – в нижних, при этом, на ранней фазе бронхолегочного синдрома Лёффлера очаги инфильтрации меняют место расположения, так как личинка аскарида двигается – «летучий инфильтрат Лёффлера». Как правило очаги исчезают через 3–5 дней, но бывает сохраняются, инкапсулируются, а в последующем кальцифицируются, так иммунная система защиты замуровывает вредоносное образование. Гельминтоз легких приходится дифференцировать с туберкулезом и метастазами легких, ракового больного.
При инвазии паразитов в те или другие органы, со стороны организма срабатывают механизмы защиты; происходит фагоцитоз, лизис и инкапсуляция паразитов, что с одной стороны уменьшает их негативное влияние на ткани, органы и организм в целом, с другой происходит сенсибилизация организма, повышается чувствительность к паразитам, возникает аллергическая реакция – респираторные аллергозы (аллергия (грек. λλος – другой, иной, чужой + ργον – действие), то есть «протест», в том числе в форме бронхиальной астмы.
Бронхиальная астма, как синдром комплекс, имеет важное клиническое значение, как в пульмо терапии, так и в клинике внутренних болезней вообще. Надо полагать увеличение заболеваемости и хронизация бронхиальной астмы (2, 3), наравне с другими социально бытовыми факторами, обязано глистной инвазии.
По результатам наших наблюдений, среди больных бронхиальной астмой (137 человек), поступивших на лечение в МЦ «Бнабужутюн», в течение 2015 года, у 29 были обнаружены аскариды и/или острицы. Неожиданным стала разница результатов анализа заболеваемости гельминтозом горожан и жителей села. Среди горожан был выявлен гельминтоз у 72,4 %, из числа поступивших, тогда, как среди жителей села всего 27,6 %. При этом среди горожан чаще болеют женщины 60,7 %, а среди сельчан – мужчины 60,4 %. По возрасту наибольшее число больных гельминтозом приходится на группу в возрасте 19–25 лет – 44,4 % и людей старше 70 лет – 30,0 %, остальные возрастные группы больных, по убыванию, распределились в следующем порядке: 23,3 % у лиц в возрасте 26–40 лет, 18,8 % – 56–70 лет, 17,9 % – 41–55, 16,7 % – 15–18 лет и только 9,1 % был обнаружен гельминтоз среди детей в возрасте от 7 до 14 лет.
По результатам анализа можно судить, что больше проблем с соблюдением личной гигиены у подростков и пожилых людей, чем у детей, при этом на селе больше проблем с гигиеной у мужчин, а в городе – у женщин.
Из вышеизложенного следует инвазия аскарида в легкие, есть жизненный цикл паразита. При этом инвазия аскарида может маскироваться под разные, в том числе респираторные заболевания. Часто, врачу и тем более больному, и в голову не приходит, что причиной кашля или вялого, хронического течения астмы является глистная инвазия.
Казусный пример аскаридоза легких:
— Больная Нина, 46 лет, поступила в МЦ Общества «Бнабужутюн» 02/09/2015. Медицинская Карта №126. Себя больной не считает, а туберкулез был выявлен случайно, во время медицинской комиссии, в Подмосковье, где больная пыталась приобрести гражданство. Во время рентгенологического обследования был установлен туберкулез легких, по поводу чего Нина получила стационарное лечение, и по сей день принимает противотуберкулезные лекарства. Будучи в гостях у родственников, в Ереване, обратилась с желанием уточнить диагноз, определить последующий ход лечения. Уже при сборе анамнеза стало ясно – у больной семейная атопия: у мамы аллергия, а у отца бронхиальная астма. У самой больной аллергия к цитрусовым, в форме нарушения дыхания, а также воспалительная реакция в верхних органах дыхания на сильные запахи и пыль. Были обнаружены аскариды в кале. Больная припомнила, что ранее не раз были выявлены глисты, в том числе, аскарида выходила с мокротой, через рот. Больная не раз принимала лечение, но аскариды через какое-то время вновь появлялись.
При поступлении в Медицинский Центр «Бнабужутюн», анализ крови на специфические антитела класса IgG к Askaris lumbico >
Отсутствие клинических симптомов туберкулеза, при наличие клинико-лабораторных признаков респираторных аллергозов, вызвали сомнения в ранее установленном диагнозе – туберкулез легких. Была проведена компьютерная томография легких, заключение: «В легких множественные микронодулярные очаговые изменения по КТ морфологии похожие на вторичные метастатические очаги. Наличие саркоидоза и туберкулеза менее вероятно, (ибо) в средостении и в корнях увеличенные лимфатические узлы не обнаруживаются. В сравнении с прежним исследованием очаговые изменения остаются без изменений (размеры и количество)». Диагноз аскаридоз легких не был установлен, но были отвергнуты туберкулез и саркоидоз легких. Сомнения сохранились по поводу метастазов, но метастазы можно отвергнуть, учитывая отсутствие других данных о раковом заболевании – нет исходного очага, нет динамики – «… в сравнении с прежним исследованием очаговые изменения остаются без изменений». Не было изменений и через 6 месяцев. Методом исключения установлен диагноз – болезнь Леффлера. Кальцификаты глистных разрастаний в легких были приняты за туберкулезные петрификаты. При этом, интенсивное противотуберкулезное лечение было не только не эффективным, но напротив, способствовало формированию хронической бронхиальной астмы.
Надо заметить, что, если в структуре легких нет изменений, лечение кальцинатов – бессмысленная трата времени. Однако скопление солей кальция связано с каким-то заболеванием, а по тому необходимо выяснить первопричину.
Только методами высокотехнологичной диагностики можно определить наличие глистов, что не всегда возможно. К методам диагностики глистов в легких относятся рентгенология, ультразвуковая диагностика, эндоскопия, компьютерная томография, сканирование и на конец открытая биопсия. В практике первого звена врачевания, такие методы диагностики не доступны. Поэтому в нашем примере лечение туберкулеза в районной больнице оправдано.
Однако отложения кальция похожи на раковые метастазы, поэтому необходимы высокотехнологичные обследования в центральных клиниках. Процесс можно контролировать томографией. И если признаков активности процесса нет, то беспокоиться не стоит; так оно и сложилось.
Лечение глистов. Лечение аскаридоза можно и нужно проводить, как в миграционную легочную, так и в кишечную фазы. В кишечную фазу мы можем уничтожить червей, а в легочную фазу – лечение направлено на устранение патологических явлений жизнедеятельности аскарида. Учитывая, что аскаридоз лечится только в кишечную фазу, лечение необходимо проводить в два – три этапа, с учетом времени миграции аскарида. На ранней стадии инвазии можно достичь эффекта приемом тиабендазола (минтезол) – 25–50 ми/кг массы тела или прием мебендазола (вермоска) в дозе 2,5–5,0 мг.кг массы тела в сутки, в течении 5–7 дней. Лечение хронической стадии аскаридоза проводится с помощью левамизола (декариса), мебендазола (вермакса), комбатрина и производных пиперазина в общепринятых дозах. Прогноз благоприятный, но проблема в том, что препараты действуют на паразитов только в полости кишок, тем временем аскарида проходит свой жизненный путь.
Смотри классическую схему жизненного пути аскарида. Пояснения в ссылке: htth://www.5ballov/ru/referats/preview/24230/1) «Из зрелых яиц, проглоченных человеком (4), в тонкой кишке выходят личинки (5), внедряются в стенку тонкой кишки и проникают в кровеносные капилляры (6), затем кровью мигрируют в легкие. В легких личинки активно выходят в альвеолы и бронхиолы, продвигаются по бронхам с помощью эпителярных ресничек до ротоглотки (7), где происходит заглатывание мокроты с личинками». После повторного попадания в тонкую кишку (1), аскарида активно производит яйца, которые с калом попадают во внешнюю среду (2), созревают (3) и с продуктами питания или водой заглатываются (4)». Происходит заражение – гельминтоз.
Если учесть факт сенсибилизации при аскаридозе, что в особой форме проявляется у лиц с иммуноотягощенным семейным анамнезом, монолечение не только недостаточно, но не охватывает многие сегменты этиопатогенеза, связанного с основным заболеванием. Более эффективен комплементарный подход при лечении аскаридоза больных с респираторными аллергозами. Вместе с лечением гельминтов необходима традиционная, классическая лекарственная терапия аллергозов и медикаментозный контроль бронхиальной астмы.
Рис. 1. Схема жизненного пути аскарида
После агрессивной дегельминтизации необходимо провести рекреацию иммуногормонального статуса больного методом спелеотерапии в подземной здравнице (рис. 2) или в хромо-квантовой гало камере (рис. 3).
Так можно обеспечить полное выздоровление. Наравне с традиционными методами лечения и спелеотерапевтической рекреации, в комплементарное лечение должны быть включены нетрадиционные методы фитотерапии. Но! Нетрадиционные способы фитотерапии гельминтозов эффективны в сочетании с традиционными методами лекарственной дегельминтизации.
Примерные рекомендации фитотерапии:
— Молочный отвар чеснока – головка чеснока растереть на терке варится в стакане молока на медленном огне 20 минут. Готовый отвар оставить на остужение до 6 – 8 часов. делать теплые клизмы на ночь, 7 дней. Для детей готовый отвар разбавить наполовину.
— Можно истолочь 10 зубчиков чеснока. Принимать со стаканом молока. Спустя несколько часов выпить слабительное.
— Отвары полыни, цветов пижмы, ромашки аптечной. После отвара настаивать два – три часа. Употреблять на голодный желудок. Курс 2 – 3 дня, повторять через неделю.
— Измельчить очищенные семена тыквы, из расчета одну столовую ложку на стакан воды, варить пол часа. Остужать при комнатной температуре, принимать по одному стакану, за 30 минут до еды, два раза в день. Курс 2 – 3 дня, повторить через 1, 2, 3 недели.
— Гельминтозы в Армении, как и в других странах мира распространенная патология как среди детей, так и взрослого населения, лиц пожилого возраста;
— Респираторные симптомы говорят о патологии органов дыхания, но не обязательно только инфекционном, может быть паразитарная инвазия легких;
— Глисты в легких могут стимулировать другие заболевания как, например, бронхиальную астму, бронхит, пневмонит, фиброз легкого, спонтанный плеврит, эмфизема легких, пневмоторакс, пневмосклероз, опухоли легких.
— Больные хроническими заболеваниями бронхов и легких, при поступлении в лечебное учреждение должны быть обследованы на гельминтоз (обязательно!).
— Необходимо ввести в школьную программу санитарно-просветительные занятия по вопросам профилактики и борьбы против кишечных паразитов;
— Лечение аскаридоза, как в традиционной, так и народной медицине, построено на принципах знания «слабых» мест в цикле развития паразитов.
— Качественная диагностика может определить гельминтоз, эффективное лечение и профилактика глистной инвазии даст шанс на выздоровление.
источник
Мокрота при астме – нормальное явление, которое свидетельствует о нарушении в функционировании слизистой бронхов. Из-за особенностей заболевания пациенту необходимо сдать ряд анализов для определения причины и степени тяжести патологии. Только после этого врач назначает соответствующее лечение.
Анализ мокроты позволяет определить тип возбудителя, что особенно важно для лечения бактериальных патологий дыхательных путей, так как врач должен подобрать действенный антибиотик.
Чтобы анализ мокроты при бронхиальной астме был максимально точным, нужно следовать правилам:
- сдавать слизь рекомендуется утром;
- в день сдачи нужно пить много воды;
- перед процедурой следует прополоскать рот водным раствором соды: это поможет убить бактерии в ротовой полости и снизить шанс ложного диагноза.
При отхаркивании в емкость должна попасть именно мокрота, а не слюна. Обычно пациенты провоцируют кашель, чтобы облегчить ее выведение, при этом достаточно 3–5 мл слизи. Взрослым стоит показать ребенку пример, как нужно правильно сдавать биоматериал на анализ.
Бывает, что пациент не может отхаркнуть слизь, тогда врач предлагает ингаляцию или перкуссионный массаж. Если мокрота не отходит, остается один вариант – применить катетер, который вводится в трахею и выкачивает немного биоматериала. Такой метод не распространен, поскольку провоцирует бронхиальные спазмы, от которых помогают только средства экстренной помощи.
Благодаря анализу мокроты можно выявить количество микроорганизмов, нейтрофилов, клеток эпителия, макрофагов и фибринов. Лаборант делит полученный биоматериал для применения разных методов диагностики: микроскопии и бакпосева. От полученных показателей во многом зависит курс лечения, поэтому к процедуре нужно подойти серьезно.
Состав слизи при астме индивидуален для каждого пациента. Как правило, мокрота стекловидная, она не имеет запаха и цвета, выглядит вязкой и поэтому трудно выводится из бронхов. Однако при запущенной форме астмы в ней можно заметить неспецифические включения: сгустки гноя или крови. Зеленоватый цвет и гнойный запах обычно являются признаками бактериальной инфекции или опухоли.
Нужно отметить, что изменение оттенка мокроты не всегда свидетельствует о жизнедеятельности опасных для здоровья микроорганизмов. Желтый или зеленый цвет может указывать на то, что в бронхах начался распад эозинофилов – подвида лейкоцитов крови.
Красные сгустки в мокроте говорят о травме сосуда слизистой, возникающей из-за напряженного кашля. При этом разрыв стенки капилляра может произойти в любом органе дыхательного пути, поэтому нужно провериться на наличие других заболеваний.
Если мокроты становится все больше, это может означать обострение астмы. Тем не менее для этого заболевания не характерны большие объемы слизи, поэтому при серьезном повышении отделимого нужно провериться на другую патологию, например, на воспаление легких.
На самом деле вязкая слизь вырабатывается в бронхах постоянно. Она является частью очистительной системы дыхательных путей и имеет важное свойство – задерживает частицы пыли и грязи, а затем выходит вместе с инородными веществами, поднимаясь к глотке. Бронхиальный секрет выталкивается благодаря ресничкам на слизистой бронхов. В норме за сутки вырабатывается не более 150 мл мокроты.
Обычно человек либо отхаркивает слизь, либо проглатывает, при этом ее наличие в глотке не вызывает особого дискомфорта. Другое дело – мокрота при астме, которая несет прямую опасность для пациента. Слизистая бронхов производит большое количество секрета, который может закупорить дыхательный просвет. Ситуацию осложняет то, что больной постоянно кашляет из-за бронхиального спазма, который и так приводит к ухудшению прохождения воздуха. При позднем или неправильном лечении последствия могут быть тяжелыми, вплоть до сердечных заболеваний, поэтому при первых признаках патологии необходимо обратиться к врачу.
Важно помнить, что терапия должна быть обговорена со специалистом, поскольку самостоятельное назначение лекарств приводит к ухудшению самочувствия.
Как правило, при астме выбор медикаментов ограничивается следующими группами препаратов:

- Антибиотики: Амоксициллин, Азитромицин, Ципрофлоксацин. После бактериального посева мокроты врач определяет наилучшее антибактериальное средство, к которому у инфекции нет устойчивости. Данные препараты уничтожают не только патогенную микрофлору, но и полезную, поэтому необходимо принимать дополнительные профилактические средства, например, лактобактерии.
- Муколитики: Мукалтин, Амбробене. Эти лекарства нужны для разжижения мокроты и усиления работы ресничек, что улучшает отхождение секрета и не дает ему застаиваться.
- Отхаркивающие средства: Бромгексин, АЦЦ, Термопсол. Препараты стимулируют функционирование гладкой мускулатуры и мерцательного эпителия, за счет чего мокрота легче выводится.
Вместе с аптечными лекарствами используются рецепты народной медицины для избавления от излишнего бронхиального секрета. Помогают следующие «классические» методы:
- мед и алоэ в пропорции 1:5;
- сироп из чеснока и лука;
- редька с медом.
Эффективным средством считается сосновое молоко: берется 3 зеленых шишки, кусочек смолы и ½ л подогретого молока. Ингредиенты смешиваются, настаиваются пару часов, а затем смесь процеживается. Отвар из сосновых почек также помогает вывести мокроту, так как оказывает муколитическое и антисептическое действия.
Мокрота при астме – опасный симптом, который может привести к удушью. Его необходимо правильно лечить, чтобы не нанести вреда организму дополнительной аллергической реакцией или ухудшением состояния из-за побочных эффектов. Если следовать рекомендациям врача, терапия пройдет успешно, и болезнь может перейти в стадию ремиссии.
источник
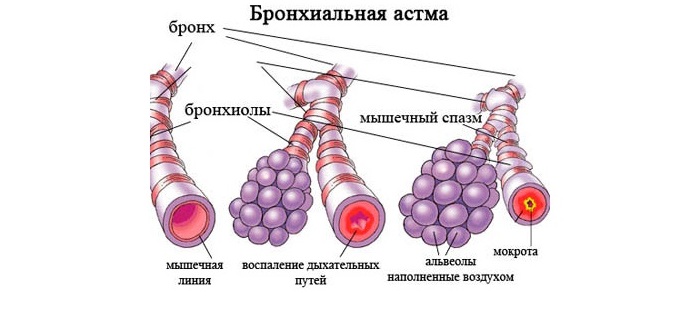
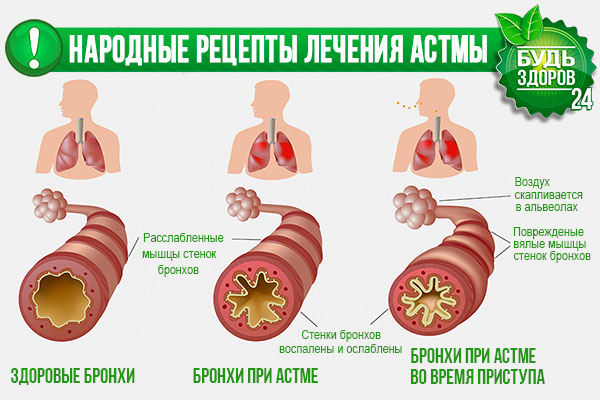
Бронхиальная астма является серьезной патологией дыхательной системы воспалительного характера.
При этом недуге наблюдается отек носа и глотки, в просвете бронхов накапливается мокрота, которая мешает нормальному прохождению воздуха.
Это приводит к затруднению дыхания и возникновению одышки, усиливающейся при физических нагрузках. Чрезмерное накопление слизи является причиной приступов, во время которых пациент сильно кашляет и чувствует удушье.
В норме клетки бронхиальной выстилки продуцируют небольшое количество слизи. У здорового человека в сутки образуется 100—150 мл секрета. Он нужен для защиты бронхов от проникновения пыли, микробов и других токсических веществ. Слизистая оболочка бронхов имеет небольшие реснички, которые выступают в их просвет. Они выталкивают лишнюю слизь из бронхиального просвета в глотку.
В норме этот секрет незаметно проглатывается человеком, не вызывая дискомфорта. Это происходит изо дня в день в течение всей жизни и считается нормальным явлением. Мокрота при астме представляет опасность для человека, так как при ее накоплении суживается просвет бронхов, и затрудняется прохождение воздуха.
Бронхиальная астма характеризуется повышенным образованием слизи. При этом воспаляется бронхиальная выстилка. Развивается астматический бронхит. У пациента появляются жалобы на отхождение мокроты во время кашля и чувство заложенности в груди. Слизь может быть разного цвета, запаха и консистенции.
Выглядят выделения по-разному — это зависит от течения недуга. Зачастую они вязкие. Мокрота при бронхиальной астме может напоминать обычную слизь, содержать гной или кровь. Запах также может быть различным.
Особо серьезно нужно отнестись к неприятно пахнущим выделениям. Они могут указывать на наличие других заболеваний дыхательной системы, например опухолей, находящихся в стадии распада.
Кроме того, это может быть гнойная мокрота, образовавшаяся в результате присоединения бактериальной инфекции.
Бронхиальная астма характеризуется прогрессирующим течением. По мере развития болезни количество мокроты увеличивается, приводя к закупорке сначала маленьких бронхов – бронхиол, а в дальнейшем и крупных бронхов. Это приводит к затруднению дыхания у пациента. Нередко во время приступа он начинает задыхаться. Такое состояние угрожает жизни и требует немедленного лечения.
Желтые или желто-зеленые выделения указывают на присоединение инфекции. При простуде и аллергии они зачастую прозрачные. Появление мокроты с прожилками крови указывает на разрыв небольшого сосуда в легочной ткани.
Также такой тип выделений может появиться при развитии осложнений, таких как воспаление или отек легких, туберкулез.
В связи с этим при затрудненном дыхании и отхождении подобной мокроты нужно срочно обратиться к врачу и начать лечение.
Прозрачная мокрота, выделяющаяся в течение длительного времени, также требует определения причины, так как при ее игнорировании могут развиться другие серьезные недуги.
Иногда большое количество жидкой слизи и кашель наблюдаются у человека, который курит.
В этом случае избавиться от назойливых симптомов практически невозможно, однако зачастую они не нарастают и не осложняются другими заболеваниями.
Это связано с особенностями организма. В течение ночи в просвете бронхов накапливается большое количество секрета. Для его сбора в аптеке нужно купить специальный резервуар.
Полученные выделения исследуют в лаборатории. Легкость отхождения слизи зависит от его консистенции. Если бронхи заполнены вязкой мокротой, откашливаться она будет трудно. Плохо отходящий секрет необходимо разжижить.
Это можно сделать различными способами.
Итак, лечение астмы в первую очередь направлено на разжижение мокроты. Однако перед началом терапии следует провести обследование и определить тип кашля. От этого будет зависеть выбор препаратов. Но есть и общие рекомендации, помогающие облегчить состояние.
Бронхиальная астма — сложное заболевание дыхательной системы, которое в большинстве случаев принимает хроническую форму. Если вовремя не приступить к лечению, болезнь может привести к печальным результатам. Поэтому очень важно для контроля за процессом сдавать определенные анализы.
Анализ мокроты является обязательным при диагностике, с помощью которого врач может определить количество эозинофилов. Их показатель позволит дать точную оценку состоянию бронхов и наличие инфекции в дыхательной системе.
Сама же мокрота позволит изучить слизь на выявление бактерий, на присутствие или отсутствие гноя. Кроме того, если у больного частые и сильные приступы удушья, возможно наличие крови. Также о тяжести заболевания свидетельствует в наличии слизи повышенное количество нейтрофилов.
Выделение у больного мокроты при приступе является важным показателем наличия бронхиальной астмы. У каждого пациента она имеет свои особенности. При ее изучении можно определить характер течения болезни и подобрать соответствующее лечение, которое ослабит симптоматику и предотвратит приступы.
Бронхиальная слизь при исследовании имеет особенный цвет, запах и консистенцию, которые характерны именно для астмы. Она может быть вязкой, иметь слизисто-гнойные включения или кровяные прожилки.
Если присутствует неприятный запах — это говорит о проблемах с органами дыхания или злокачественных образованиях.
Если мокрота довольно густая, есть большой риск закупорки дыхательных путей.
Если цвет слизи имеет желтый или желто-зеленый оттенки, можно утверждать, что происходит распад в организме эозинофилов.
Важно! При бронхиальной астме слизи выделяется небольшое количество. Если происходит отхождение большого количества мокроты, большая вероятность того, что у больного другое заболевание, а не астма.
Именно поэтому проводят анализ мокроты, чтобы исключить у больного какие-либо другие заболевания дыхательной системы. Собранные данные позволят специалисту подобрать лечебную терапию, а также оценить ее эффективность.
С помощью этого диагностического метода врач определяет наличие бронхиальной астмы у больного. Лабораторные исследования слизи включают в себя определение ее физических составляющих, цитологию и бактериальный состав.
У здорового человека мокрота легко откашливается или проглатывается. У курящих людей, а также больных бронхитом или воспалением легких мокрота отхаркивается. Это нормальный показатель, который не должен вызывать беспокойства. Если количество выделений не превышает 100 мл в сутки — состояние крупных бронхов и трахей в норме.
Для организма слизь является важным компонентом. Она выполняет не только защитную функцию, но и способствует выведению из дыхательной системы мелких частиц, которые человек вдыхает, а также способствует очищению бронхиальной системы.
Если же выявлены патологии при лабораторных исследованиях, у больного присутствуют приступы удушья с незначительным количество мокроты, врач диагностирует астму. Поэтому анализ мокроты — один из главных показателей, который говорит о наличии или отсутствии заболевания.
Анализ могут назначать в следующих случаях:
- если больной страдает длительным кашлем с выделением мокроты;
- если диагностирован бронхит, воспаление легких и другие заболевания, связанные с дыхательной системой;
- при подозрении у больного туберкулеза;
- если есть подозрения на наличие злокачественных образований.
Важно! Больной при подозрении на астму обязательно должен сдать анализ на мокроту.
Собирать мокроту необходимо в стерильную емкость при приступе кашля. Лучше всего это делать в утреннее время, так как в этот промежуток времени в бронхах скапливается максимальное количество слизи. Необходимо собрать примерно 5 мл, чтобы у врача была возможность точно изучить все необходимые показатели.
Если слизь отходит плохо, можно для стимуляции выделения использовать ингалятор или провести специальный перкуссионный массаж. Если же данные манипуляции не будут способствовать отхождению выделений, больному ставят катетер. Его вводят в трахею для получения необходимого количества слизи.
Важно! Эту процедуру должен проводить специалист, так как возникает большая вероятность бронхиального спазма, при котором может потребоваться экстренная медицинская помощь.
Существуют правила, которые рекомендуется выполнять для сбора мокроты:
- За сутки перед сдачей анализа больному рекомендуется употреблять большое количество жидкости.
- Перед сбором обязательно проводят гигиенические процедуры ротовой полости.
- Прежде чем собирать слизь, сделать как можно глубже 3 вдоха.
- Собирают только слизь без слюны.
Емкость сдают максимум чем через 2 часа после сбора. Там проводится оценка слизи. Подсчитывается наличие в ней нейтрофилов, бактерий, фибрина и клеток эпителия. Для этого берут от 5 до 10 образцов, которые наносят на предметные стекла и высушивают перед анализом около 10 минут с использованием метилового спирта. Образцы окрашивают методами Грама и Романовского-Гимзе и изучают.
При высоком уровне нейтрофилов можно говорить о наличии инфекции. Если их больше 25 клеток, большая вероятность, что у больного бронхиальная астма. Если при анализе количество лейкоцитов составляет 50-90%, анализ подтверждает присутствие у человека астмы.
У здорового человека можно обнаружить цилиндрический мерцательный эпителий. При астме этот показатель выше 25. Обнаружение при анализе даже одного макрофага подтверждает наличие заболевания.
Если в анализе обнаружены спирали Куршмана и кристаллы Шарко-Лейдена, которые представляют собой желтоватые выделения в слизи, можно уверенно утверждать о наличии астмы у пациента.
В большинстве случаев она имеет вязкую консистенцию с наличием слизи, небольшого количества гноя или вкраплений крови. Чаще всего у нее неприятный запах, который связан с распадом или ростом злокачественных образований.
При тяжелых формах заболеваниях слизи довольно много, в результате чего она вызывает закупорку дыхательных путей, провоцируя приступ. Если при простудных заболевания она имеет прозрачный оттенок, при астме она желтого или зеленоватого оттенков. В некоторых случаях возможно наличие кровяных сгустков.
Мокрота при бронхиальной астме очень опасна, поскольку она сужает просвет в бронхах и затрудняет проход воздуха.
Бронхиальная астма представляет собой серьезное заболевание дыхательных путей, носящее воспалительный характер.
При таком заболевании отекает слизистая оболочка носоглотки, накапливающаяся слизь в бронхах перекрывает свободное прохождение воздуха, в результате чего у пациента появляется затрудненное дыхание.
Появляется одышка, а выделяющаяся мокрота при бронхиальной астме вызывает приступы кашля и удушья.
В бронхах человека регулярно образовывается слизь, которая защищает их от попадания на них частичек пыли и грязи и препятствует проникновению микроорганизмов.
Внутри поверхность бронхов покрыта маленькими ресничками. Их роль заключается в выталкивании излишков слизи из бронхов в носоглотку. В здоровом состоянии человек незаметно для себя проглатывает эту слизь. Такой процесс в организме происходит регулярно и является абсолютно нормальным.
При возникновении воспалительных процессов и развитии заболеваний дыхательных путей количество выделяемой слизи резко увеличивается, в результате чего больной жалуется на выделение мокроты и заложенность дыхательных путей.
В зависимости от характера болезни мокрота может иметь разный цвет, запах, консистенцию.
Вид мокроты при астматическом бронхите может быть различным. Но чаще всего мокрота характеризуется вязкой консистенцией, может быть слизистой или с примесями гноя, а также может содержать частички кровяных волокон. Мокрота может иметь неприятный запах, что свидетельствует о появлении или распаде опухолевых образований и серьезных изменениях в дыхательных путях.
Когда болезнь развивается, количество мокроты становится намного больше, что нередко вызывает закупорку дыхательных путей и затруднение дыхания. В результате человек начинает задыхаться и нуждается в срочной медицинской помощи.
Если мокрота желтого или желто-зеленого цвета, то это свидетельствует о появлении инфекции в бронхах. При простудных и аллергических реакциях мокрота обычно прозрачная и жидкая.
Если наблюдается мокрота с кровью, то это может свидетельствовать о разорвавшемся сосудике в легких от напряженного кашля, а может говорить о развитии более серьезного заболевания, например, пневмонии, отека легкого или туберкулеза.
Поэтому при образовании мокроты в бронхах и затруднении дыхания рекомендуется незамедлительно обратиться в лечебное учреждения для получения квалифицированной медицинской помощи.
Мокрота при бронхиальной астме является веществом, которое выходит из бронхов. Оно напоминает слизь и состоит из клеток, крови, жидкости. Для выявления причины ее появления нужно проводить лабораторное исследование.
Иногда встречаются неспецифические включения в мокроте при бронхиальной астме.
Астма относится к болезням органов дыхания. Она может иметь различную природу возникновения. Очень часто эта болезнь развивается при поражении бронхов. Ее течение характеризуется приступами и требует специального лечения.
Какое количество выделяется мокроты при бронхиальной астме? Появление мокроты при астме говорит о развитии болезни в бронхах. Это может происходить из-за влияния внешних факторов или сложных заболеваний. Могут быть индивидуальные особенности у пациента или предрасположенность к таким болезням.
Мокрота человека обладает определёнными признаками:
По таким признакам можно определить или предположить, какая болезнь развивается. Но все-таки нужна подробная диагностика, только она сможет установить причину окончательно.
Течение сложной болезни сопровождается наличием в мокроте:
Если выделение имеет специфический неприятный запах, необходимо получить консультацию онколога. Потому что это может свидетельствовать об образовании опухоли.
В моменты обострения бронхиальной астмы мокроты будет отделяться много. Она станет густой и может занимать дыхательные пути, мешая нормальному процессу дыхания. Цвет выделений меняется в зависимости от количества инфекции и периода ее развития. Такой процесс может свидетельствовать о распаде лейкоцитов.
При приступах кашля происходит откашливание и выделение мокроты. В этот момент и происходит забор материла для исследования. В этом случае мокроту помещают в емкость и передают в лабораторию, чтобы выяснить характер мокроты. Рекомендуется так поступать в утреннее время. Потому что именно тогда больше всего жидкости находится в бронхах.
Правила подготовки к анализу:
- Накануне сдачи анализа нужно употреблять побольше жидкости.
- Перед откашливанием пополоскать рот водой.
- Непосредственно перед забором мокроты делается несколько глубоких вдохов.
- В ёмкости с материалом для анализа должна присутствовать только мокрота. Нужно постараться исключить попадание слюны.
- Для установки диагноза потребуется не более 5 миллилитров выделений.
- Проводить лабораторные исследования нужно как можно быстрее. Оптимальное время — не более 2 часов.
Особенности забора мокроты для анализа заключаются в том, что она может не отходить от бронхов.
Поэтому могут понадобиться дополнительные процедуры:
Но иногда это провоцирует усиление приступа, поэтому проводить такую процедуру нужно только в медицинском учреждении и опытным специалистом.
Исследование мокроты имеет свою специфику. Материал для исследования вначале сушат, потом придают ему определённый цвет.
Это делается для того, чтобы выявить присутствие в нем:
- Бактерий.
- Слизи.
- Клеток тканей.
- Клеток крови.
- Не глобулярного белка.
После этого можно ставить диагноз и выбирать лечение в зависимости от того, какая характеристика и свойства выявлены.
При довольно большом количестве бактерий и клеток крови выявляется развивающаяся инфекция. По количественному показателю всех компонентов определяется форма течения болезни.
Если уже применяется лечение, можно определить его эффективность. Особенно играет роль количество эозинофилов. При правильном лечении их количество снизится.
Исследование инфекции подразумевает:
- выявление вида инфекции;
- способность противостоять используемым лекарственным препаратам.
Чтобы результаты анализа были правильными, необходимо проводить исследование с соблюдением всех требований.
При развитии бронхиальной астмы происходит скопление большого количества слизи в бронхах. Обычно так происходит в момент обострения болезни. В этот момент происходит большое образование жидкости в легких, из-за чего происходит появление приступов кашля и удушья. Но не вся слизь выходит при кашле. Поэтому есть сложность с дыханием.
Мокрота при бронхиальной астме представляет собой отделяемое вещество, которое состоит из слизи, клеток дыхательных путей и крови, серозной жидкости. Чтобы поставить точный диагноз, а также определить этиологию заболевания, необходим ее анализ.
Обычно отделение мокроты свидетельствует о бронхиальной астме эндогенной формы. В данном случае заболевание осложнено другими недугами, связанными с дыхательными органами. У каждого больного она может быть разной.
Мокрота различается по запаху, цвету, консистенции. На этом и основывается диагностика болезни. Как правило, такое содержимое вязкое, слизистое.
Иногда присутствуют гнойные выделения, однако чаще всего в нем отсутствует запах и присутствуют примеси крови.
Если наблюдается неприятный запах, стоит задуматься о наличии опухолей, а также других сопутствующих заболеваниях.
Материал собирается для диагностики в процессе приступа кашля. Именно тогда он отделяется в требуемых количествах. Для сбора используется специальная емкость. Сразу после пробуждения бронхи пациента больше всего заполнены слизью, поэтому желательно собирать ее именно в утреннее время.
Для обеспечения точности исследований и облегчения сбора материала рекомендуется:
- за сутки до того, как будет проводиться анализ, принимать большие объемы воды;
- перед сбором нужно полоскать ротовую полость кипяченой водой;
- прежде чем приступить к сбору, следует совершить три глубоких вдоха;
- в емкость должна попасть именно мокрота, но не слюна;
- чтобы провести достоверный анализ, достаточно 5 мл материала, хотя, допускается и меньшее количество;
- емкость должна попасть на исследования как можно быстрее, поскольку анализ проводится в течение 2 часов после сбора.
Когда содержимое бронхов не отходит самостоятельно, придется использовать ингаляции физиологического раствора либо перкуссионный массаж. Такие средства являются стимуляторами, облегчающими данный процесс.
Если и это не принесло требуемого результата, применяют катетер, который вводится в трахею. Правда, нужно понимать, что подобные мероприятия способны усилить бронхоспазм, поэтому стоит проводить их только в самых крайних случаях.
Желательно находиться при этом в медицинском учреждении, где смогут оказать помощь.
Когда образцы попадают в лабораторию для исследования, они высушиваются и окрашиваются с использованием специальных методик. Специалистам таким способом удается определить число фибрина, нейтрофилов, бактерий, слизи, макрофагов и прочего. Это позволяет делать выводы о течении бронхиальной астмы и сопутствующих заболеваниях.
Если в мокроте обнаружены бактерии и повышение нейтрофилов, это указывает на воздействие инфекции. Общее количество клеток в исследуемом материале с сохранением между ними соотношения указывает на обострение болезни.
Кроме того, такой анализ дает возможность делать выводы об эффективности используемых кортикостероидов. Если терапия результативна, количество эозинофилов уменьшается.
При поражении бактериальной инфекцией исследование выявляет тип возбудителя, а также его восприимчивость к антибактериальным средствам.
Если правила сбора материала были нарушены, достоверность результатов исследований снижается. Обычно это связано с несоблюдением сроков доставки в лабораторию либо нарушением техники сбора. Оказывает влияние на достоверность анализов и прием противогельминтных либо антибактериальных препаратов накануне.
При астме может возникнуть застой слизистого содержимого. Как правило, это происходит в период обострения заболевания, когда железы бронхов начинают вырабатывать больше секрета. В результате он начинает накапливаться и не успевает отходить.
Большое количество секрета провоцирует приступы кашля, появление хрипов, недостаток воздуха при дыхании.
Возникает непроходимость бронхов вследствие деформации протоков. При многолетней астме возможны изменения в структуре бронхиального дерева. Поэтому лечение должно быть не только своевременным, но и грамотным.
Для очищения бронхов от слизистого содержимого используются отхаркивающие средства. Наибольшую распространенность при бронхиальной астме получили «Бромгексин», «АЦЦ», «Амброксол».
В качестве народных средств используются масла эвкалипта, чабреца и прочее. Они применяются в виде ингаляций или настоев. Снизить густоту секрета помогают теплые чаи, морс, а также обычная кипяченая вода.
Какие препараты использовать пациенту, решает лечащий врач.
Мокрота при бронхиальной астме наблюдается не всегда. Однако при ее появлении больной испытывает дискомфорт. Кроме того, она может свидетельствовать о наличии сопутствующих заболеваний. Чтобы их исключить, необходимо провести анализ.
Характерным признаком, указывающим на бронхиальную астму, является продуцирование мокроты. Слизистая субстанция, выделяемая при кашле, заполняя бронхи, вызывает их сужение и воспаление.
По этой причине мокрота при бронхиальной астме считается важным фактором для выявления причин хронического заболевания дыхательных путей, оценки эффективности принимаемых для лечения препаратов.
Изучение свойств отделяемого вещества позволяет установить степень прогресса патологии.
Мокрота — это структура выделений, сопровождающих кашель при астме, представляет собой слизистое образование, которое может содержать следы крови, частички дыхательного эпителия, серозную жидкость. Основная задача мокроты – связывание чужеродных частиц, пыли, микробов для выведения их наружу, что способствует очищению дыхательных путей.
При воспалительном процессе усиливается выработка секрета, повышается его густота и вязкость, появляются примеси экссудата серозного либо гнойного характера. Присутствие неприятного запаха указывает на вероятность сопутствующих заболеваний, угрозу опухолевого процесса.
При бронхиальной астме из-за развития воспаления в дыхательных путях происходит отек слизистой оболочки зоны носоглотки. Результатом становится скапливание в бронхах мокроты, которая перекрывает доступ воздуху. Для больного человека это оборачивается затрудненным дыханием. Именно выделение слизистой субстанции становится причиной появления приступов кашля, сопровождаемых удушьем.
При клинических исследованиях, назначаемых для диагностики астмы, медики учитывают особенности, характеризующие определенный оттенок бронхиального вещества.
- Отделяемое белое либо прозрачное вещество, указывает на начальную стадию процесса инфицирования.
- Появление желтизны и резкого запаха сигнализирует о присутствии в мокроте виновников инфекции.
- Тягучие выделения зеленого оттенка свидетельствуют о неконтролируемом воспалении.
- Мокрота повышенной густоты с коричневым оттенком предупреждает об имевших место кровотечениях.
- Розоватая структура указывает на присутствие заболеваний либо попадание в мокроту свежей крови из-за разрыва сосудов.
Для уточнения состояния астматика и проведения адекватной терапии важна процедура обследования. Ведь не всегда астму сопровождает обилие слизи с характерными оттенками. В программу обследования пациентов, кроме анализа крови, а также иммунологической карты, входит метод клинического анализа выделяемой при кашле слизи.
Для сбора мокроты следует заранее подготовить емкость, продезинфицировав ее. Процедуру выполняют после утреннего пробуждения, когда заполнение бронхиального древа экссудатом максимальное.
Анализ мокроты при бронхиальной астме позволяет оценить состояние бронхо-легочного аппарата, выявить виновников инфицирования. Чтобы обеспечить достоверность результатов, сбор бронхиальных выделений необходимо выполнить по правилам.
- Забор биоматериала производят во время очередного приступа кашля, но за день до процедуры усиливают питьевой режим.
- При проблемах с отходом экссудата, придется простимулировать процесс ингаляцией, обильным питьем, массажем (перкуссионным).
- В крайних случаях для облегчения процесса в область трахеи вводят катетер. Мероприятие проводят в медучреждении.
- Непосредственно перед самой процедурой важно ополоснуть полость рта кипяченой водой с добавлением соды.
После трех глубоких вдохов подготовленную емкость наполняют слизистой массой, но без слюны.
Для лабораторных исследований, во время которых выявляются присутствующие в экссудате элементы, достаточно собрать 3-5 мл биоматериала. Но на доставку его в лабораторию необходимо потратить максимум 2 часа, иначе показатели анализа будут недостоверными.
Перед исследованием в условиях лаборатории, образцы материала высушивают, затем окрашивают, пользуясь специальными методиками. Применяемая при астме диагностика позволяет уточнить клеточный состав мокроты:
- увеличение количества эритроцитов свидетельствует о разрушительном процессе в тканевых структурах;
- повышение числа клеток мерцательного эпителия указывает на факт бронхиальной астмы либо бронхита;
- обнаружение даже одного макрофага подтверждает диагноз патологии;
- увеличенный процент эозинофилов свидетельствует об экзогенной (аллергической) форме астмы.
По соотношению между компонентами выделяемой слизи констатируют фазу развития патологии, оценивают эффективность лечения кортикостероидами, обнаруживают сопутствующие недуги. Если при бронхиальной астме в составе мокроты выявляется сторонняя инфекция, целесообразно получить результаты бактериологического посева.
Во время периодов обострения астмы объем продуцируемого бронхами вещества значительно увеличивается. При астме повышение вязкости и густоты мокроты, а также ее застой, может угрожать следующими последствиями:
- закупоркой дыхательных ходов из-за невозможности вывести слизистое содержимое;
- приступообразным кашлем с хрипами, нехваткой воздуха с признаками удушья;
- непроходимостью бронхов из-за деформации бронхиальных протоков;
- опасными изменениями структуры бронхиального древа.
Важными показателями исследования мокроты при астме являются спирали Куршмана, представляющие собой варианты «слепков» бронхиол, а также кристаллы Шарко-Лейдена – желтые сгустки клеток эпителия. О чем информирует присутствие включений:
- спирали Куршмана свидетельствуют о спазме крупного бронха из-за вязкой слизи;
- кристаллы Шарко-Лейдена указывают на прогресс аллергического процесса.
Для выбора адекватной терапии при астме важны не только особенности анамнеза. Необходимо также изучение клинической картины, поскольку патологию часто сопровождает бактериальная инвазия (стафилококки, стрептококки).
При астме задача терапии – убрать слизь из ветвей бронхиального древа путем обеспечения условий, улучшающих качество отхаркивания. Среди лекарственных препаратов медикаментами первого выбора являются следующие средства:
- отхаркивающие препараты в таблетках либо сиропах, действующие рефлекторно;
- муколитики, подавляющие усиленное продуцирование мокроты при астме;
- препараты антигистаминного ряда, если приступы – результат действия аллергена;
- отвары лекарственных трав, способствующие разжижению и выведению мокроты.
В местах нахождения астматика необходимо обеспечить повышенную влажность.
Не стоит забывать о домашних методах борьбы с мокротой – паровые ингаляции с добавлением анисового либо пихтового масла. Полезно также принимать горячее молоко, разбавленное минеральной водой (щелочной).
Быстрый эффект освобождения дыхательных путей с облегчением дыхания наступает после некоторых видов массажа грудной клетки.
Мокрота при кашле – явление, знакомое многим людям, даже отличающимся богатырским здоровьем. Причиной отхаркивания становится обильное скопление слизи при простудных заболеваниях.
Респираторные инфекции могут дать осложнения, тогда мокрота дополняется кровянистыми и гнойными примесями. Чтобы чистка бронхов прошла успешно, нужно узнать побольше о нюансах вырабатываемой мокроты.
В органах дыхательной системы (легкие и бронхи) слизь образуется постоянно. Это нормальное физиологическое явление, мокрота важна. Слизь помогает очищать организм от пыли, патогенных микроорганизмов, инородных тел, попадающих в бронхи при дыхании.
Важно. Мокрота содержит специальные клетки, обладающие антибактериальными свойствами. А помогают выводить слизь реснички (волосяные отростки), обильно растущие на слизистой бронхов.
В норме мокрота отделяется постоянно, но в очень незначительных количествах, здоровый человек даже не замечает этого.
Но, как только в организме обосновывается респираторная инфекция, мокрота начинает продуцироваться в больших количествах. Начинается патологический процесс.
Главные виновники обильной слизи – это грипп, ОРЗ, бронхиты, ОРВИ, легочные воспаления и различные проявления астмы и аллергии. Чтобы лечение вязкой мокроты в бронхах прошло эффективно, нужно понять причину этого явления, рассмотрев слизь:
| Особенности | Предполагаемое заболевание |
| Внешний вид мокроты | |
| Гнойно-слизистая либо серозная | Обструктивный бронхит, астма, аллергия |
| Кровянистая | Рак легких, открытое кровотечение органа |
| Стекловидная, тягучая | Простудные заболевания |
| Цвет мокроты | |
| Желтовато-зеленая | Бронхит, грипп |
| Ржаво-коричневая | Пневмония |
| Ярко-желтая | Бронхиальная астма |
| Темная (бурая, коричневая) | Загрязнение бронхов пылью (пневмокониоз) |
Нормальная реакция организма на обилие слизи – откашливание. Если отхаркиваемая слизь тягучая и трудноотделяемая – кашель непродуктивный (сухой).
Задача медиков в этой ситуации перевести кашель во влажный, с отхаркиванием. Какие препараты используют врачи, что выводит мокроту?
Чтобы облегчить симптомы кашля и помочь организму вывести мокроту, врачи используют отхаркивающие препараты двух типов:
Муколитики (секретолики). Лекарства, снижающие вязкость слизи и помогающие ее разжижению. Муколитические средства применяются только при кашле сухого типа (непродуктивном).
Как только у больного начинает отходить мокрота, прием муколитиков прекращается.
К наиболее распространенным препаратам такого типа относят:
- растительные лекарства Линкас, Туссамаг, Мукалтин (Алтейка, Мукалтин-Лект), Проспан (Геделикс, Гербион);
- синтетические препараты: АЦЦ (Ацетилцистеинседикон, Муконекс, Флуимуцил), Бромгексин (Солвин), Карбоцистеин (Либексин-Муко, Мукосол, Флюдитек, Флуифорт), Лазолван (Бронхорус, Амбробене, Флавамед, Амброксол).
Секретомоторные препараты. Медикаменты, воздействующие на мускулатуру бронхов. Такое лекарство выводит мокроту из бронхов путем стимуляции мускулатуры органов. Эти препараты используются при наличии влажного кашля.
К медикаментам второго типа относят:
- растительные препараты: грудные сборы № 1, 2 и 3, сиропы Алтея и Солодки, термопсис, Синупрет, Бронхикум-С (Геломиртол), Доктор МОМ;
- синтетические лекарства: Терпинкод, АЦЦ, Амброксол (Амбросан), Бромгексин, Бронкатар, Коделак, Туссин.
Такие лекарства облегчают симптоматику, но не убирают истинную причину кашля.
Используют их врачи только в качестве одного из направлений комплексного лечения заболевания.
Чтобы провести полноценное выведение мокроты, в комплексную терапию врачи включают и некоторые народные рецепты.
Чтобы помочь бронхам вывести мокроту, каждый вечер перед сном выпивайте стакан подогретого молока с растворенным в нем медом и взбитым желтком. В молоко можно добавить и щепотку соды, минеральную воду с щелочью (20-25 мл). Подойдут и иные рецепты:
Луковый сироп. Мелко нарежьте крупную луковицу. Положите кашицу в емкость (лучше стеклянную) и смешайте с сахарным песком (50 г). Баночку плотно закупорьте и оставьте на 10-12 часов. Готовое лекарство можно принимать внутрь, не процеживая. Его следует пить по 20 мл каждые 2-3 часа.
Какао-паста. Смешайте порошок какао, нутряной жир (лучше свиной) и мед (каждого ингредиента по 25 мл). Если лекарство готовится для взрослых, можно включить в состав экстракт элеутерококка на спирту (35-40 капелек). Полученная порция снадобья рассчитана на одни сутки. Лекарство нужно принять в 3-4 захода.
Овсяный отвар. Хорошо промыть стакан неочищенных зерен овса и запарить его крутым кипятком (5 стаканов). Томите овес на маленьком огне 50-60 минут, остудите и профильтруйте. Готовое лекарство необходимо полностью выпить за сутки по частям.
Такие народные средства успешно помогают вывести мокроту у взрослых и детишек от 5 лет. А вот для самых крохотных пациентов есть иные лекарства.
При терапии кашля с малютками нельзя действовать так же как со взрослыми. Обильная слизь в бронхах малыша – симптом опасный, ведь кроха еще не умеет откашливаться, а бронхиальный просвет очень узенький и легко забивается слизью. Какие меры помогут провести выведение мокроты из бронхов у самых маленьких?
Чаще увлажняйте воздух в детской, используя увлажнители, либо просто накидывайте мокрые полотенца на батареи. Во время непростого периода давайте крохе больше теплого питья и регулярно массажируйте ему спинку в области лопаток. Такой способ хорошо помогает справляться с отхаркиванием.
Медикаменты. Педиатры для лечения малышей рекомендуют следующие препараты, выводящие мокроту у малышей первого года жизни. Это АЦЦ и Амброксол. Эти медикаменты стимулируют отхаркивание и помогают маленькому организму укрепить иммунитет.
Важно. Категорически нельзя проводить самолечение крохи и использовать народные рецепты, не проконсультировавшись с врачом.
Народные средства. Медики не рекомендуют увлекаться народными рецептами при терапии маленьких деток. Как вывести мокроту из легких у ребенка с помощью советов знахарей? Из многочисленных снадобий крошкам подходят следующие средства:
- отвары из зверобоя, чабреца, мать-и-мачехи, плюща и корня солодки;
- натуральный мед, смешанный с натолченной редькой (для детишек старше 3 лет и при отсутствии аллергии);
- горчичники, поставленные на икры ребеночка (используйте покупные средства, не пытайтесь их приготовить самостоятельно);
- творожные лепешки, их делают из разогретого творога, предварительного помещенного в ткань (время процедуры 1-1,5 часа);
- инжир в молоке (2-3 вяленых плода проваривают в стакане молока), лекарство подходит малышам детсадовского возраста, его следует пить на ночь по 100 мл;
- компрессы из отварного картофеля, куда добавлен йод (1-2 капли) и растительное масло (такие компрессы оборачивают в ткань и прикладывают к тельцу ребенка на 2-3 минуты).
С возрастом у людей сильно слабеет иммунитет, а бронхолегочная система уже не может хорошо противостоять нападениями вредоносных микроорганизмов. Чтобы вывести мокроту из бронхов пожилых людей, врачи часто используют антибактериальные препараты.
Внимание. Антибиотики при выводе мокроты из легких можно применять только с разрешения врача и при обнаружении бактериальной инфекции. Против вирусов антибактериальные медикаменты не имеют эффекта.
При лечении пожилым людям лучше придерживаться постельного режима и увеличить объем питья. В дело пойдут домашние морсы, кисели, целебные чаи, компоты, свежевыжатые соки.
Следует строго соблюдать все предписания врача и не пропускать назначенный прием медикаментов (отхаркивающих, муколитических, противовирусных либо антибактериальных препаратов).
Хорошо помогает разжижать и выводить из бронхов густую мокроту ингаляции с использование соды, физраствора, эфиролей и лекарственных препаратов (Беродуал, Лазолван). Пожилым пациентам особенное внимание нужно обратить на укрепление иммунных сил и подключить к терапии общеукрепляющие массажи и ЛФК.
Будущим мамочкам особенно важно сохранить крепкое здоровье во время вынашивания ребенка.
Особенно опасны простудные болезни, сопровождаемые кашлем в первые месяцы беременности.
Как очистить бронхи от слизи при беременности? Среди медикаментозных средств будущим мамам рекомендуется прием лекарств на растительной основе, безопасных и эффективных:
Доктор МОМ. Этот препарат, помогающий выводить мокроту из легких, выпускается для беременных в двух вариациях: рассасывающие леденцы-таблетки и мазь для прогревающего растирания груди и спины. Состав лекарства полностью натуральный: в нем содержатся камфара, ментол, масла муската и эвкалипта.
Мукалтин таблетки. Один из безопасных препаратов, разрешенных к употреблению будущим мамам. Действие Мукалтина основывается на активности его главного компонента – корня алтея. Это растение славится муколитическим, смягчающим и противовоспалительным эффектом.
Важно. Мукалтин можно использовать только во II и III триместре беременности, но с обязательным учетом индивидуальных особенностей организма женщины.
Сироп Солодки. Врач может назначить для лечения беременной от кашля сироп из корней Солодки. Лекарственное растение хорошо разжижает мокроту, снимает кашлевые приступы и укрепляет защитные свойства дыхательной системы. Сироп Солодки используют для терапии при сухом и влажном кашле, в составе комплексного лечения.
Трависил леденцы. Ароматные целительные конфетки помогают купировать приступы кашля, устраняют раздражающее першение горла и укрепляют иммунитет. Трависил результативно выводит мокроту благодаря большому количеству лекарственных трав, входящих в состав препарата.
В некоторых ситуациях медики могут назначить беременным для очищения бронхов сиропы Эвкабал и Стодаль. Эти препараты содержат в составе незначительное количество этилового спирта (Эвкабал) и этанола (Стодаль).
Помимо рекомендованных медикаментов, народных средств, для хорошего вывода мокроты из легких не забывайте и о дыхательной гимнастике, ежедневных прогулках, особенно по хвойным лесам и профилактическим поездкам на курорты санаторного типа.
источник