Дифференциальная диагностика бронхиальной астмы сейчас проводится с использованием самого современного оборудования. Бронхиальная астма – болезнь, весьма распространенная по всему миру, и ею страдают как взрослые, так и дети. По среднестатистическим данным, на Земле от 2% до 18% людей имеют ту или иную форму этого заболевания.
Первая стадия похожа по всем признакам на обычный приступ удушья, но при приеме препаратов для облегчения состояния происходит обратный эффект: перестает выделяться мокрота, удушье становится сильнее. Такие приступы могут тянуться от нескольких десятков минут до 12-15 часов.
Вторая стадия проявляет себя усугублением всех симптомов, характерных для первой стадии. Бронхиальный канал забивается чрезмерным выделением слизи, которая по своей консистенции намного плотнее обычной и, следовательно, не может удаляться сама. Из-за небольшого просвета и нехватки воздуха нижняя часть легких не заполняется воздухом.
Врач легко определит подобное во время прослушивания вашего дыхания, у вас будет «немое легкое», при котором отсутствуют все дыхательные шумы в нижней части. Помимо того, в организме происходят другие изменения из-за резкого недостатка кислорода. Сначала меняется кислородный состав крови, что приводит к тому, что кожные покровы человека приобретают синеватый оттенок, а поведение становится угнетенным, реакции замедляются.
Последняя, третья стадия скорее является продолжением или затягиванием с лечением второй стадии. На этом этапе, из-за нехватки кислорода в организме на протяжении долгого времени, мозг начинает голодать, центральная нервная система угнетается, и все это приводит к коме, а в дальнейшем и к летальному исходу.
Как видно, бронхиальная астма – очень серьезная болезнь, которую необходимо выявить и начать лечить как можно раньше. При этом стоит помнить, что симптомы этого недуга могут напоминать множество признаков других болезней. Чтобы не переживать зря, нужно обратиться к специалисту, который проведет дифференциальную диагностику.
Бронхиальную астму на ранних стадиях зачастую путают с легкими простудными заболеваниями, хроническим бронхитом или даже с заболеваниями сердца и сосудов.
- удушье;
- одышка;
- кашель;
- чувство сдавленности в груди;
- эпизодические хрипы;
- воспаление дыхательных путей.
В случае проявления таких симптомов нужно срочно обращаться в больницу, так как болезнь может очень быстро прогрессировать, вплоть до летального исхода от удушья. Бронхиальная астма развивается волнообразно и имеет ряд серьезных осложнений:
- астматический статус;
- легочное сердце;
- спонтанный пневмоторакс;
- эмфизему легких.
Рассмотрим астматический статус более подробно. Астматический статус – самый страшный синдром, который чаще всего приводит к остановке дыхания. Он представляет собой довольно растянутый по времени приступ астмы, который перекрывает воздушный канал частично или полностью, в зависимости от стадии. Но наиболее опасно при таком синдроме то, что его нельзя ослабить или остановить никакими лекарственными препаратами до момента, пока он сам не начнет проходить.
Пациентам на последней стадии данной патологии зачастую вставляют в горло искусственную вентиляцию.
Чаще всего приходится дифференцировать бронхиальную астму от сердечной патологической астмы, ведь большинство симптомов у них схожи.
Приступы сердечной астмы скорее присущи людям преклонного возраста, у которых есть хроническая патология сердца или сосудов. Однако сейчас происходит процесс “омоложения” болезней: те болезни, которые раньше встречались у людей в возрасте 60-80 лет, теперь все чаще диагностируют у пациентов 40 лет и младше.
Проявляются симптомы данного недуга:
- при повышении артериального давления, а также после физических нагрузок;
- после психологического стресса;
- при переедании;
- на фоне алкоголизма.
Признаками такого заболевания является:
- Посинение губ, кончика носа, пальцев.
- Выделение мокроты, которая может быть с примесью крови.
- Сердце расширенное.
- Влажные хрипы в легких.
- Отек конечностей.
- Увеличенная печень.
Если у вас есть эти симптомы, то врач учтет их при дифференциальной диагностике для определения бронхиальной и сердечной астмы.
Следующая болезнь, которую исключают при такой диагностике и которая имеет схожие признаки, опухоль легкого.
Опухоль легкого сопровождается:
- удушьем;
- сильными приступами кашля, которые вызваны попытками организма откашлять опухоль;
- кашлем постоянного характера;
- хрипами при дыхании.
Такую опухоль может определить врач с помощью прослушивания легких или просвечивания их рентгеном.
Также дифференциальный диагноз бронхиальной астмы должен исключить трахеобронхиальную дискинезию.
- Приступы кашля или удушья, которые следуют после физических нагрузок или длительного смеха.
- Положительные тесты на аллергены.
- Существенно меньше хрипов.
- Провисание задней стенки трахеи и бронхов.
Следовательно, бронхиальная астма – серьезная патология, которая развивается стремительно, волнообразно, имеет очень серьезные осложнения, которые могут привести к смерти.
Данное заболевание может поразить любого человека и длительное время протекать без особых признаков.
Дифференциальная диагностика бронхиальной астмы – это основной способ для постановки точного диагноза, который включает в себя рентген, КТ, прослушивание легких, анализы на качество крови и бронхиальной слизи.
Данный способ применяется в связи с тем, что бронхиальная астма имеет схожие с другими болезнями симптомы: удушье, продолжительный кашель, чувство сдавленности в груди. Следовательно, без прохождения соответствующей диагностики можно лечиться от совершенно не той болезни, а это способно усугубить состояние больного или привести к рецидиву.
Нужно запомнить главное правило: не стоит лечиться самостоятельно, используя методы нетрадиционной медицины, обязательно следует довериться профессионалам. Они, приняв во внимание жалобы и результаты анализов, просмотрев медицинскую карту и проанализировав образ жизни пациента, поставят диагноз, назначат лечение, дадут рекомендации относительно ограничений как в продуктах питания во избежание аллергических реакций, так и в отношении физических и эмоциональных нагрузок. Берегите себя и будьте здоровы!
источник
Приступ бронхиальной астмы необходимо дифференцировать от приступа сердечной астмы,
В основе которой лежит диффузное поражение и слабость сердечной мышцы, преимущественно левого желудочка сердца при митральных пороках, гипертонии, кардиосклерозе и т.д. Возникающее на этой почве нарушение кровообращения с застойными явлениями в легких лежит в основе притупов сердечной астмы. Она развивается обычно по типу смешанной инспираторно-экспираторной одышки, с выраженным цианозом и другими проявлениями сердечной недостаточности кровообращения вплоть до отека легких. Возраст таких больных – преимущественно пожилой или старческий. Эта астма не дает острого вздутия легких; сопровождается более или менее обильными, но не сухими, а влажными хрипами, особенно в нижне-задних отделах легких, при ней отделяется не белая, стекловидная, клейкая, а пенистая мокрота, нередко кровянистая, часто содержащая так называемые “ клетки сердечных пороков” ( клетки альвеолярного эпителия). Характерна тахикардия, глухие тоны сердца, часто ритм галопа, аритмия, смещение границ сердца влево. На ЭКГ часто отклонение электрической оси сердца влево, гипертрофия левого желудочка, признаки ишемии миокарда. Сердечную астму, если она протекает у человека, не страдающего хроническим бронхитом, пневмосклерозом, эмфиземой легких и не наслаивается на бронхиальную астму ( что бывает), обычно нетрудно распознать.
2.3.2.Дифференциальная диагностика с хроническим обструктивным бронхитом ( в том числе при так называемой хронической обструктивной болезни легких /хобл или хозл/ ).
В отличии от БА при хроническом обструктивном бронхите ( ХОБ) сопутствующих аллергических заболеваний как правило нет, в аллергологическом анамнезе нет указаний на связь одышки с какими – либо аллергенами; одышка и затруднеие дыхания постоянны, не имеют приступообразного характера, усиливаются после физического напряжения, сопровождаются кашлем с выделением мокроты (кашель прордуктивный мучительный приступообразный, с трудноотделяемой мокротой, особенно утром и ночью / “ гора родила мышь “ – Б. Е. Вотчал/, оставляющий после себя на некоторое время ощущение тяжелого затрудненного дыхания / И. П. Замотаев /)); одышка появляется при ранее выполняемой физической нагрузке, перемене температуры вдыхаемого воздуха ( при переходе из теплого помещения на холод ) ; одышка также характеризуется затрудненным выдохом и изменчивостью в зависимости от метеоусловий, времени суток, действия на дыхательные пути раздражающих факторов: “ День на день не приходится “ ( Б. Е. Вотчал ).
Аускультативные изменения в легких: жесткое дыхание с удлиненным выдохом, сухие свистящие, реже жужжащие хрипы, могут выслушиваться на расстоянии. Сухие хрипы следует выявлять, включая форсированный выдох, как в положении стоя, так и лежа. И. П. Замотаев в дифференциальной диагностике ХОБ, БА и застойной сердечной недостаточности ( СН) предлагает обращать внимание на особенности выслушиваемы х хрипов: так, при ХОБ обычно хрипы прерывистые в 1 фазу дыхания, при БА хрипы слышны на протяжении всего выдоха, при застойной СН хрипы выслушиваются в конце фазы вдоха.
При исследовании мокроты при БА мокрота слизистая, стекловидная, в ее мазке находят спирали Куршмана ( слизь, образующая слепки мелких дыхательных путей ), кристаллы Шарко-Лейдена ( кристаллизированные ферменты эозинофлов), тогда как при ХОБ они не характерны, а мокрота слизисто-гнойная, эозинофилии нет.
Рентгенологические изменения в легких: при ХОБ характерна перибронхиальная и периавскулярная инфильтрация, “ грязные “ легочные поля, сетчатый пневмосклероз; при БА – дифузное усиление легочного рисунка, повышенная “ пневмотизация “( повышенная прозрачность легочного рисунка – эмфизематизация ).
В дифференциальной диагностике важное значение имеет исследование функции внешнего дыхания: при ХОБ обструктивные нарушения вентиляции малообратимые, проба с бронхолитиками часто отрицательная; у типичных больных ХОБЛ снижение ОФВ1 составляет 50-75 мл в год ( в норме половина этой величины); /ОФВ1 – это объем форсированного выдоха за 1 секунду – интегральный показатель, в норме ОФВ1 равна 75 % ЖЕЛ (жизненная емкость легких – максимальный объем воздуха, который человек способен выдохнуть вслед за максимальным вдохом – указывает при прогрессирующем уменьшении на наличие рестриктивных болезней легких); при ХОБ ухудшаются показатели спирометрии МОС 25-75 ( или СОС 25-75 – средня объемная скорость или максимальная объмная скорость – это скорость потока форсированного выдоха в его середине / т.е. между 25% и 75 % от ФЖЕЛ/ ; этот показатель иначе обозначают и как максимальный поток середины выдоха (МПСВ ), показатель прежде всего отражает состояние мелких дыхательных путей, считается не менее информативным, чем ОФВ1, при выявлении ранних обструктивных нарушений, не зависит от усилий пациента .
При БА обструктивные нарушения вентиляции могут быть обратимыми в межприступный период, часто проба с бронхолитиками положительная( например, после ингаляции беротека); наибольшую диагностическую ценность имеет снижение ОФВ1 и пиковой объемной скорости (ПОС) выдоха – это мощность выдоха, максимальная объемная скорость, которую больной может развить при форсированном выдохе; показатель отражает проходимость дыхательных путей на уровне трахеи и крупных бронхов, зависит от мышечного усилия пациента; в настоящее время для его определения используется и прибор индивидуального пользования для контроля эффективности бронхолитической терапии самим пациентом; ФЖЕЛ (форсированная жизненная емкость легких – то же, чо и ЖЕЛ, за исключением того, что дыхание производится с максимально возможными силой и скоростью) ограничена; отношение ОФВ1/ ФЖЕЛ снижено, но, как это уже было отмечено выше, может повышаться после ингаляции бронхолитиков.
Изменения в крови: в период обострения ХОБ – лейкоцитоз, увеличение СОЭ; при БА -эозинофилия, увеличение СОЭ не закономерно.
Кожные пробы с аллергенами: при ХОБ отрицательные, при БА – часто положительные.
Для подтверждения диагноза ХОБ важна оценка наличия обострения бронхиальной инфекции ( Замотаев И.П., 1996 ). К минимальным признакам обострения следует отнести: а) появление немотивированной общей слабости; б) озноб, в) усиление кашля; г) появление гнойной мокроты или ее усилени е; д) потливость затылка, надплечий, особенно в ночное время ( симптом влажной подушки по Б.Е. Вотчалу); е) появление или усиление одышки; ж) субфебрильная температура тела, выявляемая при 2 – часовом термометрировании, или суточные ее колебания в пределах до 10 градусов при нормальных цифрах. 2.3.3.Дифференциально-диагностические признаки других хронических неспецифических заболеваний легких ( ХНЗЛ)
При ряде других хронических заболеваний легких ( диффузный пневмосклероз, эмфизема легких,бронхоэктатическая болезнь,пневмокониозы,особенно силикоз) отмечается нарастающее усиление одышки,которая носит экспираторный характер, беспокоя больных в состоянии покоя; дыхание у таких больных сопровождается мучительным кашлем с трудно отделяемой мокротой, Дифференцируя астматические приступы, следует учитывать данные анамнеза, эффективность предшествующей терапии, влияние отхождения мокроты на выраженность уд ушья . Знание военным врачем профессиональных болезней необходимо, потому что к нему обращаются порой за медицинской помощью члены семей военнослужащих, а иногда и гражданское население, проживающее в районе дислокации гарнизонов. Довольно распространены болезни легких, развивающиеся под влиянием длительного контакта с пылью растительного ( хлопковая, льняная, конопляная, мучная, древесная) или животного ( шерстяная, пуховая) происхождения. Эти болезни называют биссинозом. Болезнь начинается с упорнного сухого кашля, удушья, боли в груди, охриплости голоса, лихорадки продолжительностью в 2-3 дня. После перерыва в работе болезненные проявления исчезают. В понедельник после воскресного отдыха состояние больного вновь ухудшается. 2.3.4.Дифференциально-диагностические признаки опухоли легкого
Основные клинические симптомы: в отличии от пароксизмов удушья при БА опухолевый процесс вызывает постоянное затруднение дыхания, нередко без кашля, могут быть пароксизмы удушья на вдохе или выдохе.Тип одышки — инспираторная или смешанная. При аускультации данные могут отсутствовать; нередко не прослушиваются дыхательные шумы над участком поражения. Характерен рестриктивный тип нарушения легочной вентиляции. Кожные аллергологические пробы отрицательные. Бронхологические исследования могут выявить не бронхоспазм, бронхиальную обструкцию, характерные для БА, а сужение просвета бронха. Рентгенологические исследования обнаруживают гомогенное интенсивное затемнение, ателектаз, односторонний плеврит.Приступы удушья, клинически подобные БА.наблюда.ются у 3% больных раком легкого(карциноид бронха, бронхиальная карцинома,бронхогенный рак.) При центральном раке частым симптомом является кашель, сухой или с небольшим количеством мокроты, иногда с прожилками крови, не приносящий о блегчения. Появление крови в мокроте связано с поверхностным распадом или изъязвлением опухоли. Периодическое повышение температуры тела и появление симптомов интоксикации наблюдаются при вторичных воспалительных изменениях в легочной ткани, связанных с окклюзией бронха и ателектазом ( обтурационная пневмония). Боли в грудной клетке возникают на стороне поражения при вовлечении в процесс плевры и развитии ателектаза. Указанные клинические проявления совершенно не характерны для БА. Однако именно этих больных обычно направляют в терапевтические отделения с диагнозом“, бронхиальная астма”, или “ астмоидный бронхит “ после длительного и безуспешного лечения бронхолитическими препаратами. Существуют и другие отличительные признаки карциноида: мокрота, откаливаемая такими пациентами во время приступов удушья или после их окончания,нередко содержит примесь алой крови. У таких больных сухие хрипы либо совсем не определяются, либо отмечаются только над одним сегментом легкого, тогда как во время приступа удушья или после его окончания при БА, как известно, сухие хрипы выслушиваются у больных над обоими легкими.
Диагноз карциноида бронха становится очевидным только после того, как у больного во время приступа возникают красно-фиолетовые или розовые пятна на лице, шее, верхней половине туловища. Во всех подобного рода случаях карциноидной опухоли в моче больных обнаруживают слегка повышенное содержание 5-оксииндолилуксусной кислоты. К сожалению, правильный диагноз в этом периоде болезни уже не может помочь больному, так как появление приливов указывает на существование метастазов опухоли в печень Карциноид бронха следует подозревать у каждого больного с приступами удушья, возникающими на фоне субфебрильной температуры тела и протекающими с выделением мокроты с примесью крови. В каждом подобном случае больной должен быть направлен на тщательное бронхологическое исследование, включающее бронхоскопию и бронхографию. 2.3.5.Удушье при опухоли средостения. Тяжелая одышка, преходящая в удушье,-обязательный признак компрессионного синдрома при значительном увеличении лимфатических узлов средостения. Одновременно с удушьем у этих больных нередко можно увидеть и признаки, указывающие на сдпвление верхней полой вены и трахеи: одутловатость лица, цианоз, утолщение шеи, набухлость ее подкожных вен. Иногда на фоне удушья у больного появляются приступы коклюшеподобного кашля. Позднее всех развивается расширение подкожных вен передней поверхности груди и верхней конечности. Компрессионный синдром обусловлен чаще всего растущими лимфатическими узлами средостения при поражении их лимфосаркомой, лимфогранулематозом и метастазами рака или опухолями других органов средостения.
2.3.6.Удушье при остром описторхозе или аскаридозе может наблюдаться в стадии миграции паразита по кровеносной системе. Аскариды относятся к геогельминтам, распространенным по всему земному шару. Основные очаги описторхоза рассполагаются в бассейне Оби-Иртыша, Волги-Камы, Дона, Северной Двины. Поражение легких отмечается, как правило, у недавно приехавших в эндемический очаг. Лица, давно проживающие в этом очаге, болеют описторхозом без приступов удушья. Симптомы, напоминающие астму, приступы удушья, кашель, большое число сухих хрипов, появляются на фоне лихорадки, сохраняющейся в промежутках между приступами, как и одышка, а также большое количество хрипов. Обследование больного позволяет выявить и другие признаки описторхоза: выраженную эозинофилию,увеличение печени,болевые синдромы,характерные для холецистита,холангита или панкреатита.Диагноз верифицируется легче всего выявлением описторхисов в кале или дуоденальном содержимом.
2.3.7.Удушье при аспиргиллезе и бронхопульмональном микозе. Человек постоянно крнтактирует с различными плесневыми грибами, в частности с аспергиллами, которые попадая в дыхательные пути, могут находиться там как сапрофиты или становятся аллергенами у атопических субъектов, вызывая повышенную продукцию иммуноглобулина Е и соответствующую клинику, напоминающую бронхиальную астму. Характерно сочетание астмы и аллергического альвеолита. Некоторые микозы сопровождаются лихорадкой. В анализах крови у части больных можно обнаружить грибы. Нахначение амфотерицина приводит к исчезновению лихорадки и удушья. 2.3.8.Дифференциально-диагностические признаки доброкачественной аденомы бронха Доброкачественная аденома бронха осложняется приступами экспираторной одышки примерно у 1/3 больных. Болезнь чаще всего встречается у лиц молодого и среднего возраста. Гиповентиляция соответственного стенозу сегмента или доли легкого приводит к ослаблению дыхательных шумов, высокому стоянию диафрагмы, а позднее к возникновению рецидивирующих пневмоний на больной стороне. Ослабленное дыхание, сухие и влажные хрипы над легкими принимают иногда за обструктивный бронхит, эмфизему легких или бронхиальную астму. Эти ошибки удается избежать при подробном собирании анамнеза. Боль в груди и повышение температуры тела у больного аденомой бронха появляются задолго до приступов удушья. Они держатся как во время обострения болезни, так и в периоде улучшения общего состояния. Приступы БА не сопровождаются лихорадкой, а боль в груди обусловлена кашлем. В промежутках между приступами они полностью исчезают. Приступы кровохарканья с выделением алой крови нередко возникают у больных аденомой бронха как бы среди полного здоровья. Приступы удушья при БА не осложняются кровохарканьем. Асиметрия стояния куполов диафрагмы при БА не наблюдается.Аденому бронха следует подозревать у каждого больного молодого возраста с болью в груди, кашлем, повторными кровохарканиями и лихорадкой.Бронхоскопия, томография и бронхография почти всегда выявляют аденому, так как она локализуется, как правило, в центральных бронхах.
2.3.9.Дифференциально-диагностические признаки механической обтурации бронха инородным телом Приступы удушья при механической обтурации бронхов особенно часто встречаются у маленьких детей. Данный вопрос изучается в неотложной педиатрии.
источник
| Критерии | Бронхиальная астма | Сердечная астма |
| Анамнез | Пневмония, аллергия, ХНЗЛ | Заболевания ССС (ИБС, ГБ, пороки сердца) |
| Возраст начала болезни | Молодой или средний | Чаще пожилой |
| Одышка | Экспираторная | Инспираторная или смешанная |
| Аускультация | Легкие: сухие свистящие хрипы, выдох удлинен Сердце: тоны ритмичные, ясные | Легкие: звонкие влажные хрипы с обеих сторон Сердце: тоны ритмичные, ясные |
| Мокрота | Стекловидная, в мокроте эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена | Жидкая, (при отеке легких-пенистая), в мокроте могут быть клетки сердечных пороков (альвеолярный зпителий) |
| ЭКГ | Перегрузка правого предсердия «Р»-«pulmonale» | Отклонение электрической оси сердца влево, гипертрофия левого желудочка, ишемия миокарда, аритмия |
| Лечебный эффект | От симпатомиметиков и метилксантинов | От сердечных гликозидов, диуретиков |
Дифференциальная диагностика бронхиальной астмы и хронического обструктивного бронхита
| Критерии | Хронический обструктивный бронхит | Бронхиальная астма |
| Наличие сопутствующих аллергических заболеваний | Нет | Есть часто |
| Аллергологический анамнез | Нет связи одышки с аллергеном | Приступы удушья после контакта с аллергеном |
| Одышка и затруднение дыхания | Нет приступов, одышка постоянная | Приступы удушья, имеются периоды ремиссии |
| Кашель | Продуктивный | Непродуктивный |
| Мокрота | Слизисто-гнойная, нет эозинофилов, кристаллов Шарко-Лейдена, спирали Куршмана | Слизистая, есть эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана |
| Аускультация легких | Сухие и влажные хрипы | Сухие хрипы |
| Rg-признаки | Преобладают явления пневмосклероза | Преобладают признаки эмфиземы |
| Изменение функции внешнего дыхания | Проба с бронхолитиками отрицательная | Проба с бронхолитиками положительная |
| Кожные пробы с аллергеном | Отрицательные | Положительные |
Дифференциальная диагностика бронхиальной астмы и опухоли трахеобронхиального дерева
| Критерии | Опухоль трахеобронхиального дерева | Бронхиальная астма |
| Наличие сопутствующих аллергических заболеваний | Нет | Есть часто |
| Аллергологический анамнез | Нет связи одышки с аллергеном | Приступы удушья после контакта с аллергеном |
| Одышка и затруднение дыхания | Нет приступов, одышка постоянная | Приступы удушья, имеются периоды ремиссии |
| Признаки интоксикации | Есть | нет |
| Кашель | Надсадный кашель, кровохарканье, | Непродуктивный |
| Мокрота | кровохарканье, мокрота типа «малинового желе», раковая | Слизистая, есть эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана |
| Аускультация легких | Сухие и влажные хрипы | Сухие хрипы |
| Rg-признаки | Опухолевый процесс в трахеобронхиальном дереве | Преобладают признаки эмфиземы |
Отдифференцировать бронхиальную астму от инородного тела бронхиального дерева можно используя анамнез, клинические следующие диагностические критерии и дополнительные методы исследования.
| Инородное тело | Анамнез:попадание инородного тела ко входу в гортань во время глубокого вдоха либо при проглатывании куска плотной пищи — обтурация и ларингоспазм — острое ощущение удушья среди полного здоровья — при частичной обструкции – охриплость и потеря голоса, кашель, стридор — при полной обструкции пациент не может говорить и лишь знаками показывает на шею — быстрое нарастание гипоксии приводит к потере сознания и падению пациента | Рентгенологическое исследование, бронхоскопия |
5. Составьте план дополнительного обследования пациента, необходимого для подтверждения диагноза и предположите ожидаемый результат.
План дополнительного обследования:
| Дополнительное исследование | Ожидаемый результат |
| 1. Общий анализ крови | Во время приступа удушья отмечаются умеренный лимфоцитоз и эозинофилия. В межприступном периоде характерных изменений нет. |
| 2. определение аллергологического статуса | Наличие IgE |
| 3. Анализ мокроты общий | 3. Макроскопически – вязкая, прозрачная (стекловидная; микроскопически — находят много эозинофилов и часто – спирали Куршмана, кристаллы Шарко-Лейдена, нейтрофилы. |
| 4.ЭКГ | Перегрузка правого желудочка |
| 5. Рентгенография легких | 6.Во время обострения выявляются признаки эмфиземы легких, уплощение купола диафрагмы, ребра расположены горизонтально. Во время ремиссии рентгенологических изменений чаще нет. |
| 6.Спирометрия | Выявляет обструкцию бронхиального дерева разной степени выраженности. |
| 7.Пикфлуометрия | Снижение пиковой скорости выдоха |
| 8.Бронхоскопия проводится только для дифференциальной диагностики с инородным телом, онкологией, в трудных случаях. |
6. Интерпретируйте результаты анализа: общий белок сыворотки крови 65 – 85 г/л
Норма общего белка сыворотки крови – 65 – 85 г/л. У пациента нормальный показатель уровня общего белка в крови.
7. Выпишите направление на обследование пациенту: направление на общий анализ мокроты.
Направление в лабораторию Шиловской ЦРБ.
Адрес: Улица Речная, дом №35, квартира 40
Дата 20.05.2013г.________Подпись,__________печать ФАП___________
8.Назовите возможные осложнения данного заболевания.
8.1. легочные – эмфизема легких, ателектаз, пневмония, астматический статус, дыхательная недостаточность
8.2.внелегочные – острое и хроническое легочное сердце, дистрофия миокарда
Коды проверяемых профессиональных компетенций: ПК 1.1.; ПК 1.2.; ПК 1.3.; ПК 1.7.
— ПК 1.1. Планировать обследование пациентов различных возрастных групп.
— ПК 1.2. Проводить диагностические исследования.
— ПК 1.3. Проводить диагностику острых и хронических заболеваний.
— ПК 1.7. Оформлять медицинскую документацию.
Коды проверяемых общих компетенций: ОК 2.; ОК 3.
— ОК 2. Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество.
— ОК 3. Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность.
Больной М. 25 лет, вызвал фельдшера на дом. Жалобы на кашель с мокротой «ржавого цвета», боль в правой половине грудной клетки при дыхании, одышку при физической нагрузке, повышение температуры до 39 0 С, слабость. Болен 3 дня. Заболел остро. На следующий день после переохлаждения на работе у него появился озноб, головная боль, боль в правой половине грудной клетки, одышка, кашель со слизисто – гнойной мокротой, температура тела достигла 39 0 С. К врачу не обращался, лечился домашними средствами и аспирином. Самочувствие не улучшалось, и пациент вызвал фельдшера на дом.
Объективно: состояние тяжелое, температура тела 39,2 0 С. небольшой цианоз губ, герпетические высыпания на губах, крылья носа раздуваются при дыхании.
При осмотре грудной клетки отмечается отставание правой половины в акте дыхания.
При пальпации грудной клетки отмечается усиление голосового дрожания справа в подлопаточной области. При перкуссии легких там же определяется тупой перкуторный звук.
При аускультации легких дыхание в зоне тупого звука бронхиальное, там же выслушивается шум трения плевры. ЧДД 32 в мин. границы сердца не изменены. Тоны сердца громкие, пульс 100 уд в мин. АД 110/70 мм рт ст. Печень у края реберной дуги. Другой патологии не выявлено.
Эталон ответа:
1. Предположите основное заболевание, имеющееся у пациента из условия задачи.
У пациента из условия задачи пневмония.
2. Сформулируйте и грамотно запишите предварительный диагноз пациента из условия задачи, согласно структурным единицам диагноза и требованиям современных классификаций.
Основное заболевание — Долевая пневмония в нижней доле правого легкого, тяжелое течение.
Осложнение – Сухой плеврит. Дыхательная недостаточность II степени.
3. Обоснуйте наличие основного заболевания у пациента.
1. Диагноз — Долевая пневмония в нижней доле правого легкого, тяжелое течение
Жалоб больного –жалобы на кашель с мокротой «ржавого цвета», боль в правой половине грудной клетки при дыхании, одышку при физической нагрузке, повышение температуры до 39 0 С, слабость.
Анамнестических данных – Болен 3 дня. Заболел остро. На следующий день после переохлаждения на работе у него появился озноб, головная боль, боль в правой половине грудной клетки, одышка, кашель со слизисто – гнойной мокротой, температура тела достигла 39 0 С. К врачу не обращался, лечился домашними средствами и аспирином. Самочувствие не улучшалось, и пациент вызвал фельдшера на дом.
Физикальных данных – состояние тяжелое, температура тела 39,2 0 С. небольшой цианоз губ, герпетические высыпания на губах, крылья носа раздуваются при дыхании.
При осмотре грудной клетки отмечается отставание правой половины в акте дыхания.
При пальпации грудной клетки отмечается усиление голосового дрожания справа в подлопаточной области. При перкуссии легких там же определяется тупой перкуторный звук.
При аускультации легких дыхание в зоне тупого звука бронхиальное, там же выслушивается шум трения плевры. ЧДД 32 в мин.
Дополнительные методы исследования — нет
4. С какими заболеваниями необходимо проводить дифференциальную диагностику основного заболевания.Проведите дифференциальную диагностику с одним из них.
Пневмонию необходимо дифференцировать с:ТЭЛА, экссудативного плеврита, очагового туберкулеза.
Дифференциальная диагностика пневмонии с ТЭЛА: В пользу ТЭЛА говорит кровохарканье (свежая алая кровь), отсутствие гнойной мокроты, а также наличие у больного тромбофлебита. Рентгенологически нередко обнаруживают клиновидную тень.
Дифференциальная диагностика долевой пневмонии с экссудативным плевритом чаще не представляет больших трудностей. Для экссудативного плеврита характерны выраженная тупость перкуторного звука с косой верхней границей (линия Дамуазо). Дыхание над зоной тупости отсутствует. Рентгенологически выявляется наличие жидкости в плевральной полости.
Дифференциальная диагностика пневмонии с очаговым туберкулезом. Для очагового туберкулеза легких в отличии от пневмонии менее характерно острое начало заболевания, физикальные данные скудные, рентгенологичесое исследование чаще выявляет верхнедолевую локализацию очагов. В мокроте обнаруживаются микобактерии туберкулеза.
5. Составьте план дополнительного обследования пациента, необходимого для подтверждения диагноза и предположите ожидаемый результат.
План дополнительного обследования:
| Дополнительное исследование | Ожидаемый результат |
| 1. Общий анализ крови | Нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево с увеличением числа палочкоядерных нейтрофилов, повышение СОЭ нередко до 50-70 мм/час |
| 2. БАК: 2.1.фебриноген, сиаловые кислоты, мукопротеины, сывороточные глобулины; 2.2.сывороточные альбумины 2.3.СРБ | 2.1.Повышение уровня 2.2.Снижение уровня 2.3.Реакция положительная |
| 3. 3.1.Анализ мокроты общий 3.2.Посев мокроты для выделения возбудителя | 3. 3.1. Характер мокроты «ржавый» или слизисто-гнойный, может оставаться слизистой. 3.2. Можно выявить различные виды инфекционных возбудителей |
| 4. Общий анализ мочи | .во время лихорадочного периода отмечается умеренная протеинурия, цилиндрурия, определяются единичные эритроциты |
| 5. Рентгенография легких | при крупозной пневмонии – интенсивное затемнение (инфильтрат) сегментов или целой доли легкого; затемнение гомогенное (однородное); при очаговой пневмонии: очаговые пятнистые затемнения средней и малой интенсивности, увеличение корня легкого (очаги воспалительный инфильтрации). |
6. Интерпретируйте результаты анализа: гемоглобин в общем анализе крови у мужчины равен 105 г/л
Норма гемоглобина в общем анализе крови у мужчины – 130 – 160 г/л. У пациента показатель ниже норма. Необходимо обследование пациента по поводу анемии.
7. Выпишите направление на обследование пациенту: направление на общий анализ крови.
Направление в лабораторию Шиловской ЦРБ.
Адрес: Улица Речная, дом №35, квартира 40
Дата 20.05.2013г.________Подпись,__________печать ФАП___________
8. Назовите возможные осложнения данного заболевания.
Основными осложнениями пневмонии являются:плеврит, эмпиема плевры. Абсцесс легкого, ОДН,острый респираторный дистресс – синдром.
Коды проверяемых профессиональных компетенций: ПК 1.1.; ПК 1.2.; ПК 1.3.; ПК 1.7.
— ПК 1.1. Планировать обследование пациентов различных возрастных групп.
— ПК 1.2. Проводить диагностические исследования.
— ПК 1.3. Проводить диагностику острых и хронических заболеваний.
— ПК 1.7. Оформлять медицинскую документацию.
Коды проверяемых общих компетенций: ОК 2.; ОК 3.
— ОК 2. Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество.
— ОК 3. Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность.
К фельдшеру обратился пациент М. 30 лет, шофер с жалобами на общую слабость, недомогание, головную боль, повышение температуры тела до 37, 5 0 С, сильный сухой кашель, чувство саднения за грудиной при кашле и боль в нижних отделах грудной клетки и брюшной стенки.
Заболел остро, 7 дней назад, когда после контакта с больным ОРВИ товарищем, появились насморк, чихание, слабость, повысилась температура тела до 37,5 0 С. Пациент продолжал работать, лечился домашними средствами. Вчера состояние ухудшилось, присоединились сильный сухой кашель, чувство саднения за грудиной при кашле и боль в нижних отделах грудной клетки и брюшной стенки.
Объективно: температуры тела 37, 3 0 С. Общее состояние удовлетворительное. Зев слегка гиперемирован, чистый. Кожа обычной окраски.
Осмотр грудной клетки без особенностей. Перкуторный звук над легкими ясный. При аускультации выслушиваются жесткое дыхание над всей поверхностью легких и рассеянные сухие жужжащие хрипы, единичные влажные крупнопузырчатые хрипы. ЧДД – 16 в 1 минуту. Тоны сердца ясные, ритмичные, ЧСС – 82 в 1 минуту, АД – 120/80т мм рт ст. Со стороны других органов патологии не выявлено.
Эталон ответа:
1. Предположите основное заболевание, имеющееся у пациента из условия задачи.
У пациента из условия задачи острый бронхит
2. Сформулируйте и грамотно запишите предварительный диагноз пациента из условия задачи, согласно структурным единицам диагноза и требованиям современных классификаций.
Основное заболевание – Острый бронхит.
3. Обоснуйте наличие основного заболевания у пациента.
Диагноз – Острого бронхита поставлен на основании:
Жалоб больного –жалобы на общую слабость, недомогание, головную боль, повышение температуры тела до 37, 5 0 С, сильный сухой кашель, чувство саднения за грудиной при кашле и боль в нижних отделах грудной клетки и брюшной стенки.
Анамнестических данных – Заболел остро, 7 дней назад, когда после контакта с больным ОРВИ товарищем, появились насморк, чихание, слабость, повысилась температура тела до 37,5 0 С. Пациент продолжал работать, лечился домашними средствами. Вчера состояние ухудшилось, присоединились сильный сухой кашель, чувство саднения за грудиной при кашле и боль в нижних отделах грудной клетки и брюшной стенки.
Физикальных данных – температуры тела 37, 3 0 С. Общее состояние удовлетворительное. Зев слегка гиперемирован, чистый. Кожа обычной окраски.
Осмотр грудной клетки без особенностей. Перкуторный звук над легкими ясный. При аускультации выслушиваются жесткое дыхание над всей поверхностью легких и рассеянные сухие жужжащие хрипы, единичные влажные крупнопузырчатые хрипы. ЧДД – 16 в 1 минуту.
Дополнительные методы исследования — нет
4. С какими заболеваниями необходимо проводить дифференциальную диагностику основного заболевания.Проведите дифференциальную диагностику с одним из них.
Острый бронхит необходимо дифференцировать с: пневмонией, коклюшную инфекцию. Кашлевым вариантом бронхиальной астмой
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
источник
Для того чтобы начать эффективное лечение заболевания, важно сначала поставить правильный диагноз. И в первую очередь требуется исключить болезни, которые имеют такую же симптоматику, как и бронхиальная астма.
Именно для этого и была разработана и успешно применяется дифференциальная диагностика. Подтверждение диагноза при бронхиальной астме – это важный этап, предшествующий лечению болезни.
Бронхиальная астма – это хроническое неинфекционное заболевание. Воспалительный процесс, протекающий в бронхах, вызывает увеличенное выделение густого, трудно выводящегося секрета. Кроме этого, возможен отек слизистой бронхов.
Пациент испытывает затруднения при дыхании, у него появляется сухой кашель, возможно развитие одышки. Дыхание становится свистящим, выдох значительно длиннее вдоха. Приступ бронхиальной астмы сопровождается удушьем.
Дифференциальная диагностика при бронхиальной астме позволяет исключить заболевания, проявляющиеся похожими симптомами, но требующие совершенно другого лечения.
Бронхиальная астма на ранних стадиях имеет слабовыраженную симптоматику. Приступы случаются редко. Одышка если и появляется, то только после физической нагрузки.
В этот период ее легко спутать с респираторными заболеваниями, вызывающими подобные симптомы.
Больной чаще всего не обращается к врачу, предпочитая справляться с недомоганием собственными силами.
Однако астма требует совершенно иного лечения, чем инфекционные заболевания. Так как чаще всего приступы развиваются на фоне аллергических реакций, в первую очередь необходимо бороться именно с этой проблемой.
Для того чтобы точно определить заболевание и подтвердить или опровергнуть диагноз «бронхиальная астма», необходима дифференциальная диагностика.
Только после этого врач может назначить правильное лечение и подобрать эффективные препараты.
Бронхиальная астма – заболевание, которое достаточно трудно диагностировать. Для подтверждения или опровержения диагноза врачу необходимо провести дифференциальную диагностика. Она состоит из следующих этапов:
- Сбор и систематизация жалоб пациента.
- Осмотр больного.
- Выяснение информации о наличии одышки, условиях ее появления.
- Изучение анамнеза пациента, выявление случаев аллергических реакций.
- Проведение клинических исследований крови и мочи, анализ их результатов.
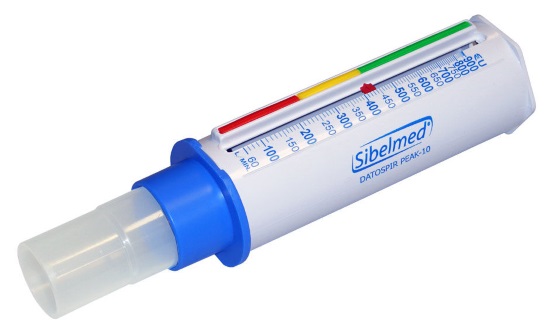
- Оценка функции дыхания. Для этого применяют спирографию и другие методы.
Дифференциальная диагностика требует проведения комплексного обследования. Только опираясь на все собранные данные, можно утверждать, что пациент страдает бронхиальной астмой.
Так как бронхиальная астма по своим симптомам очень похожа на некоторые другие заболевания, важно провести ряд исследований. На основании полученных данных можно поставить дифференциальный диагноз.
Симптомы при бронхиальной астме схожи с проявлениями бронхита, сердечной астмы и других патологий.
Кроме того, состояние удушья, например, может вызвать и перекрывание дыхательных путей инородным телом.
Для того чтобы поставить правильный диагноз, важно учитывать всю совокупность признаков. У пациента должны присутствовать характерные для БА симптомы. К ним относят:
- приступы сухого кашля;
- одышку, появляющуюся даже при незначительной физической активности;
- состояние удушья, купирующееся только с помощью расширяющих бронхи лекарственных препаратов.
Все эти симптомы доставляют сильный дискомфорт пациенту и вынуждают обратиться его за врачебной помощью.
Для постановки диагноза врач использует методы дифференциальной диагностики. При этом он в первую очередь обращает внимание на симптомы, которые всегда связаны с бронхиальной астмой.
Бледность кожных покровов, увеличение частоты сердечных сокращений, изменение ритма дыхания – все это относят к типичным симптомам БА у взрослых и детей. Очень часто при аускультации врач может услышать хрипы (свистящие, слышимые с обеих сторон грудной клетки).
Однако важно помнить, что подобную симптоматику могут давать и другие болезни, не связанные с хроническим воспалительным процессом в бронхах. Из наиболее часто встречающихся патологий следует отметить:
- сердечную астму;
- ХОБЛ;
- хронические неспецифические заболевания легких;
- новообразования в легких.
Именно поэтому дифференциальная диагностика является важным инструментом для постановки правильного диагноза.
Бронхиальная астма по своей симптоматике очень похожа на хронический бронхит. Но при этих патологиях используют совершенно разные схемы лечения.
Именно поэтому очень важно правильно дифференцировать заболевание и не только установить его первопричину, но и определить пути лечения.
При дифференциальной диагностике выявляется ряд принципиальных отличий бронхита от бронхиальной астмы:
- Появление одышки при бронхите не связано с наличием аллергена. Приступообразность проявлений отсутствует.
- Сухие хрипы появляются в первой фазе дыхания и слышны даже на расстоянии.
- При бронхите отсутствует обратимость симптомов.
Для окончательной постановки диагноза следует провести ряд лабораторных исследований. Врач назначает:
- исследование мокроты;
- рентгенографию легких;
- пикфлоуметрию;
- анализ крови и мочи.
Дифференциальная диагностика имеет большое значение и для различия сердечной и бронхиальной астмы. Установлено, что многие заболевания сердечно-сосудистой системы, например, левожелудочковая недостаточность, могут давать симптомы, схожие с приступом БА.
Такое состояние пациента называется сердечной астмой. При этом больной страдает от одышки, сильного кашля и учащенного сердцебиения. Могут наблюдаться и приступы удушья.
При развитии приступа сердечной астмы возможен отек легких и бронхов и выделение пенистой мокроты. В этом случае, в отличие от приступа бронхиальной астмы, больному труднее сделать вдох, чем выдох.
Также нет никакой связи между ухудшением состояния больного и воздействием аллергенов или других провоцирующих факторов.
Для снятия приступа зачастую достаточно принять препарат нитроглицеринового ряда.
Из-за схожести симптомов пациенту в обязательном порядке назначают ЭКГ, УЗИ сердца и рентгенографию. Это поможет подтвердить или исключить сердечную астму.
ХОБЛ (хроническая обструктивная болезнь легких) – заболевание дыхательной системы, сопровождающееся не полностью обратимой обструкцией дыхательных путей. Для него характерен воспалительный процесс в тканях легких.
Данная болезнь неизлечима. По своим проявлениям она может быть похожа на ряд других не менее опасных заболеваний, таких как, например, бронхиальная астма.
Именно поэтому постановка дифдиагноза в этом случае является необходимым действием для назначения правильного лечения.
Проще всего проводить дифференциальную диагностику на ранних стадиях заболевания, до появления осложнений. Если у пациента подозревают ХОБЛ, обязательна проверка и на БА, так как симптомы этих болезней сходны.
Методы исследования врач выбирает, исходя из состояния больного. Однако в любом случае есть ряд анализов, проведение которых необходимо:
- анализ крови;
- рентгенография легких;
- исследование мокроты;
- оценка функции внешнего дыхания.
К основным отличиям ХОБЛ от БА следует отнести:
- Одышка при бронхиальной астме является приступообразной. При ХОБЛ она постоянная. При отсутствии лечения симптомы медленно нарастают.
- В развитии БА большую роль играет наследственная предрасположенность. ХОБЛ не связана с генетическими факторами.
- ХОБЛ часто развивается у курильщиков.
- БА чаще всего диагностируется в детстве, а ХОБЛ — после 40 лет.
- Астму могут сопровождать проявления аллергии.
- При ХОБЛ обструкция бронхов необратима.
- Тяжелая форма ХОБЛ вызывает поражения сердца.
Для диагностики часто назначают тест на диффузную емкость легких. При ХОБЛ она ниже нормы.
Кроме ХОБЛ, похожую симптоматику могут вызывать и другие заболевания легких. Чаще всего встречаются:
- бронхоэктатическая болезнь;
- пневмокониозы.
Дифференциальная диагностика позволяет точно определить заболевание. Это необходимо для назначения корректного лечения.
Методы дифференциальной диагностики бронхиальной астмы достаточно разнообразны. Для уточнения диагноза врач использует не только изучение и сопоставление симптомов. Пациенту назначаются разнообразные анализы и обследования.
В обязательном порядке пациент сдает анализы крови и мочи. При этом при бронхиальной астме будет наблюдаться повышенный уровень иммуноглобулина Е, эозинофилов и СОЭ (в период обострения).
Важное значение для дифдиагностики имеет и анализ отделяемой мокроты. В ней также будет выявлен повышенный уровень эозинофилов.
Кроме этого, пациенту назначают:
- Кожные пробы для выявления провоцирующего заболевание аллергена.
- Пикфлоуметрию для оценки скорости выдоха.
- Спирометрию для исследования функции внешнего дыхания.
- Рентгенографию легких.
На основании всех полученных результатов врач ставит пациенту диагноз и назначает лечение.
Дифференциальная диагностика бронхиальной астмы у детей зачастую затруднена из-за того, что маленький пациент не всегда может точно описать свои симптомы.
Вероятность постановки точного диагноза увеличивается, если у пациента есть родственники, страдающие БА, или были документально зафиксированы:
- случаи атопической формы дерматита;
- проявления аллергического ринита, конъюнктивита.
Но даже если такие данные отсутствуют, а у ребенка наблюдается одышка, хрипящее дыхание, сухой кашель и ощущение заложенности грудной клетки, исследования для подтверждения или исключения БА необходимы.
При постановке диагноза следует исключить:
- попадание инородного тела в дыхательные пули;
- воспаление легких и другие инфекционные заболевания;
- кистозный фиброз;
- дисплазию легких и бронхов;
- иммунную недостаточность.
После сбора всех данных, разговора с родителями и ребенком и проведенных исследования врач ставит диагноз.
Если с помощью дифференциальной диагностики врач установил диагноз «бронхиальная астма», назначается соответствующее лечение. В зависимости от тяжести заболевания и состояния пациента врач назначает лекарственную терапию, направленную на купирование симптомов.
Лечение бронхиальной астмы проводится в течение всей жизни пациента. Даже в состоянии ремиссии необходимо принимать меры по предотвращению приступов. Отказ от медикаментов может вызвать обострение болезни и развитие тяжелых осложнений.
Кроме этого, больному следует пересмотреть свой образ жизни, выделить время для полноценного сна и отдыха, отказаться от вредных привычек и начать укреплять иммунитет.
Дифференциальная диагностика бронхиальной астмы – важнейший врачебный инструмент, позволяющий точно установить диагноз. Это необходимо для максимально эффективной помощи больному.
Так как многие заболевания разных органов и систем имеют похожую симптоматику, но требуют разного лечения, врач должен провести все этапы диагностики для постановки дифдиагноза.
источник

Процесс терапии и его успешность будет зависеть от точности поставленного врачом диагноза. В связи с этим важна дифференциальная диагностика заболевания, ведь симптомы поражения могут быть схожи, а лечение кардинально отличаться.
Ставить диагноз бронхиальная астма должен только опытный специалист, реализующий обследование в соответствии со всеми принятыми в медицине правилами. Для выявления конкретной патологии и во избежание ошибок в лечении при следующих признаках должна проводиться именно дифференциальная диагностика:
- выслушивание кашля обязательно проводит пульмонолог при жалобах, связанных с сухим кашлем и проявляющейся болью в груди, тяжелым дыханием и свистом в грудной клетке;
- одышка при ходьбе и при занятиях спортом;
- аллергии в истории болезни;
- большая концентрация эозинофилов в крови и слизи, выделяемой во время откашливания, увеличение содержания иммуноглобулина Е и положительная аллергическая проба – все это определяется посредством клинических анализов;
- ухудшение функционирования внешнего дыхания – обязательно подтверждается при помощи спирографии или различных эффективных аппаратных методов.
Чтобы точно выявить бронхиальную астму потребуется тщательная организация каждого этапа диагностирования, даже тогда, когда диагностировать патологию можно на основании клинических симптомов.
Признаки бронхиальной астмы зачастую схожи с проявлениями других нарушений в работе дыхательной системы человека. Именно результаты дифференциальной диагностики позволят исключить развития других болезней.
Вероятность постановки диагноза при развитии соответствующих признаков у ребенка увеличивается, когда в истории болезни присутствуют следующие состояния:
- атопическая форма дерматита;
- аллергическая форма риноконъюнктивита;
- генетическая предрасположенность.
Часто врач предполагает диагноз и направляет ребенка на обследование при развитии у него таких симптомов, как:
- частая одышка;
- хрипы со свистом;
- кашель, который становится интенсивнее по ночам или под утро;
- ощущение заложенности в области грудной клетки.
Различаются три типа хрипов у детей:
- Преходящие ранние хрипы – развиваются до 3 лет по причине недоношенности ребенка или курения родителей.
- Персистирующие хрипы, которые могут быть также связаны с ОРВИ у детей до 2 лет, когда кроме них нет проявлений атопии.
- Хрипы с поздним началом обычно присутствуют все детством и не проходят по мере взросления при наличии атопии в истории болезни.
Когда ребенок часто поражается ОРВИ или гриппом, то перед постановкой диагноза бронхиальная астма врач сначала должен опровергнуть или подтвердить следующие состояния:
- Наличие инородного тела в дыхательных путях.
- Воспаление легких или бронхиолит.
- Кистозный фиброз.
- Дисплазия бронхов и легких.
- Недостаточность иммунитета.
Для точной диагностики доктор реализует детальный опрос ребенка и его родителей, уточняет предрасположенность детского организма к тем или иным патологиям и выявляется провоцирующие приступы факторы. Если астма атопическая, то врач учитывает диагнозы родителей и наличие кожной аллергии с младенческого возраста. Следует обращать внимание и на пассивное курение ребенка – это главный раздражающий фактор для дыхательной системы, увеличивающий риск развития бронхиальной астмы.
В первую очередь доктор при жалобах пациента и подозрении на развитие бронхиальной астмы должен провести дифференциальную диагностику с сердечной астмой:
- Бронхиальной астме предшествуют частые реакции гиперчувствительности ил патологии легких. Осложнением может стать эмфизема легких. А вот сердечная астма всех формируется после поражений сердца, вызывающих недостаточность в левом желудочке.
- Бронхиальная астма в основном поражает молодых людей, а сердечная – людей в преклонном возрасте.
- Бронхиальная астма сопровождается сухими, свистящими хрипами, а сердечная влажными и булькающими.
- При бронхиальной астме одышка развивается на выдохе, а при сердечной на вдохе.
- Пациенты с сердечной астмой не могут нормально откашляться.
Иногда молодые врачи могут перепутать два этих диагноза из-за схожести первичных проявлений. Это связано с тем, что бронхиальная форма также проявляется одышкой и приступами удушения. Но при развитии бронхиальной астмы одышка развивается по причине спазма в бронхах и формирующегося отека слизистой в бронхах. При сердечной астме причиной одышки становится не результативная перекачка крови в сердце.
Бронхиальная форма проявляется только после прямого контактирования с аллергенами, которые провоцируют аллергические реакции или после тяжелых патологий органов дыхательной системы. Эта патология является самостоятельным заболеванием. Сердечная астма – это симптом нарушения в работе сердца.
Сердечная астма представляет собой приступообразную резкую одышку из-за недостаточности левого предсердия или левого желудочка сердца. Человек, который нормально чувствовал себя в дневное время, может просыпаться по ночам от нехватки воздуха. При этом он жалуется на резкую одышку, ослабление, на лбу выступает холодный пот, развивается ощущение беспокойства. Кожа при этом бледнеет и появляется кашель с пенистой мокротой розового оттенка.
Хрипы при сердечной и бронхиальной формах кардинально отличаются. При сердечной астме развиваются влажные мелкопузырчатые хрипы, очаг их формирования находится в нижней части легких. В отличие от этого хрип при бронхиальной форме слышен на выдохе, тем самым увеличивая длительность последующего вдоха.
Врач при постановке диагноза не должен забывать, что существуют разные причины развития приступов. Иногда и при сердечной астме у пациента диагностируется бронхоспазм, в связи с чем больному рекомендуется тщательно описывать свое состояние при первичной беседе с врачом. При приступе сердечной астмы проявляются следующие дополнительные симптомы:
- Долгий вдох, сопровождающийся шумами.
- Приступ сухого и глубокого кашля, при котором практически не отходит мокрота.
- Учащение дыхания.
- Присутствие панического состояния и непроходящего беспокойства, что провоцирует неадекватное поведение больного.
Это значительно осложняет процесс оказания помощи. Чувство нехватки кислорода и удушье возникает из-за навязчивого кашля, который даже не дает говорить. Помимо этого при долгом приступе увеличивается потоотделение, наблюдается упадок сил, посинение кожного покрова в зоне носогубноготреугольника, увеличение вен в области шеи, отделение пенной мокроты изо рта и носовой полости розоватого оттенка. Всё это может свидетельствовать о появлении в легких отека, что требует организации срочного лечения.
ХОБЛ – по-другому хроническая форма обструктивной патологии легких – сложное патологическое состояние органов дыхательной системы, проявляющееся бронхитом и эмфиземой легких. При бронхите объем слизи в органе увеличивается, а при эмфиземе уменьшается объем самого органа. Болезнь является неизлечимой, но её симптоматика может совпадать с другими не менее опасными заболеваниями. В связи с этим так важна именно дифференциальная диагностика состояния.
Когда ХОБЛ у человека протекает тяжело, вызывает множество осложнений, то намного сложнее становится реализовать дифференциальное обследование, так как у пациента дополнительно диагностируется большое количество поражений – например, гипертония, нарушения обмена веществ и т.п. Помимо этого происходит необратимое изменение поврежденного органа.
При легкой форме ХОБЛ проводить дифференциальную диагностику намного проще. Врач должен найти отличия от подобных заболеваний. Диагностика реализуется в соответствии с конкретными показаниями, но есть и минимум тех обследований, которые проводятся в обязательном порядке. Это:
- Анализы крови – помогают выявить период обострения.
- Рентген – диагностирует признаки процесса воспаления.
- Цитологическое обследование мокроты – помогает установить силу воспалительного процесса и его свойства.
- Определение функционирования внешнего дыхания – помогает установить показатели объема и скорости работы легких.
При подозрении на ХОБЛ обязательно проводится её дифференциальная диагностика с бронхиальной астмой, так как их симптоматика очень похожа – одышка и кашель. А вот лечение значительно отличается. Их различия заключаются в следующем:
- При бронхиальной астме приступы развиваются периодически, а вот при ХОБЛ одышка с кашлем не проходят совсем, одновременно медленно прогрессируя.
- ХОБЛ никогда не передается на генетическом уровне, а вот при бронхиальной астме огромную роль играет наследственность.
- ХОБЛ чаще поражает заядлых курильщиков, а бронхиальная астма развивается вне зависимости от этой вредной привычки.
- Бронхиальная астма поражает в основном детей или молодых людей, а вот ХОБЛ – это патология людей после 40 лет.
- Внешне ХОБЛ никак не проявляется, а вот при астме у пациента развивается насморк, крапивница, дерматит.
- При ХОБЛ обструкция бронхов становится необратимым процессом.
- При тяжелой форме ХОБЛ происходит увеличение желудочка сердца, предсердия, расширение стенок с правой стороны, у пациентов с бронхиальной астмой такого никогда не происходит.
- При проведении цитологического исследования образцов мокроты и жидкости из легких врач устанавливает тип воспалительного процесса – он отличается для этих патологий.
- Врач может также отличить бронхиальную астму и ХОБЛ по характеру одышки. В первом случае она развивается только через некоторое время после занятий спортом, а при ХОБЛ – сразу.
Для подтверждения диагноза часто проводится тест на диффузионную емкость легких. Пациент задерживает дыхание на 10 секунд для установления нормы процесса кровоснабжения легких:
- тест нормальный при бронхиальной астме;
- тест ниже нормы при развитии ХОБЛ.
Когда врач дополнительно подозревает наличие эмфиземы, то назначает рентгенографию, определяющую буллы, воспаление или онкологии.
Итак, проведение дифференциальной диагностики поражений дыхательной системы помогает поставить точный диагноз, а значит, назначить пациенту подходящее и эффективное лечение. С целью безошибочной постановки диагноза реализуются разнообразные методы – лабораторные исследования, аппаратные исследования, осмотр врачом, выяснение клинической картины болезни. Только после реализации всех необходимых обследований доктор может поставить правильный диагноз, подтверждая или опровергая свои предположения.
источник