
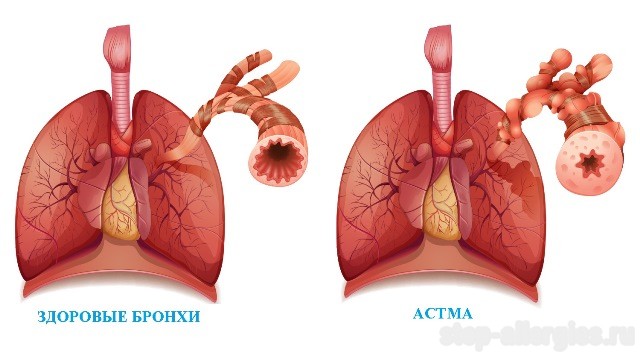
Астма – хроническое воспалительное заболевание бронхов, которое включает в себя несколько процессов:
- местное воспаление и утолщение бронхиальной стенки, сопровождающееся образованием слизи
- сужение бронхов (бронхоспазм)
- гиперреактивность бронхов (повышенная их реакция на всевозможные раздражители)
В большинстве случаев, астма при аллергии возникает у людей, имеющих повышенную чувствительность бронхиальной системы к таким раздражителям как пыльца растений, пылевые клещи, шерсть и эпидермис животных,плесень, медицинские препараты и пр.
Существует и ряд иных факторов, которые оказывают негативное влияние на здоровье и также могут способствовать возникновению недуга:
- генетическая предрасположенность. Атопическая бронхиальная астма имеет повышенный риск возникновения у ребенка, если хотя бы один из родителей является аллергиком либо астматиком.
- вирусные инфекции, перенесенные в раннем детстве, также могут привести к развитию бронхиальной астмы. Инфекционно-аллергическая астма наиболее часто диагностируется у людей, имеющих хронические инфекции органов дыхания (хронический бронхит, хроническая обструктивная болезнь легких и пр.), так же приводящие к повышенной чувствительности бронхов.
- активное и пассивное курение. У детей, чьи матери курили во время беременности, имеется повышенный риск развития аллергических заболеваний (сенная лихорадка, аллергическая форма астмы, экзема). То же самое касается детей, которые регулярно подвергаются пассивному курению.
- стресс и волнение. Многие астматики страдают от приступов, когда испытывают определенные трудности в своей профессиональной деятельности или семейной жизни.
- неспецифические раздражители: краски и лаки, растворители, аэрозоли, дезодоранты, эфирные масла, автомобильные выхлопные газы и пр.
- загрязнение атмосферы
- холодный и сухой воздух
- физические нагрузки
Аллергическая бронхиальная астма проявляется хроническим воспалением в нижних дыхательных путях, которое сопровождается гиперчувствительностью дыхательных путей в целом.
Это так называемая гиперреактивность бронхов означает, что в дыхательных путях больного имеется тенденция резко сокращаться в ответ на определенные раздражители (безвредные для здоровых людей), которые и вызывают приступ аллергической астмы.
В этих процессах задействованы различные клетки иммунной системы – тучные клетки, эозинофильные гранулоциты и Т-хелперные клетки, а также эпителиальные клетки, принадлежащие самой бронхиальной системе. Иммунные клетки освобождают «мессенджеры», которые опосредуют и поддерживают сложную воспалительную реакцию в дыхательных путях.
Как и при любом воспалении, наблюдается увеличение кровотока в пострадавших тканях. В легких это приводит к тому, что слизистые оболочки набухают и производят чрезмерное количество вязкой слизи, мускулатура бронхов сокращается. В результате чего диаметр дыхательных путей уменьшается, свободное прохождение кислорода через них усложняется и выдох становится для человека наиболее затруднен.
Если человека настигла аллергическая астма – симптомы начинают проявляться в виде:
- кашля
- свистящего дыхания
- болевых ощущениях и давления в груди
- синеватого оттенка губ
- одышки
- может возникнуть удушье и приступ паники
Продолжительность приступа может варьироваться от нескольких минут до нескольких часов.
Важно знать, что сильное волнение и паника при приступе могут усугубить течение симптомов, поэтому для того, чтобы устранить аллергическую астму, человеку необходимо вести себя максимально спокойно и расслабленно, а также придерживаться медленного дыхания и обеспечить поток свежего воздуха.
У астматиков по близости всегда должен находиться ингалятор, применение которого позволит восстановить работу органов дыхания: аллергический кашель и удушье пройдут гораздо быстрее.
Астматический статус. Данное явление представляет собой острое обострение астмы, которое не поддается стандартным методам лечения бронходилататорами (ингаляторами) и стероидами. В результате чего у человека возникает приступ удушья с невозможностью выдоха воздуха из легких и, как следствие, происходит помрачение сознания вплоть до полной его потери.
Данная форма проявления заболевания является крайне опасной, поэтому человеку с астматическим статусом необходимо оказать неотложную медицинскую помощь, так как несвоевременное ее оказание может привести к смерти больного.

Заболевание может проявиться в любом возрасте, однако чаще всего наблюдается у детей после первого года жизни и часто маскируется под симптомы обструктивного бронхита.
Если проявления бронхиальной обструкции наблюдаются у ребенка чаще, чем 3 раза в год, в таком следует обратиться к врачу-аллергологу, так как данное явление может свидетельствовать о наличии у ребенка такого заболевания как атопическая бронхиальная астма.
Аллергия является основным фактором, способствующий развитию данного недуга. Поэтому ответ на вопрос «Может ли аллергия перейти в астму?» является положительным, особенно в том случае, если больному не было оказано своевременное лечение и заболевание было запущено.
Аллергический ринит (насморк) является заболеванием, которое содействует развитию у человека одышки и удушья и затем переходит в аллергическую астму, если его лечение не осуществляется длительное время.
Происходит это потому, что верхние и нижние дыхательные пути имеют сходства в анатомическом строении, благодаря которым они идентично реагируют на воздействие различных аллергенов. Целесообразное медикаментозное либо хирургическое лечение ринита может оказывать позитивное влияние на течение астмы.
Подробнее о том, как лечить аллергический насморк и какие препараты для этого можно использовать вы можете узнать в данной статье.
Аллергия и астма – заболевания, лечение которых совершают врач-аллерголог и пульмонолог.
Диагностические мероприятия начинается со сбора анамнеза и опроса пациента о состоянии здоровья, жалобах и пр. Затем на основе полученных сведений лечащим врачом принимается решение о назначении необходимых исследований и анализов.
Для изучения состояния дыхательной системы человека проводятся такие исследования как:
- спирометрия, спирография – измерение объемных и скоростных показателей дыхания.
- рентген грудной клетки – для исключения иных заболеваний, имеющих схожие симптомы.
- аллергические пробы и анализы крови. Больному назначаются лабораторные исследования крови на иммуноглоблин Е, а также прик-тест, цель которого заключается в выявлении аллергена, вызывающего негативную реакцию организма.
- исследования мокроты на наличие эозинофилов.
В первую очередь лечение астмы, возникшей на фоне аллергии следует начать с исключения контактов больного с аллергеном.
Однако, если аллерген не выявлен, следует принять антигистаминные препараты (таблетки от аллергии), которые помогут человеку избавиться от неприятных симптомов и снизить вероятность возникновения приступа до посещения врача.
Целью лечения является контроль симптомов болезни в долгосрочной перспективе. Длительное лечение ингаляционными кортикостероидами является основой лечения астмы, наряду с профилактическими мерами и информированием пациентов.
Для остановки приступа, сопровождающегося кашлем, по назначению врача применяются ингаляторы быстрого действия расширения бронхов. После использования данного средства облегчение наступает в течение 5-10 минут.
Лечение атопической астмы в легкой форме может проводиться, в том числе, с помощью дыхательной гимнастики, которая позволяет больным увеличить период ремиссии заболевания. На сегодняшний день существует большое разнообразие дыхательных упражнений. Подобрать подходящий вариант поможет лечащий врач.
Так же астма атопической формы лечится с помощью аллерген-специфической иммунотерапии, суть которой заключается во введении человеку небольших доз аллергена, что позволяет выработать терпимость организма к раздражителям и избавить человека от недуга на длительное время.
Стоит помнить, что грамотное лечение должен назначить специалист, так как неверно подобранные лекарства и неправильное их применение могут усугубить течение болезни.
Советы по применению лекарственных средств и нетрадиционной медицины носят ознакомительный характер и должны обязательно согласовываться с лечащим врачом. Не занимайтесь самолечением и своевременно обращайтесь к специалистам.
Копирование информации с сайта разрешено только при указании полной активной ссылки на источник.
Аллергическая бронхиальная астма представляет собой воспалительный процесс в верхних путях дыхания в результате обструкции бронхов, проявляющийся в виде приступов удушья.
Болезнь выявлена у 6% населения, из них четверть диагнозов подтверждена у детей. Опасность астмы заключается в том, что некоторые формы тяжело поддаются диагностике и лечение начинается не вовремя. Нередко симптомы легко спутать с хроническим бронхитом.
Причины, по которым может возникнуть аллергическая бронхиальная астма, следующие:
- Генетическая предрасположенность. Медицинскими учеными доказано, что сама астма не может передастся по наследству, передается предрасположенность к развитию. Если кто-то из родителей болеет, то возможность развития детского заболевания составит 45%. Если же больны оба родителя, то в 70% случаев у ребенка возникает немедленная гиперчувствительность.
- Частые рецидивы заболеваний бронхиального дерева, возникающие из-за инфекций. В результате воспалительного процесса развивается гиперчувствительная среда в полости бронхов.
- Продолжительное злоупотребление табаком. Даже пассивное курение провоцирует риски развития астмы. Курение при беременности повышает вероятность возникновения заболевания на 68%.
- Длительное нахождение в помещении с грибком, клещом, плесенью или пылью.
- Употребление пищи с консервантами, красителями, ГМО.
- Длительное употребление лекарственных препаратов, раздражающих иммунную функцию организма.
- Вредные условия труда.
- Нарушенная экология в месте проживания.
Иногда причины, повлиявшие на возникновение патологии, комплексные.
По принципу возникновения аллергическая астма бывает:
- Бытовая форма астмы. Возникает в результате образования гиперчувствительности на пыль. Чаще всего обостряется зимой, когда не хватает увлажнения воздуха. Приступ продолжительный и проходит после смены домашней обстановки. Зачастую к бытовой астме присоединяется бронхит, возникший от аллергической реакции организма.
- Грибковая атопическая форма астмы. В зависимости от образования спор может быть как круглогодичной, так и сезонной. Приступ обостряется в ночное время, в дождливую погоду, когда разрастаются споры грибков. Организм чувствителен к сезонному образованию грибков, поэтому больной чувствует себя лучше зимой при выпадении снега.
- Пыльцевая форма астмы. Обостряется при цветении растений. Сначала у больного возникает насморк на фоне аллергии, затем появляется приступ удушья. Пыльцевая астма может возникнуть при употреблении злаков или семечек.
- Инфекционно-аллергическая астма. Эта форма возникает, если в дыхательной системе развиваются хронические очаги воспалительного процесса.
- Эпидермально-атопическая форма астмы. Возникает, если присутствует раздражитель, находящийся в коже, слюне или шерсти животных.
По уровню протекания болезни подразделяют на:
- Легкую интермиттирующую степень. Приступ удушья появляется редко, примерно пару раз ежемесячно. Ночью приступов нет.
- Легкую персистирующую степень. Приступ проявляется 4-6 раз в месяц, возможны ночные приступы пару раз ежемесячно.
- Среднюю степень. Приступ беспокоит ежедневно, ночные удушья проявляются не меньше 4 раз за неделю. Приступ мешает физической активности.
- Тяжелую степень. Приступ появляется по 4-5 раз за день, столько же ночью.
По мере контактирования с аллергеном симптомы могут проявляться как несколько сразу, так и по одному. Аллергическая бронхиальная астма имеет следующие симптомы:
- Трудности дыхания. Приступ блокирует и вдох, и выдох. Отдышка появляется сразу после контакта с аллергеном.
- Свисты и хрипы. Возникает потому, что дыхательные пути сильно сужены, воздух проходит медленно. Свисты или дыхательные хрипы слышны на дальнем расстоянии от больного.
- Принятие определенной позы при удушье. Когда возникает нехватка воздуха, больной упирается в стену или горизонтальную поверхность руками, освобождая дополнительные группы мышц для дыхательного процесса.
- Кашель. Может проявляться как с другими симптомами, так и самостоятельно. Иногда на приступообразный кашель не обращают внимания, думая, что он не связан с признаками астмы.
- Выделение мокроты вязкого характера при кашле.
Зачастую при диагностировании бронхиальной астмы симптомы путают с другими болезнями дыхательной системы. Поэтому диагностические мероприятия требуют тщательного исследования организма.
Диагностика начинается с получения анамнеза: пульмонолог узнает, какие симптомы и как часто появляются, в какой период симптомы обостряются, есть ли связь между приступом удушья и контактированием с аллергеном. Затем пульмонолог назначает ряд диагностических мероприятий:
- сдача проб на аллергены у аллерголога для определения вида и формы аллергенов, провоцирующих заболевание;
- биохимический анализ крови для установления уровня иммуноглобулинов и для того, чтобы исключить воспалительный процесс;
- проведение рентгенографии грудной клетки для того, чтобы исключить иные заболевания системы дыхания;
- проведение спирометрии для определения объема воздуха в легких и скорости выхода воздуха;
- проведение электрокардиографии для исключения сердечной астмы;
- анализ мокроты.
Эффективность лечения аллергической астмы достигается в комплексе. Лечащий врач назначает следующие средства, чтобы купировать приступ удушья и другие симптомы:
- Аэрозоли. Средство не выполняет лечения, а лишь снимает приступ. Популярное лекарственное средство – Тербуталин.
- Ингаляционные препараты. Выполняют лечение – снимают отек, воспаление. Популярное лекарственное средство –Тайлед.
- Антигистаминное средство. Снять приступ легкой формы аллергической астмы помогает Зиртек и другие препараты.
Медикаментозное лечение, направленное на лечение аллергической астмы, включает в себя следующее:
- Прием глюкокортикоидов. Принимая препараты на постоянной основе, удается сдерживать приступ на протяжении долгого времени.
- Прием модификаторов лейкотриенов. Препараты сужают дыхательные пути, борются с выработкой мокроты, снижают другие симптомы. Популярное средство этой группы: Зилеутон.
- Использование адреналина, пероральных глюкокортикоидов в период обострения.
- Антиаллергенная терапия. Заключается во введении аллергена под кожу, постепенно повышая его количество. Тем самым происходит снижение гиперчувствительности к аллергену.
Практически любое средство, блокирующее приступ и производящее лечение аллергической астмы, используется в виде иглагяторов и спреев, поскольку оно быстро попадает в дыхательные пути и оказывает моментальное действие.
Вовремя начатое лечение дает благоприятный прогноз. Препараты для лечения астмы и бронхолитическое средство необходимо принимать на постоянной основе.
Примерно у 9% беременных женщин выявляются признаки астмы. При беременности астма имеет склонность к легкому течению. Заболевание обостряется на 6 месяце беременности и продолжается до 8 месяца. После родов астма возвращается к дородовой форме. Лечение сводится к приему разрешенных антигистаминных лекарств.
Аллергическая астма при беременности влияет на плод – развитие иммунной функции младенца замедляется.
Снизить вероятность возникновения аллергической астмы позволит соблюдение следующих рекомендаций:
- Дважды в год принимать препараты антигистаминного действия.
- Несколько раз в день проветривать помещение.
- Отказаться от курения и употребления алкогольных напитков. Стараться придерживаться здорового образа жизни.
- Следить за уровнем витамина D, принимать комплексные средства, содержащие разные витамины и минералы.
- Вести активный образ жизни, заниматься спортом.
- Ежедневно выполнять дыхательную гимнастику.
- Весной и летом в период цветения дополнительно употреблять средства от аллергии, держать окна закрытыми.
- Стирать одежду в кипятке.
- Носить одежду из гипоаллергенных натуральных материалов.
- В спальне установить увлажнитель воздуха.
- Избавится от ковров, пуховых подушек, игрушек.
Необходимо помнить, что профилактические мероприятия не дают гарантии, что приступ астмы не начнется, если есть наследственная предрасположенность. Однако с их помощью количество приступов удушья можно сократить. Не существует средства, способного предотвратить астму.
При моментально развивающемся приступе имеется риск возникновения осложнений:
- Человек от резкой остановки дыхания теряет сознание. Развивается легочная недостаточность. Если вовремя не принять меры, чтобы купировать симптомы, то астматический статус может привести к летальному исходу.
- Разрываются альвеолы легких, требуется срочная интубация.
Если не контролировать симптомы болезни, то развивается сердечная недостаточность.
Следующее видео ознакомит подробнее с причинами и способами лечения аллергической астмы:
Современным распространенным заболеванием является аллергическая астма, симптомы которой проявляются во всех известных аллергических реакциях. Без лечения человеку не обойтись, даже в тех ситуациях, когда наступает приступ. Причинами возникновения патологии являются различные раздражители, которые часто попадают в органы дыхания через воздух, чем и провоцируют приступ.
Аллергическая астма может привести к развитию бронхиальной астмы. Сайт bronhi.com позволяет читателям ознакомиться со всеми особенностями заболевания, чтобы исключить развитие осложнения.
Аллергическая астма схожа по своим симптомам с обычной формой патологии. Первое, что ощущает человек, — неспособность нормально дышать. Возникает затрудненное дыхание, одышка из-за спазмов дыхательных путей. Это также сопровождается свистом, который можно услышать на расстоянии.
Человек во время приступа занимает опорную позу, когда упирается руками о какую-либо поверхность. Таким образом он старается снять мышечный спазм в дыхательных органах, чтобы помочь в продвижении воздуха.
Еще одним симптомом аллергической астмы является кашель. Иногда он может быть единственным проявляющимся признаком, из-за чего его начинают путать с другими причинами возникновения. Однако следует понимать, что аллергический кашель длится продолжительное время, тогда как обычный кашель исчезает через пару минут сразу после очищения дыхательных путей. Также при аллергии вместе с кашлем выделяется незначительное количество мокроты.
Тяжелым этапом развития аллергической астмы становится астматический приступ, который характеризуется удушьем, не реагирующим на меры терапии. Человек начинает терять сознание из-за появления кислородного голодания, что вскоре переходит в коматозное состояние. Здесь речь идет о продолжительности жизни, поскольку возможен летальный исход.
Астма бывает настолько частой и тяжелой, насколько длительно человек контактирует с аллергенами. Нередко речь идет о сезонных проявлениях, когда у человека проявляется аллергия конкретно на пыльцу или другие факторы, возникающие в определенное время года.
У каждого заболевания имеются свои причины развития. Следует рассмотреть факторы, из-за которых развивается аллергическая астма:
- Генетические отклонения. Если у родственников имеются аллергические реакции, тогда развитие аллергической астмы у ребенка возрастает. Чем больше аллергиков в семье, тем больше шансов развития аналогичного отклонения у следующего поколения. Следует отметить, что речь идет о склонности к развитию болезни, а не об обязательном ее появлении.
- Чувствительность бронхов. Человек может жить в неблагоприятных условиях или работать на вредном производстве. При постоянном контакте с раздражающими факторами вскоре развивается патология.
- Пищевые раздражители. В качестве аллергического фактора могут выступать различные пищевые добавки (красители или консерванты).
- Активные или пассивные курильщики. Те, кто постоянно курит, больше склонен к развитию астмы, нежели некурящие лица. В эту же группу входят лица, которые являются пассивными курильщиками. Ими могут быть дети, чьи родители в их присутствии курят.
Аллергическая астма не проявляет себя без конкретного аллергена, на который у человека возникает определенная реакция. В качестве аллергена может выступать что угодно:
- Пыль или пылевой клещ, находящийся в ней.
- Пыльца или другие растительные частицы.
- Шерсть животных.
- Пух.
- Любого рода дым.
- Холодный воздух.
- Пища.
- Плесневые микроорганизмы.
- Вещества, обладающие резким запахом.
- Вещества на вредном производстве.
Как именно развивается аллергическая астма? Патогенез начинается с попадания аллергена в организм человека. Попадая в кровь, он провоцирует работу определенных клеток, которые вызывают негативную реакцию организма. При этом дыхательные органы начинают мышечно сокращаться. Возникают спазмы, которые сужают дыхательный просвет, из-за чего воздух с трудом поступает в легкие.
Дыхание становится затруднительным, из-за чего возникает одышка. Поскольку аллергическая астма развивается внезапно, то самому больному и окружающим его людям необходимо знать, как действовать в момент приступа. В противном случае возрастает риск летального исхода.
Если у человека проявляются астматические симптомы, тогда рекомендуется заняться своим лечением под врачебным присмотром. Обращение к врачу является обязательным, поскольку без медикаментозных средств не обойтись. Сначала будут проведены диагностические мероприятия, а потом уже даны все рекомендации.
Диагностика начинается со сбора анамнеза, когда больной четко описывает все симптомы, которые у него проявляются. На основании данных врач выдвигает первые предположения на счет того, в чем может заключаться причина. Также собираются сведения о наличии в роду других аллергиков.
Последующими диагностическими мероприятиями являются:
- Спирометрия – специальный аппарат для проверки объема вдыхаемого и выдыхаемого воздуха.
- Анализ мокроты.
- Тест на выявление аллергена путем оцарапывания кожи и нанесения малой частицы аллергена на рану, чтобы выявить воспалительный процесс.
Очень важно определить, на какой аллерген у человека появляется болезненная реакция. Это поможет в определении всех лечебных мер.
Лечение патологии обычно является одинаковым при любых причинах аллергической астмы. В первую очередь врач рекомендует больному оградить себя от контактов с аллергеном. Чем меньше будет провокации, тем быстрее здоровье восстановится. Здесь нередко речь идет о кардинальной смене жизни, когда человек научится избегать контактов с провоцирующим аллергеном.
Далее назначаются антигистаминные препараты, которые блокируют реакцию рецепторов, вызывающих аллергическую реакцию в организме. Достаточно длительное время они принимаются в качестве профилактики.
В качестве первой помощи во время удушья, который возникает в момент приступа, выступают различные ингаляторы, продающиеся в аптеках. Аллергику следует всегда иметь ингалятор с собой, поскольку приступ возникает внезапно и очень быстро. Чтобы оказать себе первую помощь, необходимо несколько раз сделать вдохи через ингалятор.
Можно ли вылечить аллергию? Пока эффективной методики нет, однако проводятся дополнительные лечебные меры. Детей лечат лекарствами-кромонами. Однако они являются неэффективными при лечении взрослых.
Одним из направлений в лечении аллергической астмы является избегание контактов больного с аллергеном. Это и является основной профилактикой болезни, которую пока трудно вылечить полностью.
- В жилых помещениях и местах, где часто пребывает человек, рекомендуется проводить влажную уборку. Уборка пыли способствует устранению приступов астмы.
- Не использовать бытовой химии и парфюмерии с резкими запахами, если на них отмечается негативная реакция.
- Не заводить домашних питомцев либо свести контакты с ними до минимума.
- Поменять работу, если аллергическая астма проявляется при контакте с различными профессиональными веществами.
Подобные рекомендации дает врач, который сначала выясняет аллерген, воздействующий негативно на конкретного человека. Подобные профилактические меры помогут устранить приступы, которые сопровождаются удушьем.
Аллергическая астма не дает однозначных прогнозов, поскольку не известно, чем закончится тот или иной приступ. Обычно заболевание сказывается на продолжительности жизни, поскольку человек теряет полную функциональность своего организма в момент приступа и даже после него.
Отсутствие эффективных методов лечения заставляет искать способы, как избежать контактов с аллергеном. Человек вынужден менять свой образ жизни, чтобы просто не сталкиваться с теми веществами, на которые у него возникает аллергическая реакция. Порой это не сильно сказывается на возможностях индивида. Только так можно предостеречь развитие хронического заболевания, которое будет трудно купировать даже врачебными методами.
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
источник
Аллергическая астма представляет собой разновидность заболевания верхних дыхательных путей и является самой распространенной формой астмы.
Причем такая форма заболевания поражает не только взрослое, но и детское население. Даже может встречаться обычная бронхиальная астма дополнительно с аллергией, что существенно усугубляет ситуацию и утяжеляет симптомы.
Сама по себе бронхиальная астма проявляется в виде приступов удушья, которые мешают обычному образу жизни. Улучшение наступает только при регулярном применении лекарственных препаратов и постоянном наблюдении у специалистов. Конечно же, на симптомы оказывает влияние форма заболевания, своевременное лечение позволяет существенно улучшить состояние больного.
Инфекционно-аллергическая или бронхиальная форма астмы начинает развиваться при проникновении аллергена внутрь дыхательных путей. Иммунная защита организма достаточно чувствительна к различным инородным веществам, поэтому заставляет мышечные ткани путей резко сокращаться. Такое явление получило свое название — бронхоспазмы. В этот момент начинается воспалительный процесс и заполнение путей достаточно густой слизью. Это приводит к тому, что появляются наиболее частые и распространенные симптомы: чихание, слезотечение, ощущение заложенности носа, возможны небольшие выделения из носовых путей.
Существует несколько групп аллергенов, которые вызывают неприятные реакции. Неинфекционные аллергены — это пыльца растений, пыль, пух, различные насекомые, продукты питания, химические вещества, находящиеся в слоях атмосферы. К этой же группе можно отнести лекарственные препараты, при приеме которых возникают неприятные симптомы. Наиболее часто вызывают аллергию йодсодержащие препараты, анальгин, ацетилсалициловая кислота, антибиотики, новокаин, противовирусные вакцины, спазмолитики, сыворотки и другие вещества. К инфекционным аллергенам следует отнести частые хронические инфекции и воспалительные процессы в организме.
Астма (аллергическая или бронхиальная) зачастую усугубляется наследственным фактором. Как правило, риск появления у ребенка заболевания повышается на 40%, если хотя бы у одного родителя имеется аллергия и астма. Причем по наследству передается не сама инфекционно-аллергическая бронхиальная астма, а уязвимость организма и его иммунной защиты к появлению аллергических реакций различного типа. Целесообразно проводить профилактические мероприятия и вовремя начинать лечение, если появились первые симптомы.
Чтобы начать правильное лечение, необходимо определить не только симптомы заболевания, но и форму астмы, ее характерные особенности, причины появления и другие факторы. Как правило, основными факторами риска принято считать хронические заболевания дыхательных путей, инфекционные заболевания, неблагоприятную экологическую обстановку, вредные привычки (в частности, курение табачных изделий), вредность профессии, длительное употребление некоторых видов медикаментов. Причем зачастую причиной может стать пассивное курение. Аллергия и астма достаточно тесно связаны между собой.
Следует отметить, что начальные симптомы разных форм заболевания достаточно различаются между собой, но уже более запущенный процесс развивается по схожему механизму. При атопической астме основным катализатором выступает определенный аллерген или группа аллергенов. Единичный контакт с таким веществом вызывает достаточно сильную аллергическую реакцию. Повторный контакт дополнительно усложняется сужением бронхов и затруднением дыхательной функции. Это наиболее распространенные и явные симптомы, при которых требуется немедленно подбирать качественное и эффективное лечение.
Аллергическая астма при дальнейшем контакте с аллергеном проявляется практически моментально, а вне контакта состояние человека стабилизируется. Именно в момент удушья требуется прием специальных лекарственных препаратов (основное лечение при астме), в противном случае приступ может закончиться летальным исходом.
Если своевременно не начать лечить астму, которая появляется на фоне ослабленного иммунитета, форма болезни становится более тяжелой, зачастую происходят патогенные изменения дыхательных органов, нарушается механизм работы, присоединяются самые разнообразные инфекционные заболевания.
Инфекционно-аллергическая форма астмы характерна для людей старшего возраста, поэтому практически не встречается у детей. Хронические инфекции приводят к тому, что органы дыхания чувствительны к раздражающим факторам. При малейшем контакте нарушаются функции бронхов, что приводит к достаточно тяжелому состоянию человека. Только эффективное лечение способствует облегчению симптомов и постепенному восстановлению организма.
Чтобы правильно лечить астму, предварительно следует определить группу аллергенов, которые вызывают данные реакции. Как правило, эффективное лечение заключается в использовании медикаментозных методов, которые необходимо совместить с процедурами по оздоровлению организма и повышению иммунной защиты. Если возникла аллергия на фоне бронхиальной астмы, то первым делом нужно снять эти неприятные последствия. Для этого применяют антигистаминные препараты, которые не обладают седативным действием. Чтобы улучшить дыхательную функцию, используются специальные назальные спреи, предназначенные для расширения путей.
Конечно же, лечение подбирает только опытный врач-иммунолог, который должен тщательно осмотреть пациента, изучить характер течения заболевания, выявить основные факторы и особенности организма. Ни в коем случае нельзя принимать стероиды или ингаляторы без назначения, так как некоторые вещества приводят к появлению еще более резкой реакции организма, что зачастую приводит к удушью и смерти пациента.
Людям, которые имеют предрасположенность к такого рода заболеваниям, целесообразно ограждать себя от контактов с больными людьми и возможными аллергенами. Это позволит предотвратить появление приступов и утяжеление состояния. Несомненно, повышение иммунитета положительно влияет на течение болезни и длительность лечения. Некоторые клиники предлагают современное лечение, разработанное в несколько этапов. На первом этапе прекращается воздействие выявленного аллергена, на втором — проводится комплексное лечение, которое приводит к образованию в организме блокирующих антител для повышения защитной функции.
Астма и аллергия — близкие понятия. В кармане каждого человека с заболеваниями верхних дыхательных путей должны присутствовать специально подобранные лекарственные препараты, которые могут понадобиться в любой момент. Это обусловлено тем, что невозможно постоянно предотвращать контакт с аллергеном и вести обычный образ жизни.
Если возбудителем, по причине которого наступает аллергия, является пыль, то целесообразно проводить частую влажную уборку в помещении, чтобы устранить источник реакции. Реакция на пыльцу растений требует исключения каких-либо комнатных цветов в доме. Пациент должен реже открывать окна в период цветения, избегать общественных мест с обилием разнообразных насаждений и растений, при вдыхании ароматов которых появляется астма. Аллергия вызывает резкие изменения и негативные последствия.
Конечно же, эффективное лечение возможно только при соблюдении всех требований врача. Но разумнее предотвратить появление заболевания, чем в дальнейшем подбирать препараты для устранения симптомов. Основной акцент необходимо сделать на повышении иммунитета. Для этого человек должен бывать на свежем воздухе, регулярно выполнять физические упражнения, сбалансированно питаться, принимать витаминные комплексы в период авитаминоза (весна, осень), вовремя лечить различные заболевания (инфекционные, простудные).
При сезонном обострении (например, в период цветения растений), которым сопровождается бронхиальная астма с аллергией, целесообразно регулярно проветривать помещение, использовать фильтры для воздуха, кондиционеры, избегать длительного пребывания с источником аллергии.
Как правило, в помещении нужно убрать предметы, которые накапливают в себе пыль. Это могут быть ковры, мягкие игрушки. Одежду и постельное белье рекомендуется стирать чаще, используя гипоаллергенные моющие средства.
Внутри помещения следует придерживаться определенного уровня влажности. Слишком сухой и слишком влажный воздух не подходит для аллергичных людей. Для оптимизации микроклимата устанавливаются кондиционеры, увлажнители, ионизаторы, которые удаляют вредные частицы (пыль, шерсть животных, пыльцу растений) и обогащают воздух полезными веществами.
Жилое помещение должно содержаться в чистоте. Особенно это касается ванной комнаты и кухни, где при повышенной влажности и редкой уборке появляется плесень, которая вызывает достаточно резкие аллергические реакции и очень опасна для человеческого организма.
источник
Какие источники аллергенов наиболее значимы? Каковы способы ограничения контактов с аллергенами?
 |  |
| Рисунок 1. Домашний пылевой клещ наряду с кошками и собаками является главной причиной развития астмы в Великобритании | Рисунок 2. Клещевые фекалии — основной источник аллергенов домашнего пылевого клеща. Фекалии, как правило, имеют достаточно крупные размеры, часто более 20 мкм в диаметре |
За последние десятилетия увеличилась заболеваемость астмой и другими аллергическими болезнями в высокоразвитых странах.
Население этих стран большую часть времени сегодня проводит в домах, которые стали более герметичными и энергоэкономичными, что создает идеальные условия для размножения домашнего пылевого клеща. Низкий уровень вентиляции, а также увеличивающаяся концентрация в воздухе различных веществ внутри помещения, вероятно, приводят к тому, что количество вдыхаемых аллергенов растет.
Увеличивается и количество домашних животных. Сейчас в домах в Великобритании живет 15 миллионов собак и кошек.
 |
| Рисунок 3. Кошачьи и собачьи аллергены сохраняются в воздухе продолжительное время; симптомы аллергии могут развиться в течение нескольких минут после того, как человек попадает в помещение, где находится кошка или собака |
В последнее десятилетие разработаны методы, позволяющие измерять уровень аллергенов в эпидемиологических исследованиях.
Большое внимание уделяется также свойствам аллергеноносителей, так как знание аэродинамических характеристик частиц, на которых содержатся аллергены, важно для понимания клинических черт болезни и разработки успешных методик, позволяющих избегать вредных контактов.
К наиболее важным источникам аллергенов внутри помещений в Великобритании относятся домашний пылевой клещ, кошки и собаки. Характеристики частиц, переносящих эти аллергены, к сожалению, очень различны.
Самые высокие уровни клещевых аллергенов обнаруживаются в кроватях и переносятся на крупных частицах, поэтому они оказываются в воздухе, когда постель сильно встряхивают, и вскоре оседают вниз.
Контакты с этими аллергенами являются постоянными и в основном приходятся на время сна. Зачастую пациенты не подозревают о связи между аллергией на клещей и симптомами их астмы.
Напротив, около четверти кошачьих и собачьих аллергенов переносятся по воздуху малыми частицами (диаметром менее 5 мкм). Они длительное время остаются в воздухе и с легкостью попадают в дыхательные пути [1, 2]. У пациентов с аллергией на кошек или собак может развиться приступ буквально через несколько минут после того, как они окажутся в доме, где содержатся эти животные.
Связь между контактами с аллергенами и аллергической сенсибилизацией подтверждена в ряде исследований, проводившихся в разных странах (см. раздел «Контакт с домашними аллергенами и астма: факты»). Однако достаточно сложно продемонстрировать доза-зависимую связь между контактом с аллергеном и тяжестью астмы.
Многие астматики имеют аллергию более чем на один аллерген, «вклад» каждого из которых в развитие воспаления воздухоносных путей неясен.
Существенно утяжелять течение астмы могут такие триггерные факторы, как вирусы, загрязнение воздуха, физическая и эмоциональная нагрузка. Кроме того, некоторые сенсибилизированные пациенты реагируют на минимальное присутствие аллергена, в то время как для развития симптомов требуется гораздо более высокое его содержание.
В Австралии у детей с аллергией на пылевого клеща, живущих в районах с высоким его содержанием, наблюдается более тяжелое течение астмы, чем у таких же больных детей, но живущих в районах с менее высоким уровнем пылевого клеща.
Мы обнаружили небольшую, но значимую корреляцию между концентрацией клещевых аллергенов в постели и объективными характеристиками тяжести астмы (неспецифической гиперреактивностью бронхов, объемом форсированного выдоха за одну секунду и изменениями объемов выдыхаемого воздуха) у взрослых больных с аллергией на домашнего пылевого клеща. Но это не относится к пациентам с негативной кожной пробой на клещей [3].
На основании этих фактов представляется вероятным, что пациенты с более массивными контактами с аллергеном болеют астмой в более тяжелой форме.
Однако избегать контактов с аллергенами рекомендуется только тем пациентам, у которых аллерген точно установлен на основании кожных проб или уровня специфических IgE сыворотки. В общей практике кожная проба является наиболее доступным и дешевым методом. Мы рекомендуем кожные пробы на домашнего пылевого клеща, кошек, собак и смесь из цветков восьми трав. Поскольку наиболее высокие уровни клещевых аллергенов выявлены в кровати, где человек проводит по 6-8 часов в сутки в тесном контакте с матрацами, подушками и постельным бельем, снижение здесь контакта с аллергеном является критичным. Способы избежать таких контактов, которые мы рекомендуем нашим пациентам-астматикам с аллергией на домашнего пылевого клеща, перечислены в табл. 1.
Для владельцев домашних животных с соответствующей аллергией лучшим выходом было бы избавиться от своего питомца. В нашей практике нам редко удавалось уговорить пациента поступить подобным образом; в этом случае можно дать несколько советов, основанных на известных методах по уменьшению содержания аллергенов в воздухе (табл. 2).
- Мойте животное дважды в день
- Используйте фильтры
- Избавьтесь от ковров и мягкой мебели
- Используйте вакуумную уборку (двойные пакеты и фильтры)
Стоимость лечения астмы постоянно растет. Терапия астмы строится на сочетанном применении ингаляционных кортикостероидов (таких как будесонид и флютиказон) и b2-агонистов. В Англии при нетяжелой астме по-прежнему применяются только b2-агонисты короткого действия. Однако при утяжелении течения астмы требуется дополнительное назначение ингаляционных кортикостероидов. Если невозможно контролировать состояние и астма переходит в среднетяжелую форму, приходится значительно увеличивать дозу кортикостероидов или дополнительно вводить b2-агонисты длительного действия. Однако многие пациенты предпочитают не увеличивать дозу стероидных препаратов, опасаясь побочных эффектов. В таких случаях хорошо зарекомендовал себя сальметерол (например, сальметер), который существенно восстанавливает функцию легких. В любом случае подбор медикаментозной терапии сложен, необходим индивидуальный подход, а сами медикаменты дороги. Поэтому лучшим подходом здесь является интегративный, при котором противовоспалительная терапия (как правило, заключающаяся в адекватной дозе вдыхаемых стероидов) дополняется мерами по контролю за содержанием аллергена в окружающей пациента среде.
 |
| Рисунок 4. В редких случаях пациент готов расстаться со своим домашним животным, но методы, позволяющие избежать контактов с его аллергенами, могут оказаться эффективными |
Успешные, простые и широко применимые методы контроля за окружающей средой могли бы принести немалую пользу. Однако по-прежнему существует острая необходимость проведения в Великобритании массовых исследований, которые позволили бы избежать контактов с антигенами (например, использование чехлов для матрацев, непроницаемых для клещей) и выявить, как эти мероприятия повлияют на симптомы болезни, ее обострения, прием лекарств и общее состояние больного.
Если усиленный контакт с клещевыми и другими аллергенами внутри помещений провоцирует рост заболеваемости астмой, важно установить, можно ли предотвратить развитие астмы путем удаления различных аллергенов из домов.
Первичное избегание контактов с аллергенами может уменьшать сенсибилизацию и ее проявления в виде аллергического заболевания; в настоящее время проводится наблюдение за несколькими группами пациентов, которое позволит ответить на этот вопрос.
1. Custovic A., Smith A., Pahrii H., Green K. M., Chapman M. D., Woodcock A. Distribution, aerodynamic characteristica and removal of the major cat allergen // Fel. d. 1 in British homes. Thorax 1998; 83: 38-38.
2. Custovic A., Green R., Fletcher A., Smith A., Pickering C. A. C., Chapman M. D., Woodcock A. Aerodynamic properties of the major dog allergen Can f 1; distribution in homes, concentration and particle size of allergen in the air // Am. J. Respir. Crit. Can. Med. 1997; 155: 94-98.
3. Cultotic A., Taggart SCO, Franch H. C., Chapman M. D., Woodcock A. Exposure to home dual mite allergens and the clinical activity of asthma // J/ Allergy Clin/ Immunol/ 1996; 98: 64-72.
4. Wahn U., Lau S., Bergmann R., Kulig M., Forater J., Bergmann K. et al. Indoor allergen exposure ia a risk factor for sensitisation during the first three years of life // J. Allergy Clin. Immunol. 1997; 99: 763-769.
5. Munir A. K. M., Kjellman N. I. M., Bjorksten B. Exposure to indoor allergens in early infancy and senaitization // J. Allergy Clin. Immunol. 1997; 100: 177-181.
6. Sporik R., Holgate S., Platts-Mills T. A. E., Coglwell J. Exposure to house dust mite allergen (Der p l) and the development of asthma in childhood // New Engl. J. Med. 1990; 323: 502-507.
7. Peat J. K., Tovey E. R., Toelle B. G. et al. House dust mite allergens: a major riak factor for childhood asthma in Austalia // Am J. Respir. Crit. Can. Med. 1996; 152: 144-146.
8. Ingram J. M., Sporik R., Rose G., Honsinger R., Chapman M. D., Platts-Mills T. A. E. Quantitative assessament of exposure to dog (Can f 1) and cat (Fel d 1) allergens: relationship to sensitsation and asthma among children living in Los Alamos, New Mexico // J. Allergy Clin. Immunol. 1995; 96: 449-456.
огласно обширным эпидемиологическим данным, домашние аллергены, особенно аллергены домашних пылевых клещей, играют основную роль в развитии астмы.
Во французских Альпах, где контакты с аллергенами домашних пылевых клещей нечасты (вследствие относительно низкой влажности, задерживающей рост популяции клещей), у местных жителей наблюдается низкая, по сравнению с живущими на уровне моря, заболеваемость астмой, вызванной аллергией на клещей.
Многосторонее исследование атопии, проведенное в Германии, охватывало большое количество новорожденных, у которых изучали влияние контактов с домашними аллергенами на развитие атопической сенсибилизации [4]. Оказалось, что у детей с развившейся аллергией на домашнего пылевого клеща уровень клещевого аллергена дома был в четыре раза выше, чем у здоровых детей. То же самое относится и к аллергии на кошек.
В сообществах, где численность домашнего пылевого клеща низкая, в аллергической сенсибилизации доминируют другие аллергены. По данным последних исследований, проведенных в Швеции, где пылевых клещей очень мало, только у одного из 86 детей, родители которых страдают атопическими заболеваниями, развилась аллергия на домашнюю пыль, а у 11 — аллергия на кошек [5].
Даже в областях с низким количеством клещей (таких, как Стокгольм, Швеция) положительные кожные пробы и наличие специфических сывороточных IgE-антител против клещей напрямую связаны с тем, что домашние клещи были обнаружены в матрацах и пыли.
Контакт с аллергеном в младенчестве часто приводит к первичной сенсибилизации. В Пуле (Доросет) оценили степень контактов с пылевыми аллергенами у детей, за которыми впоследствии продолжали наблюдение. При проведении кожной пробы у детей в возрасте десяти лет было обнаружено, что те из них, кто имел ограниченные контакты с клещевыми аллергенами в младенчестве, не страдают аллергией к клещам или астмой. Напротив, у половины детей, подвергшихся воздействию высоких концентраций аллергена в раннем возрасте, к десяти годам наблюдалась аллергия на клещей.
На восточном побережье США, где пылевой домашний клещ чрезвычайно распространен, аллергия на клещей служит важнейшим фактором риска развития астмы у детей среднего школьного возраста. Точно так же прослеживается четкая связь между аллергией на клещей и острым астматическим приступом у детей, госпитализированных в английские больницы.
Результаты последних исследований в Австралии доказывают роль контактов с домашним пылевым клещом в развитии детской астмы.
В шести областях Нового Южного Уэльса проводилось наблюдение за детьми, в домах которых были установлены различные уровни аллергенов. Удалось выявить взаимосвязь между уровнем аллергенов в области и ростом числа детей, страдающих пылевой аллергией. У детей с положительной кожной реакцией на пыль возрастал риск развития астмы, который был тем больше, чем выше оказывалась концентрация аллергена у них дома.
С удвоением концентрации пылевых аллергенов вдвое увеличивается и риск развития астмы, если, конечно, отсутствует аллергия на другие агенты.
В Лос-Аламосе (Нью-Мексико, США) уровень клещевых аллергенов незначителен, но более трех четвертей семей держат кошку или собаку. В Лос-Аламосе около 67% детей, страдающих астмой, сенсибилизированы к собакам, и около 62% — к кошкам. Низкий уровень аллергенов клещей и тараканов отражается низким уровнем сенсибилизации.
В некоторых районах Скандинавии с очень низким уровнем клещевых аллергенов аллергия на домашних животных непосредственно связана с заболеваемостью астмой.
источник
Мы поговорили с аллергологом Ольгой Жоголевой про профилактику поллиноза, способы определения аллергенов и частые симптомы этого заболевания.
Основная проблема — это поллиноз, реакция организма на пыльцу. Важно: если мы говорим про цветение деревьев, то имеем в виду, что открылись почки. Снег еще может лежать на улице, но в воздухе уже определяется пыльца, как это случилось с ольхой в конце февраля.
В России сложно понять, поллиноз у пациента или нет. Мало способов определения пыльцы в воздухе. В Санкт-Петербурге аллергологи часто используют для этого данные ловушек пальцы от финских коллег (Norkko.fi). Сайты Пыльца Club и AllergoTop показывают концентрацию в Москве и некоторых других городах. C этого года Allergotop показывает уровень пыльцы и для Санкт-Петербурга.
Существуют и другие источники. Есть такой синдром «талого снега» — при этом симптомы аллергического ринита появляются, когда снег стаивает. Люди связывают это состояние с реагентами, но с большей вероятностью причиной такого обострения является все, что высвобождается из-под снега — плесень и фекалии животных. Люди с аллергией на кошек и собак могут испытывать симптомы, потому что в воздухе повышается концентрация аллергенов животных.
Есть одна «весенняя» аллергия, которая не связана с выходом на улицу: активация размножения клещей в домашней пыли. Люди с круглогодичной реакцией на пыль могут испытывать из-за этого обострение в начале весны.
Для обычного человека сложно отличить одно от другого. Есть несколько опорных пунктов.
Симптомы начались и закончились в течении нескольких дней — это чаще всего ОРВИ. Можно задуматься об аллергии, если мы жили в каком-то доме семь дней, потом съехали оттуда и нам стало лучше. Аллергия продолжается, пока действует аллерген. Если деревья цветут с апреля по май, то столько же будут длиться симптомы.
При аллергическом насморке нет температуры. У пациента активно выделяется из носа прозрачная жидкость на протяжении всего периода обострения. Иммунная система считает, что пыльца — враг, и пытается ее смыть. При вирусных инфекциях сопли становятся более густыми через несколько дней и приобретают разные оттенки из-за окисления. При аллергическом рините не будет заложена одна половина носа — чаще всего заложенность симметричная.
Характерный зуд в носу для аллергического насморка — это постоянное состояние.
У аллергологов есть понятие «аллергический салют» — это характерный жест, когда человек одним движением пытается вытереть сопли и почесать нос.
У аллергиков бывает конъюнктивит. Глаза краснеют и чешутся, возникает слезотечение. И последний признак — монотонное течение. Для ОРВИ характерно начало, пик и улучшение, а при аллергии такого не будет, либо происходит планомерное ухудшение состояние по мере продолжения контакта с аллергеном.
Аллергических реакций существуют пять типов. Поллиноз — это аллергия немедленного типа. Она происходит с участием особого вида антител, которые называются иммуноглобулины Е (IgE).
Это вещество, которое мы можем определить в крови и диагностировать аллергию. IgE — непосредственные участники аллергической реакции. Белок, который умеет присоединяться как ключ к замку к другому белку, называется антитело. При аллергической реакции образуются специальные белки, которые умеют распознавать пыльцу и прикрепляться к ней.
Комбинация иммуноглобулина Е с молекулой пыльцы запускает выброс гистамина (особого биологически активного вещества) из еще одного участника — тучных клеток. Когда гистамин выбросился, он вызывает все те симптомы, о которых мы уже говорили: зуд, отек, покраснение, слезотечение и насморк. Поэтому антигистаминные препараты, которые не дают гистамину работать — это то, чем мы аллергию лечим.
Этого аллергологи точно не знают. Да, мы видим, что существует генетическая предрасположенность. Когда пациент говорит, что уже несколько поколений в семье страдают весной насморком, диагноз более очевиден.
Бывает, что у человека впервые в семье развиваются симптомы. Это связывают с тем, что у нас существует группа генов, которые ответственны за такие реакции. И у одного пациента они могут быть одни, у другого совершенно иные, но симптомы будут одинаковы.
Генетическая диагностика аллергии — это сложная штука. У врачей нет такой рутинной практики: пришел человек первый в семье с насморком, мы ему сейчас ДНК проверим и скажем — вы новоиспеченный аллергик из-за этого гена.
Курение влияет на формирование аллергии. Это известный и подтвержденный с научной точки зрения фактор риска. Сюда включают не только пассивное курение, а даже третичное пассивное курение. Когда кто-то покурил и покинул помещение, а туда пришел человек и этим воздухом подышал. Даже табачный дым, сохраняющийся на горизонтальных поверхностях, угрожает правильной работе иммунной системы.
Влиянию экологических факторов в современной аллергологии уделяется огромное внимание, например, отмечается, что в деревне аллергия встречается реже. В городе экология плохая и пространство избыточно стерилизовано. Люди используют много антисептиков и избыточно оберегают детей от контактов с животными, лужами, грязью и микробами.
Иммунная система городского ребенка хуже натренирована и может перепутать «друзей и врагов». Иммунная система считает, что безобидные раздражители — это враг, и формирует аллергическую реакцию. Первопричины этого полностью не ясны, есть этап “черного ящика” на пути к аллергической реакции.
Профилактика аллергии — это самая актуальная и интересная тема современной аллергологии. Думаю, что с каждым годом мы будем все лучше в ней совершенствоваться.
Есть несколько исследований, которые сравнивали распространенность бронхиальной астмы как самого тяжелого проявления аллергии. Оказалось, что у детей, живущих в деревне в контакте со зверями, значительно реже развивается бронхиальная астма. Контакты с животными — это фактор профилактики аллергии.
Как я уже говорила, стоит избегать пассивного курения. Если исходить из гигиенической теории аллергии (мы слишком ограничиваем человека в контакте с чужеродными молекулами), то нужно отказаться от антисептических мыл. А еще меньше пользоваться антисептическими спреями для горла и носа во время ОРВИ.
Это не только является фактором развития аллергии, но и бесполезно при вирусной инфекции. Как и избыточное использование антибиотиков. Мы убиваем дружественную нам микрофлору, которая правильно бы влияла на иммунную систему.
Строгие диеты, которые часто назначаются кормящим матерям, — неэффективны и вредны. Желудочно-кишечный тракт и иммунная система ребенка меньше контактирует с разнообразными молекулами. Риск, что она потом запутается и выдаст разнообразные аллергические реакции не только на еду, становится выше.
Есть еще понятие «атопического марша» — это сменяющие друг друга различные аллергические заболевания. Атопический дерматит — это первое звено, при нем кожа плохо защищена от окружающей среды, очень-очень проницаема и легко воспаляется. Актуальная теория о происхождении аллергии говорит о том, что аллергия на пыль и пыльцу появляется, если незащищенную кожу начинает попадать аллерген из воздуха
Иммунная система кожи начинает вырабатывать иммуноглобулины Е, о которых мы говорили выше. Организм начинает реагировать на еду, а потом выдавать дыхательную аллергию.
Вернемся к профилактике: если у человека есть атопический дерматит, то ему очень важно ухаживать за кожей и пользоваться специальными кремами. Они создают защитный слой и помогают противостоять развитию аллергического марша. Казалось бы, ринит и кожа — вещи далекие, но это один из способов уменьшить риски.
Аллергия на пыльцу редко бывает у детей до 3 лет, потому что ребенок должен пережить несколько сезонов цветения. Поэтому когда чихает восьмимесячный младенец, не стоит впадать в панику и кормить его антигистаминными препаратами. Безусловно бывает поллиноз с ранним началом, но это очень большое исключение из правил. Раннее начало, чаще всего, обозначает более тяжелое течение в дальнейшем.
Еще есть понятие перекрестной аллергии — это ситуация, когда иммунная система путает еду с пыльцой из-за того, что молекулы пыльцы внешне для этих антител похожи на молекулы еды. У человека аллергия на пыльцу березы, он ест яблоко и у него чешется во рту из-за того, что у яблока есть определенные молекулы, очень похожие на пыльцу деревьев.
Такая реакция на фрукты возникает исключительно из-за аллергии на пыльцу. Исключив заранее такие продукты из рациона, нельзя снизить вероятность развития перекрестной аллергии на них. Причина — в накоплении огромного количества белков, способных реагировать на пыльцу, которые начинают реагировать еще и на некоторую еду. И такая аллергия чаще проявляется в более старшем возрасте.
Аллергия может пройти с возрастом, но это должно быть приятным бонусом, а не аргументом для того, чтобы ничего не делать.
Чаще мы сталкиваемся с ремиссией — стойким улучшением, но ему на смену может прийти и ухудшение. Аллергическая бронхиальная астма часто уходит в ремиссию у людей в подростковом возрасте, но может вернуться. Любой такой случай имеет индивидуальный характер.
На фоне адекватного лечения шанс уйти в ремиссию в любом возрасте увеличивается. АСИТ — аллергенспецифическая иммунотерапия — один из них. Этот метод использует низкие дозы аллергенов, которые обучают иммунную систему правильно на них реагировать. Метод используется для детей с 5 лет, и все больше накапливается данных о его безопасности с младенчества.
Аллергологи и пациенты очень ждут профилактический АСИТ. Его будут использовать, когда с помощью тестов определят, что у человека может возникнуть аллергическая реакция. Белки антиглобулина уже начали формироваться, но симптомов — нет. Если в этот момент применить профилактический АСИТ, возможно, у него и не разовьется аллергия. Но пока это только в планах. В этом направлении нет работ и четкого представления, как это можно сделать. Но за этим будущее.
Можно уехать в момент цветения в другое место, где нет пыльцы, на которую у вас аллергия. Это не всегда работает из-за скользящего сезона цветения. У нас в Санкт-Петербурге деревья цветут с марта по май. В прошлом году, когда было похолодание в мае, береза закрыла почки с пыльцой. А при потеплении в июне все запустилось заново. Часть аллергиков, которые традиционно уезжали на май, вернулись к цветению, хоть и менее интенсивному.
Второй вариант — это симптоматическое лечение, которым занимается большинство людей, которым нужно пережить период цветения. Это лечение можно использовать вместе с АСИТом. Обычно для снятия симптомов используются антигистаминные препараты, которые не дают гистамину работать. Солевые растворы в нос — тоже очень эффективный метод, позволяющий смыть со слизистой носа аллерген, а также увлажнить нос, что улучшает его барьерные функции.
Можно использовать противоотечные спреи, которые помогают эффективно снять отек со слизистой.
Самый простой способ — это «провокация». Когда мы понимаем, что у человека симптомы совпадают с контактом с аллергеном. Семья живет рядом с березовой рощей, и их ребенок покрывается крапивницей каждый раз, когда они выходят погулять, потому что контактирует с пыльцой. Тут даже тесты в принципе не нужны, они будут носить больше формальный характер.
Можно сдать кровь на иммуноглобулин Е к экстракту определенной пыльцы. Более точный метод — это компонентная диагностика. На сегодняшний день врачи очень много знают о структуре аллергенов. Известно какая конкретно молекула в пыльце является мажорным аллергеном, который у большинства аллергиков вызывает реакцию.
Молекулярная диагностика определяет иммуноглобулин Е к конкретной молекуле. При обычном анализе внутри экстракта пыльцы может быть много других молекул. Человек может давать аллергическую реакцию не только на одну, значит это менее достоверно. В международной практике компонентная диагностика применяется с 90-х. У нас, к сожалению, этот метод менее распространен из-за своей стоимости, которая выше анализа иммуноглобулина Е к экстракту пыльцы в несколько раз.
Еще один более старый, но не потерявший своей актуальности метод — это кожные пробы. Вещество, которое мы ищем в крови, располагается у нас в коже и слизистой. Можно нанести экстракт пыльцы на кожу и повредить верхний слой кожи так, чтобы во внутренний вещество не попало. Если там есть антитела, то они провзаимодействуют, выброситься антигистамин и произойдет местная реакция, как при укусе комара.
Долгое время в практике существовал «метод царапок» — через капельку аллергена проводилась линейная царапина по коже. Минус этого метода в том, что невозможно отрегулировать глубину царапки. Марья Ивановна делает так, Петр Петрович иначе. Кто-то царапает до появления крови, что категорически нельзя делать.
Цель процедуры в том, чтобы аллерген не попал в кровоток. Только тогда это можно назвать минимально инвазивной процедурой без риска побочных эффектов.
Стандартизировать эту процедуру удалось с помощью прик-теста. Были изобретены специальные ланцеты, повредить кожу которыми больше чем на миллиметр нельзя. Этот унифицированный метод принят в мировой практике.
Из-за консерватизма в России «метод царапок» существует до сих пор. Все ограничения этого метода пытаются перенести на другие диагностики, о которых мы говорили выше.
В мировой практике прик-тесты с осторожностью интерпретируют в возрасте до 2-х лет, у нас традиционно почему-то не делают кожные пробы до 3-х, а дальше, как сработает фантазия у доктора, кто-то говорит и до 8-ми. Речь идет не о вредности пробы, а просто о том, что она может не сработать из-за особенностей чувствительности кожи ребенка до 2-х лет.
В основе этого метода лежит местная аллергическая реакция за счет выброса гистамина, а если человек принимает антигистаминные препараты, то на коже мы ничего не увидим. Поэтому при использовании любых кожных проб нужно отменять препараты.
К анализу крови это никакого отношения не имеет, но в нашей стране встречается строгий запрет любых противоаллергических препаратов, если человек сдает кровь, что не имеет научной базы. Этот тест и был придуман для тех, кто не может отменить препараты. В альтернативном случае можно воспользоваться прик-тестом, который дает результат почти сразу.
Если вернуться к крови, то есть еще один современный метод молекулярной диагностики — аллергочип. Это попытка с минимальным травматическим эффектом получить максимум информации. Для этого теста берут каплю крови и чип, в котором зафиксированы основные молекулы всех наиболее распространенных аллергенов. Это очень показательно и точно, но очень дорого.
У нас этот тест стоит сейчас около 500 евро, и пока не может стать золотым стандартом. Эта диагностика важна для точного определения состояния пациента. Есть ли у него перекрестная аллергия, когда антитела к пыльце связываются с похожими молекулами? Или у него особая форма аллергии на некоторые белки фруктов, которые имеют повышенный риск анафилактической реакции?
При перекрестной аллергии мы можем разрешить есть фрукты, если симптомы минимальны и на них хорошо работают антигистаминные препараты. А вторая ситуация имеет высокий риск ангиоотека (отека Квинке) — аллергической реакции, при которой происходит спонтанный и остро развивающийся отек кожи, подкожной клетчатки или слизистых оболочек.
Если сделать тест с экстрактом, то мы не узнаем, на какие именно белки человек реагирует, а с помощью аллергочипа это можно определить. Что поможет найти и запретить продукты, которые могут вызвать отек.
Метод Фолля, который очень распространен в кругах нетрадиционной медицины. Один электрод прикладывают к коже, другой к яблоку и оценивают сопротивление. Он создает иллюзию более точной диагностики. Им можно найти аллергию на все, плюс глисты и дефицит витаминов.
Из традиционных методов анализ кала не имеет диагностической ценности при аллергиях, тем более при аллергии на пыльцу. Очень популярен анализ на иммуноглобулины G4, которые некоторые лаборатории все еще делают. Это вещество, которое блокирует аллергическую реакцию, именно с его помощью, возможно, в будущем мы сможем оценивать эффективность метода АСИТ .
Правильный иммунитет формируется в том числе благодаря иммуноглобулину G. Но его нельзя использовать для диагностики аллергии. Это может запутать пациента.
источник