Аденоиды это патологическое разрастание лимфоидной ткани, вызванное чрезмерным поступлением вирусных и инфекционных агентов в организм пациента. Чтобы понять, где находятся аденоиды и как они выглядят, необходимо кратко разобраться в анатомии носоглотки.
Где находятся аденоиды у ребенка и взрослого? Для начала следует разобраться в том, что такое аденоиды.
Все знают, что такое небные миндалины (гланды): они расположены по сторонам от глоточного кольца и выполняют барьерную роль.
Но в организме человека определяются также:
- трубные миндалины,
- язычная и глоточная миндалины.
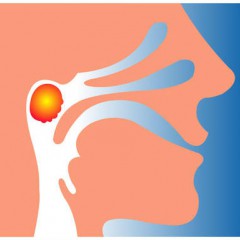
Глоточная миндалина — это скопление лимфоидной ткани. Располагается она на границе носоглотки и дыхательных путей, препятствуя поступлению инфекции в трахею, бронхи и легкие.
Как правило, разрастание лимфоидной ткани приходится на возраст 5-12 лет. В более поздние годы происходит атрофия носоглоточной миндалины и спонтанный регресс аденоидного процесса. Это не всегда так, в противном случае у взрослых болезнь не встречалась бы.
Триггером (спусковым механизмом) патологического процесса является постоянное воздействие на носоглотку болезнетворных микроорганизмов.
Многое зависит от этапа развития процесса у человека. Где искать аденоиды, в горле или в носу и можно ли найти их самостоятельно?
Глоточная миндалина в своем нормальном состоянии выглядит как гребнеобразная структура, покрытая небольшими ворсистыми сосочками.
Некоторые определения
Увеличенные аденоиды на первой стадии разрастаются не до столь существенных размеров, чтобы их можно было увидеть невооруженным глазом.
При проведении осмотра с помощью зеркал определяется гиперемированный участок лимфоидной ткани размером 0.5-2 см. Разрастается он неравномерно.
О первой степени аденоидов можно говорить, когда закрыто не более трети сошника и хоан.
Воспаленные аденоиды первой степени почти не доставляют дискомфорта пациенту, потому диагноз на столь ранней стадии ставится редко.
Разрастания глоточной миндалины данной степени видны даже без помощи специального оборудования. Визуально увеличенная глоточная миндалина выглядит как структура, представленная множеством округлых образований, некогда бывших сосочками.
Диагностический осмотр проводится через оба хода для более точной оценки процесса (аденоиды видны и в носу, и в горле). 2-я степень характеризуется закрытием половины сошника и хоан.
Это наиболее запущенная стадия течения заболевания. Глоточная миндалина видна даже при беглом рутинном осмотре с помощью шпателя.
Сразу за мягким небом определяются многочисленные округлые образования различного размера, розового или малиново-красного цвета. Хоаны и сошник перекрыты полностью или почти полностью.
В данном случае постановка диагноза сложностей не представляет.
Как выглядят удаленные аденоиды? Все зависит от степени и объемов резекции.
- При полном удалении визуально аденоиды не определяются.
- Частичная резекция приводит к сохранению некоторых структур гипертрофированной миндалины.
Исходя из объема оставленных тканей, аденоиды после удаления могут выглядеть как единичные узелки или уплотнения незначительных размеров (классическая форма резекции предполагает максимальное иссечение патологических тканей, остается не более 0.3-1 см).
источник
Вот кругом все говорят – гипертрофированные миндалины и гипервоспалённые аденоиды у детей, а в чём разница,собственно говоря? Конечно, этот вопрос не для компетентных специалистов детской висцеральной отоларингологии.
Уточнение требуется для той категории родителей, которые никак не могут запомнить, что к чему относится, и какое существует отличие в этих физиологических носоглоточных органах. Тем более, когда встаёт определённая проблема в семье – аденоидорезекция (полная или частичная аденотомия) аденоидного разращения у малыша. Будет это касаться носовых аденоидов, либо нёбных миндалин (в ротовой полости).
Самое доступное пояснение, это – наглядный пример. То, что можно увидеть в анатомическом строении человека (расположение органа) без проблем, называется визуализационный осмотр. Органы, которые находятся в «глубине» тела, нельзя подвергнуть внешнему осмотру. «Увидеть» воочию органическую структуру возможно только специальным, медицинским инструментальным методом:
- Рентген;
- УЗИ (ультразвуковое исследование в виде графического изображения на мониторную аппаратуру);
- Флюорография (просмотр внутренних органов через светоизлучение, с помощью «проявителя» – раствор бария);
- Ларингитная эндоскопия с одновременной проекцией на экран монитора (применяется мини веб камера, вмонтированная в конце тончайшего катетера).
Как раз, миндалины в детском горле увидеть, просто. Попросите своего ребёнка широко открыть рот и протяжно произнести букву «А» (А – А – А – А). В это время челюстно-лицевые мышцы, мягкие складки у входа в гортань (дужки), как бы помогают раздвинуть нёбный свод (вверх и вширь).
Видите? – слева и справа, у корня языка, в конце ряда зубов видны розоватые по цвету мягкие бугорки, между ними (сверху со свода нёба) свисает язычок. Эти выпуклости похожи своею поверхностью на мышцы горла, но это не так. Это и есть миндалины, паренхимы глоточных желез. И состоят они из уникального пористого лимфо-клеточного эпителия (эпидермиса).
Важно и к сведению родителей! Здоровые миндалины еле видны из-за нёбных дужек. Не отличаются подозрительным цветом (багровые, фиолетовые). Не имеют на поверхности никаких язвенных проявлений, белых «пробок», чёрных точек. Дети не ощущают присутствие миндалин в горле, если они «не болят».
Инфекционно инвазированные миндалины отличаются разнообразным патологическим видом (увеличиваются в размерах, изменяется консистенция, плотность миндального эпидермиса). Больные миндалины затрудняют функцию глотания, и в сложных, тяжёлых стадиях заболеваний могут полностью перекрыть вход в гортань. Спровоцировать сжатие (спазм) шейных мышц, что приводит к асфиксии, удушью.
- В отношении аденоидов в носу. Можно ли их свободно увидеть, так, как на примере миндалины? Нет, в спокойном и здоровом гомеостазе носовые железы (аденоиды) увидеть невозможно. Располагающиеся по обеим внутренним сторонам носа, аденоиды, как и миндалины у детей, тоже состоят из железистой лимфа ткани. Но, эти аденоидные железы залегают глубоко в области лицевой части черепа.
Представляют собой гроздевидные образования (размером с мелкий орешек). Одним концом носовые аденоиды «прикрепляются» ближе к переносице (изнутри, к костяной перегородке – сошнику). Вторым – опускаются (через хоаны) по задней стенке носоглотки. В обычном состоянии, без патологических болезненных процессов, также как и горловые миндалины не ощущаются детьми.
При инфицировании носовых аденоидов, в случаях тяжёлого протекания аденоидитов, эта лимфоидная железистая ткань начинает так сильно разрастаться, (в том числе, и к выходу из носа, к ноздрям), что болезненные аденоиды видны визуально в носовых проходах.
В отоларингологии, носоглоточный анатомический «комплекс», куда входят и горловые железы, и носовые аденоиды, обозначается как – «Лимфо носоглоточное кольцо Пирогова-Вальдейра».
И гланды, и аденоиды входят в органическую иммунную систему. Представляют собой первичные биосорбентные преграды от попадания патогенной микрофлоры,( воздушно-капельной инфекции, возбудителей опасных человеческих болезней).
Хирургическая операция, которая применяется как радикальное лечение больных аденоидов и гланд, имеет единое общее название – аденотомия. Но, разновидностей у неё много:
- Аденотомия в виде механического воздействия – непосредственное удаление аденоидов и подрезание миндалин у детей ларингитным инструментом. Аденотомом либо аденокюреткой, полностью или частично, иссекаются не подлежащие дальнейшему медикаментозному лечению аденоидные и глоточные патогенные локации (гланды). Это консервативный метод, постепенно отходящий в прошлое, как сопровождающийся обильным операционным кровотечением, необходимостью усиленной анестезии.
- Помимо срезания, хирурги-отоларингологи проводят бескровные операции по удалению аденоидов и гланд. Для этого обращаются к лазеротерапии, криозамораживанию (жидкий азот), валоризации лазерным лучом.
- Действенный метод заключается в применении инновационного аппаратурного лечебного комплекса, ультрасветодиодным и звуко высокочастотным воздействием – «Стиатрон».
Важно запомнить! Мамы и папы, которые не на словах, а на деле хотят избавить своих детей от грозной, коварной болезни – аденоидной вегетации. Нужно отлично различать разницу, между аденоидами и миндалинами в горле. Не впадать в отчаяние, по поводу того, что появились болезненные проявления в том или ином носоглоточном тонзиллярном органе (носе или горле). А, зная, анатомическое различие, не затягивая времени обращаться сразу же с больным ребенком к ЛОР врачу!
Для чего мы обращаем внимание на этот выделенный курсивом аспект? В первую очередь, для того, чтобы самому знать анатомическое строение детей. Не верить россказням знакомых, которые убеждают и доказывают свою точку зрения, что такое аденоиды и гланд, и какие между ними отличия.
Лечащему районному отоларингологу, и консультантам, в сфере детских ЛОР болезней в клинических центрах, будет намного легче с вами объясняться. Педиатры ОТО/ЛОР заболеваний будут уверены, что их мнение, решение по поводу того или другого лечебного метода, плана лечения, подбора препаратов правильно воспринимаются родителями.
Что встревоженные мамы и папы не только паникуют, а рассудительно действуют, советуются с медицинскими сотрудниками ЛОР кабинетов, клинических консультационных центров. Удачи всем родителям, удачи всем врачам, удачи в лечении самим, больным аденоидами, деткам!
P.S. (из справочника медицинских терминов, по теме разделов статьи):
- паренхима – внешняя и внутренняя поверхность органа;
- эпитеальный слой, эпидермис – биоклетки органов.
- гомеостаз – биологическое состояние организма или отдельного органа;
- инвазия – проникновение патогенных возбудителей болезни;
- интоксикация – инфекционно-вирусное заражение организма;
- патогенез, патология – болезненные процессы в органе, болезнь;
- биосорбция – (сорбция) – собирать, впитывать;
- биосорбенты – органы, фильтрующие, словно губки, патогенную микрофлору;
- аденотомия, резекция – хирургический метод в виде механического срезания, иссечения болезнетворных, полностью некротических, аденоидов и миндалин;
- гипертрофия – болезненно, неестественно увеличенные паренхимы и эпидермис органов;
- аденотом – хирургический нож (ларингитный инструментарий;
- аденокюретка – заостренная изнутри петля, для ЛОР операций;
аденоидит – хроническое воспаление носоглоточных желез (аденоидов и гланд).
источник
Иммунная система человека представляет собой совокупность лимфоидных образований, находящихся в разных частях тела. Миндалины являются скоплением лимфоэпителиальной ткани, выстилающей верхний отдел дыхательной системы.
Аденоиды у детей – важная часть иммунитета, отвечающая за предотвращение попадания в организм инфекционных агентов. Располагаясь на пути следования потоков воздуха и пищи, они выполняют функцию биологических фильтров. Пористая структура органа позволяет ему удерживать чужеродные вещества, патогенные микроорганизмы, вирусы, бактерии, инфекции. Внутри миндалин осуществляется выработка защитных клеток – лимфоцитов, макрофагов, антител, что важно для поддержания здорового и стабильного иммунитета.
Миндалины в организме человека размещены в пограничной области между ротовой полостью и носоглоткой. Существует всего шесть миндалин. Вместе они образуют лимфаденоидное глоточное кольцо. Для человека это первоочередной защитный барьер между внутренней и внешней средами. Небные и трубные миндалины образованы парами, они размещены в глотке с двух сторон. Носоглоточная и язычная миндалины являются единичным органом.
Небные миндалины самые крупные из шести. Внутри них имеются особые ходы (лакуны), в которых происходит созревание лимфоцитов, вырабатываются защитные антитела. В детстве ткань миндалин рыхлая, а сам орган крупный. В таком виде он эффективнее справляется со своей защитной ролью.
С возрастом миндалины инволюционируют, то есть значительно уменьшаются в размерах. Процесс этот долгосрочный, у некоторых людей продолжается до глубокой старости.
Трубные миндалины считаются продолжением небных миндалин. Они размещаются в углублениях на боковых стенках носоглотки вблизи устьев слуховых труб. Увеличение этой пары миндалин связано с хроническим насморком или отитом, так как между ухом, горлом и носом существует прямая взаимосвязь.
Миндалина носоглоточная – непарная, она находится по центральной линии носоглотки. Аденоиды у ребенка представляют процесс патологического увеличения объема носоглоточной миндалины. Инволюция органа начинается с возрастного рубежа 14-15 лет. Воспаление миндалины мешает нормальному носовому дыханию, значительно сокращая количество воздуха, поступающего в организм. Значительно разросшаяся ткань может перекрывать слуховые ходы, снижая качество слуха у детей.
Язычная миндалина присутствует вблизи корня языка, она не имеет пары. Ее увеличение происходит крайне редко, под действием постоянных раздражающих факторов – инфекций, аллергенов, патогенов. К 20-ти годам жизни человека она полностью прекращает свое развитие.
Многие дети сталкиваются с аденоидами в раннем или школьном возрасте. Родители интересуются, где находятся аденоиды у ребенка. Самостоятельно обнаружить носоглоточную миндалину в нормальном состоянии невозможно. Она располагается на задней стенке носоглотки, глубоко внутри. Осматривать орган должен врач-отоларинголог.
Разрастание аденоидов ребенок чувствует – у него прерывается носовое дыхание, снижается слух, ухудшается речь, возникают болевые симптомы. В увеличенном виде их можно обнаружить в горле и в носу. Орган разрастается, заполняя все свободное пространство носоглотки.
Аденоиды в носу у детей увеличиваются при воспалении. После выздоровления орган приходит в норму. При хронических или часто рецидивирующих ЛОР-заболеваниях, лимфоидная ткань значительно увеличивается в объеме. Возвращение в нормальное состояние может занимать много времени — от нескольких месяцев до нескольких лет.
Диагностировать патологический процесс в самом начале поможет отоларинголог, используя специальный инструмент – зеркальный ларингоскоп. Проводя эндоскопию, врач проникает туда, где находятся аденоиды. Если есть проблема, то видно, что слизистая гиперемирована, присутствует отек, лимфоидная ткань по объему в разы превышает норму.
Наиболее частой причиной разрастания аденоидов является постоянное воздействие болезнетворных микроорганизмов на фоне слабого иммунитета. Подразделяются аденоиды на 3 степени, каждая из которых характеризуется определенными симптомами, выраженностью и объемом глоточной миндалины.
Аденоиды 1 степени у ребенка слегка увеличены. Процесс разрастания может быть неравномерным, охватывающим площадь от 0,5 до 2 см. Воспаление практически не ощущается, поэтому на данной стадии редко кто обращается за медицинской помощью.
Аденоиды у детей 2 степени могут блокировать больше 2/3 части носовых ходов. При таком состоянии носовое дыхание становится затруднительным, ребенок дышит в основном через рот. Аденоиды у ребенка 2 степени лечатся медикаментами и физиопроцедурами. Детям назначаются противовоспалительные, иммуномодулирующие средства, антибиотики и антисептики при необходимости.
Аденоиды у детей 3 степени практически полностью заполняют носовые ходы, поэтому дыхание носом становится невозможным, ребенок почти всегда дышит ртом. У таких детей наблюдается отставание в развитии, ухудшается речь, слышится гнусавость.
В запущенном состоянии может формироваться аденоидный тип лица, когда рот постоянно приоткрыт, челюсть становится клинообразной, присутствует неправильный прикус. Аденоиды у ребенка 3 степени устраняются операцией, особенно, если медикаментозная терапия на протяжении долгого времени оказывается безуспешной.
В медицине термин «гланды» принято употреблять в отношении пары небных миндалин. При желании родители могут самостоятельно увидеть гланды у ребенка или у самих себя, глядя в зеркало, если широко открыть рот.
Если болит горло, то гланды становятся отечными и красными, могут покрываться белым налетом, гнойными высыпаниями.
В отношении язычной, глоточной и трубчатых лимфоидных образований правильнее будет использовать термин «миндалины». Об аденоидах у детей говорят тогда, когда происходит воспаление носоглоточной миндалины, при котором она превышает норму по размерам, значительно увеличиваясь в объеме.
Аденоиды, гланды, миндалины – все это структуры одного и того же тонзиллярного органа. Они имеют сходное строение, одно и то же место нахождения, выполняют единую функцию. Говоря о том, в чем разница между аденоидом и миндалиной, следует отметить, что их отличие заключается в особенностях строения и локализации, длительности существования.
Из всех 6-ти миндалин самостоятельно увидеть можно только небную пару. Рассмотреть остальные сумеет только врач, если воспользуется специальным оборудованием, инструментами. Что такое аденоиды у детей? Аденоиды являются результатом значительного разрастания глоточной миндалины. Чем больше миндалина по размеру, тем более выраженной становится негативная симптоматика.
В нормальном состоянии орган имеет гребнеобразную форму, он покрыт небольшими сосочками, поэтому его структура неоднородная. Признаком здоровой миндалины будет розовый цвет, нормальный размер, отсутствие отечности, налета, высыпаний, гнойных образований. Гиперемия (покраснение), гипертрофия (отек, разрастание), наличие выделений – все это признаки, указывающие на активный воспалительный процесс.
Миндалины присутствуют у младенца при рождении. Они закладываются еще в утробе матери. На протяжении первого года этот орган активно растет, в нем созревают фолликулы, которые в будущем будут выполнять важную защитную функцию. Замечено, что быстрее остальных у ребенка развивается глоточная миндалина, аденоиды в горле. Воспаление и дискомфорт в глотке – это частое явление среди детей в возрасте от 2 до 6 лет, так как они часто сталкиваются с различной инфекцией дома, на улице, в коллективе.
Воспаление аденоидов у детей приводит к перекрыванию дыхания, болезненному глотанию, повышению температуры тела.
- Защищают от внешних факторов. В детском возрасте защитная функция является первостепенной. Именно здесь, на поверхности и в глубине миндалин, происходит обезвреживание большей части вирусов, бактерий, аллергенов, атакующих организм ребенка извне. Повышенная нагрузка на орган приходится, когда ребенок попадает в новый коллектив – садик, школу, к микрофлоре которого он еще не адаптирован.
- Формируют периферический иммунитет. Каждый раз, когда в организм ребенка попадает патогенный микроорганизм, происходит его распознавание и обезвреживание. В ответ на новые бактерии в лакунах вырабатываются лимфоциты и специфические антитела, к уже известным у ребенка имеется устойчивая защита. Так происходит формирование местного и общего иммунитета.
- Осуществляют выработку лейкоцитов. Под действием лейкоцитов инфекция, осевшая на поверхности миндалин, разрушается. Природой предусмотрена способность миндалин к самоочищению. При сильном воспалении механизм самоочищения нарушается, тогда орган сам становится источником инфекции.
Симптомы воспаления аденоидов у ребенка в большинстве случаях очевидны, поэтому то, как определить их, не является проблемой. На начальном этапе родители замечают, что у ребенка долго не проходит насморк, затягиваясь на несколько месяцев. Пазухи носа забиваются слизью, поэтому носовое дыхание чередуется с дыханием через рот.
Со временем увеличивающиеся образования начинают беспокоить ночью, можно услышать сопение, свист, храпы. В тяжелых случаях у детей возникают приступы апноэ (удушья), требующие немедленной хирургии.
Установлено, что аденоиды в детском возрасте приводят к нежелательному кислородному голоданию, снижая поступление в организм воздуха на 20 или 30%.
Разрастающаяся лимфоидная ткань в носоглотке может приводить к развитию многих осложнений. Наблюдается тенденция отставания детей с аденоидами в физическом и умственном развитии. У них нарушается формирование нервной и сердечно-сосудистой систем, снижается работа головного мозга, ухудшается функционирование ЖКТ. Из-за ослабленного иммунитета возрастает число заболеваний простудными респираторными вирусными инфекциями.
Близкое расположение аденоидов к ушам приводит к ухудшению слуха, что в дальнейшем не восстанавливается или с трудом поддается коррекции. Хронические аденоиды приводят к необратимым изменениям в строении лица – удлинению носовых ходов, утолщению пазух носа, значительному искажению прикуса. Ребенок страдает нарушением речевой функции, многие звуки не проговариваются.
С младенческого возраста у ребенка есть аденоиды, их функция в организме неоценима. Им отведена особая роль в формировании иммунитета, функции кроветворения. Они являются физической преградой на пути потоков воздуха, воды и пищи, потребляемых детьми.
При воспалении лимфоидная ткань носоглотки увеличивается в размерах. По мере того, как состояние ребенка приходит в норму, орган возвращается к первоначальному размеру.
Если воспалительный процесс затягивается, приобретая хроническую форму течения, болезни проходят с часто повторяющимися рецидивами или осложнениями, то глоточная миндалина начинает разрастаться чрезмерно, заполняя собой всю полость носоглотки. При таком состоянии орган сам становится источником инфекции, провоцируя воспаление изнутри. После 14-15 лет существует тенденция аденоидов к инволюции, когда клетки органа сами собой отмирают.
Рассмотрим, почему растут аденоиды у детей. Причины их появления классифицируют на внешние и внутренние. Большое значение имеет профилактика болезней ЛОР-органов, меры по укреплению иммунитета, начиная с момента рождения ребенка.
Почему появляются аденоиды:
- по причине слабого, не до конца сформированного иммунитета;
- на фоне хронических воспалительных процессов полости рта и глотки;
- при склонности ребенка к аллергическим реакциям, чувствительности к различным аллергенам;
- наследственный фактор, сопровождающийся нарушением щитовидной железы, физиологическими особенностями строения носоглотки.
Изменению аденоидов могут способствовать вредные условия жизнедеятельности ребенка – загазованность, запыленность воздуха, негативная экологическая ситуация, пассивное курение. Питание напрямую влияет на иммунитет, поэтому способно отражаться на состоянии аденоидов. Хорошо, если ребенок находится на грудном вскармливании до 1-2 лет, в последующем его рацион полезный и сбалансированный.
Чем сильнее развита патология, тем больше объем аденоидной железы. Проверить аденоиды у ребенка, в первую очередь, можно по косвенным признакам, которые были рассмотрены выше.
Увидеть их самому можно, если процесс значительно запущен. В этом случае разрастание лимфоидной ткани видно через ноздри и при широко открытом рте. Крайняя степень аденоидов проявляется полным перекрыванием дыхательных путей.
Заметив у ребенка симптомы, указывающие на наличие аденоидов, родителям следует обратиться к врачу-отоларингологу.
Через нос у детей аденоиды выглядят как многочисленные округлые образования неоднородной структуры, похожие на гроздья. Это видоизмененные сосочки, которые до этого из-за незначительного размера были малозаметными. Их оттенок варьирует от насыщенного розового до красного. Определить аденоиды у ребенка в носу непосредственно, без специальных инструментов, как ни стараться, невозможно.
Ответ на вопрос о том, заразны ли аденоиды у детей, очевиден. Рассматриваемые образования представляют собой патологически разросшуюся лимфоидную ткань, сформированную в плотные узлы. Данное состояние возникает у детей из-за низкого иммунитета, при наследственной предрасположенности, от постоянного воздействия провоцирующих факторов.
Аденоиды не заразны, не передаются через воздух, бытовым или контактным путем. На фоне частых инфекционных заболеваний может произойти осложнение – аденоидит. В этом случае при плотном контакте другой человек может заразиться респираторной вирусной инфекцией, тонзиллитом.
Аденоиды, как один из важнейших органов иммунной системы, развивается в период от года до 15 лет. Именно в этом возрасте происходит формирование и становление иммунитета человека.
С возрастом данный орган утрачивает свой объем, с последующей полной атрофией. Однако бывают случаи, когда подобная тенденция не соблюдается, аденоидная ткань сохраняет прежний объем до старости.
Вот в чем разница между аденоидами и гландами:
- аденоиды с годами инволюционируют, переставая реагировать на внешние и внутренние раздражители;
- гланды (небные миндалины) сохраняются у человека на всю жизнь, выполняя важную защитную функцию.
Гланды воспаляются и болят у людей в любом возрасте, характеризуясь хроническим или острым тонзиллитом, ангиной.
Лечение аденоидов у детей проходит в двух направлениях – консервативная терапия, полное или частичное хирургическое иссечение органа. Оперативное вмешательство проводится по медицинским показаниям – третьей степенью аденоидной вегетации, в случае безрезультатного медикаментозного и физиотерапевтического лечения.
Систематические гигиенические процедуры, направленные на очищение пазух носа и горла от выделений, является важной частью успешного лечения при любом диагнозе.
Для лечения аденоидов применяют лекарственные препараты локального действия – спреи, капли, растворы для промывания. Эффективным дополнением к медикаментам будут физиотерапевтические мероприятия – УФО, УВЧ, электрофорез, лазерный луч, магниты. Полезно посещение естественных соляных пещер, искусственно созданных спелеокамер.
Аденотомия – операция по удалению аденоидов. Сегодня данную манипуляцию проводят только с визуализацией, путем использования современного эндоскопического оборудования. Практика слепого метода приостановлена в связи с высоким процентом негативных постоперационных последствий.
Используя современные инструменты и технику, при наличии должной квалификации врача, пациент может быть выписан домой уже на вторые сутки после хирургической операции.
Иссечение аденоидов проводится по медицинским показателям под общим наркозом через рот. В большинстве случаев хирургу удается максимально точно и эффективно убрать аденоидную ткань. Срочное хирургическое вмешательство осуществляется при значительном разрастании аденоидов в носоглотке, часто возникающих критических состояний апноэ, развитии гнойных осложнений.
Лазерное лечение – это современный малотравматичный метод удаления аденоидных вегетаций. Процедура не приносит сильных болевых ощущений, что крайне важно в детском возрасте, безопасная и эффективная, имеет короткий реабилитационный период. Методика воздействия лазером дает возможность убрать исключительно воспаленные ткани, оставив нетронутой здоровую часть важного иммунного органа.
Вспомогательные средства консервативного лечения аденоидов у детей и взрослых – это ароматерапия, климатотерапия, фитотерапия, гомеопатия, специальные дыхательные упражнения. Применение любой дополнительной меры воздействия должно проводиться при отсутствии противопоказаний и при согласовании с квалифицированным врачом. Гомеопатические препараты не оказывают на организм лечебного воздействия, их эффективность никем не доказана и не подтверждена. К числу гомеопатических средств относится масло Туя Эдас-801, рекомендуемое к применению при аденоидах.
Из следующего видео можно узнать дополнительную информацию об аденоидах у детей:
источник
Одним из органов иммунной системы ребенка являются миндалины. Всего в организме имеется 4 вида миндалин: небные, трубные, являющиеся парными органами, глоточная и язычная — непарные. Они располагаются на границе носоглотки и входят в состав носоглоточного кольца.
Каждый из указанных органов выполняет защитные функции, предохраняя организм от проникновения в него патогенной микрофлоры.
Наибольшему негативному влиянию подвержена глоточная миндалина. Под влиянием негативных факторов происходит патологическое разрастание ткани аденоидов у человека.
Глоточная миндалина является крупным скоплением лимфоидной ткани. Этот орган имеет большое количество нервных окончаний и богатую сосудистую сетку. При возникновении инфекционно-воспалительного процесса на своде носоглотки появляются болевые ощущения.
Глоточная миндалина принимает активное участие в процессах кроветворения и обеспечении иммунной защиты организма.
Для того чтобы понять, как работает глоточная миндалина, нужно знать, где находятся аденоиды, и что может спровоцировать их патологическое разрастание.
Принцип функционирования носоглоточных миндалин основан на активном захвате и разрушении патогенных микроорганизмов, проникающих в составе пищи и вдыхаемого воздуха.
Патогены, проникая в организм, оседают на поверхности миндалин и подвергаются уничтожению иммунными клетками.
В случае развития инфекционно-воспалительного процесса в тканях миндалин происходит снижение защитных свойств, что провоцирует патологическое разрастание тканей, и вместо защиты они превращаются в источник инфекции для организма.
Найти глоточную миндалину легко, она расположена на своде стенки носоглотки.
Гланды представляют собой фильтр, обеспечивающий защиту организма от проникновения патогенной микрофлоры. При возникновении поражения их тканей патогенами вирусной, бактериальной или микотической природы возникает воспаление. Воспалительный процесс в зависимости от стадии прогрессирования может спровоцировать появление нагноений.
В зависимости от степени развития патологического процесса МКБ-10 выделяет несколько возможных заболеваний:
- J 35.2 — гипертрофия лимфоидной ткани;
- J 35.3 — гипертрофия миндалины, сопровождающаяся гипертрофией аденоидов;
- J 35.8 — остальные хронические заболевания гланд.
Основным нарушением, встречающимся в работе носоглоточной гланды, в результате развития воспалительного процесса является гипертрофия лимфоидной ткани. Из-за такого патологического процесса у больного наблюдается развитие аденоидита.
В медицине аденоидами называется патологический процесс, спровоцированный активными действиями патогенной микрофлоры в лимфоидной ткани носоглоточной гланды.
Выделяют 2 разновидности патологии:
- гипертрофию;
- аденоидит — воспаление ткани.
Оба эти аномальных явления имеют разную характерную симптоматику и требуют индивидуального подхода в проведении терапевтических мероприятий, направленных на купирование патологических изменений.
Определить разновидность патологического процесса и стадию его развития может только лор; врач для этой цели проводит необходимый комплекс обследований.
Аденоидит представляет собой патологию, которая сопровождается насморком, повышением температуры тела, появлением общего недомогания, увеличением размеров лимфоузлов. Наиболее часто она регистрируется при ОРВИ и проходит, когда человек излечивается от инфекции. После уничтожения очага заражения гланды возвращаются к своему нормальному размеру.
При проведении терапии аденоидита редко применяется хирургическое вмешательство. Наиболее часто используется медикаментозное лечение. В случае необходимости врач может назначить дополнительно курс физиотерапевтических процедур.
Гипертрофия лимфоидной ткани представляет собой усложненную патологию. Она отличается наличием стойкого нарушения дыхания, что обусловлено заложенностью носовых ходов.
Патологический процесс способен спровоцировать возникновение тяжелых осложнений в виде:
- отита;
- ринита в хронической форме;
- синусита;
- бронхита;
- ангины;
- пневмонии.
Для заболевания характерно разрастание лимфоидной ткани и распространение патологического процесса по слизистой носоглотки, что приводит к появлению целого спектра неприятных симптомов:
- заложенность носа, сопровождаемой затруднением носового дыхания;
- храп во сне, но и во время бодрствования, который обусловлен скоплением слизи в носовых ходах;
- насморк, способный приобретать хроническую форму; выделения могут быть густыми, гнойными, с примесью крови и неприятным запахом.
Разросшаяся лимфоидная ткань превращается в очаг распространения инфекционного процесса в организме. Аденоиды представляют собой небольшие образования в горле, способные изменять окраску от бледно-розовой до красноватой.
В зависимости от стадии патологического процесса может меняться и консистенция тканей, входящих в состав лимфоидного скопления.
На начальной стадии прогрессирования патологического процесса ткань становится гладкой и плотной, а на третьей — рыхлой и свисающей.
Основной причиной гипертрофического разрастания являются такие воспалительные заболевания:
Спровоцировать патологию могут такие инфекции, как:
Наличие аллергического насморка также может стать предпосылкой для появления гипертрофии ткани.
Появление воспалительных процессов возможно в результате наличия иммунодефицита, негативного влияния плохой экологической обстановки и генетической предрасположенности.
Лимфатическая ткань располагается на задней стенке носоглотки. Внешне напоминает небольшое образование, разделяемое небным язычком.
Затруднение носового дыхания и активное выделение слизи обусловлены перекрытием носовых ходов разрастающейся тканью аденоидов. Слизь может выделяться как из носа, так и стекать в рот по стенке носоглотки.
Миндалины у ребенка имеют большие размеры, но по мере взросления они уменьшаются и при достижении 14 лет полностью атрофируются.
Гипертрофическое состояние лимфоидных узлов носоглоточного кольца в медицине делится на несколько стадий в зависимости от этиологии и запущенности патологии.
Выделяют 3 степени гипертрофического состояния:
- Характеризуется незначительным увеличением объема тканей, которые перекрывают не более 1/3 носового прохода. На этой стадии появляется затруднение носового дыхания во время сна и не вызывает тревоги у больного.
- Перекрытие 65% носового прохода гипертрофированной тканью, что приводит к нарушению носового дыхания на протяжении суток. У больного появляются ночной храп и периодические головные боли.
- Почти полное перекрытие носовых ходов, которое не позволяет осуществлять дыхание носом. Это приводит к тому, что у больного рот находится постоянно в открытом состоянии.
Достижение 3 степени прогрессирования приводит к атрофированию нижней челюсти в результате постоянного нахождения рта в открытом состоянии и развитию аденоидного типа лица.
Можно найти большое количество статей по лечению и предупреждению развития патологии аденоидов в сети интернет, а также в специализированных изданиях.
источник
Миндалины – это крупные скопления лимфатической ткани ротоглотки. Главной функцией которых является защита человека от патогенной микрофлоры, находящейся в воздухе. Они также выполняют кроветворную и иммунную функции.
Существуют такие виды миндалин: небные, трубные, глоточные и язычные. Все они образуют лимфоидное кольцо, или кольцо Пирогова-Вальдейера. Располагается оно в области ротоглотки, создавая защитный барьер перед входом в пищеварительные и дыхательные пути. Термины гланды и аденоиды часто используются в повседневной жизни, а это и есть те самые скопления лимфатической ткани.
На их поверхности расположены крипты и ямочки, в которых собираются и размножаются бактерии. Для них отведено специальное место во рту – тонзиллярная ямка.
Расположены они в верхнезаднем участке носовой части горла, их невозможно увидеть невооруженным глазом. Они неправильной формы, бороздами делятся на 5-6 частей. Благодаря своей особенности строения и локализации, они защищают дыхательные пути от чужеродных агентов.
Воспаление аденоидов и небных миндалин чаще характерно для детей с 3 до 7 лет, но возможно и у новорожденных. Они уменьшаются и исчезают к моменту полового созревания (у детей старше 14 лет их уже нет).
Аденоиды и миндалины часто увеличиваются и воспаляются. Причины этих патологий такие:
- Индивидуальные особенности ребенка;
- Состояние обмена веществ;
- Заболевания углеводного и белкового обмена;
- Состояние эндокринной системы;
- Заболевания вилочковой железы;
- Условия жизни, питание;
- Состояние окружающей среды;
- Особенности иммунитета;
- Частые вирусные и бактериальные заболевания;
- Проведение профилактических прививок;
- Наличие хронических очагов инфекции.
Вернуться к оглавлению
Так как гланды и аденоиды это одна и та же лимфоидная ткань, то при вирусных заболеваниях поражаются все миндалины, но симптоматика их воспаления существенно различается.
Воспаление аденоидов называется аденоидит. Возникает оно по различным причинам, чаще это вирусная или бактериальная инфекция. Аденоидит характеризуется симптомами интоксикации, жалобами на головную боль, повышением температуры, затруднением носового дыхания, зудом в носу. Выделения слизисто-гнойные, зеленого цвета, могут стекать по задней стенке глотки. Во время сна наблюдается храп, больной начинает говорить в «нос». Вследствие отека аденоидов отмечается заложенность ушей, ухудшение слуха.
Чаще данная болезнь переходит в подострую или хроническую стадию. На фоне частых заболеваний происходит их разрастание и гипертрофия. В связи с заложенностью носа ребенок постоянно дышит ртом, вследствие чего лицо приобретает особый «аденоидный тип». Из-за низкого насыщения кислородом головного мозга, отмечаются постоянные головные боли, отставание в развитии и учебе, происходит уменьшение поступления кислорода в организм. Аденоидные вегетации имеют 3 степени разрастания, определить которые может только ЛОР-врач.
Воспаление небных миндалин называется тонзиллит или ангина. Причиной этой болезни являются бактерии различного рода, но не исключение герпетическое или грибковое поражение. Чаще вирусной ангиной болеют дети до трех лет, а бактериальной – после пяти.
Различают несколько видов тонзиллитов: катаральный, лакунарный и фолликулярный. Так же существует три степени увеличения гланд. Для первой характерно их увеличение до 1/3 средней линии горла, при второй – они занимают 2/3, а при третьей степени гланды смыкаются, приводя к затруднению дыхания.
Катаральная ангина характеризуется легкими симптомами интоксикации, головной болью, невысокой температурой. Отмечают незначительную боль в горле, першение. Гланды гипертрофированы, слизистая ярко-красная, рыхлая. Лимфоузлы увеличены и болезненны, чаще это подчелюстные, переднешейные.
Симптомами лакунарной ангины является поднятие температуры до 39°, головная боль, сильная болезненность при глотании. Миндалины увеличены, слизистая гиперемирована, в криптах наблюдаются образования серо-белого цвета, которые легко снимаются. Подчелюстные лимфоузлы отечны, болезненны.
Фолликулярная ангина характеризуется тяжелым течением с фебрильной температурой до 39-40°, ознобом, слабостью, ломотой в мышцах, болью при глотании и открывании рта. Гланды при этом отечны, увеличены, на их поверхности видны желтые гнойнички – это воспаленные фолликулы, которые могут разрываться, с выделением содержимого наружу.
При частых ангинах, отсутствии адекватного лечения, гланды гипертрофируются, переходя в хронический тонзиллит.
Увеличенные аденоиды у ребенка вследствие воспаления подлежат лечению:
- При вирусной инфекции назначают противовирусные (Виферон, Гриппферон, Кагоцел);
- При бактериальном – антибиотики в возрастной дозе (полусинтетические пенициллины, цефалоспорины, макролиды);
- Антигистаминные – Супрастин, Лоратадин, Диазолин;
- Витамины группы В, С;
- Сосудосуживающие капли в нос: Називин, Виброцил;
- Местные антисептики: Биоспорин, Изофра.
При переходе воспаления, в хроническое течение с гипертрофией аденоидов, рекомендовано оперативное вмешательство – аденомэктомия, аденотомия.
Лечение ангины проводится чаще в домашних условиях, но при тяжелом течении необходима госпитализация в инфекционную больницу или ЛОР-отделение. Терапия при воспалении аденоидов и гланд практически одинакова. Для лечения острого тонзиллита необходим прием антибиотиков широкого спектра действия (пенициллины, цефалоспорины, макролиды); антигистаминных препаратов; витаминов и иммуномодуляторов. Различия в терапии аденоидов и небных миндалин состоит в местной терапии: при ангине используют полоскание раствором фурацилина, слабым содово-солевым раствором, отваром трав. Применяются местные антисептики: Биопарокс, Йокс, Мирамистин. В случае увеличения миндалин до 2-3 степени показана тонзиллэктомия.
Операция по удалению глоточной миндалины называется аденомэктомия (аденотомия). Она показана при их гипертрофии 2-3 степени. Больным с 1 степенью операция показана при хронических или повторяющихся воспалительных заболеваниях уха и носа (отит, ринит, синусит).
источник
3. Гипертрофия глоточной миндалины (аденоиды): этиология, патогенез, степени, клиническая картина, диагностика, лечение. Гипертрофия глоточной миндалины (Аденоидные вегетации)
Причины возникновения и течение болезни. Такое заболевание как аденоиды (увеличение глоточной миндалины патологического характера) в основном наблюдаются у детей в возрасте от 5 до 15 лет. Но встречается и у людей постарше, чаще у мужчин в возрасте 26-30 лет, а так же улиц, достигших 70-75 лет. Глоточная миндалина является частью лимфаденоидного глоточного кольца Пирогова-Вальдейера. Она может находиться в следующих состояниях:
Хронического воспаления. В этом случае глоточная миндалина становится источником повышенной чувствительности (сенсибилизации) к бактериям, а так же посылает патологические импульсы в иммунную и вегетативную нервную системы, а также дыхательные пути.
Гипертрофия глоточной миндалины тесно связана с целым рядом расстройств, которые могут иметь как местный, так и общий характер. Кроме затруднений при дыхании через нос наблюдаются расстройства речи и слуха, нарушения роста лицевой части черепа. При аденоидах отмечаются головокружения и головные боли, рассеянность, забывчивость, расстройства сна. Температура тела у больного – субфебрильная, т.е. 37-38°C. В некоторых случаях возможны эпилептические припадки, недержание мочи, нарушения зрения, нарушения в работе сердечно-сосудистой системы и т.д.
Как следствие затруднения носового дыхания возникают нарушения в циркуляции (обращении) крови и лимфы, что в значительной степени снижает защитные функции слизистой носа, повышает обсемененность слизистой оболочки бактериями, угнетает двигательную активность мерцательного эпителия и др.
Аденоиды играют важную роль в аллергизации организма, потому что являются источником повышенной чувствительности к бактериям и грибам (микозам). Наиболее часто встречаются стрептококки (гемолитические и негомолитические), нейссерии и энтерококки. Антигены вышеперечисленных микроорганизмов родственны и могут стать решающим фактором, независимо от того, какой из них вызвал сенсибилизацию. Из грибковой флоры наиболее часто определяется лучистый гриб. Важное место среди антигенов занимают аутоантигены – так называют поврежденные ткани миндалины, к которым организм вырабатывает антитела, что потом приводит к возникновению в организме аллергических и аутоиммунных реакций. Это следует учитывать при разработке тактики проведения лечения аденоидита. При проведении гистологического исследования проявляются признаки поверхностного воспаления, носящего паренхиматозный характер. Это следует классифицировать как хронический аденоидит.
Клиническая картина. Пациент, как правило ребенок жалуется на трудности при дыхании через нос и беспокойный сон, во время которого он часто просыпается. Во время сна возможен храп. Лицо у таких детей обычно вытянуто, а рот полуоткрыт. Имеется нарушение прикуса, при котором верхние резцы в значительной степени выступают вперед и располагаются хаотично – это называют внешним аденоидизмом. Как следствие продолжительного дыхания через рот, возникает такое нарушение при формировании грудной клетки, как куриная (или килевидная) грудь, при которой грудина выпячивается вперед.
Диагностика. Диагностика не вызывает сложностей и затруднений. Заболевание можно заподозрить по специфическому виду больного, что подтверждается проведением задней риноскопии и эндоскопического исследования полости носа.
Лечение. Сначала проводиться консервативная терапия, которая уменьшает воспалительные явления аденоидных вегетаций. Назначают витамины, антигистаминные (противоаллергические) препараты, протеолитические ферменты (расщепляющие пептидные связи в белках), гомеопатические средства — лимфомиозот, эуфорбиум композитум.
В случае, если эффект не наблюдается, то показано хирургическое лечение – аденэктомия или аденотомия в условиях лор стационара, реже амбулаторно, но при этом в лор клинике должен быть дневной стационар. Некоторые авторы называют аденэктомию – аденоидектомия. Это более длинное название но суть от этого не меняется. Аденэктомия это полное удаление аденоидных вегетаций, аденотомия – частичное удаление. Обе лор операции выполняется либо под местной анестезией, либо под краткосрочным наркозом, что безусловно лучше с точки зрения отсутствии психологической травмы у ребёнка.
Нередко аденоиды и гипертрофия небных миндалин сочетаются. В таком случае две операции выполняют одновременно. Называется такая операция – аденотонзилэктомия. Вначале лор врач выполняют тонзилэктомию, а затем удаляются аденоиды.
4. Острый гнойный средний отит у детей, особенности течения. Острый средний отит у детей (острый средний отит, острый катар среднего уха) — острое воспалительное заболевание среднего уха.
Следует помнить, в настоящее время в литературе используют разную терминологию при описании хронического катарального среднего отита. Характер содержимого при этом заболевании иногда бывает очень своеобразным и отличается повышенным содержанием элементов крови, белка (или его отсутствием) и т.д. Можно встретить такие названия, как экссудативный, транссудативный, серозный, геморрагический, мукозный отит, «клейкое» ухо и т.д. Однако принципы лечения от этого не меняются.
Острый средний отит — одно из самых частых заболеваний уха у детей (приближается к 65-70%), составляет 25-40% случаев. Хронический катаральный средний отит может быть самостоятельным заболеванием или этапом перехода в острое гнойное воспаление среднего уха.
Частота острого среднего отита связана с некоторыми общими и местными условиями, способствующими его возникновению у ребёнка. Заболевание чаще встречают в грудном и раннем детском возрасте с пиком заболеваемости в 6-18 мес. В последующем риск немного снижается, однако к исходу раннего детского возраста почти у всех детей в анамнезе описан хотя бы один эпизод заболевания. На первом году жизни 44% детей переносят острый средний отит 1-2 раза, 7,8% — 3 раза и более. К 3,5 и 7 годам острый средний отит переносят 83,91 и 93% детей соответственно.
источник
Аденоиды – причины, симптомы, степени, диагностика и лечение. Где находятся аденоиды, почему они воспаляются? Аденоидит – причины, методы лечения. Как удаляют аденоиды? Возможно ли лечение аденоидов без операции?
- ОРЗ;
- фарингитов;
- тонзиллитов (воспаления небных миндалин);
- аденоидитов (воспаления глоточных миндалин);
- ларингитов (воспалительных процессов в гортани).
При этих заболеваниях происходит застой крови и лимфы в миндалинах, а лимфоидная ткань не успевает уничтожать большое количество болезнетворных микроорганизмов, которые размножаются в дыхательных путях.
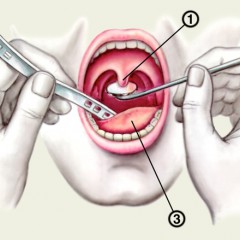
1 – небный язычок; 2 – зеркало; 3 – язык; 4 – шпатель.
- аденоиды II – III степени: желательно выполнять операцию как можно раньше;
- неэффективность консервативного лечения при аденоидах II – III степени;
- выраженная постоянная заложенность носа, сильное нарушение носового дыхания, храп во сне;
- постоянные частые осложнения в виде простудных заболеваний, фарингитов, ларингитов, отитов, пневмоний.
- острый воспалительный процесс в носоглотке: операцию можно проводить только при стихании воспаления;
- различные заболевания крови.
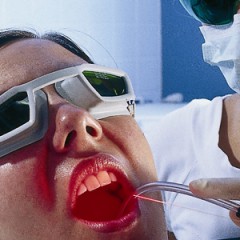
- аденоидэктомия – удаление глоточной миндалины;
- внутритканевая деструкция – лазерное излучение разрушает аденоидные вегетации изнутри;
- вапоризация – воздействие на аденоиды лазером и уменьшение их размеров без удаления.
Лечащий врач выбирает один из типов вмешательства, в зависимости от степени разрастаний, состояния и возраста пациента, наличия хронических инфекций и осложнений.
Преимущества лазерного удаления аденоидов:
- Высокая точность. При помощи лазера можно полностью удалить всю пораженную ткань глоточных миндалин и избежать рецидивов.
- Бескровность. Лазерный луч не только рассекает ткани, но и сразу же прижигает их вместе с мелкими сосудами.
- Безболезненность. Лазерное излучение обладает эффектом анестетика. В совокупности с местной анестезией удается добиться хорошего обезболивающего эффекта.
- Минимальный восстановительный период. После операции ребенку не придется так долго соблюдать постельный режим и физических нагрузок, придерживаться диеты.
- Стерильность. Лазер уничтожает болезнетворные бактерии, грибки и вирусы.
- Мягкое воздействие на ткани. Лазер воздействует на слизистую оболочку более бережно, чем скальпель.
Главные недостатки лазерного удаления глоточных миндалин в том, что для этой процедуры необходимо наличие сложного оборудования, а врач должен пройти специальное обучение. Ошибки во время процедуры могут приводить к ожогам слизистой и рецидивам аденоидов.

- Предохранение от воздействия негативных факторов во время беременности. Будущей маме нужно избегать инфекций (а если заболевание уже началось – сразу обращаться к врачу и начинать лечение), контакта с вредными веществами.
- Полноценное питание. В рационе ребенка должны присутствовать все необходимые питательные вещества, минералы, микроэлементы.
- Соблюдение режима дня.
- Полноценный сон. В том числе – дневной.
- Профилактика инфекций.Особенно важна в осенне-зимний период, для детей, которые идут в школу или детский сад. Важное значение имеет вакцинация против гриппа.
- Своевременное лечение инфекций и очагов воспаления. Сюда относятся ОРЗ, больные зубы, тонзиллит и пр.
- Закаливание. Полезно закаливание водой, воздухом, солнцем. Его необходимо проводить правильно, постепенно и регулярно.
- Избегание переохлаждений. Ребенок всегда должен быть одеть по сезону, не слишком легко, но и кутать его тоже не нужно.
Чаще всего аденоиды диагностируются у детей в возрасте, когда происходит активный рост и развитие лицевого и мозгового отделов черепа. Если ребенок постоянно дышит через рот, это может негативно сказываться на многих органах. Возможные осложнения аденоидов:
- нарушение психоэмоционального и интеллектуального развития из-за постоянного кислородного голодания головного мозга;
- неправильное формирование прикуса;
- нарушения зубного ряда, неправильный рост зубов;
- нарушение работы иммунной системы, аллергические реакции;
- хронические заболевания ЛОР-органов: отиты (воспаление уха), синуситы (воспаление придаточных пазух носа) и др.;
- снижение слуха в результате хронического воспалительного процесса;
- атрофический фарингит – воспаление глотки из-за постоянного высыхания слизистой оболочки в результате дыхания через рот.

Масло туи – это гомеопатическое средство. Для лечения аденоидов применяют 15% раствор, который можно приобрести в аптеках: Туя ДН или Туя Эдас-801 (в виде капель). Данное средство оказывает метаболический эффект – помогает восстановить слизистую оболочку и нормализовать выделение слизи.
При аденоидах закапывают в нос по 2-4 капли масла туи 2-3 раза в день, предварительно очистив носовую полость при помощи капель или спрея на основе морской воды. Продолжительность курса лечения определяет врач.
В Москве стоимость удаления аденоидов – от 15000 рублей. Цена операции увеличивается, если используется общий наркоз, лазерная аденотомия (в среднем 35 000-40 000 рублей).
В регионах стоимость операции может составлять от 5 000 рублей.
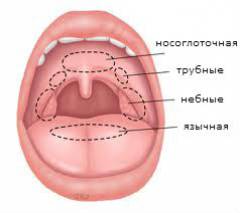
- небные – находятся в углублениях, расположенных между мягким небом и языком;
- язычная – находится сверху на корне языка;
- трубные – расположены в глотке справа и слева, в местах, где в нее впадают евстахиевы (слуховые) трубы;
- носоглоточная – собственно, когда она увеличивается, ее и называют аденоидами.
Любые лекарственные препараты назначаются с определенной целью, поэтому их ни в коем случае не стоит применять без назначения врача.
-
Назонекс (Мометазон) – глюкокортикостероид (препарат гормонов коры надпочечников), который подавляет иммунные реакции. Его назначают интраназально (внутрь носа) преимущественно при аллергических состояниях и заболеваниях, включающих аллергический компонент.
-
Эдас-801 – гомеопатический препарат, действующим веществом которого является масло туи (см. выше).
-
Авамис (флутиказона фуроат) – так же, как и Назонекс, является глюкокортикоидом. Обладает выраженным противовоспалительным действием.
В Международной классификации болезней десятого пересмотра аденоиды имеют следующие коды:
- J35.2 – гипертрофия аденоидов (увеличение аденоидов);
- J35.3 – гипертрофия миндалин и аденоидов;
- J35.8 – другие хронические болезни миндалин и аденоидов (в том числе аденоидные разрастания);
- J35.9 – неуточненная хроническая болезнь миндалин и аденоидов.
источник
Аденоиды – патологически увеличенные носоглоточные миндалины – очень распространенное заболевание, в том числе, у детей. Аденоиды всегда ассоциировались с их удалением, и это было кошмаром для многих поколений россиян.
К счастью, времена меняются, и меняется взгляд на эту проблему. Из-за чего увеличиваются аденоиды и почему не надо спешить их удалять, рассказала МедНовостям главный научный сотрудник отделения детской ЛОР патологии Научно-клинического центра оториноларингологии ФМБА, профессор Российской медицинской академии непрерывного профессионального образования Галина Тарасова.
Галина Дмитриевна, еще тридцать лет назад аденоиды удаляли чуть ли не всем подряд, даже младенцам младше года. Сегодня что-то изменилось?
— Действительно, одна из моих преподавателей, которая учила меня оперировать аденоиды, рассказывала, что оперировала как-то даже семимесячного ребенка. Сейчас такого, слава богу, нет. И есть такое положение, что до пяти лет все-таки лучше глоточную миндалину не удалять. Дело в том, что раньше часто болеющим считали ребенока, у которого за год случалось 4-6 эпизодов ОРЗ. Была даже такая классификация Баранова-Альбицкого в зависимости от возраста. Сейчас аллергологи и иммунологи объясняют, что нормой, особенно для ребенка до пяти лет, может считаться до 12 эпизодов ОРЗ в год. Это его адаптация к внешнему миру, к встрече с новыми бактериальными агентами, с новой средой, таким образом происходит становление иммунной системы.
Но отношение к этому двоякое, и по-прежнему есть сторонники удаления аденоидов, которых немало. Хотя все-таки мировая тенденция такова, что лучше лечить их консервативно. В организме нет ничего лишнего, и глоточная миндалина – важный иммунный орган. Кроме того, как правило, увеличение глоточной миндалины происходит не само по себе, а за счет воспалительного процесса (аллергического или вызванного бактериальной инфекцией). Значит надо найти возбудителя, который поддерживает это воспаление и «убрать» его, как это делают в другом месте. То есть вылечить, а не просто отрезать воспаленный орган.
Тем более, если проблема заключается в аллергии.
— Конечно. Аденоиды могут развиться за счет аллергического процесса. В аллергическое воспаление вовлекается не только слизистая оболочка полости носа, лимфоидная ткань носоглотки, но и глоточная миндалина. Уберите это обострение аллергического процесса, и она тоже уменьшится. И, самое главное, не придется ее удалять, достаточно будет консервативного лечения.
Отолорингология – одновременно и хирургическая, и терапевтическая специальность. И по выбору методов лечения нас можно условно делить на «хирургов» и «консерваторов». Хирурги всегда настроены на удаление, но я в таком случае сравниваю воспаленную миндалину с миокардитом. Это ведь тоже воспалительный процесс, но там почему-то речь об удалении органа не идет.Но у нас врач, видя, что ребенок либо часто болеет, либо у него резко затруднено носовое дыхание, все-таки рекомендует аденомотомию. На какое-то время после операции, действительно, наступает облегчение, но очень быстро все возвращается на круги своя. Ведь причина болезни (искривление перегородки носа либо воспалительный процесс или др.) никуда не делась.
Несколько поколений родителей пугали тем, что, если вовремя не удалить у ребенка аденоиды, будет осложнение на уши, и он может потерять слух.
— Было такое. Да и сейчас хирургически настроенная часть ЛОР-врачей пугает родителей тем, что будут развиваться отиты, а за ними тугоухость и глухота. Напугать можно, это проще всего, а вот лечить у нас любят не все. Потому что это достаточно длительный процесс, ребенком нужно заниматься, а у врачей, особенно в поликлинике, времени на это нет – продолжительность приема пациента ограничена несколькими минутами.
Но это не значит, что консервативный подход к этому заболеванию невозможен. Конечно, это достаточно тяжело, но если правильно лечить воспалительный процесс в глоточной миндалине или уже при наличии аденоидов, то отит у ребенка не разовьется, и тугоухости не будет. И саму тугоухость тоже сейчас лечят достаточно эффективно: есть специальные приспособления, для того чтобы восстановить проходимость слуховой трубы, есть ингаляционные кортикостероиды, которые снимают воспалительные процессы в глоточной миндалине, и тем самым уменьшается размер аденоидов и ликвидируется воспалительный процесс.
А бывают ситуации, когда без операции все-таки не обойтись?
— В редких случаях, которые, к тому же, связаны с тем, что родители долгое время вообще не обращались ни к каким врачам, ребенок совершенно не может дышать носом. И тогда нужна экстренная помощь. Есть еще такая проблема, когда глоточная миндалина очень велика по размерам, и возникает ситуация ночного апноэ, то есть остановки дыхания у ребенка. Причины этого до конца еще не изучены, но все-таки апное в детском возрасте чаще связывают с увеличением глоточной миндалины и рекомендуют аденотомию. Я думаю, этот вопрос еще ждет своего решения и, возможно, будет найдена другая причина, но пока здесь у нас еще белое пятно.
Кроме глоточной миндалины есть еще небные (гланды). Их сейчас тоже реже стали удалять?
— Конечно, хирургическая активность сегодня снижена и в отношении небных миндалин, воспаление которых называется тонзиллит – острый, либо хронический (синоним острого тонзиллита – ангина). Разработано много лекарственных препаратов, которые воздействуют на воспалительный процесс в миндалинах, и прекращают рецидивы заболеваний у пациента.
Кроме того, появилась более тонкая и точная диагностика. Сейчас показанием к удалению небных миндалин являются сопряженные заболевания типа ревматизма, болезней почек и других. И лишь проводимая (в основном, за рубежом) на уровне антител иммунологическая диагностика позволяет определить, есть ли взаимосвязь между этими заболеваниями и воспалением миндалин. Только тогда решают вопрос об их удалении. У нас такого пока не внедрено в широкую практику. И врач принимает это решение по своему субъективному ощущению, изменены миндалины клинически или не изменены.
источник





 Назонекс (Мометазон) – глюкокортикостероид (препарат гормонов коры надпочечников), который подавляет иммунные реакции. Его назначают интраназально (внутрь носа) преимущественно при аллергических состояниях и заболеваниях, включающих аллергический компонент.
Назонекс (Мометазон) – глюкокортикостероид (препарат гормонов коры надпочечников), который подавляет иммунные реакции. Его назначают интраназально (внутрь носа) преимущественно при аллергических состояниях и заболеваниях, включающих аллергический компонент.  Эдас-801 – гомеопатический препарат, действующим веществом которого является масло туи (см. выше).
Эдас-801 – гомеопатический препарат, действующим веществом которого является масло туи (см. выше).  Авамис (флутиказона фуроат) – так же, как и Назонекс, является глюкокортикоидом. Обладает выраженным противовоспалительным действием.
Авамис (флутиказона фуроат) – так же, как и Назонекс, является глюкокортикоидом. Обладает выраженным противовоспалительным действием.