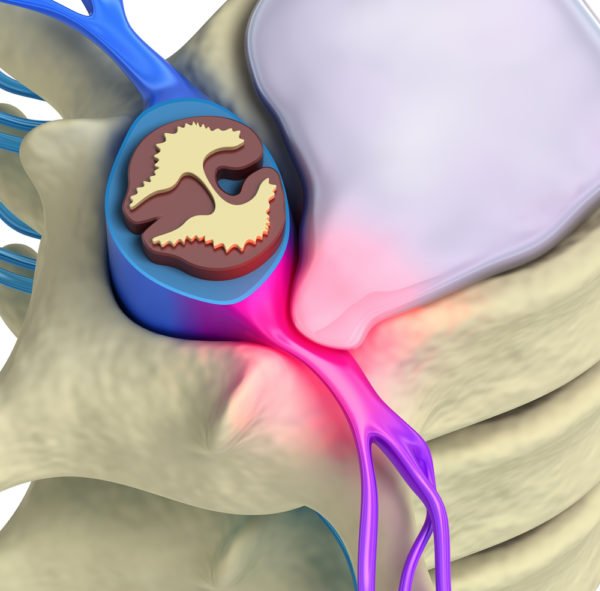
Вы неловко повернули голову, и резкая боль пронзила острой стрелой не только шею, но все тело целиком? Возможно, у вас защемило один из шейных нервов. Не спешите расстраиваться: вы не останетесь скрюченным надолго. Мы расскажем вам, как справиться с болью и обрести прежнюю подвижность.
В области шеи расположено восемь нервов, контролирующих чувствительность и подвижность рук. Из-за сложной анатомической формы позвонков этого отдела позвоночника и слишком плотного их расположения нервные корешки постоянно подвергаются опасности ущемления. Достаточно одного резкого движения, и нерв попадает в своеобразную «ловушку» из мышц и позвонков. Это явление называется шейной радиколупатией.
- У вас подвывих шейных позвонков, вызванный какой-либо травмой.
- Вы резко потянулись за чем-нибудь или повернули голову.
- Вы мало двигаетесь, и у вас есть лишний вес. Мышцы, поддерживающие позвоночник, ослабли и плохо справляются со своей задачей.
- Вы страдаете остеохондрозом, болезнями эндокринной системы, спинным артритом и др.
- На нерв давит растущая опухоль.
- Переохлаждение (вас «продуло»).
- После тяжелых физических нагрузок из-за перенапряжения мышц.
- Реакция на пересенный стресс.
- Из-за спазма мышц спины.
- Вы чувствуете резкую приступообразную или постоянную боль и во время движения, и в состоянии покоя. Неприятные ощущения распространяются на шею, затылок, лопатки и плечи. Боль жгучая, стреляющая, рвущая.
- Сильная слабость в мышцах плеч и шеи, вплоть до легкого паралича.
- Руки терпнут, болят, не слушаются.
- Немеет язык.
- Вам трудно глотать.
- Боли в груди, похожие на сердечные.
- У вас сильно болит и кружится голова, резко ухудшились память и сообразительность. Вероятно, произошло одновременное защемление артерии и шейного нерва.
К сожалению, это довольно частое явление при защемлении. Если признаки шейной радиколупатии сочетаются с симптомами плохого кровоснабжения мозга, немедленно обращайтесь к врачу или вызывайте «скорую помощь».
- Вас мучают головные боли, похожие на мигрень.
- У вас скачет давление.
- Резкие движения вызывают боль и головокружение.
- В ушах шумит.
- Вы стали плохо слышать, а в глазах появились «мушки».
- Сильная слабость и утомляемость. Вам плохо даются привычные действия и мыслительные операции.
- Память резко ухудшилась.
Ни в коем случае не медлите с визитом к врачу! Подобное состояние может вызвать инсульт!
- Сначала нужно снять болевые ощущения. Боли такого характера хорошо снимает ибупрофен. Кроме того, он оказывает противовоспалительное действие. Этот препарат можно недорого купить в любой аптеке без рецепта.
- Если боль слишком сильная, и лекарство не помогло, следует немедленно обратиться к доктору. Это нужно сделать, даже если боль прошла.
Не занимайтесь самолечением! Народные средства, предварительно не одобренные врачом, могут нанести вашему здоровью непоправимый вред. Нервная система – это очень тонкая и хрупкая структура. Любую ее патологию должен лечить только специалист.
Проблемой защемления нервов и другими неврологическими заболеваниями занимается врач-невролог. Во время приема он выяснит, какие симптомы вас беспокоят, как давно произошло защемление, сколько вам лет, какой образ жизни вы ведете. Для уточнения диагноза невролог может направить вас на рентген и компьютерную томографию.
Важно не только снять боль, но и устранить причину, ее вызвавшую. При защемлении шейных нервов врач может назначить вам следующие препараты и процедуры:
- миорелаксанты для снятия спазмов;
- сильные обезболивающие, если обычные препараты не в состоянии купировать боль;
- витамины группы В для улучшения питания тканей и мышц;
- мази и гели с согревающим эффектом – ибупрофен. диклофенак, с пчелиным ядом – для расслабления и улучшения кровотока;
- возможно, врач порекомендует вам носить специальный фиксирующий воротник, который обеспечит неподвижность позвонков, и нерв скорее выйдет из «ловушки»;
- ультразвуковые волны помогают снять воспаление и усиливают воздействие лекарств;
- специальный массаж улучшает кровообращение в мышцах и их питание, препятствует образованию отека и способствует мягкому освобождению защемленного нерва. Но в острой стадии болезни массаж опасен. Эту процедуру может проводить только врач;
- мануальная терапия может принести существенное облегчение уже после первого сеанса. Все ее приемы должен делать квалифицированный специалист;
- иглоукалывание для снятия болевого синдрома;
- остеопатия также может снять боль и освободить нерв после двух-трех сеансов.
В конце лечения невролог назначит вам эффективные хондопротекторы — препараты, способствующие быстрому восстановлению хрящевой ткани. Чтобы избежать повторного защемления строго выполняйте все предписания врача.
Если шейная радиколупатия застала вас в выходные дни, и до приема невролога нужно как-то дожить, справиться с основными симптомами вам помогут некоторые домашние средства:
- грелка с теплой водой или мешочек с солью уменьшат боль. Прикладывайте их к больному месту примерно на 15 минут три раза в день;
- ледяные компрессы отлично снимают отеки. На всякий случай, всегда держите в морозилке бутылку или контейнер со льдом. Если их нет, можно приложить к больному месту любой замороженный продукт – кусок мяса, например;
- примите кетанов, нимесил или ибупрофен;
- старайтесь меньше двигаться. Лежать нужно на твердой ровной поверхности.
Народные средства следует применять очень осторожно. Обязательно обсудите этот вопрос со своим лечащим врачом, расскажите, какие конкретно способы вас интересуют. Если он запретит, то настаивать на своем не нужно.
Положительные результаты дают следующие компрессы и втирания:
- лепешка из пшеничной муки и меда на ночь;
- настойка лавровых листьев на спирте или водке;
- мазь из шишек хмеля и несоленого сала;
- компресс из взятых поровну и мелко натертых картофеля, хрена и большой ложки меда. Его нужно накладывать через день и держать около 1,5 часов;
- фитованны с настоями аира, дубовой коры, шалфея и ромашки;
- травяной чай из валерианы, душицы, тимьяна, укропа и пустырника;
- принимайте по 0,5 г мумие в течение 10 дней, через пять дней курс надо повторить. Для стойкого результата нужно провести 3-4 курса.
- Обязательно укрепляйте мышцы шеи, с помощью специальных упражнений. Как их выполнять, вам расскажет физиотерапевт.
- Пройдите курс лечебного массажа. Эта процедура поможет снять напряжение в мышцах и улучшит кровоток и лимфодренаж в проблемной зоне.
- Избавьтесь от лишнего веса. Он мешает вашему позвоночнику и мышцам быть здоровыми.
- Если вы много работаете сидя и перенапрягаете мышцы шеи, обязательно делайте небольшую разминку хотя бы несколько раз в день.
- Не поднимайте тяжестей и избегайте слишком резких движений.
- Рекомендуется приобрести ортопедический матрац и подушку. Они обеспечат правильное положение тела во время сна.
Защемление нерва возникает при сдавливании нервных корешков, отходящих от спинного мозга, соседними позвонками, межпозвонковыми дисками, мышцами и различными патологическими образованиями.
Защемление нервов шейными позвонками называется шейной радикулопатией, ущемление затылочного нерва — затылочной невралгией.
Проблемы с защемлением нерва в шейном отделе позвоночника широко распространены, а интенсивность боли при таком защемлении выражена гораздо сильнее, чем при защемлении нервов в других отделах.
Шейный отдел позвоночника соединяет голову с телом и имеет сложную структуру.
В его канале очень плотно располагается большое количество нервов и кровеносных сосудов, в том числе позвоночных артерий, питающих мозг.
Позвонки шейного отдела плотно прилегают друг к другу через прослойки межпозвонковых дисков.
При нарушении амортизационной способности дисков в разных местах шейного отдела может возникать ущемление нервов, сопровождаемое двигательными нарушениями и болями.
Основными причинами защемления нервов и артерий шейного отдела являются патологические изменения в позвоночнике:
- разрастание соединительной ткани;
- костные выросты;
- травмы;
- остеохондроз шейного отдела и его последствия (протрузия и грыжа диска, снижение зазора между позвонками, выпячивание или выпадение или диска);
- спазмированность мышц спины;
- смещение или подвывих позвонков.
Спровоцировать защемление корешка нерва шейного отдела позвоночника могут:
- резкий поворот головы;
- растущая опухоль или разрастающиеся рубцы;
- малоподвижный образ жизни и слабость поддерживающих мышц;
- физические и эмоциональные перегрузки;
- переохлаждения;
- острые заболевания и обострение хронических;
- эндокринные нарушения.
Шейный отдел позвоночника наиболее уязвим у младенца, особенно в районе двух первых позвонков.
Почти у всех новорожденных они смещены в небольшой степени.
Изначально верхний отдел у ребенка еще слаб, связки и мышцы еще не выполняют двигательную и фиксирующую функцию.
В первые дни у новорожденного могут наблюдаться симптомы ущемления шейного нерва в виде:
- плача при перемене положения;
- плача при взятии на руки;
- фиксированной кривошеи, связанной иногда со смещением верхних шейных позвонков;
- напряжения мышц затылка и шеи;
- уплотнения мягких тканей шеи.
Обычно клиническая картина ущемления нерва связана с моментом рождения, потому что чаще всего в родах травмируются шейный отдел позвоночника и голова.
Иногда смещение позвонков шейного отдела, являющееся причиной защемления нерва, формируется у младенца еще в утробе матери.
Во время беременности неправильное формирование верхней части шейного отдела и смещение отдельных позвонков плода может происходить по причинам:
- неправильного предлежания;
- обвития пуповиной;
- узкого таза матери;
- нарушения работы кишечника и его постоянного давления на плод;
- пожилого возраста матери;
- травмы костей таза матери;
- сколиоза поясничного отдела позвоночника матери.
В родах наиболее часто травмируется шейный отдел позвоночника новорожденного.
Родовая травма шейного отдела возникает из-за перегрузок во время прохождения по родовым путям. В процессе выведения во время родов головки и плечиков младенца нагрузка на шейный отдел становится непомерной. Иногда в этот момент слышен хруст.
Родовые травмы со смещением шейных позвонков происходят вследствие:
- несоответствия родовых путей и размеров ребенка при крупном плоде;
- диабетической фетопатии плода;
- аномалий положения плода;
- переношенной беременности;
- аномалий развития плода (гидроцефалии);
- обвития пуповиной.
Что включает в себя профилактика остеохондроза? Информация тут .
В зависимости от места локализации, боли подразделяются на:
- цервикобрахиалгию (боли в руке и шее);
- цервикалгию (боль в шее).
В шейном отделе возможно сдавливание:
- артерии (вертебро-базилярный синдром);
- затылочного нерва;
- спинного мозга и нервных корешков.
В некоторых случаях ущемляется одновременно нервы (нервные корешки) и кровеносные сосуды, в результате чего ухудшается кровоснабжение определенной области, вызывая дополнительные симптомы нарушения мозгового кровообращения.
Рис. артерии шейного отдела позвоночника
При ущемлении любого из восьми шейных нервов (их корешков) появляются общие и специфические признаки, возникающие в результате нарушения иннервации и спазма сосудистого русла позвоночной артерии.
Общие симптомы проявляются в виде церебральных признаков и симптомов местной локализации, основными из них являются:
- головокружение, возникающее при резкой перемене положения тела (ортостатическое головокружение);
- головная боль, в том числе мигренозного характера и боль в затылке;
- онемение и покалывание одной или обеих рук, запястьев или пальцев;
- боль по всей длине руки вплоть до большого пальца;
- боли в области шеи, плеч и лопаток стреляющего, рвущего, колющего, или жгущего типа;
- повышенная утомляемость;
- снижение работоспособности;
- ухудшение памяти;
- снижение мышечного тонуса рук;
- легкие параличи и парезы;
- в тяжелых случаях #8212; нарушение иннервации органов ротовой полости с нарушениями речи, отеками слизистых и затруднением глотания.
Самые тяжелые последствия могут возникнуть при одновременном защемлении шейного нерва и шейных артерий, проходящих через отверстия в боковых отростках позвонков со второго по шестой.
При этом сосудистая головная боль носит интенсивный пульсирующий характер, распространяется от затылка ко лбу и усиливается при каждом движении головы.
Такое развитие болезни может привести к ишемическому инсульту.
Диагностика защемления осуществляется как на основании жалоб больного, так и с помощью специальной аппаратуры.
На основании жалоб можно выявить соответствие между локализацией признаков заболевания и местом защемления одного из восьми шейных нервов, выходящих из каждого из позвонков (см. таблицу).
источник
Остеохондроз относится к самым распространенным заболеваниям в мире. Его развитие связано с обменными нарушениями, провоцирующими дегенеративные изменения в позвоночнике. Основным симптомами патологии является боль. Она возникает вследствие раздражения или защемления нерва. В тяжелых случаях защемление может стать причиной нарушения функций внутренних органов, а при локализации зоны поражения в шейном отделе – сильных головных болей и нарушения мозгового кровообращения. При значительном защемлении нерва в позвоночнике возможна компрессия спинного мозга, приводящая к нарушению чувствительной и двигательной функций конечностей, в тяжелых случаях – к парезам и параличам.
Защемлением нерва называется состояние, которое возникает вследствие сдавления отходящих от спинного мозга нервных корешков позвонками, грыжей, протрузией или спазмированными мышечными волокнами. Этот процесс часто сопровождается интенсивным болевым синдромом.
Защемление шейного нерва
В зависимости от локализации остеохондроза выделяют три вида защемления нерва:
- в шейном отделе;
- в грудном отделе;
- в пояснично-крестцовом отделе.
Самыми часто встречающимися формами являются защемление шейного и седалищного нервов.
Говоря об этом состоянии, обычно подразумевают приступ острой боли в определенной части спины, однако следствием защемления, помимо болевого синдрома, могут стать также снижение чувствительности или онемение в иннервируемой зоне, а также нарушение функции внутренних органов. Симптоматика обусловлена тем, какой конкретно нерв оказался сдавленным. Нервы делятся на три типа:
- чувствительные;
- двигательные;
- вегетативные.
Основным проявлением защемления чувствительного нерва при остеохондрозе является сильная боль: она заставляет пациентов обратиться за профессиональной помощью. Что касается защемления двух другие типов нервов (вегетативных и двигательных), они могут в течение определенного времени игнорироваться больными, что чревато развитием осложнений.
Клинические проявления защемления зависят от нескольких факторов:
- зоны поражения;
- наличия воспалительного процесса;
- степени сдавления;
- его причины.
В области шеи расположено восемь нервов. При защемлении любого из них могут возникать болевые ощущения в шее, а также покалывание и онемение в зонах иннервации.
Сдавление различных нервов приводит к развитию разной клинической картины
- К первым симптомам защемления шейного нерва относится боль в плече. Она возникает вследствие сдавления нерва, расположенного в позвонке С5. Помимо боли, могут наблюдаться мышечная слабость и онемение плечевой зоны.
- Болевые ощущения и онемение в верхних конечностях проявляются при поражении нерва в позвонке С6. В этих случаях пациент ощущает боль во всей руке до большого пальца. Возможно также онемение запястья.
- При защемлении нерва в позвонке С7 боль распространяется по руке до среднего пальца, часто сопровождаясь онемением и покалыванием.
- Ограничение двигательной активности или дисфункция руки могут быть следствием защемления нерва, управляющего моторикой небольших мышц верхних конечностей. Нерв находится в позвонке С8.
Защемление нерва нередко сопровождается сдавлением кровеносных сосудов, вследствие чего резко ухудшается кровоснабжение определенной области. Так, при шейном остеохондрозе ущемленный нерв провоцирует боли в зоне шеи, но также может приводить к возникновению шума в ушах, цервикогенных головных болей, ухудшению зрения и слуха, снижению работоспособности, памяти и появлению других симптомов, обусловленных плохим кровоснабжением.
Защемление в среднем отделе позвоночника – явление не очень распространенное из-за небольшой подвижности данной зоны. В грудном позвоночном отделе нередко зажимается чувствительный или вегетативный нерв. При этом появляется очень сильная боль в левой части, в области сердца. Иногда она бывает колющей или пульсирующей и почти не отличается от сердечных болей. Сходство усиливается из-за одновременного возникновения проблем с дыханием: попытка глубоко вдохнуть может спровоцировать резкое усиление болевых ощущений. Возможно также нарушение сердечного ритма. Появляется ощущение скованности в груди, усиливающееся практически при любом движении. Как правило, боль распространяется от ребер по направлению к позвоночному столбу. Клиническая картина почти аналогична ишемии или сердечному приступу, что нередко приводит к постановке ошибочного диагноза. Дифференцировать боли, являющиеся следствием защемления нерва в шейном отделе, от болей, связанных с сердцем, можно посредством приема сердечных препаратов: при остеохондрозе они не помогают.
Сильное передавливание нерва провоцирует появление интенсивных болей в области желудка. Они напоминают болевой синдром, свойственный колитам, гастроэнтеритам, язвам. Отличить боли при остеохондрозе от желудочных можно при помощи приема спазмолитика: при проблемах с желудком препараты помогают, а при невралгии они совершенно бесполезны.
Состояние пациента резко ухудшается при возникновении мышечного спазма. Интенсивное сокращение мышц является ответной реакцией на сдавление нерва и приводит к многократному усилению болевых ощущений.
Однако при развитии невралгии боль не является обязательным или постоянным симптомом. Она может проявляться периодически, меняясь по продолжительности и характеру. Приступы случаются даже в ночное время, в состоянии покоя и полного мышечного расслабления. Более того, защемление может произойти в момент, когда напряженные мышцы расслабляются.
При остеохондрозе области поясницы сдавливается седалищный нерв. Выходящие из позвоночника нервные корешки отличаются повышенной чувствительностью, а во внутренней части диска содержатся белки, которые способны вызывать раздражение нерва. Поэтому при слишком близком расположении ядра диска к нерву последний подвергается ущемлению и может воспаляться.
При этом происходит два типа защемления с проявлениями невралгии:
- с болевым синдромом;
- без болевого синдрома.
Болевые ощущения могут значительно варьироваться по интенсивности. Иногда они бывают очень слабыми, а порой проявляются в виде острых приступов, провоцируемых резким изменением положения позвоночного столба. Может возникать чувство сильного жжения или ощущение прохождения через тело электрического разряда. В отдельных случаях боль распространяется по всей протяженности седалищного нерва – от поясничной зоны до пальцев ног.
Еще одним проявлением защемления нерва при поясничном остеохондрозе является онемение определенных зон нижних конечностей. Возможно также онемение одного участка и появление боли на другом участке.
Невралгия без болевого синдрома может проявляться через онемение пальцев, икроножных мышц или других зон. При защемлении седалищного нерва клиническая картина носит в основном смешанный характер и бывает составлена комбинацией различных симптомов. Нередко у человека меняется походка: при ходьбе он может «тянуть ногу».
Отдельно следует установиться на защемлении, получившем название «ишиас». Его проявлениями являются:
- покалывание, жжение в нижней части ноги;
- болевые ощущения в задней части;
- мышечная слабость;
- ограничение подвижности пораженной нижней конечности;
- прострел в стоячем положении;
- боль может усиливаться при чихании, кашле, смехе.
Почти во всех случаях ишиалгия носит односторонний характер, т.е. симптомы возникают только в одной конечности.
Выраженность симптоматики определяется наличием или отсутствием грыжи, величиной протрузии и другими особенностями поражения позвоночника. Нередко защемление сопровождается воспалительным процессом в нервном волокне, В таких случаях речь идет о радикулите. Если воспаления нет, то это состояние называется радикулопатией.
Радикулопатия и радикулит чаще всего возникают именно в пояснично-крестцовом отделе, поскольку именно эта часть позвоночника подвергается наибольшей нагрузке. Риск возникновения защемления седалищного нерва особенно возрастает при наличии у пациента избыточного веса. При тяжелом течении оно может спровоцировать нарушением регулирования нервных процессов и привести к сбою работы внутренних органов. Возможно даже нарушение контроля актов мочеиспускания и дефекации. Появление подобной симптоматики является показанием к срочной госпитализации и проведению операции.
Во всех случаях, когда появление болей в спине связано с защемлением нерва, необходимо проведение строго индивидуального лечения, поскольку этот симптом может быть связан с разными причинами
- Самой частой из них является обострение остеохондроза и гипертонус мышц. Дегенеративные изменения при этом заболевании приводят к сокращению зазора между соседними позвонками. Повышение мышечного тонуса усугубляет ситуацию. В результате нервное ответвление сдавливается телами позвонков.
Гипертонус мышц — одна из причин защемления - Нерв может защемляться вследствие спазма мышц. При этом происходит также защемление кровеносных сосудов и ухудшение кровоснабжения внутренних органов, головного мозга. Продолжительное защемление иногда провоцирует некроз нервных тканей и потерю чувствительности на отдельных участках. Нужно заметить, что спазмированность и гипертонус мышц сами по себе могут стать причиной развития остеохондроза. Это состояние не дает тканям расслабиться, из-за чего усиливается разрушительное воздействие на сегменты позвоночного столба. Риск возрастает при значительных физических нагрузках.
- Нерв защемляется и вследствие осложнений остеохондроза – протрузии диска и грыжи (выпадения или выпячивания диска). При этом нервное ответвление сдавливается межпозвонковым диском.
- Защемление чаще всего происходит у пациентов старшего возраста, поскольку у них более выражены такие явления, как изношенность межпозвонковых дисков, дегенеративные изменения позвонков, нарушения работы нервной системы.
- Риск усиливается при наличии вегетососудистой дистонии. Ее основными симптомами являются сильные головные боли, метеозависимость. Вегетативные нервы проявляют чувствительность и к психологическим перегрузкам. В состоянии нервного напряжения многие начинают испытывать межреберные, головные боли, болевые ощущения в конечностях и т.д.
- Причина защемления может заключаться в воспалении тканей, окружающих позвоночный столб.
- Нерв защемляется также из-за неудобной позы и продолжительной нагрузки на спину.
- Смещение, или подвывих позвонков – еще одна возможная причина защемления.
Нерв в данном отделе может сдавливаться вследствие выпячивания диска, пролапса, подвывиха шейных позвонков, дистрофических процессов в зоне шеи. Боль может появиться при резком повороте или наклоне головы, а также вследствие травмы шеи. Риск защемления возрастает из-за большой подвижности шейного отдела позвоночника.
Эта часть позвоночного столба малоподвижна, поэтому защемление происходит намного реже. Тем не менее оно может случиться, поскольку весь позвоночник окружен нервами, чутко реагирующим на любой дисбаланс. Приступ межреберной невралгической боли может быть вызван резким движением, неудачным поворотом корпуса или подъемом тяжести. При этом необязательно, чтобы нагрузки были тяжелыми: они могут быть самыми обычными, но при этом привести к приступу.
В области поясницы защемление нерва иногда сочетается со сдавлением ягодичной артерии остисто-крестцовой связкой, изменившей форму вследствие остеохондроза, или грушевидной мышцей.
- Нерв может ущемляться вследствие дегенеративных изменений позвонков и межпозвонковых дисков,
- Порой причина заключается в наличии позвоночной грыжи в поясничном отделе или смещении позвонков.
- К факторам риска относится и постоянная большая нагрузка на поясницу, провоцирующая воспалительный процесс в нервных волокнах (ишиас).
- Напряженность мышц поясничного отдела повышает нагрузку на позвоночный столб и провоцирует передавливание нерва.
- При неправильном перераспределении нагрузки на поясничную зону диск может сместиться, что приведет к частичному сдавлению его тканей.
Сутулость может быть причиной защемления
Есть определенные факторы, сочетание которых с остеохондрозом повышает вероятность защемления нерва. К ним относятся:
- Травмы позвоночного столба (при ударах, падении), приводящие к вывихам, подвывихам или смещению позвонков.
- Хронические инфекционные заболевания органов, находящихся в тазовой области, включая венерические (сифилис, гонорея и др.).
- Абсцесс, тромб, новообразование – снижают нормальный объем анатомического пространства и сдавливают нервные ткани.
- Заболевания, обусловленные нарушением обменных процессов (сахарный диабет и др.).
- Ожирение – повышает нагрузку на позвоночник.
- Плохая осанка – приводят к неправильному распределению нагрузки по позвоночному столбу.
- Беременность — на поздних сроках плод и околоплодные оболочки достигают больших размеров, давят на позвонки и могут спровоцировать их смещение.
Подбор конкретной программы лечения производится с учетом причины, локализации, симптоматики патологического процесса.
- Если защемление произошло вследствие подвывиха позвонков, хороший результат можно получить посредством применения мануальной терапии и массажа: они позволяют быстро избавиться от боли, при этом эффект ощущается уже после одного сеанса.
- Когда причиной защемления нерва является протрузия диска, являющаяся следствием дистрофических процессов при шейном или поясничном остеохондрозе, необходимо длительное комплексное лечение, направленное на устранение выпячивания, восстановление нормального анатомического положения диска.
- Если причина заключается в другом заболевании (новообразовании, абсцессе и т.д.), необходимо заняться его лечением.
- Когда нерв ущемляется вследствие наличия грыжи, может потребоваться хирургическое вмешательство.
Независимо от выбора конкретного способа лечения, задачей номер один является купирование боли. С этой целью назначают:
- Нестероидные противовоспалительные средства: Ибупрофен, Напроксен. Их можно приобрести без рецепта. Препараты снимают воспаление, оказывают обезболивающее действие.
- Сильные анальгетики – их назначение целесообразно только при крайней необходимости. Такие медикаменты можно применять только под постоянным врачебным контролем, поскольку они могут привести к развитию наркотической зависимости.
- Миорелаксанты. Для лечения защемления нерва при остеохондрозе используют центральные миорелаксанты: Баклофен, Тизанидин, Циклобензаприн, Метокарбамол. Как правило, их не применяют в течение длительного времени, поскольку такие препараты оказывают неблагоприятное воздействие на другие системы организма. Механизм действия заключается в уменьшении спазма мускулатуры и расслаблении мышечных волокон, благодаря чему происходит высвобождение нервных корешков и смягчение болевых ощущений.
- Лекарственные средства для укрепления сосудов, улучшения кровообращения и обменных процессов. Восстановление нормального кровотока и метаболизма в пораженном отделе способствует устранению застойных явлений и, как следствие, активации процессов регенерации поврежденных нервных волокон.
- Кортикостероиды. Их применение – достаточно радикальная мера. Препараты данной группы могут провоцировать серьезные побочные эффекты, поэтому гормональные средства применяют только при неэффективности других медикаментов.
С помощью данного метода удается довольно быстро купировать боли и устранять ограниченную подвижность, возникающие при защемлении нерва. Иногда симптомы исчезают уже после одного сеанса. Мануальное воздействие снимает напряженность в пораженной зоне, в результате сокращается давление на ущемленный нерв. Преимуществами мануальных методик являются:
- высвобождение нерва, восстановление нормальной передачи нервных импульсов;
- эффективное устранение мышечного спазма;
- увеличение зазора между позвонками;
- стимуляция кровообращения и улучшение питания межпозвонковых дисков.
Необходимо заметить, что посредством мануальной терапии можно не только устранить болевые ощущения, но и добиться полного восстановления функций пораженного нерва. Методика эффективна также в случаях, когда защемление стало следствием разрушения фиброзного кольца диска.
Физиотерапия оказывается эффективной при всех видах защемлений. Она способствует растяжению и укреплению мышц, благодаря чему давление на сдавленный нерв уменьшается. Процедуры способствуют:
- прогреванию пораженного участка;
- устранению отечности;
- улучшению кровообращения;
- сокращению боли.
Для лечения защемления нерва при остеохондрозе применяют:
- парафиновые аппликации; УВЧ-терапию;
- магнитотерапию;
- электрофорез с лекарственными средствами;
- фонофорез.
Иглоукалывание традиционно используется для лечения ущемленного нерва. Это безболезненная и безопасная процедура, не провоцирующая побочных эффектов и не имеющая противопоказаний. Помогает быстро избавиться от боли и снять отеки. Большим плюсом рефлексотерапии является возможность снижения фармакологической нагрузки на организм. Методика применяется в качестве дополнения к другим способам лечения.
Воздействие на акупунктурные точки приводит к следующим процессам в организме:
- Синтез эндогенных опиатов (эндорфинов и энкефалинов) – после попадания в кровяное русло они достигают очага боли и вызывают в нем анальгезирующий эффект. Также происходит выделение небольшого количества серотонина. Он улучшает настроение, а позитивный настрой в свою очередь повышает эффективность лечения.
- Воздействие на кору надпочечников, стимулирование выработки кортизола. Гормон оказывает противовоспалительное действие. Наличие данного эффекта позволяет обойтись без применения глюкокортикостероидов или снизить их дозировку.
- Нормализация кровообращения, снижение отечности спинномозговых нервов – способствуют сокращению степени сдавления нервного корешка и смягчению боли.
- Сокращение спазма паравертебральных мышц, провоцирующего усиление боли.
- Улучшение регенеративных характеристик хрящевой ткани – также помогает сократить давление на нервные корешки.
- Седативный эффект – повышает общую результативность лечения.
Лечебный массаж способствует активации кровообращения, обменных процессов, снимает мышечный спазм, стимулирует восстановительные процессы в мышечных и эластических элементах, повышает подвижность пораженного отдела позвоночника. Расслабление мышц в свою очередь сокращает степень сдавления нерва. Эффективность массажа многократно возрастает при сочетании с физическими упражнениями. Их лучше выполнять непосредственно после массажной процедуры. Для лечения и профилактики защемления нерва при остеохондрозе очень полезны упражнения, укрепляющие соответствующие группы мышц: шейные, грудные, поясничные. Сильные мышцы лучше поддерживают позвоночник, снимают с него определенную часть нагрузки и предупреждают ущемление нерва. Комплекс подбирает специалист.
Хирургическое вмешательство назначается в крайнем случае. Показаниями к нему являются:
- Потеря контроля над актами дефекации и мочеиспускания.
- Синдром конского хвоста. Конским хвостом называются нервные окончания, расположенные в нижнем отделе спинного мозга. При значительном защемлении этих нервов больные испытывают сильную боль, у них происходят серьезные неврологические нарушения, развивается радикулопатия, нарушаются функции органов таза. Проявление синдрома конского хвоста является прямым показанием к срочной операции.
Хирургическое вмешательство проводится в 2 этапа:
- Устраняется причина болевого синдрома (декомпрессионная хирургия).
- Производится стабилизация позвоночного столба (стабилизирующая хирургия).
Оба этапа осуществляются в ходе одной операции.
Применяются следующие виды операций:
- фасетэктомия;
- фораминотомия;
- ламинэктомия;
- ламинотомия;
- дискэктомия;
- корпэктомия.
Для стабилизации позвоночника используют спондилодез – метод слияния позвонков посредством переднего или заднего доступа. Создают среду для срастания костей позвоночника. Этот процесс длится несколько месяцев. Пустоты заполняются биологическими материалами, стимулирующими рост костей, или замещаются костными трансплантатами из костей самого пациента или донора.
После купирования острой боли для поддержания достигнутого результата рекомендуется применять следующие процедуры:
- Обычный или баночный массаж с использованием согревающих и противовоспалительных мазей. Для лечения пораженного отдела подходят растирания настойкой еловых или сосновых почек и хвои, цветков одуванчика. Настойку готовят следующим образом: пол-литровую банку заполняют до половины сырьем и заливают спиртом. Оставляют для настаивания в темном месте.
- Аппликации теплым воском. Очень эффективны в случае защемления нерва при шейном и поясничном остеохондрозе. Снимают мышечный спазм, смягчают боль, оказывают противовоспалительное действие. Поверхность кожи обрабатывают любым жиром, сверху мягкой кисточкой послойно наносят предварительно разогретый пчелиный воск (для разогрева используют водяную баню). Укутывают больное место одеялом и оставляют для полного прогревания.
- Ежедневная гимнастика. Упражнения необходимо согласовать со специалистом. Движения должны быть плавными и не вызывать дискомфорта или боли.
источник
Повышение температуры — это тот самый звоночек, который сигнализирует о наличии какого-либо сбоя в одной из систем организма. Игнорировать это явление ни в коем случае нельзя.
Негативные изменения дегенеративно-дистрофического характера соединительных элементов позвоночника сами по себе не могут стать причиной возникновения жара, температура при остеохондрозе связана исключительно с последствиями такой «перестройки», а именно с развивающимися на их фоне сопутствующими заболеваниями. Она также может быть следствием обострения или начала развития иных болезней, не связанных с опорно-двигательной системой.
Температура при остеохондрозе повышается по нескольким причинам, а именно:
- Стеноз позвоночного канала. Выражается в сужении каналов спинного мозга, лишившихся своего первоначального диаметра вследствие утолщения связок, выпирания дисков, увеличения размеров суставов. В большинстве случаев развивается на фоне запущенного хронического остеохондроза поясничного и шейного отдела. Основные симптомы: болевые ощущения, локализованные в травмированной зоне или отдающие в нижние конечности, воспалительный процесс, сопровождающийся жаром.
- Синдром позвоночной артерии. Пугающая отметка на градуснике может быть следствием этого явления, часто сопутствующего негативным изменениям в состоянии позвоночника, конкретнее, шейного его сегмента. Деформация соединительных элементов шеи и их смещение не проходит бесследно и для пролегающих на травмированном участке артерий. Они защемляются, в результате чего нарушается нормальный кровоток, отделы головного мозга недополучают питания и не могут полноценно справляться со своими функциями. Наряду с этими процессами, вызывающими и нарушения в работе вистибюлярного аппарата, и психоневрологические расстройства происходит и ещё один — воспалительный, а любое воспаление — это повышение температуры.
- Протрузия дисков. Представляет собой начальную стадию образования межпозвоночной грыжи. Фиброзное кольцо ещё сохраняет целостность, но его ткани уже травмированы и не способны удерживать студенистое ядро внутри. Результат: изменение структуры, появление выступов, смещение самого кольца, защемление нервных корешков, боль иррадиирующая в межлопаточную область, ноги, межреберье, воспаление и жар. Катализатором для начала формирования протузий могут стать чрезмерные нагрузки в остром периоде. Чаще подобное проявление, сигнализирующее о наличии проблем, диагностируется в пояснице, реже в шее.
- Невроз. Поднятие температуры при заболевании грудного отдела может быть результатом параллельно развивающегося невротического расстройства, причиной которого стали постоянные стрессы, связанные с развитием болезни позвоночника, в том числе с ограничением активности и работоспособности, невозможностью вести прежний образ жизни. Симптомов невроза множество: и раздражительность, и утомляемость, и постоянно испытываемые чувства страха и тревоги, и учащённое сердцебиение, и потливость, и лихорадка, и озноб.
- Миофасциальный и фибромиалгический синдромы. И первый, и второй провоцируют появление сильных мышечных болей, в совокупности с которыми у больного наблюдаются спазматические явление, способные привести к усилению степени повреждения нервных корешков и присоединить к уже существующим симптомам еще и воспалительный процесс. Именно в этом случае шкала градусника может показать высокое значение.
- Невралгия. Это состояние, связанное с защемлением определённого нерва, проходящего в узком естественном канале, в результате этого процесса нарушается целостность клеточных внутричерепных (при остеохондрозе шейного отдела) и внутрипозвоночных (при других формах заболевания) структур. Потеря ими своих первоначальных свойств приводит к образованию очага воспаления, жару. Основным признаком невралгии также является боль, носящая приступообразный характер.
- Наличие иной болезни. Такая ситуация в большинстве случаев связана с изменением в состоянии грудного отдела. Жар очень редко может быть следствием развития остеохондроза, все дело в присоединившихся к нему и параллельно развивающихся заболеваниях лёгких (туберкулёзе, пневмонии). Боли в шее, сопровождающиеся жаром, тоже редко относятся к симптомам заболеваний шейного отдела позвоночника, чаще они являются проявлениями вирусных инфекционных болезней (гриппа, ОРВИ).
Температура при остеохондрозе является серьёзным поводом для прохождения общего обследования. Только в этом случае врач сможет получить точную клиническую картину, правильно поставить диагноз, назначить грамотное лечение, способное привести к быстрому выздоровлению.
Большинство специалистов придерживается мнения, что, принимая жаропонижающие средства, больной лишает себя возможности избавиться от воспаления силами своего собственного организма, а потому рекомендуют отказаться от них и заменить лекарства большим количеством тёплой жидкости (для облегчения вывода токсинов, содержащих остатки, погибших под воздействием высокой температуры, вирусов и бактерий).
Эти же врачи делают оговорку, выделяя два момента, требующих обязательного приёма медикаментозных средств, нацеленных на устранение жара, а именно:
- тогда, когда градусник показывает значение выше отметки в 38,5°;
- тогда, когда значение ниже, но сопутствующие жару явления: судороги, ломота, головная боль не дают человеку возможности уснуть, отдохнуть и восстановиться.
Наиболее эффективными препаратами, способными максимально улучшить состояние больного при минимальных побочных явлениях, относят: Найз, Кетонал.
источник
Прежде чем изучать причины воспаления затылочного нерва, нужно немного ознакомиться с анатомией этого структурного волокна. Есть подразделение на малую или большую ветвь затылочного нерва.
Частично аксоны отходят от корешкового нерва, выходящего между первыми двумя шейными позвонками. Вторая часть отходит от корешковых нервов, выходящих между третьим и четвертым шейным позвонком.
В области акромиального плечевого сочленения эти две части соединяются и направляются к затылочной области.
А теперь можно перейти к вероятным причинам появления подобного заболевания:
- невралгия затылочного нерва может быть спровоцирована остеохондрозом с дегенерацией хрящевой ткани межпозвоночного диска;
- защемление часто становится следствием грыжи диска;
- спондилез, спондилоартроз и нестабильность положения тел позвонков приводят к компрессии корешковых нервов;
- воспалительные процессы в области акромиального и плечевого сочленения препятствует нормальному прохождению аксонов;
- опухолевые и инфекционные процессы;
- травмы, ушибы, удары, растяжения и трещины костей.
Чаще всего защемление нерва происходит по причине обострения остеохондроза (дегенерация хрящей межпозвоночных дисков): зазор между позвонками сужается и нервные ответвления защемляются. Гипертонус (спазмирование) мышц лишь усугубляет патологический процесс, доставляя человеку ещё больший дискомфорт.
Когда спазмированные мышцы защемляют нервы, страдают также и кровеносные сосуды. Это не только причиняет боль, но и ухудшает кровообращение, работу внутренних органов и головного мозга.
Если защемление длится продолжительное время, нервные ткани могут отмирать и чувствительность отдельных частей тела и участков кожи может пропадать. Иногда защемленный нерв может воспаляться.
В частности, это происходит при радикулите.
К сожалению, это довольно частое явление при защемлении. Если признаки шейной радиколупатии сочетаются с симптомами плохого кровоснабжения мозга, немедленно обращайтесь к врачу или вызывайте «скорую помощь».
- Вас мучают головные боли, похожие на мигрень.
- У вас скачет давление.
- Резкие движения вызывают боль и головокружение.
- В ушах шумит.
- Вы стали плохо слышать, а в глазах появились «мушки».
- Сильная слабость и утомляемость. Вам плохо даются привычные действия и мыслительные операции.
- Память резко ухудшилась.
Ни в коем случае не медлите с визитом к врачу! Подобное состояние может вызвать инсульт!
В зависимости от места локализации, боли подразделяются на:
- цервикобрахиалгию (боли в руке и шее);
- цервикалгию (боль в шее).
В шейном отделе возможно сдавливание:
- артерии (вертебро-базилярный синдром);
- затылочного нерва;
- спинного мозга и нервных корешков.
В некоторых случаях ущемляется одновременно нервы (нервные корешки) и кровеносные сосуды, в результате чего ухудшается кровоснабжение определенной области, вызывая дополнительные симптомы нарушения мозгового кровообращения.
Защемление нервных корешков имеет целый перечень симптомов, которые условно можно разделить на общие и местные, зависящие от типа нерва, локализации компрессии и других факторов.
Для воспаления затылочного нерва характерны симптомы, свидетельствующие о нарушении иннервации определённого участка головы. Зона повышенной кожной чувствительности может начинаться примерно на уровне пальпации остистого отростка второго шейного позвонка.
Симптомы защемления нерва напрямую зависят от локализации защемления. Влияет на проявление болезни и воспалительный процесс (если он наличествует), причины защемления и его длительность (степень).
Основным же симптомом является резкая боль в месте защемления (пояснице, шее, спине, руке или ноге) и ограниченность движений. Тяжелые случаи защемления шейного, седалищного или позвоночного нерва могут привести к компрессии спинного мозга, нарушить двигательные функции и чувствительность конечностей, стать причиной пареза или паралича.
Признаки защемления нерва и их окончаний будут варьироваться в зависимости от того, что послужило причиной этого состояния. Также на выраженность и характер симптомов влияет то, за какие функции отвечает нерв и где он расположен.
Поэтому можно выделить следующие признаки защемления:
- Вы чувствуете резкую приступообразную или постоянную боль и во время движения, и в состоянии покоя. Неприятные ощущения распространяются на шею, затылок, лопатки и плечи. Боль жгучая, стреляющая, рвущая.
- Сильная слабость в мышцах плеч и шеи, вплоть до легкого паралича.
- Руки терпнут, болят, не слушаются.
- Немеет язык.
- Вам трудно глотать.
- Боли в груди, похожие на сердечные.
- У вас сильно болит и кружится голова, резко ухудшились память и сообразительность. Вероятно, произошло одновременное защемление артерии и шейного нерва.
Симптомы защемления шейного спинномозгового нерва могут варьировать. Они зависят от того, за что отвечает пораженная структура.
Компрессия нерва в зоне 7-го позвонка проявляется в форме болевых ощущений по всей руке, вплоть до среднего пальца. 6-й позвоночный корешок становится причиной сходной симптоматики.
Однако боль иррадиирует в большой, а не средний палец. Компрессия 5-го нерва приводит к болезненности плеча, а 8-го – к серьезной дисфункции конечности.
Нервы 1-го и 2-го позвонка становятся причиной болезненности в затылке, а 3-го и 4-го – в районе ключицы, верхней половины тела, языка.
Помимо болевых ощущений, признаки защемления нерва шейного отдела могут проявляться в форме парестезий, онемения кожи, снижение тонуса мышечной ткани, тремора, потливости, снижения болевой чувствительности.
Вся подобная симптоматика является общей и развивается на пораженных участках независимо от того, какой именно нерв был защемлен. При длительном тяжелом ущемлении больной может страдать парезами и параличами различной степени тяжести.
В позвоночном канале находится большое количество кровеносных сосудов, артерий и нервов, отвечающих за питание и обеспечение нейронной связи с центральной нервной системой.
Защемление нерва приводит к нарушению работы нервных окончаний и всей центральной и периферической нервной системы.
Выраженные симптомы появляются практически сразу с момента защемления. К ним относят:
- сильную боль в голове, особенно в теменной и затылочной области;
- быструю и частую утомляемость;
- резкие болевые ощущения в районе шеи, рук, плеч и лопаток;
- головокружение при изменении местоположения;
- уменьшение чувствительности одной или обеих рук, их онемение;
- малоподвижность шеи;
- понижение работоспособности;
- нарушение концентрации внимания, памяти, расстройство речи, отёк слизистых и затруднение глотания.
Проявление симптомов зависит от многих факторов: от места поражения, уровня воспаления тканей, давления в артериях и сосудах.
Существуют случаи, когда происходит одновременное защемление кровеносных сосудов и нервов, что приводит к ухудшению кровоснабжения конкретной области и нарушению кровообращения в мозгу.
Проблемой защемления нервов занимается врач-невролог. Обращаться к специалисту нужно сразу, как только появились первые симптомы, даже если выражены они достаточно слабо.
Надеяться, что все само пройдет, или заниматься самолечением в таких случаях очень опасно, ведь могут быть затронуты жизненно важные структуры. Благодаря характерной симптоматике, невролог диагностирует защемление уже при первичном осмотре пациента, но чтобы определить конкретный участок сдавливания и степень поражения нерва, врач обязательно назначает дополнительные исследования.
Самый простой метод диагностики – это рентгенография.
Диагностика защемления осуществляется как на основании жалоб больного, так и с помощью специальной аппаратуры.
На основании жалоб можно выявить соответствие между локализацией признаков заболевания и местом защемления одного из восьми шейных нервов, выходящих из каждого из позвонков (см. таблицу).
Аппаратная диагностика при подозрении на защемление шейного нерва проводится с использованием компьютерной томографии и рентгенографии.
Что такое поясничный лордоз? Смотрите тут.
Для обнаружения причины описанных выше симптомов, степени защемления нервов и возможного воспаления невропатолог проводит полное обследование.
Для этих целей врачом назначаются:
- компьютерная томография;
- МРТ шейного отдела;
- электромиография шейных мышц;
- рентгенография верхних позвонков.
Методы лечения защемления нерва в шейном отделе представляют собой комплексную терапию. Проведение одновременно разных методов врачевания обеспечивает необходимый эффект, снимает воспаление и болевой синдром. Однообразная терапия, например, только обезболивающими препаратами, дает лишь временный эффект, не устраняя саму причину заболевания.
Основой лечебного процесса является устранение причины защемления. Без этого полноценно восстановить функции нервных корешков невозможно, и в дальнейшем состояние только усугубится.
Но сначала необходимо снять болевой синдром и воспаление, и для этого больному назначается медикаментозная терапия. В острой фазе следует принимать нестероидные противовоспалительные средства, анальгетики, препараты для улучшения кровоснабжения.
Если боль очень сильная, врач применяет новокаиновую блокаду, чтобы облегчить пациенту состояние. Вид и дозировка лекарств определяется специалистом, самостоятельно этого делать нельзя.
Когда пройдет острая фаза, назначается лечебная гимнастика для шеи, массаж, физиотерапевтические процедуры.
Диагностика необходима в первую очередь для исключения похожих по симптомам заболеваний. Перед тем, как лечить воспаление затылочного нерва, нужно провести полную диагностику. Для этого нужно обратиться на прием к опытному доктору.
Правильное лечение защемления затылочного нерва возможно только после устранения причины его развития. Для этого необходимо провести полную диагностику и выявить то заболевание опорно-двигательного аппарата, которое спровоцировало явление компрессии.
Обычно это шейный остеохондроз, либо травматическое повреждение мягких тканей плечевой, лопаточной и акромиальной областей. Для устранения отечности и воспаления применяются нестероидные противовоспалительные препараты.
Это исключительно симптоматические способы воздействия.
Действительно, если проводить лечение воспаления затылочного нерва в домашних условиях с помощью мазей на основе «диклофенака», «ортофена», «ибупрофена» и других нестероидных противовоспалительных компонентов, облегчение боли достигается довольно быстро.
Но эффект это будет недолгим. А при ухудшении состояния нервного волокна помочь смогут только препараты данной группы в виде внутримышечных инфекций.
Подбор конкретной программы лечения производится с учетом причины, локализации, симптоматики патологического процесса.
- Если защемление произошло вследствие подвывиха позвонков, хороший результат можно получить посредством применения мануальной терапии и массажа: они позволяют быстро избавиться от боли, при этом эффект ощущается уже после одного сеанса.
- Когда причиной защемления нерва является протрузия диска, являющаяся следствием дистрофических процессов при шейном или поясничном остеохондрозе, необходимо длительное комплексное лечение, направленное на устранение выпячивания, восстановление нормального анатомического положения диска.
- Если причина заключается в другом заболевании (новообразовании, абсцессе и т.д.), необходимо заняться его лечением.
- Когда нерв ущемляется вследствие наличия грыжи, может потребоваться хирургическое вмешательство.
Независимо от выбора конкретного способа лечения, задачей номер один является купирование боли. С этой целью назначают:
- Нестероидные противовоспалительные средства: Ибупрофен, Напроксен. Их можно приобрести без рецепта. Препараты снимают воспаление, оказывают обезболивающее действие.
- Сильные анальгетики – их назначение целесообразно только при крайней необходимости. Такие медикаменты можно применять только под постоянным врачебным контролем, поскольку они могут привести к развитию наркотической зависимости.
- Миорелаксанты. Для лечения защемления нерва при остеохондрозе используют центральные миорелаксанты: Баклофен, Тизанидин, Циклобензаприн, Метокарбамол. Как правило, их не применяют в течение длительного времени, поскольку такие препараты оказывают неблагоприятное воздействие на другие системы организма. Механизм действия заключается в уменьшении спазма мускулатуры и расслаблении мышечных волокон, благодаря чему происходит высвобождение нервных корешков и смягчение болевых ощущений.
- Лекарственные средства для укрепления сосудов, улучшения кровообращения и обменных процессов. Восстановление нормального кровотока и метаболизма в пораженном отделе способствует устранению застойных явлений и, как следствие, активации процессов регенерации поврежденных нервных волокон.
- Кортикостероиды. Их применение – достаточно радикальная мера. Препараты данной группы могут провоцировать серьезные побочные эффекты, поэтому гормональные средства применяют только при неэффективности других медикаментов.
Операция при лечении защемления шейного нерва назначается только в крайнем случае, если лечение консервативными методами не приносит желаемых результатов.
Прежде всего, проводится терапия заболевания, которое вызвало защемление.
Помимо медикаментозного лечения применяются:
- мануальная терапия;
- вытяжка позвоночного столба;
- акупунктура;
- лечебная физкультура;
- фармакупунктура;
- лечебный массаж;
- народные методы лечения.
В начале заболевания принимаются меры для снятия острых болей, и только после этого врач может назначить другие методы лечения.
Многие дегенеративные процессы, развивающиеся в шейном отделе, поддаются лечению немедикаментозными способами.
Лекарства назначаются в основном для снятия болей и воспаления кроме сложных случаев, когда процесс выявлен в запущенном состоянии.
При обнаружении первых признаков защемления нужно обратиться к врачу-неврологу, чтобы он дал направление на рентген, выявил причины заболевания и назначил соответствующее лечение.
Что делать до прихода врача? Прежде всего, необходимо принять следующие меры:
- принять обезболивающее, например, кетанов или ибупрофен;
- лечь на твердую поверхность и постараться не двигаться.
В обязательном порядке врач прописывает витамины группы B и мазь для наружного применения.
Основными свойствами мазей и гелей является обезболивание и глубокое прогревание.
Обычно для этих целей рекомендуют фастум гель, пчелиный или змеиный яд и эмульгель вольтарен.
Если шейная радиколупатия застала вас в выходные дни, и до приема невролога нужно как-то дожить, справиться с основными симптомами вам помогут некоторые домашние средства:
- грелка с теплой водой или мешочек с солью уменьшат боль. Прикладывайте их к больному месту примерно на 15 минут три раза в день;
- ледяные компрессы отлично снимают отеки. На всякий случай, всегда держите в морозилке бутылку или контейнер со льдом. Если их нет, можно приложить к больному месту любой замороженный продукт – кусок мяса, например;
- примите кетанов, нимесил или ибупрофен;
- старайтесь меньше двигаться. Лежать нужно на твердой ровной поверхности.
Народные средства следует применять очень осторожно. Обязательно обсудите этот вопрос со своим лечащим врачом, расскажите, какие конкретно способы вас интересуют. Если он запретит, то настаивать на своем не нужно.
Фармакологическая терапия при компрессионных поражениях нервных корешков должна быть направлена на ослабление болевого синдрома, стимуляцию проводимости нейронов, предотвращение отека пораженной области, устранение причин болезни.
- катадалон – селективный анальгетик, при защемлениях нерва шеи.
- Метокарбомол – миорелаксант.
- Кеторол (мазь) – при защемлении нерва снимает болевой синдром, облегчает состояние пациента.
- Рибоксин – метаболическое средство, улучшает снабжение пораженного участка питательными веществами, стимулирует восстановление тканей.
- Хондроитина сульфат – хондропротектор.
- Лазикс – диуретик, снимает отек, ослабляет компрессию нервных тканей.
Назначение способа лечения возможно лишь после вынесения точного диагноза лечащим врачом.
Народные средства могут оказать положительное влияние на процесс излечения, однако перед их использованием важно проконсультироваться со специалистом.
Как известно профилактика лучше, чем лечение. Вот несколько правил, соблюдение которых не позволит столкнуться с проблемой защемление шеи:
- Гимнастика и физкультура. Один из самых важных профилактических моментов. Позвонкам спины и шеи необходимо движение чтобы поддерживать тонус всего аппарата;
- Людям, ведущим малоподвижный и сидячий образ жизни, необходимо каждый час делать небольшую разминку, помогая кровеносному движению и избегая отека конечностей;
- Сон на твердой жесткой поверхности. Для этого идеально подойдет ортопедический матрас и плотная подушка;
- Поднятие тяжестей, сильные физические нагрузки и лишний вес может привести к защемлению шейных нервов;
- Плавание и занятие йогой благотворно влияют на состояние всего костного аппарата, при этом они делают связки упругими и эластичными, предотвращая износ и старение всего организма.
При соблюдении профилактических мер и при своевременном лечении проблема защемления шейного нерва вряд ли доставит вам неудобство.Главное – это заботится о своем организме, не допускать чрезмерных стрессов и нагрузок. Подорванное здоровье восстановить тяжело, а главное требует неимоверных усилий, времени и средств
После завершения основной стадии лечения следует избегать чрезмерного напряжения шеи.
При постоянной работе за компьютером или письменным столом следует делать перерывы и разминать шею.
Необходимо постоянно поддерживать осанку и делать комплекс упражнений для укрепления мышц шеи.
Желательно ограничить поднятие тяжестей.
Для сна лучше приобрести ортопедическую подушку и матрац.
Хорошо влияют на укрепление мышц шеи плавание и занятия йогой.
Защемление шейного нерва является распространенным заболеванием с ярко выраженным болевым синдромом, которое поддается полному излечению, но процесс этот требует терпения и времени, поэтому лучше обратить внимание на профилактические меры, которые помогут избежать болезни или хотя бы ее рецидива.
Лечение данного заболевание – долгий и трудоёмкий процесс, которого можно было бы избежать, соблюдая профилактические меры. Для людей, имеющих в прошлом ущемление шейного нерва, такие предупреждающие мероприятия тоже необходимы.
Ниже представлены основные методы профилактики:
- используйте ортопедические матрац и подушки;
- укрепляйте шейные мышцы разминкой во время перерыва на работе;
- посещайте бассейн или занятия йогой;
- делайте периодические перерывы при долгом нахождении в сидячем положении;
- не поднимайте тяжёлых предметов;
- выполняйте специальные упражнения для поддержания тонуса мышц.
Такие упражнения для повторения дома самостоятельно вам может показать физиотерапевт, к ним относятся, к примеру:
- наклоны головы назад, вперёд и в стороны, не торопясь и не совершая резких движений, повторяется одну минуту;
- прижимание головы поочерёдно к правому и левому плечам с небольшой задержкой, повторяется несколько раз;
- разминка плеч – их поднятие и опускание в течение одной минуты;
- положите руки на затылок, скрепив пальцы между собой, наклоните голову к груди, прижавшись к ней подбородком, повторяйте несколько раз.
Защемление шейных нервов – это серьёзное заболевание, требующее тщательного наблюдения у врача и прохождения комплексной терапии.
источник