Знакомые многим симптомы, довольно безобидные на первый взгляд, но существенно снижающие качество жизни, – шум в ушах и шум в голове. Они совсем не всегда свидетельствуют о каких-либо нарушениях со стороны органа слуха. Этот симптом характерен и для ряда сосудистых поражений, а также для патологических состояний нервной системы. Некоторые патологические изменения шейного отдела позвоночника также сопровождаются шумом в ушах и голове. Причины и лечение в каждом конкретном случае индивидуальны.
Систематически возникающие шум в голове и звон в ушах являются убедительным поводом для обращения за консультацией специалиста и всестороннего медицинского обследования, так как могут оказаться признаками начала серьезного заболевания.
С учетом интенсивности различают несколько степеней тяжести данного симптома:
- Звук слышен минимально. На этой стадии симптом редко причиняет какой-либо дискомфорт, а может и вовсе остаться незамеченным.
- Средняя стадия. Такой шум периодически отвлекает и иногда может мешать спать.
- Постоянный шум, мешающий сосредоточиться и/или выспаться.
- Самая тяжелая стадия. Шум не позволяет отдохнуть днем и заснуть ночью. Способен вызвать потерю трудоспособности, депрессию, повышенную раздражительность.
- Закупорка инородным телом или серной пробкой наружного слухового прохода. Это – одна из самых неопасных причин, не угрожающая существенно ухудшить общее состояние человека и при своевременном устранении не влекущая за собой выраженного понижения качества жизни. При локализации причины патологического состояния в наружном слуховом проходе шум, как правило, сочетается с заложенностью уха.
- Акустическая травма. Значение будут иметь как длительное пребывание человека в очень шумном помещении, так и кратковременное воздействие крайне громкого звука.
- Механические повреждения барабанной перепонки или структур среднего уха. Подобное может произойти при сильных ударах, падениях, а также при резких перепадах давления.
- Травмы головы. При черепно-мозговых травмах шум в голове и ушах может иметь место как в остром периоде (появляться сразу после получения травмы), так и возникать в качестве одного из отдаленных последствий.
- Воспалительные поражения органа слуха: средний и внутренний отиты, неврит слухового нерва. В таких случаях шум и звон в ушах постепенно регрессируют по мере применения этиотропной терапии.
- Опухолевые поражения. Опухоли головы и шеи, по мере своего прогрессирования, могут вызывать кислородное голодание ЦНС (центральной нервной системы). Шум в голове и ушах в данном случае будут результатом прогрессирующей гипоксии головного мозга. При невриноме слухового нерва, кроме шума в пораженном ухе, пациента станут беспокоить снижение слуха, головокружение, дискоординация, парестезии в области лица.
- Причиной шума в ушах может оказаться болезнь Меньера; в таком случае будет присутствовать следующий комплекс симптомов: головокружение, тошнота, рвота.
- Эпизоды шума в ушах может вызывать и базилярная форма мигрени; в этом случае появление симптома совпадает со временем развития приступа заболевания.
- Атеросклеротическое поражение сосудов. Для этого состояния характерны сужение просвета кровеносных сосудов и выраженное снижение эластичности сосудистой стенки. Недостаточность кровоснабжения головного мозга и провоцирует появление шума в ушах, который при данной патологии может сочетаться с головокружением. Шум при таком поражении сосудов непостоянный, пульсирующий, может менять интенсивность и перемежаться со звенящими звуками.
- Гипотензивный тип вегетососудистой дистонии. Данное состояние характеризуется пониженным артериальным давлением и требует постоянных мер по профилактике прогрессирования, так как низкое артериальное давление может стать причиной серьезных расстройств. У таких пациентов особенно выражены сосудистые проявления, в том числе и шум в ушах, при резких перепадах атмосферного давления. Эти люди обладают повышенной метеочувствительностью.
- Артериальная гипертензия. Независимо от причин повышения артериального давления, оно негативно сказывается на состоянии и функции сосудов головного мозга. Резкие возрастания артериального давления, как правило, сопровождаются звоном в ушах, шумом в голове пульсирующего характера; при скачках давления возможна также заложенность обоих ушей. При длительно протекающей гипертонической болезни у пациента может отмечаться постоянный шум в ушах и голове.
- Анемии. В этом случае непосредственной причиной возникновения шума в голове и ушах является гипоксия центральной нервной системы. Данный неприятный симптом зачастую сопровождается ухудшением самочувствия и общего состояния пациента, головокружением и слабостью.
- Острые нарушения мозгового кровообращения. На их фоне патологический симптом возникает внезапно. Ему сопутствуют резкая головная боль, ощущение тяжести в голове, возможны спутанность и обмороки. Если же пациент остается в сознании, у него может кружиться голова, особенно при локализации очага в вертебробазилярном бассейне.
- Сочетание шума в ушах с головокружением, онемением конечностей и нечеткостью зрения дает основание заподозрить дебют рассеянного склероза и требует немедленного обследования пациента.
- Появление шума в ушах при стрессовом или шоковом состоянии связано с сосудистым спазмом, сопутствующим сильным эмоциональным потрясениям. В этом случае шум исчезает самопроизвольно при стабилизации состояния пациента.
- Интоксикации. В этом случае шум регрессирует по мере детоксикации.
- Диагностика начинается с подробного и всестороннего опроса больного. Обратившись к врачу, пациент должен как можно точнее описать ему особенности беспокоящего симптома, так как характер шума способен помочь специалисту при диагностике. Если одновременно с появлением шума кружится голова, об этом также необходимо упомянуть.
- Для исключения черепно-мозговых травм проводятся рентгенография черепа, эхо-энцефалография, а при необходимости – и магнитно-резонансная томография головного мозга.
- Диагностика патологии органа слуха производится при помощи полного осмотра у оториноларинголога. Затем проводятся слуховой тест и аудиограмма.
- На многие патологии способны указать лабораторные методы исследования. В частности, биохимический анализ крови может дать основания заподозрить атеросклероз.
- В обследовании бассейна позвоночной артерии помогут магнитно-резонансная томография и ангиография.
Только после того, как в результате всестороннего медицинского обследования установлена причина недомогания, можно переходить к подбору лечения.
При подборе терапии необходимо учитывать наличие у пациента возможных побочных эффектов. Кроме того, нужно детально разъяснить пациенту важность соблюдения всех пунктов терапевтической схемы. Некоторые заболевания, являющиеся причиной шума в ушах, требуют постоянного приема лекарственных препаратов (например, гипертоническая болезнь, церебральный атеросклероз). Любые отклонения от лечебного алгоритма способны вызвать ухудшение в течении основного заболевания.
Основные усилия при лечении пациентов, жалующихся на шум в ушах, шум в голове, концентрируются вокруг борьбы с основным заболеванием, которое явилось причиной возникновения симптома.
Как правило, в лечебной схеме медикаментозное воздействие комбинируется с физиотерапевтическими манипуляциями, а иногда и с методами народной медицины.
Однако в ряде случаев этого недостаточно, и для должной эффективности терапии пациент обязан предпринять определенные действия:
- необходимо изменить образ жизни, избавиться от вредных привычек, провоцирующих патологические нарушения;
- перейти на правильный режим питания, придерживаться определенной диеты;
- не пренебрегать умеренными физическими нагрузками (для начала подойдут регулярные прогулки с постепенным возрастанием нагрузки);
- меломанам придется оставить привычку к прослушиванию громкой музыки в наушниках (во избежание аудиотравм).
Подбор медикаментозного лечения осуществляется с учетом основной патологии.
- При наличии признаков недостаточности трофики ткани мозга применяются нейрометаболические и сосудорасширяющие препараты («Кавинтон», «Актовегин», «Вазобрал»). Может понадобиться назначение ноотропных средств (например, «Фенотропил»).
- Воспалительные заболевания органа слуха требуют комплексного воздействия. В ход идут антисептики, антибактериальные препараты, в ряде случаев – кортикостероидные гормоны («Софрадекс», «Мирамистин», «Отофа»).
- Если причина ухудшения состояния – атеросклеротическое поражение сосудов, то в терапевтической схеме в обязательном порядке должны присутствовать средства из группы статинов («Симвастатин», «Аторвастатин»).
- При вегетососудистой дистонии в числе прочих воздействий необходимо регулярное применение тонизирующих средств (например, на основе кофеина, элеутерококка, женьшеня).
- Артериальная гипертензия требует постоянного фонового применения гипотензивных препаратов (например, группа медикаментов ингибиторов ангиотензинпревращающего фермента).
- Если опрос пациента выявил, что причина возникновения неприятного симптома – применение каких-либо фармацевтических препаратов, следует немедленно прекратить прием вещества, спровоцировавшего ухудшение состояния, а затем подобрать замену, не вызывающую таких побочных эффектов.
- Различные формы анемии лечатся по-разному. Все зависит от патогенеза заболевания. При железодефицитной анемии следует включить в терапевтическую схему витамин С и препараты железа. При дефиците фолиевой кислоты и витаминов группы В – восполнять недостающие вещества при помощи фармакотерапии.
- В ситуации, когда причина недомогания – спазм сосудов головного мозга, снять такое состояние помогут спазмолитические препараты («Дротаверин», «Но-Шпа», «Папаверин»).
- Патология шейного отдела позвоночника заслуживает самого пристального внимания. Обострение могут снять нестероидные противовоспалительные средства. Мышечный спазм устранят миорелаксанты, а укрепить мускулатуру шейного отдела сможет лечебная гимнастика. Комплекс упражнений необходимо согласовать с инструктором ЛФК. Особенно внимательно следует отнестись к этому в случае, если диагностирована нестабильность в шейном отделе позвоночника. Нарушение кровообращения в бассейне позвоночной артерии требует применения вазоактивных препаратов.
- При мигрени противомигренозное лечение подбирается индивидуально.
При лечении шума или звона в ушах и голове могут быть применены следующие физиотерапевтические процедуры:
- массирование барабанной перепонки посредством воздушных масс;
- электрофорез;
- УВЧ;
- кварцево-ртутное прогревание;
- лазерное воздействие;
- ультразвуковая терапия;
- воздействие инфракрасным светом;
- светотерапия;
- метод диаметрии.
Любые изменения могут вноситься в схему лечения только после консультации лечащего врача и с его одобрения.
источник
Сотрясение имеет место, если после удара последовала потеря сознания – кратковременная или длительная. Видимых нарушений изменений в ткани головного мозга компьютерная томография может не показать, т.к. нарушение касается клеточного уровня – при легкой форме. Если сотрясение тяжелое, будет виден разрыв сосудов.
Как можно определить сотрясение:
- Потеря сознания.
- Головокружение.
- Боли в голове.
- Тошнота.
- Апатия или депрессия.
- Потеря памяти.
Несмотря на то, что головной мозг человека защищен с помощью прочной черепной коробки, здесь могут иметь место травмы различной тяжести – в результате воздействий извне. Шум в ушах после травмы головы – их нередкое последствие, которое возникает в комплексе с другими симптомами.
Шум в ушах вплоть до глухоты становятся причиной травмы, когда имеют место последствия удара по голове, падения и т.п.:
- Перелом черепа – при продольном повреждается барабанная перепонка, при поперечном – внутреннее ухо.
- Кровоизлияние.
- Перелом пирамиды костей висков.
- Повреждение центрального слухового пути.
- Травма среднего мозга.
Чаще всего нарушение слуха и шумы становятся прямым следствием ударов в области затылка – здесь находятся зоны мозга, отвечающие за вестибулярную и слуховую функции. Уровень тяжести будет зависеть от линии, по которой проходит перелом черепа.
Помимо шума в ушах у пострадавшего могут иметь место такие симптомы, как:
- Головокружение.
- Тошнота.
- Понижение слуха или полная глухота,
- Нарушение равновесия.
- Потеря сознания.
- Кровотечение из уха.
Если после несчастного случая или сильного ушиба ушной шум сохраняется более трех часов, необходимо обратиться к врачу для проведения диагностических действий – для определения характера и тяжести травмы, назначения лечения.
В том случае, если шум связан с головной травмой – сильным ушибом, сотрясением, ударом – врачом назначается компьютерная томография головы. Эту операцию проводят экстренно, именно в случае травмы, перед обследованием по общей схеме.
Компьютерная томография точно показывает состояние всего головного мозга и мягких тканей, костных структур, которые к нему прилегают. КТ имеет противопоказания:
- беременность.
- Лактация.
- Почечная недостаточность.
- Ожирение.
Специальная подготовка к процедуре не требуется, нужно лишь постараться не нервничать, исключить стрессы за сутки до назначенной даты.
Диагностика производится с помощью специальной аппаратуры. Пациент ложится на стол томографа, который «заезжает» в томографический тоннель. Вокруг стола вращается кольцевидное устройство, на котором расположены датчики, собирающие необходимые данные. Результаты сразу отображаются на экране монитора – это снимки черепа и внутренних составляющих в разных проекциях.
Второй тип исследования, которое назначают при мозговой травме – это рентгенография черепа в двух проекциях – боковой и прямой. Рентген показывает состояние черепных костей. Процедура также запрещена беременным и кормящим, т.к. лучи очень вредны для плода и меняют структуру материнского молока.
Специально готовиться к процедуре не нужно, нет ограничений в еде, приеме лекарств, питье. Основное условие – снять все металлические предметы и зубные протезы. Как и КТ, мероприятие абсолютно безболезненно, в результате получаются снимки черепа в разных проекциях.
Так же могут потребоваться: аудиограмма, видео ЭЭГ мониторинг, ЭКГ, АСВП, КВП, УЗИ, ЗВП, ССВП и т.д.
Для начала необходимо обратиться на очную консультацию к специалисту, чтобы он мог назначить необходимые методы диагностики.
После того, как установлена степень повреждения органов головы – черепа и мозга, слуховых аппаратов и близлежащих тканей, костей, пациенту назначается лечение. Комплекс будет состоять и трех частей:
- Прием лекарств.
- Обработка поврежденных участков.
- При необходимости – хирургии.
Обязателен вызов врача. После того, как он установит факт сотрясения мозга, лечение будет состоять из мероприятий:
- Постельный режим.
- Больше спать – если не получается, принимать успокаивающие средства из пустырника, валерианы.
- Сделать нагрузку на мозг минимальной – исключить чтение, телевизор, компьютер, активное общение.
- Убрать яркое освещение.
- Пить минеральную воду в небольших количествах, сократить мясную, жирную пищу.
Симптомы сотрясения могут возникнуть не сразу после удара, а через несколько часов или к вечеру. В случае тяжелой формы больной лечится в стационаре под наблюдением.
Если в ушах шумит после удара – повреждено среднее ухо. Нередко это приводит к образованию отита. Лечение будет назначено в зависимости от степени повреждения. Сюда можно отнести:
источник
Головная боль и сопутствующий ей шум в ушах может беспокоить человека в любом возрасте. Ее часто вызывает тяжелый ритм жизни, напряженный график работы, шумы мегаполиса.
Причины головной боли и шума в ушах можно сформировать в несколько групп.
Самая безобидная и не представляющая серьезной опасности для здоровья группа: от переутомления, нервного напряжения, хронической усталости, длительной напряженной или монотонной работы, тяжелых умственных нагрузок.
Такие головные боли локализуются, как правило, в лобно-височной части головы, имеют тупой ноющий характер.
Иногда отмечают давящие головные боли, называемые в медицинских кругах «шапочкой неврастеника». Такие давящие состояния вызываются и длительным нервным перенапряжением.
Если названные факторы являются причинами головных болей, то головокружения не бывает, нарушений зрения и слуха тоже. Но больные могут отмечать напряжение от громких звуков, создается ощущение заложенности в ушах.
Различные виды неврозов и депрессия могут вызвать недосыпание, физический дискомфорт. Головные боли в данном случае не ярко выраженные, скорее, имеют монотонный характер течения на протяжении длительного времени.
Периодические головные боли могут наблюдаться у беременных женщин, в периоды предменструального синдрома (ПМС), при иных гормональных нарушениях.
Эти головные боли могут локализоваться в любой части черепной коробки (в отличие от места ушиба), вызывать головокружение и тошноту. Иногда бывает шум в ушах, нарушение слуха и зрения (точки перед глазами).
Может появиться в самолете на взлете или при посадке, а также во время прыжков с парашютом или занятий дайвингом (кессонная болезнь). Это связано с сильными перепадами давления.
К ним относят вегето-сосудистую дистонию, атеросклероз сосудов, спазмы, гипертензию артерий и другие.
Наличие вирусной или бактериальной инфекции практически во всех случаях вызывает повышение температуры тела. При высокой температуре увеличивается количество внутричерепной жидкости, которая оказывает давление на черепную коробку и, как результат, появляются головные боли. Насморк сам по себе часто сопровождается болью в голове из-за воспаления околоносовых пазух.
Чаще всего ее вызывают антибиотики (некоторые их виды), нестероидные противовоспалительные препараты, мочегонные средства, а также опиаты (например, кодеин).
Пульсирующие боли локализуются либо в лобно-височной, либо в затылочной части головы, нередки случаи головокружения. При пониженном давлении (гипотонии) нередки обмороки, мелькание «мушек» перед глазами.
К ним относятся заболевания инфекционно-воспалительного характера (отит, мастоидит), травмы ушной раковины, попадание в уши инородных предметов или воды.
Единственное самостоятельное заболевание в виде головной боли, которое не является следствием других болезней. В настоящее время среди специалистов нет единого мнения, чем именно вызвана мигрень – нервно-сосудистой патологией или гормональными нарушениями.
Боль при мигрени очень сильная, пульсирующая, часто локализуется в одной половине головы, может распространяться на всю голову. В большинстве случаев сопровождается головокружением, нарушением слуховых и зрительных рецепторов, в особо тяжелых случаях возможны обмороки.
Из-за истончения межпозвоночных дисков происходит усиление трения между позвонками, увеличение нагрузки на эту область, защемление нервных окончаний и корешков. Как следствие, происходит нарушение кровообращения, и появляются боли в голове. Шума в ушах в данном случае не бывает.
Дело в том, что в непосредственной близости от уха находится троично-лицевой нерв, и при заболеваниях зубов он может воспалиться и вызвать головную боль, «стрельбу» в ухе.
Они провоцируют полный набор симптомов: головные боли различного характера, головокружения, обмороки, нарушение координации движений, шум в ушах и нарушения слуха. Для диагностики данных заболеваний необходимо пройти магнитно-резонансное исследование (МРТ).
Состояния, когда болит голова и есть шум в ушах, бывают и у полностью здоровых людей.
Например, в осенне-весенний период, когда идет смена температурного режима, атмосферного давления. В эти периоды часто бывают магнитные бури, которые провоцируют сильные головные боли. В осенне-зимний период люди часто сталкиваются с сезонным авитаминозом, которые тоже имеет свойство вызывать головные боли.
источник
Если появились сильные головные боли, головокружение, звон в ушах, рекомендуется проконсультироваться с терапевтом.
После поставленного диагноза пациенту назначат консультацию узкопрофильного специалиста.
Причины боли в голове и шума в ушах могут носить временный характер.
Рассматриваемая клиника развивается после механической травмы головы, нарушения кровотока в организме, острого воспаления в ушной полости, повреждения нерва.
Подобная клиника указывает на нарушенное восприятие и передачу нервных импульсов в системе слуховых нервов. К дополнительным симптомам относят шум в ушах, на фоне которого снижается слух.
Другие причины боли в голове связаны с кровеносной системой. На фоне сужения кровеносных сосудов мозга беспокоит голова, появляется шум и звон в ушах.
Дополнительно повышается АД. Аналогичная клиника может быть спровоцирована острым неврозом, переутомлением, нервным истощением.
Временные причины развития рассматриваемой клиники:
- травмирование слухового прохода;
- попадание инородного тела в слуховой проход;
- прием препаратов.
В последнем случае боли в голове, шум в ушах, головокружение, тошнота, пищевое расстройство – проявление побочных эффектов на фоне приема мочегонных средств.
Звон в ушах наблюдается в следующих случаях:
- влияние на слуховые органы громкого звука, что приводит к временной заложенности и звону;
- нарушенное кровоснабжение органов слуха;
- резкое изменение положения тела, что провоцирует сбой в работе вестибулярного аппарат;
- морская болезнь.
Другие причины появления боли в голове и звона в ушах:
- недоразвитый зрительный нерв;
- современный ритм жизни;
- перенапряжение из-за длительной работы за компьютером;
- пассивный образ жизни;
- шейная мигрень.
Если нарушена работа вестибулярного аппарата, возникает иллюзия движения, беспокоит головокружение, появляется ощущение падения.
Пациент нуждается в опоре. К симптомам нарушенного физиологического состояния относят:
Анатомически данный аппарат состоит из рецепторов, предназначенных для сообщения в отделы головного мозга информации и нахождении его в пространстве.
Аппарат находится во внутреннем ухе. Сама вестибулярная структура – это анализатор.
Рецепты подают сигналы в головной мозг, которые поступают неотчетливо, при этом возникает головная боль, звон и шум в ушах.
Причины данного явления – нарушенный кровоток головного мозга, нарушенное кровообращение во внутреннем ухе, воспаление и дегенеративный процесс.
На фоне таких признаков часто развивается интоксикация.
Голова может болеть и на фоне патологий. Данный симптом часто дополняется шумом в ушах, кружением головы, тошнотой, ознобом, жаром.
Рассматриваемая клиника наблюдается при сильной депрессии, невротических расстройствах, психоэмоциональных нарушениях.
Если при вышеперечисленных признаках появляется шум в ушах, врач может заподозрить следующие патологии:
- воспаление верхних дыхательных путей;
- тонзиллит;
- грипп;
- почечная патология;
- сильная интоксикация;
- проблемы с работой ЖКТ.
Этиология патологического характера
При развитии рассматриваемой клинической картины пациенту трудно самостоятельно определить, какой симптом проявился раньше: боль в голове либо шум в ушах.
Часто последний симптом сопровождается ощущением давления в затылке. У пациентов симптоматика может отличаться.
Боль носит острый, тупой, постоянный, ноющий, временный характер.
Медики выделяют разные причины появления боли в голове, которая влечет за себя шум в ушах.
Рассматриваемые симптомы указывают на повышение АД. На начальном этапе появляется затылочная боль, закладывает в ушах, появляются мушки в глазах.
Дополнительно развивается головокружение, рвота с тошнотой. Пациент может страдать от тяжести в грудине.
На фоне таких симптомов состояние ухудшается, конечности немеют, появляется слабость.
Головная боль, шум в органах слуха – симптомы низкого АД. Если одновременно болит затылок с шеей, при этом характер боли давящий, требуется срочная помощь врача.
Другие причины проявления подобной клинике связаны с заболеваниями сердечной системы.
Из-за холестериновых образований нарушается свободное прохождение крови по сосудистой системе, которая обеспечивает мозг питательными веществами и кислородом.
Из-за этого болит голова, проявляется частое головокружение и шум в слуховых органах.
Аналогичные признаки могут указывать на проблемы с венозной артерией. Если шум повторяет сердечный ритм, болит затылок, беспокоит тошнота, ритм пульса усиливается при изменении положения тела, рекомендуется пройти комплексную диагностику.
Причины дискомфорта в голове могут указывать на воспалительный процесс, протекающий в области затылка. Чаще воспаляется нерв.
Головная боль и головокружение обостряется на фоне остеохондроза, переохлаждения. При остром болевом синдроме в затылке, который отдает в уши, рекомендуется сдать лабораторные анализы.
Боли в голове могут усиливаться при движении, чихании, кашле. Если между приступами обострения боль не исчезает, а переходит в давящую и тупую форму, у пациента повысилось внутричерепное давление.
Сложнее поставить диагноз, когда головная боль проявляется одновременно в нескольких частях черепа, включая затылок.
Если нарушилось зрение, появилось головокружение с рвотой, дополнительно развивается вторичный патологический процесс.
В этом случае проводится комплексная терапия. На фоне остеохондроза в области шеи сдавливается артерия, переносящая кровь к мозгу.
Результат такого явления – кислородная нехватка. Дискомфорт в голове сопровождается симптомами интоксикации.
При обострении данной патологии, появляются проблемы со слухом. Рассматриваемые признаки могут указывать на мигрень.
При этом головная боль проявляется в любой части черепа. У пациента не только закладывают уши, но и беспокоит звон. Одновременно может возникнуть слабость с отсутствием аппетита.
Ученые доказали, что рассматриваемый дискомфорт – следствие патологических изменений, протекающих в кровеносных сосудах.
В какой области проявляется более сильная головная боль, там есть нарушения.
Если симптоматика только нарастает, самолечение противопоказано. Требуется определить истинную причину, почему возникло головокружение, головная боль, проблемы со слухом.
Данная клиника может указывать на рассеянный склероз. При таком нарушении пациент теряет координацию своих движений, ощущает сильную слабость, онемение в нижних конечностях.
У пациента сильное головокружение и давление на органы слуха. Рассматриваемая клиническая картина наблюдается и при раковом процессе, который затрагивает слуховой нерв.
Чтобы поставить точный диагноз, врач изучает характер проявления каждого признака. В анамнезе учитывается и наследственность.
Если проявилась нестерпимая головная боль, которая провоцирует тошноту, при этом нарушается слух, наблюдаются неточные координационные движения, врач может назначить МРТ.
С помощью данной диагностической методике можно выявить раковые клетки в мозге.
Если головная мигрень проявляется утром, при этом есть рвота, а по мере разрастания болевого синдрома начинает шуметь в ушах, назначается комплексное обследование и дифференциальная диагностика.
При подозрении на наличие новообразования в голове врач проводит биопсию.
При болезни Меньера возникает не только головная мигрень, но и закладывает уши, кружится голова. Аналогичные признаки связаны с менингитом.
При воспалении оболочек головного мозга важно выявить тип возбудителя. Если вирус не определен, болевой синдром будет проявляться с большей степенью, а патология распространиться на мозг.
На фоне вирусного процесса повышается температура тела. При такой клинике требуется срочное хирургическое вмешательство. В противном случае пациент умрет.
Если основная клиника дополняется полуобморочным состоянием, у пациента резко упало давление, наблюдается спазм сосудов головного мозга, дисфункция работы сердца, гипогликемия, анемия.
Если пациент испытывает только мигрень, нарушенную координацию движения, врач может заподозрить дефицит кровоснабжения некоторых отделов ГМ.
Аналогичное состояние характерно для механического повреждения мозга.
Если проявились вышеописанные признаки в комплексе либо одиночно, требуется записаться на прием к семейному врачу либо терапевту.
Для исключения серьезных патологий потребуется пройти комплексное обследование.
Если выявлены нарушения в работе вестибулярного аппарата, терапия будет направлена на устранение сильной мигрени, проблем с координацией и зрением.
Терапия проводится с начала устранения симптома, который доставляет пациенту максимальный дискомфорт и может спровоцировать серьезные осложнения.
Если симптоматика запутанная, проявляется периодически и с разной степенью, для постановки точного диагноза назначают УЗИ, МРТ, проводится рентген.
Если первопричина установлена, пациенту назначают электрофорез, мануальное лечение, медикаментозную терапию.
Все методы терапии направлены на восстановление кровообращения в мелких артериях. Одновременно рекомендуется поддержать головной мозг глюкозой и витаминами.
источник
Почти всегда у людей после удара головой болит голова. Это нормальное и распространенное явление, оно не должно вызывать панику. Во всяком случае, если боль длится маленький промежуток времени. Бить тревогу необходимо тогда, когда дискомфорт в голове не проходит очень долго. Обычно данное явление служит первым признаком серьезных повреждений головного мозга. Сотрясение — вот травма, с которой многие сталкиваются. На что следует обратить внимание? Как можно понять, что у вас произошло сотрясение? И что делать после того, как вы ударились головой? Разобраться во всем этом не так трудно, как кажется.
Признаки сотрясения могут быть разными. Они, как показывает практика, отличаются в зависимости от возраста пострадавшего. Поэтому стоит уяснить: у ребенка, взрослого человека и старика признаки имеют различия.
Первым делом необходимо понять, как проявляет себя трава у обычного человека среднего возраста. Огромную роль играет первое время после удара. Обычно в этот период возможна однократная рвота, помутнение рассудка (с кратковременной амнезией), учащенное дыхание. Также у пострадавшего после удара головой болит голова при любом движении, учащается или замедляется пульс. Данные проявления исчезают очень быстро, они способны сопровождать человека на протяжении получаса. Все зависит от степени ушиба.
Первые признаки сотрясения понятны. Но, как показывает практика, определить таким образом травму весьма проблематично. Обычно диагностика происходит на основании описания жалоб гражданина. Что может наблюдаться уже через некоторое время после получения сотрясения?
Вариантов развития событий много. Во всяком случае при серьезных травмах у вас будет наблюдаться тошнота и даже рвота. Речь идет о неоднократных казусах. Общая слабость организма, нарушения сна (обычно в виде бессонницы), скачки давления — все это тоже указывает на сотрясение.
После удара головой болит голова долгое время? Началось что-то вроде мигреней? Температура скачет? Лицо краснеет без причин? Тогда самое время отправиться к доктору. Скорее всего, у вас сотрясение головного мозга. Отмечается, что у взрослых людей зачастую травма проявляется еще провалами в памяти (амнезией), потливостью и шумом в ушах. Не исключено, что вы просто будете чувствовать себя некомфортно. Обратите на данные признаки особое внимание.
Удар головой последствия имеет не самые лучшие. Зачастую после такой травмы у людей наблюдаются сотрясения. Довольно частое явление, при незначительном травмировании головы особого вреда не несет. Только вот серьезные повреждения могут негативно сказаться на развитии организма. Особенно детского.
Уже было сказано, что сотрясение будет проявляться в разном возрасте по-разному. Придется внимательно следить за ребенком, если он ударился головой. Новорожденные обычно бледнеют, у них учащается пульс. Но после этого резко наступает вялость, усталость, сонливость, нарушается сон. При кормлении возможны многочисленные срыгивания, ребенок ведет себя беспокойно, может плакать без причин долгое время. У новорожденных данную травму обнаружить трудно.
А вот более взрослые дети уже могут кое-что рассказать о своем состоянии. После удара головой болит голова? В принципе, проявления травмы аналогичны явлениям, наблюдаемым у грудничков. Но только иногда ребенок может получить кратковременную амнезию. Это нормальное явление, указывающее на сотрясение.
На что еще следует обратить внимание? У пожилых людей удар головой последствия влечет довольно серьезные. В принципе, как и в любом другом возрасте. Только пожилые люди более уязвимы. Да и проявляется сотрясение у них несколько иначе, чем у детей или у молодых людей.
Чаще всего у стариков после удара будет болеть голова, дополнительно появляется дезориентировка на некоторое время. Кратковременные амнезии в пожилом возрасте тоже распространены. Скачки давления, бледность кожи, утрата сознания — все это служит признаками сотрясения головного мозга. Правда, как показывает практика, первичная потеря сознания в пожилом возрасте возникает реже, чем в молодом. Примите это во внимание.
Нередко именно место «скопления» боли после удара головой может указать на ту или иную травму. Правда, самостоятельно ставить себе диагноз не рекомендуется. Желательно обратиться к врачу для правильной диагностики.
После удара болит голова при наклоне? Вполне нормальное явление. Но постарайтесь сконцентрироваться и понять, в каком именно месте и какого типа боль вас беспокоит. На сотрясение обычно указывает пульсирующая, локализованная в затылочной части.
Дополнительно у пострадавшего, независимо от возраста, будут наблюдаться головокружения. Все признаки травмы проходят приблизительно через 2-3 недели, но иногда они сохраняются более длительный промежуток времени. Что же делать, если вы просто сильно ударились головой? Какие меры необходимо сразу же предпринять? Неважно, сотрясение ли у вас или простой ушиб, нужно точно понимать, что делать.
Чтобы не образовалась шишка на голове после удара (и гематомы в том числе), непосредственно после травмы необходимо приложить к месту ушиба лед. Также подходит влажное холодное полотенце.
В общем, любыми способами охладить место травмы. Такой подход не только предотвратит появление шишек и синяков, он еще поможет взбодриться и улучшит общее состояние пострадавшего. Особенно если речь идет о несильных травмах. При подозрениях на что-то серьезное незамедлительно звоните врачу или в скорую помощь!
Человека тошнит после удара головой? Скорее всего, у него сотрясение мозга. Следующим пунктом действий является соблюдение постельного режима. То есть сразу же после удара необходимо перевести «жертву» в горизонтальное положение. Но так, чтобы после прихода в себя человеку было удобно и комфортно.
К слову, при сотрясениях отсутствие напряжения головного мозга, а также постельный режим являются основными методами лечения. Поэтому постарайтесь обеспечить человеку покой на некоторое время. Только не оставляйте пострадавшего одного — может быть, ему потребуется ваша помощь!
Следующий пункт подойдет для всех случаев, при которых после удара головой болит голова. Человеку необходимо обеспечить не только постельный режим, но и тишину. Сделайте так, чтобы вокруг пострадавшего не было никаких дополнительных источников шума. В таком случае головные боли будут не такими сильными и пройдут быстрее.
Хорошо бы обеспечить человеку сон. Можно воспользоваться снотворным. Только не переусердствуйте. Вообще, врачами такое решение не приветствуется. Человек должен засыпать самостоятельно.
Последнее, на что следует обратить внимание — это на то, что иногда боль можно приглушить при помощи обезболивающих средств. Очень хороший подход, особенно если вы просто сильно ударились головой, а теперь не можете ни отдохнуть, ни поспать, ни просто доехать до врача. Рекомендуется пить таблетки, отпускаемые без рецепта врача. Несколько таблеток «Но-Шпы» должны помочь. Сильнодействующие препараты без назначения врача принимать запрещено даже в случае нестерпимой головной боли.
В принципе, это все. Если у вас после удара головой болит голова долгое время, обратитесь к врачу. Обычно медикаментозное лечение ни при сотрясениях, ни при ушибах не требуется. Только в крайних случаях. Работоспособность тоже не слишком часто нарушается. Поэтому не паникуйте, если вы ударились!
источник
Когда развивается головная боль, состояние значительно ухудшается. Человек становится раздражительным, ощущается слабость, снижается умственная и физическая деятельность, появляется апатия. Ситуация ухудшается, если присоединяются шум в ушах, головокружение.
Причин, по которым появляются различные шумы в ушах, может быть много и их делят на три основные группы.
- Причины могут быть связаны с травмой головы, системой кровообращения, воспалительными заболеваниями уха. В этом случае нарушается процесс принятия, переработки и дальнейшего распространения импульсов по слуховому нерву.
- При неправильном кровяном давлении движение крови по сосудам может ощущаться пульсирующим шумом. Причины могут заключаться в сужении сосудов, атеросклерозе.
- Повышенная чувствительность к звукам окружающей среды.
Причины развития боли в голове чаще всего связаны с переутомлением, стрессом, неправильным образом жизни, неумением распределить свой рабочий день.
Головокружение возникает при нарушении функционирования вестибулярного аппарата (орган, который находится в среднем ухе). Сопровождается потерей равновесия, тошнотой, повышенным выделением пота. Частые причины этого явления относят к нарушению кровоснабжения, воспалительным процессам, отравлениям.
Если все эти три симптома совмещаются между собой, речь идет о заболевании, которое нужно выявить как можно скорее, чтобы не допустить развития других неприятных признаков.
Существуют заболевания, при которых повышена вероятность встречи всех симптомов сразу: шум в ушах, боль в голове, кружение.
- Вегето-сосудистая дистония. Причины связывают с нарушением работы сосудов, которые внезапно сужаются, а затем расширяются. Боль и головокружение вызвано спазмом сосудов, нарушением артериального давления, изменением состава крови. Лечение начинается с назначения витаминов, ноотропов, успокоительных. Рекомендована мануальная терапия, гимнастика.
- Болезни сердца и нарушения сердечного ритма. Изменение циркуляции крови в организме приводит к таким неприятным симптомам, как звон в ушах, кружение, боль в голове. Появляется слабость, трудности с дыханием, отеки, бледность кожных покровов. Лечение длительное, чаще всего на протяжении всей жизни пациента.
- Патологии сосудов головного мозга (атеросклероз, гипертония, ревматизм).
- Шейный остеохондроз. Кровь к головному мозгу и внутреннему уху поступает по позвоночным артериям, которые проходят через шейный отдел. Сдавливание или травма этого отдела приводит к тому, что снижается поступление крови. Появляется головокружение, повышение артериального давления, мушки перед глазами, тошнота и рвота, боль в шее. Лечение проводят с помощью приема сосудистых препаратов, ноотропов, витаминов, электрофореза, специальной гимнастики.
- Черепно-мозговая травма. Если после ушиба или падения появилась тошнота, рвота, головокружение, нужно обратиться к врачу для исключения сотрясения мозга.
Если боль возникла у ребенка или у пациента старше 50 лет в любом случае нужно обратиться к специалисту для исключения серьезной причины ее возникновения.
Очень часто причины неприятных симптомов находятся во внутреннем ухе.
- Отит. Головная боль акцентирована в области пораженного уха. Она носит постоянный, стреляющий характер. Часто развивается головокружение, повышается температура тела. Лечение назначает ЛОР-врач. Назначаются болеутоляющие, противовоспалительные, антибактериальные средства.
- Болезнь Меньера. Это заболевание, которое затрагивает внутреннее ухо. Появляются приступы кружения головы, теряется равновесие тела в пространстве. Пациент жалуется на шум и звон в ушах, тошноту, слабость, ухудшение слуха. Поражается, как правило, одно ухо. Лечение основывается на особой диете (необходимо снизить продукты, содержащие натрий) и приеме лекарств.
- Отосклероз. Развивается заболевание в результате нарушения работы слуховых косточек, расположенных в среднем ухе. Сопровождается шумом в ушах, ощущением кружения головы, ухудшением слуха. Причин, которые приводят к данному заболеванию множество: воспаление, аномалии органов слуха, физические перегрузки, постоянное нахождение в помещении с громким звуком. Чаще всего показано хирургическое вмешательство для решения проблемы.
Отоларинголог после осмотра и дополнительных методов обследования намечает дальнейший ход действий.
Обратиться незамедлительно к врачу нужно, если вместе с головной болью, шумом в ушах и головокружением появились другие признаки:
- внезапное начало и яркая выраженность симптомов;
- боль в голове не утихает после принятия обезболивающего лекарства, нарушается сон и аппетит;
- высокая температура тела;
- потеря сознания, слабость и онемение конечностей;
- ухудшение зрения и слуха;
- рвота.
Состояния, которые представляют опасность для жизни.
- Инсульт. Головная боль очень сильная, внезапная. Появляется шум в ушах, тошнота и даже рвота. Может наблюдаться нарушение речи, зрения. Развивается слабость в конечностях, теряется равновесие. Лечение проводят под присмотром врачей в стационаре. Чаще всего требуется хирургическое вмешательство.
- Менингит (воспаление оболочек мозга). Причиной служат вирусы или бактерии. Боль сильная, распирающая, не только в голове, но и в области шеи. Шум и звон в ушах не утихают ни на минуту. Повышается чувствительность к свету, громкому звуку. Больного беспокоит тошнота, постепенно развивается рвота, которая не приносит облегчения. Иногда можно заметить сыпь по всему телу. Лечение только в стационаре на основе противомикробных, противовирусных препаратов.
- Опухоль головного мозга. Головная боль часто развивается уже в утреннее время, сопровождается рвотой, которая не улучшает состояние пациента. По мере усиления отека мозга, появляется шум в ушах, головокружение. Лечение только хирургическое, после постановки точного диагноза на основе МРТ и КТ обследований.
Все эти состояния являются опасными для жизни, и при неоказании своевременной помощи могут привести к летальному исходу.
Среди других часто встречающихся заболеваний, которые приводят к развитию неприятных симптомов, относят следующие.
- Гипогликемия (из-за голодания, неправильного питания или вследствие сопутствующего заболевания).
- Обезвоживание. Состояние возникает из-за недостатка жидкости в организме. Может возникнуть шум в ушах, понижение давления. Больной чувствует слабость, головокружение, тошноту.
- Анемия. Состояние, когда снижается гемоглобин. Заболевание вызывает бледность кожных покровов, слабость, шум в ушах, головные боли. Причины ее развития разнообразны: потеря крови, беременность, нехватка витаминов.
- Невроз, депрессия. Развиваются все три симптома, снижается концентрация внимания. Отсутствует или повышается аппетит, повышается или понижается масса тела. Лечение заключается в назначении витаминов, ноотропов, адаптогенов. Возможно, потребуется помощь психолога и психотерапевта.
Эти состояния чаще всего развиваются при игнорировании своевременного похода к врачу, неправильном образе жизни и питании.
Симптомы полностью устранить можно только после установления точного диагноза и проведения курса соответствующего лечения. Сам пациент может только поспособствовать быстрому выздоровлению.
- Если беспокоят неприятные ощущения нужно снизить воздействие громких звуков и шумов, яркого света.
- Не допускать понижения или повышения давления.
- Уменьшить потребление соленых, острых блюд.
- Избавиться от вредных привычек. Сюда можно отнести и потребление кофе.
- Заниматься физкультурой, делать зарядку.
- Нередко, когда шум в ушах, человек не может заснуть. Можно использовать отвлекающий маневр: добавить тиканье часов, шум работающего вентилятора.
Внимательное отношение к своему здоровью и профилактические осмотры у специалистов помогут предотвратить серьезные патологические изменения в работе внутренних органов. Не нужно самостоятельно ставить диагнозы, и подбирать методы лечения. Это может не только не помочь, но и ухудшить состояние.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
- Болевые ощущения могут быть выражены в разной степени: иногда они незначительны, а иногда отмечается очень сильная боль в ухе, которая мешает спать, работать и заниматься другими делами.
- Обычно болевой синдром продолжается в течение нескольких дней, а потом начинает самостоятельно стихать.
- Боль сопровождается временной потерей слуха.
- Возникают другие неприятные ощущения в ушах: чувство заложенности, шум, зуд, звон.
- Так как наружный отит является воспалительным заболеванием, при нем боль в ухе часто сочетается с повышением температуры тела.
- Покраснение кожи в области ушной раковины.
- Боль усиливается, если легко потянуть пациента за ухо, или нажимать на определенные части ушной раковины.
Диагноз наружного отита устанавливается после осмотра пациента ЛОР-врачом. Назначается лечение в виде ушных капель, антибиотиков, обезболивающих препаратов.
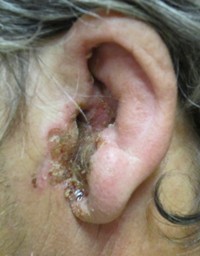
Острая боль в ухе при воспалительных поражениях кожи ушной раковины, и в области наружного слухового отверстия
Эти состояния можно отнести к разновидностям наружного отита:
1. Перихондрит – воспаление кожи, которая покрывает хрящ ушной раковины. При этом отмечается боль, зуд и другие неприятные ощущения, покраснение кожи.
2. Фурункул уха – гнойно-воспалительное образование, которое в обиходе известно как чирей. На коже уха появляется конусовидное возвышение, очень болезненное на ощупь, а в его центре находится гнойно-некротическая «головка». Вокруг него отмечается отек и покраснение кожи. Фурункул сопровождается острыми болями в ухе и ощущением дискомфорта, но ни в коем случае не рекомендуется выдавливать его самостоятельно, так как это может привести к распространению инфекции в полость черепа.
Средний отит – это воспалительное заболевание среднего уха, которое отделено от наружного барабанной перепонкой. Следовательно, данная патология является более серьезной, чем наружный отит, хотя их и не всегда получается отличить друг от друга.
Главные причины развития среднего отита:
1. Проникновение в барабанную полость инфекции.
2. Травмы.
Средний отит практически всегда сопровождается сильной болью в ухе. Она значительно усиливается во время жевания и глотания, в результате чего пациент может отказываться от приема пищи. Также значительное усиление болевого синдрома отмечается при нажатии на ушную раковину и потягивании за ухо. Чтобы уменьшить боль, пациент ложится на бок, соответствующий больному уху. У детей этот симптом выражен еще более ярко.
Кроме того, при среднем отите присутствуют следующие симптомы:
- Временная потеря слуха, а если барабанная перепонка будет разрушена инфекционным процессом, то может развиться полная глухота на одно ухо.
- Повышение температуры тела, общее недомогание.
- Неприятные ощущения в ухе, как и при наружном отите: звон, шум, заложенность.
- Сильные боли в ухе при среднем отите могут продолжаться достаточно долго, а при отсутствии адекватного лечения заболевание может переходить в хроническую форму, и приводить к серьезным осложнениям.
Диагноз среднего отита устанавливает отоларинголог. При появлении сильной боли в ухе и другой симптоматики нужно немедленно посетить врача. Лечение включает применение ушных капель и назначение антибактериальных препаратов.
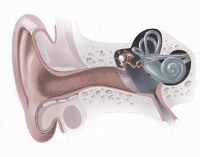
Ведущие симптомы внутреннего отита – боль и шум в ушах, снижение слуха, головокружение. Обычно они возникают спустя 1- 2 недели после того, как пациент перенес бактериальную инфекцию. Этого времени хватает для того, чтобы болезнетворные микроорганизмы попали с током крови во внутреннее ухо, и вызвали в нем воспалительный процесс.
Помимо боли и шума в ушах, внутренний отит сопровождается следующими симптомами:
- тяжелые приступы головокружений, сопровождающиеся тошнотой и рвотой – картина сильно напоминает морскую болезнь;
- нарушение чувства равновесия, шаткая походка;
- подергивание глазных яблок – нистагм;
- повышение температуры – симптом, характерный для любого воспалительного процесса;
- если заболевание переходит в гнойную форму, то оно приводит к полной утрате слуха в пораженном ухе, и стойким нарушениям со стороны органа равновесия.
Для выявления причин боли и шума в ушах при внутреннем отите производится осмотр пациента ЛОР-врачом. Применяют такие дополнительные методы диагностики, как компьютерная томография и магнитно-резонансная томография. Для лечения назначают антибиотики и другие препараты. Иногда, в тяжелых случаях, возникает необходимость в госпитализации пациента.
При возникновении боли в ушах и других симптомов отита лучше сразу же обратиться к отоларингологу. До посещения врача помощь при боли в ухе может заключаться в следующих мероприятиях:
- закапать в нос капли, которые облегчают дыхание;
- закапать в пораженное ухо три капли 1% раствора диоксидина;
- принять однократно жаропонижающее.
При ожоге уха первая помощь зависит от степени поражения:
- При ожоге первой степени (если имеется только покраснение) нужно смазать кожу в области поражения раствором спирта; как правило, боль в ухе и другие симптомы достаточно быстро проходят.
- Если имеется ожог второй степени (пузыри на коже), то нужно промыть место поражения холодной водой, наложит чистую повязку и немедленно обратиться в травмпункт.
- Если имеется более сильный ожог, то нужно как можно скорее обратиться в травмпункт.
- При подозрении на разрыв барабанной перепонки нужно прикрыть ухо ватным тампоном, и немедленно обратиться в больницу.
При обмороженияхпервая помощь стандартная: пострадавшего заводят в помещение, растирают кожу спиртом. Если на коже появляются пузыри, участки почернения, отмечается сильная продолжительная боль в ушах — нужно немедленно обратиться за медицинской помощью.
Инородное тело уха ни в коем случае не стоит извлекать самостоятельно. Это может правильно сделать только ЛОР-врач.

Часто шум и звон в обоих ушах без боли являются симптомами повышенного артериального и внутричерепного давления, нарушения мозгового кровообращения, гипотонии.
А если данная симптоматика упорно возникает в одном ухе, возможно наличие болезни Меньера – патологии, возникающей в результате нарушения кровотока в мелких артериях, несущих кровь к внутреннему уху, и повышения давления жидкости в улитке и костном лабиринте. Данные нарушения развиваются, как правило, в возрасте 25–40 лет.
Чаще всего шум и заложенность в ухе при болезни Меньера сочетаются со следующей симптоматикой:
- поражение захватывает только правое или левое ухо; двухсторонний характер заболевания встречается крайне редко;
- головокружение, расстройство чувства равновесия;
- тошнота и рвота;
- приступ может продолжаться от нескольких часов до суток;
- обычно после приступа отмечается снижение слуха, которое прогрессирует с каждым новым разом.
При отсутствии соответствующего лечения со временем болезнь Меньера может привести к развитию полной глухоты. Человек, который обнаружил у себя звон и шум в ушах без боли, и другие симптомы, должен обратиться к ЛОР-врачу. Назначают медикаментозные препараты, физиотерапию.
Если пациента беспокоят стреляющие боли в ухе справа или слева (иногда с обеих сторон) по утрам — скорее всего, имеет место артроз височно-нижнечелюстного сустава – дегенеративное заболевание, которое поражает суставной хрящ.
В отличие от острого отита, при котором боль в ухе продолжается в течение короткого времени, а затем проходит, артроз височно-нижнечелюстного сустава обычно имеет длительное, упорное течение.
Кроме стреляющих болей в ушах по утрам, во время пробуждения, данное заболевание имеет следующие симптомы:
- боль в ушах и в самом суставе может беспокоить постоянно в течение дня, при этом она имеет больше ноющий характер, является умеренной;
- движения нижней челюсти становятся затрудненными;
- во время открывания и закрывания рта ощущается хруст в височной области;
- при длительном течении артроза нарушается нормальное смыкание челюстей, у пациента нарушает прикус, что иногда, в особенно тяжелых случаях, может приводить к расстройствам жевания и артикуляции.
Артроз височно-нижнечелюстного сустава не является инфекционным или воспалительным заболеванием, поэтому признаки воспалительного процесса отсутствуют. У пациентов, страдающих данной патологией, никогда не бывает высокой температуры тела.
Зачастую сами больные связывают стреляющие боли в ухе, вызванные артрозом височно-нижнечелюстного сустава, с проявлениями отита. Точный диагноз можно установить только после осмотра ЛОР-врача, и проведения рентгенографии. Лечение заболевания обычно длительное, предполагает применение медикаментозных препаратов и физиопроцедур.
- боль в ухе на стороне поражения может иметь различную степень выраженности: от легкого дискомфорта до очень сильной, мучительной;
- часто отмечается снижение слуха, иногда вплоть до его полной утраты;
- очень характерна скованность в нижней челюсти по утрам: пациент практически совсем не может открыть рот;
- во время движений в нижней челюсти больной ощущает шум разного характера: щелканье, хруст, шуршание.
Если развивается гнойный артрит, он может сопровождаться интенсивными болями в ухе, нарушением слуха и ощущением заложенности в ушах. В области височно-нижнечелюстного сустава отмечается покраснение кожи, припухлость. Повышается температура тела.
Причина болей в ухе при артрите височно-нижнечелюстного сустава диагностируется на приеме у ЛОР-врача. В качестве мер лечения может применяться специальная повязка, антибактериальные и противовоспалительные препараты. При выраженном гнойном процессе может потребоваться хирургическое вмешательство.
Позади ушной раковины на черепе расположен костный выступ, который называется сосцевидным отростком. У разных людей он может быть либо заполнен костным веществом, либо содержать внутри полости. Если в них попадут с током крови болезнетворные микроорганизмы, или произойдет травма, то может развиться воспалительный процесс в сосцевидном отростке – мастоидит.
Главный симптом мастоидита – это пульсирующая боль в ухе и за ушной раковиной. Кроме того, зачастую присутствуют и другие симптомы:
- припухлость позади ушной раковины, может иметь место покраснение кожи;
- густые выделения из ушей;
- слабость, повышение температуры тела, лихорадка;
- снижение слуха, вплоть до его полной утраты.
Для того, чтобы мастоидит, симптомом которого в данном случае является пульсирующая боль за ухом, не дал осложнений и не перешел в хроническую форму, требуется назначение правильного лечения. При появлении описанных выше признаков нужно немедленно обратиться к отоларингологу.
2. Эпидемический паротит (свинка). Это вирусное заболевание, при котором отмечается боль в ухе при глотании, припухлость вокруг уха, на шее и лице на соответствующей стороне, повышение температуры тела и недомогание, как при гриппе. Чаще всего патология встречается в детском возрасте.
3. Фарингит. Это воспалительный процесс в глотке, вызванный вирусами или бактериями.
4. Тонзиллит (ангина) – воспаления миндалин.
5. Абсцесс (гнойник) области шеи.
При всех этих заболеваниях отмечается боль в горле, которая отдает в ухо и усиливается при глотании. Поставить правильный диагноз и назначить лечение сможет ЛОР-врач.
Синуситы – это воспаление слизистой оболочки придаточных пазух носа – гайморовых (гайморит), лобных (фронтит), решетчатых (этмоидит). Для этих патологий характерны боли в области воспаленной пазухи (при фронтите – в области лба, при гайморите – в верхней челюсти). Но со временем боль теряет четкую привязку. Пациента могут беспокоить головные, зубные боли. Возможный симптом синусита – боль в ухе на стороне поражения.
О том, что острая боль в ухе и повышение температуры тела являются признаками синусита, свидетельствуют следующие дополнительные симптомы:
- постоянная заложенность носа и гнусавый голос, которые не проходят после закапывания лекарства;
- несмотря на лечение, симптомы респираторной инфекции не только не исчезают, но даже усиливаются;
- першение в горле, кашель;
- нарушение обоняния;
- припухлость лица на стороне поражения.
Диагностика и лечение синусита осуществляются у ЛОР-врача.
Боли в ушах и зубах, как правило, имеют место при кариесе. Чувствительная иннервация зубов и ушных раковин осуществляется из веточек одного и того же нерва – тройничного. Болевые ощущения, возникающие в зубах и челюсти, могут распространяться, захватывая другие области лица, в том числе и уши.
Если боль в зубах и ушах вызвана кариесом, то, как правило, она имеет место только с одной стороны: справа или слева. Болевые ощущения носят пульсирующий, стреляющий, ноющий характер. В большинстве случаев они возникают в вечернее время суток, а к утру полностью проходят.
Для кариеса характерны следующие симптомы:
- Боль в зубе и ухе провоцируется изменениями температуры (холодная и горячая пища), химическими раздражителями (очень сладкое, кислое, соленое).
- Если присоединяется боль, которая возникает при действии механических раздражителей (плотное смыкание зубов, жевание), то можно заподозрить глубокий кариес.
- Если кариес переходит в пульпит, то боли становятся постоянными, ноющими, возникают независимо от действия раздражителей.
- Иногда боли настолько мучительны, что способны нарушать ночной сон и работоспособность пациента, снижать качество жизни.
- Иногда отмечается повышение температуры тела, припухлость в области больного зуба.
Если боли в зубе и ухе возникают в результате кариеса, то нужно в ближайшее время обратиться к стоматологу. Стоит помнить, что даже если болевой синдром полностью исчезает, в это время в зубе все равно продолжаются процессы разрушения, которые со временем приводят к его потере.

1. Отиты. Неразвитый иммунитет и анатомические особенности ушной раковины и наружного слухового прохода повышают вероятность развития отита в детском возрасте. Нередко отит возникает, как осложнение острой респираторной инфекции, вызывая сильную боль в ухе у ребенка.
2. Ангина (воспаление небных миндалин) – еще одно заболевание, которое нередко может привести к болям в ушах у ребенка.
3. Чаще, чем у взрослых, у детей встречаются инородные тела наружного слухового прохода.
4. Евстахиит. Слуховая труба у ребенка шире и короче, чем у взрослого, поэтому в нее намного легче проникают болезнетворные организмы.
5. Эпидемический паротит (свинка) – патология, которая преимущественно встречается в детском возрасте. После перенесенного эпидемического паротита развивается стойкий иммунитет – заболевание никогда не повторяется во второй раз.
6. Зубная боль , чаще всего когда у малыша режутся зубки. При этом отмечается общее беспокойство, нарушение сна, аппетита, подъем температуры тела.
Боль в ухе у ребенка не всегда удается сразу выявить, так как малыш, особенно если он еще не умеет разговаривать, не в состоянии объяснить родителям, что его беспокоит, и указать на источник боли. Если имеется подозрение на то, что ребенка беспокоит боль в ухе, то его нужно в срочном порядке показать ЛОР-врачу.
Боли в ухе могут быть обусловлены не только заболеваниями собственно уха, но и другими патологиями, а потому при их появлении необходимо обращаться к врачам разных специальностей, в компетенцию которых входит диагностика и лечение болезни, провоцирующей болевой синдром. Понять, какое именно заболевание провоцирует боль в ухе, помогают сопутствующие симптомы, и именно по ним определяют, к какому врачу необходимо обращаться в конкретном случае.
Если боль в ухе возникала после удара или ушиба, и сочетается с вытеканием их уха прозрачной жидкости или крови, следует немедленно вызывать «Скорую помощь» и госпитализироваться в больницу, так как в подобном случае речь идет о подозрении на перелом основания черепа. Это состояние приведет к смерти пострадавшего, если ему своевременно не будет оказана необходимая медицинская помощь.
Если боль в ухе связана с любым видом отита или евстахиитом, то есть постоянно ощущается, всегда усиливается при нажатии или потягивании за ухо, а иногда – и при глотании и жевании, сочетается с повышенной температурой тела, ощущением заложенности (иногда глухотой), шумом, звоном, зудом в ушах, иногда с чувством того, что свой голос громкий, а также с головокружением с тошнотой и рвотой (как при морской болезни), следует обращаться к врачу-отоларингологу (ЛОРу) (записаться).
Также к ЛОРу необходимо обращаться, если пульсирующая боль в ухе и за ухом обусловлена мастоидитом, то есть присутствует постоянно, сочетается с припухлостью и покраснением за ушной раковиной, густыми выделениями из ушей, слабостью, повышенной температурой тела, снижением слуха.
Если же отит спровоцирован фурункулом в области ушной раковины или перихондритом (воспаление кожи, покрывающей хрящ ушной раковины), можно обращаться не только к врачу-отоларингологу, но и к хирургу (записаться).
Когда боль в ухе возникла вследствие баротравмы (например, было оглушение резким и громким звуком, перепад давления в самолете) и сочетается с шумом и заложенностью в ушах, необходимо обращаться к отоларингологу.
Когда же боль в ухе возникает в результате ушиба, удара, попадания и застревания в ухе инородного тела, а также вследствие разрыва барабанной перепонки (например, при чистке уха булавкой), желательно обращаться к врачу-отоларингологу (ЛОРу), но также можно пойти и на прием к хирургу.
При ожогах и обморожениях ушной раковины необходимо обращаться в первую очередь к врачу-комбустиологу (специалисту по ожогам и обморожениям) (записаться) и обязательно консультироваться с отоларингологом. Если попасть к комбустиологу о каким-либо причинам невозможно, то обращаются к хирургу и отоларингологу одновременно.
Если боль в ухе возникает приступами, которые длятся несколько часов и проходят самостоятельно, оставляя ухудшение слуха, при этом боль во время приступа сочетается со звоном, шумом в ушах, головокружением, нарушением равновесия, тошнотой и рвотой, можно заподозрить болезнь Меньера, и в таком случае следует обращаться к отоларингологу (ЛОРу).
Если боль в ухе имеет различную интенсивность и характер (стреляющая, тянущая и т.д.), сочетается с различными звуками (хруст, шум, щелчки и др.) при движении нижней челюстью (открывании, закрывании рта, жевании и т.д.), а иногда с температурой, покраснением и припухлостью в височной области, то заподазривается артрит или артроз височно-нижнечелюстного сустава. В таком случае необходимо обращаться к врачу-отоларингологу, стоматологу-ортопеду (записаться) или травматологу (записаться). В их отсутствие можно обращаться к ревматологу (записаться) или хирургу.
Если в области уха присутствует острая и сильная боль, которая усиливается при глотании и жевании, сочетается с повышенной температурой тела, слабостью, недомоганием, головной болью, болезненной припухлостью спереди от ушной раковины, то подозревается паротит, и в этом случае необходимо обращаться к врачу-инфекционисту (записаться), стоматологу или хирургу.
Когда развивается боль в ухе в сочетании с заложенностью, шумом в ушах, ухудшением слуха, болезненной красной отечной припухлостью в области увеличенного лимфатического узла, повышенной температурой тела, общим недомоганием, слабостью, трудностями при жевании – подозревается лимфаденит, и в таком случае необходимо обращаться к отоларингологу или хирургу.
Если боль в ухе возникает при глотании, появилась на фоне имеющегося паротита, синусита (гайморита, фронтита, этмоидита), фарингита (болей и першения в горле), тонзиллита (ангины), простуды, то есть сочетается с болями и першением в горле, насморком, кашлем, повышенной температурой тела и другими симптомами респираторных заболеваний (ОРВИ), следует обращаться к врачу-отоларингологу или терапевту (записаться).
Если боль в ухе сочетается с болезненным, красным, отечным выпирающим образованием на шее, высокой температурой тела, то подозревается абсцесс (гнойник) шеи, и в этом случае следует обращаться к врачу-хирургу.
Если боль в ушах сочетается с головной болью (особенно сильной в висках и затылке), шумом и звоном в ушах, нарушением слуха, тошнотой и рвотой без облегчения, усиливается при громком звуке и ярком свете, то подозревается повышение внутричерепного давления. В этом случае необходимо обращаться к врачу-кардиологу (записаться) или неврологу (записаться), а в их отсутствие можно пойти на прием к терапевту.
Когда боли в ухе сочетаются с пульсирующими, ноющими или стреляющими болями в зубе, которые или присутствуют постоянно, или провоцируются холодной и горячей едой, очень сладкими, кислыми или солеными продуктами, плотным смыканием челюстей, иногда сочетаются с повышенной температурой и припухлостью в области больного зуба – заподазривается кариес или пульпит. В таком случае необходимо как можно быстрее обратиться к врачу-стоматологу (записаться).
Если боль в ухе чувствуется при глотании, причем не проходит в течение длительного времени, сочетается с болями в горле, апатией, повышенной утомляемостью, похудением и увеличением лимфатических узлов шеи, то подозревается злокачественное новообразование гортани или полости рта. В таком случае следует обращаться к врач-онкологу (записаться).
Поскольку боли в ухе провоцируются широким спектром различных заболеваний, то очевидно, что для их диагностики назначают и применяют разные обследования и анализы. Причем в каждом случае не назначают все теоретически применяющиеся инструментальные обследования и анализы, а выбирают из этого большого перечня только те, которые позволяют подтвердить подозреваемое заболевание, вызывающее боли в ухе. Выбор конкретных анализов и обследований в каждом случае осуществляется в зависимости от сопутствующих симптомов, которые и позволяют поставить предварительный клинический диагноз и затем подтвердить его исследованиями.
Когда боли в ухе обусловлены отитами или евстахиитами, то есть чувствуются постоянно, усиливаются при нажатии или потягивании за ухо, иногда и при глотании или жевании, сочетаются с высокой температурой тела, ощущением заложенности, а порой и глухотой в ухе, шумом, звоном, зудом в ушах, иногда с ощущением чрезмерной громкости собственного голоса, головокружением, тошнотой и рвотой, врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Бактериологический посев отделяемого из уха для выявления патогенного возбудителя воспалительного процесса;
- Аудиометрия (записаться);
- Отоскопия (записаться);
- Определение проходимости евстахиевой трубы;
- Акустическая импедансометрия;
- Ушная манометрия;
- Рентген (записаться) височной кости;
- Компьютерная или магнитно-резонансная томография (записаться);
- Электронистагмография.
При наружном отите врач назначает только отоскопию и общий анализ крови, так как других исследований для постановки диагноза не нужно. При подозрении на средний отит всегда назначается общий анализ крови и бактериологический посев отделяемого из уха (если таковое имеется), а также производится отоскопия (осмотр уха врачом). В случае тяжелого или длительного хронического течения среднего отита назначается рентген височной кости для определения состояния и степени поражения костей. А при подозрении на отит внутреннего уха (лабиринтит) врач назначает общий анализ крови, рентген височной области, аудиометрию (определение слуха) и электронистагмографию. Если же имеется подозрение на наличие опухолей головного мозга или инсульт, то дополнительно назначается томография. При подозрении на евстахиит назначается общий анализ крови, отоскопия (или микроотоскопия), аудиометрия, исследование слуха камертоном, определение проходимости трубы, манометрия и акустическая импедансометрия.
Когда же постоянно присутствует пульсирующая боль в ухе и за ухом, сочетающаяся с наличием красной припухлости за ухом, густыми выделениями из слухового прохода, общей слабостью, высокой температурой и явным ухудшением слуха, подозревается мастоидит, и врач назначает следующие анализы и обследования:
- Отоскопия (или микроотоскопия);
- Аудиометрия;
- Бактериологический посев выделений из уха;
- Компьютерная томография;
- Рентгенологическое исследование височной кости.
В обязательном порядке назначаются отоскопия, бактериологический посев отделяемого уха и рентген височной кости, так как этих исследований обычно достаточно для постановки диагноза в подавляющем большинстве случаев. Компьютерная томография может назначаться вместо рентгена при наличии технически возможностей, или дополнять рентген при сложностях в диагностике. Аудиометрия обычно проводится для оценки того, насколько снизился слух у пациента. Если же слух снижен незначительно, то аудиометрия может и не назначаться.
Когда отит провоцируется фурункулом или перихондритом, врач может назначить только общий анализ крови и мочи для оценки общего состояния организма. Каких-либо специализированных инструментальных исследований для постановки диагноза не нужно – ведь все характерные признаки видны глазом.
Если боль в ухе вызвана баротравмой (перепад давления в самолете, резкий и громкий звук), врач назначает только отоскопию (осмотр уха специальным прибором). А если в ходе отоскопии обнаруживается гной или другие признаки инфицирования структур уха, врач дополнительно забирает мазок и назначает бактериологический посев отделяемого с целью определения микроба, ставшего возбудителем инфекционно-воспалительного процесса.
Если боль в ухе обусловлена ушибом, ударом, попаданием и застреванием инородного тела, а также разрывом барабанной перепонки (например, при случайном тыкании в ухо ручкой и т.д.), врач назначает следующие обследования:
- Отоскопия (или микроотоскопия);
- Исследование пуговчатым зондом для определения степени повреждений костных и хрящевых стенок слухового прохода;
- Рентген черепа (записаться);
- Компьютерная или магнитно-резонансная томография;
- Аудиометрия;
- Измерение слуха камертоном;
- Акустическая импедансометрия;
- Электронистагмография;
- Вестибулометрия;
- Стабилография.
Когда боль в ухе связана с застреванием инородного тела, врач назначает только отоскопию. Во всех остальных случаях, если подозревается травма наружного уха, врач назначает отоскопию и исследование зондом целостности костных и хрящевых стенок слухового прохода. Однако исследование пуговчатым зондом может быть заменено рентгеном черепа. Если же подозревается травма среднего уха, то назначается отоскопия, рентген черепа, аудиометрия, измерение слуха камертоном и акустическая импедансометрия (выявляет повреждение слуховых косточек). Если же подозревается травма внутреннего уха, обязательно назначается рентген черепа (при технической возможности заменяется компьютерной томографией), отоскопия, магнитно-резонансная томография мозга (записаться). Если же состояние больного удовлетворительное, то дополнительно назначаются электронистагмография, аудиометрия, вестибулометрия, стабилография для оценки нарушений работы вестибулярного аппарата и степени снижения слуха.
Если боль в ухе обусловлена ожогом или обморожением, врач назначает только различные анализы крови (общий, биохимический) и мочи (общий, проба Нечипоренко (записаться), Зимницкого (записаться) и т.д.) в течение периода терапии, которые необходимы для контроля за общим состоянием организма. Какие-либо специальные исследования для подтверждения диагноза не проводятся, так как он очевиден.
Когда боли в ушах появляются в форме периодических приступов, продолжающихся по несколько часов и проходящих самостоятельно, сочетающихся с головокружением, потерей равновесия, тошнотой, рвотой, звоном и шумом в ушах – заподазривается болезнь Меньера, и врачом назначаются следующие анализы и обследования:
- Аудиометрия;
- Исследование камертоном;
- Акустическая импедансометрия;
- Электрокохлеография;
- Отоакустическая эмиссия;
- Промонториальный тест;
- Отоскопия;
- Магнитно-резонансная томография головного мозга;
- Вестибулометрия;
- Непрямая отолитометрия;
- Стабилография;
- Электронистагмография.
Диагноз обычно ставится на основании характерных клинических симптомов, но обязательно назначается отоскопия для исключения воспалительных и других изменений в структурах уха, а также магнитно-резонансная томография мозга для исключения опухоли слухового нерва. После этого для определения степени снижения слуха проводятся аудиометрия, исследованием при помощи камертона, акустическая импедансометрия, электрокохлеография, отоакустическая эмиссия, промонториальный тест. Для оценки степени вестибулярных нарушений назначают и производят вестибулометрию, непрямую отолитометрию, стабилографию и электронистагмографию.
Когда боль в ухе носит разный характер и обязательно сочетается с различными звуками (хруст, шум, щелчки и др.) при движении нижней челюстью (открывании, закрывании рта, жевании и т.д.), а иногда с температурой, покраснением и припухлостью в височной области, врач подозревает артрит или артроз височно-нижнечелюстного сустава (ВНЧС) и назначает следующие обследования и анализы:
- Общий анализ крови;
- Анализ крови на ревмофактор и С-реактивный белок;
- Рентген сустава (записаться) или, лучше, увеличительный рентген;
- Компьютерная томография сустава;
- Артрография;
- УЗИ сустава (записаться);
- Пункция сустава с забором синовиальной жидкости и с последующим ее цитологическим и микробиологическим анализом;
- Сцинтиграфия сустава и окружающих тканей;
- Ортопантограмма челюсти;
- Электромиография;
- Реография;
- Артрофонография;
- Аксиография;
- Гнатография.
В первую очередь назначаются рентген или увеличительный рентген сустава. Если на рентгене имеются признаки артрита, то дополнительно может быть назначена и выполнена томография, артрография, УЗИ и сцинтиграфия сустава, а также цитологический и микробиологический анализ синовиальной жидкости. УЗИ обычно выполняется при подозрении на наличие выпота из сустава, а сцинтиграфия нужна для оценки реакции костей на воспаление. Артрография и томография обычно назначаются только в случае, когда диагноз артрита сомнителен исключительно по данным рентгена.
Если же на рентгене отсутствуют признаки артроза, обязательно назначается томография. Если на рентгене есть признаки артроза, то томографию не назначают. Далее для оценки состояния сустава и степени выраженности патологических изменений в нем назначают артрографию и ортопантограмму. Для изучения активности работы жевательных и височных мышц назначают электромиографию. А для оценки функций сустава назначают и производят реографию, артрофонографию, гнатографию и аксиографию.
Общий анализ крови назначается для оценки активности воспалительного процесса, а анализы крови на ревмофактор и С-реактивный белок всегда производятся для того, чтобы понять, обусловлено ли заболевание суставов системным ревматическим процессом.
Когда в области уха имеется острая боль, усиливающаяся при глотании и жевании, сочетающаяся с высокой температурой, слабостью, недомоганием, головной болью, припухлостью спереди от ушной раковины, врач заподазривает паротит и назначает следующие анализы и обследования:
- Общий анализ крови;
- Активность альфа-амилазы в крови;
- Наличие в крови антител к вирусу паротита (IgG, IgM) методом ИФА.
Общий анализ крови обычно назначается с целью оценки общего состояния организма. А другие указанные анализы на практике назначаются редко, так как диагностика паротита основывается на клинической картине, а инструментальная и лабораторная диагностика фактически не нужна.
Если боли в ухе сочетаются с заложенностью, шумом в ушах, ухудшением слуха, болезненной красной отечной припухлостью в области увеличенного лимфатического узла, повышенной температурой тела, общим недомоганием, слабостью, трудностями при жевании – врач заподазривает лимфаденит и для его подтверждения назначает следующие анализы и обследования:
- Общий анализ крови;
- УЗИ пораженных лимфатических узлов (записаться) и тканей;
- Компьютерная или магнитно-резонансная томография пораженных узлов;
- Допплерография (записаться) ближайших лимфатических сосудов;
- Рентгеноконтрастная лимфография;
- Биопсия (записаться)воспаленного лимфатического узла.
В первую очередь, обычно назначают общий анализ крови и УЗИ лимфоузлов, поскольку эти обследования позволяют понять, вызвано ли воспаление другими, более серьезными заболеваниями. Если таких подозрений нет, другие обследования не проводят. Но если же врачи заподозрили более серьезное заболевание, назначаются все остальные вышеуказанные исследования.
Когда боль в ухе ощущается при глотании, появляется на фоне имеющегося паротита, синусита (гайморита, фронтита, этмоидита), фарингита (болей и першения в горле), тонзиллита (ангины), простуды, врач назначает общий анализ крови, общий анализ мочи и осмотр горла, носовых пазух и уха глазом, а также отоскопию. Другие обследования и анализы, как правило, не назначаются, так как диагноз в данном случае очевиден, а отоскопия позволяет выявить или исключить воспалительный процесс в самом ухе.
Когда боль в ухе сочетается с болезненным, красным, отечным бугром на шее, высокой температурой, то врач подозревает абсцесс. В этом случае может назначаться только общий анализ крови для оценки состояния организма, и коагулограмма для оценки свертывающей системы крови перед операцией по вскрытию гнойника.
Когда боль в ушах сочетается с головной болью, шумом и звоном в ушах, ухудшением слуха, тошнотой и рвотой без облегчения, усиливается при ярком свете и громких звуках, заподазривается повышение внутричерепного давления и назначаются следующие обследования и анализы:
- Общий анализ крови;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности, креатинин);
- Осмотр глазного дна (записаться);
- Электроэнцефалография (записаться);
- Эхоэнцефалография (записаться);
- Реоэнцефалография (записаться);
- Томография (компьютерная или магнитно-резонансная).
В первую очередь для диагностики повышенного внутричерепного давления назначается осмотр глазного дна, так как только этот метод позволяет с точностью выявлять данное патологическое состояние. Все остальные вышеуказанные методы позволяют только выявить возможную причину повышения внутричерепного давления. Поэтому, если по результатам осмотра глазного дна признаков повышенного внутричерепного давления не выявлено, другие обследования не назначаются. Если же таковые выявлены, то производятся все указанные обследования.
Если боль в ухе сочетается с болями в зубе пульсирующего, ноющего или стреляющего характера, которые, в свою очередь, либо присутствуют постоянно, либо провоцируются холодными, горячими, кислыми, сладкими или солеными блюдами, а также плотным смыканием челюсти, заподазривается кариес или пульпит. В такой ситуации проводится осмотр ротовой полости стоматологом, который на основании этого выявляет кариес. Если же стоматолог заподазривает пульпит, то назначает рентгеновский снимок зуба (записаться). Других обследований при данной форме болей в ухе не назначается.
Если боль в ухе ощущается при глотании, присутствует длительный промежуток времени, сочетается с болью в горле, сильной утомляемостью, апатичностью, потерей веса и увеличением лимфатических узлов на шее, заподазривается злокачественная опухоль гортани или полости рта. В этом случае врач назначает широкий спектр различных обследований – томографию, рентген, осмотр с помощью инструментов, биопсию подозрительных участков и т.д. Конкретный перечень обследований определяется врачом в каждом случае индивидуально.
Первую помощь при боли в ухе при различных состояниях мы уже рассмотрели выше. Если данный симптом возникает без видимых на то причин, необходимо выполнить следующие действия:
1. Сразу же посетить врача или, если боль в ухе очень сильная, и сопровождается нарушением общего самочувствия – вызвать бригаду «Скорой помощи».
2. Сделать на ухо спиртовой компресс:
- первый слой – марля, пропитанная спиртом, с вырезом для ушной раковины;
- второй слой – целлофан, тоже с вырезом;
- третий слой – утепляющий – повязать теплым платком.
3. Можно попробовать лечение боли в ушах путем приема обезболивающих средств.
4. Также можно использовать ушные капли, например, Отипакс.
Стоит помнить, что правильное и эффективное лечение причин боли в ухе может осуществлять только профессиональный ЛОР-врач. Поэтому после того, как первая помощь была оказана, следует как можно скорее обратиться за помощью в медицинское учреждение.
При болях в ушах, обусловленных отитами и воспалительными патологиями соседних органов, способны помочь некоторые народные средства:
1. Закапывание в ухо, в котором отмечается боль, 2 – 3 капли теплого орехового или миндального масла.
2. Промывание ушей настоем ромашки (1 чайная ложка сухого растительного сырья на стакан горячей воды – настоять, дать остынуть).
3. Компресс из свеклы, сваренной в меде.
4. При отитах, возникающих как осложнение респираторной инфекции, эффективно закладывание в наружный слуховой проход тампона с луком или чесноком.
5. Закапывание настоя мелиссы (1 чайная ложка на стакан кипятка, остудить); также можно употреблять в качестве чая.
6. Капли, приготовленные из меда и спиртовой настойки прополиса в соотношении 1:1. Закапывать в пораженное ухо по 2 – 3 капли раз в день, на ночь.
Если народные средства не помогают от боли в ухе, то не стоит дожидаться осложнений: лучше сразу проконсультироваться с врачом по поводу назначения лечения.
источник