В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
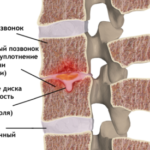
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
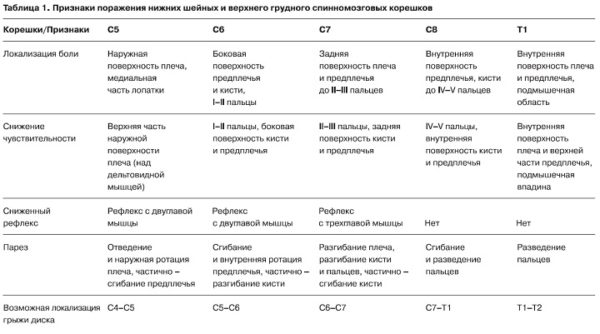
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
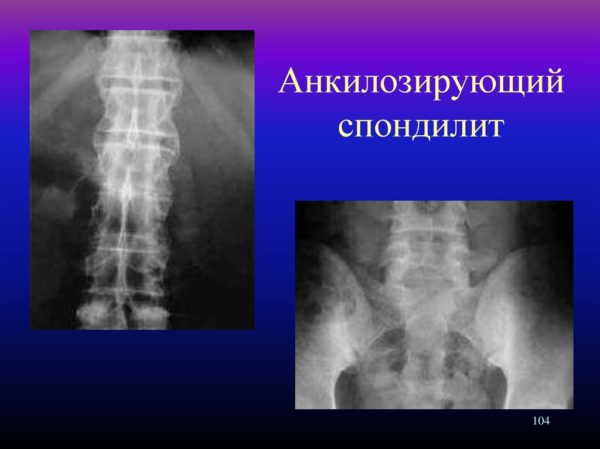
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боль в спине при наклоне головы вниз возникает из-за связи мышц в организме человека. Двигая головой, вы меняете положение поясницы. Из-за этого происходит компрессия нервного корешка. Мучают стреляющие резкие боли, развивается радикулит. Причина может быть и в воспалениях внутренних органов.
Боли в пояснице при наклоне головы вперед имеют разный патогенез, их диагностика может быть довольно сложной. Есть определенные моменты, согласно которым легче понять источник болевых ощущений при повороте головы или наклоне. Врач уточняет следующие факторы:
- Точная локализация болевого синдрома в пояснице – в верхней или нижней части, с правого или левого бока;
- Характер болезненных ощущений – тянет, колет, стреляет. Является ли боль поясницы хронической или развивается приступами;
- Связаны ли приступы с резкими движениями, или могут проявиться даже в спокойном положении тела;
- После какой именно двигательной активности больно. После того, как пациент ходит, встает, поворачивается или же наклоняется.
Если при наклоне головы болит в спине, чаще всего имеет смысл говорить о синдроме ущемленного нервного корешка. В результате начинается воспалительный процесс, только усугубляющий боли поясницы.
Нерв может оказаться сдавленным ввиду следующих заболеваний:
- Новообразования, злокачественные или доброкачественные. Опухоль, киста может ущемить нервный корешок;
- Грыжа или протрузия. Компрессия осуществляется выпячиванием межпозвоночного диска или вышедшей из разрыва пульпозной тканью;
- Спондилолистез. Изменяется положение тел позвонков, и они давят на нервный корешок;
- Травматические воздействия и переломы с осколками могут повредить нервную ткань;
- Воспаление и гнойный очаг в области позвоночника на уровне поясницы;
- Стеноз (сужение) пространства межпозвонковых дисков в результате остеохондроза.
Если проявляется компрессия корешка, при наклонах и поворотах головы может быть оказано дополнительное давление на него. Что вызовет сильные, простреливающие боли в пояснице (поясничный прострел, или люмбаго).
Радикулит – это повреждение нервных корешков. Если ощущаете боли при повороте головы, обратите внимание на следующие симптомы. Они помогут понять, действительно ли проблема в корешковом синдроме:
- Если прикоснуться подбородком к телу, поясницу пронзит сильная боль;
- Боль возникает, если напрячь брюшные мышцы;
- Пальпация позвоночника в отделе поясницы стала болезненной;
- Если лечь и попробовать приподнять прямую ногу, этого не получится сделать из-за болевого синдрома;
- Боли поясницы иррадируют в тазовую область и нижние конечности.
Поясница может болеть при движениях головы даже после того, как обострение корешкового синдрома закончится. Просто боль перейдет в хроническую форму, превратится в ноющую вместо стреляющей. В целом же ситуация не изменится – нужно найти проблему и лечить ее. Иначе в дальнейшем патология будет только развиваться.
Люмбалгия, люмбаго или прострел поясницы – это состояние, при котором резко зажимает нерв. Это вызывает мгновенную, пронзающую боль. Сопутствующим симптомом становится полная скованность поясницы. Этак происходит из-за мышечного спазма. Резкие сокращения мышц необходимы организму, что защитить нервы поясницы от дальнейших повреждений. Правда, напряженные мышцы при этом сами часто давят на мышцы, что усугубляет ситуацию.
Боль в позвоночнике при поворотах и наклонах головы может иметь в корне заболевания внутренних органов. Такой болевой синдром может проявляться совершенно по-разному, боль при поворотах – один из возможных вариантов. Боль после таких движений может прострелами иррадировать в поясницу.
Проблема может крыться в следующих заболеваниях:
- Пиелонефрите;
- Камнях в почках;
- Беременности вне матки;
- Пельвиоперитонит.
При болях поясницы такого рода желательно не надеяться на самолечение. Сходите к врачу, пройдите обследование – только профессиональные медики могут точно определить источник проблемы и назначить адекватное лечение.
Существует большая вероятность, что ваши боли при повороте головы спровоцированы воспалением. Многие уверены, что народная мудрость права и лучшее лечение воспалительных процессов поясницы – это разогревающие средства. Сюда входит баня, разогревающие наружные препараты, компрессы и даже алкогольные напитки. И все эти методы совершенно некорректны, если воспаление находится в стадии обострения. После начала воспалительного процесса поясницы нельзя подвергать ее теплу в течение минимум двух суток. В течение этого времени боль гораздо лучше снимут холодные компрессы, ментоловые гели.
Есть много методов, помогающих снять в боли в пояснице. В первую очередь вы можете принять болеутоляющее, к примеру, Кеторол либо Кетанов. В момент приступа лучше всего отдохнуть, отвлечься от всех стрессовых факторов, как физических, так и психических.
Широкую известность в народе имеют нестероидные противовоспалительные средства, к примеру Диклофенак, Ибупрофен или Найз. Они борются с болью, побеждая ее источник – воспалительный процесс вокруг поврежденной нервной ткани. Правда, у них есть большой недостаток – они негативно воздействуют на желудочно-кишечный тракт. В том числе, если применяются наружно, в виде мазей или гелей.
В случаях, когда боли в районе поясницы нестерпимые, не дают нормально двигаться и жить, пациенту назначается инъекционная блокада позвоночника с новокаином. Действует она недолго, около двух дней, но зато в этот период пациент может жить совершенно спокойно, без колющих болей в пояснице.
источник
Боль в спине – ведущий (основной) клинический симптом заболеваний позвоночника, диагностируемый почти у 90% пациентов. Такая боль может возникать в верхней, центральной или нижней части спины, иметь умеренную или высокую интенсивность и сопровождаться другими тревожными признаками, например, мышечной скованностью или нарушением подвижности в определенном сегменте позвоночника.
При первичном физикальном осмотре врач обращает внимание не только на наличие болевых и триггерных точек, но и на связь болевого синдрома с двигательной активностью больного. Например, если боль в спине усиливается во время движения, следует исключить дегенеративно-дистрофические патологии (остеохондроз, межпозвонковая грыжа) и травмы, а в случаях, когда провоцирующим фактором выступает длительное сидение, врач может предположить множественные грыжи Шморля.
Если вы хотите более подробно узнать, как лечить грыжу Шморля поясничного отдела позвоночника, а также рассмотреть признаки проявления и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Боль в спине при наклонах может возникать не только в результате механических повреждений костно-мышечного корсета и заболеваний опорно-двигательной системы, но и при воспалительных процессах, а также патологиях мышечной ткани, поэтому комплекс первичной диагностики обычно состоит из нескольких видов обследования.
Боль в спине относится к неспецифическим клиническим симптомам, то есть, она может возникать не только при заболеваниях позвоночника, но и при других патологиях, например, воспалительных процессах в тазовых органах. Чтобы точно определить, что именно спровоцировало болезненные ощущения при наклонах и поворотах, необходимо пройти комплексное обследование, в которое помимо рентгенографии позвоночника входит также МРТ, миелография и ультразвуковая диагностика. В некоторых случаях может потребоваться консультация узких специалистов: кардиолога, уролога, пульмонолога, гастроэнтеролога или онколога (при подозрении на злокачественные опухоли).
Наиболее вероятными причинами болевого синдрома при наклонах могут быть:
- травмы осевого и добавочного костно-мышечного скелета;
- воспалительные и инфекционные процессы в области позвоночника (эпидурит, спондилит);
Боль при наклонах также может быть спровоцирована злокачественными опухолями и метастазами в области позвоночника, поэтому если болевой синдром имеет хроническое течение и не проходит, несмотря на применение обезболивающих средств, необходимо обратиться к врачу и выяснить причину его возникновения.
Одна из основных причин сильных болей в спине, возникающих, когда человек наклоняется или поворачивает корпус, – это травмы и механические повреждения осевого скелета. К осевому (вертикальному) скелету относится не только позвоночник, но и кости черепа, ребер и грудины.
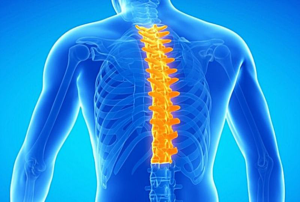
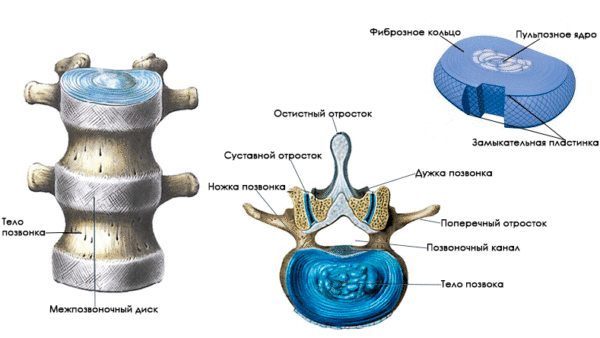
Позвоночник является центральным сегментом вертикального скелета человека и состоит из 33 (у некоторых людей – из 34) позвонков, соединенных между собой при помощи межпозвоночных дисков.
Спровоцировать боль при наклонах и движении могут не только переломы и вывихи суставов, но и повреждения мягких паравертебральных (околопозвоночных) тканей, например, растяжения мышц и связок. Отличительными особенностями подобных болей являются высокая интенсивность и острое течение. В некоторых случаях боль при травмах спины может возникать только спустя несколько часов. «Отложенное» течение болевого синдрома характерно для повреждений, сопровождающихся шоковым состоянием.
Проявляются травмы костно-мышечного скелета по-разному, но в большинстве случаев прослеживается типичная для данного типа патологий симптоматика.
Дополнительные (вспомогательные) симптомы при травмах костно-мышечного скелета
| Локализация повреждений | Возможные симптомы |
|---|---|
| Резкая, кинжаловидная или пульсирующая боль при наклонах и поворотах шеи (часто больной не может повернуть голову в определенную сторону), головокружение, головная боль, тошнота, патологии зрения (расплывчатость контуров). Важно! Рвота и мелькание «мушек» перед глазами после травм головы являются типичными симптомами повреждения головного мозга. | |
| Боль при наклонах вперед, невозможность сделать глубокий вдох из-за выраженного болевого синдрома, поверхностное, частое дыхание. У части пациентов травмы грудного отдела позвоночника проявляются болями в области эпигастрия и могут неверно ассоциироваться с заболеваниями желудочно-кишечного тракта. | |
| | Боль в спине при наклонах в любую сторону, усиление болевого синдрома во время сидения или вставания с твердых поверхностей, нарушение работы органов малого таза. В тяжелых случаях наблюдается недержание кала и мочи. |
Болезненные ощущения при наклонах также могут возникать в случае повреждения некоторых элементов добавочного скелета, например, ключицы или костей таза. Такая боль называется отраженной, а ее интенсивность зависит от вида травмы и ее локализации.
Обратите внимание! Одной из разновидностей травм является смещение позвонков и межпозвоночных дисков, которое может возникать при подъеме тяжестей, а также систематическом выполнении тяжелой физической работы. Симптомами смещения позвонков и дисков могу быть не только сильные боли при наклонах, но и «прострелы» в области поясницы и нижних конечностей (люмбаго с ишиасом).
К данной группе заболеваний относятся патологии, при которых у больного диагностируется дистрофия межпозвоночных дисков. Межпозвоночные диски выполняют функцию амортизатора и состоят из фиброзно-соединительной ткани. Внутри дисковое пространство заполнено студенистой, желеобразной пульпой (ядром), в которой содержится коллаген и небольшое количество хондроцитов. Пульпа заключена в соединительнотканную круговую оболочку, которая называется фиброзное кольцо.
Для сохранения нормальной эластичности и упругости дисков необходимо достаточное поступление минеральных солей (магния, фосфора, железа, кальция), витаминов (в первую очередь, токоферола), белков и аминокислот. Если хрящевое питание нарушается, хрящ высыхает, и фиброзная оболочка теряет свою упругость, что приводит к смещению пульпы и образованию выпячиваний и выпираний (грыж и протрузий).
Питание пульпозного ядра и хрящевых дисковых пластинок осуществляется за счет кровеносных сосудов позвоночника, поэтому одним из факторов дистрофических изменений в дисковой структуре является нарушение кровообращения. Другими причинами патологии также могут быть:
Все эти заболевания могут проявляться не только болями при наклонах, но и частичными парестезиями (нарушением чувствительности) в нижних конечностях, парезами и нарушением нервно-мышечной передачи.
Обратите внимание! Боль при дегенеративных изменениях в позвоночнике может не иметь четкой локализации и иррадиировать в смежные отделы позвоночного столба.
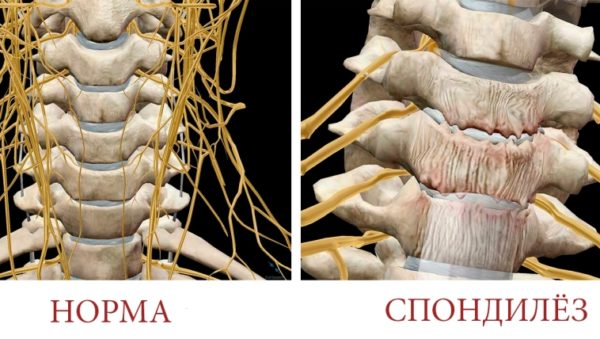
Наиболее распространенными заболеваниями позвоночника воспалительной природы являются эпидурит и спондилит.
Эпидурит – это гнойное воспаление клетчатки, которая заполняет эпидуральное пространство.
Эпидуральное пространство представляет собой продолговатую щель между надкостницей позвоночного канала и твердой спинномозговой оболочкой, в которой содержится большое количество венозных сплетений и эпидуральная клетчатка. При тяжелом течении и отсутствии своевременной терапии эпидурит приводит к возникновению спинального эпидурального абсцесса, лечение которого проводится преимущественно хирургическим путем с последующей антибиотикотерапией.
Спондилит относится к хроническим воспалительным заболеваниям и характеризуется снижением плотности костной ткани и прогрессирующей деформацией позвоночника. Если причиной воспаления являются болезнетворные бактерии, в пораженном сегменте образуются множественные гнойные очаги, что может привести к развитию системной воспалительной реакции (сепсису).
Оба заболевания имеют схожую клиническую картину, которая может проявляться следующими признаками:
- сильная боль (жгучая, режущая, колющая) при движении, наклонах и поворотах;
- повышение температуры до 38,5°C и выше (на фоне общего интоксикационного и лихорадочного синдрома);
- нарушение чувствительности в конечностях (онемение, покалывание, «мурашки»);
- повышенная физическая утомляемость;
- мышечная скованность (усиливается в утренние часы).
При раннем выявлении спондилита и эпидурита прогноз в большинстве случаев условно благоприятный (при условии, что больной прошел необходимое лечение в стационаре и соблюдал назначенный врачом режим в восстановительном периоде).
Если вы хотите более подробно узнать, что такое спондилит поясничного отдела позвоночника, а также рассмотреть эффективные методы лечения, вы можете прочитать статью об этом на нашем портале.
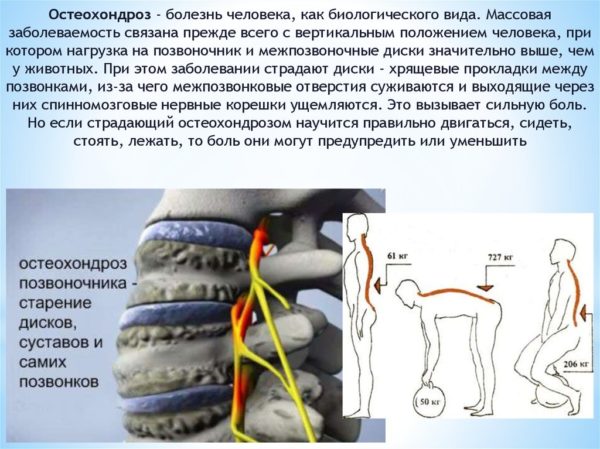
Корешковый синдром – это совокупность симптомов (не только болевых), возникающих при сдавливании или защемлении спинномозговых нервов и их окончаний. Главной причиной корешкового синдрома (второе название – радикулопатия) является остеохондроз и его осложнения (межпозвоночные грыжи и протрузии).
Примерно у 11% пациентов компрессия спинномозговых нервов провоцируется другими факторами и заболеваниями, среди которых:
- инфекционные заболевания (сифилис, внелегочный туберкулез);
- остеопороз;
- компрессионный перелом позвоночника;
- шваннома (невринома) позвоночного столба;
- остеомиелит и т.д.
Шваннома осевого скелета представляет собой доброкачественное образование, которое локализуется в нервах периферической нервной системы, а также черепных и спинномозговых нервах. Такое название опухоль получила из-за своей структуры, так как она представляет собой скопление шванновских клеток (леммоцитов) – вспомогательных клеток, которую выстилают миелиновую оболочку нейронов. При образовании невриномы леммоциты, наоборот, способны разрушать нервную оболочку и провоцировать ряд серьезных неврологических заболеваний, некоторые из которых могут иметь необратимое течение.
Боль при невриноме сначала имеет слабую или умеренную интенсивность, но по мере развития корешкового синдрома и повреждения периферических нервов происходит усиление болезненных ощущений. Они могут возникать как в состоянии покоя, так и при движении, достигая максимальной выраженности при наклонах вперед и назад (реже в бок), поворотах и разгибании позвоночника из положения сидя.
К другим признакам корешкового синдрома (защемления нерва) также можно отнести:
- отечность и изменение цвета кожи в области пораженного сегмента;
- повышенная потливость;
- стреляющие боли в области шеи, поясницы или грудного отдела позвоночника с возможной иррадиацией в нижние и верхние конечности;
- атрофия и слабость мышц, проявляющаяся нарушением двигательной активности;
- появление неприятных ощущений, болей и покалывания в ночное время суток.
Важно! Чтобы определить наличие корешкового синдрома в домашних условиях, необходимо взять иголку и надавить на пораженную область, после чего провести такие же действия на противоположной стороне. При поражении нервов чувствительность на здоровом участке будет в несколько раз выше. В тяжелых случаях больной может вообще не почувствовать боли, что является неблагоприятным диагностическим признаком и требует экстренного врачебного вмешательства.
Схема лечения при возникновении болевого синдрома в спине зависит, в первую очередь, от выявленного заболевания и сопутствующих патологий и нарушений. Традиционная медикаментозная схема лечения наиболее распространенных заболеваний позвоночника приведена в таблице ниже.
Схема лечения болей в спине в зависимости от их причины
| Заболевание | Лечение в остром периоде | Лечение в восстановительном периоде |
|---|---|---|
| Остеохондроз | Анальгетики и нестероидные противовоспалительные средства («Метамизол натрия», «Анальгин», «Нимесулид», «Кеторол»), миорелаксанты («Сирдалуд»). | Мануальная терапия, лечебно-оздоровительная физкультура, методы альтернативной медицины (гирудотерапия, акупунктура). Физиотерапевтическое воздействие током, ультразвуком и магнитными полями ускоряет процесс восстановления разрушенных структур и избавляет от хронических болей в спине. |
| Болезнь Бехтерева | Глюкокортикоидные гормоны для устранения отечности и воспаления (гидрокортизон), НПВС («Индометацин», «Ибупрофен»), иммунодепрессанты («Метотрексат»). | Лечебная физкультура, ежегодное санаторно-курортное лечение, физиотерапия, мануальная терапия. Полезен лечебный и точечный массаж, закаливающие процедуры. Важным условием профилактики рецидивов и быстрого восстановления является полноценный и комфортный сон, поэтому таким больным необходимо подобрать анатомический матрац и подушку. Психоэмоциональное состояние корректируется методиками для релаксации и седативными препаратами (по назначению врача). |
| Межпозвоночная грыжа | Противовоспалительная терапия с применением нестероидных препаратов («Кеторолак», «Нимесил», «Ибупрофен»), а также местное введение глюкокортикоидов в виде лекарственных блокад. При отсутствии положительной динамики в течение 3-4 месяцев решается вопрос о возможности и целесообразности хирургического лечения. | ЛФК, тракционная терапия (вытяжение позвоночника). |
| Остеопороз | Препараты кальция и витамина D (1200 мг + 800 МЕ), эстрогены («Ралоксифен»), бисфосфонаты (золедроновая кислота), препараты стронция. Для угнетения активности остеокластов и стимулирования образования остеобластов применяется белок оссеин в комбинации с гидроксиапатитом. Стимулирование костеобразования достигается за счет применения соматотропных и паратиреоидных гормонов, а также солей фтора. | Полноценный сон, поддержание нормальной массы тела, коррекция рациона (важно следить за поступлением достаточного количества кальция с продуктами питания – не менее 1200-1500 мг в сутки). Для снижения нарастающих факторов риска рекомендовано достаточное пребывание на солнце, умеренная физическая активность и отказ от вредных привычек (курение и злоупотребление алкоголем). |
| Миозит (воспаление мышечной ткани) | Местно применяются противовоспалительные обезболивающие препараты в форме мазей («Диклофенак», «Кетопрофен»). Если причиной болей в спине стали инфекционные заболевания позвоночника, показано лечение антибиотиками, например, средствами пенициллинового ряда или цефалоспоринами. В ряде случаев антибиотики необходимо комбинировать с противопротозойными и противомикробными средствами («Метронидазол», «Трихопол»). При внелегочных формах туберкулеза проводится терапия рифампицином и стрептомицином. При травмах позвоночника может потребоваться иммобилизация позвоночника (устранение подвижности) или отдельных его сегментов. С этой целью используются специальные ортопедические приспособления: бандажи, корсеты с жесткими или полужесткими металлическими вставками, гипсовая кроватка (кровать Лоренца), воротник Шанца. В тяжелых случаях проводится хирургическое лечение с последующим реабилитационно-восстановительным периодом. Питание лиц, испытывающих боли в спине при наклонах или движении, должно содержать достаточное количество белка, так как именно белок является главным строительным материалом для мышечной ткани. Коллаген, который составляет основную массу межпозвоночного диска и хрящевых пластин, в большом количестве содержится в молочных продуктах, мясе, рыбе и субпродуктах. Витамины A и E, поддерживающие упругость и эластичность фиброзно-соединительной оболочки и студенистой дисковой пульпы, содержатся в болгарском перце, зелени, печени, яйцах. Ягоды, овощи и фрукты содержат необходимые для поддержания хрящевого метаболизма витамины и минеральные соли, поэтому должны присутствовать в рационе данной группы пациентов ежедневно. Чтобы получать достаточное количество кальция, рекомендуется обогащать меню больных с заболеваниями спины кунжутом, рыбой и продуктами из цельного или пастеризованного молока (включая нежирные сорта сыра). Если боль в спине при наклонах появляется регулярно, речь может идти о хроническом остеохондрозе или межпозвоночной грыже (включая грыжу Шморля). Одним из методов лечения данных патологий в период ремиссии является лечебная физкультура. Выполняя приведенный ниже комплекс упражнений, можно существенно снизить интенсивность болевого синдрома, а также повысить подвижность позвоночника и укрепить мышечный корсет. Выполнять данный комплекс рекомендуется не реже 4-5 раз в неделю. Рекомендуемая продолжительность занятий – 15-20 минут. Боль в спине при наклонах – достаточно распространенная жалоба людей, страдающих хроническими заболеваниями позвоночника, ведущих асоциальный или малоподвижный образ жизни и не соблюдающих принципы здорового и сбалансированного питания. Чтобы выяснить причину боли, необходимо пройти обследование и получить консультацию невропатолога или вертебролога. Справиться с болью в спине можно не только при помощи лекарств, но и используя другие консервативные методы лечения: ЛФК, мануальную терапию, лечение пиявками или физиопроцедуры. Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём источник Ввиду активной иннервации позвоночника, боли в нем могут эродировать в разные участки тела, органы. Потому часто возникающая симптоматика бывает нетипичной. Иногда возникает боль в спине при наклоне головы вперед. В материале рассмотрены причины явления, способы избавления от неприятной симптоматики. Если болит спина при наклоне головы вперед, это может свидетельствовать о защемлении нерва в области шеи. Спинномозговой канал в шейном отделе очень узкий, а сам участок позвоночника характеризуется большой подвижностью, потому защемления в нем нередки. При наклоне головы защемление нерва усиливается, и если точка его выхода находится в области спины, то по нервной ткани боль эродирует в эту область. Вызвать появление болевой симптоматики способны различные заболевания позвоночника. Отличить их можно по характерной сопутствующей симптоматике:
Если был защемлен нерв, то дискомфорт резкий, значительно усиливающийся при движениях. При воспалениях в мягких тканях, мышцах неприятные ощущения присутствуют постоянно, носят ноющий характер, острыми же становятся только при смене положения тела. Описанная симптоматика способна иметь вторичный характер. В этом случае проблема, вызывающая ее, находится не в позвоночнике, а во внутренних органах. При наклоне вперед дискомфорт может проявляться в случае наличия:
Заболевания внутренних органов могут представлять существенную опасность для здоровья, жизни. Потому важно обращать внимание на сопутствующую дискомфорту в спине симптоматику, чтобы своевременно обратиться к врачу. Действия пациента при возникновении такого дискомфорта отличаются в зависимости от того, что именно его вызвало. Когда боль в спине при наклоне головы вниз появляется в результате защемления нерва, то быстро снять ее можно медикаментозно. Для этого примите нестероидный противовоспалительный препарат (Ибупрофен, Нурофен, Ортофен) – одну таблетку однократно. Когда дискомфорт очень выраженный, допустимо однократное внутримышечное введение Диклофенака в индивидуальной дозировке. В случае, когда некому сделать укол, а боль не проходит, разрешен однократный прием Анальгина (препарат противопоказан людям с заболеваниями крови, слизистой желудка, имеет много побочных эффектов). Когда дискомфорт незначительный поможет применение нестероидной противовоспалительной мази/геля. Наносите Вольтарен/Найз/Диклофенак 3 раза в стуки на зону шеи и болезненную зону спины. Средство снимет боль, уменьшит воспаление. Предотвратить появление неприятных ощущений в дальнейшем поможет лечебная гимнастика. Так как проблема, в большинстве случаев, заключается в шее, то гимнастику для нее нужно выполнять регулярно:
Лечебная физкультура поможет уменьшить компрессию нерва, снять гипертонус мышц, укрепить мышечный каркас, благодаря чему в будущем боли будут возникать реже. Снять гипертонус мышц поможет тепло, местное и общее. Такой подход эффективен, когда защемление нерва произошло в результате спазма мышц. Прогревание осуществляется нанесением местно-раздражающего средства на область шеи (Тигровый бальзам, перцовый пластырь). Горячие ванны для этого также очень эффективны. Однако при воспалительных процессах в мышцах прогревание запрещено. При заболеваниях внутренних органов лечение осуществляется в зависимости от типа патологии:
Но специфическую терапию может назначать только врач. Методы диагностики зависят от наиболее вероятной причины возникновения болей. Когда оно связано с заболеваниями опорно-двигательного аппарата, пациенту следует обратиться к ортопеду/вертебрологу. При защемлении нерва может помочь и травматолог. Если накануне была травма, то лучше сразу посетить хирурга, травматолога. Для установки/подтверждения диагноза используются следующие методы:
Применение таких способов позволяет диагностировать заболевание опорно-двигательного аппарата. Когда заболеваний опорно-двигательного аппарата не диагностируется, состояние пациента ухудшается, то можно заподозрить патологию внутренних органов. В этом случае следует быть особенно внимательным к наличию сопутствующей симптоматики. Если она не очевидна, то со своими жалобами следует обратиться к врачу общей практики, терапевту. Он проведет первоначальный осмотр, даст направление к профильным специалистам в зависимости от выявленных симптомов. Если же сопутствующая симптоматика имеет место, то пациент может сразу самостоятельно обратиться к профильному специалисту:
Если вы не знаете, к какому врачу обратиться, то сначала посетите терапевта. Если при наклоне головы вниз болит спина, это может быть признаком опасного процесса. Потому не следует игнорировать симптом, а при его возникновении нужно обратиться к врачу. источник Боль в спине, хоть и многолика, и крайне трудно порой определить истинные ее причины, все же возникают порой некоторые особенности, позволяющие сузить круг «подозреваемых» до нескольких. Не зря врач, принимая пациента, самым подробным образом расспрашивает его:
Если боли в спине возникают при наклоне вперед или назад, то констатируют обычно пояснично-крестцовый радикулит, самая частая причина которому – миофасциальный синдром (мышечное напряжение). Болевой симптом при этом наблюдается в верхней поясничной области и внизу спины. Боли в спине при наклонах могут возникать по причине нервного корешкового и миофасциального болевого синдромов Мы больше привыкли к тому, что боль провоцируется корешковым синдромом, то есть воспаленным или защемленным в процессе позвоночных деформаций и смещений нервом. Но на самом деле такое бывает достаточно редко, при:
Наклон вперед и вниз при таком синдроме крайне затруднителен, так как малейшее движение будет причинять невыносимую боль. Признаки корешкового синдрома Симптом Ласега определяет определить наличие раздражения нерва в спине Как определить, что заболевание так или иначе связано с позвоночником с вовлечением в процесс раздраженного нерва? Заподозрить такое можно, если боль в пояснице возникает:
Но если даже имеется раздражение нерва, то не это – главный и единственный источник боли в спине. Корешковый синдром через несколько дней проходит, а болевые ощущения остаются еще достаточно долго и приобретают хроническую форму. И это происходит именно из-за мышц, в которых нервное раздражение вызвало ответную рефлекторную реакцию – в этом и есть суть миофасциального синдрома Миофасциальный болевой синдром (МФБС) вызывается многими болезнями и факторами, которые можно условно поделить на первичные и вторичные. Первичный МФБС при наклонах вперед Первичный МФБС – это все патологии позвоночника, нервов и мышечно-связочного аппарата. К ним можно отнести:
Боль при наклонах возникает только в период приступов. При спондилоартрозе боли в спине при наклоне возникают вначале в ктренние часы и после нагрузок Болезненные ощущениях при наклоне вперед появляются поначалу в основном:
Затем после небольшой разминки боли проходят
Со временем болезнь Бехтерева (анкилозирующий спондилоартрит) переходит на остальные отделы, вплоть до шейного Причинами его могут быть:
При остром миозите наклоны и повороты спины причиняют нешуточную боль, поэтому лучше соблюдать в этот период полный покой Остеопороз Это очень опасное заболевание – если при наклоне спины вдруг возникла резкая боль, то это может говорить о компрессионном переломе. Нужно в этом случае немедленно обратиться к ортопеду и ограничить себя от всяких движений и нагрузок
Появление боли в спине при наклоне после травмы – знак того, что нужно делать рентген позвоночника
Вторичный МФБС при болях в спине Вторичный МФБС происходит по причинам, изначально от позвоночника не зависящих. Боль в спине при наклоне может быть вызвана камнем, травмирующем мочеточник Такими обстоятельствами могут быть:
Какой-то единой рекомендации для лечения боли в спине, возникающей при наклоне, разумеется быть не может. В первую очередь, для выяснения причин стойкого болевого синдрома такого рода следует провести тщательную диагностику:
Вертебропластика также нередко применяется при лечении опухолей позвонков — гемангиом Вертебропластика используется для лечения остеопороза и опухолей позвонков Не игнорируйте боли, возникающие в спине при наклонах вниз и других движениях. Своевременное обращение к врачу при таких признаках поможет остановить или устранить полностью опасные заболевания. Видео: Вправление позвонков Автор — врач-вертеброневролог-мануальный терапевт Коровкин Михаил Александрович. Патологии опорно-двигательного аппарата, особенно позвоночного столба, могут приводить к инвалидности, нетрудоспособности. Помимо сильного дискомфорта, заболевания причиняют множества неудобств, провоцируя даже психические расстройства. В данном материале мы узнаем, как возникает боль в пояснице при наклоне головы вперед, какие существует методы диагностики в зависимости от обстоятельств, вызывающей синдром, а также как можно бороться с недомоганием. Защемление нерва: боль в позвоночнике при наклоне головы вперед может быть спровоцирована синдромом ущемленного нервного корешка поясничного отдела. Это серьезное неврологическое отклонение, которое, при отсутствии должного лечения, приводит к инвалидности. Межпозвоночные хрящи со временем истощаются, объем содержащиеся в них питательных веществ существенно снижается. Патологию усугубляют лишний вес, пожилой возраст, адинамия. В конечном итоге врачи говорят о процессе проседания позвонков и повреждение нервных окончаний, поскольку пространство в межпозвоночных отверстиях сужается. В пораженной зоне начинается воспаление, вызывающее отек окружающих тканей. Болевой синдром распространяется по выходящим нервам, поэтому поражаются внутренние органы. Чаще это сердце: возрастает риск инфаркта, стенокардии.
Люмбаго – это острый, резкий болевой синдром, иначе его называют «прострел». Развивается в нижней части спины из-за грыж, смещение позвонков, врожденных аномалий строения хребта, перенапряжения поясницы (связок и мышц). Зачастую случается приступ и если резко наклониться вперед, нагнуться за чем-то, поднять что-то тяжелое. Боль либо локализуется в области поясницы, либо отдает в нижние конечности. Острый процесс развивается на фоне дегенеративного движения в хребте, собственно, остеохондроза. Диски, расположенные между позвонками, перестают удерживать воду и ссыхаются. Из-за этого амортизирующие функции утрачиваются, и тогда резко возрастает чувствительность. Основной симптом люмбаго – сильнейший дискомфорт в пояснице. Обычно, ему предшествуют интенсивные физические нагрузки. «Прострел» случается и немного позже провоцирующего фактора, в частности, после переохлаждения. Боль настолько сильная, что человек может упасть или застыть в одной позе, когда туловище слегка наклонено вперед, ведь поясница буквально «скована». В таком состоянии пошевелиться, опуститься на стул или кровать не получается. Зачастую, спазм распространяется на тазовые мышцы. При люмбаго согнуться невозможно, даже лежать не получается, приходится поднимать ноги к животу. Подняться самостоятельно трудно, надо опираться на руки. Во время приступа человек старается не менять положение тела, поскольку боль усиливается, если наклоняться или поворачиваться. Криз занимает от двух минут до нескольких часов. У некоторых пациентов интенсивность ощущения слишком высока, поэтому требуется срочная медицинская помощь. Миофасциальный болевой синдром иногда провоцируют недуги, напрямую не связанные с позвоночником. Среди вторичных причин выделяют:
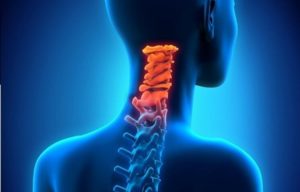
Болевой синдром в шее вызывают структурные повреждения мышц, позвонков, дисков, а также дискомфорт распространяется на ближайшие области. При этом вероятна скованность движений, когда повреждаются нервные окончания, пациент ощущает покалывания, мурашки. При наклоне головы болит спина в районе лопаток и грудной клетке. Недомогание может возрастать ночью.
Случаи, когда чувствуется боль в спине при наклоне головы вперед, встречаются в медицинской практике нередко. Природа расстройства всегда разная, и важно правильно ее идентифицировать, чтобы впоследствии назначить верное лечение. Во время приема врач сначала проводит опрос пациента. Доктора интересует:
Врач обязательно проводит пальпацию пораженной зоны, чтобы установить: насколько сильно напряжены мышцы. Некоторые состояния, например, люмбаго, имеют яркую и специфическую клиническую картину, поэтому с постановкой диагноза затруднений не возникает. Лабораторные исследования необходимы, чтобы определить поражены ли внутренние органы. Однако, при защемлении нервов общий анализ крови малоэффективен. В данном случае возможно небольшое увеличение уровня лейкоцитов, но это воспринимается как косвенный признак. Более результативны в определении природы боли в пояснице при наклоне головы аппаратные методики диагностирования:
В том случае, если больно наклоняться назад, вправо или влево, сложно поднять маленького ребенка на руки потому, что «тянет» в пояснице, требуется помощь врача. После сбора анамнеза, опроса, доктор назначает терапию. Индивидуальный подход здесь крайне важен. От синдрома ущемленного нервного корешка, когда болевые ощущения беспокоят несильно, возможно избавиться, практически не принимая таблетки: правильное питание, умеренные физические нагрузки (лечебная гимнастика под наблюдение специалиста), массаж и расслабляющие ванны, которые снимают мышечное напряжение. Когда болеть начинает сильнее, то лучше начать терапию нестероидными противовоспалительными препаратами: Диклофенак, Нимесулид. Их вводят внутримышечно или принимают перорально. Допускаются межпозвоночные блокады, но в крайних случаях.
Боль, вызванная патологиями позвоночника, купируется габантинами, растирками, применением сухого тепла, нестероидными противовоспалительными препаратами, инъекциями витаминов группы В, мышечными спазмолитиками, миорелаксантами. После снятия симптоматики, врачи назначают массаж, плаванье, иглоукалывание, лечебную гимнастику, поскольку ноющие ощущения в межлопаточной области снимаются, если укреплять мышечный каркас. При остеохондрозе любого отдела позвоночника, когда при наклоне головы болит поясница или шея, применяются хондропротекторы. Таким образом останавливается прогрессирование патологии. Скованность движений может сопровождаться избыточным натяжением мышечных волокон и приступами острой боли. Как правильно вести себя в том случае, если регулярно возникает боль в шее при наклоне головы: к какому специалисту стоит обратиться и какие методы лечения использовать. Прежде всего стоит выявить потенциальную причину. Боль в шее при наклоне головы вперед и назад чаще всего свидетельствует о фибромиалгии или патологических изменениях в структуре позвоночного столба. Он состоит из тел позвонков с остистыми отростками, межпозвоночных дисков, обеспечивающих амортизацию во время движения и проходящего внутри спинномозгового канала спинного мозга. Это вещество является важнейшей частью центральной нервной системы. Через боковые отверстия в позвонках от спинного мозга отходят корешковые нервы, отвечающие за иннервацию определенных участков тела. До тех пор, пока межпозвоночные диски обладают достаточной амортизационной способностью, ущемление корешковых нервов при движении не наблюдается. При развитии протрузии и пролапса хрящевой ткани могут возникать радикулопатии, провоцирующие развитие болевого синдрома. Еще одна распространенная причина боли в шее при наклоне головы вперед и назад — остеофиты, костные наросты на телах позвонков, формирующихся в местах микроскопических трещин. Остеофиты (или отложение солей кальция) могут оказывать механическое воздействие как на корешковые нервы, так и на структуры спинного мозга, провоцируя миелопатию. Подобные симптомы сопутствуют и грыже межпозвоночного диска шейного и грудного отдела позвоночника. Причины и методы лечения могут быть различными, поэтому важно своевременно обращаться за медицинской помощью и проводить дифференциальную диагностику. Очень часто боль в шее при наклоне головы назад возникает как симптом поражения структур головного мозга. Это могут быть такие грозные заболевания, как:
Все эти патологии требуют экстренного медицинского реагирования, поскольку они угрожают не только здоровью, но и жизни пациента.
Исправить этот недостаток достаточно легко: нужно укреплять мышцы спины и брюшного пресса Вторичный МФБС происходит по причинам, изначально от позвоночника не зависящих. Такими обстоятельствами могут быть:
Какой-то единой рекомендации для лечения боли в спине, возникающей при наклоне, разумеется быть не может. В первую очередь, для выяснения причин стойкого болевого синдрома такого рода следует провести тщательную диагностику:
При выявления остеохондроза лечение может вестись:
Когда диагностируется спондилоартроз, болезнь Бехтерева и другие суставные заболевания, то обезболивание здесь тоже ведется при помощи НПВС, но по другим, более интенсивным схемам:
На первых стадиях болезни эффективен прием хондропротекторов:
Хондропротекторы крайне важно принимать при остеохондрозе для предотвращения его развития При смещениях суставов, родовых травмах самую эффективную помощь может оказать остеопат (разновидность мануального терапевта) Травмы позвоночника требуют особенно длительного лечение:
Остеопороз нуждается в комплексном лечении:
Не игнорируйте боли, возникающие в спине при наклонах вниз и других движениях. Своевременное обращение к врачу при таких признаках поможет остановить или устранить полностью опасные заболевания. Видео: Вправление позвонков В спине неприятное ощущение может возникать по любым причинам и иметь различный характер. Именно поэтому врачу бывает сложно определить истинные факторы возникновения. Случается, что болезненность в спине и пояснице, которая возникает при наклоне головы, обладает характерными особенностями. Именно они помогают восстановить этиологию боли и назначить правильное лечение. Многие считают, что болевой симптом в спине происходит из-за корешкового синдрома, то есть из-за нерва, который оказался защемленным или воспаленным в момент деформации позвоночника. Но такое происходит очень редко, в основном при:
При таких патологиях человеку очень сложно производить перемещения головы вперед или вниз, так как любое движение в такой момент сопровождается очень сильными неприятными ощущениями. Патология хоть и имеет много вариантов проявления, и во многих случаях очень сложно определить причину ее происхождения, все-таки существуют особенности, которые значительно суживают круг поиска. Для их определения врач начинает диагностику, в частности опрос пациента.
Если болезненность происходит при движении вперед или назад, то, как правило, ставят диагноз «радикулит», причиной которого чаще всего является миосфасциальный синдром. Он при этом возникает в области поясницы. Другой частой предпосылкой боли в спине является корешковый синдром. Такой синдром может возникать вследствие разных болезней. Их условно разделяют на первичные и вторичные. Первичные включают в себя вся все патологии, которые поражают позвоночник, нервы и мышцы, а также связки. Остеохондроз является самым распространенным заболеванием, вызвавшим данный синдром. Возникающие в пояснице негативные проявления при любых действиях головы (вперед или вниз) могут сказать о поражении пояснично-крестцового отдела. Если болезненность отдает в спину при движениях головы, то возможно поражен позвоночник в шейном отделе. Это происходит в период приступов. Боли в спине при наклоне головы вниз в момент обострения спондилоартроза чаще всего проявляются в утренние часы или после сильных нагрузок. При прогрессировании дегенерации и деформации суставов поясничный отдел начинают охватывать постоянные ноющие боли, а двигательные упражнения не помогают. Если человеку тяжело двигаться, и он не может согнуться, то возможно развивается болезнь Бехтерева или спондилит, то есть произошла блокировка сустава. При болезни Бехтерева начинает очень сильно болеть спина и позвоночник в пораженном отделе. Ощущения начинаются снизу спины, и их усиление приходится на ночные часы. Человеку очень затруднительно сгибаться или разгибаться. После того как все хрящи и связки были поражены, или произошло сращивание позвонков, поясничный отдел остается обездвиженным. При этом совершать любые движения туловищем становится просто невозможным. Болезнь очень быстро переходит из одного отдела в другой и в скором времени может поразить шейный отдел, в таком случае возникает сильная болезненность при повороте головы, даже незначительном. Позвоночник может болеть и при миозите, то есть мышечном воспалении. Он возникает при сильном перенапряжении, в момент простуды или инфекции, а также при врожденных аномалиях. Боли при таком заболевании становятся просто невыносимыми.
Также причинами болей в спине при движении головой может стать нестабильность позвонков, которая возникает при неправильной осанке. Когда болит в области спины, то возможно это слабость в мышцах и связках. Причины вторичного миосфасциального синдрома не зависят от процессов, повреждающих позвоночник. Это могут быть патологии почек, онкологические нарушения, травмы внутренних органов, инфекционные заболевания и болезни психологического характера. Корешковый симптом представляет собой воспалительный процесс нервного окончания. Определить данную патологию возможно, если болевой симптом начал возникать в момент попытки достать область груди подбородком, при смене положения, резко повернув туловище, в момент напряжения района пресса, при пальпации позвоночника и, если болевой приступ начал отдавать в другие участки тела, включая конечности. Даже если поставлен диагноз «корешковый синдром», то он обязательно будет сопровождаться дополнительными патологиями. Данное заболевание начинает проходить уже через несколько дней, а вот болезненность может длиться еще долгое время и может перейти в хроническую. Прежде чем начинать лечение данного вида болей, необходимо пройти диагностику и определить причину болезненности. Диагностику проводят при помощи рентгенографии, МРТ и КТ, в некоторых случаях берутся анализы крови и мочи и дополнительно делается УЗИ внутренних органов. Для лечения нарушений первичного миосфасциального синдрома используется медикаментозная терапия, физиотерапия и массаж. Назначение производит только врач, так как лечение выбирается исходя из индивидуальных и возрастных особенностей организма. Для многих заболеваний часто назначают ношение корсетов, а также прием кифопластики и вертебропластики. Эти методы позволяют снять неприятную симптоматику и восстановить разрушенные позвонки. Для самостоятельного снятия болезненности в области спины можно использовать компрессы и домашнюю медицину, но увлекаться этим не стоит, так как можно вызвать осложнения. Игнорировать боли такого характера нельзя, при первых симптомах необходимо обратиться к врачу и начать правильное и своевременное лечение, которое поможет избежать осложнений опасных заболеваний. Боль в спине возникает у людей независимо от возраста в результате многих причин. Чаще всего пациенты жалуются на боль в нижнем отделе позвоночного столба – в области поясницы. «Тянущие», «острые» болезненные ощущения в пояснице нередко сопровождают при наклонах туловища вперед. Разберемся, в чем может заключаться проблема недуга и что допустимо делать в такой ситуации. Причинами появления болей в отделе поясницы при наклоне вперед могут быть:
У мужчин боль в пояснице при наклоне зачастую развивается при недостаточной физической активности и последующей резкой нагрузкой на позвоночник (подъем тяжестей). В возрасте после 40 лет велика вероятность развития радикулита. У женщин болит поясница при наклоне вперед, как правило, при цистите, до и в период менструального цикла, внематочной беременности. «Резкая» боль в пояснице при наклоне может сообщать о серьезных заболеваниях, развивающихся в зоне позвоночного столба. Остеохондрозом называется процесс разрушения тканей фиброзного кольца межпозвоночного диска. Частые причины образования: чрезмерная нагрузка на позвоночник, переохлаждение. При отсутствии лечения, болезнь в итоге может привести к инвалидизации пациента и параллельному развитию иных болезней в спине. Заболевание характеризуется первое время незначительными болями в спине, в дальнейшем ограничивается подвижность, возникает онемение нижних конечностей, происходят изменения в походке и осанке человека. Заболевание поддается лечению. Возникает грыжа при разрыве мягких тканей межпозвоночного диска, из которого выделяется вещество, растекающееся и давящее на нервные окончания позвоночника. Болезненность возникает не сразу, обнаруживается грыжа уже сформировавшаяся. Боль не проходит в зависимости от положения тела, характеризуется постоянными «ноющими» ощущениями в области поясницы, а при наклоне боль становится «резкой». Заболевания воспалительного характера нередко становятся фактором возникновения болезненных ощущений в поясничном отделе. В метастазе боль локализуется в позвоночнике, в результате сдавливания спинного мозга, в дальнейшем существует парализация отдела. Провоцирует боль наличие опухолей в органах малого таза, воспаление молочных желез. Опухоли позвоночника доброкачественного характера могут увеличиваться в размерах, доставляя пациенту некоторый дискомфорт. Клетки злокачественных опухолей быстро растут, боль может быть нестерпимой, за несколько лет в результате пациент становится инвалидом, либо наступает фатальный исход. Нарушение работы внутренних органов также становятся причиной болевых ощущений в нижнем отделе спины при наклонах вперед и разгибании. Обыкновенно, если болит поясница с левой или с правой стороны при наклоне, то это является симптомом проблемы с почкой. Неприятные ощущения могут отдавать в бедро, локализоваться немного выше поясницы с одной стороны, в паховой зоне, поднимается температура тела, появляется общая слабость организме и сонливость. Ещё одним характерным признаком проблем мочевыделительной системы становится болезненное мочеиспускание, возникновение резей. Степень болезненности и характер боли зависит от положения тела.
Причинами формирования простатита становятся инфекционные заболевания, сидячий образ жизни, слабый иммунитет, нерегулярная сексуальная активность, вредная пища (жирное, сладкое, большое количество специй), чрезмерное увлечение спиртными напитками, курение. Причиной болей поясницы у женщин при наклонах может быть как предменструальный синдром, так и заболевание репродуктивных органов. Причиной развития болей становятся:
Диагностика болей в пояснице, при наклонах и разгибаниях спины, происходит при помощи:
Советуем посмотреть видео: Принцип диагностики и лечения индивидуальный, в соответствии с анамнезом пациента.
Подход в терапии к любому заболеванию должен быть ответственным и индивидуальным. Если боль не проходит в течение 3-4 дней, следует незамедлительно обратиться к участковому врачу. Боль при наклоне головы представляет собой возникновение болевых ощущений во время того, как человек наклоняет голову в разные стороны. Примечательно то, что болезненность может локализоваться в разных местах. Практически во всех случаях симптоматика развивается на фоне уже существующего или только развивающегося недуга. Подобное клиническое проявление встречается у людей любого возраста и пола. Болевой синдром в подавляющем большинстве случаев выступает в качестве первого симптома, на фоне которого развиваются другие клинические признаки. Симптоматика будет отличаться в зависимости от того, что послужило этиологическим фактором. Несмотря на то что боли при наклоне головы являются довольно специфическим симптомом, на основании лишь такого признака невозможно поставить правильный диагноз. Именно из-за этого, для установления источника необходимо проведение диагностики. Лечение, так же как и симптомы, будет отличаться в зависимости от причины возникновения основного признака. Вызвать боль при наклоне головы может большое количество предрасполагающих факторов, которые будут отличаться в зависимости от того, куда отдают болевые ощущения. Таким образом, боль в шее при наклоне головы вперёд или в стороны может быть вызвана:
Боли в голове при наклоне вперёд или назад, а также влево или вправо могут быть обусловлены: На появление боли в затылке при наклоне головы зачастую влияют:
Причины того, что при наклоне головы назад болит лоб или висок: Вызвать боль в спине при наклоне головы может: Подобные причины также приводят к появлению боли в пояснице при наклоне головы вперёд или в другие стороны. Боль в ухе при наклоне головой наиболее часто возникает на фоне:
Стоит отметить, что болевые ощущения могут возникать как в одном слуховом проходе, так и в обоих ушах. Боль в переносице может быть обусловлена:
Если во время того, как человек пытается наклониться возникает боль в груди, то это может быть обусловлено межрёберной невралгией, которая больше известна под названием «торакалгия». Боль в копчике при наклоне головы может быть вызвана аналогичными причинами, что и ощущение болей в области поясничного отдела. Однако дополнительными факторами принято считать: Зубная боль при движении головы очень часто возникает по причине прорезывания зубов мудрости. Характер болевых ощущений будет отличаться в зависимости от того, какое заболевание послужило пусковым механизмом к выражению подобного симптома. Боль при наклоне головы может быть как резкой, так и ноющей, кинжальной или сильной, приступообразной или постоянной. На усиление интенсивности болевых ощущений может повлиять большое количество факторов, начиная от влияния стрессовых ситуаций и заканчивая употреблением определённой пищи. Помимо этого, они могут возникать в независимости от времени суток. Очень часто боль в шее сзади, как и при любой другой локализации может сопровождаться: Пациентам необходимо учесть, что любые клинические проявления могут носить индивидуальный характер. Установление источника появления боли в затылочных зонах, а также в пояснице, спине, ушной раковине и любой другой локализации при наклоне головы требует комплексного подхода. Из этого следует, что диагностические мероприятия будут включать в себя:
После того как терапевт изучит все результаты обследования, он направит пациента на консультацию к более узкому специалисту, например, ЛОР-врачу, кардиологу, гастроэнтерологу, ортопеду и другим медикам. После ознакомления с данными первичного обследования могут быть назначены дополнительные лабораторно-инструментальные обследования. Основная терапия будет направлена на устранение причины появления болей при наклоне головы. Консервативное лечение может включать в себя:
Вопрос о хирургическом вмешательстве решается в индивидуальном порядке для каждого пациента. Специфических профилактических мероприятий, предупреждающих появление основного симптома, не существует. Это обуславливается тем, что боль при наклоне головы — это лишь клинический признак, а не отдельная патология. Людям стоит лишь вести здоровый и активный образ жизни, обращаться за медицинской помощью при появлении тревожных симптомов и несколько раз в год проходить полное профилактическое медицинское обследование. источник |