Как лечить мигрень, которая возникает только во время месячных? Что делать, если после родов болит голова? Почему некоторые гормональные таблетки вызывают мигрени?
Отвечает кандидат медицинских наук, директор «Университетской клиники головной боли» в Москве (мигрени-нет.рф), врач-невролог Кирилл Владимирович Скоробогатых.
«Мне 33 года, замужем, двое детей. В последнее время почти в каждом цикле страдаю от мигреней. Приступ головной боли начинается ровно в день начала менструации и длится почти трое суток. За это время съедаю почти целую пачку обезболивающих таблеток. Но помогают они очень слабо. Что со мной и как быть?» Камилла Р., г. Калуга
— Вы столкнулись с чисто женским типом головной боли — так называемой менструальной мигренью. Подобная разновидность недуга имеется у 60 процентов женщин с мигренями. Дело в том, что перед месячными в организме резко снижается уровень гормонов эстрогенов. И у чувствительных к таким перепадам женщин начинается приступ, который может продолжаться несколько дней. К сожалению, нередко этот тип головной боли переносится тяжелее, чем те, что не зависят от уровня гормонов. Однако в данной ситуации есть один положительный момент: при регулярном цикле можно точно предсказать начало приступа. И, соответственно, принять меры. К очередным месячным вам стоит запастить необходимыми препаратами. Но это должны быть не обычные обезболивающие, а целенаправленные средства против мигрени — триптаны. Они бывают в виде таблеток, свечей, спреев, инъекций. Но начать лучше с таблеток. С меньшей дозировки. Понаблюдайте за эффектом, переносимостью препарата. Многие женщины считают триптаны настоящим спасением. Но кому-то из-за побочных действий они не подходят. Если купировать уже начавшийся приступ полностью не удается, можно использовать мини-профилактику. Принимайте препараты против головной боли за день до начала предполагаемой менструации и в течение последующих 4–7 дней.
«Для лечения кисты яичника гинеколог выписала мне гормональные контрацептивы. В их приеме каждый месяц надо делать семидневный перерыв. И в эту неделю у меня всякий раз раскалывается голова. Иной раз кажется, сейчас лопнет. Может быть, мне неправильно подобрали гормоны? Что делать?» Наталия Сергеева, г. Липецк
— Ваш случай, увы, не редкость. Многие женщины жалуются на начало или усиление мигреней на фоне приема комбинированных оральных контрацептивов — ОК. Хотя есть и другая группа пациенток — они, напротив, отмечают заметное облегчение болей. Но слишком сильные приступы должны вас насторожить. Особенно если они сопровождаются аурой — зрительными, слуховыми и другими нарушениями восприятия. Как правило, эти «галлюцинации» возникают за некоторое время до самой боли. Проблема в том, что такой тип мигрени может несколько повышать риск развития ишемического инсульта, причем у молодых женщин. Плюс еще один такой провоцирующий фактор содержится в принимаемых таблетках — это гормон этинилэстради-ол. Еще хуже, если при всем при этом женщина курит, имеет повышенную свертываемость крови. Отсюда вывод: при мигрени с аурой и дополнительными факторами риска инсульта гормональные таблетки принимать не стоит. Для лечения гинекологических проблем и планирования семьи лучше выбирать другие средства. В частности, нашей читательнице, если она не курит, а ее приступы обходятся без ауры, можно посоветовать сменить препарат. Например, принимать не комбинированные ОК, а средства, содержащие только один гормон прогестерон. Их тоже назначают при нарушении работы яичников. Если же ваш гинеколог настаивает на комбинированных эстро-ген-прогестероновых препаратах, можно использовать их в непрерывном режиме. То есть не отменяя на 7 дней для наступления месячных. В этом случае организм не будет испытывать резкого перепада уровня гормонов. И скорее всего мигрень не разовьется.
«Последние несколько лет страдаю от мигрени. Сильные приступы снимаю при помощи Амигренина или Сума-мигрена. А недавно узнала, что беременна. Как бороться с мигренью в «интересном положении», ведь выручавшие меня таблетки теперь принимать нельзя?» Олеся Дубровина, г. Королев
— Главное, не переживайте преждевременно. Ваша беременность может оказаться хорошим подспорьем в борьбе с мигренью. Клинические наблюдения показывают, что от 60 до 70 процентов женщин с мигренью без ауры отмечают существенное улучшение в «интересном положении». Особенно во втором и третьем триместрах. А у некоторых головные боли и вовсе проходят. Чаще всего это касается женщин, которых до беременности мучали менструальные мигрени. Причина «волшебного эффекта» кроется в стабильно высоком уровне женских гормонов — эстрогенов и прогестерона. Однако при мигрени с аурой, к сожалению, атаки могут сохраняться и во время беременности. И, разумеется, этой категории будущих мам требуется особый подход. Амигренин, Сумамигрен и другие триптаны в этот период, а также при грудном вскармливании принимать нельзя. Но в первом и втором триместрах можно попробовать их заменить Ибу-профеном и Аспирином. Также в течение всей беременности в ограниченных дозах разрешен Парацетамол. А побороть сопутствующие приступам тошноту и рвоту можно с помощью мето-клопрамида — Церукала и дом-перидона — Мотилиума. Из профилактической терапии во время беременности наиболее безопасен пропранолол. Однако желательно в этот период все-таки воздержаться от любых препаратов. Попробовать нелекарственные методы профилактики приступов. Это акупунктура, сеансы биологической обратной связи, массаж, занятия йогой и методы релаксационной психологической терапии.
«Мне 37 лет, год назад развелась с мужем. Впала в тяжелую депрессию. И одновременно стали одолевать приступы мигрени, особенно в начале и конце цикла. Скачут давление и пульс. Подруга говорит, что это связано с отсутствием интимной жизни. Неужели правда? Есть ли на такой случай какие-то особые лекарства?» Е. Жидкова, по e-mail
— Данных о развитии мигрени из-за отсутствия интимной жизни у нас нет. Однако есть прямая связь между мигренью и депрессией. Доказано, что этот тип головной боли может впервые проявиться именно после сильного стресса. А уже существующая мигрень в тревожной ситуации может протекать тяжелее или стать хронической. В сложившейся ситуации одни только обезболивающие или даже триптаны могут не помочь. Ведь важно подействовать на причину мигреней, привести в порядок нервную систему. Вам стоит обратиться к специалисту по лечению головных болей, обследоваться. А затем врач подберет оптимальное лечение. В схему терапии могут входить антидепрессанты, бета-блокаторы, противосудорожные препараты, средства против рвоты. Несмотря на разную «специализацию», каждое из этих средств по-своему влияет на механизм развития мигрени. И при курсовом приеме позволяет предотвратить новые приступы. Не менее важны, чем лекарства, здоровые перемены в образе жизни. Не зацикливайтесь на личных проблемах, старайтесь чаще общаться с родными и друзьями. Посещайте интересные места, гуляйте на свежем воздухе. Заведите дневник головной боли. Подробно описывайте в нем, когда возникает очередной приступ мигрени. Связан ли он с переменой погоды, недосыпанием, стрессом, физической усталостью или особенностями питания. Это поможет и вам, и врачу вычислить внешних и внутренних провокаторов мигрени. И соответственно, разработать эффективную тактику борьбы.
«После 40 лет у меня резко участились мигрени. По совету районного невролога принимаю специальные противоми-гренозные таблетки, но переношу их неважно. Становлюсь от них вялой и сонливой. Кружится голова, падает давление. Чем их можно заменить? Может, попробовать заместительную гормонотерапию?» О.Н. Рудкина, г. Астрахань
— Переход мигрени с течением времени в хроническую форму — не редкость. Хронической считается мигрень, приступы которой возникают не менее восьми раз в месяц. И конечно, если голова болит ежемесячно 15 дней из 30, это уже серьезная проблема. Здесь без помощи специалиста не обойтись. Для профилактического лечения хронической мигрени сейчас чаще всего используют топирамат. Это противоэпилептическое средство, которое снижает частоту и интенсивность приступов.
Также достаточно успешно применяются препараты ботуло-токсина — ботокс и его аналоги. Их вводят с помощью инъекций в специальные точки на лбу, в области висков, затылка, задней группы мышц шеи и трапециевидных мышц. Гормонозаместительная терапия также возможна. Многим женщинам она помогает уменьшить частоту мигреней. Плюс облегчает другие неприятности, связанные с недостатком женских гормонов. Но иногда встречается и обратный эффект: на фоне ЗГТ мигрени прогрессируют. Поэтому подобрать курс лечения в вашем непростом случае может только специалист.
«Буквально на второй день после родов у меня начались сильные односторонние головные боли. Слышала, что у певицы Жанны Фриске голова тоже впервые заболела после рождения сына, и это было признаком опухоли. Что мне делать? Как обследоваться, чем лечиться? Смогу ли я кормить ребенка грудью?» Инна Маршалл, г. Вологда
— Вероятно, вы очень в п е ч а тл и т е л ь н ы й человек, если сразу начинаете думать о худшем. Но ваша ситуация не уникальна. В первую неделю после родов головные боли испытывают 35–45 процентов женщин. Это связано с естественным спадом уровня гормона эстрогена. В течение всей беременности его содержание в крови было стабильно высоким, что в некоторой степени защищало от проблем. Но после родов в организме начинается новая гормональная перестройка. Поэтому зависимые от цикла боли возвращаются. Также бывает, что мигрень впервые стартует после беременности. Но чтобы развеять сомнения и спокойно растить малыша, вам стоит проконсультироваться у специалиста. Скорее всего, окажется, что у вас именно мигрень — односторонняя головная боль, вызванная чрезмерным расширением сосудов. Сама по себе она жизни не угрожает. И конечно, не является противопоказанием для грудного вскармливания. Однако проверить предположение не помешает. Ведь мигрень — это лишь один из более чем ста типов головной боли. И одностороннее расположение не является ее эксклюзивным симптомом.
«С 18 лет у меня недостаток женских гормонов и избыток мужских. Страдаю «гормональными мигренями», уже полжизни принимаю разные препараты. Подрастает дочь. Насколько вероятно, что у нее тоже будут «мои» мигрени и что нам делать для профилактики?» Светлана Т., г. Симферополь
— На сегодняшний день нет сомнений, что мигрень может передаваться по наследству. При этом, если этот тип головных болей есть у матери, то риск его развития у ребенка 72 процента, а если у отца — всего 20. Если же недуг имеют оба родителя, то риск повышается до 90 процентов.
К сожалению, медики пока не могут предотвратить появление наследственной мигрени. В какой-то момент жизни под действием провоцирующих факторов она может возникнуть. Но это не повод для паники. Главное в вашем случае — вовремя объяснить дочери, что она сможет контролировать приступы с помощью правильного образа жизни и многочисленных современных методов. Вспомните, еще десять лет назад люди с мигренями были вынуждены брать на время приступа больничный лист, а в некоторых случаях — даже вызывать домой «скорую». Но сейчас есть препараты, которые позволяют купировать даже тяжелый приступ, и человек практически не выпадает из обычного ритма жизни.
источник
При частом появлении плохого настроения, ухудшении состояния волос и кожи женщины могут не подозревать, что причиной этого стала гормональная дисфункция, которая требует обязательного врачебного вмешательства.
Весь процесс жизнедеятельности человека связан непосредственно с физиологическими изменениями, характерными для гормонального фона, который отвечает за развитие и увядание организма. Зависят от него функции, регулируемые центральной нервной системой, обменные процессы, а также работа органов, обеспечивающих необходимое здоровое состояние.
Чаще всего гормональный сбой у женщин после всех исследований проявляется в нарушениях менструального цикла, что должно послужить тревожным сигналом о неблагополучии в эндокринной системе. Хотя есть и другие, достаточно многообразные симптомы, и лечение по этой причине назначается только по индивидуальным показаниям.
Анализируя причины гормонального сбоя у женщин, следует отметить, что их достаточно много.
- Недостаточная выработка яичниками прогестерона.
- Несбалансированный рацион или неграмотное проведение строгой диеты. Особенно неблагоприятное влияние на выработку гормонов оказывает дефицит клетчатки, а также недостаток нужных минеральных элементов и витаминов, который способен проявиться при подобном питании,
- Генетическая предрасположенность. Если происходит гормональный сбой, обусловленный этой причиной, то предстоит детальное тщательное исследование всех факторов и длительное сложное лечение.
- Ожирение. Наличие избыточной жировой прослойки непосредственно приводит к ослаблению гормонального фона.
- Инфекционные болезни. В результате разнообразных инфекционных простудных болезней, а также после перенесения более тяжелых патологий половой системы – сифилиса, кандидоза, гонореи, хламидиоза и других могут произойти нарушения в эндокринной системе.
- Чрезмерные физические нагрузки. Особенно опасно сочетание интенсивных тренингов с жесткой диетой.
- Нарушения, возникающие в функционировании определенных желез.
- Нервные срывы.
- Хроническое недосыпание.
- Недостаток отдыха.
- Никотин и алкоголь.
- Хирургическое вмешательство в области половых органов или брюшной полости.
- Аборт.
- Прием противозачаточных препаратов, в структурную формулу которых в качестве действующего вещества входят гормоны, способные вызвать отрицательную реакцию организма в форме гормонального сбоя.
Для появления гормонального сбоя причиной может стать осложненное протекание таких важных периодов в жизни любой женщины как половое созревание, время беременности, роды и, соответственно, климакс. Не нужно беспечно относиться, если у женщины выявлена киста молочной железы, маточная миома или поликистоз яичников, поскольку именно они являются одной из явных причин, объясняющих, почему происходит патологическое изменение эндокринной системы.
При появлении гормонального сбоя симптомы могут быть неявными, но женщине необходимо о них знать, чтобы вовремя обратиться в больницу, где врач поставит точный диагноз.
- Нерегулярные менструации.
- Раздражительность, проявляющаяся при гормональном сбое в немотивированной агрессии, плохом настроении, озлобленности, пессимистическом оценивании реальности.
- Набор веса на фоне сохранения прежних пищевых привычек. Подобная реакция организма на неблагополучие в деятельности эндокринной системы возникает достаточно часто и нужно понимать, что никакая диета не сможет остановить процесс ожирения.
- Среди признаков гормонального сбоя у женщин отмечается ухудшение сна, выражающееся в невозможности вечером заснуть или в частом прерывании сна среди ночи.
- Хроническая усталость, которую не удается преодолеть никакими методиками, включающими длительный отдых, любимые занятия, физическую нагрузку, прогулки, общение и пр.
- Снижение полового влечения.
- Головные боли.
В случае гормонального сбоя у женщин симптомы, признаки имеют индивидуальные выражения, поэтому окончательно понять, является ли, например, выпадение и потускнение волос выразителем этого грозного патологического изменения, может только врач. Симптомы и лечение тесно взаимосвязаны, поэтому определяющий фактор — точность постановки диагноза.
Возникать у женщины расстройство в функционировании эндокринной системы может в разные жизненные периоды, поэтому и характерная симптоматика может различаться.
Характерные признаки гормонального сбоя у девушек могут проявляться в период важной гормональной перестройки в процессе полового созревания. В случае гормонального сбоя могут проявиться серьезные негативные последствия. Они выражаются в преждевременной или напротив значительной задержке появления первой менструации, определяющей наступление половой зрелости у девочки.
Также взрослеющая девушка может стать чрезмерно раздражительной, испытывать частую головную боль, страдать из-за обильной угревой сыпи, иметь нерегулярную менструацию. Эти признаки должны стать для родителей поводом, чтобы отвести дочь к врачу.
Появляющийся гормональный сбой после аборта имеет достаточно четко выраженные признаки:
- набор веса;
- неустойчивый пульс;
- повышенное давление;
- усиление потливости;
- беспокойство.
Для сохранения гормональной стабильности более щадящими являются аборты, выполняемые на ранних сроках, хотя и они обусловливают появление нарушений в деятельности эндокринной системы. Если нормальный менструальный цикл не приходит в норму через месяц, может потребоваться врачебная помощь.
Учитывая, что беременность предполагает глобальную гормональную перестройку женского организма, то требуется внимательный контроль над состоянием во время восстановления после родов. Если гормональный баланс не восстанавливается к концу третьего месяца, то речь может идти о сбое гормонов. Чувствуя постоянную раздражительность, испытывая головокружение и частую головную боль, бессонницу молодые мамы склонны считать это временными явлениями и не обращаются к врачу, хотя все эти симптомы, так же как утомляемость, чрезмерная потливость, должны насторожить.
Наступление времени угасания репродуктивной функции является серьезным испытанием для организма женщины. Средним возрастом, когда появляются нерегулярные месячные (в норме без сильных болей и обильных кровотечений), свидетельствующие о близящемся климаксе, считается 45 лет.
Гормональный сбой в этот период проявляет себя у многих женщин, испытывающих мигрени, проблемы в функционировании сердечнососудистой системы, скачки давления, плохой сон, нервные расстройства. Основной причиной становится дефицит эстрогенов. Дополнительными факторами, усиливающими негативные проявления, является несбалансированное питание, курение, дефицит двигательной активности, стрессы. Патологический, тяжело протекающий климакс, требует получения врачебной помощи.
Женщины, достигшие репродуктивного возраста, в случае гормонального сбоя могут испытывать разнообразные патологические состояния.
Наиболее распространенным симптомом, позволяющим подозревать возникновение гормонального сбоя, является ПМС, характерный преимущественно для возрастного периода 30 – 40 лет. Прежде чем понять, как определить его наличие, нужно ознакомиться с причинами, провоцирующими это состояние:
- наследственная предрасположенность;
- тяжелые нервные срывы;
- аборты;
- инфекционные заболевания.
Является факторами риска даже в 35 лет малоподвижный образ жизни. Также вызывают ПМС гинекологические заболевания, носящие хронический характер, патологии центральной нервной системы.
Характерные симптомы ПМС возникают перед началом менструации (за несколько дней), достигая пика в первый день, когда открывается кровотечение, и исчезают с завершением.
- Утомляемость, немотивированная раздражительность, дневная сонливость, сложности с засыпанием ночью.
- Тошнота, иногда рвота, сопровождаемая сильной головной болью.
- Отеки.
- Нестабильное давление, метеоризм.
Должно насторожить появление примерно к 35 годам чрезмерной болезненности в огрубевающих молочных железах, учащение сердцебиения.
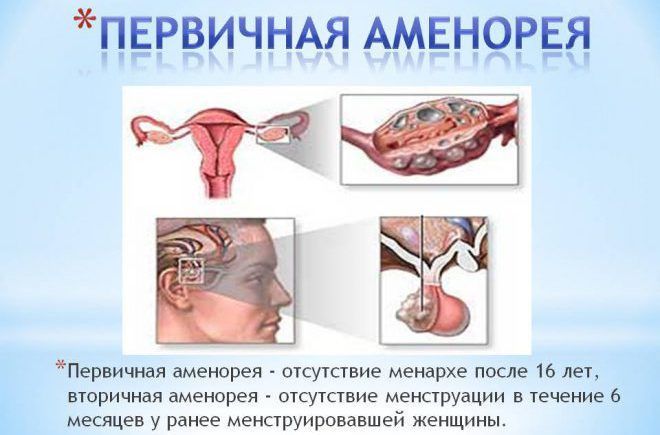
Это состояние, характеризующееся длительным отсутствием менструаций. В зависимости от механизма возникновения аменорея может быть нескольких типов.
- Аменорея центрального генеза как следствие физического истощения, осложненной психической травмы, опухолевых процессов или травм;
- Аменорея, связанная с расстройством функционирования коры надпочечников.
- Аменорея, вызванная заболеваниями яичников.
- Дисфункциональные маточные кровотечения
Подобные проявления гормонального неблагополучия часто обусловлены перенапряжением – психическим, физическим, нервным, абортами, инфекционными заболеваниями. Возникает опасность появления злокачественных опухолей в эндометрии, снижается способность к зачатию. Если беременность все же наступила, существует риск выкидыша.
Вопрос при диагностике гормонального сбоя, что делать задавать следует квалифицированному специалисту. Только врач – эндокринолог может назначить грамотное лечение, соответствующее выявленному типу гормонального сбоя. Нужно отметить, что есть несколько специалистов по гормонам:
- эндокринолог – гинеколог, в обязанности которого входит широкий спектр патологических отклонений, связанных с половой системой;
- детский эндокринолог;
- нейроэндокринолог поможет решить проблемы с нарушениями функционирования надпочечников;
- тиреоидолог – это врач, специализирующийся на заболеваниях щитовидной железы.
Также входят в группу специалистов, лечащих гормональные нарушения у женщин, генетик, диабетолог, эндокринолог – хирург.
Назначаемые препараты призваны не только устранить гормональный дисбаланс, но и вылечить заболевания, ставшие его причиной. Поэтому вначале внимание уделяется второму направлению, а уже затем сообразно результатам анализов проводится восстановление гормонального фона, которое может продолжаться неделю, месяцы, год или дольше. Все зависит от уровня дисбаланса.
Лечение обычно предлагается комплексное, так как важную роль играют не только препараты, но и сбалансированный рацион, физическая нагрузка, грамотный режим.
Полезно для усиления медикаментозного лечения проконсультироваться с врачом и узнать, какие натуральные растительные средства можно использовать, чтобы быстрее привести в норму гормональный фон.
- Нормализации эстрогена поможет боровая матка.
- Поддержит гормональный баланс при наступлении климакса цимицифуга.
- Регулируют уровень эстрогена соевые бобы.
- Понижает тестостерон корень солодки.
- Смягчает болезненность менструаций зверобой продырявленный.
Боровая матка нормализует эстроген у женщин
В копилке народной мудрости можно найти обширный перечень и других растений, содействующих облегчению состояния женщины при гормональных нарушениях. Принцип их использования единый и заключается в строгом следовании инструкционным указаниям при покупке сырья в аптеке.
Чтобы избежать нарушения гормонального фона у женщин целесообразно внимательно изучить причины, приводящие к этому негативному состоянию, и не допускать их появления. Не нужно пренебрегать прохождением регулярных медицинских осмотров, позволяющих своевременно выявить симптомы неблагополучия в эндокринной системе. Также полезно внимательно контролировать регулярность менструального цикла.
Немаловажным является соблюдение рекомендаций по включению в ежедневный режим физических упражнений, разработке сбалансированного рациона, отказу от вредных привычек.
- Сергеева, Г. К. Питание и фитотерапия в период менопаузы / Г.К. Сергеева. — М.: Феникс, 2014. — 238 c
- Рябинина А. О чем говорит анализ крови и мочи. – СПб.: А. В. К., 2002.
- Нормальная физиология. Краткий курс: учеб. пособие / В. В. Зинчук, О. А. Балбатун, Ю. М. Емельянчик, под ред. В. В. Зинчука. – Минск: Выш. шк., 2010. – 431 с.;
Акушер-гинеколог, к.м.н., ДонНМУ им. М. Горького. Автор многочисленных публикаций на 6 сайтах медицинской тематики.
источник
Накануне и в первые дни месячных женщины страдают от мигрени чаще, чем в другие дни цикла. Как связаны головная боль и гормоны?
Голова может болеть по многим причинам. Это бывает при высокой температуре, при переутомлении, на фоне повышения артериального давления, при напряжении мышц шеи или плеч и др. Но есть еще один вид головной боли, присущий только женщинам.
Головные боли беспокоят представительниц прекрасного пола чаще, чем мужчин. При этом более половины случаев приступов женщины связывают с менструальным циклом. Между головной болью и гормонами действительно существует связь.
Количество гормонов эстрогена и прогестерона в женском организме меняется в течение цикла. Примерно за неделю до менструаций их уровень начинает резко падать. Такие гормональные колебания вызывают у женщин головные боли. Это объясняется влиянием гормонального фона на сосуды головного мозга.
Если головная боль сохраняется и после начала месячных, ее называют менструальной мигренью. Головные боли, связанные с гормональным фоном, могут сопровождаться ломотой в пояснице, высокой утомляемостью, раздражительностью, болезненностью молочных желез, болями внизу живота.
Первые жалобы на периодические головные боли появляются у девушек в период полового созревания. В это время производство эстрогена растет. В большинстве случаев приступы головных болей не беспокоят женщину во время беременности, в период перименопаузы или менопаузы. Ведь при этих состояниях нет резких колебаний гормонального фона.
В некоторых случаях головные боли могут быть спровоцированы приемом противозачаточных таблеток с высоким содержанием эстрогена и гормональной терапией во время менопаузы.
Умеренные головные боли перед месячными – нормальное явление. У одних женщин такие болевые ощущения появляются регулярно, у других – изредка. Это объясняется индивидуальной реакцией на колебания гормонов, переменой климата и общим состоянием здоровья. Но если боли сильные, сопровождаются тошнотой или рвотой, болями в мышцах и суставах, то это может быть признаком какого-либо заболевания. В этом случае необходимо обратиться к гинекологу и неврологу для прохождения обследования.
Лечение менструальной мигрени начинается с уточнения диагноза и связи между головной болью и гомонами в течение менструального цикла.
Для купирования боли можно использовать препараты напроксен, нурофен, ибупрофен, диклофенак. Рекомендуется принимать их накануне тех дней, когда начинают беспокоить неприятные ощущения.
Если эти препараты не помогают, врач может назначить прием мигренола, беллергала, блокаторов бета-адренорецепторов (пропранолол), противосудорожных средств (вальпроат, депакот), блокаторов кальциевых каналов (верапамил). Данные препараты можно использовать только по назначению врача.
Менструальная мигрень бывает тесно связана с синдромом предменструального напряжения. В этом случае врач может назначить пациентке антидепрессанты. В отдельных случаях показан прием гормональных препаратов, которые стабилизируют работу желез в период ПМС.
Если учащение и усиление приступов головных болей вызвано приемом гормональных средств для контрацепции или заместительной гормональной терапии, то лекарственный препарат отменяют и заменяют другим с более низким содержанием эстрадиола.
Важное влияние на гормональные головные боли оказывает образ жизни женщины. Для профилактики их возникновения врачи рекомендуют придерживаться следующих правил:
- За несколько дней до начала цикла уменьшить потребление количества соли. В этот период меняется водно-солевой баланс, который связан с появлением мигреней.
- Накануне и в период месячных откажитесь от шоколада, кофе, красного вина, соленых и копченых продуктов – это провокаторы боли.
- Старайтесь правильно питаться. Головные боли перед месячными могут быть спровоцированы нехваткой питательных веществ и витаминов.
- Меньше нервничайте, избегайте стрессов.
- Проводите больше времени на свежем воздухе.
- Высыпайтесь.
источник
Давно замечено, что частота, интенсивность и продолжительность головных болей у женщин значительно выше, чем у мужчин. К сожалению, это медицинский факт, основанный на ряде особенностей женского организма. В данной статье мы рассмотрим специфические «женские» виды головной боли, а также все сопутствующие заболевания и состояния, провоцирующие этот недуг.
Принято выделять боль сосудистую, мышечную, сосудисто-мышечную и мигрень. Кроме того, обычно фиксируют продолжительность и интенсивность болевых ощущений для выставления грамотного диагноза.
Ещё существует иррадиация (передача) боли из поражённого органа в голову. Это бывает, например, при гастродуоденитах, когда неощущаемые болевые сигналы по синапсам передаются в голову, вызывая приступы ужасных головных болей.
К сожалению, головная боль подобного типа достаточно сложно диагностируются, и требует от лечащего врача продвинутого клинического мышления.
В более понятных для врача ситуациях головная боль может быть следствием зубной боли и гайморита, воспалительных заболеваний височно-нижнечелюстного сустава.
Несколько особняком стоят боли вследствие интоксикации или аллергических реакций. В этом случае продукты распада или аутоиммунные комплексы раздражают поверхность сосудов мозга, рецепторы (при повышенной чувствительности) передают эти ощущения как болевые. К этой разновидности боли относится абстинентные боли (похмелье) у мужчин и женщин, а также головные боли на фоне злокачественных новообразований.
Боль в результате спазма сосудов типична в равной степени для мужчин и женщин. Причиной сосудистого спазма может быть всё что угодно: изменение атмосферного давления, стресс, повышение/понижение влажности, скачки собственного систолического и диастолического давления, сильные запахи и звуки, даже некоторые цвета.
Если у вас постоянно возникают боли – постарайтесь локализовать и запомнить условия возникновения того или иного события, т.е. зафиксировать его ауру («аура» того или иного состояния – это медицинский термин в неврологии).
Знание признаков, провоцирующих боль, поможет невропатологу определиться с диагнозом и методом лечения.
С возрастом головная боль всех типов (кроме «эстрагеновой») проявляется более интенсивно.
Индивидуальные особенности строения стенки сосуда головного мозга плюс повышенная чувствительность барорецепторов является основной причиной мигрени у женщин (мужчины страдают от этого вида боли намного реже). Истинная мигрень проявляет себя как пульсирующая боль в части головы (одна из половин, как правило).
Боль бывает настолько сильной, что может быть спровоциорована рвота, светобоязнь и звукобоязнь. Формируются патологические изменения нервной системы, поскольку даже малейший раздражитель может привести к мучительным приступам головной боли.
Чаще всего этот тип боли встречается у молодых женщин. Как правило, склонность к мигреням передаётся по наследству.
Возникают при постоянном психическом напряжении, при стрессе и интенсивной работе мозга в тяжёлых условиях. Развиваются на фоне перегрузок, постоянной тревожности, депрессий. Характер боли – сдавливающий, сжимающий. Женщина ощущает симптом «каски» или «обруча», как будто что-то сдавливает голову снаружи.
Этот тип боли вполне поддаётся терапии, в т.ч. психотерапии.
Голова может болеть из-за вполне конкретных, «вещественных» причин:
- Патология развития шеи, черепа, придаточных пазух, зубов (неправильный рост);
- Остеохондроз шейного отдела позвоночника в сочетании со спазмом шейных мышц. В этом случае нарушается кровообращение головного мозга (блокируется часть крови, поступающей через паравертебральные артериальные сосуды);
- Повышенное внутричерепное давление и глаукома.
Именно женщины репродуктивного возраста чаще всего страдают от головной боли. Связано это с чувствительностью рецепторов сосудов головного мозга к колебанию гормонов, обычному для женщин в пременопаузе. Боли могут усиливаться в тот или иной период цикла, причём женщина, нередко, точно знает, когда и как будет развиваться приступ. У некоторых боли начинаются во время овуляции, у других – во время менструации. Третьи указывают на то, что боль как раз проходит с началом менструации и т.п.
Боли начинаются с первыми месячными, как правило, ослабевают при беременности и могут исчезать в постменопаузальном периоде.
В более редких случаях – головные боли (не беспокоившие в репродуктивный период) как раз появляются в постменопаузу.
Важно одно – циклически повторяющиеся головные боли связаны с пиковыми концентрациями и «провалами» эстрогена и его метаболитов, что может быть скомпенсировано опытным гинекологом-эндокринологом.
Согласно данным статистики, у трёх из четырёх жительниц США и Европы репродуктивного возраста болит голова и шея хотя бы раз в месяц. В России этот показатель лучше, поскольку меньше применяются гормональные контрацептивы и потребление мяса (с остатками гормонов) значительно ниже. У нас головная боль наблюдается у каждой второй представительницы слабого пола.
У каждой седьмой женщины головные боли, связанные с гормональными колебаниями настолько интенсивные, что препятствуют нормальному социальному поведению, и становятся причиной ссор и конфликтов в семье и обществе в целом.
Интересный факт: секс является прекрасным средством от мигренеподобных болей у женщины, хотя сама аура головной боли не способствует романтическому настроению.
Часто головная боль является симптомом сосудистой катастрофы. Необходимо уметь распознавать и вовремя транспортировать пострадавшего в неврологический стационар или в сосудистую хирургию.
Обращайте внимание на следующие признаки:
- Сильный приступ боли в сочетании с подъёмом температуры и скованностью в области шеи. Если при этом шею трудно согнуть вперёд – можно предположить менингит. Температура при этом может ощутимо повышаться (бактериальный менингит), или быть субфебрильной (вирусная форма заболевания). Аналогичные симптомы бывают при клещевом менингите;
- Нарастающая головная боль с ухудшением речи (симптомы могут развиваться постепенно), начинают неметь конечности и мышцы с одной стороны, двоится в глазах, человек начинает терять равновесие;
Это состояние предынсультное, когда ещё можно предотвратить сам инсульт или минимизировать его последствия (при своевременной госпитализации). Для верификации процесса попросите больного улыбнуться и поднять обе руки вверх – при развивающемся инсульте улыбка будет кривой, а руки на разной высоте.
- Мучительная жгучая головная боль – микроинсульт. Требует немедленной госпитализации. Похожие болевые ощущения бывают при кровоизлиянии в субарахноидальное пространство (паутинная оболочка мозга). Разбираться в анатомии некогда – отправляйтесь с пациентом в неврологию;
- Боль в височной области, усиливающаяся с каждым днём, сопровождающаяся тем или иным ухудшением зрения. Подобным образом себя проявляют сосудистые опухоли головного мозга.
Вообще, почти всегда эти симптомы дают возможность вовремя отреагировать, но страх обнаружить проблему и надежда на «саморазрешение» ситуации приводит к промедлению, инвалидизации и смерти во многих случаях. Будьте мужественны – реагируйте на сосудистые угрозы сразу.
Попытки подавить боли такого рода противовоспалительными препаратами приводят к потере времени и развитию побочных явлений. Например – неспецифические противовоспалительные препараты способствуют кровотечению из язв желудка и 12перстной кишки, также увеличивают риск геморрагической формы инсульта.
Если у вас часто бывают боли – не откладывайте диагностику причин и лечение этой неприятной проблемы. Своевременная терапия поможет избежать осложнений, а иногда — сохранить жизнь, здоровье и молодость.
источник
Головная боль при гормональных нарушениях у женщин изучена недостаточно.
Известно, что флюктуация уровня гормонов может вызывать или усиливать головную боль.
Так, например, у женщин приступы мигрени тяготеют к определенным дням менструального цикла [Stein G. et al., 1984].
Зависимость антиноцицепции от колебания уровня гормонов подтверждается работами E.U. Snowden с сотр. (1984).
Они наблюдали, что введение налоксона [10 мг внутривенно] в фолликулярной фазе менструального цикла снижает уровень лютеинизирующего гормона, фолликулостимулирующего гормона и пролактина, а в лютеиновую фазу он повышает уровень лютеинизирующего гормона и пролактина. Показано, что головная боль, вызываемая ингибиторами дофаминергических систем резерпином и сульпиридом, развивается при повышении уровня пролактина [Polled A. et al., 1982].
Значение нейроэндокринных сдвигов в генезе головной боли особенно отчетливо прослеживается на разных этапах репродуктивного периода у женщин. Так, мигрень чаще начинается в периоде полового созревания, ее проявления меняются во время беременности и отдельных фаз менструального цикла. Так называемый предменструальный синдром можно рассматривать как недостаточность адаптационных реакций на эндокринно-гуморальные сдвиги.
Клинически он проявляется либо симптомокомплексом психоэмоциональной лабильности с раздражительностью, слезливостью, депрессией, нарушением сна («предменструальное напряжение») и головной болью мышечного напряжения, либо симптомокомплексом вегетососудистой лабильности с сердцебиением, потливостью, головокружением, тошнотой, пастозностью лица, нагрубанием молочных желез, увеличением массы тела. На этом фоне возникает вазодилататорная головная боль.
Женщинам с тяжелым предменструальным синдромом рекомендуют гормональное лечение: прогестерон по 10 мг в течение недели до начала менструаций или 17-оксипрогестерон пропионат по 1 мл 12,5% раствора [125 мг] внутримышечно на 19—20-й день цикла однократно, а при ановуляторном цикле — бисекурин [Гилязутдинова З.Ш., 1982]. Некоторые авторы настоятельно рекомендуют парентеральное введение гестагенных препаратов [Grume 1968].
Мы наблюдали хороший эффект прегнина по 0,01 г 3 раза в день внутрь, а при умеренно выраженном предменструальном синдроме головную боль удавалось предупредить нестероидными противовоспалительными средствами (бутадион, ибупрофен, индометацин) за 2—3 дня до обычного появления предменструальной головной боли.
Эффективность этих средств позволяет думать, что в генезе вазомоторной головной боли предменструального периода играет роль изменение уровня простагландинов.
Вазомоторная головная боль сопровождает аменорею центрального генеза после психических травм, инфекций или интоксикаций, когда угнетается нейросекреция гипоталамуса, подавляется гипофизарно-яичниковая функция и снижается уровень гонадотропинов и эстрогенов.
Мы наблюдали больную, у которой приступы мигрени сопутствовали беременности (в возрасте 22 и 32 лег). По окончании лактации приступы проходили. В возрасте 35 и 38 лет были длительные периоды аменореи.
Консультировавшие больную специалисты связывали дисфункцию с психоэмоциональным напряжением из-за неблагоприятной ситуации на работе и в семье. У больной появлялась фобия, она боялась ездить в метро («тянет под поезд»). В периоды аменореи возобновлялись приступы мигрени [до 2—3 приступов в неделю]. Отмечалась интервальная боль смешанного типа: утренняя тяжесть в голове, сжимающая боль.
В течение первого периода аменореи приступы мигрени удалось купировать кофетамином и межприступным приемом антагониста серотонина ноцертона. В течение второго периода эффект был получен от индометацина, диваскана и трентала. В обоих случаях приступы прекращались до восстановления менструаций. С ликвидацией психотравмирующих ситуаций аменорея проходила, меньше беспокоила головная боль.
Таким образом, несмотря на инициирующую роль психической травмы, приступы мигрени развертывались на фоне нейроэндокринной дисфункции, был повышен уровень пролактина [620 нг/л].
Повышение уровня пролактина, как правило, сопровождает синдром галактореи-аменореи [Chiari Н., Frommel Н., 1882], который развивается у 5% женщин после осложненных беременности и родов, а в некоторых случаях я при искусственном прерывании беременности [Серов В.Н., 1978]. З.Ш. Гилязутдинова (1982) указывает, что вариант галактореи-аменореи (синдром Форбса—Олбрайта), не связанный с беременностью, может развиться у женщин с преморбидной недостаточностью нейроэн-докринной регуляции после психоэмоционального стресса, длительного приема ингибиторов дофаминергических систем (нейролептики, резерпин, метилдофа) или оральных контрацептивов.
Клинически этот синдром проявляется прекращением менструаций, секрецией молока или молозива, увеличением массы тела. Выраженность каждого симптома может быть различной. При исследовании гормонального фона обнаруживается умеренная гиперфункция коры надпочечников, щитовидной железы, гиперэстрогенемия. Нервно-психические нарушения проявляются астеноневротическими симптомами, вегетативно-сосудистой лабильностью, тенденцией к повышению системного АД, а иногда гипоталамическими симпатоадреналовыми кризами. Головная боль отмечается у 85% этих больных [Серов В.Н., 1978].
Больная Д., 23 лет, инженер. Мать больной до 56 лет страдала приступами мигрени. У больной приступы мигрени со рвотой с 10-летнего возраста. Менструации с 12 лет, регулярные, перед каждой менструацией бывает приступ мигрени. Отмечается склонность к артериальной гипотензии. Регулярная половая жизнь в браке с 20 лет, в 21 год забеременела. Первые 3 мес. «непрерывная» головная боль, на протяжении всей беременности тошнота, частая рвота; похудела на 5 кг.
Во вторую половину беременности повышение АД до 130/80 — 140/90 мм рт. ст. Временами «затуманивание» зрения. В родах повысилось артериальное давление до 190/100 мм рт. ст («что-то случилось с головой») После рождения ребенка был судорожный припадок. С первого месяца жизни ребенок был на искусственном вскармливании, так как у матери не было молока.
Первая менструация через 2 мес. после родов, с тех пор в течение 2 лет менструации нерегулярные, с перерывами по 2—6 мес. За 2 года масса тела увеличилась на 18 кг, увеличились и приобрели отвислую форму молочные железы. При надавливании на железу из соска появляется молозиво. Значительное отложение жировой клетчатки на животе и бедрах. На коже живота бледно-розовые стрии. При неврологическом осмотре очаговой неврологической симптоматики не обнаружено. Глазное дно без изменений, рентгенограмма черепа без патологии; пролактин 157 мг/л.
В каждый период длительной аменореи учащаются приступы мигрени [по 1—2 в нед.]. Появилась межприступная боль по типу тяжести в теменно-затылочной области, присоединились приступы симпатоадреналового типа с ознобом, удушьем, субфебрилитетом, повышением АД, задержкой жидкости и последующей полиурией. Во время приступа диффузная пульсирующая головная боль. Если АД достигает 160/100 мм рт. ст., то бывает рвота.
Приступы мигрени удается облегчить или купировать кофетамином. Головная боль и другие проявления симпатоадреналового криза несколько ослабевают после инъекции но-шпы, анальгина и димедрола. От лечения гормонами больная отказалась. Лечение бромкриптином пришлось прервать из-за непереносимости препарата [однократная доза 1,25 мг вызвала сильную тошноту].
Таким образом, у женщины с конституциональной неполноценностью вазомоторной регуляции после осложненной беременности развились нейроэндокринные нарушения, синдром аменореи-галактореи, на фоне которого обострилась мигрень и начались гипоталамические кризы.
Лечение галактореи-аменореи включает гормональные препараты — эстрадиол дипропионат [по 1 мл 0,1 % раствора внутримышечно в течение 40 дней], витамин Е (по 50 мкг через день внутримышечно, на курс 20 инъекций), эстрогенно-гестагенные препараты — инфекундин или стедирил [по 1 таблетке в день в течение 21 дня] и снова спустя 5 дней после менструальноподобного кровотечения [Серов В.Н., 1978].
Полагают, что в половине случаев причиной галактореи-аменореи служат пролактиномы гипоталамо-гипофизарной области, но из-за малой величины их диагностика трудна даже при компьютерной томографии [Дедов И.И. и др., 1985].
Во всех случаях сочетания галактореи-аменореи с увеличением турецкого седла от гормональной терапии следует воздержаться, чтобы не ускорить рост опухоли. В последние годы прибегают к лечению ингибитором пролактина парлоделом [по 2,5 мг 2 раза в день], который снижает секрецию пролактина и предупреждает превращение микропролактиномы в макроаденому [Гилязутдинова З.Ш., 1982; Дедов И.И. и др., 1985].
Синдром галактореи-аменореи может сочетаться с синдромом «пустого седла», который выявляется при пневмоэнцефалографии и компьютерной томографии. Наиболее частой причиной «пустого седла» считают дефекты диафрагмы турецкого седла и арахноидоцеле. В некоторых случаях одновременно отмечают увеличение III желудочка и гидроцефалию. У этих больных головная боль обусловлена внутричерепной гипертензией [Garcia-Uria J. et al., 1979; Chupin M. et al., 1981; Kaye A.H.et al., 1982].
При недостаточной эффективности гормонотерапии по поводу галактореи-аменореи неопухолевого генеза назначают рентгеновское облучение [1500—2000 Р] гипоталамо-гипофизарной области [Серов В.Н., 1978].
Нейроэндокринные расстройства после беременности и родов могут проявиться недостаточностью гипоталамо-гипофизарной системы (синдром Шихена). Снижаются функция коры надпочечников, щитовидной железы, экскреция гонадотропинов, ТТГ, АКТГ, СТГ. Больные худеют, развиваются трофические нарушения, у 90% женщин отмечают аменорею. Нервно-психические проявления складываются из астеноневротических симптомов, раздражительности, снижения работоспособности. Снижается системное АД, преобладает гипотонический тип сосудистых реакций.
Головная боль развивается как церебральная ангиодистония гипотонического типа. Заместительная терапия включает гормоны коры надпочечников, эстрогены, тиреоидин, анаболические стероиды [Серов В.Н., 1978].
Аменорея сопровождает и эндокраниоз (синдром Морганьи— Стюарда—Мореля), который представляет собой обменно-гормональную краниопатию [Бухман А.И., 1975]. Гормональные нарушения возникают на почве гипоталамо-гипофизарной дисфункции, гипотиреоза и компенсаторного повышения активности коры надпочечников. Гиперостоз лобной кости достигает иногда 3 см, повышается внутричерепное давление, часто возникает гипертензионная головная боль.
Заболевание начинается у женщин в возрасте 20—40 лет, сопровождается ожирением, нарушением трофики, выраженной вегетососудистой дистонией с акроцианозом и частыми тромбофлебитами. Характерны астеноневротический симптомокомплекс и депрессия.
Для лечения назначают дегидратирующие средства, вазоактивные препараты, средства, улучшающие реологические свойства крови, витамин Е, повторные курсы эстрогенгестагенной терапии, микроволновую терапию на гипоталамо-гипофизарную область [Гилязутдинова З.Ш., 1982].
Синдром аменореи в сочетании с разными типами сосудистой головной боли может быть при антифосфолипидном синдроме (см. выше).
Значительная гормональная перестройка сопровождает климактерический период . Симптомы климактерия появляются еще до менопаузы при нарушении нормальных циклов. Следовательно, в их происхождении главную роль играют колебания гормонального уровня, но не дефицит гормонов [Jaszman L. et al., 1969], а также колебания (чаще повышение) функциональной активности симпатоадреналовой системы [Molnar G.W., 1975].
Вегетососудистая дисфункция проявляется приливами, во время которых возникают ощущение жара, озноб, пятнистая гиперемия кожи лица и верхней половины грудной клетки, колебания системного АД (чаще повышение), тахикардия. Частота и продолжительность приливов весьма различны. Климакс считают тяжелым, если число приливов в сутки превышает 15 [Гилязутдинова З.Ш., 1982].
Головная боль у этих женщин имеет механизм регионарной краниоцеребральной ангиодистонии.
Психоэмоциональные нарушения в климактерии имеют много общего с синдромом предменструального напряжения: астеноневротические симптомы, смена настроения, склонность к депрессии, что объясняют снижением активности серотонинергических систем на фоне недостаточности секреции эстрогенов [Coppen A. et al., 1972]. В генезедепрессии нельзя не учитывать как психологического влияния климактерия (по обывательскому представлению, это признак старости), так и изменении сексуальности (в связи со снижением либидо и ухудшением качества полового акта из-за сухости влагалища)
Последнее особенно важно для женщин, привыкших к регулярной и активной половой жизни [Hallstrom Т., 1973] Можно полагать, что недостаточность серотонинергических систем, снижая активность антиноцицептивной системы, не только обусловливает склонность к угнетенному настроению, но и способствует возникновению головной боли.
Однако возрастная гормональная перестройка далеко не всегда сопровождается выраженной вегетососудистой дисфункцией. Клинический опыт показывает, что такая вегетативная дисфункция и невротические проявления чаще бывают у женщин с предшествующей недостаточностью нейрогуморальной регуляции и конституциональными особенностями личности [De Jong F.H., Sharpe R.M., 1976].
Поскольку гормональной основой климактерических нарушений является снижение уровня эстрогенов, патогенетическое лечение включает эстрогенные препараты. Терапия эстрогенами требует специального контроля и должна проводиться под наблюдением эндокринолога-гинеколога [Вихляева Е.М., 1978; Жмакин К.М., 1980].
источник
До наступления менопаузы уровень половых гормонов у женщин постоянно меняется , и иногда эти изменения становятся причиной головных болей , которые становятся сильнее с каждым годом. Одних мигрени мучают еще с подростковых лет , другие узнали , что это такое , только переступив сорокалетний рубеж. Узнай больше о природе своих головных болей и как избавиться от них.
Ирина , 36-летняя пациентка , пришла ко мне на прием полгода назад с жалобами на головные боли. За несколько дней до нашей встречи у неё был сильнейший приступил мигрени с аурой , после которого она еще сутки лежала в темной комнате , не вынося никаких звуков.
За последние пару лет Ирину стали все чаще терзать сильнейшие мигрени. Она быстрее утомлялась , потеряла сон. Все чаще Ирина пропускала работу по причине болезни. Почти ежемесячно , а порой чаще. Вопрос стал ребром , когда начальник поставил ей ультиматум: или решаешь свои проблемы , или увольняешься!
Во время нашей беседы оказалось , что страдала Ирина мигренями еще с института. Только сначала появлялись они достаточно редко , может , пару раз в год. После рождения ребенка головные боли стали приходить все чаще. За последний год вообще почти каждый месяц. Ирина уточнила , что медикаменты , прописанные невропатологом , не оказывали желаемого эффекта. Да , они чуть снимают боль , но оставляют после себя ощущение заторможенности и покалывания в пальцах рук и ног , ¨как будто иголки под ногти вставляли¨.
Алкоголь и здоровье: сколько можно выпить без вреда для организма?
Также моя пациентка заметила , что ее мама и тетя тоже всю жизнь страдали головнями болями. А когда приходили на приём к врачу , доктор выписывал ибупрофен и разводил руками: «Что Вы хотели? Это наследственный синдром».
У женщин до наступления менопаузы уровень половых гормонов неустанно меняется. И эти колебания могут приводить к появлению мигрени. У кого-то головные боли появляются еще в юном возрасте с появлением первых менструаций. У некоторых женщин мигрени приходят постепенно по мере накопления гинекологического багажа.
Очень часто гинекологические проблемы и головная боль как бы усугубляют друг друга. Например , мигрень — частая спутница при эндометриозе , предменструальном синдроме , дисфункции яичников , бесплодии. Именно поэтому все эти заболевания требуют совместного лечения.
У большинства женщин мигрени связаны с изменениями в гормональном фоне и появляются за 7−10 дней до начала менструации. Во время овуляции , например , уровень эстрогенов снижается , а прогестерона — начинает подниматься. Этот факт может стать одной из причин приступа мигрени.
Уровень половых гормонов влияет на мозг женщины через несколько механизмов.
Снижение уровня эстрогенов приводит к:
- спазму сосудов , что , соответственно , снижает приток крови к головному мозгу , как следствие — мигрени;
- повышению норэпинефрина , которое также приводит к спазму сосудов в некоторых зонах мозга , что может привести к возникновению ауры — сильнейшей боли во время приступов мигрени;
- снижению бета-эндорфинов и дофамина , контролирующих болевой порог;
- снижению серотонина. Когда серотонина остаётся совсем немного , может возникнуть вазоспазм. Имейте в виду , что длительный спазм сосудов может стать причиной инсульта.
Снижение уровня прогестерона снижает порог наступления боли , как результат — мигрень.
В зрелом возрасте гормональная мигрень постепенно проходит. В пременопаузу — период угасания функции яичников — она ещё может доставлять неудобства. И в этом случае приступы облегчают с помощь препаратов‑триптанов и восстановления гормонального фона женщины.
Но с наступлением менопаузы болезнь обычно сдаёт свои позиции , и качество жизни женщины вновь повышается. Если же приступы сохраняются или становятся тяжелее , причину этих явлений нужно искать уже в других областях , не связанных с гинекологией.
Процесс лечения начинается со своевременной и правильной диагностики гормонального фона на приеме у врача функциональной медицины. Грамотный врач назначит мультистероидный тест на гормоны , расширенный анализ на витамины и микроэлементы , тем самым заодно проверив работу яичников и надпочечников. Тест сдается в строго определенные дни цикла , и врач обязательно об этом должен сказать.
В идеале после прохождения обследования и выявления гормонального диссонанса врач пропишет специальную диету , биодобавки и витамины. Гормональная терапия помогает сделать приступы более редкими и лёгкими. Назначение недостающего натурального биоидентичного прогестерона или эстрогенов , которые в виде крема пациентка наносит на кожу в определённые дни цикла , может оказать значительный терапевтический эффект.
Кстати , синтетический прогестерон/ прогестин может повысить частоту приступов мигрени. Синтетический МПА ( 17-а-гидрокси-6-а-метил-прогестерона ацетат) — компонент , присутствующий во многих контрацептивных препаратах и гормональных внутриматочных спиралях. Это синтетическая молекула , не имеющая ничего общего с натуральным прогестероном. К сожалению , даже немногие врачи понимают разницу между натуральным прогестероном и МПА. Прогестины , встраиваясь в рецепторы , повышают риск развития рака молочной железы , болезни Альцгеймера и сердечно-сосудистых заболеваний. Поэтому я бы не рекомендовала назначение подобных препаратов ни в каком возрасте.
- Аминокислота L-Arginin оказывает сосудорасширяющий эффект , как следствие — снижение болей.
- Коэнзим Q10 с магнием может оказать прекрасный терапевтический эффект.
После консультации моя пациентка Ирина прошла соответствующие обследования. В итоге у нее было обнаружено преобладание эстрогенов плюс дефицит некоторых половых гормонов , витаминов и минералов.
После чего ей была рекомендована четкая схема питания. Мы договорились исключить алкоголь и сладости на 4 недели. Начали прием некоторых витаминов и антиоксидантов. А самое главное — подобрали для нее лечебный крем с недостающими гормонами , который она втирает в кожу в строго определенные дни цикла.
Пару дней назад Ирина пришла на приём и сообщила , что уже более трёх месяцев у неё не было кризов. А самое главное — она стала крепче спать и просыпаться отдохнувшей и в прекрасном самочувствии.
источник
Мы продолжаем рубрику переводов различных полезных статей. Сегодня — статья доктора функциональной медицины Уильяма Колла про то, о чем нам надо начинать беспокоиться, если мы слишком капризничаем, постоянно устаем или не можем сбросить лишний вес.
«Ваши гормоны — это посланники команд вашему тела. Каждый гормон посылает конкретные инструкции для каждого органа и определяет ваше настроение, уровни энергии, вес, температуру, пищеварение и многие другие аспекты вашего здоровья. Но мы тем не менее зачастую недооцениваем роль гормонов до тех пор, пока они перестают хорошо работать.
* Примечание themindfulbeauty: А между прочим гормональная система — это наша красота и молодость! И вовсе необязательно должна быть связана с какими-то проблемами, например, в репродуктивной системе. О ней надо знать и заботиться с юности, потому что исправить потом гораздо тяжелее, чем стараться быть в балансе всегда, поэтому я так много уделяю ей внимания. Кроме того, для меня, как вы знаете, оджас — наше сияние (об этом здесь), связанное с серотонином и мелатонином, — ведущая тема в деле нашей Красоты.
Основные эндокринные железа, которые вырабатывают гормоны, — это мозг (гипоталамус, шишковидная железа и гипофиз), щитовидная железа, паращитовидная железа, надпочечники, поджелудочная железа, половые железы (яичники и яички) и желудочно-кишечный тракт.
Говоря о гормонах, мы говорим в первую очередь, о балансе: их уровень не должен быть слишком высоким или слишком низким, только нормальным. В противном случае, гормональный дисбаланс может вызвать бесчисленное количество проблем со здоровьем.
В традиционной медицине, как правило, проводятся базовые лабораторные анализы крови на гормоны. Если в ответе анализа нет слова «нормально», вам, как правило, дают синтетический гормональный крем или таблетку, которые могут иметь побочные эффекты. Если же анализ нормальный, и вы все еще испытываете симптомы, вам могут сказать, что вы находитесь в депрессии, просто становитесь старше или нужно похудеть.
В отличие от традиционной, функциональная медицина хочет выяснить причину гормональных симптомов у пациентов, а также поддерживать естественные механизмы организма для здорового баланса гормонов.
Ниже приведены наиболее распространенные проблемы, связанные с гормонами или, признаки того, что нам надо начинать беспокоиться и желательно разобраться:
Наши надпочечники выделяют несколько гормонов, и одним из них является кортизол — главный «гормон стресса» вашего организма. Ослабление функции надпочечников происходит тогда, когда есть дисбаланс: уровень кортизола высок, когда он должен быть низким, или низкий, когда он должен быть высоким, или всегда высокий, или всегда низкий. Ослабление функции надпочечников связано не с самими надпочечниками, в действительности — это дисфункция связи вашего мозга с вашими надпочечниками. Поскольку в основном мы имеем дело с проблемой стресса мозга, то при ее решении необходимо фокусироваться на минимизации хронических стрессовых факторов.
- вялость по утрам;
- тягу к соленым или сладким продуктам;
- низкий секс-драйв;
- вы чувствуете усталость во второй половине дня, но у вас открывается «второе дыхание» в вечернее время;
- не можете уснуть;
- головокружение при резком вставании;
- головные боли во второй половине дня;
- проблемы с сахаром в крови;
- хроническое воспаление;
- у вас слабые ногти;
- вы часто капризничаете;
- трудности с потерей веса.
Каждая клетка вашего тела нуждается в том, чтобы гормоны щитовидной железы имели здоровое функционирование. Есть много основных проблем щитовидной железы, которые не будут отображаться в стандартных лабораторных анализах. Например: проблемы конверсии щитовидной железы, сопротивляемость щитовидной железы или аутоиммунные нападения на щитовидную железу (болезнь Хашимото или Грейвса).
- чувство усталости;
- ощущение холода в руках, ногах или повсюду;
- потребность в чрезмерном количестве сна, чтобы нормально функционировать;
- увеличение веса даже при низкокалорийной диете;
- трудные, нечастые испражнения;
- депрессию или отсутствие мотивации;
- утренние головные боли, которые смягчаются в течение дня;
- наружная треть брови тонкая;
- истончение волос на голове;
- чрезмерное выпадение волос;
- сухую кожу;
- умственную вялость.
Соотношение трех форм эстрогена — эстрона (E1), эстрадиола (Е2) и эстриола (E3) — важно как для женщин, так и для мужчин. Некоторые исследования связали дисбалансы в эстрогенах с повышением уровня смертности у больных с сердечно-сосудистыми заболеваниями, а также прогрессированием некоторых видов рака.
Что вы можете испытывать при недостатке эстрогена:
- сухость влагалища;
- ночная потливость;
- болезненный секс;
- туман в голове;
- рецидивирующие инфекции мочевого пузыря;
- чувство апатии;
- депрессию;
- горячие вспышки.
Что вы можете испытывать при избытке эстрогена:
- чувство одутловатости и раздутости;
- быстрое увеличение веса;
- болезненность молочных желез;
- перепады настроения;
- тяжелые менструальные кровотечения;
- чувство тревоги и / или депрессии;
- мигрени;
- была дисплазия шейки матки (ненормальный мазок);
- бессонницу;
- туман в голове;
- проблемы желчного пузыря;
- сентиментальность и эмоциональность.
И мужчины, и женщины нуждаются в здоровом балансе прогестерона. Прогестерон помогает сбалансировать и нейтрализовать действие избыточного эстрогена. Без оптимального количества прогестерона, эстроген становится вредным и выходит из-под контроля (доминирование эстрогена).
- ПМС;
- бессонницу;
- нездоровый вид кожи;
- болезненность груди;
- упорное увеличение веса;
- циклические головные боли;
- тревогу;
- бесплодие.
И у мужчин, и у женщин обычно наблюдается низкий уровень тестостерона. По некоторым исследованиям у женщин он связан с низким секс-драйвом, болезнью сердца и раком молочной железы. Одно исследование показало, что мужчины с низким уровнем тестостерона больше подвержены скорой смерти.
Что женщины могут испытывать при избытке тестостерона:
- акне;
- синдром поликистозных яичников (СПКЯ);
- чрезмерный рост волос на лице и руках;
- гипогликемию и / или нестабильный уровень сахара в крови;
- истончающиеся волосы;
- бесплодие;
- кисты яичников;
- боли в середине цикла / спазмы.
Что женщины могут испытывать при недостатке тестостерона:
- увеличение веса;
- усталость;
- низкий секс-драйв.
Что могут испытывать мужчины:
Эстроген у мужчин не производится так, как у женщин: он преобразовывается с помощью процесса, называемого ароматизацией. Избыточная активность фермента ароматазы может вызвать низкий уровень тестостерона и высокий уровень эстрогена у мужчин, что приводит к следующему:
- эректильная дисфункция;
- низкий секс-драйв;
- увеличение веса;
- раздражительность;
- увеличение груди.
Ваши жировые клетки — это разумная часть вашей эндокринной (гормональной) системы. Жировые клетки производят гормон под названием лептин. Одной из работ лептина — приказать вашему мозгу использовать запасы жира в организме для получения энергии. Лептиновая резистентность возникает тогда, когда лептин не распознается организмом, в частности, клетками гипоталамуса. Ваше тело тогда думает, что находится в режиме голодания, поэтому возникает потребность сохранить побольше жира.
- у вас лишний вес;
- вы не теряете вес легко;
- у вас есть постоянные пищевые пристрастия;
- вы напряжены.
Так же, как лептиновая резистентность, инсулинорезистентность является не гормональным дефицитом, а паттерном гормональной резистентности. Большинство людей узнает об инсулинорезистентности, когда заболевают сахарным диабетом 2 типа, но инсулинорезистентность наблюдается также у многих людей, диабетическая болезнь которых до конца еще не прогрессировала. Этот преддиабетическим метаболический синдром характеризуется устойчивостью к инсулину. Это означает, что ваше тело производит инсулин, но не использует его должным образом. Проблема здесь заключается в том, что инсулин является гормоном жирохранения, который для многих превращает потерю веса тяжелой битвой.
- тягу к сладкому;
- раздражительность, если пропустили питание;
- зависимость от кофе;
- чувствуете головокружение, если пропустили питание;
- чувствуйте дрожь, панику или трясетесь;
- взволнованы, легко расстраиваетесь или нервничаете;
- плохая память;
- помутнение зрения;
- усталость после еды;
- употребление сладостей не уменьшает тягу к сахару;
- обхват талии равен или больше, чем обхват бедер;
- частое мочеиспускание;
- повышенная жажда и аппетит;
- трудности в потере веса».
Всем Красоты и Сияния!
источник