Когда человек чувствует боль в спине между лопатками, ему обычно и в голову не приходит, что это первые симптомы серьезных заболеваний.
Чем может быть вызвана тупая или острая боль между лопатками в позвоночнике? Как правило, такие симптомы наблюдаются при малоподвижном образе жизни, сидячей работе.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
На подобные проблемы часто жалуются программисты, секретари, водители, и представители прочих профессий, чья работа связана с необходимостью большую часть дня проводить сидя.
Научным языком зона между лопатками называется грудным отделом позвоночника.
Для того чтобы разобраться в чём же её опасность постараемся более детально рассмотреть, виды, причины и методы лечения таких болей.
Боль в области лопаток бывает разной:
Если боль между лопатками в позвоночнике усиливается при небольшом повороте или наклоне тела, рук, шеи, при глубоком вдохе — она может быть вызвана остеохондрозом, а если носит опоясывающий характер — межрёберной невралгией.
Если возникла после стресса, и не связана с движением, — инфарктом миокарда.
Если причина боли мышцы — она приобретает вид тяжести в спине. Если причина кроится в нервных окончаниях, сухожилиях или костях — боль имеет резкий, кинжальный, давящий или ломящий характер, иногда — беганье мурашек или даже онемение тела.
Сама боль может кроме спины отдавать в область сердца или распространяться вдоль позвоночника.
После повторяющихся приступов она переходит в хроническую форму.
Ноющая боль между лопатками — возможна при хронических заболеваниях позвоночника (сколиоз, кифоз, спондилоартроз, остеохондроз).
Схожие жалобы на боль могут появляться и в случае других болезней, таких как пневмония, плеврит, грыжа межпозвонкового диска, плечелопаточный периартрит и другие.
Причин боли в грудном отделе может быть множество, поэтому для установления причин необходим визит к врачу.
Присутствие любой боли это достаточно неприятно. Кроме того, она мешает нормально жить, возможно, ограничивает в движении.
Что же может способствовать появлению боли в спине между лопаток? Это следующие факторы:
- неумение правильно распределить нагрузку, при занятии тяжёлым физическим трудом, что и приводит к возникновению боли;
- нежелание защищать себя от холода, сквозняков, простуд, что также может стать причиной боли;
- профессии, предполагающие постоянное сидячее положение, а это дополнительная нагрузка на шейный и грудной отдел позвоночника, что впоследствии также может вызывать боль;
- вызвать боль может нарушение работы сердца, печени, лёгких;
- отсутствие разумных физических нагрузок (зарядка, гимнастика), что становится причиной развития многих болезней, вызывающих боль в спине;
- боль может быть следствием перенесённых ранее травм спины, которые могут периодически напоминать о себе.
Какие болезни могут провоцировать боль между лопаток?
Чаще всего боль возникает в следующих случаях:
- Сколиоз грудного отдела. Болезнь возникает в случае продолжительного нахождения в неудобных позах. Это приводит к перенапряжению мышц и мышечному спазму, который тянет за собой смещение костей позвоночника. Происходит его искривление, что приводит к давлению на нервные окончания. Боль может быть и тупой и резкой, это зависит от степени тяжести заболевания.
- Кифоз грудного отдела позвоночника. В области груди позвоночник искривлён, имеет вид сутулости, ещё её называют круглой спиной. Плечи наклонены вниз, а грудная клетка деформирована. Боль – ноющая, тупая.
- Грыжа межпозвоночного диска грудного отдела. Боль возникает из-за повреждения нервных окончаний или потери гибкости межпозвоночного сочленения. Боль носит ноющий, длительный характер, усиливается, к вечеру постепенно нарастая.
- Кифосколиоз. Нарушение осанки, при которой кроме округления спины ещё искривляется позвоночник в одну из сторон. Спазмированные мышцы и искривлённый позвоночник способствуют сдавливанию нервных окончаний, приводящих к боли. Боль — ноющая, тупая.
- Остеохондроз. Болезнь может быть вызвана отложением солей кальция в суставах самого столба позвоночника или деформацией, расслоением, воспалением межпозвонковых дисков. Это вызывает потерю подвижности суставов и давление на нервные окончания, выходящие из спинного мозга. Боль при движении усиливается и может быть разной — ноющей, тупой, тянущей, резкой, острой простреливающей. Ночью – она сильная. Может отдавать в руку, и давать ощущение мурашек в руках.
- Межрёберная невралгия. Воспаление в межрёберных нервах. Боль сосредотачивается в области лопаток, и расходится по направлению межрёберных нервов. Носит сильный, приступообразный, опоясывающий, стреляющий характер, при движении тела усиливается.
- Спондилоартроз грудного отдела позвоночника. Поражение суставов позвоночника. Разрушение хрящевой ткани и отложение солей кальция приводят к боли в области лопаток. Может быть и острой, простреливающей, и ноющей, связана с движением, усиливается по ночам.
- Плечелопаточный периартроз. Вследствие остеохондроза шейного отдела позвоночника повреждаются нервные корешки. Результат – изменение в мягких тканях вокруг плечевого сустава.
- Усиленная физическая нагрузка на плечевой сустав или его травма. Боль — достаточно сильная, резкая, колющая и увеличивающаяся при поворотах плеча, отдаёт в лопатку, спину, шею.
- Протрузия диска грудного отдела позвоночника. Выдвижение межпозвоночного диска из позвоночного столба, во время которого не происходит изменений соединительной ткани. Сопровождается сильной болью.
- Радикулит. Болезнь вызвана воспалением, ущемлением или сдавливанием нервных корешков. Боль – резкая.
- Ишемическая болезнь сердца, стенокардия. Нарушение сердечного кровоснабжения. Отдает в место между лопатками, присутствуют страх, головокружение, чувство недостатка воздуха. Боль острая, жгучая, сжимающая, от движения не зависит.
- Патология органов средостения. Область находится в глубине грудной клетки. Её воспаление или образование опухоли вызывают тупую боль.
- Туберкулез и полиомиелит – болезни инфекционные. Наносят вред позвоночнику, что способствует возникновению тупой боли.
- Патология лёгких и плевры. Воспалительные процессы способны активизировать в них боль между лопаток. Тупая боль, а при болезни плевры колющая.
- Особенности профессиональной деятельности. Ноющая, тупая боль возникает вследствие напряжения мышц верхнего плечевого пояса.
При беременности жалобы на боль между лопатками вызваны тем, что возрастает нагрузка на позвоночник.
Связано это с увеличением веса беременной женщины, смещением центра тяжести и как следствие перенапряжением мышц спины. Боль может быть как слабой, так и острой, после отдыха — проходит.
Что же делать, если мучают боли между лопаток?
Вероятность вылечится в домашних условиях достаточно низкая, можно попытаться облегчить состояние, принимая обезболивающие препараты или натирания.
Чтобы не упустить начало серьёзной болезни нужно посетить врача, который назначит лечение соответственно обнаруженному заболеванию. Однако есть и общая для всех заболеваний терапия. Комплекс лечения в себя включает:
- применение лекарственных препаратов (сюда входят обезболивающие и противовоспалительные препараты);
- лечебную физкультуру (упражнения подбираются после прекращения острой боли, индивидуально);
- лечение с помощью физиотерапевтических процедур (включает в себя использование аппаратов ультразвука и электрофореза, магнитную и мануальную терапию, проведение курса массажа и, при необходимости, вытяжки. В случае показаний — лечение в санатории).
Самая лучшая профилактика — это здоровый образ жизни. Нужно научиться заботится о своём организме. А для этого нормой должны стать следующие правила:
- необходимо при выполнении физических работ не допускать перегрузки мышц спины;
- заниматься лечебной физкультурой или просто ежедневной гимнастикой;
- работу необходимо выполнять в удобном положении, не забывать контролировать свою осанку и при длительной нагрузке давать отдых мышцам спины и шеи.
Выполнение всего этого требует дисциплины и самоконтроля, но поддержание организма в активном и вместе с тем достаточно щадящем состоянии поможет на длительное время забыть о болях в спине.
Заботливое отношение к своему организму и себе, своевременное обращение к врачу за консультацией при возникновении боли — вот путь достижения гармонии и здоровья.
Кинезиотейпирование длинных разгибателей шеи применяется при такой распространенной проблеме как боль между лопаток. Сразу после аппликации кинезио тейпа мышцы расслабляются и боль проходит.
Остеохондроз является опасным заболеванием. Когда он проявляется в шейно-грудном отделе позвоночника, то происходит постепенное разрушение костных тканей, в особенности асептическое поражение губчатой ткани. Опасность недуга заключается в его длительном развитии: человек может быть годами болен и не знать об этом. Чаще всего недуг носит хронический характер и приводит к инвалидности.
- Симптомы заболевания остеохондрозом
- Как лечат остеохондроз
Сложность диагностики такого заболевания, как шейно-грудной остеохондроз, заключается в широком диапазоне внешних признаков недуга, что может привести к неверной трактовке и постановке неправильного диагноза. Первые признаки остеохондроза шейно-грудного отдела позвоночника очень схожи с симптомами вегетососудистой дистонии или вариантной стенокардии.
Это связано с характером проявлений болезни:
- нарушение сердцебиения;
- одышка;
- боли в области груди и сердца;
- головокружения и головные боли;
- учащенный пульс;
- пониженное давление;
- синие круги под глазами;
- серая кожа.
В результате диагностики можно прийти к заключению, что перед нами классический случай ВСД, однако приборы будут фиксировать несколько другие показатели. ЭКГ покажет наличие сбивающегося ритма сердца, но неопытный врач может это не учесть и на основании остальных явных симптомов поставить диагноз: стенокардия.
Только через пару лет, когда к этим симптомам добавятся еще и более явные признаки, опытные специалисты могут заметить неверно поставленный диагноз. К сожалению, зачастую к этому моменту болезнь уже успевает приобрести хронический характер. В связи с этим полностью излечить недуг становится практически невозможно.
Конечно, при необходимом уходе и качественном лечении заболевание может не иметь значительных проявлений. При последующем прогрессировании дегенерирующих процессов межпозвоночных дисков болезнь приобретает открытый характер: ее можно узнать по совокупности симптомов.
Характерные симптомы для остеохондроза позвоночника шейно-грудного отдела следующие:
- Постоянные головные боли, которые не удается снять медикаментами. Это связано с природой боли: лекарственные препараты разжижают кровь и способствуют улучшению циркуляции кровотока в голове, но если у вас остеохондроз – боль будет результатом нагрузки на спинной мозг.
- Астенический синдром. Проявляется сильная усталость и быстрая утомляемость.
- Частенько возникают головокружения и так называемые темные круги и пятна перед глазами, что является свидетельством полуобморочного состояния. Головокружение – довольно опасный симптом, ведь больной может в любую минуту потерять сознание.
- Перепады артериального давления. Этот симптом проявляется в результате плохого кровообращения в области головы. Оно связано с постоянным напряжением шейных мышц, на которые приходится сильная нагрузка. Также нестабильное давление связано с неправильным обменом веществ, которое развивается на фоне остеохондроза, усиливая его. В результате получается, что один симптом выходит из другого, так как причина их одна – заболевание спины, ведущее к истиранию межпозвоночных дисков.
- Нарушение прямохождения и координации движений. Этот симптом частично происходит в результате перегрузки нервной системы, частично из-за сильных болей, возникающих во время движения. В результате стирания дисков, начинают разрастаться остеофиты, которые затем впиваются в мышцы и приносят жуткую боль.
Звон в ушах. Появляется в результате перепадов давления. Вестибулярный аппарат реагирует на внутричерепное давление и дает о себе знать ощущением постороннего шума в ушах.
Главное правило для пациента: не отчаиваться. Правильный диагноз – половина лечения! Конечно, важно настроить себя на длительное лечение.
Обычно, остеохондроз в этом отделе позвоночника характеризуется приступами боли, которые наступают периодически. По мере прогрессирования заболевания, такие рецидивы случаются все чаще. Болевой симптом усиливается в моменты резкой смены положения тела, при повороте головы или сгибании шеи. Еще один симптом, указывающий на недуг, – храп. Он возникает вследствие постоянного напряжения мышц шеи, которые не расслабляются даже во время сна.
Также могут возникать периодические зубные боли, даже может наступать жжение кожи на шее и голове. Частенько боль сопровождается тошнотой и головокружением. Если не лечить вовремя заболевание, то это может привести к сдавливанию остеофитами позвоночной артерии, что чревато развитием мозговых нарушений. Именно по этим симптомам остеохондроз шейно-грудного отдела позвоночника путают с вегето-сосудистой дистонией.
Лечение этого недуга практически невозможно на последних стадиях, поэтому лучше всего приступать к нему пораньше. Остеохондроз легко можно затормозить на первых стадиях. К сожалению, полностью излечиться от него невозможно. Чтобы болезнь не прогрессировала, необходимо полностью изменить образ жизни: сесть на специальную диету, заниматься лечебной гимнастикой, периодически проходить курс лечения и советоваться с лечащим врачом. Также нужно быть внимательным к перемене климата, поэтому, собираясь на курорт, проинформируйте доктора. Пусть специалист посоветует вам витамины или препараты.
- медикаментозную терапию;
- фитотерапию и БАДы;
- лечебную гимнастику, массаж, рефлексотерапию.
Первым делом больному назначаются обезболивающие препараты и противовоспалительные средства. Обычно это нестероидные препараты, направленные на купирование болевого симптома. Также очень важно убрать воспалительный процесс, который стимулирует разрушение межпозвоночных дисков.
Далее обязательно назначают кортикостероиды. Это препараты, которые применяют в виде инъекций. Они способны восстанавливать хрящевую ткань и участвуют в метаболизме костной ткани. Таким образом, врачи останавливают прогрессирующий остеохондроз. Кортикостероиды способны потенцировать действие анальгетиков, что позволяет снизить дозировку не в ущерб эффективности.
БАДы также являются частью лечения. Применение активных добавок и фитопрепаратов позволяет улучшить состояние костной и мышечной ткани. БАДы оказывают положительный эффект.
Также часто используют мази и гели. Хотелось бы сразу предупредить, что применение многих из них не влияет на процесс лечения и совершенно не помогает вашему позвоночнику. Максимум, на что способны мази – улучшить состояние кожи. Что бы вы ни слышали в рекламном ролике и в аптеке: не верьте, они не помогут.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кроме медикаментозного лечения, больному обязательно придется проходить лечебную гимнастику и физиотерапевтические процедуры. Они окажут положительный эффект и помогут забыть о болезни.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боль в пояснице при сгибании и разгибании спины – распространенное явление, иногда свидетельствующее о наличии патологического процесса в опорно-двигательном аппарате.
Неприятные ощущения при разгибании спины могут быть признаком заболевания опорно-двигательного аппарата. Однако, не всегда причины патологические. Иногда они физиологически обусловлены.
Симптомы боли в пояснице при выпрямлении спины очевидны – после того, как пациент некоторое время находился в Г-образной позе, то даже при минимальной попытке выпрямиться он испытывает сильную боль в поясничной области. Но не всегда такое явление – признак патологического процесса, заболевания опорно-двигательного аппарата. Появление описанной симптоматики происходит из-за особенностей позвоночника, его биомеханики.
Поза наклона в пояснице под прямым (почти прямым) углом – наиболее неблагоприятная для опорно-двигательного аппарата. При наклоне таким образом положение тела поддерживают глубинные мышцы спины (поясницы). Но им приходится поддерживать довольно большую массу всей верхней части тела, которая способна «перевесить» ноги. Потому энергетические ресурсы организма быстро истощаются.
Истощение происходит за 15-20 (в зависимости от состояния мышечного каркаса пациента) секунд нахождения в такой позе. Далее мышцы приходят в болезненный гипертонус. Появляется ноющий дискомфорт, приобретающий характер острого при попытке сменить позу. Дополнительно спазмированные мышцы способны сдавливать нервную ткань, вызывая ее защемление.
В обыденной жизни перегрузка может произойти при:
- Выполнении работ под капотом автомобиля;
- Чистке обуви, завязывании шнурков;
- Изучении документов, лежащих на рабочем столе;
- Изучении содержимого коробок, холодильников в супермаркетах и т. п.
Усилить боль, сделать ее появление более быстрым можно при наличии каблуков, так как точка опоры для нижней части тела минимальна и мышцам приходится напрягаться сильнее, чтобы поддерживать положение.
Боли способны также быть признаком патологического процесса. В этом случае они носят название миофасциального болевого синдрома, который бывает первичным, вторичным. Первичный возникает при патологии опорно-двигательного аппарата, вторичный – при патологиях внутренних органов. Следующие заболевания способны провоцировать первичный МФБС:
- Поясничный остеохондроз, при котором мускулы быстро входят в состояние гипертонуса, зажимается нервная ткань;
- Спондилоартроз – патологический процесс затрагивает суставы, симптоматика возникает по утрам, после гиподинамии, снимается легкой гимнастикой;
- Болезнь Бехтерева – заращение суставных полостей, вызывающее интенсивные боли, скованность, трудности, как при разгибании, так и при наклоне;
- Миозит – воспалительный процесс мышц, при котором любое движение, сопровождающееся их напряжением болезненно;
- Остеопороз – разрушение костных тканей (дискомфорт ноющий, постоянный, но при наклонах существенно усиливается);
- Травмы характеризуются резкой болью, возникающей сразу после их получения, в зависимости от характера травмы, ее особенностей, локализации, специфика дискомфорта будет отличаться;
- Смещение – изменение позвонком своего нормального физиологического положения при нарушении осанки, ударе, компрессии, давлении;
- Сколиоз – искривление позвоночника, при котором нагрузка на одни отделы существенно выше, чем на другие, мускулы там находятся в постоянном гипертонусе;
- Ослабленный мышечный каркас приводит к быстрому спазму мускулов даже при минимальной нагрузке.
Другие патологии, заболевания внутренних органов также способны вызывать МФБС, но уже вторичный. Характерно для следующих патологических процессов:
- Онкологические заболевания. Наличие новообразования провоцирует спазм, защемляет нервы (компрессия нервной ткани усиливается при наклоне). Присутствует сопутствующая симптоматика – слабость, потеря веса, нарушения аппетита;
- Мочекаменная болезнь проявляется так потому, что при наклоне камни перемещаются, травмируя мочеточник. От внутреннего органа по нервной ткани боль эродирует в спину;
- Инфекционно-воспалительные процессы тазовых органов, сопровождающиеся отеком, дают значительное усиление дискомфорта при наклоне в результате сдавливания пораженной области соседними тканями, органами. По нервной ткани боль отдает в спину. Выявляются сопутствующие симптомы – боли в животе, повышение температуры;
- Мочеполовые инфекции характеризуются усилением дискомфорта при мочеиспускании. В остальной механизм развития симптоматики такой же, как в прошлом случае;
- Психоневрологические заболевания, симптоматика психосоматического, психогенного характера связана со стрессами, депрессиями, болезнями психики. Диагностируется, когда все остальные патологии исключены, дискомфорт возникает даже при употреблении обезболивающих средств.
Некоторые процессы, вызывающие боль при выпрямлении спины, достаточно опасны. Потому нельзя игнорировать их. Также необходимо обращать внимание на возможную сопутствующую симптоматику патологии.
Если они вызваны патологией О-Д Аппарата, то могут возникнуть осложнения:
- Потеря/снижение возможности двигаться;
- Потеря/снижение гибкости пораженного отдела;
- Парезы, параличи;
- Нарушение кровообращения.
Наиболее частое осложнение – хронический болевой синдром.
Жалоба «не могу разогнуть спину боль в пояснице» встречается часто. Для постановки точного диагноза используются методы:
- Мануальный осмотр;
- Рентген позвоночника;
- УЗИ внутренних органов;
- Электронейрограмма.
Для подтверждения диагноза иногда назначаются КТ, МРТ.
В ситуации, когда болит спина и не разогнуться, но состояние разовое, не говорящее о наличии серьезного патологического процесса, то снять неприятный симптом помогут несколько способов:
- Займите особую терапевтическую позу. Лягте на пол на спину, поднимите согнутые в коленях ноги, разместите голени на стуле. Пододвиньтесь к стулу так, чтобы бедра находились под прямым углом к телу. Поясница при такой позе выгнется назад, спина коснется пола, позвоночник окажется полностью прямым от грудного отдела до крестца. Боль исчезнет сразу же, если провести в такой позе некоторое время – уйдет компрессия;
- Встаньте на колени перед стулом, обопритесь на него предплечьями. Выгибайтесь вперед-назад, 5-6 раз в каждую сторону. Делайте это медленно, на несколько секунд неподвижно фиксируясь в верхней/нижней точке;
- Исходное положение то же, что в предыдущем упражнении. Делайте такие же прогибы, но теперь – покачиваясь из стороны в сторону. Осуществите 5-6 прогибов вправо-влево. В максимально дальней от стула левой/правой точке фиксируйтесь неподвижно на 2-3 секунды;
- Займите позу с упором на колени и ладони. Медленно выгибайте спину вверх, в максимальной точке зафиксируйтесь неподвижно на 2-3 секунды. Теперь вернитесь в исходное положение, зафиксируйтесь на 2-3 секунды в нем. После чего выгнете поясницу вниз, зафиксировавшись на 2-3 секунды в самой нижней точке, и вернитесь в исходное положение. Повторите упражнение по 5-6 раз вниз/вверх.
Запрещено делать лечебную гимнастику в случае, если нет уверенности в том, что отсутствует патологический процесс. Гимнастика, массаж противопоказаны при обострении заболеваний, так как способны вызвать усиление компрессии, отека, ухудшение состояния, самочувствия пациента. Однако терапевтическая поза окажет позитивный эффект и при остром патологическом состоянии.
Снять острую бол поможет местное тепло – горячий компресс, согревающая мазь (Вольтарен). Общее тепло (горячий душ) уберет ноющую боль. Методы особенно эффективны при спазме, гипертонусе мышц. В течение получаса-часа после их применения рекомендуется сохранять физический покой пораженного отдела.
Боли в спине при сгибании, являющиеся признаками патологического процесса, необходимо пролечивать симптоматически и комплексно – лечить как боль, так и причину ее возникновения. Типовые подходы к терапии таковы:
- Остеохондроз: нестероидные противовоспалительные препараты, физиотерапевтические процедуры (магнит, УВЧ) на срок до 14 дней для снятия воспаления, боли. Хондропротекторы для остановки патологического процесса. На стадии реабилитации – массаж, лечебная гимнастика;
- Спондилоартроз, болезнь Бехтерева: курс НПВС, хондропротекторов, физиотерапии. Гимнастика, массаж на стадии реабилитации. Специальная диета, употребление витаминов, нормализация обмена веществ для питания тканей на постоянной основе;
- Остеопороз: аналогично, исключая хондропротекторы;
- Миозит: короткий курс НПВС, физический покой, физиотерапия (УВЧ). После снятия обострения – курс лечебной гимнастики, лечебного массажа;
- Травмы: лечатся индивидуально в зависимости от характера;
- Смещения, сколиоз, ослабление мышечного каркаса: массаж, лечебная гимнастика, ношение корсета;
- Мочекаменная болезнь: растворение камней препаратами, ультразвуковое дробление, хирургическое удаление.
Воспалительные процессы в органах лечатся антибиотиками широкого спектра действия и иммуномодуляторами.
Уменьшить вероятность возникновения непатологических болей удается путем снижения нагрузки на глубинные мышцы. Для этого у верхней части тела должна быть хотя бы минимальная опора. Предотвратить развитие/обострение патологии можно если:
- Делать лечебную гимнастику;
- Следить за осанкой, весом;
- Не переохлаждаться;
- Правильно питаться, отказаться от вредных привычек;
- Спать на ортопедических подушках, матрасе.
При наличии хронической патологии дважды в год проходите курсы лечебного массажа, физиотерапии.
Разовые боли при выпрямлении спины – не повод для беспокойства. Если же они длительные, сильные, регулярные, лучше обратиться к врачу.
источник
Боль в спине, хоть и многолика, и крайне трудно порой определить истинные ее причины, все же возникают порой некоторые особенности, позволяющие сузить круг «подозреваемых» до нескольких. Не зря врач, принимая пациента, самым подробным образом расспрашивает его:
- В каком месте спины болит:
вверху, внизу, слева, справа - Какой именно болью:
тянущей, умеренной, острой, стреляющей, постоянной, приступообразной и др. - В покое или движении
- При каких движениях:
ходьбе, вставании, повороте, наклоне
Если боли в спине возникают при наклоне вперед или назад, то констатируют обычно пояснично-крестцовый радикулит, самая частая причина которому — миофасциальный синдром (мышечное напряжение). Болевой симптом при этом наблюдается в верхней поясничной области и внизу спины.
Мы больше привыкли к тому, что боль провоцируется корешковым синдромом, то есть воспаленным или защемленным в процессе позвоночных деформаций и смещений нервом. Но на самом деле такое бывает достаточно редко, при:
- дорзальной грыже
- смещении позвонков при спондилолистезе
- наклоне оси позвонка из-за подвывиха суставов
- спондилите с остеофитами по краям позвонков
- травмах со смещениями и оскольчатыми переломами
- прорастании опухоли в нерв
- стенозе межпозвоночного канала
Наклон вперед и вниз при таком синдроме крайне затруднителен, так как малейшее движение будет причинять невыносимую боль.
Признаки корешкового синдрома
Как определить, что заболевание так или иначе связано с позвоночником с вовлечением в процесс раздраженного нерва?
Заподозрить такое можно, если боль в пояснице возникает:
- при попытках достать подбородком грудь (симптом Нери)
- при смене горизонтального положения на вертикальное
- при напряжении пресса
- при прощупывании позвоночного столба
- при подъеме вытянутой ноги из лежачего положения вверх (симптом Ласега)
- болит не только в позвоночнике, но и отдается и в другие области спины, а также в конечности
Но если даже имеется раздражение нерва, то не это — главный и единственный источник боли в спине.
Корешковый синдром через несколько дней проходит, а болевые ощущения остаются еще достаточно долго и приобретают хроническую форму. И это происходит именно из-за мышц, в которых нервное раздражение вызвало ответную рефлекторную реакцию — в этом и есть суть миофасциального синдрома
Миофасциальный болевой синдром (МФБС) вызывается многими болезнями и факторами, которые можно условно поделить на первичные и вторичные.
Первичный МФБС — это все патологии позвоночника, нервов и мышечно-связочного аппарата.
К ним можно отнести:
Остеохондроз:
- При наклоне шеи вперед и назад или при повороте может возникать боль — это говорит о шейном остеохондрозе
- Возникновение боли внизу спины при сгибании и разгибании туловища — признак пояснично-крестцового остеохондроза
Боль при наклонах возникает только в период приступов.
Спондилоартроз
Болезненные ощущениях при наклоне вперед появляются поначалу в основном:
- по утрам после сна
- после длительного нахождения в вертикальном или сидячем положении
- после больших нагрузок на поясницу
Затем после небольшой разминки боли проходят
- Если низ поясницы начинает постоянно ныть и не помогают даже двигательные «разогревы», то это значит, что деформация суставов прогрессирует
- Трудность или невозможность согнуться вовсе может означать полную блокировку сустава, спондилит или болезнь Бехтерева
Болезнь Бехтерева
- Характеризуется сильными болями:
- начинает вначале болеть низ спины, особенно болит по ночам
- сгибаться и разгибаться крайне трудно
- Затем из-за постепенного поражения всех хрящей суставов и связок или сращивания позвонков происходит обездвиживание пояснично-крестцового отдела
- Наклоняться вперед, назад, осуществлять повороты туловища влево и вправо становится невозможно
Со временем болезнь Бехтерева (анкилозирующий спондилоартрит) переходит на остальные отделы, вплоть до шейного
Миозит (воспаление мышц)
Причинами его могут быть:
- физическое перенапряжение
- простудные явления
- инфекции
- врожденные аномалии
При остром миозите наклоны и повороты спины причиняют нешуточную боль, поэтому лучше соблюдать в этот период полный покой
Остеопороз
Это заболевание — прямой отголосок нарушенного внутреннего обмена. Из-за недостатка кальция в организме начинается разрушение костных тканей позвонков.Весь скелет (и позвоночник, и конечности) деформируются, из-за чего в спине постоянные ноющие боли, усиливающиеся при наклонах.
Это очень опасное заболевание — если при наклоне спины вдруг возникла резкая боль, то это может говорить о компрессионном переломе. Нужно в этом случае немедленно обратиться к ортопеду и ограничить себя от всяких движений и нагрузок
Травмы и смещения:
- Падение на спину может вызвать ушиб, повреждение связок, переломы, подвывихи
- Родовые травмы у женщин приводят к разрывам связок, подвывихов суставов пояснично-крестцового отдела и таза
- К подвывиху сустава может привести и резкий поворот туловища на 120 °
Появление боли в спине при наклоне после травмы — знак того, что нужно делать рентген позвоночника
Нарушения стабильности позвоночника:
- Сколиоз
- Увеличение кифоза или лордоза:
- постоянная сутулость при неправильной осанке
- поясничный лордоз у беременных
- Слабость мышц и связок
Мышечная слабость приводит к появлению горба на позвоночнике при наклоне. Это в свою очередь дает возможность раздражения спинномозговых нервов и возникновению боли в спине при наклонах.
Исправить этот недостаток достаточно легко: нужно укреплять мышцы спины и брюшного пресса
Вторичный МФБС происходит по причинам, изначально от позвоночника не зависящих.
Такими обстоятельствами могут быть:
- Онкологические заболевания
- Травмы и болезни внутренних органов:
почечнокаменная болезнь может давать боль при наклоне из-за повреждения камнем мочеточника - Инфекционные процессы тазовых органов:
- они бывают по вине гинекологических и урологических болезней
- при таких патологиях болят низ живота и поясницы
- Психоневрологические заболевания
Какой-то единой рекомендации для лечения боли в спине, возникающей при наклоне, разумеется быть не может.
В первую очередь, для выяснения причин стойкого болевого синдрома такого рода следует провести тщательную диагностику:
- Рентгенографию (возможно, контрастную)
- При необходимости, более точное исследование при помощи КТ и МРТ
- Дополнительные приборные исследования:
- электромиографическое
- денситометрическое
- кардиологическое
- Могут также понадобиться лабораторные анализы крови и мочи
При выявления остеохондроза лечение может вестись:
- При помощи стандартных способов приема НПВС в острый период:
- кетопрофена, ибупрофена, диклофенака, индометацина
- мышечных спазмолитиков:
мидокалма, сирдалуда
- В восстановительный период миофасциальный синдром лечится:
- иглотерапией, массажем
- лечебной физкультурой
Когда диагностируется спондилоартроз, болезнь Бехтерева и другие суставные заболевания, то обезболивание здесь тоже ведется при помощи НПВС, но по другим, более интенсивным схемам:
- Лекарство вводится прямо в сустав
- Часто используются костные новокаиновые блокады
- Применяются методы радиочастотной иннервации
- Ведется также борьба по восстановлению подвижности суставов и уменьшению мышечно-связочных контрактур:
- делаются инъекции с суставной жидкостью
- проводится электромиостимуляция
На первых стадиях болезни эффективен прием хондропротекторов:
Хондропротекторы крайне важно принимать при остеохондрозе для предотвращения его развития
При смещениях суставов, родовых травмах самую эффективную помощь может оказать остеопат (разновидность мануального терапевта)
Травмы позвоночника требуют особенно длительного лечение:
- Длительной иммобизизации поврежденного отдела
- Репозицию (вытяжку)
- Механотерапию, лечебную гимнастику и другие восстановительные методы
Остеопороз нуждается в комплексном лечении:
- Прием кальция и биофосфонатов
- Может понадобиться восстановление стабильности позвоночника:
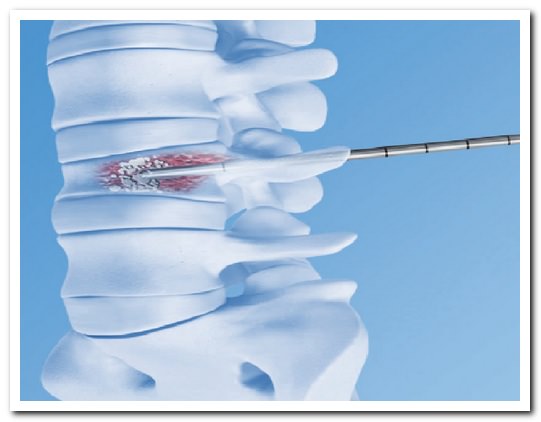
- путем ношения корсетов
- кифопластики ивертебропластики — современных малоинвазивных методов, укрепляющих и восстанавливающих разрушенные позвонки
Вертебропластика также нередко применяется при лечении опухолей позвонков — гемангиом
Не игнорируйте боли, возникающие в спине при наклонах вниз и других движениях. Своевременное обращение к врачу при таких признаках поможет остановить или устранить полностью опасные заболевания.
источник
Боль в мышцах спины, у одних людей, может быть следствием обычной физической усталости, долгого нахождения в неудобной, или как говорят физиологи, в неестественной физиологической позе. Подобное часто случается в летний период с садоводами и огородниками, которые большую часть дня проводят в согнутом положении над грядками. Нарушение осанки у школьников и работников офиса становится одним из провокаторов болей в спине в повседневной рутине практически круглогодично, невзирая на возраст и пол человека.
У других, боль в мышцах спины может быть сигналом возобновления хронического процесса, который протекает непременно в сопровождении болевых ощущений со стороны спины. Причем заболевание не обязательно должно охватывать костно-мышечную структуру спины, отголоском в виде спинной боли, может служить поражение любого органа в организме, вне зависимости от его местоположения.
Есть и третья категория людей, у которых боль в мышцах спины присутствует постоянно, меняя лишь степень своей интенсивности да характер проявления. В эту категорию относятся пациенты, имеющие в своем прошлом серьезные травмы спины, в том числе мышечно-связочного аппарата и повреждения самого позвоночного столба. Так, например, грыжи межпозвоночных дисков могут провоцировать появления незначительных, ноющих болей в области поражения, а могут стать причиной серьезных болевых приступов сопровождающихся потерей двигательной активности, хотя, могут и вообще не проявлять себя длительное время никакими болями. Ушиб позвоночного столба будет давать боль в мышцах спины в течение длительного времени, и даже после полного восстановления высока вероятность появления болевых ощущений при определенном положении тела или при совершении резких движений.
Каждую причину, в результате которой появляется боль в мышцах спины или в других частях тела, непременно нужно рассматривать в комплексе, без отрыва от действия внешних факторов, образа жизни человека, его профессиональной деятельности и наличия сопутствующих заболеваний, которые, в первую очередь, и могут стать провокаторами болезненных симптомов в спине.

Боли, вызываемые сильными мышечными спазмами, могут называться миафасциальными (дисфункциональные расстройства миафасциальной ткани), дорсалгиями (термин непосредственно указывает на боль в мышцах спины) или миалгиями (общий термин для всех мышечных болей). Так как в любом случае идет речь о боли в мышцах, в тексте будем употреблять общее понятие «миалгия».
Миалгии возникают в результате недостатка кислорода в пережатой, перекрученной, перенапряженной мышце. Такое возможно, как раз таки, в неправильном положении тела, частом пренебрежении правильной осанкой и прочих ситуациях.
Мышечно-фасциальные боли провоцируются и серьезными нарушениями, такими как:
К числу заболеваний, одним из характерных признаком которых, служит боль в мышцах спины, относятся:
- ушибы, травмы, растяжения мышц и связок спинного отдела;
- воспаление собственно мышц спины (миозит);
- радикулит пояснично-крестцовой области;
- люмбаго;
Помимо этого, есть целый ряд заболеваний, которые не имеют отношение к мышцам спины, тем не менее, сопровождающиеся болями именно в той области, чаще по иррадиирущему признаку:
- сердечно-сосудистые заболевания, например, ишемическая болезнь;
- почечнокаменная и желчнокаменная болезни;
- многие заболевания органов малого таза;
- заболевания тазобедренного сустава;
- онкологическое поражение органов, в том числе позвоночника.
Отдельным пунктом следует выделить стрессовые ситуации и нервные перенапряжения. По данным многих ученых, сами по себе, подобные эмоциональные состояния не всегда способны провоцировать сильные мышечные боли, но при наличии одного из заболеваний, при которых наблюдается повышенный тонус мышц, появления мышечных спазмов в момент стресса повышается многократно. Поэтому не стоит исключать эмоциональный фактор из вероятных причин, по которым может возникать боль в мышцах спины.
Наиболее оптимальными методами диагностики из числа инструментальных можно назвать:
- рентгенологические обследования;
- магниторезонансное обследование;
- компьютерная томограмма.
Непременно необходимо учитывать данные клинических и биохимических показателей анализа крови.
Самым первой и необходимой мерой, к которой стоит прибегнуть при возникновении болей в спине – создание покоя и ровного положения тела пациенту. Обеспечив максимальный покой можно значительно снизить болевой синдром. После того, как человека уложили, необходимо применить обезболивающее средство из числа спазмолитиков. Хорошо, если в ближайшем окружении будет находиться человек с медицинским образованием. Самостоятельно справляться с мышечными болями в спине достаточно тяжело, если речь не идет о пациенте, для которого подобный случай не является неожиданностью.
Как правило, люди, страдающие постоянными болями в спине, держат «под рукой» все необходимые препараты для быстрого купирования боли и даже сами в состоянии сделать себе внутримышечный укол. Но все же стоит доверять подобные процедуры профессионалам, дабы не усугубить ситуацию присоединением осложнения от неверно проведенной инъекции.
Лечение пациентов с болями в спине, в острой фазе, вообще предпочтительно вести на дому, обеспечив, тем самым, максимальный комфорт больному, не заставляя его лишний раз совершать массу движений, для получения инъекции в процедурном кабинете стационара. Подобная тактика ведения больного возможна в случае не отягощенного заболевания, другими словами – если позволяет ситуация. Если случай требует присутствие больного в стационаре, где будет доступ ко всем необходимым аппаратам, как лечебным, так и диагностическим, то настаивать на домашнем лечении нет смысла.
Основной упор в лечении, помимо покоя, делается на препараты из числа нестероидных противовоспалительных, анальгетиков и миорелаксантов. В лечебный комплекс входят массажи и лечебная физкультура, физиопроцедуры. В некоторых случаях показаны курсы криотерапии.
Кроме консервативного лечения не исключено применение и оперативного вмешательства. Решение о необходимости перехода к хирургическому методу принимается либо с самого начала, когда ситуация не оставляет выбора, как например, в случае с травмой позвоночника или разрывом мышцы спины посредствам перелома ребра, либо после возникающих осложнений на фоне не эффективного лечения, когда прогрессирующую болезнь нельзя остановить воздействием только препаратов. Так бывает в случаях с опухолевидными новообразованиями.
Современные методы лечения достигли максимальных высот и потому, даже оперативное вмешательство возможно провести с минимальным повреждением тканей, как наружных, так и внутренних. Послеоперационные периоды восстановления после таких вмешательств проходят гораздо быстрее и безболезненнее.
Чтобы органы нашего тела были всегда в здоровом состоянии, нужно выстроить правильное отношение к ним. Если в организме ничего не болит, это не значит, что он полностью здоров. Обследования, проводимые комплексно два раза в год, позволят контролировать все процессы, протекающие внутри нашего тела и, как говорится, держать руку на пульсе. Ежегодное обследование должно стать необходимой нормой поведения, без которой дальнейшая эксплуатация собственного тела невозможна. Технический осмотр автомобиля проводится в строго отведенное для него время, и каждый водитель знает, что, пропусти он это время и непременно последует наказание в виде штрафа. Со стороны нашего организма подобные наказания следуют в виде различных болей и болезней, которые небыли вовремя выявлены.
Тренированные мышцы способны выдерживать большие нагрузки, по сравнению с нетренированными. Обращать внимание на спину нужно не только тогда, когда она уже начала болеть. Ежедневные упражнения, направленные на разработку мышц всего тела, отнимут у среднестатистического человека не более 20 минут в день, зато позволят насытить все клеточки кислородом, запустить в работу множество химических, органических процессов в тканях и поднять жизненный тонус на должный уровень.
Боль в мышцах спины, как и большинство заболеваний, предупреждать гораздо проще чем лечить, поэтому учитесь мудрому отношению к своему телу и оно не оставит это без внимания.
источник
Источниками этих симптомов могут быть различные заболевания, например, наличие грыжи среди межпозвонковых дисков. Провокаторов дискомфортных ощущений много. В списке, к которому относится плохая наследственность, слабые мышцы, гиподинамия, ожирение, есть место для таких факторов, как: крупный живот, высокий рост, большая грудь у женщин. При этих состояниях происходит перегрузка костного корсета и они могут стать причинами боли в спине и шее.
Медицинскими работниками определяются группы риска, которые подвержены данному воспалению больше остальных. Жалуются на представленную проблему, в основном, сотрудники офиса, студенты, которые основную часть времени находятся за компьютером. Также страдают люди, находящиеся в вынужденной позе длительное время. По мнению врачей-неврологов, во время интенсивной работы сложно контролировать положение головы, потому важно вовремя прерываться на отдых, разминать все тело.
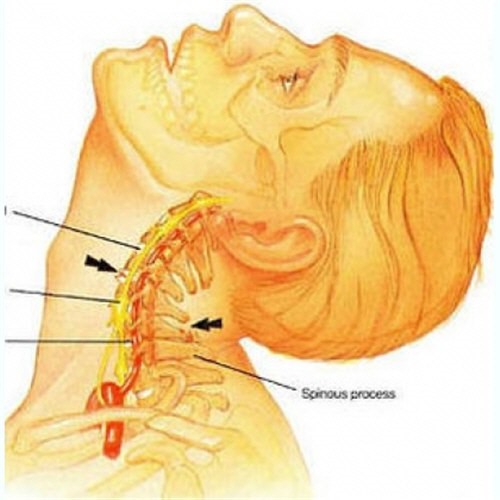
Основным источником дискомфортных ощущений является шейный артроз. В данном отделе расположено 7 позвонков. Особые парные суставы (фасетные) образованы на каждом позвонке, со второго по седьмой. Именно они отвечают за подвижность позвоночного корсета. Любой сустав, в частности фасетный, состоит из суставной капсулы и суставной поверхности. Последние участки покрываются хрящами, где находится особая жидкость.
ВАЖНО! Когда сустав изнашивается, наблюдается уменьшение количества жидкости, а значит, снижается толщина хрящей, но утолщается суставная капсула. Такой процесс вызывает костное разрастание.
Возможными источниками неприятных чувств являются:
1. Заболевания мышц. Длительное напряжение участков чревато преображением мышц в шишки, в уплотнения;
2. Напряжение, растяжение мышц и связок. Проблема возникает как следствие продолжительного одного статичного положения тела, а также как результат чрезмерных физических нагрузок;
4. Стеноз каналов позвоночника, когда костный и хрящевой корсет может оказывать давление на корешки и непосредственно спинной мозг;
5. Операции на позвоночнике;
6. Заболевания позвоночной системы. Происходит износ суставов, возникает остеохондроз или остеоартроз. Важными причинами являются возможные врожденные аномалии позвоночника;
8. Проблемы внутренних органов;
9. Инфекционные заболевания позвонков.
Также важно распределять нагрузку на организм, соответствующую каждому конкретному индивидууму. Например, женщине ростом 155 см и весом в 50 кг нельзя носить сумки весом в 20 кг. Следует уменьшать нагрузку на позвоночник.
Низкая подвижность может стать причиной, почему болит спина выше лопаток и ниже шеи. В основном боль такого характера – хроническая. Из-за малоподвижности ухудшается кровообращение, чем вызывается накапливание недоокисленных продуктов метаболизма в тканях.
Советуется исключить на некоторое время спорт, активные действия и тренировки. К числу запретов относится футбол, бег, балет, гольф, подъем ног в положении лежа на животе, подъем тяжестей. Продолжать привычные дела можно лишь после разрешения лечащего доктора.
Иногда симптомы могут говорить о наличии серьезных заболеваний. Чтобы исключить их наличие необходимо отправиться в медицинский центр, где специалист проведет тщательную диагностику. Обычно она включает в себя анализ крови, рентгенографию соответствующего отдела, магнитно-резонансную томографию, компьютерную томографию, спинномозговую пункцию, если есть подозрения на менингит.
Опасные симптомы нужно устранять как можно скорее. Обычно в поставленной задаче помогают безоперационные методы. Вмешательство хирургов допускается врачами лишь в крайне тяжелом случае. И так, болит шея и спина: что делать?
Можно попытаться решить вопрос дома, следуя инструкции первоочередной помощи. Начать можно с воздействия на болезненную область холодом или теплом. Доктора советуют использовать холод в первые два-три дня, после чего перейти на тепловые компрессы, теплый душ или грелку. Однако перегревать участки нельзя: существует опасность развития воспалительных процессов.
Второй шаг – это максимальное уменьшение физической активности на первые несколько дней. Симптомы слегка спадут и воспаление отойдет. Далее можно приступать к медленным движениям, чтобы легко растянуть мышцы. В списке других рекомендаций находится:
От дискомфортных ощущений в кратчайшие сроки избавляют анальгетики и местные анестетики. С помощью обезболивающего препарата снимается воспаление, отеки. Разнообразие веществ существует не только в пероральных таблетках, но и в инъекциях, мазях.
В случае травмированных участков доктора назначают ношение воротника Шанса. Он существует в двух вариантах. Первый – это жесткий вид, полностью фиксирующий и обездвиживающий шейный отдел. Также существует мягкий воротник, который бережно формирует правильную осанку, поддерживая шею лишь частично.
Речь идет о разнообразных вариантах акупунктуры, которые направлены на восстановления мышечного корсета. Процедуру назначают, когда болит спина в области шеи и лопаток, области вдоль всего позвоночника.
Лазером низкого уровня специалист воздействует на пораженные участки. На области направляются световые пучки различных спектров, что приводит к устранению воспалительных процессов.
Такой вариант позволит избавиться от спазмов, улучшить кровообращения, наладить работу нервных клеток.
Лечебный массаж направлен на снятие напряжения, боли в шее и спине, между лопатками. Доктор знает расположение активных точек и воздействует на них, расслабляя мышцы на пораженных участках тела.
Специалист составляет курс специальных тренировок, с помощью которых человек избавляется от болезненных ощущений.
Проще всего избавиться от недуга поможет исправление осанки. Каждый ради своего здоровья просто обязан следить за ее положением. Как только выявлено, что осанка кривая, нужно выпрямиться, расправить плечи и правильно поставить шею, после расслабиться. Повторить эту зарядку нужно 20 раз. Прибегать к такому упражнению нужно каждый раз, когда замечено искривление положения.
Конкретно на шею будут воздействовать другого вида разминки. Для выполнения первого нужно лечь на бок. Голову следует поднимать и задерживать в таком положении на 5 секунд. Потом можно повернуться на живот и разместить руки на затылке. Голова поднимается медленно, руками оказывается сопротивление. Также поможет зарядка, при которой необходимо лечь на спину. При этом голова должна лежать на жесткой подушке. В течение пяти секунд человек должен давить головой на подушку. Все перечисленные тренировки необходимо повторять 4-6 раз.
После курса лечения нельзя забывать о проблеме. Дальнейшее сидение в согнутом виде, отсутствие перерывов во время работы за компьютером, пренебрежение лечебной физкультурой чреваты возвратом болезнью с трехкратной силой.
В организме происходят негативные изменения, если болит спина и шея после сна. Скорее всего, происходит это из-за неправильного подбора матраса и подушки. Голова на подушке должна располагаться параллельно позвоночнику. Ортопедические спальные принадлежности помогут избавиться от физического дискомфорта после пробуждения. Также важно спать именно столько часов, сколько советуют врачи – не менее 8 за ночь.
Обычно доктора не прибегают к работе с операционными инструментами, однако некоторые диагнозы все-таки влияют на решение специалиста о хирургических воздействиях:
- Наличие грыжи межпозвоночных дисках. Вместе с шейными позвонками, межпозвоночные диски формируют столб позвоночника. Диски отвечают за амортизацию данной части организма, а также за подвижность в любом направлении. Выпячивание грыжи сдавливает нервные окончания, происходит дальнейшее воспаление;
- Во время сдавливания спинного мозга;
- Когда сдавливаются спинномозговые корешки.
В основном цель операции заключается в удалении микроучастков, из-за которых развивается травма спинного мозга. Наука работает над созданием методов, при которых не нужно использовать скальпель. Решить вопрос вскоре можно будет посредством лазера.
После операций волнующая до недавнего времени ситуация чаще всего забывается. Однако доктора стараются избегать такого пути, так как присутствует высокая вероятность несчастных случаев и многих осложнений. По этой причине лучше вовремя обратить внимание на свои ощущения. Когда возникают подозрения, важно сразу устранять проблему.
Перечисленные советы помогут избавиться от неприятного симптома и не допустить воспалительные процессы. Если присутствует температура, невозможность наклонить подбородок, и мигрень необходимо немедленно обращаться к медицинским работникам. Такие ощущения могут говорить о развитии менингита, способном привести к летальному исходу.
источник