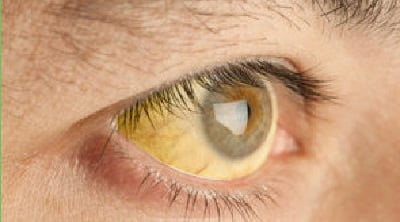
Состояние, когда сам человек или его близкие замечают желтую окраску кожи или глаз (зачастую это бывает после застолья с употреблением разнообразной пищи), при более доскональном изучении может оказаться синдромом Жильбера.
Заподозрить наличие патологии может и врач любой специальности, если в период его обострения пришлось или сдавать анализ под названием «печеночные пробы», или проходить осмотр.
Синдромом Жильбера (болезнь Жильбера) называют хроническое печеночное заболевание доброкачественного течения, сопровождающееся эпизодическими иктеричными окрашиваниями склер и кожного покрова, иногда – и другими симптомами, связанными с подъемом в крови концентрации билирубина. Болезнь течет волнообразно: периоды без патологических признаков сменяются обострениями, которые, в основном, появляются после приема определенных продуктов или алкоголя. При постоянном употреблении «неподходящей» печеночным ферментам еды, может отмечаться хроническое течение болезни.
Связана данная патология с дефектом гена, передаваемого от родителей. Она не ведет к тяжелой деструкции печени, как это бывает при циррозе, но способна осложниться воспалением желчных ходов или камнеобразованием в желчном пузыре (см. симптомы заболеваний желчного пузыря).
Некоторые врачи считают синдром Жильбера не болезнью, а организменной генетической особенностью. Это неверно: фермент, нарушение синтеза которого лежит в основе патологии, участвует в обезвреживании различных токсических веществ. То есть, если какая-то функция органа страдает, то состояние можно смело назвать болезнью.
Билирубин, который вызывает окрашивание человеческой кожи и глазных белков в солнечный цвет – это вещество, образованное из гемоглобина. Пожив 120 суток, красная клетка крови, эритроцит, распадается в селезенке, из него высвобождается гем – железосодержащее небелковое соединение, и глобин – белок. Последний, распадаясь на составляющие, абсорбируется кровью. Гем же образует жирорастворимый непрямой билирубин.
При обострении кожный покров имеет более желтушный окрас. Желтеть может как кожа всего тела, так и определенные области — стопы, ладони, носогубный треугольник, подмышки.
Поскольку он является токсичным субстратом (главным образом, для мозга), организм пытается его скорее обезвредить. Для этого его связывают с основным кровяным белком – альбумином, который и переносит билирубин (его непрямую фракцию) в печень.
Там часть его ждет фермент УДФ-глюкуронилтрансфераза, который, присоединяя к нему глюкуронат, делает его водорастворимым и менее токсичным. Такой билирубин (он называется уже прямым, связанным) выводится с содержимым кишечника и мочой.
Синдрому Жильбера патогномонично нарушение:
- проникновения непрямого билирубина в гепатоциты (печеночные клетки);
- доставки его в те их участки, где работает УДФ-глюкуронилтрансфераза;
- связывание с глюкуронатом.
Значит, в крови при синдроме Жильбера растет уровень билирубина жирорастворимого, непрямого. Он легко проникает во многие клетки (оболочки всех клеток представлены двойным липидным слоем). Там он находит митохондрии, пробирается внутрь них (их оболочка также большей частью состоит из липидов) и временно нарушает идущие в них важнейшие для клеток процессы: тканевое дыхание, окислительное фосфорилирование, протеиновый синтез и другие.
Пока непрямой билирубин увеличен в пределах 60 мкмоль/л (при норме 1,70 – 8,51 мкмоль/л), поражаются митохондрии периферических тканей. Если его уровень выше, жирорастворимая субстанция получает шанс проникнуть в мозг и поразить те его структуры, которые ответственны за выполнение различных жизненно важных процессов. Наиболее жизнеопасно пропитывание билирубином центров, отвечающих за дыхание и работу сердца. Хоть последнее и не присуще этому синдрому (здесь билирубин изредка повышается до высоких цифр), но при сочетании его с лекарственным, вирусным или алкогольным поражением, такая картина возможна.
Когда синдром манифестировал совсем недавно, видоизменений в печени еще нет. Но когда он наблюдается у человека давно, то в ее клетках начинает откладывать золотисто-коричневый пигмент. Сами они подвергаются белковой дистрофии, а межклеточный матрикс начинает подвергаться рубцеванию.
Синдром Жильбера – довольно распространенная патология среди населения всего мира. Она встречается у 2 – 10% европейцев, каждого тридцатого азиата, африканцы же болеют чаще всего – заболевание регистрируется у каждого третьего.
Манифестирует болезнь в 12 – 30 лет, когда в организме отмечается всплеск половых гормонов. Мужчины болеют в 5 – 7 раз чаще: это связано с воздействием на метаболизм билирубина мужских половых гормонов.
Им страдали многие известные люди, что, впрочем, не мешало им добиваться успехов в жизни. Среди них – Наполеон Бонапарт, теннисист Генри Остин, возможно, Михаил Лермонтов.
Причины развития синдрома Жильбера — генетические. Развивается он у людей, которым от обоих родителей достался определенный дефект второй хромосомы: в том месте, которое отвечает за образование одного из ферментов печени – уридиндифосфат-глюкуронилтрансферазу (или билирубин-UGT1A1) – появляются два лишних «кирпичика». Это нуклеиновые кислоты тимин и аденин, которые могут быть вставлены один или несколько раз. От количества «вставок» будет зависеть тяжесть протекания заболевания, длительность его периодов обострения и благополучия.
В результате содержание фермента снижается до 80%, из-за чего его задача – превращение более токсичного для мозга непрямого билирубин в связанную фракцию – выполняется гораздо хуже.
Указанный хромосомный изъян зачастую дает о себе знать, только начиная с подросткового возраста, когда метаболизм билирубина изменяется под воздействием половых гормонов. Вследствие активного влияния на этот процесс именно андрогенов, синдром Жильбера регистрируется чаще у мужского населения.
Называется механизм передачи – аутосомно-рецессивным. Это значит следующее:
- нет связи с хромосомами X и Y, то есть аномальный ген может проявить у человека любого пола;
- каждый человек имеется каждой хромосомы по паре. Если у него 2 дефектные вторые хромосомы, то симптомы синдрома Жильбера проявится. Когда на парной хромосоме в таком же локусе расположен здоровый ген, у патологии нет шансов, но человек с такой генной аномалией становится носителем и может передать ее своим детям.
Вероятность проявления большинства заболеваний, привязанных к рецессивному геному, не очень значительна, ведь при наличии доминантного аллеля на второй подобной хромосоме человек станет лишь носителем дефекта. Это не относится к синдрому Жильбера: до 45% населения имеют ген с изъяном, поэтому шанс передачи его от обоих родителей достаточно велик.
Обычно синдром развивается не на «пустом месте», так как 20 – 30% УДФ- глюкоуронилтрансферазы обеспечивают потребности организма в обычных условиях. Первые симптомы болезни Жильбера появляются после:
- злоупотребления алкоголем;
- приема анаболических препаратов;
- выраженной физической нагрузки;
- приема препаратов, содержащих парацетамол, аспирин; употребление антибиотиков рифампицина или стрептомицина;
- голодания;
- переутомления и стресса;
- обезвоживания;
- операции;
- лечения препаратами «Преднизолон», «Дексаметазон», «Дипроспан» или другими, на основе глюкокортикоидных гормонов;
- употребления большого количества пищи, особенно жирной.
Эти же факторы усугубляют течение заболевания и провоцируют его рецидивы.
Заболевание классифицируется по двум критериям:
- Наличию дополнительного разрушения эритроцитов (гемолиза). Если недуг протекает с гемолизом, непрямой билирубин является повышенным изначально, еще до столкновения с блоком в облике дефекта фермента УДФ-глюкуронилтрансферазы.
- Взаимоотношения с вирусным гепатитом (болезнью Боткина, гепатитом B, C). Если человек-обладатель двух дефектных вторых хромосом, переносит острый гепатит вирусного генеза, патология манифестирует раньше, до 13 лет. В противном случае она проявляется в 12 – 30 лет.
Обязательными для обострения синдрома Жильбера симптомами являются следующие:
- периодически появляющиеся желтушность кожного покрова и/или белков глаз (склеры желтеют уже при меньшем уровне билирубина). Желтеть может кожа всего тела или отдельная область (носогубный треугольник, ладони, подмышечные ямки или стопы);
- быстрая утомляемость;
- снижение качества сна;
- ухудшение аппетита;
- ксантелазмы – желтые бляшки в области век.
- потливость;
- изжога;
- тяжесть в подреберье справа;
- тошнота;
- метеоризм;
- головная боль;
- мышечные боли;
- понос или, наоборот, запор;
- зуд кожи;
- слабость;
- апатия или, наоборот, раздражительность;
- головокружение;
- дрожание конечностей;
- сжимающие боли в правом подреберье;
- ощущение, что желудок «стоит»;
- нарушение сна;
- нарушения работы вегетативной нервной системы: холодный пот, панические атаки с учащением сердцебиения и тошнотой;
В период благополучия какие-либо признаки полностью отсутствуют, а у трети людей их не отмечается и во время обострения.
Обострения возникают с различной частотой: от раза в пять лет до пяти раз в год – все зависит от характера принимаемой пищи, физических нагрузок и образа жизни. Чаще всего рецидивы возникают весной и осенью, без лечения длятся около 2 недель.
У людей с хроническим течением заболевания зачастую изменяется характер. Это связано с дискомфортом, который они испытывают из-за того, что их цвет глаз или кожи отличается от других. Также он страдает из-за необходимости постоянных обследований.
Врач может предположить наличие у человека синдрома Жильбера и его симптомов уже по тому, как заболевание началось, а также по повышению уровня общего билирубина в венозной крови за счет его непрямой фракции – до 85 мкмоль/л. При этом ферменты, говорящие о поражении печеночной ткани – АлАТ и АсАТ – находятся в рамках нормы. Другие анализы печеночных функций: уровень альбумина, показатели коагулограммы, щелочная фосфатаза и гамма-глутамилтрансферраза – в пределах нормы:
| Показатель | При болезни Жильбера | |
| У детей 12 – 14 лет | У взрослых | |
| Холестерин | 2,17 – 5,77 | 2,97 – 8,79 |
| Альбумин | 40 – 50,0 | 35 – 50,0 |
| АЛТ, МЕ | 2 – 17 | 5 – 30 |
| АСТ, МЕ | 2 — 20 | 8 – 40 |
| Протромбиновый индекс | 80 — 100 | 80 — 100 |
Важно, что при синдроме Жильбера будут отрицательными все анализы, которые назначаются для выяснения причины желтухи. Это:
- маркеры вирусных гепатитов: A, B, C, E, F (на гепатит D нет смысла сдавать при неподтвержденном гепатите B);
- ДНК вируса Эпштейн-Барр;
- ДНК цитомегаловируса;
- антинуклеарные антитела и антитела к микросомам печени – маркеры аутоиммунного гепатита.
Гемограмма не должна показывать снижение уровня эритроцитов и гемоглобина, в бланке не должно прописываться «микроцитоз», «анизоцитоз» или «микросфероцитоз» (это свидетельствует о гемолитической анемии, а не синдроме Жильбера). Антиэритроцитарные антитела, определяемые в реакции Кумбса также не должны встречаться.
Не страдают и другие органы (как, например, при тяжелом гепатите B), что видно по показателям мочевины, амилазы, креатинина. Нет изменения и электролитного баланса. Бромсульфалеиновая проба: выделение билирубина снижено на 1/5. Геном вирусов гепатита (ДНК и РНК) методом ПЦР из крови – отрицательный результат.
Результат стеркобилина кала – отрицательный. В моче не обнаруживается желчных пигментов.
Косвенно подтвердить синдром можно по таким функциональным тестам:
- фенобарбиталовой пробе : прием снотворного с таким названием 5 дней снижает концентрацию непрямого билирубина. Фенобарбитал подбирается из расчета 3 мг/кг веса в сутки.
- тесте с голоданием : если двое суток человек будет питаться на 400 ккал/сутки, после этого его билирубин увеличивается на 50 – 100%;
- тесте с никотиновой кислотой (средство снижает стойкость эритроцитарной мембраны): если данный препарат ввести внутривенно, концентрация билирубина неконъюгированной фракции возрастет.
Диагноз подтверждается по проведению анализа на синдром Жильбера. Так называют исследование ДНК человека, полученного или из венозной крови, или из буккального соскоба. При заболевании написано: UGT1A1 (ТА)6/(ТА)7 или UGT1A1 (TA)7/(ТА)7. Если после аббревиатуры «TA» (это обозначает 2 нуклеиновые кислоты – тимин и аденин) оба раза стоит цифра 6 – это исключает синдром Жильбера, что ведет диагностический поиск в направлении других наследственных желтух и гемолитических анемий. Этот анализ достаточно дорогостоящий (порядка 5000 руб).
- УЗИ печени, желчевыводящих путей: определяются размеры, состояние рабочей печеночной поверхности, холецистит, воспаление внутри- и внепеченочных желчных ходов, камни в желчевыводящих органах;
- Радиоизотопное исследование печеночной ткани : болезни Жильбера присуще нарушение выделительной и поглощающей функций;
- Биопсия печени : нет признаков воспаления, цирроза или отложения липидов в печеночных клетках, но можно определить снижение активности УДФ-глюкуронилтрансферазы.
- Эластометрия печени – получение данных о строении печени благодаря измерению ее эластичности. Производители аппарата «Фиброскан», на котором производится процедура, говорят, что метод является альтернативой биопсии печени.
Вопрос о необходимости терапии решает врач на основании состояния человека, частоты ремиссий, уровня билирубина.
Лечение синдрома Жильбера, если неконъюгированная билирубиновая фракция находится не превышает 60 мкмоль/л, нет таких признаков, как сонливость, изменение поведения, кровоточивость десен, тошнота или рвота, а только отмечается легкая желтушность, лечение медикаментами не назначается. Может быть применена только:
- фототерапия : освещение кожи синим светом, который помогает нерастворимому в воде непрямому билирубину перейти в водорастворимый люмирубин и быть выведенным с кровью;
- диетотерапия с исключением провоцирующего заболевания продукта, а также исключением жирной и жареной еды;
- сорбенты : прием активированного угля, полисорба или другого сорбента.
Кроме того, человеку нужно будет избегать загара, а при выходе на солнце защищать кожу солнцезащитным кремом.
Если непрямой билирубин выше 80 мкмоль/л, назначается препарат «Фенобарбитал» по 50 – 200 мг в сутки, курсом на 2 – 3 недели (он вызывает сонливость, поэтому вождение и хождение на работу при лечении запрещены). Могут использоваться препараты с фенобарбиталом, обладающие менее снотворным действием: «Валокордин», «Барбовал» и «Корвалол».
Рекомендуется также препарат «Зиксорин» («Флумецинол», «Синклит»): он активирует отдельные ферменты печени, и глюкуронилтрансферазу, в том числе. Он не вызывает такого снотворного эффекта, как фенобарбитал, и после его отмены быстрее выводится из организма.
Кроме того, назначаются и другие препараты:
- сорбенты;
- ингибиторы протонного насоса («Омепразол», «Рабепразол»), которые на дадут выработаться большим количествам соляной кислоты;
- препараты, нормализующие перистальтику кишечника: «Домперидон» («Дормикум», «Мотилиум»).
Диета при синдроме с гипербилирубинемией более 80 мкмоль/л – уже более строгая. Разрешаются:
- нежирные сорта мяса и рыбы;
- нежирные кисломолочные напитки и творог;
- подсушенный хлеб;
- галетное печенье;
- некислые соки;
- морсы;
- сладкие чаи;
- овощи и фрукты свежие, печеные, вареные.
Запрещается употребление жирных, острых, консервированных и копченых продуктов, сдобы и шоколада. Нельзя пить также алкоголь, какао и кофе.
Если уровень билирубина высокий, или человек стал хуже спать, его беспокоят ночные кошмары, тошнота, снижение аппетита, необходима госпитализация. В стационаре ему помогут снизить билирубинемию с помощью:
- внутривенного введения полиионных растворов
- назначения мощных современных гепатопротекторов
- проследят за правильным приемом сорбентов
- также будут назначены блокирующие действие токсичных веществ, возникающих при поражении печени, препараты лактулозы: Нормазе, Дюфалака или других.
- что немаловажно, здесь смогут провести внутривенное введение альбумина или переливание крови.
В этом случае рацион крайне органичен. Из него убираются животные белки (мясо, субпродукты, яйца, творог или рыба), исключаются свежие овощи, фрукты и ягоды, жиры. Можно употреблять только каши, супы без зажарки, печеные яблоки, галетное печенье, бананы и нежирные кисломолочные продукты.
В период вне обострения нужно провести протекцию своих желчных путей от застоя в них желчи и образования камней. Для этого принимают желчегонные травы, препараты Гепабене, Урсофальк, Урохолум. Раз в 2 недели выполняют «слепое зондирование», когда натощак принимают ксилит, сорбит или карловарскую соль, затем ложатся на правый бок и прогревают область желчного пузыря грелкой с теплой водой в течение получаса.
Период ремиссии не требует соблюдения больным строгой диеты, нужно только исключить продукты, вызывающие обострение (у каждого человека это разный набор). В рационе должно быть достаточно овощей, богатых клетчаткой, обязательно – небольшие количества мяса и рыбы, меньше сладостей, газированных напитков и фаст-фуда. Алкоголь лучше всего исключить полностью: даже если вы не желтеете после него, в сочетании с жирной и тяжелой закуской он может привести к гепатиту.
Стремление удержать билирубин на нормальных цифрах с помощью несбалансированного рациона также опасно. Оно может привести человека к обманному благополучию: этот пигмент снизится, но не за счет улучшения печеночной работы, а вследствие уменьшения содержания эритроцитов, а анемия приведет к совсем другим осложнениям.
Болезнь Жильбера протекает благоприятно, не вызывая повышение смертности, даже если непрямой билирубин в крови повышен постоянно. С годами развивается воспаление желчевыводящих ходов, проходящих как внутри печени, так и вне ее, желчно-каменная болезнь, что негативно влияет на трудоспособность, но не является показанием к выдаче инвалидности.
Если у супружеской пары уже родился ребенок с синдромом Жильбера, перед планированием следующего зачатия им нужно пройти консультацию у медицинского генетика. То же нужно сделать, если один из родителей явно страдает этой патологией.
Если синдром Жильбера сочетается с другими синдромами, при которых нарушается утилизация билирубина (например, с синдромом Дубин-Джонсона или Криглера-Найара), то прогноз у человека довольно серьезный.
Страдающий данным заболеванием более тяжело переносит заболевания печени и желчных путей, особенно вирусных гепатитов.
Относительно синдрома Жильбера и армии законодательство указывает, что человек к службе годен, но его должны определить в такие условия, где ему не нужно будет тяжело физически трудиться, голодать или принимать токсичные для печени продукты (например, штабы). Если же больной хочет посвятить себя карьере профессионального военного, то это ему не разрешается.
Как-либо предупредить появление генетического заболевания, которым и является этот синдром, невозможно. Можно только отсрочить появление заболевания или сделать периоды обострения более редкими, если:
- питаться здоровой пищей, включая больше растительных продуктов в рацион;
- закаливаться, чтобы меньше болеть вирусными заболеваниями;
- следить за качеством пищи, чтобы не вызвать отравление (при рвоте синдром обостряется)
- не применять тяжелые физические нагрузки;
- меньше находиться на солнце;
- исключить те факторы, которые могут привести к заболеванию вирусными гепатитами (инъекционные наркотики, незащищенные половые контакты, пирсинг/татуаж и так далее).
Прививки при синдроме Жильбера не противопоказаны.
Таким образом, синдром Жильбера – болезнь, хоть и, в подавляющем большинстве случаев, не опасная для жизни, но она требует определенных ограничений образа жизни. Если вы не хотите вскорости пострадать от ее осложнений, выявите провоцирующие обострение факторы и избегайте их. Также обсудите с гепатологом или терапевтом все вопросы, касающиеся правил питания, питьевого режима, медикаментозного или народного лечения.
источник
Синдром Жильбера (негемолитическая семейная желтуха) – это генетическое (передается от родителей к детям), хроническое заболевание печени, которое обусловлено мутацией гена, участвующего в обмене билирубина в организме. Чаще всего патологию выявляют у мальчиков в возрасте 3–13 лет.
Синдром Жильбера не опасен для жизни, но стоит обратить к врачу и поддерживать лечение.
Клинические проявления синдрома могут вызвать следующие причины:
- Голодание;
- Менструация у женщин;
- Обезвоживание;
- Переохлаждение, перегревание организма;
- Стрессовая ситуация;
- Употребление спиртных напитков;
- Травма;
- Прием некоторых лекарственных средств (антибактериальные, гормональные средства);
- Хирургическое вмешательство;
- Бессонница;
- Нарушение режима дня, питания;
- Чрезмерная физическая нагрузка;
- Инфекционные болезни (ОРВИ, грипп, кишечная инфекция).
Болезнь Жильбера принято делить на 2 вида:
- Врожденный – развивается без провоцирующих факторов;
- Манифестирующий – формируется после вирусной инфекции.
- Период обострения;
- Период ремиссии.
У 1/3 пациентов симптомы патологии полностью отсутствуют или проявляют себя минимальными клиническими признаками. В большинстве случаев патологическое состояние проявляется желтухой (окрашивание кожных покровов, белков глаз, слизистых оболочек в желтый оттенок).
Другие признаки заболевания слабо выражены, к ним относят:
- Диспепсические нарушения (со стороны пищеварения):
- Привкус горечи во рту;
- Чувство переполнения желудка;
- Метеоризм;
- Снижение либо полное отсутствие аппетита;
- Увеличение проекции печени;
- Дискомфорт, болевой синдром в правом подреберье тупого, тянущего характера, возникающий на фоне приема жирной или острой пищи;
- Тошнота, рвота;
- Отрыжка горьким после приема пищи;
- Потемнение мочи;
- Обесцвечивание кала;
- Изжога;
- Запоры или поносы.
- Неврологические признаки:
- Расстройство сна;
- Головокружение, головная боль;
- Тремор (дрожание) верхних и нижних конечностей;
- Общая слабость, апатия, раздражительность;
- Беспричинная паника, страх.
- Другие симптомы:
- Отеки нижних конечностей;
- Понижение артериального давления;
- Зуд кожных покровов;
- Чрезмерный гипергидроз (потливость);
- Боли в области сердца;
- Тахикардия (учащенное сердцебиение);
- Одышка, затрудненное дыхание;
- Озноб без повышения температуры тела;
- Мышечная, суставная боль.
Диагноз «синдром Жильбера» ставится на основании жалоб пациента, сборе анамнеза (наследственный фактор, что предшествовало, когда впервые возникло), при осмотре (желтушность, боль в правом боку), по результатам диагностических исследований.
Диагностические обследования и показатели, указывающие на наличие заболевания:
- Клинический анализ крови – повышение уровня гемоглобина, незрелых эритроцитов;
- Биохимический анализ крови – повышение уровня общего билирубина;
- Молекулярная диагностика – выявление мутации гена;
- Антибактериальная проба – после введения 900 мг лекарства происходит повышение уровня билирубина;
- УЗИ печени – возможно увеличение органа;
- Специализированные пробы:
- Внутривенное введение никотиновой кислоты – способствует повышению уровня билирубина.
- Проба с голоданием,: ежедневно пациент получает по 400 ккал в сутки (норма 2000–2500), первый забор крови производят в первый день исследования на голодный желудок, второй забор через пару дней при соблюдении низкокалорийной диеты. Если уровень билирубина повышается на 50 – 100№, проба положительна.
- Прием фенобарбитала: устанавливают дозировку из расчета 3 мг/кг, прием лекарства на протяжении 5 дней дает снижение уровня билирубина в крови.
похожие статьи Желудок и 12-перстнаяСимптомы и лечение синдрома Золлингера-Эллисона
В лечение синдрома используют следующие лекарственные средства:
- Гепатопротекторы – защищают клетки печени от разрушения: карсил, силимарин, гептрал. Силимарин, по 2 таблетки трижды в день;
- Желчегонные средства – активизируют внутрисекреторную деятельность печени: берберина бисульфат, гепабене. Гепабене, по 1 капсуле 3 раза в день;
- Барбитураты – понижают уровень билирубина в крови: барбитал, метарбитал, бутизол. Барбитал, 0,25–0,5 гр. в сутки;
- Энтеросорбенты – выводят токсические вещества, билирубин из организма: полифепан, энтеросгель, активированный уголь. Полифепан, по 1 таблетке 3 раза в сутки;
- Ферменты – улучшают работоспособность пищеварительного тракта: мезим, панзинорм, креон, Панзинорм, по 1 капсуле 3–4 раза в сутки;
- Витаминотерапия: витамины группы В, никотиновая кислота, нейробион по 1 таблетке дважды в день.
Симптоматическое лечение:
- Противорвотные средства: церукал, домперидон, мотилак. Домперидон, по 1 таблетке 3–4 раза за день;
- Успокоительные средства: настойки валерианы, пустырника. Настойка пустырника, по 20–30 капель на стакан воды, дважды в день;
- Спазмолитики – при болевом синдроме: но-шпа, дротаверин, папаверин. Папаверин, по 1–2 таблетки 2 раза в день.
В тяжелых случаях, когда уровень билирубина повышается до критической отметки (250 и выше), больному назначают введение альбуминов (белки, которые синтезируются в печени) и переливание крови.
В терапии заболевания используют следующие рецепты народной медицины:
- 20 гр. травы бессмертника залить литром воды, поставить на медленный огонь, кипятить, пока не испарится 1/2 от общего объема. Охладить отвар, профильтровать, принимать по 1/2 стакана трижды в день;
- 25 гр. полыни размельчить, залить 70 мл медицинского спирта, настоять смесь 7 дней в прохладном, темном месте, периодически взбалтывая содержимое. Профильтровать настойку, принимать по 25 капель трижды в день;
- Взять 15 частей березового гриба (чаги), 1 часть прополиса, залить литром крутого кипятка, настаивать неделю в светонепроницаемом месте. Профильтровать, добавить 50 гр. белой глины, принимать по 50 мл 2–3 раза в день;
- Взять 0,5 кг хрена, размельчить, заварить литром крутого кипятка, настаивать на протяжении суток. Профильтровать, принимать по 1/3 стакана 3 раза в день, употреблять средство не больше 7 дней.
При синдроме Жильбера питание должно быть дробным, минимальными порциями, не меньше 5 раз в сутки. Блюда должны быть в отварном, тушеном, запеченном, теплом виде. Показано обильно питье: минимум 1,5 литра в день.
Разрешенные продукты:
- Хлеб;
- Кисломолочные продукты;
- Крупы, злаки;
- Мясо, рыба, птица нежирных сортов;
- Фрукты, овощи, ягоды;
- Вегетарианские супы;
- Галеты;
- 1 яйцо в день;
- Морсы, отвар шиповника, свежевыжатые соки.
Запрещенные продукты:
- Сдоба;
- Жирные, острые, маринованные, копченые блюда;
- Полуфабрикаты;
- Щавель, шпинат;
- Мороженое, шоколад, кондитерские изделия с кремом;
- Пряности, специи;
- Цельное молоко;
- Консервы;
- Кофе, крепкий чай, спиртные и газированные напитки.
При синдроме Жильбера могут сформироваться следующие осложнения:
источник
Синдром Жильбера (Болезнь Жильбера) – это генетическая патология, для которой характерно нарушение билирубинового обмена. Недуг среди общего числа заболеваний считается довольно редким, но из числа наследственных является самым распространённым.
Клиницистами установлено, что чаще такое расстройство диагностируется у мужчин, нежели у женщин. Пик обострения приходится на возрастную категорию от двух до тринадцати лет, однако может проявиться в любом возрасте, поскольку болезнь носит хронический характер.
Стать пусковым фактором развития характерной симптоматики может большое количество предрасполагающих факторов, например, ведение нездорового образа жизни, чрезмерные физические нагрузки, беспорядочный приём лекарственных препаратов и многие другие.
Простыми словами Синдром Жильбера это генетическое заболевание, которое характеризуется нарушением утилизации билирубина. Печень больных неправильно нейтрализует билирубин, и он начинает накапливаться в организме, вызывая различные проявления заболевания. Впервые был описан французским гастроэнтеролог — Августином Николя Гилбертом (1958-1927) и его коллегами в 1901 году.
Так как данный синдром имеет небольшое количество симптомов и проявлений, его не рассматривают как заболевание, и большинство людей не знают, что они имеют данную патологию, пока анализ крови не покажет повышенный уровень билирубина.
В США примерно от 3% до 7% населения имеют синдром Жильбера, по данным Национального Института Здоровья – некоторые гастроэнтерологи считают, что распространенность может быть больше и достигать 10%. Синдром проявляется чаще среди мужчин.
Развивается синдром у людей, которым от обоих родителей достался дефект второй хромосомы в локации, ответственной за образование одного из ферментов печени – уридиндифосфат-глюкуронилтрансферазы (или билирубин-UGT1A1). Это вызывает уменьшение содержания данного энзима до 80%, из-за чего его задача – превращение более токсичного для мозга непрямого билирубин в связанную фракцию – выполняется гораздо хуже.
Генетический дефект может быть выражен по-разному: в локации билирубин-UGT1A1 наблюдается вставка из двух лишних нуклеиновых кислот, но она может встречаться несколько раз. От этого будет зависеть тяжесть протекания заболевания, длительность его периодов обострения и благополучия. Указанный хромосомный изъян зачастую дает о себе знать, только начиная с подросткового возраста, когда метаболизм билирубина изменяется под воздействием половых гормонов. Вследствие активного влияния на этот процесс именно андрогенов, синдром Жильбера регистрируется чаще у мужского населения.
Называется механизм передачи – аутосомно-рецессивным. Это значит следующее:
- Нет связи с хромосомами X и Y, то есть аномальный ген может проявить у человека любого пола;
- Каждый человек имеется каждой хромосомы по паре. Если у него 2 дефектные вторые хромосомы, то синдром Жильбера проявится. Когда на парной хромосоме в таком же локусе расположен здоровый ген, у патологии нет шансов, но человек с такой генной аномалией становится носителем и может передать ее своим детям.
Вероятность проявления большинства заболеваний, привязанных к рецессивному геному, не очень значительна, ведь при наличии доминантного аллеля на второй подобной хромосоме человек станет лишь носителем дефекта. Это не относится к синдрому Жильбера: до 45% населения имеют ген с изъяном, поэтому шанс передачи его от обоих родителей достаточно велик.
Делятся симптомы рассматриваемого заболевания на две группы – обязательные и условные.
К обязательным проявлениям синдрома Жильбера относятся:
- общая слабость и быстрая утомляемость без видимых причин;
- в области век образовываются желтые бляшки;
- нарушается сон – он становится неглубоким, прерывистым;
- снижается аппетит;
- появляющиеся время от времени участки кожи желтого оттенка, если билирубин после обострения снижается, то начинают желтеть склеры глаз.
Условные симптомы, которые могут и не присутствовать:
- боли в мышечных тканях;
- выраженный зуд кожных покровов;
- периодически возникающее дрожание верхних конечностей;
- повышенная потливость;
- в правом подреберье ощущается тяжесть вне зависимости от приема пищи;
- головная боль и головокружение;
- апатия, раздражительность – нарушения психоэмоционального фона;
- вздутие живота, тошнота;
- нарушения стула – больных беспокоит понос.
В периоды ремиссии синдрома Жильбера некоторые из условных симптомов могут вообще отсутствовать, а у трети пациентов с рассматриваемым заболеванием они отсутствуют даже в периоды обострения.
Подтвердить или опровергнуть синдром Жильбера помогают различные лабораторные исследования:
- билирубин в крови — в норме содержание общего билирубина равно 8,5-20,5 ммоль/л. При синдроме Жильбера отмечается повышение общего билирубина за счет непрямого.
- общий анализ крови — в крови отмечаются ретикулоцитоз (повышенное содержание незрелых эритроцитов) и анемия легкой степени — 100-110 г/л.
- биохимический анализ крови — сахар в крови — в норме или несколько снижен, белки крови — в пределах нормы, щелочная фосфатаза, АСТ, АЛТ — в норме, тимоловая проба отрицательная.
- общий анализ мочи — отклонений от нормы нет. Наличие в моче уробилиногена и билирубина свидетельствует о патологии печени.
- свертываемость крови — протромбиновый индекс и протромбиновое время — в пределах нормы.
- маркеры вирусных гепатитов — отсутствуют.
- УЗИ печени.
Дифференциальная диагностика синдрома Жильбера с синдромами Дабина-Джонсона и Ротора:
- Увеличение печени — типично, обычно незначительно;
- Билирубинурия — отсутствует;
- Повышение копропорфиринов в моче — нет;
- Активность глюкуронилтрансферазы — снижение;
- Увеличение селезёнки — нет;
- Боли в правом подреберье — редко, если есть — ноющие;
- Зуд кожи — отсутствует;
- Холецистография — нормальная;
- Биопсия печени — нормальная или отложение липофусцина, жировая дистрофия;
- Бромсульфалеиновая проба — чаще норма, иногда незначительное снижение клиренса;
- Повышение билирубина в сыворотке крови — преимущественно непрямой(несвязанный).
Кроме того, для подтверждения диагноза проводят специальные пробы:
- Проба с голоданием.
- Голодание в течение 48 часов или ограничение калорийности пищи (до 400 ккал в сутки) приводит к резкому повышению (в 2-3 раза) свободного билирубина. Несвязанный билирубин определяется натощак в первый день пробы и через двое суток. Увеличение непрямого билирубина на 50-100% говорит о положительной пробе.
- Проба с фенобарбиталом.
- Прием фенобарбитала в дозе 3мг/кг/сут в течение 5 дней способствует снижению уровня несвязанного билирубина.
- Проба с никотиновой кислотой.
- Внутривенная инъекция никотиновой кислоты в дозе 50 мг приводит к увеличению количества несвязанного билирубина в крови в 2-3 раза на протяжении трех часов.
- Проба с рифампицином.
- Введение 900 мг рифампицина вызывает увеличение непрямого билирубина.
Также подтвердить диагноз позволяет чрезкожная пункция печени. Гистологическое исследование пунктата показывает отсутствие признаков хронического гепатита и цирроза печени.
Сам по себе синдром не вызывает каких либо осложнений и не повреждает печень, но важно вовремя от дифференцировать один вид желтухи от другого.
У данной группы пациентов была отмечена повышенная чувствительность клеток печение к гепатотоксическим факторам, таким как алкоголь, наркотики, некоторые группы антибиотиков. Поэтому при наличии вышеописанных факторов необходимо контролировать уровень печеночных ферментов.
В период ремиссии, который может продолжаться много месяцев, лет и даже всю жизнь, специальное лечение не требуется. Здесь главная задача – не допустить обострения. Важно соблюдать диету, режим труда и отдыха, не переохлаждаться и избегать перегрева организма, исключить высокие нагрузки и бесконтрольный прием лекарств.
Лечение болезни Жильбера при развитии желтухи включает применение медикаментов и соблюдение диеты. Из лекарственных средств используются:
- альбумин – для уменьшения билирубина;
- противорвотные – по показаниям, при наличии тошноты и рвоты.
- барбитураты – для снижения уровня билирубина в крови («Суритал», «Фиоринал»);
- гепатопротекторы – для защиты клеток печени («Гептрал», «Эссенциале форте»);
- желчегонные средства – для уменьшения желтушности кожи («Карсил», «Холензим»);
- диуретики – для выведения билирубина с мочой («Фуросемид», «Верошпирон»);
- энтеросорбенты – для уменьшения количества билирубина при помощи выведения его из кишечника (активированный уголь, «Полифепан», «Энтеросгель»);
Важно отметить, что диагностические процедуры пациент должен будет проходить регулярно для контроля над течением заболевания и изучения реакции организма на медикаментозное лечение. Своевременная сдача анализов и регулярное посещение врача не только уменьшит выраженность симптомов, но и предупредит возможные осложнения, к которым относятся такие серьезные соматические патологии, как гепатит и желчнокаменная болезнь.
Даже если наступила ремиссия, пациентам ни в коем случае нельзя «расслабляться» — предстоит позаботиться о том, чтобы не случилось очередное обострение синдрома Жильбера.
Во-первых, нужно провести протекцию желчных путей – это предотвратит застой желчи и образование камней в желчном пузыре. Неплохим выбором для такой процедуры станут желчегонные травы, препараты Урохолум, Гепабене или Урсофальк. Один раз в неделю больной должен делать «слепое зондирование» — натощак необходимо выпить ксилит или сорбит, затем нужно лечь на правый бок и прогреть область анатомического расположения желчного пузыря грелкой в течение получаса.
Во-вторых, нужно подобрать грамотную диету. Например, обязательно нужно исключить из меню продукты, которые выступают провоцирующим фактором в случае обострения синдрома Жильбера. У каждого больного такой набор продуктов индивидуален.
Диеты следует придерживаться не только в период обострения заболевания, но и в периоды ремиссии.
- жирные сорта мяса, птицы и рыбы;
- яйца;
- острые соусы и специи;
- шоколад, сдобное тесто;
- кофе, какао, крепкий чай;
- алкоголь, газированные напитки, соки в тетрапаках;
- острые, соленые, жаренные, копченые, консервированные продукты;
- цельное молоко и молочные продукты высокой жирности (сливки, сметана).
- все виды круп;
- овощи и фрукты в любом виде;
- не жирные кисломолочные продукты;
- хлеб, галетное печенте;
- мясо, птица, рыба не жирных сортов;
- свежевыжатые соки, морсы, чай.
Прогноз благоприятный, зависит от того как протекает болезнь. Гипербилирубинемия сохраняется пожизненно, однако не сопровождается повышением смертности. Прогрессирующие изменения в печени обычно не развиваются. При страховании жизни таких людей их относят к группе обычного риска. При лечении фенобарбиталом или кордиамином уровень билирубина снижается до нормы. Необходимо предупредить больных, что желтуха может появиться после интеркуррентных инфекций, повторных рвот и пропущенного приёма пищи.
Отмечена высокая чувствительность больных к различным гепатотоксическим воздействиям (алкоголь, многие лекарства и др.). Возможно развитие воспаления в желчевыводящих путях, желчнокаменной болезни, психосоматических расстройств. Родители детей, страдающих этим синдромом, должны проконсультироваться у генетика перед планированием очередной беременности. Аналогичным образом следует поступать, если у родственников семейной пары, собирающейся иметь детей, диагностирован синдром.
Болезнь Жильбера возникает в результате дефекта наследуемого гена. Предупредить развитие синдрома невозможно, так как родители могут быть лишь носителями и признаки отклонений у них не проявляются. По этой причине основные меры профилактики направлены на предотвращение обострений и продление периода ремиссии. Этого можно достичь, исключив факторы, провоцирующие патологические процессы в печени.
источник
Синдром Жильбера, он же идиопатическая неконъюгированная гипербилирубинемия – разновидность врождённой желтухи, не сопровождающейся распадом эритроцитов. Является наследственной доброкачественной гипербилирубинемией, наследуется по аутосомно-доминантному типу, т.е. наличие этого гена хотя бы у одного из родителей приводит к тому, что каждый второй ребёнок в семье (в среднем) рождается с наследственной гипербилирубинемией.
Нарушен синтез одного из генов, отвечающего за обмен желчного пигмента билирубина, который образуется при распаде гемоглобина кровяных клеток. Результатом генетического дефекта является то, что печень из-за отсутствия глюкуронилтрансферазы не может связывать билирубин, из-за чего увеличивается концентрация билирубина в крови, что и приводит к характерной для синдрома Жильбера клинике.
Т.е. с печенью и кровяными тельцами всё в порядке, однако выделяющиеся при распаде эритроцитов вещества не связываются печенью и попадают в кровь, несколько повышая уровень билирубина, что может проявляться желтухой.
Встречается чаще у мужчин (в 3 раза) и проявляется, начиная с 3х лет.
Кроме увеличения билирубина (до 100 мкмоль/л) никаких особенных изменений обмена при синдроме Жильбера не наблюдается.
Симптомы заболевания в той или иной степени периодически проявляются в течение всей жизни пациента.
Достаточно часто синдром Жильбера протекает бессимптомно или его проявления настолько незначительны, что считать это состояние заболеванием можно далеко не во всех случаях. Часть клиницистов вообще рассматривают синдром Жильбера как вариант нормы.
Единственное проявление синдрома – не слишком выраженная желтуха склер, кожи, слизистых оболочек.
Это, кстати, далеко не всегда заметно на азиатах и негроидах, т.е. для того, чтобы у вас обнаружили синдром Жильбера надо принадлежать к белой расе и столкнуться с достаточно опытным гематологом или гастроэнтерологом.
Со стороны нервной системы в период обострения может наблюдаться слабость, головокружение, снижение работоспособности.
У людей с синдромом Жильбера может наблюдаться повышенная раздражительность (что, собственно, не всегда связано с самим синдромом).
В некоторых случаях наличие идиопатической неконъюгированной гипербилирубинемии приводит к нарушению сна, и головным болям преимущественно у женщин. Очень неудачно для пациента, когда у него сочетается синдром Жильбера и склонность к мигреням. Эти два состояния прекрасно «дополняют» друг друга, и в результате частота и интенсивность головных болей может значительно увеличиваться.
В некоторых случаях, гипербилирубинемия проявляет себя в виде нарушений работы пищеварительной системы по типу диспепсии.
: изжога, тошнота, потеря аппетита, запоры

Наблюдаются следующие явления:
- Появляется изжога, отрыжка горечью после еды. У пациентов с синдромом Жильбера значительно чаще развивается ГЭРБ (гастроэзофагиальная рефлюксная болезнь), формируются эрозии пищевода;
- Появляются приступы тошноты, иногда заканчивающиеся рвотой;
- Во рту может длительно сохраняться горький привкус;
- Пропадает аппетит, некоторые блюда вызывают отвращение;
- Могут развиваться стойкие запоры (до нескольких недель), особенно при сочетании синдрома Жильбера и долихосигмы. Поносы бывают несколько реже;
- Кроме этого, пациенты периодически жалуются на ощущение переполненности желудка, вздутие и боли в правом подреберье.
Боли справа, как правило, тупые, тянущего характера, продолжительные. Могут быть связаны с погрешностями в диете, особенно при переизбытке жирной пище. Печень при этом несколько увеличивается, может быть болезненной при пальпации.
Вообще, синдром Жильбера «в чистом виде» обнаруживается редко. Как правило, он дополняет какую-либо патологию, усугубляя её.
Стойкие нарушения режима питания – голодание или переедание, дисбаланс животной и растительной пищи в меню, избыточное количество животных жиров.
Желтуху при синдроме Жильбера могут спровоцировать анаболические стероиды и другие гормональные препараты, антибиотики и противовоспалительные препараты.
источник
Синдром Жильбера имеет несколько других названий, под которыми его могут диагностировать. Его также называют простой семейной холемией, конституциональной гипербулирубинемией, идиопатической неконъюгированной гипербилирубинемией и негемолитической семейной желтухой. Рассмотрим подробнее этот недуг.
Доказанной самой распространенной формой развития синдром Жильбера является наследственность. Генетическая мутация передается от родителей к их ребенку.
Непосредственно провоцирует болезнь маленькое количество глюкуронилтрансферазы. Этот элемент напрямую участвует в обмене билирубина — желчного пигмента, являющегося одним из главных компонентов желчи в человеческом организме. Часто развивается желтуха.
Согласно Международному определению классификации заболеваний 10 пересмотра (МКБ 10) синдром Жильбера относится к классу Болезней эндокринного типа и нарушения обмена веществ, группе Нарушения обмена веществ, имея код Е80.4.
Первое описание данной болезни было сделано совершенно недавно — только в 1901 году, когда известный французский врач, в честь которого и назвали синдром, впервые диагностировал его хроническую форму.
При появлении подозрений на синдром Жильбера надо прийти к гастроэнтерологу или же врачу гепатологу. Направить на консультацию к этим специалистам может также терапевт после осмотра больного и оценке полученных результатов анализов.
Пары, что имеют первого малыша с синдромом Жильбера, при повторной беременности должны проконсультироваться с генетиком. Это касается также тех людей, у которых одному из родственников подтвердили данную болезнь. Если заболевание есть у матери ребенка, то на плод это никак не повлияет — беременность пройдет без осложнений для ребенка.
Наибольший риск в том, что же беременной женщине нельзя принимать определенные виды лекарственных средств, чтобы не повредить свою печень и не ухудшить собственное состояние здоровья.
Синдром Жильбера никак не препятствует прохождению срочной службы. При этом призывнику должны быть сделаны хорошие условия, чтобы его общее состояние не ухудшалось. Поэтому зачастую такие солдаты проводят свою службу в штабе, имея при этом ограниченные физические нагрузки. Что касается учебы в высших военных профессиональных учреждениях, то синдром Жильбера является противопоказанием к вступлению в них. Если при медицинском обследовании будет выявлена такая патология, человек не будет допущен к сдаче экзаменов.
Что происходит с организмом, пораженный этим синдромом? Когда глюкуронилтрансферазы недостаточно, то повышается билирубин в крови, что приводит к основному симптому синдрома Жильбера – желтушности кожы, а также и глазных склер.
Всего измененный ген встречается лишь в 1-5% населения планеты. Но далеко не все его носители подвергаются возникновению заболевания. Среди европейцев синдром распространен в 2-5% населения, в азиатской части мира он охватывает 3% людей, а в Африке – почти 36% жителей.
На данный момент ученые уверены в существовании не менее двух форм этого заболевания, что связанно с причинами запуска механизма. Первая форма характеризуется снижением клиренса билирубина на фоне гемолиза (иногда скрытого) – разрушения эритроцитов в крови с выделением в окружающую среду гемоглобина. Вторая форма возникает без запуска процесса гемолиза.
Из-за того, что природа возникновения синдрома Жильбера является генетической, каким-либо образом предупредить ее начало невозможно. Данное заболевание не является опасным, если больной всегда находится под контролем у врача. Даже при страховании жизни людей, у которых подтверждена эта болезнь, относят к обычной группе риска.
Первое описание симптомов после длительных наблюдений за пациентами с интермиттирующей желтухой сделал французский врач Огюст Жильбер. На рубеже XIX и XX веков его заинтересовала семья, каждый член которой обладал желтушностью кожи и склер глаз. Данный симптом у них проявлялся в разной степени выраженности и с разной периодичностью.
Со временем внимание врача привлекли и некоторых другие жалобы нейровегетативного характера, которые проявлялись лишь у трети больных:
- общая слабость и повышенная утомляемость;
- излишнее потоотделение;
- головные боли;
- изменение настроения.
Кроме общих симптомов, Жильбером были также отмечены признаки болезни, касающиеся непосредственно гастроэнтерологии:
- болезненные ощущения в районе живота;
- тяжесть в правом подреберье – месте расположения печени;
- тошнота и рвота;
- изжога.
Вследствие длительных наблюдений и применении некоторых провокационных проб французский ученый пришел к выводу о том, что на болезнь влияет гендерный и наследственный факторы. У мужчин развитие симптомов встречается намного чаще, нежели у женщин.
В этом видео вам наглядно покажут, как протекает синдром Жильбера и как с ним бороться, если это возможно.
Зачастую клинические факторы, характеризующие синдром Жильбера, проявляются не в детском возрасте, а с наступлением двадцатилетнего возраста больного. Очень часто больной может даже не думать о наличии у него этого заболевания. Поэтому нередки случаи, когда человек узнает о болезни после обследования, связанного с другими заболеваниями.
При опросе врач зачастую отмечает указания в анамнезе на периодическую желтушность после физического нагрузок, некоторых инфекционных болезней, голодания или чрезмерного употребления определенных продуктов. Осмотр подтверждает в разной степени выражения желтушность кожи да оболочек слизистых.
После физикального обследования врач зачастую назначает дополнительные лабораторные методы диагностики. Некоторые из них являются обязательными, другие же рекомендуется провести на основании определенных показаний. К обязательным методам исследования можно отнести:
- общие анализы крови и мочи;
- определение уровня билирубина;
- проба с голоданием, фенобарбиталом и никотиновой кислотой;
- анализ каловых масс;
- анализ ДНК;
- определение ферментов печени.
Проба с голоданием представляет собой специальное исследование, при котором больной человек на протяжении 2 суток получает еду, энергетическая ценность которой не превышает 400 килокалорий. Во время этого периода и за двое суток после него проводят анализ на определение уровня билирубина. Если он поднимается на 50-100%, исследование подтверждает болезнь.
Проба с фенобарбиталом является положительной, когда при приеме этого препарата уровень билирубина снижается. В то время при введении в кровоток человека никотиновой кислоты уровень данного фермента при синдроме Жильбера должен повыситься.
Среди инструментальных методов обследования применяют только УЗИ диагностирование брюшной полости. При этом определяют их форму, размеры и структуру. Изредка для полного исключения прочих диагнозов может быть рекомендовано проведение чрезкожной биопсии печени.
В некоторых случаях больному советуют провести консультации у терапевта и генетика. Дифференциальную диагностику синдрома Жильбера проводят с рядом других болезней печени.
Из-за того, что основой заболевания являются индивидуальные особенности организма, вызванные изменением генов в ДНК, особой методики лечения не существует. Врачи рекомендуют придерживаться определенных правил, которые позволяют поддерживать состояние здоровья в норме:
- соблюдение здорового образа жизни;
- повышение иммунитета;
- умеренное употребление воды;
- отсутствие голодания;
- недолгое нахождение под солнечными лучами;
- контроль физических нагрузок;
- соблюдение диеты №5.
Для понижения уровня билирубина может быть назначен Фенобарбитал. Курс лечения им составляет не более 2 недель. Одноразовая доза зависит от индивидуальных особенностей организма, и может составлять от 0,05 до 0,2 грамм.
В зависимости от показателей обследования, врач может рекомендовать выведение билирубина, связывание ферментов, которые уже циркулируют в кровотоке и их разрушение. Для этого можно принимать активированный уголь, вводить в кровоток альбумин и осуществлять воздействие фототерапией соответственно.
В некоторых случаях показан прием гепатопротекторов, желчегонных препаратов, а также применение процедуры переливания крови.
Одним из очень важных частей лечения синдрома Жильбера является специальное диетическое питание. Рацион и режим питания человека должен быть тщательно продуман.
Вот несколько рекомендаций к питанию:
- Хлеб рекомендуется употреблять немного подсушенным или вчерашнего приготовления. Лучше всего при этом выбирать ржаные или пшеничные хлебобулочные изделия.
- Печенье стоит есть приготовленный не из сдобного теста.
- Супы можно употреблять молочные или овощные. Для их приготовления следует использовать различные крупы или макаронные изделия.
- Мясные и рыбные изделия следует выбирать только нежирных сортов. Блюда из этих продуктов должны быть отварными или запеченными.
- Запрещается употреблять жареную пищу.
- Сосиски лучше всего выбирать молочных сортов.
- Все фрукты и все овощи разрешено употреблять. Это также касается консервированного горошка и квашеной капусты.
- Каши приготавливать следует таким образом, чтобы они были рассыпчатыми. Лучше всего предпочтений отдавать гречке или овсянке.
- В качестве дополнения к основному блюду можно есть всего одно яйцо в день.
- Среди ягод можно употреблять все, кроме очень кислых. Из них можно готовить кисели, компоты, варенье.
- Мед и сахар тоже не запрещены.
- Разрешается употреблять творог низкой жирности, сгущенное молоко, небольшие порции сметаны, а также неострые твердые сыры.
- Полностью надо исключить прием спиртных напитков.
- Нельзя использовать любые бульоны на грибах, рыбе или мясе.
- Щавель, грибы, зеленый лук, шпинат и редис относятся к запрещенным продуктам.
- Жирные сорта мыса и рыбы неблагоприятно влияют на общее состояние здоровья человека.
- Крема, шоколадные изделия, мороженое и слишком холодные напитки также не стоит употреблять.
- Маринованные овощи, консервы и копченые продукты могут негативно сказаться на состоянии печени.
- Голодание также является под строгим запретом.
Если своевременно поставить диагноз синдрома Жильбера, а также тщательно относиться к выполнению всех рекомендаций врачей, никаких проблем данная болезнь не принесет. Она не способна влиять на изменение продолжительности жизни, если больной человек не провоцирует ухудшение своего собственного здоровья.
источник
Синдром Жильбера – наследственно обусловленное расстройство обмена билирубина в организме человека, являющееся следствием дефектного строения микросомальных печеночных ферментов. Приводит к возникновению доброкачественной формы гипербилирубинемии.
В большинстве случаев у пациентов проявляется желтушность кожного покрова, они жалуются на дискомфорт, боль или тяжесть в правом боку. Дополнительно развиваются расстройства диспепсического и астеновегетативного характера.
Диагноз подтверждается на основе данных клиники, внутрисемейного анамнеза, исследований крови, инструментальной диагностики, функциональных проб. Лечение проводится комплексное, включает в себя ряд препаратов различных фармакологических групп.
Рассмотрим патологию – синдром Жильбера, и что это такое, расскажем простыми словами о механизме развития, патогенезе, причинах и особенностях терапевтической стратегии.
Поскольку у синдрома клиника чаще стертая, многие люди даже не подозревают, что имеют такое заболевание. Нередко патологию врачи обнаруживают случайно во время профилактического обследования.
Синдром Жильбера – наиболее распространенный вид генетического пигментного гепатоза. Недуг проявляется в возрасте 12-30 лет. Возникновение в период пубертата обусловлено гормональным дисбалансом. По статистике, в группу риска попадают мужчины с отягощенным семейным анамнезом.
Заболевание не способно влиять на функциональность печени, приводить к дисфункции железы, однако предстает фактором риска развития желчнокаменной болезни.
Этот дефект приводит к меньшему процентному содержанию фермента (на 80%) в организме, вследствие чего печень не справляется со своей функцией. То есть она не может полноценно и в достаточной мере трансформировать токсичный билирубин в связанную форму.
Передаваться ребенку генетический дефект может только при условии наличия у обоих родителей, и он бывает разный. В локации всегда присутствует вставка из 2-х лишних аминокислотных соединений, однако вставок может быть несколько – их количество обуславливает тяжесть течения патологии. Поэтому можно сказать, что синдром Жильбера – врожденный недуг, о котором носитель может и не подозревать.
На выработку фермента железы оказывает существенное влияние андрогена (мужской гормон), поэтому первая симптоматика нередко проявляется в пубертатный период, когда в организме выявляется гормональная перестройка.
Синдром развивается при наличии провоцирующих факторов, к которым относят:
- Употребление алкоголя на регулярной основе, в большом количестве.
- Систематическое и длительное употребление лекарственных средств – Парацетамол, Аспирин, Стрептомицин – эти медикаменты обладают гепатотоксическим эффектом, ухудшают работу печени.
- Хирургическое вмешательство в анамнезе.
- Эмоциональная нестабильность, стресс, невроз, депрессивный синдром.
- Продолжительное лечение гормональными препаратами.
- Неправильное питание – потребление большого количества жирной, острой, маринованной, жареной еды.
- Аутоиммунные нарушения.
- Чрезмерная физическая активность.
- Голодание.
- Беременность.
Перечисленные факторы не только являются толчком к развитию наследственного синдрома, но и способны влиять на его течение, приводя к обострению.
В медицинской практике заболевание классифицируют на две разновидности – наличие гемолиза и вирусного гепатита. В первом случае дополнительно происходит разрушение эритроцитов. А во второй картине, если пациент с 2 дефектными генами переносит вирусный гепатит, то симптоматика наследственного недуга проявляется до 13-летнего возраста.

Для заболевания характерна желтуха различной степени выраженности – кожа может быть слегка желтоватой либо желтеет все тело, слизистые оболочки и склеры глаз.
Желтуха появляется эпизодически, причиной выступает влияние какого-либо провоцирующего фактора.
У новорожденного малыша синдром схож с транзиторной формой желтухи, поэтому важно дифференцировать заболевание.
Все клинические проявления на фоне синдрома Жильбера можно поделить на две большие группы – обязательные симптомы (проявляются у всех пациентов) и условные (развиваются только у некоторых людей).
К общим признакам недуга относят:
- Эпизодически на теле появляются участки желтого цвета. Когда уровень билирубина в крови падает после рецидива, то желтеют белки глаз.
- Общее недомогание, постоянное слабость, разбитость без причины.
- В зоне век формируются бляшки желтого цвета.
- Нарушение сна – сон неглубокий, прерывистый. В свою очередь это влияет на ЦНС – больной становится раздражительным, нервным.
- Ухудшение аппетита.
Перечисленные симптомы нельзя назвать специфическими, чтобы только на их основании поставить правильный диагноз. Однако они позволяют доктору заподозрить проблемы с печенью.
Условные симптомы (могут отсутствовать):
- Тяжесть и болезненные ощущения в области проекции печени.
- Головные боли, частые головокружения.
- Суставные, мышечные боли.
- Зуд и жжение кожного покрова.
- Тремор верхних конечностей – развивается периодически.
- Чрезмерное выделение пота.
- Повышенное газообразование.
- Нарушение работы пищеварительного тракта.
В ремиссионный период негативная симптоматика проявляется только у 5% пациентов, а у некоторых больных даже во время обострения симптомы отсутствуют.
Заболевание опасно тем, что растет уровень билирубина, который дает токсический эффект. Сама патология не провоцирует негативные преобразования в структуре печени, которые нередко появляются на фоне циррозного поражения, фиброза и гепатита.
Некоторые медики считают, что синдром – не заболевание. Однако это не так, поскольку при болезни растет концентрация билирубина, нарушается выработка печеночных ферментов, принимающих участие в процессе нейтрализации опасных соединений. В результате этого железа утрачивает часть функционала, а это болезнь.
Гипербилирубинемия опасна тем, что билирубин попадает в другие органы, которые не могут обезвредить вещество, что приводит к дисфункции. Самое опасное осложнение – проникновение билирубина в головной мозг, вследствие чего он утрачивает часть функционала – больной теряет память, ухудшаются или пропадают физиологические рефлексы.
Болезнь требуется диагностировать дифференциально, поскольку боль в правом боку, желтизна кожного покрова, нарушения диспепсического характера присущи разным патологиям печени у человека. Диагноз ставят на основе клиники, внутрисемейного анамнеза, лабораторных и инструментальных диагностических мероприятий.

Другие показатели биохимии (альбумин, щелочная фосфатаза, АСТ, АЛТ и холестерин) в пределах нормальных значений.
Уменьшение содержания билирубина при приеме фенобарбитала и его возрастание на 50-100% после голодания либо диетического питания с потреблением малого количества калорий, а также внутривенный ввод никотиновой кислоты говорит о болезни Жильбера. Посредством ПЦР диагностики можно определить полиморфизм дефектного гена.
Дифференциальная диагностика проводится с целью отличить от синдромов Дабина-Джонсона и Ротора.
Аппаратные исследования включаются в комплекс диагностических мероприятий, чтобы доктор получил полную картину.
Диагностировать доброкачественную гипербилирубинемию помогают методы:
- УЗИ печени, желчных каналов и желчного пузыря. С помощью исследования выявляют размеры печени, состояние структуры/поверхности, проверяют наличие воспалительной реакции в желчном пузыре, железе.
- Радиоизотопное исследование. С помощью оного можно выявить нарушение выделительной и поглощающей функций железы, что еще раз подтверждает развитие наследственного синдрома.
Иногда взрослому пациенту рекомендуется биопсия печени. Гистология требуется для исключения цирроза, рака при наличии подозрительных новообразований.
Терапевтическая стратегия включает в себя соблюдение диеты, исключение чрезмерных физических нагрузок, алкогольной продукции. Больному назначают рад лекарственных средств, которые ориентированы на улучшение работы железы, способствуют полноценному отхождению желчи. Дополнительно рекомендуется прием витаминов, лечение сопутствующих хронических недугов.
Средства желчегонного эффекта повышают выработку желчи, способствуют ее быстрому отхождению в 12-перстную кишку (Аллохол). Гепатопротекторы призваны защитить печень от негативного влияния разных факторов (Эссенциале Форте, Урсосан).
При наличии инфекционного процесса назначаются антибиотики (Амоксициллин). Дозировка рекомендуется индивидуально, самостоятельно увеличивать нельзя, поскольку у антибактериальных средств много противопоказаний, что может пагубно отразиться на клинической картине. Требуется прием энтеросорбентов, чтобы снизить интоксикацию.
Когда концентрация билирубина до 60 единиц, при этом пациент чувствует себя относительно удовлетворительно, отсутствуют симптомы, которые значительно ухудшают качество жизни, медикаментозное лечение не проводится.
В качестве вспомогательных средств доктор может рекомендовать прием препарата Полисорб, активированного угля. Физиотерапевтическая процедура в виде фотолечения помогает снизить уровень билирубина, имеет хорошие отзывы.
Доза для взрослого человека варьируется от 50 до 200 мг в сутки.
Длительность терапевтического курса 14-20 дней. Во время приема препарата нельзя водить автомобиль, ходить на работу.
Строгая диета помогает удалять излишки билирубина. В меню разрешено внести:
- Кисломолочные продукты.
- Нежирную рыбу, мясо (способ приготовления – на пару или отварить).
- Соки, содержащие минимальное количество кислот.
- Галетное печенье.
- Овощи и фрукты без резкого вкуса.
- Подсушенный черный хлеб.
- Сладкий слабый чай.
В качестве альтернативы Фенобарбиталу назначают Валокордин либо Барбовал – в лекарствах низкая концентрация активного компонента, поэтому отсутствует выраженный снотворный эффект. Из гомеопатии назначают препарат Хепель.
Когда билирубин в крови выше 80 мкмоль на литр, при этом больной страдает от тошноты, рвоты, нарушения сна, то рекомендуется лечение в стационарных условиях.
Схема лечения в стационаре включает назначения:
- Внутривенно вливаются полиионные растворы.
- Сорбенты в виде таблеток, капсул.
- Лекарства лактулозы (Дюфалак).
- Гепатопротекторы (таблетки, или растворы).
- Переливание крови донора.
- Введение альбумина.
Полностью корректируют рацион больного – исключают все белки животного происхождения, фрукты и овощи, ягоды, жиры. Можно кушать только легкие супы, бананы, кисломолочные продукты с минимальным содержанием жира, галетное печенье и запеченные яблоки.
Даже в период ремиссии, когда исчезнут симптомы, относительно нормализуется уровень билирубина, расслабляться нельзя – обострение способно наступить в любой момент.
- Проводится очищение желчных каналов, чтобы предупредить застойные явления, формирование конкрементов. Для манипуляции можно использовать лекарственные травы с желчегонным эффектом либо препараты – Урсофальк, Гепабене.
- Раз в неделю осуществляют процедуру слепого зондирования – пьют на пустой желудок раствор сорбита, далее больной ложится на правый бок и прогревает анатомическую область печени в течение 30 минут.
При синдроме Жильбера важно подобрать индивидуальную диету. У каждого пациента набор продуктов отличается.
В большинстве случаев прогноз благоприятный, но обусловлен течением болезни. Повышенное содержание билирубина в крови сохраняется навсегда. Не наблюдается формирование патологических изменений в печени. При страховании с таким диагнозом людей причисляют к группе стандартного риска.
Доказана восприимчивость пациентов с синдромом к различным гепатотоксическим влияниям (алкогольная продукция, медикаментозные средства). У некоторых больных возрастает риск возникновения психосоматических нарушений, желчекаменной болезни, воспаления в желчевыводящих путях.
Родители детей, которые страдают от доброкачественной гипербилирубинемии, перед планированием очередной беременности должны проконсультироваться у генетика.
Причиной заболевания выступает дефект гена, который передается родителями ребенку, поэтому предупредить патологию нельзя. Основные профилактические мероприятия ориентированы на предупреждение обострения, продление ремиссионого периода. Эта цель достигается посредством исключения провоцирующих факторов.
источник