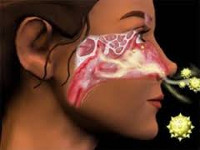
Поражаются при поллинозе в основном дыхательные пути и слизистая оболочка глаз. Поллиноз распространен в Европе и Северной Америке, но его почти нет у коренного населения Японии, Монголии, Южной Америки и Южной Африки — это связано с расовыми особенностями.
Причиной поллиноза является пыльца ветроопыляемых растений, которые делятся на три группы:
| деревья и кустарники (например, тополь, береза, орешник), они вызывают весенний пик заболеваемости; |
| злаки, как дикорастущие (например, пырей), так и культивируемые (рожь, кукуруза), они вызывают весенне-летнее обострение заболеваний; |
| сорные травы (например, амброзия, полынь) — обладают наиболее выраженной аллергенной активностью. |
Пыльцевые аллергены представляют собой комплексы белков с углеводами или пигментами пыльцы. Из пыльцы тех или иных растений было выделено от 3 до 15 различных аллергенов. Пыльца растений обладает способностью проникать через эпителий слизистой оболочки носа и попадать в кровь.
При первом попадании пыльцы-антигена в кровь происходит сенсибилизация, то есть для ее нейтрализации вырабатываются специальные антитела, которые, склеиваясь с антигеном, выводят его из организма. Внешне сенсибилизация обычно никак не проявляется.
При повторном попадании в организм пыльцы у аллергика из-за нарушений иммунитета антител вырабатывается слишком много, они приносят уже не только пользу, но и вред, вызывая при соединении антигена с антителом высвобождение большого количества медиаторов (передатчиков, например, гистамина) аллергических реакций, которые и являются непосредственной причиной всех последующих измнений.
Поллиноз характеризуется сезонностью. Типичные проявления поллиноза — воспаление слизистой оболочки глаз (конъюнктивит) и носа (ринит). Конъюнктивит начинается с раздражения слизистой оболочки глаз, слезотечения, зуда, который сочетается с сильным зудом в области носоглотки.
Из носа появляются обильные жидкие выделения, сопровождаемые приступами чихания. В процесс могут вовлекаться слуховые трубы (понижается слух), голосовые связки (охриплость голоса).
Наиболее тяжелым проявлением поллиноза является пыльцевая или сенная астма, приступы которой протекают аналогично приступам бронхиальной астмы. Появляется затрудненное дыхание, желание откашляться. Затем начинается сухой кашель, который способствует нарастанию одышки.
Грудная клетка расширена, выдох значительно удлинен, хрипы в легких слышны на расстоянии. Приступ может продолжаться от нескольких минут до нескольких часов и завершается появлением кашля и отхождением небольшого количества прозрачной мокроты.
Иногда поллиноз протекает в виде крапивницы (красных, разрастающихся на глазах волдырей на коже) и отека Квинке — остро развивающегося и быстро проходящего аллергического отека кожи, подкожной клетчатки и слизистых оболочек.
Поллиноз может проявляться дерматитом (воспалением кожи) с тяжелым течением, изнуряющим зудом и различного рода высыпаниями на коже, вплоть до экземы. Все эти проявления отражаются на общем состоянии больного, у него появляются
Описания симптомов поллиноза
Проявления поллиноза очень характерны, но для уточнения, пыльца какого растения вызывает аллергию, необходимо обратиться к аллергологу.
Врач выявляет источник аллергии при помощи специальных аллергических диагностических кожных проб, которые заключаются в нанесении на скарифицированную (поцарапанную) кожу аллергена с последующей оценкой местных изменений. Для проведения таких проб есть специальные наборы пыльцевых аллергенов.
В крови больного во время обострения поллиноза можно обнаружить большое количество некоторых видов лейкоцитов (эозинофилов и лимфоцитов), число которых всегда увеличивается при аллергических реакциях.
Наиболее эффективна специфическая гипосенсибилизация, которая основана на введении больному аллергена, вызвавшего данное заболевание, в постепенно возрастающих дозах, что приводит к уменьшению чувствительности организма к данному аллергену.
Проводится также и неспецифическая гипосенсибилизация, цель которой — снизить общий аллергический настрой организма. Для этого назначаются антигистаминные препараты (тавегил, кларетин), которые блокируют выход гистамина из клеток, предупреждая тем самым появления аллергических реакций.
В тяжелых случаях применяются также кортикостероидные гормоны, уменьшающие проявления любых аллергических реакций. Для очищения крови от продуктов аллергических реакций можно использовать такие методы, как гемасорбция и плазмаферез.
Местно в период выраженной заложенности носа (но не больше 3-5 дней) можно применять сосудосуживающие капли (нафтизин, галазолин и др.). При длительном применении таких капель наступает стойкое, трудно поддающееся лечению расширение кровеносных сосудов носа.
Поллиноз легче предупредить, чем лечить, поэтому людям, страдающим аллергией на пыльцу растений, на время цветения рекомендуется уезжать из данной местности.
Вопрос: Везде говорят, что аллергию необходимо лечить для избежания осложнений. Но в чем заключается лечение? Даже посетив врача, я не поняла ответ. Минимизация контактов с аллергенами, диета и гигиена, антигистаминные препараты и капли — эти методы ненамного уменьшают страдания и не предотвращают осложнений, т.к. к соплям уже присоединился кашель. Боюсь, что такие методы лечения не спасут от надвигающейся астмы.
Ответ: В первую очередь необходимо определить причину появления аллергии и какие именно вещества вызывают аллергию. Постараться свести к минимуму контакт с аллергенами, придерживаться строго гипоаллергенной диеты и сезонно при необходимости применять антигистаминные препараты, длительное время.
Вопрос: Какую диету следует соблюдать при поллинозе?
Ответ: В период обострения поллиноза резко повышается чувствительность к любым воздействиям, в т.ч. и аллергенным. Особенно в период сезонного обострения поллиноза рекомендуется исключить: мед и продукты пчеловодства; цитрусовые; не рекомендуется употреблять спиртные напитки (помимо высоких аллергенных свойств у многих из них, их не следует сочетать с антигистаминными препаратами). Гипоаллергенная диета при поллинозе должна носить специфический характер и зависеть от того спектра пыльцевых аллергенов, к которым Вы чувствительны. Ее соблюдение особенно актуально в период пыления значимых для Вас аллергенных растений. Это может уменьшить симптомы аллергии, помочь избежать серьезных осложнений (таких, как отек Квинке, крапивница), уменьшить потребность в лекарственных препаратах, т.е. в целом «облегчить жизнь» на период обострения поллиноза.
Вопрос: Я сейчас кормящая мама. В августе у меня должен проявиться поллиноз. Посоветуйте, пожалуйста, как можно облегчить ситуацию. Я понимаю, Вы педиатр, но, к сожалению, наши аллергологи, пожимают плечами и говорят, что не знаю, что делать со мной кормящей.
Ответ: Классические и наиболее безопасные препараты для лечения поллиноза — аллергодил и кромогексал (кромоглин, лекролин) — при кормлении грудью противопоказаны, а вот гормональные средства, например, «беконазе» — допустимы, ибо практически не проникают в молоко. Так что покупаем беконазе (назальный спрей), но используем не планово, а лишь по показаниям — т.е. когда совсем уж невмоготу.
источник
Поллиноз представляет собой гиперреактивность организма на пыльцу растений и, соответственно, проявляется в сезон их цветения. Пыльца цветущих растений распространяется по окружающему нас воздуху, попадает на слизистую оболочку носа, глаз, ротовой полости, вдыхается в бронхи, а также контактирует с кожей. Вследствие вдыхания пыльцы у людей с повышенной чувствительностью к ней появляются симптомы аллергии, поражаются многие системы организма. Следует отметь, что мелкая пыльца более аллергенна. Поллиноз относится к самым распространенным аллергическим заболеваниям – им страдают до 20% населения мира.
Существует несколько синонимов поллиноза: пыльцевая аллергия, весенний катар, сенная лихорадка, сезонный аллергический риноконъюнктивит. Страдают поллинозом и дети, и взрослые.
Для поллиноза характерны симптомы:
— воспаление и отек слизистых носа, носоглотки, что проявляется сильным насморком, неудержимым чиханием, заложенностью носа, першением в горле, повышенным слюноотделением, приступами удушья;
— отечность и покраснение слизистой оболочки глаз (так называемый аллергический конъюнктивит), что сопровождается зудом и слезотечением;
— общие симптомы затрагивают психоэмоциональное состояние пациента и проявляются головными болями, нарушением сна, плохим аппетитом, ознобом, раздражительностью, плаксивостью, повышенной утомляемостью и даже депрессией.
Но перечисленные признаки характерны и для простуды. Чем же поллиноз отличается от нее? Главное отличие поллиноза — это его упорная периодичность! У человека, страдающего поллинозом, каждый год в одно и то же время (возможны колебания около двух недель) начинается неудержимое чихание, сильный насморк; глаза краснеют, зудят и «плачут». Приступ поллиноза у больного часто начинается именно множественным чиханием – до нескольких десятков раз, и насморк не прекращается, пока пыльца воздействует на слизистую. Проявления и длительность заболевания – индивидуальны в каждом конкретном случае: иногда проявления поллиноза ограничиваются небольшим насморком, а иногда сухой кашель переходит в приступ удушья – так проявляется пыльцевая бронхиальная астма. При контакте пыльцы с кожей возможно развитие крапивницы и даже, в некоторых случаях, отёка Квинке.
Еще одним отличием поллиноза от простуды является повышенная реакция организма на конкретный аллерген. Распространенным методом выявления аллергена, вызвавшего поллиноз, является серия провокационных и кожных тестов. На предплечья или спину пациента наносят царапинки, на которые капают аллерген. Положительной является реакция, вызвавшая покраснение кожи вокруг царапины. Но ведь организм и так страдает от аллергической реакции, зачем же ему еще добавлять аллерген?! Тем более что не исключена вероятность развития анафилактического шока — тяжелейшей, угрожающей жизни аллергической реакции. В настоящее время все чаще используют метод определения наличия специфических антител (реагинов) в сыворотке крови на конкретные аллергены. Его следует использовать не только при невозможности проведения кожных проб, но и чтобы оградить организм от ненужного влияния аллергенов. Кроме того, выявить аллергены можно с помощью диагностики методами Фолля и оксигемоиндикациеи, а также биорезонансным тестированием.
Очень часто поллиноз проявляется комплексно: к отдельным симптомам в виде чихания, насморка, слезотечения прибавляются затруднённое дыхание, кашель, хрипы в грудной клетке, кожные высыпания. Сочетания симптомов могут быть самыми разнообразными. Психоэмоциональные проявления поллиноза (утомляемость и раздражительность, сниженный аппетит и плохой сон, неустойчивое настроение) являются чаще всего следствием основных признаков. Но в некоторых случаях неустойчивость нервной системы (то апатия, то грусть до слез, то возбуждение, то раздражительность) могут стать провокационными факторами для развития аллергических реакций, в том числе и поллиноза.
Цветение растений начинается весной, и начинаются неприятности с самочувствием у людей с неадекватной реакцией иммунной системы на пыльцу растений. В марте-апреле распускаются сережки на вербе, иве, ольхе, орешнике. Чуть позже (апрель-май) цветут береза, дуб, клен, вяз. В апреле-июле – сезон цветения злаковых – тимофеевки, овсяницы, мятлика. В конце весны/начале лета расцветают одуванчики, сосна, ель. Середина лета – цветение липы, подорожника, гречишных; конец лета – крапивы. Сезон цветения сорных трав – полыни, амброзии, лебеды – начинается в августе и длится до октября.
Тополиный пух, вызывающий недовольство многих, не является аллергеном. Но он может быть «переносчиком» пыльцы других растений, что усугубляет аллергию.
Поллиноз крайне редко является проявлением реактивности только на один аллерген. Например, часто к реакции на иву прибавляется реакция на березу, затем на сорняки, а также на злаковые. И, таким, образом «сезон поллиноза» может растянуться на полгода… Кроме того, поллиноз может «перекрещиваться» и с пищевой аллергией, и не обязательно в период цветения «основного» аллергена.
Следует также добавить, что поллиноз может проявляться не только как гиперреация иммунной системы на пыльцу растений, но и вследствие влияния на человека плесневых грибов, которые присутствуют в воздухе, и других факторов, пока еще невыясненных. В последние годы появились данные, что у больных поллинозом наблюдается избыточная вентиляция лёгких. Это приводит к дефициту углекислого газа в крови пациента, что вызывает нарушение обмена веществ и провоцирует неправильный ответ иммунитета – аллергическую реакцию; ведь известно, что углекислый газ является важнейшим регулятором обмена веществ.
Людям, страдающим поллинозом, в период цветения категорически не рекомендуется выезжать за город в своей климатической зоне, а наоборот, по-возможности, уехать в другую климатическую зону.
Для предотвращения попадания аллергена в квартиру – повесить на окно смоченную плотную ткань. Проветривать помещение лучше всего в сырую погоду.
После прихода с улицы принимать душ.
В период обострения для удаления аллергена со слизистых оболочек несколько раз в день рекомендуется полоскать горло, нос и промывать глаза.
Наиболее действенным «лечением» является прекращение контакта с аллергеном. При невозможности этого — контакт с аллергеном нужно свести к минимуму: сократить пребывание на улице, не открывать окна, использовать очистители воздуха для улавливания пыльцы растений, соблюдать гипоаллергенную диету.
Академическая медицина для снятия симптомов проявления поллиноза предлагает различные медикаментозные средства:
— при легком течении – антигистаминные средства внутрь или местно;
— при средней степени тяжести – глюкокортикостероиды (гормоны) в виде капель в нос и ингаляторы в рот при бронхиальной астме;
— при тяжелом течении — антигистаминные препараты комбинируют с глюкокортикостероидами;
— специфическая иммунотерапия – СИТ (многократное введение пациенту возрастающих доз аллергена) является в настоящее время самым эффективным средством борьбы с поллинозом. Ее комбинируют и с медикаментозным лечением.
Следует отметить, что прием антигистаминных средств и, особенно гормонов, вызывает нежелательные побочные эффекты организма, усугубляет усталость и сонливость, снижает не только реактивность на отдельные аллергены, но и вызывает общую иммуносупрессию. А СИТ не избавляет от вновь появляющихся аллергических «перекрестов».
Поллиноз – многофакторное заболевание, детали механизмов его развития до конца не раскрыты. Поэтому с огромной осторожностью и вдумчивостью следует подходить к лечению данного недуга. Лечение поллиноза должно быть комплексным и одновременно индивидуальным. Важно понять, почему здоровый человек вдруг перестал «принимать» окружающий его мир, почему нарушается адаптация, запрограммированная самой природой.
В процессе лечения необходимо улучшить работу желудочно-кишечного тракта, печени, активизировать пищеварение, нормализовать процесс слизеобразования и свойства слизи, очистить дыхательные пути от слизистых накоплений, восстановить баланс иммунитета. Кроме того, питание должно быть сбалансированным – в каждом случае диета подбирается строго индивидуально, учитываются особенности организма, характер обменных процессов и наличия пищеварительных нарушений.
Комплексная и одновременно индивидуальная терапия позволит не только излечивать поллиноз во время его обострения, но и избавить пациента от него полностью, а также предотвратить возобновление различных аллергических реакций. Исчезнут головные боли, нормализуется сон, восстановится аппетит, исчезнут раздражительность, плаксивость, депрессия. Излечившийся от поллиноза человек перестанет бояться его сезонных проявлений, настроение станет позитивным, повысится работоспособность, улучшится качество жизни.
особенности (симптомы) для назначения лекарства
источник
Повышенная чувствительность к пыльце деревьев, кустарников и растений провоцирует развитие такого заболевания, как поллиноз или аллергический сезонный риноконъюнктивит. В народе распространено название «сенная лихорадка», хотя болезнь никакого отношения к лихорадке не имеет, а сено не является пусковым механизмом для начала заболевания.
Отличительной особенностью поллиноза является сезонность. Признаки болезни из года в год проявляются только в период цветения определенных видов растений. При поллинозе происходит поражение слизистых оболочек глаз и верхних дыхательных путей в результате оседания в них пыльцы. Также при этом заболевании оказывается воздействие на нервную систему и внутренние органы. Нередко возникает перекрестная аллергия, когда при непереносимости некоторых пищевых продуктов возникают аллергические реакции на пыльцу родственных кустарников и деревьев, или сочетанная, при которой поллиноз развивается в ответ на внедрение нескольких видов пыльцы.
В группе риска находятся преимущественно женщины в возрасте от 25 до 45 лет. В детском же возрасте поллинозом чаще всего страдают мальчики. Распространенность болезни довольно значительная. Несмотря на то, что поллиноз не входит в группу заболеваний, которые оказывают влияние на продолжительность жизни, он может существенно снизить качество жизни. Особенно в тех случаях, когда сенсибилизация на пыль присоединяется к уже имеющимся аллергическим заболеваниям вроде атопического дерматита или бронхиальной астмы.
Очень часто поллиноз принимают за ОРЗ, особенно в самом начале. Ведь признаки при этих заболеваниях практически идентичны друг другу: слезотечение, головная боль, утомляемость, слабость, снижение аппетита, заложенность носа, насморк, чихание и кашель. Но при этом всё же можно выделить ряд отличий, на основании которых можно заподозрить развитие пыльцевой аллергии, т. е. поллиноза.
Чаще всего поллиноз проявляется в виде ринита и конъюнктивита, немного реже встречаются атопический дерматит и сезонная бронхиальная астма:
— Сезонный ринит характеризуется обильными водянистыми выделениями из носа, к которым присоединяются щекотание и зуд в носу, заложенность носа, приступообразный кашель. У детей поллиноз данного вида может протекать в сочетании с шумом и болью в ушах.
— При сезонном конъюнктивите отмечается отечность и покраснение слизистой оболочки глаз, слезотечение, ощущение зуда и «песка». Как правило, при истинном сезонном конъюнктивите отделяемое из глаз слизистого характера, гнойные выделения появляются лишь в случае занесения инфекции.
— атопический дерматит при поллинозе проявляется высыпаниями на открытых участках тела. Заболевание протекает разной степени тяжести, от незначительной крапивницы до сильнейшего ангионевротического отека Квинке.
— приступы удушья характерны для сезонной бронхиальной астмы.
При поражениях нервной системы и внутренних органов поллиноз может сопровождаться такими заболеваниями как вульвит, эпилептоподобные припадки, арахноэнцефалит.
Все признаки поллиноза исчезают по мере того, как растения, кустарники и деревья отцветают. В общей сложности заболевание продолжается в течение 4-6 недель, в тяжелых случаях – весь весеннее — летний период.
При поллинозе лечение направлено на снижение сенсибилизации организма. С этой целью используются антигистаминные средства, в случае их неэффективности или при тяжелом течении назначаются глюкокортикостероиды. Одновременно применяются средства для устранения симптомов заболевания, как местного, так и общего значения. Не рекомендуется использовать для лечения у детей поллиноза препараты, в состав которых входят листья, почки, цветы, кора и корни различных растений, кустарников и деревьев.
В острый период при поллинозе следует строго соблюдать диету. В обязательном порядке из рациона должны быть исключены мед и перекрестно-реагирующие продукты. Например, при аллергии на злаки по мере возможности исключаются зерновые каши, хлебобулочные изделия, макаронные изделия. Нельзя употреблять в пищу яблоки, киви, орехи, сливы, картофель и ряд других продуктов при сенсибилизации к пыльце ольхи, березы, яблонь. Плоды цитрусовых не употребляются при реакции на пыльцу сорных трав.
В тяжелых случаях показан переезд в другую климатическую зону.
Профилактика поллиноза должна быть комплексной, включающей в себя элиминационные мероприятия, специфическую иммунотерапию и соблюдение диеты.
Элиминационные мероприятия при склонности к поллинозу заключаются в выполнении ряда требований для сведения к минимуму вредное влияние пыльцы на организм. С этой целью необходимо избегать посещения скверов, парков и тому подобных объектов. Количество поступающей в помещение пыльцы можно ограничить с помощью завешивания открытых форточек и окон марлей.
Для профилактики развития атопического дерматита желательно надевать одежду с длинными рукавами и штанинами. Рекомендуется убрать из комнаты букеты из цветов и комнатные цветущие растения.
Одним из наиболее эффективных методов в достижении ремиссии при поллинозе является проведение специфической иммунотерапии. Она заключается во введении в организм больного вне фазы обострения малых доз причинно-значимых аллергенов. С каждой инъекцией количество вводимого аллергена увеличивается, в результате манипуляций снижается гиперчувствительность. Лечебные процедуры проводятся только в специализированных кабинетах под наблюдением специалиста.
В стадии ремиссии употреблять в пищу можно все продукты, но при этом не злоупотреблять ими.
Видео с YouTube по теме статьи:
источник
Аллергии могут проявляться разнообразными симптомами, среди которых насморк и чихание – наиболее очевидные для сезонных аллергий. Но некоторые симптомы не столь очевидны и не всегда диагностируются – боль в теле и чувство усталости.
Аллергические реакции могут быть факторами риска развития синдрома хронической усталости. Это сложное и изнурительное заболевание, влияющее на разные части тела, симптомы которого включают неполноценный сон, слабость и боли в мышцах и суставах, головные боли, проблемы с концентрацией и памятью.
Многие люди с диагнозом синдром хронической усталости демонстрируют сверхчувствительную иммунную систему и часто оба условия (СХУ и аллергия) проявляются одновременно. Раздражители окружающей среди (например, споры плесени) и пищевые аллергии часто влияют на состояние.
Кашель и чихание во время аллергии также могут спровоцировать болезненность, что вызвано напряжением мышц спины, мышц живота. В целом, когда человек вступает в контакт с аллергенами, вся иммунная система испытывает воспалительные процессы с участием пазух, кожи, дыхательных путей, суставов.
Организм упорно работает, чтобы избавиться от внешних аллергенов, по существу исчерпывая себя, что приводит к суставной боли, к тому, что ломит спину, болит шея и голова.
Когда разговор заходит о пищевой аллергии, то боль в плече или болит колено – не те симптомы, с которыми она ассоциируется. Тем не менее для людей, у которых артрит или другие воспалительные суставные заболевания, пищевая аллергия может вызвать боли (вследствие воспаления).
Симптомы проявляются не сразу, а могут развиваться через день после потребления определенных продуктов, которые вызывают аллергические реакции. Семена подсолнечника, грецкий орех, кешью, кокос и ананас, но особенно соя, способны спровоцировать мигрени.
Боли в спине, шее и суставах, головные боли могут вызывать экологические аллергии. Правда в том, что суставный характер боли неизбежен из-за связи аллергических реакций с воспалением.
Почти все, включая продукты, шерсть собак, лекарства, воздушные аллергены могут вызывать аллергическую реакцию, и симптомы варьируются от легкой степени до тяжелой, причиняя боль разным органам.
Тяжесть в области сердца, стеснение или генерализованная боль в грудной клетке, затрудненное дыхание с хрипами, кашель – симптомы аллергической астмы, до, во время и после приступов, которые могут привести к повреждению мышц скальена. Эти мышцы расположены со стороны шеи, прикрепляя шейный позвонок к 1-ому и 2-ому ребру. Поражение скуловой мышцы при сильном кашле вызывает боль в верхней части грудной клетки и излучается в руки.
Боль в груди считается ранним предупреждением астмы, это означает, что приступ неизбежен, если не предпринять действий. Исследования показали, что тяжесть в груди может быть единственным симптомом астмы у некоторых пациентов и субъективным симптомом. Это означает, то, что чувствует человек, невозможно оценить со стороны.
Одни пациенты описывают тупую боль, другие как острый, колющий сердечный тип. Но боль в груди часто путают с сердечно сосудистыми заболеваниями (стеснение и тяжесть в грудной клетке – не всегда симптомы астмы). Многие сердечные заболевания, проблемы с пищеварением, мышечные и нервные расстройства также могут вызывать подобные симптомы.
Стенокардия, когда, кажется, что сердечко выскочит, связанная с астмой, часто возникает в процессе физических упражнений или в ночное время.
Если астма является причиной болей в груди, то лечиться, как правило, начинают с ингаляционных кортикостероидов.
Может ли при аллергии болеть горло? Симптоматика аллергических реакций весьма разнообразна. Например, аллергический ларингит – диффузное (широко распространенное) или местное воспаление гортани в ответ на хроническое или острое раздражение, вызванное аллергическим агентом. Раздражение приводит к покраснению (эритеме) и отеку любой части гортани.
Проявление ларингита обычно внезапное и состояние ухудшается в течение трех дней. Основные симптомы: хриплый голос или потеря голоса, ощущение, что нужно очистить горло, боль в горле. Ребенок сложнее переносит заболевание; может наблюдаться высокая температура, выше 38 °C, больной отказывается от питья и еды, учитывая, что очень больно глотать, испытывает трудности с дыханием.
Нос и горло выложены железами, которые постоянно производят слизь. Эта слизь сохраняет верхние дыхательные пути во влажном и чистом состоянии, защищая от инфекций. Дискомфорт в горле, который может превратиться в боль и повлиять на гортань – наиболее распространенный симптом при аллергии на пыльцу.
Обычно, проглатывая аллерген (пыль или пыльца), при экологических аллергиях, мы не замечаем этого, но наш организм моментально реагирует, выделяя химические вещества, которые усиливают производство слизи, приводя к чрезмерным и раздражающим выделениям. У некоторых аллергиков последствием является сильный насморк, у других излишняя слизь стекает в горло – признак постназального затекания (постназального синдрома). Боль в горле при аллергии симптомы:
- ощущение щекотания, саднения в горле;
- кашель;
- отек и боль, которая особенно беспокоит, когда происходит проглатывание слюны и пищи;
Раздражение, если его не лечить, может привести к стрептококковой инфекции горла.
Аллергический конъюнктивит является одним из наиболее распространенных заболеваний глазной поверхности. Обычно он сопровождается аллергическим ринитом и известен как «аллергический риноконъюнктивит» (из-за высокой частоты сосуществования с аллергическим ринитом, аллергической астмой и атопическим дерматитом).
Повреждает поверхность глаз, вызывая изнурительные симптомы: зуд, покрасневший вид, воспаление и болезненность. Пыльца, перхоть животных (например, собачий мех), другие экологические антигены – основные раздражители. Чрезмерная реакция иммунной системы провоцирует организм высвобождать гистамин и другие активные вещества через тучные клетки. Кровеносные сосуды расширяются и расширяются, раздражая нервные окончания. Результат – усиление секреции слез.
Аллергические реакции связаны с расширением кровеносных сосудов, в том числе и к мозгу. В результате у некоторых людей может возникать синусовая головная боль при аллергии, у других – мигрень. Эти симптомы связаны и с сезонными изменениями погоды (например, изменения давления воздуха – известный раздражитель мигрени). В случае аллергии нужно определить и другие симптомы, которые сопровождают головную боль.
Согласно исследованиям, головные боли связаны с пищевой аллергией. Известно, что такой ингредиент как глутамат натрия, который обнаруживается во многих обработанных продуктов, – общий возбудитель головных болей, связанных с аллергией на пищевые продукты.
Ещё одна причина – тирамин. Природное соединение, которое встречается в ферментированных, маринованных и копченых продуктах (содержится в сырах, сметане, соевом соусе, алкогольных напитках, свиных продуктах). Подобно тирамину, фенилэтиламин также может вызывать головную боль, связанную с аллергией. Но соединение встречается в пищевых продуктах в количествах, слишком малых, за исключением шоколадных изделий.
Аллергический ринит чаще рассматривается как тривиальное заболевание и не опасное для здоровья состояние, но может негативно воздействовать на качество жизни, вызывая усталость, головные боли, проблемы со сном и когнитивные нарушения. Более того, сенная лихорадка тесно связана с астмой.
Когда иммунная система реагирует на общие экологические раздражители, у людей с тяжелой аллергией может произойти хроническое воспаление носовых пазух.
Это приводит к постоянной заложенности (поочередно заложена правая и левая ноздря), чиханию, болезненной отечности носа и лица. Боль в носу чаще ассоциируется с проблемами, связанными конкретно с носовой полостью, а не с нервами.
Трудно провести различие между болью в суставах, связанной с простудой или сезонной аллергией, пока не будут учтены другие симптомы. Могут ли при аллергии болеть суставы? Однозначно, да. Боль в суставах при сезонных аллергиях объясняется повышенным воспалением, поскольку антитела пытаются бороться с чужеродными аллергенами, вызывая аллергию. Тело истощается от давления, которое накладывается на иммунную систему, вызывая боль в суставе.
При аллергии болят суставы, когда аллергическая реакция является случайной причиной эпизодической ревматической боли или синовита у некоторых атопических пациентов, независимо от того, есть у них основной артрит или нет. Обычно это реакции гиперчувствительности типа I, хотя считается, что некоторые пищевые аллергические реакции являются иммунными комплексно-опосредованными.
Тяжелая боль в животе является симптомом, который указывает на чрезвычайную ситуацию. Но в некоторых случаях она может имитировать боль, вызванную серьезным абдоминальным заболеванием, и являться результатом гиперчувствительности к пище. Пурпура, артрит и боль в животе – «классическая триада» аллергической пурпуры, известной как геморрагический васкулит или болезнь Шёнлейна-Генох.
Некоторые случаи включают желудочно-кишечные кровотечения в качестве четвертого критерия. Боль в животе носит колический характер, часто сопровождается рвотой и тошнотой, диареей или запором, в стуле может наблюдаться слизь или кровь. Но иногда, когда болит животик – это единственный признак гиперчувствительности к пище.
Боль в ушах – менее распространенный симптом сезонной аллергии, который обычно является показателем заложенности носа или инфекции уха (воспаленной евстахиевой трубы) – мембранная подкладка евстахиевой трубы в среднем ухе воспаляется, реагируя на пыльцу. Это может вызвать дисбаланс давления в ухе и ощущение заложенных ушей.
Конечно, не каждый аллергик, во время сезонной аллергии, может заболевать, но вместе с тем больное ушко остается одним из самых неприятных симптомов, не только чрезвычайно болезненным, но способным повлиять на сенсорное восприятие, оказывая негативное влияние на способность слышать и концентрироваться. Случаи ушной инфекции чаще встречаются у детей, поскольку евстахиева труба у них менее развита.
Симптомы аллергической реакции могут быть мягкими, с ощущением зуда в ротовой полости, но могут проявляться отеком слизистой дыхательных путей, в сопровождении хрипов и респираторного дистрасса, что потенциально угрожает жизни и другими серьезными симптомами, как:
- абдоминальные спазмы;
- боль или стеснение в груди;
- понос;
- трудность глотания;
- головокружение;
- тошнота или рвота;
- учащенное сердцебиение;
- отек лица (глаз или языка);
- затрудненное дыхание;
- состояние беспокойства и даже беспамятство.
Диагноз аллергических заболеваний основан на сочетании клинической истории пациента, семейной истории, физического обследования, кожных и лабораторных тестов. Эти тесты служат для подтверждения диагноза аллергии и выявления потенциальных аллергенов.
Наиболее распространенным является прик-тест, представляющий прокол в кожу с экстрактом определенного аллергена и наблюдение за реакцией на коже. Анализ на кровь – специфическое для сыворотки IgE-антитело – предоставляет информацию, подобную тестированию на коже.
Ряд медикаментозных средств, безрецептурных и отпускаемых по рецепту, способны помогать облегчить симптомы, но не вылечивать:
- Антигистамины, противодействующие гистамину. Побочный эффект антигистаминных препаратов первого поколения связан с сонливостью, но новейшие препараты не вызывают такой проблемы.
- Назальные стероиды: противовоспалительные спреи помогают уменьшить воспаление, отеки и образование слизи. Они работают хорошо как единственное средство, но для некоторых людей – в сочетании с антигистаминами; в рекомендуемых дозах они относительно свободны от побочных эффектов.
- Деконгестанты: доступные в капсулах и форме спрея противозастойные средства помогают снизить отечность и дискомфорт при синусите.
Иммунотерапия: единственный лечебный способ для пациентов, которые не находят помощи при применении медикаментозных средств.
Обеспечивает длительную защиту в течение нескольких лет после того как была закончена терапия.
Избавляться от факторов окружающей среды, вызывающих аллергические реакции, вряд ли удастся, но лучшее, что можно сделать, минимизировать их воздействие. Например, если у вас аллергия на парфюмерную или бытовую пыль, нужно попытаться свести к минимуму воздействие, использовать средства, не содержащие запаха мыла.
Старайтесь не сушить одежду и постельные принадлежности на улице, когда количество пыльцы особенно велико. Носите солнцезащитные очки для защиты глаз от пыльцы, а в тяжелых случаях аллергии – маску.
Для эффективного лечения аллергии, наши читатели успешно используют новое эффективное средство от аллергии. В его состав входит уникальная запатентованная формула, которая обладает крайне высокой эффективностью в лечении аллергических заболеваний. Это одно из самых результативных, на сегодняшний день, средств.
Некоторые не медикаментозные методы помогают облегчить состояние, например, упражнение по дыханию, медитация, пакетики со льдом, нанесенные на лоб, при головной боли, успокаивающие теплые ванночки с травами для ног.
источник
Поллиноз – это комплекс сезонных аллергических реакций на пыльцу растений. Заболевание проявляется ринитом, дерматитом, конъюнктивитом, астмоидным бронхитом аллергического характера. Характеризуется отечностью слизистых носа и глаз, заложенностью носа, насморком, чиханием, кашлем, удушьем, нарушением обоняния, зудом и кожными высыпаниями. Без соответствующего лечения будет иметь прогрессирующее течение, может перейти в бронхиальную астму. Диагностируется с помощью риноскопии, аллергопроб, исследования риноцитограммы. Лечение — антигистаминные средства, топические ГКС, АСИТ.
Поллиноз («сенная лихорадка») происходит от от латинского слова «pollen» – пыльца. Как правило, заболевание развивается в детском или молодом возрасте. Болезнь протекает циклически, обостряется в период появления аллергена и переходит в стадию ремиссии при его исчезновении.По данным ученых, 10-15% населения планеты страдает пыльцевой аллергией. Чаще всего поллиноз встречается в условиях сухого и теплого климата, в регионах, где произрастает множество видов опыляемых растений. Большую часть пациентов составляют молодые люди 10-30 лет, проживающие в мегаполисах. У сельских жителей поллиноз наблюдается реже. Поллиноз чаще развивается у женщин (в некоторых регионах России болеет каждая третья женщина). На уровень заболеваемости влияют экологические, климатические и географические факторы.
Аллергические заболевания развиваются при сенсибилизации (повышении чувствительности) к воздействию определенного фактора внешней среды. При поллинозе в роли такого фактора выступает пыльца трав и деревьев. Мелкая пыльца размером всего 10-50 микрон оседает на коже и слизистых оболочках больного, вызывая специфическую реакцию организма.
Период обострения поллиноза совпадает с периодом цветения определенных деревьев и трав. Больные с аллергией на пыльцу орешника, дуба, ольхи и березы переживают обострение поллиноза в апреле и мае. В июне и июле страдают пациенты, у которых развилась аллергия на пыльцу злаковых (тимофеевки, лисохвоста, овсяницы, пырея и мятлика). В августе и сентябре симптомы болезни появляются у людей с аллергией на пыльцу амброзии, лебеды и полыни.
Выраженность клинических проявлений зависит от погоды. В ветреную сухую погоду концентрация пыльцы в воздухе повышается, и симптомы поллиноза усиливаются. В дождливую сырую погоду в воздухе присутствует небольшое количество пыльцы, и проявления болезни становятся менее выраженными.
Решающая роль в возникновении поллиноза принадлежит наследственной предрасположенности. Если аллергическими заболеваниями страдают оба родителя, вероятность развития аллергии у ребенка составляет 50%, если один – 25%, если аллергических заболеваний у родителей нет – около 10%. Риск возникновения поллиноза увеличивается, если ребенок в раннем возрасте постоянно находится в загрязненной аллергенами среде, неправильно питается или часто болеет вирусными заболеваниями.
Как правило, сенная лихорадка развивается в две стадии. На первом этапе возникают проходящие клинические проявления болезни. Пациенты жалуются на ощущение зуда в носу, глотке, ушах и области трахеи. Веки больного становятся отечными и гиперемированными. Характерны длительные приступы непрерывного чихания. Появляется слизистое отделяемое из носа. Развивается аллергический конъюнктивит, сопровождающийся светобоязнью, слезотечением и ощущение песка в глазах.

Поллиноз может сопровождаться явлениями так называемой «пыльцевой интоксикации» — утомляемостью, повышенной раздражительностью, снижением аппетита, депрессией и приступами мигрени. Если больной по какой-то причине проглатывает пыльцу (например, с медом), возможно появление тошноты и рвоты, которые сопровождаются резкими болями в животе.
Диагноз «поллиноз» выставляется на основании характерного анамнеза (сезонность обострений, наследственная предрасположенность), данных объективного осмотра отоларинголога и дополнительных исследований.
Во время осмотра носовой полости (риноскопия) выявляется отек слизистой, сужение носовых ходов. При закапывании в нос сосудосуживающих средств отечность слизистой сохраняется. Обнаружение эозинофилов при исследовании отпечатков слизистой оболочки глаз и носа подтверждает аллергическую природу заболевания. Для выявления конкретного аллергена, ставшего причиной развития поллиноза, проводят серии провокационных тестов и кожных аллергопроб.
Необходимо свести к минимуму контакт с аллергеном. Больному поллинозом рекомендуют сократить время пребывания на улице, особенно – в сухую и ветреную погоду. Не рекомендуется открывать окна. Следует использовать специальные очистители воздуха, предназначенные для улавливания пыльцы растений, исключить из рациона определенные продукты, которые могут стать причиной развития перекрестной аллергии. При легком течении поллиноза пациенту назначают антигистаминные средства (для приема внутрь – астемизол, фексофенадин, лоратадин, местно – спреи левокабастин и азеластин).
Пациенту, страдающему поллинозом средней степени тяжести, рекомендуют использовать глюкокортикостероиды местного действия (назальные спреи триамцинолон, флутиказон, мометазон, беклометазон и т.д.). При бронхиальной астме применяются ингаляционные глюкокортикостероидные препараты. При сопутствующих тяжелых вирусных, бактериальных, грибковых инфекциях и иммунных нарушениях глюкокортикостероиды следует использовать с осторожностью.
При тяжелом течении поллиноза местные глюкокортикостероиды комбинируют с антигистаминными препаратами общего действия. Если пациента беспокоит выраженная заложенность носа, возможно назначение сосудосуживающих средств (нафазолина, ксилометазолина, оксиметазолина) сроком не более недели. Следует помнить, что длительное применение подобных препаратов может привести к развитию медикаментозного ринита. Тяжелое течение поллиноза в сочетании с сужением носовых ходов является показанием к хирургическому лечению. Операция заключается в частичном удалении носовых раковин и может быть проведена различными способами, в том числе с применением лазера и криодеструкции.
Самым эффективным средством в борьбе с поллинозом является аллергенспецифическая иммунотерапия. Схема лечения предусматривает введение в организм пациента возрастающих доз аллергена. В результате лечения чувствительность организма больного к аллергену снижается. Специфическую иммунотерапию можно проводить одновременно с приемом лекарственных средств.
Пациентам с поллинозом рекомендуют принимать меры, направленные на ограничение контакта с аллергенами:
- Если есть возможность, на время периода цветения стоит уезжать в другую климатическую зону.
- Больным категорически не рекомендуют выезжать за город в период цветения.
- Проветривать помещение лучше в сырую безветренную погоду. Для того, чтобы предотвратить проникновение аллергена в квартиру, на окно можно повесить смоченную плотную ткань.
- Пациентам с поллинозом следует принимать душ после прихода с улицы.
- В период обострения рекомендуется несколько раз в день промывать глаза и полоскать горло для удаления аллергена.
- Вещи после стирки не следует сушить на улице, чтобы избежать оседания пыльцы.
источник
Поллиноз – это обширная группа аллергий, вызываемых пыльцой растений. Само название заболевания «поллиноз» происходит от английского слова pollen (пыльца). Устаревшее наименование этого недуга – «сенная лихорадка», то есть болезнь, которая проявляется активным воспалением разных систем организма в ответ на близкий контакт с растениями, например, с сеном.
Это сезонный недуг, так как развивается он исключительно на фоне цветения растений, чья пыльца является для человека аллергеном. От поллиноза в разных регионах страдают от 0,5% до 15% населения, то есть это довольно распространенная медицинская проблема.
То, как именно проявляется болезнь «поллиноз», зависит от индивидуальной чувствительности человека к аллергенам, масштабов воздействия, а также от наличия других заболеваний, и аллергий в том числе.
Поллиноз – одно из самых распространенных заболеваний в мире. Горожане болеют им чаще, чем жители села, в 4-6 раз.
В детстве мальчики болеют чуть чаще девочек, но после 15 лет ситуация меняется, и мужчины страдают от поллиноза немного реже женщин. Болезнь может впервые проявить себя и в зрелом возрасте. В последнее время мужчины в силу увлечения гормонами для различных целей в большей степени стали относиться к группе риска, чем ранее. Например, известен случай, когда с поллинозом у молодого человека удалось справиться только после того, как он отказался от приема гормональных препаратов, используемых бодибилдерами.
Как было сказано выше, в детстве девочки страдают от поллиноза реже, но после того, как у них начинается период полового созревания, на фоне гормональных бурь они становятся более подверженными воздействию потенциальных аллергенов, поллиноз вызывающих в том числе. Но есть в жизни женщины два важных периода, когда в силу глобальной гормональной перестройки организма она более уязвима и при этом испытывает сложности со средствами защиты от поллиноза. Это беременность и кормление грудью.
Основная опасность поллиноза в период вынашивания ребенка – это риск присоединения бактериальной инфекции на фоне ослабленного иммунитета. Это может привести к отеку голосовых связок, отиту, гаймориту, трахеиту, а также к дерматиту. У беременной на фоне поллиноза могут наблюдаться головные боли, в частности, мигрени, и даже судорожные припадки.
Ситуация осложняется тем, что использование медикаментозных средств при беременности должно быть минимальным. Поэтому обычно в этот период женщинам назначают промывание носа слабо подсоленной водой, ингаляции физраствором или содовым раствором. Из медикаментов разрешены антигистаминные препараты последнего поколения.
Врачи категорически не рекомендуют беременным женщинам спасаться от поллиноза сосудосуживающими препаратами и такими антигистаминными лекарствами, которые относятся к первому поколению (Супрастин, Димедрол и т. п.) – действующие вещества последних могут проходить сквозь плаценту, а значит, есть риск воздействия на будущего ребенка.
В период лактации рекомендации в основном те же, что и для беременных женщин, но с незначительными дополнениями. Разрешены антигистаминные препараты последнего поколения, бронхорасширяющие средства и даже кортикостеродные препараты. В период кормления лучше использовать лекарства в виде аэрозоля – таким образом удастся минимизировать попадание действующих веществ в грудное молоко. В первые полгода жизни младенца кормящей матери нельзя принимать теофиллин.
Чаще всего заболевание поллиноз впервые проявляется в детском возрасте, у детей старше 3 и младше 10 лет. В более раннем возрасте заболевание встречается редко. В группу повышенного риска входят дети, родители которых являются аллергиками. В возрасте до 14 лет поллиноз чаще поражает мальчиков, а после 15 аллергия на пыльцу растений в большинстве своем проявляется у представительниц женского пола.
Чаще всего поллиноз у детей протекает в форме ринита или сочетается с поражением глаз – конъюнктивитом (данное сочетание называется риноконъюнктивальным синдромом).
Человека, страдающего от сенной лихорадки, в сезон цветения несложно отличить от здоровых людей. В список самых распространенных симптомов поллиноза входят:
- насморк, у человека буквально «льет из носа»;
- першение в горле и кашель;
- конъюнктивит и активное слезотечение;
- раздражения на коже (дерматит);
- усталость и повышенная раздражительность, нарушения сна.
Поллиноз, симптомы которого обычно проявляются так ярко, может стать причиной не столь заметных, но не менее серьезных состояний:
- Пищеварительная система у некоторых людей, страдающих от поллиноза, реагирует на пыльцевую атаку нарушением стула, тошнотой, болями в эпигастрии (область живота между мечевидным отростком грудины и пупком). Такая реакция чаще всего связана с проникновением аллергенов в пищеварительный тракт.
- Нервная система пациентов с поллинозом в период цветения тоже дает сбои. Чаще всего при высокой концентрации пыльцы в воздухе страдают дети. Это может выглядеть как слабость, головные боли, расстройства сна, скачки температуры.
- Аллергия на пыльцу растений негативно отражается также на сердце и сосудах. Среди симптомов поллиноза – повышение артериального давления, тахикардия (учащение сердцебиения) и др. Характерно, что подобные проявления не фиксируется у человека вне аллергического сезона.
Врачи выделяют следующие причины аллергии на пыльцу, своего рода факторы риска, которые приводят к сенсибилизации – так называется момент, когда организм сталкивается с аллергеном впервые и демонстрирует повышенную чувствительность к нему:
- наследственность, то есть в семье человека уже есть аллергики;
- повышенный уровень IgE в крови. Например, такая ситуация наблюдается у 75% детей, чьи мама и папа являются аллергиками. 10-кратное превышение уровня IgE говорит о значительных рисках развития аллергии в ближайшие 1,5 года;
- дата рождения. Например, у младенцев, появившихся на свет в сезон активного распространения пыльцы, риск заболеть выше, чем у детей, рожденных зимой;
- дефицит веса при рождении;
- частые ОРЗ;
- пристрастие к табаку;
- любовь к вредным для здоровья продуктам питания;
- проживание в местах с плохой экологией и др.
Разновидность аллергии «поллиноз» развивается по классической схеме. При попадании зерен пыльцы в организм генетически предрасположенного к аллергиям человека развивается так называемая иммунологическая фаза. На этом этапе начинают активно вырабатываться антитела IgE – иммуноглобулины Е. Они связаны с тучными клетками и базофилами.
В момент взаимодействия аллергена с IgE происходит выброс медиаторов аллергии. В их число входят гистамин, лейкотриены, серотонин и др. Соответственно, развивается вторая, патофизиологическая фаза. На этой стадии (в среднем через 15 минут с момента начала контакта человека с аллергеном) проявляются внешние симптомы поллиноза: слизистые отекают, начинают вырабатывать повышенное количество слизи, развивается спазм гладкомышечных тканей.
Пыльца вырабатывается растениями, которые опыляются ветром – ее концентрация в воздухе значительно выше, чем пыльцы растений, которые опыляются насекомыми. Не каждая пыльца может вызывать аллергическую реакцию. Для этого должны соблюдаться следующие условия:
- пыльца должна быть высоко аллергенна и провоцировать образование антител в крови человека;
- растение, которое продуцирует аллергенную пыльцу, должно быть широко распространено на территории региона;
- пыльца должна быть достаточно легкой и летучей, чтобы ветер мог разносить ее;
- размер отдельных зерен пыльцы не должен превышать 35 мкм, иначе они не смогут попасть в дыхательные пути, естественный фильтр из волосков в носовых полостях задержит их;
- растение должно вырабатывать пыльцу в больших количествах, чтобы ее концентрация была достаточно высока.
Говоря о том, что такое аллергены, поллиноз и как они связаны, следует уточнить, что в каждом пыльцевом зерне может содержаться от 5 до 10 соединений, которые для человека являются антигенами (чужеродными и потенциально опасными веществами). При попадании в организм они вызывают образование антител и соответствующую аллергическую реакцию. Аллергены, вызывающие поллиноз, обнаруживаются также в листьях и стеблях растения. Считается, что самую сильную аллергическую реакцию вызывает экзина – оболочка пыльцы. Самые слабые аллергены – поллиноз проявляется относительно слабо – компоненты пыльцы с большим содержанием углеводов.
Исследования показали, что та фракция аллергенов пыльцы, что относится к водорастворимым соединениям, обычно поражает слизистые, а та, что входит в группу жирорастворимых веществ – вызывает раздражение на коже, то есть является причиной контактного дерматита.
В основном пик аллергии на пыльцу березы и других деревьев приходится на период с середины апреля и до конца мая. В список других деревьев, чья пыльца является довольно сильным аллергеном, входят также ольха, дуб, клен, орешник, вяз, ясень и тополь. Белый пух цветущего тополя, ежегодно усеивающий города России, даже стал причиной запрета на высадку этих деревьев на городских улицах. В некоторых городах после многочисленных жалоб людей, страдающих от болезни «поллиноз», количество тополей было значительно сокращено.
Когда аллергия на пыльцу березы подходит к концу, начинают цвести злаки: с начала июня и до конца июля. Среди особо аллергенных злаков есть как вполне официально высеваемые на полях Родины кукуруза и рожь, так и дикорастущие – мятлик луговой, овсяница луговая, тимофеевка, пырей, райграс, лисохвост и др.
Именно цветущий райграс в ноябре 2016 года в Австралии стал причиной одной из самых массовых эпидемий так называемой «грозовой астмы». Причиной послужили сильные грозы, благодаря которым размер пыльцевых зерен уменьшился, и они смогли проникнуть через физиологические барьеры организма. В результате от тяжелых приступов аллергической бронхиальной астмы при поллинозе пострадали даже те люди, которые были склонны к ней, но в целом нормально переносили сезон цветения райграса.
Сорные травы являются основным источником аллергенов в период с июля по сентябрь. Среди растений, к которым ученые относят сорные травы с крайне аллергенной пыльцой, следует назвать полынь и похожую на нее амброзию, а также лебеду, подсолнечник.
Наряду со злаками, сорняки чаще всего вызывают приступы аллергии при поллинозе на юге России. В Центральной полосе нашей страны все три группы аллергенов «популярны» в равной степени.
Аллергия (поллиноз) на некоторые виды растений может часто пересекаться с аллергией на определенные пищевые продукты. Это вызвано так называемой антигенной общностью: организм воспринимает пыльцу и эти продукты как один и тот же аллерген. В этом случае говорят о перекрестной аллергии. Например, при аллергии на пыльцу березы с высокой долей вероятности можно ожидать, что человек также будет страдать от аллергий на такие фрукты, как яблоки, абрикосы, вишня, а также от аллергии на орехи. А острая реакция на пыльцу подсолнечника, одуванчика или полыни предупреждает о повышенных рисках развития аллергии на мед, халву, дыни и арбузы, картошку, растительное масло и семечки, маргарин и ромашку.
Существует классификация форм поллиноза, основанная на степени тяжести протекания заболевания. Соответственно, говорят о легких, среднетяжелых и тяжелых формах поллиноза.
Причины аллергии на пыльцу определяют, как именно проявляется болезнь. Выделяют несколько основных форм болезни «поллиноз», в зависимости от того, на какие органы пришелся основной аллергенный удар:
- респираторные формы – поражение верхних и нижних дыхательных путей;
- кожные формы;
- поражения глаз;
- сочетанные поражения.
Это самое частое проявление поллиноза, ринит (насморк) или риносинусит (осложнение насморка в виде воспаления придаточных пазух носа) развиваются при этом заболевании в 95-98% случаев. Аллергический насморк проявляется в виде следующих симптомов:
- выделения из носа;
- постоянное чихание;
- ощущение хронической заложенности носа;
- сильный зуд в носовой полости.
Состояние, когда организм реагирует на пыльцевую атаку раздражением глаз, называется аллергическим конъюнктивитом. Это вторая по частоте встречаемости форма поллиноза, от нее страдают 91-95% пациентов. Она начинается с ощущения зуда в области глаз, потом развивается жжение, нестерпимое желание «почесать» внутренний угол глаза, а потом и веки. Из глаз начинает выделяться слизистый секрет, веки краснеют, яркий свет доставляет неприятные ощущения, в области надбровных дуг ощущается боль. При дальнейшем развитии событий может наблюдаться блефароспазм, повреждения слизистой.
Одно из самых серьезных осложнений, которое развивается при заболевании «поллиноз» – бронхиальная астма. С ней сталкиваются 30-40% пациентов. При поллинозе у детей данный вариант аллергии на пыльцу растений развивается достаточно редко. Бронхиальная астма может сочетаться с аллергическим дерматитом, а также с сочетанной формой поллиноза – риноконъюнктивальным синдромом. В последнем варианте, помимо классических симптомов бронхиальной астмы, поллиноз сопровождается кашлем, ощущением давления в груди и характерным дыханием со свистом.
Аллергический дерматит, который развивается при контакте с аллергенами, встречается довольно редко. Эта форма поллиноза чаще всего развивается после прикосновения к растениям – их листьям или стеблям. На пораженных участках кожа краснеет и покрывается мелкими водянистыми пузырьками – везикулами, пациент страдает от сильного зуда в этих местах.
Крапивница при поллинозе развивается в виде волдырей белого или светло-розового цвета разного размера. Часто отдельные элементы сливаются друг с другом, образуя масштабные поражения кожи. Такие волдыри обычно окружены покрасневшей (гиперемированной) кожей. Больной ощущает сильное жжение и нестерпимый зуд.
Отек Квинке представляет собой поллиноз, симптомы которого являются опасными для жизни. Это разновидность кожных проявлений поллиноза. Под данным названием подразумевают отек слизистых оболочек и подкожной жировой клетчатки. Чаще отек Квинке поражает молодых женщин, а у детей и лиц преклонного возраста он наблюдается реже.
При попадании аллергена в организм происходит массированный выброс гистамина, простагландинов и кининов, которые приводят к расширению кровеносных сосудов. При этом проницаемость стенок микрососудов значительно возрастает, что и выливается в форме отека. Данное состояние опасно тем, что страдают слизистые оболочки дыхательных путей, развивается отек гортани. Это может привести к асфиксии – нехватке воздуха, человек начинает задыхаться.
Чаще всего наблюдаются следующие смешанные (сочетанные) формы сенной лихорадки:
- бронхиальная астма при поллинозе на фоне ринита;
- аллергический дерматит на фоне ринита;
- риноконъюнктивальный синдром: сочетание ринита и конъюнктивита. Может проявляться плаксивостью, повышенной утомляемостью, потливостью, отказом от еды и бессонницей.
В более редких случаях при поллинозе развиваются поражения нервной и сердечно-сосудистой систем, желудочно-кишечного тракта и мочеполовой системы.
В процессе диагностики врач сначала предполагает поллиноз, потом подтверждает его лабораторным путем и заодно определяет, что именно является аллергеном в данном случае. После этого он оценивает, насколько тяжело проявляется болезнь «поллиноз» и решает, как ее следует лечить.
В ходе осмотра врач учитывает следующие факторы:
- есть ли в роду у пациента аллергики;
- действительно ли болезнь проявляется исключительно в период цветения;
- есть ли сезоны, включая зиму, когда пациент не страдает от поллиноза;
- действительно ли заболевание «поллиноз» повторяется из года в год, в одно и то же время.
На следующем этапе врач может назначить некоторые общие анализы для оценки состояния пациента, например, общий анализ крови, а также направить пациента на специфическую диагностику для определения аллергии на пыльцу растений.
Для оценки степени и месторасположения отека слизистой носа используют метод риноскопии. А для выявления обструкции носовых путей – метод риноманометрии. Обследование у офтальмолога позволяет оценить степень поражения конъюнктивы. При необходимости также проводят цитологическое исследование проб, взятых со слизистой носа и из глаз. Пациент также может быть направлен на рентген для изучения состояния лицевых пазух.
После получения результатов врач также проводит так называемую дифференциальную диагностику, то есть отбрасывает другие возможные заболевания, дающие схожие симптомы. К таковым в случае поллиноза относятся: фотодерматозы, конъюнктивиты, ОРВИ и др.
Если у человека поллиноз, аллергены, которые его вызывают, можно определить при помощи специальных методов диагностики:
- кожные пробы – проводят в период, когда нет опасности развития аллергии, а также при условии, что другие аллергические заболевания также находятся в состоянии ремиссии. Поллиноз у детей обычно диагностируется при помощи скарификационных или прик-тестов;
- провокационные тесты – обычно проводят только взрослым;
- определение IgE-антител в сыворотке крови.
Для того, чтобы определить, на что именно реагирует организм человека, используют различные пыльцевые аллергены из следующих групп:
- пыльца деревьев;
- отдельным пунктом – пыльца фруктовых деревьев;
- пыльца злаков;
- отдельным пунктом – пыльца культивируемых растений;
- пыльца сорных трав;
- пыльца цветов.
Поллиноз, лечение которого представляет определенные сложности, относится к заболеваниям, которые должны постоянно находиться под контролем врача. Ни в коем случае нельзя оставлять без внимания проявления поллиноза как у детей, так и у взрослых. Конечно, лучший способ не страдать от поллиноза – это полностью элиминировать аллергены. Но это не всегда возможно, и тогда используются достижения фармакологии и метод аллерген-специфической иммунотерапии (АСИТ).
Медикаментозные методы при лечении поллиноза направлены на борьбу с его проявлениями. Главное вещество, запускающее аллергические реакции в организме – это медиатор гистамин. Поэтому основное место в лечении поллиноза занимают противогистаминные препараты, которые должны эффективно купировать чихание, зуд и ринорею (сопли ручьем из носа).
Только антигистаминные препараты используются при легком течении заболевания «поллиноз». Если говорят о поллинозе 2 ступени (средней тяжести), то могут быть назначены гормональные препараты местного действия – топические глюкокортикостероиды. При тяжелом течении назначаются антигистаминные средства системного действия в сочетании с топическими глюкокортикостероидами. Бронхиальная астма при поллинозе может стать причиной назначения бронхорасширяющих препаратов.
Назначать методы лечения поллиноза и осуществлять подбор терапии должен только врач.
Так как причина поллинозов – пыльца, существует специальный метод по приучению организма к контакту с ней. Курс аллерген-специфической иммунотерапии разрабатывается и проводится врачом-аллергологом. Главные цели аллерген-специфической иммунотерапии:
- уменьшить чувствительность тканей к аллергенам;
- добиться снижения степени гиперреактивности тканей к медиаторам (гистамин, простагландины и т. п.);
- максимально уменьшить симптомы проявления аллергии.
Суть АСИТ заключается в постепенном введении в организм пациента увеличивающихся доз аллергена, на который у него наблюдается реакция. Этот метод еще называют «прививкой от аллергии». В реальности, это единственный способ справиться с такой проблемой как сезонный поллиноз, или хотя бы в значительной мере уменьшить проявления аллергии на пыльцу растений.
В ходе АСИТ организм обучается вырабатывать иммуноглобулины G4 (IgG4). Эти вещества блокируют аллерген и не дают развиваться аллергическим реакциям. Параллельно АСИТ приводит к снижению уровня IgE, что уменьшает выраженность проявлений поллиноза.
Сегодня АСИТ проводят в виде курса подкожных инъекций – только в присутствии врача, готового в любой момент оказать помощь пациенту, либо в виде препаратов, принимаемых сублингвально,то есть под язык – и в этом случае проведение терапии возможно дома. Существуют также препараты, которые можно принимать интраназально – путем нанесения вещества на слизистую носа, и эндобронхиально – путем вдыхания.
Длительность лечения, позволяющего добиться стойкого эффекта, составляет около 3-5 лет.
Поллиноз, лечение которого должно проводиться своевременно, чреват различными осложнениями, причем некоторые из них могут быть опасны для жизни.
Одно из самых частых осложнений сезонного поллиноза (36% случаев) – это синусит, болезнь придаточных пазух носа. Нередко она развивается из-за частого и продолжительного использования сосудосуживающих капель. Данная разновидность лекарств ухудшает кровообращение в носовой полости, что приводит к развитию воспаления и активизации гнойных процессов.
Аллергический конъюнктивит, вызванный поллинозом, в случае присоединения бактериальной инфекции может перерасти в гнойное воспаление глаз. В список возможных осложнений в этом случае входят кератит, глаукома и др.
Бронхиальная астма при поллинозе может быть одной из его форм, а может развиться уже в ходе заболевания, и таким образом является вариантом осложнения. Причиной является распространение воспалительных процессов в область бронхов. Учитывая особенности протекания такого заболевания как поллиноз, бронхиальная астма при отсутствии своевременного лечения может перерасти в астматический статус – тяжелое, жизнеугрожающее состояние. При этом развивается отек бронхиол, заполнение их мокротой, которую очень сложно удалить, что, в свою очередь, провоцирует удушье и нехватку кислорода. Смертность от астматического статуса составляет 5%.
При разработке мер профилактики сенной лихорадки следует учитывать, что главной причиной поллинозов является пыльца. А пыльца подразумевает сезонность. Рассмотрим эти два фактора подробнее, чтобы понимать, когда речь должна идти о первичной профилактике, предназначенной для предупреждения возникновения аллергического приступа, а когда – о вторичной, цель которой – остановить ухудшение состояние человека, уже страдающего от поллиноза.
Пыльца – вот главная причина поллинозов. Стоит избавить пациента от контакта с ней, как аллергия (поллиноз) исчезнет. Хотя выброс пыльцы ветроопыляемых растений обычно приходится на раннее утро, максимальные концентрации ее в воздухе наблюдаются днем и ближе к вечеру, так как именно в это время самая высокая циркуляция воздуха. Особенно тяжелое время для аллергиков наступает в сухую погоду. Дождь полностью убирает пыльцу из воздуха и приносит облегчение страдающим людям.
Цветение разных видов приходится на разное время года. Соответственно, врачи указывают на существование трех основных пиков заболевания сенной лихорадкой: весной, летом и осенью. В большинстве случаев у каждого пациента «свой» сезонный поллиноз, но у некоторых людей наблюдается аллергия на разные виды пыльцы, поэтому они страдают от поллиноза с весны до осени. Но основные массы граждан чихают и истекают соплями весной, когда наблюдается цветение большинства растений. Состояние больных в период цветения ухудшается за городом, так как там выше концентрация пыльцы.
Сезонность заболевания «поллиноз» позволяет аллергикам в качестве профилактики уезжать из опасных мест в период цветения вредных для них растений. Аллергологи вместе с ботаниками давно разработали так называемые календари цветения. Например, для европейской части нашей страны выделяют три основных периода сезонного поллиноза:
- апрель-май: период, когда цветут деревья;
- июнь-июль: период цветения злаков;
- июль-август: цветение сорных трав, а на юге – полыни и подсолнуха.
Соответственно, если у человека аллергия на пыльцу березы, то ему следует уехать из региона, где начинает цвести береза, уже в начале апреля.
При наследственной предрасположенности к поллинозу причины аллергии на пыльцу в определенной степени кроются в генах человека, изменить их невозможно. Поэтому, чтобы максимально снизить риски развития болезни «поллиноз», необходимо, прежде всего, снизить общую антигенную нагрузку на человека, предрасположенного к аллергиям. Помимо этого, в список методов первичной профилактики входит общее оздоровление организма: физическая активность, методы закаливания, соблюдение режима работы и отдыха и др.
Среди методов первичной профилактики, которые должны быть организованы на уровне создания безопасной для населения среды – продуманное озеленение городов, позволяющее по возможности снизить сезонную концентрацию пыльцы, опасной для людей с поллинозом.
Наконец, при планировании рождения детей родителям, страдающим от аллергии, лучше рассматривать варианты рождения ребенка зимой – это позволит снизить риски развития у него сезонного поллиноза.
Если человек уже страдает от поллиноза, ему следует, прежде всего, научиться самому и обучить членов своей семьи правилам экстренной помощи при тяжелых приступах аллергии (поллиноза), например, что делать при развитии приступа астмы при поллинозе или отека Квинке. На первом месте стоят методы фармакотерапии и своевременного проведения АСИТ.
Кроме этого, учитывая, что причина поллинозов – это пыльца, следует минимизировать контакты с потенциальными аллергенами:
- уезжать из города в сезон цветения растений, являющихся причинами аллергии на пыльцу;
- исключить из рациона продукты, дающие перекрестную аллергию, а также продукты, относящиеся к распространенным пищевым аллергенам;
- избегать деятельности, связанной с вдыханием или иными видами контакта с потенциально аллергенными веществами и др.
Если уехать не получается, то дома, помимо плотно закрываемых дверей, следует активно использовать любые средства, позволяющие очищать воздух и контролировать наличие пыльцы в нем: очистители и увлажнители воздуха, кондиционеры, водные пылесосы и др. В сезон цветения в солнечную ветреную погоду лучше не выходить на улицу. После посещения улицы следует сменить одежду и принять душ.
На это время стоит полностью отказаться от фитотерапии, а также не проводить никакие процедуры, связанные с воздействием на иммунную систему – например, вакцинацию или плановые хирургические операции.
источник