Если у вас присутствуют такие симптомы, как свистящее дыхание, кашель или затрудненное дыхание, это еще не означает, что у вас астма. Другие болезни могут иметь схожие симптомы. Давайте рассмотрим некоторых из «масок астмы».
Заболевания, имеющие симптомы схожие с астмой
Поскольку одни и те же симптомы могут проявляться при астме и еще при целом ряде заболеваний, перед постановкой диагноза необходимо пройти тщательное обследование. Симптоматика астмы отмечается у следующих заболеваний:
- Синусит: также называют инфекцией носовых пазух; это воспаление или отек носовых пазух. Синусит часто является сопутствующим заболеванием.
- Ишемия миокарда: заболевания сердца, которое характеризуется нарушением кровообращения в мышечных тканях сердца.
- Эмболия легких: закупорка легочной артерии или одной из ее ветвей тромбом (обычно сгустком крови).
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ): нарушение пищеварительной системы, при котором содержимое желудка и желудочная кислота попадают обратно в пищевод, вызывая изжогу, которая, в свою очередь, может спровоцировать обострение астмы.
- Стенокардия: боль в груди вследствие нарушения кровоснабжения сердца.
- Хроническая обструктивная болезнь легких (ХОБЛ): общий термин, объединяющий несколько заболеваний дыхательной системы, наиболее распространенные их которых – эмфизема легкого и хронический бронхит, развивающиеся, как правило, воздействием табачного дыма.
- Хронический бронхит: раздражение и воспаление (отек) дыхательных путей. Также считается формой ХОБЛ, спровоцированной курением.
- Острая сердечная недостаточность: сердечно-сосудистое заболевание, при котором нарушается работа сердца, что приводит к наполнению жидкости в легких.
- Бронхоэктаз: заболевание легких, которое характеризуется повреждением стенок бронхов; основная причина заболевания – рецидивирующая инфекция.
- Обструкция верхних дыхательных путей: состояние, при котором прохождение воздуха блокируется, например, увеличенной щитовидной железой или опухолями.
- Синдром дисфункции голосовых связок: заболевание, при котором мышцы гортани сокращаются вызывая проблемы с дыханием.
- Паралич голосовых связок: нарушение функции голосовых связок.
- Бронхогенная карцинома: рак легкого.
- Аспирация: случайное проникновение инородного тела, например, пищи, при вдохе в дыхательные пути.
- Аспергиллез лёгких : грибковая инфекция легочной ткани.
- Респираторно-синцитиальный вирус (РСВ): этот вирус может стать причинной бронхита и пневмонии у детей и может спровоцировать развитие детской астмы.
Выявление маскирующих заболеваний и постановка правильного диагноза
Чтобы поставить правильный диагноз и убедиться, что симптомы не вызваны каким-то другим заболеванием, врач должен изучить историю болезни, семейный анамнез и, естественно, симптомы. Он попросит подробно рассказать о проблемах с дыхательной системой, о наследственной предрасположенности к астме или другим заболеваниям легких, аллергическим заболеваниям, в том числе, к экземе. Пациенту необходимо как можно детальнее описать свои симптомы (кашель, свистящее дыхание, одышка, сдавленность в груди), не забыв упомянуть об их продолжительности и причинах возникновения.
Врач непременно поинтересуется, курите ли вы или курили раньше. Курение при астме – очень серьезная проблема. Кроме того табачный дым – основной фактор развития ХОБЛ и рака легких. Также будет задан вопрос о том, подвергались ли вы воздействию каких-либо химических веществ (возможно на рабочем месте).
Вам назначат тщательное обследование, включая тест легочной функции, тесты на аллергическую реакцию, анализ крови, рентген придаточных пазух носа. Все это поможет определить, страдаете ли вы от астмы или от маскирующего ее заболевания.
Что представляют собой тесты легочной функции?
Тесты легочной функции (ТЛФ ) включают несколько процедур для выявления респираторных нарушений. Самые распространенные – спирометрия и провокационная проба с метахолином. Эти два теста плюс история болезни и внешний осмотр лежат в основе диагностирования астмы.
Спирометрия. Простой тест, в ходе которого измеряется объем легких и скорость выдыхаемого воздуха. Измерения проводятся до и после вдыхания бронходилататора альбутерола. Если после принятия препарата дыхательные пути расширяются, это говорит о наличии астмы или ХОБЛ. Врач может провести еще несколько дополнительных тестов, для определения типа астмы. Спирометрия используется в ходе наблюдения за течением заболевания и выработки плана его лечения.
В простом тесте спирометрии необходимо произвести лишь сильный выдох, но вот определяя такой параметр оценки функций внешнего дыхания как петля «поток-объем», требуется выполнить еще и быстрые максимальные вдохи. Данный тест помогает выявить обструкцию верхних дыхательных путей, например паралич или дисфункцию голосовых связок. Сужение верхних дыхательных путей может быть подтверждено КТ- сканированием шейного отдела.
Провокационная проба с метахолином. Если тесты легочной функции в норме, возможно у вас легкая (интермитирующая) форма астмы. Чтобы окончательно определиться с диагнозом, врач может предложить провести провокационную пробу с метахолином. Во время этого теста вы вдыхаете метахолин, концентрация которого с каждым разом увеличивается. Если в результате функция легких снижается на 20 и более %, это говорит о наличии астмы. И хотя этот показатель не может привести к развитию приступа, после тестирования необходимо принять альбутерол, чтобы нейтрализовать воздействие метахолина.
Тест на диффузную емкость крови. В ходе этого теста необходимо задержать дыхание на 10 секунд, чтобы определить насколько хорошо легкие снабжаются кровью. Показатели обычно находятся в пределах в нормы у пациентов с астмой, но бывают занижены у курильщиков с ХОБЛ.
Что представляет собой рентгенография грудной клетки?
Благодаря данной процедуре возможно выявить наличие заболеваний, которые провоцируют симптомы, схожие с симптомами астмы. Астма способна вызвать небольшое увеличение легких в размере (вздутие легких), тем не менее, рентгенологические показатели у пациентов с этим заболеванием находится в пределах нормы. У больных с ХОБЛ также наблюдается чрезмерное расширение легких, однако на рентгенограмме можно видеть эмфизематозные буллы (локализованные воздушные полости диаметром более 1см). Рентген также способен подтвердить наличие пневмонии или рака легких, особенно у курильщиков.
Другие тесты для заболеваний, маскирующих астму
К болезням усложняющим диагностику и лечение астмы, относятся аллергии и ГЭРБ. Поэтому при наличии астмы, необходимо сдать соответствующие анализы и в случае необходимости пролечить эти заболевания.
источник
Сегодня мы поговорим о причинах и признаках этого заболевания. Узнаем о видах астмы, методах диагностики и лечения патологии.
Медики считают, что бронхиальная астма носит хронический характер. Это заболевание всегда является следствием воспалительных процессов в органах дыхания. Отсюда и специфические симптомы:
Приступы болезни чаще всего настигают пациентов по ночам или в утренние часы.
Согласно статистике, на данный момент симптомы приступа астмы знакомы 10% населения нашей планеты. Большего всего астматиков живет в Великобритании, Новой Зеландии и на Кубе. Высокий уровень заболеваемости в этих странах объясняется спецификой местной флоры и большим количеством аллергенов в воздухе.
В России бронхиальной астмой болеют более 7% взрослого населения и 10% детей.
Существует огромное количество причин развития бронхиальной астмы. Разобраться во всем этом многообразии непросто. Поэтому в медицине принято делить эти причины на 2 группы: внешние и внутренние.
- чешуек кожи;
- шерсти животных;
- химических веществ;
- пыльцы растений и т. д.
Все эти элементы являются сильными аллергенами и в некоторых случаях после попадания в бронхи провоцируют приступ болезни.
Неудовлетворительная экология. Это еще одна внешняя причина, которая чаще всего вызывает бронхиальную астму. Экология особенно сильно влияет на здоровье жителей больших городов. Горожанам приходится ежедневно сталкиваться с токсичными выбросами автомобилей, дымом, различными химическими веществами, копотью и прочими последствиями технического прогресса. Все они провоцируют развитие бронхиальной астмы.
Человек может заболеть бронхиальной астмой из-за собственной профессии. Профессиональная деятельность – довольно распространенная причина развития дыхательной патологии. Чаще всего это люди, работающие на вредных предприятиях химической промышленности, на стройке, в салонах красоты.
Вредные привычки также могут вызывать бронхиальную астму. Например, курение. Регулярно вдыхая табачный дым, человек провоцирует изменений в слизистых оболочках дыхательных путей, что, в свою очередь, приводит к развитию различных серьезных болезней, в том числе к бронхиальной астме.
Продукты питания нередко становятся причиной развития патологии органов дыхания. Речь идет о субпродуктах, которые в изобилии лежат на полках магазинов. Содержащиеся в них трансжиры, консерванты и химические усилители вкуса могут вызывать приступы удушья.
Таких причин гораздо меньше, чем внешних. К тому же пристального внимания заслуживает лишь одна из них – наследственность. Согласно статистическим данным, у детей, рожденных родителям с бронхиальной астмой есть высокая вероятность развития этой болезни. Она может проявиться в любом возрасте.
По мнению врачей, как минимум, 30% выявленных случаев астмы обусловлены наследственной предрасположенностью.
К другим внутренним причинам развития патологии относятся проблемы с эндокринной системой, иммунитетом и нервной системой.
Симптомы астмы на начальном этапе развития патологии очень похожи на симптоматику бронхита, ВСД и некоторых других болезней, связанных с органами дыхания.
Начальные признаки бронхиальной астмы:
- Пациент испытывает сильную одышку после физической работы.
- Больной жалуется на сдавление груди, сложности с дыхание.
- Появляется сухой кашель. Со временем может начать отходить мокрота.
- Пациент часто чихает.
- Во время приступов больной дышит со свистом.
- На теле может появиться крапивница.
После появления вышеуказанных признаков человек должен незамедлительно обратиться к врачу. Иногда симптомы болезни проходят сами собой, но это не повод откладывать посещение доктора. Дело в том, что каждый следующий приступ будет тяжелее. Кроме того, нелеченая астма может привести различным осложнениям и патологическим изменениям в органах дыхания. Нередко подобные изменения обратить невозможно.
- Общее недомогание.
- Нарушение ритма работы сердца. Во время приступов частота сердечных сокращений уходит за 130 ударов.
- Хрипы при дыхании.
- Заложенность в груди.
- Сильные головные боли.
- Если приступ длительный, то у пациента могут возникнуть сильные боли в области диафрагмы.
Если астма осложнена другими патологиями, то могут проявиться следующие симптомы:
- Цианоз носогубного треугольника и общая синюшность кожных покровов.
- Увеличение размеров сердца.
- Рост грудной клетки с одновременным ослаблением дыхания. Этот симптом также характерен для эмфиземы легких.
- Разрушение ногтевых пластин.
- Сонливость.
- Попутное развитие кожных болезней: дерматита, псориаза, экземы.
Существует несколько классификаций этого заболевания. Мы рассмотрим 2 из них.

- Экзогенная. Причиной развития такого вида астмы становятся аллергены, попавшие в дыхательные пути.
- Эндогенная. Этот вид заболевания развивается под воздействием внутренних факторов: стресс, избыточные физические нагрузки, воздействие холодного воздуха.
- Смешанная. Появляется при одновременном воздействии аллергенов и внутренних факторов.
Тяжесть симптомов позволяет разделить заболевания на 4 степени:
- Интермиттирующая. Такая астма проявляет себя не чаще одного раза в 7 дней. Дневные приступы очень короткие. Ночные чуть длиннее, но зато проявляются еще реже.
- Легкая персистирующая. Болезнь заявляет о себе не чаще 1 раза в день. Ночных приступов немного – всего 2–3 в течение месяца. В периоды обострения у больного заметно снижается физическая активность. Он хуже спит.
- Персистирующая средней тяжести. Приступы терзают больного каждый день. Число ночных приступов переваливает за 5 в месяц. Больной боится спать, испытывает сильную слабость.
- Тяжелая персистирующая. Во время приступа скорость вдоха у больного не превышает 60% от нормы. Больной старается как можно меньше двигаться, так как физическая активность провоцирует приступы.
Это несколько форм этого заболевания, значительно различающихся по клинике и патологическими изменениям в организме.
- Атопическая астма. В ее основе лежит наследственная предрасположенность.
- Рефлюкс-индуцированная астма. Этот вид заболевания развивается на фоне заброса содержимого желудка в трахею и бронхи. Кроме астмы, рефлюкс может провоцировать развитие пневмонии, бронхита и фиброза легких.
- Аспириновая астма. Главная причина развития этой формы патологии – нестероидные противовоспалительные препараты. Самый известный из них – Аспирин.
- Астма физических нагрузок. Она проявляется после физического труда. Приступы проявляются сильным кашлем, который не проходит в течение 30 минут.
-
Профессиональная астма. Появляется у людей, работающих в сложных условиях.
- Кашлевая астма. Это особая форма болезни, проявляющаяся всего одним симптомом – кашлем.
- Психогенная астма. Эта форма болезни провоцирует появление приступов удушья во время любых сильных переживаний. Лечение такой астмы значительно отличается от лечения других видов этой болезни. Зачастую оно осложняется пессимизмом пациента, уверенного, что никакие лекарства ему не помогут.
Точный диагноз врачи ставят на основании результатов множества исследований:
- Анамнеза.
- Внешнего обследования.
- Спирометрии. У пациента обязательно замеряют объем форсированного выдоха и его пиковую скорость.
- Различных дыхательных проб.
- Бактериологического исследования мокроты.
- Назальных, ингаляционных, кожных и конъюнктивальных проб, позволяющих определить аллергологический статус.
- Рентгена.
- КТ.
- ЭКГ.
- Суточной pH-метрии.
Указанные выше методы исследования позволяют врачам не только определить или исключить наличие бронхиальной астмы, но и выявить степень ее развития, причины появления и форму. После этого назначается подходящая терапия.
Некоторые «специалисты» утверждают, что вылечить астму невозможно. Это не так. Да, лечение этого заболевания нельзя назвать быстрым, и оно связано с определенными трудностями. Тем не менее при использовании подходящих методов терапии врачам удается получить хорошие результаты.
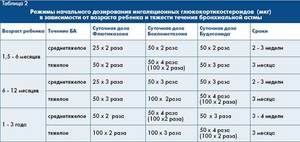
Базисная терапия направлена на воздействие самого механизма болезни. В нее включены следующие группы препаратов:
- Глюкокортикоиды. Они эффективны на начальных этапах болезни. Также их прописывают больным для профилактики возможных обострений. Глюкокортикоиды значительно замедляют прогресс заболевания. Препараты преимущественно назначают в виде ингаляций. Такая лекарственная форма позволяет уменьшить побочные эффекты во время лечения. Самыми эффективными препаратами считаются: Аколат и Сингуляр.
- Кромоны. Эта группа лекарственных средств эффективна в лечении бронхиальной астмы начальной и легкой степеней. Эти препараты сегодня активно вытесняют глюкокортикоиды, поскольку намного удобнее в использовании, а также имеют лучшую эффективность при меньшей дозировке. Самые известные кромоны: Интал и Тайлед.
- Моноклональные тела. Они очень эффективны в лечении астмы средней и тяжелой степеней. Содержащиеся в препаратах вещества способны блокировать определенные типы клеток, а также их медиаторы. Самые востребованные препараты этой группы: Ксолар, Омализумаб.
- Аллергенспецифическая иммунотерапия. Суть такой терапии заключается в регулярном введении в организм минимальных доз аллергена. За счет этого иммунная система пациента учится адекватно реагировать на самые распространенные аллергенные агенты.
Симптоматическая терапия направлена на устранение симптомов заболевания. Она состоит из следующих групп препаратов:
- Бронхолитики. Они могут обладать как коротким, так и длительным действием. Первые показывают наибольшую эффективность при купировании острых приступов болезни. Необходимый эффект достигается всего через 30 минут после применения. Их можно применять в профилактических целях при физических нагрузках. К ним относятся: Сальбутамол, Тербуталин, Фенотерол. Вторые используются для снижения частоты приступов. К ним относятся: Серевент, Оксис, Флорадил.
- Ксантины. Это препараты, применяемые в лечении бронхиальной астмы для оперативного купирования приступов. Следует отметить, что эти лекарства следует применять только в том случае, если под рукой не оказалось никаких других лекарственных средств. Самые известные ксантины: Теопек, Теофиллин, Эуфиллин.

- Глюкокортикоиды. Эти ингаляции могут быть негалогенированными (Бенакор), хлорированными (Бекотид, Беклазон Эко), фторированными.
- Бронхолитики: Вентолин, Сальбутамол, Серевент.
- Холинолитики: Спирива, Атровент.
- Комбинированные ингаляторы: Беродуал, Симбикорт.
При лечении бронхиальной астмы также могут быть использованы антибиотики. Это происходит в тех случаях, когда астма осложняется инфекциями. Эти лекарства всегда подбираются на основании данных о возбудителе инфекции. Чаще все используют Тетрациклин, Эритромицин, Пенициллин.
Речь идет об устранении причин, вызывающих астматические приступы. Кроме того, пациентам создаются условия, способствующие восстановлению слизистых оболочек органов дыхания.
Самыми эффективными немедикаментозными методами лечения являются:
- Спелеотерапия. Суть этого метода сводится к нахождению больного в помещении с определенными условиями, сходными с микроклиматом природных пещер. Содержащие в воздухе соли и минералы хорошо влияют на состояние дыхательной системы.
- Галотерапия. По сути, это то же самое, что и спелеотерапия. Разница лишь в том, что пациент находится в соляной пещере и лечение осуществляется соленым воздухом.
К немедикаментозному лечению также отнести специальную диету, разработанную для астматиков. Согласно этому плану питания больные должны отказаться от следующих продуктов:
- Икра.
- Жирное мясо.
- Рыба.
- Цитрусовые.
- Большая часть фруктов.
Также нужно свести к минимуму потребление таких продуктов, как:
В рацион рекомендуется добавить:
- Каши.
- Супы.
- Диетические сорта колбасы.
- Овощные салаты.
- Чай и кофе.
В сутки должно быть не менее 4-х приемов пищи.
Если больной будет соблюдать рекомендации врачей и не станет избегать лечения, то прогноз будет положительным. Впрочем, хороший результат лечения во многом зависит от того, на какой стадии была обнаружена болезнь и наличия факторов, провоцирующих астматические приступы. Чем дольше пациент не получает квалифицированного лечения, тем хуже прогнозы.
источник
Сходство между астмой и бронхитом достаточно велико, из-за чего эти болезни часто путают. Однако первая патология значительно тяжелее, чем вторая. Поэтому необходимо знать, чем отличается астма от бронхита.
Нужно понимать, что существует несколько видов бронхита, и некоторые из них относятся к предастматическим состояниям. У них похожие на астму симптомы, и лечение тоже строится по общим принципам. Тем не менее это не одно и то же заболевание. Поэтому следует выяснить, в чем разница между БА и астматическим бронхитом.
Бронхит и астма относятся к заболеваниям дыхательных путей. При хроническом течении бронхита их симптоматика приобретает схожие черты, особенно если бронхит сопровождается обструкцией (нарушением проходимости бронхов). Астма – хроническое заболевание, бронхит тоже может протекать в хронической форме.
При отсутствии лечения бронхит может стать причиной астмы. Но различия между обструктивным бронхитом и астмой все же существуют, и их необходимо знать, чтобы не пропустить момент перехода одной болезни в другую.
Критериев, по которым отличают эти заболевания, несколько. Один из них — этиологические различия. Это различие в причинах, вызывающих бронхиальную астму и бронхит.
Поэтому стоит рассмотреть, чем отличается бронхит от бронхиальной астмы по провоцирующим факторам.
Из заболеваний, которые сопровождаются обструкцией, можно назвать:
- Хронический бронхит. Он представляет собой осложненную форму острого заболевания. Первопричиной является инфекционный процесс, вызванный бактериями, грибком или вирусом. При неправильном лечении или его отсутствии нарушения приобретают постоянный характер, что и ведет к переходу в хроническую форму. Также эти нарушения могут быть вызваны воздействием химических веществ, патологически влияющих на дыхательные пути.
- Бронхиальная астма. Эта болезнь имеет неинфекционное происхождение. Она связана с повышенной чувствительностью бронхов. При этой патологии в бронхах всегда присутствует воспалительный процесс, который обостряется при воздействии провоцирующих факторов. В зависимости от первопричины выделяют аллергический, неаллергический и смешанный тип болезни.
- Обструктивный бронхит. Патология имеет инфекционное происхождение. Основной особенностью является воспаление бронхов и их обструкция. Такое заболевание бывает острым и хроническим.
- Астматический бронхит. Он возникает при наличии в организме склонности к аллергическим реакциям. Если в бронхах дополнительно развивается инфекционный процесс с хроническим течением, может развиться такой тип патологии. Дальнейшее обострение болезни может стать причиной возникновения астмы.
Согласно сказанному, бронхит и астма различаются механизмом возникновения. Первое заболевание провоцирует инфекция, во втором случае этот фактор не относится к числу провоцирующих. Тем не менее у БА есть значительное сходство с бронхитом.
При отсутствии медицинских знаний трудно понять, какое заболевание вызвало симптоматику: бронхиальная астма или обструктивный бронхит. В некоторых случаях обструкция возникает даже при ОРВИ. Это возможно при слабом организме, именно поэтому она часто наблюдается у детей.
У этих болезней есть схожие симптомы, что и создает путаницу. К ним относятся:
- одышка (наблюдается на выдохе);
- навязчивый кашель, усиливающийся в ночное время;
- увеличение вен на шее;
- цианоз;
- необходимость использовать вспомогательные группы мышц при дыхании;
- раздувание ноздрей при вдохах;
- усиление патологической симптоматики после вирусных заболеваний органов дыхания, физической активности, в стрессовых ситуациях, при контакте с аллергенами.
Все эти симптомы характерны для обоих заболеваний. Поэтому знание их необходимо не для того, чтобы понять, как отличить бронхит от астмы, а чтобы вовремя обратиться к специалисту для постановки правильного диагноза.
Чтобы разобраться, как отличить астму от бронхита, необходимо подробно рассмотреть проявления обеих патологий. Самостоятельно ставить диагноз и начинать лечение не следует, но знание симптомов позволит заметить нарушения, характерные для более опасного заболевания.
Поскольку болезнь встречается в нескольких формах, то стоит рассмотреть признаки, присущие для каждой из них.
Острый бронхит больше всего отличается от бронхиальной астмы. Особенностью этого заболевания является отсутствие тенденции к рецидивам. Оно развивается вследствие инфекционного процесса, затрагивающего бронхи. При правильном лечении болезнь проходит без осложнений. Она характеризуется сильным кашлем, повышением температуры, одышкой, выделением мокроты.
При бронхите хронического типа болезнь приобретает рецидивирующий характер. Обострения наблюдаются два или три раза в год при воздействии неблагоприятных факторов. Эту патологию характеризуют следующие симптомы:
- Кашель с обилием мокроты, в которой могут присутствовать примеси гноя. Тенденция к усилению симптома в вечернее и ночное время отсутствует.
- Повышение температуры.
- Одышка разной степени тяжести.
Тяжелых приступов, которые сопровождаются удушьем, при этом заболевании не наблюдается. Также отсутствует астматический статус.
При обструктивной форме патологии больные жалуются на сухой кашель (изредка он бывает влажным). Мокрота почти не выделяется. Во время приступов пациент старается прокашляться, но облегчения не наступает. В груди слышны хрипы, которые распознаются без фонендоскопа.
Вдохи удлиненные, воздух проникает в дыхательные пути с присвистом. Поскольку возникает обструкция обычно при воздействии провоцирующих факторов, то пациенты могут замечать усиление симптоматики в конкретных обстоятельствах (под воздействием холода, при вдыхании веществ с резким запахом и пр.). Приступы удушья для такого заболевания не характерны.
Признаки астматической разновидности бронхита очень похожи на проявления астмы, поэтому ее и называют предастмой. Такая форма заболевания характеризуется следующими симптомами:
- затруднения во время дыхания;
- шумные и резкие вдохи;
- выдох сопровождается одышкой;
- хрипы;
- гипертермия;
- сухой кашель.
Когда приступ завершается, выделяется мокрота, что вызывает облегчение. Астматический статус при этой болезни не наблюдается. Если астматический бронхит имеет аллергическую природу, то его обострения отмечаются после контакта с раздражителями.
Бронхиальная астма является серьезным и опасным заболеванием дыхательных путей. При ее наличии необходимо внимательно следить за своим самочувствием, поскольку обострение может привести к летальному исходу. В связи с этим необходимо вовремя обнаружить это заболевание. Поэтому нужно знать, чем астма отличается от бронхита.
Чтобы определить, как отличить астму от бронхита, необходимо изучить ее симптомы. Основной особенностью болезни является механизм развития патологических проявлений. Бронхиальная обструкция при бронхиальной астме обусловлена повышенной чувствительностью бронхов к определенным воздействиям.
Они могут быть как внутренними, так и внешними. БА не вызвана инфекциями и вирусами. Воспалительный процесс возникает под влиянием раздражения, которое провоцируют аллергены, неблагоприятные погодные условия и т.д. Именно из-за этого присутствует разница в симптоматике.
К проявлениям заболевания относятся:
- Удушье, вызванное бронхоспазмом. Это явление возникает из-за воздействия провоцирующих факторов.
- Сухой кашель. Этому симптому присущ систематический характер. Реакция может усиливаться при взаимодействии с раздражителями.
- Хрипы. Они слышны при вдохах. При обострениях хрипы можно услышать без фонендоскопа.
- Затрудненное дыхание. При этом возникает ощущение тяжести в груди, кашель и хрипы, но температура тела больного не повышается.
- Учащение случаев ОРВИ.
- Астматический статус. Степень тяжести состояния может колебаться в зависимости от интенсивности воздействия аллергена.
Болезнь характеризуется частыми обострениями, которые либо сопровождают инфекционные заболевания органов дыхания, либо возникают сами по себе. Иногда они носят сезонный характер. Это возможно при аллергическом типе патологии. В этом случае бронхиальную астму могут сопровождать другие аллергические проявления (ринит, конъюнктивит, обильное слезотечение и т.д.).
На начальном этапе болезни признаки отличаются малой выраженностью, из-за чего пациенты не обращаются к врачу.
У двух рассматриваемых болезней есть много общего, из-за чего отличить бронхит от астмы не всегда могут даже специалисты. Поэтому необходимо использование разных диагностических процедур.
- Анализ крови, общий и биохимический. По результатам можно установить наличие аллергической реакции. Также на БА указывает повышенное содержание эозинофилов. Количество иммуноглобулинов в крови увеличивается. На обструктивный бронхит указывает лейкоцитоз и повышение СОЭ.
- Анализ мокроты. При БА мокрота содержит множество эозинофилов. На бронхит указывает присутствие в мокроте слизи и гноя, также в ней обнаруживаются нейтрофилы.
- Рентгенография. Ее применяют для выявления патологических изменений в бронхах и легких и анализа их особенностей. Этот метод считается дополнительным из-за малой информативности на начальном этапе болезни.
- Спирометрия. Это исследование позволяет изучить функцию внешнего дыхания. Для обоих заболеваний характерно снижение показателей, но в каждом случае они разные.
- Аллергические пробы. Их проводят при подозрении на аллергическую природу БА.
Одно из основных отличий бронхиальной астмы заключается в отсутствии возможности вылечиться полностью. Эту болезнь можно только контролировать. Бронхит любого типа (кроме астматического) поддается лечению.
Поскольку даже специалисты выявляют отличия бронхиальной астмы от бронхита при помощи диагностических процедур, самостоятельно делать выводы о собственном состоянии недопустимо. Неправильные действия провоцируют развитие осложнений.
Рассматривая такие патологии, как бронхит и бронхиальная астма, необходимо выяснить, в чем заключается разница между лечением этих заболеваний. Поскольку это разные болезни, для борьбы с ними предусмотрен разный терапевтический подход. Также особенности лечения зависят от формы патологии и особенностей организма.
Основу лечения бронхита и астмы составляет устранение вызывающих их причин. В первом случае необходима борьба с инфекцией. Для этого используются антибактериальные и противовирусные средства. При обострении астмы очень важно ограничить контакт больного с раздражителем. Если этого не сделать, приступы будут повторяться, как только пройдет действие лекарств.
Остальные меры в обоих случаях подразумевают смягчение симптоматики. Бронхит требует использования муколитических препаратов, с помощью которых происходит разжижение и выведение мокроты. При повышенной температуре больному назначают жаропонижающие средства. Иногда могут понадобиться препараты, способствующие расширению сосудов. Если пациент страдает от обструктивной разновидности болезни, в дополнение к перечисленным лекарствам следует принимать бронхорасширяющие средства.
Во время астматического приступа возникает спазм бронхов, из-за которого появляются все симптомы. Поэтому одной из основных групп препаратов являются бронхолитики. Они помогают устранить бронхоспазм, а вместе с ним кашель и затруднения в процессе дыхания.
Поскольку эта болезнь сопровождается воспалением бронхов, то необходимо использовать противовоспалительные средства. Полностью избавиться от воспалительного процесса не удастся, но лекарства помогут ослабить их проявления и снизить вероятность повторного приступа.
Еще одной частью лечения является иммунотерапия. БА обусловлена повышенной чувствительностью организма к определенным раздражителям. Укрепление иммунитета позволяет уменьшить эту чувствительность и ослабить реакции. Пациенту назначают иммуномодулирующие средства и витаминные комплексы.
Также ему рекомендуют улучшенное питание, посильные физические нагрузки и закаливающие процедуры. Лечение астматического бронхита аналогично терапии при бронхиальной астме, поскольку эти болезни очень похожи. При склонности организма к аллергии дополнительно используют антигистаминные препараты.
Дозировки лекарств в каждом случае врач определит индивидуально. Изменять их без его назначения нельзя, равно как и использовать другие лекарственные средства.
Лечение бронхита при астме подразумевает применение всех указанных мер.
Чтобы понять, может ли бронхит перейти в астму, нужно проанализировать сходство между этими болезнями. В обоих случаях наблюдается воспалительный процесс в бронхах, только при первом заболевании он носит эпизодический характер, а во втором — постоянный. При неправильном лечении воспаление сохраняется в течение длительного времени, что становится благоприятным фактором для развития осложнений. Одним из них является БА.
Хронический бронхит нередко переходит в астму еще и потому, что из-за частого приема сильных антибиотиков ослабевает иммунная система пациента. Это ведет к повышению чувствительности организма к внешним раздражителям. Ситуация может осложняться неправильным образом жизни больного, например, вредными привычками.
Рассматриваемые заболевания принадлежат к одной группе патологий и обладают похожими симптомами. Основное отличие бронхита от бронхиальной астмы заключается в том, что первую болезнь можно излечить при правильном подходе.
Поэтому при первых проявлениях необходимо обратиться к специалисту, чтобы он поставил дифференциальный диагноз и назначил необходимые препараты. Самолечение запрещено.
источник
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 10 лет.
Бронхиальная астма (БА) — заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. [1] Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%). [2] [3]
На появление и развитие БА влияет ряд причин.
Внутренние причины:
1. пол (в раннем детстве преимущественно болеют мальчики, после 12 лет девочки);
2. наследственная склонность к атопии;
3. наследственная склонность к гиперреактивности бронхов;
Внешние условия:
1. аллергены:
- неинфекционные аллергены: бытовые, пыльцевые, эпидермальные; грибковые аллергены;
- инфекционные аллергены (вирусные, бактериальные);
2. инфекции дыхательных путей. [4]
Характерные симптомы БА, на которые жалуются большинство больных, включают:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Проявления БА изменчивы по своей тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
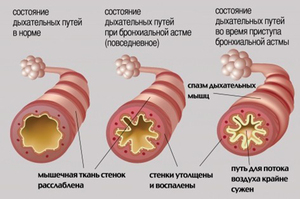
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА. [9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры). [10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным. [8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1 [10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Сегодня, к сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Европейскими рекомендациями предложен ступенчатый подход к лечению:
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для терапии БА важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Самым современным и исследованным методом лечения аллергической БА с подтвержденной эффективностью является АСИТ (аллерген-специфическая иммунотерапия). АСИТ на данный момент является единственным способом терапии, который меняет развитие болезни, действуя на механизмы патогенеза астмы. Если вовремя провести АСИТ, данное лечение способно приостановить переход аллергического ринита в астму, а также пресечь переход легкой формы в более тяжелую. А также преимущества АСИТ — это возможность не дать появиться новым сенсибилизациям.
АСИТ при БА проводится пациентам с:
- легкой или средней тяжести формой заболевания (цифры ОФВ1 должны быть не менее 70% от нормы);
- если симптомы астмы не полностью контролируются гипоаллергенным бытом и лекарственной терапией;
- если у пациента имеются риноконъюнктивальные симптомы;
- если пациент отказывается от постоянной формакотерапии;
- если при проведении фармакотерапии возникают нежелательные эффекты, которые мешают пациенту.
Сегодня мы можем предложить пациентам следующие виды АСИТ:
- инъекционное введение аллергенов
- сублингвальное введение аллергенов
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
источник
С 1998 года во всем мире первый вторник мая отмечается как День борьбы с бронхиальной астмой. Бороться есть с чем. Благодаря развитию современной медицины пациенты сегодня не погибают от удушья.
А если это и случается, то крайне редко и из-за сопутствующих бронхиальной астме патологий. А вот число астматиков увеличивается. Если сегодня в мире насчитывается около 300 миллионов пациентов с бронхиальной астмой, то к 2025 году их число может перевалить за 400 миллионов.
Что нужно знать о «тяжелом дыхании» (именно так с греческого переводится слово «астма»), как не спутать 
Необходима консультация врача
— Начнем по порядку. Что такое бронхиальная астма и чем она опасна?
— Это хронической воспалительное заболевание дыхательных путей с участием клеточных элементов — эозинофилов (клеток крови, которые выполняют защитную функцию) и иммунных тучных клеток. Наличие хронического воспаления приводит к развернутым приступам удушья (тогда ставится диагноз «бронхиальная астма») либо к эквивалентам приступов астмы, среди которых одышка, чувство заложенности в грудной клетке, приступообразный кашель. Эти симптомы проявляются периодически и могут чередоваться с длительной ремиссией при смене времен года или при смене места жительства.
— Но ведь кашель и заложенность в грудной клетке характерны и для бронхита, например…
— Поэтому нередко бывает так, что, если у пациента нет развернутых приступов удушья, он лечится от аллергии или хронического бронхита, долгое время принимает отхаркивающие и антигистаминные (противоаллергенные) препараты, антибиотики, которые бессильны перед бронхиальной астмой. В итоге рано или поздно истинная болезнь даст о себе знать, но уже в более тяжелой форме.
— Нужно отказаться от самолечения и вовремя обращаться к терапевту. Особенно если есть одышка, чувство заложенности в грудной клетке и кашель, не связанный с простудой. Если у врача возникнут подозрения на бронхиальную астму, он направит вас на исследование функции внешнего дыхания — спирографию с медикаментозными пробами. Также необходимо будет сделать флюорографию, в некоторых случаях сдать кровь на иммуноглобулин Е. Поскольку симптомы бронхиальной астмы похожи на симптомы других заболеваний, могут потребоваться консультации отоларинголога, гастроэнтеролога, кардиолога. Но обращаться к врачам необходимо. Так как только специалист может поставить правильный диагноз. В этом случае пациент встает на учет и имеет право получать лечебные противовоспалительные препараты по региональной льготе.
— Знаю, что в пульмонологических отделениях есть астма-школы. Расскажите, пожалуйста, что это за вид медицинской помощи.
— В течение 5-6 занятий пациентам рассказывают о том, что такое бронхиальная астма, как оказать себе экстренную помощь. Также там обучают технике ингаляции препаратов и ведению дневника пикфлуометрии.
— Так же, как пациенты с гипертонией регулярно измеряют свое давление, наши пациенты постоянно измеряют пиковую скорость выдоха методом пикфлоуметрии. Он позволяет определить объем и вид требуемой терапии, периодичность и изменение схемы лечения. Всему этому пациентов обучают наши врачи в астма-школе.
— Верно ли, что пациенты с диагнозом «бронхиальная астма» обречены на зависимость от ингаляционных лекарственных средств на всю жизнь?
— Так как астма имеет наследственную предрасположенность, то полного выздоровления достичь невозможно. Но контролировать свое самочувствие, не допускать обострения заболевания можно. Если астму лечить правильно, грамотно проводить профилактические мероприятия, то можно достаточно легко контролировать ее при помощи современных препаратов базисной противовоспалительной терапии и вести при этом полноценный образ жизни. Чем раньше начато лечение, тем оно безопаснее и эффективнее. На моей практике было немало спортсменов с таким диагнозом. Да, препараты скорой помощи пациент должен иметь при себе постоянно. А вот ингаляционные лекарства базисной терапии принимаются в соответствии с рекомендациями лечащего врача в определенное время. Их преимущество перед таблетками в том, что они позволяют уменьшить дозу впрыскиваемого лекарства в 100 и более раз, что снижает риск побочных эффектов. Кроме того, ингаляционные препараты имеют только местное действие и не всасываются в системный кровоток.
— От чего зависит частота применения лечащих препаратов?
— От степени тяжести заболевания. Бывает интермиттирующая, то есть эпизодическая бронхиальная астма. В этом случае приступы удушья случаются крайне редко, и пациент ограничивается только препаратами скорой помощи. Степень тяжести бронхиальной астмы может меняться с течением времени. Если выполнять все рекомендации врача, можно хорошо контролировать бронхиальную астму и добиться длительных ремиссий, когда симптомов вообще нет. Напротив, несоблюдение рекомендаций, лечение народными средствами может спровоцировать неожиданные приступы удушья при контакте с большой дозой аллергенов, с триггерами, то есть с факторами, вызывающими обострение болезни. К ним относятся физическая нагрузка, вирусная инфекция, стресс. В случае развития у пациента респираторной вирусной инфекции необходимо усилить базисную терапию, избегать стрессов, организовать среду обитания так, чтобы уменьшить количество аллергенов. Для этого нужно проводить влажную уборку, не должно быть домашних животных: ни кошек, ни собак.
— Чем чревато бесконтрольное употребление препаратов для облегчения состояния?
— Экстренные препараты не лечат, а вот передозировка ими очень опасна. Она приводит к учащенному сердцебиению, нарушению сердечного ритма. Хотя сегодня качество жизни пациентов с бронхиальной астмой значительно улучшилось и смертельные исходы стали крайне редки. При этом в Челябинской области наблюдается гиподиагностика бронхиальной астмы. Ежегодно выявляется около 2 500 новых больных. Всего более 40 000 взрослых южноуральцев стоят на учете по данному заболеванию, хотя, по данным эпидемиологических исследований, эта цифра должна быть как минимум в 2 раза больше. Это говорит о том, что либо пациенты не обращаются вовремя к врачу за помощью, либо диагностика оказывается неточной.
Так что будьте внимательны, следите за своим состоянием и будьте здоровы!
источник
 Профессиональная астма. Появляется у людей, работающих в сложных условиях.
Профессиональная астма. Появляется у людей, работающих в сложных условиях.