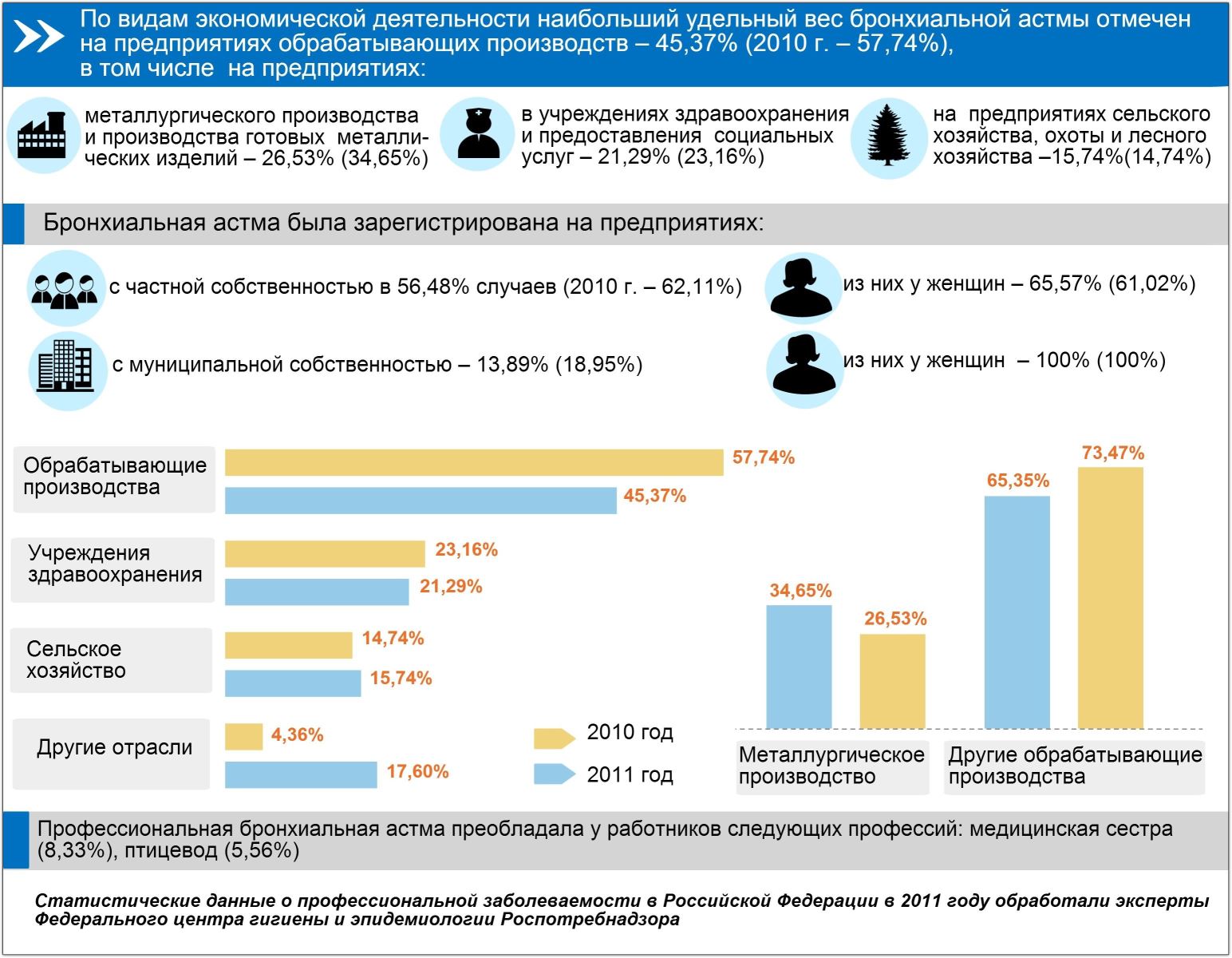
Бронхиальная астма является заболеванием дыхательных путей, которое имеет неинфекционный характер. Обструкция бронхов развивается на фоне контакта с аллергенами, что приводит к развитию заболевания.
В России бронхиальная астма, как свидетельствует статистика, диагностирована у 300 миллионов человек.
Заболевание сопровождается затруднением прохождения воздуха в дыхательных путях. В соответствии с данными, которыми располагает официальная статистика о распространенности бронхиальной астмы, патология более часто развивается у представительниц слабого пола. У мужчин астма выявляется в 30% случаев. Причин появления патологии очень много. Она развивается на фоне воздействия разнообразных раздражителей.
В соответствии с данными о заболеваемости бронхиальной астмой, наиболее часто она появляется у пациентов работоспособного возраста при воздействии экзогенных аллергенов. Поражение дыхательных путей развивается при попадании в них пыли и пыльцы различных растений. Заболевание также появляется у людей при аллергической реакции на определенные продукты питания.
При бронхиальной астме у пациентов наблюдается соответствующая симптоматика. Статистика свидетельствует, что патология сопровождается затруднениями дыхания, кашлем, а также ощущением сдавленности в груди. Наблюдаются и другие проявления бронхиальной астмы, которые встречаются у пациентов не так часто: одышка, хрипы на выдохе.
Астма появляется у людей при воздействии разнообразных провоцирующих факторов. Патология у взрослых чаще всего развивается после пневмонии. При этом возникновение бронхиальной астмы у детей предполагает генетическую предрасположенность к заболеванию, гораздо реже встречаются случаи, когда подобных предпосылок нет.
Если у одного из родителей была диагностирована астма, это может стать причиной появления ее и у ребенка. Провоцирующим фактором при этом является аллергия, раздражители могут быть любыми. Бронхиальная астма может сопровождаться аллергическими ринитами, конъюнктивитом.
В соответствии с данными статистики заболеваемости бронхиальной астмой, количество пациентов увеличивается ежедневно. Это объясняется большим количеством выбросов промышленных предприятий, которые негативно воздействуют на организм человека. Распространенность в мире бронхиальной астмы объясняется наследственностью и общей загрязненностью планеты. Заболевание появляется также при некачественном питании.
Статистика бронхиальной астмы по Российской Федерации называет цифру в 900 000 пациентов. Это 6,2 процента от всего населения государства. У детей патология диагностируется в несколько раз чаще, чем у взрослых пациентов.
Точную картину распространенности заболевания установить очень сложно. Это объясняется тем, что при появлении симптоматики болезни пациенты не всегда своевременно обращаются к доктору. Именно поэтому начало патологического процесса не фиксируется.
Своевременно обращаются к врачам только 20% людей, которые наиболее часто имеют ярко выраженные признаки болезни. У таких пациентов лечение проходит успешно. В остальных случаях побороть патологию сложно, что объясняется запущенностью состояния.
О том, кто чаще болеет бронхиальной астмой: мужчины или женщины, задается вопросом много пациентов, у которых выявлена эта болезнь. У представительниц слабого пола патология диагностируется в 68 процентах случаев из всех. В большинстве случаев заболеванием страдают люди работоспособного возраста – более 77 процентов.
Заболеваемость бронхиальной астмой в тяжелой форме объясняется несвоевременным обращением к врачу. Именно поэтому зачастую астма диагностируется уже тогда, когда вылечить её невозможно: тогда появляются симптомы удушья и затруднения дыхания.
Все чаще выявляются такие случаи, когда у пациентов развивается тяжелая форма патологии в связи с тем, что они при появлении первых симптомов болезни пытаются найти решение проблемы в Глобальной сети, но не обращаются к помощи официальной медицины.
Статистика утверждает, что у 2 процентов пациентов патологию диагностируют на фоне профессиональной деятельности. Бронхиальная астма выявляется чаще у тех, кто работает на производственных предприятиях. В группе риска находятся пациенты, которые работают:
- Пекарями. Большинство из них постоянно работают с мукой. Она раздражает слизистые оболочки дыхательных путей, что приводит к патологии;
- Ветеринарами. Их деятельность связана с постоянным контактом с животными. Это может привести к аллергии на шерсть. По этой причине астма может появиться также и у работников зоомагазинов, фермеров, работников зоопарков;
- На промышленных предприятиях с вредными условиями производства. Эти люди контактируют с химическими веществами, это приводит к болезни.
У взрослых людей, которые имеют такую вредную привычку, как курение, болезнь появляется часто. Табачный дым раздражает дыхательные пути, что является провоцирующим фактором астмы. Пассивное курение также позволяет отнести человека к группе риска.
Бронхиальная астма у детей развивается часто, что объясняется недостаточной сформированностью иммунной системы и организма в целом. Статистика говорит, что у детей возрастом до 1 года патологический процесс диагностируется при аллергии на определенные продукты. Если возраст малыша составляет от 1 до 3 лет, болезнь появляется как реакция на бытовые аллергены. В возрасте 3-4 года у деток патология диагностируется при аллергических реакциях на пыльцу растений.
Что касается статистики по распространенности бронхиальной астмы, то среди детей данная болезнь выявляется в 10% от общего числа случаев. При этом у мальчиков астма выявляется в 3 раза чаще, чем у девочек, что прямо противоположно заболеваемости у взрослых. Симптомы болезни чаще появляются в младенчестве и дошкольном возрасте, среди подростков случаи выявления астмы случаются в несколько раз реже.
Дети обычно страдают аллергической формой бронхиальной астмы. У 80% детей это бывает вызвано тем, что их организм специфически реагирует на некоторые вещества-аллергены, т. е. у них обнаруживается атопия. Появлению заболевания способствует в том числе и гиперреактивность бронхов, которая достаточно часто наблюдается в детском возрасте.
В большинстве случаев бронхиальной астмы у малышей болезнь диагностируется при аллергии на бытовую химию. Развитие ребенка предполагает высокую чувствительность к ее ингредиентам, в связи с чем проявляется аллергия. По этой причине патология появляется у детей независимо от их возраста. В раннем возрасте болезнь возникает при аллергии на шоколад, яйца, клубнику, молоко.
Причиной заболевания также может являться домашняя пыль. При несвоевременной влажной уборке в доме наблюдается ее скопление и распространение пылевых клещей. Вредители собираются в мягких игрушках, коврах, трещинах и т. д. У пациентов наблюдается обострение болезни в весеннее и осеннее время.
Что касается вероятности появления астмы, в группе риска находятся следующие дети:
- рожденные недоношенными;
- болеющие вирусными инфекциями 5-6 раз в год;
- растущие в семье курильщиков;
- получающие мало питательных веществ и витаминов;
- живущие в районах с повышенной загрязненностью воздуха;
- те, чья мать во время беременности болела каким-либо заболеванием.
Если родителей беспокоит кашель ребенка, появившаяся отдышка или хрипы, стоит незамедлительно обратиться ко врачу, который сможет осмотреть малыша и поставить правильный диагноз. Важно, чтобы доктор провел дифференциальную диагностику: при неправильно поставленном диагнозе лечение может усугубить болезнь, которая перейдет в тяжелую форму. Не обязательно будет выявлена бронхиальная астма, но такой подход помогает вовремя назначить эффективное лечение при любой патологии.
Болезнь появляется также при воздействии эпидермальных аллергенов – слюны, шерсти и пуха животных. При неустойчивости организма малыша к ним наблюдается развитие патологии. Если при появлении первых симптомов болезни из дома убрать питомца, то моментального эффекта от этого наблюдаться не будет.
Так происходит потому, что аллерген способен сохраняться в течение нескольких лет в доме в виде микроскопических частиц, витающих в воздухе. Поэтому в таком доме рекомендуется провести генеральную уборку, чтобы минимизировать воздействие аллергенов.
Статистика говорит, что заболевание диагностируется примерно у 10 процентов детей. Наиболее часто патологический процесс развивается в дошкольном возрасте. В России страдает заболеванием один миллион детей в возрасте до 4 лет. У мальчиков патологический процесс развивается в три раза чаще, чем у девочек.
При бронхиальной астме высокий уровень смертности детей. В период приступов при нахождении в медицинском учреждении смертность диагностируется у 7 000 детей. Частично это случается из-за недостаточного опыта медиков. Большинству умерших детей диагноз был поставлен неправильно.
О статистике заболеваемости бронхиальной астмой говорят многие российские ученые. Конкретные цифры свидетельствуют, что астму диагностируют в 33 раза чаще, чем рак легких. Болезни сердца возникают в 300 раз чаще, чем бронхиальная астма.
У представительниц слабого пола онкологические заболевания молочной железы и астма встречаются в соотношении 1:3. ВИЧ-инфекцию диагностируют в 4-5 раз реже, чем это заболевание.
Мировая статистика свидетельствует, что бронхиальная астма диагностируется наиболее часто у жителей Китая. В России наблюдается 20 процентов летальных исходов при приступах болезни.
Учитывая вышеописанную статистику, можно сделать вывод, что астма должна диагностироваться своевременно. Если у пациента появляются первые симптомы патологии, то он должен обратиться за помощью к доктору. Только опытный специалист после проведения соответствующих диагностических мероприятий сможет поставить верный диагноз и назначить правильное лечение.
Статистика заболеваемости астмой позволила специалистам сделать выводы об особенностях развития болезни. Показатель заболеваемости бронхиальной астмой напрямую зависит от региона проживания человека. Статистика свидетельствует, что астма фиксируется наиболее часто в тех регионах, где развита промышленность, и, соответственно, количество выбросов вредных веществ в атмосферу увеличено. Это касается химических производств, металлургических и иных предприятий, которые, к сожалению, не соблюдают установленные нормативы, определяющие оптимальное число отходов.
Большее количество людей, проживающих в районах с активным движением транспорта и рядом с промышленными объектами, страдает астмой, что объясняется загрязненностью воздуха. Если человек живет возле автомобильной дороги, то риск развития у него бронхиальной астмы увеличивается. При оценке ситуации в стране в общем статистика показывает следующее: астма появляется при воздействии целого ряда неблагоприятных факторов.
Наиболее подвержены заболеванию бедные категории населения. Это происходит потому, что у них попросту не хватает денежных средств, чтобы пройти полноценное медицинское обследование и получить действенное лечение. Распространение астмы объясняется достаточно высокой стоимостью лекарственных средств, а также их нехваткой, особенно это касается детской заболеваемости.
Во избежание развития болезни пациенту рекомендовано направить все действия на укрепление иммунной системы. При выборе продуктов питания нужно отдавать предпочтение натуральным, с минимальным количеством вредных веществ, таких как красители и ароматизаторы. Отличной профилактической мерой являются регулярные прогулки на свежем воздухе.
После проведенных исследований Всемирной организацией здравоохранения была обнародована статистика бронхиальной астмы. Специалисты организации говорят о том, что это важная проблема здравоохранительных учреждений.
Организация координирует международные действия по устранению патологии в мире. ВОЗ определила факторы влияния на заболеваемость и разработала схему действий по устранению возможности развития патологии.
Положения программы должны реализовывать определенные цели. Для того чтобы картографировать масштабы распространения астмы, рекомендовано ужесточение эпиднадзора.
Также планируется проанализировать факторы, ее вызывающие, промониторить тенденции и обратить внимание на людей, относящихся к бедным и незащищенным слоям населения.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей с участием клеток (тучных, эозинофилов, Т-лимфоцитов), медиаторов аллергии и воспаления, сопровождающееся у предрасположенных лиц гиперреактивностью и вариабельной обструкцией бронхов, что проявляется приступом удушья, появлением хрипов, кашля или затруднения дыхания, особенно ночью и/или ранним утром.
Симптомы бронхиальной астмы включают одышку, чувство стеснения в груди и хрипы. Диагноз основан на анамнезе, физикальном обследовании и исследованиях функции легких. Лечение бронхиальной астмы предполагает контроль над триггерными факторами и лекарственную терапию, обычно ингаляционными бета-агонистами и ингаляционными глюкокортикоидами. Прогноз благоприятен при лечении.
Это определение соответствует основным положениям совместного доклада Национального института сердца, легких и крови (США) и ВОЗ «Бронхиальная астма. Глобальная стратегия» (1993).

С 1970-х годов распространенность бронхиальной астмы непрерывно увеличивается, в настоящее время ей страдает приблизительно 4-7 % людей во всем мире. Бронхиальной астмой больны приблизительно 12 % — 17 млн человек в США; в период с 1982 по 1992 год распространенность бронхиальной астмы увеличилась с 34,7 до 49,4 на 1000 человек. Среди людей моложе 18 лет этот показатель выше (6,1 %), чем в возрастной группе 18-64 лет (4,1 %), и выше у лиц мужского пола до периода половой зрелости и у женщин после наступления половой зрелости. Бронхиальная астма также более часто встречается у городских жителей и среди представителей негроидной расы, а также некоторых групп латиноамериканского происхождения. Смертность от бронхиальной астмы также увеличилась, ежегодно в США регистрируется приблизительно 5000 смертельных случаев от бронхиальной астмы. Уровень смертности в 5 раз более высок у представителей негроидной расы, чем среди европеоидов. Бронхиальная астма является основной причиной госпитализации детей и самым частым хроническим заболеванием, приводящим к пропуску занятий в начальной школе. В 2002 году общие затраты на лечение бронхиальной астмы составили 14 млрд долларов.
Во всем мире отмечается неуклонный рост числа больных бронхиальной астмой, что особенно характерно для экономически развитых стран.
В мире более 100 млн. человек страдают бронхиальной астмой. Распространенность бронхиальной астмы колеблется от 3 до 8%. Особенно высокий уровень заболеваемости в Новой Зеландии и Австралии. В странах Западной Европы распространенность бронхиальной астмы составляет 5%.
Около 30% больных бронхиальной астмой редко прибегают к использованию противоастматических препаратов, еще 30% — пользуются ими регулярно, 20-25% болеют тяжелой формой заболевания и вынуждены прибегать к приему нескольких антиастматических препаратов, 8-10% страдают инвалидизирующей формой болезни.

Бронхиальная астма — многофакторное заболевание, его развитие зависит от взаимодействий между множественными генетическими факторами и факторами внешней среды.
К генетическим факторам, ответственным за предрасположенность к развитию бронхиальной астмы, относят гены Т-хелперных клеток типа 2 (ТН ) и их цитокинов (IL-4, -5, -9 и -13) и недавно обнаруженный ген ADAM33, который может стимулировать гладкую мускулатуру дыхательных путей и пролиферацию фибробластов или регулировать продукцию цитокинов.
Доказано значение домашних факторов (пылевые клещи, тараканы, домашние животные) и других аллергенов окружающей среды (пыльца) в развитии заболевания у детей старшего возраста и взрослых. Контакт с бактериальным эндотоксином в раннем детстве может вызвать формирование толерантности и протективных механизмов. Загрязнение воздуха напрямую не связывают с развитием заболевания, хотя этот фактор может вызывать обострения заболевания. Диета с низким содержанием витаминов С и Е и жирных омега-3 кислот связана с бронхиальной астмой, как и ожирение. Астму также связывают с перинатальными факторами, например с молодым материнским возрастом, плохим питанием матери, преждевременными родами, низкой массой тела при рождении и искусственным вскармливанием. Роль воздействия сигаретного дыма в детском возрасте спорна, в некоторых исследованиях доказывается провоцирующая роль, в других — защитный эффект.
Воздействие в помещениях оксида азота и летучих органических веществ имеет значение для развития реактивного синдрома дисфункции дыхательных путей (РСДДП) — синдрома персистирующей обратимой обструкции дыхательных путей у людей без анамнеза бронхиальной астмы. Является ли РСДДП отдельным от бронхиальной астмы синдромом или формой профессиональной астмы — вопрос спорный, но оба состояния имеют много сходного (например, хрипы, одышка, кашель) и отвечают на глюкокортикоиды.

Генетические факторы и факторы окружающей среды могут взаимодействовать между собой, определяя баланс между Т-хелперами типа 1 (ТН1) и 2 (ТН2). По мнению специалистов, дети рождаются с предрасположенностью к проаллергическим и провоспалительным ТН иммунным ответам, которые характеризуются ростом и активацией эозинофилов и продукцией IgE, но экспозиция бактериальным и вирусным инфекциям и эндотоксинам в раннем возрасте смещает иммунную систему в сторону ТН ответов, при этом происходит подавление клеток ТН и индуцируется толерантность. Для развитых стран характерны тенденции к меньшей численности семей, меньшему количеству детей в семье, в домах поддерживается близкая к идеальной чистота, детям рано начинают делать прививки и лечить их антибиотиками. Все это препятствует экспозиции детей факторам окружающей среды, которые подавляют иммунные ответы типа ТН и формируют толерантность, чем можно отчасти объяснить непрерывное увеличение распространенности бронхиальной астмы в развитых странах (гигиеническая гипотеза).
У больных бронхиальной астмой эти ТН клетки и другие типы клеток, особенно эозинофилы и тучные клетки, но также и другие подтипы CD4+ клеток и нейтрофилы образуют обширные воспалительные инфильтраты в эпителии дыхательных путей и гладких мышцах бронхов, приводя к десквамации, подэпителиальному фиброзу и гладкомышечной гипертрофии. Гипертрофия гладких мышц сужает дыхательные пути и увеличивает реактивность на аллергены, инфекции, раздражители, парасимпатическое возбуждение (которое вызывает выделение провоспалительных нейропептидов типа субстанции Р, нейрокинина А и пептида, связанного с геном кальцитонина) и другие пусковые механизмы бронхоконстрикции. Дополнительный вклад в повышенную реактивность дыхательных путей вносит потеря ингибиторов бронхоспазма (выделяемый эпителием релаксирующий фактор, простагландин Е) и других субстанций, которые метаболизируют эндогенные бронхоконстрикторы (эндопептидазы) за счет слущивания эпителия и отека слизистой оболочки. Образование слизи и эозинофилия периферической крови — дополнительные классические признаки астмы, которые могут являться вторичными проявлениями воспаления дыхательных путей.
Обычные триггерные механизмы приступа бронхиальной астмы включают производственные факторы и аллергены окружающей среды; инфекции (респираторно-синцитиальный вирус и вирус парагриппа у маленьких детей, ОРИ и пневмонии у старших детей и взрослых); физические нагрузки, особенно в холодной и сухой среде; ингаляционные раздражители (загрязнение воздуха) и тревожность, гнев и возбуждение. Аспирин — триггерный фактор у 30 % больных бронхиальной астмой более старшего возраста или с более тяжелым течением заболевания, обычно сочетается с полипозом носа и застойными явлениями в носовых пазухах. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) была недавно признана частым пусковым механизмом бронхиальной астмы, возможно, вследствие бронхоспазма, вызванного рефлюксом или микроаспирацией кислотного содержимого желудка. Аллергический ринит часто сочетается с бронхиальной астмой; неясно, являются ли эти два заболевания различными проявлениями одного и того же аллергического процесса, или ринит является отдельным пусковым механизмом бронхиальной астмы.
В присутствии триггеров патофизиологические изменения, характерные для бронхиальной астмы, вызывают обратимую обструкцию дыхательных путей и неравномерную легочную вентиляцию. Относительная перфузия превышает относительную вентиляцию в зонах обструкции, и в результате происходит снижение альвеолярного давления О2 и повышение альвеолярного напряжения СО2. Большинство пациентов может компенсировать это состояние гипервентиляцией, таким образом поддерживая Ра-СО2 ниже нормальных уровней. Но при тяжелых обострениях диффузный бронхоспазм вызывает тяжелое нарушение газообмена, дыхательные мышцы не в состоянии создавать дыхательное усилие и обеспечить увеличенную дыхательную работу. При этом усиливается гипоксемия и напряжение мышц, происходит повышение РаСО2. Результатом может стать дыхательный и метаболический ацидоз, который при отсутствии лечения может привести к остановке сердца и дыхания.
В зависимости от симптомов бронхиальная астма классифицируется на четыре категории (по степени тяжести): легкая интермиттирующая, легкая персистирующая, средней степени тяжести персистирующая и тяжелая персистирующая.
Воспалительный процесс в бронхах приводит к 4 формам бронхиальной обструкции:
- острому спазму гладкой мускулатуры бронхов;
- подострому отеку слизистой оболочки бронхов;
- хроническому образованию вязкого бронхиального секрета;
- необратимому склеротическому процессу в бронхах.
На IV Национальном Российском конгрессе по болезням органов дыхания (Москва, 1994 г.) было принято следующее определение бронхиальной астмы.
Бронхиальная астма — самостоятельное заболевание, в основе которого лежит хроническое воспаление дыхательных путей, сопровождающееся изменением чувствительности и реактивности бронхов и проявляющееся приступом удушья, астматическим статусом или, при отсутствии таковых, симптомами дыхательного дискомфорта (приступообразный кашель, дистанционные хрипы и одышка), обратимой бронхиальной обструкцией на фоне наследственной предрасположенности к аллергическим заболеваниям вне легочных признаков аллергии, эозинофилии крови и/или эозинофилии в мокроте.
В период между обострениями пациенты с легкой интермиттирующей или легкой персистирующей бронхиальной астмой обычно являются бессимптомными. Больные с более тяжелым течением или с обострениями испытывают одышку, ощущение стеснения в грудной клетке, слышимые хрипы и кашель; кашель может быть единственным симптомом у некоторых пациентов (кашлевой вариант бронхиальной астмы). Симптомы могут иметь циркадный ритм и ухудшаться во время сна, часто около 4 часов утра. У многих пациентов с более тяжелой бронхиальной астмой бывают ночные пробуждения (ночная астма).
Симптомы бронхиальной астмы включают хрипы, пародоксальный пульс (падение систолического АД > 10 мм рт. ст. во время вдоха), тахипноэ, тахикардию и видимые усилия на вдохе(использование шейных и супрастернальных [вспомогательных] мышц, положение сидя вертикально, втянутые губы, неспособность говорить). Экспираторная фаза дыхания продлена, с соотношением вдох/выдох не менее 1:3. Стридор может присутствовать в обе фазы или только на выдохе. У пациента с тяжелым бронхоспазмом может не быть никаких слышимых хрипов из-за заметно ограниченного потока воздуха.
У пациента с тяжелым обострением и угрожающей дыхательной недостаточностью обычно наблюдается некоторое сочетание симптомов измененного сознания, цианоза, пародоксального пульса более 15 мм рт. ст., сатурации О2 (О2 сат.) менее 90 %, РаСО2 > 45 мм рт. ст. (на уровне моря) и гиперинфляции легких. На рентгенографии грудной клетки в редких случаях могут быть обнаружены пневмоторакс или пневмомедиастинум.
Симптомы бронхиальной астмы исчезают в период между острыми приступами бронхиальной астмы, хотя мягкий стридор может быть слышен во время усиленного принудительного выдоха, после выполнения нагрузки и в покое у некоторых бессимптомных пациентов. Повышенная воздушность легких может изменить грудную стенку у больных с продолжительной неконтролируемой бронхиальной астмой, вызывая формирование бочкообразной грудной клетки.
Все симптомы бронхиальной астмы являются неспецифичными, обратимы при своевременном лечении и обычно развиваются при воздействии одного или более пусковых механизмов.
Для правильного выбора лечебных мероприятий при бронхиальной астме большое значение имеют этиологическая классификация заболевания и степень выраженности бронхиальной обструкции (тяжести заболевания).
Современная этиологическая классификация бронхиальной астмы предусматривает выделение экзогенной, эндогенной и смешанной форм.
Экзогенная (атопическая) бронхиальная астма — форма заболевания, вызываемая известными экзогенными (внешними) этиологическими факирами (неинфекционными аллергенами). Такими факторами момуг быть:
- бытовые аллергены (домашней пыли — домашних клешей; аъюргены домашних животных; тараканов; грызунов — мышей, крыс; плесневых и дрожжевых грибов);
- пыльцевые аллергены (сорных злаков — тимофеевки, овсяницы; деревьев — березы, ольхи, орешника и др.; сорняков — полыни, лебеды; амброзии и др.);
- лекарственные аллергены (антибиотики, ферменты, иммуноглобулины, сыворотки, вакцины);
- пищевые аллергены и пищевые добавки;
- профессиональные аллергены (пыль пшеничной муки, чешуйки телец и крыльев бабочек в шелковой промышленности, пыль кофейных бобов, соли платины в металлообрабатывающей промышленности, эпидермальные аллергены в животноводстве).
Основным механизмом развития этой астмы является иммунологическая реакция немедленного типа, опосредованная специфическим IgE. Эта реакция развивается вследствие взаимодействия аллергена (антигена) со специфическими антителами класса IgE; фиксированными преимущественно на субмукозных тучных клетках дыхательных путей и циркулирующих в крови базофилах. Взаимодействие антигена с IgE на поверхности названных клеток ведет к их дегрануляции с высвобождением биологически активных медиаторов, вызывающих бронхоспазм, отек слизистой оболочки бронхов, гиперсекрецию слизи и воспаление (гистамин, лейкотриены, провоспалительные простагландины, фактор, активирующий тромбоциты, и др.).
Выявление у больных экзогенной бронхиальной астмой этиологического внешнего фактора позволяет провести успешное целенаправленное лечение: элиминацию аллергена или специфическую десенсибилизацию.
Эндогенная (неатопическая) бронхиальная астма — форма заболевания, не имеющая в своей основе аллергической сенсибилизации и не связанная с воздействием известного экзогенного аллергена. В качестве этиологических факторов бронхиальной астмы могут выступать:
- нарушения метаболизма арахидоновой кислоты («аспириновая» астма);
- эндокринные нарушения;
- нервно-психические нарушения;
- нарушения рецепторного баланса и электролитного гомеостаза дыхательных путей;
- физическая нагрузка.
Смешанная бронхиальная астма — такая форма заболевания, которая сочетает признаки экзогенной (атопической) и эндогенной (неатопической) форм.
Диагноз «бронхиальная астма» основан на анамнезе и физикальном обследовании и подтверждается исследованиями функции легких. Также важно выявить причины заболевания и исключить заболевания, которые также вызывают хрипы.

Пациентам, у которых подозревается бронхиальная астма, необходимо исследовать функцию легких для подтверждения и количественной оценки тяжести и обратимости обструкции дыхательных путей. Показатели легочной функции зависят от усилия и требуют тщательного обучения пациента перед тестом. Если имеется возможность, прием бронхолитических препаратов должен быть приостановлен перед тестом: за 6 ч для короткодействующих бета-агонистов, таких как сальбутамол; за 8 ч для ипратропия бромида; за 12-36 ч для теофиллина; за 24 ч для бета-агонистов длительного действия, таких как салметерол и формотерол; и за 48 ч для тиотропия.
Спирометрия должна выполняться до и после ингаляции короткодействующего бронхолитического средства. Проявлениями обструкции дыхательных путей до ингаляции бронхолитика являются уменьшенный объем форсированного выдоха в первую секунду (ОФВ и сниженное отношение ОФВ к форсированной жизненной емкости легких (ОФВ /ФЖЕЛ). ФЖЕЛ может также быть уменьшена. Измерения легочных объемов могут показать увеличение остаточного объема и/или функциональной остаточной емкости из-за задержки воздуха. Увеличение ОФВ более 12 % или более 0,2 л в ответ на бронхолитик подтверждает обратимую обструкцию дыхательных путей, хотя при отсутствии этого эффекта лечение бронхолитиками не должно отменяться. Чтобы контролировать течение заболевания у пациентов с диагнозом бронхиальной астмы, спирометрию следует проводить по крайней мере ежегодно.
Петли поток-объем должны также быть исследованы для диагностики или исключения дисфункции голосовых связок, которая является частой причиной обструкции верхних дыхательных путей, похожей на бронхиальную астму.
Провокационные тесты с ингаляцией метахолина хлорида (или с альтернативными раздражителями, такими как ингаляция гистамина, аденозин, брадикинин или выполнение физической нагрузки) для индукции бронхоспазма назначаются при подозрении на бронхиальную астму при нормальных результатах спирометрии и исследования потока-объема, подозрении на кашлевой вариант бронхиальной астмы и отсутствии противопоказаний. Противопоказания включают ОФВ менее 1 л или менее 50 %, недавний острый инфаркт миокарда (ОИМ) или инсульт и тяжелую артериальную гипертензию (систолическое АД > 200 мм рт. ст.; диастолическое АД > 100 мм рт. ст.). Снижение ОФВ > 20 % подтверждает диагноз бронхиальной астмы. Однако ОФВ может уменьшиться в ответ на эти препараты и при других заболеваниях, например при ХОБЛ.
В некоторых ситуациях могут быть полезны другие тесты.
Исследование диффузионной способности монооксида углерода (DLC0) может помочь отличить бронхиальную астму от ХОБЛ. Объемы нормальны или повышены при бронхиальной астме и обычно уменьшены при ХОБЛ, особенно при развитии эмфиземы.
Рентгенография грудной клетки может помочь исключить основные причины бронхиальной астмы или альтернативные диагнозы типа сердечной недостаточности или пневмонии. Рентгенография грудной клетки при бронхиальной астме обычно нормальна, но может показать повышенную воздушность или сегментарный ателектаз, свидетельствующий об обтурации бронха слизью. Инфильтраты, особенно те, которые то возникают, то исчезают и которые ассоциируются с центральными бронхоэктазами, свидетельствуют в пользу аллергического бронхопульмонального аспергиллеза.
Аллергологическое обследование назначается всем детям, анамнез которых предполагает аллергические триггеры (поскольку все дети потенциально чувствительны к иммунотерапии). Данное исследование нужно рассмотреть и для взрослых, анамнез которых указывает на уменьшение симптомов при прекращении воздействия аллергена, и для тех, для кого рассматривается вариант терапии анти-1дЕ-антителами. Кожные пробы и измерение аллергенспеци-фических IgE посредством радиоаллергосорбентного тестирования (PACT) могут выявить специфические аллергические триггеры. Повышенные уровни эозинофилов крови (> 400 клеток/мкл) и неспецифического IgE (> 150 ME) являются подозрительными, но не диагностическими для аллергической астмы, потому что они могут быть увеличены при самых разных состояниях.
Анализ мокроты на содержание эозинофилов обычно не практикуется; обнаружение большого количества эозинофилов является подозрительным для бронхиальной астмы, однако метод не является ни чувствительным, ни специфичным.
Измерение пиковой скорости выдоха (ПСВ) недорогими переносными пикфлоуметрами рекомендуется для домашнего контроля тяжести заболевания и проводимой терапии.
Больные с диагностированной бронхиальной астмой с обострением должны выполнять пульсоксиметрию и измерение ПСВ либо ОФВ. Все три показателя определяют степень тяжести обострения и документируют ответ на лечение. Показатели ПСВ интерпретируются в свете лучших индивидуальных показателей пациента, которые могут широко варьировать среди пациентов, одинаково хорошо контролирующих заболевание. Снижение на 15-20 % от этого начального значения указывает на значительное обострение. Когда начальные значения неизвестны, средние должные величины могут в некотором смысле указать на ограничение потока воздуха, но не на степень ухудшения состояния пациента.
Рентгенография грудной клетки не требуется при большинстве обострений, но должна быть выполнена у больных с симптомами, подозрительными на пневмонию или пневмоторакс.
Показатели газов артериальной крови должны быть получены у больных с выраженным респираторным дистресс-синдромом или признаками и симптомами угрожающей дыхательной недостаточности.

Лечение бронхиальной астмы — как хронического заболевания, так и обострений — включает контроль над триггерными факторами, фармакотерапию, соответствующую тяжести заболевания, мониторинг реакции на лечение и прогрессирования заболевания и просвещение пациента с целью повышения самоконтроля заболевания. Цели лечения состоят в том, чтобы предотвратить обострения и хронические симптомы, включая ночные пробуждения; минимизировать потребность в госпитализациях в отделения реанимации; поддержать начальные уровни функции легких и активности больного и предотвратить неблагоприятные эффекты лечения.
Триггерные факторы могут контролироваться у некоторых пациентов использованием синтетических волоконных подушек и непроницаемых покрытий на матрацах, частой стиркой постельного белья и защитных покрытий в горячей воде. Обитая материей мебель, мягкие игрушки, ковры и домашние животные должны быть удалены (пылевые клещи, перхоть животных), в цокольных и других плохо проветриваемых, влажных помещениях (плесень) должны использоваться осушители воздуха. Влажная уборка домов уменьшает содержание аллергенов пылевых клещей. Тот факт, что контролировать эти триггерные факторы в городской среде трудно, не уменьшает важности этих мер; устранение выделений тараканов посредством уборки дома и истребления насекомых особенно важно. Пылесосы и фильтры с высокой эффективностью очистки воздуха (НЕРА) могут уменьшить симптомы, но их эффекты на легочную функцию и на потребность в препаратах не доказаны. Сульфит-чувствительные пациенты должны избегать употребления красного вина. Необходимо также избегать или по возможности контролировать неаллергеннные триггеры типа сигаретного дыма, сильных ароматов, раздражающих паров, холодных температур, высокой влажности и физической нагрузки. Пациенты с аспирин-индуцируемой бронхиальной астмой могут использовать парацетамол, холина три-салицилат или ингибиторы циклооксигеназы (ЦОГ-2) вместо нестероидных противовоспалительных препаратов (НПВП). Бронхиальная астма является относительным противопоказанием к использованию неселективных бета-блокаторов, включая препараты для наружного применения, но кардиоселективные препараты (например, метопролол, атенолол), вероятно, не имеют никаких неблагоприятных эффектов.
Большое значение в лечении бронхиальной астмы имеет устранение триггерных факторов, вызывающих обострение заболевания. К ним относятся:
- длительное воздействие причинных факторов (аллергенов или профессиональных факторов), к которым дыхательные пути больного уже сенсибилизированы;
- физическая нагрузка;
- чрезмерная эмоциональная нагрузка;
- влияние холодного воздуха и изменений погоды;
- загрязнение воздуха (табачный дым, древесный дым, аэрозоли, аэрополлютанты и др.);
- респираторная инфекция;
- некоторые лекарственные вещества.

Основные классы лекарственных средств, обычно используемые в лечении стабильной бронхиальной астмы и ее обострений, включают бронходилататоры бета2-агонисты, антихолинергические средства), глюкокортикоиды, стабилизаторы тучных клеток, модификаторы лейкотриена и метилксантины. Препараты этих классов ингалируются или принимаются перорапьно; ингаляционные препараты выпускаются в аэрозольных и порошковых формах. Использование аэрозольных форм с помощью спейсера или удерживающей камеры облегчает поступление лекарственных средств в дыхательные пути, а не в полость рта или глотку; пациентов следует обучить мыть и высушивать дополнительные детали после каждого использования, чтобы предотвратить бактериальное загрязнение. Кроме того, использование аэрозольных форм требует координации между вдохом и приведением в действие ингалятора (лекарственного приспособления) и ингаляцией; порошковые формы уменьшают потребность в координации, так как лекарственное средство поступает только тогда, когда пациент вдыхает. Кроме того, порошковые формы уменьшают выделение фторуглеродных пропеллентов в окружающую среду.
Бета-агонисты (бета-адренергические средства) расслабляют гладкую мускулатуру бронхов, подавляют дегрануляцию тучных клеток и выделение гистамина, уменьшают проницаемость капилляров и усиливают очищающую способность реснитчатого эпителия, бета-агонисты бывают короткого и длительного действия. Бета-агонисты короткого действия (например, сальбутамол) вдыхают 2-8 раз по необходимости, он является средством выбора для купирования острого бронхоспазма и предотвращения вызываемого физической нагрузкой бронхоспазма. Их эффект наступает в течение минут и длится до 6-8 ч, в зависимости от конкретного лекарственного препарата. Препараты длительного действия, которые вдыхают перед сном или 2 раза в сутки и активность которых длится 12 ч, используются при среднетяжелой и тяжелой астме, а также при легкой астме, которая вызывает ночные пробуждения. Бета-агонисты длительного действия также действуют синергично с ингаляционными глюкокортикоидами и позволяют использовать более низкие дозы глюкокортикоидов. Пероральные бета-агонисты обладают большим количеством системных побочных эффектов, и их вообще следует избегать. Тахикардия и тремор — наиболее частые острые нежелательные эффекты ингаляционных бета-агонистов, эти эффекты зависят от дозы. Гипокалиемия встречается редко и только легкой степени. Безопасность регулярного длительного использования бета-агонистов спорна; постоянное, возможно чрезмерное использование связано с увеличенной летальностью, но неясно, является ли это нежелательным эффектом препаратов или их регулярное использование отражает неадекватный контроль заболевания другими препаратами. Прием одной или более упаковок в месяц предполагает неадекватный контроль заболевания и потребность начать или усилить другую терапию.
Антихолинергические средства расслабляют гладкую мускулатуру бронхов через конкурентное торможение мускариновых (М3) холинергических рецепторов. Ипратропия бромид имеет минимальный эффект при использовании в режиме монотерапии при бронхиальной астме, но может давать аддитивный эффект при совместном использовании с короткодействующими бета-агонистами. Неблагоприятные эффекты включают расширение зрачков, нарушение зрения и ксеростомию. Тиотропий — ингаляционный препарат 24-часового действия, который не изучен достаточно хорошо при бронхиальной астме.
Глюкокортикоиды ингибируют воспаление дыхательных путей, вызывают обратное развитие подавления активности бета-рецепторов, блокируют синтез лейкотриенов и ингибируют продукцию цитокинов и активацию белковых адгезинов. Они блокируют поздний ответ (но не ранний ответ) на ингаляционные аллергены. Глюкокортикоиды вводятся перорально, внутривенно и ингаляционно. При обострении бронхиальной астмы раннее использование системных глюкокортикоидов часто прерывает обострение, уменьшает потребность в госпитализациях, предотвращает рецидивы и ускоряет выздоровление. Пероральный и внутривенный пути введения одинаково эффективны. Ингаляционные глюкокортикоиды не играют никакой роли при обострении, но назначаются для длительной супрессии, контроля и подавления воспаления и симптомов. Они существенно уменьшают потребность в применении пероральных глюкокортикоидов и считаются модифицирующими заболевание препаратами, так как замедляют или останавливают деградацию показателей легочной функции. Нежелательные местные эффекты ингаляционных глюкокортикоидов включают дисфонию и кандидоз полости рта, который может быть предотвращен или минимизирован при использовании пациентом спейсера и/или полоскании водой после ингаляции глюкокортикоида. Все системные эффекты являются дозозависимыми, могут возникать при приеме пероральных или ингаляционных форм и главным образом возникают при ингаляционных дозах более 800 мкг/сут. Нежелательными эффектами глюкокортикоидов являются подавление гипофизарно-надпочечниковой оси, остеопороз, катаракта, атрофия кожи, гиперфагия и небольшое увеличение массы тела. Точно неизвестно, подавляют ли ингаляционные глюкокортикоиды рост у детей: большинство детей достигает предсказанного взрослого роста. Бессимптомный туберкулез (ТВ) может реактивироваться при системном использовании глюкокортикоидов.
Стабилизаторы тучных клеток ингибируют выброс гистамина тучными клетками, уменьшают гиперреактивность дыхательных путей и блокируют ранние и поздние реакции на аллергены. Они назначаются в виде профилактических ингаляций пациентам с аллергической бронхиальной астмой и бронхиальной астмой физического усилия; но неэффективны после развития симптомов. Стабилизаторы тучных клеток являются наиболее безопасными из всех антиастматических препаратов, но наименее эффективными.
Модификаторы лейкотриенов принимаются перорально и могут использоваться для длительного контроля и профилактики симптомов у больных с персистирующей бронхиальной астмой, легкой и тяжелой. Главный нежелательный эффект — повышение активности ферментов печени; чрезвычайно редко у пациентов развивается клинический синдром, напоминающий синдром Черджа-Стросс.
Метилксантины расслабляют гладкую мускулатуру бронхов (вероятно, за счет неселективного ингибирования фосфодиэстеразы) и могут улучшить миокардиальную и диафрагмальную сократимость через неизвестные механизмы. Метилксантины, вероятно, ингибируют внутриклеточное высвобождение Са2+, уменьшают проницаемость капилляров в слизистой оболочке дыхательных путей и ингибируют поздний ответ на аллергены. Они уменьшают инфильтрацию эозинофилами бронхиальной слизистой и Т-лимфоцитами эпителия. Метилксантины используются для длительного контроля как дополнение к бета-агонистам; теофиллин с замедленным высвобождением помогает в лечении ночной астмы. Лекарственные средства выходят из употребления из-за большого количества нежелательных эффектов и взаимодействий по сравнению с другими препаратами. Нежелательные эффекты включают головную боль, рвоту, аритмии сердца и судороги. Метилксантины имеют узкий терапевтический индекс; множество препаратов (любой препарат, метаболизирующийся с использованием пути цитохрома Р450, например, макролидные антибиотики) и состояний (например, лихорадка, заболевания печени, сердечная недостаточность) изменяют метаболизм метилксантинов и их выведение. Уровни теофиллина в сыворотке крови должны периодически мониторироваться и поддерживаться между 5 и 15 мкг/мл (28 и 83 мкмоль/л).
Другие препараты используются редко при определенных обстоятельствах. Иммунотерапия может быть показана, когда симптомы вызваны аллергией, на что указывает анамнез и подтверждается аллергологическими тестами. Иммунотерапия более эффективна у детей, чем у взрослых. Если симптомы значительно не уменьшаются в течение 24 мес, то терапия прекращается. Если симптомы уменьшаются, терапия должна продолжаться 3 или более лет, хотя оптимальная продолжительность неизвестна. Иногда назначаются препараты, ограничивающие дозы глюкокортикоидов, чтобы уменьшить зависимость от большой дозы пероральных глюкокортикоидов. Все они имеют значительную токсичность. Метотрексат в низкой дозе (от 5 до 15 мг в неделю) может привести к небольшому увеличению ОФВ1 и умеренному уменьшению (3,3 мг/сут) ежедневной дозы перорального глюкокортикоида. Препараты золота и циклоспорин также умеренно эффективны, но токсичность и потребность в контроле ограничивают их применение. Омализумаб — антитела к IgE, созданные для использования у пациентов с тяжелой аллергической бронхиальной астмой с повышенным уровнем IgE. Препарат снижает потребность в пероральных глюкокортикоидах и уменьшает симптомы. Доза определяется по массе тела и уровню IgE по специальному графику; препарат вводится подкожно каждые 2 нед. Другие препараты для контроля хронической бронхиальной астмы — ингаляционный лидокаин, ингаляционный гепарин, колхицин и высокие дозы внутривенного иммуноглобулина. Целесообразность использования этих препаратов подтверждается ограниченными данными, их эффективность не доказана; таким образом, ни один из них пока не может быть рекомендован для клинического использования.

Пиковая скорость выдоха (ПСВ), измерение потока воздуха и обструкции дыхательных путей помогают определять степень тяжести обострений бронхиальной астмы, документируя реакцию на лечение и контролируя тенденции в тяжести заболевания в условиях реальной жизни путем ведения пациентом дневников. Домашний контроль ПСВ особенно полезен для выявления прогрессирования заболевания и реакций на лечение у больных со среднетяжелой и тяжелой персистирующей бронхиальной астмой. Когда бронхиальная астма является бессимптомной, одного измерения ПСВ утром достаточно. Если ПСВ пациента падает ниже 80 % от его персонального лучшего показателя, то контроль выполняется два раза в сутки, чтобы оценить циркадные изменения. Циркадные изменения более 20 % указывают на нестабильность дыхательных путей и необходимость в изменении терапевтического режима.
Важность обучения пациента невозможно переоценить. Пациенты добиваются большего успеха, если они больше знают о бронхиальной астме — что вызывает приступ, какие лекарственные препараты можно использовать и в каких случаях, необходимую технику ингаляции, как использовать спейсер с ДАИ и важность раннего использования глюкокортикоидов при обострениях. Каждый пациент должен иметь письменный план действий по ежедневному лечению, особенно по действиям при острых приступах, которые основаны на лучшей личной ПСВ пациента, а не на средних уровнях. Такой план приводит к наиболее качественному контролю бронхиальной астмы, в значительной степени повышая приверженность терапии. Лечение обострения. Цель лечения обострения бронхиальной астмы состоит в том, чтобы уменьшить симптомы и восстановить у пациента его лучшую персональную ПСВ. Пациенты должны быть обучены самостоятельно применять ингаляции сальбутамола или подобного бета-агониста короткого действия при обострении и измерять ПСВ, если необходимо. Пациенты, которые чувствуют себя лучше после 2-4 вдохов из ИДИ, должны применить ингалятор до 3 раз каждые 20 мин раздельными вдохами, и те, у кого будет установлена ПСВ более 80 % от должной, могут лечить обострение дома. Пациенты, которые не отвечают на препарат, имеют тяжелые симптомы или имеют ПСВ 40 мм рт. ст.), что указывает на прогрессирование дыхательной недостаточности.
Пациенты, состояние которых продолжает ухудшаться, несмотря на интенсивную терапию, являются кандидатами на неинвазивную вентиляцию легких с положительным давлением или, у тяжело больных пациентов и тех, которые не отвечают на этот метод, эндотрахеальную интубацию и искусственную вентиляцию легких. Пациенты, которым требуется интубация, хорошо отвечают на седацию, но миорелаксантов необходимо избегать из-за возможного взаимодействия с глюкокортикоидами, которые могут вызвать длительную нервно-мышечную слабость.
Обычно применяется объемная циклическая вентиляция в режиме ассист-контроля, поскольку она обеспечивает постоянную альвеолярную вентиляцию при высокой и изменчивой резистентности дыхательных путей. Аппарат должен быть настроен на частоту 8-14 дыханий/мин с высокой скоростью потока инспирации (> 60 л/мин — 80 л/мин), чтобы продлить выдох и минимизировать автоПДКВ (положительное давление в конце выдоха).
Начальные дыхательные объемы могут устанавливаться в пределах 10-12 мл/кг. Высокие пиковые давления дыхательных путей могут вообще игнорироваться, так как они возникают из-за высокой резистентности дыхательных путей и величины потока инспирации и не отражают степень растяжения легкого, производимого альвеолярным давлением. Однако если плато давления превышает 30-35 см Н2О, то дыхательный объем должен быть уменьшен до 5—7 мл/кг, чтобы ограничить риск пневмоторакса. Исключением является ситуация, когда уменьшенный ответ грудной стенки (например, ожирение) или брюшной полости (например, асцит) может вносить существенный вклад в повышенное давление. Когда необходимы уменьшенные дыхательные объемы, допускается умеренная степень гиперкапнии, но если рН артериальной крови падает ниже 7,10, назначается медленное вливание бикарбоната натрия для поддержания уровня рН между 7,20 и 7,25. Как только обструкция потока воздуха уменьшается и РаСО и рН артериальной крови нормализуются, пациентов можно быстро снимать с вентиляции.
Сообщается об эффективности других методов лечения при обострениях бронхиальной астмы, но они недостаточно хорошо изучены. Гелиокс используется для уменьшения дыхательной работы и улучшения вентиляции путем уменьшения турбулентных потоков, характерных для гелия — газа, менее плотного, чем О2. Несмотря на теоретические эффекты гелиокса, исследования дают противоречивые результаты относительно его эффективности; отсутствие готового к использованию препарата также ограничивает его практическое применение.
Сульфат магния расслабляет гладкие мышцы, но данные об эффективности контроля обострения бронхиальной астмы в отделениях реанимации противоречивы. Общая анастезия у больных с астматическим статусом вызывает бронходилятацию за счет неясного механизма, возможно, в результате прямого эффекта миорелаксации в гладкой мускулатуре дыхательных путей или снижения холинергического тонуса.
Адекватное использование лекарственных средств позволяет большинству пациентов с хронической бронхиальной астмой лечиться вне отделений неотложной терапии и стационаров. Существует много доступных препаратов, их выбор и последовательность введения основаны на тяжести заболевания. «Понижающая» терапия — сокращение дозы препарата до минимальной, необходимой для контроля симптомов — показана при бронхиальной астме любой степени тяжести.
Пациенты с легкой интермиттирующей бронхиальной астмой не нуждаются в препаратах ежедневно. Короткодействующие бета2-агонисты (например, две ингаляции сальбутамола для экстренной помощи) достаточны для купирования острых симптомов; использование их чаще чем 2 раза в неделю, использование более двух упаковок препаратов в год или ослабление реакции на лекарственный препарат может указать на потребность в длительной базисной терапии. Независимо от тяжести бронхиальной астмы, частая потребность в экстренном бета-агонисте свидетельствует о неудовлетворительном контроле бронхиальной астмы.
Пациенты с легкой персистирующей бронхиальной астмой (взрослые и дети) должны получать противовоспалительную терапию. Ингаляционные глюкокортикоиды в низких дозах — метод выбора, но некоторые пациенты могут контроли¬ровать бронхиальной астму применением стабилизаторов тучных клеток, модификаторами лейкотриенов или теофиллином замедленного высвобождения. Короткодействующие экстренные агонисты (например, сальбутамол, 2-4 вдоха) применяются для купирования приступов. Пациенты, которым ежедневно требуется экстренная терапия, должны получать средние дозы ингаляционных глюкокортикоидов или комбинированную терапию.
Пациенты со среднетяжелой персистирующей бронхиальной астмой должны лечиться ингаляционными глюкокортикоидами в дозе, способной контролировать бронхиальную астму, в комбинации с ингаляционными бета-агонистами длительного действия (форметерол, 2 вдоха в сутки). Ингаляционные бета-агонисты длительного действия в режиме монотерапии — недостаточное лечение, но в комбинации с ингаляционными глюкокортикоидами они позволяют снизить дозу последних и более эффективны при ночных симптомах. Альтернативой этому подходу является монотерапия ингаляционными глюкокортикоидами в средних дозах или замена бета-агонистов пролонгированного действия на антагонисты рецепторов лейкотриенов или теофиллин пролонгированного высвобождения в комбинации с низкими или средними дозами ингаляционных глюкокортикоидов. У больных с ГЭРБ и среднетяжелой бронхиальной астмой антирефлюксное лечение может уменьшить частоту и дозу препаратов, необходимых для контроля симптомов. У больных с аллергическим ринитом и среднетяжелой персистирующей бронхиальной астмой назальные глюкокортикоиды могут уменьшить частоту обострений астмы, требующих госпитализации.
Пациенты с тяжелой персистирующей бронхиальной астмой составляют меньшинство, им требуется введение нескольких препаратов в больших дозах. Выбор включает ингаляционные глюкокортикоиды в больших дозах в комбинации с бета-агонистами длительного действия (форметерол) или комбинацией ингаляционного глюкокортикоида, бета-агониста длительного действия и модификатора лейкотриена. Короткодействующие ингаляционные бета-агонисты назначаются в обоих случаях для экстренного купирования симптомов приступа. Системные глюкокортикоиды назначаются пациентам, недостаточно отвечающим на данные схемы; дозирование через день помогает минимизировать нежелательные эффекты, связанные с ежедневным приемом препаратов.
Для профилактики приступов бронхиальной астмы физического усилия обычно бывает достаточно ингаляции короткодействующего бета-агониста или стабилизатора тучных клеток перед физической нагрузкой. Если бета-агонисты неэффективны или если бронхиальная астма физического усилия является тяжелой, в большинстве случаев пациент имеет более тяжелую бронхиальную астму, чем у него установлена, и ему требуется длительная терапия для контроля заболевания.

Главное для лечения аспириновой бронхиальной астмы — избегать приема НПВП. Ингибиторы циклооксигеназы 2 (ЦОГ-2), видимо, не являются триггерами. Модификаторы лейкотриена могут заблокировать ответ на НПВП. На небольшой группе пациентов продемонстрирована успешная десенсибилизация в стационарных условиях.

Разрабатывается большое количество препаратов, нацеленных на конкретные звенья воспалительного каскада. Изучается возможность применения препаратов, нацеленных на ИЛ-4 и ИЛ-13.

Бронхиальная астма трудно диагностируется у младенцев, поэтому нередки случаи гиподиагностики и недостаточного лечения. Эмпирическое назначение ингаляционных бронхолитиков и противовоспалительных препаратов может способствовать решению обеих задач. Препараты можно дать через небулайзер или ИДИ с удерживающей камерой с маской или без маски младенцам и детям младше 5 лет, требующим лечения чаще 2 раз в неделю, нужно назначить ежедневную противовоспалительную терапию ингаляционными глюкокортикоидами (предпочтительно), антагонистами рецепторов лейкотриенов или кромоглициевой кислотой.
Дети старше 5 лет и подростки с бронхиальной астмой могут лечиться так же, как взрослые, но должны стремиться поддерживать физическую активность, выполнять нагрузки и заниматься спортом. Должные показатели для исследований функции легких у подростков ближе к детским стандартам. Подростки и дети более старшего возраста должны участвовать в разработке их персональных планов контроля заболевания и формулировании целей терапии — это значительно улучшает комплаэнтность. План действий должен быть известен преподавателям и школьным медсестрам — это гарантирует экстренное оказание надлежащей медицинской помощи. Кромоглициевая кислота и недокромил часто изучаются на этой группе пациентов, но они не столь эффективны, как ингаляционные глюкокортикоиды; препараты длительного действия снимают необходимость брать препараты с собой в школу.

Около трети женщин, страдающих бронхиальной астмой, становясь беременными, отмечают уменьшение симптомов; треть отмечают ухудшение течения бронхиальной астмы (иногда до тяжелой степени) и треть не замечают изменений. ГЭРБ может быть важным компонентом в развитии симптомов заболевания при беременности. Контроль бронхиальной астмы во время беременности должен быть абсолютным, так как плохо контролируемое заболевание у матери может привести к увеличенной антенатальной смертности, преждевременному родоразрешению и низкой массе тела при рождении. Противоастматические лекарственные средства не продемонстрировали неблагоприятных эффектов на эмбрион, но крупные хорошо контролируемые исследования для доказательства истинной безопасности для развивающегося плода не проводились.
Бронхиальная астма разрешается у большинства детей, но примерно у 1 из 4 хрипы сохраняются во взрослом возрасте, или рецидив возникает в более старшем возрасте. Женский пол, курение, более ранний возраст начала, сенсибилизация к домашним пылевым клещам и гиперреактивность дыхательных путей — факторы риска персистирования и рецидива.
Приблизительно 5000 смертельных случаев в год происходит вследствие бронхиальной астмы в США, большинство этих случаев можно было бы предотвратить адекватной терапией. Таким образом, прогноз благоприятен при доступности необходимых препаратов и соблюдении терапевтического режима. Факторы риска смерти включают увеличивающуюся потребность в пероральных глюкокортикоидах перед госпитализацией, предыдущие госпитализации по поводу обострений и более низкие пиковые потоки при обращении. Несколько исследований показывают, что использование ингаляционных глюкокортикоидов снижает частоту госпитализаций и смертность.
В течение долгого времени дыхательные пути у некоторых пациентов с бронхиальной астмой претерпевают постоянные структурные изменения (ремоделирование), которые препятствуют возврату к нормальному функционированию легкого. Раннее агрессивное использование противовоспалительных препаратов может помочь предотвратить это ремоделирование.
источник