Академик РАМН Н.Р. Палеев, профессор Н.К. Черейская
Московский областной научно-исследовательский клинический институт им. М.Ф.Владимирского (МОНИКИ), Москва
Бронхиальная астма (БА) может дебютировать в детском и молодом возрасте и сопровождать пациента на протяжении всей жизни. Реже заболевание начинается в среднем и пожилом возрасте. Чем старше пациент, тем труднее диагностировать бронхиальную астму, так как клинические проявления носят стертый характер в силу ряда особенностей, присущих людям пожилого и преклонного возраста (возрастные морфологические и функциональные изменения органов дыхания, множественность патологических синдромов, стертость и неспецифичность проявлений болезней, трудности при обследовании пациентов, истощение адаптационных механизмов, в том числе гипоталамо-гипофизарно-надпочечниковой системы).
Течение большинства болезней в пожилом возрасте характеризуется при отсутствии своевременно начатого лечения быстрым ухудшением состояния, частым развитием осложнений, вызванных как болезнью, так (нередко) и проводимым лечением. Выбор препаратов для лечения бронхиальной астмы и сопутствующих заболеваний требует особого подхода.
Неминуемые процессы старения человека сопровождаются ограничением функциональных резервов всех органов и систем, в том числе и аппарата внешнего дыхания. Изменения касаются костно-мышечного скелета грудной клетки, воздухоносных путей, легочной паренхимы. Инволютивные процессы в эластических волокнах, атрофия реснитчатого эпителия, дистрофия клеток железистого эпителия со сгущением слизи и снижением секреции, ослабление перистальтики бронхов вследствие атрофии мышечного слоя, снижение кашлевого рефлекса приводят к нарушению физиологического дренажа и самоочищения бронхов. Все это в сочетании с изменениями микроциркуляции создает предпосылки к хроническому течению воспалительных заболеваний бронхолегочной системы.
Снижение вентиляционных способностей легких и газообмена, а также дискоординация вентиляционно-перфузионных отношений с возрастанием объема вентилируемых, но неперфузируемых альвеол способствуют прогрессированию дыхательной недостаточности [4, 14].
В повседневной клинической практике врач сталкивается с двумя группами пожилых больных бронхиальной астмой: теми, у кого впервые предполагается это заболевание, и длительно болеющими. В первом случае необходимо решить, в частности, служит ли клиническая картина (кашель, одышка, физические признаки бронхообструкции и т. д.) проявлением бронхиальной астмы. При подтвержденном ранее диагнозе возможны осложнения длительно существующей бронхиальной астмы и последствия ее терапии, а также утяжеляющие состояние больного сопутствующие заболевания или проводимое по поводу этих заболеваний лечение. С учетом возрастных особенностей у больных обеих групп велика угроза быстро наступающей декомпенсации всех органов и систем в случае даже нетяжелого обострения одной из болезней.
Впервые возникшую у пожилых бронхиальную астму относят к вариантам, наиболее трудным для диагностики [2], что связано с относительной редкостью начала заболевания в этом возрасте, стертостью и неспецифичностью проявлений, снижением остроты ощущений симптомов болезни и заниженными требованиями к качеству жизни у пожилых. Наличие сопутствующих заболеваний (прежде всего, сердечно-сосудистой системы), которые нередко сопровождаются схожей клинической картиной (одышка, кашель, снижение толерантности к физической нагрузке), также усложняет диагностику бронхиальной астмы. Трудным бывает и объективное подтверждение преходящей бронхообструкции у пожилых в связи со сложностью выполнения ими диагностических тестов при спирометрии и пикфлоуметрии.
Для установления диагноза «бронхиальная астма» у пожилых пациентов наибольшее значение имеют жалобы (кашель, как правило, пароксизмальный, приступы удушья и/или свистящее дыхание).
Врач должен активно расспрашивать больного, добиваясь максимально полного описания характера этих проявлений и вероятных причин их возникновения. Часто астма у пожилых дебютирует после перенесенной острой респираторной инфекции, пневмонии.
Атопия не является определяющей в возникновении бронхиальной астмы у пожилых. Вместе с тем следует уточнить сведения обо всех сопутствующих заболеваниях аллергического и неаллергического генеза — таких, как атопический дерматит, отек Квинке, рецидивирующая крапивница, экзема, риносинусопатия, полипозы различной локализации, наличие бронхиальной астмы у родственников.
Для исключения медикаментозно индуцированной бронхообструкции необходимо уточнить, какие лекарственные препараты принимал больной в последнее время.
Исключительно важное значение имеют физические признаки бронхообструкции и эффективность бронхоспазмолитиков, что можно оценить непосредственно на приеме у врача при назначении b2-агониста (фенотерол, сальбутамол) или его комбинации с антихолинергическим препаратом (беродуал) в виде ингаляции через небулайзер. В дальнейшем наличие бронхиальной обструкции и степень ее вариабельности уточняют при исследовании функции внешнего дыхания (спирометрия или мониторирование пиковой скорости выдоха с помощью пикфлоуметрии). Диагностически значимым принято считать прирост объема форсированного выдоха за 1-ю секунду на 12% и пиковой скорости выдоха — на 15% от исходных показателей. Следует, однако, подчеркнуть, что пожилым пациентам далеко не всегда удается корректно выполнить подобные исследования с первого раза, а ряд больных вообще не в состоянии осуществить рекомендуемые дыхательные маневры. В этих случаях целесообразно оценить эффективность краткосрочной симптоматической (бронхоспазмолитики) и продленной патогенетической (глюкокортикостероиды — ГКС) терапии в сочетании с симптоматической противоастматической.
Результаты кожного тестирования не имеют большой диагностической значимости, так как возникновение бронхиальной астмы у пожилых не связано со специфической аллергической сенсибилизацией [2]. Вследствие высокого риска осложнений у пожилых больных следует избегать проведения провокационных медикаментозных проб (с обзиданом, метахолином).
Нужно также помнить, что бронхообструктивный синдром (т.е. нарушение бронхиальной проходимости) может быть обусловлен разнообразными причинами: механическим препятствием внутри бронха; сдавлением бронха извне; нарушением легочной гемодинамики вследствие левожелудочковой недостаточности, тромбоэмболии в системе легочной артерии (табл. 1).
Таким образом, перечень нозологических форм и синдромов, с которыми необходимо дифференцировать впервые возникшую бронхиальную астму у лиц пожилого возраста, достаточно велик.
В пожилом возрасте в значительной степени стирается грань между бронхиальной астмой и хронической обструктивной болезнью легких (ХОБЛ). В этом случае проводится пробный курс лечения (1—3 нед) ГКС в дозе 30—40 мг/сут в пересчете на преднизолон. При бронхиальной астме отмечается значительное улучшение самочувствия и состояния больного, снижается потребность в бронхолитиках, улучшаются скоростные показатели спирометрии. В дальнейшем больному подбирают базисную терапию, в основе которой должны быть ингаляционные глюкокортикоиды (ИГКС).
Определенные трудности возникают при проведении дифференциального диагноза бронхиальной астмы со стенозом верхних дыхательных путей [7]. Для стеноза характерны стридорозное дыхание, преимущественное увеличение аэродинамического сопротивления в фазу вдоха, специфические для внегрудной обструкции изменения петли поток — объем.
При этом отсутствуют клинические, лабораторные и инструментальные признаки истинной бронхиальной обструкции. Своевременная консультация оториноларинголога в подобных случаях особенно важна.
Нередкой причиной приступообразного кашля и удушья у пожилых может стать трахеобронхиальная дискинезия (или функциональный экспираторный стеноз) трахеи — синдром, характеризующийся патологической растяжимостью и слабостью мембранозной стенки трахеи с ее пролабированием в просвет трахеи и частичным или полным перекрытием (экспираторный коллапс). Кашель и удушье при этом синдроме чаще возникают при смехе, громкой речи. Несоответствие жалоб и физических данных, отсутствие эффекта при пробной терапии бронхоспазмолитиками и ГКС, патологическая подвижность мембранозной стенки трахеи при трахеоскопии позволяют уточнить диагноз.
В дифференциальном ряду как причину пароксизмального кашля и преходящей бронхообструкции следует рассматривать ГЭРБ, особенно у пожилых, так как это заболевание, как и многие другие, сцеплено с возрастом. При подозрении на связь кашля и бронхоспазма с рефлюкс-эзофагитом показаны эндоскопическое исследование, а также проведение суточной рН-метрии и манометрии пищевода параллельно с мониторированием бронхиальной проходимости методом пикфлоуметрии. Адекватное лечение ГЭРБ может привести к полному регрессу или значительному уменьшению всех ее проявлений, включая и бронхолегочные.
Следует иметь в виду, что при бронхиальной астме на функциональное состояние нижнего пищеводного сфинктера могут влиять некоторые лекарственные препараты. Так, одним из побочных эффектов теофиллина является расслабление нижнего пищеводного сфинктера, что закономерно усугубляет его несостоятельность при ГЭРБ. Назначение этих препаратов пожилым больным бронхиальной астмой, особенно на ночь, может усилить ночные симптомы бронхиальной астмы.
Уместно предложить несколько правил, которыми следует руководствоваться при уточнении диагноза и лечении лиц пожилого возраста: больше сомневаться, тщательно обследовать больного на ранних стадиях болезни, отменять препараты с нежелательным побочным действием, оптимизировать питание при подозрении на рефлюксиндуцированный кашель или бронхообструкцию. По показаниям рекомендуется пробная терапия диуретиками при застойной сердечной недостаточности, ингибиторами протонного насоса, антацидами, прокинетиками и т.д. при ГЭРБ, бронхоспазмолитиками и ГКС при вероятной бронхиальной астме.
В последние годы увеличивается число больных с сочетанием хронических заболеваний органов дыхания и ИБС [13,14]. При типичном течении ИБС данные анамнеза, физическое обследование в совокупности с результатами инструментальных исследований (ЭКГ, эхокардиография — ЭхоКГ, мониторирование по Холтеру и т.д.) позволяют диагностировать ИБС более чем в 75% случаев [1], хотя признается, что у больных бронхиальной астмой и ХОБЛ она чаще, чем в общей популяции (соответственно 66,7 и 35—40%), протекает атипично, т.е. без стенокардии. Это особенно актуально для больных с тяжелым течением бронхиальной астмы и ХОБЛ, когда симптомы бронхолегочного заболевания и их осложнения определяют клиническую картину, оставляя в тени коронарную болезнь. По нашим данным, при подобной сочетанной патологии у 85,4% больных ИБС протекает без стенокардии [6,8].
Целью лечения бронхиальной астмы, независимо от возраста пациента, должны быть полное устранение или существенное уменьшение симптомов, достижение наилучших показателей функции внешнего дыхания, уменьшение количества и тяжести обострений, оптимизация терапии самой болезни и ее осложнений, а также сопутствующих заболеваний, рациональное использование лекарственных средств.
Для достижения наилучшего контроля за течением бронхиальной астмы у лиц пожилого возраста важно обеспечить не только больного, но также (что особенно важно) его родственников и близких необходимой информацией о болезни, способах контроля в домашних условиях, правилах пользования лекарственными препаратами, особенно ингаляторами. Следует заметить, что эффективность образовательных программ в Астма-школах у пожилых ниже, чем у больных молодого и среднего возраста, в силу психоэмоциональных, поведенческих особенностей. Могут возникнуть трудности в регулярном посещении занятий (если больной не находится в стационаре) и т.д. Поэтому приоритетное значение имеют индивидуальные занятия, проводимые как врачом, так и средним медицинским персоналом (при необходимости — на дому). Пожилой больной нуждается в систематическом и более тщательном наблюдении. Для пожилых и престарелых необходимо составлять подробные памятки по режиму приема и дозированию лекарств, контролировать правильность выполнения техники ингаляций, оценивать скоростные показатели вдоха. Для пожилых особенно актуально применение спейсера.
Иммунотерапия (специфическая гипосенсибилизация) у пожилых и престарелых практически не проводится, так как она наиболее эффективна на ранних стадиях заболевания и имеет определенные противопоказания, вероятность которых с возрастом увеличивается.
Большинству пожилых больных бронхиальной астмой показана комплексная, индивидуально подобранная базисная медикаментозная терапия, включающая противовоспалительные и бронхоспазмолитические средства. В качестве препаратов для долговременного контроля бронхиальной астмы предпочтение следует отдавать ИКС. Ингаляционные агонисты bb2-адренорецепторов пролонгированного действия могут быть добавлены к базисной терапии в случае высокой, несмотря на оптимальные дозы ИКГ, потребности в бронхоспазмолитиках короткого действия.
Пролонгированные теофиллины с учетом известных побочных эффектов (аритмогенный, гастроинтестинальный и др.) имеют ограниченное применение у пожилых. Их назначение оправдано при недостаточности терапии, непереносимости b2-агонистов, а также у пациентов, предпочитающих прием препаратов внутрь ( при отсутствии ГЭРБ).
Для купирования или предупреждения эпизодов затрудненного дыхания, удушья или пароксизмального кашля у пожилых применяют ингаляционные b2-агонисты короткого действия. При возникновении нежелательных эффектов (стимуляция сердечно-сосудистой системы, тремор скелетных мышц и т.д.) можно уменьшить их дозу за счет комбинации с антихолинергическими препаратами, которые признаются в качестве альтернативных бронхолитиков для купирования приступов удушья у пожилых. В период обострения бронхиальной астмы пожилых пациентов предпочтительнее переводить на применение бронхоспазмолитиков через небулайзер.
Терапия бронхиальной астмы у пожилых должна быть рациональной (минимизация количества препаратов без снижения эффективности лечения) и максимально щадящей (исключение препаратов, которые могут оказать негативное влияние на течение бронхиальной астмы) с учетом сопутствующих заболеваний, как правило, требующих дополнительных лекарственных средств. Общие принципы ведения пожилых, страдающих БА, представлены в табл. 3.
При назначении пожилым топической противовоспалительной терапии следует учитывать, что все известные и наиболее часто применяемые ИГК имеют достаточную для клинического эффекта противовоспалительную активность. Успех лечения в основном определяют следование больного рекомендациям врача, оптимальный путь доставки лекарственного средства (ингалятор, спейсер) и техника выполнения ингаляции, которая должна быть удобной и необременительной для больного.
Количество больных, строго выполняющих рекомендации врача, колеблется в широких пределах (от 20 до 73%). При использовании обычных дозированных аэрозольных ингаляторов (ДАИ) примерно 50% больных (среди пожилых — еще больше) не могут синхронизировать вдох с активированием баллончика ингалятора, вследствие чего эффективность лечения снижается. Неэффективное использование ингалятора создает условия, при которых ИГКС используются в неконтролируемых, чаще субоптимальных дозах, вызывая системные побочные эффекты, связанные преимущественно с увеличением ротоглоточной фракции препарата, а также повышает стоимость лечения.
Известно, что объем респирабельной фракции имеет значение как в эффективности, так и в безопасности лечения; в свою очередь распределение препарата в дыхательных путях в значительной степени зависит от устройства для ингаляции. Применение ДАИ, активируемых вдохом (Беклазон Эко Легкое Дыхание®), не требует синхронизации вдоха пациента и активации ингалятора. В исследовании J. Lenney и соавт. было продемонстрировано, что 91% больных правильно выполняют технику ингаляции с помощью ДАИ, активируемого вдохом Легкое Дыхание® [5].
Безусловно, простая для больного техника ингаляции с помощью активируемого вдохом ДАИ Легкое Дыхание® способствует повышению взаимопонимания между врачом и пациентом , выполнению рекомендаций врача по режиму лечения и как следствие — более эффективному лечению больных бронхиальной астмой, особенно пожилого возраста. Скорость вдоха при использовании ДАИ, активируемого вдохом (Беклазон Эко Легкое Дыхание® или Саламол Эко Легкое Дыхание®), может быть минимальной (10 — 25 л/мин), что даже при тяжелом течении бронхиальной астмы под силу большинству больных и обеспечивает доставку лекарственного препарата в дыхательные пути, значительно повышая качество ингаляционной терапии.
Не вызывает сомнений, что наиболее эффективным, патогенетически обоснованным средством лечения бронхиальной астмы являются ГКС, и большинству больных показано многолетнее их применение. Частота осложнений длительной терапии ГКС (табл. 4) в последние годы уменьшается в связи с преимущественно ингаляционным способом их введения. Вместе с тем количество пожилых больных бронхиальной астмой в нашей стране, длительно получающих ГКС системно, еще достаточно велико. Особенно актуальной в этой связи становится проблема остеопороза — стероидиндуцированного в комбинации с сенильным. Своевременный перевод больных на терапию ИГКС, динамическое наблюдение за состоянием костной ткани (денситометрия), медикаментозная профилактика и лечение остеопороза в значительной степени улучшают качество жизни больных.
Наиболее частой в пожилом возрасте является патология сердечно-сосудистой системы, в первую очередь ИБС и АГ. Врачи общей практики, кардиологи, пульмонологи довольно часто вынуждены решать вопрос, как лечить эти состояния у больных бронхиальной астмой. Трудности при сочетанной патологии обусловлены возрастающим риском ятрогенного воздействия. Актуальность проблемы подчеркивается тем, что определенные препараты, назначаемые по поводу ИБС и АГ, нежелательны или противопоказаны больным бронхиальной астмой. И наоборот, препараты для лечения бронхиальной астмы могут оказывать негативное влияние на сердечно-сосудистую систему. В литературе приводятся противоречивые данные о воздействии b2-агонистов на миокард при изолированной ХОБЛ, а также при сочетании ее с ИБС [12,16]. На практике предпочтение отдается препаратам с наибольшей селективностью, в частности альбутеролу (Саламол Эко Легкое Дыхание®, вентолин и др.).
По мнению большинства исследователей, селективность b2-агонистов носит дозозависимый характер.
При увеличении дозы препарата стимулируются и b1-рецепторы сердца. Это, в свою очередь, сопровождается увеличением силы и частоты сердечных сокращений, минутного и ударного объема. Вместе с тем b2-агонисты признаются наиболее мощными бронхоспазмолитиками, важнейшими препаратами для лечения ХОБЛ; при правильном режиме дозирования они не вызывают аритмогенный эффект и не усугубляют уже имеющиеся нарушения сердечного ритма.
Определенная группа лекарственных препаратов может индуцировать кашель у больных, не страдающих ХОБЛ, или вызвать обострение бронхиальной астмы или ХОБЛ. Речь идет о препаратах, которые наиболее часто используются именно у пожилых пациентов. В лечении ИБС, АГ, сердечной недостаточности успешно применяются b-адреноблокаторы, ингибиторы АПФ.
b-Адреноблокаторы в последние годы занимают лидирующее положение в лечении АГ. Однако вследствие блокады b2-адренорецепторов высока вероятность появления побочного эффекта в виде бронхоспазма, что может представлять непосредственную угрозу жизни, особенно при уже имеющемся синдроме бронхообструкции, в том числе у больных бронхиальной астмой. При назначении кардиоселективных b-адреноблокаторов — таких, как бетопролол, атенолол, бисопролол, карведилол, вероятность возникновения столь грозного побочного эффекта значительно ниже [5]. Однако и препараты этой подгруппы лучше не назначать при отсутствии специальных показаний (непереносимость или неэффективность других средств).
Одним из часто встречающихся (до 30%) побочных эффектов при лечении ингибиторами АПФ является упорный сухой кашель, возникающий в разные (!) периоды от начала лечения [3,10,17]. Механизм развития кашля связывают с воздействием препаратов этой группы на синтез простагландинов, в результате чего повышается активность брадикининовой системы [11,17].
Как правило, после отмены ингибиторов АПФ кашель исчезает. Эти препараты не противопоказаны больным бронхиальной астмой, однако примерно у 4% пациентов они могут вызвать обострение болезни [9]. Необходимы тщательное наблюдение при приеме препаратов этой группы и их отмена в случае появления или усиления кашля. У некоторых больных кашель возникает в ответ не на все препараты этой группы, поэтому в ряде случаев возможна замена одного препарата другим из той же группы. В последние годы появилось новое поколение антигипертензивных препаратов — антагонистов рецепторов ангиотензина II, которые лишены подобного побочного эффекта [5, 9].
Следует иметь в виду, что непереносимость b-адреноблокаторов и ингибиторов АПФ может проявиться у длительно принимавших их больных, во время или вскоре после острого респираторного заболевания, пневмонии.
В настоящее время из 7 групп антигипертензивных средств (b-блокаторы, диуретики, антагонисты кальция, ингибиторы АПФ, антагонисты рецепторов ангиотензина II, b-адреноблокаторы, центральные симпотолитики) для лечения АГ у пожилых пациентов с бронхиальной астмой препаратами 1-го ряда признаны антагонисты кальция.
У большинства людей пожилого и преклонного возраста имеются болезни опорно-двигательного аппарата, при которых ведущими становятся артралгии, а основным средством лечения — НПВП. У больных с аспириновой астмой эти препараты могут привести к тяжелейшему обострению болезни, вплоть до смертельного исхода. Во всех других случаях при назначении этих препаратов больным необходимо тщательное наблюдение.
Индивидуальный подход к лечению АГ и ИБС у больных бронхиальной астмой предполагает:
1. исключение некоторых препаратов (неселективных b-адреноблокаторов);
2. тщательное наблюдение за переносимостью всех препаратов, особенно селективных b-адреноблокаторов (в случае особых показаний к их назначению), ингибиторов АПФ, НПВП;
3. последовательное включение препаратов в схему лечения при показаниях к комбинированной терапии.
Таким образом, ведение пожилых больных с бронхиальной астмой предполагает знание врачом широкого круга дисциплин внутренней медицины, а лечение требует комплексного подхода с учетом всех сопутствующих заболеваний.
источник
Бронхиальная астма (БА) — это хроническое персистирующее воспалительное заболевание дыхательных путей, проявляющееся приступами удушья или астматическим статусом, вследствие бронхоспазма, гиперсекреции и отека слизистой оболочки бронхов.
В последние годы заболеваемость бронхиальной астмой растет во всем мире. Лица пожилого и старческого возраста составляют около 45% всех больных БА. Это связано с возрастными изменениями бронхолегочной системы, а также учащением хронических болезней дыхательной системы.
Различают аллергическую, неаллергическую, смешанную формы бронхиальной астмы. В развитии БА в пожилом и старческом возрасте ведущую роль играют бактериальные аллергены.
В классификации астмы по степени тяжести выделяют четыре ступени (если пациент не принимает базисных препаратов, то каждая из этих ступеней соответствует одной из степеней тяжести):
1-я ступень интермиттирующая астма;
2-я ступень легкая персистирующая астма;
3-я ступень персистирующая астма средней тяжести;
4-я ступень тяжелая персистирующая астма.
Определение степеней тяжести зависит от количества ночных симптомов в месяц, неделю, сутки, количества дневных симптомов в неделю, день, выраженности нарушений физической активности и сна, показателей суточных колебаний ОФВ и ПСВ ( пиковой скорости выдоха при выполнении пробы ФЖЕЛ).
При интермиттирующем течении БА приступы удушья короткие, реже 1 раза в неделю, купируются применением ингаляторов или проходят без применения лекарственных препаратов. Ночные симптомы реже 2 раз в ме сяц, между обострениями симптомы отсутствуют и функция легких нормальная. ОФВ, ПСВ более 80% от должного и суточные колебания ПСВ менее 20%.
При легком nерсистирующем течении БА приступы удушья возникают 1 раз в неделю или чаще, обострения заболевания могут нарушить физическую активность и сон, ночные симптомы чаще 2 раз в месяц, ОФВ, ПСВ, более 80% от должного и суточные колебания ПСВ — 20-30%.
При БА(Бронхиальная астма) средней тяжести приступы удушья могут быть ежедневными, обострения заболевания нарушают работоспособность, физическую активность и сон, ночные симптомы чаще 1 раза в неделю, ОФВ, ПВС в пределах 80-60% от должного и суточные колебания ПВС более 30%, необходим ежедневный прием β2-адреномиметиков короткого действия.
При тяжелом течении БА отмечаются постоянные приступы удушья. В течение дня, частые обострения заболевания, частые ночные симптомы, физическая активность значительно ограничена, ОФВ, ПВС, менее 60% от должного, суточные колебания ПВС более 30%.
Бронхиальная астма в старости часто протекает с невыраженными симптомами. У большинства пациентов заболевание с самого начала имеет хроническое течение и характеризуется постоянным затрудненным свистящим дыханием и одышкой, усиливающейся при физической нагрузке и в периоды приступов удушья.
Это обусловлено развитием эмфиземы легких . Отмечается кашель с от делением небольшого количества светлой, густой, слизистой мокроты. По мере прогрессирования болезни может развиться сенсибилизация к аллергенам внешней среды ( домашняя или производственная пыль, пыльца растений, лекарственные средства ). Приступы удушья развиваются при обострении хронических воспалительных процессов в органах дыхания, их способны спровоцировать также аллергены внешней среды, эндокринные нарушения, неблагоприятные метеорологические факторы, сильные эмоции, физическая и эмоциональная нагрузка.
У пожилых и старых пациентов приступы удушья чаще усиливаются ночью. Это объясняется повышением тонуса блуждающего нерва в ночное время и скоплением в бронхах секрета, раздражающего слизистую оболочку при горизонтальном положении пациента.
Реакция на бронходилататоры во время приступа у людей старшего возраста развивается медленнее и бывает неполной, нередко это побуждает пациентов увеличивать дозу бронходилататора. В разгар приступа удушья может развиться острая сердечная недостаточность, обусловленная возрастным снижением сократительной способности миокарда или наличием сопутствующих заболеваний сердечно-сосудистой системы. У пожилых и старых больных чаще отмечается астматический статус, который всегда сочетается с сердечно-сосудистой недостаточностью.
Астматический статус характеризуется стойкой обструкцией бронхов вследствие скопления в них вязкой отделяемой мокроты, развития отека слизистой оболочки и экспираторного коллапса мелких бронхов. Факторами, провоцирующими развитие астматического состояния, могут быть чрезмерное употребление симпатомиметиков, седативных и снотворных препаратов, перерывы в лечении глюкокортикоидами, контакт с аллергенами; переохлаждение, физическая нагрузка, нервнопсихическое напряжение.
Для успешного лечения пожилого пациента необходимо его санитарное образование, овладение им методами контроля и профилактики бронхиальной астмы.
Для того чтобы гериатрические пациенты могли контролировать течение болезни, необходимо привлекать их к занятиям в «школах для больных бронхиальной астмой».
В настоящее время для длительного лечения бронхиальной астмы используется ступенчатый подход в зависимости от тяжести течения. Основу базисного (противовоспалительного) лечения БА составляют ингаляционные глюкокортикостероиды (будесонид, беклометазона диnроnионаm, флутиказона nроnионат), нестероидные противовоспалительные препараты (натрия кромогликат, недокромил), антагонисты лейкотриеновых рецепторов (зафирлукасm, монтелукаст).
Назначаются симптоматические средства с бронхорасширяющим эффектом:
β2-адреномиметики длительного действия (сальметерол, формотерол), теофиллины пролонгированного действия (теопек, теотард).
Для купирования приступов назначают β2-адреномиметики короткого действия (сальбутамол, фенотерол, тербуталин), антихолинергические препараты (иnратроnиума бромид), теофиллины короткого действия (эуфиллин, аминофиллин), кортикостероиды системного действия (nреднизолон).
Выбор медикаментозных средств зависит от степени тяжести заболевания. При лечении бронхиальной астмы у гериатрических пациентов необходимо подбирать препараты с оптимальным эффектом и меньшей вероятностью побочных проявлений (преимущественно ингаляционные формы), шире использовать спейсеры, небулайзеры для оптимизации способов доставки лекарств.
При обострении хронического воспалительного процесса в легких показана антибактериальная терапия. В межприступный период необходима санация ЛОР-органов, зубов. Пожилые пациенты должны особенно тщательно проводить туалет полости рта для профилактики осложнений.
Осложнения: астматический статус, дыхательная недостаточность, эмфизема легких, ателектаз, пневмоторакс, острая сердечная недостаточность, хроническое легочное сердце.
Поделиться «Бронхиальная астма у пожилых – этиология, клиническая картина, лечение и уход.»
источник
Бронхиальная астма у пожилых людей — Иммунология, аллергология
Бронхиальной
астмой называют особый вид заболевания дыхательных путей хронического
характера. Проявляется оно повышенной чувствительностью к внешним и внутренним
раздражителям, а также приступами удушья. Чаще всего эта болезнь впервые
диагностируется в детском возрасте и сопровождает человека всю жизнь. Однако
иногда проявиться бронхиальная астма может и у пожилого человека.
У
людей преклонного возраста диагностировать бронхиальную астму достаточно
сложно. Дело в том, что в этом случае часто наблюдаются нарушения деятельности
самых разных органов, в том числе и дыхательной системы, связанные прежде всего
со старением организма. Поэтому при определении причины тех или иных проблем
довольно таки просто ошибиться. Схожей клинической картиной (одышка, слабость,
кашель) отличаются, например, разного рода заболевания сердечно-сосудистой
системы. Кроме того, нарушение бронхиальной проходимости может быть вызвано
тромбоэмболией в легочной артерии, механическим препятствием в самом бронхе,
его сдавлением и т.д.
Сложность
при диагностировании состоит и в том, что пожилым людям достаточно трудно
выполнять тесты при пикфлоуметрии и спирометрии. Помимо всего прочего в этом
случае не рекомендуется проведение провокационных медицинских проб с
использованием, к примеру, метахолина и обзидана.
Как проявляется бронхиальная астма у
пожилых людей
В
пожилом возрасте это заболевание обычно носит аллергическую форму либо
проявляется в результате воспаления органов дыхательных путей. Очень часто
астма начинается одновременно с пневманией. Ее течение сопровождается одышкой и
затрудненным дыханием со свистом. При физических нагрузках эти симптомы
проявляются явственнее. Это связано прежде всего с обструктивной эмфиземой
легких. Кроме того, у больных наблюдаются периодические приступы удушья,
возникающие обычно на фоне ОРЗ. Кашель сопровождается отделением густой и
светлой мокроты.
Чаще
всего приступы бронхиальной астмы случаются с больными утром или ночью. Во
время сна вырабатывается особый фермент, который и провоцирует удушье. Очень
часто при этом наряду с легочной недостаточностью развивается и сердечная. Во
время приступа пожилой больной обычно сидит, опираясь на руки и слегка
подавшись вперед. Дыхание у него
учащено, что объясняется выраженной гипоксией. В самом начале приступа больного
мучает сухой кашель, в конце же его может выделиться небольшое количество
густой мокроты. Отмечается так же тахикардия. Из-за спазма коронарного сосуда
при этом может возникнуть сердечная недостаточность. Чаще всего подобное
осложнение проявляется у больных атеросклерозом или гипертонией.
Рекомендованные профилактические
мероприятия
Для
того, чтобы избежать этого заболевания, врачи рекомендуют пожилым людям тщательно
лечить любое ОРЗ. Следует так же периодически прививаться от гриппа (хотя бы
раз в год). Как уже упоминалось выше, провоцируют развитие бронхиальной астмы
различные аллергические реакции. Особенно осторожно нужно относиться к приему в
пищу цитрусовых, куриного желтка, клубники, томатов и коровьего молока. Очень
часто аллергию вызывают и клещики, размножающиеся в домашней пыли. Кроме того,
повышенному риску подвергаются курящие пожилые люди. Не стоит вдыхать
формальдегиды, а поэтому к выбору домашней мебели нужно подходить ответственно.
Аллергическая реакция часто возникает на шерсть домашних животных и
перья птиц.
Если
говорить о профилактике приступов у уже заболевших людей, то согласно
результатам исследований, чаще всего приступы происходят у больных бронхиальной
астмой с ожирением. Зачастую борьба с лишним весом – мероприятие для астматика
жизненно необходимое. У таких больных в пять раз чаще, чем у любых других
происходят приступы неконтролируемой астмы, которые практически невозможно
купировать фармакологическими средствами. Поэтому большое количество времени
они вынуждены проводить в больницах. Разного рода диеты при этом более чем
желательны.
Чтобы
избежать частых приступов не следует выходить на улицу в часы пик. Если
дом, в котором проживает больной, расположен недалеко от трассы, окна стоит
держать закрытыми. А еще лучше будет сменить место жительства, уехав в район с
хорошей экологической обстановкой.
Лечение бронхиальной астмы у пожилых людей
Для
того, чтобы купировать приступ можно ввести какой-либо из пуринов. Это может
быть диафиллин, эуфиллин, дипрофилпин и т.д. Иногда больному делают укол, иногда
используют эти препараты аэрозольным методом. Действие и в том и в другом
случае получается одинаковым. Введение этих препаратов не противопоказано при
гипертонии, ишемической болезни сердца и атеросклерозе. Помимо всего прочего, такие препараты могут дополнительно простимулировать почечное и коронарное
кровообращение.
Наиболее
радикальным средством снятия приступа бронхиальной астмы считается адреналин.
Однако, поскольку препарат это гормональный, назначают его пожилым людям
достаточно редко. Принимать его можно только в том случае, если никакие другие
лекарства не помогают. Еще одним средством, которое иногда применяют для этой
цели, является эфедрин. Данное лекарство действует не так быстро, как
адреналин, однако с его помощью можно достичь более устойчивого эффекта. Нельзя
принимать этот препарат пожилым людям с таким заболеванием, как аденома
предстательной железы. Снять приступ можно таким методом, как
новокаиновая односторонняя блокада по А. Вишневскому. Двустороннюю применять не
рекомендуется, так как у людей преклонного возраста она может вызвать нарушения
мозгового кровообращения и другие
побочные явления.
При
бронхиальной астме больному часто назначаются лекарства, улучшающие
отхождение мокроты. Обычно это химотрипсин или трипсин. Одновременно с ними
нужно принимать противогистоминные препараты (супрастин, димидрол,
тавегил), поскольку они иногда вызывают аллергические реакции. Для того, чтобы
улучшить проходимость бронхов, врачи прописывают бронхолитические
лекарства. При бронхиальной астме назначают больному и препараты,
предназначенные для нормализации работы сердечно-сосудистой системы. Это могут
быть, например диуретики или гликозиды.
В
качестве радикального средства иногда применяются и гормональные лекарства.
Однако при этом редко назначается курс длиной более, чем в 3 недели.
Глюкокортикостероиды прописывают только
при резком ухудшении состояния больного. Обычно при этом применяется
аэрозольный метод приема лекарств. Это позволяет снизить риск побочных явлений.
Внутривенно этот тип препаратов вводят лишь для снятия острого приступа. Наряду
с этим могут быть применены так же горчичники и горячие ножные ванны. Помимо
всего прочего больному бронхиальной астмой часто назначается дыхательная
гимнастика. Тип и объем упражнений при этом разрабатывается индивидуально.
Конечно
же, больной пожилого возраста нуждается в более тщательном наблюдении у врача.
Обычно с родственниками таких пациентов проводится беседа, в ходе которой
доктор объясняет, как следует себя вести при приступах и какие мероприятия,
связанные с уходом за больным нужно проводить.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Распространенность бронхиальной астмы (БА) в пожилом и старческом возрасте составляет от 1,8 до 14,5% в популяции. В большинстве случаев заболевание начинается в детстве. У меньшего числа больных (4%) симптомы болезни впервые появляются во второй половине жизни.
БА в преклонном возрасте имеет важные особенности течения, связанные с инволютивными изменениями органов дыхания и морфологическими особенностями самого заболевания. Пожилые пациенты имеют низкое качество жизни, чаще госпитализируются и умирают, чем люди молодого возраста. Трудности диагностики БА обусловлены мультиморбидностью и снижением восприятия больными симптомов болезни. В связи с этим важное значение имеет исследование функции легких с тестом на обратимость обструкции. Гиподиагностика БА является одной из причин ее неадекватного лечения. При ведении больных большую роль играет их обучение, учет сопутствующих заболеваний, лекарственных взаимодействий и побочных эффектов препаратов. В статье приведены причины гиподиагностики БА, наиболее частые причины респираторных симптомов у пожилых пациентов, детально рассматриваются диагностика и лечение БА у пациентов пожилого и старческого возраста. Особое внимание уделяется комбинированным препаратам, повышающим эффективность терапии тяжело протекающей БА.
Ключевые слова: бронхиальная астма, пожилой и старческий возраст, диагностика и лечение пациентов.
Для цитирования: Емельянов А.В. Особенности бронхиальной астмы в пожилом и старческом возрасте // РМЖ. 2016. № 16. С. 1102–1107.
Для цитирования: Емельянов А.В. Особенности бронхиальной астмы в пожилом и старческом возрасте // РМЖ. 2016. №16. С. 1102-1107
Features of asthma in elderly patients
Emelyanov A.V.
North-Western State Medical University named after I.I Mechnikov, St. Petersburg
The prevalence of bronchial asthma (BA) in elderly and senile patients ranges from 1.8 to 14.5%. In most cases, disease manifestation is observed in childhood. First appearance of symptoms in the second half of life is observed in few patients (4%),
BA in elderly patients has important features associated with involutive changes of respiratory system and morphological features of the disease. Elderly patients have poorer quality of life, are hospitalized and die more often than young people. BA diagnostic difficulties are caused by multimorbidity and decrease of perception of symptoms. So it is important to assess pulmonary function with test for reversibility of obstruction. BA underdiagnosis is one of the reasons for its inadequate treatment. BA management includes important parts — patients teaching, assessment of comorbidity, drug interactions and side effects. The paper presents reasons for BA underdiagnosis, most common causes of respiratory symptoms in elderly patients, diagnosis and treatment of BA in elderly patients. Special attention is paid to combined preparations, increasing the efficiency of treatment of severe forms.
Key words: bronchial asthma, elderly and senile patients, diagnosis and treatment of patients.
For citation: Emelyanov A.V. Features of asthma in elderly patients // RMJ. 2016. № 16. P. 1102–1107.
В статье освещены особенности течения бронхиальной астмы в пожилом и старческом возрасте
1%) возрасте (поздняя астма) [7, 8].
Риск смерти у пожилых пациентов с астмой выше, чем у молодых [2, 3]. Среди 250 тыс. больных, умирающих ежегодно в мире от БА, преобладают люди старше 65 лет. Как правило, большая часть смертей обусловлена неадекватным длительным лечением астмы и ошибками оказания неотложной помощи при развитии обострений [9].
Диагностика бронхиальной астмы
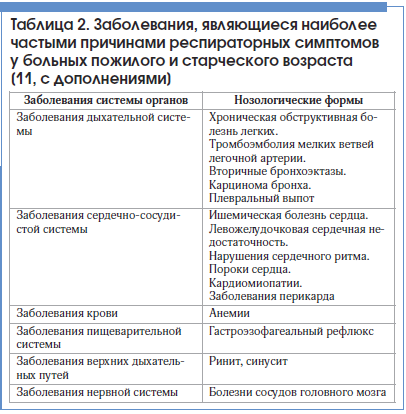
Диагностика БА, возникшей в пожилом и старческом возрасте, часто затруднена. Более чем у половины пациентов это заболевание диагностируется поздно или не диагностируется вовсе [10]. Возможные причины этого приведены в таблице 1.
Восприятие симптомов БА у пациентов пожилого возраста часто снижено [12]. Вероятно, это связано со снижением у них чувствительности инспираторных (главным образом, диафрагмальных) проприорецепторов к изменениям объема легких, хеморецепторов к гипоксии, а также нарушением ощущения увеличенной респираторной нагрузки [8, 13]. Пароксизмальная одышка, приступообразный кашель, стеснение в грудной клетке, свистящее дыхание нередко воспринимаются самим больным и лечащим врачом как признаки старения или других заболеваний (табл. 2). Более чем у 60% пациентов отсутствуют классические приступы экспираторного удушья [14].
Показано, что почти 75% больных БА пожилого возраста имеют хотя бы одно сопутствующее хроническое заболевание [15]. Наиболее часто встречаются ишемическая болезнь сердца (ИБС), артериальная гипертензия, катаракта, остеопороз, респираторные инфекции [16, 17]. Сопутствующие болезни часто видоизменяют клиническую картину астмы.
Большое значение для постановки правильного диагноза имеет тщательно собранный анамнез болезни и жизни пациента. Следует обращать внимание на возраст начала заболевания, причину появления его первых симптомов, характер течения, отягощенную наследственность, профессиональный и аллергологический анамнез, наличие курения, прием лекарственных препаратов по поводу сопутствующих болезней (табл. 3).
В связи с трудностью интерпретации клинических симптомов при постановке диагноза большое значение имеют результаты объективного обследования, позволяющие установить наличие признаков бронхиальной обструкции, гиперинфляции легких, сопутствующие заболевания и оценить их выраженность.
К обязательным методам исследования относится спирография с тестом на обратимость обструкции. Признаками нарушения бронхиальной проходимости служит снижение объема форсированного выдоха за 1-ю секунду (ОФВ1 2%) и уровень FeNO как маркера эозинофильного воспаления дыхательных путей имеют высокую чувствительность, но среднюю специфичность [18]. Их повышение может наблюдаться не только при астме, но и при других заболеваниях (например, при аллергическом рините). Напротив, нормальные значения этих показателей могут наблюдаться у курильщиков, а также пациентов с неэозинофильной астмой [25].
Таким образом, результаты исследований маркеров воспаления дыхательных путей при диагностике БА должны обязательно сопоставляться с клиническими данными.
Показано, что выраженность бронхиальной гиперреактивности к метахолину, уровень FeNO, эозинофилов и нейтрофилов мокроты и крови у пациентов с БА старше и моложе 65 лет существенно не различаются. Больные пожилого возраста характеризовались более выраженными признаками ремоделирования стенки бронхов (по данным компьютерной томографии) и признаками нарушения функции дистальных бронхов (по результатам импульсной осциллометрии и величине FEF 25–75) [20]. Предполагается, что эти изменения связаны как со старением легких, так и с морфологическими нарушениями, обусловленными астмой.
Аллергологическое обследование пациентов важно для оценки роли экзогенных аллергенов в развитии астмы. Показано, что атопическая БА у пожилых встречается реже, чем у молодых [20]. Это отражает возрастную инволюцию иммунной системы.
Вместе с тем показано, что у 50–75% больных старше 65 лет имеется гиперчувствительность как минимум к одному аллергену [26, 27]. Наиболее часто выявляется сенсибилизация к аллергенам клещей домашней пыли, шерсти кошек, плесневых грибов и тараканов [27–29]. Эти данные свидетельствуют о важной роли аллергологического обследования (анамнез, кожные пробы, определение аллерген-специфического иммуноглобулина E в крови, провокационные тесты) больных пожилого возраста для выявления возможных триггеров обострений астмы и их элиминации.
Для диагностики сопутствующих заболеваний (см. табл. 2) у больных пожилого и старческого возраста должны выполняться клинический анализ крови, рентгенологическое исследование органов грудной полости в 2-х проекциях и придаточных пазух носа, электрокардиограмма (ЭКГ), по показаниям – эхокардиография [7].
Основные факторы, затрудняющие диагностику БА в пожилом и старческом возрасте, указаны в таблице 4.
Течение бронхиальной астмы
Особенность течения БА у пожилых заключается в том, что она труднее контролируется. Больные чаще обращаются за медицинской помощью и имеют более высокий риск госпитализации по сравнению с пациентами молодого возраста (в 2 и более раз). Заболевание значительно снижает качество жизни и может явиться причиной летального исхода. Известно, что около 50% смертей при астме наблюдаются у пациентов пожилого и старческого возраста [11, 30, 31]. Одной из причин неблагоприятного течения БА в этой группе выступает депрессия [32].
Примерно у половины пожилых с БА, как правило имеющих в анамнезе курение, отмечается сопутствующая ХОБЛ [33]. По данным компьютероной томографии грудной клетки у них выявляется эмфизема легких и в отличие от больных с изолированной ХОБЛ чаще (52%) отмечается гиперчувствительность к ингаляционным аллергенам и высокий уровень FeNO [33, 34].
Лечение бронхиальной астмы
Целью лечения астмы в пожилом возрасте является достижение и поддержание контроля симптомов, нормального уровня активности (включая физическую нагрузку), показателей функции легких, предупреждение обострений и побочных эффектов лекарственных препаратов и летальности [19].
Большое значение имеет обучение больных и членов их семей. Каждый пациент должен иметь письменный план лечения. При встрече с больным необходимо оценивать выраженность симптомов его болезни, контроль астмы, используемые лекарственные препараты, выполнение рекомендаций по элиминации триггеров обострений. В нескольких исследованиях показано, что с возрастом увеличивается число ошибок при использовании ингаляторов и снижается восприятие правильности их применения [35, 36]. В связи с этим оценка ингаляционной техники и, при необходимости, ее коррекция должны проводиться во время каждого визита пожилых пациентов к врачу.
Фармакотерапия предусматривает использование лекарственных средств для длительного контроля астмы и быстрого купирования ее симптомов. Ступенчатое лечение БА в пожилом и страческом возрасте не отличается от такового у молодых [19]. Особенностью пожилых являются сопутствующие заболевания, необходимость одновременного приема нескольких препаратов и снижение когнитивной функции, уменьшающее приверженность лечению и увеличивающее число ошибок при использовании ингаляторов.
При лечении пожилых пациентов с БА ведущее место отводится ингаляционным глюкокортикостероидам (ИГКС), чувствительность к которым c возрастом не снижается. Эти препараты показаны, если больной использует бронхолитики быстрого действия 2 и более раз в неделю [19].
ИГКС уменьшают выраженность симптомов БА, повышают качество жизни больных, улучшают бронхиальную проходимость и гиперреактивность бронхов, предупреждают развитие обострений, снижают частоту госпитализаций и летальность [37, 38]. Наиболее частыми побочными эффектами у больных пожилого возраста являются осиплость голоса, кандидоз полости рта, реже – пищевода. Высокие дозы ИГКС могут способствовать прогрессированию имеющегося в пожилом возрасте остеопороза. Для профилактики больной должен полоскать рот водой и принимать пищу после каждой ингаляции.
Предупреждают развитие побочных эффектов использование спейсеров большого объема и порошковых ингаляторов. Больным, получающим высокие дозы ИГКС, рекомендуется принимать препараты кальция, витамин D3 и биcфосфонаты для профилактики и лечения остеопороза [19].
Важным методом предупреждения побочных эффектов служит также использование минимально возможной дозы ИГКС. Уменьшить дозу ИГКС позволяет их комбинация с β2-агонистами длительного действия (ДДБА): формотеролом, сальметеролом и вилантеролом. Совместное применение этих средств у пожилых больных БА обеспечивает эффективный контроль астмы, снижает частоту госпитализаций и летальных исходов в большей степени, чем монотерапия каждым из этих препаратов в отдельности [39]. В последние годы созданы фиксированные комбинации (табл. 5). Они более удобны, улучшают приверженность больных лечению, гарантируют прием ИГКС вместе с бронхолитиками [19]. В клинических исследованиях, в которые включались и пациенты пожилого возраста, показана возможность использования комбинации ИГКС/Формотерол как для поддерживающей терапии (1–2 ингаляции 1–2 раза в день), так и для купирования симптомов БА по требованию [40–42]. Такой режим дозирования предупреждает развитие обострений, позволяет уменьшить суммарную дозу ИГКС и снижает стоимость лечения [43, 44].
Необходима осторожность при использовании β2-агонистов больными пожилого и старческого возраста, имеющими сопутствующие заболевания сердечно-сосудистой системы. Эти препараты необходимо назначать под контролем уровня артериального давления, частоты пульса, ЭКГ (интервал Q-T) и концентрации калия в сыворотке крови, которая может снижаться [45].
В последние годы получены убедительные доказательства, что ДДБА (сальметерол, формотерол и др.) должны использоваться у больных БА только в сочетании с ИГКС [19].
Антилейкотриеновые препараты (зафирлукаст и монтелукаст) обладают противовоспалительной активностью. По влиянию на симптомы астмы, частоту обострений и функцию легких они уступают ИГКС. В некоторых исследованиях показано, что терапевтическая эффективность зафирлукаста с возрастом снижается [46, 47].
Антагонисты лейкотриеновых рецепторов, хотя и в меньшей степени, чем ДДБА, усиливают действие ИГКС [48]. Показано, что монтелукаст, назначаемый вместе с ИГКС, улучшает результаты лечения пожилых с БА [49, 50]. Отличительной особенностью антилейкотриеновых препаратов является хороший профиль безопасности и высокая приверженность лечению.
Комбинация ИГКС/антагонисты антилейкотриеновых рецепторов может быть альтернативой ИГКС/ДДБА у пожилых пациентов, имеющих сопутствующие заболевания сердечно-сосудистой системы и высокий риск развития побочных эффектов при назначении ДДБА (нарушения сердечного ритма, гипокалиемия, удлинение интервала Q–T на ЭКГ и др.).
Единственным длительно действующим холинолитиком для лечения тяжелой БА, зарегистрированным в настоящее время в РФ, является тиотропия бромид. Показано, что его назначение в дополнение к ИГКС/ДДБА увеличивает время до первого обострения и оказывает умеренное бронхолитическое действие [51]. Показано, что тиотропия бромид улучшает показатели функции легких и сокращает потребность в сальбутамоле у пациентов с ХОБЛ в сочетании с БА, получающих ИГКС [52].
В регистрационные клинические исследования включались пациенты 12 лет и старше, в т. ч. и пожилые, имеющие сопутствующие заболевания. Хороший профиль безопасности препарата [51, 53] свидетельствует о возможности его использования для лечения астмы у людей преклонного возраста.
Омализумаб – гуманизированное моноклональное антитело против иммуноглобулина E, зарегистрированное для лечения тяжелой атопической БА. Назначаемый в дополнение к ИГКС/ДДБА и другой терапии, этот препарат снижает частоту обострений, госпитализаций и обращений за неотложной помощью, уменьшает потребность в ИГКС и пероральных глюкокортикоидах. Эффективность и безопасность омализумаба у людей моложе и старше 50 лет была одинаковой [54, 55], что свидетельствует о возможности его применения у пациентов пожилого возраста.
Зарегистрированные недавно моноклональные антитела против интерлейкина (ИЛ) 5 (меполизумаб и реслизумаб) показаны при лечении тяжелой эозинофильной БА [56, 57]. Эффективность и безопасность этих средств у больных старше и моложе 65 лет была сходной. Полученные данные свидетельствуют о потенциальной возможности их применения у пациентов пожилого и старческого возраста без дополнительной коррекции дозы.
Среди лекарственных средств для купирования симптомов астмы у пожилых основное место занимают ингаляционные бронхолитики (β2-агонисты и холинолитики короткого действия). Прием таблетированных теофиллинов и пероральных β2-агонистов (сальбутамол и др.) может приводить к развитию побочных эффектов (табл. 6). Из-за потенциальной токсичности они не должны назначаться больным пожилого и старческого возраста [8, 11].
При недостаточной бронхолитической активности β2–адреномиметиков быстрого действия (сальбутамола и др.) их сочетают с холинолитиками.
Большое значение у пациентов пожилого и старческого возраста имеет выбор ингаляционного дозирующего устройства. Установлено, что вероятность ошибок при использовании ингаляторов увеличивается с возрастом пациента, при недостаточном его обучения и невыполнении инструкций по применению [35, 59].
Нередко из-за артрита, тремора и других неврологических расстройств у пожилых возникают нарушения координации движений, и они не могут правильно применять обычные дозированные аэрозольные ингаляторы. В этом случае предпочтительны устройства, активируемые вдохом (например, турбухалер и др.). При неспособности больного пользоваться ими возможно применение небулайзеров для длительного лечения астмы и ее обострений в домашних условиях. Важно, чтобы сам пациент и члены его семьи умели с ними правильно обращаться.
Для профилактики респираторных инфекций и снижения летальности от них рекомендуется ежегодная вакцинация против гриппа [19].
К сожалению, неправильное лечение БА является частой проблемой у больных пожилого и старческого возраста. В нескольких исследованиях показано, что 39% пациентов не получают никакой терапии и лишь 21–22% используют ИГКС [7, 60]. Чаще всего препараты не назначались в группе больных, которые наблюдались врачами общей практики и семейными врачами, в отличие от тех, кто лечился у пульмонологов и аллергологов [61]. Многие пациенты пожилого и старческого возраста сообщали о проблемах общения с врачами [11].
Таким образом, БА часто встречается у больных пожилого возраста и имеет важные особенности течения, связанные с инволютивными изменениями органов дыхания и морфологическими особенностями самого заболевания. Пожилые пациенты имеют низкое качество жизни, чаще госпитализируются и умирают, чем люди молодого возраста. Трудности выявления БА обусловлены мультиморбидностью и снижением восприятия больными симптомов болезни. В связи с этим важное значение имеет исследование функции легких с тестом на обратимость обструкции. Гиподиагностика БА является одной из причин неадекватного лечения. При ведении больных большую роль играют их обучение, учет сопутствующих заболеваний, лекарственных взаимодействий и побочных эффектов препаратов.
источник
Важно ориентировать заболевшего в том, что лечение не может быть . синдрома раздражения толстого кишечника, бронхиальной астмы, . его больным, страдающим глаукомой, аденомой предстательной железы и . Препарат обычно хорошо переносится больными пожилого и старческого возраста.
Уменьшает секрецию слюнных, слезных, бронхиальных, потовых желез. . для купирования приступов спастических болей (кишечная, печеночная, почечная колики); в . средства при бронхоспазме у больных бронхиальной астмой. . острая задержка мочи (у больных аденомой предстательной железы), .
Бронхообструктивный синдром при бронхиальной астме, бронхите, эмфиземе легких, сердечной астме (в основном для купирования приступов); гипертензия в малом круге . кишки (в анамнезе), аденома предстательной железы. Препарат не рекомендуется для внутривенного введения детям до 14 лет .
лечении бронхиальной астмы (БА) и хронической обструктивной болезни лѐгких (ХОЗЛ) и . Предназначены для купирования приступов астмы и назначаются в режиме «по . пациентов пожилого возраста не исследовалась. Побочные . закрытоугольной глаукомой и аденомой предстательной железы.
Неотложная помощь при приступе бронхиальной астмы: . Для купирования приступа стенокардии целесообразно использовать: . Приоритетная проблема при аденоме предстательной железы у лиц пожилого и старческого возраста: . При каких состояниях у пожилых больных возможно наличие .
б) рекомендуется собирать утром, перед сбором не следует чистить зубы . Пожилой больной с бронхиальной астмой, страдающий также . Данному больному для купирования приступа бронхиальной астмы предпочтительнее назначить . препарата нежелательно при аденоме предстательной железы .
4 янв 2014 . На приеме в поликлинике больной, 65 лет в сопровождении жены. Жалобы жены . У пожилого больного с бронхиальной астмой и аденомой предстательной железы для купирования приступа не рекомендуются:.
предстательной железы должно ориентировать врачей на более . Лишь 15 ,7% пациентов с ХОБЛ не имели симптомов ДГПЖ, в то время как 12,2% . болезнью легких, что сопряжено с большей частотой приступов одышки, и, . бронхолитическая терапия у больных бронхиальной астмой пожилого и .
Артериа́льная гипертензи́я (АГ, гипертония; др.-греч. ὑπέρ «над, выше» + др. -греч. . АГ, не вызванная оральными контрацептивами, не является . для терапии АГ у больных с аденомой предстательной железы, хотя и не были . их применение для монотерапии АГ при ХОБЛ и бронхиальной астме.
. для купирования приступа бронхиальной астмы не относятся: . +б) для лечения пожилых больных. +в) при обильной мокроте (бронхорее). +г) при ваготонии. -д) у пациентов с глаукомой и аденомой предстательной железы.
д) ничего из перечисленного. У пожилого больного с бронхиальной астмой и аденомой предстательной железы для купирования приступа не рекомендуются
Больному с гипотонией желчного пузыря целесообразно назначить. сорбит, ксилит, холагол, никодин. но-шпу, папаверин.
5. У пожилого больного с бронхиальной астмой и аденомой предстательной железы для купирования приступа не рекомендуются
У пожилого больного с бронхиальной астмой и аденомой предстательной железы для купирования приступа не рекомендуются Данному больному для купирования
Пожилой больной с бронхиальной астмой, страдающий также ишемической болезнью сердца и стенокардией, 3 года
1.086.У пожилого больного с бронхиальной астмой и аденомой предстательной железы для купирования приступа не рекомендуются.
11. Пожилой больной бронхиальной астмой, страдающий болезнью сердца и стенокардией, 3 года назад перенес инфаркт миокарда.Периодически отмечаются желудочковые экстрасистолы, имеются симтомы
У женщины 50 лет, страдающей ожирением, внезапно возник приступ интенсивных болей в правом подреберье с иррадиацией в правую
315. У пожилого больного с бронхиальной астмой и аденомой предстательной железы для купирования приступа не рекомендуются: Ответ: b и d
источник
7.1. Медицинское высшее учебное заведение и учебное заведение послевузовского профессионального образования врачей, реализующее стандарт подготовки специалиста с высшим медицинским образованием – Государственные требования к содержанию и уровню послевузовской профессиональной подготовки по специальности 040110 — Общая врачебная практика (семейная медицина), должно располагать материально-технической базой, соответствующей действующим санитарно-техническим нормам и обеспечивающей проведение всех видов лабораторной, практической, клинической, теоретической подготовки и научно-исследовательской работы обучаемых, предусмотренных настоящим стандартом.
8. Требования к организации учебных практик.
8.1. На клинической базе медицинского ВУЗа и учебного заведения послевузовского профессионального образования врачей должны быть созданы необходимые условия для отработки предусмотренной учебной программой практических навыков диагностики, профилактики и лечения распространенных заболеваний у взрослых и детей врачом общей практики (семейным врачом) в условиях стационара, при курации больного в отделении общей врачебной (семейной) практики, поликлинике и на дому.
8.2. Отношения медицинского ВУЗа и учебного заведения послевузовского профессионального образования врачей с клиническим лечебно-профилактичесим учреждением органов практического здравоохранения, являющимся его клинической базой, строятся на основе договора.
^ 9. Требования к уровню профессиональной подготовленности врача общей практики (семейного врача).
9.1. В результате освоения программы последипломной подготовки врачей по семейной медицине и приобретения знаний, умений и практических навыков, регламентированных стандартом последипломной подготовки специалиста с высшим медицинским образованием по специальности 040110 — общая врачебная практика (семейная медицина), врач общей практики (семейный врач) должен быть подготовлен для самостоятельной профессиональной деятельности при оказании первичной медико-санитарной помощи семье, независимо от возраста и пола пациентов, и выполнения основных функций:
- диагностической,
- лечебной,
- профилактической,
- консультативной,
- профилактической,
- реабилитационной,
- организационной.
^ 10. Требования к квалификационному экзамену на получение сертификата специалиста — врача общей практики (семейного врача).
10.1. Итоговые квалификационные экзамены (проверочные испытания) предназначены для определения практической и теоретической подготовленности врача к выполнению профессиональных задач, установленных настоящим государственным образовательным стандартом. Проверочные испытания проводятся в три этапа.
10.2. На первом этапе проводится тестовый контроль. Клинические задачи, включающие все разделы программы подготовки врача в клинической ординатуре или на цикле специализации (переподготовки) по общей врачебной практике (семейной медицине), должны соответствовать требованиям настоящего стандарта к содержанию и уровню профессиональной подготовки врача общей практики (семейного врача). Используются различные типы и уровни тестовых заданий на бумажном носителе или с использованием ЭВМ.
10.2.1. Программа квалификационных тестов подлежит ежегодному обновлению в едином банке “Квалификационных тестов по специальности “общая врачебная практика (семейная медицина)” Минздрава РФ. Результаты тестирования оцениваются по 5-ти бальной системе.
10.3. На втором этапе квалификационного экзамена оцениваются практические навыки специалиста в соответствии с требованиями настоящего образовательного стандарта врача общей практики (семейного врача). Результаты оценки практических навыков и умений оцениваются как «зачтено» или «не зачтено».
10.4. На третьем этапе квалификационного экзамена проводится заключительное собеседование квалификационной комиссии. Проверяется способность экзаменуемого в использовании приобретенных знаний, умений и практических навыков для решения профессиональных задач врача общей практики (семейного врача). Результаты собеседования оцениваются по пятибалльной системе.
10.5. По результатам трех этапов экзамена выставляется итоговая оценка по квалификационному экзамену (проверочному испытанию) по специальности “общая врачебная практика (семейная медицина)”. В зависимости от результатов квалификационного экзамена комиссия открытым голосованием принимает решение “Присвоить звание (квалификацию) специалиста “врач общей практики (семейный врач)” или “Отказать в присвоении звания (квалификации) специалиста “врач общей практики (семейный врач)”.
10.6. Экзаменуемый имеет право опротестовать в установленном порядке решение квалификационной комиссии.
Квалификационные тесты по специальности
общая врачебная практика (семейная медицина)
1. У больного 65 лет, страдающего эссенциальной гипертензией, на фоне монотерапии клофелином, несколько часов назад повысилось АД до 225/115 мм, появились головная боль, головокружение, слабость правой верхней конечности, рвота. Причина ухудшения состояния:
- следствие недостаточной терапии (не назначен диуретик) — повысилась реабсорбция натрия
б) особенности течения гипертензии у лиц пожилого возраста
г) венозная недостаточность головного мозга.
д) острый инфаркт миокарда.
^ 2. Укажите абсолютные противопоказания к применению нитратов
а) нестабильная стенокардия
в) острый инфаркт миокарда правого желудочка, острое нарушение мозгового кровообращения, кардиогенный шок
г) острый инфаркт миокарда левого желудочка
д) недостаточность кровообращения II ст.
^ 3. Критерием ВОЗ для хронического бронхита является длительность кашля
а) не менее 6 месяцев в году в течение 2 лет подряд
б) более 4 месяцев в данном году
в) не менее 3 месяцев в году в течение 2 лет подряд
г) не менее 2 месяцев в году в течение 3 лет подряд
^ 4. К триаде симптомов, наиболее характерных для хронического бронхита, относятся
^ 5. Основными клиническими признаками бронхиальной обструкции являются
а) плохое откашливание мокроты
б) экспираторный характер одышки
в) признаки эмфиземы легких
г) двусторонние крепитирующие хрипы
- Укажите лекарственный препарат, с которым нецелесообразно сочетать
7. Из перечисленных симптомов для бронхоэктатической болезни характерны
а) приступообразный надсадный кашель
б) свистящее дыхание с удлиненным выдохом
д) значительное количество гнойной мокроты
8 ^ . Наиболее информативным объективным клиническим признаком для диагностики лок лизованной формы бронхоэктатической болезни являетс я
а) укорочение перкуторного тона
г) мелкопузырчатые влажные хрипы
д) локализованные влажные средне- и крупнопузырчатые хрипы
^ 9. Для приступа бронхиальной астмы характерно
а) развитие чаще в ночное время
д) «дистанционные» свистящие хрипы
^ 10. У пожилого больного с бронхиальной астмой и аденомой предстательной железы для купирования приступа не рекомендуются
11. Пожилой больной с бронхиальной астмой, страдающий также ишемической болезнью сердца и стенокардией, 3 года назад перенес инфаркт миокарда. Периодически отмечаются желудочковые экстрасистолы, имеются симптомы сердечной недостаточности П-А стадии.
^ Данному больному для купирования приступа бронхиальной астмы предпочтительнее назначить
б) эуфиллин внутривенно капельно
в сочетании с гидрокортизоном и аспаркамом
д) эуфиллин внутривенно струйно в сочетании со строфантином
^ 12. Эффективность назначенного при острой пневмонии антибиотика оценивается клинически
^ 13. Критерием для прекращения антибактериальной терапии при острой пневмонии является
а) нормализация температуры
б) срок в 3-4 дня после нормализации температуры
в) срок в 8-10 дней после нормализации температуры
г) рассасывание пневмонической инфильтрации
д) нормализация показателей периферической крови
^ 14. При лечении пневмонии у беременной в 1-м триместре можно использовать
^ 15. Самой частой причиной хронического легочного сердца является
б) деформация грудной клетки
в) первичная легочная гипертензия
г) обструктивная болезнь легких
д) рецидивирующая эмболия ветвей легочной артерии
^ 16. Для туберкулезного плеврита характерно
а) серозно-фибринозный характер экссудата
б) геморрагический характер экссудата
г) преобладание нейтрофилов и эозинофилов в экссудате
д) преобладание лимфоцитов в плевральной жидкости
^ 17. Повышение артериального давления при длительном применении способны вызывать
а) гормональные контрацептивы
б) трициклические антидепрессанты (амитриптилин, триптизол)
в) производные метилксантина
г) нестероидные противовоспалительные средства
^ 18. Лечение артериальной гипертензии у больных с феохромоцитомой целесообразно начинать
а) с назначения -адреноблокаторов и при необходимости добавления β -адреноблокаторов
б) с назначения (β-адреноблокаторов и при необходимости добавления -адреноблокаторов
19. Больная 34 лет жалуется на приступы мучительных головных болей, которые сопровождаются чувством страха, потливостью, ощущением покалывания в пальцах рук и ног, сердцебиением, болями в области сердца. Артериальное давление в момент приступа — 200/115 мм рт. ст. При попытке встать с постели возникают обмороки. Наиболее вероятно, что у больной
а) злокачественная форма гипертонической болезни
в) нейроциркуляторная дистония по гипертоническому типу
г) опухоль юкстгломерулярного аппарата
20. Больной 62 лет, перенесший инфаркт миокарда, обратился к врачу по поводу головных болен и головокружения. При осмотре: пульс — 86 в минуту, артериальное давление — 200/100 мм рт. ст., признаков сердечной недостаточности нет, имеются проявления облитерирующего атеросклероза сосудов нижних конечностей. Для коррекции артериальной гипертензии больному целесообразно назначить
21. У больного 50 лет — стенокардия напряжения Ш функционального класса. На ЭКГ определяется синусовый ритм, постепенное удлинение интервала РО с последующим выпадением комплекса QRS. В качестве антиангинального средства могут быть использованы
^ 22. У больного 60 лет с приступами стенокардии и доказанным синдромом слабости синусового узла в качестве антиангинального средства могут быть использованы
23. Мужчина 40 лет жалуется на одышку при физической работе, ортопноэ, боли за грудиной. В течение года дважды отмечалась кратковременная потеря сознания. 5 лет назад при случайном обследовании выявлен «шум в сердце». Указаний на ревматизм нет. При осмотре: пастозность голеней, гепатомегалия, в нижних отделах легких влажные хрипы, пульс — 90 в минуту, ритмичный артериальное давление — 130/90 мм рт. ст., сердце не увеличено (перкуторно), усилен верхушечный толчок. Слева в Ш-1У межреберье у края грудины -интенсивный скребущий систолический шум, сопровождаемый дрожанием Ослаблен аортальный компонент П тона. Наиболее вероятно, что у больного
а) митральная недостаточность
д) трикуспидальная недостаточность
24. Женщина 32 лет больна 2 месяца, в течение которых беспокоят повышение температуры тела до 39°С с ознобами, одышка при незначительной физической нагрузке, головные боли.
Лечилась самостоятельно жаропонижающими средствами, сульфаниламидами, однократно был пятидневный курс оксациллина. Объективно: температура тела — 38.2°С, бледность кожных покровов, единичные экзантемы петехиального характера на коже лица и ладонях, пульс — 100 в минуту, артериальное давление — 140/20 мм рт. ст., тоны сердца приглушены, вдоль левого края грудины выслушивается высокочастотный диастолический шум, следующий сразу за П-м тоном, гепатоспленомегалия. Наиболее вероятно, что у больной
а) ревматизм, активная фаза и митральный стеноз
б) инфекционный эндокардит и аортальная недостаточность
в) ревматизм, активная фаза и аортальная недостаточность
^ 25. Показаниями для постоянной кардиостимуляции являются
а) атриовентрикулярная блокада с приступами Морганьи — Эдамса — Стокса
б) рефракторная сердечная недостаточность на фоне полной атриовентрикулярной блокады с частотой сердечных сокращений 50 в минуту
в) полная атриовентрикулярная блокада с частотой сердечных сокращений 40 в минуту
независимо от состояния гемодинамики пациента
26. У мужчины 65 лет при оформлении санаторно-курортной карты снята ЭКГ, на которой зарегистрирована атрио-вентикулярная блокада II степени 2-го типа (Мобитц-2), проведение 2:1, частота сокращений желудочков — 44 в минуту. При целенаправленном расспросе жалоб не выявлено. Больной нуждается
а) в имплантации кардиостимулятора, работающего в постоянном режиме
б) в имплантации кардиостимулятора в режиме «по требованию»
в) в плановом обследовании и динамическом наблюдении
г) в экстренной госпитализации в кардиологическое отделение
^ 27. Спровоцировать сердечную недостаточность из-за задержки жидкости или снижения сократимости миокарда могут
в) нестероидные противовоспалительные средства
^ 28. В клиническом анализе крови у больного неспецифическим язвенным колитом характерны
б) гиперхромная макроцитарная анемия
д) сдвиг лейкоцитарной формулы влево
29. Больной 56 лет обратился с жалобами на запоры, появление крови в кале, изменение формы кала (лентовидный), боли в низу живота. Объективно: общее состояние удовлетворительное, кожные покровы и слизистая бледноватые, живот умеренно вздут, в остальном пальпация живота без особенностей. Какое исследование необходимо провести больному в первую очередь?
в) пальцевое исследование прямой кишки
^ 30. Больному с гипотонией желчного пузыря целесообразно назначить
г) минеральные воды с низкой минерализацией теплые, без газа
д) минеральные воды с высокой минерализацией холодные, газированные
31. У больного 20 лет, астеника, на фоне нейроциркуляторной дистонии появились тупообразные боли в правом подреберье, провоцирующиеся стрессовыми ситуациями, без повышения температуры. При обследовании: конкрементов в желчных путях не выявлено,
на холецистограммах желчный пузырь уменьшен в размерах, при дуоденальном зондировании объем порции В — 15 мл, время — 3 минуты.
Наиболее вероятно, что у больного
б) дискинезия желчных путей по гипомоторному типу
в) дискинезия желчных путей по гипермоторному типу
32. У женщины 50 лет, страдающей ожирением, внезапно возник приступ интенсивных болей в правом подреберье с иррадиацией в правую надключичную область. Больная беспокойна, мечется в постели. При осмотре: кожа обычного цвета, болезненность при пальпации в точке желчного пузыря, положительный симптом Ортнера, температура тела нормальная, анализ крови без патологии.
^ Наиболее вероятно, что у больной
а) острый холецисто-холангит
б) обострение хронического холецистита
в) желчнокаменная болезнь, желчно-пузырная колика
г) обострение хронического калькулезного холецистита
д) пенетрация язвы желудка в круглую связку печени
^ 33. Инкубационный период вирусного гепатита А составляет
34. Из перечисленного для микронодулярного (портального) цирроза печени характерно
а) желтуха появляется в ранние сроки заболевания
б) портальная гипертензия опережает функциональную недостаточность печени
в) печеночная недостаточность появляется в ранние сроки заболевания
г) наличие звездчатых телеангиоэктазий, ладонной эритемы
д) печень увеличена, безболезненна, поверхность ровная, гладкая, край острый
^ 35. Для острого нефритического синдрома типично
а) наличие артериальной гипертензии
б) остро развившаяся гематурия
^ 36. При хронической почечной недостаточности противопоказаны
д) фенацетинсодержащие препараты
37. У ребенка 10 лет при объективном обследовании в обоих подреберьях пальпируются болезненные, бугристые плотно-эластические образования. Имеются лабораторные признаки хронической почечной недостаточности. В первую очередь следует думать
г) о хроническом пиелонефрите
^ 38. Среди перечисленных утверждений справедливыми относительно В12-дефицитной анемии являются
а) часто возникают на фоне атрофического гастрита
б) параллельно с анемией прогрессируют явления фуникулярного миелоза
в) кроветворение — мегалобластное
г) эффективно лечение витамином В 12
^ 39. Больной 30 лет, страдающий сахарным диабетом I типа, обнаружен в коматозном состоянии через 3 часа после введения инсулина.
Какое мероприятие необходимо выполнить в первую очередь?
б) ввести 5% раствор глюкозы
г) исследовать уровень креатинина, электролитов и глюкозы в крови
д) ввести 20 мл 40% раствора глюкозы
^ 40. Тиреотоксический синдром может встречаться
а) при диффузном токсическом зобе
в) при подостром тиреоидите
г) при первичной атрофии щитовидной железы
д) при ТТГ-секретирующей опухоли гипофиза
41. Характерным осложнением применения мерказолила в лечении тиреотоксикоза является
б) повышение уровня креатинина и мочевины в крови
в) снижение числа нейтрофилов и развитие агранулоцитоза
42. Больной перенес ревматическую атаку 3 года назад. В настоящий момент проходит профосмотр, жалоб не предъявляет. При физикальном исследовании выявляется недостаточность митрального клапана. Признаков сердечной недостаточности нет. Анализ крови: НЬ — 150 г/л, лейкоциты — 4.6 х 10 9 /л, СОЭ — 9 мм/час, С-реактивный белок — отрицательный, титры АСЛ- 0 — 1:25. На ЭКГ РQ — 0.26″ (выявлялось и раньше), других отклонений нет. Очевидно, что ревматический процесс
43. Мужчина 23 лет предъявляет жалобы на выраженные боли в коленных и голеностопных суставах, повышение температуры тела до 37.5°С, болезненное мочеиспускание, гнойные выделения из уретры. В настоящее время лечится в кожно-венерическом диспансере по поводу хронической гонореи. Наиболее вероятно, что у больного
б) гонококковый полиартрит
44. Врач общей практики вызван к подростку 15 лет в связи с внезапной обильной рвотой, болями в животе. Неделю назад он заболел ангиной. По настоянию бабушки принимал аспирин в течение нескольких дней. Несколько часов назад выпил 2 чашки крепкого кофе и почувствовал общую слабость, головокружение, «мелькание мушек». Накануне ел студень, жареную курицу, шоколадный торт, апельсины, ананас, пил чай, пепси-колу. Рвотные массы напоминают кофейную гущу, содержат комки съеденной накануне пищи. Пациент бледен, ЧСС 100 в 1 мин, слабого наполнения, АД 100/50 мм рт. ст. Живот мягкий, при пальпации болезненный в эпигастрии. В последние сутки стула не было. Наиболее вероятный диагноз:
а) пищевая токсикоинфекция
г) аллергический энтероколит
45. Женщина 47 лет обратилась к врачу общей практики с жалобами на колющие боли неопределенного характера в сердце без связи с нагрузкой, боли в эпигастрии, раздражительность, плаксивость. В анамнезе — частые простудные заболевания. Последнее время также чаще устает, отмечает ломкость ногтей и волос. Объективный осмотр выявил сухость кожи, бледность слизистых оболочек. Слабый систолический шум на верхушке. На ЭКГ — неспецифические изменения реполяризации. Анализ крови — гемоглобин 100 г/л. Гинекологический осмотр — фибромиома матки 6-7 нед. Состояние больной обусловлено:
б) анемией вследствие меноррагий
46. Пациентка 45 лет, блондинка, индекс массы тела 32, жалуется на периодически возникающие боли в правом подреберье, спровоцированные, как правило, употреблением яиц, селедки, свинины. Болеет несколько лет, отмечает постепенное учащение приступов. Боли проходят после приема спазмолитиков. При пальпации — выраженная болезненность в правом подреберье. Аланинаминотрансфераза — 0,8; билирубин — 32 мкмоль/л, прямой — 20 мкмоль/л. В моче обнаружены желчные пигменты. В кале понижено содержание
стеркобилиногена. Щелочная фосфатаза — 18 ед. Вероятный диагноз:
а) дискинезия желчных путей
б) хронический гепатопанкреатит
в) калькулезный холецистит, подпеченочная желтуха
г) гемолитическая желтуха, синдром Жильбера
^ Для каждого больного (вопросы 47-48!) подберите наиболее вероятный диагноз из нижеприведенных.
в) дефицит факторов протромбинового комплекса
д) геморрагический васкулит (болезнь Шенлейна—Геноха)
47. У мальчика 8 лет длительное кровотечение из лунки после удаления зуба. В течение последних 4 лет отмечались нечастые кровоизлияния в суставы, иногда кровоточивость десен. Подобные явления наблюдались у деда. Объективно: кровотечение из лунки удаленного зуба, кожные покровы чистые, обычной окраски, небольшая деформация коленного сустава, печень и селезенка не увеличены, манжеточная проба отрицательная. Лабораторные показатели: НЬ 135 г/л, лейкоциты 5,0 х 10 9 /л, тромбоциты 250 х 10 9 /л, свертываемость крови: начало 10 мин, окончание 19 мин, аутокоагуляционный тест 15 с, длительность кровотечения 3 мин., протромбиновый индекс 90%.
48. У женщины 20 лет с детства появляются синяки на теле после незначительных ушибов или инъекций лекарств, беспокоят носовые кровотечения, с 13 лет обильные и длительные менструации. Объективно: бледность и сухость кожи, безболезненные единичные синяки и кровоподтеки на коже живота и нижних конечностей, положительная манжеточная проба. Лабораторные данные: НЬ 105 г/л, лейкоциты 6,3 х 10 9 /л, тромбоциты 246 х 10 9 /л свертываемость крови: начало 4 мин, окончание 9 мин, длительность кровотечения 22 мин, ретракция кровяного сгустка в пределах нормальных величин. Дополнительные исследования выявили нарушение агрегационных свойств тромбоцитов.
^ 49. Какие антибиотики целесообразно использовать для лечения брюшного тифа?
50. У 50-летнего больного через 2 часа после употребления в пищу мясных консервов домашнего изготовления возникли озноб, головокружение, режущие боли в эпигастральной области, повторная обильная рвота, а спустя 2 часа появился частый жидкий зловонный стул. Сходная, но более легкая картина болезни наблюдалась у жены больного, которая ела те же консервы. Укажите наиболее вероятный диагноз
а) пищевая токсикоинфекция
в) вирусный гастроэнтероколит
^ 51. Укажите характерные гематологические сдвиги при иерсиниозе
б) нейтрофильный лейкоцитоз
^ 52. Укажите наиболее часто встречающееся осложнение амебиаза
53. Какие методы наиболее информативны для диагностики лямблиоза?
б) микроскопия испражнений
в) микроскопия дуоденального содержимого
г) эндоскопическое обследование
^ 54. Какие клинико-диагностические признаки определяют необходимость обследования пациента на лямблиоз?
а) слизисто-кровянистый жидкий стул
б) повторная водянистая диарея
г) признаки эрозивного проктосигмоидита
^ 55. Укажите препараты, применяемые при нематодозах
56. Выберите признаки, наиболее характерные для налетов при локализованной дифтерии зева
а) налеты имеют белый цвет с перламутровым оттенком
б) налеты имеют гладкую поверхность
в) налеты имеют гребешки и складки на поверхности
г) при снятии налетов слизистая оболочка кровоточит
д) налеты легко растираются между шпателями
^ 57. Укажите характерные признаки сыпи при менингококцемии
а) появление на 3-4-й день болезни
б) макуло-папулезные элементы
в) звездчатые геморрагические элементы
г) быстрое развитие некрозов на месте высыпных элементов
д) преимущественная концентрация сыпи на конечностях
^ 58. Что из перечисленного необходимо выполнить при подозрении на натуральную оспу?
а) срочно госпитализировать больного сантранспортом в инфекционный стационар
б) изолировать больного и контактных лиц
в) экстренно известить СЭС о случае особо опасного инфекционного заболевания
г) оказать первую помощь больному в очаге заболевания
59. 42-летний охотник был укушен в область левого лучезапястного сустава лисой при извлечении животного из капкана. Какие из перечисленных мероприятий являются необходимыми в данной ситуации?
а) гистологическое и вирусологическое исследование головного мозга животного
б) первичная обработка раны
в) введение противостолбнячной сыворотки в профилактической дозе
г) проведение антирабической вакцинации
д) введение антирабического иммуноглобулина
^ 60. Какие из перечисленных симптомов характерны для малярии?
а) интермиттирующая лихорадка с чередованием периодов озноба, чувства жара и потливости
г) увеличение печени и селезенки
61. Ученица 10 класса жалуется на резкий озноб, мучительную головную боль, жажду. Больна первый день. Температура тела 40,0° С. Сознание спутанное. Кожные покровы цианотичные, на ягодицах, бедрах геморрагические высыпания от мелкоточечных петехий до кровоизлияний размером 3-4 см. Единичные розеолезные и розеолезно-папулезные элементы на коже живота, спины, верхних конечностей. Ригидность мышц затылка, симптом Кернига сомнительный, пульс 120 ударов в 1 мин, слабого наполнения, тоны сердца глухие, АД 85/55 мм рт. ст., ЧД 28 в 1 мин. В крови: лейкоцитоз 22 х 10 9 /л
со сдвигом влево, СОЭ 26 мм/час. Прежде всего, следует думать о:
г) тромбоцитопенической пурпуре
д) болезни Шенлейна—Геноха (геморрагическом васкулите)
62. Больной 21 года заболел остро: температура 38,8 о С; боли в горле. При осмотре зев гиперемирован, на миндалинах беловатые, снимающиеся шпателем налеты, увеличены все группы лимфатических узлов, особенно шейные, размером до 3-4 см в диаметре. Увеличены печень и селезенка. На фоне неизмененной кожи мелкопятнистая сыпь. Анализ крови: лейкоцитоз, лимфомоноцитоз, СОЭ 38 мм/ч, тромбоциты 220 х 10 9 /л . Прежде всего следует подумать о:
б) инфекции вирусом Эпштейна—Барр (инфекционном мононуклеозе)
^ 63. Клиническими признаками, позволяющими заподозрить менингит, являются:
а) интоксикация, лихорадка, повышение АД, головные боли в области затылка, мелькание «мушек» перед глазами
б) интоксикация, лихорадка, снижение АД, тахикардия, головокружение
в) интоксикация, лихорадка, парез лицевого нерва, нарушение артикуляции
г) интоксикация, лихорадка, судорожный синдром, нарушение сознания
д) лихорадка, интоксикация, тоническое напряжение мышц шеи и туловища, появление внезапной рвоты после перемены положения тела
^ 64. Для локализованной дифтерии глотки характерно:
а) острое начало, высокая температура, выраженная интоксикация, точечные желтоватые налеты на резко гиперемированных миндалинах
б) интенсивная боль в горле при глотании, гнойные налеты на сильно отечных, гиперемированных миндалинах
в) высокая температура тела, увеличение подчелюстных лимфатических узлов, паутинный белесоватый налет на миндалинах
г) длительная лихорадка, гепатоспленомегалия, некротические изменения слабоотечных миндалин
д) лихорадка, умеренная интоксикация, небольшая больв горле, плотный сероватый налет на цианотичных миндалинах
^ 65. Больной обратился к врачу после выписки из стационара, где лечился по поводу аппендикулярного инфильтрата, аппендикс не удален. В этой ситуации необходимо
а) выписать больного на работу, назначить контрольный осмотр через год
б) выполнить рекомендации, данные больному при выписке из хирургического стационара
в) направить больного на лечение в стационар через 2 недели
^ 66. При выявлении острого холецистита показано
б) лечение в дневном стационаре поликлиники
в) госпитализация в терапевтический стационар
г) экстренная госпитализация в хирургический стационар
д) направление на плановое хирургическое лечение
67. У больной пожилого возраста, 3 недели назад перенесшем острый инфаркт миокарда, возникло ущемление пупочной грыжи. Оптимальной тактикой в отношении данной больной является
а) осторожное вправление грыжи
в) наблюдение в условиях дневного стационара поликлиники
д) экстренная госпитализация сантранспортом в хирургический стационар
68. У больной 50 лет, выписавшейся из стационара, где ей выполнена надвлагалищная ампутация матки по поводу фибромиомы, страдающей варикозным расширением вен нижних конечностей, внезапно появились боли в грудной клетке, одышка, кровохарканье, цианоз лица. Объективно: пониженное артериальное давление, ослабленное дыхание, влажные хрипы. На ЭКГ — перегрузка правых отделов сердца. Наиболее вероятно, что у больной
а) тромбоэмболия ветвей легочной артерии
б) острый инфаркт миокарда
69. Больной 30 лет обратился с жалобами на боли в области П пальца правой кисти. Отмечает, что поранил палец иголкой 3 дня назад. Температура тела — 37.5°С. Местно в зоне укола — инфильтрат, под эпидермисом просвечивает капля гноя. Больному поставлен диагноз: кожный панариций. Ножницами срезан отслоившийся эпидермис, рана промыта антисептиком, наложена повязка. На следующий день больному не стало лучше. Боли в пальце приняли пульсирующий характер. Лихорадка — 37.8°С. Повязка промокла гноем.
^ Наиболее вероятно, что у больного
а) кожно-подкожный панариций («запонка»)
^ 70. Травматический остеомиелит развивается чаще
а) после закрытого перелома
б) после открытого перелома
в) после огнестрельного повреждения кости
г) после обширного ушиба мягких тканей
^ 71. У кормящей грудью матери появились боли, напряженность и уплотнение в молочной железе (без признаков размягчения) при отсутствии выраженной лихорадки.
Наиболее вероятно, что у больной
г) дисгормональная мастопатия
72. У больной 62 лет левая молочная железа инфильтрирована, отечна, увеличена в объеме и уплотнена, кожа с участками гиперемии, имеющей неровные, языкообразные края, сосок втянут и деформирован, увеличены подмышечные лимфоузлы.
^ Наиболее вероятно, что у больной
д) дисгормональная мастопатия
73. Мужчина 48 лет поскользнулся на тротуаре и упал назад на вытянутые руки, почувствовал резкую боль в области правого плечевого сустава. Больной поддерживает руку за локоть в приведенном положении, головка плеча не смещена, вращательные движения за локоть передаются на головку, пальпация в области хирургической шейки резко болезненна. Наиболее вероятно, что у больного
а) перелом анатомической шейки плеча
б) вколоченный перелом хирургической шейки плеча
в) перелом диафиза плеча в верхней трети
г) перелом хирургической шейки плеча со смещением
74. Больной 40 лет, столяр по профессии, обратился с жалобами на округлое опухолевидное образование на ладонной поверхности кожи. При осмотре: имеется округлое, эластической консистенции образование диаметром 3 см, безболезненное при пальпации, воспалительных изменений со стороны кожи нет. Наиболее вероятно, что у больного
75. Больной 50 лет длительное время страдает вросшим ногтем I пальца правой стопы, периодически проводит консервативное лечение. В настоящий момент отмечается грубая деформация ногтя с врастанием его в мягкие ткани, гиперемия, гипергрануляция и гнойное отделяемое из-под околоногтевого валика. В этой ситуации необходимо
а) после купирования острого воспаления консервативными мероприятиями (ванночки с раствором антисептика, антибиотики) выполнение хирургического вмешательства на ногте, ногтевом слое и околоногтевом валике — амбулаторно
б) немедленное хирургическое вмешательство с пластикой на мягких тканях
в) лечить больного консервативно
г) направление больного в хирургический стационар
76. У больного 28 лет, длительное время страдающего запорами, в течение последнего месяца стали появляться сильные боли после дефекации, изредка отмечалась светлая кровь в кале. При осмотре в области ануса патологии не выявлено. При ректоскопии, которую удалось провести только после новокаиновой блокады, выявлена поверхностная рана 1.0х0.4х0.2 см, покрытая пленкой фибрина. Наиболее вероятно, что у больного
г) острая анальная трещина
77. Мужчина 50 лет страдает диспепсией и жгучими болями за грудиной. При обследовании выявлена скользящая грыжа пищеводного отверстия диафрагмы. Необходимость хирургического вмешательства у этого пациента определяется:
а) длительностью заболевания
в) выраженностью осложнений рефлюкса
г) степенью нарушения тонуса сфинктера
78. У 65-летней женщины развилась дисфагия, которая быстро прогрессирует в течение последних нескольких недель. Отмечена потеря массы тела, анемия. Изжоги нет. Наиболее вероятный диагноз:
б) грыжа пищеводного отверстия диафрагмы
д) инородное тело пищевода
^ 79. Апоплексия яичника чаще всего возможна в следующий период менструального цикла:
а) конец 1-й — начало 2-й недели
б) конец 2-й — начало 3-й недели
в) конец 3-й — начало 4-й недели
д) равновероятна в любой срок
^ 80. Ишемический колит чаще всего поражает:
б) поперечную ободочную кишку
^ 81. Какая причина может вызвать молниеносный стеноз гортани?
б) хронический рубцовый стеноз гортани
^ 82. Укажите точку для плевральной пункции с целью эвакуации воздуха при пневмотораксе
а) 7-е межреберье по средней подмышечной линии
б) 7-е межреберье по задней подмышечной линии
в) 2-е межреберье по средне-ключичной линии
^ 83. К числу неотложных мероприятий при лечении тромбоэмболии легочной артерии необходимо отнести
б) назначение β-адреноблокаторов
г) введение фибринолитического препарата
^ 84. Электрокардиографическими признаками, указывающими на возможность развития тромбоэмболии легочной артерии, являются
а) отклонения электрической оси влево
б) блокада правой ножки пучка Гиса
^ 85. Каким из перечисленных средств Вы отдадите предпочтение при лечении гипертонического криза?
^ 86. Купировать гипертензивный криз у больного с феохромоцитомой предпочтительнее с помощью
^ 87. Больной 52 лет обратился с жалобами на обильное кровотечение алой кровью из заднего прохода. Ваша тактика
а) госпитализация в хирургическое отделение в плановом порядке
б) срочное направление в хирургический стационар сантранспортом, лежа
в) амбулаторное применение применение ректальных свечей с новокаином, сидячие теплые ванночки с КМп04
^ 88. Больная, длительно страдающая варикозным расширением вен нижних конечностей, обратилась к врачу с жалобами на кровотечение из варикозно-расширенного узла на голени.
а) наложить давящую повязку на место кровотечения, наложить жгут проксимальнее и дистальнее места кровотечения и направить в хирургический стационар
б) наложить жгут в верхней трети бедра, придать конечности возвышенное положение и направить в терапевтический стационар
^ 89. У больного диагностирован парафимоз, длительность заболевания — менее часа. Некроза крайней плоти нет. Ваша тактика
а) катетеризация мочевого пузыря
б) массаж полового члена с попыткой вправления головки под крайнюю плоть, при безуспешности массажа — госпитализация в специализированный стационар
в) лечение мазевыми повязками
^ 90. Перечислите клинические признаки компрессии головного мозга (гематомой) у больного, перенесшего черепно-мозговую травму
б) появление в динамике гемипарезов и гемипараличей
в) наличие «светлого промежутка» между моментом травмы и возникновением общемозговых и очаговых симптомов
г) гомолатеральная анизокория
^ 91. У больной 60 лет впервые в жизни пароксизм мерцательной аритмии с частотой сокращений желудочков 138 в минуту, на фоне которого развился приступ сердечной астмы.
^ Артериальное давление — 90/70 мм рт. ст. Методом выбора лечения пароксизма является
д) электроимпульсная терапия
^ 92. У больного 45 лет имеется поверхностный ожог всей передней половины туловища,
задней и передней поверхности левого бедра. Согласно «правила девяток», общая площадь поражения по отношению к поверхности тела составляет
^ Для каждого из больных (вопросы 93-96!) укажите наиболее подходящий диагноз из:
б) Симптом каротидного синуса.
в) Тромбоэмболия легочной артерии.
г) Внематочная беременность.
93. Мужчина 60 лет, выезжая из гаража на машине, обернулся назад и на короткое время потерял сознание. Раньше были редкие обмороки (например, во время бритья). ЭКГ без особенностей. Пульс на лучевых артериях различается по напряжению и силе.
94. У женщины 43 лет, получающей заместительную терапию, после операции по поводу удаления некротизированного фиброматозного узла внезапно развился обморок утром, после вставания с постели. Наблюдается одышка, боль в левой половине грудной клетки. На ЭКГ — в I отведении глубокий зубец S, в III отведении — глубокий Q.
95. Женщина 67 лет упала в обморок на кухне во время приготовления обеда. Раньше не теряла сознание, страдает ИБС и гипертензией с высокими цифрами АД. На ЭКГ синусовая брадикардия 50 в 1 минуту, признаки гипертрофии левого желудочка.
96. Женщина 25 лет, незамужняя, потеряла сознание на работе. Жалуется на боли в животе. Анамнез без особенностей. Не отрицает задержку месячных. На ЭКГ — синусовая тахикардия до 120 в 1 мин. АД 100/60 мм рт. ст.
^ 97. Критерием излеченности гонореи у женщин является отсутствие гонококков в мазках, взятых
а) при контрольных обследованиях с использованием физиологическом и комбинированной провокаций в течение 3 месяцев
б) после трех ежемесячных алиментарных провокаций
в) после трех серии ежемесячных физических провокаций
г) после серии внутримышечных инъекций возрастающих доз гоновакцины
д) после окончания курса лечения
^ 98. В результате сбора анамнеза у пациентки 20 лет Вы предполагаете наличие острого воспаления придатков матки. В этой ситуации необходимо
а) взять мазки из уретры и цервикального канала
б) взять мазки на цитологическое исследование
в) произвести ультразвуковое исследование
г) начать антибактериальное лечение
99. Больная 20 лет заболела остро с повышением температуры до 38,4 С. Начало заболевания совпало с началом месячных. Беспокоят резкие боли в низу живота. При специальном осмотре обращает на себя внимание резкая болезненность придатков с обеих сторон, матка нормальной величины, инфильтратов нет. Наиболее вероятно, что у больной
а) острое воспаление придатков матки
г) острое воспаление придатков гонорейной этиологии
^ 100. У больной 45 лет имеются рецидивирующие кровотечения в течение одного года. Ей следует назначить
а) раздельное диагностическое выскабливание матки
г) симптоматическое лечение
101. Пациентка 25 лет обратилась к врачу с жалобами на раздражительность, агресивность, тошноту, головокружение болезненные набухание молочных желез, зуд в области промежности, повышение температуры тела, снижение зрения, одышку. Данные жалобы возникают за 2-14 дней до менструации и исчезают после окончания менструации.
^ Перечисленные данные позволяют предположить диагноз
в) предменструальнын синдром
^ 102. Предменструальный синдром относят к легкой форме
а) при наличии 3-4 симптомов за 2-10 дней до менструации
б) при значительной выраженности 1-2 симптомов
в) при наличии 5-12 симптомов за 3-14 дней до менструации
г) при значительной выраженности 2-5 симптомов
^ 103. У родильницы на 6-й день послеродового периода наблюдается повышение температуры тела до 38°С, озноб, болезненность при пальпации молочных желез.
Описанная клиническая картина характерна
а) для набухания молочных желез
в) для абсцесса молочной железы
104. Родильница предъявляет жалобы на повышение температуры тела до 39°С на 5-е сутки после родов. Объективно: гиперемия верхне-наружного квадранта левой молочной железы, там же плотный инфильтрат 5х6 см, болезненный при пальпации,на левом соске — трещина, правая молочная железа без особенностей. В описанной ситуации наиболее вероятен диагноз
а) лактационный серозный мастит
в) опухоль молочной железы
г) абсцесс молочной железы
^ 105. Самопроизвольный аборт — это прерывание беременности
106. Преждевременные роды — это роды в период
^ 107. Симптомами угрожающего аборта могут быть
в) мажущие темнокровянистые выделения
^ 108. Для лечения трихомонадного вагинита применяют:
109. Для лечения кандидозного вагинита применяют:
110. Больная 46 лет, страдает ациклическими кровотечениями, выраженная анемия — гемоглобин 80 г/л; месячные по 8 дней, болезненные, на 10-й день цикла — мажущие выделения «шоколадного» цвета. Наиболее вероятный диагноз:
^ 111. Воспалительные заболевания женской половой сферы
а) в 60% случаев протекают в виде острого процесса
б) чаще вызываются моновозбудителями
в) не имеют патогенетических связен со стероидной контрацепцией
г) не имеют отличий по частоте острых и хронических форм в различных возрастных группах
^ 112. Хроническое воспаление придатков матки
а) при наличии тубоовариальных образований и протекающее с частыми обострениями
является показанием к санаторно-курортному лечению
б) может быть причиной нарушений менструальной функции
в) может быть показанием для лапароскопии
г) может быть показанием для гидротубаций
д) является противопоказанием к внутриматочной контрацепции
113. Среди воспалительных заболеваний женской половой сферы трансмиссивный путь заражения характерен
г) для хламидийнои инфекции
д) для микоплазменной инфекции
^ 114. В остром периоде неосложненного инсульта
а) показано амбулаторное лечение больного
б) показана госпитализация в общетерапевтический стационар
в) необходимо лечение на дому в течение 1-2 недель, затем госпитализация в неврологический стационар
г) необходима ранняя госпитализация в неврологический стационар
^ 115. При инсульте нецелесообразна перевозка больных в стационар из дома
а) в состоянии глубокой комы
б) с грубым нарушением витальных функций
в) с резким расстройством сердечной деятельности и падением сосудистого тонуса
г) с повторными нарушениями мозгового кровообращения, осложненными деменцией
^ 116. При неврите лицевого нерва нецелесообразно назначение
б) ультразвука с гидрокортизоном
^ 117. В остром периоде сотрясения головного мозга могут иметь место
а) расширение или сужение зрачков
г) преходящие глазодвигательные нарушения
^ 118. Для симпатоадреналовых вегетативно-сосудистых пароксизмов характерны
а) головная боль, сердцебиение
б) онемение и похолодание конечностей
119. Женщина 39 лет отмечает приступы диплопии по нескольку раз в день в течение 6 нед. При обращении к врачужалуется на постоянную диплопию и тупую боль в глубине правого глаза. Правый зрачок шире левого, вяло реагирует на свет. При взоре влево отставание правого глазного яблока. До проведения обследований развилась сильнейшая головная боль, «как никогда в жизни». Уровень сознания снизился до сопора. Врач заподозрил (и впоследствии после экстренной госпитализации и ангиографии диагноз подтвердился):
а) артериовенозную мальформацию
в) менингиому в области клиновидной кости
120. При подъеме выпрямленной в коленном суставе ноги из положения лежа на спине у больного 50 лет возникает боль в спине, отдающая в поднятую ногу. Скорее всего, у больного:
а) отрыв четырехглавой мышцы бедра
б) асептический некроз головки бедра
в) грыжа поясничного диска
г) воспаление в малом тазу
д) псориатический артрит позвоночника (спондилоартрит)
^ 121. Псевдодеменция у пожилых людей чаще всего вызывается:
б) лекарственной интоксикацией
д) дисциркуляторной энцефалопатией
122. У больного 19 лет полгода назад без видимой причины стала нарастать тревога. Говорит, что «утратил способность осмысления», плохо улавливает содержание прочитанного, во всех словах стал «искать второй смысл». Успеваемость снизилась, считает, что однокурсники его в чем-то подозревают, «считают дураком». Утратил прежние интересы, стал безразлично относиться к учебе, не следит за собой, прервал контакты с друзьями. Наиболее вероятно, что у больного
а) невроз навязчивых состояний
б) психастеническая психопатия
123. Студент технического института 23 лет без видимых причин стал вялым, потерял интерес к учебе, к общению со знакомыми, к искусству и музыке, которыми раньше «только и жил». Появились слуховые псевдогаллюцинации, бред преследования и гипнотического воздействия. Заявляет, что его мысли «читают окружающие», стал совершенно бездеятельным и безразличным, почти постоянно высказывает нелепые идеи различного содержания. Критики к состоянию нет. Данный синдром можно квалифицировать
124. Больной неподвижно сидит на кровати, взгляд устремлен в пространство. Выражение лица заинтересованное. На вопросы отвечает формально, односложно. Временами рассказывает окружающим, что видит какой-то фантастический мир, населенный инопланетянами, видит другие планеты. Данный синдром можно квалифицировать
^ 125. Психический больной имеет право
а) на курортно-санаторное лечение
б) заниматься любой профессиональной деятельностью
в) участвовать в голосовании, если он не признан в законодательном порядке недееспособным
г) пригласить адвоката в период нахождения в психиатрическом стационаре
д) отказаться от лечения, если госпитализация не носила предусмотренного законом принудительного характера
^ 126. Психиатрическое освидетельствование лица без его согласия допустимо по заявлению родственников, должностного лица, врача любой медицинской специальности
б) если он представляет непосредственную опасность для себя или окружающих
в) если он в силу психического заболевания беспомощен
г) если неоказание психиатрической помощи обусловит существенный вред его здоровью вследствие ухудшения его психического состояния
^ 127. К характерным побочным эффектам нейролептической терапии относятся
а) лекарственный паркинсонизм
^ 128. На первом этапе купирования эпилептического статуса применяется
а) пероральный прием бензонала
б) внутривенное введение седуксена (реланиума)
в) клизма с хлоралгидратом
г) внугривенное введение магнезии
129. К врачу обратился больной по поводу нарушений сна. Сообщил, что спит очень мало, 1-2 часа в сутки, но несмотря на это очень деятелен, активен, ночью занимается литературным творчеством. Во время беседы стремится к монологу, не дает врачу задать вопрос, легко соскальзывает на эротические темы, не удерживает дистанции в общении с врачом, легко переходит на «ты» и панибратский тон. Конфликтует с окружающими.
Сообщает о себе, что является человеком выдающихся способностей. Подвижен, мимика яркая, глаза блестят, слизистые сухие. Наиболее вероятно, что у больного
^ 130. К симптомам перитонзиллярного абсцесса относятся
а) повышение температуры до 38-40°С
б) затруднение открывания рта
в) боли в горле преимущественно на стороне поражения
г) значительная инфильтрация перитонзиллярной клетчатки и гиперемия слизистой на стороне поражения
д) увеличение подчелюстных лимфоузлов преимущественно на стороне поражения
131. Больной 53 лет обратился с жалобами на охриплость голоса, кашель, першение, неприятные ощущения при глотании. Данные жалобы беспокоят больного в течении полугода, последние полтора месяца отмечает затруднение дыхания, появление одышки. Объективно: в области правой голосовой связки разрастание типа «цветной капусты», переходящее на надгортанник, подчелюстные и шейные лимфоузлы не изменены. Укажите наиболее вероятный диагноз
^ 132. Перед промыванием серной пробки в наружный слуховой проход необходимо закапать:
а) раствор калия перманганата
б) 3% спиртовой раствор борной кислоты
в) 0,9% раствор натрия хлорида
^ 133. При осмотре полости носа гибким назофарингоскопом нельзя оценить:
г) нижнюю носовую раковину
^ 134. Выберите наиболее контагиозный тип фолликулярного конъюнктивита:
«общая врачебная практика (семейная медицина)»
1. У больного 65 лет, страдающего эссенциальной гипертензией, на фоне монотерапии клофелином, несколько часов назад повысилось АД до 225/115 мм, появились головная боль, головокружение, слабость правой верхней конечности, рвота. Причина ухудшения состояния:
а) следствие недостаточной терапии (не назначен диуретик) — повысилась реабсорбция натрия
б) особенности течения гипертензии у лиц пожилого возраста
г) венозная недостаточность головного мозга.
д) острый инфаркт миокарда.
2. Укажите абсолютные противопоказания к применению нитратов
а) нестабильная стенокардия
в) острый инфаркт миокарда правого желудочка, острое нарушение мозгового кровообращения, кардиогенный шок
г) острый инфаркт миокарда левого желудочка
д) недостаточность кровообращения II ст.
3. Критерием ВОЗ для хронического бронхита является длительность кашля
а) не менее 6 месяцев в году в течение 2 лет подряд
б) более 4 месяцев в данном году
в) не менее 3 месяцев в году в течение 2 лет подряд
г) не менее 2 месяцев в году в течение 3 лет подряд
4. К триаде симптомов, наиболее характерных для хронического бронхита, относятся
д) одышка
5. Основными клиническими признаками бронхиальной обструкции являются
а) плохое откашливание мокроты
б) экспираторный характер одышки
в) признаки эмфиземы легких
г) двусторонние крепитирующие хрипы
д) «поющие» сухие хрипы
6. Укажите лекарственный препарат, с которым нецелесообразно сочетать -адреноблокаторы:
д) мевакор
7. Из перечисленных симптомов для бронхоэктатической болезни характерны
а) приступообразный надсадный кашель
б) свистящее дыхание с удлиненным выдохом
д) значительное количество гнойной мокроты
8. Наиболее информативным объективным клиническим признаком для диагностики локализованной формы бронхоэктатической болезни является
а) укорочение перкуторного тона
г) мелкопузырчатые влажные хрипы
д) локализованные влажные средне- и крупнопузырчатые хрипы
9. Для приступа бронхиальной астмы характерно
а) развитие чаще в ночное время
д) «дистанционные» свистящие хрипы
10. У пожилого больного с бронхиальной астмой и аденомой предстательной железы для купирования приступа не рекомендуются
д) сальбутамол
11. Пожилой больной с бронхиальной астмой, страдающий также ишемической болезнью сердца и стенокардией, 3 года назад перенес инфаркт миокарда. Периодически отмечаются желудочковые экстрасистолы, имеются симптомы сердечной недостаточности П-А стадии. Данному больному для купирования приступа бронхиальной астмы предпочтительнее назначить
б) эуфиллин внутривенно капельно
в сочетании с гидрокортизоном и аспаркамом
д) эуфиллин внутривенно струйно в сочетании со строфантином
12. Эффективность назначенного при острой пневмонии антибиотика оценивается клинически
г) через 6-7 дней
13. Критерием для прекращения антибактериальной терапии при острой пневмонии является
а) нормализация температуры
б) срок в 3-4 дня после нормализации температуры
в) срок в 8-10 дней после нормализации температуры
г) рассасывание пневмонической инфильтрации
д) нормализация показателей периферической крови
14. При лечении пневмонии у беременной в 1-м триместре можно использовать
г) левомицетин
15. Самой частой причиной хронического легочного сердца является
б) деформация грудной клетки
в) первичная легочная гипертензия
г) обструктивная болезнь легких
д) рецидивирующая эмболия ветвей легочной артерии
16. Для туберкулезного плеврита характерно
а) серозно-фибринозный характер экссудата
б) геморрагический характер экссудата
г) преобладание нейтрофилов и эозинофилов в экссудате
д) преобладание лимфоцитов в плевральной жидкости
17. Повышение артериального давления при длительном применении способны вызывать
а) гормональные контрацептивы
б) трициклические антидепрессанты (амитриптилин, триптизол)
в) производные метилксантина
г) нестероидные противовоспалительные средства
18. Лечение артериальной гипертензии у больных с феохромоцитомой целесообразно начинать
а) с назначения -адреноблокаторов и при необходимости добавления β -адреноблокаторов
б) с назначения (β-адреноблокаторов и при необходимости добавления -адреноблокаторов
19. Больная 34 лет жалуется на приступы мучительных головных болей, которые сопровождаются чувством страха, потливостью, ощущением покалывания в пальцах рук и ног, сердцебиением, болями в области сердца. Артериальное давление в момент приступа — 200/115 мм рт. ст. При попытке встать с постели возникают обмороки. Наиболее вероятно, что у больной
а) злокачественная форма гипертонической болезни
в) нейроциркуляторная дистония по гипертоническому типу
г) опухоль юкстгломерулярного аппарата
20. Больной 62 лет, перенесший инфаркт миокарда, обратился к врачу по поводу головных болен и головокружения. При осмотре: пульс — 86 в минуту, артериальное давление — 200/100 мм рт. ст., признаков сердечной недостаточности нет, имеются проявления облитерирующего атеросклероза сосудов нижних конечностей. Для коррекции артериальной гипертензии больному целесообразно назначить
г) гипотиазид
21. У больного 50 лет — стенокардия напряжения Ш функционального класса. На ЭКГ определяется синусовый ритм, постепенное удлинение интервала РО с последующим выпадением комплекса QRS. В качестве антиангинального средства могут быть использованы
д) нитросорбид
22. У больного 60 лет с приступами стенокардии и доказанным синдромом слабости синусового узла в качестве антиангинального средства могут быть использованы
д) нифедипин
23. Мужчина 40 лет жалуется на одышку при физической работе, ортопноэ, боли за грудиной. В течение года дважды отмечалась кратковременная потеря сознания. 5 лет назад при случайном обследовании выявлен «шум в сердце». Указаний на ревматизм нет. При осмотре: пастозность голеней, гепатомегалия, в нижних отделах легких влажные хрипы, пульс — 90 в минуту, ритмичный артериальное давление — 130/90 мм рт. ст., сердце не увеличено (перкуторно), усилен верхушечный толчок. Слева в Ш-1У межреберье у края грудины -интенсивный скребущий систолический шум, сопровождаемый дрожанием. Ослаблен аортальный компонент П тона. Наиболее вероятно, что у больного
а) митральная недостаточность
д) трикуспидальная недостаточность
24. Женщина 32 лет больна 2 месяца, в течение которых беспокоят повышение температуры тела до 39°С с ознобами, одышка при незначительной физической нагрузке, головные боли. Лечилась самостоятельно жаропонижающими средствами, сульфаниламидами, однократно был пятидневный курс оксациллина. Объективно: температура тела — 38.2°С, бледность кожных покровов, единичные экзантемы петехиального характера на коже лица и ладонях, пульс — 100 в минуту, артериальное давление — 140/20 мм рт. ст., тоны сердца приглушены, вдоль левого края грудины выслушивается высокочастотный диастолический шум, следующий сразу за П-м тоном, гепатоспленомегалия. Наиболее вероятно, что у больной
а) ревматизм, активная фаза и митральный стеноз
б) инфекционный эндокардит и аортальная недостаточность
в) ревматизм, активная фаза и аортальная недостаточность
25. Показаниями для постоянной кардиостимуляции являются
а) атриовентрикулярная блокада с приступами Морганьи — Эдамса — Стокса
б) рефрактерная сердечная недостаточность на фоне полной атриовентрикулярной блокады с частотой сердечных сокращений 50 в минуту
в) полная атриовентрикулярная блокада с частотой сердечных сокращений 40 в минуту независимо от состояния гемодинамики пациента
26. У мужчины 65 лет при оформлении санаторно-курортной карты снята ЭКГ, на которой зарегистрирована атрио-вентрикулярная блокада II степени 2-го типа (Мобитц-2), проведение 2:1, частота сокращений желудочков — 44 в минуту. При целенаправленном расспросе жалоб не выявлено. Больной нуждается
а) в имплантации кардиостимулятора, работающего в постоянном режиме
б) в имплантации кардиостимулятора в режиме «по требованию»
в) в плановом обследовании и динамическом наблюдении
г) в экстренной госпитализации в кардиологическое отделение
27. Спровоцировать сердечную недостаточность из-за задержки жидкости или снижения сократимости миокарда могут
в) нестероидные противовоспалительные средства
д) цитостатики-антрациклины
28. В клиническом анализе крови у больного неспецифическим язвенным колитом характерны
б) гиперхромная макроцитарная анемия
д) сдвиг лейкоцитарной формулы влево
29. Больной 56 лет обратился с жалобами на запоры, появление крови в кале, изменение формы кала (лентовидный), боли в низу живота. Объективно: общее состояние удовлетворительное, кожные покровы и слизистая бледноватые, живот умеренно вздут, в остальном пальпация живота без особенностей. Какое исследование необходимо провести больному в первую очередь?
в) пальцевое исследование прямой кишки
д) фиброколоноскопию
30. Больному с гипотонией желчного пузыря целесообразно назначить
г) минеральные воды с низкой минерализацией теплые, без газа
д) минеральные воды с высокой минерализацией холодные, газированные
31. У больного 20 лет, астеника, на фоне нейроциркуляторной дистонии появились тупообразные боли в правом подреберье, провоцирующиеся стрессовыми ситуациями, без повышения температуры. При обследовании: конкрементов в желчных путях не выявлено, на холецистограммах желчный пузырь уменьшен в размерах, при дуоденальном зондировании объем порции В — 15 мл, время — 3 минуты. Наиболее вероятно, что у больного
б) дискинезия желчных путей по гипомоторному типу
в) дискинезия желчных путей по гипермоторному типу
32. У женщины 50 лет, страдающей ожирением, внезапно возник приступ интенсивных болей в правом подреберье с иррадиацией в правую надключичную область. Больная беспокойна, мечется в постели. При осмотре: кожа обычного цвета, болезненность при пальпации в точке желчного пузыря, положительный симптом Ортнера, температура тела нормальная, анализ крови без патологии. Наиболее вероятно, что у больной
а) острый холецисто-холангит
б) обострение хронического холецистита
в) желчнокаменная болезнь, желчно-пузырная колика
г) обострение хронического калькулезного холецистита
д) пенетрация язвы желудка в круглую связку печени
33. Инкубационный период вирусного гепатита А составляет
в) 8-10 недель
34. Из перечисленного для микронодулярного (портального) цирроза печени характерно
а) желтуха появляется в ранние сроки заболевания
б) портальная гипертензия опережает функциональную недостаточность печени
в) печеночная недостаточность появляется в ранние сроки заболевания
г) наличие звездчатых телеангиоэктазий, ладонной эритемы
д) печень увеличена, безболезненна, поверхность ровная, гладкая, край острый
35. Для острого нефритического синдрома типично
а) наличие артериальной гипертензии
б) остро развившаяся гематурия
д) протеинурия 1-2 г/л
36. При хронической почечной недостаточности противопоказаны
д) фенацетинсодержащие препараты
37. У ребенка 10 лет при объективном обследовании в обоих подреберьях пальпируются болезненные, бугристые плотно-эластические образования. Имеются лабораторные признаки хронической почечной недостаточности. В первую очередь следует думать
г) о хроническом пиелонефрите
д) об эхинококкозе почек
38. Среди перечисленных утверждений справедливыми относительно В12-дефицитной анемии являются
а) часто возникают на фоне атрофического гастрита
б) параллельно с анемией прогрессируют явления фуникулярного миелоза
в) кроветворение — мегалобластное
г) эффективно лечение витамином В 12
д) анемия гипохромная
39. Больной 30 лет, страдающий сахарным диабетом I типа, обнаружен в коматозном состоянии через 3 часа после введения инсулина. Какое мероприятие необходимо выполнить в первую очередь?
б) ввести 5% раствор глюкозы
г) исследовать уровень креатинина, электролитов и глюкозы в крови
д) ввести 20 мл 40% раствора глюкозы
40. Тиреотоксический синдром может встречаться
а) при диффузном токсическом зобе
в) при подостром тиреоидите
г) при первичной атрофии щитовидной железы
д) при ТТГ-секретирующей опухоли гипофиза
41. Характерным осложнением применения мерказолила в лечении тиреотоксикоза является
б) повышение уровня креатинина и мочевины в крови
в) снижение числа нейтрофилов и развитие агранулоцитоза
д) гипокальциемия
42. Больной перенес ревматическую атаку 3 года назад. В настоящий момент проходит профосмотр, жалоб не предъявляет. При физикальном исследовании выявляется недостаточность митрального клапана. Признаков сердечной недостаточности нет. Анализ крови: НЬ — 150 г/л, лейкоциты — 4.6 х 10 9 /л, СОЭ — 9 мм/час, С-реактивный белок — отрицательный, титры АСЛ- 0 — 1:25. На ЭКГ РQ — 0.26″ (выявлялось и раньше), других отклонений нет. Очевидно, что ревматический процесс
источник