Бронхиальная астма – это болезнь, предрасположение к которой передается по наследству. Возможность же его развития определяют особые факторы, в медицине называющиеся триггерами.
Основываясь на результатах многочисленных исследований, в том числе и генетических, специалисты относят бронхиальную астму к числу мультифакториальных болезней. В 5 и 11 хромосомах были обнаружены гены, предрасполагающие к атопии в той или иной форме. У детей, один или оба родителя которых астматики или аллергики, риск заболеть повышен значительно. Но чтобы бронхиальная астма случилась, нужны определенные факторы риска ее развития, триггеры.
Термин «триггеры» происходит от английского глагола to trigger, который дословно переводится как «запускать», «приводить в ход». Если человек рождается с атопией, склонностью к гиперреактивности бронхов, определенные провоцирующие внутренние состояния организма и внешние условия могут запустить болезнь. Выявление триггеров необходимо, чтобы получить контроль над бронхиальной астмой, сократить частоту приступов, улучшить общее состояние больного.
Все факторы риска развития этого распространенного заболевания делятся на две большие категории:
- Внутренние
К таким относят собственно генетическую предрасположенность к недугу, а также пол и этническую принадлежность.Так, согласно статистическим данным, мужской пол означает увеличение риска развития бронхиальной астмы в детском возрасте. Это объясняется тем, что у мальчиков просвет дыхательных путей более узкий, чем у девочек, а тонус бронхиального дерева более высокий. В период полового созревания ситуация меняется кардинальным образом – риска заболеть астмой становится больше у женщин. - Внешние
Эта группа очень обширная, провоцирующие факторы, относимые к ней, заслуживают более детального ального рассмотрения. Это инфекции, бытовые и внешние аллергены, профессиональные сенсибилизаторы, курение, лекарственные средства, ожирение, прочее.
Также существует другая классификация, по которой факторы риска развития подразделяются на провоцирующие саму болезнь и провоцирующие ее приступы. К первым относятся вирусные респираторные инфекции, длительный контакт с аллергеном, вдыхание табачного дыма, ожирение, прочее. Ко вторым – также респираторные инфекции, изменения температуры воздуха и влажности, физические нагрузки, пищевые аллергены и лекарственные препараты, стрессы, прочее.
Выявить внешние факторы развития болезни довольно просто, достаточно провести кожный тест. Другое дело, что нужно попытаться нейтрализовать их, чтобы бронхиальная астма протекала легче.
- Респираторные инфекции
Если рассматривать классификацию астмы на инфекционный и атопический вид, считается, что второй встречается намного чаще. Но практикующие врачи утверждают, что астма диагностируется у людей часто болеющих ОРВИ и бронхитами или перенесших этот недуг в недавнем прошлом. Частые воспаления слизистой дыхательных путей ослабляют ее защитные возможности и делают уязвимой перед аллергией. Кроме того, если речь идет о бактериальных инфекциях, сами бактерии и продукты их жизнедеятельности уже являются аллергенами. Чтобы инфекции не стали причиной развития бронхиальной астмы, необходимо принимать меры по повышению иммунитета у взрослых и детей, при первых признаках ОРВИ и респираторных болезней обращаться к врачу и предпринимать назначенное им лечение. Нейтрализовать аллергический компонент ОРВИ и бактериальных инфекций можно с помощью антигистаминных препаратов. - Прием лекарственных препаратов
Определенную роль в выработке Е-антител также играет частый, а иногда и бессистемный прием антибиотиков и противовоспалительных средств для лечения инфекционных и воспалительных респираторных заболеваний. В отдельную категорию даже выделена бронхиальная астма в ответ на прием ацетилсалициловой кислоты. Старт болезни также ассоциируют с приемом таких противовоспалительных и обезболивающих средств, как кетопрофен, ибупрофен, напроксен. Потенциальными астматиками являются и больные некоторыми сердечнососудистыми заболеваниями, которые системно принимают бета-блокаторы. Чтобы обезопасить себя и уменьшить риск, следует ни в коем случае не заниматься самолечением, с точностью соблюдать рекомендации относительно дозировки, частоты приема лекарств. - Аллергия
В подавляющем большинстве случаев астма у больных возникала не спонтанно, ей предшествовала атопия в другом виде. Так, ранее у астматиков отмечались аллергический ринит, синусит, кожные аллергические реакции (нейродермит, дерматит), прочее.
В 80 % случаев гиперреактивность бронхов случается при инспираторном попадании аллергена в организм. Приступы удушья провоцируют пыль, пыльца растений, шерсть и перхоть домашних животных, черная плесень, хитин насекомых, пары краски и тому подобное.Причиной развития астмы также может стать пищевой аллерген. Беременной женщине с предрасположенностью к недугу, а впоследствии и самому малышу, следует исключить из рациона или употреблять с осторожностью: курицу и куриные яйца, цельное коровье молоко, рыбу, морепродукты, яркие овощи, экзотические фрукты, сою, орехи, шоколад, прочее. Под запретом любые консерванты, синтетические добавки, красители. Питание должно быть по максимуму натуральным и гипоаллергенным. - Курение
Курение – пагубная привычка, которая наносит значительный ущерб всем системам организма человека, но, в первую очередь, дыхательной. Мало того, что у самого курильщика велик риск развития респираторных заболеваний, в том числе и астмы, курящие во время беременности женщины увеличивают этот риск у своих детей.
- Физическая нагрузка
Этот триггер редко провоцирует саму болезнь, но способен стать причиной ее приступов. Доказано, что у 8 из 10 астматиков при выполнении интенсивных физических упражнений значительно сужаются дыхательные пути, а у 4 из 10 начинаются приступы удушья различной степени выраженности. Это не означает, что астматикам противопоказана любая физическая активность. Им лучше воздержаться от аэробных, силовых упражнений. Существуют специальные гимнастики, техники дыхания, укрепляющие респираторную систему. Например, это восточные Ци Гун, Тай Цзы или йога.
- Эмоциональная перегрузка
Сильные положительные, отрицательные переживания могут стать причиной астматического приступа. Это стресс, плач, истерика, крик, смех, прочее. Астматику необходимо научиться осуществлять контроль над своими эмоциями. - Погода
Изменение погодных условий провоцирует астматические приступы по двум причинам. Во-первых, влажность, температура воздуха непосредственно влияют на органы дыхания, и приступ может случиться при любых их изменениях. Во-вторых, перемены погоды влияют на состояние окружающей среды. Например, сильный порывистый ветер способствует распространению пыльцы растений.
Этот перечень триггеров бронхиальной астмы не является исчерпывающим. Запустить ее могут изжога (рефлюкс), ожирение, бытовые аллергены (бытовая химия), продукты горения древесины и синтетических материалов (например, от костра или при пожаре), парфюмерия, отдушка косметики, химикаты в воздухе (на производстве), другие факторы.
Ожирение – это такая же глобальная проблема развитого человечества, как и бронхиальная астма. Статистика свидетельствует о том, что лишним весом страдают трое из пяти жителей Европы и Америки. Их появлению способствуют гиподинамия, нерациональное и чрезмерное питание, нарушения обмена веществ, другие факторы.
О том, что ожирение и астма – это взаимосвязанные состояния, догадывались уже давно. Отмечается, что у людей с лишними килограммами само заболевание встречается чаще, чаще случаются приступы удушья, при этом протекают в более тяжелой форме. Несмотря на то, что исследования по этому вопросу проводятся не слишком активно, удалось выяснить, что ожирение и астма связаны:
- Активностью генов
Ученые из нью-йоркского Университета Буффало пришли к выводу, что ожирение активизирует 4 гена, которые ассоциируются с астматической предрасположенностью. Соответственно, риск проявления заболевания у людей с лишним весом возрастает. - Изменениями гормонального фона
Обычно, астма и ожирение в ассоциации случаются у женщин старшего возраста. Это связывают с серьезными гормональными изменениями, происходящими в женском организме во время климакса. - Образом жизни
Лишние килограммы и астматическая болезнь имеют общие причины (например, неправильное питание, употребление ГМО и синтетических продуктов, фастфуда, прочего). - Сопутствующими заболеваниями
Ожирение негативно сказывается на состоянии сердечно-сосудистой системы человека, соответственно, он будет вынужден принимать бета-блокаторы, то есть попадут в группу риска развития астматической болезни. Лишний вес также сказывается на силе иммунитета, люди с ожирением чаще болеют ОРВИ, простудами. - Состоянием легких
Данные спирометрии у полных людей отличаются в худшую сторону от данных людей с нормальным весом.Приступы удушья у тучных людей усугубляются и потому, что ожирение ограничивает дыхательные движения грудной клетки.Очевидно, что предрасположенность к астме не означает собственно болезнь. Главным условием ее развития являются все-таки триггеры. Поэтому человеку с предрасположенностью нужно адаптировать свой образ жизни таким образом, чтобы исключить их.
источник
Бронхиальная астма считается хроническим воспалительным заболеванием неинфекционной природы. Поражает бронхиальное дерево, вызывая повышение чувствительности мышечной стенки бронхов. Как только пациент контактирует с внешним раздражителем, у него возникает резкое, спастическое сужение воздухоносных просветов и возникает приступ удушья.
Астма — распространенное заболевание, той или иной её формой страдают до 10% населения планеты. Пациент должен постоянно находится под наблюдением лечащего врача.
Заболеть астмой можно в любом возрасте. До сих пор нет однозначного мнения о причинах возникновения аномальной чувствительности бронхов. Сейчас специалисты выделяют факторы риска и триггеры заболевания.
К факторам риска относятся:
- Наследственная предрасположенность. Это не просто чувствительность к аллергенам, но и усиленный синтез иммуноглобулинов, увеличивающих риск спазма бронхов, а также склонность к бронхитам, гипербрадикинемия и гиперчувствительность дыхательных путей. Генетическая предрасположенность выявлена у половины пациентов, страдающих от заболевания астмой;
- Контакт с аллергеном. Чаще других вызывают астму споры плесени, пыльца растений, частицы шерсти, пера, слюны животных и птиц, продукты жизнедеятельности пылевых клещей, лекарственные средства и продукты.
Дополнительными причинами заболевания астмой у взрослых людей могут быть:
- работа на вредном производстве. Особенно, если человек имеет дело с химическими веществами, парфюмерией и лакокраской, вынужден вдыхать пыль или сильно пахнущие вещества;
- курение, в том числе — пассивное;
- болезни органов дыхания;
- несбалансированное питание и потеря веса;
- злоупотребление бытовой химией;
- вдыхание выхлопных газов и загрязненного воздуха;
- избыточный вес;
- наличие паразитов, вирусов и бактериальных инфекций.
У детей риск заболевания возрастет, если они недоношены или рано переведены на искусственное вскармливание, страдают болезнями ЖКТ, часто простужаются или если во время беременности мать переболела вирусными заболеваниями.
Даже если человек имеет неблагоприятную наследственность и входит в группу риска, он может никогда не заболеть астмой. Для этого ему нужно избегать триггеров — условий, при который происходит запуск механизма ее возникновения.
- частые или тяжелые заболевания ОРВИ;
- прием лекарств ряда бета-адреноблокаторов и нестероидных противовоспалительных препаратов;
- стрессы, конфликты, депрессии, личная нереализованность;
- вынужденное вдыхание пыли и резких запахов;
- частое употребление пищи, содержащей консерванты.
Признаки заболевания сходны с симптомами бронхита, вегето-сосудистой дистонии. Классические симптомы астмы:
- одышка;
- тяжесть в груди, нехватка воздуха;
- кашель и чиханье;
- головная боль;
- поверхностное дыхание, ощущение недостаточно полного выдоха;
- шумное хриплое дыхание;
- крапивница;
- полный выдох легче сделать в положении сидя, со спущенными ногами и крепким упором рук.
Сам приступ чаще случается ночью. Пациенту становится трудно дышать и к акту дыхания подключаются мышцы пресса, груди, шеи, втягивается пространство над ключицами. Вдох и выдох шумные, со свистом. Так продолжается до 4 минут, иногда — до нескольких часов и даже суток.
В самых тяжелых случаях развивается синюшность кожи, трескаются ногти, при клиническом обследовании врач отмечает увеличение размеров сердца и признаки эмфиземы легких — ослабление функции дыхания при увеличении грудной клетки. Пациент нередко страдает от дерматитов, экземы, псориаза, хронического насморка.
Астма — мультифакториальная хроническая болезнь,требующая дифференцированного лечения. Ее делят на стадии, формы, фазы и фенотипы. Важно максимально полно изучить факторы, приведшие к возникновению болезни. Используя эту информацию, врач назначит оптимальное лечение.
- Аллергическая (экзогенная). Причиной возникновения приступа является внешний раздражитель — пищевой или респираторный аллерген. Вначале дает о себе знать предастма — комплекс болезненных состояний верхних дыхательных путей, насморк, ларингит, трахеит. А затем развивается астматический приступ.
В эту группу входит атопическая астма, возникающая у людей с генетической предрасположенностью к тому или другому виду аллергена. Чаще всего пациенты чувствительны к продуктам жизнедеятельности пылевых клещей, шерсти животных, пыльце цветущих растений, продуктам или ингредиентам косметики.
- Инфекционная (эндогенная). Причиной приступов являются патологические микроорганизмы — вирусы, бактерии или грибки. Они провоцируют появление бактериальных бронхитов, ОРВИ или заболеваний легких, нарушают проходимость органов дыхания и провоцируют появление астмы.
- Смешанная астма. Является следствием сочетания аллергической и инфекционной форм астмы. Это результат плохой экологии, неподходящего человеку климата, стрессов или вредных привычек.
Астма может проявляться эпизодически и мало влиять на образ жизни пациента. Редкие обострения, вызванные взаимодействием с аллергеном, сменяются стойкой ремиссией.
Если приступы возникают несколько раз в неделю — речь идет персистирующей астме легкой степени, если ежедневно — о средней степени тяжести.
Астма тяжелой степени — это почти непрерывный патологический процесс, формирующий астматический статус и требующий наращивания дозировки противоастматических средств.
Для определения тяжести заболевания врач примет во внимание такие обстоятельства:
- насколько часто происходят приступы в дневное и ночное время;
- сколько времени необходимо для снятия приступа;
- общее состояние пациента.
- частоту и характер дыхания;
- насколько активно задействованы в процессе дыхания вспомогательные мышцы;
- есть ли хрипы и свистящее дыхание;
- вздувается ли при дыхании область груди;
- частоту сокращения сердечной мышцы;
- изменения в эмоциональном состоянии пациента;
- поза, которую вынужден принимать человек во время приступа;
- вынужденное ограничение физической активности пациента;
- необходимость врачебного вмешательства в ходе приступа.
Это формы заболевания, различающиеся по своему происхождению и клиническим признакам:
- Профессиональная астма. Появляется при контакте с вредными или вызывающими аллергию веществами при профессиональной деятельности пациента. Для стабилизации состояния чаще всего достаточно сменить работу.
- Рефлюкс-индуцированная форма. Если снижен тонус сфинктера пищевода, существует вероятность заброса пищи из желудка в пищевод и дыхательные пути. В результате возникает спазм бронхов. Такие приступы чаще возникают ночью или если человек лежит.
- Аспириновая астма. Это псевдоаллергическая реакция на нестероидные противовоспалительные препараты, содержащие аспирин. Приступы протекают тяжело, с обструкцией бронхов и кашлем. Для купирования приступа используют глюкокортикостероиды.
- Астма физического напряжения. Приступ возникает после физической работы или усилия. Протекает тяжело, с нарастанием дыхательной недостаточности и нередко требует срочной медицинской помощи.
- Ночная астма. Возникает по ночам и чаще всего не имеет четкого объяснения. Требует коррекции подобранного ранее лечения.
- Кашлевая (скрытая) астма. Имеет смазанную клиническую картину, поэтому ее часто принимают за другие болезни с бронхиальной обструкцией — бронхит курильщика, хроническую обструктивную болезнь легких.
Врач устанавливает диагноз на основе комплексного обследования, по симптомам и характеристикам течения приступа и данным лабораторного и инструментального обследования.
Непросто определить, является заболевание аллергическим или инфекционным. Инфекция может провоцировать проявление как астмы, так и бронхита.
- исследование функции внешнего дыхания при помощи спирографа;
- измерение экспираторного потока пикфлоуметром. Прибором удобно пользоваться дома, величину PEF нужно измерять ежедневно и вносить в график. Таким образом можно оценить действие аллергенов, эффективность лечения и прогнозировать появление следующего приступа;
- определение иммунологических изменений, специфических проб иммуноглобулинов Е и уровня IgE;
- кожные скарификационные и уколочные пробы с возможными аллергенами;
- радиография грудной клетки в период обострения заболевания;
- рентгенография;
- пневмотахография.
Лабораторная диагностика включает: биохимический анализ крови, общий анализ крови и мокроты.
Важно: у детей определить бронхиальную астму сложно, ее симптомы сходны с проявлениями других заболеваний. Поэтому самым результативным будет проба на аллергию и исследования внешнего дыхания.
Затрудненное дыхание и изматывающий кашель и другие признаки астмы характерны для группы заболеваний органов дыхания. Нередко пациент страдает от нескольких патологий сразу.
Необходимо исключить воспаление легких, хронический бронхит, туберкулез, неврологические заболевания и проблемы с сердцем. Приступы кашля случаются и в том случае, если пациенту в горло попал посторонний предмет.
При бронхите в анализах крови и мокроты имеются признаки воспалительного процесса. Нет изменения дыхания, а при продуктивном кашле выделяется больше слизи. При астматическом кашле секрета выделяется мало, более обильно он появляется после окончания приступа.
При пневмонии повышается температура, что нехарактерно для астмы, присутствует интоксикация организма.
При туберкулезе кашель более слабый, чем астматический. Он не сопровождается нарушением дыхания. Температура держится более 20 дней, пациент теряет аппетит и стремительно худеет.
Если в дыхательные пути попал посторонний предмет — сильный кашель появляется внезапно. Как только предмет извлечен, кашель пропадает.
Излечить бронхиальную астму невозможно, задача врача — облегчить симптомы и течение болезни, при помощи правильно назначенного лечения.
Для лечения астмы используются препараты, купирующие ее симптомы. Например — средства, расширяющие бронхи, антигистаминные препараты и лекарства для стабилизации мембраны клетки. Хорошие результаты дают ингибиторы лейкотриенов и кромоны.
Для общего укрепления организма применяют массаж, лечебную физкультуру и закаливание, дыхание в соляной пещере и ароматерапию. Хороший эффект дает применение иглорефлексотерапии и лекарственных трав. В ряде случаев назначают аллерген-специфическую иммунотерапию (АСИТ).
Стандартная схема медикаментозного лечения включает применение:
- глюкокортикостероидов;
- моноклональных антител;
- лейкотриеновых антагонистов;
- ксантинов;
- лечебных ингаляторов комбинированного действия.
Астма является тяжелым заболеванием, меняющим жизнь человека и его близких. Болезнь может привести:
- к развитию астматического статуса — более тяжелой форме заболевания. Без участия врача пациент не может купировать развитие приступа, возникает угрожающая жизни дыхательная недостаточность. Необходима срочная госпитализация в пульмонологический стационар;
- к острой дыхательной недостаточности, возникающей при критическом сужении бронхиального просвета. Необходима искусственная вентиляция легких и длительное лечение препаратами, расширяющими бронхи;
- к спонтанному пневмотораксу — разрыву ткани легкого, в результате чего орган спадается, а в плевральную полость попадает воздух. Жизни больного угрожает опасность, лечение возможно только в стационаре;
- к ателектазу — спадению легкого или его части, в случае если бронхи забиты трудноотделяемой мокротой. Ателектаз и пневмоторакс возникают внезапно, характеризуются резкой болью в груди, цианозом, дыхательные движения со стороны пострадавшего легкого ограничены. Лечение состояние комплексное, бронхиальные просветы очищаются при приеме лекарств, слизь удаляется механически. Чтобы не допустить ателектаза, пациент должен обильно пить и принимать после приступов удушья разжижающие мокроту средства;
- острому и хроническому бронхиту и воспалению легких. Заболевания возникают вследствии ослабления иммунитета и вторичной бактериальной инфекции. У пациентов, страдающих астмой, пневмония протекает более тяжело и лечится только в условиях стационара;
- эмфиземе легких — разрушению стенок альвеол и образованию воздушных полостей в легких. Сопровождается кислородным голоданием всего организма.
От хронического кислородного голодания страдает сердечно-сосудистая система, следствием чего является гипотония, тахикардия, аритмия, а в редких случаях — внезапная остановка сердца и инфаркт.
Нервная система реагирует на снижение содержания кислорода в крови сильной головной болью, нарушением функций мозга, изменениями в психике. У детей возможно отставание в физическом развитии и нестабильность психики.
На регулярный прием лекарственных препаратов реагируют органы пищеварения — печень, желудок, двенадцатиперстная кишка. В редких случаях пациентов могут возникнуть желудочно-кишечный рефлюкс, недержание мочи и кала.
У страдающих астмой людей происходят изменения составе крови. Это становится причиной нарушения метаболизма клеток, нарушению в работе всех систем организма.
Приступы удушья, сменяющиеся сильным кашлем, могут привести к механическим повреждениям:
- внутренним кровотечениям;
- травмам внутренних органов;
- грыжам;
- выпадению матки и прямой кишки.
Возникновение осложнений можно свести к минимуму, если соблюдать все рекомендации врача. Важно не допускать снижения иммунитета, полноценно питаться, не пренебрегать физкультурой, не иметь вредных привычек.
На развитие болезни влияет много факторов — как внешних, так и связанных с образом жизни человека.
Факторы, которые наиболее влияют на протекание болезни:
- возраст пациента;
- степень тяжести обструкции;
- возможность физической активности;
- реакция на аллергены;
- зависимость от вредных факторов климата и окружающей среды;
- тяжесть течения заболевания;
- триггеры астмы.
источник
Причины астмы полиэтиологичны и могут иметь разнообразный характер. Основным толчком к возникновению становится воспалительный процесс, который хронически присутствует в бронхах и приводит к их морфологическим изменениям.
Достоверного ответа на вопрос о причинах появления воспаления у современной медицины нет, перечень того, что может спровоцировать приступ астмы, неполон. Распространенность заболевания привела к необходимости его изучения, но даже после многолетних исследований его этиология и патогенез все еще полностью не выяснены.
Заболевание представляет собой воспалительный процесс в дыхательных путях, в котором не участвует инфекция . Астма провоцирует перманентное возникновение синдрома обструкции бронхов, при котором отекает слизистая, спазмируется гладкая мускулатура и наблюдается гиперсекреция слизи.
Удушье при астме провоцируют произошедшие в бронхах под влиянием постоянного воспаления патологические изменения . Спазм, отек и избыток мокроты вызывают кашель – результат деятельности кашлевого центра в головном мозге .
Заболевание дифференцируют по нескольким характерным признакам, в числе которых:
- этиология (причины и механизм развития приступа бронхиальной астмы);
- основные провоцирующие факторы;
- степень тяжести;
- форма бронхиальной астмы (как протекает бронхиальная обструкция).
В период обострения есть отдельное разграничение (по степени тяжести протекания обострившейся патологии ). В истории болезни обязательно указывается уровень контроля пациента над проявившимися симптомами. Единой классификации, в которой учитывались бы все особенности, пока не существует. Заболевание многогранно, и для характеристики клинической картины у отдельного больного используют несколько категорий признаков .
Классификация по природе происхождения учитывает то, как начинается бронхиальная астма. В нее включаются факторы, дающее старт механизму развития бронхиальной астмы, хотя иногда они могут действовать в кумулятивном взаимодействии. При этом практически не учитывается роль атопии (наследственных заболеваний, приводящих к развитию аллергии на определенный провокатор) в развитии бронхиальной астмы. Современная медицина дифференцирует следующие виды заболевания:
- аллергическая, возникшая под влиянием потенциального аллергена, в роли которого может выступать множество факторов – от пищевого продукта до цветочной пыльцы или запаха;
- инфекционная, вероятной причиной развития которой стала перенесенная инфекция (грибок, вирус, бактерии, паразитарная инвазия);
- провокатором аспириновой может быть не только прием АСК (ацетилсалициловой кислоты), но и злоупотребление другими нестероидными противовоспалительными препаратами;
- профессиональная проявляется после работы на вредном производстве и является результатом трудовой деятельности;
- астмой физического усилия называют форму заболевания, при которой симптомы возникают после больших физически нагрузок ;
- ночная есть не во всех классификациях, но некоторые медики выделяют в отдельный вид болезнь, симптоматика которой проявляется только в ночное время;
- рефлюкс-индуцированная вызвана патологией ЖКТ, при которой содержимое желудка забрасывается обратно в пищевод или бронхи .
Этиологическое дифференцирование делит астму на три основные группы:
- эндогенную, когда причиной обструкции становятся внутренние факторы ( инфекции, желудочный рефлюкс, состояние эмоциональной нестабильности или стресса);
- экзогенную, возникающую под действием внешних провокаторов;
- смешанный тип, когда возможно совместное влияние эндогенных и экзогенных факторов.
По уровню контроля за заболеванием у больного может выявляться хорошо или частично контролируемая форма. Возможна и неконтролируемая, возникающая часто, с которой больной не может справиться самостоятельно.
Механизм развития обструктивного синдрома у всех астматиков протекает по схожему сценарию: после воздействия провоцирующего фактора наступает спазмирование гладкой мускулатуры. Это происходит достаточно быстро из-за морфологических изменений эпителия, утолщения слизистой и плохой циркуляции крови.
Слизистая отекает, начинается гиперпродуцирование секрета. Мокрота заполняет дыхательные пути и нуждается в устранении, из-за чего и возникает кашель. Кашлевой центр, находящийся в головном мозге и отвечающий за стимуляцию рефлекса, таким образом пытается освободить дыхательные пути для осуществления нормального процесса дыхания.
Для развития воспалительного процесса, ставшего поводом к началу заболевания, существуют многочисленные предпосылки как внутри человеческого организма , так и вне его. Их разделяют на внешние и внутренние. И те, и другие могут служить поводом к развитию болезни.
Причины астмы – предмет многотомных исследований, проводимых в клинической медицине не один десяток лет. На вопрос, вследствие чего начинается астма, так и в случае с другими распространенными заболеваниями современности, так и не удалось найти достоверный ответ. Причины возникновения воспалительного процесса в бронхах, который и провоцирует астму, в некоторых случаях не удалось определить.
Абсолютно достоверно известно, что вероятность развития бронхиальной астмы заложена на генном уровне и в некоторых случаях передается по наследству. Однако у одних людей болезнь начинается в детстве, у других проявляется в возрасте до 40, а у третьей группы, составляющей примерно 20% от общего количества заболевших, развивается во второй половине жизни. Причины, вызывающие заболевание бронхиальной астмой, могут быть самыми разнообразными:
- перманентное или эпизодическое воздействие инфекции : бактерий, вирусов, грибка, паразитарной инвазии;
- наличие в окружающей обстановке неинфекционных аллергенов : химических веществ, продуктов жизнедеятельности растений и животных, пыли, пищевых продуктов и добавок, как натуральных, так и синтетических;
- воздействие условий окружающей среды (перепады давления и температуры, изменение состава и влажности воздуха);
- прием отдельных медикаментозных препаратов без особой надобности, с превышением рекомендуемой дозировки или на протяжении длительного времени;
- перманентные стрессы, конфликтные ситуации, негативные переживания, расстройства нервной деятельности также могут спровоцировать развитие воспаления;
- работа во вредных условиях , когда человек подвергается постоянному воздействию химических соединений, высокой или низкой температуры, пыли, пара;
- вредные привычки: курение как достоверно установленный фактор, злоупотребление алкоголем , прием любых наркотических веществ .
Наследственная предрасположенность, которую часто ставят во главу угла, – частое, но необязательное условие развития воспалительного процесса. Не у всех, кто должен был получить склонность к болезни по наследству, развивается заболевание. Однако риск его возникновения в случае, если у кого-то из родителей была аналогичная патология, многократно возрастает.
Проведенные исследования показали, что в 5 и 11 хромосоме заложены гены, отвечающие за развитие болезни, но наследственность – не единственная ее причина ее. Бронхиальная астма – мультфакторное явление, и для ее возникновения необходимы триггеры.
У слова «триггер» много значений, но смысл общий у всех. Его дословный перевод – «спусковой крючок», или «приводящий в действие». В медицине так называется любой провокатор, запускающий обострение хронической болезни , или негативные изменения в относительно здоровом организме, ведущие к развитию патологии.
Факторы риска бронхиальной астмы многочисленны и окружают человека на протяжении всей его жизни. Риски развития астмы дифференцируют на воздействующие извне и присутствующие в самом организме.
Это довольно обширные группы, объединенные по весьма условным признакам. Но есть и другая классификация, разделяющая риски астмы на приводящие к опасным приступам и провоцирующие начало развития болезни .
Некоторые эндогенные факторы риска при бронхиальной астме заложены еще до появления человека на свет. Это его принадлежность к определенной расе и национальности, пол, и переданная родителями генетическая предрасположенность.
Ребенку уже угрожает опасность, если факторы риска переданы при зачатии и рождении. Но при потенциально возможной наследственной бронхиальной астме мальчики заболевают чаще в детском возрасте из-за особенностей строения дыхательных путей. У девочек такая вероятность повышается в пубертатном периоде, на фоне гормональных изменений.
Представители белой расы заболевают чаще других, но и у европеоидов одни национальности подвержены астме больше, а другие – меньше. К внутренним факторам можно отнести пищевые привычки и особенности метаболизма, связанные с перманентным употреблением отдельных продуктов.
В пожилом возрасте к ним относят старение организма и возрастные изменения, происходящие на фоне прекращения работы репродуктивной системы. Провоцирующим фактором может выступать и врожденная аномалия развития, и наследственное системное заболевание.
К экзогенным факторам риска астмы относят иногда и те, что спровоцированы эндогенными. Например, среди факторов риска развития бронхиальной астмы неизменно указывают лишний вес или ожирение, которые могут быть следствием эндокринных патологий.
Внешний фактор развития бронхиальной астмы – условия проживания и быта, выбор профессии, где присутствуют вредные условия , неблагоприятная экология (частое явление в мегаполисах) — иногда не зависит от потенциального пациента. Он живет в том месте, где родился, в жилье, перешедшем по наследству, вместе со всеми негативными явлениями вроде отсутствия свежего воздуха, грибка в помещении, растений, посаженных за десятилетия до его рождения.
Курить начинают, когда уже есть пример перед глазами, лекарственные средства привычно принимаются по совету или рекомендации родителей. Выбор профессии тоже обусловлен семейными традициями или отсутствием другой работы в определенной местности. Рано или поздно при наличии предпосылок наступает время, когда срабатывают все имеющиеся факторы, взаимно провоцирующие друг друга.
Заболевание и считается мультифакторным из-за того, что для его возникновения необходимо несколько причин разного плана. Но для начала первого приступа нужны дополнительные условия, которые и предусматривает вторая классификация.
Триггеры астмы – это возможные провокаторы или патогенные агенты, особое состояние организма или внешние условия. Это все, что вызывает приступ астмы при уже существующем воспалении в бронхах, но находящемся в состоянии ремиссии.
Триггером бронхиальной астмы выступает ее основной провоцирующий фактор, но иногда приступ может спровоцировать эмоциональный всплеск или стресс, холодный или горячий воздух, физическое усилие или присоединившаяся инфекция.
Мультифакторность процесса вполне допускает развитие приступа из-за спонтанных негативных эмоций, патогенного агента или атмосферных явлений, даже если основными триггерами астмы признаны другие причины:
- наличие аллергенных компонентов в воздухе может негативно повлиять на общее состояние и привести к развитию приступа, так же как и внезапно изменившиеся погодные условия;
- курение, даже пассивное (если курят в помещении или на улице), дым от кальяна или камина, присутствие в воздухе частичек золы и угля может привести к развитию обструктивного синдрома на фоне суженного просвета дыхательных путей или выпитого алкоголя, эмоционального стресса, неприятного переживания;
- любое активное занятие, требующее физических усилий, увеличения объема вдыхаемого воздуха. Такое действие может спровоцировать приступ, и неважно, что это за усилие и какова его природа (поднятие тяжести, половой акт или бег за отъезжающим транспортом);
- инфекционно-бактериальная астма у детей – это наглядное свидетельство того, что при одной клинической картине может быть сразу несколько триггеров, причем первым является хроническая инфекция, к которой присоединяется бактериальное заражение, а уже затем процесс воспаления начинает интенсивно прогрессировать.
Происхождение болезни, которой болен каждый восьмой человек в Западной Европе, может быть связано со множеством факторов , присутствующих внутри человеческого организма или в окружающей его среде. В последнее время часто отмечается развитие процесса на фоне приема медикаментов. Поэтому необходимо предпринимать определенные меры профилактики и предотвращения заболеваемости.
Различают первичную и вторичную профилактику заболевания. Первичная предполагает устранение провокаторов, которые могут привести к астме. Для того чтобы люди, входящие в группы риска, не подверглись воздействию вызывающих астму факторов , устраняется внешний раздражитель, на который отмечена негативная реакция.
Вторичная профилактика бронхиальной астмы заключается в поддержании чистоты воздуха, соблюдении правил гигиены, приеме медикаментов только по назначению врача, ведении здорового образа жизни и отказе от вредных привычек. Эти меры необходимы, чтобы избежать возникновения приступов или дальнейшего развития патологического процесса.
источник
Астма одно из самых распространенных заболеваний на Земле, около 300 миллионов человек во всем мире больны астмой. Астма представляет собой хроническое воспалительное заболевание бронхов, ведущее к повышенной реакции на неспецифические раздражители и сужению бронхов из-за спазма мышц, отечности стенок бронхов или образования мокроты. Симптомы астмы изменчивы, состояние астматика может улучшаться или ухудшаться в течение достаточно короткого времени. Чаще всего в основе астматического воспаления бронхов лежит аллергия, но это не единственная причина астмы.
Факторы, способствующие развитию астмы:
- Генетическая предрасположенность
- Ожирение
- Мужской пол (у детей)
- Контакт с аллергенами
- Возможно перенесенные в детстве вирусные инфекции: респираторно-синцитиальный вирус, парагрипп, корь
- Профессиональные вредности
- Курение табака
- Курение матери во время беременности и пассивное курение в младенчестве
- Искусственное вскармливание
- Эпизоды кашля преимущественно в ночное время
- Рецидивирующие эпизоды сухих хрипов
- Рецидивирующие эпизоды затруднения дыхания
- Рецидивирующие эпизоды тяжести в грудной клетке
Симптомы астмы изменчивы, ухудшение обычно наблюдается в вечернее и ночное время, при контакте с определенными веществами (триггерами), в сезон цветения, во время ОРВИ, при физической нагрузке.
Если у Вас имеются подобные симптомы, необходимо обратиться к врачу для обследования на предмет бронхиальной астмы.
Для постановки диагноза бронхиальной астмы необходима оценка врачом жалоб, истории заболевания, результатов осмотра.
Обязательно всем пациентам проводится исследование функции внешнего дыхания (спирометрия) до и после приема бронхорасширяющего препарата.
По решению врача проводятся:
- Обследование для выявления аллергии: кожные пробы или исследование специфических иммуноглобулинов Е к предполагаемым аллергенам в крови.
- Исследование функции дыхания до и после сужающих бронхи веществ.
- Рентгенограмма грудной клетки.
На сегодняшний день при выполнении пациентом всех рекомендаций врача возможно достижение полного контроля над симптомами астмы, что означает практически полное отсутствие симптомов. Однако излечения астмы достичь, как правило, не удается.
Ограничение действия триггеров:
Триггерами называются любые факторы, ухудшающие течение астмы, очевидно, что эти факторы астматик по возможности должен избегать.
К триггерам астмы относятся:
- Аллергены (включая домашнюю пыль, шерсть животных, пыльцу)
- Ирританты (включая табачный дым и различные химикаты)
- Респираторные инфекции
- Перепады температур
- Физическая нагрузка
- Эмоциональный стресс
- Лекарства (β-блокаторы и НПВС у некоторых пациентов)
Взаимодействуя с врачом, следует стремиться к идентификации персональных триггеров и составлению планов по избежанию их воздействия.
Воздействия некоторых факторов Вы можете полностью избежать, а именно:
курение, прием определенных лекарств, содержание домашних животных
Риск пагубного воздействия других триггеров возможно минимизировать.
Так как наиболее частой формой аллергии является бытовая, необходимо соблюдать следующие меры предосторожности в быту:
- Используйте противоаллергенное постельное белье и принадлежности
- Раз в неделю стирайте постельные принадлежности в горячей воде
- Уберите ковры
- Во время Вашего отсутствия домочадцам следует истребить тараканов и использовать акарициды для борьбы с клещом домашней пыли
- В сезон цветения закрывайте окна и двери, по возможности находитесь в помещении
Перед физической нагрузкой используйте бронхорасширяющие препараты, кромогликаты или антагонисты лейкотриенов
Ежегодно прививайтесь от гриппа (ссылка)
Лекарства для лечения бронхиальной астмы
Лекарства для лечения астмы представлены преимущественно устройствами в виде аэрозолей и ингаляторов сухого порошка, растворами для ингаляций через небулайзер, некоторые препараты выпускаются в формах для приема внутрь.
Начальное пользование ингалятором требует внимательного изучения инструкции, тренировки и обязательной оценке врачом техники ингаляции.
- Короткого действия (β2-агонисты, м-холиноблокаторы, и их комбинации), используется по потребности для быстрого купирования симптомов астмы, не подходят для регулярного использования.
- Длительного действия (β2-агонисты (сальметерол, формотерол)), обеспечивают эффект расширения бронхов до 12 часов, но так как не обладают противовоспалительным действием никогда не назначаются изолированно, а только в комбинации с ингаляционными глюкокортикостероидами.
- Ингаляционные глюкокортикостероиды (ИГКС)-(бекламетазон, флунизолид, будесонид, флютиказон)-основа лечения бронхиальной астмы, поскольку ликвидируют воспаление в дыхательных путях. Мгновенно не облегчают симптомы астмы, эффект от их регулярного приема становится заметен в лучшем случае через неделю от начала приема. Именно с ИГКС связаны все опасения пациентов о возможных побочных эффектах от гормонов и формировании зависимости. Благодаря местному действию побочные эффекты ИГКС слабо выражены, и проявляются в основном кандидозом (молочницей) полости рта, который легко предотвратить полосканием и/или использованием спейсера, а также охриплостью голоса, которая требует подбора других ИГКС.
- Стабилизаторы мембран тучных клеток– недокромил и кромогликат, уменьшают аллергическое воспаление в бронхах, не влияют на бронхоспазм. Значительно менее эффективны, чем ИГКС, могут быть использованы для профилактики астмы физического усилия. Практически лишены побочных эффектов.
- Антагонисты к рецепторам лейкотриенов: монтелукаст и зафирлукаст. Выпускаются в виде таблеток, обладают противовоспалительным эффектом, практически лишены побочных эффектов, могут применяться для предотвращения астмы физического усилия, значительно менее эффективны чем ИГКС.
Астма подразделяется на персистирующую и интермиттирующую. Интермиттирующая бронхиальная астма характеризуется частотой дневных симптомов не более 2-х раз в неделю, частотой ночных симптомов не более 2-х раз в месяц, отсутствием влияния астмы на повседневную активность. При интермиттирующей астме возможен прием только бронхорасширяющих препаратов по потребности без противовоспалительной терапии. Большая частота симптомов соответствует персистирующей астме и подлежит обязательному лечению базисными препаратами. В зависимости от тяжести астмы врач назначает те или иные препараты.
Цель лечения астмы – достижение контроля над астмой. Под полным контролем над симптомами астмы понимают: частоту дневных симптомов не более 2 в неделю, частоту использования препаратов по потребности не более 2-х в неделю, отсутствие ночных симптомов, нормальные показатели спирометрии. Контроль астмы оценивается по дневнику пациента, на основании опроса пациента, на основании заполнения специальных опросников, показателей пикфлоуметрии и спирометрии.
Пикфлоуметр представляет собой портативный прибор для измерения пиковой (максимальной) скорости выдоха. Пациенту следует утром и вечером самостоятельно измерять показатели пикфлоуметрии, изменения и колебания этих показателей позволяют предсказать и оценить ухудшения контроля астмы.
Успех лечения астмы зависит от сотрудничества врача и пациента, в идеальном варианте врач составляет план действий для пациента, включающий регулярный прием лекарств, действия при ухудшении контроля, действия при развитии обострения.
Если контроля астмы не удается достичь, лекарственная терапия усиливается, при достижении и сохранении контроля астмы в течение трех месяцев объем лекарственной терапии может быть снижен.
Астма не является противопоказанием к беременности, а беременность не является противопоказанием к противоастматическим препаратам. Возможно, что с наступлением беременности врач скорректирует принимаемые Вами препараты, но важно продолжать базисное лечение и поддерживать контроль астмы на протяжении всей беременности.
Обострение бронхиальной астмы – эпизод прогрессирующего усиления одышки, кашля, хрипов, тяжести в грудной клетке или комбинация этих симптомов. Обострения могут быть жизнеугрожающими и требовать немедленной помощи. Ваш доктор должен помочь Вам составить письменный план действий на случай обострения, включающий увеличение дозы бронхорасширяющих, использование небулайзера, прием глюкокортикостероидов в таблетках. Однако если симптомы не улучшаются или имеются признаки тяжелого обострения (неэффективность бронхорасширяющих, невозможность говорить, ходить, изменение цвета кожных покровов, учащение сердечных сокращений) не медлите – вызывайте скорую медицинскую помощь.
Болезни, консультации, диагностика и лечение
Бронхиальная астма – болезнь воспалительной природы. Она имеет хроническое течение и связана с непостоянной бронхиальной обструкцией, то есть временным сужением бронхов. Клинически это проявляется приступами одышки, удушья, кашля, возникающими чаще всего ночью или ранним утром.
Бронхиальная астма – распространенное заболевание. Им страдают до 10% населения, а среди детей – до 15%. Чаще болеют мальчики в возрасте младше 10 лет и взрослые женщины.
Почему возникает бронхиальная астма? Прежде всего нужно понять, что она бывает неаллергическая и аллергическая. Эти формы имеют разные причины и механизмы развития.
Истинные причины возникновения бронхиальной астмы изучены недостаточно. Медики говорят о факторах риска и триггерах заболевания.
Факторы риска – условия, определяющие саму вероятность развития болезни. Основные из них:
- наследственная предрасположенность;
- контакт с аллергеном.
Бронхиальная астма часто связана с генетическим дефектом. Это доказывается тем, что существуют наследственные заболевания, сопровождающиеся комплексом признаков, в том числе и обратимой бронхиальной обструкцией:
- повышенное образование IgE (иммуноглобулинов Е) – особого класса антител, отвечающих за развитие аллергических реакций; сопровождается атопической бронхиальной астмой, аллергическим ринитом и конъюнктивитом;
- аспириновая триада – врожденная патология, характеризующаяся приступами удушья, полипозом носа, непереносимостью аспирина;
- гиперчувствительность дыхательных путей – склонность к их спазму под действием незначительных внешних воздействий или физической нагрузки;
- гипербрадикининемия – генетически обусловленная избыточная секреция брадикинина – одного из веществ, участвующих в воспалительном и аллергическом процессе.
Генетические изменения сопровождаются поражением бронхов. Дыхательные пути при этом отвечают спазмом на действие триггеров, которые у здорового человека не вызовут никаких симптомов.
Наследственная предрасположенность имеется примерно у половины больных. Считается, что при болезни одного из родителей вероятность рождения больного ребенка составляет 20 – 30%. Если больны и мать, и отец, их ребенок будет страдать астмой с вероятностью 75%.
Контакт с аллергеном является фактором риска болезни, но не триггером. Наибольшее значение из аллергенов имеют частицы клещей, живущих в домашней пыли, споры плесени, пыльца, частицы шерсти и слюны некоторых животных, пух птиц, пищевые и лекарственные вещества.
Кроме этих двух факторов, у детей предрасполагают к развитию астмы следующие:
- недоношенность;
- немолодой возраст родителей;
- перенесенные во время беременности вирусные и аллергические заболевания матери;
- раннее искусственное вскармливание;
- болезни желудка и кишечника;
- частые простудные заболевания.
У взрослых повышают вероятность развития болезни следующие условия:
- работа на вредном производстве, связанном с загрязнением вдыхаемого воздуха;
- запыленность, слишком горячий, холодный или сухой воздух;
- контакт с агрессивными химическими веществами в быту;
- острые и хронические болезни дыхательной системы;
- нарушение функции яичников у женщин.
Имеют значение дефекты самих бронхов:
- снижение активности β2-адренорецепторов;
- уменьшение уровня IgA (секреторного иммуноглобулина) и сурфактанта, защищающих легкие от воздействия внешней среды;
- подавление функции некоторых иммунных клеток, призванных бороться с инфекцией.
Триггеры – факторы, непосредственно запускающие развитие болезни. При их отсутствии даже у человека с неблагоприятной наследственностью или постоянно контактирующего с аллергенами, бронхиальная астма может не возникнуть. Триггеры реализуют предрасположенность к болезни.
Провоцирующие факторы бронхиальной астмы разнообразны:
- острые респираторные вирусные инфекции;
- прием бета-адреноблокаторов (анаприлин, атенолол, метопролол, в меньшей степени бисопролол и другие современные селективные средства);
- психологические факторы, сильные или постоянные стрессы;
- резкие запахи;
- активное и пассивное курение;
- заболевания внутренних органов (тиреотоксикоз, гайморит, грыжа пищеводного отверстия диафрагмы и другие).
После действия перечисленных триггерных факторов у предрасположенного к болезни человека возникает бронхиальная астма.
Патогенез бронхиальной астмы основан на хроническом воспалении. Вследствие особой формы воспаления бронхов они становятся гиперреактивными, то есть излишне чувствительными к разнообразным внешним факторам.
Под влиянием триггерных факторов происходит следующее:
- сокращаются мелкие мышечные волокна в стенке бронхов;
- увеличивается секреция слизи бронхиальными железами;
- возникает отек выстилающей дыхательные пути слизистой оболочки;
- слизистая оболочка «пропитывается» иммунными клетками, этот процесс называется «воспалительная инфильтрация».
Совместно эти процессы вызывают обструктивный синдром, внешне проявляющийся одышкой или удушьем. Так развивается ранняя астматическая реакция. Она вызвана активными веществами, которые выделяются скопившимися в стенках бронхов иммунными клетками – эозинофилами, тучными клетками, лимфоцитами. К этим веществам относят гистамин, простагландины и лейкотриены.
У половины взрослых больных развивается и поздняя астматическая реакция. В очаг воспаления привлекаются все новые клетки – лимфоциты, нейтрофилы, эозинофилы. Вещества, которые они выделяют, могут повреждать клетки слизистой оболочки, поддерживать постоянное воспаление или усиливать его, стимулировать нервные окончания, расположенные в стенке бронхов. К этим веществам относятся лейкотриены, тромбоксаны, фактор активации тромбоцитов.
Особая роль в иммунном воспалении отводится Т-лимфоцитам. Выделяемые ими активные вещества привлекают в стенки бронхов эозинофилы – источник IgE, участвующих в реализации аллергического механизма. Аллергическая бронхиальная астма, иначе называемая атопическая, проявляется повышенной чувствительностью к какому-то одному веществу – аллергену.
Аллерген взаимодействует с IgE, что активирует фосфолипазу, отщепляющую от клеточных оболочек арахидоновую кислоту. Из арахидоновой кислоты образуются в том числе лейкотриены. К ним в стенке бронхов имеются особые рецепторы. Взаимодействуя с ними, лейкотриены вызывают спазм мышц бронхиального дерева и усиливают воспаление. Все это дало основание применять при атопической астме новый класс препаратов – антагонисты лейкотриенов.
Зная, что реакция бронхов при астме бывает ранняя и поздняя, можно лучше понять действие лекарств при этом заболевании. Так, назначение β2-адреномиметиков для профилактики приступов подавляет только раннюю фазу. Ингаляционные глюкокортикоиды угнетают позднюю реакцию. Некоторые другие препараты, например, кромоны, действуют на обе стадии астматического процесса в бронхах.
Более подробно об особенностях патогенеза можно прочитать здесь.
Посмотрите видео-анимацию, где очень наглядно показано развитие бронхиальной астмы.
[…] появление удушья или кашля внешние факторы – неинфекционные аллергены. К ним […]Posted on Январь 18th, 2016
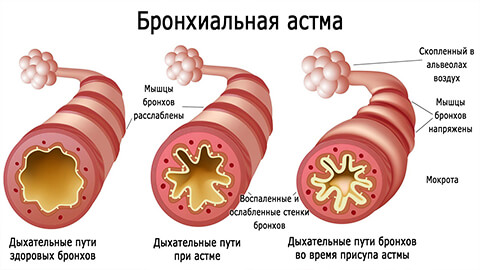
Обычно бронхиальная астма проявляется приступами удушья или затрудненного дыхания, когда больному труднее сделать выдох, чем вдох.
Согласно современным представлениям, бронхиальная астма рассматривается как хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и субклеточные элементы. Хроническое воспаление вызывает возрастание гиперреактивности дыхательных путей, приводящее к повторяющимся эпизодам одышки, затруднения дыхания, чувству сдавления в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с широко распространенной, но не постоянной бронхиальной обструкцией, которая является обратимой либо спонтанно, либо под воздействием лечения.
Различают внешние и внутренние факторы, способствующие развитию астмы (индукторы).
ВНЕШНИЕ факторы, способствующие развитию бронхиальной астмы у предрасположенных к этому людей: домашние аллергены: домашняя пыль, аллергены животных, аллергены тараканов, грибы, внешние аллергены: пыльца, грибы, профессиональные сенсибилизаторы, курение (пассивное и активное), воздушные поллютанты, респираторные инфекции.
Домашний клещ. Несмотря на то, что аллергены домашнего клеща находятся в частицах, которые слишком велики для того, чтобы проникать в дыхательные пути, существуют доказательства, что домашние клещи являются наиболее распространенным бытовым аллергеном, ассоциированным с бронхиальной астмой во всем мире.
Аллергены домашнего клеща присутствуют во всех частях тела клеща, секрете и продуктах жизнедеятельности. Основными видами домашнего клеща являются клещи-пироглифиды, которые обычно представляют 90% видов клеща домашней пыли в районах с умеренным климатом. Условиями роста являются температура от 22 до 26°С и относительная влажность выше 55%.
Аллергены животных. Домашние теплокровные животные являются источниками аллергенов, находящихся в секретах (слюне), экскретах (например, моче) и слущенном эпителии.
Аллергены кошек являются мощными сенсибилизаторами дыхательных путей. Основной аллерген – белок (Fel d1) – обнаружен на шкуре кошек, в секрете сальных желез и в моче. Этот аллерген благодаря маленьким размерам частиц легко переносится по воздуху и вызывает быстрое возникновение респираторных симптомов у людей, сенсибилизированных к кошкам, при попадании в помещение, где содержатся кошки.
Собаки продуцируют два важных аллергенных протеина – Can f1 и Can f2. Характеристики аллергенов собаки являются такими же, как и у кошек. Аллергическая сенсибилизация к собакам не так распространена, как сенсибилизация к другим млекопитающим.
Аллерген таракана. В некоторых районах и среди некоторых этнических групп сенсибилизация к аллергенам тараканов может быть такой же распространенной, как сенсибилизация к аллергенам клещей домашней пыли. Наиболее распространенными видами тараканов являются американский,немецкий, азиатский, австралийский и коричневополосочный тараканы.
Грибы. Плесневые и дрожжевые грибы могут играть роль бытовых аэроаллергенов. Наиболее распространенными грибами в помещениях являются Penicillium, Aspergillus, Cladosporiumи Candida.
Наиболее распространенными внешними аллергенами, вызывающими бронхиальную астму у предрасположенных людей, являются пыльца и грибы.
Пыльца. Аллергены пыльцы, вызывающие бронхиальную астму, в основном находятся в пыльце деревьев, трав и сорняков. Концентрация пыльцы в воздухе различается в зависимости от месторасположения и атмосферных условий, но в целом пыльца деревьев преобладает ранней весной, пыльца трав – поздней весной и летом и пыльца сорняков – в течение лета и осени.
Грибы. Плесневые и дрожжевые грибы могут играть роль аэроаллергенов (переносимых по воздуху вне помещений). Alternaria и Cladosporium(которые также являются и бытовыми аэроаллергенами внутри помещений) являются единственными грибами, которые были установлены как факторы риска для бронхиальной астмы.
Постоянно пополняемый список в настоящее время включает как минимум 361 профессиональное вещество, имеющее отношение к профессиональной бронхиальной астмы.
Профессиональные сенсибилизаторы обычно классифицируются в соответствии с молекулярным весом. Высокомолекулярные вещества, вероятно, сенсибилизируют людей и становятся причиной обострения бронхиальной астмы. Другим примером является острое воздействие раздражающих газов на рабочем месте или в результате несчастного случая, которое может индуцировать длительно сохраняющуюся гиперреактивность дыхательных путей.
Сжигание табака, являющееся наиболее распространенным источником бытовых ирритантов, приводит к появлению обширной и комплексной смеси газов, испарений и частиц.
Пассивное курение. Табачный дым, исходящий от курильщика, имеет большее термическое и токсическое воздействие, чем дым, вдыхаемый курящим человеком, и поэтому обладает более сильным раздражающим влиянием на слизистую респираторного тракта.
Активное курение. Существуют подтверждения того, что активное курение является фактором риска для развития бронхиальной астмы. Однако активное курение связано с более значительным снижением функции легких у людей, страдающих бронхиальной астмой, усилением тяжести бронхиальной астмы и слабым ответом на лечение бронхиальной астмы.
Респираторные инфекции имеют сложную взаимосвязь с бронхиальной астмой. Эпидемиологические данные подтверждают, что острые респираторные вирусные инфекции вызывают обострения бронхиальной астмы как у взрослых, так и у детей. Наиболее распространенным респираторным вирусом у младенцев является респираторно-синцитиальный вирус (РСВ). Вирус парагриппа также является важной причиной бронхиолитов и крупа у младенцев, в то время как распространенные вирусы простуды, такие как риновирусы, являются основными триггерами обострений у более старших детей и взрослых, страдающих бронхиальной астмой.
Бактериальные инфекции, особенно Chlamydiapneumoniae, у младенцев предположительно играют важную роль в развитии бронхиальной астмы в более позднем периоде их жизни. В некоторых исследованиях была показана связь между вирусными респираторными инфекциями (особенно РСВ-бронхиолитами в раннем периоде жизни) и последующим развитием бронхиальной астмы или развитием нарушения функции легких, включая гиперреактивность дыхательных путей в более поздний период.
Существуют определенные доказательства того, что пищевая аллергия в младенческом возрасте приводит к развитию бронхиальной астмы. У детей с пищевыми энтеропатиями и колитами в дальнейшем отмечается более высокий уровень развития бронхиальной астмы, что, скорее, указывает на предрасположенность к развитию аллергии, чем свидетельствует о том, что пища действительно вызывает бронхиальную астму.
Существуют веские доказательства того, что бронхиальная астма является наследственным заболеванием. Большое количество исследований продемонстрировали более высокий уровень распространенности бронхиальной астмы и связанного с бронхиальной астмой фенотипа у детей, чьи родители страдают бронхиальной астмой, по сравнению с детьми, чьи родители не страдают бронхиальной астмой.
Генетический контроль иммунной реакции. Гены, локализованные в лейкоцитарном антигенном комплексе человека (HLA), могут у некоторых людей определять специфичность иммунной реакции на общие аэроаллергены. Генный комплекс HLA локализован в хромосоме 6р и состоит из генов класса I, класса II и класса III (включая гены с высоким полиморфизмом для HLA молекул класса I и класса II) и других, таких как гены для фактора некроза опухоли (TNF-cc).
Генетический контроль провоспалительных цитокинов. В хромосомах 11, 12, 13 обнаружено несколько генов, имеющих важное значение для развития атопии и бронхиальной астмы. В хромосоме 12 находятся гены, кодирующие интерферон-у, фактор роста тучных клеток, инсулиноподобный фактор роста и конститутивную форму синтетазы оксида азота. Некоторые гены, локализованные на длинном плече хромосомы 5q, могут играть важную роль в развитии и прогрессировании воспаления, связанного с бронхиальной астмой или атопией. В первую очередь это относится к генам, кодирующим цитокины, интерлейкины (IL-3, IL-4, IL-5, IL-9, IL-12 (р-звено), IL-13) и гранулоцитарно-макрофагальный колониестимулирующий фактор.
Атопия определяется как способность организма к выработке повышенного количества IgE в ответ на воздействие аллергенов окружающей среды и выявляется по возрастанию уровня общего или специфического IgE в сыворотке, положительным результатам кожного прик-теста со стандартизированными аллергенами, наиболее распространенными в соответствующей географической зоне. Атопия является наиболее важным внутренним фактором, предрасполагающим людей к развитию бронхиальной астмы.
Гиперреактивность дыхательных путей
Гиперреактивность дыхательных путей, т.е. состояние, при котором просвет бронхов сужается слишком легко или слишком мощно в ответ на провоцирующие вещества, является фактором риска для бронхиальной астмы. Это состояние имеет наследственный компонент и тесно связано с уровнем IgE в сыворотке и воспалением дыхательных путей.
В детском возрасте мальчики болеют бронхиальной астмой чаще, чем девочки. Однако вероятность повышенного риска развития бронхиальной астмы вызывается более узким просветом дыхательных путей, повышенным тонусом бронхиального дерева и, возможно, более высоким уровнем IgE. Различие исчезает после 10 лет, когда отношение диаметр/длина бронхов становится одинаковым в обеих половых группах. В пубертатном периоде и в дальнейшем бронхиальная астма развивается чаще у девочек, чем у мальчиков. Распространенность бронхиальной астмы у взрослых выше среди женщин, чем среди мужчин.
ФАКТОРЫ, КОТОРЫЕ ВЫЗЫВАЮТ ОБОСТРЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ И/ИЛИ СПОСОБСТВУЮТ ПЕРСИСТЕНЦИИ СИМПТОМОВ
Триггеры- это факторы риска, которые вызывают обострение бронхиальной астмы путем стимуляции воспаления и провоцирования острого бронхоспазма или того и другого. Они включают длительное воздействие причинных факторов (аллергены или профессиональные агенты), к которым уже сенсибилизированы дыхательные пути пациента с бронхиальной астмой.
К триггерам относят также воздействие физической нагрузки, холодного воздуха, раздражающих газов, изменения погоды и чрезмерные эмоциональные нагрузки. Они не могут привести к началу бронхиальной астмы, однако они ведут к обострению бронхиальной астмы при своем воздействии.
У сенсибилизированного пациента как внешние аллергены, так и аллергены помещений могут вызывать обострение бронхиальной астмы. Исследования, проведенные в последнее время, продемонстрировали, что очень малые количества аллергенов способны вызывать обострения бронхиальной астмы и значительные изменения в легких сенсибилизированных людей.
Дети с бронхиальной астмой, имеющие курящих матерей, требуют более активного медикаментозного лечения и более часто поступают в клиники по экстренным показаниям. Обострения бронхиальной астмы могут вызывать другие ирританты, такие как древесный дым, домашние аэрозоли, испаряющиеся органические вещества и аэрополлютанты. Важным фактором, который может играть роль триггера, являются выхлопные газы автомобильного транспорта, особенно на дизельном топливе.
В противоположность слабой доказанности патогенетической роли вирусной инфекции в развитии бронхиальной астмы, точно установлено, что эта инфекция может приводить к обострению заболевания. К этому имеют отношение РСВ, риновирус и вирус гриппа, а риновирус влечет за собой основную часть обострений бронхиальной астмы у детей. Также важна роль инфекций в качестве триггеров бронхиальной астмы у взрослых. Респираторные вирусы могут вызывать обострение бронхиальной астмы с помощью разных механизмов. Вирусные инфекции могут вызывать повреждение эпителия и провоцировать воспаление бронхиального дерева. Другим механизмом является выработка вирус-специфичных IgE-антител. Кроме того, показано, что вирусы могут потенцировать аллергический ответ на аллерген путем усиления высвобождения воспалительных медиаторов и стимуляции каскада воспалительных реакций, характерных для бронхиальной астмы.
Физическая нагрузка и гипервентиляция
Физическая нагрузка является, вероятно, самым распространенным триггером непродолжительных эпизодов появления симптомов бронхиальной астмы. Механизмы обструкции, вызванной физической нагрузкой, преимущественно связаны с изменениями слизистой дыхательных путей, с сопутствующей гипервентиляцией, которая приводит к охлаждению или перегреванию бронхиального дерева, или с изменениями осмолярности жидкости, находящейся на слизистой респираторного тракта. Физическая нагрузка является специфическим стимулом для людей с бронхиальной астмой, так как она редко приводит к обструкции у людей, не страдающих бронхиальной астмой.
Нежелательные погодные условия, такие как низкие температуры, высокая влажность и эпизоды загрязнения атмосферы вследствие погодных условий, связаны с обострениями бронхиальной астмы. Эпидемии обострений бронхиальной астмы, связанные с грозами, могут быть обусловлены возрастанием концентрации аллергенных частиц.
Широко распространено мнение, что аллергические реакции на пищу являются распространенными триггерами бронхиальной астмы, хотя трудно найти этому документальные подтверждения. Некоторые пищевые субстанции, включая салицилаты, пищевые консерванты, натриевый глютамат могут вызывать появление симптомов бронхиальной астмы. Консерванты в некоторых напитках и пищевых продуктах содержат метаб и сульфит, из которого может высвобождаться достаточное количество двуокиси серы для того, чтобы спровоцировать бронхоконстрикцию.
Примерно у 4-28% взрослых с бронхиальной астмой (особенно у имеющих назальные полипы и синуситы) обострение астмы может вызываться НПВП. У большинства этих пациентов симптомы бронхиальной астмы впервые появляются на третьем-четвертом десятилетии жизни. Однажды возникшая непереносимость НПВП сохраняется на протяжении всей жизни.
Бета-блокаторы могут провоцировать бронхоспазм у пациентов с бронхиальной астмой вследствие блокады рецепторов, которые становятся нечувствительными к эндогенным катехоламинам. Лекарственные препараты или вещества, которые могут индуцировать бронхоспазм: аспирин, бета-блокаторы, кокаин, рентгеноконтрастные вещества, дипиридамол, героин, гидрокортизон, IL-2, аэрозоли (беклометазон, пентамидин, пропелленты), нитрофурантоин (острый бронхоспазм), НПВП, пропафенон, протамин, винбластин/митомицин.
Эмоциональный стресс может быть пусковым фактором в развитии обострений бронхиальной астмы, так как экстремальные проявления смеха, плача, ярости или страха могут привести к гипервентиляции и гипокапнии, что может вызвать сужение бронхиального дерева. Приступы паники, которые бывают у людей, страдающих бронхиальной астмой, приводят к такому же эффекту.
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
источник
