T-хелперы (сокращенно Th) являются важной частью иммунной системы. Это лимфоциты (типа белых клеток крови), которые распознают чужеродные патогены. Они производят цитокины, которые являются гормональными сигналами (криком о помощи), которые призывают Т и В клетки.
Иммунная система имеет две основные иммунные реакции:
Т-хелперов-1 (Th1), которая активирует Т клетки
Т-хелперов-2 (Th2), которая активирует В клетки
Что такое Th1 и Th2 или, по-другому, Т-хелперы 1 или 2-го типа?
Существуют два основных подмножества Т-лимфоцитов, известных как CD4 и CD8. Т-лимфоциты CD4, также известны как Т-хелперы, и они рассматриваются как наиболее плодовитые производители цитокинов. Это подмножество может быть далее подразделено на Th1 и Th2, и цитокины, которые они производят, известные как цитокины Th1-типа и цитокины Th2-типа.
Th1: Th1-клетки участвуют в так называемом “клеточно-опосредованном” иммунитете, которые, как правило, занимаются инфекцией, вирусами и некоторыми бактериями. Это первая линия защиты организма от патогенных микроорганизмов, которые попадают в наши клетки. Они, характеризуются производством провоспалительных цитокинов, таких как IFN-γ, IL-2, и TNF-β и участвуют в развитии органоспецифических аутоиммунных заболеваний.
Th2: Th2 клетки участвуют в так называемом “гуморально-опосредованном” иммунитете, который имеет дело с бактериями, токсинами, и аллергенами. Они несут ответственность за стимулирование производства антител в ответ на внеклеточные патогены (те, которые в крови или других жидкостях тела). Они, характеризуются производством IL-4, IL-5, IL-9, IL-10, и IL-13 и участвуют в системных аутоиммунных заболеваниях и других хронических заболеваниях.
Понимаю, что сложно, поэтому по-другому. В простейшем виде, иммунная система может быть разделена на две части. Провоспалительная сторона иммунной системы (“Th1”) сразу реагирует на захватчик в организме, например, окружив занозу гноем.
Противовоспалительная сторона иммунной системы (“Th2”) имеет задержку ответа и производит антитела к захватчику. Эти антитела помечают захватчика, так что если он появляется снова, иммунная система может более оперативно отреагировать.
Обе иммунные реакции важны для защиты организма от внешних микробов и захватчиков. В хорошо функционирующей иммунной системе, обе группы этих Т-хелперов работают вместе, сохраняя систему сбалансированной. Одна сторона может стать временно более активной, чтобы ликвидировать угрозу, затем все возвращается к сбалансированному состоянию.
Как это влияет на аутоиммунное заболевание?
При аутоиммунных заболеваниях существует сдвиг полюсов или преобладание либо системы Th1 или Th2 и одна сторона системы становится сверхактивной или доминирующей (более чувствительной), хотя есть и исключения. Сдвиг в Th1 или Th2 систему остается постоянным и не изменяется в течение аутоиммунной реакции.
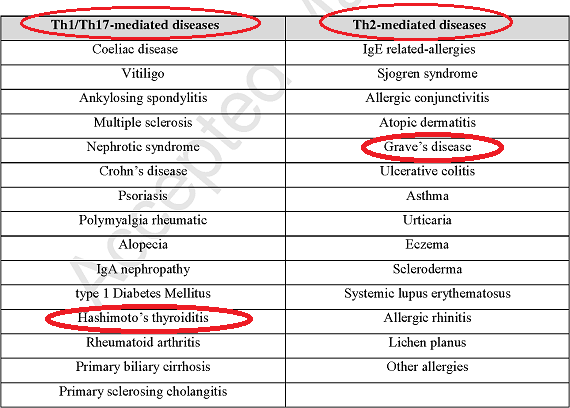
Многие аутоиммунные заболевания классифицируются в учебниках иммунологии по их Т-хелпер доминированию:
TH1 доминирование:
- тиреоидит Хашимото?
- диабет I типа
- рассеянный склероз
- болезнь Крона
- псориаз
- целиакия
- красный плоский лишай
- ревматоидный артрит
- хронические вирусные инфекции
TH2 доминирование:
- болезнь Грейвса?
- волчанка
- аллергический дерматит
- склеродермия
- гайморит
- воспалительные заболевания кишечника
- астма
- аллергия
- рак
- язвенный колит
- множественная химическая чувствительность
Гипертиреоз Грейвса долгое время считался аутоиммунным заболеванием Th2-типа .
Но, несколько недавних исследований оспорили эту концепцию!
Итак, на сегодняшний день! информация такая:
Гипертиреоз Грейвса обусловлен антителами, но является преимущественно заболеванием Th1-типа ( источник ).
При болезни Грейвса, как и при тиреоидите Хашимото, аутоиммунный ответ включает элементы как Th1, так и Th2. Вывод: неправильно классифицировать болезнь Грейвса и тиреоидит Хашимото как четко выраженное Th1 или Th2 доминирование.
И еще, дополнительная полезная информация:
Ранняя стадия офтальмопатии Грейвса характеризуется Th1 -доминирующей воспалительной средой, которая приводит к массивному воспалению орбитальной ткани и отеку. Со временем эта среда Th1 отклоняется в сторону Th2 – доминирования,- уменьшается воспаление, но ремоделирование фиброзной ткани продолжается. ( источник )
Когда Th1 клетки иммунной системы являются гиперактивными, они могут подавить активность Th2, и наоборот. Это может быть проблематичным, потому что эти два компонента иммунной системы функционируют в тонко сбалансированных отношениях. В случае аутоиммунных заболеваний, дисбаланс может способствовать атаке на здоровые ткани, повреждая их и тем самым ухудшая симптомы.
Хотя исследования объединяют определенные заболевания под Th1 / Th2 категории, в действительности каждый случай представляет собой не только чрезвычайно сложное, но и весьма индивидуальное аутоиммунное заболевание. Например, хотя большинство пациентов Хашимото имеют доминирование Th1, некоторые могут иметь доминирование Th2. Несколько исследований показали, что ненормальный Th2- гуморально опосредованный иммунитет тесно связан с наступлением болезни Грейвса, хотя, какой тип клеток преобладает при болезни Грейвса остается спорным. Кроме того, обе системы Th1 и Th2 могут быть гиперактивными или неактивными. И каждый из этих случаев требует разного подхода.
Беременность может изменить иммунную систему временно на Th2, а после родов иммунная система делает отскок обратно к Th1 доминированию. Этот отскок может быть настолько велик, что срабатывает аутоиммунный сбой щитовидной железы, поэтому многие женщины узнают, что они имеют Хашимото.
Как я могу узнать, у меня доминирование Th1 или Th2?
Существует анализ Th1:Th2 цитокинов, который делают в специализированных лабораториях.
Идентификация сдвига будет полезной в модуляции иммунного ответа.
И еще, пару слов о так называемых регуляторных Т-клетках.

В следующей статье я расскажу о питательных веществах для поддержки регуляторных Т-клеток и баланса Th1 и Th2.
источник
 | Бронхиальная астма (БА) – это заболевание, которое связано с хронической воспалительной гиперреактивностью бронхов. Оно характеризуется чувством нехватки воздуха, кашлем, приступами удушья в ночные и утренние часы, часто с эпизодами свистящего дыхания. |
Сколько раз в течение последнего месяца астма помешала Вам выполнять работу? Насколько часто в последнее время Вы отмечали проблемы с дыханием? Бывают ли ночные пробуждения из-за приступов отдышки, кашля, чувства сжатия и боли в груди? Пользуетесь ли Вы ингалятором? Насколько, Вам кажется, Вы контролируете астму? Эти и другие вопросы мы часто задаем нашим пациентам с таким заболеванием как бронхиальная астма. Итак, давайте разберемся, что это за заболевание, как его можно выявить в разном возрасте и как можно его лечить.
Согласно современным представлениям: бронхиальная астма – это заболевание, которое связано с хронической воспалительной гиперреактивностью бронхов. Оно характеризуется чувством нехватки воздуха, кашлем, приступами удушья в ночные и утренние часы, часто с эпизодами свистящего дыхания.
На современном уровне доказательной медицины существует как минимум два эндотипа бронхиальной астмы: Так называемые TH-2 High и TH-2 Low эндотипы, а так же несколько фенотипов:
Аллергическая, аспириновая астма, астма физического усилия, астма с очень поздним дебютом, астма, проявляющаяся фиксированной обструкцией дыхательных путей на фоне курения, астма у больных с ожирением.
Такое деление помогает в выборе правильной тактики лечения человека с таким заболеванием. Наиболее часто встречается БА аллергического фенотипа. При таком фенотипе бронхиальная астма развивается в результате иммунной реакции на аллерген (то есть является IgE зависимой). Аллерген чаще всего является причиной приступа удушья при такой форме астмы. При такой форме астмы так же выявляются такие аллергические заболевания как аллергическим рино-конъюнктивит, атопический дерматит.
На первом месте находится наследственный фактор и его предрасполагающее влияние на атопию и ожирение. Не маловажным является пол — у мужчин астма чаще дебютирует в детстве, а у женщин в подростковом и зрелом возрасте.
Второе — это так называемая внешняя группа факторов, куда относятся аллергены и инфекции.
Профессиональные вредности, курение, особенно во время беременности на третьем месте.
Замыкает список диета с увеличением в рационе продуктов высокой степени обработки, сниженное употребление фруктов и овощей.
Диагностика БА у детей первых двух лет жизни. В этом возрасте диагностика часто представляет большую трудность, поскольку нету ни одного достоверного критерия и очень важно правильно оценить ситуацию учитывая наследственность по аллергии у мамы, наличие пищевой и лекарственной аллергии, аллергические реакции со стороны кожи, выраженный бронхообструктивный синдром, провоцируемый преимущественно вирусами, эффективность бронхолитической терапии.
Диагностика БА у детей 2-5 лет так же строится на истории заболевания. Особое значение приобретают такие симптомы как кашель и свистящие хрипы. Для кашля характерно рецидивирующее течение и отсутствие мокроты. Чаще всего кашель может возникать в ночные и утренние часы. Во время обострения на фоне как вирусных инфекций так и в их отсутствие, вдыхание аллергенов, физической нагрузки, смеха, вдыхания табачного дыма может появиться свистящее, часто затрудненное дыхание.
Очень важным остается то, что симптомы у ребенка будут продолжительные, персистирующие.
В возрасте 6-12 лет астма чаще всего провоцируется или вирусами или аллергенами. Если у ребенка на фоне поллиноза начинает развиваться бронхиальная астма, то будет четкая сезонность проявлений. Так же в этом возрасте уже становится возможным проведение ФВД (функции внешнего дыхания) и пикфлоуметрии (определение пиковой скорости выдоха).
Чем старше человек, тем большее влияние на его заболевание оказывают курение и ожирение. Астматические приступы все чаще могут провоцироваться физической нагрузкой. Дополнительную информацию нам так же дает как функциональное обследование дыхательной системы, так и аллергообследование, которое включает прик-тесты, определение специфических IgE, провокационные ингаляционные пробы.
Обязательным этапом диагностики является проведение спирометрии с тестом на обратимость с бронхолитиком или физической нагрузкой (проводят врач функциональной диагностики, или обученные пуломонолог и аллерголог). При сомнительном диагнозе часто назначается пробное лечение с последующей оценкой его эффективности. В случае, когда пациент на терапию не отвечает мы проводим более детальное дополнительное обследование для выявления альтернативных причин заболевания.
Согласно GINA (глобальная стратегия по профилактики и лечению пациентов с БА) в настоящий момент используются следующие критерии контроля бронхиальной астмы:
- симптомы БА Вас беспокоят днем дважды в неделю или чаще;
- Вы просыпаетесь ночью или под утро от приступов БА;
- Вам приходится прибегать к скоропомощным препаратам дважды в неделю или чаще;
- ограничение активности.
На их основе можно сделать вывод о том, контролируется БА или нет.
Астмы является контролируемой, если за последние 4 недели пункты а, б, в, г не беспокоят пациента, частично контролируемой, если за последние 4 недели имеются любые 1-2 симптома из пунктов а,б, в, г и неконтролируемой, если за последние 4 недели пациента беспокоят 3 или 4 симптома из списка а, б, в, г.
Лечение БА строится на основании утвержденных GINA и федеральными клиническими рекомендациями ступенях терапии астмы для взрослых и детей:
На первой ступени предпочтительной является терапия коротко действующими бета-2-агонисты по требованию, к которым относятся: вентолин, сальбутамол, саламол эко и др.. Использование Беродуала и низких доз ингаляционных глюкокортикостероидов: фликсотид, пульмикорт, кленил, беклазон эко 
На второй ступени низкие дозы ингаляционных гормонов считаются препаратами выбора. Альтернативные подходы включают один из вариантов: антилейкотриеновые препараты (монтелукаст) или низкие дозы теофиллина (теопэк).
На третьей ступени используются низкие дозы ингаляционных гормональных препаратов в сочетании с длительно действующие бета-2-агонисты (симбикорт турбухалер, серетид, фостер и др.),а так же один из вариантов: средние или высокие дозы ингаляционных гормонов или низкие дозы ингаляционных гормонов в сочетании с тиотропием (спирива) или низкие дозы ингаляционных гормонов вместе с антилейкотриеновыми препаратами или низкие дозы ингаляционных гормонов с теофиллином замедленного высвобождения.
Четвертая ступень включает комбинацию как средних, так и больших доз ингаляционных гормонов с длительными бета 2 агонистами. При их слабом эффекте рассматривается добавление тиотропия или высоких доз ИГКС в сочетании с антилейкотриеновыми препаратами. Высокие дозы ингаляционных гормонов + теофиллин замедленного высвобождения.
На пятой ступени рассматриваем дополнительное введение Тиотропия, Омализумаб (ксолар) или низких доз пероральных ГКС.
На первом шаге при необходимости или по требованию используются коротко действующие бета-2-агонисты.
На втором шаге предпочтительным будут низкие дозы нгаляционных глюкокортикостероидов. Альтернативные варианты — это антилейкотриеновые препараты или ингаляционные гормоны с перерывами.
Третий шаг включает в себя предпочтительное использование двойной низкой дозы ингаляционных гормонов. При недостаточном эффекте можно рассмотреть схему из низкой дозы ингаляционных гормонов с антилейкотриеновыми препаратами.
Четвертый шаг — это госпитализация для подбора индивидуальной терапии.

После начала лечения пациент находится под наблюдением до трех месяцев. За этот период времени мы оцениваем начальный и достигнутый уровень контроля симптомов заболевания. Если контроль не был достигнут, то перед тем как совершить step up, анализируются основные причины плохого контроля — ошибки в техники использования ингаляторов, пропуски приемов препаратов, курение и тд.. В случае обострения на фоне вирусной инфекции или воздействия аллергена может потребоваться непродолжительный step up на период в одну-две недели с последующим возвратом к предыдущему уровню терапии.
После того, как контроль заболевания был достигнут пациент должен быть под наблюдением для того чтобы постепенно подобрать ему минимальные дозы препаратов или альтернативные варианты, а по возможности, и вовсе их отменить при условии, что контроль заболевания будет сохраняться. Этот подход носит название Step down. Для этого обязательно выбирается благоприятный период (вне периода беременности, и острого вирусного заболевания, на этот период не желательно уезжать в путешествие), учитывается уровень контроля симптомов, объем получаемой терапии, факторы риска обострений, показатели функционирования легких.
Как видите, это очень сложный, кропотливый процесс, но все же, при правильно подобранной тактике ведения, очень часто нашим врачам удается сделать жизнь пациентов с таким заболеванием как бронхиальная астма намного легче. ЛОР центр Запад ждет Вас, мы работаем для вас!
источник
Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
источник
По данным эпидемиологических исследований, бронхиальной астмой (БА) страдает 5-10% детского населения. БА — хроническое воспалительное заболевание респираторного тракта, в котором участвуют многие клетки врожденной и адаптивной иммунной системы совместно с эпителиальными клетками, вызывая основные клинические синдромы, характерные для данного заболевания.
Существует мнение, что БА гетерогенна. Выделяют различные ее фенотипы и эндотипы, которые определяются особенностями взаимодействия генетических и средовых факторов, различаются возрастом начала заболевания, клиническими проявлениями, спектром биомаркеров, прогнозом и ответом на традиционные и новые терапевтические воздействия.
При этом продемонстрировано, что фенотипы астмы, диагностированные с учетом превалирования тех или иных воспалительных клеточных популяций в мокроте, в течение 12-месячного периода наблюдения не были стабильными.
Иммунологические механизмы, лежащие в основе БА, преимущественно опосредованы Т-лимфоцитами-хелперами 2-го типа (Th2), ассоциированы с гиперпродукцией иммуноглобулинов Е и формированием эозинофильного варианта воспаления в респираторном тракте.
Однако некоторые аспекты эозинофильного воспаления могут быть ассоциированы с активацией лимфоидных клеток 2-го типа врожденного иммунитета (innate lymphoid cells 2 — ILC-2), действующих совместно с базофилами. Кроме того, для некоторых фенотипов БА характерно преимущественно нейтрофильное воспаление, контролируемое подмножеством Th17 хелперных Т-клеток.
У большинства детей формирование БА связано с Тh2-вариантом иммунного ответа, атопией, врожденной склонностью к гиперпродукции общего и специфического IgE, снижением функциональной активности T-reg-клеток (Th3, Tr1, CD4-, CD25+) и дисбалансом Th1/ Th2.
Взаимодействие на поверхности тучных клеток и базофилов специфических IgE с причиннозначимыми аллергенами индуцирует высвобождение преформированных и синтезируемых de novo медиаторов, вызывающих развитие острого воспаления бронхов, сопровождающегося миграцией клеток в слизистую оболочку дыхательных путей и формированием клеточного инфильтрата, включающего эозинофилы, базофилы, Тh2-лимфоциты с участием макрофагов, моноцитов, дендритных, тучных и эпителиальных клеток, тромбоцитов, нейтрофилов, фибробластов.
Выделяемые тучными клетками, эозинофилами, базофилами, ТИ2-лимфоцитами провоспалительные цитокины способствуют формированию хронического воспаления. Миграция провоспалительных клеток из сосудистого русла в межклеточное пространство происходит под влиянием хемокинов и адгезивных молекул.
Персистированию аллергического воспаления в дыхательных путях при БА способствуют длительная экспозиция причинно-значимых аллергенов, наличие у больного высокого индекса атопии, высвобождение нервными клетками воспалительных нейрокинов (субстанции Р, нейрокинов А и В), наслоение вирусной, бактериальной или атипичной (хламидийной, микоплазменной) инфекций.
Так как астма характеризуется рецидивирующей вариабельной обструкцией дыхательных путей, уровень контроля данного заболевания можно оценить, опираясь на выраженность его симптомов, значения параметров внешнего дыхания, результаты функциональных тестов, отражающих вариабельность проходимости бронхов и бронхиальную гиперреактивность.
В связи с тем, что центральное место в патогенезе астмы занимает воспаление дыхательных путей, его мониторинг должен стать составной частью планов ведения пациентов. В настоящее время наиболее изученным биомаркером воспаления при БА является уровень оксида азота и его метаболитов в выдыхаемом воздухе.
Активно в этой связи изучаются также клеточный состав индуцированной мокроты, компоненты конденсата выдыхаемого воздуха (pH, лейкотриены, альдегиды и другие параметры). Новым аналитическим методом детекции биомаркеров в конденсате выдыхаемого воздуха является метаболомика.
Биомаркеры могут быть использованы также для диагностики основных фенотипов и эндотипов астмы. Так, например, уровни Feno, сывороточного периостина, эозинофильного нейротоксина и остеопонтина могут быть использованы для диагностики и мониторирования ТИ2-зависимого эозинофильного варианта воспаления при БА.
Персистирование аллергического воспаления в дыхательных путях лежит в основе неконтролируемого течения БА. Достижение у больного полного контроля над течением астмы является главной целью проводимого лечения при данном заболевании. В связи с тем, что воспаление дыхательных путей — это основное патогенетическое звено, определяющее течение БА, возникает необходимость проведения противовоспалительной терапии в качестве базисного лечения.
Для достижения и поддержания контроля над симптомами и течением БА в настоящее время используются следующие группы фармакологических средств:
- ингаляционные глюкокортикостероиды (ГКС),
- антагонисты лейкотриеновых рецепторов,
- кромоны,
- бета-2-агонисты,
- теофиллины длительного действия.
При тяжелой и резистентной к указанным фармакологическим препаратам астме применяются системные ГКС и анти-IgE-терапия. Кроме того, для патогенетической терапии БА в настоящее время разрабатываются и иные лекарственные препараты — антицитокинового и антимедиаторного действия.
Глюкокортикостероиды обладают высоким противовоспалительным и противоаллергическим действием, связанным с их способностью активировать противовоспалительные гены и подавлять многие из провоспалительных генов, которые были инициированы в процессе воспаления.
В результате наблюдаются ингибирование синтеза провоспалительных цитокинов, липидных медиаторов (лейкотриенов, простагландинов), торможение участия эозинофилов в развитии аллергического воспаления и экскреции эозинофильных медиаторов.
При БА назначаются прежде всего ингаляционные ГКС, что позволяет нивелировать возникновение системных побочных эффектов, свойственных этим препаратам. В результате лечения ими на 5-7-й день от начала терапии у большинства пациентов с недостаточным уровнем контроля БА отмечается исчезновение бронхообструктивного синдрома. К 3-й неделе лечения наблюдаются нормализация или значительное улучшение функции внешнего дыхания, снижение неспецифической бронхиальной гиперреактивности.
Терапия стартовой дозой ингаляционных ГКС проводится, как правило, в течение 3 мес и затем, при отсутствии симптомов, их суточная доза постепенно снижается до поддерживающей, предупреждающей обострение астмы. Поддерживающую дозу больные могут получать в течение нескольких лет. Применение ингаляционных ГКС повышает качество жизни больных БА.
Для проведения базисной противовоспалительной терапии при БА у детей в настоящее время используются следующие ингаляционные ГКС: беклометазона дипропионат, будесонид, циклесонид, флутиказона пропионат, мометазона фуроат. Эти препараты обладают высоким сродством к глюкокортикостероидным рецепторам, способны достигать высоких и длительно сохраняющихся терапевтических концентраций в тканях при местном использовании, быстро инактивируются за счет биотрансформации в печени после системной абсорбции. Наличие высокой местной противовоспалительной активности и низкой системной биодоступности является важным фактором эффективности и безопасности ингаляционных ГКС.
Беклометазона дипропионат — ингаляционный ГКС, обладающий значительной противовоспалительной активностью при наличии небольшого системного действия. Более 40 лет используется в терапии БА и продемонстрировал клиническую эффективность и благоприятный профиль безопасности у детей и взрослых с хронической персистирующей астмой.
Беклометазона дипропионат представляет собой пролекарство, которое в легких гидролизуется до беклометазона монопропионата, а он в свою очередь гидролизуется до беклометазона. Суточная доза беклометазона дипропионата составляет 200-1200 мкг и вводится в 3-4 приема.
Беклометазона дипропионат является действующей субстанцией в аэрозоли «Кленил с Джет-системой». Джет-система повышает депозицию аэрозоля в легких и снижает отложение его частиц в ротоглотке, что позволяет уменьшить риск развития орофарингеального кандидоза, кашля, осиплости голоса и системное воздействие препарата.
Одна ингаляционная доза содержит 200 или 250 мкг беклометазона дипропионата. Детям 6-12 лет назначается по 250 мкг 2 раза в сутки, у детей старше 12 лет при легкой БА суточная доза составляет 200-600 мкг за 2 ингаляции, при астме средней тяжести — 600- 1000 мкг за 2-4 ингаляции, при тяжелой астме — 1000-2000 мкг за 2-4 ингаляции.
Кленил УДВ представляет собой препарат на основе беклометазона дипропионата для небулайзерной терапии БА, выпускается в виде суспензии в ампулах, содержащих 800 мкг беклометазона дипропионата. Детям старше 6 лет препарат назначается по половине одноразовой ампулы для небулизации в дозе 400 мкг 1-2 раза в день.
Будесонид, уже 35 лет использующийся для терапии астмы, является единственным негалогенизированным ингаляционным ГКС. Препарат на 90% метаболизируется в печени и выводится из организма в виде неактивных продуктов обмена. В клетках при взаимодействии будесонида с жирными кислотами образуются комплексы, которые представляют собой внутриклеточные депо препарата.
Пульмикорт Турбухалер — это порошок будесонида, доставляемый в бронхи с помощью турбухалера. Одна ингаляционная доза Пульмикорта Турбухалера содержит 200 мкг препарата. Пульмикорт Турбухалер назначают детям старше 7 лет в суточной дозе 400-800 мкг в 2-4 приема.
Для лечения обострений БА у детей широкое применение находит суспензия Пульмикорта на основе будесонида, выпускаемая в небулах (для небулайзерной терапии). Используется также аналог Пульмикорта — Буденит Стери-Неб, дозированная суспензия. Для лечения детей с БА доза Пульмикорта в суспензии подбирается индивидуально, для детей в возрасте 6 мес и старше начальная доза этого препарата составляет 0,25-0,5 мг/сут. При необходимости доза может быть увеличена до 1 мг/сутки.
Бенакорт — отечественный глюкокортикостероидный препарат на основе будесонида. Препарат представляет собой порошок в ингаляторе циклохалер, содержащем 400 доз будесонида. В качестве наполнителя используется бензоат натрия, обладающий противогрибковой активностью. Другой формой Бенакорта является порошок для ингаляций в виде капсул (200 доз). Применяется у детей старше 7 лет в суточной дозе 400-800 мкг в 2-3 приема.
Флутиказона пропионат обладает выраженной противовоспалительной активностью. Терапия этим ингаляционным ГКС в течение 6 мес и более дает возможность добиться контроля над БА и достичь клинической ремиссии болезни.
Фликсотид — дозированный аэрозоль для ингаляций, выпускается во флаконах, 60 (120) ингаляционных доз по 125/250 мкг препарата, а также в виде порошка в ротодисках, в которых одна ингаляционная доза препарата может содержать 50, 100, 250 и 500 мкг флутиказона пропионата. В зависимости от тяжести течения БА Фликсотид назначается детям старше 4 лет в суточной дозе 100-500 мкг в 2 приема.
Циклесонид является экстрамелкодисперсным ингаляционным ГКС. Депозиция циклесонида происходит как в центральных, так и в периферических отделах бронхов. По своему механизму действия препарат является пролекарством, которое активируется в эндотелиальных клетках дыхательных путей с образованием активного метаболита дезциклесонида, имеющего в 100 раз большее сродство к глюкокортикостероидным рецепторам по сравнению с циклесонидом. Лечение циклесонидом способствует улучшению контроля БА, препарат обладает высокой клинической эффективностью.
Альвеско выпускается в виде аэрозольных упаковок с содержанием 40, 80 и 160 мкг в 1 ингаляционной дозе. Применяется при БА у детей с шестилетнего возраста. Доза препарата в зависимости от тяжести БА составляет 80-300 мкг.
Мометазона фуроат — ГКС, обладающий самой высокой аффинностью к глюкокортикостероидным рецепторам по сравнению с другими ГКС для ингаляционного применения при БА, что наряду с продолжительным периодом полужизни коррелирует с высоким уровнем терапевтической эффективности и безопасности.
Преимуществом Асманекса Твистхейлер является возможность применения препарата 1 раз в день, что способствует повышению приверженности больных лечению. Форма выпуска препарата в разных дозах (200 и 400 мкг) соответствует требованиям, предъявляемым к ступенчатой терапии БА, и позволяет повышать или снижать дозу в соответствии с характеристиками достигаемого контроля астмы.
Терапия низкими и средними дозами ингаляционных ГКС сводит к минимуму возможность возникновения системных побочных эффектов. Однако при терапии ингаляционными ГКС следует учитывать рост ребенка и рекомендовать использовать минимальные эффективные дозы препаратов у всех детей с БА.
Ингаляционные ГКС являются наиболее эффективными противовоспалительными препаратами, обеспечивающими достижение и поддержание контроля над симптомами и течением большинства случаев БА. Однако встречаются случаи стероидорезистентности, что требует увеличения доз препаратов и сопряжено с повышением риска формирования нежелательных побочных эффектов.
Понимание молекулярных механизмов действия ГКС позволяет детализировать причины формирования глюкокортикостероидной резистентности. В настоящее время установлено, что врожденная стероидорезистентность, связанная с мутациями в генах, кодирующих глюкокортикостероидные рецепторы, встречается при БА очень редко.
Чаще наблюдается приобретенная стероидорезистентность, которая при астме обусловлена главным образом модификацией глюкокортикостероидных рецепторов: под влиянием Тh2-провоспалительных цитокинов, продуктов нитрозилирующего и оксидативного стресса, микробных и грибковых суперантигенов, а также деградацией их под влиянием протеаз.
Проблему стероидорезистентности в настоящее время пытаются решить двояко. С одной стороны, продолжается интенсивное изучение фенотипов и эндотипов БА с целью определения когорт пациентов, у которых патогенетические особенности заболевания обусловливают исходную резистентность к ГКС (например, Тh17-опосредованные, преимущественно нейтрофильные варианты воспаления при БА). С другой стороны, интенсивно разрабатываются подходы к увеличению противовоспалительной активности ГКС, снижению вероятности нежелательных побочных эффектов данных препаратов. Эта работа осуществляется по трем направлениям.
- Комбинированная терапия — добавление к ингаляционным ГКС второго препарата для того, чтобы преодолеть стероидорезистентность и уменьшить дозы ГКС, необходимые для достижения клинического эффекта. Такими свойствами обладают пролонгированные бета-2-агонисты.
В настоящее время в клинической разработке имеются и новые препараты, такие как селективные ингибиторы р38-МАРК (митогенактивированной протеинкиназы). Ингибитор р38-МАРК оказывает влияние на транскрипцию генов, кодирующих синтез многих провоспалительных цитокинов, включая ФНО-а, ИЛ-4, ИЛ-5, ИЛ-8, RANTES и эотаксин, и тем самым на патогенез астмы.
Некоторые проявления стероидорезистентности могут быть нивелированы малыми дозами теофиллина. В качестве перспективных направлений рассматривается и применение антиоксидантов.
- Создание пропрепаратов (по типу цикпесонида, превращаемого в легких в его активную форму — С21 — деметилпропионил-циклесонид, что сопровождается низкой орально-глоточной абсорбцией), а также препаратов с высоким сродством к глюкокортикостероидным рецепторам, что позволяет вводить препараты 1 раз в день (циклесонид, флутиказона фуроат, мометазона фуроат).
- Разработка диссоциированных ГКС, которые оказывали бы различные по силе эффекты на процессы трансрепрессии и трансактивации генов, что позволило бы модулировать и нежелательные побочные эффекты данных препаратов.
Одним из способов повышения эффективности ингаляционных ГКС и преодоления стероидорезистентности при БА является использование комбинированной терапии. Наибольшее практическое применение в этой связи получили фиксированные комбинации ГКС и бета-2-агонистов длительного действия: флутиказона пропионат и сальметерола ксинафоат (Серетид, Тевакомб), будесонид и формотерола фумарат (Симбикорт), беклометазона дипропионат и формотерола фумарат (Фостер).
Комбинированная терапия сочетаниями препаратов такого рода является более эффективным методом лечения детей с тяжелым и среднетяжелым течением БА по сравнению с изолированным использованием ингаляционных ГКС.
Флутиказона пропионат + сальметерола ксинафоат (оригинальная комбинация — Серетид, GlaxoSmithKline, Великобритания) выпускается в форме порошкового ингалятора — Серетид Мультидиск, каждая доза которого содержит 50 мкг сальметерола ксинафоата и 100, 250 и 500 мкг флутиказона пропионата, и в форме дозированного аэрозольного ингалятора (без фреона), каждая доза которого содержит 25 мкг сальметерола ксинафоата и 50, 125 и 250 мкг флутиказона пропионата.
Применяется в режиме стабильного дозирования с четырех лет жизни. Доза Серетида определяется возрастом ребенка и тяжестью БА. Эффективность лечения проявляется уменьшением симптомов и обострений БА, достижением у ряда больных клинической ремиссии. Отмечается хорошая переносимость препарата.
Будесонид + формотерола фумарат (оригинальная комбинация — Симбикорт Турбухалер, Astra Zeneca, Швеция) — препарат для ингаляционного применения у детей с 6 лет жизни. Больным 6-12 лет препарат рекомендован в режиме 80/4,5 мкг/дозу по 2 ингаляции 2 раза в сутки, детям 12 лет и старше — 160/4,5 мкг/дозу по 1-2 ингаляции 2 раза в сутки.
При терапии Симбикортом Турбухалером возможен гибкий режим дозирования с увеличением дозы в период обострения (до 2 ингаляций 2 раза в сутки) и снижением до поддерживающей дозы (по 1 ингаляции 1 раз в сутки) при стабильном состоянии больных. Наблюдается хорошая переносимость препарата.
Беклометазона дипропионат + формотерола фумарат (оригинальная комбинация — Фостер, Chiesi, Италия) представляет собой фиксированную комбинацию 100 мкг экстрамелкодисперсного беклометазона дипропионата и 6 мкг формотерола фумарата в разовой дозе в дозированном аэрозольном ингаляторе технологии «Модулит». Препарат применяется у детей старше 12 лет по 1-2 ингаляции 2 раза вдень. Лечение способствует уменьшению частоты симптомов БА и количества ее обострений, отмечена хорошая переносимость препарата.
Флутиказона фуроат + вилантерола трифенатат— это комбинация ингаляционного ГКС и бета-агониста ультрадлительного действия (оригинальная комбинация — Breo Ellipta, GlaxoSmithKline, Великобритания) с введением один раз в день. Проведены клинические исследования III фазы у подростков в возрасте от 12 лет и старше и у взрослых пациентов с астмой. Эффективность однократного применения 100/25 мкг препарата вдень сопоставима с результатами применения 250/50 мкг флутиказона пропионата + сальметерол дважды в день у больных с персистирующей астмой, не контролируемой ингаляционными ГКС в средних дозах после 24 нед лечения.
Мометазона фуроат + формотерола фумарат — оригинальная комбинация Зенхейл, ЗМ Health Саге Ltd. (США); Organon (Ирландия). В дозировках 100/5 и 200/5 мкг 2 раза в день рекомендован для лечения БА у подростков и взрослых.
Флутиказона пропионат + формотерола фумарат— оригинальная комбинация Flutiform, SkyePharma (Швейцария). Продемонстрировано, что в дозе 250/10 мкг обеспечивает более высокую эффективность по сравнению с монотерапией флутиказоном пропионатом для контролирования среднетяжелой и тяжелой БА, с профилем безопасности, аналогичным монотерапии флутиказоном пропионатом.
Назначение ингаляционных ГКС и комбинированных препаратов целесообразно прежде всего при персистирующей среднетяжелой или тяжелой БА. Их применение при легкой персистирующей форме астмы эффективно, но не всегда является столь необходимым, поскольку достичь контроля течения можно и нестероидной противовоспалительной терапией (кромоны, антагонисты лейкотриеновых рецепторов).
Предполагают, что в некоторых случаях альтернативой бета-2-агонистам длительного действия при БА могут быть антихолинергические средства длительного действия, в том числе в сочетании с ингаляционными ГКС. Данная идея в настоящее время вызывает большой интерес. В этой связи активно изучаются антихолинергические средства длительного действия.
- Тиотропия бромид, в том числе в сочетании с ингаляционными ГКС, находится в III фазе клинических исследований возможностей применения для лечения детской и подростковой астмы. У взрослых пациентов с астмой введение в терапию данного препарата было связано со значительным снижением частоты развития обострений.
- Умеклидиниума бромид находится в настоящее время на этапе II фазы клинических исследований возможности использования для лечения астмы в качестве как монотерапии, так и варианта, комбинированного с ингаляционными ГКС лечения.
- Аклидиниума бромид — проводимые исследования свидетельствуют о бронходилатирующем и противовоспалительном эффекте.
Антагонисты лейкотриеновых рецепторов имеют широкое применение в лечении БА у детей.
Монтелукаст натрия (Сингуляр, Монтелар, Монте- ласт, Синглон) ингибирует цистеиниловые лейкотриеновые рецепторы, применяется у детей с 2 лет. Доза его в 2-5 лет составляет 4 мг в жевательной таблетке, в 6-14 лет — 5 мг в жевательной таблетке 1 раз в сутки, для детей 15 лет и старше — 1 таблетка, покрытая оболочкой, 10 мг в сутки.
Этот препарат предупреждает возникновение дневных и ночных симптомов БА, снижает частоту ее обострений приаспириновой, вирус-индуцированной астме и астме физического усилия, уменьшает проявления сопутствующего аллергического ринита, персистирующего и интермиттирующего.
Монтелукаст натрия используется в качестве монотерапии для контроля легкой астмы; в комбинации с ингаляционными ГКС может быть эффективным при среднетяжелой и тяжелой астме, позволяя снизить дозу ГКС. Препарат также применяется на этапе отмены или снижения дозы ГКС для сохранения достигнутого контроля БА. Переносимость монтелукаста натрия хорошая, сравнительно редко отмечаются головная боль, тошнота.
Теофиллин используется для лечения заболеваний дыхательных путей уже более 100 лет. Первоначально он применялся как бронхолитическое средство, но относительно высокие дозы, необходимые для купирования бронхиальной обструкции данным препаратом, вызывают нежелательные побочные эффекты, поэтому его использование с данной целью сократилось.
Однако при более низких концентрациях для теофиллина свойственны противовоспалительные эффекты, обусловленные ингибированием PDE4 и активацией гистондезацетилазы-2, в результате чего происходит выключение активированных воспалительных генов. Благодаря этому механизму теофиллин уменьшает стероидорезистентность, что может иметь особое значение у пациентов с тяжелой астмой.
Препараты метилксантинового ряда ингибируют А1-рецепторы к аденозину, вызывая бронходилатирующий эффект, тормозят высвобождение тучными клетками и базофилами медиаторов воспаления, усиливают апоптоз эозинофилов, ингибируя развитие воспаления в дыхательных путях.
В настоящее время в терапии БА используются преимущественно небольшие дозы медленно высвобождаемых теофиллинов (Неотеопек А, Теопэк, Вентакс, Теотард, Этифиллин и др.). У детей с БА пролонгированные теофиллины могут быть назначены с противовоспалительной целью в невысоких дозах как компонент базисной терапии в течение 1-2 мес.
Терапия дюрантными теофиллинами способствует урежению приступов астмы, повышению толерантности к физической нагрузке, снижению у некоторых больных дозы ингаляционных ГКС. Переносимость теофиллинов в данных дозах у большинства детей хорошая. В единичных случаях отмечаются нарушение сна, тахикардия, тошнота, рвота, головные боли из-за ингибирования фосфодиэстеразы, при более высоких концентрациях наблюдаются сердечные аритмии.
У детей с тяжелым течением БА при недостаточной эффективности лечения ингаляционными ГКС и длительного действия бета-2-агонистами дополнительное назначение монтелукаста натрия и дюрантных теофиллинов позволяет повысить эффективность терапии и достичь контроля заболевания.
Рофлумиласт — ингибитор фосфодиэстеразы 4 — одобрен для применения у пациентов с хронической обструктивной болезнью легких. Его потенциальные противовоспалительные эффекты были продемонстрированы в небольшом рандомизированном плацебоконтролируемом клиническом исследовании у пациентов с мягкой аллергической астмой.
Кромоны (кромоглициевая кислота и недокромил натрия) способны при экспозиции с причинно-значимым аллергеном предотвращать развитие бронхоспазма, ранней и поздней фазы аллергической реакции, тормозить повышение реактивности бронхов, эффективны преимущественно у детей с легким течением БА. Данная группа препаратов мало влияет на уже развившееся обострение заболевания.
Кромогликат натрия выпускается как в виде дозированных аэрозолей, так и в виде 2% раствора по 2 мл для ингаляций через небулайзер. Кратность ингаляций препаратов кромоглициевой кислоты составляет 4 раза в день. Для базисной терапии целесообразно длительное, не менее 3 мес применение препарата.
При легкой астме кромогликат натрия используют для профилактики сезонных обострений заболевания и для предупреждения обострений БА при физическом напряжении. Препарат хорошо переносится. Побочные явления редки, проявляются в основном местной реакцией в виде раздражения верхних дыхательных путей, кашля, редко — бронхоспазма.
Недокромил натрия (Тайлед) подавляет высвобождение медиаторов воспаления из тучных клеток, эозинофилов, нейтрофилов, моноцитов, макрофагов и тромбоцитов, тормозит развитие бронхоспазма, поздние аллергические реакции, снижает неспецифическую гиперреактивность бронхов и частоту обострений БА. Препарат выпускается в виде дозированного аэрозоля, применяется у детей старше 2 лет по 2 мг (1 ингаляционная доза) 2-4 раза в сутки.
При тяжелом, рефрактерном к традиционной фармакотерапии течении БА эффективной может быть анти-IgE-терапия, основанная на парентеральном введении анти-IgE-антител в виде препарата омализумаб (Ксолар).
Омализумаб связывает свободноциркулирующие в крови IgE, снижает продукцию высокоаффинных рецепторов на мембране тучных клеток и базофилов, что приводит к уменьшению экскреции медиаторов, выраженности аллергического воспаления и обратному развитию обострения БА.
Перед началом лечения рассчитывается индивидуальная доза омализумаба с учетом уровня общего IgE в периферической крови и массы тела ребенка, препарат вводится подкожно. Омализумаб способствует снижению частоты обострений БА, количества госпитализаций и обращений за неотложной помощью, уменьшению объема базисной терапии с достижением в большинстве случаев полного контроля болезни.
После начала терапии в отдельных случаях может отмечаться головная боль, а в месте его подкожного введения — возникновение отека, эритемы, зуда. Основным показанием к назначению омализумаба является тяжелая БА у детей 6 лет и старше, рефрактерная к проводимой фармакотерапии.
Основываясь на традиционных сведениях о Тh2-зависимом генезе астмы и эозинофильном воспалении дыхательных путей при данном заболевании, мишенями антицитокиновой терапии помимо IgE следует рассматривать также интерлейкины ИЛ-5, ИЛ-13, ИЛ-4, ИЛ-9.
Анти-интерлейкин-5-антитела. ИЛ-5 задействован в активации и созревании эозинофилов. Меполизумаб анти-ИЛ-5-антитела — в ходе III фазы клинического исследования DREAM, включавшем пациентов в возрасте 12-74 лет с рецидивирующим тяжелым течением БА и признаками эозинофильного воспаления, продемонстрировал эффективность терапии, в том числе в виде снижения обострений БА на 52% в год.
В настоящее время в рамках III этапа клинических исследований проводится изучение антител к рецептору ИЛ-5 (Benralizumab), эффекты истощения эозинофилов наблюдаются в течение нескольких месяцев после одной инъекции данного препарата.
Анти-интерлейкин-13-антитела. ИЛ-13 является важным медиатором БА и воспроизводит большинство ее характеристик в экспериментальных моделях, в том числе ремоделирование, гиперпродукцию слизи, синтез IgE, рекрутирование эозинофилов и базофилов.
Для оценки эффективности анти-ИЛ-13-терапии используется новый сывороточный биомаркер астмы периостин, который является компонентом внеклеточного матрикса, полученного из эпителиальных клеток дыхательных путей в ответ на воздействие ИЛ- 13 и ИЛ-4, высвобождение его подавляется ГКС. Содержание сывороточного периостина позволяет дифференцировать пациентов с «выраженным» и с «невыраженным» Тh2-фенотипом БА.
Специфические анти-ИЛ-13-антитела — препараты Lebrikizumab, Tralokinumab, Anrukinzumab Lebrikizumab вводят подкожно один раз в месяц. В рандомизированном многоцентровом исследовании (219 пациентов) препарат был эффективнее у пациентов с исходным более высоким уровнем периостина в сыворотке крови.
Анти-интерлейкин-4-антитела. ИЛ-4 участвует в дифференцировке ТЬ2-клеток, переключении на синтез IgE, рекрутировании эозинофилов и тучных клеток.
Altrakincept — растворимые рекомбинантные человеческие рецепторы к ИЛ-4, предназначенные для ингаляционной терапии. Данный препарат нейтрализует активацию иммунных и иных клеток, вызываемую ИЛ-4. Однократная ингаляция этого препарата у взрослых с умеренной астмой приводит к улучшению функции легких и снижению уровня выдыхаемого оксида азота.
Pitrakinra — антагонист гетеродимерного рецепторного комплекса — ИЛ-4R-ИЛ-13Ра — разработан для преодоления биологической избыточности ИЛ-4 и ИЛ-13, что, возможно, компенсирует неэффективность стратегий, направленных только на учет ИЛ-4. Pitrakinra ингибирует аллергениндуцированные аллергические реакции и обострение заболевания у взрослых с эозинофильной астмой. AMG 317 является моноклональным антителом, направленным на рецепторы к ИЛ-4, оно блокирует связывание ИЛ-4 с его рецептором, а также ингибирует сигнал трансдукции ИЛ-13. У взрослых с умеренной и тяжелой астмой AMG 317 производит значительное клиническое улучшение только в подгруппе с отсутствием контроля заболевания.
Dupilumab — одна из последних разработок анти-ИЛ-4-терапии, воздействует на альфа-субъединицу рецептора ИЛ-4. Его применение у больных с эозинофильной астмой вследствие ингибирования как ИЛ- 4 и ИЛ-13 сопровождается значительным сокращением обострений БА и улучшением функции легких у взрослых с персистирующей астмой, отменой бета-агонистов и уменьшением дозы ингаляционных ГКС.
ОС000459 — оральный антагонист CRTH2 (хемоаттрактант рецептор-гомологичной молекулы Th2-xeлпeров). В рандомизированном двойном слепом исследовании (фаза II клинических исследований) у взрослых с умеренной персистирующей астмой применение орального антагониста CRTH2 сопровождалось улучшением функции легких, купированием ночных симптомов и улучшением качества жизни по сравнению с плацебо.
MEDI-528 — анти-ИЛ-9-антитела. Применение данного препарата продемонстрировало тенденцию к улучшению показателей контроля у взрослых с легкой и умеренной астмой, а также протективный эффект против бронхоспазма.
Возможными мишенями при разработке новых подходов в лечении БА являются молекулы TSLP, ИЛ-25 и ИЛ-33, которые продуцируются эпителиальными клетками дыхательных путей в ответ на воздействие аллергенов или вирусных триггеров, поэтому рассматриваются в качестве возможных мишеней при создании новых подходов влечении астмы.
Терапия, ориентированная на нейтрофильное воспаление. Нейтрофильное воспаление при БА ассоциировано с интерлейкинами ИЛ-17 и ИЛ-23. Secukinumab — анти-ИЛ-17-антитела — в настоящее время проходит II этап клинических исследований.
Следует отметить, что национальные и международные согласительные документы рекомендуют ступенчатый подход для достижения и поддержания контроля БА. Переход на следующую или предыдущую ступень может быть осуществлен через определенное время в зависимости от тяжести БА, на фоне оценки уровня контроля заболевания при регулярном наблюдении врача.
Достижению контроля при атопической БА способствует проведение аллерген-специфической иммунотерапии причинно-значимыми аллергенами и снижение их уровня в окружении больного.
Осуществление мониторинга, выполняемого при БА у детей, включает исследование функций внешнего дыхания и концентрации оксида азота в выдыхаемом воздухе, оценку реактивности бронхов.
Достижению и поддержанию контроля астмы способствует реализация образовательных программ для родителей и больных астмой детей.
В случае возникновения приступов БА проводится ингаляционная терапия бета-2-агонистами короткого действия или комбинированными препаратами (Беродуал), дозированными ингаляторами или через небулайзер. При тяжелых приступах проводится лечение ингаляционными и системными ГКС (per os или парентерально). При астматическом статусе эффективна инфузионная терапия Эуфиллином и ГКС.
Несмотря на наличие широкого спектра препаратов для базисной противовоспалительной терапии и препаратов для неотложной помощи, сохраняется проблема неконтролируемого или плохо контролируемого течения бронхиальной астмы, что обусловливает потребность в разработке дополнительных диагностических и терапевтических подходов.
В этой связи для оптимизации патогенетической терапии бронхиальной астмы в настоящее время проводится работа по совершенствованию противовоспалительных препаратов имеющихся классов и их сочетаний. Кроме того, ведется поиск принципиально новых подходов к терапии астмы, в том числе с учетом фенотипов и эндотипов болезни, включая создание и внедрение в практику лекарственных препаратов антицитокинового и антимедиаторного действия.
Есть надежда, что по мере детализации знаний о молекулярных характеристиках эндотипов астмы и внедрения в практику биомаркеров, позволяющих диагностировать фенотипы и эндотипы болезни, а также мониторировать уровень контроля, будет реализован персонализированный подход в назначении индивидуальной терапии каждому конкретному пациенту.
источник