Рассмотрены особенности клинического проявления бронхиальной астмы физического напряжения, обсуждены медикаментозные методы лечения заболевания. Показано, что использование левокарнитина приводит к формированию толерантности к физической нагрузке у детей
Characteristics of clinical presentation of physical tension bronchial asthma were considered, medication methods of the disease treatment were discussed. Using of BT factor was stated to form tolerance to physical activity among children with bronchial asthma.
В последние десятилетия отмечается значительный рост интереса специалистов к проблеме бронхиальной астмы и физической нагрузки. Это связано, с одной стороны, с созданием удобной модели для изучения обратимого бронхоспазма у больных, страдающих бронхиальной астмой, с другой стороны, с постоянно интригующей загадкой для специалистов в виде необоснованной легкости возникновения приступа и быстротой его обратного развития. Актуальность проблемы обусловлена и необходимостью создания рефрактерности больного к физической нагрузке. Наличие физической дезадаптации больного бронхиальной астмой — это один из основных психоэмоциональных стрессовых факторов, мешающих нормальному образу жизни пациента. Особенно важной эта проблема становится у детей, для которых характерен подвижный образ жизни. Астма физического напряжения (Exercise-induced asthma, EIA) довольно часто отмечается и у взрослых людей, когда они подвергаются сильной и длительной физической нагрузке. У взрослых, больных бронхиальной астмой, сформированная физическая интолерантность приводит к потере работоспособности и ранней инвалидизации.
Под астмой физического напряжения понимают острый, обычно произвольно проходящий бронхоспазм, наступающий во время физической нагрузки или непосредственно сразу после нее. По литературным данным, частота астмы напряжения варьирует от 30% до 90% в зависимости от применяемых критериев определения болезни и исследования [23, 29, 36]. Симптомы и обострения бронхиальной астмы провоцируются многочисленными триггерами, в том числе вирусными инфекциями, аллергенами, физической нагрузкой, табачным дымом и другими поллютантами. В одном из последних международных документов по бронхиальной астме у детей констатируется [38], что возраст и характерные триггеры могут быть использованы для выделения фенотипов заболевания (рис. 1).
По мнению 44 международных экспертов из 20 стран, выделение отдельных фенотипов может быть целесообразным, поскольку бронхиальная астма у детей является гетерогенной. Будучи частью «синдрома астмы», фенотипы бронхиальной астмы не являются отдельными заболеваниями. Рекомендации, учитывающие различные фенотипы астмы, должны помочь оптимизировать тактику лечения и прогноз.
Использование самых современных иммунологических и инструментальных методов исследования позволяют однозначно придти к выводу, что физическая нагрузка является одним из важнейших неиммунологических и нефармакологических стимулов, которые приводят к развитию острого спазма дыхательных путей у больных с бронхиальной астмой. Астма физического усилия — это одно из проявлений гиперчувствительности дыхательных путей, а не особая форма астмы. По мнению ряда исследователей, понятие «бронхиальная астма физической нагрузки» подразумевает развитие постнагрузочного бронхоспазма у больных атопической бронхиальной астмой. Это мнение нашло отражение в материалах Консенсуса «Бронхиальная астма. Глобальная стратегия» (2008–2011) и «Бронхиальная астма у детей. Стратегия лечения и профилактика» (2006), в клинических материалах для педиатров «Аллергология и иммунология» под редакцией А. А. Баранова и Р. М. Хаитова (2011) [1–3].
Признаки EIA достаточно хорошо выявляются с помощью сбора анамнеза и объективного обследования во время проведения функциональных нагрузочных тестов.
После физической нагрузки (бег, тестирование на велоэргометре или степ-тесте) в течение 6 мин у части больных с бронхиальной астмой отмечается бронхоспазм, остро развившийся через 2, 5 или 10 мин. Наступившая обструкция дыхательных путей обычно ощущается пациентом как удушье и легко регистрируется с помощью функциональных тестов, отражающих скоростные изменения выдыхаемого потока воздуха — пиковая скорость выдоха (ПСВ), максимальная объемная скорость (МОС25, 50, 75), объем форсированного выдоха за 1 сек (ОФВ1) [16, 37]. В течение первых нескольких минут нагрузки отмечается фаза расширения бронхов, которая в конце нагрузочной пробы сменяется бронхоспазмом [36]. EIA страдают до 90% больных бронхиальной астмой и 40% пациентов с аллергическим ринитом; среди атлетов и в общей популяции распространенность колеблется от 6% до 13%. EIA часто остается не выявленной. Приблизительно 9% больных EIA не имеют никаких клинических признаков астмы или аллергии [9].
Большинство больных с тяжелой формой бронхиальной астмы уже через 3–4 мин нагрузки вынуждены прервать проведение пробы из-за быстро наступившего бронхоспазма. На протяжении последующих 30–60 мин бронхоспазм проходит. В этот период больной рефрактерен к физической нагрузке, и только после его окончания повторная нагрузка вновь приводит к развитию обратимого, но значительно менее выраженного бронхоспазма [17, 24].
Следует различать два часто используемых в литературе термина:
- бронхоспазм, вызванный физической нагрузкой (Exercise-induced bronchospasm, EIB) — бронхообструкция и спазм, возникающие в ответ на физическую нагрузку у человека с нормальной функцией легких в покое;
- астма физического напряжения (Exercise-induced asthma, EIA) — затруднение дыхания у пациента с астмой во время и после физнагрузки.
Снижение ОФВ1 по сравнению с донагрузочным более чем на 15% обычно указывает на наличие EIA. По данным ряда исследований, показатель ОФВ0,5 описывает бронхоконстрикцию лучше, чем ОФВ1, и лучше коррелирует со степенью выраженности клинических симптомов бронхиальной астмы. Снижение ОФВ0,5 на 13% по сравнению с донагрузочным значением является достоверным клиническим параметром наличия астмы физического напряжения [35].
Патогенез обратимой обструкции при астме физического усилия, несмотря на интенсивное изучение, остается не до конца уточненным [7, 9, 18].
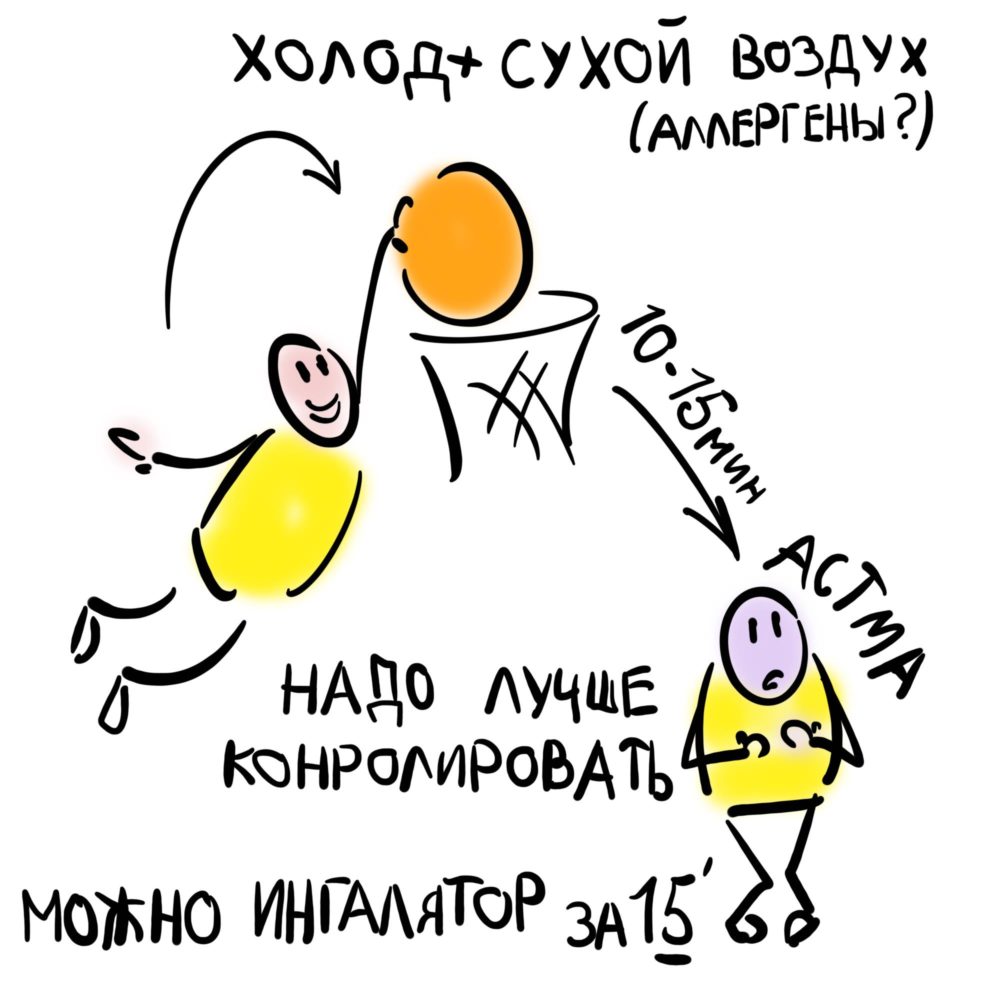
Одним из основных механизмов является охлаждение слизистой дыхательных путей вследствие гипервентиляции, обусловленной физической нагрузкой (так называемая респираторная потеря тепла). Охлаждение дыхательных путей — это один из основных пусковых механизмов EIA, так как даже одна гипервентиляция без физической нагрузки, вызывающая снижение температуры слизистой, может привести к бронхоспазму [35, 37].
Высушивание слизистой оболочки дыхательных путей за счет респираторной потери воды приводит к повышению осмолярности на поверхности слизистой. Это, в свою очередь, ведет к дегрануляции тучных клеток и раздражению ирритантных рецепторов слизистой оболочки дыхательных путей [15, 25].
Продукты метаболизма арахидоновой кислоты имеют существенное значение в развитии EIA. Блокада лейкотриеновых рецепторов приводит к значительному уменьшению постнагрузочного бронхоспазма [16]. Физические усилия увеличивают продукцию лейкотриенов, в том числе лейкотриенов С4, D4 и E4, играющих значительную роль в формировании бронхоспазма. Даже у здоровых людей после значительной физической нагрузки происходит активация генов ALOX и ALOX5 AP, кодирующих 5-липоксигеназу (5-ЛО), 5-липоксигеназ-активирующий протеин (FLAP), p38 митоген-активируемую протеин-киназу (MAPK). Физическое усилие влияет на активность факторов транскрипции, таких как ядерный фактор каппа Б (NF-kB), активаторный протеин-1 (AP-1), на образование ряда цитокинов и хемокинов, участвующих в формировании аллергического воспаления [4].
Легочный сурфактант препятствует спадению узких дыхательных путей. Воспаление, сопровождающееся пропотеванием плазменных белков в просвет дыхательных путей, приводит к потере сурфактантом части этих свойств, особенно в условиях понижения температуры слизистой оболочки бронхов во время физических упражнений или в холодное время года у больных с EIA [14].
Для понимания механизма бронхоспазма, возникающего у больных с EIA, представляется интересным сообщение группы японских исследователей, изучавших состояние адренорецепторного аппарата клеток у больных с бронхиальной астмой. У больных с EIA имеет место несоответствие между концентрацией адреналина во время физической нагрузки и количеством рецепторов, способных воспринять этот медиатор [23].
Вполне вероятно, что патогенез EIA многофакторный и зависит, в первую очередь, от баланса гуморальных и нервных механизмов регуляции бронхотонуса.
Несмотря на имеющиеся противоречия, неуточненный патогенез заболевания, следует признать правомочность следующего суждения: у больных EIA астма возникла не вследствие физической нагрузки, и физическая нагрузка не является единственным провоцирующим фактором у этих пациентов. Реакция на физическую нагрузку есть проявление сформировавшейся гиперреактивности бронхов, присущей любой форме бронхиальной астмы.
Большое количество лекарств блокирует постнагрузочный бронхоспазм. Короткодействующие бета-2-агонисты обеспечивают защиту 80–95% больных EIA с незначительным побочным эффектом, М-холинолитики — 50–70%. Эти препараты долгие годы рассматривались как терапия первой линии. С созданием двух пролонгированных бронхолитических средств — сальметерола и формотерола — начался новый этап эффективного предотвращения постнагрузочного бронхоспазма. Ингаляция 50 мкг сальметерола защищает от EIA в течение 9 часов. Однако при продолжительном ежедневном приеме появляется тенденция к уменьшению эффективного времени защиты [9].
Хроническому аллергическому воспалению слизистой дыхательных путей придается ведущее значение в патогенезе EIA, однако данные об эффективности противовоспалительных препаратов у этой группы больных многочисленны, но противоречивы [21].
Назначение ингаляционных глюкокортикостероидов (ИКС) до нагрузки не предотвращает развитие удушья [19, 28, 29]. У 50% больных, получающих ингаляционные кортикостероиды с хорошо контролируемым эффектом лечения, сохраняются признаки EIA [21, 24]. У больных EIA 53% максимального профилактического эффекта будесонида было получено при назначении низких доз и 83% при назначении высоких доз. При EIA применение ИКС с профилактической целью требует назначения значительно больших доз, чем для осуществления контроля за заболеванием [29, 13]. У 59% больных, получающих будесонид и сальбутамол длительным курсом (22 мес), сохранились признаки EIA. Большие дозы ИКС могут контролировать бронхоспазм, вызываемый физической нагрузкой [13].
Заслуживают внимания сообщения об успешном использовании для предупреждения EIA ингибиторов или антагонистов лейкотриенов, влияющих на аллергическое воспаление слизистых дыхательных путей [8, 10].
Кромоглициевая кислота (Интал) эффективен у 70–87% больных с диагностированной EIA и имеет минимальный побочный эффект. Недокромил натрия (Тайлед) обеспечивает равнозначный защитный эффект у детей [20, 24]. Этот препарат предотвращает развитие бронхоспазма у части больных EIA. Причем протективный эффект сильнее при выраженном бронхоспазме [32]. Однако полученные в последнее время сведения о сравнительной с плацебо эффективности Интала ставят под сомнение целесообразность использования кромонов в лечении бронхиальной астмы.
Бронхоспастический эффект провокационного теста с физической нагрузкой не удалось выявить у 53% больных EIA, получавших Бета-каротин в суточной дозе 64 мг в сутки в течение 1 недели. Бета-каротин является активным антиоксидантным препаратом, что, по-видимому, объясняет этот эффект [26]. Аналогичный эффект был получен у 55% больных с EIA при назначении Ликопина, также относящегося к антиоксидантам, в дозе 30 мг в день в течение 1 недели, предшествующей провокационной пробе [27].
Возможности применения метаболиков (левокарнитина) у детей с бронхиальной астмой со сниженной толерантностью к физической нагрузке
Использование короткодействующих бета-2-агонистов и М-холинолитиков эффективно предотвращает формирование постнагрузочного бронхоспазма у большинства больных бронхиальной астмой. Однако использование медикаментозной защиты у больных бронхиальной астмой перед предполагаемой физической нагрузкой, иногда даже незначительной, не всегда оправдано, так как подчеркивает психосоциальную дезадаптацию пациента. Поэтому во всем мире продолжается активный поиск новых препаратов, обладающих профилактическим действием в отношении постнагрузочного бронхоспазма.
Достаточно перспективный путь в лечении и профилактике постнагрузочного бронхоспазма — это использование метаболиков. Медикаментозная коррекция метаболических нарушений может привести к формированию толерантности к физической нагрузке у больных бронхиальной астмой.
Левокарнитин является активным метаболиком и существенно влияет на биоэнергетические процессы. Играет жизненно важную роль в обеспечении физиологических функций организма и поддержании здоровья.
Любая физическая нагрузка выполняется с затратами энергии. Единственным источником энергии для мышечного сокращения служит аденозинтрифосфат (АТФ). Именно карнитин принимает непосредственное участие в катаболизме липидов, обеспечивая его начальные этапы — перенос длинноцепочечных жирных кислот в виде сложных эфиров из цитоплазмы через наружную и внутреннюю митохондриальные мембраны в матрикс митохондрий.
Энергетические возможности организма являются одним из наиболее важных факторов, лимитирующих его физическую работоспособность.
Целью нашего исследования явилось изучение возможности использования левокарнитина (препарата Элькар®) для профилактики постнагрузочного бронхоспазма у детей с бронхиальной астмой.
Задачи исследования
- Провести анализ реакции дыхательной системы на физическую нагрузку у детей с бронхиальной астмой, получающих левокарнитин.
- Оценить состояние сердечно-сосудистой системы у детей с бронхиальной астмой, имеющих постнагрузочный бронхоспазм и получающих левокарнитин.
- Оценить физическую работоспособность детей с бронхиальной астмой, получающих левокарнитин.
Материалы и методы. Обследован 61 ребенок в возрасте от 6 до 18 лет, страдающий бронхиальной астмой. Основная группа — дети с бронхиальной астмой (n = 39), имеющие подтвержденный постнагрузочный бронхоспазм и получающие левокарнитин (Элькар®) ежедневно в течение 2 месяцев в дозах, рекомендованных производителем (по 200–300 мг 2–3 раза/сут, суточная доза — 400–900 мг). Контрольная группа (n = 22) левокарнитин не получала. Наличие постнагрузочного бронхоспазма было верифицировано с помощью стандартного нагрузочного теста.
Нагрузочный тест. Нагрузочная проба была проведена на велоэргометре, степ-тесте или тредмиле. Проба двухступенчатая с мощностью нагрузки 1–1,5 и 2–2,5 Вт/кг до выявления пороговой реакции. Время проведения пробы — 6 минут. Частота вращения педалей на велоэргометре — 60 об./мин. Проба проводилась с одетым носовым зажимом. До пробы у больного регистрировали ЭКГ и проводили спирографическое исследование. Непосредственно перед исследованием осуществляли подсчет пульса, измерение АД, пикфлоуметрию. В дальнейшем подсчет пульса проводился на 3-й минуте от начала проведения пробы и через 5 минут после ее окончания. АД измеряли сразу и через 5 минут после окончания пробы. Выявление нарушения бронхиальной проходимости регистрировалось с помощью пикфлуометра (ПСВ) и контролировалось аускультативно и с помощью спирограммы.
Нагрузочная проба считалась положительной при появлении клинически выявленного бронхоспазма (ослабление дыхания), сухих свистящих хрипов и/или снижении показателей ПСВ через 5 минут от окончания тренировки на 15% и более по данным пикфлоуметрии и/или других «скоростных» показателей спирографии (ОФВ1, МОС25, 50, 75).
Физическая работоспособность (Physical Work Capacity, РWС) определена расчетным методом с помощью модифицированной формулы, предложенной В. Л. Карпманом (1969) [5]:
PWC170 = N нагрузки × (170 — СС покоя)/ЧСС при 2-й нагрузке — ЧСС покоя (кг × м/мин)
Особенности реакции гемодинамики на нагрузку определяли по следующим показателям:
- индекс хронотропного резерва — ИХР (ΔЧСС/ЧССисх);
- индекс интропного резерва — ИИР (ΔСАД/САДисх);
- прирост систолического (САД) и диастолического АД (ДАД) по отношению к приросту ЧСС (ΔСАД/ΔЧСС и ΔДАД/ΔЧСС);
- индекс эффективности работы сердца (ИЭРС) по формуле P. Aptekar (1982)
ИЭРС = 100 PWC: ЧСС × САД × S × 10 -2
(S — поверхность тела в м 2 );
- вегетативный индекс Кердо (ИК)
Использовались следующие функциональные методики:
1) спирография с анализом кривой поток–объем (до и после окончания курса лечения левокарнитином);
2) дыхательное мониторирование [4];
3) электрокардиографическое исследование;
4) нагрузочные пробы с функциональным контролем показателей дыхательной и сердечно-сосудистой систем проведены у обследованных детей до начала лечения левокарнитином (препаратом Элькар®) и после окончания 2-месячного курса лечения.
Представлены результаты обследования и лечения 61 ребенка с бронхиальной астмой. Дети в возрасте до 7 лет составляли 1,6%, от 7 до 10 лет — 24,6% и старше 10 лет — 73,8%. Соотношение мальчиков и девочек — 2,8:1. У 78,7% больных выявлена бытовая сенсибилизация, у 21,3% — сочетание бытовой и пыльцевой аллергии. Больные с легким и среднетяжелым течением составили 80,3%. Связь приступов удушья с физической нагрузкой отмечалась у 63,9% детей, с резкими запахами — у 37,7%, с переменой погоды — у 41%. Проявления пищевой аллергии наблюдались у 36,1% больных. Средний возраст формирования бронхиальной астмы составил 8 лет 2 месяца, средняя продолжительность заболевания на момент обследования — 7 лет 4 месяца. Больные получали базисную терапию ингаляционными глюкокортикостероидами в дозе от 200 до 800 мкг по беклометазону.
В табл. 1 представлены данные о формировании толерантности к физической нагрузке у детей с бронхиальной астмой в процессе лечения левокарнитином (препаратом Элькар®). У 15,3% больных основной группы до лечения отмечена положительная реакция на нагрузку 1,0 Вт/кг, что свидетельствовало о крайней степени дезадаптации к физической нагрузке и высокой степени гиперреактивности бронхов. У 56,4% тест оказался положительным на нагрузку 1,5 Вт/кг и у 28,3% — на 2,0 Вт/кг. Вполне сопоставимые результаты были в контрольной группе: у 18,2% больных отмечена положительная реакция уже на нагрузку 1,0 Вт/кг, у 68,2% — на нагрузку 1,5 Вт/кг и у 13,6% нагрузка в 2,0 Вт/кг вызывала бронхоспазм (табл. 1).
После окончания 2-месячного курса левокарнитина толерантность у больных достоверно возросла (р
Г. А. Новик, доктор медицинских наук, профессор
ГБОУ ВПО СПбГПМА Минздравсоцразвития России, Санкт-Петербург
источник
В обзоре отражены современные представления об использовании бронхомоторных тестов в клинической диагностике бронхиальной астмы. Даны характеристики и обсуждается место в диагностическом процессе пробы с бронхолитиком и исследований, направленных на выявление бронхиальной гиперреактивности: ингаляционных проб с гистамином и метахолином, гипертоническим раствором хлорида натрия, пробы с физической нагрузкой.
В соответствии с современными согласительными документами, регламентирующими вопросы диагностики и лечения бронхиальной астмы, диагноз заболевания устанавливается на основании наличия характерных для бронхиальной обструкции респираторных расстройств, данных объективного обследования, оценки функции легких (с помощью спирометрии или пикфлоуметрии), а также данных аллергологического статуса [1, 2, 3, 4]. При этом, несмотря на необходимость комплексной оценки клинических симптомов, данных лабораторных исследований, ключевым методом для подтверждения диагноза бронхиальной астмы и оценки тяжести состояния у всех больных является исследование функции внешнего дыхания [5, 6]. Согласно рекомендациям международного консенсуса GINA [2], к диагностическим критериям, специфичным для бронхиальной астмы, относится выявление по результатам исследования спирометрии обратимости и вариабельности показателей функции внешнего дыхания в тесте с β2-адреномиметиком: общепринятым критерием подтверждения бронхиальной астмы является прирост ОФВ1 на 12% и более (или 200 мл и более) после ингаляции β2-адреномиметика по сравнению с исходными значениями.
Таким образом, для верификации диагноза бронхиальной астмы необходимо объективное выявление наличия бронхообструктивного синдрома. Кроме того, необходимо подтвердить обратимость этих изменений спонтанно, под воздействием противовоспалительной терапии или при осуществлении бронхомоторных тестов на бронходилатацию, стандартом проведения которых, как нами уже указывалось, в настоящее время является ингаляционная проба с 200-400 мкг сальбутамола [2]. В то же время, по данным GINA (2006) [2], в случае, если пациент получает соответствующее противовоспалительное лечение, чувствительность бронходилатационного теста может быть низкой. С целью повышения информативности исследования рекомендуется проведение пробы с бронходилататором неоднократно, в процессе динамического наблюдения. В этом случае пациенты, даже с наличием длительного бессимптомного периода заболевания (бронхиальной астмы в стадии стойкой ремиссии), могут демонстрировать положительные результаты теста с β2-адреномиметиком. Следовательно, у данных пациентов сохраняется наличие вариабельности бронхиальной проходимости, что является актуальным, в том числе и при обследовании пациентов подросткового и юношеского возраста, с учетом частых ремиссий бронхиальной астмы в этом возрастном периоде.
Однако, несмотря на безусловно высокую информационную значимость теста с бронхолитиком в диагностике бронхиальной астмы, существуют клинические ситуации, особенно при легком течении заболевания, когда не удается выявить обструктивных изменений функции внешнего дыхания и, соответственно, определить их обратимый характер [7]. В этом случае с целью установления диагноза бронхиальной астмы обоснованным является использование в диагностическом процессе тестов, направленных на выявление синдрома бронхиальной гиперреактивности, являющегося обязательной составляющей патогенеза заболевания. Наличие гиперреактивности бронхов у больного с бронхиальной астмой в настоящее время можно диагностировать, используя тесты с фармакологическими агентами (метахолином, гистамином, маннитолом) или проб с гипо- и гиперосмолярными растворами, а также с использованием физической нагрузки [2, 8, 9].
Современное понимание термина «бронхиальная гиперреактивность» (БГР) подразумевает наличие повышенного ответа бронхиального дерева на специфические и неспецифические стимулы [10]. Впервые термин «бронхиальная гиперреактивность» появился в работах R. Tiffenau в 1959 г. [11]. Особенный интерес изучение БГР представляет в популяционных исследованиях. К настоящему времени существует достаточное количество данных, указывающих на наличие наследственной предрасположенности к формированию синдрома БГР. При этом следует отметить, что тип наследования степени БГР и уровня IgE скорее всего полигенный, причем гены, участвующие в контроле продукции IgE и БГР, перекрываются лишь частично. Особое внимание привлекает хромосома 5, поскольку в регионе 5q31-5q33 сосредоточены гены, которые по своим функциональным свойствам могут иметь прямое отношение к бронхиальной астме. Они кодируют продукцию IL4, экспрессию β2-адренорецептора, а также синтазы лейкотриена С4 или рецептора кортикостероидов [12].
В тоже время при выявлении и оценке синдрома БГР необходимо иметь в виду возможность развития его у пациентов не только с бронхиальной астмой, но и другими заболеваниями. Так, бронхиальная гиперреактивность может отмечаться у пациентов с аллергическим ринитом [13, 14], а также у больных с бронхиальной обструкцией, обусловленной муковисцидозом или хронической обструктивной болезнью легких [15]. Кроме того, Rihoux [16] сообщает о повышенной готовности к бронхообструкции и развитию в последующем заболевания у различных групп пациентов без клинических проявлений бронхиальной астмы, то есть о возможности наличия «бессимптомной» бронхиальной гиперреактивности. Более того, при длительном наблюдении за детьми, демонстрирующими наличие подобного состояния, был выявлен повышенный риск формирования у них бронхиальной астмы в последующем [17]. В связи с этим, тесты, направленные на выявление бронхиальной гиперреактивности, хотя и являются чувствительным методом диагностики, тем не менее, трактовка их результатов должна осуществляться обязательно в совокупности с данными клинической картины и другими объективными признаками заболевания [2].
Зафиксировать наличие БГР, как нами уже указывалось, можно с помощью специальных тестов, основанных на различных провокационных пробах с измерением функции внешнего дыхания [18, 19, 20]. Существуют «прямые» и «непрямые» методы оценки БГР. Общепринятым исследованием БГР «прямым» путем являются провокационные тесты с гистамином или метахолином. Реакция оценивается по выраженности бронхоспазма в ответ на непосредственное действие препаратов на гладкую мускулатуру бронхов. «Непрямым» методом оценки БГР является регистрация бронхоконстрикции на физическую нагрузку, на сухой холодный воздух, ингаляцию через небулайзер гипо- или гиперосмолярных растворов хлорида натрия или ингаляцию маннитола [21, 22]. В этом случае под действием раздражителей высвобождаются фармакологически активные субстанции из секретирующих клеток, косвенно приводя к спазму гладкой мускулатуры [8]. Следует отметить, что острая обструкция дыхательных путей может возникать как при изолированном сокращении гладкой мускулатуры, так и сопровождаться воспалительными изменениями в стенках дыхательных путей. Гиперемия, плазматический экссудат, отек и гиперсекреция сами по себе могут привести к сильному сужению дыхательных путей, но в комбинации с сокращением гладкой мускулатуры приводят к выраженной острой обструкции. Эти бронхоконстрикторные механизмы в разной степени вовлечены при различных провокационных тестах [8, 23].
Таким образом, в настоящее время существует возможность комплексного обследования пациентов с целью выявления бронхиальной гиперреактивности с применением различных вариантов бронхоконстрикторных тестов, имеющих отличные патофизиологические механизмы выявления бронхиальной гиперреактивности в ответ на различные провоцирующие стимулы. Следует отметить, что большинство из них широко применяются в клинике и являются хорошо изученными.
Ингаляционные пробы с фармакологическими агентами длительно используются в практической медицине и в настоящее время являются предпочтительными как в клинической, так и исследовательской практике для выявления синдрома бронхиальной гиперреактивности [8, 24].
Наиболее часто используемые фармакологические агенты — гистамин и метахолин обеспечивают сравнимые результаты тестов, выражающиеся в сопоставимых провокационной дозе и концентрации (ПД20 и ПК20) данных веществ [25, 26]. Известно, что гистамин является одним из основных медиаторов, участвующих в развитии воспалительной реакции в стенке бронха при бронхиальной астме. Гистамин стимулирует сокращение гладкой мускулатуры и, в то же время, значительно увеличивает сосудистую проницаемость, что лежит в основе его «прямого» бронхоконстрикторного действия [8, 9]. В ряде исследований [27] подчеркивается предпочтительность применения гистамина перед метахолином как агента с более выраженной бронхоконстрикторной активностью, более широко отражающего степень бронхиальной гиперреактивности. В свою очередь преимуществом применения метахолина может быть возможность его использования в более низких дозах, вызывающих реже побочные эффекты, нежели гистамин [28].
С целью оценки чувствительности и специфичности ингаляционных тестов с гистамином и метахолином James и Ryan [29] проанализировали результаты 18 исследований и пришли к заключению об отсутствии четких значений показателей ПК20 или ПД20, абсолютно дифференцирующих наличие или отсутствие бронхиальной астмы: обнаружено, что при использовании показателя ПД20 от 8 до 16 мг/мл чувствительность тестов составляет от 22 до 100% , а специфичность — варьирует от 70 до 100%, при снижении ПД20 до 4 мг/мл чувствительность снижается при возрастании специфичности исследований для выявления бронхиальной астмы.
Как уже нами отмечалось, несмотря на то, что наличие бронхиальной гиперреактивности четко ассоциируется с диагнозом бронхиальной астмы, выявление положительных результатов «прямых» провокационных тестов (с гистамином и метахолином) не всегда специфично для этого заболевания и не всегда отражает наличие характерной для бронхиальной астмы клеточной инфильтрации стенки бронха [8]. Субклиническая бронхиальная гиперреактивность в тестах с метахолином и гистамином выявляется и у здоровых пациентов [30], поэтому изолированное применение только «прямых» тестов с фармакологическими агентами не рекомендуется многими авторами для скрининга наличия бронхиальной астмы в общей популяции [9, 31].
В свою очередь, «непрямые» методы выявления бронхиальной гиперреактивности, в частности тесты с неизотоническими растворами хлорида натрия и проба с физической нагрузкой, имеют также свои особенности. В 1968 году De Vries et al. [32] обнаружили, что ингаляция неизотонического аэрозоля раствора хлорида натрия может приводить к увеличению сопротивления дыхательных путей у пациентов с бронхиальной астмой. В дальнейшем многие исследователи применяли аэрозоли гипертонического раствора хлорида натрия для оценки БГР, и в настоящее время этот тест широко используется в клинической практике [33]. Общепринятым является положение, что неизотонические аэрозоли индуцируют сужение дыхательных путей преимущественно косвенным путем, за счет высвобождения эндогенных медиаторов, которые приводят к сокращению бронхиальной гладкой мускулатуры и отеку дыхательных путей: изменение осмолярности приводит к высвобождению медиаторов воспаления [8, 34]. В целом считается, что тесты с неизотоническими аэрозолями являются безопасными, хотя меры предосторожности предпринимать необходимо [8]. В соответствии с рекомендациями Европейского респираторного общества (1992), общепринятой концентрацией гипертонического раствора хлорида натрия является 4,5%. Снижение показателя ОФВ1 на 15% и более характеризует положительный результат этого теста [8].
Многие авторы в исследованиях по выявлению БГР у детей с бронхиальной астмой подчеркивают, во-первых, удовлетворительную субъективную переносимость теста c гипертоническим раствором [35], во-вторых, наличие хорошей корреляции результатов указанного метода и данных тестов с гистамином и метахолином [36, 37], в-третьих, высокую воспроизводимость данного теста [38, 39]. Кроме того, проба с гипертоническим раствором характеризуется рядом исследователей как высокоэффективный тест при проведении эпидемиологических исследований по выявлению бронхиальной астмы у детей [40, 41]. Отмечается также положительная корреляция уровня БГР, определяемого в данном тесте, со степенью тяжести бронхиальной астмы [40, 42] и сходная чувствительность и специфичность обсуждаемого теста с аналогичными показателями пробы с физической нагрузкой [43]. При этом следует отметить, что в исследовании W. Eder [44] не было выявлено возникновения отсроченных реакций, через 4-12 часов, после ингаляции гипертонического раствора у больных с бронхиальной астмой.
Таким образом, ряд очевидных преимуществ данного теста позволяет широко использовать ингаляционную пробу с гипертоническим раствором при диагностике бронхиальной астмы, особенно в педиатрической практике.
Другим широко используемым «непрямым» методом выявления БГР является тест с физической нагрузкой. И связано это с тем, что физическая нагрузка, бесспорно, является одним из наиболее важных триггеров, провоцирующих острый приступ удушья у 70-80% больных с бронхиальной астмой [3]. В клинической практике, согласно рекомендациям Европейского респираторного общества [8], тест с физической нагрузкой обладает небольшой чувствительностью, но высокоспецифичен при диагностике бронхиальной астмы, в первую очередь у детей [45, 46].
Наряду с другими «непрямыми» методами выявления бронхиальной гиперреактивности, бронхообструкция, вызванная физической нагрузкой, индуцируется через высвобождение «эндогенных» медиаторов воспаления, что отражает соответствующее изменение стенки бронхиального дерева при бронхиальной астме, присутствие в ней воспалительной клеточной инфильтрации. Поэтому положительные результаты теста с физической нагрузкой определяют наличие патологического воспалительного процесса [8, 47, 48].
Kerstjens et al. (2001) констатируют, что ответ на «непрямые» стимулы, в том числе на физическую нагрузку, более полно отражает присутствие аллергического воспаления в бронхах, и поэтому их использование предпочтительнее для подтверждения диагноза бронхиальной астмы, а также при оценке эффективности противовоспалительной терапии, в частности с использованием ингаляционных глюкокортикостероидов [49]. Более того, данные Haby et al. [50], O’Donnell и Fling [51], Holzer et al. [52] демонстрируют, что бронхоспазм, вызванный физической нагрузкой, может определяться у пациентов с отсутствием положительного ответа на метахолин или гистамин и, что важно, чаще выявляется у пациентов с положительными результатами ингаляционных тестов с неизотоническими аэрозолями (также «непрямыми» стимулами).
Протоколы теста с физической нагрузкой в настоящее время хорошо стандартизированы [8, 53]. Существует несколько его модификаций: допускается возможность использования «свободного бега», хотя подчеркивается трудность стандартизации и учета результатов этого варианта теста [43]. Применение протоколов пробы со стандартизированной физической нагрузкой с использованием тредмила или велоэргометра предпочтительно также с учетом возможности контроля электрокардиограммы во время проведения теста.
Следует учитывать, что особенностью пробы с физической нагрузкой является возможное возникновение отсроченного бронхоконстрикторного ответа (снижение показателя ОФВ1 на 10% и более через 2-8 часов) [54], L.P. Boulet [55] и B. Speelberg [56] обнаружили подобный феномен у 30% обследованных с бронхиальной астмой. Патогенез данного явления до конца не ясен, и его возникновение не может быть предсказано по клиническим и физиологическим данным [57]. При этом другие исследователи [58] не обнаружили позднего ответа при обследовании 17 детей, констатируя при этом возможность роли физической нагрузки только как триггера немедленного приступа бронхиальной астмы.
Наконец, по результатам недавних исследований [59, 60], наличие атопии, выявленной по результатам кожного тестирования с аллергенами, коррелирует с наличием бронхоспазма, индуцируемого физической нагрузкой, и не связано с бронхиальной гиперреактивностью, выявляемой в тестах с фармакологическими агентами.
Таким образом, анализ данных литературы и собственный опыт позволяет нам представить характеристику бронхомоторных тестов с позиции их специфичности, чувствительности и безопасности, а также обозначить их место в клинической диагностике бронхиальной астмы (табл. 1).
Приведенные данные показывают, что в настоящее время существует достаточное количество объективных методов диагностики, позволяющих достоверно и безопасно для пациента верифицировать диагноз бронхиальной астмы. Безусловный приоритет среди них принадлежит спирометрии с постановкой теста с β2-адреномиметоком, особенно при персистирующей бронхиальной астме средней степени тяжести и тяжелого течения, однако при легком течении заболевания единственным методом, позволяющими подтвердить бронхиальную астму, может быть один из тестов, направленных на выявление синдрома бронхиальной гиперреактивности. Выбор конкретного метода или их комбинации зависит от конкретной клинической ситуации, при этом важно учитывать характеристики отдельных тестов, определяющих их чувствительность, специфичность, а также уровень безопасности и стандартизации этих исследований.
Характеристика тестов, направленных на верификацию бронхиальной астмы.
| Тест | Спе-ци-фич-ность | Чувстви-тельность | Информа-ционная значимость при выявлении легких форм БА/персис-тирующей тяжелой или средней тяжести БА | Соответ-ствие физио-логичес-ким триггерам | Безо-пас-ность теста | |
| Тест с бронхолитиком | >90% | >90% | +/+++ | — | +++ | |
| Тест с физической нагрузкой | >90% | 40-70% | +/-* | +++ | + | |
| Тесты с фарма-коло-гичес-кими агента-ми | гистамин | 70-90% | 70-90% | +++/-* | — | ++ |
| неизотони-ческий аэрозоль раствора хлорида натрия | >90% | 30-40% | +/-* | — | ++ | |
| «+» — удовлетворительный уровень; «++» — высокий уровень * — бронхоконстрикторные тесты не проводятся при выявлении обструктивных нарушений (ОФВ1 источник Астма физического усилия возникает в результате развития бронхоспазма на фоне физических нагрузок (бег, активные занятия спортом, ходьба и т.д.). Острый приступ способен возникнуть непосредственно во время нагрузки или сразу после того, как она закончилась. Такая патология может встречаться как у взрослых пациентов, так и у детей. При этой форме астматического заболевания гладкая дыхательная мускулатура остро реагирует на перепады температурного режима, отвечая резким сужением бронхиальных путей. Такая симптоматика предусматривает специфическое лечение. Важно отметить, что нередко бронхиальная астма этой формы возникает у детей, что проявляется усиленной одышкой после физических занятий. В этом случае для уточнения диагноза проводят бронхографию, так как у детей младшего возраста спирометрию выполнить достаточно затруднительно. Однако следует учитывать, что бронхиальная астма у детей может частично или полностью исчезнуть в период полового созревания. К этому возрасту симптомы заболевания исчезают у 80% детей. У оставшихся 20% детей возможны рецидивы в более зрелом возрасте. Предрасполагающими факторами развития астмы физического усилия являются:
Кроме того, если диагностически подтверждена бронхиальная астма, когда симптоматика возникает только после определенной физической нагрузки, появляется сильная одышка, которая, как правило, проходит спустя некоторое время. Симптомы заболевания этой формы, немногочисленны. Лечение острого приступа, после выяснения причины развития симптоматики, требует приема бронхолитиков. Симптомы физической астмы проявляются кислородной недостаточностью, приступами сильного кашля и характерной одышкой, которая, как правило, исчезает после небольшого отдыха. У детей бронхиальная астма этого типа сопровождается хрипами и свистящим дыханием. Астма физического напряжения сопровождается одышкой экспираторного типа (быстрый вдох и затрудненный выдох). Достаточно часто это сопровождается болью в грудной клетке и отхождением небольшого количества мокроты. Нередко наблюдаются катаральные симптомы (ринит, частые чихания, кашель и т.д.). Отличительной особенностью этого вида астмы является длительный кашель, который может исчезнуть самостоятельно в течение 30 минут. При тяжелом развитии возможен цианоз носогубного треугольника, что напрямую указывает на дыхательную недостаточность. В этом случае требуется немедленное лечение. В первую очередь, для того, чтобы нейтрализовать симптомы заболевания необходимо тренировать дыхательную систему и ни в коем случае не избегать физических нагрузок. Рекомендуется заниматься плаванием, легкой гимнастикой и другими спортивными упражнениями, но, не перегружая организм. Интенсивность физической нагрузки рекомендуется наращивать постепенно. Перед началом тренировок необходимо проконсультироваться с лечащим врачом и провести необходимое лечение. До начала занятий рекомендуется сделать ингаляцию с бронхолитиками (Беротек, Сальбутамол, Бриканил и т.д.). Один вдох лекарственного препарата перед занятием способен значительно снизить нагрузку на дыхательную систему. Кроме того, ингаляционные препараты рекомендуется принимать в холодное время года, перед выходом на улицу. В морозную погоду необходимо осуществлять только носовое дыхание для предупреждения дыхательных расстройств. Однако следует помнить, что лечение бронхорасширяющими препаратами должно быть дозированным. В противном случае бронхиальная астма может сопровождаться кардиологическими осложнениями (аритмией, тахикардией, инфарктом миокарда). Вдыхание ингаляционных препаратов не разрешается более чем 6 раз в течение суток. Важно отметить, что лечение астмы физического усилия с помощью Эуфиллина и глюкокортикостероидных гормонов (Гидрокортизон, Преднизолон и т.д.), в отличие от других форм заболевания, недостаточно эффективно и не рекомендуется к применению Для того чтобы своевременно предупредить острый приступ заболевания необходимо выполнять профилактические мероприятия, которые, прежде всего, заключаются в дозированной физической нагрузке и контролированием состояния.
Астма физического напряжения встречается достаточно часто. Если появились первые симптомы этого заболевания, требуется немедленное обращение к лечащему врачу, который проведет полную диагностику и на основании полученных данных выберет необходимые терапевтические мероприятия. Это позволит исключить патологические процессы в органах дыхательной системы. источник Бронхиальная астма – одно из самых распространенных заболеваний в мире. От этой болезни страдает до 7% взрослого населения и более 9% детей. А такой недуг, как астма физического усилия все чаще встречается в практике врачей. Астма представляет собой хроническую болезнь органов дыхательной системы, что обусловлено сверхчувствительностью бронхов к различным раздражителям. При воздействии раздражителей просвет бронхов сужается и это ухудшает вентиляцию легких, из-за чего больные этим недугом люди испытывают приступы удушья. Краткое содержание статьи Основным проявлением астмы является удушье, которое возникает при воздействии таких факторов:
При астме физического напряжения приступы удушья возникают вследствие спазма бронхов и увеличения
Симптоматика астмы физического усилия малочисленна. На начальном этапе заболевания одышка пропадает после получасового отдыха от нагрузки, а при запущенной болезни ликвидация приступов возможна только лекарственными препаратами, предназначенными для расширения бронхов. Проявляется данная форма заболевания следующими симптомами:
Для диагностирования болезни при физической нагрузке врачи детально обследуют пациента. Основным способом выявления астмы физического напряжения является беговой тест, который представляет собой функционально-нагрузочные мероприятия. Организм больного может в любой момент отреагировать на нагрузку, а приступ зачастую сопровождается сильной одышкой, препятствующей дальнейшему выполнению упражнений. Врачи считают одышку субъективным признаком чрезмерной нагрузки, поэтому для точной постановки диагноза сразу после ухудшения самочувствия больного исследуют функционирование внешнего дыхания. Для врача важными показателями являются объем форсированного выдоха, пиковая скорость выдоха и максимальное значение объемной скорости.
Кроме бегового теста, для диагностирования заболевания назначают анализ крови и мокроты, рентген легких, пикфлоуметрию и спирометрию. Для ликвидации симптоматики заболевания необходимо систематически тренировать дыхательную систему. Врачи рекомендуют посещать бассейн, заниматься легкой гимнастикой или делать несложные спортивные упражнения. При этом наращивание нагрузки должно быть постепенным, а перегрузка организма категорически запрещена. До начала введения тренировок нужно проконсультироваться с квалифицированным врачом и произвести лечебные мероприятия. Перед каждым занятием необходимо применять ингаляцию с бронхолитическими препаратами (Беротек, Сальбутамол и др.). Всего 1 вдох препарата значительно уменьшит нагрузку на бронхи и дыхательную систему в целом.
Кроме того, ингаляционные средства рекомендуют применять в холодные сезоны перед выходом на улицу. Когда на улице мороз, необходимо следить чтобы дыхание осуществлялось носом. Носовое дыхание предупредит расстройства дыхательной системы. Профилактические мероприятия при астме физического усилия подразумевают систематическое выполнение специфических дыхательных упражнений – диафрагмальное дыхание и «выжимание лежа». ♦ Диафрагмальное дыхание. Лягте на спину, расслабьтесь и максимально втяните живот. Считая от 1 до 3, сделайте максимально возможный глубокий выдох. На счет 4 делайте глубокий вдох диафрагмой, выпячивая живот как можно больше. Максимально выпятив живот, необходимо быстро сократить мышцы пресса и глухо прокашляться. Данной упражнение восстанавливает проходимость бронхиальных путей. Его можно применять в комплексе с ходьбой или бегом. Чтобы не допустить острый приступ астмы физического напряжения, нужно регулярно осуществлять профилактические меры. В первую очередь данные меры подразумевают дозированное напряжение и контроль над собственной активностью. Жить с астмой физического напряжения довольно легко, нужно лишь соблюдать ряд рекомендаций:
Если вы обнаружили у себя симптомы заболевания, то обязательно обратитесь к врачу. Правильное и своевременное диагностирование, комплекс терапевтических мероприятий, а также профилактические меры исключат патологии дыхательной системы и сделают любые усилия человека не критичными для организма. источник Бронхиальная астма – одна из наиболее распространенных болезней. Страдает от недуга около 9% всего населения Земли. Это хроническое заболевание дыхательных органов, при котором повышается чувствительность слизистой оболочки к определенным раздражающим факторам. В момент приступа бронхи сужаются, дыхание затрудняется. Астмой физического усилия называется одна из форм бронхиальной астмы, при которой бронхиальный спазм появляется от физической нагрузки. Нередко признаки заболевания можно выявить у детей. После полового созревания симптомы болезни часто исчезают. Определить наличие бронхиальной астмы физического усилия можно путем наблюдения за самочувствием пациента при выполнении им определенных действий. Приступы начинаются во время или вскоре после физической нагрузки. Особенности заболевания:
У детей и взрослых признаки болезни формируются одинаково. Приступ заканчивается, когда физическая активность прекращается. При тяжелой форме болезни приступ продолжается в течение 40–60 минут после снижения физической активности. Снова увеличить нагрузку становится возможным через пару часов, при этом обычно спазмы становятся менее острыми, их легче переносить. Формирование патологии органов дыхания связано с чрезмерной нагрузкой на организм. Состояние ухудшается при попадании холодного воздуха в дыхательные пути. Бронхи сужаются, вентиляция легких нарушается, воздуха не хватает, и человек задыхается. Если во время пробежки избегать резких ускорений, приступы наступают гораздо реже. Дополнительная информация: у молодых людей астма физического усилия возникает чаще. Болезнь нельзя назвать до конца изученной, до сегодняшнего дня ведутся наблюдения за проявлениями недуга. Факторы, провоцирующие развитие астмы от физических нагрузок:
Основным отличием от других разновидностей болезни является отсутствие реакции на аллергены. Развитие симптомов при других видах болезни наблюдается, если в организм попадает пыльца, некоторые вещества, пыль и другие аллергены. Связь с воздействием внешних факторов при астме физического напряжения практически отсутствует. После изучения приступов стало понятно, что возникает астма при низкой влажности и температуре воздуха. Если вдыхать теплый пар, симптомы быстро проходят. Бронхоспазм наступает при раздражении слизистой оболочки из-за ее переохлаждения или высыхания. Такое возможно при частом глубоком дыхании. Астма физического усилия проявляется немногочисленными симптомами. На начальной стадии болезни ее проявления исчезают сами после отдыха за полчаса. Дальше, при развитии патологии, чтобы купировать приступ, требуется прием лекарств. Действие медикаментов направлено на расширение бронхов. Основные проявления болезни:
Чаще всего больные ощущают удушье во время приступов. Для нормализации состояния появляется необходимость сесть и наклониться вперед. Как и при иных формах астмы, появляется одышка экспираторного типа. Вдыхать приходится быстро, выдыхать медленней. Иногда ощущается боль в грудной клетке, особенно если наблюдаются хрипы. Дополнительная информация: при сильных спазмах бронхов возможно возникновение цианоза. Это указывает на наличие острой дыхательной недостаточности. До начала приступа иногда наблюдаются катаральные симптомы, кашель, чихание. Возможно выделение минимального количества мокроты. Кашель только сухой. Иные формы болезни проявляются кратковременным кашлем, при астме напряжения длительность приступа может затягиваться до получаса. На начальной стадии болезни все признаки исчезают самостоятельно через 30–40 минут. Более тяжелая форма болезни характеризуется слабой одышкой при любой физической активности. Астма физического усилия диагностируется путем обследования пациента. Признаки болезни могут появиться во время тестирования в любой момент, в зависимости от состояния организма. Обычно длительность нагрузки не превышает 8 минут. После начала приступа продолжать проведение теста становится невозможным, мешает сильная одышка. Заменить беговой тест можно велоэргометрией или степ-тестом. Одышка – признак, который у каждого может возникать индивидуально, в различное время и при разных условиях. Чтобы поставить точный диагноз, исследуется внешнее дыхание, определяется скорость и объем выдыхаемого воздуха. Для выявления болезни иногда проводятся дополнительные исследования:
Обязательно собирается анамнез. Важно уточнить связь физических нагрузок с приступами удушья. Хрипы часто слышатся без применения дополнительных инструментов. Они свистящие, сильные. Чтобы ликвидировать признаки бронхиальной астмы физического напряжения, необходимо проводить систематические тренировки дыхательной системы. Рекомендовано посещение бассейна, занятия легкой атлетикой или гимнастикой. Дыхательная система восстанавливается при выполнении несложных физических упражнений. Увеличивать нагрузку необходимо плавно, перегружать организм запрещается, чтобы не вызвать очередной приступ. Чтобы правильно выбрать тренировочную программу, определиться с упражнениями, необходима врачебная консультация. До начала любого занятия проводится ингаляция бронхолитическими препаратами. После попадания капель лекарства в бронхи нагрузка на дыхательную систему при выполнении упражнений значительно уменьшается. Астма физического напряжения, лечение у взрослых которой проводится физическими нагрузками, требует использования препаратов для купирования приступов. Лекарства, расширяющие бронхи, необходимо принимать в строгом соответствии с дозировкой. Ингаляция проводится не чаще 6 раз за 24 часа. Превышение дозировки может привести к проблемам с сердцем. Глюкокортикостероиды при этой форме болезни не всегда эффективны. Рекомендовано использовать ингаляционные препараты в холодное время года перед каждым выходом на улицу. Если температура воздуха ниже 3–5оС, дыхание должно осуществляться только носом. Это предотвратит начало приступа из-за попадания холодного воздуха в бронхи. Астма – заболевание, которое не вылечивается полностью. Можно добиться ремиссии, устранить признаки, избежать осложнений. Лекарства для лечения астмы:
Если необходима неотложная помощь, применяются назначенные врачом ингаляционные препараты. Используются они при сильном кашле, тяжелом дыхании. Чтобы избежать приступов бронхиальной астмы физического усилия, необходимо постоянно проводить профилактические мероприятия. Первое, что требуется, – контроль физической активности. Чтобы жизнь астматика практически ничем не отличалась от жизни здоровых людей, требуется соблюдение рекомендаций:
Дополнительная информация: девушкам следует избегать занятий физкультурой во время менструального цикла и за 7 дней до его начала. Данное ограничение вызвано повышенной склонностью к приступам в данный период. Нагрузка при астме всегда должна быть размеренной. Следует исключить утренние и вечерние занятия. До 7.00 и после 19.00 повышается вероятность приступа. Астма физического усилия может никак не проявляться, если правильно организовать образ жизни. Необходимо соблюдение несложных правил:
Ведение здорового образа жизни уменьшает вероятность приступов болезни. Обязательно обращение к врачу, если обнаружены симптомы заболевания. Своевременное обнаружение болезни и профилактика дают возможность жить полноценной жизнью, без использования дополнительных препаратов. источник | ||||||
_575.gif)
.gif)