1. Современная концепция бронхиальной астмы рассматривает БА как
а ) хроническое воспалительное заболевание дыхательных путей;
б ) хроническое интерстициальное заболевание легких;
в ) заболевание, полностью излечимое под влиянием лечения;
г) наследственно обусловленное заболевание;
д ) профессиональное заболевание.
2. Клиническими признаками бронхиальной астмы являются:
а ) эпизоды свистящих хрипов;
б) чувство заложенности в груди и кашель;
в ) эпизоды одышки, особенно по ночам или ранним утром;
г ) обратимая бронхиальная обструкция;
д ) верно все перечисленное.
а ) клинические проявления реакций гиперчувствительности I типа;
б ) клинические проявления реакций гиперчувствительности II типа;
в ) клинические проявления реакций гиперчувствительности III типа;
г ) клинические проявления реакций гиперчувствительности IV типа;
д ) аутоиммунное заболевание.
а ) иммунные реакции на непатогенные антигены;
б ) иммунные реакции на аллоантигены;
в ) иммунные реакции на антитела;
г ) форма программированной гибели клеток;
д ) ответ атигенспецифичных лимфоцитов на антигены.
5. Механизмы, приводящими к обструкции бронхов после физической нагрузки у больных БА являются:
а ) стимуляция ирритантных рецепторов блуждающего нерва бронхов в ответ на гипервентиляцию;
б ) охлаждение, высыхание, и гиперосмолярность слизистой оболочки бронхов;
в ) дискриния и обтурация бронхов густой и вязкой слизью в связи с высыханием слизистой оболочки и гиперосмолярностью;
г ) спонтанное высвобождению БАВ из тучных клеток бронхов вследствие гиперосмолярности бронхиального секрета и слизистой оболочки бронхов
д ) верно все перечисленное.
6. Адренергический дисбаланс при астме физического усилия характеризуется:
а ) снижением симпатико-адреналового бронходилатирующего ответа на физическую нагрузку;
б ) повышением секреции норадреналина;
в ) стимуляцией альфа-адренорецепторов гладких мышц бронхов;
г ) повышением чувствительности альфа-адренорецепторов гладких мышц бронхов к гистамину;
д ) верно все перечисленное.
7. Воспаление дыхательных путей при БА имеет:
б ) обусловлено бактериальной флорой;
в ) купируется антибиотикотерапией;
г ) является защитной реакцией;
д ) отражает срыв защитных механизмов регуляции проходимости бронхов.
8. При разных клинических формах БА воспалительный процесс
+а ) имеет универсальный характер и не зависит от возраста больных;
б ) зависит от клинического фенотипа БА;
в ) полностью обратимо под влиянием бета-агонистов;
г ) полностью обратимо под влиянием антихолинергических средств:
д ) не контролируется глюкокортикостероидами.
9. Характерным признаком атопического механизма БА являются:
а ) развитие симптомов БА непосредственно после контакта с аллергеном; б ) немедленная реакция при постановке кожных проб;
в ) наличие в сыворотке специфичесикх антител IgE к данному аллергену; г ) эффект элиминации;
д ) верно все перечисленное.
10. В регуляции тонуса бронхов принимают участие адренергическая (А) и холинергическая (Б) вегетативная нервная система. Выберите ответ, соответствующий физиологическим эффектам адренергических (А) и холинергических (Б) механизмов: 1.расслабление гладких мышц бронхов. увеличение мукоцилиарного клиренса; 2. сокращение гладких мышц, увеличение освобождения эндогенных спазмогенов бронхов; 3. расширение периферических кровеносных сосудов, снижение освобождения эндогенных спазмогенов;; 4. снижение клеточной проницаемости и экссудации плазмы в слизистую дыхательных путей, торможение пролиферации гладкомышечных клеток дыхательных путей; 5. нарушение мукоцилиарного транспорта, отек и экссудация слизистых дыхательных путей; 6. гиперплазия гладкой мускулатуры бронхов и ремоделирование дыхательных путей.
11. Гиперреактивность бронхов – это
а ) быстрое увеличение ОФВ1 или ПСВ на 200 и более мл. от исходного значения через 10-20 минут после ингаляции бронхолитика быстрого действия;
б) быстрое увеличение ОФВ1 или ПСВ более 12% от исходного значения через 10-20 минут после ингаляции бронхолитика быстрого действия;
в) изменение бронхиальной проходимости в течение 1 суток, которая проявляется колебаниями ПСВ или ОФВ1 в исследуемый период;
г) изменение бронхиальной проходимости в течение нескольких дней, которая проявляется колебаниями ПСВ или ОФВ1 в исследуемый период;
д) повышение бронхоконстрикторного ответа на широкий спектр экзогенных и эндогенных стимулов, приводящее к вариабельной бронхиальной обструкции.
12. Механизмы обструкции бронхов при БА характеризуются:
а) острым спазмом гладкой мускулатуры бронхов, практически полностью обратим под влиянием бронхолитиков;
б ) отеком бронхиальной стенки;
в ) хронической обструкцией вязким секретом (гиперсекреция слизи);
г ) ремоделированием стенки бронхов;
д ) верно все перечисленное.
13. При БА воспалительный процесс
а ) чаще не опускается ниже респираторных бронхиол;
б ) сопровождается повышенной секрецией слизи, экссудацией белков сыворотки, слущиванием эпителия образованием клеточного детрита;
в ) для разрешения воспаления требуется длительное время;
г ) при переходе воспаления на легочную ткань возможно развитие деструктивной эмфиземы;
д ) верно все перечисленное.
14. Структурные изменения матрикса бронхов при БА характеризуются:
а ) отложением коллагена и протеингликанов под базальной мембраной;
б ) гипертрофией и гиперплазией гладкой мускулатуры бронхов;
в ) пролиферацией сосудов бронхиальной стенки;
г ) увеличением числа бокаловидных клеток и гипертрофией подслизистых желез;
д ) верно все перечисленное.
15. Персистирующее воспаление мелких дыхательных путей и формирование воздушных «ловушек» характеризуется:
16. Диагностическими критериями БА являются: А) эпизоды одышки, кашля, свистящих хрипов, заложенности в грудной клетке, особенно ночью и в ранние утренние часы; Б) появление симптомов после воздействия определенных факторов (аллергенов при атопической астме, физической нагрузки, НПВП, после ОРВИ и пр.); В)
обратимость обструкции бронхов после ингаляции В2- агонистов быстрого действия; Г) прогрессирующая одышка; Д) хронический кашель; Е) хроническое легочное сердце Выберите ответ
17. Контроль над бронхиальной астмой предполагает:
а ) отсутствие симптомов астмы;
б ) отсутствие необходимости в экстренных визитах к врачу;
в ) отсутствие потребности в дополнительных приемах Бета-2 агонистов;
г ) суточные колебаниях ПСВ менее 10-15 %, недельные – менее 14-18%,
д ) верно все перечисленное.
18. Полный контроль над бронхиальной астмой означает, что эффект от лечения достигнут и поддерживается с учетом безопасности лечения и риска побочных явлений лекарственной терапии
а ) на протяжении 1 месяца;
б ) на протяжении 2 месяцев;
в ) на протяжении 3-4 месяцев;
г ) на протяжении 12 месяцев;
д ) на протяжении более 1 года.
19. Стойкая ремиссия бронхиальной астмы наступает при отсутствии обострений свыше
20. Тяжелое обострение бронхиальной астмы характеризуют:
а ) ПСВ после первого введения бронхолитика >80% от должного, SрО2> 95%;
б ) ПСВ после первого введения бронхолитика 60-80% от должного, .SрО2 91-95%;
в ) участие в дыхании вспомогательной мускулатуры, громкие свистящие хрипы при аускультации легких;
г ) частота дыхания до 30 в мин., ЧСС 100-120 уд. в мин;
д ) ПСВ после первого введения бронхолитика 15% и > 400 мл от исходных значений,
б ) > 2-х случаев положительного результата оценки реакции на бронхорасширяющее средство (увеличение ОФВ1 >12% и > 200 мл по сравнению с исходным значением);
г ) высокий уровень общего IgE;
24. Лекарственные средства, контролирующие течение бронхиальной астмы
а ) принимаются ежедневно и длительно;
б ) принимаются только в период обострения;
в ) показаны при легкой интермитирующей БА;
г) не являются обязательными при легкой персистирующей БА;
д ) включают антигистаминные препараты.
25. Ингаляционные бета 2-агонисты (бета 2-адреномиметики) длительного действии(ДДБА) при БА
а ) используются только в сочетании с ИГКС;
б ) используются в виде монотерапии;
в ) используются при легкой персистирующей БА;
г ) используются при легкой интермити рующей БА;
д ) противопоказаны при сопутствующей гипертонической болезни.
26. Системные глюкокортикостероиды (СГКС) при БА показаны
а) при неконтролируемой БА в виде непродолжительного (10-14 дней) курса; б ) при тяжелой неконтролируемой БА назначаются на длительный срок;
в ) при астматическом статусе;
г ) при приступе БА. Некупирующемся в течение часа бронхолитиками;
д ) верно все перенчисленное.
27. Тактика терапии БА, если астма остается под контролем не менее 3 месяцев заключается
а ) в приеме препаратов, контролирующих заболевание в прежней дозе;
б ) в уменьшение поддерживающей терапии;
в ) в прекращение поддерживающей терапии;
г ) в применении препаратов только для купирования симптомов;
д ) замене препарата, контролирующего заболевание на препарат другой группы.
28. Прекращение поддерживающей терапии возможно, если контроль над БА сохраняется при минимальной дозе препарата, контролирующего течение заболевания и отсутствие рецидива симптомов
29. Для лечения приступов астмы во избежание усиления кашля не рекомендуются
а ) ингаляционные муколитические препараты;
б ) ингаляционные симпатомиметики;
г ) ингаляционные антихолинергические средства;
30. При тяжелом обострении БА показанием для перевода больного в отделение интенсивной терапии является:
а ) РаО2 45 мм.рт.ст., через 6-12 часов от начала лечения;
источник

Обследование, основанное на сборе анамнеза, внешнем осмотре, пальпации, прослушивании и простукивании называется физикальным. Именно с такого метода диагностики начинается определение типа болезни.

- В каком возрасте начались астматические приступы, возможно какие детские болезни привели к астме. Это может быть коклюш, корь и другие, которые могут негативно повлиять на дыхательную систему.
- Были ли среди родственников астматики, это позволяет проследить генетическую связь, возможно кто-то из близких имел сильные аллергии.
- С какими раздражителями связаны приступы. Такие раздражители называются триггерами, и среди них может быть физическая нагрузка, холодный влажный воздух, микроскопические частицы шерсти и кожи собак, кошек, пыльца цветов разных растений, запыленность в помещении пылью определенного типа, продукты питания.
- Нужно узнать, как именно проходят приступы. Ведь при астматическом кашле пациенты принимают положение, при котором вдох менее мучительный, например, опираются руками о стол, расслабляя при этом плечевой пояс.
- Есть ли звуки при кашле, ведь свист при дыхании — это признак астматического сужения бронхов. Чтобы услышать характерные звуки при дыхании и приступах, не нужно прослушивать грудь стетоскопом, их хорошо слышно и на небольшом расстоянии.
- Долго ли длится приступообразный кашель, пропадает ли он после приема бронхолитических лекарств.
- После приступа наблюдается выделения вязкой, но прозрачной, как стекло мокроты, которая освобождает бронхи, таким образом облегчается дыхание, такие особенности также нужно узнавать при опросе.
Внешний осмотр проходит следующим образом:
- Врач смотрит на грудную клетку, которая может иметь вид, похожий на бочку. Такую форму грудная клетка приобретает вследствие развития эмфиземы, расширения легких, и, как результат — увеличение размеров грудной клетки;
-
Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе.
- Постукивание пальцами не может эффективно сообщить информацию на ранних этапах астмы. Но если болезнь длится долго, то пальпацией и постукиванием можно услышать пустоту (звук картонной коробки), которая образовалась из-за эмфиземного расширения легких.
Лабораторные исследования проводятся в следующих направлениях:
- анализ крови направлен на определение количества эозинофилов — этот вид лейкоцитов является показателем аллергических процессов в организме;
-
если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии;
- в мокроте под микроскопом можно обнаружить эозинофилы;
- в анализе мокроты присутствуют кристаллические вкрапления — особенные кристаллы Шарко-Лейдена и спиралевидные кристаллы Куршмана;
- мокрота при астме специфическая, отличается от мокроты при бронхите, структура двухслойная, консистенция густая, по густоте вязкая;
- методом проделывания царапин на коже (скарификации) берут пробы на аллергены, по которым уточняют аллергический возбудитель (триггер) бронхоспазма, аллергены вызывают на коже покраснение и зудящие ощущения;
- кал берут для определения гельминтов, которые могут размножиться до инвазивного количества и вызвать аллергическую интоксикацию организма, что также может влиять на возникновение приступов.
С помощью специально разработанных аппаратов проводится инструментальная диагностика. На первом месте в аппаратной диагностики стоит пикфлуометрия. На пикфлоуметре, который являет собой трубочку с нанесенной шкалой, измеряется самая большая скорость потока воздуха при выдохе, сделанном с максимальным усилием (форсированный выдох). Такая пиковая скорость выдоха называется ПСВ. Этот тест доступен детям с четырех лет, также он применяется и для взрослых.
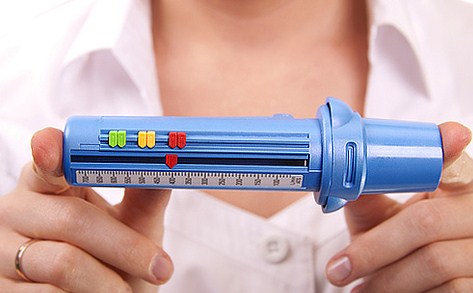
Измерительные процессы проводятся дважды в день, сутра и ближе к вечеру. Делаются три попытки, из которых выбирается та, которая сделана наиболее правильно. На трубку нанесена шкала с зеленой, желтой и красной зоной, которые обозначают степень проблемы. Но эта шкала не унифицирована, она подбираются путем индивидуальных двухнедельных исследований каждого больного. Если показатели в зеленой зоне, значит, что симптомы астмы под контролем, желтая зона — возможно обострение, при красной зоне нужно немедленно спешить человеку на помощь.
Больной должен зафиксировать лучшее значения ПСВ, и при дальнейшем использовании прибора при определении обструктивных изменений надобно соотносить с этим значениям другие показатели шкалы. Нужно правильно делать выдох форсированным способом, результаты записывать в дневник, чтобы с этими результатами ознакомить позже лечащего врача. Возможно, в вашем городе есть школа для больных астмой (где доктора рассказывают, как лечить это заболевание), поинтересуйтесь у доктора.

Спирограмма показывает форсированную жизненную емкость легких, сокращенно ФЖЕЛ, а также объем форсированного выдоха за одну секунду, сокращенно — ОФВ1, и так называемую пиковую скорость выдоха (ПСВ). Высчитывается индекс Тиффно, который составляет ОФВ1 поделить на ФЖЕЛ, у здоровых людей этот показатель выше 0,75.
Если при подозрениях на астму показатели спирографа в пределах нормы, делают медицинскую провокацию — дают больному метхолин или гистамин в виде ингаляций и сравнивают спирограмму с обычной обструкцией и под действием этих лекарств.
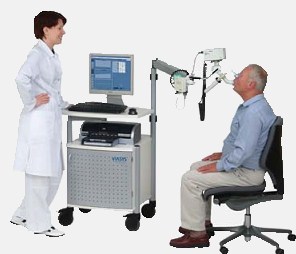
Но анализ дыхания может не дать четких результатов в случае, если заболевание являются профессиональным и приступ вызывает вещество, присутствующее только на работе. Чтобы диагностировать профессиональную астму, нужно кроме тестов дыхания изучить анализы и с помощью опроса выявить аллерген на рабочем месте пациента.
Если болезнь уже долго прогрессирует, развивается эмфизема, увеличение в объеме легких, которые на рентгенологической фотографии видимы как более прозрачные.
Томографию также назначают не во всех случаях, а только тогда, когда кашель и удушье не проходят длительное время, не смотря на лечение, и есть подозрения на наличие других болезней.
Диагностика астматических приступов у детей имеет особенности, поскольку они часто болеют респираторными и другими заболеваниями с похожими симптомами. Прежде всего у детей выясняют зависимость приступов от действий аллергенов, также возможную склонность к аллергии на генетическом уровне — есть ли близкие родственники с сильной аллергией на что-либо, это позволяет уточнить диагноз.

У детей исследуют внешнее дыхание с помощью приборов, предварительно дав бронходилататоры (препараты, расширяющие просвет в бронхах). Также сдают анализы, чтобы отследить наличие гельминтов и воспалительного процесса в организме, иногда проводят аллергологический тест. Но некоторые современные врачи отказываются от тестов на аллергены, резонно указывая на то, что в большинстве случаев аллергены вполне обычны и избежать их влияния довольно трудно.
У детей бронхиальная астма полностью излечима в большинстве случаев, однако для успешного лечения имеет большое значение своевременная диагностика бронхиальной астмы и правильное лечение, которое состоит не только в приеме медикаментов, но и в укреплении организма.
Люди пожилого возраста имеют множество заболеваний, которые могут хронически проходить долгие годы. Симптомы этих болезней могут накладываться на астматические, и клиническая картина становится нечеткой.

Кроме того, рекомендуется проводить функциональные методы выявления бронхиальной астмы, включающие ЭКГ, рентгенографию, пикфлоуметрию (это исследование нужно делать в течение 2 недель). Только после выполнения всех диагностических мероприятий назначается симптоматическое лечение бронхиальной астмы.
источник
Диагностика бронхиальной астмы выполняется, ориентируясь на полное комплексное обследование организма пациента. От правильно проведенной диагностики зависит получение положительных результатов лечения.
Протоколы (стандарты) определения заболеваемости, а также дальнейшего лечения взрослого населения и детей учитывают различные методики: клинический осмотр, сбор анамнеза, выявление симптоматики, лабораторная диагностика.
После проведения необходимых мероприятий для каждого больного подбирается индивидуальная схема лечения, которая способствует снижению заболеваемости и облегчению состояния больного. Дифференциальная диагностика бронхиальной астмы учитывает все аспекты (анализы, симптоматику, анамнез, аллергологическое исследование и дыхательную функциональность.).
Современная диагностика при развитии бронхиальной астмы является важной задачей для врача, так как адекватное лечение способно обеспечить полный контроль над заболеванием при полной нейтрализации симптоматики у детей и взрослых. Для этого оцениваются все критерии астмы с исключением ХОБЛ и постановкой предварительного диагноза.
Протоколы диагностики проводятся в несколько этапов:
Бронхиальная астма, в зависимости от степени заболеваемости, определяется наиболее часто в детском и подростковом возрасте. Как правило, наблюдается генетическая предрасположенность к развитию астматических заболеваний. Кроме того, ее развитие возможно на фоне ХОБЛ.
Бронхиальный приступ нередко связан с воздействием определенных факторов, провоцируя характерную симптоматику (одышку, кашель, свистящее дыхание, слабость и т.д.). Приступ способен появиться внезапно. Его можно купировать при помощи ингаляционных бронхолитиков. Если после использования ингалятора приступ не снимается, необходимы дальнейшие протоколы диагностики, а также исключение ХОБЛ.
В начальной стадии заболевания профессиональная диагностика не способна определить какие-то определенные протоколы в определении бронхиальной астмы, кроме исключения ХОБЛ. Во время затяжного приступа может возникнуть симптом «бочкообразной грудной клетки», что связано с затрудненным выдохом. В результате этого возможно постепенное развитие эмфиземы, критерии и протоколы которой зависят от выраженности симптоматики и стадии заболеваемости. От результатов визуального осмотра может зависеть дальнейшее лечение.
Немаловажным способом профессиональной диагностики является перкуссия (выстукивание) и аускультация (выслушивание) легких. По мере развития приступа можно услышать свистящее дыхание и хрипы в легких. Перкуссия эффективна при длительном течении заболевания и эмфиземе.
Лабораторная диагностика предполагает назначение проведения различного вида анализов, среди которых:
- биохимический анализ крови — определяет количество эозинофилов, являющихся маркерами аллергического процесса. Кроме того, этот анализ в совокупности с аллергологической пробой, позволяет выявить конкретный аллерген, на который острее всего реагирует организм;
- общий анализ крови — позволяет выявить воспалительные процессы, ХОБЛ и интоксикацию в организме больного. Забор крови выполняется натощак;
- общий анализ мокроты — выявляет характерные астматические маркеры с характерными спиралями Куршмана и кристаллами Шарко – Лейдена. При этом определяется вязкая и густая мокрота, которая может расслаиваться двумя слоями. При микроскопическом исследовании определяются эозинофилы;
- анализ кала — способствует выявлению паразитарных инвазий, которые нередко провоцируют развитие бронхиальной астмы. Например, аскариды при своей цикличности развития способны проникнуть через легочную систему, вызывая общую интоксикацию организма, ослабление иммунной системы, повышенную аллергизацию пациента;
- аллергопроба (включая скарификационную) — критерии проведения аллергопробы позволяют уточнить наличие триггера в крови, который вызывает ответную цепь реакций в крови, приводя к бронхоспазму. При положительном ответе могут наблюдаться местные признаки воспаления (зуд, гиперемия, отек и т.д.).
Наиболее сложно диагностировать астму при наличии обструктивного бронхита (ХОБ). Этот процесс проявляется, как хроническая обструктивная болезнь легких (ХОБЛ).
Протоколы выполнения этого вида диагностики служат показателями для постановки итогового диагноза.
Профессиональная рентгенография способна выявить повышенную воздушность легочной ткани (эмфизему) и усиленный легочный рисунок за счет активного притока крови к легочной ткани. Тем не менее, следует учитывать, что иногда даже рентгенограмма не может выявить изменения. Поэтому принято считать, что методы рентгенографии глубоко неспецифичны.
Этот метод служит для определения ФВД (функций внешней дыхательной деятельности) и является достаточно эффективным. Профессиональная спирометрия способна определить ряд главных показателей дыхательной деятельности.
Диагностика спирометрии выглядит следующим образом:
- пациенту предлагается дышать через специальный прибор (спирометр), который обладает чувствительностью и фиксирует все изменения дыхания;
- анализ проведенного обследования сравнивается (врачом или пациентом) с рекомендуемыми показателями ФВД;
- на основании профессиональной сравнительной характеристики внешнего дыхания врач устанавливает предварительный диагноз (для 100% уверенности в диагнозе одной спирометрии недостаточно);
- если у больного наблюдается бронхообструктивные нарушения (исключая ХОБЛ) это может говорить о проявлении бронхиальной астмы.
Помимо этого, спирометрические данные позволяют определить тяжесть астматического приступа и эффективность проводимого лечения в том случае, когда оно использовалось.
Этот метод диагностирования относится к нововведениям для контроля и определения развития бронхиальной астмы у взрослого пациента. Мониторинговый протокол с участием пикфлоуметра обладает следующими преимуществами:
- позволяет определить обратимость бронхиальной обструкции;
- возможность оценки тяжести течения болезни;
- протоколы пикфлоуметрии позволяют спрогнозировать период, когда возникает астматический приступ, в зависимости от степени заболеваемости;
- возможность выявления профессиональной астмы;
- мониторинг эффективности проводимого лечения.
Пикфлоуметрию следует выполнять ежедневно. Это позволяет получить более точные результаты диагностики.
При помощи этого способа профессиональной диагностики определяется пиковая объемность и максимальная объемная скорость на различных уровнях, учитывая процентное соотношение ФЖЕЛ (форсированную жизненную емкость легких). Измеряют максимальную скорость на уровне в 75%, 50% и 25%.
Наиболее затруднительны протоколы определения профессиональной астмы, так как приступ могут вызвать некоторые химические соединение, присутствующие в воздухе. Для подтверждения
СТАТЬЯ НАХОДИТСЯ В РУБРИКЕ — заболевания, астма.
Copyright © 2015-2019 Аллергия. Материалы данного сайта являются интеллектуальной собственностью владельца интернет площадки. Копирование информации с данного ресурса, разрешено только при указании полной активной ссылки на источник. Перед применением материалов сайта, обязательна консультация с врачем.
источник
9. К бронхообструктивному синдрому при хроническом бронхите относится все, кроме:
Г. затруднения выделения мокроты
Д. спиралей Куршмана в мокроте
10. Механизм действия эуфиллина:
В. противоаллергическое действие
Г. адреномиметическое действие
Д. антигистаминное действие
11. При хронических обструктивных заболеваниях легких возможны все осложнения, кроме:
А. Правожелудочковой недостаточности
В. Дыхательной недостаточности
Г. Левожелудочковой недостаточности
12. У больного БА эмфизема легких. Какая основная жалоба будет при этом заболевании?
13. Для хр. обструктивного бронхита характерны следующие изменения при спирографии:
А. ЖЕЛ 5000 мл (100% должн.), ФЖЕЛ 3900мл (96% должн.), индекс Тиффно 78% (в Н до 70%)
Б. ЖЕЛ 5000 мл (98% должн.), ФЖЕЛ 2600мл (94% должн.), индекс Тиффно 52%
В. ЖЕЛ 4600 мл (87% должн.), ФЖЕЛ 4000мл (105% должн.), индекс Тиффно 87%
14. Для приступа бронхиальной астмы характерно все, кроме:
Б. дискантовых сухих хрипов
В. мелкопузырчатые влажные хрипы
Г. кашель с трудноотделяемой вязкой мокротой
15. Осложнениями БА при лечении глюкокортикоидами являются все, кроме:
Г. Патологические переломы костей
Е. Артериальная гипертензия
16. Нехарактерный симптом для БА:
Д. Частый непродуктивный кашель.
17. Следующие утверждения справедливы для бронхиальной астмы, кроме одного:
А. приступ купируется ингаляцией сальбутамола
Б. в мокроте могут быть найдены кристаллы Шарко-Лейдена
В. наличие эмфиземы легких
Г. при затянувшемся приступе выслушиваются влажные хрипы
Д. болезнь развивается в любом возрасте
18. Из ингаляционных глюкокортикостероидов самая низкая биодоступность у:
19. Каков механизм действия сальбутамола (беротека)?
Б. стимуляция бета-рецепторов
В. блокада альфа-рецепторов
Г. блокада гистаминорецепторов
Д. непосредственное влияние на гладкую мускулатуру бронхов
20. У 60-летнего больного, страдающего хроническим обструктивным бронхитом, в последнее
время стали возникать пароксизмы мерцания предсердий, проходящие самостоятельно или под
влиянием сердечных гликозидов. Обсуждается вопрос о назначении антиаритмических препаратов
для предупреждения пароксизмов. Какой из препаратов нецелесообразен в данной ситуации?
21. Для астматического состояния характерны все признаки, кроме:
Г. уменьшение дыхательных шумов
Д. признаки острого легочного сердца
22. Какой фактор не участвует в механизме удушья при бронхиальной астме?
Г. повышенная секреция слизи
Д. нарушение выделения мокроты
23. Компоненты бронхиальной обструкции следующие, кроме:
Д. отека слизистой оболочки
24. Что является противопоказанием для назначения бета-адреноблокаторов?
Б. желудочковая тахикардия
В. пароксизмальная наджелудочковая тахикардия
Д. артериальная гипертензия
25. При приступе бронхиальной астмы эффективны все препараты, кроме:
26. Какой показатель лучше всех показывает бронхиальную обструкцию при БА ?
А. диффузионная способность (по углекислому газу)
В. максимальная вентилляция легких (МВЛ)
Д. жизненная емкость легких (ЖЕЛ)
27. К ß2 — адреномиметикам короткого действия относятся все, кроме:
28. К противовоспалительным негормональным препаратам относятся все, кроме:
29. К противовоспалительным ингаляционным кортикостероидам относят все, кроме:
30. К ß2 — адреномиметикам короткого действия относятся все, кроме:
31.К механизмам действия негормональных противовоспалительных средств для лечения БА
А. снижают выделение медиатором воспаления ( цитокинов и тучных клеток );
Б. уменьшение чувствительности нервных окончаний бронхов;
В. производят дезагрегантный и антикоагуляционный эффекты
Г. тормозят активность эозинофилов, макрофагов, нейтрофилов.
32. К причинам развития астматического статуса относят все, кроме:
А. массивный контакт с аллергенами;
Б. лекарственная аллергия и полипрагмазия (бета-блокаторы и др.);
Д. передозировка муколитиков.
33. К причинам развития хронического легочного сердца относят все, кроме:
А. заболевания бронхолегочного аппарата ( БА. бронхит, фиброзы, гранулематозы)
В. Заболевания с поражением сосудов легких ( васкулиты);
Г. торакодифрагмальные поражения ( кифоз, Бехтерева, плевральные шварты)
Д. ожирение ( синдром Пиквика).
34. В лечение астматического статуса используют все препараты, кроме:
35. В лечении легочного сердца применяются все препараты, кроме:
А. ингибиторы АПФ и антагонисты рецепторов АТ II;
Г. периферические вазодилятаторы и нитраты ( корватон);
36. Какой препарат относят к 1 ступени лечения БА?
А. ß2 — адреномиметики короткого действия
В. ингаляционные кортикостероиды (ИКС)
37. Какие препараты относят к 2 ступени лечения и контроля БА?
А. ß2 — адреномиметики короткого действия, интал, теофиллины
В. ИКС, пролонгированные теофиллины.
Г. ß2 — адреномиметики короткого действия, ИКС, интал.
38. Какие препараты относят к 3 ступени лечения и контроля БА?
А. ИКС, пролонгированные теофиллины, интал;
Б. ИКС, пролонгированные теофиллины, антихолинергические, ß2 — адреномиметики короткого
действия и пролонгированного.
В. ß2 — адреномиметики короткого действия, ИКС, интал, пероральные кортикостероиды
Г. ИКС, пролонгированные теофиллины, пероральные глюкокортикостероиды (ГКС)
39. Какие препараты относят к 4 ступени лечения и контроля БА?
А. ИКС и пролонгированные теофиллины
В. пероральные ß2 — адреномиметики или ß2 — адреномиметики пролонгированные;
Д. ингаляционные антихолинергические средства и ß2 — адреномиметики короткого действия.
40. К методам элиминационной терапии БА относятся все, кроме:
Б. создание гипоаллергенности быта;
В. соблюдение гипоаллергенной диеты;
Д. сведение к минимуму лекарственной терапии.
ЭТАЛОНЫ ОТВЕТОВ ПО ТЕМЕ «БА, ЛЕГОЧНОЕ СЕРДЦЕ»
| 1.В | 9.Д | 17.Г | 25.А | 33.Б |
| 2.А | 10.А | 18.В | 26.Г | 34.А |
| 3.А | 11.Г | 19.Б | 27.Г | 35.Б |
| 4.Г | 12.Г | 20.Г | 28.В | 36.А |
| 5.Д | 13.Б | 21.В | 29.В | 37.Г |
| 6.Г | 14.В | 22.А | 30.Б | 38.Б |
| 7.Г | 15.А | 23.Б | 31.В | 39.Г |
| 8.Г | 16.Б | 24.Г | 32.Д | 40.А |
Ф.И.О.________________________ 5 К. ГР______
ТЕСТ «БРОНХИАЛЬНАЯ АСТМА» ОТВЕТ
ЗАПОЛНЯТЬ ПУСТЫЕ КЛЕТОЧКИ
| 1. | 9. | 17. | 25. | 33. |
| 2. | 10. | 18. | 26. | 34. |
| 3. | 11. | 19. | 27. | 35. |
| 4. | 12. | 20. | 28. | 36. |
| 5. | 13. | 21. | 29. | 37. |
| 6. | 14. | 22. | 30. | 38. |
| 7. | 15. | 23. | 31. | 39. |
| 8. | 16. | 24. | 32. | 40. |
Ф.И.О.________________________ 5 К. ГР______
Дата добавления: 2017-01-28 ; просмотров: 6082 | Нарушение авторских прав
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Исследование функции внешнего дыхания у больных бронхиальной астмой является обязательным и позволяет объективизировать степень бронхиальной обструкции, ее обратимость и вариабельность (суточные и недельные колебания), а также эффективность проводимого лечения.

Спипография — графическая регистрация объема легких во время дыхания Характерными спирографическими признаками нарушения бронхиальной проходимости у больных бронхиальной астмой являются следующие:
- снижение форсированной жизненной емкости легких (ФЖЕЛ) и объема форсированного выдоха за первую секунду (ОФВ1), причем ОФВ — наиболее чувствительный показатель, отражающий степень бронхиальной обструкции;
- снижение индекса Тиффно (соотношение ОФВ1/ЖЕЛ), как правило он менее 75%. При бронхиальной обструкции снижение ОФВ более выражено, чем ФЖЕЛ1, поэтому индекс Тиффно всегда снижается.
Измерение указанных подателей следует производить 2-3 раза и за истинное значение принимать наилучший показатель. Полученные абсолютные величины сопоставляют с должными, которые вычисляют по специальным номограммам с учетом роста, пола, возраста пациента. Кроме вышеназванных изменений спирограммы, при обострении бронхиальной астме значительно возрастает остаточный объем легких и функциональная остаточная емкость.
При частых обострениях заболевания и развитии эмфиземы легких выявляется снижение жизненней емкости легких (ЖЕЛ).
Пневмотахография регистрация в двухкоординатной системе петли «поток-объем» — скорости экспираторного потока воздуха на участке 25-75% ФЖЕЛ, т.е. у середине выдоха. С помощью этого метода рассчитывают пиковуно объемную скорость (ПОС), максимальные объемные скорости иа уровне 25%, 50%, 75% ФЖЕЛ (МОС25, МОС50, М0С75) и средние объемные скорости СОС25, 75.
По данным пневмотахографии (анализа петли «поток-объем») можно диагностировать нарушение бронхиальной проходимости на уровне крупных, средних или мелких бронхов. Для обструкции преимущественно на уровне центральных дыхательных путей, крупных бронхов характерно выраженное снижение объемной скорости форсированного выдоха в начальной части нисходящей ветви кривой «поток/объем» (ПОС и МОС25 в % к должным величинам снижены более значительно, чем MOC50 и МОС75). При периферической бронхиальной обструкции, наблюдающейся при бронхиальной астме, характерны вогнутый xaрактер кривой выдоха ц значительное снижение максимальной объемной скорости на уровне 50-75% ФЖЕЛ (МОС50, МОС75).
Определение ОФВ1 индекса Тиффно и пневмотахографию с построением кривой «поток-объем» целесообразно проводить до и после применения бронходилататоров, а также для оценки степени тяжести заболевания и контроля за течением бронхиальной астмы (2 раза в год).
Пикфлуометрия — метод измерения максимальной (пиковой) объемной скорости воздуха во время форсированного выдоха (пиковой скорости выдоха) после полного вдоха.
Показатель пиковой скорости выдоха (ПСВ) тесно коррелирует с ОФВ1. В настоящее время сконструированы и широко применяются портативные индивидуальные пикфлоуметры. Пикфлоуметрия проводится несколько раз в течение суток, до и после приема бронходилататоров. Обязательным является измерение ПСВ утром (сразу после подъема больного), затем через 10-12 ч (вечером). Пикфлоуметрия должна производиться врачом во время приема больного, а также ежедневно самим больным. Это позволяет сказать о стабильности и тяжести течения бронхиальной астмы, выявить факторы, вызывающие обострение заболевания, эффективность проводимых лечебных мероприятий.
Нормальные величины ПСВ у взрослых можно определить с помощью номограммы.
Для достоверной бронхиальной астмы характерны следующие изменения ПСВ:
- увеличение ПСВ более, чем на 15% через 15-20 минут после ингаляции бета2-стимуляторов короткого действия;
- суточные колебания ПСВ составляют 20% и более у больных, получающих бронхолитики, и 10% и более у пациентов без бронхолитической терапии;
Суточные колебания ПСВ определяются по следующей формуле:
Суточные колебания ПСВ в % (ПСВ сут в %) = ПСВ макс — ПСВ мин / ПСВ средн х 100%
- уменьшение ПСВ на 15% и более после физической нагрузки или после воздействия других триггеров.
Бронходилатационные пробы используются для уточнения степени обратимости бронхиальной обструкции. Определяют показатели ОФВ1, индекс Тиффно, показатели кривой «поток-объем» (пневмотахографии) и пикфлоуметрии до и после применения бронходилататора. О состоянии бронхиальной обструкции судят на основании абсолютного прироста ОФВ1 (Δ ОФВ1исх%)»
ΔОФВ1исх % = ОФВ1дилат (мл)-ОФВ1исх(мл) / ОФВ1исх(мл) х 100%
Примечания: ОФВ1дилат (мл) — объем форсированного выдоха за первую секунду после применения бронходилататоров; ОФВ1 исх (мл) — объем форсированного выдоха за первую секунду исходный, до применения бронходилататоров.
Специфических изменений при рентгенологическом исследовании легких не выявляется. Во время приступа бронхиальной астмы, а также при частых ее обострениях обнаруживаются признаки эмфиземы легких, повышенная прозрачность легких, горизонтальное положение ребер, расширение межреберных промежутков, низкое стояние диафрагмы
При инфекционно-зависимой бронхиальной астме рентгенологическое исследование может выявить признаки, характерные для хронического бронхита (см соответствующую главу), пневмосклероза.
Во время приступа бронхиальной астмы обнаруживаются признаки повышенной нагрузки на миокард правого предсердия: высокие остроконечные зубцы Р в отведениях II, III, aVF,V„ V„ возможен поворот сердца вокруг продольной оси по часовой стрелке (правым желудочком вперед), что проявляется появлением глубоких зубцов S в грудных отведениях, в том числе и в левых. После купирования приступа указанные ЭКГ-изменения исчезают. При тяжелом течении бронхиальной астмы, частых ее обострениях постепенно формируется хроническое легочное сердце, что проявляется ЭКГ-признаками гипертрофии миокарда правого предсердия и правого желудочка.

Определение газового состава артериальной крови позволяет более объективно оценить тяжесть обострения заболевания, а также является необходимым при астматическом статусе. Выраженная бронхиальная обструкция (ОФВ1 — 30-40% от должного, ПСВ

- Клиническое наблюдение и выявление глюкокортикоидной недостаточности: отсутствие эффекта при длительном лечении глюкокортикоидами, кортикозависимость, возникновение пигментации кожи, наклонность к артериальной гипотензии, ухудшение состояния (иногда развитие астматического состояния) при отмене преднизолона или уменьшении дозы.
- Снижение содержания в крови кортизола, 11-ОКС, уменьшение выделения с мочой 17-ОКС, недостаточное повышение экскреции с мочой 17-ОКС после введения адренокортикотропного гормона, уменьшение количества глюкокортикоидных рецепторов на лимфоцитах.

- Ухудшение состояния больной перед или во время менструального цикла, в связи с беременностью и во время климакса.
- Цитологическое исследование влагалищного мазка: признаки уменьшения содержания прогестерона (неполноценность второй фазы цикла или ановуляция).
- Измерение базальной (ректальной) температуры: снижение во вторую фазу менструального цикла.
- Радиоиммунологическое определение содержания эстрогенов и прогестерона в плазме крови: повышение содержания эстрогенов во вторую фазу менструального цикла, нарушение соотношения эстрогены/прогестерон.

- Тяжелое, беспрерывно рецидивирующее течение заболевания (при исключении других причин тяжести течения болезни).
- Положительная внутрикожная проба с аутолимфоцитами.
- Высокий уровень кислой фосфатазы в крови.
- Положительная РБТЛ с фитогемагглютинином.
- Снижение в крови уровня комплемента и выявление циркулирующих иммунных комплексов, противолегочных антител.
- Наличие выраженных, часто инвалидизирующих осложнений глюкокортикоидной терапии.

- Клиническое наблюдение — выявление факторов, способствующих формированию адренергического дисбаланса: чрезмерное применение симпатомиметиков, вирусная инфекция, гипоксемия, ацидоз, эндогенная гаперкатехоламинемия вследствие стрессовой ситуации, трансформация приступа бронхиальной астмы в астматический статус.
- Парадоксальное действие симпатомиметиков — усиление бронхоспазма при их использовании.
- Лабораторная и инструментальная диагностика:
- функциональное исследование проходимости бронхов до и после ингаляции селективных бета2-адреномиметиков: отсутствие возрастания или уменьшение ФЖЕЛ, скорости выдоха после ингаляции симпатомиметика;
- снижение степени гипергликемического ответа на адреналин, появление парадоксальных реакций (снижение уровня глюкозы в ответ на введение адреналина);
- эозинопенический тест с адреналином: снижение эозинопенического ответа на введение адреналина (абсолютное количество эозинофилов в 1 мм 3 крови уменьшается в ответ на введение адреналина менее чем на 50 %);
- гликогенолиз лимфоцитов: снижение степени гликогенолиза в лимфоцитах после инкубации с адреналином.

- Выявление нарушений нервно-психической сферы в преморбидном периоде, в процессе развития заболевания, по данным анамнеза — психологические особенности личности; наличие в анамнезе психических и черепно-мозговых травм, конфликтных ситуаций в семье, на работе, расстройств в сексуальной сфере, ятрогенных воздействий, диэнцефальных нарушений.
- Уточнение нервно-психических патогенетических механизмов (производится психотерапевтом) — определяются истероподобный, неврастеноподобный, психастеноподобный механизмы, которые способствуют возникновению приступов удушья.

- Нарушение бронхиальной проходимости преимущественно на уровне крупных и средних бронхов.
- Бронхорея.
- Высокая эффективность ингаляционных холинолитиков.
- Системные проявления ваготонии — частое сочетание с язвенной болезнью двенадцатиперстной кишки, гемодинамические расстройства (брадикардия, гипотензия), мраморность кожи, потливость ладоней.
- Лабораторные признаки: высокое содержание в крови ацетилхолина, значительное снижение активности сывороточной холинэстеразы, повышение содержания в крови и моче циклического гуанозинмонофосфата.
- Выявление преобладания тонуса парасимпатической нервной системы методом вариационной пульсометрии.

- Клинические наблюдения — возникновение приступов удушья после физической нагрузки, при вдыхании холодного или горячего воздуха, перемене погоды, от резких запахов, табачного дыма при отсутствии доказательств ведущей роли других патогенетических механизмов, формирующих измененную реактивность.
- Снижение показателей бронхиальной проходимости, по данным спирографии и пикфлоуметрии, пробы с вдыханием холодного воздуха, ацетилхолином, PgF2а, обзиданом.
- Положительный ацетилхолиновый тест. Непосредственно перед исследованием готовят растворы ацетилхолина в концентрациях 0.001%; 0.01%; 0.1%; 0.5% и 1% и определяют ОФВ1 и индекс Тиффно. Затем с помощью аэрозольного ингалятора больной вдыхает аэрозоль ацетилхолина в самом высоком разведении (0.001%) в течение 3 минут (если у больного начинается кашель ранее 3 минут — ингаляцию прекращают раньше).
Через 15 минут оценивают состояние больного, производят аускультацию легких и определяют ОФВ1 и индекс Тиффно. Если по клиническим и инструментальным данным нарушений бронхиальной проходимости не выявляется, повторяют исследование со следующим разведением. Тест считается положительным, если индекс Тиффно падает на 20% и более. Даже реакция на 1% раствор учитывается как положительная. Положительный ацетилхолиновый тест патогномоничен для всех форм бронхиальной астмы.
В ряде случаев для определения гиперреактивности бронхов применяется ингаляционный гистаминовыи тест. В этом случае концентрация гистамина
Портал iLive не предоставляет медицинские консультации, диагностику или лечение.
Информация, опубликованная на портале, предназначена только для ознакомления и не должна использоваться без консультации со специалистом.
Внимательно ознакомьтесь с правилами и политикой сайта. Вы также можете связаться с нами!
Copyright © 2011 — 2019 iLive. Все права защищены.
источник
Каковы современные взгляды на патогенез развития БА? Каковы критерии диагноза БА? Каковы принципы достаточности терапевтического контроля за БА? Бронхиальная астма (БА) относится к числу наиболее распространенных заболеваний дыхательных путей.
Каковы современные взгляды на патогенез развития БА?
Каковы критерии диагноза БА?
Каковы принципы достаточности терапевтического контроля за БА?
Бронхиальная астма (БА) относится к числу наиболее распространенных заболеваний дыхательных путей. В России, как и в большинстве стран Европы, БА страдает около 5% взрослого населения и до 7% детей (в 1970 г. заболеваемость составляла от 0,3 до 0,7%). Таким образом, в нашей стране насчитывается примерно 7 млн. больных БА. Однако диагноз БА ставится лишь небольшому числу больных — это примерно 1 млн. человек, которые регулярно обращаются за медицинской помощью в стационары. В то же время подавляющее большинство больных лечатся амбулаторно или не получают лечения вовсе. У пациентов с легким течением заболевания БА часто не диагностируется или им ставится диагноз хронического бронхита.
Накопление новых данных о патогенетических механизмах развития БА к началу 90-х годов потребовало пересмотреть наши взгляды на это заболевание. Согласно современным представлениям, в основе патогенеза БА находится хроническое воспаление дыхательных путей. Таким образом, БА является хроническим воспалительным заболеванием дыхательных путей, в развитии которого играют определенную роль многие клетки и клеточные элементы, особенно тучные клетки, эозинофилы, Т-лимфоциты, нейтрофилы и эпителиоциты.
Наиболее значимыми факторами риска развития БА являются генетическая предрасположенность, проживание в условиях теплого и влажного климата, высокая концентрация аллергенов и поллютантов в окружающей среде.
Важно подчеркнуть, что воздействие повреждающих факторов — аллергенов, поллютантов и агрессивных факторов окружающей среды, а также инфекционных агентов у больных БА приводит к генетически обусловленному чрезмерному воспалительному ответу, для которого характерны отсутствие или недостаточность самоограничивающих механизмов и быстрая хронизация воспалительной реакции.
Наиболее хорошо изучен патогенез атопической (обусловленный гиперчувствительностью немедленного типа) БА. Процесс развития воспаления дыхательных путей в этом случае можно разделить на несколько этапов.
Ранняя астматическая реакция. При попадании аллергена в дыхательные пути он соединяется в комплексы со специфическим IgE. Когда комплексы аллерген — IgE связываются с рецепторами, на поверхности этих клеток наблюдается их активация, которая приводит к дегрануляции тучных клеток и эозинофилов и активному синтезу медиаторов воспаления. Выделение гистамина и других медиаторов тучных клеток приводит к появлению острого бронхоспазма. Развитие тяжелого бронхоспазма занимает от нескольких минут до трех часов, но даже при тяжелой степени бронхообструкции, как правило, можно рассчитывать на быстрое улучшение состояния вследствие истощения запаса медиаторов (гистамин и триптаза) в гранулах тучных клеток. Поэтому бронхоспастическая реакция на этапе раннего астматического ответа продолжается обычно от нескольких минут до нескольких часов и часто купируется без лечения. Применение β2-агонистов на этом этапе развития заболевания, как правило, оказывается достаточно эффективным вследствие бронходилятационного действия препаратов этой группы. Кроме того, уже на ранних этапах развития воспаления эффективны стабилизаторы тучных клеток, ингибирующих механизм дегрануляции. В то же время, с одной стороны, применение кортикостероидов (ГКС) не влечет за собой быстрого терапевтического эффекта, а с другой — нельзя не учитывать способность этих лекарственных средств (ЛС) влиять на механизмы дальнейшего развития воспалительной реакции.
Поздняя астматическая реакция. Основной цитохимический механизм этой фазы — инфильтрация стенки бронхов гранулоцитами и тромбоцитами, которые выделяют целый ряд медиаторов воспаления, в результате чего появляются отек и инфильтрация стенок бронхов гранулоцитами и лимфоцитами, увеличение числа тканевых макрофагов с явлениями бронхиальной гиперреактивности. Без соответствующей противовоспалительной терапии процессы воспаления в бронхиальной стенке приобретают хронический самоподдерживающий характер даже в том случае, если контакт с аллергеном не повторяется.
Хроническое течение астматической реакции может наблюдаться в течение многих дней и даже месяцев. На этой стадии происходят рост и дифференцировка предшественников всех линий, главным образом эозинофилов, отмечается эозинофилия в периферической крови. А к бронхоспастическим механизмам формирования бронхообструкции присоединяется обтурационный механизм. Процессы инфильтрации и десквамации эпителия бронхов на этой стадии сменяются регенерацией поврежденных тканей. Параллельно с регенерацией эпителия происходит отложение коллагена под базальной мембраной и формируется субэндотелиальный фиброз. Еще один механизм необратимой перестройки бронхиальной стенки — это гипертрофия и/или гиперплазия гладкомышечных волокон. Воспалительные изменения при бронхиальной астме завершает процесс ремоделирования дыхательных путей. Это понятие включает в себя целый комплекс изменений, происходящих при хроническом воспалении в стенке бронха: гипоплазию и метаплазию клеток эпителия, десквамацию эпителия, гипертрофию бокаловидных желез подслизистого слоя, гипертрофию гладкой мускулатуры, увеличение васкуляризации подслизистого слоя, субэпителиальный фиброз и, наконец, изменение хрящевого слоя.
Патогенез БА не исчерпывается только реакцией эпителия бронхов на вдыхание аэроаллергенов. В основе современного понимания процессов, приводящих к развитию заболевания, лежит представление о неспецифической гиперреактивности дыхательных путей у больных БА. Реализация факторов неаллергической природы происходит благодаря наличию гиперреактивности бронхов — патологически высокой чувствительности эпителия бронхов к повреждающим факторам — уникального патогенетического механизма, который имеется только у больных БА.
При диагностике БА следует в первую очередь оценить жалобы больного и данные анамнеза.
Жалобы. Для больных БА типичны жалобы на приступы кашля или затрудненного дыхания, часто возникающие внезапно на фоне полного благополучия, на экспираторную одышку, дистантные свистящие хрипы и свисты. Важным с диагностической точки зрения является указание на положительный эффект применения бронхолитиков. Отделение мокроты при кашле обычно вызывает облегчение. В промежутках между приступами (особенно в начале заболевания) самочувствие больного может полностью восстановиться.
Анамнез. Чтобы поставить диагноз БА, клиницист при опросе должен выявить наличие следующих признаков: 1) эпизодический характер симптомов обструкции дыхательных путей; 2) обратимый характер этих симптомов после применения бронхолитиков. Кроме того, необходимо исключить альтернативные диагнозы.
Следует обратить внимание на наследственность (наличие БА и других аллергических заболеваний у родственников больного), аллергологический анамнез и сезонность симптомов. Нельзя также упускать из виду такие факторы, как непереносимость пенициллинов, пива, сыров и перенесенные грибковые заболевания в анамнезе (сенсибилизация к грибковым аллергенам). Этот вид аллергии вероятен и в том случае, когда в каком-либо помещении (например, в ванной или подвале) имеется сырость или затхлость. Нередко обострение БА или ее появление впервые может вызвать контакт с домашними животными. Всегда следует рассматривать возможность воздействия аллергенов клеща домашней пыли.
Из-за неспецифической гиперреактивности бронхов больные с БА чрезмерно реагируют не только на аллергены, но и на другие раздражители-триггеры. Например, ухудшение дыхания могут провоцировать запахи парфюмерных изделий, чистящих средств или спреев, а также воздействие теплого и холодного воздуха, выхлопных газов автомобилей, табачного дыма.
Объективное исследование. При объективном осмотре больных БА в промежутке между приступами у них могут полностью отсутствовать отклонения от нормы; в других случаях физикальная картина практически не отличается от аналогичной при других бронхообструктивных заболеваниях, например при хронической обструктивной болезни легких (ХОБЛ). Очень важна оценка симптомов в динамике — их быстрое (минуты, часы) появление и исчезновение после проведения лечебных мероприятий. Речь больного с бронхиальной астмой при тяжелом приступе может быть нарушенной из-за высокой частоты дыхания.
Положение больного — при приступе БА больные предпочитают сидеть (ортопноэ — вынужденное положение больного сидя с опорой руками о колени или кровать); у больных с тяжелым приступом можно заметить втяжение межреберных промежутков и парадоксальные торакоабдоминальные движения. К физикальным симптомам приступа БА относятся следующие.
При перкуссии отмечается коробочный перкуторный звук. По мере прогрессирования заболевания эти изменения происходят и вне приступа, что отражает развитие эмфиземы легких.
Аускультация. Для БА характерна разнообразная аускультативная картина. Ослабление дыхательных шумов при приступе БА может быть следствием острой эмфиземы легких или такого осложнения БА, как пневмоторакс. Отсутствие дыхания над каким-либо отделом легкого («немое легкое») может служить свидетельством обтурации крупного бронха мокротой, «слизистой пробкой» или являться признаком крайне тяжелого бронхоспазма, требующего проведения легочной реанимации. Монотонные сухие хрипы, одинаково звучащие над всей поверхностью легких, свидетельствуют об остром бронхоспазме. Сочетание сухих хрипов высокой и низкой частоты более характерно для длительно персистирующего обострения. При легкой и умеренной обструкции хрипы выслушиваются главным образом на выдохе, с усилением тяжести обструкции — на вдохе и на выдохе.
Исследование функции внешнего дыхания (ФВД). Для диагностики БА применяется исследование легочных объемов. Но более информативным с точки зрения постановки диагноза представляется изучение кривой «поток-объем» (тахиспирометрия). Как правило, при БА отмечается резкое уменьшение объема форсированного выдоха за первую секунду (ОФВ1); в меньшей степени уменьшается общий объем форсированного выдоха. Жизненная емкость легких (ЖЕЛ) также сокращается незначительно (уменьшение ЖЕЛ все же отмечается из-за развития острой эмфиземы). Значительно уменьшаются показатели скорости форсированного выдоха — пиковая скорость выдоха (ПСВ) и средняя мгновенная объемная скорость выдоха — МОС 25-75%. На практике наиболее распространенными и надежными показателями для определения уровня бронхообструкции у больных БА являются ОФВ1 и ПСВ.
Тяжесть бронхообструкции оценивают по соотношению величины ОФВ1 или ПСВ с должным (для пола, возраста и роста больного) показателем:
ОФВ1 или ПСВ1 > 85% от должной величины — норма;
ОФВ1 или ПСВ1 = 85-70% от должной величины — обструкция легкой степени;
ОФВ1 или ПСВ1 = 70-50% от должной величины — обструкция средней тяжести;
ОФВ1 или ПСВ1 12% (предпочтительнее >15% — т. е. примерно 180 мл) через 15 минут после ингаляции β2-агониста;
При оценке ОФВ1 и ПСВ следует ориентироваться на среднестатистические показатели нормы для данной популяции, а в идеале — на индивидуальный лучший показатель данного больного, измеренный в период стабильного состояния. Когда проведение спирометрии или бронхопровокационного теста не представляется возможным, производится оценка вариабельного характера бронхообструкции (> 20%) при многодневном измерении ПСВ в домашних условиях. Этот показатель может также указывать на наличие бронхиальной астмы, однако данный метод обладает меньшей чувствительностью, чем измерение вариабельности ОФВ1. Наблюдения за изменением величины ПСВ можно использовать в дифференциальной диагностике БА у пациентов с хрипами в легких.
Современная клиническая классификация БА складывается из следующих категорий.
- атопическая БА;
- неатопическая БА.
Отдельные клинические варианты неатопической БА:
- аспириновая астма;
- вагусная астма;
- астма физического усилия.
2. Тяжесть течения заболевания
- легкое интермиттирующее течение;
- легкое персистирующее течение;
- умеренное персистирующее течение;
- тяжелое персистирующее течение.
Отдельные клинические варианты тяжелого течения БА:
- нестабильная астма (ночная астма, предменструальная астма, БА с лабильным течением);
- кортикостероидно-резистентная астма;
- кортикостероидно-зависимая астма.
3. Степень обострения БА (оценка состояния больного на момент осмотра):
источник
 Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе.
Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе. если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии;
если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии;

