Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Астма и простуда – нежелательные друзья. Хотя бы потому, что вместе они будут бороться против вас и вашего здоровья. Если у вас астма, простуда может усугубить ее симптомы. Это важно понимать, чтобы знать, какие лекарства от астмы необходимо использовать для предотвращения ее приступов при простуде. Как справиться с астмой и простудой?

Обычно человек дышит через нос и горло, затем воздух попадает в бронхи, которые заканчиваются специальными трубками. В конце этих трубок есть крошечные воздушные мешочки, которые называются альвеолами. Они поставляют кислород в кровь и удаляют оттуда углекислый, когда мы дышим.
Во время нормального дыхания, группы мышц, которые окружают дыхательные пути, находятся в расслабленном состоянии. Воздух по ним движется свободно. Во время приступа астмы происходят три основные изменения: воздух не доходит до дыхательных путей. Человек начинает задыхаться.
Группы мышц, которые окружают дыхательные пути, стягиваются. Это делает дыхательные пути узкими и утяжеляет дыхание. Это ужесточение дыхания называется бронхоспазмом. Оболочки дыхательных путей становится опухшими или воспаленными.
Клетки, выстилающие дыхательные пути, производят больше слизи, более плотной, чем обычно.
Все эти факторы — бронхоспазм, воспаление и образование слизи — причины астмы. Астма вызывает такие симптомы, как затрудненное дыхание, хрипы, кашель, одышка и сложности в говорении.
Простуда – это респираторные инфекции, вызванные вирусами.
Несколько сотен различных вирусов могут привести к симптомам простуды. Эти вирусы могут также повлиять на ваши дыхательные пути, придаточные пазухи носа, глотки, гортани и бронхов.
Не каждый человек с астмой чувствует себя одинаково и имеет те же симптомы, что другой человек с астмой. Симптомы астмы могут варьироваться в зависимости от сложности течения заболевания и организма человека. Они могут быть то мягкими, почти незаметными, то тяжелыми.
Астма не вызывает высокой температуры, озноба, мышечных болей, или боли в горле, как это бывает при простуде. Наиболее распространенные симптомы астмы включают:
Простуда часто начинаются с дискомфорта или боли в горле. Этот дискомфорт сопровождается водянистыми выделениями из носа, чиханием, усталостью, а иногда и небольшим повышением температуры. К этому присоединяется еще и кашель.
В первые несколько дней простуды нос заполнен водянистыми слизистыми выделениями. Эти выделения со временем могут стать плотнее и темнее. Темная слизь не обязательно означает, что у вас бактериальная инфекция – это может быть вирус – возбудитель заболевания.
Позвоните своему врачу, если вы испытываете любой из этих симптомов:
- Лихорадка (с температурой выше 39 градусов Цельсия) или озноб
- Повышенная утомляемость или слабость
- Очень болит горло или ощущается сильная боль при глотании
- Гайморитные головные боли, зубные боли или болезненность верхних скул
- Кашель с большим количеством слизи желтого или зеленого цвета
- Также позвоните своему врачу, если у вас есть другие симптомы, которые вызывают обеспокоенность, например, следующие:
- Увеличение одышки, затрудненное дыхание, хрипы
- Симптомы ухудшаются после семи дней заболевания
- Симптомы неизменны или ухудшаются после 10 дней заболевания
- Боль или припухлость глаз
- «Тяжелая» голова или лицевая боль и припухлость лица
Разработайте вместе с вашим врачом план действий против астмы во время визита к нему. Этот план может помочь вам увеличить дозы или частоту лекарства, которые вы уже принимаете, когда простуда ухудшает симптомы астмы.
Врач обязательно посоветует вам, когда симптомы астмы и простуды требуют вызова врача. Кроме того, вы должны избежать экологических факторов, которые могут способствовать приступу астмы, таких как дым, аллергены, холодный воздух, или химические вещества (например, от средств бытовой химии).
Астма и простуда – это заболевания, содружества которых следует избегать. Если это не получается, не стоит заниматься самолечением, а вовремя обратиться к врачу – при первых же признаках недомогания.
Астма связана с воспалением нижних дыхательных путей — бронхов. Простудные заболевания в результате заражения вирусом ослабляют организм и в особенности – дыхательную систему. Причем вирусы в первую очередь поражают главным образом нос и горло – верхние дыхательные пути. Но и верхние, и нижние дыхательные пути одинаково важны для здоровья и дыхания человека. Поэтому, когда астма с простудой взаимодействуют, человек может испытывать удвоенную нагрузку. От этого страдает и сердце, и другие органы.
Постоянная и тщательная гигиена может уменьшить риск вирусных инфекций, таких как простуда. Предотвратите распространение вирусов простуды, убедившись, что вы и члены вашей семьи регулярно моете руки.
Еще один способ защитить себя от вирусов — получать вакцину от гриппа каждый год. Как и простуда, грипп вызывается вирусом и тоже может вызвать астму.
При сочетании двух заболеваний дыхательной системы – воспаления слизистой бронхов инфекционной этиологии (бронхита) и сужения их просветов при сенсибилизации (бронхиальной астмы) – может диагностироваться бронхит при бронхиальной астме.
источник
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Наверное, все из читающих эту книгу не один раз переносили острую респираторную вирусную инфекцию (ОРВИ). В периоды эпидемий респираторных заболеваний — гриппа или других — ОРВИ заболеть может каждый: и больной астмой, и совершенно здоровый человек. Могу сказать уверенно, что для многих эта проблема как одинаково ежегодно возникает, так и одинаково ежегодно протекает: появляется температура, саднение и першение в носоглотке, насморк или заложенность носа, слабость и т. д. Увеличивается в карманах и сумочках количество носовых платков, а в коллективах — больничных листов. Но, несмотря ни на что, многие стойко переносят все невзгоды на ногах и «героически» продолжают посещать работу или в вынужденные «вирусные каникулы» успевают решить много бытовых проблем. А по «возвращении в строй» на вопрос: «Как же вы лечились?», следует, как правило, однотипный ответ: «Горячий чай (молоко) с малиной, медом и прочие народные средства». На вопрос о лекарствах удивляются и спрашивают: «А зачем?» Действительно, всем известна народная «мудрость»: если грипп лечить, то болеешь всего семь дней, а если не лечить — то неделю. К тому же и от болезни не убережешься, поскольку это — инфекция. И ежегодно большая часть населения с осени до весны попеременно шмыгает носом, сетуя на погоду и эпидемии.
Но никому ведь и в голову не приходит, что в этом виноваты в большой мере вы сами! Оглянитесь вокруг: на работе, в общественных местах (в учреждениях, метро и другом транспорте) постоянно встречаются кашляющие и чихающие субъекты, которые при этом вообще не прикрывают рот и нос. В лучшем случае они «изображают» это, поднося ко рту кулак или ладонь. А вы даже не подозреваете, что поток воздуха, вырывающийся при кашле и чихании со скоростью, превышающей сто километров в час, «несет» инфекцию на расстояние до 10 метров! И эти «герои», чихая и кашляя на работе, в общественных местах и дома, передают «эстафету» другим, даже вряд ли об этом подозревая. А вы удивляетесь потом: утром был здоров, на работе никто не болеет, в чем же причина? Ответ простой — в вас самих! Что вы персонально сделали, чтобы уберечь себя или близких от заражения? Как вы сами себя ведете, будучи больным? Во многих случаях так же — без умысла: кашляя и чихая на окружающих с поднесенным ко рту кулаком или ладонью, заражаете других, чтобы в недалеком будущем быть зараженным ими.
Ведь вирусные инфекции, если вы знаете, передаются только воздушно-капельным путем! И избежать заражения в условиях современного города можно только соблюдая определенные правила. Они достаточно просты: 1) старайтесь избегать контактов с людьми, переносящими респираторные инфекции. Если кто-то приходит на работу больным, всем коллективом постарайтесь отправить его домой лечиться. Если же он не выполняет своей обязанности лечиться дома, объясните, что это равносильно нанесению всем умышленного вреда; 2) если у вас заболел кто-нибудь дома, постарайтесь изолировать больного, надевайте на него марлевую маску, когда находитесь рядом с ним (это проще, чем надевать маски всем здоровым членам семьи); обязательно проветривайте и «кварцуйте» ультрафиолетовой лампой квартиру; 3) если в классе, где учится ваш ребенок, появились «шмыгающие носом» дети, «придержите» его на недельку дома — пропущенные занятия с лихвой окупятся, если он не заболеет, как все; 4) научите его правилам «противогриппозной безопасности» и следуйте им сами: никогда не допускайте кашлять другим себе в лицо, не позволяйте чихать и кашлять в свою сторону субъекту, не прикрывающему рот и нос носовым платком. Отойдите от него или повернитесь к нему спиной. А если это невозможно (например, в общественном транспорте), сами закройте рот и нос платком или разверните перед собой газету. По возможности перейдите или пересядьте на другое место — уверяю вас: стояние на ногах менее вредно, чем респираторная инфекция; 5) но, самое главное, делайте это незаметно и максимально деликатно. Не вступайте с кашляющими и чихающими людьми в конфликт и не пытайтесь воспитывать незнакомых людей. К сожалению, многие представители нашего общества не только мало-культурны, но и агрессивны. Помните: ваша осторожность вознаградится, и вы не заболеете! Ну а что делать, если, несмотря на принятые меры предосторожности, не повезло? Немедленно принимайте неотложные меры для того, чтобы вирусная инфекция не спровоцировала тяжелое обострение астмы.
Симптомы ОРВИ: саднение и першение в горле, затруднение носового дыхания и выделения из носа развиваются в результате повреждения вирусом слизистой оболочки верхних дыхательных путей и высвобождения медиаторов, запускающих острый воспалительный процесс. И если вы вспомните все, о чем я говорил выше, то поймете, почему очень часто после перенесенной респираторной инфекции наступает тяжелое обострение астмы.
У некоторых астматиков респираторные инфекции иногда протекают без субъективного ухудшения состояния: они не отмечают усиления одышки и затруднений дыхания, учащения или утяжеления приступов удушья. Однако это только ощущения. И если после перенесенной вирусной инфекции больному провести компьютерную спирометрию, то можно сразу увидеть объективную картину: достоверное снижение всех показателей. А через некоторое время пациент почувствует и ухудшение самочувствия вследствие обострения астмы. Возможно, он уже забудет о перенесенной вирусной респираторной инфекции и будет недоумевать: почему вдруг астма вышла из-под контроля, несмотря на систематическое лечение?
Так вот, запомните: ЛЮБАЯ ПЕРЕНОСИМАЯ ВАМИ РЕСПИРАТОРНАЯ ИНФЕКЦИЯ ВЛЕЧЕТ ЗА СОБОЙ В ТОЙ ИЛИ ИНОЙ СТЕПЕНИ ОБОСТРЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ. Правда, в силу ряда причин (их обсуждать мы не будем, поскольку это не является предметом нашей книги) довольно часто наблюдается некоторая инерция во времени от начала заболевания ОРВИ до обострения астмы. Поэтому больной не сразу ощущает ухудшение состояния, особенно в первые дни респираторной инфекции.
В этой связи вы можете задать мне вопрос: «Что же делать в случае простуды, респираторной инфекции или при первых признаках обострения заболевания?» Во-первых, не паниковать, а во-вторых, сразу же, не дожидаясь встречи с врачом, принимать экстренные меры. Они очень просты:
1. Если у вас нет непереносимости нестероидных противовоспалительных средств (аспирина, анальгина, амидопирина и прочих) и вы не принимаете гормональных препаратов, начинайте прием аспирина (ацетилсалициловой кислоты) по 0,5 грамма 3 раза в день после еды. Лучше, если аспирин будет зарубежным (в растворимой форме). Детям в этих случаях предпочтительнее назначать парацетамол в дозировках, соответствующих их возрасту. Одновременно с аспирином принимайте аскорбиновую кислоту (витамин С) по 0,3–0,5 грамма 3–4 раза в день после еды.
2. Используйте все известные тепловые и согревающие процедуры: горячее молоко с медом, содой и другое теплое питье; горячие общие и ножные ванны — в общем все, что лучше всего именно вам помогает от простуды.
3. В первый же день необходимо усилить противоастматическую терапию: а) если вы принимаете гормональные препараты в виде таблеток, необходимо увеличить их дозу на 50% (но не менее чем на 1 таб.); а если вы получаете гормональные средства в виде дозированных аэрозолей, количе-ство ингаляционных доз должно быть увеличено не менее чем на 4–6 в сутки; б) обязательно закапывайте капли в нос, если затруднено носовое дыхание, и начинайте принимать отхаркивающие препараты. Идеальным средством практически во всех случаях является бромгексин или его аналоги; в) необходимо добавить к лечению солутан или бронхолитин; если начала откашливаться желто-зеленая мокрота или увеличилось ее количество, — антибиотики (но только по назначению врача!).
4. Не позднее 2–3 дней от начала заболевания обратиться к врачу! Ведь то, о чем я говорил, — не инструкция по самолечению, а советы, следуя которым можно себе помочь до встречи с врачом. Только при выполнении этих правил у вас не будет тяжелых обострений заболевания и вы сохраните активность и трудоспособность на долгие годы.
И еще одна тема, о которой мне хотелось бы поговорить как в связи с острыми респираторными инфекциями, так и в связи с астмой. Это несколько слов о культуре поведения. К сожалению, проблема эта существует как следствие формального подхода к воспитанию культуры поведения с детства, а также отсутствия какой-либо нормальной просветительской деятельности врачей.
Не кашляйте друг на друга, пожалуйста!
Хронически больные люди (с астмой, бронхитом), кашляющие курильщики встречаются везде: в учреждениях, метро, на улицах. И везде, не только в общественных местах, но и порой в семье, в кругу близких людей, многие из них, начиная кашлять, даже не отворачиваются в сторону. Вряд ли они делают это с умыслом. Они просто не знают, что вместе с потоком вылетающего с кашлем воздуха вокруг распространяется инфекция из дыхательных путей. А окружающие не могут себе даже представить, что инфекция длительно болеющих людей (астмой, хроническим бронхитом, муковисцидозом и др.) практически нечувствительна к большинству самых распространенных антибиотиков. Как-то я прочитал очень интересное научное исследование, из которого выяснил, что из всех врачей хроническим бронхитом и астмой чаще всего болеют именно пульмонологи (то есть специалисты, имеющие дело с хронической легочной инфекцией).
Какой-нибудь очень «образованный» больной возразит мне: «Моя астма не инфекционная, а аллергическая, поэтому все, что вы здесь пишете, ко мне не относится». «Уважаемый, — отвечу я, — в современных условиях чисто аллергических (атопических) вариантов астмы не бывает. Потому что, как только вы хотя бы один раз перенесли острую респираторную инфекцию (а в условиях городской жизни этого избежать невозможно) и недостаточно грамотный участковый врач эффективно ее не пролечил, мне останется вам только посочувствовать».
Во время работы в клинике мне часто приходилось сталкиваться с таким явлением: больные с различной инфекцией, высеваемой при бактериологических исследованиях мокроты, находившиеся в одной палате, нередко «обменивались» ею друг с другом. И если, например, у одного из мокроты высевался золотистый стафилококк, а у другого — кишечная палочка (к счастью, такое наблюдается не очень часто), то к концу пребывания в больнице каждый из них становился обладателем обоих микробов. А как я уже говорил, присоединившаяся к астме вторичная инфекция существенно изменяет и характер, и течение заболевания. Так что подумайте над этими наблюдениями.
Более того, такие агрессивные микробы, как кишечная палочка, синегнойная палочка, пиогенный стрептококк и прочие, прижившись в здоровых легких, могут вызвать тяжелый хронический бронхит, который впоследствии резко изменит внешний вид даже очень цветущего человека. Достаточно вспомнить литературные описания XIX века «чахоточных на вид» молодых людей. И поэтому первое, что я говорю пациенту, если он начинает кашлять мне прямо в лицо: «Пожалуйста, не кашляйте на меня, иначе скоро на моем месте некому будет работать!» К сожалению, некоторые больные воспринимают это как оскорбление. Поэтому к концу рабочего дня мне приходится принимать специальные профилактические меры, чтобы не «подцепить» (как говорят в народе) неприятную инфекцию.
В этой связи хочу, во-первых, посоветовать соблюдать элементарные меры предосторожности, для того чтобы не создавать проблем другим людям, а во-вторых, напомнить, что уже сегодня астмой и бронхитом страдает 25–30% населения. Поэтому не стоит усугублять эту проблему, общаясь с малокультурными кашляющими субъектами. Ведь избавиться от прижившейся в легких инфекции вы сможете только путем длительного и упорного лечения, если найдете специалиста, занимающегося такой проблемой. Поэтому гораздо проще этого избежать.
источник
Что представляет собой простуда при астме, лечение данного заболевания — такие вопросы интересуют многих пациентов. Простуда считается виновником обострения бронхиальной астмы в 70-85% случаев. Хочется заметить, что респираторные вирусы и лекарства, которыми мы пытаемся вылечиться, могут не только вызвать обострение проблемы, но и развить ее хроническую форму.
Грипп и простуда сами по себе не опасны, но способны нанести организму большой вред. Самое интересное — это то, что бронхиальную астму люди не замечают, так как она скрывается под маской простуды. Если доверять медицинской статистике, то каждый двадцатый пациент, перенесший острую респираторную вирусную инфекцию, рискует встретиться с таким заболеванием.
Во время астмы происходит ухудшение состояния организма человека и происходит некий толчок к развитию нового хронического заболевания. Врачи считают, что человеку необходимо знать симптомы проявления астмы, а также то, какие лекарства нужно принимать, чтобы избежать астматических приступов и обострения проблемы. Итак, давайте разберемся, в чем разница между астмой и простудой.
Астмой считается заболевание, которое связано с воспалением бронхиальных каналов нижних дыхательных путей, которые непосредственно находятся внутри легких.
А вот к простуде относят заболевания, которые вызваны риновирусом. Это такой тип гриппа, который поражает носоглотку и верхние дыхательные пути.

В процессе нормального дыхания гладкая мускулатура бронхов расслаблена, и кислород поступает свободно. Но в момент, когда возникают астматические приступы, бронхи изменяются, и возникает трудность дыхания. Это происходит из-за того, что гладкость бронхов спазмируется, и происходит сужение их просвета.
Вот такое сужение и принято называть бронхоспазмом. В таком развитии событий ткани органа становятся отечными и воспаленными, а клетки начинают выделять большое количество слизистого секрета. Именно такие факторы и вызывают бронхоспазм.
А обильное выделение слизи провоцирует симптомы астмы: дыхание становится трудным, проскакивает свист, кашель, приступы удушья.
Простуда при астме — это респираторные вирусные инфекции, которые могут вызвать все вышеперечисленные симптомы. Эти коварные вирусы могут поразить верхние дыхательные пути, нос, горло и бронхи. И существует большое количество вирусов, которые могут стать основными причинами развития проблемы.

- Частый кашель.
- Дыхание становится затрудненным, порой могут беспокоить приступы удушья.
- Во время вдоха слышен свист.
- В груди настолько тяжело, что возникает ощущение сдавленности.
В таком варианте протекания простуды все симптомы проявляются резко в виде дискомфорта в горле. Дополнительно процесс сопровождается насморком, чиханием, слабостью, иногда у больного возникает повышенная температура тела. Все, что образовалось в носу, начинает стекать по стенкам и попадает в горло, тем самым провоцируя боль и кашель.
В первые дни нос наполняется водянистыми выделениями, в дальнейшем они становятся плотными и приобретают темный оттенок. Заметим, что темный цвет считается нормой и это не означает, что к вашей простудной астме подключилась бактериальная инфекция.
Симптомы при астме во время поражения бактериальной инфекции таковы.
Если в процессе развития простуды нос постоянно забит, то в дальнейшем такое состояние может привести к развитию бактериальной инфекции. Если такое произошло, вам нужно начинать лечение курсом антибиотиков. Ниже приведены основные симптомы бактериальной инфекции, и, если вы их у себя обнаружите, немедленно обращайтесь за помощью к специалисту. К этим симптомам относят следующие:
- Во время кашля у больного выделяется мокрота желто-зеленого цвета.
- Температура тела достигает 39 градусов, часто присутствует озноб.
- Возникает слабость всего организма.
- Во время реализации глотательного рефлекса возникает боль в горле.
- Пациент часто жалуется на головную боль, болевые ощущения в области челюсти и скул.

- Сильная отдышка, которая затрудняет дыхание.
- После первой недели лечения состояние пациента значительно ухудшилось.
- Симптоматика заболевания не проходит даже после десяти дней лечения.
- Могут произойти изменения в зрении, глаза отекают и болят.
- Непрекращающаяся головная боль, отечность лица.
Бронхиальная астма является заболеванием хронического характера и практически не поддается лечению. Если постоянно быть под наблюдением врача и выбрать правильное направление в системе лечения, то можно значительно улучшить состояние больного.
Для лечения ее используют такую схему: устраняем аллерген, медикаментозными препаратами снимаем симптомы и укрепляем иммунитет. Специалисты уверены, что если вовремя определить аллерген и убрать его из жизни, то можно значительно улучшить состояние организма.
Если человек заболел простудным заболеванием и вдобавок еще страдает астмой, тогда необходимо заранее знать, как ее лечить в домашних условиях во время острых респираторных вирусных инфекций. При появлении первых симптомов необходимо придерживаться ряда правил.
Если возникает сильный приступ бронхиальной астмы, то вызываем врача на дом, а если нет, то идем к нему на прием.
Проводим процедуру под названием «пикфлоуметрия», которая позволит показать начало сужения бронхов и степень тяжести протекания заболевания. Если присутствует свист и хрипы, значит, началось сужение мелких бронхов.
Лечение вирусной инфекции носит симптоматический характер, и каждый больной должен знать, что самолечением в таком случае заниматься нельзя, так как антибиотики не действуют на вирус. Лечением должен заняться специалист.
Во время вирусной инфекции нужно больному давать больше жидкости, а если температура достигает отметки выше 38 градусов, необходимо начать прием жаропонижающих препаратов. Рекомендуют принимать отхаркивающие средства, к таким относят настои трав солодки, термопсиса, корня алтея.
Только помните, что людям, страдающим бронхиальной астмой, нужно с особой осторожностью относиться к выбору трав. Это правило касается и детей.
Нужно помнить, что метод лечения должен выбирать ваш лечащий врач, так как простуда может при неправильном лечении вызвать обострение бронхиальной астмы.
источник
Среди заболеваний дыхательной системы хронического типа на первое место выходит бронхиальная астма. Патология не только значительно ухудшает жизнь больного, но и требует регулярного лечения, потому что его отсутствие подчас приводит к серьезным осложнениям и даже смерти пациента. Врачи знают, что болезнь не поддается полному излечению, возможно только корректировать состояние и улучшить качество жизни. Больным приходится пожизненно использовать препараты при астме, которые способны гарантировать привычный образ жизни и приостановить тяжелое течение заболевания.
Совершенно различный механизм действия у современных средств против данной коварной болезни. В связи с тем,что нельзя полностью вылечить пациента от астмы, человек вынужден постоянно соблюдать все рекомендации врача и вести необходимый для улучшения состояния образ жизни. Если соблюдать все рекомендации и использовать действенные препараты при астме, то количество приступов можно существенно сократить. Основная проблема, которую необходимо решить специалисту совместно с пациентом, — это выявить аллерген и прекратить с ним любой контакт. Также в ведении врача находятся следующие задачи:
- нормализовать дыхательную функцию человека;
- снизить действие неприятных симптомов;
- снизить количество назначенных пациенту лекарств во избежании осложнений с другими органами и системами, но без ущерба для здоровья.
Больному человеку помимо использования препаратов при астме важно соблюдать правила здорового образа жизни и отказаться от курения.
Причиной заболевания всегда служит аллерген. Поэтому необходимо предпринять все меры для его устранения. Возможно, для облегчения состояния и повышения качества жизни придется сменить не только работу, но и переехать в другой климатический регион. Пациенту всегда важно самостоятельно наблюдать за своим здоровьем и не пренебрегать дыхательными упражнениями, которые может порекомендовать врач. Также специалист всегда объясняет больному астмой, как и когда использовать специальный ингалятор.
Медицинские препараты при астме являются необходимой частью комплексного ее лечения. При этом их выбор целиком должен быть под ответственностью врача, который основывается на тяжести симптомов и общем самочувствии человека. При этом различают медикаменты по действию:
- Экстренные. Необходимы для купирования острого приступа Детстве таких лекарств проявляется незамедлительно. Самочувствие больного резко улучшается, дыхание нормализуется за счет бронхорасширяющего эффекта. Среди подобных лекарств наиболее известными являются: «Беродуал», «Сальбутамол», «Атровент», «Беротек».
- Базисные. К подобным лекарствам относят ингаляторы, антигистаминные препараты, кортикостероиды, бронхолитики и кортикостероиды. Иногда доктор может прописать теофиллины и кромоны.
Базисное лечение необходимо пациенту в течении всей жизни, однако может и не потребоваться, если заболевание протекает в легкой форме. Препараты для лечения астмы врач подбирает индивидуально для каждого пациента и может их менять с учетом проявления симптомов и тяжести патологии.
Бронхиальная астма может протекать с различной симптоматикой. Препараты для лечения астмы подбираются с учетом тяжести их проявления и выставленной степени заболевания:
- Первая. В данном случае базисное лечение обычно не требуется. Возможны лишь эпизодические приступы, которые необходимо купировать бронхорасширяющими средствами. Врачи часто рекомендуют использовать «Фенотерол», «Сальбутамол» или «Фенотерол».
- Вторая. Если выставлена вторая степень бронхиальной астмы, то потребуется использование гормональных препаратов при астме. Однако не всегда такое лечение приносит необходимые результаты, в этом случае будут показаны кромоны и теофиллины. Также доктор назначает один из препаратов базисной терапии, который уже необходимо будут принимать пожизненно. Может быть рекомендован клюкокортикостериоид или антилейкотриен.
- Третья. Важно на этой стадии заболевания использовать комбинированную терапию, включающую в себя бронхорасширяющие лекарственные средства и гормональные. В лечение обязательно будут включены два медикамента из базисной терапии, а также препараты для купирования астмы.
- Четвертая. Степень болезни наиболее тяжелая и требует назначения теофиллина в комплексе с бронхорасширяющими и глюкокортикостероидами. Причем препараты применяют как в форме таблеток, так и в виде ингаляций. У человека уже должна иметься дома целая аптечка, характерная астматику. В ней обязательно должны быть три базисных лекарства, которые включают в себя ингаляционные глюкокортикостероиды и бета-адреномиметики обладающие пролонгирующим эффектом.
Только специалист сможет точно определить степень болезни и назначить все необходимые лекарства без ущерба для здоровья пациента.
Наиболее действенным способом купирования приступов является использование ингаляторов. Они способны облегчить состояние и нормализовать дыхание за счет лекарственной составляющей, которая мгновенно проникает в органы дыхания. Примером подобных средств могут служит следующие:
Однако при астме подчас требуется и базисная терапия, которая представлена широким списком лекарственных средств. Подобные препараты необходимы для облегчения течения заболевания и нормализации уровня жизни пациента. К ним относят следующие группы лекарственных средств:
- бронхолитики;
- кромоны;
- гормональные;
- отхаркивающие;
- стабилизаторы мембран;
- глюкокортикостероиды;
- антилейкотриены;
- муколитики;
- противоаллергические;
- антибактериальные.
Особо значимое место в списке занимают бронхолитики, которые рассмотрим далее.
Требует специфического и регулярного бронхиальная астма лечения. Препараты для расширения бронхов необходимы для улучшения дыхания и могут использоваться в ингаляторах и в форме таблеток. Основное предназначение подобных лекарств заключается в расширении просвета бронхов, поэтому приступ удушья быстро проходит. Однако нельзя использовать их регулярно потому что чувствительном при частом применение резко падает. В результате в момент приступа такой медикамент просто может не подействовать, чем спровоцирует риск смерти от удушья. Далее рассмотрим основные препараты из группы бронхолитиков.
Выпускается в виде таблеток, которые необходимо принимать в день до четырех раз. При этом суточная доза не может составлять более 0,6 мкг в сутки. Также «Сальбутамол» может использоваться в качестве препарата для купирования приступа астмы, но уже в форме спрея. Если лекарство предназначено детям, то необходимо за раз вводить 0,1 мкг спрея в горло. Взрослым показана дозировка 0,2 мкг.
Лекарство имеет ряд противопоказаний, поэтому назначение может сделать только врач, который в состоянии их учесть:
- глаукома;
- ишемическая болезнь сердца;
- сахарный диабет;
- беременность;
- миокардит;
- эпилептические припадки.
Как показывают отзывы пациентов и врачей средство хорошо справляется с приступами удушья и при соблюдении предписанной дозировки не вызывает осложнений. Подходит как взрослым, так и детям.
Препараты для купирования бронхиальной астмы должны действовать быстро и обладать наименьшим количеством побочных эффектов. «Спирива» может быть назначена взрослым при острых приступах удушья и, судя по отзывам, хорошо справляется со своей задачей. Для ингаляций требуется вводить 2 мкг спрея, после этого больной чувствует значительное облегчение. Однако детям препарат противопоказан, также его нельзя использовать беременным женщинам. Как показывают отзывы пациентов, средство эффективное, но порой может провоцировать неприятные симптомы в виде крапивницы, зуда, головокружения, кашля и раздражения глотки. В связи с тем, что данный спрей способен вызвать бронхоспазм, его не назначают детям до 18 лет.
Довольно коварным заболеванием является бронхиальная астма Лекарственные препараты необходимы для снятия приступов и уменьшения их повторов. Среди подобных средств можно отметить «Теофиллин». Его назначают в дозировке 400 мг активного вещества в сутки. Если больной хорошо переносит медикамент, и видны явные признаки улучшения состояния, то дозировка увеличивается на 25 % от изначальной. Однако, как показывает практика использования, нередки побочные эффекты от приема таблеток. К тому же, существуют множественные противопоказания, такие как: желудочные кровотечения, инсульт, эпилепсия, тахиаритмия, гастрит, кровоизлияния в сетчатке глаза.
Требует противовоспалительной терапии лечение бронхиальной астмы у взрослых. Препараты, которые оказывают влияние на специализированные клетки иммунной системы, назначаются часто. Именно иммунитет человека ответственен за развитие аллергической реакции, на основе которой развивается приступ удушья. Чтобы снизить провоцирующий эффект, необходимо использовать стабилизаторы мембран. Подобные лекарственные средства также показаны для терапии детей, потому что эффективно устраняют проблему удушья.
Опасна развитием неожиданных приступов бронхиальная астма. Лечение препаратами из разряда стабилизаторов мембран дает хороший эффект. «Недокромил» хорошо себя зарекомендовал и его разрешено применять при терапии детей с двухлетнего возраста. Для облегчения состояния необходимо начинать с двух ингаляций 2-4 раза в сутки. Если приступы давно не случались, то профилактическая дозировка такая же, но требуется в день лишь две ингаляции. Если предполагается контакт с потенциальным аллергеном, то разовая дозировка может быть увеличена вдвое. Но необходимо помнить, что для взрослых максимально допустимая дозировка составляет восемь ингаляций за день.
Известно, что препарат хорошо переносится, дети также реагируют положительно. Из минусов данного лекарства можно выделить только его стоимость. Побочные явления возможны, но, как показывают отзывы, они довольно редки. Можно встретить отклики о появляющемся чувстве тошноты, болях в животе, неприятном привкусе во рту, а также рвоте.
Представляет собой порошок для ингаляций. Для одной процедуры предназначена одна капсула, где содержится 20 мг препарата. Обычно назначается процедура утром, вечером и две промежуточные днем. Промежуток между приемами может составлять от 3 до 6 часов. Также средство поставляется в виде раствора для ингаляций, которые необходимо проводить 4 раза в сутки.
Препарат редко вызывает неприятные симптомы. Можно встретить упоминание о сухости во рту, головокружении, головной боли, охриплости горла и кашле. Противопоказаний также немного. Препарат запрещен только во время беременности, лактации и в детском возрасте до двух лет.
Препараты для купирования приступа бронхиальной астмы являются основополагающими в лечении больных. Чтобы не было состояния удушья, врач назначает гормональные вещества, которые обладают противоаллергическим эффектом и оказывают противовоспалительное действие. Приступы не повторяются, потому что уходит отечность слизистой бронхов и нейтрализуется действие аллергена. Хорошие отзывы заслужили следующие препараты.
Возможно использовать средство для лечения взрослых пациентов и детей после шестилетнего возраста. Пациентам старше 18 лет предполагается дозировка в 100 мкг. Используется средство 3-4 раза в день. Для детей дозировка меньше и составляет 50 мкг. Лекарство предполагает интразональное применение, когда препарат вводят в носовые ходы.
Переносимость у средства хорошая, а эффективность очень высокая, что подтверждается многочисленными отзывами. Негативные явления редко беспокоят пациента и проявляются обычно в чиханье, охриплости и кашле.
Средство относится к гормональным, поэтому обладает множественными противопоказаниями, да и побочные реакции от использования нередки. Поэтому лекарство назначается только по острым показаниям и после использования других менее вредных для организма препаратов, которые не дали положительного эффекта.
Препараты при приступе бронхиальной астмы предполагают использование еще множественных лекарственных средств. Только врач может оценить необходимость их использования и совместно с пациентом определить эффективность. К препаратам нового поколения противоастмической направленности относят антилейкотриеновые. Они обладают антигистаминными свойствами и противовоспалительными. Могут быть рекомендованы следующие виды лекарств:
- «Зафирлукаст». Возможно использовать только с двенадцатилетнего возраста. Начальная дозировка составляет 40 мг, которую необходимо делить на два приема. Конечно препарат может спровоцировать крапивницу, головную боль и повышение активности печени,но при грамотном назначении показывает высокую результативность в купировании приступов удушья.
- «Монтелукаст». Используется для терапии взрослых и детей в стандартной дозировке 10 и 5 мг соответственно. Среди наиболее типичных жалоб на фоне приема выделяют головную боль, головокружение, несварение желудка. При беременности и в возрасте до двух лет препарат противопоказан.
Бронхиальная астма — тяжелое заболевание, требующее постоянной терапии и соблюдения правильного образа жизни. Однако врачи научились контролировать состояние пациента назначая современные лекарственные средства.
источник
Бронхиальная астма — распространенная многофакторная патология, которая характеризуется хронической формой воспаления дыхательных путей с сужением просвета бронхов. Заболевание представляет собой не только медицинскую, но и социальную проблему. Фармацевтический рынок предлагает огромный перечень таблеток от кашля, применяемых при бронхиальной астме у взрослых. Выбор правильной схемы медикаментозной терапии должен проводиться с учетом провоцирующих факторов, клинической картины болезни и индивидуальных особенностей человека.
Наиболее серьезными факторами, провоцирующими развитие патологии, выступают внешние аллергены:
- домашняя пыль и перхоть животных;
- корм для аквариумных рыбок, растения;
- пища и лекарственные препараты;
- вредное производство и парфюмерные магазины;
- продукты жизнедеятельности патогенных микроорганизмов.
Немалое значение в возникновении болезни играет наследственность, частые переохлаждения и стрессовые состояния, табакокурение.
В связи с тем, что астма относится к патологии органов дыхания, ведущим симптомом заболевания является кашель, который сопровождается одышкой и приступами удушья. Такое сочетание признаков обусловлено сужением просвета бронхов и нарушением их проходимости.
Специфика кашля при астме разнообразна: бывает сухой и влажный со скудной мокротой. Характер симптома зависит от ряда причин и в первую очередь от сопутствующего заболевания. Свойственны свистящие хрипы, першение в горле с выделением большого количества слизи из носа. Наблюдается усиление ночных приступов кашля на фоне затрудненного выдоха, что угрожает удушьем из-за нарушения вентиляции легких.
Подбор таблеток от кашля для астматиков осуществляется исключительно лечащим врачом в конкретной клинической ситуации.
Классификация лекарственных средств, применяемых при астме:
- Таблетки базисной противовоспалительной терапии. Они не расширяют суженые бронхи и бессильны при начинающемся приступе удушливого кашля, а показаны исключительно с профилактической целью. Лечебный эффект от назначения наступает лишь спустя 2 недели или даже месяц. К данной группе относятся стабилизаторы мембраны тучных клеток, антилейкотриеновые лекарства, а также гормональные средства.
- Бронходилататоры. Предназначены для купирования приступа удушающего кашля и относятся к лекарствам симптоматической терапии, не оказывают влияния на воспалительный процесс.
- Вспомогательные средства. Необходимы для дополнительного купирования механизмов удушливого кашля.
Важно соблюдать принцип «ступенчатости», то есть применять таблетки в зависимости от тяжести заболевания и обязательно под контролем функций внешнего дыхания. Базисная терапия назначается на длительный срок и отменяется при стойком отсутствии клинических признаков патологии.
Использование таблеток данной группы при астматическом кашле позволяет снизить частоту приступов и уменьшить дозировку бронходилататоров и глюкокортикоидов.
Профилактическое применение лекарства по сравнению с гормонами надпочечников показывает более слабый эффект, но вызывает меньше осложнений. Препарат не работает при тяжелых формах обострения удушающего кашля, а также в отношении астмы физического напряжения. Но малые дозы могут использовать за полчаса до предстоящей нагрузки для профилактики приступов.
Кратность приема зависит от результативности проводимой терапии и составляет 3–4 раза в сутки. Отменяют средство постепенно.
Особенностью препарата является двойная направленность действия: блокирует гистаминовые рецепторы и дегранулирует тучные клетки. Поэтому таблетки Кетотифена целесообразно применять с профилактической целью при приступах удушающего кашля аллергической природы.
Медикамент часто назначают в случаях, когда астма сочетается с внелегочными симптомами анафилаксии — сыпью, насморком, отеком век и иными. Фармакологический эффект после приема таблеток слабовыраженный и наступает постепенно, в течение 1–2 месяцев, потому препарат назначается в схеме комплексной терапии кашля.
Таблетки Кетотифена обладают побочным действием — седативным, которое несколько ограничивает использование лекарства. Повышенная сонливость, легкое головокружение и замедленная реакция сопровождают человека около шести суток, затем симптомы уходят.
Гормоны коры надпочечников, глюкокортикостероиды, назначаются при длительном астматическом кашле в период стойкого обострения и при условии устойчивости к иным средствам базисной терапии.
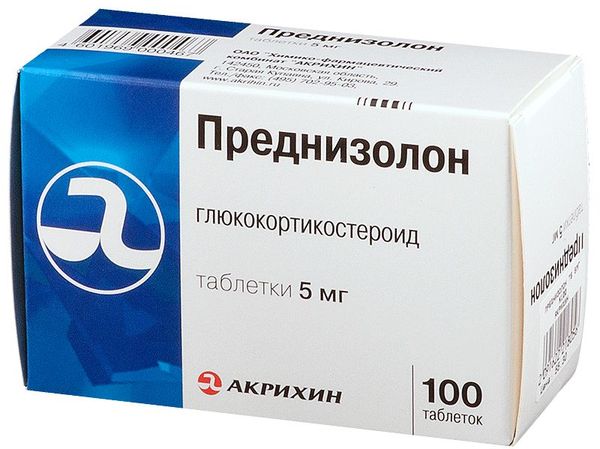
Таблетированные формы препарата применять нецелесообразно, поэтому лекарства вводят преимущественно в вену, реже ингаляционно. Стероидные гормоны входят в перечень медикаментов неотложной помощи при приступе удушья. В современной клинической практике распространение получили такие средства, как Преднизолон, Дексаметазон, Триамцинолол, Бетаметазон.
Таблетки необходимы, чтобы снизить вязкость бронхиального секрета и способствовать эвакуации. Наиболее часто используемые препараты: Ацетилцистеин, Бромгексин, Амброксол, Карбоцистеин.
Таблетки применяют непродолжительными курсами по 8–10 суток во время рецидива кашля с приступами удушья для улучшения дренажной способности бронхов.
Лекарство относится к группе метилксантинов и обладает бронхорасширяющим свойством.
Таблетки Теофиллина показано применять для оказания неотложной помощи при удушливом кашле, астматическом статусе, обструктивном бронхите, эмфиземе легких и ночном апноэ.
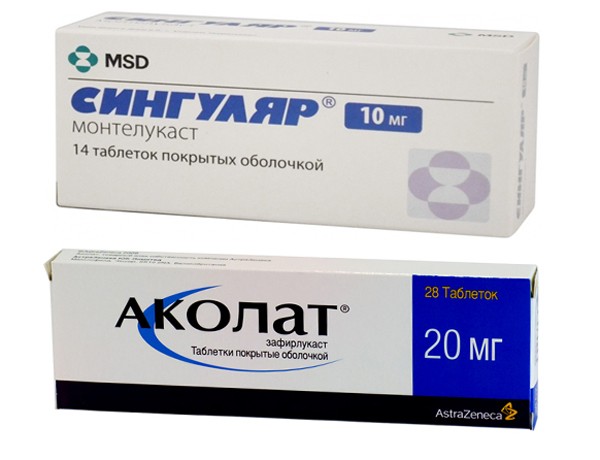
Таблетки данной группы применяют как дополнение к основной схеме от кашля при астме Лекарства работают как противовоспалительные средства. Наиболее распространенные препараты — Аколат, Зафирлукаст, Сингуляр.
Назначаются с профилактической целью для поддерживающего лечения заболевания, иногда как медикаменты первой линии. Таблетки важно принимать регулярно, невзирая на улучшение состоянии.
Преимущество антилейкотриеновых препаратов — возможность приема внутрь, что важно для людей, ощущающих трудности с использованием небулайзеров. Лекарства этой группы отличаются хорошей переносимостью, редкими нежелательными реакциями.
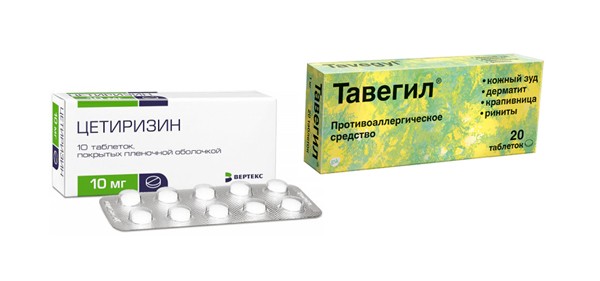
Противоаллергические таблетки применяются в комплексной терапии астматического кашля при присутствии внебронхиальных проявлений анафилаксии (например, сыпи). Лекарства эффективны для профилактики и лечения развившегося приступа удушающего кашля.
В настоящее время назначают следующие препараты: Цетиризин, Тавегил, Эбастин Лоратадин.
Противомикробные средства не относятся к обязательным при астматическом кашле, но могут использоваться в случае осложненного течения патологии:
- при наличии доказательств на инфекционный компонента заболевания;
- если есть лихорадка;
- при лабораторном подтверждении микробного воспаления;
- в случае рецидива астмы на фоне пневмонии или бронхита.
Препаратами выбора принято считать макролиды — Азитромицин, Рокситромицин, Спирамицин или фторхинолонового ряда — Офлоксацин, Пефлоксацин. Длительность терапии антибактериальными таблетками — 5–7 дней.
Удушающий кашель — признак серьезной патологии дыхательной системы. Современный фармацевтический рынок предлагает богатый перечень таблеток для терапии бронхиальной астмы. При грамотном подходе к медикаментозному лечению и ликвидации контакта с провоцирующими аллергенами можно добиться продолжительной ремиссии и устранить неприятные симптомы надолго. Важно при появлении специфических признаков не выжидать и не заниматься самолечением, а своевременно посетить врача.
источник
Многим известна связь бронхиальной астмы со склонностью организма к аллергическим реакциям. Но, оказывается, обычная простуда может оказывать не меньшее влияние на развитие этой болезни. Каким образом?
Эта связь настолько сильная, что иногда даже опытному врачу бывает сложно сразу сказать, что является первопричиной тяжелого состояния пациента: бронхиальная астма или простуда. Но все же в этом возможно разобраться, улучшить состояние пациента и подобрать хорошую профилактику, чтобы подобная ситуация не повторялась.
Бронхиальная астма проявляется в чрезмерно интенсивной реакции нижних отделов дыхательной системы на определенный вид раздражителя. Это может быть пыльца растений, шерсть животных, пыль, возможно даже обострение из-за стрессовой ситуации. Нередко такая реакция возникает и в результате вирусной инфекции в организме, особенно если поражены органы дыхания.
Обычно при простуде воспаляется горло, начинается насморк, кашель, чиханье, то есть в основном поражается верхний отдел этой системы, а не бронхи. Но так как эти органы тесно взаимодействуют, существует риск обострения или даже первичного проявления астмы.
Всем известно, что при неправильном лечении или ослабленном иммунитете в результате самого обычного простудного заболевания могут возникнуть осложнения, которые могут нанести серьёзный ущерб здоровью. Поэтому, если у человека есть даже незначительная предрасположенность к астме, она действительно может развиться или впервые ярко проявиться именно после вирусной инфекции. По мнению некоторых исследователей, примерно десятая часть случаев этого заболевания имеет вирусную этиологию.
Что может способствовать такому варианту:
- Предрасположенность. Нередко у астматиков наблюдается врожденная склонность стенок бронхиол к спазмам, особый состав слизистого секрета, который необходим для защиты бронхов. Он изначально более густой и вязкий. Если у человека нет сильной аллергии или он не контактировал тесно с раздражителем, перечисленные выше проблемы могут никак не проявляться. Но воспалительный процесс при респираторной инфекции ставиться пусковым механизмом к развитию симптоматики астмы.
- Ослабленный иммунитет. Если по какой-то причине организм оказывается неспособным бороться с вирусом, которые обычно вызывает максимум ринит или ангину, поражение распространяется по органам дыхательной системы. Также возможно присоединение другой инфекции, которая более опасна именно для бронхов и бронхиол.
Основной мерой профилактики является внимательное отношение к своему самочувствию. Если симптомы простуды долго не проходить, наблюдается частый кашель и чувство удушья, не стоит пытаться самостоятельно подобрать лекарство. Сходите к врачу, которые поможет найти причину и решить эту проблему.
У тех, кто уже раньше сталкивался с приступами астмы, существует очень высокий риск обострения, если они простудились. Поэтому им нужно быть особенно внимательными к своему состоянию.
Почему возникают новые приступы:
Люди, у которых уже были приступы, должны быть особенно внимательны к своему самочувствию в тот период, когда они простудились, и обязательно советоваться с врачом, особенно если кашель стал появляться чаще и затрудняет дыхание.
Люди с диагнозом бронхиальная астма на собственном опыте знают, как сильно эта болезнь сказывается на качестве жизни. Особенно сложно большинству из них в сезон цветения растений и в периоды, когда многие болеют ОРВИ.
С чем могут столкнуться такие пациенты? И как лечить простуду у астматиков, чтобы не навредить?
Основная опасность ОРВИ для астматиков — это обострение или развитие приступов более сильных, чем характерны для их стадии болезни. Также им нельзя принимать многие препараты, поэтому иногда сложно подобрать даже капли от насморка, которые не спровоцируют очередной приступ. В некоторых случаях даже травяные чаи могут вызвать нежелательную реакцию.
Кроме того, на фоне патологического процесса в нижних частях дыхательной системы, верхние отделы становятся более уязвимыми к вирусным инфекциям. Присутствует больший риск развития осложнений, которые тоже бывает непросто лечить из-за небольшого выбора безопасных для пациента препаратов.
Перечисленное выше не говорит о том, что человека с бронхиальной астмой сложно вылечить от простуды. Просто это должен делать его лечащий врач или другой хороший специалист. Существует ряд правил, которых нужно придерживаться во время лечения для того, чтобы пациент быстро пошёл на поправку и у него не возникало никаких дополнительных проблем.
Бронхиальная астма при простуде может стать причиной того, что даже обычный насморк сложно вызывает приступы кашля и удушья. Но помощь хорошего специалиста поможет быстро с этим справиться, не допустив более серьёзных последствий. Главное, вовремя к нему обратиться и не заниматься самолечением.
источник