Статистика последних лет такова, что в большинстве своем люди, страдающие бронхиальной астмой, заболевают ей в детском возрасте. Конечно, болезнь нередко встречается впервые и у взрослых людей, однако, при более подробном опросе, многие из этих больных отмечают у себя первые признаки заболевания еще с детских лет. Бронхиальная астма у детей требует стабильного пристального надзора родителей и врача, а также тщательного лечения и длительного и скрупулезного перевода ребенка на «правильный» для астматика образ жизни, который позволит максимально облегчить течение заболевания. Ведь если грамотно выполняются все рекомендации специалистов по бронхиальной астме, то можно не только предотвратить наступление приступа заболевания, но и уменьшить его симптомы в межприступный период до минимума. Это позволит сделать жизнь ребенка комфортной и приближенной к условиям жизни здоровых детей.
Бронхиальной астмой принято называть хроническое заболевание, при котором имеют место перманентное воспаление дыхательных путей, а также повышение их чувствительности к раздражающим внешним воздействиям, что периодически влечет за собой приступ бронхообструкции, то есть сужения дыхательного тракта с затруднением прохождения воздушного потока в нем.
Воспаление в стенке дыхательного тракта характеризуется повреждением поверхностных слоев слизистой оболочки бронхов, отложением вещества коллагена и утолщением ее. Происходит увеличение слизистых желез в стенке бронха, а также утолщение мышечных клеток в ней. Это способствует поддержанию воспалительного процесса.
Симптомы болезни у астматика возникают, как правило, эпизодически. Чувство тяжести в груди во время приступа сопровождается сухим кашлем, свистящими хрипами, слышными во время выдоха, одышкой.
Эти признаки обычно возникают не спонтанно, а на фоне какого бы то ни было внешнего воздействия на больного. Причины могут быть следующие:
- непривычные физические усилия;
- вдыхание холодного воздуха;
- раздражение дыхательного тракта табачным дымом;
- вирусное поражение дыхательных путей.
В таком случае обострения заболевания могут быть достаточно длительными. Лечение при этом должно быть направлено не только на купирование приступа болезни, но и на причины, его вызвавшие. Это значит, что пациенту показана противовирусная терапия.
Большая проблема для пациента может заключаться в ночных приступах: такой приступ обычно отличается силой и высокой степенью обструкции дыхательных путей. У астматика во время ночного приступа могут возникать даже гипоксические, то есть вызванные недостатком кислорода, судороги, вплоть до фатального исхода.
Точные причины, по которым возникает бронхиальная астма у детей, ныне не вполне ясны. Однако, существуют исследования, указывающие на большую роль взаимодействия факторов окружающей ребенка среды и его генетических особенностей. О значении среды свидетельствуют достаточно частые случаи астмы аллергической природы. Вероятно, среда определяет формирование так называемого астматического типа иммунной системы у ребенка, который генетически предрасположен к последнему. При этом постоянное действие аллергенов на ребенка, у которого имеет место аллергическая форма астмы, повышает чувствительность дыхательного тракта к любым раздражающим воздействиям, усугубляя тем самым симптомы заболевания.
Статистика последнего времени говорит о том, что астма занимает значительное место в общей заболеваемости детей. Болезнь входит в основные причины частой обращаемости в медицинские учреждения за неотложной помощью и госпитализацией среди пациентов детского возраста. За последние 15 лет современные рекомендации по диагностике и корректное лечение заболевания сделали свое дело: ныне смертность по причине приступа бронхиальной астмы встречается среди детей все реже.
Однако, несмотря на статистическое уменьшение смертности, заболеваемость бронхиальной астмой с каждым годом неуклонно растет.
Что интересно, болезнь чаще находится у детей, которые проживают в крупных урбанизированных городах. У детей же, которые проживают в сельской местности, признаки болезни обнаруживаются гораздо реже. Это еще раз свидетельствует о том, какое большое значение имеют факторы окружающей среды в развитии заболевания.
Около 80% астматиков заболевают в возрасте до 6 лет. При этом сохраняется болезнь не у всех: у некоторых детей, страдавших повторными приступами удушья, симптомы ее уходят в старшем возрасте. В связи с последним, были выделены факторы риска для перехода бронхиальной астмы у ребенка в постоянную астму.
К ним относятся следующие:
- Болезнь у одного или обоих родителей.
- Тяжелый инфекционный процесс нижних дыхательных путей: пневмонии, бронхиолиты.
- Аллергия: аллергические риниты, конъюнктивиты, аллергическая реакция на продукты питания, летучие аллергены или предметы быта.
- Затруднение выдоха в отсутствие острых вирусных инфекций дыхательных путей.
- Мужской пол.
- Низкая масса тела новорожденных.
- Ежедневное курение в доме
Основные виды детской астмы сводятся к повторным приступам удушья в возрасте до 10-12 лет, связанные преимущественно с вирусными инфекциями, а также к астме, связанной с аллергией, сохраняющейся в подростковом возрасте, а нередко и во взрослом состоянии. Также может иметь место астма, начало которой знаменуется ожирением или ранним половым развитием, к возрасту 11 лет, у девочек.
Следует признать, что у детей наиболее частой является аллергическая форма заболевания.
Основной причиной, по которой развиваются симптомы заболевания, вплоть до приступа, является постоянный воспалительный процесс в стенке дыхательного тракта.
Степенью этого процесса обычно и определяется, насколько будет тяжело течение болезни. Из-за воспаления мышечные клетки сжимаются и уменьшают просвет бронхов, а железы усиленно вырабатывают тягучую, стекловидную слизь, что также мешает прохождению воздушного потока.
Воспаление происходит из-за того, что в ответ на контакт с аллергеном происходит активация так называемых тучных клеток с выделением их из гранул специфических воспалительных веществ или медиаторов. Выделяются гистамин, лейкотриены. Такие же клетки, как лимфоциты, в свою очередь, способствуют этому процессу, выделяя так называемые провоспалительные цитокины: интерлейкины 1,6,5,13.
Под поверхностным слоем слизистой оболочки бронхов начинает откладываться вещество коллаген, приводящее к ее утолщению и увеличению размеров и количества желез, и мышечных клеток в ней. Последние обуславливают сужение просвета дыхательного тракта: так круг порочных для организма ребенка реакций замыкается.
Диагностика бронхиальной астмы у детей имеет большое значение. Прежде, чем начать специальные обследования, необходимо грамотно собрать анамнез заболевания, то есть расспросить, каково течение болезни, какие признаки имеют место у ребенка, как часто симптомы дают о себе знать, не связано ли это с аллергической реакцией на что бы то ни было.
Дети младшего возраста, до 6-7 лет, обычно жалуются на боль в груди, которая характеризуется нечеткими распространенностью и ощущениями. Может быть кашлевая форма болезни, то есть форма, когда у ребенка выявляются все основные признаки во время приступа, но кашель значительно преобладает над прочими. Сухой кашель, одышка, чувство тяжести в грудной клетке, более характерны для детей старшего возраста, то есть с 8-9 лет. Течение болезни, независимо от того, сколько ребенку лет, обычно осложняется в ночное время: симптомы астмы в ночные часы беспокоят больных значительно сильнее, чем днем.
Также существуют симптомы, которые не сразу и не всегда могут привлечь к себе внимание, но характерны все же для детской бронхиальной астмы. Это такие симптомы, как перманентное чувство усталости, которое возникает из-за нарушений сна, уменьшение физической активности, вялость, отставание в различных играх и физических упражнениях.
Обычно проявления болезни возникают в каких-то непривычных для больного условиях или после какого-то воздействия. Например, после физической нагрузки, при сильном смехе, вдыхании сухого или холодного воздуха, а также различных поллютантов – летучих веществ, действующих на слизистую оболочку дыхательного тракта раздражающим образом.
Так называемая кашлевая форма астмы может иметь основным симптомом только постоянный сухой кашель. Кашлевая астма встречается не так уж часто у взрослых, однако, у детей кашлевая форма болезни обнаруживается нередко. Чаще всего диагноз в таком случае ставится не сразу, за неимением прочих компонентов типичного симптомокомплекса астмы. По мере нарастания степени тяжести заболевания, кашлевая форма начинает сопровождаться и другими проявлениями болезни, что, конечно, сразу же наталкивает врача на верный диагноз, если таковой не был поставлен ранее.
Диагностика бронхиальной астмы у детей также несколько затрудняется тем, что на момент посещения врача ребенком, симптомы болезни у него, как правило, отсутствуют. Важное место в диагностическом поиске занимают компоненты физикального обследования ребенка, то есть такого обследования, которое заключается в получении информации, доступной органам чувств врача: слуху, зрению, осязанию и обонянию.
При выслушивании грудной клетки пациента, в зависимости от степени тяжести болезни, могут выслушиваться сухие свистящие хрипы, однако, при легкой степени тяжести, их может и вовсе не быть. Нижние отделы легких могут быть недостаточно вентилированы, что провоцирует некоторое притупление звука при перкуссии, то есть выстукивании, органа в подлопаточных областях. Кроме того, врач может обратить внимание на то, что ребенок раздувает крылья носа при дыхании, пытается подключить к дыхательному акту мускулатуру спины, пояса верхних конечностей. Эти явления могут свидетельствовать о приближении приступа. Важно в таком случае тщательно наблюдать пациента и грамотно назначить лечение, чтобы приступ был своевременно предотвращен.
Намного сложнее проходит диагностический процесс у пациентов, не способных рассказать о своих ощущениях: новорожденных и детей до года. Для диагностики астмы у таких пациентов первичным толчком в диагностике служат скорее лабораторные и инструментальные исследования, речь о которых пойдет ниже.
Чтобы подтвердить диагноз у детей в возрасте от 3 лет или проверить предположение для детей 1-2 года жизни, применяются специальные лабораторные методы исследования.
Применяются такие методы исследования функции внешнего дыхания, как спирометрия. Важнейшими показателями для последних являются объем форсированного выдоха за первую секунду, форсированная жизненная емкость легких и потоковая скорость выдоха. Именно по степени снижения этих показателей от должных величин и устанавливаются степени тяжести заболевания. Однако, следует помнить о том, что само снижение данных показателей может сопровождать и другие болезни. Понять, что перед врачом именно астматик, поможет следующий тест. Однократное введение таких препаратов, как β-адреномиметики короткого действия, например, Сальбутамола, сопровождается расширением дыхательных путей.В связи с этим степени снижения спирометрических показателей при астме уменьшаются более, чем на 12%.
Важно помнить о том, что для того, чтобы спирометрический метод был достаточно надежен, необходимо, чтобы пациент мог совершать форсированный выдох по просьбе врача. Без затруднений подобные команды могут выполнить дети с возраста около 6 лет. Для детей же 1-2 года жизни метод вряд ли подходит.
Доступным же методом для детей как старше 3 лет, так и не достигших года, является метод аллергических проб, показательный для аллергической астмы. Чтобы понять, имеет ли место аллергическая бронхиальная астма, ребенку на кожу наносят различные предполагаемые аллергены. При этом если возникает аллергическая реакция, то она проявляется на контактировавшем с аллергеном участке кожи покраснением, болью, зудом и повышением температуры этого участка, а у детей до года может повышаться и температура тела. Также по степени реакции в таком случае иногда можно косвенно судить и о степени тяжести аллергической астмы.
Выполнение аллергических проб.
Кроме вышеперечисленных, показательными лабораторными методиками являются клинические анализы крови и мокроты. В крови у астматика часто выявляется повышение уровня клеток – эозинофилов, принимающих активное участие в аллергических реакциях. В мокроте выявляются также эозинофилы. Кроме того, мокрота представляет собой характерные густые, прозрачные спиралевидные образования, повторяющие по форме дыхательные пути. Они называются спиралями Куршмана.
Лечение астмы должно начинаться с исключения контактов больного с всевозможными аллергенами, на которые он реагирует. Также в лечение бронхиальной астмы должна входить терапия сопутствующих заболеваний, если они имеют место. Кроме того, важно уделить внимание ежегодной вакцинации против гриппа, так как вирус гриппа, поражая дыхательные пути больного, значительно усугубляет течение болезни.
Индивидуально лечение определяется следующими параметрами:
- Частота приступов в дневное время.
- Частота приступов в ночное время.
- Степень обструкции дыхательного тракта по данным спирометрии.
- Вариабельность пиковой скорости выдоха.
Чтобы лечение было эффективным, было изобретено так называемое «правило троек», которым следует пользоваться, когда подбирается собственно терапия для конкретного больного. Заключается правило троек в следующем:
- если симптомы астмы у ребенка таковы, что требуют применения быстрых ингаляционных препаратов более трех раз в неделю;
- он просыпается вследствие ночного приступа более 3 раз в месяц, а саму терапию, применяемую «по требованию» приходится назначать маленькому пациенту более 3 раз в год;
Все это говорит о том, что малышу необходима постоянная поддерживающая или базисная терапия.
Базисная терапия включает в себя такие препараты, как ингаляционные глюкокортикостероиды, беклометазон, например.
Также лечение включает β-адреномиметики пролонгированного действия, например, сальметерол или формотерол. Лечение пациентов с тяжелыми формами астмы предполагает применение системных глюкокортикостероидов, как то преднизолон.
В отличие от местных, ингаляционных препаратов, терапия последними может повлечь за собой нежелательные побочные эффекты, такие, как ожирение, сахарный диабет, артериальная гипертензия, нарушения ионного баланса вплоть до нарушений сердечного ритма, а также склонность к инфекциям. Если можно избежать приема системных препаратов, то лучше его избежать.
Во время приступа же у детей, равно как и у взрослых, применяется лечение β-адреномиметиками короткого действия: сальбутамол, фенотерол.
Профилактика бронхиальной астмы у детей, родители которых больны, может быть проведена так: нужно постараться поместить ребенка в условия свежего воздуха, уменьшить его контакт с различными поллютантами и гипераллергенными соединениями. Также необходимо укреплять детский организм с помощью занятий физкультурой и полноценного питания.
Мероприятия эти, конечно, не гарантируют, что ребенок никогда не заболеет, но, в любом случае, будут способствовать успешной борьбе с болезнью, даже если последняя проявится в какой-то момент.
источник
Бронхиальная астма является заболеванием дыхательных путей, которое имеет неинфекционный характер. Обструкция бронхов развивается на фоне контакта с аллергенами, что приводит к развитию заболевания.
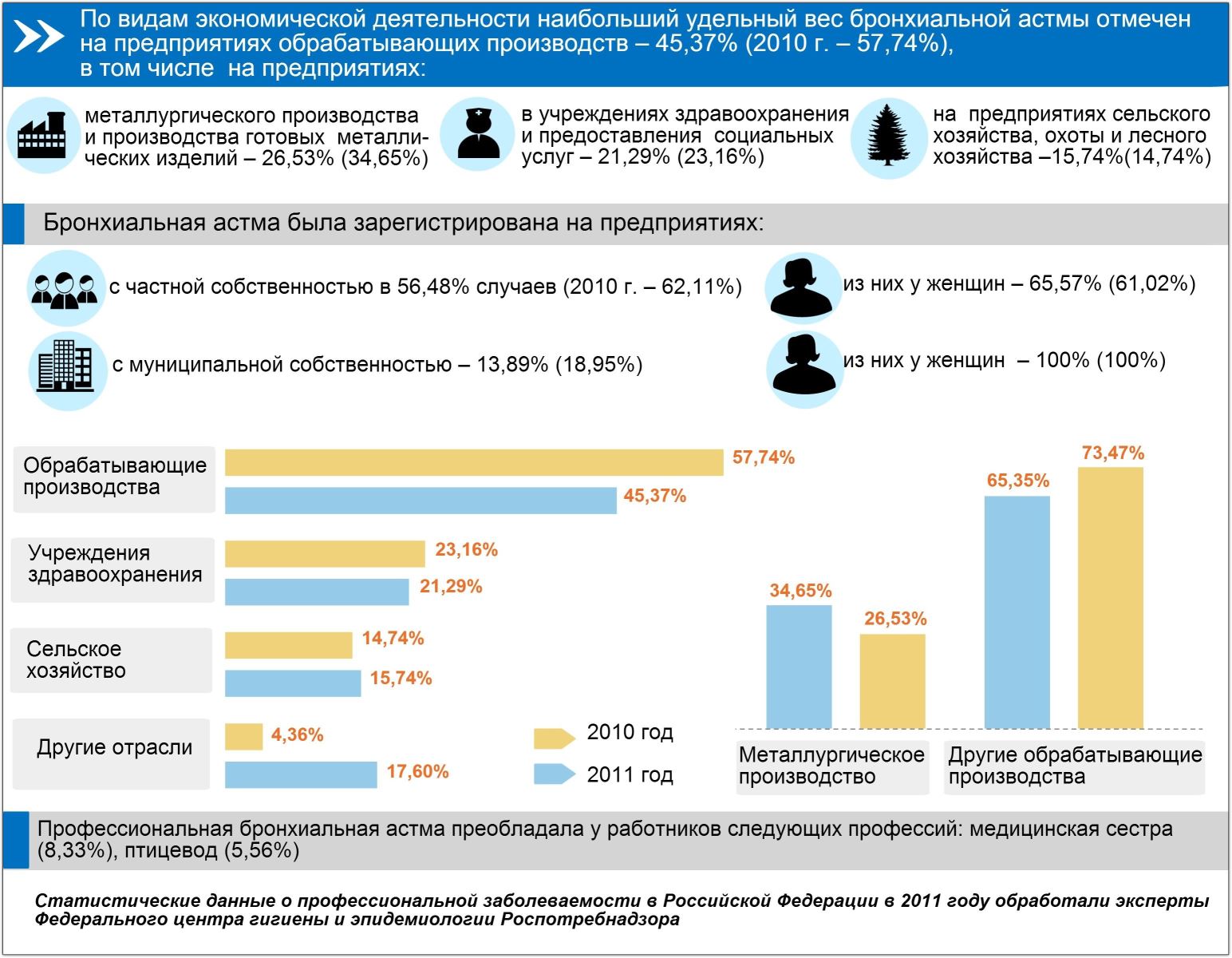
В России бронхиальная астма, как свидетельствует статистика, диагностирована у 300 миллионов человек.
Заболевание сопровождается затруднением прохождения воздуха в дыхательных путях. В соответствии с данными, которыми располагает официальная статистика о распространенности бронхиальной астмы, патология более часто развивается у представительниц слабого пола. У мужчин астма выявляется в 30% случаев. Причин появления патологии очень много. Она развивается на фоне воздействия разнообразных раздражителей.
В соответствии с данными о заболеваемости бронхиальной астмой, наиболее часто она появляется у пациентов работоспособного возраста при воздействии экзогенных аллергенов. Поражение дыхательных путей развивается при попадании в них пыли и пыльцы различных растений. Заболевание также появляется у людей при аллергической реакции на определенные продукты питания.
При бронхиальной астме у пациентов наблюдается соответствующая симптоматика. Статистика свидетельствует, что патология сопровождается затруднениями дыхания, кашлем, а также ощущением сдавленности в груди. Наблюдаются и другие проявления бронхиальной астмы, которые встречаются у пациентов не так часто: одышка, хрипы на выдохе.
Астма появляется у людей при воздействии разнообразных провоцирующих факторов. Патология у взрослых чаще всего развивается после пневмонии. При этом возникновение бронхиальной астмы у детей предполагает генетическую предрасположенность к заболеванию, гораздо реже встречаются случаи, когда подобных предпосылок нет.
Если у одного из родителей была диагностирована астма, это может стать причиной появления ее и у ребенка. Провоцирующим фактором при этом является аллергия, раздражители могут быть любыми. Бронхиальная астма может сопровождаться аллергическими ринитами, конъюнктивитом.
В соответствии с данными статистики заболеваемости бронхиальной астмой, количество пациентов увеличивается ежедневно. Это объясняется большим количеством выбросов промышленных предприятий, которые негативно воздействуют на организм человека. Распространенность в мире бронхиальной астмы объясняется наследственностью и общей загрязненностью планеты. Заболевание появляется также при некачественном питании.
Статистика бронхиальной астмы по Российской Федерации называет цифру в 900 000 пациентов. Это 6,2 процента от всего населения государства. У детей патология диагностируется в несколько раз чаще, чем у взрослых пациентов.
Точную картину распространенности заболевания установить очень сложно. Это объясняется тем, что при появлении симптоматики болезни пациенты не всегда своевременно обращаются к доктору. Именно поэтому начало патологического процесса не фиксируется.
Своевременно обращаются к врачам только 20% людей, которые наиболее часто имеют ярко выраженные признаки болезни. У таких пациентов лечение проходит успешно. В остальных случаях побороть патологию сложно, что объясняется запущенностью состояния.
О том, кто чаще болеет бронхиальной астмой: мужчины или женщины, задается вопросом много пациентов, у которых выявлена эта болезнь. У представительниц слабого пола патология диагностируется в 68 процентах случаев из всех. В большинстве случаев заболеванием страдают люди работоспособного возраста – более 77 процентов.
Заболеваемость бронхиальной астмой в тяжелой форме объясняется несвоевременным обращением к врачу. Именно поэтому зачастую астма диагностируется уже тогда, когда вылечить её невозможно: тогда появляются симптомы удушья и затруднения дыхания.
Все чаще выявляются такие случаи, когда у пациентов развивается тяжелая форма патологии в связи с тем, что они при появлении первых симптомов болезни пытаются найти решение проблемы в Глобальной сети, но не обращаются к помощи официальной медицины.
Статистика утверждает, что у 2 процентов пациентов патологию диагностируют на фоне профессиональной деятельности. Бронхиальная астма выявляется чаще у тех, кто работает на производственных предприятиях. В группе риска находятся пациенты, которые работают:
- Пекарями. Большинство из них постоянно работают с мукой. Она раздражает слизистые оболочки дыхательных путей, что приводит к патологии;
- Ветеринарами. Их деятельность связана с постоянным контактом с животными. Это может привести к аллергии на шерсть. По этой причине астма может появиться также и у работников зоомагазинов, фермеров, работников зоопарков;
- На промышленных предприятиях с вредными условиями производства. Эти люди контактируют с химическими веществами, это приводит к болезни.
У взрослых людей, которые имеют такую вредную привычку, как курение, болезнь появляется часто. Табачный дым раздражает дыхательные пути, что является провоцирующим фактором астмы. Пассивное курение также позволяет отнести человека к группе риска.
Бронхиальная астма у детей развивается часто, что объясняется недостаточной сформированностью иммунной системы и организма в целом. Статистика говорит, что у детей возрастом до 1 года патологический процесс диагностируется при аллергии на определенные продукты. Если возраст малыша составляет от 1 до 3 лет, болезнь появляется как реакция на бытовые аллергены. В возрасте 3-4 года у деток патология диагностируется при аллергических реакциях на пыльцу растений.
Что касается статистики по распространенности бронхиальной астмы, то среди детей данная болезнь выявляется в 10% от общего числа случаев. При этом у мальчиков астма выявляется в 3 раза чаще, чем у девочек, что прямо противоположно заболеваемости у взрослых. Симптомы болезни чаще появляются в младенчестве и дошкольном возрасте, среди подростков случаи выявления астмы случаются в несколько раз реже.
Дети обычно страдают аллергической формой бронхиальной астмы. У 80% детей это бывает вызвано тем, что их организм специфически реагирует на некоторые вещества-аллергены, т. е. у них обнаруживается атопия. Появлению заболевания способствует в том числе и гиперреактивность бронхов, которая достаточно часто наблюдается в детском возрасте.
В большинстве случаев бронхиальной астмы у малышей болезнь диагностируется при аллергии на бытовую химию. Развитие ребенка предполагает высокую чувствительность к ее ингредиентам, в связи с чем проявляется аллергия. По этой причине патология появляется у детей независимо от их возраста. В раннем возрасте болезнь возникает при аллергии на шоколад, яйца, клубнику, молоко.
Причиной заболевания также может являться домашняя пыль. При несвоевременной влажной уборке в доме наблюдается ее скопление и распространение пылевых клещей. Вредители собираются в мягких игрушках, коврах, трещинах и т. д. У пациентов наблюдается обострение болезни в весеннее и осеннее время.
Что касается вероятности появления астмы, в группе риска находятся следующие дети:
- рожденные недоношенными;
- болеющие вирусными инфекциями 5-6 раз в год;
- растущие в семье курильщиков;
- получающие мало питательных веществ и витаминов;
- живущие в районах с повышенной загрязненностью воздуха;
- те, чья мать во время беременности болела каким-либо заболеванием.
Если родителей беспокоит кашель ребенка, появившаяся отдышка или хрипы, стоит незамедлительно обратиться ко врачу, который сможет осмотреть малыша и поставить правильный диагноз. Важно, чтобы доктор провел дифференциальную диагностику: при неправильно поставленном диагнозе лечение может усугубить болезнь, которая перейдет в тяжелую форму. Не обязательно будет выявлена бронхиальная астма, но такой подход помогает вовремя назначить эффективное лечение при любой патологии.
Болезнь появляется также при воздействии эпидермальных аллергенов – слюны, шерсти и пуха животных. При неустойчивости организма малыша к ним наблюдается развитие патологии. Если при появлении первых симптомов болезни из дома убрать питомца, то моментального эффекта от этого наблюдаться не будет.
Так происходит потому, что аллерген способен сохраняться в течение нескольких лет в доме в виде микроскопических частиц, витающих в воздухе. Поэтому в таком доме рекомендуется провести генеральную уборку, чтобы минимизировать воздействие аллергенов.
Статистика говорит, что заболевание диагностируется примерно у 10 процентов детей. Наиболее часто патологический процесс развивается в дошкольном возрасте. В России страдает заболеванием один миллион детей в возрасте до 4 лет. У мальчиков патологический процесс развивается в три раза чаще, чем у девочек.
При бронхиальной астме высокий уровень смертности детей. В период приступов при нахождении в медицинском учреждении смертность диагностируется у 7 000 детей. Частично это случается из-за недостаточного опыта медиков. Большинству умерших детей диагноз был поставлен неправильно.
О статистике заболеваемости бронхиальной астмой говорят многие российские ученые. Конкретные цифры свидетельствуют, что астму диагностируют в 33 раза чаще, чем рак легких. Болезни сердца возникают в 300 раз чаще, чем бронхиальная астма.
У представительниц слабого пола онкологические заболевания молочной железы и астма встречаются в соотношении 1:3. ВИЧ-инфекцию диагностируют в 4-5 раз реже, чем это заболевание.
Мировая статистика свидетельствует, что бронхиальная астма диагностируется наиболее часто у жителей Китая. В России наблюдается 20 процентов летальных исходов при приступах болезни.
Учитывая вышеописанную статистику, можно сделать вывод, что астма должна диагностироваться своевременно. Если у пациента появляются первые симптомы патологии, то он должен обратиться за помощью к доктору. Только опытный специалист после проведения соответствующих диагностических мероприятий сможет поставить верный диагноз и назначить правильное лечение.
Статистика заболеваемости астмой позволила специалистам сделать выводы об особенностях развития болезни. Показатель заболеваемости бронхиальной астмой напрямую зависит от региона проживания человека. Статистика свидетельствует, что астма фиксируется наиболее часто в тех регионах, где развита промышленность, и, соответственно, количество выбросов вредных веществ в атмосферу увеличено. Это касается химических производств, металлургических и иных предприятий, которые, к сожалению, не соблюдают установленные нормативы, определяющие оптимальное число отходов.
Большее количество людей, проживающих в районах с активным движением транспорта и рядом с промышленными объектами, страдает астмой, что объясняется загрязненностью воздуха. Если человек живет возле автомобильной дороги, то риск развития у него бронхиальной астмы увеличивается. При оценке ситуации в стране в общем статистика показывает следующее: астма появляется при воздействии целого ряда неблагоприятных факторов.
Наиболее подвержены заболеванию бедные категории населения. Это происходит потому, что у них попросту не хватает денежных средств, чтобы пройти полноценное медицинское обследование и получить действенное лечение. Распространение астмы объясняется достаточно высокой стоимостью лекарственных средств, а также их нехваткой, особенно это касается детской заболеваемости.
Во избежание развития болезни пациенту рекомендовано направить все действия на укрепление иммунной системы. При выборе продуктов питания нужно отдавать предпочтение натуральным, с минимальным количеством вредных веществ, таких как красители и ароматизаторы. Отличной профилактической мерой являются регулярные прогулки на свежем воздухе.
После проведенных исследований Всемирной организацией здравоохранения была обнародована статистика бронхиальной астмы. Специалисты организации говорят о том, что это важная проблема здравоохранительных учреждений.
Организация координирует международные действия по устранению патологии в мире. ВОЗ определила факторы влияния на заболеваемость и разработала схему действий по устранению возможности развития патологии.
Положения программы должны реализовывать определенные цели. Для того чтобы картографировать масштабы распространения астмы, рекомендовано ужесточение эпиднадзора.
Также планируется проанализировать факторы, ее вызывающие, промониторить тенденции и обратить внимание на людей, относящихся к бедным и незащищенным слоям населения.
источник
За последние 20 лет распространенность бронхиальной астмы заметно выросла. Такая статистика подтверждается результатами Международного исследования астмы и аллергии у детей (International Study of Asthma and Allergies in Childhood, ISAAC) — уникального эпидемиологического исследования, проведенного в разных странах мира (1).
Да, бронхиальная астма — одно из самых распространенных хронических заболеваний у детей. Но эксперты уверяют, что при правильной терапии со временем приступы бронхиальной астмы могут возникать реже или прекратиться совсем.
Татьяна Неешпапа, врач-пульмонолог 1 категории, терапевт
Тем не менее детская астма собирает вокруг себя множество мифов. О самых распространенных «Летидор» поговорил с Татьяной Неешпапа, врачом-пульмонологом 1 категории, терапевтом.
На самом деле: ключевая роль в развитии астмы у детей связана с хроническим аллергическим воспалением в бронхах. Нередко это заболевание может возникнуть из-за наследственности.
Кроме того, отдельно выделяют вирус-индуцированную бронхиальную астму, обострения которой проходят именно на фоне ОРВИ. При этом нельзя забывать, что астма — гетерогенное заболевание, то есть ее возникновение зависит от многих факторов: генетика, аллергия, условия окружающей среды и другие.
На самом деле: по данным недавно проведенного эпидемиологического исследования, в России, распространенность бронхиальной астмы среди взрослых составляет 6,9%, а среди детей и подростков — около 10% (2).
Действительно, чаще она развивается у мальчиков, но начиная с подросткового возраста и старше. Кроме того, ею нередко страдают и женщины. Эти различия до конца неясны.
Повышенный риск развития заболевания у мальчиков связывают с более узкими дыхательными путями, повышенным тонусом гладкой мускулатуры бронхов и более высоким уровнем IgE (иммуноглобулин E).
С наступлением периода полового созревания и в дальнейшем это заболевание встречается чаще у девочек, чем у мальчиков (3).
На самом деле: при лечении астмы в основном используются ингаляционные глюкокортикостероиды (гормональные средства), которые оказывают местное противовоспалительное действие. В отличие от системных гормональных средств (таблетки и уколы), они действуют не на весь организм, а только на слизистую бронхов. Конечно, ингаляционные препараты также всасываются в общий кровоток, но процентное соотношение мало, по сравнению с системными стероидами в уколах и таблетках.
Поскольку бОльшая часть гормона не всасывается в общий кровоток и действует только на слизистую дыхательных путей, то развитие возможного системного эффекта будет минимальным.
Ингаляционные гормональные средства, назначенные в адекватных терапевтических дозах, не вызывают привыкания. При этом самовольная отмена препаратов может привести к обострению заболевания.
Главное — использовать ингаляционные гормоны грамотно, в правильно подобранной дозировке и по показаниям лечащего врача.
Нужно понимать, что это не привыкание и не зависимость. Вдыхание дозы лекарства по утрам должно быть такой же привычкой, как почистить зубы. Ведь с помощью такой терапии можно комфортно себя чувствовать и не испытывать проблем с дыханием.
Миф №4: лечить астму детям не обязательно, надо подождать, так как болезнь проходит в подростковом возрасте
На самом деле: у детей младшего возраста может возникать бронхиальная обструкция на фоне ОРВИ — обструктивные бронхиты, из-за которых происходит спазм в бронхах, и ребенку становится тяжело дышать. Это связано с физиологическими особенностями детского организма. Такие бронхиты проходят самостоятельно к 5-7 годам. Но это не астма!
Существует две крайности: недостаточная диагностика и, наоборот, гипердиагностика бронхиальной астмы. В каких-то случаях диагноз категорично ставится сразу на первом приеме, хотя в принципе заболевание еще можно понаблюдать. А в других астма не ставится до последнего, хотя диагноз вполне очевиден. Подход к каждому пациенту, казалось бы, с одинаковыми жалобами будет индивидуальным.
На самом деле: о качестве лечения можно делать выводы не на основе того, насколько быстро исчезают симптомы заболевания, а по тому, как долго они вновь не дают о себе знать. Именно так получается достичь контроля над заболеванием. Чем дольше сохраняется ремиссия (период без проявления симптомов), тем лучше результат и прогноз лечения.
Для сохранения привычного образа жизни нужно соблюдать рекомендации врача, не пренебрегать ингаляциями и внимательно следить за состоянием.
источник
Бронхиальную астму считают заболеванием взрослых. Но, к сожалению, подвержены ей могут быть даже крошечные дети. Педиатры часто упускают возможность развития астмы у детей, а вместе с этим упускают и время.
В силу недостаточной диагностики начальных форм астмы у детей зачастую правильный диагноз своевременно не устанавливают и болезнь, постепенно прогрессируя, приобретает тяжёлое течении. Так, у 60-80% взрослых пациентов бронхиальная астма дебютировала в раннем детстве, но диагноз установлен не был. В то же время при своевременном и адекватном лечении болезнь могла бы протекать более благоприятно.
«На практике врачи нередко боятся постановки диагноза, а это приводит к развитию тяжелых инвалидизирующих форм болезни. В нашей клинике мы часто имеем дело именно с такими пациентами, которые приезжают к нам со всех регионов страны», — говорит Юрий Мизерницкий. По официальной статистике, в последние годы смертность детей от бронхиальной астмы возросла с единичных случаев до нескольких десятков в год. Среди причин — тяжелое течение болезни на протяжении ряда лет, врачебные ошибки, отсутствие плана лечения у больного. Причём, наиболее опасными являются младенческий и подростковый возраст пациентов.
Если наследственность по астме отягощена, велика вероятность развития ее и у ребенка. Настороженность должны вызывать: высокая частота аллергии на пищевые продукты (куриный белок, белок коровьего молока, злаки, рыбу, желто-красные фрукты), а также на домашнюю пыль и пылевого клеща, на медикаменты и профилактические прививки. Как правило, первым приступам экспираторной одышки предшествует атопический дерматит. Неблагоприятным фоном раннего развития заболевания могут быть внутриутробные повреждения центральной нервной системы вследствие патологического течения беременности и родов, гипоксия плода, родовые травмы.
Астматические приступы вызывают уже самые разнообразные аллергены и часто провоцируют вирусные инфекции. Нередко отмечаются сезонные обострения.
Подростковый возраст у многих пациентов является переломным в течении аллергических заболеваний, и дальнейшее прогрессирование болезни зависит от успешности лечения и профилактики. Но именно в этом возрасте у врачей появляются дополнительные проблемы. Подростки не оценивают в полной мере серьёзность своего состояния и потому отказываются регулярно принимать лекарства, многие начинают курить. К тому же нередко дети «выпадают» из-под наблюдения врача в связи с переходом от педиатра к подростковому врачу и дальше к терапевту.
На сегодняшний день уровень диагностики и профилактики БА у детей позволяет не дать болезни приобрести тяжелую форму. Существуют разнообразные методы лабораторной и рентгено-функциональной диагностики, которые позволяют не только точно устанавливать вариант болезни, но и контролировать эффективность назначенного лечения. Лечение стало более эффективным. В прошлом остались капельницы и лекарства, имеющие много побочных эффектов. Теперь используется современная ингаляционная техника. Поэтому, как говорит главный детский пульмонолог страны, заведующий отделением пульмонологии МНИИ педиатрии и детской хирургии профессор Юрий Мизерницкий: «Бояться надо не факта постановки диагноза, а самой болезни. Своевременное и адекватное лечение позволяет достичь отличных результатов. Тогда не будет тяжелых инвалидизирующих форм и болезнь не будет угрожать жизни. Астма — серьезный диагноз, но, деликатно с ней обращаясь, можно обеспечить вполне благоприятный прогноз заболевания».
источник
Бронхиальная астма – заболевание, от которого страдают люди со всего мира. В России зафиксировано 900 тысяч больных. Большая часть пациентов проживает в больших городах. Причины этого понятны. Именно в мегаполисах воздух содержит большое количество вредных веществ, выбрасываемых промышленными предприятиями и другими объектами. К тому же, запыленность больших городов превышает допустимые и безопасные нормы.

Главными причинами высокого уровня заболеваемости являются:
- загрязнение атмосферы потенциальными аллергенами;
- употребление ненатуральных продуктов питания.
Это приводит к увеличению количества людей, подверженных данной болезни.
Как свидетельствуют данные специалистов, реальные цифры гораздо больше, чем указывает статистика.
Причина этого состоит в том, что такие клинические проявления недуга, как хрипы, кашель, одышка, многие воспринимают в виде симптомов других заболеваний. Поэтому бронхиальная астма диагностируется на поздних сроках, когда тяжесть болезни становится очевидной, а лечить ее уже довольно сложно. Как известно, от недуга легкой формы избавиться гораздо проще. Для этого достаточно использовать бронхолитики.
Еще одной причиной распространенности заболеваемости является то, что за медицинской помощью своевременно обращается лишь небольшая часть населения России. Как свидетельствует статистика, это один человек из пяти, у которого наблюдаются ярко выраженные симптомы. Многие люди, имеющие незначительные признаки болезни, зачастую не обращают на них внимание. Это приводит к тому, что недуг из легкой стадии переходит в тяжелую. И тогда вылечить его становится достаточно трудно.
В России заболевание диагностируется у 6,2% населения. Причем дети страдают от него в 2 раза чаще, чем взрослые. Иммунология расценивает такой показатель как следствие не до конца развитой иммунной системы ребенка, которая более подвержена воздействию негативных факторов. Летальный исход от этой болезни случается крайне редко, однако она доставляет массу неудобств и сопровождается ухудшением самочувствия при неадекватном лечении.
Частота заболеваемости мужчин и женщин одинакова. Чаще всего заболевание выявляется у детей, а также лиц пожилого возраста (после 50 лет). Люди среднего возраста больше подвержены недугу атопической формы, в то время как к эндогенному типу склонен детский и старческий организм.

У 80% детей обнаруживается атопия, представляющая собой неспособность вырабатывать достаточное количество антител, которые отражают атаки аллергенов. Кроме того, в детском возрасте часто наблюдается гиперреактивность бронхов. Ребенок более подвержен заболеванию, если один из его родителей или членов семьи страдает ним. Таким образом, можно говорить о генетической предрасположенности, как одной из причин развития болезни.
Что касается самих причин появления бронхиальной астмы, они отличаются в разные возрастные периоды. У детей до года заболевание появляется во время пищевой аллергии. После года наибольшую опасность представляют грибковые, бытовые и эпидермальные раздражители. У детей в возрасте 3−4 лет на органы дыхания часто оказывает влияние пыльца растений. На сегодняшний день наблюдается неустойчивость детского организма к химическим веществам. Дети раннего возраста часто страдают болезнью по причине употребления яиц, коровьего молока, шоколада, клубники. Если воздействие наблюдается со стороны пищевых аллергенов, сезонность не оказывает влияние на периодичность приступов. Такие нарушения связаны со сбоями в работе пищеварительной системы.
При аллергии бытового характера немаловажную роль играют клещи домашней пыли. Они обитают в коврах, под плинтусами, в мягкой мебели. Таким образом, клещевая аллергия проявляется у 70% детей. Обострения при этом наблюдаются весной и осенью. Клинические проявления становятся интенсивнее ночью.
К эпидермальным аллергенам относится шерсть, пух, слюна животных. Нужно заметить, что избавление от животных не сразу помогает улучшить самочувствие. Такие аллергены способны сохраняться на протяжении нескольких лет.
Грибковые аллергены – это дрожжевые и плесневые грибы, которые находятся не только в самом помещении, но и извне. При этом наблюдается сезонность обострений. Если ребенок находится в сыром помещении, заболевание может проявляться круглый год. В данном случае характерны частые рецидивы, тяжелое течение и короткие ремиссии.
Пыльцевая аллергия связана с сезонными изменениями. У детей могут наблюдаться приступы при воздействии лекарственных препаратов, химических веществ.
Вероятность появления заболевания у детей повышается при следующих факторах:
-
частых респираторных инфекциях вирусного типа;
- недоношенности;
- патологиях в период беременности матери;
- нерациональном питании;
- воздействии табачного дыма;
- наличии атопического дерматита;
- загрязнении окружающей среды.
Как свидетельствует эпидемиология, большая часть детей с таким заболеванием проживают в регионах России с неблагоприятной экологической обстановкой. Кроме того, заболеваемость выше среди населения, живущего около автомобильных магистралей и промышленных объектов.
Из 40 миллионов детей России бронхиальная астма обнаруживается у 3,5 миллионов. В основном это дошкольники. Всего в стране проживает около 1 миллиона детей с данным заболеванием, возраст которых менее 4 лет. Причем практически каждый ребенок посещал инфекционную больницу с проявлением ОРВИ астматической формы. Как правило, это дети из возрастной категории до 2 лет. Что касается реальных цифр, они гораздо выше.
Неутешительна статистика в отношении детской смертности. Около 7000 маленьких пациентов погибают в больнице во время приступа. Возможно, причина этого состоит во врачебных ошибках. Если бы правильный диагноз был установлен своевременно, многие детские жизни были бы спасены. Установлено, что за 20 лет можно было спасти около 100 тысяч детей.
Данные статистики свидетельствуют о том, что 77,3% пациентов обращаются за медицинской помощью в трудоспособном возрасте. 68% больных – это женщины. У 71% людей взрослого возраста заболевание протекает в тяжелой форме. Это происходит из-за несвоевременного обращения в больницу. Немаловажное значение имеет широкое развитие интернета. Когда его не было, люди обращались в медицинские учреждения на ранней стадии болезни.
На сегодняшний день известен прискорбный факт, что большинство больных стараются отыскать причины недуга в интернете.
Спрашивают на различных форумах, как лечить его, и в результате бронхиальная астма только прогрессирует. Таким образом, виной всему неадекватное лечение. По этой же причине часто усложняется диагностика.

Не так пугает статистика заболеваемости страны, как число смертельных случаев. Эпидемиология зафиксировала 20,6 летальных исходов на 100 тысяч населения. Таким образом, Россия занимает второе место по заболеваемости после Китая. Эти показатели впечатляют и заставляют задуматься о способах решения проблемы, пока она не приобрела глобальных масштабов.
На сегодняшний день не известно точных цифр о встречаемости болезни по видам профессиональной деятельности. Значения колеблются в зависимости от характера проблемы. Эпидемиологические изучения показали, что приблизительно у 2% больных причиной проявления недуга стала их профессиональная деятельность. В основном профессиональным заболеванием страдают мужчины. Как правило, их работа связана с воздействием раздражителей. В данном случае имеет место болезнь атопической формы.
Так, 6% пациентов – ветеринары. Также к этой категории можно отнести продавцов зоомагазинов, фермеров, рабочих зоопарков и других людей, чья профессиональная деятельность связана с животными. В результате контакта с ними и проявляются аллергические реакции.
Приблизительно 20% пекарей подвержены негативному воздействию пшеничной муки. В начале 20 века примерно половина всех больных работали с цветными красками. Это печатники, которые подвергались воздействию паров акциевой смолы, которая использовалась для разделения страниц. К счастью, на сегодняшний день от такой проблемы удалось избавиться, так как теперь для этих целей используется лактоза.
Не стоит обходить стороной и промышленные предприятия, особенно те, которые активно используют в своем производстве различные химические соединения. Точных цифр сегодня не имеется, но нетрудно предположить, насколько они значимы.
Одной из главных причин заболеваемости является воздействие табачного дыма. Россия на сегодняшний день принадлежит к странам, в которых зафиксирована высокая распространенность курения. 60,4% мужчин и 25,2% женщин имеют такую вредную привычку. Воздействие табачного дыма на органы дыхания не только вызывает множество различных заболеваний, но и становится причиной высокой смертности в стране. Остальной процент населения являются пассивными курильщиками, поэтому негативное влияние на них также сказывается.

Высокая заболеваемость зафиксирована в районах Прибалтики, северо-западном Черноморском, Приазовском регионах. Следующим регионом по убыванию идет Забайкалье.
Стоит отметить, что у городского населения заболевание выявляется чаще, чем у сельского. По многочисленным исследованиям было установлено, что в течение пяти лет уровень заболеваемости вырастет минимум на 30%. Наибольший рост отмечается в регионах с длительной и холодной зимой. По среднестатистической отчетности можно понять, что в них преобладает форма болезни тяжелой степени тяжести. Каждый год отмечается рост инвалидности приблизительно на 30%. Все большее количество людей, страдающих данным заболеванием, ограничены в трудоспособности по причине часто проявляющихся приступов.
Детская болезнь является серьезной угрозой. Это не только медицинская и социальная, но и финансовая проблема. К примеру, в Самарской области было выявлено 7% инвалидов среди больных детей. И это только официальные значения. На самом деле, их гораздо больше. Заболевание, которое началось в детском возрасте, зачастую приводит к инвалидизации взрослых.
К основным причинам, которые способствуют распространенности заболевания, относят:
- недостаточная диагностика по причине низкой доступности медицинской помощи – эффективное исследование организма зачастую могут себе позволить люди, проживающие в крупных городах с развитой инфраструктурой;
- завышенные цены на средства для лечения – далеко не каждый больной может позволить себе пройти полный курс лечения ввиду недостаточного материального обеспечения;
- нехватка в использовании ингаляционных кортикостероидов, которые предусмотрены схемами базисного лечения;
- неадекватная терапия, которая не соответствует современным рекомендациям – нередки случаи, когда врач ставит пациенту неправильный диагноз, проводя терапию совершенно другого заболевания, оставляя без внимания существующий недуг;
- неполная информированность населения – большинство больных не конца понимают, для чего необходимо вести усиленный контроль над недугом, не выполняют рекомендаций врача и пускают болезнь на самотек;
- ухудшение экологической обстановки.
Последний пункт играет главенствующую роль. Развитие промышленности не стоит на месте.
В атмосферу продолжают выбрасываться вредные вещества в большом количестве.
Мало того, их объемы постоянно растут, соответственно, концентрация в атмосфере повышается. Все это неблагоприятно сказывается на здоровье человека, в частности, на его органах дыхания. А на фоне сниженного иммунитета, которым сегодня страдает большинство населения, данный недуг возникает с завидной постоянностью. Об этом свидетельствуют результаты исследований, которые провела иммунология.
Как известно, бронхиальная астма относится к неизлечимым заболеваниям. Однако при адекватной терапии можно контролировать ее проявления. Существует возможность снизить интенсивность симптомов до минимума – восстановить сон, повысить физическую активность, нормализовать функции легких и бронхов. Если контролировать болезнь, можно жить полноценной жизнью, не испытывая большого дискомфорта.
К сожалению, в России на сегодняшний день ситуация с распространенностью заболевания удручающая. И дело здесь не только в отсутствии адекватного лечения в отдельных регионах. Немаловажный вклад вносит и экологическая обстановка, которая ежегодно только ухудшается. Если не начать принимать меры, проблема может достичь глобальных масштабов.
источник
В GINA-2002 (Global initiafive for asthma, 2002) раздел о бронхиальной астме детского возраста помещён в рубрике «Случаи, особенно трудные для диагностики». В этой связи совершенно оправдана рабочая концепция, согласно которой любой ребёнок с жалобами на кашель, свистящее дыхание или одышку, возникающие чаще 2 раз в год, должен рассматриваться как потенциальный больной бронхиальной астмой и требует исключения или подтверждение этого диагноза. Особенно это касается детей раннего возраста, у которых своевременная диагностика бронхиальной астмы является скорее исключением, чем правилом, что заставляет подробнее остановиться на этой проблеме.
Бронхиальная астма у детей этого возраста отличается высокой клинической вариабельностью. Однако при этом она сохраняет все черты аллергического наследственно обусловленного заболевания. Дебют бронхиальной астмы у 70–80% больных приходится на ранний детский возраст.
Раннему развитию бронхиальной астмы у детей может способствовать внутриутробная сенсибилизация плода вследствие повышенной проницаемости фетоплацентарного барьера, обусловленной различными воздействиями. Возможное влияние оказывают неблагоприятные профессиональные вредности, активное и пассивное курение. Среди факторов постнатальной сенсибилизации важное значение имеет избыточная антигенная экспозиция в первые 2 года жизни ребёнка.
У детей первого года жизни основными сенсибилизирующими факторами являются пищевые аллергены. Наиболее значима сенсибилизация к куриному белку, коровьему молоку, пшенице и другим злакам, рыбе, орехам, какао, цитрусовым и другим окрашенным в жёлто-красный цвет фруктам, ягодам, овощам. С конца первого года жизни возрастает роль бытовых аллергенов. Сенсибилизация к аллергенам домашней пыли и клещам определяется в этом возрасте у подавляющего большинства больных. С 3–4-летнего возраста в качестве причинно-значимых аллергенов возрастает роль пыльцевых аллергенов, спектр которых различен в разных климатогеографических зонах.
Подобная этапность в смене спектра сенсибилизации у детей раннего возраста хотя и характерна, однако наблюдается не всегда. В последнее время у детей, больных бронхиальной астмой, все чаще отмечается ранняя сенсибилизация к широкому спектру аллергенов.
В связи с тем, что возможности аллергологической диагностики у детей раннего возраста ограничены (провокационные ингаляционные тесты в этом возрасте не проводят, а кожные пробы у них менее чувствительны — волдырь на месте скарификации часто отсутствует и единственным признаком положительной реакции может быть эритема), велика роль тщательно собранного анамнеза.
Благоприятным фоном для раннего развития бронхиальной астмы у детей являются перинатальные повреждения ЦНС вследствие патологического течения беременности и родов, анте- и интранатальной гипоксии плода, родовых травм. Более чем у половины больных бронхиальной астмой на первом году жизни имеют место признаки перинатальной энцефалопатии постгипоксического и/или травматического генеза. Не менее чем у 25% больных детей неврологические нарушения сохраняются и в более старшем возрасте, накладывая отпечаток на течение бронхиальной астмы.
Детальный анализ показывает, что у большинства детей появлению первых типичных приступов экспираторной одышки, как правило, предшествуют проявления атопического дерматита, острые аллергические реакции на различные пищевые продукты, лекарственные средства, профилактические прививки (в виде экзантем, крапивницы, отёка Квинке), повторные респираторные заболевания, протекающие без интоксикации и гипертермии, но с выраженными катаральными явлениями. Подобные начальные проявления респираторной аллергии нередко расцениваются врачами как острые респираторные вирусные инфекции, бронхиты, пневмонии. Больные при этом неадекватно лечатся антибиотиками, что лишь способствует лекарственной сенсибилизации, проявляющейся различными клиническими вариантами лекарственной аллергии.
Типичные приступы бронхиальной астмы в раннем детском возрасте обычно развиваются после контакта с причинно-значимым аллергеном. При этом характерно появление за 1–2 дня предвестников приступа в виде изменения поведения (плаксивости, раздражительности или вялости), снижения аппетита, усиления зуда кожи и других проявлений кожной аллергии. Покашливание постепенно переходит в навязчивый сухой кашель. Приступы удушья развиваются в любое время суток и клинически проявляются экспираторной или смешанной с преобладанием экспираторного компонента одышкой с втяжением уступчивых мест грудной клетки, её эмфизематозным вздутием, навязчивым (иногда до рвоты) сухим или малопродуктивным влажным кашлем, диффузными сухими хрипами в лёгких, а также распространёнными влажными хрипами разного калибра. Шумное свистящее дыхание слышно на расстоянии, выражена бледность кожи, отмечаются цианоз носогубного треугольника, акроцианоз. В динамике приступа сухой кашель закономерно сменяется влажным. Не полностью купированные или частые повторные приступы бронхиальной астмы у детей раннего возраста могут приводить к развитию астматических состояний. Описанный выше вариант приступного периода характеризуется значительным своеобразием клинических и функциональных проявлений. Дети могут не предъявлять жалоб, самочувствие их может существенно не страдать — они как бы адаптированы к постоянной дыхательной недостаточности. Экспираторная одышка выражена нерезко, но усиливается при малейшем физическом усилии, ребёнка беспокоит постоянный непродуктивный кашель, грудная клетка вздута, в лёгких выслушиваются рассеянные хрипы на фоне ослабленного дыхания, выражены бледность кожных покровов, акроцианоз.
Присоединение на этом фоне инфекции, развитие острого приступа, иные стрессовые ситуации могут привести к резкому ухудшению состояния. Истощение функции коры надпочечников и предрасположение к развитию астматических состояний у детей раннего возраста требуют настороженности лечащего врача и своевременной адекватной терапии.
В связи с анатомо-физиологическими особенностями детей раннего возраста (узкий просвет бронхиального дерева, слабо развитый мышечный слой, значительное развитие кровеносных и лимфатических сосудов) бронхоспазм обычно не является ведущим механизмом в патогенезе приступов бронхиальной астмы. На первое место выступает воспаление слизистой оболочки бронхов, её отёк и гиперсекреция слизи, что, по определению С.Г. Звягинцевой (1958), обусловливает своеобразную клиническую картину «влажной астмы» в этом возрасте, меньшую остроту и большую продолжительность приступов. При этом наряду с сухими в лёгких выслушивают большое количество разнокалиберных влажных хрипов, сохраняющихся длительно, в течение 5–10 дней и более. Такое течение заболевания — в виде астматического бронхита — нередко становится причиной гипердиагностики инфекционно-воспалительных заболеваний лёгких и гиподиагностики бронхиальной астмы в этом возрасте. В настоящее время доказано, что это вариант течения бронхиальной астмы, типичный для детей раннего возраста.
С возрастом ребёнка и продолжительностью заболевания факторами, провоцирующими приступы бронхиальной астмы, могут выступать физическая или психоэмоциональная нагрузка, табачный дым, вдыхание холодного, влажного или загрязнённого атмосферного воздуха, другие неспецифические раздражители.
Самым частым провокатором приступов бронхиальной астмы в раннем детском возрасте являются острые респираторно-вирусные инфекции, оказывающие мощное сенсибилизирующее воздействие на организм, проявляющееся как в повышении проницаемости повреждённой слизистой оболочки дыхательных путей для различных аэроаллергенов, так и в связи с антигенными свойствами самих вирусов, иммунологической перестройкой макроорганизма в ходе инфекционного процесса. Провокация приступов острой респираторно-вирусной инфекцией, однотипная клиническая картина, функциональные и лабораторные изменения, сходные с таковыми при обструктивном бронхите (бронхиальная обструкция при котором связана преимущественно с инфекционными причинами) весьма затрудняют дифференциальный диагноз. Длительное время скрываясь под маской «ОРВИ с бронхообструктивным синдромом», «рецидивирующего обструктивного бронхита», бронхиальная астма в раннем возрасте часто не распознается и больные получают нерациональное лечение. Лишь спустя годы у ряда детей обнаруживается переход так называемого обструктивного бронхита в типичную бронхиальную астму. По результатам отдалённых наблюдений (спустя 8–10 лет и более после госпитализации в связи с выраженным бронхообструктивным синдромом при ОРВИ), более половины из этих детей страдают типичной бронхиальной астмой, не распознанной в раннем возрасте. В то же время ранняя диагностика и своевременное начало соответствующей терапии во многом определяют исход заболевания.
В отличие от больных с обструктивным бронхитом для детей раннего возраста с бронхиальной астмой характерны выраженная наследственная отягощённость аллергическими заболеваниями (особенно по материнской линии); высокая частота аллергических реакций на пищевые продукты, лекарственные средства, профилактические прививки; более выраженные кожные аллергические проявления; бурное течение бронхообструктивного синдрома с ранним началом во время ОРВИ и меньшей продолжительностью; отчётливый эффект бронхолитической терапии; выраженные иммунологические изменения. Однако чрезвычайно высокая вариабельность как клинических признаков, так и лабораторных показателей затрудняет их использование в дифференциально-диагностических целях. Практически ни один из этих показателей в отдельности (в том числе концентрация IgE) не может служить достаточно достоверным дифференциально-диагностическим критерием обструктивного бронхита и бронхиальной астмы (табл. 1).
Таблица 1.Клинические критерии дифференциальной диагностики бронхиальной астмы и обструктивного бронхита у детей раннего возраста с бронхообструктивным синдромом на фоне острой респираторной инфекции
| Признаки | Бронхиальная астма | Обструктивный бронхит |
| Возраст | Старше 1,5 лет | Младше 1 года |
| Появление бронхообструктивного синдрома | В 1-е сутки ОРВИ | На 3-й день ОРВИ и позднее |
| Эпизоды бронхообструктивного синдрома в прошлом | 2 раз и более | Не было или однократный |
| Наследственная отягощённость аллергическими заболеваниями | Присутствует | Отсутствует |
| Наличие бронхиальной астмы по материнской линии | Присутствует | Отсутствует |
| Наличие в анамнезе аллергических реакций на пищевые продукты, медикаменты, профилактические прививки | Присутствует | Отсутствует |
| Избыточная бытовая антигенная нагрузка, наличие сырости, плесени в жилом помещении | Присутствует | Отсутствует |
Не нашли то, что искали? Воспользуйтесь поиском:
источник
 частых респираторных инфекциях вирусного типа;
частых респираторных инфекциях вирусного типа;