Бронхиальная астма – патология в бронхиальном дереве легких. Это болезнь хроническая, не поддающаяся лечению традиционными методами. Терапия позволяет лишь поддерживать состояние больного.
Чтобы добиться стойкой ремиссии (хорошего самочувствия на долгие месяцы и даже годы), целесообразно прибегать также к нетрадиционным методам лечения, в том числе заниматься дыхательной гимнастикой. Ниже будет приведена памятка пациенту о том, как жить с бронхиальной астмой.
Поставить точный диагноз может врач-пульмонолог. Как правило, больному делают такую диагностику, которая называется ФВД (функция внешнего дыхания).
На первом этапе больной просто дышит в трубку по команде врача. Второй этап подразумевает применение бронхолитика.
При этом доктор просит пациента воспользоваться бронхорасширяющим ингалятором. Затем снова проводится исследование. Если после применения ингалятора показатели стали намного лучше (более 12%), можно полагать, что у человека бронхиальная астма.
Не нужно ни в коем случае расстраиваться, если поставлен такой диагноз. Астма – это такая болезнь, которая может обостриться в периоды переживаний. Надо помнить о том, что с этим недугом люди живут до глубокой старости.
Астма имеет три степени тяжести:
-
Легкая;
- Средняя;
- Тяжелая.
В настоящее время оценка степени проводится двумя способами:
- По сужению просвета в бронхах (при помощи ФВД, пикфлоуметрии);
- По частоте приступов и обострений.
Чем труднее человеку жить без лекарств, тем тяжелее течение болезни. К сожалению, при тяжелой степени лечение малоэффективно.
Как жить с астмой любой степени тяжести? Все зависит от условий, в которых проживает больной. Для начала нужно принять все рекомендации врача, встать на учет у пульмонолога в районном (областном) диспансере или в районной поликлинике.
Астматикам с любой степенью заболевания каждый месяц бесплатно выдают лекарства в социальной аптеке. Инвалидность дают только тем, у кого тяжелая форма астмы. Кроме того, участковый терапевт должен выписывать направление на ежегодное лечение в санатории.
Каждому астматику назначают базисную терапию. Она заключается в том, что каждый день, как бывает чаще всего, утром и вечером нужно принимать выписанный препарат.
Врач должен проинструктировать больного, так как неправильные действия могут быть бесполезными или вызвать отрицательный эффект.
Чаще всего в базисную терапию входят порошковые ингаляторы. Их задача – снять спазм, уменьшить в слизистых бронхов воспаление и увеличить просвет. Действие таких ингаляторов длится от 12 до 24 часов.
- глюкокортикостероиды (Флутиказон, Флунизолид Будесонид);
- системные глюкокортикостероиды (Преднизолон, Дексаметазон);
- стабилизаторы тучных клеток (Недокромил, Интал).
Лечащий врач может дать дополнительные рекомендации для астматика, относящиеся к периодам обострения. В такие моменты пациенту нужно применять не только базисную терапию, но и дополнительную. Каждому астматику желательно приобрести небулайзер или компрессорный/ультразвуковой ингалятор. Благодаря подобным устройствам лекарство распадается на мелкие частички, которые проникают даже в самые нижние альвеолы бронхов.
Ингаляции следует делать сидя, не отвлекаясь. Вдох должен быть медленным и максимально глубоким. Затем следует задержать дыхание на несколько секунд и выдохнуть.
Но дополнительную терапию нельзя проводить долгое время. Как было сказано выше, во время обострений применяются сильнодействующие гормональные препараты. Поэтому дополнительное лечение должно длиться строго заданное врачом время, например, не больше 3 минут, два раза в сутки в течение 10 дней.

Ингаляторы бывают как для базисной терапии, так и для экстренных случаев, чтобы моментально снять приступ. Желательно заранее научиться ими пользоваться (внимательно прочитать инструкцию, обратиться к доктору или астматику «со стажем»). За пределами дома ингалятор нужно всегда носить с собой. Невозможно предугадать, начнется приступ или нет.
Пациентам с астмой приходится ограничивать себя во всем, что может спровоцировать приступ, вызвать аллергию. Нужно также проводить профилактику простудных заболеваний. ОРВИ, ОРЗ, острый бронхит и пневмония протекают гораздо сложнее, чем у здоровых людей. Желательно все ограничения изучить подробно.
Во время обострений врачи рекомендуют вообще не употреблять в пищу:
-
экзотические фрукты и овощи (в том числе и цитрусовые);
- белки животные и растительные (мясо, бобовые, сою, орехи);
- продукты, содержащие красители и добавки.
Астматикам рекомендованы постничество и вегетарианство. В рационе должно быть как можно больше:
- свежих овощей (желательно, выращенных самостоятельно);
- ягод (крыжовник, белая смородина);
- фруктов (яблок, слив);
- зелени.
Чем меньше вредных продуктов будет употреблять больной бронхиальной астмой, тем реже будут приступы. Кроме того, врачи предполагают, что причиной астмы у многих людей часто становится именно пища с вредными добавками.
В комнате больного не должно быть ни диванов с тканевой обивкой, ни ковров. Комнатные растения тоже должны быть удалены отовсюду, где он может находиться.

- кровать со спинкой и подголовником без обивки;
- твердые стулья, табуреты;
- минимальное количество мебели (стол, комод и т.д.).
Целью подобных мер является уменьшение концентрации пыли в помещении. Чем чище воздух, тем больше вероятность долгой ремиссии. В особых случаях, когда нет возможности полностью освободить комнату от аллергенов (пыли, спор плесневых грибов, неприятного запаха), стоит приобрести очиститель воздуха.
Ни в коем случае нельзя допускать, чтобы астматик контактировал с бытовой химией. Вместо стирального порошка лучше использовать для стирки нарезанное на мелкие куски хозяйственное мыло.
При сильных загрязнениях стен, полов, мебели рекомендуется применять слабый раствор уксуса. Мыть посуду можно обычной содой. Влажную уборку нужно проводить чаще, чем один раз в неделю. Следует помнить о том, что в спальне или комнате должно быть минимальное количество вещей. Нельзя допускать застоя пыли в каком-либо месте, даже труднодоступном.
Кошки, собаки, декоративные кролики и мелкие грызуны должны быть удалены из квартиры или дома, если нет отдельного помещения, куда редко заходит астматик. Птицы также могут быть источником болезни.
После выселения животных нужно провести смену покрывал, одеял и подушек, тщательно очистить пол. Запаха не должно быть.
Если трудовая деятельность связана с физическими нагрузками или с работой в помещении с загрязненным воздухом, то следует сменить должность или организацию, найти более легкую сферу деятельности. Профессию, связанную с частыми стрессами, большой ответственностью, рекомендуется также сменить во избежание обострений и приступов.
Спорт можно ограничить, но не исключать полностью. Ряд специальных упражнений, плавание, бег помогут укрепить стенки бронхов, улучшить состояние. Но нагрузка должна быть выбрана индивидуально.
Когда внезапно случается приступ удушья, человеку начинает казаться, что он задыхается. Из-за этого появляется страх смерти, что также усугубляет ситуацию. Следует в таком случае не паниковать, а действовать. Как говорилось выше, у астматика должен всегда при себе быть ингалятор быстрого действия. Очень важно при этом уметь им пользоваться правильно:
- встряхнуть;
-
открыть мундштук (снять колпачок);
- запрокинуть голову немного назад;
- насколько возможно сделать вдох и в этот момент надавить на баллончик, чтобы брызнуть в дыхательные пути лекарство;
- после впрыскивания лекарства следует задержать дыхание на несколько секунд;
- повторить процедуру второй раз через 1-2 минуты.
Если же нет с собой ингалятора, и приступ случился впервые в жизни, рекомендуется применить упражнение из Стрельниковской дыхательной гимнастики. При жизни автор гимнастики даже на расстоянии по телефону спасала жизни людей. Рекомендация следующая:
- сесть на краешек дивана или стула;
- руки выпрямить, ладони положить на колени;
- одновременно с наклоном спины и сгибанием локтей резко, коротко и громко вдохнуть воздух носом;
- повторять упражнение с интервалами 1-3 секунды пока не станет лучше.
Подобная процедура поможет победить страх, вернуть нормальное дыхание. Добиться стойкой ремиссии или даже полностью избавиться от болезни возможно. Бронхиальная астма излечима.
К сожалению, традиционная медицина не всегда оказывается достаточно эффективной в лечении хронических заболеваний, поэтому в дополнение к ней стоит использовать и альтернативные методы, которые помогут ускорить выздоровление и добиться длительной ремиссии.
-
спорт и дыхательные гимнастики;
- регулярная игра на духовых музыкальных инструментах;
- гомеопатия (Мускус, Черная бузина, Амбра кашалота и др.);
- натуропатия или фитотерапия (калина, шалфей, овес и др.);
- спелеотерапия.
В больницах, поликлиниках и астма-школах обычно выдают памятки по бронхиальной астме. Как правило, в них описываются те или иные препараты, ингаляторы, рекомендуемые к применению Минздравом. К сожалению, подобные рекомендации в большинстве случаев не помогут уйти от болезни, поэтому обязательно нужно проводить нетрадиционное лечение в качестве дополнения к основной терапии.
источник
Если дыхательные пути не в порядке, например, присутствует воспаление, могут диагностировать бронхиальную астму (БА). Приступ, по словам специалистов, отличается резко-коротким вдохом и шумно-длительным выдохом. А также есть громкие свистящие хрипы, кашель, вязкая мокрота. В рамках диагностики оценивают данные аллергопроб, спирометрии, пикфлоуметрии. Учитывают показатели анализов крови (иммунологических и клинических). Для лечения применяют АСИТ, м-холинолитики, аэрозольные бета-адреномиметики. Если форма недуга тяжёлая, не обойтись без глюкокортикостероидов.
По подсчётам экспертов в современном мире примерно 300 млн человек с астмой. Эти цифры позволяют считать БА одним из распространённых не проходящих заболеваний, с которым может столкнуться любой. Высокими показателями обозначена смертность. Кроме того, за минувшие несколько десятков лет астму диагностировали у большого количества детей, если сравнивать с более ранними периодами. При том, что рассматриваемое состояние относится к числу не простых, оно хорошо поддаётся лечебному воздействию, так что ремиссия обычно длительная. Приступов удушья, приёма лекарств многие могут миновать, если контролируют своё самочувствие, то есть астма – не помеха для активной жизни.
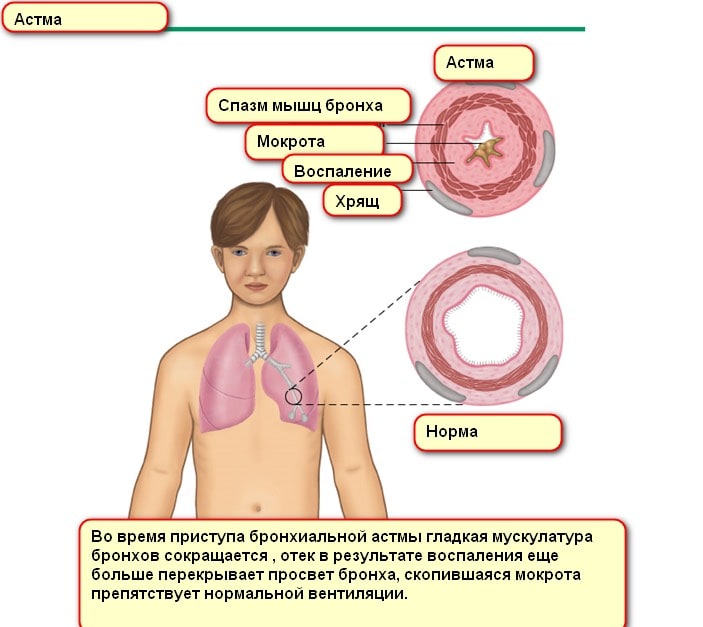
Теперь рассмотрим, как и почему возникают приступы. Дело в том, что хроническое воспаление в органах дыхания оборачивается их гиперактивностью, а это чревато мгновенной обструкцией бронхов при взаимодействии с раздражителями и аллергенами. Скорость прохождения воздуха по итогу ограничивается, человек испытывает приступ удушья. Периодичность последних различна. Стоит знать, что даже при достижении ремиссии воспаление не исчезает. Поток воздуха проходит с нарушениями, так как:
— присутствуют спазмы гладкой мускулатуры бронхов или отёк их слизистой, из-за чего происходит обструкция;
— бронхи закупорены секретом подслизистых желёз дыхательных путей на фоне их гиперфункции;
— мышечная ткань бронхов замещается на соединительную, когда болезнь длительная, а это ведёт к формированию склеротических изменений в бронхах (в их стенках).
Врачи также добавляют к вышесказанному, что гиперсекреция желёз и отекание слизистой бронхов дают о себе знать при сенсибилизации организма, когда аллергия немедленного типа (имеет вид анафилаксий) приводит к выработке антител, но при следующем влиянии аллергена мгновенно высвобождается гистамин, то есть начинается рассматриваемая проблема. Аналогичным течением обладают реакции замедленной чувствительности с иммунокомплексными аллергическими, только симптоматика не такая явная. Помимо этого наличие в крови высокого количества ионов кальция врачи начали рассматривать как фактор, предрасполагающий к БА, ведь при избытке данного элемента мускулатура организма (включая бронхи), может спазмироваться.
Исследования показали: гибель при недуге (во время приступа удушья) происходит из-за того, что бронхи частично или полностью закупорились слизью (густой и вязкой). Также из-за трудно выполняемого вдоха имеет место эмфизематозное расширение лёгких. Железы гипертрофируются, слой мышц утолщён, а стенки бронхов инфильтративные, их эпителий подвержен десквамации (отслаиванию, шелушению).
Параметров для того, чтобы подразделить БА на разновидности, достаточно много. Например, в плане происхождения болезнь бывает аллергической (включая профессиональную астму) и неаллергической (в том числе аспириновой астмой). Есть также смешанная и неуточнённая БА. С точки зрения тяжести болезнь бывает:
— эпизодической или интермиттирующей, когда признаки проявляются реже одного раза за семь дней, а обострения быстрые, не частые;
— персистирующей, то есть протекает постоянно и тут уместно деление на три степени – лёгкую (симптомов ждать раз в неделю или в месяц), среднюю (приступы беспокоят каждый день) и тяжёлую (симптомы почти постоянны).
В плане течения БА отмечают обострения и нестабильную или стабильную ремиссии. Что касается контроля над приступами, здесь недуг бывает полностью, частично или совсем не контролируемым.
К опасным провокаторам относятся экзогенные аллергены. Распространёнными из этой группы считаются бытовые аллергены, например, пыль, перхоть животных и корм для рыбок. Не исключают такие аллергены как пищевые и растительного происхождения. В 20-40% случаев происходит реакция на лекарства, а 2% получают БА при работе на неполезном для здоровья производстве. Важное значение имеют инфекционные факторы, ведь проникшие микроорганизмы с продуктами своей жизнедеятельности способны стать аллергенами и привести к сенсибилизации организма.
Ко всему прочему инфекция не даёт сойти на нет воспалительному процессу бронхиального дерева, то есть его фаза остаётся активной, а это делает человека особенно чувствительным к экзогенным аллергенам. Специалисты также упоминают гаптенные аллергены, структура которых не белковая. Оказавшись в теле, они связываются с его белками и приводят к приступу аллергии, что увеличивает риск развития БА. Не списывают со счетов наследственность, стрессы, переохлаждение.
Условно астматический приступ можно разделить на период предвестников, разгара и обратного развития. Первый период особенно ярко проявляется, если природа БА инфекционно-аллергическая. Человек постоянно чихает, из носоглотки удаляются водянистые выделения в большом количестве. Во втором периоде, который у некоторых отличается внезапностью, в груди присутствует стесненность, не позволяющая свободно дышать. Вдох резкий и короткий, а выдох – шумный и длительный. Дыхание происходит со слышимыми хрипами и свистами. Есть кашель с трудно отходящей мокротой (по этой причине дыхание становится аритмичным).
При этом не остаётся ничего, кроме как принять вынужденную позу. Как правило, человек сидит, наклонившись вперёд и найдя точку опоры. Его лицо одутловато, а при выдохе вены на шее набухают. Наконец, в третьем периоде мокрота постепенно отходит, хрипов становится меньше, приступ угасает.
Ко всему сказанному не помешает добавить, что заподозрить бронхиальную астму можно по следующим признакам:
— свистящие хрипы (в том числе повторяющиеся) при выдохе;
— кашель (усиливается ночью) с ощущением стеснённости в груди и затруднённым дыханием;
— проявление симптомов в зависимости от сезонов;
— присутствие аллергии, экземы в анамнезе;
— перечисленные выше симптомы проявились или ухудшились при взаимодействии с аллергеном, а также с дымом, при ОРЗ, перепадах температуры, эмоциональном или физперенапряжении;
— частые простуды, затрагивающие нижние отделы дыхательных путей;
— изменения самочувствия в лучшую сторону после приёма противоастматических и антигистаминных средств.
Пульмонолог учитывает симптомы, а также жалобы обратившегося за помощью человека. В целом применяемые методики призваны установить этиологию болезни и выявить её тяжесть. Например, при аускультации над лёгкими получится прослушать везикулярное дыхание, отличающееся ослабленностью и сухими свистящими хрипами. Так как при БА лёгкие увеличены в объёме, тоны сердца станут приглушёнными. Относительно инструментальных методов можно отметить, например, спирометрию (для точности данных проводят несколько раз). Благодаря ей оценивают тяжесть обструкции бронхов, то, насколько она обратима и вариабельна. Врачи отмечают, что при БА можно отметить увеличение форсированного выдоха на 12% (200мл) и более за секунду после ингаляции бронхолитиком.
Узнать о пиковой активности выдоха позволяет пикфлоуметрия. Если после первого измерения и ингаляции бронхолитика показатели выросли на 20% и больше, чем было до неё, говорят о БА. Дополнительно кроме указанных действий могут провести ЭКГ, тесты с аллергенами, бронхоскопию, рентген лёгких. Очень важны анализы крови. В частности, на обострения астмы укажут небольшой скачок СОЭ, изменения в ОАК. Плюс, исследуют мокроту. В этом помогает микроскопия, по итогам которой в мокроте могут найти массу эозинофилов с кристаллами Шарко-Лейдена (кристаллы прозрачного цвета и ромбовидной формы, которые образуются после того, как разрушились эозинофилы). Возможны нейтральные лейкоциты, если имеет место инфекционно-зависимая БА в периоде активного воспаления.
Так как болезнь хроническая, терапия направлена на исключение влияния аллергена, на соблюдение диеты и нормализацию жизни. Если аллерген обнаружен, минимизировать реакцию на него со стороны организма позволяет гипосенсибилизирующая терапия. Купировать приступы можно, применяя бета-адреномиметики (аэрозоль). Дозировку Орципреналина, Сальбутамола или фенотерола гидробромида назначают индивидуально. Эффективны препараты группы м-холинолитиков, то есть речь идёт об аэрозолях ипратропия бромида, а также его сочетании с фенотеролом.
в виде таблеток могут рекомендовать ксантиновые производные. Отмечают антагонисты ионов кальция, кетотифен, кромогликат натрия. В тяжёлых случаях нужна терапия гормонами, четверть астматиков нуждается в глюкокортикостероидах. Утром им следует принимать 15-20 мг Преднизолона совместно с антацидными препаратами (вторые защищают желудок). Чтобы мокрота отходила лучше, показаны мукалитические средства. В целом при БА дозу лекарств стараются сделать небольшой, постепенно двигаясь в сторону её уменьшения.
источник
Существует понятие ступенчатого подхода к лечению бронхиальной астмы. Его смысл заключается в изменении дозы препаратов в зависимости от тяжести течения астмы.
После проявлении первых приступов бронхиальной астмы необходимо пройти обследование у врача-пульмонолога, который собирает подробную информацию о течении и длительности болезни, условиях работы и проживания, вредных привычках пациента, и проводит полное клиническое обследование.
Иногда приступы астмы трудно отличить от проявлений других заболеваний. Например, пневмония, бронхит, сердечные приступы, тромбоз легочной артерии, заболевания голосовых связок, опухоли также могут быть причиной острого приступа одышки, удушья и сухих хрипов.
В диагностике бронхиальной астмы помогает исследование функции легких спирометрия): для этого нужно будет выдыхать воздух в специальный прибор. Обязательным исследованием является пикфлуометрия — измерение максимальной скорости выдоха. Потом ее нужно будет проводить и дома, с помощью портативного пикфлуометра. Это необходимо для объективного контроля за течением бронхиальной астмы и определения необходимой дозы препарата.
Лабораторные методы при диагностике бронхиальной астмы включают анализы крови и мокроты.
При помощи рентгенографии и компьютерной томографии легких можно исключить наличие инфекции, других поражений дыхательных путей, хронической недостаточности кровообращения или попадания инородного тела в дыхательные пути.
Также следует провести исследование у аллерголога при помощи кожных тестов с различными аллергенами. Это исследование нужно для того, чтобы определить, что именно может вызвать приступ.
Бронхиальная астма — это хроническое заболевание, требующее ежедневного лечения. Только в этом случае можно рассчитывать на успех его проведения. Полностью излечить хроническую астму пока нельзя.
Существует понятие ступенчатого подхода к лечению бронхиальной астмы. Его смысл заключается в изменении дозы препаратов в зависимости от тяжести течения астмы. «Ступень вверх» — это увеличение дозы, «ступень вниз» — уменьшение дозы. В большинстве клинических рекомендаций выделяют 4 таких «ступени», которые соответствуют 4 степеням тяжести заболевания. Лечение должно проходить под постоянным контролем врача.
Препараты для лечения астмы
Используется несколько групп препаратов для лечения астмы. В выборе чем лечить бронхиальную астму выделяют симптоматические и базисные препараты. Симптоматические препараты, действие которых направлено на восстановление бронхиальной проходимости и снятие бронхоспазма — это бронхолитики или бронходилататоры. К этим средствам относятся и т.н. препараты «скорой помощи» для быстрого снятия приступа удушья. Их используют «по потребности».
Вторая группа — препараты базисной противовоспалительной терапии, действие которых направлено на подавление аллергического воспаления в бронхах — это глюкокортикоидные гормоны, кромоны, антилейкотриеновые и холиноблокирующие препараты. В отличие от препаратов «скорой помощи», препараты «базисной» терапии назначаются для длительной профилактики обострений астмы; они не оказывают быстрого, сиюминутного действия. Не снимая острый приступ удушья, противовоспалительные препараты действуют на основную причину симптомов болезни — на воспаление в бронхах. Уменьшая и подавляя его, эти препараты, в конце концов, приводят к снижению частоты и силы приступов, а в конечном итоге — к полному их прекращению.
Поскольку воспаление в бронхах при астме носит хронический характер, прием противовоспалительных препаратов должен быть длительным, а эффект от их применения развивается постепенно — в течение 2 — 3 недель.
Глюкокортикоидные гормоны, в частности их таблетированные или инъекционные формы имеют немало побочных эффектов:
- подавление иммунитета (и как следствие склонность организма к различным инфекционным заболеваниям);
- воспаление и язвы желудочно-кишечного тракта;
- прибавка в весе;
- нарушение гормонального фона и другие.
Однако фармацевтическая промышленность не стоит на месте и список препаратов чем лечить астму постоянно пополняется.На сегодняшний день существенным достижением фармпромышленности являются ингаляционные глюкокортикоиды — препараты местного, а не системного действия. Ингаляционные глюкокортикоиды — большая группа препаратов синтетического происхождения, выпускаемых в виде персональных ингаляторов-дозаторов или распылителей-небулайзеров.
Создание подобных препаратов и их активное введение в клинику явилось поистине революционным шагом при выборе как лечить астму. Высокая эффективность, хорошая переносимость и небольшое количество побочных эффектов сделали эти препараты препаратами выбора при лечении астмы, в том числе и у детей.
Среди всех известных противовоспалительных препаратов, применяемых для лечения бронхиальной астмы на сегодняшний день, глюкокортикоиды обладают наилучшим соотношением безопасности и эффективности. Их уникальным свойством является то, что при применении в качестве базисной терапии, ингаляционные глюкокортикоиды способны снизить исходный уровень реактивности бронхиального дерева, т.е. склонность неадекватно отвечать на различные раздражающие стимулы.
Кроме того, регулярное применение игаляционных глюкокортикоидов позволяет перевести течение бронхиальной астмы в более легкую степень, и, зачастую, снизить прием ингаляционных адреностимуляторов (средств скорой помощи при удушье) до минимума.
Нельзя забывать и о немедикаментозных методах лечения астмы, которые могут быть весьма эффективными.
К ним относятся:
- специальные методы дыхания и использование различных дыхательных устройств;
- модификации рефлексотерапии (иглотерапия, электропунктура, прижигание полынными сигарами и прочее);
- методики физической тренировки;
- климатотерапия (спелеотерапия — лечение в соляных шахтах, использование так называемых гала-камер) и т. д.
Для грамотного лечения бронхиальной астмы больному (а в идеале и его родственникам) необходимо посещение астма-школы , где он узнает основные меры профилактики приступов, изучит методику рационального дыхания, основные группы противоаллергенных и противоастматических препаратов, а кроме того, при необходимости, ему помогут подобрать индивидуальную гипоаллергенную диету.
Важность таких школ трудно переоценить. Ведь благодаря им, человек не остается один на один со своей проблемой и привыкает к мысли, что астма вовсе не приговор, а образ жизни. Как правило, астма-школы функционируют на базе поликлиник и стационаров. Адрес ближайшей к вам астма-школы, подскажет участковый терапевт или пульмонолог, у которого вы наблюдаетесь.
Профилактика:
Cуществует первичная, вторичная и третичная профилактика бронхиальной астмы.
-Первичная профилактика астмы направлена на возникновение астмы у здоровых людей, которая заключается в предупреждении развития аллергии и хронических болезней дыхательных путей (например, хронический бронхит).
-Вторичная профилактика астмы включает меры по недопущению развития болезни у сенсибилизированных лиц или у пациентов на стадии предастмы, но еще не болеющих астмой. Это лица, у которых есть аллергические заболевания (пищевая аллергия, атопический дерматит, экзема и др.), лица с предрасположенностью к астме (например, есть родные, болеющие астмой), или лица у которых сенсибилизация доказана при помощи иммунологических методов исследования.
-Третичная профилактика астмы направлена на уменьшение тяжести течения и предупреждения обострений болезни у пациентов, которые уже болеют бронхиальной астмой. Основной метод профилактики астмы на этом этапе заключается в исключении контакта пациента с аллергеном, вызывающим приступ астмы (элиминационный режим).
Важное место в лечении астмы занимает посещение санаториев. Санаторно-курортное лечение оказывает на больных астмой благоприятное послекурортное действие. В мировой практике накоплен значительный опыт успешного лечения бронхиальной астмы на климатических курортах. Эффективность санаторно-курортного лечения астмы зависит от правильного выбора курорта. В выборе оптимальной курортной зоны для прохождения реабилитации больному астмой поможет лечащий врач, который подберет для больного санаторий с возможностью лечения основного (бронхиальная астма) и сопутствующих (или конкурирующих) заболеваний.
источник
До 30 сентября действует скидка 20% на курс лечения бронхиальной астмы
Обострение астмы полностью «выбивает» человека из нормального ритма жизни. Постоянные ночные симптомы нехватки воздуха, удушливый кашель, плохой сон, невозможность работать и заниматься привычным делом. Для оказания быстрой и эффективной помощи мы применяем сочетанное, комплексное воздействие нескольких методик.
В клинике применяется интенсивный курс лечения обострения бронхиальной астмы под контролем врачей пульмонологов с 20-летним опытом работы в НИИ пульмонологии. Программа подходит для взрослых и детей.
- Быстро облегчить состояние пациента и восстановить дыхание.
- Купировать обострение бронхиальной астмы в течение 5-7 дней.
- Снизить риск прогрессирования бронхиальной астмы.
- Обеспечить продолжительную ремиссию.
- Применение индивидуально подобранных ингаляционных препаратов: бронхорасширяющие, противовоспалительные и отхаркивающие средства.
- Лекарственные средства подаются в бронхи через профессиональный небулайзер PARI (Германия). Высокое качество небулайзера, различные насадки и приспособления, позволяет доставлять препараты в центральные и нижние отделы дыхательных путей.
- Совместно с небулайзерной терапией используются внутривенные инъекции(капельницы) с противовоспалительными препаратами.
- В конце процедур пациентам проводится массаж грудной клетки и применяется тренажер PARI O-PEP (Германия). Этот тренажер эффективно мобилизует и удаляет бронхиальную слизь и помогает очистить дыхательные пути.
Весь комплекс терапии проходит под контролем врача. Поэтому в ходе сеансов можно сделать акценты на особенности заболевания и самочувствия, уменьшить или усилить нагрузку, поменять или добавить препараты для ингаляций.
Длительность сеанса 45 минут. Курс лечения включает 5 сеансов. Стоимость 1 сеанса – 5000 руб.*
* До 30 сентября действует скидка 20% при оплате всего курса.
- Программа купирования БА построена на научно обоснованной базе и проверена 20 годами практики в стационаре НИИ пульмонологии.
- В диагностике и лечении БА мы руководствуемся Международными клиническими рекомендациями Global Initiative for Asthma.
- Наши врачи действительные члены Европейского Респираторного общества (ERS), ученики академика РАМН А.Г. Чучалина и последователи его научной школы.
Врач-пульмонолог, сомнолог, кандидат медицинских наук, Главный врач медицинского центра «ИнтеграМедсервис»
Кандидат медицинских наук, врач-пульмонолог высшей категории, врач функциональной диагностики,заведующая отделением пульмонологии ИнтеграМедСервис, экс-сотрудник ФГУ НИИ пульмонологии ФМБА России.
Бронхиальная астма противоречивое, неоднозначное и «капризное» хроническое заболевания легких. Эта болезнь рекордсмен по легендам, заблуждениям, мифам, альтернативным подходам к лечению и шарлатанству. В этой статье постараемся понятно рассказать об этом заболевании.
Бронхиальная астма подробно описана и известна давно. Но, несмотря на это по сей день остается загадочным заболеванием. До конца не ясна природа этой болезни. Термин астма дословно означает удушье. Удушье считалось главным, обязательным признаком болезни. Лабораторным доказательством болезни считалась эозинофилия крови и мокроты и аллергия. Но с развитием молекулярной биологии и генетики стало очевидным, что это не так.
Современное определение бронхиальной астмы — хроническое воспалительное заболевание нижних дыхательных путей, в развитии которого играют роль большое количество клеток и клеточных элементов. Принято считать, что это воспаление приводит к развитию гиперреактивности бронхов, а следствие этой гиперреактивности — удушье, кашель и одышка. Распространенность бронхиальной астмы увеличивается ежегодно.
По информации ВОЗ астмой страдает около 300 млн. человек, затрагивая все возрастные и гендерные группы. За два последних десятилетия в мире произошло двух-кратное увеличение больных бронхиальной астмой. В России с 1998 по 2002 распространенность заболевания увеличилась на 28,2 %. Распространенность болезни в нашей стране составляет 6,9% среди взрослых и 10% среди детей. В РФ бронхиальной астмой болеет 7 миллионов человек.
Заболел бронхиальной астмой- я скоро умру?
Что касается смертности, то бронхиальная астма редко является причиной смерти. В Канаде, Австралия, некоторых Европейских странах отмечен рост смертности от астмы. А в Англии отмечено снижение этого показателя . Бронхиальная астма не прогрессирующая болезнь, в отличие от ХОБЛ. Болезнь ни во что не перерождается.
«О самом главном». Бронхиальная астма: почему она обостряется весной? Послушать выступление Кулешова А.В. на радио Россия.
Бронхиальная астма это мульти-факториальное заболевание. Установлено, что фактором развития болезни является семейный анамнез аллергии (атопии). Наличие аллергии в семье увеличивает в 5 раз риск развития аллергического ринита и бронхиальной астмы! Аллергены домашнего клеща, эпидермиса животных, пыльцы растений, таракана, грибов Alternaria считаются наиболее распространенными факторами риска.
Инфекция так же играет спорную роль в развитии болезни. Описаны случаи, указывающие на прямую связь между рецидивирующей в детстве респираторной инфекцией и снижением риска развития бронхиальной астмы. Но при этом известно, что вирусная инфекция часто провоцирует обострение БА. Вероятно, и те и другие наблюдения верны. Инфекция играет роль пускового агента, проявляется на разных этапах жизни человека и влияет на стадии заболевания.
Ухудшающаяся экологическая обстановка – бронхиальная астма экологозавиимое заболевание. Уровень промышленного загрязнения и распространенность болезни тесно и напрямую взаимосвязаны. К примеру, распространенность БА среди городских жителей (дети, взрослые) в 1,6-1,8 раза выше, чем в сельской местности.
Прочие факторы – это малый или избыточный вес при рождении, курение матери во время беременности, наличие животных в доме, ожирение, избыточное потребление соли.
Симптомы бронхиальной астмы различны и индивидуальны. Нет характерного симптома, который однозначно указывал на то, что человек болеет астмой. Для большинства людней заболевший астмой – задыхающийся человек, постоянно кашляющий и свистящий на все лады. Однако это не обязательно так. На приеме некоторые пациенты жалуются на затрудненный выдох, кто то на сложности с вдохом. Некоторые предъявляют жалобы на кашель ночью, утром, при физической нагрузке,а некоторых удушье не беспокоит.
Такой диапазон степени выраженности жалоб и размытости симптомов, характерен для бронхиальной астмы. Астма в период между обострениями может никак себя не проявлять. В этот «спокойный» промежуток времени пациенты совершают ошибку — прекращают лечение. В результате у пациента случается обострение астмы.
Для бронхиальной астмы не обязательны:
- 1. Общие симптомы в виде слабости, плохого самочувствия. Эти жалобы характерны при затяжном приступе астмы и отсутствии эффекта от ее лечения. Причем степень тяжести заболевания может столь же быстро уменьшиться при правильном назначенном лечении, как и возник приступ.
- 2. Приписываемая бронхиальной астме синюшность рук (акроцианоз) и кожных покровов, губ – возникают при тяжелом, затяжном приступе и не характерны для заболевания. Это больше свидетельствует в пользу неправильной терапии или диагноза.
- 3. Учащенное сердцебиение – частый спутник при обострении астмы. Оно следствие чрезмерного использования при приступе астмы сальбутамола, и учащенного дыхания при приступе. Тахикардия ухудшает самочувствие при приступе,усиливая панику.
- 4. Часто бронхиальной астме приписывают симптомы ХОБЛ — «часовые стекла», «барабанные палочки», проявления эмфиземы. Это связано с неадекватным пониманием некоторыми врачами сути этих заболеваний. От этого и путаница.
- 5. Сердечно сосудистая система от наличия бронхиальной астмы не страдает. Скорее можно говорить о медикаментозном влиянии лекарств на сердечно сосудистую систему.
Я не задыхаюсь, а только кашляю. А доктор говорит, что у меня астма! Разве это возможно?
При кашлевом варианте бронхиальной астмы (а встречается и такой) у пациента нет удушья. Мало того показатели ФВД фиксируют нормальные или слегка сниженные показатели вентиляции. Кашель у пациентов с кашлевым вариантом астмы беспокоит ночью и утром, возникает при быстрой ходьбе или при занятиях спортом. Такой вопрос часто звучит на приеме в клинике. Даже имея специальную подготовку в тонкостях диагностики бронхиальной астмы, врачи сталкиваются с диагностической дилеммой — астма или нет? При тщательном опросе пациента, анализа детства и родственных связей, характере жалоб диагноз астмы становиться вероятным. Но это не вся диагностика астмы!
Главным функциональным тестом для диагностики бронхо — обструктивного синдрома принято считать спирометрию, или функцию внешнего дыхания, или ФВД. Спирометрия показывает, как функционируют легкие, сужены или нет дыхательные пути (бронхиальная обструкция), изменены ли дыхательные объемы. Тест безболезненный и бескровный. Проводиться в 2 этапа. На первом этапе из трех попыток дыхательного маневра (форсированного выдоха), выбирается больший показатель. Затем врач предлагает вдохнуть бронхо — расширяющий препарат (Сальбутамол) и через 15-20 минут, повторяется этап номер один. Продолжительность процедуры 20-25 мину. Полученный результат расшифровывает сам лечащий врач.
Задача теста
1. Выявить обструкцию
2. Выяснить обратимость обструкции.
Иными словами смогли ли бронхи расшириться при действии бронхо — расширяющего препарата. Наличие обратимой обструкции – диагностический критерий астмы.
Несмотря на простоту теста, выполнение дыхательного маневра требует четкости. Как показывает опыт из 10 сделанных ФВД в других поликлиниках и медицинских центрах, только два будут соответствовать критериям качества. Чтобы избежать ошибок при диагностике астмы, в нашей в клинике лечения астмы и аллергии, врачи пульмонологи сами исполняют этот тест. Сложнее становится задача, если спирометрия нормальная, а положительной реакции на препарат нет. В этом случае рекомендуем провести бронхопровакационный тест. Это ФВД наоборот. Это экспертное исследование подтверждает или опровергает диагноз астмы. Бронхопровакационный тест незаменим при диагностике кашлевого варианта бронхиальной астмы и астмы физического усилия.
Мы предлагаем прием врачей, специализирующихся на лечении астмы, экспертного уровня в Москве
Если Вы подозреваете у себя или близких астму, запишитесь на прием:
Тек же у Вас есть возможность обойтись без телефона и записаться онлайн через сайт. Позже, наш диспетчер свяжется с Вами для уточнения деталей приема.
Учитывая вариабельность симптомов, функциональных показателей, разнообразие причин развития бронхиальной астмы для контроля требуется классификация.
Классификация бронхиальная астма ( по рекомендациям GINA 2016) по степени тяжести:
Ступень 1: Интермиттирующая бронхиальная астма
- Проявления заболевания реже 1 раза в неделю – пациент жалобы не предъявляет. Обострения не продолжительные или отсутствуют. Ночью астма или не беспокоит, либо ночные симптомы возникают не более 2 раз в месяц.
- Показатели ОФВ1 или ПСВ ≥ 80% от должного. Пациенты с таким вариантом течения редко посещают пульмонолога. Заболевание не влияет на качество жизни.
Ступень 2: Легкая персистирующая бронхиальная астма
- Пациент ощущает проявления заболевания более 1 раза в неделю, но реже 1 раза в день – в этом случае снижена физическая активность, изредка нарушен сон. Пациент отмечает затрудненное дыхание ночью, чаще двух раз в месяц Пациент обеспокоен появившимися регулярными симптомами.
- ОФВ1 или ПСВ ≥ 80% от должного. Астма мешает полноценно жить.
Ступень 3: Бронхиальная астма средней тяжести, персистирующая. Удушье, кашель беспокоят ежедневно. Нарушен сон, обычная физическая активность дается с трудом.
- Ночь становится трудным временем суток, несколько раз в неделю ночные проявления болезни сильно беспокоят. Потребность в бронхорасширяющих препаратах Сальбутамол, Беродуал ежедневная.
- ОФВ1 или ПСВ 60—80% от должного. Такого пациента «слышно» везде – он хрипит, свисты в грудной клетке. Взгляд обеспокоенный, постоянно не хватает воздуха. Пациенты сильно раздражительны в этом состоянии. Качество жизни их не устраивает.
Ступень 4: Тяжелая персистирующая бронхиальная астма. Тяжелое состояние — дыхательные нарушения и симптомы носят выраженный, ежедневный характер. Обострения сменяют друг друга. Ночные симптомы ежедневные. Значительное снижение физической активности
ОФВ1 или ПСВ ≤ 60% от должного. Это опасное состояние. Требуются действия со стороны медицинского персонала, для купирования симптомов и принятия решения о госпитализации в стационар.
По этой классификации степень тяжести избирается из самого тяжелого проявления симптома или показателя ФВД. Причем достаточно одного симптома или показателя. Но из-за переменчивости проявлений астмы степень тяжести так же становиться величиной непостоянной. Тяжесть БА – не статичная характеристика.
Аллергическая БА: «классика» для нее характерно начало в раннем детстве, как правило, присутствует ряд аллергических сопутствующих заболеваний. Характерен наследственный фактор аллергии. В основе патогенеза лежит эозинофильное воспаление. Ответ на терапию ИГКС хороший.
Неаллергическая БА: аллергия не причина развития этого варианта астмы. Воспаление реализуется за счет смешанного, нейтрофильного, эозинофильного звеньев. Ответ на терапию ИГКС иногда отсутствует либо неполный.
БА с поздним дебютом: такой вариант чаще встречается у женщин, развивается во взрослом состоянии. При этом типе астмы — аллергия так же не характерна. ИГКС применяют в дозах более 1000 мкг .
БА с фиксированной обструкцией дыхательных путей: пациенты, страдающие этим типом астмы, болеют астмой давно. И под воздействием длительного воспаления стенка бронхов видоизменяется на столько, что обструкция становиться постоянной..
БА у больных с ожирением: пациенты с ожирением и БА страдают от выраженных респираторных симптомов, не связанных с эозинофильным воспалением. Определение фенотипов болезни позволяет подойти к лечению персонифицировано и индивидуально.
ГЭРБ индуцированная – гастроэзофагеальный рефлюкс актуальная проблема затяжного кашля у пациентов и ГЭРБ способен спровоцировать развитие бронхиальной астмы. Причиной тому вдыхание аэрозоля кислотного содержимого из пищевода.
Аспирин зависимая астма — причиной воспаления в бронхах в этой ситуации является аспирин или иные НПВС. Обычно аспириновая форма характеризуется т.н. аспириновой триадой – астма, полипы полости носа и реакция на салицилаты. Кашлевой вариант бронхиальной астмы- с введением в диагностику бронхопровакационного теста стало возможным выявить этот тип болезни. Вместо приступов удушья присутствует спастический кашель с акцентом в ночные или утренние часы.
Астма физического усилия – приступы затрудненного дыхания возникают исключительно при физических нагрузках. При ней же отмечается вариабельность показателей вентиляции. Иногда слышны свисты и хрипы.
Профессиональная астма – исключительно факторы производственной среды провоцируют эту форму астмы. Иные факторы, вне рабочего места, недолжны при этой форме быть, причиной заболевания.
Ночная астма – спорный вариант. Но описаны исключительно ночные приступы нехватки воздуха. Очень часто коррелирует с СОАС.
Мульти факториальному заболеванию – многоуровневое лечение! Успешный контроль над бронхиальной астмой возможен в комплексе мероприятий:
- Медикаментозное лечение — правильно назначенная базисная (основная) терапия и терапия обострений
- Профилактика внешних и внутренних факторов обострений — антиаллергический режим, диета, контроль над хроническими заболеваниями
- Реабилитация — Обучение пациентов, специальные тренинги для пациентов
Задачи терапии бронхиальной астмы:
- 1. Обеспечение и сохранение контроля над симптомами бронхиальной астмы, продолжительное время
- 2. Снижение рисков и профилактика будущих обострений заболевания.
Для решения задач применяется ступенчатая терапия.
Главный принцип ступенчатой терапии – это увеличение объема терапии при отсутствии должного контроля над астмой (при ее обострении) и соответственное уменьшение этого объема при достижении стабилизации состояния, стихания симптомов болезни. Ступени содержат информацию о вариантах лечения, отличающихся по своей эффективности. Ступень и объем терапии выбираются лечащим врачом и зависят от степени выраженности симптомов астмы у пациента. Применение ступенчатой терапии позволяет, при ее правильном применении, оценить эффективность выбранной схемы лечения. Например, если не удается стабилизовать обострение астмы, необходимо проверить технику использования ингаляторов. Проверить выполняет ли пациент назначения и рекомендации. Возможно, внимания не было уделено сопутствующим болезням? И оценив эти факторы, принимается решение об изменении объема лечения.
Снижение объема терапии, например кратности или дозировки ингаляторов, так же требует осторожности. Тяжесть заболевания обязательно учитывается при изменении терапии. Пациенты часто ошибаются отменяя прием препаратов на ранних этапах стабилизации астмы.
Лекарства для лечения разделены на две группы:
Симптоматические
1. Скоропомощные, быстродействующие лекарства (Вентолин, Сальбутамол). Беродуал). Эти препараты быстро за 5 — 15 минут облегчают состояние пациента, снимают приступ удушья. Эти лекарства выпускаются в форме карманных ингаляторов или суспензий для ингаляций через небулайзер. Почти у каждого пациента с астматической болезнью в кармане лежит ингалятор, для быстрой помощи при приступе. Большинство пациентов нуждается в этих ингаляторах 1 или 2 раза в неделю — или намного реже. Но когда симптомы бронхиальной астмы носят выраженный и тяжелый характер, потребность применения ингаляторов быстрого действия увеличивается. При этом возможна их передозировка и ухудшение общего самочувствия. Препараты базисной терапии
2. Для базисной терапии астмы используют комбинации противовоспалительных лекарств — ИГКС ( ингаляционные глюкокортикостероиды – Будесонид, Мометазон, Беклазон ) и бронхорасширяющих средств длительного действия (Форадил, Формотерол, Сальметерол). Цель этой группы лекарств — предотвратить обострение симптомов астмы и контроль над заболеванием. Противовоспалительный эффект достигается действием кортикостероидных гормонов на медиаторы воспаления — эозинофилы, цитокины и прочие клетки воспаления.
Карманные дозированные ингаляторы — средства доставки лекарственных средств в бронхи. Они специально разработаны для вдыхания лекарственного препарата в виде аэрозоля или пудры.
Небулайзеры — это ингаляторы, но стационарные — они средство доставки препаратов в виде суспензий или растворов в бронхи. Применяется при обострении бронхиальной астмы, особенно тяжелом течение.
Для успешного лечения важно, принимать все лекарства, которые доктор предписывает. Пациенты должны научиться правильному использованию ингаляторов. Вам, возможно, придется принимать лекарства несколько раз день и при этом отсутствие симптомов не повод самостоятельно вводить коррекции в схему терапии. Наши специалисты уделяют особое внимание правильности использования ингаляторов. Ведь модификаций препаратов для ингаляционной терапии очень много, а мы знаем особенности использования всех препаратов. Пациенту может показаться, что рекомендованный препарат не работает, но это не означает, что он не помогает. При возникновении таких сомнений обратитесь к пульмонологу. Важно знать, что неправильное лечение БА, приводит к изменениям в легких. Некорректный прием лекарств может привести Вас на больничную койку.
(анти-лейкотриеновые средства- Монтелукаст и Зафирлукаст). Эти препараты менее эффективны, чем ИГКС, для контроля астмы. Препарат эффективен при атопической форме бронхиальной астмы, а так же пациентов с аспириновой формой астмы и астмой физического усилия. Эти препараты подавляют сужение бронхов в ответ на ингаляцию лейкотриенов, уменьшают астматическую реакцию на холод и физические усилия.
Кромоны — кромогликат натрия («Интал») и недокромил («Тайлед»). Эффективность и безопасность современных ингаляционных стероидов, производство новых антилейкотриеновых препаратов привели к вытеснению кромогликата и недокромила из арсенала пульмонологов.
Терапия гуманизированными антителами к IgE — Омализумаб. Это моноклональное антитело, которое может связать циркулирующий в крови пациента IgE, оказав выраженное опосредованное влияние на аллергены, снижая воспаление в бронхах. Этот препарат наиболее полезен при тяжелых формах астмы, с эозинофильным воспалением, с неэффективным ответом на терапию ИГКС. Эффективность применения около 30%.
Метотрексат и препараты золота – оказывают кортикостероид щадящий эффект при лечении астмы. Однако применение ограничено побочными реакциями.
Теофиллины – применяются с середины прошлого века для лечения астмы. Их большое преимущество – это их дешевизна. Поэтому препарат охотно применяется в странах с низким экономическим уровнем. Однако у теофиллина выявлены новые свойства, которые изучаются. И мы увидим возрождение этой группы лекарств.
Специфическая иммунотерапия (СИТ или АСИТ). Применяется при доказанной связи между астмой и аллергеном (аллергенами). Одномоментно и опасный способ лечения астмы, но и единственный способ терапии астмы способный дать многолетнюю ремиссию в 70% случаев, при полном трехгодичном цикле лечения. Эффект достигается за счет снижение иммунного ответа на постепенно и периодически повышающиеся дозы вводимого аллергена в организм человека. Получается нечто похожее на прививку от аллергии. У метода много противопоказаний и ограничений.
Реабилитация пациентов с бронхиальной астмой
Складывается из чёткого соблюдения плана медикаментозного лечения пациентом, обучение контролю над своим состоянием, симптомами астмы. В разработанный индивидуальный план вписывается рекомендации по правильному поведению при обострении болезни. Физические упражнения и тренажеры помогаю сохранить дыхательную мускулатуру в тренированном состоянии, обеспечивая толерантность к физическим нагрузкам, улучшают сердечно-легочную функцию. Регулярные занятия физкультурой сократят тяжесть обострений.
Профилактика пациентов с бронхиальной астмой
У пациентов астматиков существует представление о том, что если избегать факторов провоцирующих приступы, то медикаментозное лечение не нужно или хотя бы сократить объем лекарственной поддержки. Доказательств на сей счет недостаточно. Но, тем не менее, можно с уверенностью предложить в качестве профилактических мер следующее:
- не отменять самостоятельно, назначенную терапию
- элиминация факторов риска развития бронхиальной астмы. Это тот случай, когда сказать проще, чем сделать. Например — экологическое состояние окружающей среды не подвластно пациенту. Сожалению иногда факторы вызывающие обострение астмы, встречаются только на работе. Тогда перед пациентом встает сложный вопрос выбора между астмой и зарабатыванием денег.
- очистители воздуха в квартире, правильный антиаллергенный режим в период цветения растений
- исключение курения табака.
- климат в квартире и на работе — наличие и отсутствие в помещения превышающих доз формальдегида, фенолов и т.п.
- санация очагов хронической инфекции у пациента. Например хронические инфекции носа, гортани, глотки или органов ЖКТ.
Соляные пещеры или галотерапия безопасный метод профилактики заболеваний верхних и нижних дыхательных путей и психоэмоциональной разгрузки организма. Рассматривать эту методику как лечение астмы не стоит. При прохождении курортного лечения , соляные пещеры полезны.
Пациент, болеющий астмой должен регулярно кушать! Нет рекомендаций, подтвержденных клиническими исследованиями о необходимости диеты. Международные исследования доказали, что инициировать астму может избыток потребления соли и фактором риска является ожирение. Если употреблять в пищу меньше соли и следить за калориями, проблем не возникнет. Диета при астме применяется при наличии аллергии на продукты питания. Тут рекомендация одна — исключите эти продукты из рациона и аллергической реакции на них не будет. Так же при наличии ГЭРБ и астмы необходимо соблюдать режим питания, прописанный врачом для профилактики ГЭРБ.
Прогноз течения бронхиальной астмы благоприятный. По нашим наблюдениям 70% пациентов» боится «астму, но игнорирует обструктивный бронхит. И это заблуждение т.к. прогноз ХОБЛ трагичней и опасней. Если соблюдать рекомендации врачей астма не будет менять ваш привычный ритм жизни. Бронхиальная астма ожирения, бронхиальная астма с фиксированной нагрузкой, атопическая астма или астма курильщика трудные варианты для лечения. Назначенная терапия не приносит облегчения дыхания и самочувствия. В 10% случаев не обойтись без стационарное лечение , вплоть до отделения реанимации.
В чем отличие отделения пульмонологии «ИтеграМедсервис» от других клиник и отделений в лечении бронхиальной астмы?
Это мульти дисциплинарный подход к проблеме бронхиальной астмы у каждого конкретного пациента. Ведь астма мульти-факториальная болезнь. К болезни нельзя подходить, просто назначив аэрозольный ингалятор. Владеем всеми способами терапии бронхиальной астмы. Астма школа и реабилитация Н.Н Мещеряковой, популярна в Москве. При выборе схемы лечения врачи оценивают возможные нежелательные эффекты применяемых лекарств и честно обговаривают это с пациентами.
Ежегодно обновляем информацию о новых препаратах на конгрессе по проблемам органов дыхания и на Европейском конгрессе по респираторным заболеваниям.
Позвоните нам и запишитесь на прием:
Тек же у Вас есть возможность обойтись без телефона и записаться онлайн через сайт. Позже, наш диспетчер свяжется с Вами для уточнения деталей приема.
Нажимая на кнопку «ЗАПИСАТЬСЯ НА ПРИЕМ», Вы даете свое согласие на обработку ваших персональных данных!
Политика конфиденциальности
источник
Бронхиальная астма — одно из самых распространённых хронических заболеваний: в мире, по данным ВОЗ, от него страдают не менее 300 млн человек. Астма собирает вокруг себя множество мифов и суждений, и наиболее частые из них прокомментировал Сергей Бабак, профессор, д.м.н., врач-пульмонолог Центра респираторной медицины.
- Астма — детское заболевание и ее часто «перерастают».
Примерно в 90% случаев астма начинается с детского возраста. В период созревания организма она может никак себя не проявлять, но это не означает, что болезнь отступила. В более старшем возрасте астма может снова дать о себе знать при тяжёлой пневмонии, выраженном стрессе, после родов или в период угасания фертильной функции у женщин. Внезапные проявления астмы в 45–50 лет чаще всего означают, что человек был астматиком с детства.
Редко, примерно в 10% случаев, астма развивается в зрелом и пожилом возрасте — после 65–70 лет. У пациентов накапливаются изменения ответа бронхов на внешнюю среду, которые со временем могут привести к развитию заболевания.
- Без аллергии астмы не бывает.
Такой стереотип возник не случайно: чаще всего астма действительно возникает на фоне аллергии. Однако врачи выделяют пять клинических фенотипов бронхиальной астмы, и только один из них аллергический. Например, астма, которая развивается в зрелом возрасте — это не аллергическая астма.
Астма — гетерогенное заболевание, она может вызываться разными воздействиями. Речь идет о значительном сужении дыхательных путей, которое устраняется спонтанно или под влиянием лечения. Психосоматическими заболеваниями занимаются психологи, неврологи, психиатры. Астму эти врачи не лечат, с ней работают аллергологи и пульмонологи.
- Астма — последствие частых простуд и недолеченных бронхитов.
При частых простудах развивается другое заболевание — хроническая обструктивная болезнь лёгких (ХОБЛ). А астма чаще возникает на фоне аллергии, которая переключилась на бронхи.
В редких случаях частые и недолеченные простуды запускают сложный рецепторный механизм, и возникает так называемая астма физического усилия. В этом случае пациент сталкивается с затруднённым дыханием и кашлем при физических нагрузках.
- Астма — наследственная болезнь.
Астма наследуется от ближайших родственников — то есть напрямую от родителей, не через поколения. Если родители астматики, то вероятность, что у ребёнка будет такой же диагноз, превышает 90%. Интересно, что эта статистика касается в основном первого ребёнка. У второго и последующих детей астмы может не быть. Однозначного объяснения этому явлению пока нет.
- Препараты, которые необходимо принимать пациентам с астмой, вызывают привыкание, так что лучше обходиться без них.
Без лекарства лечение астмы невозможно. Во-первых, препарат, который купирует приступ удушья, даёт астматикам ощущение безопасности. Когда такая уверенность есть, спазм скорее всего не случится, а если и случится, то пациент сможет с ним справиться. Во-вторых, лекарство от астмы необходимо, чтобы контролировать заболевание и не давать ему усиливаться в ответ на внешние факторы.
Препараты от астмы не вызывают привыкания. Они безопасны для пациента, не попадают в кровь и не влияют на внутренние органы, потому что действуют локально в дыхательных путях, куда доставляются с помощью специальных устройств. Это очень важный технологический момент: правильно подобранное лекарство в неправильном ингаляторе не окажет никакого эффекта. Ингаляторы выпускают и крупные глобальные медицинские компании, такие, как Philips Respironics, и более мелкие локальные производители. Такие приборы позволяют быстрее вводить лекарство и сокращают время процедуры.
- Если пациент пользуется ингалятором, значит, лечение астмы под контролем
Как показывает практика лечения астмы, недостаточно разработать действующее вещество и поместить его в ингалятор: врач должен подобрать подходящее для пациента устройство и обучить им пользоваться.
Ингаляторы бывают несколько типов – наиболее распространенными являются порошковые и небулайзеры. Порошковый подходит только пациентам, которые самостоятельно могут сделать сильный вдох, иначе лекарство осядет во рту и не попадёт в дыхательные пути. Поэтому тем, кто не может контролировать силу вдоха (ослабленные, пожилые люди, дети и т.д.) необходима другая технология — небулайзер. В нём используются жидкие лекарства, которые превращаются в облачко мелкодисперсных частиц. Для многих категорий пациентов небулайзер становится приоритетным, а иногда и единственным способом приёма лекарства.
- Вылечить астму нельзя.
Есть бытовое значение слова «вылечить», а есть медицинское. В бытовом смысле вылечить — значит избавить от болезни навсегда. Обычно это касается острых заболеваний: простуд, пневмонии и т.д. — они приходят и уходят. Но для хронических заболеваний такое понимание некорректно.
Вопрос лечения хронических заболеваний с медицинской точки зрения сводится к созданию условий, в которых пациент по своим возможностям, продолжительности жизни, ощущениям от жизни не уступает человеку без такого же диагноза.
В бытовом смысле астму вылечить нельзя — она никуда не уйдёт. Но с медицинской точки зрения можно — подобрать лекарство для регулярного приёма, которое будет блокировать воспаление и предупреждать приступы удушья. Тогда пациент сможет находиться в любой среде, заниматься любой физической активностью наравне со здоровыми людьми.
источник
 Легкая;
Легкая; экзотические фрукты и овощи (в том числе и цитрусовые);
экзотические фрукты и овощи (в том числе и цитрусовые); открыть мундштук (снять колпачок);
открыть мундштук (снять колпачок); спорт и дыхательные гимнастики;
спорт и дыхательные гимнастики;