Насморк не является постоянным спутником бронхиальной астмы. Тем не менее, многие пациенты отмечают его как основной симптом, который проявляется при каждом астматическом приступе. Чаще всего это происходит при аллергическом типе астмы.
Аллергия на определенные раздражители проявляется по-разному, и одним из способов такого проявления можно назвать ринит. Это объясняется тем, что при попадании раздражающего вещества в дыхательные пути происходит раздражение слизистых оболочек не только бронхов, но и носовых пазух. В результате слизь накапливается и там, и там.
Другой случай, когда астма и насморк могут сочетаться, – это развитие инфекционного заболевания. Бронхиальная астма не вылечивается полностью, от простудных болезней никто не застрахован, а большая их часть сопровождается насморком.
Проявление этого симптома в момент обострения обусловлено раздражением дыхательных путей, которое провоцируют бактерии или вирусы. В результате к признакам астматического приступа присоединяется насморк.

Также встречается ситуация, когда у больного идет одновременное развитие аллергического ринита и бронхиальной астмы. Эти две болезни являются наиболее распространенными заболеваниями аллергического типа, и их совместное течение – совсем не редкость.
В любом из этих случаев пациенты при спазме бронхов, помимо основных симптомов, могут упоминать насморк. В некоторых случаях он является одним из признаков приближающегося бронхоспазма, за счет которого можно предупредить очередной приступ астмы.
Наличие насморка при астме нередко является признаком развивающихся осложнений. При неэффективном лечении болезни к основным ее проявлениям присоединяется заложенность носа. Если ее не устранить, может развиться воспаление околоносовых пазух, которое называется синуситом.
Синусит и астма нередко протекают совместно, при этом оба способны оказывать воздействие друг на друга. Чтобы избежать ухудшений, вызванных таким воздействием, нужно предпринять необходимые меры, а для этого следует узнать, что собой представляет синусит.
Слизистые оболочки носа тоже склонны к воспалительным процессам из-за внешних раздражителей (как и бронхи). В этом и заключается сущность данного осложнения. Его могут вызвать следующие факторы:
- простудные заболевания;
- неблагоприятная экологическая обстановка;
- аллергены;
- холод;
- озон.
При воспалении слизистой околоносовых пазух начинается повышенная выработка слизи, которая скапливается в пазушных полостях. Это провоцирует сильные боли в области лба, шеи, затылка, ушей, верхней челюсти и вокруг глаз.
Кроме этого при синусите наблюдаются следующие симптомы:
- кашель;
- лихорадка;
- слабость;
- снижение работоспособности.
Если синусит не лечить, он может перерасти в хроническую форму, от которой не удается избавиться в течение нескольких месяцев. Это заболевание способно существенно осложнить течение бронхиальной астмы. При наличии синусита астматические симптомы усиливаются. Кроме этого, есть риск возникновения более тяжелых обострений бронхиальной астмы. Это означает, что при синусите болезнь прогрессирует более быстрыми темпами.

Последствия дальнейшего развития бронхиальной астмы представляют серьезную опасность, поскольку могут вызвать патологические изменения во многих органах и системах за счет кислородного голодания. Поэтому важно избегать обстоятельств, которые способствуют ее прогрессированию, или своевременно нейтрализовывать их воздействие.
Терапевтические меры должны учитывать особенности обоих заболеваний, а также индивидуальные свойства пациента, такие как склонность к аллергическим реакциям, условия труда и проживания и пр. Самостоятельный подбор препаратов может быть опасен. Обычно врачи назначают:
-
противовоспалительные (которые назначают при астме – Недокромил натрия, Дексаметазон, и специальные, для лечения синусита – Синупрет, Флюколд);
- антигистаминные (Супрастин, Тавегил);
- противоотечные (бронхолитики для лечения астмы – Сальбутамол, Будесонид, и для лечения синусита – Нафтизин, Ксилен);
- растворы для промывания носа (Аква-Марис, Маример);
- анальгетики (Нурофен, Парацетамол).
При наличии вторичной бактериальной инфекции, которая может развиться из-за синусита, пациенту могут потребоваться антибиотики (Цефтриаксон, Цефиксим).
Допустимо также использование простых домашних средств – промываний носа при помощи солевых растворов или паровых ингаляций. Но перед их использованием желательно проконсультироваться с врачом.
Также при наличии дефектов носового канала есть смысл оперативного вмешательства, чтобы не допустить развития хронического синусита.
Для того чтобы избежать насморка и связанных с ним осложнений, нужно выполнять те же меры профилактики, что предусмотрены при бронхиальной астме. Это:
- Избегание взаимодействий с аллергенами-раздражителями.
-
Отказ от курения.
- Укрепление иммунной системы (разнообразное питание, прием витаминов, умеренные физические нагрузки).
- Выполнение норм гигиены.
- Прогулки на свежем воздухе, проветривание спальни.
- Избегание переохлаждений.
- Лечение простудных заболеваний.
- Соблюдение рекомендаций врача.
Данные правила помогут не только сократить длительность заболевания, но и предупредить его появление.
Насморк не считается одним из основных симптомов астмы. Чаще всего он возникает как осложнение, которое усугубляет клиническую картину. Также его появление может быть обусловлено аллергической реакцией. Чтобы избежать ухудшений, необходимо обратиться к специалисту, который поможет выявить причины такого явления и назначит подходящее лечение.
источник
Аллергический ринит и бронхиальная астма — это комплексное аллергические поражение организма человека, которое характеризуется одинаковым местом локализации в отделах дыхательных путей. Ученые объединили эти два заболевания в одну модель для изучения — атопическую. Причиной этих патологий в большинстве случае выступает воздействие экзогенных аллергенов на человеческий организм. Рассматривая эти два заболевания как комплексное явление, следует сделать маленькую корректировку: аллергический ринит, точнее его длительное течение, чаще всего приводит к астматическим приступам (то есть к бронхиальной астме). Одна патология в данном случае порождает развитие другой. Всему виной аллергия на то или иное явление в окружающем мире. Термин «экзогенные» означает факторы, влияющие на возникновение аллергического ринита, как предшественника бронхиальной астмы, изначально находящиеся вне человеческого организма.
Совокупность данных болезней подкреплена одинаковыми симптомами, но разной степенью их тяжести:
- Заложенность и отечность носа в большинстве случаев при аллергическом рините устраняется с помощью назальных средств, а при астме требует более серьезного медикаментозного лечения, а в хронической форме и вовсе приводит к удушьям.
- Воспалительные процессы в слизистых носоглотки при аллергическом рините приводит к образованию экссудата, а при бронхиальной астме слизь перерождается в вязкое вещество, которое часто забивает дыхательные пути и оседает в бронхах.
- Чихание, кашель и слезотечение характерно для обеих патологий, однако в случае поражения бронхов проявляется с более тяжелой симптоматикой.
Аллергический ринит как явление, предшествующее бронхиальной астме — это воспалительный процесс в слизистой оболочке носовой полости, которое вызывает изменения в здоровом дыхании, насморк, чихание и зуд всей зоны поражения. Основу данной патологии составляют естественные аллергические реакции незамедлительного типа, которыми организм отвечает на попадание в него аллергенов. Таковыми могут быть: пары от спор грибов, пыльца растений, пыль, шерсть животных и другие летучие вещества. Подкреплять и усиливать действие аллергенов могут низкие температуры и резкие запахи. Классифицируя ринит, можно выделить 2 вида:
- Сезонный аллергический ринит — это приступы болезни, которые продолжаются в течении пары часов после взаимодействия организма с аллергеном, а после естественным путем стихают.
- Круглогодичный ринит — это хронический характер патологии, который подразумевает постоянные, долгосрочные приступы аллергии.
Среди основных признаков и симптомов ринита можно выделить:
- зуд в полости носа, сопровождающийся насморком и заложенностью, вследствие ее воспаления и отека;
- покраснение оболочек глаза (часто конъюнктивит);
- чихание и частые слезотечения.
Диагностика данного заболевания в современной медицине производится посредством прохождения риноскопии или тестирования на тот или иной аллерген. Излечить аллергический ринит насовсем или хотя бы временно избавиться от аллергии помогают такие виды лекарственных препаратов:
- назальные спреи на основе бромида, антигистаминные препараты, кромогликат натрия. Они способны уменьшать заложенность носа и очищать дыхание;
- сосудосуживающие препараты также отлично избавляют от таких симптомов как: насморк, чихание и отечность слизистой носа.

Среди основных причин развития бронхиальной астмы можно выделить не только всевозможные аллергии, но следующие факторы:
- Наследственность. Она определяется возникновением атопической бронхиальной астмы в организме человека. При этом вероятность появления астматического приступа у ребенка составляет около 75% в случае, если больны оба родителя (если поражен один родитель — 30%).
- Экология. Данные лабораторных исследований в области медицины показали, что около 3%, страдающих бронхиальной астмой, являются частыми заложниками воздействия на них экологических факторов типа дыма, повышенной влажности, выхлопных газов и так далее. Именно эти аспекты и послужили причиной возникновения такой патологии у этих людей.
- Профессия. Влияние различных производственных факторов: пыли, вредных газов, паров, выделяемых на некоторых предприятиях, является одной из причин поражения бронхов.
Среди других процессов, приводящих к бронхиальной астме, выделяются неправильное питание, частые стрессы, несоблюдение техники безопасности при использовании моющих средств и различные микроорганизмы, попадающие с воздухом в слизистую носа.
Основными симптомами бронхиальной астмы считают:
- нарушения в процессах реактивности бронхиального дерева;
- образование слизистых закупориваний и как следствие сильная заложенность носа, а также застои и засорения в просветах бронхов;
- отек стенок бронхов приводит к тяжелому дыханию, хрипам, кашлю и удушью;
- из-за спазматических сокращений мускулатуры бронхов человек может задыхаться, что принято называть астматическим удушьем.
Диагностировать данное заболевание можно со словесных жалоб пациента, а также в ходе проведения ряда обследований: пикфлоуметрии и спирометрии.
Терапия бронхиальной астмы происходит с помощью применения комплекса процедур, которые объединяются в такие, как:
- базисная терапия;
- симптоматическая терапия;
- использование медикаментозного лечения.
Обязательным условием в любом лечении является устранение причин болезни и препятствующему ей аллергическому риниту.

- Эпидемиология. Сочетание двух болезней у человека наблюдается в 87% случаев, тогда как у 78%, страдающих от бронхиальной астмы, проявляются симптомы аллергического ринита, а 38% населения имеют обратную картину, но без выраженного ее существования в организме. Пациенты с частой заложенностью носа, непроходимостью дыхательных путей и отеками околоносовых пазух впоследствии подвергаются развитию бронхиальной астмы.
- Как аллергический ринит, так и бронхиальная астма могут быть упорядочены одними и теми же способами лечения и мероприятиями по устранению воспалительных процессов в организме. В основном разница терапии представлена лишь в степени насыщения лекарственными препаратами, а профилактические действия одного направления.
- Анатомический и патофизиологический фактор. Как в случае бронхиальной астмы, так и в случае аллергического ринита эпителий из носовой полости, бронхиолы и дыхательные пути подвержены одним и тем же воспалительным процессам.
В любом варианте эти две патологии необходимо четко диагностировать и незамедлительно лечить, так как большая вероятность возникновения хронических форм этих заболеваний приводит к серьезным последствиям и несет большую опасность для здоровья.
источник
Пациенты, страдающие астмой, не всегда имеют типичные симптомы болезни, такие как затруднения дыхания и хрипы.
Чувство стеснения в груди и затрудненное дыхание в утренние часы также могут быть симптомами астмы. Аналогично, постоянное вздыхание может быть связано с астмой.
Так называемые необычные симптомы астмы включают:
- порывистость дыхания
- вздыхания
- апатия, неспособность нормально заниматься физическими упражнениями
- нарушения сна
- возбудимость, трудность сконцентрироваться на чем-то
- хронический кашель
Симптомы астмы не всегда постоянные, и могут варьироваться со временем у каждого человека в отдельности. У некоторых больных признаки астмы появляются только ночью. Кроме того, астма может быть вызвана разными факторами, например, такими как аллергены, пыль, табак, холодный воздух, упражнения, инфекции, лекарства. В конце концов, другие болезни, такие как сердечные приступы, бронхит, дисфункция голосовых связок могут вызвать симптомы, похожие на астматические. По этим причинам важно установить правильный диагноз и проводит адекватное лечение.
Часто кашель определяется врачами как хронический, если его продолжительность составляет более трех недель. Хронический кашель может быть вызван несколькими причинам, такими как:
- воспалительный процесс в носоглоточной области
- пневмония
- бронхит
- курение сигарет
- гастроэзофагеальный рефлюкс
- сердечный приступ
- применение лекарств
- рак легких
Хронический кашель может быть одним из нестандартных симптомов астмы. Он может появиться после простуды или инфекции верхних путей респираторного тракта. Кашель также может вызвать першение в горле. У некоторых больных, страдающих астмой, смех или упражнения могут также вызвать кашель. Некоторые пациенты склонны кашлять по ночам, в то время как другие кашляют в любое время суток.
Кашель, вызванный астмой, часто не поддается лечению суппрессивными средствами, антибиотиками и каплями для подавления кашля. Поэтому, нужно правильно установить диагноз (используя функциональные тесты). Итак, врач должен обследовать пациента, страдающего любым кашлем, который не проходит сам по себе в течение 3-6 недель.
Ночная астма очень распространенный тип астмы, более чем 90 % пациентов испытывают ночные приступы. Приступы астмы чаще всего случаются между полуночью и 8:00 и являются основной причиной бессонницы и нарушения сна среди пациентов больных астмой. Фактически, нарушения сна у больных с астмой обычно означают, что контроль симптомов неправильный и следует пересмотреть назначенное терапевтом лечение.
Функция внешнего дыхания у пациента с астмой может уменьшиться на 50 % во время приступа ночной астмы. Причины не ясны, но возможные объяснения включают:
- реакция на аллергены ночью, такие как пылевые клещи или перхоть животных
- изменения в уровнях гормонов, таких как кортизол, гистамин, и адреналин в ночное время, заканчивающееся увеличенной реактивностью дыхательных путей
- гастроэзофагеальный рефлюкс
- аллергическая реакция замедленного типа к дневным спусковым механизмам астмы
- охлаждение дыхательных путей, которые вызывают спазм главных дыхательных путей
- синусит
- храп
Существует возможность определить симптомы ночной астмы, проводя измерения воздушной струи, которая идет из легких в вечернее время суток и по утрам. Это проводится с помощью небольшого, портативного измерителя, который измеряет поток воздушной струи (специалисты по астме могут продемонстрировать правильную технику этих измерений). Уменьшение более чем на 20% на пике воздушной струи вечером и утром может быть проявлением ночной астмы.
Сердечная астма обычно возникает у людей пожилого возраста, у которых наблюдается сопение, хрипение и учащенность дыхания. Когда сердце слабое, оно не способно нормально доставлять кровь к органам тела, тогда происходит скопление жидкости в легких. Это скопление жидкости вызывает сопение и прерывистость дыхания.
Рентгеновское исследование области грудной клетки может облегчить диагностику сердечной недостаточности, показывая те места, где сердце увеличено (обычно признак сердечной патологии) и скопление жидкости в тканях легких. Для лечения сердечной недостаточности применяются диуретики, которые выводят лишнюю жидкость и лекарственные препараты, которые помогают сердцу толкать кровь к органам тела, заставляя его биться чаще. Когда сердечная недостаточность находится под контролем, то сопение и хрипение уменьшаются. Некоторые люди могут страдать от сердечной недостаточности и астмы одновременно. Тогда больным нужно лечение, которое будет направлено сразу на два заболевания одновременно.
Вдыхание спор почвы и птичьего пуха (например, от попугаев) могут вызвать аллергические реакции в воздушных путях и легких. Например, когда грибок Aspergillus вызывает аллергическую реакцию в воздушных путях, это состояние называют аллергическим бронхопульмонарным аспергиллезом. Люди, страдающие этим заболеванием, как правило, также болеют астмой. Лечение проводится в течение длительного периода времени и включает в себя открытие воздушных путей с помощью бронходилаторов и снижение воспаления с помощью стероидов. Когда в тканях легких происходит аллергическая реакция на бактерии, грибы, или птичий пух, такое состояние именуется аллергическим пневмонитом. Он отличается от острого приступа астмы отсутствием хрипов, наличием температуры и признаками пневмонии во время рентгена грудной клетки. Аллергический пневмонит лечится устранением аллергенов и приемом стероидов.
Астма физического напряжения
Физическая нагрузка, спорт – довольно частый спусковой механизм для астмы и может вызвать такие симптомы, как стеснение в груди, одышка, и кашель у 80 -90 % пациентов с астмой. Симптомы астмы обычно начинаются приблизительно через 10 минут после начала физической нагрузки или спустя 5 – 10 минут после ее завершения, хотя некоторые люди испытывают симптомы спустя приблизительно четыре – восемь часов. Приступ астмы физического напряжения может возникнуть у людей всех возрастов, но чаще всего он встречается у детей и подростков Все спорстмены, от любителей до профессионалов и олимпийцев, подвержены риску возникновения приступа астмы, вызванной физической нагрузкой.
Для большинства пациентов приступ астмы физического напряжения можно предотвратить, что позволит детям и взрослым активно заниматься спортом и участвовать в соревнованиях. Чтобы снизить частоту возникновения приступов, надо не избегать физического напряжения, а наоборот – тренировать органы дыхания. Регулярная и умеренная физическая нагрузка полезна для сердца, кровеносной и дыхательной систем, а также для психического здоровья. Однако, физическая нагрузка – не панацея от астмы.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – состояние, вызванное забросом желудочной кислоты в пищевод. Время от времени кислота может даже попадать на заднюю стенку глотки и достигнуть легких. Как правило, ГЭРБ имеет следующие симптомы: жжение в области под грудной клеткой, известное как изжога, которое больной испытывает после еды или когда ложится. Однако иногда симптомами ГЭРБ становятся кашель, хрип или боль в горле.
Наличие кислоты в пищеводе или ее попадание в легкие кислоты в легкие может привести к бронхоспазму, вызывая хрипение и кашель, против которого лекарства для астмы будут бессильны. Бронхоспазм, связанный с изжогой, чаще всего случается ночью вследствие того, что тело принимает горизонтальное положение. ГЭРБ распространен именно среди пациентов, страдающих астмой. Некоторые врачи полагают, что астма или лекарства, которые больной принимает для ее лечения, делают его более восприимчивыми к рефлюксной болезни. Например, теофиллин, бронходилатор, который иногда используется для лечения астмы, может спровоцировать изжогу.
Для пациентов, страдающих от ночных проявлений астмы, лечение гастроэзофагеальной рефлюксной болезни может также облегчить астматический приступ. Лечение ГЭРБ включает в себя повышение изголовья кровати, избавление от лишнего веса, отказ от пряной еды, кофеина, алкоголя и сигарет. Такие лекарственные средства, как Прилосек, Протоникс, Асифекс, Превасид и Нексиум эффективно воздействуют на приступы астмы, вызванные ГЭРБ. В редких серьезных случаях единственный метод избавиться от ГЭРБ – это хирургическое вмешательство.
Есть прямая связь между аллергическим ринитом (сенной лихорадкой) и астмой. Сложно ответить, что проявляется в первую очередь – аллергический ринит или астма, однако аллергический ринит считается одним из факторов риска в развитии астмы: до 78% заболевших астмой также имеют аллергический ринит.
Многие пациенты вспоминают, что развитие у них признаков астмы и назальных симптомов (чихание, заложенность носа, насморк, и зуд в носу) происходило приблизительно в одно и то же время. Также известно, что почти у всех пациентов с аллергической астмой присутствует аллергический ринит, и приблизительно одна треть людей с аллергическим ринитом подвержена риску астмой. Пациенты, имеющие оба эти заболевания одновременно, могут страдать от особенно острых приступов астмы и нуждаться в более сильных лекарствах для предотвращения астматических симптомов. Пациенты с аллергическим ринитом должны быть особенно бдительными, обнаружив у себя продолжительный кашель или хрип и сразу сообщить об этом своему лечащему врачу. Иногда следует провести тесты на аллерген и провести иммунотерапию, чтобы уменьшить симптомы астмы. Кроме того, присутствие астмы может легко быть определено спирометрией – тестом легочных функций, измеряющим максимальный объем вдыхаемого воздуха.
Возможно, аллергический ринит и астма взаимосвязаны между собой, потому что носовые и бронхиальные мембраны состоят из идентичного типа ткани и подвержены воздействию окружающей среды. Когда аллергены достигают носовой впадины, в ней происходит возбуждение нервных окончаний, которое приводит к возникновению жидкости и образованию слизи, которая попадает в бронхи и может привести к обострению астмы. Это называется назобронхиальным рефлексом.
Заложенность носа приводит к тому, что человек начинает дышать ртом. Воздух, попадающий прямо в рот, не очищен от аллергенов и может спровоцировать приступ астмы.
Слизь из носовой полости может попасть в бронхи, особенно во время сна и вызвать бронхиальное воспаление, приводящее к ночному приступу астмы.
В последние годы врачи заметили связь между синуситом и возникновением астмы. Фактически, у 15 % пациентов с синуситом также есть астма (в противоположность 5 % нормального населения). У 75 % пациентов с тяжелой формой астмы также есть синусит. Также пациенты, больные астмой, часто сообщают, что их состояние ухудшается, когда они заболевают синуситом. При лечении же синусита синдромы астмы смягчаются.
Причины, по которым эти болезни тесно связаны, идентичны причинам, по которым существует связь между астмой и аллергическим ринитом.
Выделения из носовых пазух могут попасть в бронхиолы, что вызовет бронхит или синобронхит, что в свою очередь станет причиной обострения астмы.
источник
Астма является хроническим заболеванием, основа этого недуга – неинфекционное воспаление в дыхательных путях. Развитию бронхиальной астмы способствуют как внешние, так и внутренние раздражительные факторы. К ряду внешних факторов относятся различные аллергены, а также химические, механические и погодные факторы. К этому списку можно отнести и стрессовые ситуации, и физические перегрузки. Самым распространённым фактором является аллергия на пыль.
К внутренним факторам развития бронхиальной астмы относятся дефекты эндокринной и иммунной системы, также причиной может быть реактивность бронхов и отклонение в чувствительности, это может носить наследственный характер.
Бронхиальная астма – это заболевание бронхиального дерева воспалительной иммунно-аллергической природы, характеризующееся хроническим, приступообразным течением в виде бронхообструктивного синдрома и удушья. Эта болезнь стала действительно серьезной проблемой общества, так как отличается прогрессивным течением. Её очень тяжело излечить полностью.
Воспаление бронхов при бронхиальной астме характеризуется строгой специфичностью по сравнению с другими видами воспалительных процессов данной локализации. В его патогенетической основе лежит аллергический компонент на фоне, имеющегося в организме, иммунного дисбаланса. Эта особенность заболевания объясняет приступообразность его течения.
К базовому аллергическому компоненту присоединяется масса других факторов, которые и придают бронхиальной астме её характеристики:
Гиперреактивность гладкомышечных компонентов бронхиальной стенки. Любые раздражительные влияния на слизистую бронхов заканчиваются бронхоспазмом,
Определенные факторы внешней среды способны вызвать массивный выброс медиаторов воспаления и аллергии исключительно в пределах бронхиального дерева. Общих аллергических проявлений при этом никогда не возникает,
Основным воспалительным проявлением является отек слизистой оболочки. Эта особенность при бронхиальной астме приводит к усугублению нарушения проходимости бронхов,
Скудное слизеобразование. Приступ удушья при бронхиальной астме характеризуется отсутствием мокроты при кашле или её скудностью,
Поражаются преимущественно средние и мелкие бронхи, лишенные хрящевого каркаса,
Обязательно возникает патологическая трансформация легочной ткани на фоне нарушения её вентиляции,
Выделяют несколько стадий этого заболевания, в основе которых лежит обратимость бронхиальной обструкции и частота приступов удушья. Чем более они часты и длительны, тем выше стадия.
В диагнозе бронхиальной астмы они встречаются под такими названиями:
Легкое течение или интермитирующая,
Среднетяжелое течение или персистенция легкой степени,
Тяжелое течение или персистенция средней степени,
Крайне тяжелое течение или тяжелая персистирующая астма.
На основе приведенных данных бронхиальную астму можно охарактеризовать, как хронический вялотекущий воспалительный процесс в бронхах, в основе обострений которого лежит внезапно развивающийся приступ бронхиальной обструкции с удушьем по типу аллергической реакции на раздражающие факторы окружающей среды. В начальных стадиях процесса эти приступы быстро возникают и точно также быстро купируются. С течением времени они становятся более частыми и менее чувствительны к проводимому лечению.
Успешность лечения бронхиальной астмы очень часто определяется своевременностью выявления этого заболевания.
К ранним признакам болезни относятся такие симптомы:
Одышка или удушье. Они возникают, как на фоне полного благополучия и покоя в ночное время, так и при физической нагрузке, пребывании в условиях вдыхания загрязненного воздуха, дыма, комнатной пыли, пыльцы цветущих растений, смене температуры воздуха. Главное – это их внезапность по типу приступа,
Кашель. Типичным для астматического приступа считается сухой его тип. Он возникает синхронно с одышкой и характеризуется надсадностью. Больной, как будто хочет, что-то откашлять, но не может этого сделать. Только в конце приступа кашель может приобретать влажный характер, сопровождаясь отхождением скудного количества прозрачной мокроты слизистого типа,
Частое поверхностное дыхание с удлинением выдоха. Во время приступа бронхиальной астмы больные жалуются не столько на затруднение вдоха, сколько на невозможность полноценного выдоха, который становится продолжительным и требует больших усилий для его осуществления,
Хрипы при дыхании. Они всегда сухие по типу свистящих. В некоторых случаях, даже дистанционные и выслушать их можно на расстоянии от больного. При аускультации они слышны ещё лучше,
Характерное положение больного во время приступа. В медицине эту позу называют ортопноэ. При этом больные усаживаются, опуская ноги, крепко хватаются руками за кровать. Такая фиксация вспомогательной мускулатуры конечностей помогает грудной клетке в реализации выдоха.
Первым сигналом повышенной реактивности бронхов могут стать лишь некоторые из типичных симптомов бронхиальной астмы, характеризующих её приступ, особенно при возникновении ночью. Они могут появляться на очень короткое время, самостоятельно проходить и длительное время не беспокоить больного повторно. Только со временем симптомы приобретают прогрессирующее течение. Крайне важно не упустить этот период мнимого благополучия и обращаться к специалистам, независимо от количества и продолжительности приступов.
Бронхиальная астма любой степени тяжести в начальных стадиях своего развития не вызывает общих нарушений в организме. Но со временем они обязательно возникают, что проявляется в виде симптомов:
Общая слабость и недомогание. Во время приступа никто из больных не способен выполнять любые активные движения, так как они усиливают дыхательную недостаточность. Все, что остается пациенту – принять позу ортопноэ. В межприступном периоде астмы с легким течением выносливость больных к физическим нагрузкам не нарушена. Чем тяжелее течение болезни, тем в большей степени выражены эти нарушения,
Акроцианоз и диффузная синюшность кожи. Эти симптомы характеризуют тяжелую степень бронхиальной астмы и говорят о прогрессировании дыхательной недостаточности в организме,
Тахикардия. Во время приступа количество сокращений сердца увеличивается до 120-130 ударов/мин. В межприступном периоде при тяжелой и астме средней тяжести сохраняется незначительная тахикардия в пределах 90 уд/мин,
Дистрофические изменения ногтей в виде их выбухания по типу часовых стекол и дистальных пальцевых фаланг в виде утолщения по типу барабанных палочек,
Признаки эмфиземы легких. Это состояние является типичным для бронхиальной астмы с длительным стажем заболевания или тяжелым течением. Проявляется в виде расширения грудной клетки в объеме, выбухания надключичных областей, расширения перкуторных легочных границ, ослабления дыхания при аускультации,
Признаки легочного сердца. Характеризуют тяжелую бронхиальную астму, которая привела к легочной гипертензии в малом круге. Как результат – увеличение сердца за счет правых камер, акцент второго тона над клапаном легочной артерии,
Головная боль и головокружение. Относятся к признакам дыхательной недостаточности при бронхиальной астме,
Склонность к различным аллергическим реакциям и болезням (ринит, атопический дерматит, псориаз, экзема),
Причин, по которым мелкие бронхи приобретают повышенную раздражительность, очень много. Некоторые из них выступают в качестве фоновых состояний, поддерживающих воспаление и аллергизацию, а некоторые непосредственно провоцируют астматический приступ. У каждого больного это индивидуально.
Наследственная предрасположенность. Люди, болеющие бронхиальной астмой, имеют повышенный риск возникновения этого заболевания у своих детей. Отягощение наследственного анамнеза отмечается у трети больных с астмой. Такая разновидность заболевания носит атопический характер. Очень тяжело проследить факторы, которые провоцируют приступы удушья. Такая астма может развиваться в любом возрасте, как детском, так и зрелом.
Факторы из группы профессиональных вредностей. Достоверно зафиксировано повышение случаев заболеваемости бронхиальной астмой, как результата воздействия вредных производственных факторов. Это может быть горячий или холодный воздух, его загрязненность различными мелкими пылевыми частицами, химическими соединениями и парами.
Хронический бронхит и инфекции. Вирусные и бактериальные возбудители, вызывающие воспалительный процесс в слизистой оболочке бронхов, способны спровоцировать повышение реактивности их гладкомышечных компонентов. Свидетельством этому являются случаи бронхиальной астмы, возникающей на фоне бронхита с длительным течением, особенно с признаками бронхообструкции.
Качество вдыхаемого воздуха и экологическая обстановка . Жители стран с сухим климатом и сельское население болеет намного реже, чем жители промышленных регионов и стран с влажным и холодным климатом.
Курение, как причина астмы. Систематическое вдыхание табачного дыма приводит к воспалительным изменениям слизистой оболочки бронхиального дерева. Поэтому каждый курильщик болен хроническим бронхитом. У части из них процесс трансформируется в бронхиальную астму. Курение может выступать в качестве фактора, поддерживающего постоянный воспалительный процесс и, как провокатор каждого приступа.
Астма от пыли. Учеными зафиксирована причинно-следственная связь именно комнатной пыли с возникновением бронхиальной астмы. Все дело в том, что комнатная пыль является естественной средой для обитания домашних пылевых клещей. Кроме этих микроскопических агентов она содержит множество аллергенов в виде слущенных эпителиальных клеток, химических веществ и шерсти. Уличная пыль становится провокатором бронхиальной астмы только при наличии в её составе аллергенов: шерсти животных, пыльцы цветов, трав и деревьев. Попадая в бронхиальное дерево, они провоцируют массивную миграцию защитных иммунных клеток в слизистую оболочку, которые выбрасывают большое количество медиаторов аллергии и воспаления. Как результат – бронхиальная астма.
Лекарственные препараты. Виновниками бронхиальной астмы иногда могут стать медикаментозные средства. Это могут быть аспирин и любые средства из ряда нестероидных противовоспалительных. Очень часто такая астма носит изолированное происхождение с возникновением приступа только при контакте организма с ними.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl + Enter
Иногда, проведение дифференциальной диагностики между бронхиальной астмой и бронхитом ставит в тупик даже самых опытных пульмонологов. От правильности интерпретации, имеющихся у больного, симптомов, зависит правильность и своевременность лечения. Отличия между бронхиальной астмой и бронхитом приведены в таблице.
Стабильное, вялотекущее с чередованием периодов обострения и ремиссии. Обострение длится 2-3 недели. После его купирования остаются проявления заболевания в виде кашля.
Перемежающее течение в виде внезапных приступов разной продолжительности (минуты, часы). Во время его возникновения резко нарушается общее состояние больного. Купирование приступа приводит к полному восстановлению нормального самочувствия.
Переохлаждение, бактериальные и вирусные инфекции провоцируют обострение в виде воспалительного процесса. Провокация кашля вызвана физическими нагрузками.
Вдыхание аллергенных компонентов с воздухом вызывает приступ бронхоспазма и обструкции. Характерны ночные приступы в состоянии полного покоя или при нагрузке.
Возникает исключительно при тяжелом обострении или длительном течении хронического обструктивного бронхита.
Типичный и главный симптом любой формы и стадии заболевания. Каждый приступ сопровождается одышкой.
Постоянный симптом заболевания, как при его обострении, так и в стадии ремиссии. Носит смешанный характер с чередованием сухого и влажного кашля, особенно по утрам.
Всегда сухой, сопровождает приступ. С его купированием откашливается небольшое количество мокроты.
Слизисто-гнойная, зеленовато-желтая или светло-коричневая, редко прозрачная в большом количестве.
Слизистая, прозрачная, скудная.
Все отличительные особенности бронхиальной астмы и хронического бронхита могут прослеживаться только в начальных стадиях этих заболеваний. Длительное их существование приводит к возникновению необратимой бронхиальной обструкции. В таких случаях уже нет необходимости в проведении дифференциальной диагностики, так как клиника и лечение идентичны. Оба заболевания объединяются под общим названием ХОЗЛ (хроническое обструктивное заболевание легких).
Лечение данного заболевания — это строго пошаговый процесс, который с каждым этапом и стадией болезни должен сопровождаться соответствующими корректировками в плане лечебных мероприятий. Только такой подход поможет в рациональном использовании финансовых средств с минимальным количеством побочных эффектов. Ведь основные препараты для лечения астмы вызывают массу тяжелых проявлений, которые могут быть уменьшены правильным комбинированием средств. Дифференцированная лечебная тактика при бронхиальной астме представлена в таблице.
Вид медикаментозных средств
Базисная терапия – поддерживающее противовоспалительное лечение
Симптоматическая терапия – купирование приступов бронхиальной астмы
Лекарства от астмы (представлены инъекционными и таблетированными формами)
Показаны при компенсированной астме легкого и среднего течения. Достоверно уменьшают потребность в гормональной терапии (Сингуляр, Аколат)
Не эффективны в экстренных случаях, поэтому не используются
Возникает исключительно при тяжелом обострении или длительном течении хронического обструктивного бронхита.
Типичный и главный симптом любой формы и стадии заболевания. Каждый приступ сопровождается одышкой.
Препарат Ксолар в виде инъекций показан при выраженном аллергеном компоненте бронхиальной астмы.
Не используется в экстренных случаях
Таблетированные формы: Теофиллин, Неофиллин, Теопек
Инъекционные формы: высокие дозы эуфиллина.
Ингалятор от астмы: карманные ингаляторы и формы для ультразвуковых ингаляторов (небулайзеров)
Применяют пролонгированные ингаляторы: Серевент, Беротек
Препараты короткого действия: Сальбутамол, Вентолин
Интал, Тайлед. Назначаются только при легком течении астмы.
Не эффективны при купировании приступа удушья
Атровент, Иправент, Спирива
Препараты используются для быстрого купирования симптомов
Фликсотид, Беклазон, Беклотид
Эффективны для купирования астматического статуса, особенно при ингаляции через небулайзер
Беродуал (холинолитик ипратропия бромид+ b2-агонист фенотерол)
Серетид (b2-агонист салметерол+ глюкокортикоид флютиказон)
Симбикорт (глюкокортикоид будесонид+ b2-агонист формотерол. Применяется путем ингаляций через небулайзер. Обладает очень быстрым эффектом
В лечении бронхиальной астмы используется патогенетический подход. Он предполагает обязательное применение препаратов, которые не только снимают симптомы болезни, но и выключают механизмы их повторного появления. Ни в коем случае нельзя ограничиваться использованием лишь одних адреномиметиков (сальбутамола, вентолина). К сожалению, так часто случается. Больных привлекает быстрый эффект от этих препаратов, но он также будет носить временный характер. По мере привыкания рецепторов бронхиального дерева действие b2-агонистов становится слабее, вплоть до полного его отсутствия. Обязательно нужна базисная терапия.
Без использования глюкокортикоидов не может идти речи о контроле заболевания. Эти средства влияют на главные звенья патогенеза астматического воспаления в бронхах. Они одинаково эффективны, как лечение в экстренных случаях, так и для их профилактики. Под их действием значительно уменьшается миграция лейкоцитарных и эозинофильных клеток в бронхиальную систему, что блокирует каскад биохимических реакций по выбросу медиаторов воспаления и аллергии. При этом уменьшается отек слизистой, слизь становится более жидкой, что способствует восстановлению бронхиального просвета. Не стоит бояться приема глюкокотрикоидов. Грамотный подбор их дозы и способа введения в сочетании с ранним началом лечения относится к залогу максимального замедления прогрессии болезни. Благодаря возможности ингаляционного введения минимизируется риск побочных эффектов системного характера.
Относительно новым направлением терапии при этом заболевании является использование антагонистов лейкотриеновых рецепторов и моноклональных антител. Эти препараты уже прошли множество клинических рандомизированных испытаний и успешно применяются в лечении многих тяжелых заболеваний. В отношении бронхиальной астмы ученые зафиксировали положительные эффекты, но дискуссии по целесообразности их использования продолжают вестись.
Принцип действия этих средств заключается в блокировке ими связей между клеточными элементами при воспалении в бронхах и их медиаторами. Это приводит к замедлению процессов выброса и нечувствительности бронхиальной стенки к действию. Они не эффективны при изолированном лечении бронхиальной астмы, поэтому используются исключительно в комбинации с глюкокортикоидами, уменьшая их необходимую дозу. Недостаток этих средств в их дороговизне.
Диету важно соблюдать для более быстрого лечения. Правильное питание относится к одному из базовых элементов в борьбе с бронхиальной астмой. Поскольку, это заболевание имеет иммунно-аллергическую природу, то и диета предполагает соответствующую корректировку питания по типу гипоаллергенного. Общие правила питания при бронхиальной астме включают в себя несколько моментов:
Запрещенные продукты. К ним относятся: рыбные блюда, икра и морепродукты, жирное мясо (утка, гусь), мед, бобы, томаты и соусы на их основе, продукты на основе дрожжей, яйца, клубника, цитрусовые, малина, смородина, сладкие дыни, абрикосы и персики, шоколад, орехи, алкоголь,
Ограничение употребления блюд из муки высшего сорта и сдобы, сахара и соли, свинины, цельного молока, сметаны, творога, манки,
Основа питания: ненаваристые супы, любые каши, заправленные сливочным или растительным маслом, овощные и фруктовые салаты, не содержащие запрещенные продукты, докторские сосиски и колбаса, курица, кролик, ржаной и хлеб из отрубей, печенье (овсяное, галетное), продукция кисломолочного ряда, напитки (компоты, узвары, чаи, минеральные воды),
Режим питания. Пища принимается 4-5 раз в день. Избегать переедания. Блюда могут запекаться, вариться, тушиться, готовиться на пару. Употребление жаренных блюд и копченостей запрещено. Употребляемая пища должна быть теплой.
Ориентировочное недельное меню при бронхиальной астме представлено в таблице.
Можно ли вылечить бронхиальную астму? Невозможно ответить на этот вопрос утвердительно со стопроцентной уверенностью. При всей эффективности методик лечения и появления современных препаратов полностью исключить контакт человека, предрасположенного к этой болезни, на практике невозможно. Однако контролировать болезнь, минимизировать ее проявления вполне возможно. Своевременно начатое лечение, активная профилактика обострений, занятия доступными видами спорта, дыхательной гимнастикой помогут освободиться от большинства симптомов заболевания.
Передается ли астма по наследству? Нет, астма не является генетически обусловленным заболеванием, так как гены больного бронхиальной астмой не изменены. Генетически передаются особенности строения дыхательной системы, в частности бронхов, а так же повышенная чувствительность эндокринной системы и иммунитета человека на раздражители, то есть предрасположенность организма к появлению этого заболевания. Сочетание факторов риска воедино повышает вероятность развития астмы.
Можно ли заниматься спортом при астме? На этот счет у специалистов не существует единого мнения. С одной стороны, неправильно подобранный вид спорта, занятия физкультурой во время обострений могут спровоцировать бронхоспазм, с другой стороны — дозированные физические нагрузки нормализуют обмен веществ, повышают иммунитет и тонус мышечной системы. Это особенно важно для растущего детского организма.
Можно ли курить при астме? Как активное, так и пассивное курение абсолютно несовместимо с бронхиальной астмой, так как табачные пары – это сильнейшие аллергены, имеющие в своем составе более 4000 химических веществ. Картриджи электронных сигарет не менее вредны для больных бронхиальной астмой, так как их составляющие в состоянии спровоцировать приступ. Таким же действием обладает угарный газ, выделяющийся при курении кальяна.
Можно ли делать ингаляцию при астме? Эта форма введения в организм лечебных препаратов наиболее эффективна при лечении бронхиальной астмы, если учитывать противопоказания: наличие новообразований в дыхательной системе, гипертермия, патологии сердца и сосудов, сахарный диабет, тяжелая форма основного заболевания, предрасположенность к носовым кровотечениям. Важно точно соблюдать дозировку эфирных масел и лекарственных растений и сборов из них, тогда ингаляция принесет неоценимую пользу.
Можно ли при астме пить алкоголь и кофе? Алкоголь не влияет напрямую на органы дыхания, тем не менее, его употребление провоцирует развитие воспаления, токсины этилового спирта негативно влияют на состояние всех систем. К тому же, у большинства противоастматических препаратов имеется несовместимость с алкоголем.
Кофе, напротив, улучшает функцию дыхательной системы, при условии, что оно имеет в своем составе кофеин. Этот эффект длится 3-4 часа после употребления напитка. По мнению специалистов, кофе – мягкий бронхолитик, улучшающий дыхательный процесс, расширяющий бронхи.
Берут ли в армию с астмой? Юноши, имеющие в анамнезе диагноз «бронхиальная астма», не подлежат призыву в армию, если это заболевание перешло во вторую или в третью стадии своего развития, так как скопление мокроты в бронхах, риск появления приступов удушья при контакте с аллергенами угрожает не только здоровью, но и жизни призывника. При первой стадии заболевания призывная комиссия дает отсрочку от призыва на год или более длительный период времени, за время которого проводится новое обследование показателей деятельности легких. Желание призывника служить, подкрепленное улучшением состояния здоровья, может привести к тому, что ему предложат облегченный вариант несения службы, во время которого лечение астмы будет продолжено.
Автор статьи: Бафаев Леонид Юрьевич, врач-пульмонолог, специально для сайта ayzdorov.ru
По мнению иранского врача Ф. Батмангхелиджа, обезвоживание организма человека и развитие бронхиальной астмы — два процесса, непосредственно связанные друг с другом. Следуя методу Ф. Батмангхелиджа можно убедиться в том, что подсоленная вода очищает легкие от слизи и мокроты, останавливает сухой кашель, повышает воздухообменную способность легких.
Аллергическая астма — это наиболее распространенная форма астмы, выражающаяся гиперчувствительностью органов дыхания к некоторым аллергенам. Вдыхая аллерген, организм получает сигнал о раздражителе, запускается реакция иммунной системы, что выражается резким сокращением мышц, расположенных вокруг дыхательных путей.
Бронхиальная астма – это достаточно распространенное современное заболевание дыхательных путей. Проявляется в виде периодических приступов одышки, сильного кашля, иногда способных перерасти в приступ удушья. Причиной тому служит реакция дыхательных путей на какой-либо раздражитель, попавший в них.
Астма относится к хроническим заболеваниям тяжелой формы, затрагивающим бронхо-легочную систему. В результате астмы происходит существенное сужение дыхательных путей. У больного появляется характерный кашель, после физических нагрузок возникает одышка. Болезнь может сопровождаться затяжными приступами удушья.
Сейчас мне 18 и у меня уже больше 8 лет не было приступов
Любые духовые инструменты помогают очень сильно, так что лучше этого, я лекарства не знаю
При копировании материалов, активная ссылка на сайт www.ayzdorov.ru обязательна! ©, AyZdorov.ru 2009-2017
Информация на сайте предназначена для ознакомления и не призывает к самостоятельному лечению, консультация врача обязательна!
источник
Если простуда и грипп сами по себе не столь опасные заболевания, то осложнения, которыми они чреваты, могут нанести организму значительный ущерб. Бронхиальную астму часто не замечают, так как она скрывается под маской простуды, и столь же часто она сама может быть вызвана этим распространенным заболеванием. Согласно статистике, примерно каждый 20-й перенесший ОРВИ рискует встретиться с этим заболеванием.
«На первый взгляд, связь между этими двумя заболеваниями установить не просто. Простуды (или на медицинском языке ОРВИ) представляют собой острые заболевание верхних дыхательных путей. Вызываются они аденовирусами, риновирусами и еще 200 разновидностями вирусов. Бронхиальной астмой называют хроническое воспаление нижних дыхательных путей — бронхов. Возникает данное воспаление не само по себе, а под воздействием каких-либо раздражителей — триггеров. В большинстве случаев ими являются аллергены, но примерно в 70% у взрослых и 85% случаев у детей провокатором болезни становятся те или иные вирусы», — рассказывает Андрей Пермиловский, пульмонолог, врач первой категории, заместитель директора автономной некоммерческой организации «Легочный альянс», эксперт программы «Свободное дыхание». — Врачи до сих пор выявляют механизмы воздействия вирусов на развитие бронхиальной астмы. Однако для рядовых пациентов, страдающих так называемой эндогенной астмой, т.е. обусловленной воздействием вирусов разновидностью заболевания, связь прямая: заболел простудой — жди обострения бронхиальной астмы. Опасны вирусные инфекции и для людей с атопической (аллергической) бронхиальной астмой. Кашель, насморк и другие проявления инфекции раздражают слизистую оболочку дыхательных путей и делают ее более восприимчивой к воздействию аллергенов. В результате, астматик может сильнее реагировать на домашнюю пыль, шерсть животных и другие вещества. Необходимо также помнить, что обострение бронхиальной астмы вызывают некоторые препараты, предназначенные для лечения простудных заболеваний. Чаще других виновниками приступов оказываются нестероидные противовоспалительные препараты».
Большинство не встречавшихся с астмой людей полагают, что им вряд ли предстоит с ней столкнуться. Между тем, по оценкам ученых, бронхиальной астмой страдает до 5% взрослого и 10% детского населения страны — многие просто не знают о своей болезни! А это означает, что астматические осложнения после простуды рискует приобрести каждый 10-ый юный россиянин.
Проблема часто осложняется тем, что пациент может длительное время не догадываться о своем заболевании. Ведь ночной кашель, хрипы в груди, свистящее дыхание и другие симптомы начальной стадии бронхиальной астмы так похожи на «обычные» последствия простудных заболеваний! Если оставить их без внимания, болезнь может прогрессировать и спустя какое-то время проявиться в тяжелых формах, которые трудно будет не заметить.
Если же вовремя обратиться к врачу и начать правильное лечение, с большой долей вероятности астма отступит на долгие годы. Но даже в этом случае всегда нужно помнить о мерах предосторожности – быть готовым к неожиданному приступу и иметь при себе эффективный бронхорасширяющий препарат быстрого действия. Помимо лекарственных средств организм пациента с бронхиальной астмой благодарно откликнется на правильное питание, умеренные физические нагрузки вкупе со специальными дыхательными упражнениями, а также регулярный отдых в подходящей климатической зоне.
В международном документе «Глобальная стратегия по лечению и профилактике бронхиальной астмы» (GINA, 2007) представлено следующее рабочее определение бронхиальной астмы:
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы.
Хроническое воспаление обуславливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно ночью и ранним утром.
Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности обструкцией дыхательных путей в легких, которая часто бывает обратимой либо спонтанно, либо под действием лечения.
В основе развития симптомов бронхиальной астмы лежат: спазм гладкой мускулатуры бронхов, отек слизистого слоя бронхов, выработка повышенного количества густой, вязкой мокроты. Эти изменения приводят к функциональным нарушениям дыхания: ухудшению бронхиальной проходимости бронхов.
Факторы риска развития бронхиальной астмы:
— семейный анамнез атопии,
— высокий уровень сывороточного IgЕ,
— малый или чрезмерный вес при рождении,
— недоношенность,
— курение матери во время беременности,
— аллергены помещений ( домашний клещ, тараканы, грибы, кошки, собаки) ,
— внешние аллергены (пыльца, грибы, профессиональные аллергены),
— загрязнение воздуха,
— респираторные инфекции,
— ожирение.
Факторы, которые провоцируют обострения бронхиальной астмы:
— домашние и внешние аллергены,
— поллютанты помещений и аэрополлютанты,
— респираторные инфекции,
-физическая нагрузка и гипервентиляция,
— изменение погодных условий,
— двуокись серы,
— пища, пищевые добавки, лекарства.
Диагностика бронхиальной астмы. Диагностика бронхиальной астмы основывается прежде всего на правильной интерпретации ключевых симптомов: появления у больного эпизодов свистящих хрипов в грудной клетке, появления дыхательного дискомфорта, одышки, наличие приступообразного кашля со светлой, вязкой мокротой, особенно по ночам. Все реже встречается классический приступ бронхиальной астмы с периодом предвестников (чихание, насморк), собственно приступом удушья с затрудненным выдохом и хрипами и периодом разрешения (облегчение дыхания, отхождение мокроты).
Физикальное обследование. Выслушивание у больного свистящих хрипов указывает на обструкцию дыхательных путей, связанную с бронхиальной астмой. Однако свистящее дыхание может отмечаться и при ряде других заболеваний. Отсутствие свистящих хрипов отмечается у больных с легкой астмой вне обострения и при адекватном лечении бронхиальной астмы.
Исследование функции легких. Спирографическое исследование функции внешнего дыхания позволяет оценить тяжесть обструктивных нарушений. Использование пикфлоуметра с целью мониторинга пиковой скорости выдоха является полезным в первичной диагностике бронхиальной астмы и оценке эффективности лечения.
Кашлевой вариант бронхиальной астмы (КВБА). Существует традиционное представление (положение), что хронический, упорный, ночной кашель может являться проявлением кашлевого варианта бронхиальной астмы (КВБА). Кашель может быть достаточно настойчивым и у больных с классической астмой. Кашель может являться как предиктором, так и индикатором бронхиальной астмы. Следует понимать чрезвычайно запутанный клубок взаимоотношений различных синдромов у больных бронхиальной астмой: гиперреактивность бронхов, хронический кашель, атопический кашель, аллергический ринит, трахеобронхиальная дискинезия, дисфункция вокальных хорд, воздействия лекарственных форм (порошковые ингаляторы, пропелленты), психогенные особенности, гипервентиляция, коморбидные состояния (гастроэзофагеальная рефлюксная болезнь, ожирение, метаболический синдром, гипертоническая болезнь). Эти синдромы могут встретиться у одного больного.
Лечение бронхиальной астмы включает установление партнерских отношений между пациентом и врачом, контроль окружающей среды, гипоаллергенная диета, немедикаментозные и медикаментозные методы лечения.
Решающим в адекватной терапии бронхиальной астмы, является рациональное применение медикаментозных препаратов, которые подразделяются на два класса: средства базисной терапии и симптоматические средства.
Базисные препараты (позволяют установить длительный контроль над заболеванием).
Ингаляционные глюкокортикостероиды: беклометазон, будесонид, флутиказон. Это наиболее эффективные препараты для контроля бронхиальной астмы. Ингаляционные глюкокортикостероиды (ИГКС) при педантичном применении уменьшают воспаление в бронхах, бронхиальную гиперреактивность и тем самым устраняют симптомы и уменьшают частоту обострений астмы.
Важным для достижения конечных целей лечения ИГКС является правильная ингаляционная техника, использование современных средств доставки препарата в дыхательные пути, применение спейсеров.
Антилейкотриеновые препараты: монтелукаст, зафирулкаст. Применяются перорально. Препараты уменьшают активность воспаления путем ингибирования лейкотриенов. Относятся к препаратам второй линии для лечения взрослых с легкой персистирующей астмой и аспириновой астмой. Эффективны при аллергическом рините.
Длительно действующие ингаляционные селективные бета-2-агонисты: сальметерол, формотерол. Действие формотерола начинается через 1-3 минуты после ингаляции и длится 12 часов. Быстрое начало бронхолитического действия является одним из достоинств препарата. Сальматерол в последние годы применяется только в комбинации с ИГКС.
В настоящее время начинается внедрение бета-2-адреномиметиков 24 часового действия, одним из представителей которых является индакатерол. Комбинированные препараты для ингаляционного введения, содержащие в своем составе ингаляционные глюкокортикостероиды и длительно действующие ингаляционные селективные бета-2-агонисты. Это так называемые двухкомпонентные системы: будесонид+формотерол, флутиказон+сальметерол, беклометазон+формотерол. Применение комбинированных препаратов позволяет снизить дозу применяемях ИГКС, существенно улучшить функцию легких, снизить число ночных приступов и уменьшить потребность в препаратах неотложной терапии. Комбинированные препараты в настоящее время занимаю центральное место в лечении бронхиальной астмы.
Антитела к иммуноглобулину Е: омализумаб. Лечение гуманизированными моноклональными анти-IgE-антителами показанобольным с повышенным уровнем IgE в сыворотке крови, стероидозависимой бронхиальной астмой.
Системные глюкокортикостероиды: преднизолон, полькортолон. Пероральные глюкокортикостероиды используются при лечении тяжелой, неконтролируемой бронхиальной астмы. Длительное применение этих препаратов вызывает риск развития нежелательных эффектов, к которым относят остеопороз, сахарный диабет, ожирение, артериальную гипертонию, катаракту, стрии.
Ингаляционные бета-2-агонисты быстрого действия: сальбутамол, тербуталин, фенотерол. Являются препаратами скорой помощи и используются для купирования приступа бронхиальной астмы, для предотвращения бронхоспазма при астме физического усилия.
Хроническое воспаление, делает дыхательные пути чувствительными к аллергенам, химическим раздражителям и т.п. Это затрудняет нормальное прохождение воздуха по дыхательным путям.
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, проявляющееся приступами одышки, которые зачастую сопровождаются кашлем и могут перерастать в приступы удушья. Это происходит из-за того, что дыхательные пути чрезмерно реагируют на разные раздражители. В ответ на раздражение они сужаются и вырабатывают большое количество слизи, что нарушает нормальный ток воздуха при дыхании.
Бронхиальная астма встречается у людей всех возрастов, однако чаще всего она проявляется у детей — половина из них потом «перерастает» свою болезнь. Сейчас более 300 млн. человек в мире страдает этим заболеванием и число их постоянно возрастает.
В связи с большой распространенностью бронхиальной астмы, ее способностью снижать трудоспособность и вызывать инвалидность, существует множество всемирных и национальных программ по борьбе с этим заболеванием. Например, в Великобритании на подобную программу выделяется около миллиарда фунтов стерлингов в год. По инициативе Всемирной организации здравоохранения (ВОЗ) ежегодно 4 мая проводится всемирный день борьбы с бронхиальной астмой.
Хроническое воспаление, которое наблюдается у больных бронхиальной астмой, делает дыхательные пути чувствительными к аллергенам, химическим раздражителям, табачному дыму и т.д. При их воздействии возникают отек и спазм бронхов, в этот момент бронхиальная слизь вырабатывается в большом количестве. Это затрудняет нормальное прохождение воздуха по дыхательным путям во время дыхания.
В зависимости от причины возникновения приступа астмы выделяют астму с преобладанием аллергического компонента и неаллергическую астму.
Показателем того, что бронхиальная астма носит аллергический характер, является то, что обстрения возникают при контакте с определенными аллергенами (пыльца, шерсть, домашняя пыль, некоторые продукты), носят сезонный характер. Приступ аллергической астмы у человека нередко сопровождается насморком, симптомами вегетативной дистонии, крапивницей.
При неаллергической астме хронически воспаленные дыхательные пути чрезмерно чувствительны. Любое раздражение вызывает спазмы бронхов, и поток воздуха по ним ограничивается, что приводит к кашлю и приступам удушья.
Существует множество причин возникновения приступа бронхиальной астмы. Например, резкие запахи — табачный дым, средства бытовой химии, мыло, парфюмерия, выхлопные газы и др. Исследователи в разных странах мира пришли к неутешительному выводу: каждый пятый астматик обязан своей болезнью профессии.
Симптомы бронхиальной астмы могут также проявиться через несколько минут после физической нагрузки — это могут быть, например, физические упражнения, связанные с вдыханием холодного, сухого воздуха — такие как бег на улице зимой. В таких случаях говорят об астме физического усилия.
Приступ, возникающий при приеме аспирина или других противовоспалительных препаратов свидетельствует о так называемой аспириновой астме.
Причиной астмы, вызываемой пищевыми добавками, может быть, например, прием сульфитов (консервантов пива, вина).
Если приступ развивается как при контакте с аллергеном, так и при воздействии других факторов, астма называется смешанной. Именно эта форма является наиболее распространенной, особенно на поздних стадиях заболевания.
В тех случаях, когда астма не имеет четкой причины, она называется неуточненной.
Наиболее характерными признаками бронхиальной астмы являются:
- кашель — может быть частым, мучительным и постоянным. Кашель может ухудшаться ночью, после физического усилия, после вдыхания холодного воздуха;
- экспираторная (с преимущественным затруднением выдоха) одышка — дыхание может быть настолько ограничено, что это вызывает страх невозможности выдохнуть;
- свистящие хрипы, слышные на расстоянии — вызываются вибрацией воздуха с силой проходящего через суженные дыхательные пути;
- удушье.
При тяжелой или острой бронхиальной астме человек во время приступа дышит ртом, используя для облегчения дыхания через суженные дыхательные пути мускулатуру плеч, шеи и туловища. Кроме того, когда дыхательные пути сужены, вдыхать легче, чем выдыхать. Происходит это потому, что вдох — процедура привычная для нашего организма, и мышцы груди натренированы на это движение.
Выдох, напротив, в норме происходит пассивно, т.е. без специальных усилий, поэтому мышцы недостаточно развиты для удаления воздуха через суженные дыхательные пути. В результате этого в легких остается воздух, и они становятся раздутыми.
Кстати, у молодых людей, долгое время болеющих астмой, именно из-за этого развивается так называемая «голубиная грудь». При тяжелой острой бронхиальной астме, ранее «свистящая» грудная клетка, может становится «немой», без звуков свиста. Это происходит из-за того, что количество вдыхаемого и выдыхаемого воздуха столь мало, что звуки не могут быть слышны.
Сначала насморк, а потом приступы удушья. Чтобы произошел коварный переход от аллергического ринита к бронхиальной астме, не нужно никакого спускового крючка, только невнимание к собственному здоровью и ошибочная мысль, будто насморк — это безобидная неприятность, на которую можно махнуть рукой.
«Несмотря на все успехи в лечении аллергического ринита, больных людей становится все больше, — рассказывает доцент кафедры болезней уха, носа и горла ММА им. И. М. Сеченова, врач высшей категории Андрей Юрьевич ОВЧИННИКОВ. — Из-за резкого ухудшения экологии увеличилось количество аллергенов, способных провоцировать развитие заболевания. Сегодня аллергическим ринитом, по разным данным, страдает 15-30% людей. Правильнее называть заболевание риносинусит, поскольку практически всегда оно сопровождается воспалением околоносовых пазух — синусов. В зависимости от аллергена болезнь носит сезонный или круглогодичный характер. Сезонный ринит возникает в определенное время года и, как правило, связан с цветением растений. Круглогодичный привязан к тем факторам, которые окружают человека в его повседневной жизни: шерсть животных, бытовая пыль, производственные вещества или вообще нечто неизвестное».
Картина аллергического ринита очень типична: приступообразная заложенность носа, чиханье, из носа течет, как вода из крана, но, сколько ни вытирайся, платок остается чистым. Все эти «радости» усиливаются по утрам, а дополняют их головная боль, покраснение глаз и носа из-за частого сморкания, нередко — кожные аллергические проявления.
Анализируй это
БУДЬТЕ внимательны. Если возник насморк, а температуры нет и голова не болит, если он не проходит и связан с какими-то внешними факторами (появляется по утрам, или в определенном месте, или после приема какой-то пищи, или на работе, или после переезда из деревни в город и т. д.), это указывает на аллергический ринит. Лечить его, как обычный насморк, капая в нос то, что завалялось в аптечке после последней простуды, нельзя. Так как воспаление распространяется на околоносовые пазухи, его нередко пытаются лечить антибиотиками, которые, вместо того чтобы лечить, еще больше портят состояние, так как сами по себе являются аллергенами. «Важно помнить, что за спиной больного аллергическим ринитом может стоять бронхиальная астма, — напоминает Андрей Юрьевич. — Обследовать такого больного, даже если он не предъявляет никаких жалоб на легкие, должны несколько врачей: оториноларинголог, пульмонолог и аллерголог. Ведь астма не начинается сразу с приступа, который приводит в реанимацию. Сначала развивается так называемая астма легкого течения, которую больной порой не замечает и которую можно выявить только во время исследования функции внешнего дыхания, в том числе с применением провокационного теста. Обследование позволяет поймать астму на доклинической стадии, когда можно обойтись «легким» лечением. Это время будет потрачено не зря, потому что, запустив болезнь, человек превратится в инвалида и просидит у врачей гораздо дольше».
Чтобы поставить правильный диагноз, нужен опрос «с пристрастием» со стороны врача и очень тщательный анализ самим больным своего состояния. Доктор спросит: «Вы аллергик?» — и услышит чистосердечное: «Нет, я не аллергик, я Иванов». Человек может просто не знать, что такое аллергия. Лучший способ вылечиться — устранить из жизни аллерген. Но, во-первых, его еще надо выявить, а это не всегда удается даже с помощью специальных аллерготестов. Во-вторых, не от всякого аллергена сбежишь. Если в его роли выступает корм для аквариумных рыбок, можно подарить друзьям аквариум со всеми прибамбасами — и избавишься от аллергена. А от бытовой пыли никуда не денешься, даже если круглосуточно носиться по квартире с моющим пылесосом. Зато к ней можно «привыкнуть» во время курсов специфической гипосенсибилизации, которые назначает аллерголог, чтобы выработать у человека снижение чувствительности к аллергену с помощью системы дозированной вакцинации. Хуже всего, если аллерген так и остается неизвестным. Тогда приходится заходить с тыла — пить лекарства.
«СУЩЕСТВУЕТ лечебная и поддерживающая доза лекарств, — объясняет доктор Овчинников. — Лечебная доза довольно большая и необходима для того, чтобы снять обострение состояния. Поддерживающая доза во много раз меньше и служит профилактическим целям, чтобы не допустить повторение приступа. При сезонных ринитах, если человек знает, когда начинает цвести «его» аллерген, этот курс начинается чуть раньше, а заканчивается чуть позже опасного периода. Но самому во всем этом разобраться трудно и нужно обратиться к опыту врачей.
Уже появились антигистамины второго (кларитин) и третьего поколения (эриус), которые в отличие от препаратов первого поколения (супрастин, тавегил) надо принимать всего один раз в день и которые лишены побочных действий, не вызывают сонливости, заторможенности. Особенно эффективны они в борьбе с сезонной аллергией. Зная, что его ожидает во время цветения, аллергик легко может «проскочить» на них «линию фронта».
Другая группа препаратов, необходимых аллергикам, — это гормоны, топические глюкокортикостероиды (назонекс, альдецин). Не надо бояться слова «гормоны», потому что эти лекарства не попадают в организм и не действуют на надпочечники. Препараты выпускаются в виде аэрозолей, у них низкая биодоступность, и «работают» они только в пределах слизистой оболочки полости носа, в лучшую сторону действуя также на состояние и верхних, и нижних дыхательных путей. Восстановление носового дыхания приводит к тому, что человек перестает дышать ртом и улучшается вентиляция легких. Так как заболевания носоглотки очень тесно связаны с болезнями легких, то, вылечивая одни, мы предупреждаем другие».
В феврале заводила тему. [ссылка-1] Дошли мы тогда до врача, все прошло. В апреле был такой же кашель, вылечили. Май, все лето ничего не было абсолютно. Три недели сейчас кашляет. Врач ставит ларинготрахеит. Уверяет, что в легких все чисто. Послала к лору. Лор ставит синусит и говорит , что такой кашель от горла быть не может. Пили антибиотики , дышали через небулайзер пульмикортом, лазолваном и всем подряд. День -два не было кашля. И вот опять. Нечасто, но слушать страшно. Я записала на.
Бронхиальная астма это хроническое заболевание дыхательной системы, связанное с хроническим воспалением в стенке бронхов и повышенной чувствительностью бронхов к различным раздражителям. Симптомами болезни являются периодически возникающее затрудненное дыхание, одышка, длительный кашель, свистящее дыхание, слышное на расстоянии. Все симптомы появляются из-за временного сужения просвета бронхов и ограничения потока воздуха по бронхам. Бронхиальная астма может возникнуть в любом возрасте.
(Ситуация подруги) Есть аллерген(предположительно домашняя пыль), вызывающий бронхоспазм(астматический). Мальчику 3 года. Сейчас ложимся на обследование. В конце нужно будет принимать решение, лечить или не лечить? На сегодняшний день мнения разделились. Одни говорят, что перерастет, другие — нужно лечить. С июня по апрель — 8 бронхитов разной сложности, 1 астматический приступ. Зимой бронхиты с температурой, начинается соплями, потом покашливание, кашель с температурой — бронхит. Что.
Еще раз привет! Если у кого-нибудь из деток есть такой гадкий диагноз, расскажите где наблюдаетесь, чем снимаете приступ, ну и вообще что-нибудь по этой теме.Можно на мыло muha-kozh@mtu-net.ru А можно здесь. СПАСИБО ОГРОМНОЕ.
Кашляем, сопим носом с позапрошлой пятницы(уже 10 дней). Пропили/прокапали: виферон, гриппферон, протаргол, називин,геделикс. С пятницы(тк врач услышал хрипы) стали давать антибиотик Супракс+Линекс+эреспал. Ну конечно у нас пошли зеленые какашки, а сегодня пошла крапивница(волдыри) по животику и попке. Врач вколола пипольфен с ношпой, вроде прошло. Но что теперь пить не понятно, аллергия у нас явно на какое-то лекарство. в особенности грешу на АБ или эреспал. Врач заговорила о больнице(чтобы.
Вопрос от участницы группы: «Ребенок саду очень часто болеет, из-за того, что в группу водят вечно не долеченных детей. Все это привело к астме, за 2,5 года до садика мы болели реально один раз в год ОРВИ. Хочу бросить сад, но переживаю, что не переболев в саду, ребенок будет так болеть в школе, как быть? А если я поведу ребенка на плавание, это нам поможет?» Вопросы в группу принимаются на почту medpub@clinicaltrial.ru Будем всегда рады помочь! [ссылка-1] Активно участвуем, обсуждаем.
у моего 5 летнего сына астма. правда официально поставленного диагноза у нас нет, так как не доверяю официальной медицине, отчасти считаю она нас и довела до этого,т.к. это у нас точно не наследственная история.вобщем по обычным больницам не хожу, боюсь подсадки на антигистаминные и гормоны. вобщем ребенок у меня оч часто болеет, вот и сейчас 3 месяца выгуливали его на юге на солнце, пичкали витаминами, приехали в Москву и понеслось, уже неделю сидим болеем, из дома не вылезаем.наблюдаемся у.
В Москве в ЦВЛД лечат астму(точнее, снимают острую форму на 3-6 мес.), всякие астматические явления, угрозу астмы, все бронхиты и вообще, все бронхо-легочные заболевания у детей.
Лечение у них бесплатное. Жителей САО обслуживают бесплатно. Есть соляная пещера, массаж, дых.гимнастика, ЛФК, фито-бар с солодкой и пр. принимают врачи — аллерголог, врач ЛФК, лор.
Адрес ЦВЛД центр восстановительного лечения детей с бронхо-легочной патологией:
г. Москва, м. Полежаевская. ул. Куусинена, д.6, к.1
тел. (499)195-99-31, 195-90-72.
Чтобы получить у них курс лечения необходимо взять у Вашего участкового врача заключение с диагнозом и направление плюс ребенкин страх.полис. И все!
Удачи и здоровья!
Открыла тему в «другие дети» — но там очень мало народу ходит. Продублировала в «от 3 до 7» — но боюсь вопросов типа «как протекала беременность». Тематическая конфа все же роднее, может вы были в такой ситации? Очень жду опытных советов. Вот и мы с Машей «попали» :(. Ребенку 3,5. После 5 обструктивных бронхитов за год и недавнtго приступа удушья на фоне ОБ — аллерголог ставит диагноз «бронхиальная астма». Сказать, что я в шоке — ничего не сказать. Сижу сейчас дома, Маша на ингаляциях.
Никак не можем окончательно поправиться, то насморк, то кашель, то все сразу. ТЕмпературы нет, насморка сейчас нет, чувствует себя хорошо, но время от времени все равно покашливает. Хрипов нет, анализ крови хороший. Была аллергия на цветение. УЖе не знаю что делать, к ЛОРУ идти , что ли? НАш врач сказала, что кашель из за увеличевшихся во время болезни аденоидов, так как он чаще всего после сна.
Навеяло. Врач осматривает ребенка, внимательно высправшивает маму. «Ну что вы! У нее обструктивный бронхит. Вы сама асматик? Тогда, да, тогда у нее действительно астма». И чем больше врачей и моих размышлений тем четче в голове вырисовыется что к этим диагнозам можно добавить и полиноз и все их вычеркнуть, потому как суть это все одно и то же. Что-то вроде того, что если в легких повышается активность, (обструкция) только от вируса/простуды вроде как еще бронхит, а если причиной и аллергия.
Девочки,у дочки аденоиды 3 степени.Советуют найти врача-гомеопата,который подберет гомеопатическое лечение.Скажите,кто как справляется с аденоидами?Может кто то посоветует куда лучше обратиться.Спасибо.
Кто может проконсультировать помогите. Предыстория такая ребенку сейчас 6лет.: 1. В 4 года удалили аденоиды, т.к. из-за узких проходов ребенок стал глохнуть. 2. Прошлой зимой много болел и у меня возникло предположение по некоторым признакам, что у него не просто сопли и кашель, а аллергические симптомы соплей. (т.к. у старшего ребенка есть аллергия). 3. Весной показали лору, которая оперировала, поставили аденоиды 2-3 степени, назначили лечение противоаллергическое на все лето, стало намного.
Может кто подскажет? У нас аденоиды 3 ст. Мальчику 6 лет. Мучаемся уже больше трех лет. В лучшем случае- в результате длительного приема назонекса носик просто постоянно заложен, но соплей нет. ЛОР говорит не удалять, т.к. мы аллергики. Но так устали- постоянно гнусавить, насморк заканчивается частенько обструктивными бронхитами, постоянная усталость. Может есть кто аллергику удалял аденоиды- хуже не стало? Врач пугает астмой
Так охарактеризовал всю эту восторженную истерику господин Борис Вишневский, питерский депутат законодательного собрания: «Военно-патриотический экстаз, охвативший множество граждан после аннексии Крыма, напоминает мне старый анекдот. Жена читает медицинский справочник, и говорит мужу: «знаешь, то, что мы с тобой двадцать лет принимали за оргазм, на самом деле было приступом бронхиальной астмы». И в 1968-м, и в 1979-м, и в 1994-м, и в 1999-м, и в 2008-м многие думали, что это оргазм. И сейчас.
Любые сопли или легкий катар при любом лечении за сутки переходит в астматический бронхит (пару раз в восполение легких),после чего лечим все скопом. В прошлом году сделали укол какой-то блокирующий — 5 месяцев все было хорошо, сопли лечились за пару дней. Теперь опять сопли- астматич. бронхит. Папа у нас астматик и аллергетик — от наследственности никуда не денешся. Но после 1,5-2 летнего возраста аллергия нас попустила, до 1,5 лет астматический компонент не проявлялся.В этом году (с 2-х лет.
Средний сын сейчас у родителей в Белоруссии. Мама сегодня пожаловалась, что кашляет каждую ночь. Днем очень редко. Соплей нет, но нам весной поставили диагноз аденоиды 3 степени, 2/3 носоглотки закрыто. Все что ему дает от кашля (народные средства) не помогают. Я думаю и не помогут, надо убирать аденоиды. В общем, такое бывает? И что им там попринимать, пока он в Москву не вернется? К врачу там не знаю, как смогут попасть, ребенок не местный. ?
ИМХО, прежде всего надо выспросить у бабушки, не поит ли она, между прочим, ребенка на ночь теплым молоком с медом или, еще хлеще, с содой. Потому что это реально разрыхляет горло может вызывать ночной кашель. Есть и другие народные средства, которые только усугубляют ситуацию при некорректном применении. ТАк что советую начать с того, что отменить напрочь все лечение и несколько дней понаблюдать что будет.
Потом надо бы поменять подушку, если сейчас перовая, то на синтепоновую, если старая — на новую синтепоновую и выбить матрас на влажную простынь (ну, знаете, мочится простынь, кладется на матраз и выбивалкой лупим, из матраса вся пыль оседает на мокрой простыне). То есть убираем по-возможности аллергический компонент.
Потом стоит разобраться с тем, в каком месте горла сидит кашель (если он останется, если будет резкое улучшение, то нужен список отмененных «средств»). РАзобраться довольно просто, надо спросить у ребенка во-первых и пригласить врача, чтобы врач внимательно прослушал — во-вторых. Врач исключит (или не исключит) бронхит, который лечится совершенно отдельным от аденоидов образом. Да и посмотрит, может там сопли все же есть и текут во сне по задней стенке горла, тоже нельзя исключить как вариант.
Если кашель совсем верхний, то жженый сахар (сосать на ночь), при приступах кашля во сне — давать жженый сахар, разболтанный в теплой воде (да, зубы жалко, но за неделю они особо не попортятся, я уверена). Можно попробовать леденцы с шалфеем, обычно очень эффективно.
Если кашель ниже, ближе к основанию шеи, то можно делать компрессы из капустных листьев. Не меньше, чем на 2 часа капустные листья, ошпаренные кипятком и остуженные, кладут вокруг шеи под тонкую ткань, держать, пока капуста не станет пахнуть, как при тушении и еще немного. Это не согревающий компресс, так что шарфиком кутать сверху не надо.
Если кашель внизу горла и сухой, то врач выпишет мукалтин или что-то такое, отхаркивающее, но главное вовремя прекратить прием, а то будет как с молоком :((
Ну и т.д., кашель — понятие растяжимое. Да, и поговорите с ребенком по телефону, возможно ему надо Вам пожаловаться на жизнь, это иногда тоже способствует кашлю.
Более 300 миллионов пациентов в мире и 900 тысяч в России – такова официальная статистика заболеваемости бронхиальной астмой. Чаще всего этот диагноз встречается в больших городах. Несмотря на бурное развитие медицины, количество астматиков повсеместно растет. В данной ситуации очень важно повысить уровень ранней выявляемости бронхиальной астмы, что при правильно подобранном лечении позволяет продлить период высокого качества жизни пациентов и снизить затраты на их лечение. Об этом заявили на.
Обструктивный бронхит очень распространенное и серьезное заболевание дыхательной системы. Опасен он тем, что может часто вновь возникать и приводить к развитию бронхиальной астмы у детей. Именно из-за этого к обструктивному бронхиту нужно относиться крайне серьезно. При первых симптомах бронхообструкции, таких как: Кашель сухой и навязчивый, практически постоянный, он может возникать внезапно. Кашель не приносит ребенку облегчения, часто он усиливается в ночное время. Одышка — увеличение.
Не могу больше крик души просто. Мы ходим в садик с сентября и еще не разу не ходили два понедельника подряд. Что происходит, чем помочь ребенку Я вся в растерянности Вчера надеялась что наконец то она акклиматизировалась к саду не было ни каких предпосылок. сегодня просыпаемся сопли ;( прям плачу руки опускаются. Неделю назад выписались после бронхита 4 недели не ходили. и опять Может вообще ее в сад не водить, там ходит только 1/3 группы и из тех половина кашляет . Я.
Обструктивный бронхит у ребенка — советы одной мамы
Где-то слышала (читала)что аденоиды и аллергия как-то связаны. То ли удалять нельзя при аллергии, то ли наоборот аллергия провоцирует рост аденоидов. Подскажите кто знает что-нибудь конкретно по этому вопросу
Народ, подскажите, какая группа здоровья у ваших деток с бронхиальной астмой? если у нас приступов не бывает, но мы уже 2 года делаем ингаляцию фликсотида утром, можем мы расчитывать на 2 группу или бронх.астма-это однозначно 3я? что-то меня начали пугать, что с 3ей группой у нас будут трудности со школой, т.е. могут и не взять в ту, которую я выбрала. конечно никто не скажет нам в глаза, что не взяли из-за здоровья, но тем не менее это будет так.
. Какие же болезни можно лечить при помощи ингаляций? В первую очередь — это острые респираторные заболевания, сопровождающиеся такими симптомами, как кашель, сухость, першение или боли в горле, выделением мокроты. Другая группа заболеваний, при которых ингаляции просто незаменимы, — хронические воспалительные процессы дыхательных путей, такие как хронический бронхит, бронхиальная астма, хронический фарингит. В настоящее время в медицинской практике используются три основных типа ингаляторов: паровые , ультразвуковые и струйные . Последние два объединены термином «небулайзеры» от латинского слова nebula — туман, облако. Они генерируют не пары, а поток аэрозоля, состоящего из микрочастиц ингалируемого раствора. Действие паровых ингаляторов ос.
. Если же вы по тем или иным причинам остались дома, не ложитесь спать — подпаивайте ребенка теплой водой, давайте муколитические и отхаркивающие средства и прочие препараты, назначенные врачом, сделайте ему пару раз паровую ингаляцию. Кашель при обструктивном бронхите При обструктивных бронхитах — так же, как и при бронхиальной астме — кашель возникает так же постоянно, как и одышка. Суть этого состояния, возникающего чаще всего у аллергически настроенных детей, в том, что образующаяся в бронхах мокрота очень вязкая, и ребенок не может ее откашлять. Бронхи спазмируются вокруг этой вязкой мокроты, при этом особенно страдает выдох. В отличие от «ложного крупа», где затруднен и удлинен вдох, зде.
. 2 чайные ложки измельченных листьев эвкалипта, четверть брикетика хвойного экстракта, 1 таблетку валидола (как источник ментола) и 1 чайную ложку свежеприготовленной кашицы чеснока положить в только что вскипевшую воду. 2-3 столовые ложки обычной питьевой соды положить в литр крутого кипятка. Содовые ингаляции облегчают спастический кашель при бронхите и бронхиальной астме, не вызывают аллергии. В настоящее время в продаже появились ультразвуковые ингаляторы, в которых используется «холодный» пар. Ими можно пользоваться при повышенной температуре тела. Но ультразвуковые ингаляторы можно заправлять только лекарствами, специально для этого подготовленными. Поэтому, прежде чем приступить к лечению при помощи данной техники, надо убеди.
. Хронический кашель может быть также следствием пассивного курения (табак, марихуана), хотя эта причина большинством педиатров не принимается во внимание. Кроме того, вызвать у детей кашель могут аспирин, аэрозольные антибиотики, бронходилататоры, бета-адреноблокаторы и т. д. Особо следует отметить причины рецидивирующего кашля: повышенная бронхиальная реактивность, включая бронхиальную астму; аспирационный синдром; часто повторяющееся инфицирование дыхательных путей; идиопатический легочный гемосидероз. Назовем также причины продолжительного кашля: постинфекционная гиперчувствительность кашлевых рецепторов; реактивные заболевания дыхательных путей (астма), астматический бронхит; хронический синусит или.
. Родителям стоит дать школьнику лекарство или сделать ингаляцию, назначенную врачом. И очень важно обеспечить покой. Никаких подвижных игр, прогулки отменяются, контрольные, проверочные работы, экзамены, олимпиады и прочие соревнования — тоже. Малейшее волнение может спровоцировать приступ! Знать причину Вспомните последние случаи обострения бронхиальной астмы у ребенка и проанализируйте их причины. Приступы возникают в любой сезон или только в какой-то определенный — зимой, весной, летом? В холодное время хуже себя чувствуют дети, страдающие инфекционно-аллергической формой болезни: простуда и грипп запускают у них механизм бронхоспазма. Проблемы с дыханием возникают на улице? В холодную, ветреную и сырую погоду астма может обос.
. Школьник отчего-то огорчился, расстроился, переволновался, перевозбудился или, возможно, много смеялся? Эмоциональный всплеск также может привести к приступу. Съел цитрус, шоколад, орехи, яйцо, рыбу или другой аллергенный продукт? Пищевая аллергия приводит к затяжным, порой очень тяжелым астматическим атакам, которые не всегда развиваются сразу после еды. Иногда после приема продукта-провокатора проходят сутки. Отреагировал на букет хризантем, принесенный в дом гостями? Значит, у него аллергия на пыльцу сложноцветных растений. Держать их в доме нельзя даже в сухом виде — в составе икебаны или аптечных фитосборов. Это же относится к полыни, календуле. Где чаще всего начинается бронхоспа.
Кто-нибудь удалял аденоиды у ребенка аллергика с поллинозом и конъюнктивитом аллергическим? Просто сегодня разговаривала с врачом, и она мне еще раз напомнила, что у таких детей они снова отрастают и иногда развивается бронхиальная астма. Спасибо за ответы.
Уважаемые, кто на эту тему подкован, скажите. Опять заболела по схеме своей( Вот я болею всё время одинаково — с ларингитами или трахеитами как их там. Когда заболеваю — першит сильно в ямке где шея начинается, потом выше горло начинает болеть, а потом наоборот, ниже спускается и «закладывает» всю трахею и наверное бронхи (?) потому что дышать становится тяжело (особенно ночами), отёк, глотать больно именно по гортани-трахее. Кашель сухой, иногда немного «подлаивающий» даже. И ужасно.
Девчонки помогите ПЛИЗ! Уж незнаю чего делать! Начну издалека (коротко) — полтора года назад первый раз переболели ложным крупом и пошло поехало за все это время раз семь- восемь был.В мае прошлого года пульмонолог поставил угрозу бронхиальной астмы. Сдавали анализы на несколько аллергенов — нашли на пыльцу деревьев.Стали давать сироп(кетотифен) сразу все прошло — летом побывали на море — стало еще лучше. Сентябрь — опять все заново — насморк и круп! и так весю зиму. Весной кетотифен не.
Вот мы и заболели. Поездка на юг сорвалась. Да и непонятный кашель у КАтюшки. Хрипит страшно, кашляет только во сне, немножко сопли, но не так как обычный насморк, температура второй день 37,2-37,6. Врач приходила- бронхи чистые. Но обронила фразу, что может быть аллергия. Выписала Биссептол, так как месяца не прошло как Катюша циститом проболела, чтобы не возобновился; антигистаминное; кленбутерол- это при бронхиальной астме пьют, а от него Катюшка до 2-х часов ночи не спала, плакала.
источник
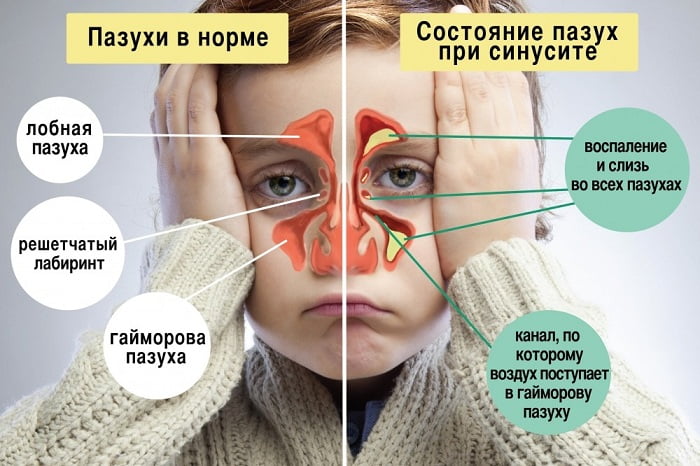
 противовоспалительные (которые назначают при астме – Недокромил натрия, Дексаметазон, и специальные, для лечения синусита – Синупрет, Флюколд);
противовоспалительные (которые назначают при астме – Недокромил натрия, Дексаметазон, и специальные, для лечения синусита – Синупрет, Флюколд); Отказ от курения.
Отказ от курения.