Сердечная астма (СА) — это приступообразная одышка, возникающая на фоне сердечной недостаточности, находящейся в стадии декомпенсации. Ее появление указывает на отек легких, что является тяжелым нарушением, при котором должно проводится быстрое соответствующее лечение.
Сердечная астма и бронхиальная астма не одно и то же. Клиническая картина у этих заболеваний схожа, но процесс возникновения разный, поэтому их лечение также отличается.
В некоторых случаях сердечная астма протекает остро, по типу острой сердечной недостаточности. В таких случаях требуется немедленная медицинская помощь, до прибытия которой могут быть оказаны первоначальные неотложные действия.
Видео: Снятие удушья, задыхания, одышки
Несмотря на то, что многие пациенты испытывают похожие симптомы при бронхиальной астме и сердечной, по механизму развития эти заболевания разные. В то время как патофизиология бронхиальной астмы основана на воспалении и сужении дыхательных путей, симптомы сердечной астмы зависят от течения основного заболевания — сердечной недостаточности.
Сердечная недостаточность — это состояние, при котором сердце не перекачивает кровь в достаточном количестве. Заболевание иногда может имитировать бронхиальную астму, поэтому называется пациентами сердечной астмой. Вдыхание воздуха при сердечной астме затрудняется не из-за сужения дыхательных путей и воспаления, а из-за скопления жидкости в легких. Когда сердце работает неправильно, жидкость скапливается в сосудах и постепенно заполняет легкие. В результате ощущается хрипение в легких.
Иногда сердечная недостаточность возникает из-за сужения артерий, которые кровоснабжают сердце. В других случаях высокое артериальное давление в течение многих лет приводит к повреждению сердца и плохой сердечной функции. В результате развивается дилатационная, рестриктивная или гипертрофическая кардиомиопатия.
Вирусные инфекции, злоупотребление наркотиками и злоупотребление алкоголем могут привести к повреждению сердечной мышцы и симптомам застойной сердечной недостаточности.
Наконец, ряд других заболеваний могут оказать на сердце негативное воздействие и привести к повреждению сердечной мышцы. В частности, могут возникать проблемы из-за болезней клапанов сердца, щитовидной железы, хронических заболеваний почек или сахарного диабет.
Иногда лечение может изменить течение основного заболевания, в результате чего состояние больного улучшается.
Для верного проведения первой неотложной помощи при сердечной недостаточности нужно правильно оценить состояние больного. В частности, важное значение имеют симптомы сердечной астмы.
В дополнение к астматическим симптомам (хрипам, одышке и кашле), сердечная астма может вызывать:
- Удержание жидкости в районе лодыжек и стоп нижних конечностей, называемых отеками.
- Больные могут заметить увеличение веса в результате удержания жидкости.
- Пациенты с сердечной недостаточностью сообщают о других симптомах, которые также могут определяться при плохо контролируемой бронхиальной астме (усталость, слабость и головокружение).
Важно знать, что около трети всех пожилых пациентов с застойной сердечной недостаточностью предъявляют жалобы на свистящее дыхание.
После определения признаков болезни, по возможности проводятся дополнительные методы диагностики.
Инструментальная диагностика
В большинстве случаев диагноз является клиническим и устанавливается кардиологом или лечащим врачом. Если врач подозревает, что симптомы не вызваны бронхиальной астмой, могут быть выполнены дополнительные тесты с целью поиска застойной сердечной недостаточности. В частности, проводится:
- Общий анализ крови — исследование крови, которое чаще всего отображает воспалительные реакции, проходящие в организме, поэтому для сердечной недостаточности не являются показательными.
- Эхокардиография — ультразвуковое исследование сердца, которое показывает, насколько хорошо работает сердце, в частности оценивается фракция выброса.
- Электрокардиография — оценка электрической проводимости сердца, которая позволяет быстро определить острые проблемы с сердцем и установить повреждения в миокарде.
- МРТ сердца — обследования проводятся с целью определения патологических отложений в кровеносных сосудах, в том числе питающих сердце.
Когда симптомы очень серьезны, это может привести к гипоксемии или недостатке кислорода в крови. В конечном итоге больному на сердечную астму может потребоваться сердечно-легочной реанимация, интубация или нахождение в отделении интенсивной терапии. Если пациент с сердечной астмой испытывает резкое и острое снижение кровотока через развитие острого инфаркта миокарда, тогда возникает угроза для жизни.
Существует следующий алгоритм действий неотложной помощи при сердечной астме:
- Усадить больного возле окна или в помещении, где имеется свободный доступ воздуха.
- Освободить больного от стесняющей одежды.
- Осмотреть ротовую полость на предмет наличия пены или слизи.
- Измерить артериальное давление и записать показатель, чтобы его предоставить приехавшей бригаде скорой помощи.
- При наличии нитроглицерина кладут под язык одну таблетку и держат ее до полного растворения. Нитроглицерин можно заменить валидолом.
- Таблетки для улучшения кровоснабжения миокарда (валидол и нитроглицерин), могут принимать не более двух раз с промежутком в пять минут.
- Развитие отека легких можно предупредить, если на руки и ноги наложить венозные жгуты (на плече и бедро). Если нет этого медицинского приспособления, можно использовать эластические бинты или, на крайний случай, капроновые чулки.
Жгуты сначала накладываются только на руку и ноги, а потом через каждые 15 минут один жгут перекладывается на свободную конечность и так и по кругу. Если жгут наложен правильно, тогда ниже места сдавления конечностость посинеет, но при это пульс будет прощупываться.
8. Иногда наложение жгутов невозможно, тогда ноги могут быть опущены в тазик с теплой водой или обложены горячими грелками. Этот метод менее эффективен, чем наложение жгутов, но он все же может помочь снизить нагрузку на сердце.
Приведенные действия выполняются до прибытия скорой помощи. При этом даже если приступ сердечной астмы купирован, все же наиболее разумно — отправить больного в больницу, поскольку все может повториться. Также невыполнение врачебных рекомендаций может привести к развитию осложнений и даже гибели больного.
Основное лечение заключается в устранении основной сердечной болезни. Если симптомы вызваны плохой работой сердца, лечение сосредотачивается на улучшении насосной функции органа. В частности, используются:
- Диуретики — препараты стимулируют мочевыделительную функцию почек, что способствует удалению жидкости из организма.
- Ингибиторы АПФ — снижают нагрузку на сердце за счет гипотензивного эффекта.
- Нитраты — способствуют вазодилатации и уменьшению нагрузки на сердце.
В краткосрочной перспективе врач может назначить бета-агонисты короткого действия (бета-стимуляторы), способные улучшить самочувствие больного. Кроме того, если имеется гипоксия, проявляющаяся головокружением и тахикардией, используется кислород. Пациенты с сердечной астмой и такими симптомами как одышка в целом быстро реагируют на бета-агонисты.
В некоторых случаях могут использоваться системные стероиды, которые оказываются эффективными в случае отсутствия у больного реакции на диуретики. Если есть потенциальные опасения, что имеется астма или какой-либо компонент реактивной болезни дыхательных путей или ХОБЛ, дополнительно применяются антибиотики.
Если врач подозревает, что свистящее дыхание связано с сердечной астмой, тогда бронхиальная астма скорее всего исключается. Вот почему важно обратиться к врачу с любыми симптомами, которые кажутся астмой. Один важный принцип, который практикуется в медицине, заключается в том, что не все, что хрипит, — это бронхиальная астма. Поэтому только квалифицированный врач может определить, какие симптомы к какому заболеванию относятся.
Видео: Что такое сердечная астма?
источник
Сердечно-сосудистые заболевания занимают первое место по частоте встречаемости среди населения. Сердечная астма является осложнением различных заболеваний сердца и представляет собой грозное состояние, требующее немедленной госпитализации в лечебное учреждение.
Сердечная астма – внезапно возникающие сильные приступы удушья, связанные с резким снижением сократительной функции сердца и застоем крови в лёгких, обычно начинаются в ночное время. Это состояние не является отдельной болезнью, а выступает как осложнение различных заболеваний.
Сердце представляет собой полый мышечный орган, в который кровь поступает из венозных сосудов и перекачивается в артериальную систему. Оно располагается в грудной клетке, за грудиной, преимущественно слева. Стенка сердца состоит из 3 слоёв:
- эндокард – внутренняя выстилка, представлена эндотелиальными клетками;
- миокард – собственно мышечный слой, состоящий из кардиомиоцитов. Это особые клетки, которые обеспечивают безостановочную работу сердца. В предсердиях 2 мышечных слоя, а в желудочках – три, благодаря чему выталкивается кровь из полостей;
- эпикард – наружный слой, представлен серозной оболочкой.
Полость сердца представлена четырьмя камерами, из которых 2 предсердия и 2 желудочка. Левый желудочек и левое предсердие являются левым отделом сердца – в них находится артериальная кровь. А правое предсердие и правый желудочек – правый отдел с венозной кровью. Эти отделы разделены между собой перегородкой, которая между предсердиями тоньше, чем между желудочками.
В сердце имеются створчатые клапаны. Слева располагается двустворчатый (митральный) клапан между левым предсердием и левым желудочком, а справа трёхстворчатый.
Кровь из желудочков поступает в артерии: из левого в аорту, а из правого в лёгочный ствол, который затем делится на лёгочные артерии. Между желудочками и артериями также расположены клапаны – так называемые полулунные, благодаря которым обеспечивается ток крови в одном направлении.
В правое предсердие впадают полые вены – верхние и нижние, а в левое – лёгочные вены.
В организме различают 3 типа сосудов:
- артерии – сосуды, которые несут кровь от сердца;
- капилляры – самые мелкие сосуды с тонкими стенками, благодаря им происходит газообмен в тканях;
- вены – сосуды, несущие кровь к сердцу.
Эти сосуды образуют 2 круга кровообращения:
- Большой круг – начинается в левом желудочке, дальше артериальная кровь попадает в аорту и распределяется по всему организму по артериям. Затем они разделяются на капилляры, в которых кислород поступает в ткани, а углекислый газ – в кровь. Кровь становится венозной. Дальше по венозным сосудам она попадает в сердце, через верхнюю и нижнюю полую вену. На этом большой круг кровообращения заканчивается.
- Малый круг (лёгочный) – начинается в правом желудочке, затем венозная кровь идёт в лёгочные артерии, откуда в лёгочные капилляры, где получает кислород и превращается в артериальную. Далее по системе лёгочных вен впадает в левое предсердие. Так заканчивается малый круг кровообращения.
Затем из левого предсердия кровь устремляется в левый желудочек, откуда вновь начинается большой круг кровообращения.
Сердечный цикл складывается из 3 стадий:
- систола предсердий, то есть их сокращение;
- систола желудочков;
- диастола – расслабление сердечных камер.
Методика наложения венозных жгутов:
- необходимо больному постоять 10 минут, после этого накладывают жгуты на ноги и на одну руку (они могут быть изготовлены из подручных средств – колготки, повязки);
- на нижние конечности следует накладывать в 20 сантиметрах от паховой складки. Под резину нужно подложить полотенце либо одежду больного;
- на руку следует накладывать в верхней трети плеча, также с подкладкой под жгутом;
- сила натяжения должна быть такой, чтобы сохранялся пульс на артериях;
- через каждые 20 минут следует менять положение жгутов на руке и ногах по часовой стрелке;
- важно следить за состоянием кожи ниже наложенного жгута – если кожа очень бледная и синюшная, то следует ослабить натяжение.
- Оксигенотерапия – подача увлажнённого кислорода через носовой катетер.
- Наркотические анальгетики – морфин вводится для устранения болевого синдрома и одышки. Он вызывает расширение венозных сосудов и в меньшей степени расширение артерий, что ведёт к уменьшению отёка лёгких. Также морфин приводит к снижению частоты сердечных сокращений, что тоже имеет важную роль в лечении сердечной астмы.
- Вазодилататоры – группа препаратов, действие которых направлено на уменьшение застоя в лёгких.
- Нитраты – вызывают расширение венозных сосудов, при этом не влияют на сократительную функцию сердца. Применяют нитроглицерин, нитроспрей, изосорбида динитрат. Эти препараты должны приниматься под строгим контролем артериального давления, так как могут вызывать выраженное его снижение.
- Нитропруссид натрия рекомендуется использовать у больных с тяжёлой сердечной недостаточностью или при митральном пороке сердца. При инфаркте миокарда их применение нежелательно, так как возможно проявление синдрома коронарного «обкрадывания» — это такой феном, когда снижается кровоснабжение в поражённых участках, а в здоровых – увеличивается, в результате чего усугубляется некроз миокарда.
- Несиритид – препарат, вызывающий мощную дилатацию (расширение) вен и артерий и мягко увеличивающий сократительную способность сердца. Применяется при острой декомпенсации хронической сердечной недостаточности.
Препараты, улучшающие метаболизм миокарда. Сердечные гликозиды:
Противопоказаниями к применению гликозидов являются:
- выраженная брадикардия – состояние, характеризующееся снижением частоты сердечных сокращений меньше 50 ударов в минуту;
- желудочковые аритмии – пароксизмальная желудочковая тахикардия – так как может быть желудочковая асистолия (остановка сердца);
- атриовентрикулярная блокада – нарушение проведения электрических импульсов из предсердий в желудочки, приводящее к нарушению ритма сердца.
Мочегонные препараты – применяются при задержке жидкости в организме. Они оказывают одновременно сосудорасширяющее действие и уменьшают сосудистое сопротивление в лёгких. Эффект от мочегонных препаратов достигается очень быстро – 5 — 30 минут. Из этой группы применяется:
- фуросемид – его необходимо применять под контролем калия и магния, так как он вымывает их из организма;
- торасемид – самый эффективный и современный препарат, способствует меньшей потере калия, чем при применении фуросемида.
Антикоагулянты – показаны больным с инфарктом миокарда, мерцательной аритмией, и т. д. Эта группа препаратов улучшает текучесть крови и предотвращает образование повторных тромбов. Применяют:
- гепарин;
- низкомолекулярные гепарины – эноксапарин, фраксипарин, далтепарин.
Заболевания, вызывающие сердечную астму и требующие хирургического вмешательства:
- кардиогенный шок при инфаркте миокарда;
- дефект межжелудочковой перегородки после инфаркта миокарда;
- разрыв стенки левого желудочка;
- аневризма аорты или её расслоение и разрыв;
- острая митральная недостаточность;
- эндокардит – воспаление внутренней выстилки сердца;
- острая аортальная недостаточность;
- острая декомпенсация кардиомиопатии.
Механические средства поддержания миокарда:
- ВАБК – внутриаортальная баллонная контрпульсация – методика, в основе которой лежит механическое нагнетание крови в аорту с помощью специального насоса во время диастолы, что обеспечивает временное замещение функции сердца. Применяется при кардиогенном шоке.
- Средства для поддержки желудочков – это специальные насосы, применяются непродолжительное время до операций по восстановлению функции сердца.
Трансплантация сердца – хирургическая операция, суть которой состоит в замене сердца больного человека на здоровое сердце.
Показания к трансплантации возникают обычно:
- при тяжёлом остром миокардите;
- послеродовой кардиомиопатии;
- обширном инфаркте миокарда, когда существует плохой прогноз после манипуляций по восстановлению кровоснабжения.
В первую очередь, сердечную астму нужно дифференцировать от бронхиальной астмы. Приступ бронхиальной астмы характеризуется затруднённым выдохом, также наблюдаются свистящие хрипы, которые слышны даже на расстоянии. Мокрота вязкая, трудноотделяемая.
Сердечной астме предшествуют сердечно-сосудистые заболевания, а при бронхиальной астме – хронические бронхиты, повторные пневмонии.
Приступы при бронхиальной астме снимаются ингаляторами со бронхоспазмалитиками, а при сердечной астме – эффекта от них нет.
Иногда приступ сердечной астмы может проходить самостоятельно без какого-либо медицинского лечения. Но даже, несмотря на это, существует высокий риск перехода сердечной астмы в отёк лёгких. Необходима экстренная госпитализация в лечебное учреждение.
Прогноз при сердечной астме зависит от заболевания, приведшего к развитию данного синдрома. В большинстве случаев он неблагоприятный, но, в основном, своевременное лечение и соблюдение врачебных рекомендаций позволяет предупредить повторные приступы, поддерживать удовлетворительное состояние пациента.
Профилактика сердечной астмы заключается в лечении и профилактике заболеваний, приводящих к развитию данного состояния: лечение ишемической болезни сердца, хронической сердечной недостаточности, артериальной гипертонии, болезни почек.
- нормализация режима труда и отдыха;
- умеренное количество физической нагрузки – лучше всего подходит ежедневная ходьба в течение 30 мин;
- ограничение от стресса и нервного переутомления;
- отказ от курения;
- ежедневный контроль АД и пульса;
- соблюдение диеты, направленной на снижение потребления соли, а также ограничение приёма жидкости и тяжёлой пищи.
Сердечная астма – синдромокомлекс, который является начальной стадией такого грозного состояния, как отёк лёгких. Очень важно своевременное его выявление и предотвращение в самом начале.
Сердечная астма может быть осложнением множества заболеваний и состояний, что представляет собой определённые трудности в диагностике и лечении данного синдрома. В любом случае при возникновении симптомов отёка лёгких важно незамедлительное обращение и госпитализация в больницу. Дорога каждая минута.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
источник
Спонтанное возникновение приступа удушья у пациента, не страдающего бронхиальной астмой или обструктивными патологиями легочной системы, свидетельствует об острой левожелудочковой недостаточности. Сердечная астма прогрессирует при инфаркте миокарда, ухудшении состояния при кардиосклерозе, пороках развития и других заболеваниях, сопровождающихся недостаточностью кровообращения в малом круге.
Причины разделяются на две группы: сердечные и внесердечные.
При тяжелых изменениях работы миокарда, астма может возникать при переедании, чрезмерном употреблении жидкости и приеме пищи перед сном. Кроме того, смена положения с вертикального на горизонтальное несет усиленную нагрузку на работу левого предсердия и желудочка.
Чтобы купировать приступ астмы стоит установить этиологический фактор:
- обострение уже имеющейся левожелудочковой недостаточности;
- проявление ишемической болезни сердца (стенокардические боли, инфаркт миокарда, внезапная коронарная смерть, кардиосклероз сосудов);
- ишемия коронарных артерий в постинфарктный период (спустя 2–8 недель);
- кардиомиопатия и острый миокардит;
- пороки развития клапанов сердца, аневризма;
- стойкая артериальная гипертензия с высокими цифрами, трудно поддающимися лечению, скачки АД в результате повышения тонуса сосудистой стенки и нерегулярного приема антигипертензивных препаратов;
- мерцательная аритмия, экстрасистолии, трепетания предсердий;
- патологические образования: флотирующий тромб, пристеночные кровяные сгустки, миксома;
- поражение митрального клапана после перенесенного эндокардита;
- внесердечные патологии: воспаление легких, нефрит, гиперволемия, снижение внутригрудного давления.

Чтобы понять причинно-следственную связь левожелудочковой недостаточности и отека легких стоит рассмотреть патогенез астмы. Он слагается из трех основных звеньев:
- Увеличение объема циркулирующей крови. Вследствие увеличения притока крови в капилляры легких, усиливается давление на внутренний слой кровеносных сосудов.
- Пропотевание плазмы в альвеолы легких. Жидкая часть крови проникает через альвеолокапиллярный барьер в альвеолы (интерстициальный отек).
- Гипоксия (недостаток кислорода). Снижается площадь дыхательной поверхности альвеол.
Астма начинается в ночное время, человек просыпается от чувства нехватки воздуха, одышка неуклонно нарастает, появляется ощущение приближающейся смерти.
Характерными клиническими симптомами заболевания являются спонтанный приступ одышки и удушья. Чаще всего возникают после усиленной физической нагрузки, выполнения домашних дел с наклоном головы вниз, стрессовой ситуации.
Пациент занимает вынужденное положение стоя с наклоном туловища вперед, опирается на стол или подоконник. Дома и в условиях стационара лежачие принимают положение полусидя.
Признаки гипоксии заметны при осмотре кожных покровов: бледность, крылья носа разведены, синюшный носогубный треугольник, через время сменяется серым цветом. Проявлением недостаточности дыхания при астме служат напряжение мышц плечевого пояса, сглаженность надключичных ямок, увеличение в объеме грудной клетки, втянутость межреберных промежутков, набухшие шейные вены.
У некоторых клиника астмы ожидаема. У пациента за 2–3 дня до приступа возникают симптомы-предвестники:
- ухудшение общего самочувствия;
- повышение частоты дыхательных движений, кратковременная одышка;
- тахикардия;
- удушье в ночное и раннее утреннее время.
В среднем купирование приступа астмы происходит в промежутке от 10–15 минут до 2–3 часов. Однако если процесс затягивается и состояние становится крайне тяжелым, обязательно обращение за медицинской помощью.
Врачебный осмотр и проведение дополнительных методов диагностики помогут верифицировать диагноз «сердечная астма». При осмотре, перкуссии, пальпации и аускультации важно учесть отличительные признаки синдрома:

- ночной приступ астмы;
- трудно делать вдох и выдох;
- ингаляторы не помогают, эффективны органические нитраты (таблетка Нитроглицерина сублингвально);
- холодный липкий пот;
- отсутствие свистящих хрипов при аускультации;
- возможны мелкопузырчатые влажные хрипы;
- снижение пульса и давления;
- первые приступы астмы у мужчин и женщин регистрируются в возрасте старше 45–50 лет;
- не отягощен аллергологический анамнез, тест аллергопробы отрицателен.
Обязательны инструментальные методики диагностирования: электрокардиограмма (ЭКГ) и рентгенография органов грудной клетки (ОГК) в прямой проекции. На ЭКГ регистрируется аритмия, снижение амплитуды зубцов и интервала ST. На рентгенограмме ОГК при астме снижение прозрачности легочной ткани, признаки застоя, нечеткие очертания корней, линия Керли – линейные затемнения.
По рекомендации смежных специалистов при астме проводят дополнительные инструментальные методы:
- ЭхоКГ (эхокардиограмма) визуализирует пороки, фракционный выброс крови, функционирование миокарда;
- пикфлуометрия проводится с целью определения жизненного объема легких, объема форсированного выдоха;
- коронарография при подозрении на стенокардию и инфаркт миокарда.
Если фиксируется тяжелая форма приступа астмы с выраженной дыхательной недостаточностью и цианозом, больному вызывают карету скорой помощи. Люди, находящиеся рядом, должны оказать догоспитальную помощь.
При транзиторной одышке и предвестниках сердечной астмы взрослый человек обращается в клинику к терапевту, а затем к кардиологу. При внесердечной причине – профильный специалист.
При повторной или впервые выявленной астме у ребенка обязательна консультация педиатра, кардиолога, аллерголога для верификации диагноза и проведения дифференциальной диагностики.
Специфических лабораторных показателей при астме не наблюдается, однако можно отследить нарушения обменного, гормонального и белкового обменов именно той патологии, которая вызвала данное состояние.

- клинический анализ крови;
- общий анализ мочи;
- анализ крови на сахар и RW (реакция Вассермана);
- биохимический анализ крови;
- определение тропонинов и креатинфосфокиназы при инфаркте миокарда.
На основании проведенных методик диагностики выставляется окончательный диагноз сердечной астмы.
Алгоритм оказания догоспитальной помощи при сердечной астме:
- Открыть окно.
- Посадить больного на стул.
- Вызвать карету скорой помощи.
- Измерить пульс и давление.
- Дать Нитроглицерин сублингвально (под язык), что служит медикаментозной экстренной помощью. Через 5 минут можно дать еще таблетку, так продолжится действие нитрата.
Для облегчения состояния делают горячие ножные ванны или накладывают венозный жгут на нижние конечности. Проведение доврачебных мероприятий на этапе ожидания СМП очень важно для пациента.
При астме человек лечится в стационаре, где назначают оксигенотерапию, лекарства, рассматривают вопрос о хирургическом вмешательстве. При госпитализации неотложную помощь при сердечной астме оказывают кардиолог, реаниматолог и медсестра (ставит капельницы, парентерально вводит препараты), гигиенические мероприятия выполняет младший медицинский персонал.
Лекарственная терапия включает в себя:
- наркотические анальгетики;
- нитраты;
- сердечные гликозиды;
- вазодилататоры;
- диуретики;
- антикоагулянты;
- пеногасители;
- седативные.
Комплексное действие лекарственных средств устраняет жизнеугрожающее состояние, восстанавливает метаболизм, работу миокарда, ритм, ликвидирует легочный отек.
Вылечить астму при сердечной патологии возможно путем радикального устранения причины: операция на сердце, постановка стента или кава-фильтра. При внесердечных причинах астмы важны регулярный прием медикаментов, обследование, своевременная терапия хронических болезней и коррекция образа жизни.
Лечиться народными методами в острый период астмы противопоказано, как дополнительная терапия допускается после консультации с лечащим специалистом.
Прогноз напрямую зависит от этиологического фактора. Без надлежащей терапии — неблагоприятный.
Меры профилактики направлены на своевременное лечение заболеваний сердца, почек, легких. Важны нормализация режима труда и отдыха, отказ от вредных привычек, соблюдение диеты со сниженным содержанием поваренной соли.
К острым осложнениям астмы относится альвеолярный отек легких, он является опасным для жизни, очень тяжелым и острым болезненным состоянием, связанным со скоплением интерстициальной жидкости в легочных тканях и внутри альвеол.
Сердечная астма – симптомокомплекс с повышением кровенаполнения легких и перегрузкой малого круга кровообращения. Требует экстренного врачебного вмешательства.
источник

Главной причиной возникновения приступа сердечной астмы является нарушение работы левого желудочка сердца, вследствие чего, в легких застаивается кровь. Из-за избытка крови нарушается метаболизм и обмен газов между организмом и внешней средой (газообмен). При повышенном содержании диоксида углерода происходит раздражение дыхательного центра в головном мозге, и у человека начинается резкая одышка.
При приобретенном или врожденном пороке сердца, ишемии, гипертонии, остром и хроническом воспалении почек бывают приступы сердечной астмы. Основными причинами, провоцирующими появление сердечной асфиксии, есть: сильные физические нагрузки; стресс; депрессия; лихорадка. Также приступ может быть вызван из-за злоупотребления пищей и водой в ночное время суток.
Сердечная астма чаще всего наблюдается у взрослых людей, но от серьезного недуга никто не может быть застрахован на сто процентов. Приступ зачастую начинается ночью, это связано с тем, что когда человек лежит и пребывает в стадии сна, кровь начинает более интенсивно направляться к желудочку, наблюдается увеличение центрального венозного давления. При отсутствии адекватного выброса из левого желудочка, вероятность возникновения асфиксии возрастает в несколько раз.
По статистическим данным, большинство пациентов с воспалением почек страдают от приступов сердечной астмы из-за скачка давления в артериях. Резкое увеличение артериального давления в традиционной медицине именуется гипертензией и является одним из факторов, провоцирующих приступ.
Приступ сердечной астмы далеко не всегда возникает внезапно: врачи выделяют первичную и вторичную симптоматику. К начальным симптомам сердечного удушья относятся: затруднение дыхания; ощущение тяжести в грудной клетке; одышка; сухой кашель после физической активности (приступы кашля чаще всего усиливаются, когда человек находится в горизонтальном положении). Первичные симптомы длятся от 2 до 4 дней.
К вторичной симптоматике относятся:
- нехватка воздуха, удушье;
- бессонница;
- повышенное потоотделение;
- кашель с мокротой розового цвета;
- бледность кожного покрова;
- галоп ритма;
- сухие хрипы;
- тахикардия.

Из-за длительных симптомов у пострадавшего может появиться отечность легких, поэтому больному следует после приступа и симптоматической терапии обратиться к специалисту и пройти обследование всего организма.
Первым делом нужно вызвать бригаду скорой помощи и сообщить диспетчеру о возрасте и местонахождении пострадавшего. Также желательно сказать о симптомах, которые наблюдаются у больного. Затем следует расстегнуть рубашку, снять ремень, галстук и другие аксессуары, которые перекрывают дыхание человеку.
После этого, нужно открыть окно в помещении, чтобы пострадавший мог вдыхать свежий воздух, при этом желательно включить вентилятор либо махать перед лицом человека тетрадкой, картонной бумагой или шляпой. Эти манипуляции нужны для устранения кислородного голодания в главном мозге.
Больному нельзя находиться в горизонтальном положении, его стоит посадить на кушетку или кровать, чтобы спина опиралась о спинку стула или подушку. Если человеку стало плохо на улице, его следует усадить на скамейку, высокий бордюр или пенек.
Важным во время оказания первой помощи при сердечной асфиксии есть специальная обработка полости рта. Если у больного накапливается большое количество пены и мокроты во рту, ее нужно убрать ватными дисками или другими стерильными предметами. Не рекомендуется это делать пальцами рук, так как это негигиенично и пострадавший может рефлекторно сжать челюсти из-за болевого шока.
Чтобы облегчить работу сердца, нормализовать кровообращение и предотвратить отек легких, нужно наложить тугие жгуты на нижние и верхние конечности (одна конечность должна быть без жгута). Спустя 10-15 минут жгуты следует переложить и оставить свободной уже другую конечность. Проводить данную манипуляцию нужно одновременно, а жгуты на нижних конечностях должны быть зафиксированы на расстоянии 15 сантиметров от паха. На верхних конечностях жгут устанавливается на расстоянии 10 сантиметров от плечевого сустава.
Если процедура была проведена правильно, то пульс будет прощупываться чуть ниже наложенного бинта. Кожный покров из-за манипуляции должен стать красно-синеватым. Длительность процедуры варьируется от 5 до 30 минут. Во время приступа сердечной астмы жгуты можно заменить горячими ванночками для нижних конечностей. Эта манипуляция поможет уменьшить приток крови к сердцу.
Если человеку не становится лучше, его нужно срочно госпитализировать для оказания медицинской помощи. Даже если самочувствие пострадавшего улучшилось, необходимо обратиться к специалисту и пройти обследование, чтобы выяснить причину асфиксии. После доставки больного в медицинское учреждение, доктор проведет общую диагностику всего организма. Первым делом специалист поговорит с пациентом, узнает о симптомах и приступе, далее врачу понадобятся результаты электрокардиограммы, рентгена грудной клетки, ультразвуковой диагностики сердца, магнитно-резонансной томографии для обнаружения проблем и скрытого заболевания. После обследования и получения результатов исследований, пациент направляется к лечащему врачу, который ставит точный диагноз и назначает комплексный курс терапии.
Перед тем как давать человеку лекарственные средства во время приступа, необходимо иметь медицинское образование, чтобы не усугубить его состояние и не вызвать осложнения. Если среди окружающих людей есть медработник, он может проконтролировать правильность наложения жгутов, измерить давление в артериях, следить за пульсом. Чтобы избежать отечности легких, нужно намочить бинт в этиловом спирте или водке и положить на кожный покров лица пострадавшего.
Прибывшая бригада скорой помощи попытается облегчить состояние больного и первым делом даст человеку одну таблетку «Нитроглицерина» или «Валидола» – лекарство нужно поместить под язык и рассасывать. Эти медикаменты направлены на расширение сосудов сердца, но их нельзя применять при систолическом давлении не более 100 мм.рт.ст.
Больному поможет ингаляция с увлажненным воздухом, который пропускается через пеногаситель. Нужную дозировку знают только врачи, при этом они учитывают вес человека и самочувствие. Кислородные ингаляции применяются для поступления воздуха в клетки человека. Хорошо показывает себя теплая горчичная ванночка, которая снижает напряжение на сердце. Врачи во время оказания первой медицинской помощи при сердечной астме могут провести кровопускание, объем которого не должен превышать 400 миллилитров. Данная манипуляция назначается, если у пациента нормальное давление в артериях, и только после диагностики организма.
До приезда бригады, нужно подготовить следующие лекарственные средства в растворах: наркотический анальгетик; мочегонные препараты; сердечный гликозид. Эффективными медикаментами являются «Натрия Хлорид», «Эуфиллин», «Пентамин», «Супрастин» и «Димедрол».
Если у больного наблюдается тахикардия, ему стоит внутривенно ввести раствор «Строфантина» с «Натрием Хлоридом». Дозировка рассчитывается специалистом. Медикаменты вводятся очень медленно, чтобы у пациента не началось головокружение и полуобморочное состояние. При нормальном артериальном давлении желательно применить вещество под названием «Лазикс».
Профилактикой приступа может служить: переход на рациональное питание; избегание сильных физических и эмоциональных нагрузок; периодические осмотры у узкопрофильных докторов. Оказание первой помощи при сердечной астме позволит облегчить состояние пострадавшего и дождаться приезда медиков. Зная, как правильно помочь человеку во время приступа, можно не только минимизировать его симптомы, но и привести пострадавшего в чувство.
источник
Сердечная астма — это осложненное состояние, вызванное кардиологическими заболеваниями, которое сопровождается удушьем и резкой одышкой. Приступ может длится как несколько минут, так и несколько часов. В некоторых случаях сердечная астма может перерасти в отек легких, что особенно опасно для жизни пациента.
Опубликовано Январь 9, 2014
Слово «астма» переводится с древнегреческого как «одышка». Данный термин объединяет достаточно много заболеваний, обусловленных разнородными причинами. Сегодня существует несколько систем классификации астмы по разным признакам. В одной из наиболее распространенных выделяется 4 формы:
- аллергическая – ее приступы вызываются разнообразными аллергенами ( пыльца цветущих растений , пылевые клещи, шерсть и перхоть животных, химические вещества и т. д.);
- астма, развивающая на почве нервного стресса;
- бронхиальная астма, связанная со стойкими изменениями в бронхах;
- сердечная астма, причиной которой являются застойные явления в сердце.
Проявления этого заболевания разнообразны, поэтому распознать его на начальной стадии бывает трудно. К характерным симптомам относятся следующие:
- стойкая тахикардия (учащенное сердцебиение);
- отеки в области щиколоток;
- повышенное давление;
- упорные боли в груди;
- учащенное, поверхностное дыхание;
- чувство беспокойства.
Приступы разной степени тяжести часто случаются во время ночного сна. Не успеет больной задремать, как тут же просыпается, хватая ртом воздух. Иногда, чтобы восстановить дыхание ему приходится принять сидячее положение.
Конкретных хирургических методов по устранению сердечной астмы не существует. Однако их применение дает положительный эффект лишь в устранении основного заболевания, например, при пороке сердца, ухудшающего насосную сердечную функцию.
Тогда оперативное вмешательство по имплантации искусственного клапана в целях корректировки его недостаточности, стеноза или устранение дефекта перегородок, приведут к уменьшению или полному устранению симптомов сердечной недостаточности.
Удаление аневризмы левого желудочка также будет способствовать регрессу клинических проявлений сердечной астмы.
В определенных случаях, операции по восстановлению проходимости сосудов сердца (стенирование, АКШ) способны обеспечить возобновление работы «спящих клеток», которые, к примеру после инфаркта, перестали функционировать. Возобновление кровотока будет способствовать появлению благоприятных условий для их восстановления.
Единственный кардинальный метод хирургии — пересадка (трансплантация) сердца способна полностью избавить от сердечной недостаточности или астмы. Это дорогостоящая операция и очень сложная процедура, которую технически сложно осуществить. Срок функционирования такого сердца не превышает в среднем 6-10 лет.
Больному с диагнозом сердечной астмы рекомендуется вместо обычного чая выпивать чай, заваренный на траве зверобоя продырявленного. Для этого одну маленькую ложку заливают кипятком и настаивают 10 минут. Процедив, пьют как обычный чай, добавляя вместо сахара мед. Количество чая не ограничено.
Для укрепления сердечной мышцы используют следующий рецепт. Через мясорубку пропускают 2 головке чеснока и 2 лимона.
Заливают все 1 л 200 мл кипяченой охлажденной водой. Настаивают 3 дня при комнатной температуре. Процеживают и, добавляя мед, выпивают. Такой настой рекомендуется употребить натощак утром по 50 мл.
- Опубликовал(а): Ольга Новикова 10 Июля, 2013
Отличным дополнением к современным медикаментам являются народные средства, которые если не купируют, то хорошо предотвращают развитие приступов.
Наиболее эффективным способом облегчить приступ сердечной астмы является введение внутривенно раствора 0,5-1 мл 1% морфина, можно внутримышечно или подкожно. Или вводят 1-2 мл фентанила в комплексе с 1% раствором атропина 0,5 мл.
В случае тахикардии вместо атропина могут ввести 1% раствор димедрола и раствор 2,5% пипольфена по 1 мл. Или 2% раствор 1 мл супрастина.
Морфин вводят для снятия беспокойства, но может оказаться опасным из-за опасности развития периферической вазодилатации, усиливающей состояние коллапса. Также с этим препаратом следует быть осторожным, так как есть опасность появления брадикардии, которая снижает сердечный дебит, и гипоксии, угнетающей дыхательный центр и тенденции развития возможного бронхоспазма.
При следующих нарушениях морфин вводить нельзя:
- гипотония;
- нарушение ритма дыхания;
- угнетение дыхательного центра (поверхностное не частое дыхание).
Лучше применять малые транквилизаторы:
- 0,5% раствор реланиума 2 мл;
- 0,5% раствор седуксена 2 мл.
И нейролептические средства на фоне нормального или высокого артериального давления:
- 2,5% 2 мл раствора дроперидола.
В случае артериальной гипертонии вводят ганглиоблокаторов:
- внутримышечно или внутривенно 5% раствор пентамина 0,3-0,5 мл;
- внутривенно капельно на 5% раствор глюкозы 250 мг арфонада.
Пентамин и другие ганглиоблокаторы в вену вводят очень медленно до 7-10 минут под контролем артериального давления. При нормальном и повышенном давлении показаны диуретики. Обычно это 60-80 мг ла-зикса.
После указанной терапии, особенно больным, имеющим хронические заболевания сердца с любым уровнем артериального давления, показано введение сердечных гликозидов:
- 0,06% раствора коргликона 1-1,5 мл;
- или 0,05% раствора строфантина 0,3-0,5 мл.
Использование сердечных гликозидов быстрого воздействия очень опасно при сердечной астме, которая развилась у пациентов с митральным стенозом. К таким препаратам относят: строфантин, коргликон, дигоксин.
Чтобы уменьшить функциональную разгрузку миокарда применяют по 0,5 мг нитроглицерина под язык. Повторяют через 10-15 минут до того, пока не будет достигнут эффект.
Если имеется раствор нитроглицерина, то его начинают капать в дозировке 5% раствора глюкозы 10 мг на 100 мл, контролируя при этом клинический эффект и давление. В случае бронхоспазма, целесообразно будет ввести 10 мл 2,4% на 100 мл раствора эуфиллина внутривенно.
Прогноз астмы сердца будет зависеть от тяжести основного заболевания и адекватными лечебными мероприятиями. Около половины всех больных на сердечную астму живут до пяти лет после постановки этого диагноза. На продолжительность также будет влиять сопутствующий фон, эффективность терапии, экологическая обстановка и образ жизни больного.
Лечение на ранних стадиях может полностью стабилизировать состояние больного. Наиболее худший прогноз наблюдается при 3 стадии сердечной недостаточности.
Профилактика болезни будет заключаться в лечении основного заболевания, установки трудового и бытового режима, общего состояния больного. Физическая активность должна быть умеренной, согласованная с врачом. Полезна дыхательная гимнастика, йога. Необходимо регулярное наблюдение у кардиолога и прием рекомендованных препаратов.
Статья была полезна? Возможно, данная информация поможет вашим друзьям! Пожалуйста клацните по одной из кнопок:
При сердечной астме человек обязательно должен придерживаться диеты, которая содержит только легкоусваиваемые компоненты. Суточную дозу соли рекомендуется ограничить до 3 грамм. А лучше вообще от нее отречься, так как с поступающей пищей организм получает достаточное ее количество.
Не в острый период количество выпиваемой жидкости должно быть менее 2 литров, а при склонности к отекам — до 1-1,5 литров. Ее количество можно регулировать путем отслеживания показателей своего веса. К тому же необходимо придерживаться диетических рекомендаций в лечении основного сердечного заболевания: стенокардия, инфаркт миокарда, ишемия.
Нельзя злоупотреблять пищей, содержащей много жиров растительного происхождения, так как это усложняет работу печени. Продуктов, которые оказывают определенно положительный эффект, не существует. Поэтому в питании и в образе жизни следует придерживаться золотой середины.
Физические нагрузки больным на сердечную астму должны быть умеренные и адекватные. Они тренируют миокард и замедляют течение заболевания. Упражнения подбираются под контролем врача. Излишняя физическая активность может вызвать очередной приступ сердечной астмы. А полный отказ приведет только к ухудшению состояния, способствуя постепенной инвалидизации.
источник
Сердечная астма – приступы одышки и удушья, возникающие из-за застоя крови в легочных венах при нарушении работы левых отделов сердца.
Приступы сердечной астмы появляются после стрессов, физической нагрузки или в ночное время, когда усиливается приток крови к легким. Во время приступа возникает затруднение на вдохе, удушье, приступы сухого кашля, панический страх смерти. Приступы длятся от нескольких минут до нескольких часов. В сложных случаях развивается отек легких, который может привести к летальному исходу. Поэтому при появлении первых симптомов сердечной астмы необходимо вызвать бригаду скорой помощи.
По разным данным симптомы сердечной астмы испытали на себе от 1 до 5% населения Земли. Мужчины и женщины страдают от ее проявлений в равной степени. Средний возраст больных – старше 60-ти лет.
Сердечная астма не самостоятельная болезнь, а осложнение, возникающее на фоне других заболеваний: пороки сердца, инфаркт, пневмония, заболевания почек, а также при значительном повышении артериального давления.
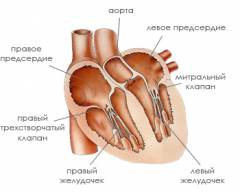
Сердце расположено в грудной клетке за грудиной, между правым и левым легким. Размером оно примерно с кулак, а весит 250-350 г.
Стенки сердца состоят из трех слоев:
- Эндокард – внутренний слой. Он образован из эндотелия, особой, гладкой соединительной ткани, которая предотвращает прикрепление тромбов к стенкам сердца.
- Миокард – средний слой. Мышечный слой, который обеспечивает сокращения сердца. Благодаря особому строению мышечных клеток (кардиомиоцитов) сердце работает без остановки. В предсердиях мышечная оболочка двухслойная, а в желудочках трехслойная, так как им требуется сокращаться сильнее, чтобы протолкнуть кровь в артерии.
- Эпикард – наружный слой. Наружная оболочка из соединительной ткани, которая защищает сердце и не дает ему чрезмерно расширяться.
Сердце разделено перегородкой на две половины. Каждая из которых состоит из предсердия и желудочка. Сначала одновременно сокращаются предсердия, проталкивая кровь в желудочки. Сокращения желудочков происходит через некоторое время. Они отправляют порцию крови в артерии.
Легкие – главный орган дыхательной системы. Они обеспечивают газообмен между атмосферным воздухом и кровью.
Кроме этого легкие выполняют еще ряд функций:
- Терморегуляция. При дыхании происходит охлаждение организма за счет выделения пара.
- Предохраняют сердце от ударов.
- Бронхиальный секрет содержит иммуноглобулин-А, а также муцин, лизоцим, лактоферин для защиты от инфекций. Мерцательный эпителий бронхов выводит наружу частички пыли и бактерии.
- Обеспечивают воздушный поток для создания голоса.
Строение легких.
Атмосферный воздух через верхние дыхательные пути попадает в бронхи. Бронхи делятся на ветви, каждая из которых образует более мелкие бронхи (3-5 порядка). Они в свою очередь разветвляются на тонкие трубочки-бронхиолы, диаметром 1-2 мм. Каждая бронхиола поставляет воздух в небольшой сегмент легкого – ацинус. В ацинусе бронхиола разветвляется и образует альвеолярные ходы. Каждый из них заканчивается двумя альвеолярными мешочками, на стенках которых располагаются альвеолы. Это тонкостенные пузырьки, в которых под слоем эпителия находятся кровеносные капилляры. Через их тонкую мембрану происходит обмен газами и выделение пара.
Иннервация легких осуществляется блуждающими и симпатическими нервами. Центры, регулирующие дыхание, находятся в дыхательном центре, расположенном в продолговатом мозге. Он вызывает сокращение мышц, обеспечивающих дыхание. В среднем это происходит 15 раз в минуту.
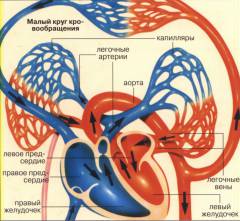
Каждую минуту через легкие проходит 5-6 л крови. По легочному стволу (крупнейшей артерии малого круга) она поступает из правого желудочка в легочные артерии. Кровь проходит через капилляры, опутывающие альвеолы. Здесь происходит газообмен: через тонкую мембрану углекислый газ просачивается в легкие, а кислород поступает в кровь.
После этого кровь собирается в легочные вены и поступает в левое предсердие. Именно левая половина сердца отвечает за отток крови из легких.
Механизм отека легочной ткани.
Правый желудочек закачивает кровь в сосуды малого круга кровообращения. Если при этом левый желудочек сокращается недостаточно эффективно (левожелудочковая недостаточность), то кровь застаивается в легочных сосудах. Давление в артериях и венах повышается, увеличивается проницаемость сосудистой стенки. Это приводит к выходу плазмы (жидкой составляющей крови) в ткань легких. Жидкость пропитывает пространства вокруг сосудов и бронхов, вызывает отек слизистой бронхиол и сужение их просвета, сдавливает альвеолы. При этом нарушается газообмен, и организм испытывает дефицит кислорода.
- Болезни сердца
- острая и хроническая сердечная недостаточность (левожелудочковая недостаточность)
- ишемическая болезнь сердца
- инфаркт миокарда
- острый миокардит
- атеросклеротический кардиосклероз
- хроническая аневризма сердца
- пороки сердца – митральный стеноз, аортальная недостаточность
Заболевания сердца нарушают его сократительную способность. Левый желудочек не обеспечивает отток крови, и она застаивается в сосудах легких.
- Нарушение оттока крови из легких
- опухоли сердца
- крупный внутрисердечный тромб
Опухоли и тромбы являются механическим препятствием для оттока крови из легких.
- Повышение артериального давления
- гипертоническая болезнь
Повышенное давление становится причиной переполнения сосудов.
- Нарушение мозгового кровообращения
- инфаркт мозга – ишемический инсульт
- внутричерепное кровоизлияние – геморрагический инсульт
При повреждениях мозга нарушается контроль дыхательного центра над работой легких.
- Инфекционные заболевания
- пневмония
- острый гломерулонефрит
Болезни приводят к задержке воды в организме, повышению проницаемости сосудов и отекам. При пневмонии возникает воспалительный отек и нарушается функция легких. Эти факторы могут вызвать приступ сердечной астмы.
Располагающие факторы, повышающие риск развития сердечной астмы
- переутомление
- сильное нервное напряжение
- обильное питье и еда на ночь
- прием алкоголя
- задержка жидкости у беременных женщин
- лежачее положение
- внутривенное введение большого количества жидкости
В этих ситуациях увеличивается приток крови к легким, что может привести к переполнению легочных сосудов.
Сердечная астма является вариантом острой сердечной недостаточности. Приступ возникает при левожелудочковой сердечной недостаточности. В течение заболевания выделяют несколько стадий.
- Стадия предвестников приступа сердечной астмы. На протяжении 2-3 дней перед приступом ощущается одышка, чувство нехватки воздуха, легкое покашливание. Больной чувствует себя нормально, однако состояние ухудшается во время активных действий: при ходьбе, подъеме по лестнице.
- Приступ сердечной астмы. Резко возникает острая нехватка воздуха, сердцебиение ускоряется, давление поднимается, пациент испытывает чувство паники. Он принимает вынужденное положение (сидя, стоя). В такой позе легче сделать вдох.
- Отек легких. Является осложнением сердечной астмы. Альвеолы легких заполняются жидкостью, и дышать становится невозможно. Это состояние опасно для жизни, поэтому необходимо срочно вызвать скорую помощь.
Диагностика сердечной астмы непростое задание даже для опытного врача. Необходимо отличить сердечную астму от других заболеваний, имеющих схожие симптомы: бронхиальной астмы, стеноза (сужения) гортани, истерического припадка.
При осмотре врач обнаруживает следующие признаки сердечной астмы:
- Бледность кожи.
- Синеватый оттенок губ, носогубного треугольника, ногтевых фаланг пальцев.
- Во время вдоха работает дополнительная мускулатура. Напрягаются межреберные мышцы, сглаживаются надключичные ямки.
- Во время приступа артериальное давление повышено, что является результатом стресса. При продолжительном приступе давление может значительно снизиться в связи с недостаточным сокращением сердца.
- «Коробочный» оттенок при простукивании грудной клетки над легкими.
- Влажные мелкопузырчатые хрипы, особенно в нижней части легких, где больше застой крови. Если развился отек легких, то появляются хрипы по всей поверхности легких, которые слышны даже на расстоянии – клокочущее дыхание.
- Сердечные тоны (звук работы клапанов сердца и аорты) прослушиваются глухо из-за обилия хрипов. Появляются дополнительные тоны, которые не прослушиваются у здорового человека. Это звуки вибрации стенок желудочков во время их наполнения.
- Учащенное сердцебиение – тахикардия 120-150 ударов в минуту.
Для постановки диагноза врачу понадобятся результаты инструментальных методов обследования, подтверждающие сердечную астму.
- Снижение интервала ST говорит о недостаточности коронарного кровообращения, плохом питании сердца и перегрузке левого желудочка.
- Плоский или отрицательный зубец Т, говорит о том, что мышечная стенка желудочков сердца работает слабо.
- Уменьшение амплитуды зубцов – указывает на недостаточную работу сердечной мышцы.
- Нарушение сердечного ритма – аритмия.
- Увеличение полости левого желудочка – свидетельствует о значительном переполнении малого круга кровообращения.
Эхокардиография (УЗИ сердца)
- Сердечная недостаточность – снижение сократительной способности сердца.
- Истончение или утолщение стенок левой половины сердца.
- Признаки пороков сердца – дефекты клапанов.
Ультразвуковое дуплексное сканирование (допплер сердца)
- Повышенное давление крови в малом круге кровообращения.
- Снижение объема крови, выбрасываемой левым желудочком при сокращении.
- Увеличение давления в левом желудочке и левом предсердии.
Рентгенография в 3-х проекциях
- Увеличение поперечного размера сердца за счет увеличения левого желудочка.
- Застойные явления в легких.
Лечение сердечной астмы начинают при появлении первых симптомов приступа. Меры направлены на снятие нервного напряжения, облегчение работы сердца, устранение возбуждения дыхательного центра, предотвращение отека легких.

- Удобно усадить больного. Ноги при этом должны быть спущены с кровати, так как в лежачем положении увеличивается приток крови к легким.
- Горячая ножная ванна обеспечит приток крови к ногам и уменьшит переполнение легочных сосудов.
- Наложить жгут на нижние конечности на 15 см ниже паховой складки. Его накладывают поверх одежды на 20-30 минут. Таким образом, значительный объем крови задерживается в конечностях. Это позволяет уменьшить количество циркулирующей крови и разгрузить малый круг кровообращения.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Нитраты и нитратоподобные средства | Снимают спазм коронарных сосудов. Улучшают питание сердца, повышают его сократительную функцию. | Нитроглицерин | 2 таблетки под язык с повторами через 10 минут. |
| Антигипертензивные средства | Снижают артериальное давление. Улучшают снабжение сердца кислородом, облегчают его работу. | Коринфар | 1 таблетка. Глотать, не разжевывая, запивая достаточным количеством воды. |
| Наркотические анальгетики | Устраняет сильные сердечные боли и одышку. Способствует расслаблению гладкой мускулатуры. | Омнопон (пантопон) | Назначают по 0,01—0,02 г внутрь или под кожу. |
| Раствора морфина гидрохлорида | Внутривенно 1 мл 1 % раствора. | ||
| Нейролептические средства | Оказывают сильное успокаивающее действие, устраняют приступ паники и тахикардию. | Дроперидол (показан при угнетении дыхания, бронхоспазме, отеке мозга) | Вводят 2,5-5 мг внутримышечно в сочетании с 0,05-0,1 мг Фентанила. |
| Антигистаминные препараты | Снижают проницаемость стенок сосудов, уменьшают отек и тахикардию. | Пипольфен Обладает успокаивающим и обезболивающим действием. | 1-2 мл раствора внутримышечно. |
| Кислородные ингаляции с парами спирта | Для уменьшения отека легких и пеногашения. Насыщает кровь кислородом, устраняет симптомы удушья. | Кислород + пары 70% спирта | Ингаляцию выполняют с помощью специальной аппаратуры через носовые и ротовые маски или катетеры. Сеанс длится 20-60 минут. |
В большинстве случаев бригада скорой помощи, после оказания неотложных мероприятий госпитализирует больного в кардиологическое отделение больницы. Это необходимо для лечения основной патологии, вызвавшей приступ сердечной астмы.
Показания к госпитализации:
- первый приступ сердечной астмы
- подозрение на инфаркт миокарда и другие острые состояния
- значительные изменения на ЭКГ
- нарастание отека и одышки, несмотря на проводимые мероприятия
Режим дня больного направлен на профилактику повторных приступов сердечной астмы.
- Соблюдение режима работы и отдыха. Ночной сон не менее 8-ми часов. Желательно спать на высокой подушке.
- Умеренные физические нагрузки способствуют улучшению кровообращения в, а также нормализации работы дыхательного центра. Рекомендована ходьба, велотренажер, плаванье в среднем темпе, дыхательная гимнастика ежедневно. Соревновательные виды спорта необходимо исключить.
- Ежедневные прогулки на свежем воздухе улучшают работу сердца и легких.
- Избегать нервного и физического переутомления, стрессов.
- Избегать переохлаждений, так как простудные заболевания могут вызвать развитие сердечной астмы.
- Отказаться от курения и злоупотребления алкоголем.
- Регулярно контролировать уровень артериального давления.

- Питание должно быть полноценным и обеспечивать потребности организма по белкам, жирам и углеводам.
- Основой рациона должны стать легкоусвояемые блюда, которые не задерживаются в желудке:
- супы
- изделия из отварного рубленого мяса и рыбы
- тушеные и приготовленные на пару блюда из овощей
- жидкие и полужидкие каши из круп
- нежирные молочные продукты
- Ограничить потребление соли – не более 8 г в сутки. Соль способствует задержке жидкости в организме, увеличению объема циркулирующей крови и развитию отеков.
- Соблюдать питьевой режим. Не желательно потреблять более 1,5 литров жидкости в день, включая первые блюда. Дополнительный объем жидкости может вызвать застой крови в сосудах легких.
- Избегать переедания. Лишний вес повышает риск развития сердечных болезней.
- Последний прием пищи рекомендован за 2-3 часа до сна. Полный желудок вызывает прилив крови, что может стать причиной переполнения сосудов легких.
Точное соблюдение рекомендаций врача и приведенных выше профилактических советов помогут не допустить развитие приступов сердечной астмы.
источник


