Бронхиальная астма (БА) — это хроническое заболевание легких, имеющее аллергическую природу. При бронхиальной астме рекомендации по лечению необходимы так же, как и консультация врача-аллерголога. Приступы удушья возникают на фоне стресса, воспаления или аллергических агентов.
До сих пор не выяснена причина развития данного заболевания, но контролировать появление приступов возможно. Соблюдая рекомендации врача, вы сохраните активный образ жизни, даже такое серьезное заболевание, как БА, поддается лечению.
Целью плодотворного лечения больных БА является:
- полное устранение приступов и профилактика проявлений заболевания;
- улучшение качества жизни;
- уменьшение потребности в применении β2 — агонистов;
- сохранение нормальной легочной функции;
- профилактика обострений;
- снижение риска побочных эффектов проводимой терапии.

N.B. Нельзя подбирать лекарства самостоятельно, назначать их может только врач!
Препараты подразделяются на два типа:
- немедленного действия;
- пролонгированного действия.
Первые из них используют для быстрого облегчения симптомов. К ним относятся спреи и аэрозоли, которые максимально быстро достигают бронхов и обладают бронхорасширяющим действием. Детям можно использовать небулайзеры. Они обладают более мелким распылением, чем ингаляторы, и доставка лекарста в легкие происходит значительно быстрее.
Препараты пролонгированного действия принимают ежедневно при средней тяжести и тяжелом течении астмы. В зависимости от тяжести терапия делится на ступени. Тяжесть оценивается по количеству приступов в течение месяца, а так же от наличия ночных приступов. Если обострения случаются минимум 2 раза в течение месяца или 1 раз ночью, рекомендуется начать лечение низкодозированными гормональными препаратами — глюкокортикоидами.
Если терапия не дает значительного сокращения приступов — дозировки препаратов увеличивают. Ежедневный прием не вызывает лекарственного привыкания.

Следует поменять в доме подушки, часто проводить влажную уборку, избегать пользования химическими моющими веществами. Если позволяют средства, приобретите в дом увлажнитель воздуха — он уменьшит количество пыли, очистит воздух и облегчит дыхание. Обезопасить себя нужно не только от известных вам факторов, но и от потенциально опасных.
Исключите появление в доме домашних животных, уберите вещи интерьера, которые являются сборщиками пыли. Ни в коем случае не курите в доме. Во время цветения растений в весенне-летний период начните заранее прием противоаллергических препаратов.
Физические нагрузки можно начинать только с разрешения врача, если он посчитает, что течение болезни хорошо контролируется.
Специальные упражнения помогут облегчить состояние и избежать обострений. Лучше проводить занятия на свежем воздухе или в хорошо проветриваемых помещениях.

- недавно было обострение;
- была повышенная физическая нагрузка;
- неважно себя чувствуете или болеете.
Правильное дыхание поможет не только в профилактических целях, но и поможет успокоиться во время приступов. Нужно чередовать неглубокие вдохи и усиленные выдохи.
Гимнастика поможет укрепить дыхательные мышцы и диафрагму, расширить просвет легких. Укрепляет сердечно-сосудистую систему и улучшает состояние больного в целом.
При отсутствии реакции на продукты питания диета должна быть полноценной и сбалансированной. Для регулирования обменных процессов в организме рекомендуется дробное питание. Следует исключить крепкие бульоны и уменьшить потребление соли.
Откажитесь от продуктов, содержащих красители и консерванты — они могут вызвать аллергические реакции. Внимательно изучайте состав продуктов перед покупкой, многие искусственные добавки способны спровоцировать обострение заболевания.
Уберите из рациона сильно пахнущие специи, лук и чеснок следует термически обрабатывать перед употреблением.
Даже при отсутствии обострений нужно посещать аллерголога не реже 3 раз в год. Врач будет ответственен за целесообразность назначенного лечения и контроль эффективности терапии. Если врач советует увеличить количество посещений — следуйте его рекомендации.
Так же рекомендуется своевременно сдавать клинические анализы и специальные функциональные тесты для проверки динамики течения заболевания.

Крайне важно обучить страдающего бронхиальной астмой схемами поведения во время приступов. Особенно важна такая работа с детьми: следует обратиться к психологу, который подскажет, как правильно себя вести во время приступа, не бояться удушья. Так же важно завести привычку ношения с собой ингалятора, даже если приступов давно не было.
Проинформируйте близких людей о вашем заболевании и о том, какие препараты вам нужно дать в экстренной ситуации. Заранее сообщайте о непереносимости лекарственных веществ медицинским работникам.
Поведение во время приступа:
- Прекратите контактировать с агентом, вызвавшим приступ.
- Примите прописанное лекарство для расширения бронхов немедленного действия. Строго следуйте дозировке, рекомендованной врачом.
- Побудьте в покое, полежите хотя бы один час. Удостоверьтесь в нормализации дыхания.
- Если не удается купировать приступ самостоятельно — срочно вызывайте бригаду скорой помощи.
Часто во время удушья возникают приступы паники, старайтесь контролировать эмоции и довести все приемы помощи до автоматизма. Близкие люди также должны знать, где находятся нужные вам препараты и телефон врача, если возникнут непредвиденные ситуации.

- увеличилось количество приступов;
- появились ночные обострения;
- ухудшилось самочувствие;
- синеют губы, ногтевые пластины, увеличилось сердцебиение;
- прописанный препарат не вызывает должного эффекта при удушье.
Приобретите прибор под название пикфлоуметр. Его использование позволит увидеть изменения задолго до начала приступа. Измеряя скорость пикового выдоха (ПСВ), прибор может указать на приближающуюся бронхообструкцию. Записи измерений помогут лечащему врачу следить за динамикой течения бронхиальной астмы.
Использовать пикфлоуметор следует 2 раза в день — утром и вечером. Для объективности полученных данных используйте его не менее чем через 3 часа после приема лекарств через ингалятор. Проведите 3 замера, оценка ПСВ проводится по максимальному числу результата измерения.
- ПСВ 80-100%. Соответствует стадии ремиссии. Состояние больного считается стабильным.
- ПСВ 60-80%. Начальные признаки обострения. Может отмечаться кашель, слабость, одышка.
- ПСВ ниже 60% является показателем начала острого периода заболевания. Следует начать прием бронходилятаторов и вызвать неотложную помощь.
Не запускайте возникающие заболевания, особенно респираторные. Сами вирусы и бактерии могут являться причиной возникновения бронхообструкции. Своевременно приступайте к лечению и проводите профилактику ОРЗ.
Укрепляйте иммунитет во избежание повторения инфекции.
Ежегодно необходимо делать вакцинацию против гриппа, так как вирус гриппа способен вызывать аллергическую реакцию и провоцировать приступ.
Соблюдайте рекомендации врача, лечите приступы правильно, ведите здоровый образ жизни — это поможет если не победить болезнь, то значительно улучшить качество жизни и минимизировать негативные последствия.
источник
Бронхиальная астма – патология в бронхиальном дереве легких. Это болезнь хроническая, не поддающаяся лечению традиционными методами. Терапия позволяет лишь поддерживать состояние больного.
Чтобы добиться стойкой ремиссии (хорошего самочувствия на долгие месяцы и даже годы), целесообразно прибегать также к нетрадиционным методам лечения, в том числе заниматься дыхательной гимнастикой. Ниже будет приведена памятка пациенту о том, как жить с бронхиальной астмой.
Поставить точный диагноз может врач-пульмонолог. Как правило, больному делают такую диагностику, которая называется ФВД (функция внешнего дыхания).
На первом этапе больной просто дышит в трубку по команде врача. Второй этап подразумевает применение бронхолитика.
При этом доктор просит пациента воспользоваться бронхорасширяющим ингалятором. Затем снова проводится исследование. Если после применения ингалятора показатели стали намного лучше (более 12%), можно полагать, что у человека бронхиальная астма.
Не нужно ни в коем случае расстраиваться, если поставлен такой диагноз. Астма – это такая болезнь, которая может обостриться в периоды переживаний. Надо помнить о том, что с этим недугом люди живут до глубокой старости.
Астма имеет три степени тяжести:
-
Легкая;
- Средняя;
- Тяжелая.
В настоящее время оценка степени проводится двумя способами:
- По сужению просвета в бронхах (при помощи ФВД, пикфлоуметрии);
- По частоте приступов и обострений.
Чем труднее человеку жить без лекарств, тем тяжелее течение болезни. К сожалению, при тяжелой степени лечение малоэффективно.
Как жить с астмой любой степени тяжести? Все зависит от условий, в которых проживает больной. Для начала нужно принять все рекомендации врача, встать на учет у пульмонолога в районном (областном) диспансере или в районной поликлинике.
Астматикам с любой степенью заболевания каждый месяц бесплатно выдают лекарства в социальной аптеке. Инвалидность дают только тем, у кого тяжелая форма астмы. Кроме того, участковый терапевт должен выписывать направление на ежегодное лечение в санатории.
Каждому астматику назначают базисную терапию. Она заключается в том, что каждый день, как бывает чаще всего, утром и вечером нужно принимать выписанный препарат.
Врач должен проинструктировать больного, так как неправильные действия могут быть бесполезными или вызвать отрицательный эффект.
Чаще всего в базисную терапию входят порошковые ингаляторы. Их задача – снять спазм, уменьшить в слизистых бронхов воспаление и увеличить просвет. Действие таких ингаляторов длится от 12 до 24 часов.
- глюкокортикостероиды (Флутиказон, Флунизолид Будесонид);
- системные глюкокортикостероиды (Преднизолон, Дексаметазон);
- стабилизаторы тучных клеток (Недокромил, Интал).
Лечащий врач может дать дополнительные рекомендации для астматика, относящиеся к периодам обострения. В такие моменты пациенту нужно применять не только базисную терапию, но и дополнительную. Каждому астматику желательно приобрести небулайзер или компрессорный/ультразвуковой ингалятор. Благодаря подобным устройствам лекарство распадается на мелкие частички, которые проникают даже в самые нижние альвеолы бронхов.
Ингаляции следует делать сидя, не отвлекаясь. Вдох должен быть медленным и максимально глубоким. Затем следует задержать дыхание на несколько секунд и выдохнуть.
Но дополнительную терапию нельзя проводить долгое время. Как было сказано выше, во время обострений применяются сильнодействующие гормональные препараты. Поэтому дополнительное лечение должно длиться строго заданное врачом время, например, не больше 3 минут, два раза в сутки в течение 10 дней.

Ингаляторы бывают как для базисной терапии, так и для экстренных случаев, чтобы моментально снять приступ. Желательно заранее научиться ими пользоваться (внимательно прочитать инструкцию, обратиться к доктору или астматику «со стажем»). За пределами дома ингалятор нужно всегда носить с собой. Невозможно предугадать, начнется приступ или нет.
Пациентам с астмой приходится ограничивать себя во всем, что может спровоцировать приступ, вызвать аллергию. Нужно также проводить профилактику простудных заболеваний. ОРВИ, ОРЗ, острый бронхит и пневмония протекают гораздо сложнее, чем у здоровых людей. Желательно все ограничения изучить подробно.
Во время обострений врачи рекомендуют вообще не употреблять в пищу:
-
экзотические фрукты и овощи (в том числе и цитрусовые);
- белки животные и растительные (мясо, бобовые, сою, орехи);
- продукты, содержащие красители и добавки.
Астматикам рекомендованы постничество и вегетарианство. В рационе должно быть как можно больше:
- свежих овощей (желательно, выращенных самостоятельно);
- ягод (крыжовник, белая смородина);
- фруктов (яблок, слив);
- зелени.
Чем меньше вредных продуктов будет употреблять больной бронхиальной астмой, тем реже будут приступы. Кроме того, врачи предполагают, что причиной астмы у многих людей часто становится именно пища с вредными добавками.
В комнате больного не должно быть ни диванов с тканевой обивкой, ни ковров. Комнатные растения тоже должны быть удалены отовсюду, где он может находиться.

- кровать со спинкой и подголовником без обивки;
- твердые стулья, табуреты;
- минимальное количество мебели (стол, комод и т.д.).
Целью подобных мер является уменьшение концентрации пыли в помещении. Чем чище воздух, тем больше вероятность долгой ремиссии. В особых случаях, когда нет возможности полностью освободить комнату от аллергенов (пыли, спор плесневых грибов, неприятного запаха), стоит приобрести очиститель воздуха.
Ни в коем случае нельзя допускать, чтобы астматик контактировал с бытовой химией. Вместо стирального порошка лучше использовать для стирки нарезанное на мелкие куски хозяйственное мыло.
При сильных загрязнениях стен, полов, мебели рекомендуется применять слабый раствор уксуса. Мыть посуду можно обычной содой. Влажную уборку нужно проводить чаще, чем один раз в неделю. Следует помнить о том, что в спальне или комнате должно быть минимальное количество вещей. Нельзя допускать застоя пыли в каком-либо месте, даже труднодоступном.
Кошки, собаки, декоративные кролики и мелкие грызуны должны быть удалены из квартиры или дома, если нет отдельного помещения, куда редко заходит астматик. Птицы также могут быть источником болезни.
После выселения животных нужно провести смену покрывал, одеял и подушек, тщательно очистить пол. Запаха не должно быть.
Если трудовая деятельность связана с физическими нагрузками или с работой в помещении с загрязненным воздухом, то следует сменить должность или организацию, найти более легкую сферу деятельности. Профессию, связанную с частыми стрессами, большой ответственностью, рекомендуется также сменить во избежание обострений и приступов.
Спорт можно ограничить, но не исключать полностью. Ряд специальных упражнений, плавание, бег помогут укрепить стенки бронхов, улучшить состояние. Но нагрузка должна быть выбрана индивидуально.
Когда внезапно случается приступ удушья, человеку начинает казаться, что он задыхается. Из-за этого появляется страх смерти, что также усугубляет ситуацию. Следует в таком случае не паниковать, а действовать. Как говорилось выше, у астматика должен всегда при себе быть ингалятор быстрого действия. Очень важно при этом уметь им пользоваться правильно:
- встряхнуть;
-
открыть мундштук (снять колпачок);
- запрокинуть голову немного назад;
- насколько возможно сделать вдох и в этот момент надавить на баллончик, чтобы брызнуть в дыхательные пути лекарство;
- после впрыскивания лекарства следует задержать дыхание на несколько секунд;
- повторить процедуру второй раз через 1-2 минуты.
Если же нет с собой ингалятора, и приступ случился впервые в жизни, рекомендуется применить упражнение из Стрельниковской дыхательной гимнастики. При жизни автор гимнастики даже на расстоянии по телефону спасала жизни людей. Рекомендация следующая:
- сесть на краешек дивана или стула;
- руки выпрямить, ладони положить на колени;
- одновременно с наклоном спины и сгибанием локтей резко, коротко и громко вдохнуть воздух носом;
- повторять упражнение с интервалами 1-3 секунды пока не станет лучше.
Подобная процедура поможет победить страх, вернуть нормальное дыхание. Добиться стойкой ремиссии или даже полностью избавиться от болезни возможно. Бронхиальная астма излечима.
К сожалению, традиционная медицина не всегда оказывается достаточно эффективной в лечении хронических заболеваний, поэтому в дополнение к ней стоит использовать и альтернативные методы, которые помогут ускорить выздоровление и добиться длительной ремиссии.
-
спорт и дыхательные гимнастики;
- регулярная игра на духовых музыкальных инструментах;
- гомеопатия (Мускус, Черная бузина, Амбра кашалота и др.);
- натуропатия или фитотерапия (калина, шалфей, овес и др.);
- спелеотерапия.
В больницах, поликлиниках и астма-школах обычно выдают памятки по бронхиальной астме. Как правило, в них описываются те или иные препараты, ингаляторы, рекомендуемые к применению Минздравом. К сожалению, подобные рекомендации в большинстве случаев не помогут уйти от болезни, поэтому обязательно нужно проводить нетрадиционное лечение в качестве дополнения к основной терапии.
источник

Бронхиальная астма — это постоянно присутствующее воспалительное заболевание воздухоносных путей, которое всегда сопровождается гиперреактивностью бронхов, пароксизмами полной или частично обратимой обструкции бронхов, клинически проявляющейся приступами удушья или дыхательного дискомфорта в виде приступообразного кашля и (или) свистящего дыхания и одышки. Бронхиальная астма — хроническое заболевание.
Выделяют две формы бронхиальной астмы — иммунную и неиммунную, развивающиеся по нескольким вариантам: атопическому, инфекционно-аллергическому, аутоиммунному, дисгормональному, нервно-психическому и др. В развитии бронхиальной астмы играют роль внешние и внутренние факторы. Внешние причины возникновения бронхиальной астмы — это аллергены, инфекция (вирусы, грибы, некоторые виды бактерий, паразиты), химические раздражители, стрессовые и физические перегрузки.
В период с 1950 г. астма считалась психосоматической болезнью, причем хорошо поддавалась лечению методами психокоррекции. Вплотную рассматривались психологические причины бронхиальной астмы, и часто лечение основывалось на психоанализе. Психоаналитики интерпретировали свист при дыхании как подавленный плач ребенка, поэтому они считали, что лечение внутренней депрессии особенно важно для пациентов с астмой.
Другие считали, что астма развивается у тех, кто имеет сложные условия жизни или столкнулся с проблемой, которую не может решить, но и не может принять. В буквальном смысле пациент «задыхается в условиях своей действительности». Это может быть как взрослый, так и ребенок. На физическом плане напрямую стресс не вызывает симптомов астмы. Обязательно включите методы коррекции из статьи по психосоматике заболеваний — они хорошо работают. Рассматриваются и другие причины заболевания бронхиальной астмой, такие как воздействие аллергенов на иммунную систему.
Внешние и внутренние факторы риска развития бронхиальной астмы приводят к тому, что происходит усиление защитной ответной реакции иммунной системы. Запускается своеобразный механизм развития бронхиальной астмы, который заключается в провоцировании выделения большого количества слизистого секрете оболочками бронхиального дерева. С защитной целью также запускается механизм рефлекторного сужения просвета крупных бронхов и трахеи.
Триггерами, факторами, провоцирующими приступы обострения заболевания, являются аллергические реакции нашего организма. Применение пиявок как профилактическое средство существенно повышает иммунитет и сопротивляемость к аллергии. Теоретически на гирудин может быть аллергия, но встречается она у одного на несколько сотен тысяч, и пока никто не умер (нет таких фактов), поэтому гирудотерапию успешно применяют при лечении различных видов аллергии, как у взрослых, так и у детей.

Например, полное уничтожение аллергенов клещей домашней пыли снижает риск аллергической сенсибилизации и незначительно снижает риск развития астмы до достижения ребенком 8 лет. Однако исследования также показали, что воздействие аллергенов домашних животных (кошек и собак) имеет обратный эффект. Воздействие этих аллергенов в самый первый год жизни ребенка снижает риск появления аллергической сенсибилизации и развития астмы в дальнейшей жизни.
Если животное появилось позже, ничего страшного — проведите противопаразитарную работу организма всех членов семьи, в том числе животного и болеющего астмой, — частота и сила приступов заметно уменьшатся. Для этой цели отлично подходят отечественный препарат витагор или лекарственные грибы «лисички» в капсулах — продаются в аптеке, маленькому ребенку можно высыпать порошок «лисичек» из капсулы и дать с кефиром или негорячей кашей.
Это абсолютно натуральные препараты, они дают выраженный эффект при приеме не менее месяца, а лучше — трех, и избавляют даже от лямблий в желчном пузыре и печени. Повышается иммунитет, астма слабеет.
Рацион больного в соответствии с рекомендациями по лечению бронхиальной астмой должен содержать ограниченное количество углеводов, белков, жиров, т. е. так называемой «кислотной» пищи, и неограниченное количество пищи «щелочной» — свежих фруктов, овощей, проросших зерен и семян.
Соблюдая клинические рекомендации по лечению бронхиальной астмы, больной должен избегать еды, провоцирующей образование мокроты: риса, сахара, творога, сливок, молока. Он должен также избегать жареной и другой плохоусвояемой пищи, крепкого чая, кофе, приправ, рассолов, соусов и всех рафинированных и очищенных продуктов.
Показано употребление теплых щелочных минеральных напитков (боржоми и др.), которые способствуют освобождению бронхов от мокроты. Питание должно быть гипоаллергенным.

В тяжелых случаях их применяют в составе комплексной терапии бронхиальной астмы, постепенно улучшая положение. Такими свойствами обладают следующие травы: алтея корень, фиалки трава, вахты листья, цветки ромашки, шиповника плоды, тмина плоды, аниса плоды, березовые листья, цветки калины, подорожника листья, трава зверобоя, крапивы трава, клевера цветки, листья подорожника, солодки корневища, первоцвет, термопсис, плоды фенхеля, мать-и-мачехи листья, сосны почки, побеги багульника, фиалка, первоцвет, синюха, чистотел, листья березы, трава душицы, череда, яснотка, зверобой, валериана, дягиль, багульник и др.
Из этого перечня вы можете выбрать 3-5 наименований для сбора и пить три месяца, затем заменить его на другой.
Предлагаемые особенности лечения бронхиальной астмы заключаются прежде всего в постепенном, но полном отказе от различных медикаментов, которые ухудшают и без того пошатнувшееся здоровье. Основная стратеги лечения бронхиальной астмы на сегодняшний день заключается в удалении из организма шлаков, ядов и токсинов.
Народные рецепты с аспирином противопоказаны при бронхиальной астме, в том числе примочки. Для разжижения тягучей мокроты во время приступа принять на кончике ножа соды. Можно подышать вечером над паром с чашкой горячей воды, в которой растворено немного соды — спать будете спокойно, без приступов.
Избегать волнений и больших физических напряжений, не курить, не употреблять спиртных напитков. Можно также принимать по 15-20 капель валерьянки. Показаны физическая активность, регулярные занятия лечебной гимнастикой, закаливающие процедуры. Хорошие результаты дает курортное лечение в сосновых лесах и приморских зонах.
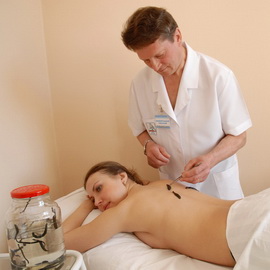
Современное лечение бронхиальной астмы действует так: достигается нормализация работы печени и эндокринной системы, что благотворно сказывается на иммунной системе, что также очень важно. Количество и периодичность: не менее трех курсов по 3 месяца, можно по 4. Сеансы — 1—2 раза в неделю. Перерывы между курсами — 2—3 месяца. Далее по самочувствию. При известном упорстве, комплексном подходе и одновременном включении фитотерапии на постоянной основе — без перерывов.
Лечение бронхиальной астмы пиявками не является чем-то необычным. Бронхиальную астму можно вылечить пиявками за несколько курсов при комплексном подходе к проблеме, не забывая о психосоматическом факторе. Если очевидна причина, приводящая к постоянным стрессам, необходимо с ней работать. Лечение астмы пиявками проводится до полного выздоровления пациента. Хроническая астма также не является неизлечимым заболеванием.
Зоны приставки пиявок — данные постановки чередуем с постановками общего курса или проводим после общего курса. Если в щитовидной железе узелки, ставим на зону щитовидной железы и печени не менее 2—3 раз за каждый курс.
Если увеличена печень, уделите ей дополнительное внимание как пиявками, так и изменением рациона питания и воды — она отвечает практически за все процессы в организме. Восстанавливая печень постановками на правое подреберье, ставьте одну пиявочку на вершину мечевидного отростка — зону солнечного сплетения (косточка над солнечным сплетением) — с нее и ведите линию.
Пройдите межлопаточную зону на спине (начиная с 3-го, 4-го грудных позвонков и в разные стороны), затем уровень 9-го, 10-го грудных позвонков и в разные стороны на два поперечных пальца), крестец, копчик, на уровне пупка и по пиявке рядом с пупком в разные стороны – на два поперечных пальца вбок). Помните про зону легких как впереди, так и со спины. Данные постановки можно чередовать и повторять.
источник
Бронхиальная астма – поражение верхних дыхательных путей, в основе которого лежит сужение бронхов. При астме отмечается их чрезмерная реактивность, выраженный воспалительный процесс, повышенная выработка слизи, что и приводит к нарушениям дыхательной функции и приступам удушья. Бронхиальная астма – хроническое заболевание, протекает длительно и, соответственно, наиболее эффективно корректируется приёмом специальных медикаментов на фоне коррекции образа жизни.
Астма часто (хотя и не всегда) связанас воздействием аллергенов (Morris, 2012).
Распространённость бронхиальной астмы зависит от многих факторов, в том числе природных, климатических. Известно, что это – болезнь индустриально развитых стран.
Болезнь поражает людей всех возрастов, но чаще начинается в детстве. У взрослых заболеваемость примерно 1%.
Средняя распространённость астмы у взрослых примерно 1%. И в нашей стране, и за рубежом отмечается рост заболеваемости. Этому есть ряд причин: рост хронических заболеваний лёгких, повышение аллергизации населения из-за индустриализации, расширением применения сельскохозяйственной, бытовой, промышленной химии, промышленность и быт, загрязнением окружающей, активное применение вакцин, сывороток, антибиотиков и т.д.
Бронхиальный спазм
При астме в бронхах отмечается повышенная чувствительность к активаторам воспаления (иммуноглобулинам, антителам, гистамину), что ведет к спазму и сужению бронхов (Miller, 2001).
Воспалительные явления в дыхательных путях
При астме воспалительная реакция в бронхах носит чрезмерный, выраженный характер иногда даже на безвредные в обычных условиях вещества. В бронхах отмечается отёк, повышенная выработка слизи, что приводит к сужению дыхательных путей (Lemanske, 2010). В результате развиваются характерные приступы удушья.
Аллергия и повышенная чувствительность
Аллергия представляет собой чрезмерную иммунную реакцию и часто лежит в основе астмы.В качестве аллергенов могут выступать, казалось бы, нейтральные вещества внешней среды. В последнее время всё большее значение придаётся пищевой аллергии и непереносимости (Young, 2011; Wang, 2011).
Табачный дым
У курящих риск развития астмы выше. У астматиков, которые бросают курить, отмечается уменьшение тяжести и частоты приступов астмы (Stapleton, 2011).
Профессиональные вредности
Профессии, при которых риск астмы выше:
— деревообработка
-производство моющих средств
— некоторые медицинские специальности
-пищевая промышленность (PubMed Health, 2011; Bakerly, 2008; Vandenplas, 2011).
Лекарства
Некоторые лекарства, в том числе нестероидные противовоспалительные (НПВП), антигипертензивные препараты (ингибиторы АПФ), могут провоцировать развитие астмы (Sanfiorenzo, 2011).
Хронические заболевания
Хронический ринит, синусит / риносинусит, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), хроническая обструктивная болезнь лёгких (ХОБЛ), гормональный дисбаланс, ожирение, депрессия и нервозность провоцируют развитие астмы. Есть данные о том, что стресс утяжеляет течение астмы (Yonas, 2012).
Основные рекомендации при бронхиальной астме
Консультация аллерголога
Людям с астмой необходимо пройти тестирование на выявление аллергенов и, насколько возможно, ограничить контактирование с выявленными аллергенами.
Упражнения
Предварительные данные показывают, что йога и дыхательные упражнения облегчают течение астмы (Vempati, 2009; Mekonnen, 2010). Основной рекомендацией при бронхиальной астме является регулярность их проведения.
Лечение фоновой болезни
Рекомендацией при бронхиальной астме можно считать лечение фонового воспалительного заболевания (бронхолёгочного или ЛОР, других болезней, провоцирующих астму). Например, лечение гастроэзофагеальной рефлюксной болезни (ГЭРБ) уменьшает количество обострений и улучшает качество жизни астматика (Littner, 2005).
Противостояние стрессу
Полноценный отдых и противостояние стрессу также рекомендованы при бронхиальной астме. При частых приступах астмы развивается повышенная тревожность и депрессия у пациентов, в свою очередь тревожность, стрессы утяжеляют астму (Wright, 2011).
Питание и диета при бронхиальной астме. Что же при бронхиальной астме применяют и назначают
Было замечено, что люди (независимо от состояния здоровья), которые едят недостаточно фруктов и овощей, больше подвержены заболеваниям лёгких. Исследование показало, что у пациентов, у которых в питании при бронхиальной астме было меньше фруктов и овощей, приступы удушья возникали чаще (Gilliland, 2003). Поэтому при бронхиальной астме рекомендацией является сбалансированное питание с их достаточным количеством.
Кроме того, установлено, что здоровая, богатая антиоксидантами диета при бронхиальной астме облегчает течение болезни. Например, три исследования показали, что у детей, которые следуют средиземноморскому типу питания (преимущественно растительные продукты, такие как фрукты, овощи, цельные зерна, бобовые и орехи, морепродукты и ограниченное потребление красного мяса), меньше бронхолёгочных заболеваний, реже устанавливается диагноз бронхиальной астмы и аллергического ринита (Chatzi, 2009; Arvaniti, 2011; Grigoropoulou, 2011). Ещё одно исследование установило, что тяжесть заболевания снижается и у взрослых при переходе на средиземноморский тип питания при бронхиальной астме (Barros, 2008).
Ожирение связано с астмой (Boulet, 2011).У астматиков с избыточным весом его снижение приводит к улучшению дыхательной функции (Maniscalco, 2008). Таким образом, рекомендацией при бронхиальной астме является коррекция избыточного веса.
Несколько популяционных исследований показало, что любители яблок реже болеют астмой. По-видимому, полифенолы, антиоксиданты оказывают защитное действие на бронхолёгочную систему (Boyer, 2004; Hyson, 2011). Добавьте яблоки в свой рацион питания при бронхиальной астме.
Нутриенты, которые применяют при бронхиальной астме
Витамин D играет важную роль в регуляции работы иммунной системы и развитии воспалительной реакции. Данные лабораторных исследований на моделях астмы у животных показали, что витамин D снижает чрезмерную реакцию бронхов на аллергены, способствует снижению воспалительной реакции (Taher, 2008; Damera, 2009).
Исследования, проведённые среди больных, показали, что при низких уровнях витамина D в крови заболевание протекает тяжелее, приступы происходят чаще, по сравнению с пациентами, которые применяют при бронхиальной астме этот витамин (Chinellato, 2011; Sutherland, 2010; Searing, 2010).
Наблюдательные исследования показали, что если беременным женщинами назначают при бронхиальной астме витамин D, рождаются дети с более низкими рисками бронхолёгочных заболеваний и астмы по сравнению с женщинами с дефицитом витамина (Devereux, 2007; Erkkola, 2009; Miyake, 2010a).
Исследование детей с астмой различной степени тяжести (от лёгкой до умеренной) показало, что низкий уровень витамина D связан с повышенным риском утяжеления заболевания и повышением частоты обострений астмы в течение ближайших 4 лет (Brehm, 2010).

Для того чтобы окончательно установить, есть ли эффект от применения витаминаD при бронхиальной астме, в настоящий момент в Национальном институте здоровья (clinicaltrials.gov) проводятся два соответствующих исследования. Одно клиническое испытание у подростков и взрослых с астмой проверяет, снижает ли приём витамина D риск перехода инфекционных заболеваний в астму (NCT00978315). Второе исследование у взрослых изучает, помогает ли приём витамина D предотвратить приступы, если его назначают при бронхиальной астме по сравнению с плацебо (NCT01248065).
При бронхиальной астме применяют антиоксиданты
Ряд исследований показал, что, если применяют при бронхиальной астмеантиоксиданты, такие как витамины С, Е, флавоноиды и селен, степень бронхоспазма снижается.
Витамин Е обладает антиоксидантными и противовоспалительными свойствами, подавляет выработку активаторов воспаления (цитокинов, ингибирует экспрессию гена IL-4) (Li-Weber, 2002).
Исследования показали, что, если при бронхиальной астме назначают витамин Е, отмечается уменьшение таких симптомов, как свистящее дыхание, кашель и затруднённое дыхание (Litonjua, 2012).
Некоторые исследования показывают, что недостаток витамина Е у мамы опасен повышенным риском заболеваний лёгких у новорождённых и детей (Miyake, 2010b; Litonjua, 2006), повышенным риском развития астмы у детей в возрасте до 5 лет (Devereux, 2006).
Исследование особенностей питания населения, питания при бронхиальной астме и экспериментальные работы говорят о связи между низким уровнем витамина C и риском развития заболевания.
В экспериментах на животных установлено, что применение витамина С при аллергии снижает раздражение и повышенную чувствительность дыхательных путей, уменьшает количество воспалительных клеток в бронхах (Jeong, 2010).
Одно исследование продемонстрировало, что дети с бронхиальной астмой отмечают облегчение состояния при повышенном потреблении омега-3 жирных кислот, витамина С и цинка. Питательные вещества обладают более выраженным эффектом, если их применяют при бронхиальной астме все три одновременно, чем когда используются по отдельности (Biltagi, 2009).
Ещё одно исследование, в котором принимали участие 8 пациентов, показало, что, если при бронхиальной астме назначают 1500 мг витамина С в день в течение двух недель, значительно улучшается течение заболевания по сравнению с больными, получавшими плацебо (Tecklenburg, 2007).
Полиненасыщенные жирные кислоты применяют при бронхиальной астме
Выделяют две основные группы полиненасыщенных жирных кислот (ПНЖК):омега-3и омега-6. Источники омега-3 – жир тушки рыбы, масло семян льна. Омега-6 кислоты содержатся в растительных маслах (подсолнечном, кукурузном).
В питании современного человека отмечается недостаток противовоспалительных омега-3 жирных кислот и избыток омега-6 кислот, которые провоцируют и поддерживают воспалительную реакцию, что создаёт благоприятные условия для развития астмы (Black, 1997).
Экспериментальные исследования показывают, что высокое потребление рыбы может уменьшить риск астмы (Laerum, 2007; Miyamoto, 2007), а у любителей растительных масел и маргарина риск заболевания выше (Nagel, 2005).
Ряд исследований свидетельствует, что диета при бронхиальной астме с высоким потреблением омега-3 жирных кислот снижает тяжесть заболевания (Mickleborough, 2006; Schubert, 2009).
Селен в диете при бронхиальной астме
Исследования показали, что при астме отмечается дефицит селена (Qujeq, 2003; Allam, 2004; Rubin, 2004).
Проведено несколько исследований эффектов селена, если его назначают при астме.
Одно исследование показало, что приём 200 мкг селена в день позволяет снизить дозировку гормонов-кортикостероидов (если была необходимость их назначения) (Gazdik, 2002).
Другое исследование установило значительное клиническое улучшение, если при бронхиальной астме назначают даже 100 мкг селена в день (Allam, 2004).
В 2007 г. исследование 26 больных продемонстрировало, что, если при бронхиальной астме применяют 200 мкг селена в день в течение 16 недель, улучшаются функции лёгких и качество жизни (Voicekovska, 2007).
Ещё одно исследование показало, что добавление селена в питание при бронхиальной астме улучшает качество жизни, однако изменений в функционировании лёгких отмечено не было (Shaheen, 2007).
Цинк в питании при бронхиальной астме
Два исследования показали, что более высокое потребление цинка женщинами во время беременности может защитить ребёнка от лёгочных заболеваний и бронхиальной астмы (Litonjua, 2006; Devereux, 2006).
Ещё одно исследование показало, что у людей с эпизодами свистящего дыхания, астмой и тяжёлыми заболеваниями с нарушениями функций лёгких отмечаются низкие уровни цинка в мокроте (Jayaram, 2011).
Исследование лабораторных животных (мышей, предрасположенных к аллергиям) показало, что добавление цинка защищает дыхательные пути от раздражающего действия аллергенов (уменьшает выброс активаторов воспаления цитокинов, иммуноглобулинов Е), уменьшает чрезмерную раздражительность бронхов (Morgan, 2011).
Установлено, что магний снимает спазмы и помогает расслабить мышцы бронхов (Gourgoulianis, 2001).
У пациентов с астмой различной степени тяжести (от лёгкой до умеренной) при потреблении 340 мг магния ежедневно в течение 6,5 месяца значительно снизилась реактивность бронхов, улучшились функции лёгких, течение астмы, качество жизни по сравнению с группой, принимавших плацебо (Kazaks, 2010).
Два других исследования среди детей с астмой от лёгкой степени до умеренной показали такой же положительный эффект добавок магния на течение астмы (Bede, 2003; Gontijo-Amaral, 2007).
Магний назначается не только в виде добавок, но и внутривенно при астме. Недавний обзор 16 клинических испытаний подтвердили пользу и безопасность использования внутривенного введения сульфата магния при тяжёлых обострениях (Song, 2012).
Куркумин, жёлтый пигмент в куркуме (находится в высокой концентрации в соусе карри), оказывает мощное противовоспалительное действие (подавляет определённый фермент (так называемый ядерный фактор каппа-B), участвующий в производстве активаторов воспаления (цитокинов) (Оh, 2011).
В эксперименте на животных изучение этого механизма на модели астмы показало, что куркумин, таким образом, снижает чрезмерную чувствительность дыхательных путей, воспалительные явления, накапливание воспалительных клеток в лёгких (Оh, 2011).
Ликопин – красный пигмент, найденный в помидорах и некоторых фруктах. Убольных с астмой добавление в рацион ликопина более чем у половины пациентов предупреждает развитие приступа при физической нагрузке (Neuman, 2000).
В исследованиях у животных установлены многочисленные положительные эффекты ликопина на лёгкие при астме: снижает предрасположенность к аллергии и склонность к реакции бронхов, уменьшает воспаление и отёк (Hazlewood, 2011; Lee, 2008).
Флавоноиды, найденные в фруктах, овощах, красном вине, чае, обладают антиоксидантными и противовоспалительными свойствами. Установлено, что их потребление улучшает работу лёгких (Garcia, 2005). Некоторые из них были изучены при астме.
Установлено, что регионы, где больше потребляют флавоноидов, меньше заболеваемость астмой:
— чай и лук (за счёт кверцетина);
— апельсины и грейпфруты (основной флавоноид нарингенин);
— апельсины и лимоны (содержат защитный флавоноид гесперидин) (Knekt, 2002).
В одном исследовании установлено, что даже однократный приём кверцетина приводит к расслаблению бронхов и их расширению (Joskova, 2011).
В другом исследовании подтверждено, что кверцетин уменьшает выработку слизи и оказывает противовоспалительное действие (снижая выработку активаторов воспаления– цитокинов) (Rogerio, 2010).
Ещё в одном исследовании на животных выявлено, что кверцетин подавляет развитие астматической реакции при введении специального вещества-провокатора (Park, 2009).
Растение содержит флавоноиды, которые облегчают состояние при астме (Mahmoud, 2000; Li, 1997; Tang, 2007).
В одном исследовании экстракт гинкго билобы применялся в течение 2 недель у пациентов с астмой, которым были назначены гормональные препараты. Обнаружено, что в мокроте больных, получавших гинкго билобу, значительно меньше воспалительных клеток по сравнению с приёмом только гормональных препаратов или только пустышки-плацебо, что подтверждает, что растение уменьшает воспаление в дыхательных путях при астме (Tang, 2007).
В исследовании на животных было установлено, что гинкго снижает накопление воспалительных клеток в лёгочной ткани и уменьшает продукцию слизи в дыхательных путях (Chu, 2011).
Коллоидные фитоформулы ЭД Медицин содержат богатый набор полезных и научно 
— выпускаются в виде коллоидного раствора высокой биодоступности (до 98%)
— выпускаются на фабрике по фармакопейному стандарту cGMP
— отсутствуют потенциально опасные ингредиенты (аллергены, ГМО, НАНО)
— многокомпонентные препараты, то есть один продукт содержит весь комплекс научно обоснованных и полезных нутриентов, витаминов и минералов
Содержит богатыйнабор нутриентов, витаминов и минералов, которые применяют при астме и описаны выше, в виде коллоидного раствора высочайшей биодоступности (до 98%):
— строго стандартизованный экстракт гинкго билоба
— кверцетин
— витамин С
— витамин Е
— селен
— цинк
Содержит комплекс целебных растений и нутриентов, активно улучшающих функции внешнего дыхания, способствующих уменьшению бронхоспазма и воспалительных явлений и, таким образом, облегчающих течение бронхиальной астмы ( подробнее >> ).
источник
[Профилактика бронхиальной астмы] имеет огромное значение в предупреждении развития заболевания, а также в остановке процессов осложнения недуга.
Чтобы знать, какие профилактические меры следует предпринимать при бронхиальной астме, необходимо понять, от чего развивается болезнь, и что является ее причинами.
[Бронхиальная астма] представляет собой хроническое воспаление органов дыхательной системы. Данный недуг сопровождается приступами удушья, при которых больному становится трудно дышать.Иногда приступы могут быть настолько серьезными, что возможен и летальный исход (хотя такое случается крайне редко).
Приступ удушья происходит из-за того, что резко сужается просвет в ветвях бронхиального дерева. При попадании раздражителя внутрь бронхов их гладкая мускулатура резко сокращается, сужая просвет дыхательных путей.
Кроме того, внутренний слизистый слой бронхов также реагирует на раздражителя и начинает усиленно вырабатывать секрет. При этом просвет бронхов заполняется большим количеством слизи.
В итоге, просвет бронхиальных путей может вообще исчезнуть, и, соответственно, воздух не имеет возможности проникнуть в легкие. Наступает удушье.
У человека, страдающего бронхиальной астмой, приступ удушья могут вызвать так называемые внешние факторы, представленные ниже.
Это самая большая группа факторов, влияющих на развитие приступов. Наиболее распространенным аллергеном выступает домашняя пыль и живущие в ней пылевые клещи.
Пыль накапливается в коврах, книгах, подушках, одеялах, обивке мебели и т. д. Шерсть домашних животных также провоцирует приступы бронхиальной астмы.
Пух и перья птиц. У астматиков не должно быть в доме перьевых подушек и пуховых одеял.
Пыльца растений. Астматические обострения происходят чаще всего в период цветения растений и, особенно, в ветряную погоду.
Резкие запахи. Запах краски, густые тяжелые парфюмы и т. д. также вызывают удушье.
От некоторых продуктов питания астматикам стоит отказаться. К ним относятся яйца, рыба, цитрусовые, персики, орехи и пр.
На вирусы, бактерии, грибки бронхи пациента с астматической предрасположенностью могут слишком бурно отреагировать и вызвать бронхоспазм, влекущий за собой приступ.
Употребление слишком много жирной, калорийной пищи влечет за собой появление лишнего веса.
Лишний вес, в свою очередь, ведет к сбою работы сердечно-сосудистой системы и приводит к возникновению одышки, снижению подвижности.
Это один из шагов на встречу к бронхиальной астме. Кроме того, потребление соленой пищи приводит к накоплению жидкости в организме.
В итоге, поднимается артериальное давление, что может спровоцировать приступ удушья.
Риск развития бронхиальной астмы гораздо выше в регионах с жарким и сухим климатом, или напротив, слишком холодные и влажные климатические условия способствуют частым простудным заболеваниям, которые могут приобрести хронический характер и перерасти в бронхиальную астму.
В крупных мегаполисах и промышленных городах воздух, как правило, слишком загрязнен выхлопными газами и производственными выбросами в атмосферу. Даже организм здорового человека реагирует на такой воздух, не говоря уже об астматиках.
Волнения, стрессы приводят к учащенному сердцебиению и повышению артериального давления. Дыхание при этом учащается и может привести к приступу бронхиальной астмы.
При вдыхании табачного дыма токсины, присутствующие в нем, разъедают защитный внутренний слой бронхов, а смолы оседают на стенках.
Они также приводят к усиленной работе сердечно-сосудистой системы, учащению дыхания, что содействует возникновению приступа.
Со всеми перечисленными внешними факторами встречается каждый житель планеты. Однако, далеко не у всех развивается бронхиальная астма.
Для этого должны быть внутренние причины, к которым можно отнести:
- Наследственность
Если в роду имеются близкие родственники, страдающие атопическим дерматитом, аллергическими реакциями, то вполне возможно возникновение бронхиальной астмы. Но не стоит забывать, что по наследству передается не сама болезнь, а только предрасположенность к ней. Разовьется или нет бронхиальная астма на фоне этой предрасположенности, зависит от того, какой образ жизни будет вести человек, в каких условиях проживать и т. д. - Гиперчувствительность и повышенная реактивность бронхов
Иногда пациент с рождения имеет чрезмерную чувствительность бронхов к раздражителю, что способствует развитию бронхиальной астмы. - Нарушения в иммунной системе
При ослабленном иммунитете организма развиваются хронические заболевания дыхательной системы, что нередко ведет к бронхиальной астме. С другой стороны, высокая активность иммунных клеток вызывает аллергическую реакцию и развитие на этом фоне недуга. - Дефекты эндокринной системы
Сбой в работе эндокринных желез зачастую связан с аллергическими проявлениями.
В зависимости от того, какие причины послужили развитию недуга, существуют следующие формы бронхиальной астмы.
Для экзогенной формы бронхиальной астмы характерно появление приступов удушья при попадании на слизистую оболочку бронхов аллергенов неинфекционного характера.
Это домашняя пыль, пыльца растений, шерсть домашних животных, запахи и пр.
Сюда же можно отнести и табачный дым, при оседании которого мелкие бронхиолы полностью забиваются слизью, что сначала приводит к появлению хронического кашля, а затем может дойти и до бронхиальной астмы.
Эндогенная форма астмы развивается под воздействием инфекций, чрезмерного охлаждения, физических перегрузок, психологических причин.
Прием аспирина у некоторых пациентов также вызывает приступы удушья. Это происходит из-за содержания в лекарстве веществ салицилатов. Такие же вещества содержатся в сале, луке, копченостях.Когда экзогенная и эндогенная формы бронхиальной астмы объединяются, то получается смешанная астма, лечение и профилактика которой усложняется из-за большого количества причин, вызывающих ее.
Профилактика бронхиальной астмы условно делится на первичную и вторичную.
Первичная профилактика болезни подразумевает устранение, прежде всего всех причин, провоцирующих развитие бронхиальной астмы.
Первичная профилактика рекомендуется и здоровым людям, имеющим биологические дефекты, которые могут дать старт бронхиальной астме. К профилактическим мерам первичного характера можно отнести следующее:
- В качестве профилактики бронхиальной астмы необходимо перейти на правильное и здоровое питание.
- Для ухода за телом и лицом косметика также должна быть максимально щадящей.
- Для уборки дома и стирки одежды необходимо использовать только гипоаллергенные средства.
- Устранение контакта с домашними животными.
Как бы человек ни любил кошек, хомячков, собак и других братьев наших меньших, ему не стоит заводить их в своем доме. - Содержание своего жилища в полной чистоте.
Должна быть ежедневная влажная уборка. Необходимо устранить все возможные накопители пыли: ковры, мягкие игрушки, старые диваны, кресла и т. д. - Следует отказаться от духов, одеколонов, освежителей воздуха.
- Ни в коем случае нельзя принимать лекарства без предписания врача, поскольку не только аспирин может послужить причиной удушья.
- Курильщиком стоит расстаться со своей вредной привычкой.
- Для профилактики бронхиальной астмы нужно заниматься физкультурой.
- Отличными профилактическими мерами выступает отдых на курортах с благоприятным климатом. В таких местах, как правило, предусмотрены санатории для пациентов с бронхиальной астмой.
Первичная профилактика рекомендуется и здоровым людям, имеющим биологические дефекты, которые могут дать старт бронхиальной астме.
Вторичная профилактика астмы необходима для предотвращения развития осложнений у людей страдающих данным недугом, а также для сокращения числа приступов, их интенсивности и продолжительности.
При вторичной профилактике следует выполнять абсолютно все рекомендации, перечисленные в первичной профилактике.
Но к ним добавляются еще некоторые пункты:
- В первую очередь, пациентам с бронхиальной астмой в профилактических целях назначаются противоаллергические средства.
- Необходимо заменить все перьевые подушки и пуховые одеяла на современные гипоаллергенные, изготовленные из синтепона, холлофайбера и т. д. В этих материалах не заводятся клещи, продукты жизнедеятельности которых вызывают аллергические реакции.
- Необходимо отказаться не только от курения, но и от алкоголя.
- В период цветения растений рекомендуется поменять место пребывания. Можно уехать в регионы, в которых не цветет то или иное растение, взывающее аллергию.
- Все инфекционные сезонные заболевания (синуситы, риниты, бронхиты и пр.) необходимо обязательно вылечивать, чтобы не дать им возможность перерасти в хроническую форму.
- В качестве профилактики осложнений бронхиальной астмы следует ежедневно выполнять дыхательную гимнастику.
- Необходимы также ежедневные прогулки на свежем воздухе.
- Для укрепления организма обязательно следует принимать витамины.
- Рекомендуется также закаливание организма, например, ежедневное обтирание прохладным полотенцем.
Итак, профилактика такой серьезной болезни, как бронхиальная астма, включает в себя несложный ряд мер, которые позволят значительно повысить качество жизни пациента.
Ведите подвижный образ жизни, оставьте вредные привычки, исключите «неправильные» продукты, и тогда у вас и ваших близких будет отличное здоровье!
источник
Каждый больной с диагнозом бронхиальная астма находится на учете в поликлинике, где находится его медицинская карта, позволяющая контролировать лечение астматических приступов и вести статистику изменений в состоянии больного. История болезни по бронхиальной астме описывается в специальном дневнике. Он начинается с паспортных данных человека, и содержит информацию о первоначальных проявлениях диагноза, жалобах, частоте приступов и диагностике.
Все истории болезни хранятся в архиве больницы еще 25 лет после выписки. Поэтому каждый новый специалист может увидеть отчет о проделанной работе врачей, занимавшихся лечением больного ранее – терапевта, аллерголога, пульмонолога. Для проведения терапевтических процедур изначально определяют вид астмы – аллергическая, неаллергическая или смешанная, и степень ее тяжести.
Формы бронхиальной астмы
- Аллергическая бронхиальная астма. История болезни астма в этом виде чаще развивается с детства, и вызван течением таких болезней, как атопический дерматит или аллергический ринит. Причем наследственность в этом случае играет немалую роль – если близкие родственники болели астмой, то риск развития заболевания у ребенка возрастает. Распознать аллергическую форму астмы проще всего. До начала лечения необходимо исследовать индуцированную мокроту для выявления воспалений дыхательных путей. У больных с данным фенотипом заболевания наблюдается хорошая реакция на ингаляции с кортикостероидами.
- Неаллергическая бронхиальная астма. Этот фенотип может возникать в результате воздействия на организм медицинских препаратов, как в случае с аспириновой астмой. Также развитие болезни может возникнуть на фоне гормональных изменений в организме женщин, например во время вынашивания ребенка.
Чтобы начать адекватное лечение для смешанной формы заболевания, необходимо изучить жалобы больного, узнать о времени и условиях возникновения первого приступа. Нужно выяснить, какие медикаменты использовались для подавления приступа, и насколько действенным было назначенное лечение.
История болезни бронхиальная астма, смешанная форма, может содержать такую информацию:
- Жалобы: Резко возникающие приступы удушья, повторяются несколько раз в день. В ночное время отмечается усиление одышки. Симптомы полностью исчезают после приема бета-адреномиметиков. После приступа удушья начинается кратковременный кашель с отхождением мокроты.
- Первичное возникновение симптомов: Первый приступ случился неожиданно, вовремя поездки в переполненном троллейбусе. Пациент не мог полноценно вдыхать воздух, началась одышка. После того, как он вышел на улицу, симптомы исчезли через 15 минут. В дальнейшем симптомы начали повторяться 1-2 раза в месяц при различных условиях. Больной не спешил обращаться к врачам, поскольку считал, что причина таких симптомов – бронхит, и лечился самостоятельно.
- Факторы, провоцирующие начало болезни: вредные привычки, место работы и степень вредности производственных условий, пищевые пристрастия, перенесенные ранее заболевания, аллергические реакции, наследственность.
- Общий осмотр пациента: телосложение больного, состояние ногтей, волос, кожи, слизистых. Во внимание берется состояние лимфоузлов и миндалин. Изучается опорно-двигательная система: подвижность суставов, проблемы с позвоночником. Наиболее тщательно изучается дыхательная и сердечно-сосудистая системы.
Комплексный подход позволит выявить, что именно провоцирует проблемы с дыханием и на этом основании поставить правильный диагноз. Смешанной форме астмы присущи частые приступы удушья, затрудненное дыхание с хрипотой. Чаще развитию такого заболевания способствует наследственный фактор.
Для успешной диагностики заболевания составляется клиническая картина с изучением характерных черт, симптомов и признаков, не свойственным другим болезням. История болезни по терапии бронхиальная астма начинается с первичной диагностики, в которой врач производит оценку степени обструкции дыхательных путей. Если вероятность астмы высока, необходимо сразу приступать к пробному лечению, и дальше, при отсутствии эффекта от терапии, назначать дополнительные исследования.
При низкой и средней вероятности астмы, характерные симптомы могут быть вызваны другим диагнозом.
Патогенез бронхиальной астмы
Существует 4 стадии развития болезни:
- Интермиттирующая астма – самая безопасная стадия заболевания. Короткие приступы возникают редко, не чаще одного раза в неделю. По ночам обострения случаются еще реже.
- Легкая персистирующая астма – приступы наступают чаще, чем в раз в неделю, но только один раз в течение суток. По ночам возникает 2-3 приступа за месяц. Наряду с одышкой происходит нарушение сна, и снижение физической активности.
- Персистирующая астма средней тяжести – болезнь ежедневно дает о себе знать острыми приступами. Ночные проявления также учащаются, и проявляются чаще, чем 1 раз в неделю.
- Персистирующая астма тяжелой формы. Приступы повторяются ежедневно, по ночам доходит до нескольких случаев в неделю. Проблемы со сном – больного мучает бессонница, физическая активность. слишком затруднена.
У больного, независимо от степени тяжести заболевания, могут возникать легкие, среднетяжелые и тяжелые обострения. Даже у пациента с интермиттирующей астмой могут наблюдаться опасные для жизни приступы после долгого времени отсутствия каких-либо симптомов.
Тяжесть состояния больных не статична, и может изменяться в течение долгих лет.
После того, как больному присвоен астматический статус, клинические рекомендации по лечению назначает лечащий врач. В зависимости от формы и стадии течения заболевания, могут применяться такие методы:
- Медикаментозная терапия, направленная на поддержание работы бронхов, профилактику воспалений, лечение симптомов, купирование приступов удушья.
- Изоляция пациента от условий, вызывающих ухудшение состояния (аллергенов, вредных условия труда и т. д.).
- Диета, исключающая жирную, соленую, вредную пищу.
- Мероприятия по оздоровлению и укреплению организма.
При медикаментозном лечении астмы нельзя применять только симптоматические препараты, поскольку организм привыкает и перестает реагировать на действующие компоненты. Таким образом, на фоне развития патологических процессов в бронхах лечение прекращает поступать, что отрицательно влияет на динамику, отдаляя полное выздоровление.
Различают 3 основных группы лекарств, которые применяют в лечении и купировании приступов астмы:
- средства неотложной помощи — они оказывают быструю помощь, в случае возникновения удушья;
- базисные лекарства;
- препараты контроля.
Все лечение направлено на снижение частоты приступов и минимизацию возможных осложнений.
источник
 Легкая;
Легкая; экзотические фрукты и овощи (в том числе и цитрусовые);
экзотические фрукты и овощи (в том числе и цитрусовые); открыть мундштук (снять колпачок);
открыть мундштук (снять колпачок); спорт и дыхательные гимнастики;
спорт и дыхательные гимнастики;
