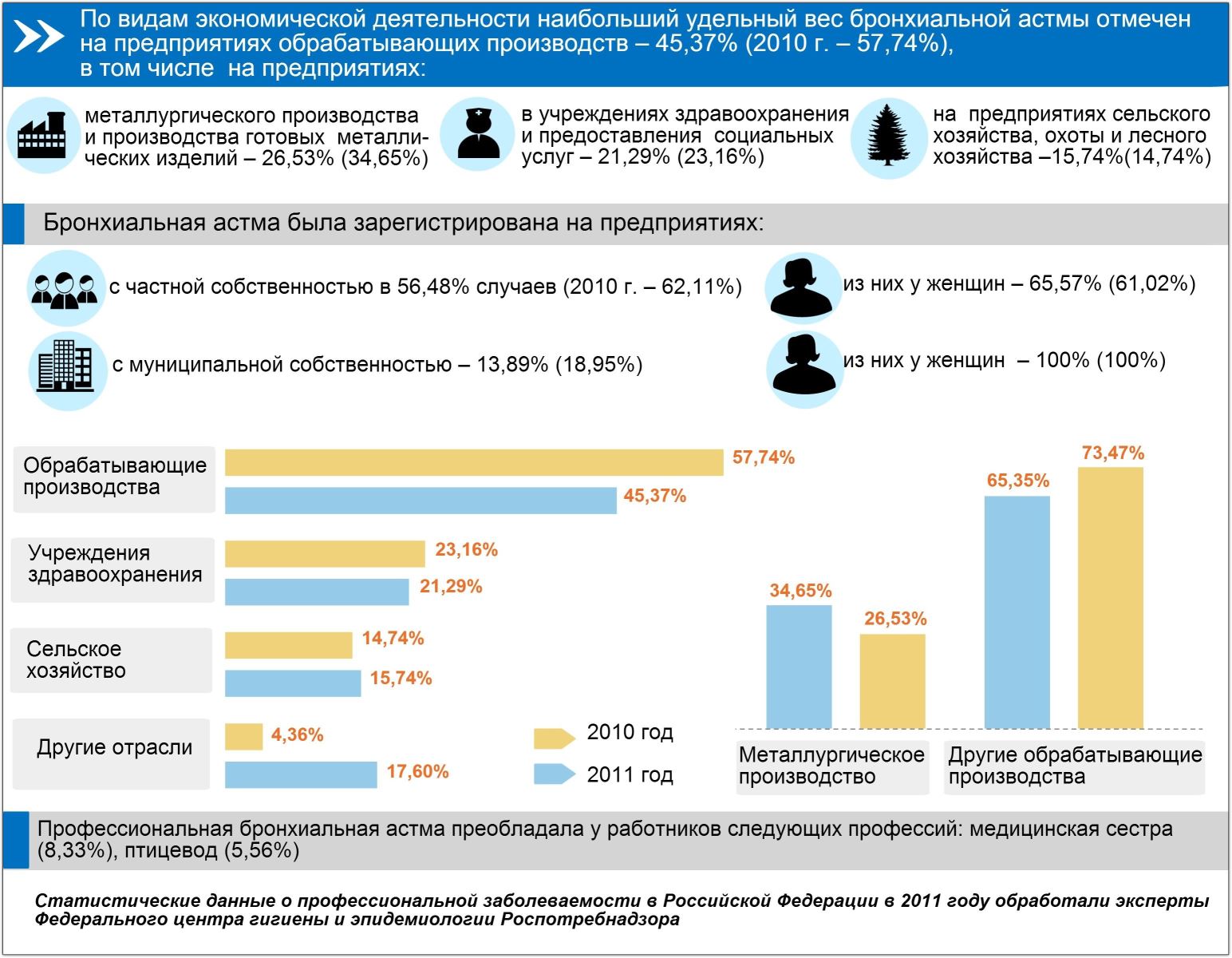
Бронхиальная астма является заболеванием дыхательных путей, которое имеет неинфекционный характер. Обструкция бронхов развивается на фоне контакта с аллергенами, что приводит к развитию заболевания.
В России бронхиальная астма, как свидетельствует статистика, диагностирована у 300 миллионов человек.
Заболевание сопровождается затруднением прохождения воздуха в дыхательных путях. В соответствии с данными, которыми располагает официальная статистика о распространенности бронхиальной астмы, патология более часто развивается у представительниц слабого пола. У мужчин астма выявляется в 30% случаев. Причин появления патологии очень много. Она развивается на фоне воздействия разнообразных раздражителей.
В соответствии с данными о заболеваемости бронхиальной астмой, наиболее часто она появляется у пациентов работоспособного возраста при воздействии экзогенных аллергенов. Поражение дыхательных путей развивается при попадании в них пыли и пыльцы различных растений. Заболевание также появляется у людей при аллергической реакции на определенные продукты питания.
При бронхиальной астме у пациентов наблюдается соответствующая симптоматика. Статистика свидетельствует, что патология сопровождается затруднениями дыхания, кашлем, а также ощущением сдавленности в груди. Наблюдаются и другие проявления бронхиальной астмы, которые встречаются у пациентов не так часто: одышка, хрипы на выдохе.
Астма появляется у людей при воздействии разнообразных провоцирующих факторов. Патология у взрослых чаще всего развивается после пневмонии. При этом возникновение бронхиальной астмы у детей предполагает генетическую предрасположенность к заболеванию, гораздо реже встречаются случаи, когда подобных предпосылок нет.
Если у одного из родителей была диагностирована астма, это может стать причиной появления ее и у ребенка. Провоцирующим фактором при этом является аллергия, раздражители могут быть любыми. Бронхиальная астма может сопровождаться аллергическими ринитами, конъюнктивитом.
В соответствии с данными статистики заболеваемости бронхиальной астмой, количество пациентов увеличивается ежедневно. Это объясняется большим количеством выбросов промышленных предприятий, которые негативно воздействуют на организм человека. Распространенность в мире бронхиальной астмы объясняется наследственностью и общей загрязненностью планеты. Заболевание появляется также при некачественном питании.
Статистика бронхиальной астмы по Российской Федерации называет цифру в 900 000 пациентов. Это 6,2 процента от всего населения государства. У детей патология диагностируется в несколько раз чаще, чем у взрослых пациентов.
Точную картину распространенности заболевания установить очень сложно. Это объясняется тем, что при появлении симптоматики болезни пациенты не всегда своевременно обращаются к доктору. Именно поэтому начало патологического процесса не фиксируется.
Своевременно обращаются к врачам только 20% людей, которые наиболее часто имеют ярко выраженные признаки болезни. У таких пациентов лечение проходит успешно. В остальных случаях побороть патологию сложно, что объясняется запущенностью состояния.
О том, кто чаще болеет бронхиальной астмой: мужчины или женщины, задается вопросом много пациентов, у которых выявлена эта болезнь. У представительниц слабого пола патология диагностируется в 68 процентах случаев из всех. В большинстве случаев заболеванием страдают люди работоспособного возраста – более 77 процентов.
Заболеваемость бронхиальной астмой в тяжелой форме объясняется несвоевременным обращением к врачу. Именно поэтому зачастую астма диагностируется уже тогда, когда вылечить её невозможно: тогда появляются симптомы удушья и затруднения дыхания.
Все чаще выявляются такие случаи, когда у пациентов развивается тяжелая форма патологии в связи с тем, что они при появлении первых симптомов болезни пытаются найти решение проблемы в Глобальной сети, но не обращаются к помощи официальной медицины.
Статистика утверждает, что у 2 процентов пациентов патологию диагностируют на фоне профессиональной деятельности. Бронхиальная астма выявляется чаще у тех, кто работает на производственных предприятиях. В группе риска находятся пациенты, которые работают:
- Пекарями. Большинство из них постоянно работают с мукой. Она раздражает слизистые оболочки дыхательных путей, что приводит к патологии;
- Ветеринарами. Их деятельность связана с постоянным контактом с животными. Это может привести к аллергии на шерсть. По этой причине астма может появиться также и у работников зоомагазинов, фермеров, работников зоопарков;
- На промышленных предприятиях с вредными условиями производства. Эти люди контактируют с химическими веществами, это приводит к болезни.
У взрослых людей, которые имеют такую вредную привычку, как курение, болезнь появляется часто. Табачный дым раздражает дыхательные пути, что является провоцирующим фактором астмы. Пассивное курение также позволяет отнести человека к группе риска.
Бронхиальная астма у детей развивается часто, что объясняется недостаточной сформированностью иммунной системы и организма в целом. Статистика говорит, что у детей возрастом до 1 года патологический процесс диагностируется при аллергии на определенные продукты. Если возраст малыша составляет от 1 до 3 лет, болезнь появляется как реакция на бытовые аллергены. В возрасте 3-4 года у деток патология диагностируется при аллергических реакциях на пыльцу растений.
Что касается статистики по распространенности бронхиальной астмы, то среди детей данная болезнь выявляется в 10% от общего числа случаев. При этом у мальчиков астма выявляется в 3 раза чаще, чем у девочек, что прямо противоположно заболеваемости у взрослых. Симптомы болезни чаще появляются в младенчестве и дошкольном возрасте, среди подростков случаи выявления астмы случаются в несколько раз реже.
Дети обычно страдают аллергической формой бронхиальной астмы. У 80% детей это бывает вызвано тем, что их организм специфически реагирует на некоторые вещества-аллергены, т. е. у них обнаруживается атопия. Появлению заболевания способствует в том числе и гиперреактивность бронхов, которая достаточно часто наблюдается в детском возрасте.
В большинстве случаев бронхиальной астмы у малышей болезнь диагностируется при аллергии на бытовую химию. Развитие ребенка предполагает высокую чувствительность к ее ингредиентам, в связи с чем проявляется аллергия. По этой причине патология появляется у детей независимо от их возраста. В раннем возрасте болезнь возникает при аллергии на шоколад, яйца, клубнику, молоко.
Причиной заболевания также может являться домашняя пыль. При несвоевременной влажной уборке в доме наблюдается ее скопление и распространение пылевых клещей. Вредители собираются в мягких игрушках, коврах, трещинах и т. д. У пациентов наблюдается обострение болезни в весеннее и осеннее время.
Что касается вероятности появления астмы, в группе риска находятся следующие дети:
- рожденные недоношенными;
- болеющие вирусными инфекциями 5-6 раз в год;
- растущие в семье курильщиков;
- получающие мало питательных веществ и витаминов;
- живущие в районах с повышенной загрязненностью воздуха;
- те, чья мать во время беременности болела каким-либо заболеванием.
Если родителей беспокоит кашель ребенка, появившаяся отдышка или хрипы, стоит незамедлительно обратиться ко врачу, который сможет осмотреть малыша и поставить правильный диагноз. Важно, чтобы доктор провел дифференциальную диагностику: при неправильно поставленном диагнозе лечение может усугубить болезнь, которая перейдет в тяжелую форму. Не обязательно будет выявлена бронхиальная астма, но такой подход помогает вовремя назначить эффективное лечение при любой патологии.
Болезнь появляется также при воздействии эпидермальных аллергенов – слюны, шерсти и пуха животных. При неустойчивости организма малыша к ним наблюдается развитие патологии. Если при появлении первых симптомов болезни из дома убрать питомца, то моментального эффекта от этого наблюдаться не будет.
Так происходит потому, что аллерген способен сохраняться в течение нескольких лет в доме в виде микроскопических частиц, витающих в воздухе. Поэтому в таком доме рекомендуется провести генеральную уборку, чтобы минимизировать воздействие аллергенов.
Статистика говорит, что заболевание диагностируется примерно у 10 процентов детей. Наиболее часто патологический процесс развивается в дошкольном возрасте. В России страдает заболеванием один миллион детей в возрасте до 4 лет. У мальчиков патологический процесс развивается в три раза чаще, чем у девочек.
При бронхиальной астме высокий уровень смертности детей. В период приступов при нахождении в медицинском учреждении смертность диагностируется у 7 000 детей. Частично это случается из-за недостаточного опыта медиков. Большинству умерших детей диагноз был поставлен неправильно.
О статистике заболеваемости бронхиальной астмой говорят многие российские ученые. Конкретные цифры свидетельствуют, что астму диагностируют в 33 раза чаще, чем рак легких. Болезни сердца возникают в 300 раз чаще, чем бронхиальная астма.
У представительниц слабого пола онкологические заболевания молочной железы и астма встречаются в соотношении 1:3. ВИЧ-инфекцию диагностируют в 4-5 раз реже, чем это заболевание.
Мировая статистика свидетельствует, что бронхиальная астма диагностируется наиболее часто у жителей Китая. В России наблюдается 20 процентов летальных исходов при приступах болезни.
Учитывая вышеописанную статистику, можно сделать вывод, что астма должна диагностироваться своевременно. Если у пациента появляются первые симптомы патологии, то он должен обратиться за помощью к доктору. Только опытный специалист после проведения соответствующих диагностических мероприятий сможет поставить верный диагноз и назначить правильное лечение.
Статистика заболеваемости астмой позволила специалистам сделать выводы об особенностях развития болезни. Показатель заболеваемости бронхиальной астмой напрямую зависит от региона проживания человека. Статистика свидетельствует, что астма фиксируется наиболее часто в тех регионах, где развита промышленность, и, соответственно, количество выбросов вредных веществ в атмосферу увеличено. Это касается химических производств, металлургических и иных предприятий, которые, к сожалению, не соблюдают установленные нормативы, определяющие оптимальное число отходов.
Большее количество людей, проживающих в районах с активным движением транспорта и рядом с промышленными объектами, страдает астмой, что объясняется загрязненностью воздуха. Если человек живет возле автомобильной дороги, то риск развития у него бронхиальной астмы увеличивается. При оценке ситуации в стране в общем статистика показывает следующее: астма появляется при воздействии целого ряда неблагоприятных факторов.
Наиболее подвержены заболеванию бедные категории населения. Это происходит потому, что у них попросту не хватает денежных средств, чтобы пройти полноценное медицинское обследование и получить действенное лечение. Распространение астмы объясняется достаточно высокой стоимостью лекарственных средств, а также их нехваткой, особенно это касается детской заболеваемости.
Во избежание развития болезни пациенту рекомендовано направить все действия на укрепление иммунной системы. При выборе продуктов питания нужно отдавать предпочтение натуральным, с минимальным количеством вредных веществ, таких как красители и ароматизаторы. Отличной профилактической мерой являются регулярные прогулки на свежем воздухе.
После проведенных исследований Всемирной организацией здравоохранения была обнародована статистика бронхиальной астмы. Специалисты организации говорят о том, что это важная проблема здравоохранительных учреждений.
Организация координирует международные действия по устранению патологии в мире. ВОЗ определила факторы влияния на заболеваемость и разработала схему действий по устранению возможности развития патологии.
Положения программы должны реализовывать определенные цели. Для того чтобы картографировать масштабы распространения астмы, рекомендовано ужесточение эпиднадзора.
Также планируется проанализировать факторы, ее вызывающие, промониторить тенденции и обратить внимание на людей, относящихся к бедным и незащищенным слоям населения.
источник
Опубликовано в журнале:
ПРАКТИКА ПЕДИАТРА, Сентябрь, 2008
Л.Д. Горячкина, Н.И. Ильина, Л.С. Намазова, Л.М. Огородова, И.В. Сидоренко, Г.И. Смирнова, Б.А. Черняк
Распространенность бронхиальной астмы (БА) у детей варьирует в различных странах и популяциях, однако среди хронической патологии органов дыхания она занимает ведущее место.
Бронхиальная астма — это хроническое аллергическое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, приводящей к повторным эпизодам свистящих хрипов, одышке, чувству заложенности в груди и кашлю, особенно по ночам или ранним утром. Во время этих эпизодов обычно отмечается диффузная, вариабельная бронхиальная обструкция, обратимая спонтанно или под действием лечения.
ЭПИДЕМИОЛОГИЯ
Результаты крупных эпидемиологических исследований свидетельствуют, что своевременная диагностика БА запаздывает. Так, продолжительность периода между первыми симптомами болезни и установлением диагноза в среднем превышает 4 года. Такая ситуация может быть обусловлена в первую очередь незнанием практическими врачами четких критериев диагностики БА, нежеланием регистрации болезни из-за боязни ухудшить отчетные показатели, негативным отношением родителей ребенка к данному диагнозу и т.д.
Сведения, полученные в рамках эпидемиологического исследования по программе ISAAC (International Study of Asthma and Allergy in Childhood), проведенного в России, демонстрируют, что распространенность симптомов БА сопоставима в разных регионах РФ: данный показатель в детской популяции составляет в Москве 16,9%, в Иркутске — 10,6%, в Новосибирске — 11,1%, в Томске — 11,4%. В отличие от этого частота диагнозов, установленных в учреждениях практического здравоохранения, значительно ниже. Так, симптомы астмы (в среднем по РФ) зарегистрированы у 9,7% опрошенных, а диагноз был установлен лишь у 3,75% детей.
По данным исследователей [Coultas D.B. и Samet J.M., 1993], распространенность астмы варьирует в популяции в зависимости от половозрастных характеристик. Установлено, что в раннем возрасте чаще болеют мальчики, чем девочки (6% по сравнению с 3,7%), однако в пубертатном периоде частота заболеваний становится одинаковой у лиц обоего пола.
Более высокая распространенность БА у детей характерна для экологически неблагополучных промышленных районов городов. У жителей города чаще регистрируют БА, чем у жителей села (7,1 и 5,7% соответственно). В исследованиях, выполненных в разных странах, показана большая распространенность БА в регионах с влажным и теплым климатом и меньшая частота болезни в высокогорных районах, что связано с различным уровнем насыщенности воздуха аэроаллергенами. Несмотря на множество существующих гипотез, ни одна из них не объясняет в полной мере рост БА и аллергических заболеваний во всем мире.
ПРОФИЛАКТИКА
Выделяют первичную, вторичную и третичную профилактику БА.
Первичная профилактика направлена на лиц группы риска и предусматривает предотвращение у них аллергической сенсибилизации (образование IgE-антител). Известно, что сенсибилизация может развиваться уже внутриутробно, во II триместре беременности. Нарушение барьерных функций плаценты ведет к поступлению в амниотическую жидкость аллергенов, даже небольших концентраций которых достаточно для развития у плода реагинового иммунного ответа. Поэтому профилактикой аллергии у плода в этом периоде является предупреждение патологического течения беременности.
Фактически единственным мероприятием, направленным на развитие толерантности в постнатальном периоде, является сохранение естественного вскармливания ребенка до 4-6 месяцев жизни. Следует обратить внимание, что эффект грудного вскармливания носит транзиторный и кратковременный характер. Среди мероприятий первичной профилактики является обоснованным исключение влияния табачного дыма, воздействие которого как в пренатальном, так и в постнатальном периодах способствует развитию заболеваний, сопровождающихся бронхиальной обструкцией.
Мероприятия вторичной профилактики ориентированы на детей, у которых при наличии сенсибилизации симптомы БА отсутствуют. Для этих детей характерны:
— отягощенный семейный анамнез в отношении БА и других аллергических заболеваний;
— наличие у ребенка других аллергических заболеваний (атопический дерматит, аллергический ринит);
— повышение уровня общего IgE в крови в сочетании с выявлением значимых количеств специфических IgE к коровьему молоку, куриному яйцу, аэроаллергенам.
В целях вторичной профилактики БА в этой группе риска предлагается превентивная терапии цетиризином. Так, в исследовании ЕТАС [Early Treatment of the Atopic Child, The UCB Institute of Allergy, 2001] показано, что назначение данного препарата в дозе 0,25 мг/кг в сутки в течение 18 месяцев детям из групп высокого риска с бытовой или пыльцевой сенсибилизацией приводит к снижению частоты бронхо-обструкции с 40 до 20%.
Целью третичной профилактики является улучшение контроля БА и уменьшение потребности в медикаментозной терапии путем устранения факторов риска неблагоприятного течения заболевания.
Требует большой осторожности вакцинация детей с БА, при которой должны учитываться следующие моменты:
— иммунизация проводится детям с БА только в периоде стойкой ремиссии длительностью 7-8 недель при достижении контроля заболевания и всегда на фоне базисной терапии;
— вакцинация исключается в периоде обострения БА, независимо от ее степени тяжести;
— при рецидивировании респираторной патологии верхних и/или нижних дыхательных путей, способствующей неконтролируемому течению БА, индивидуально решается вопрос о вакцинации против пневмококка и гемофильной палочки (Пневмо 23, Хиберикс, Акт-ХИБ) при достижении контроля заболевания;
— дети, получающие СИТ, вакцинируются только через 2-4 недели после введения очередной дозы аллергена.
Большое значение имеет здоровый образ жизни, профилактика респираторных инфекций, санация лор-органов, рациональная организация быта с исключением активного и пассивного табакокурения, контактов с пылью, животными, птицами, устранению плесени, сырости, тараканов в жилом помещении. Необходима известная осторожность в применении лекарственных препаратов, особенно антибиотиков пенициллиновой группы, аспирина, и других НПВС у детей с атопией. Важным разделом третичной профилактики является регулярная базисная противовоспалительная терапия.
Элиминационный режим. Элиминация бытовых, эпидермальных и других причинных аллергенов является необходимым компонентом в достижении контроля БА и уменьшении частоты обострений. Согласно современным представлениям элиминационные мероприятия должны быть индивидуальными для каждого больного и содержать рекомендации по уменьшению воздействия клещей домашней пыли, аллергенов животных, тараканов, грибков и других неспецифических факторов. В ряде исследований показано, что несоблюдение элиминационного режима, даже на фоне адекватной базисной терапии, способствовало усилению симптомов БА и не позволяло достичь полного контроля над заболеванием.
КЛАССИФИКАЦИЯ
Классификация БА по этиологии выделяет аллергическую и неаллергическую форму болезни. У детей в 95% случаев имеет место аллергическая/атопическая БА.
Классификация тяжести БА, представленная в GINA 2006 (Global Initiative for Asthma), прежде всего ориентирована на клинико-функцио-нальные параметры заболевания (следует учитывать количество дневных и ночных симптомов в день/неделю, кратность применения β2-адреномиметиков короткого действия, значения пиковой скорости выдоха (ПСВ) или объема форсированного выдоха за первую секунду (ОФВ1) и суточные колебания ПСВ (вариабельность). Однако стоит отметить, что помимо клинико-функциональных изменений, характерных для данной патологии, при классификации БА учитывается объем текущей терапии, степень контроля заболевания, а также период болезни.
Классификация по периоду болезни предусматривает 2 периода — обострение и ремиссию.
I. Клинико-функциональные критерии диагноза БА. Для каждой степени тяжести заболевания характерны определенные изменения клинико-функциональных параметров. Важным является то, что наличие хотя бы одного признака, соответствующего более высокой степени тяжести (чем остальные признаки) позволяет определить ребенка в данную категорию. Стоит отметить, что использовать критерии, приведенные в таблице 1, для верификации степени тяжести астмы следует лишь в тех случаях, если пациент никогда не получал противовоспалительной терапии или использовал противоастматические препараты более месяца назад. Такой подход к оценке тяжести болезни используется только для решения вопроса о стартовой терапии.
Таблица 1. Классификация БА по степени тяжести [GINA, 2006]
| Характеристики | Степень тяжести | |||
| Интермиттирующая | Персистирующая | |||
| Легкая | Легкая | Средней степени | Тяжелая | |
| Дневные симптомы | 1 раза в неделю, но | Ежедневно | Ежедневно | |
| Ночные симптомы | 2 раз в месяц | > 1 раза в неделю | Частые симптомы | |
| Обострения | Кратковременные | Нарушают активность и сон | Нарушают активность и сон | Частые обострения |
| ОФВ1 или ПСВ (от должного) | ≥ 80% | ≥ 80% | 60-80% | ≤ 60% |
| Вариабельность ПСВ или ОФВ1 | 30% | > 30% | ||
Всем детям старше 5 лет с рецидивирующими свистящими хрипами в качестве скрининга необходимо проводить:
— спирометрию;
— пробы с бронхолитиком;
— пикфлоуметрию с ведением дневника самоконтроля.
II. Определение уровня контроля над БА в зависимости от ответа на терапию. Несмотря на первостепенное значение (для определения степени тяжести БА) клинико-функциональных параметров, а также объема терапии, приведенная классификация заболевания не отражает реакцию организма на проводимое лечение. Так, пациент может обратиться к врачу с симптомами астмы, соответствующими средней степени тяжести, в результате ему будет поставлен диагноз среднетяжелой персистирующей БА. Однако в случае недостаточного объема фармакотерапии в течение некоторого времени клинические проявления заболевания будут соответствовать тяжелой персистирующей БА. С учетом данного положения для принятия решения об изменении объема текущей терапии экспертами GINA предложено выделять не только степень тяжести, но и уровень контроля заболевания (табл. 2).
Таблица 2. Уровни контроля над БА [GINA, 2006]
| Характеристики | Контролируемая БА (все перечисленное) | Частично контролируемая БА (наличие любого проявления в течение недели) | Неконтролируемая БА |
| Дневные симптомы | Нет (≤ 2 эпизодов в неделю) | > 2 раз в неделю | Наличие 3 или более признаков частично контролируемой БА в течение любой недели |
| Ограничение активности | Нет | Есть — любой выраженности | |
| Ночные симптомы/ пробуждения | Нет | Есть — любой выраженности | |
| Потребность в препаратах неотложной помощи | Нет(≤ 2 эпизодов в неделю) | > 2 раз в неделю | |
| Показатели функции легких (ПСВ или ОФВ1) 1 | Норма | 2 | Любая неделя с обострением 3 |
III. Диагноз аллергической и неаллергической БА у детей. Аллергический вариант БА определяется при наличии сенсибилизации к внешнесредовым аллергенам и сопровождается повышенным уровнем сывороточного IgE. При неаллергическом варианте сенсибилизация в ходе обследования не выявляется, имеет место низкий уровень сывороточного IgE. В последнем случае заболевание развивается, как правило, в более позднем возрасте, чем когда имеет место аллергический вариант (неаллергический вариант не характерен для детей).
Предлагается выделять аллергическое IgE-опосредованное и аллергическое не IgE-опосредованное заболевание. У большинства пациентов аллергическая реакция связана с IgE-антитела-ми, то есть у них имеет место IgE-опосредованная аллергия, или атопия. Атопия определяется как способность организма к выработке повышенного количества IgE в ответ на воздействие аллергенов окружающей среды и выявляется по возрастанию уровня общего или специфического IgE в сыворотке, положительным результатам кожного прик-теста со стандартизированными аллергенами. В типичных случаях атопии доза ингаляционного аллергена, необходимая для появления сенсибилизации и симптомов, чрезвычайно мала. У некоторых людей, которые не могут быть охарактеризованы как атопики и не имеют сенсибилизации (в раннем возрасте) на распространенные аллергены, позднее наступает развитие IgE-опосредованной аллергии при экспозиции высоких доз аллергенов, часто в сочетании с адъювантами, такими как табачный дым. В этой связи термин «аллергическая астма» является более широким по сравнению с термином «атопическая астма».
IV. Классификация в зависимости от периода болезни.
Обострение — это эпизоды нарастающей одышки, кашля, свистящих хрипов или заложенности в грудной клетке, или какой-либо комбинации перечисленных симптомов. Стоит отметить, что наличие симптомов у пациентов с астмой, в соответствии с критериями, приведенными в таблицах 1 и 2, является проявлением заболевания, а не обострением. Так, например, если пациент имеет ежедневные дневные симптомы, два ночных симптома в неделю и ОФВ1 = 80%, врач констатирует факт наличия у больного БА средней степени тяжести, поскольку все перечисленное является критериями этой формы заболевания (а не обострения). В том случае, когда у пациента к имеющимся симптомам добавляется дополнительная (сверх имеющейся) потребность в бронхолитиках короткого действия, увеличивается количество дневных и ночных симптомов, появляется выраженная одышка, -констатируется обострение БА, которое также необходимо классифицировать по степени тяжести (см. раздел — «Определение степени тяжести обострений»).
Контроль — это устранение проявлений заболевания на фоне текущей базисной противовоспалительной терапии БА. Полный контроль (контролируемая астма) сегодня определен экспертами GINA как основная цель лечения астмы (табл. 2).
Ремиссия — это полное отсутствие симптомов болезни на фоне отмены базисной противовоспалительной терапии. Так, например, назначение соответствующего степени тяжести астмы фармакотерапевтического режима в течение некоторого времени приводит к уменьшению (а возможно, и к полному отсутствию) клинических проявлений болезни и восстановлению функциональных параметров легких. Такое состояние необходимо воспринимать как контроль над заболеванием. В случае же, если функция легких остается неизмененной, а симптомов БА нет и после отмены терапии, следует констатировать ремиссию. Необходимо отметить, что у детей в пубертатном периоде иногда регистрируется спонтанная ремиссия заболевания. Примеры диагноза:
Бронхиальная астма, аллергическая (атопическая), средней степени, персистирующая, частично контролируемая (J 45.0).
Бронхиальная астма, атопическая, средней степени, персистирующая, обострение средней степени тяжести (J 45.0).
Бронхиальная астма, неаллергическая, тяжелая, персистирующая, контролируемая (J 45.1).
ДИАГНОСТИКА
Анамнез и физикальное обследование
источник
Бронхиальная астма – заболевание, от которого страдают люди со всего мира. В России зафиксировано 900 тысяч больных. Большая часть пациентов проживает в больших городах. Причины этого понятны. Именно в мегаполисах воздух содержит большое количество вредных веществ, выбрасываемых промышленными предприятиями и другими объектами. К тому же, запыленность больших городов превышает допустимые и безопасные нормы.

Главными причинами высокого уровня заболеваемости являются:
- загрязнение атмосферы потенциальными аллергенами;
- употребление ненатуральных продуктов питания.
Это приводит к увеличению количества людей, подверженных данной болезни.
Как свидетельствуют данные специалистов, реальные цифры гораздо больше, чем указывает статистика.
Причина этого состоит в том, что такие клинические проявления недуга, как хрипы, кашель, одышка, многие воспринимают в виде симптомов других заболеваний. Поэтому бронхиальная астма диагностируется на поздних сроках, когда тяжесть болезни становится очевидной, а лечить ее уже довольно сложно. Как известно, от недуга легкой формы избавиться гораздо проще. Для этого достаточно использовать бронхолитики.
Еще одной причиной распространенности заболеваемости является то, что за медицинской помощью своевременно обращается лишь небольшая часть населения России. Как свидетельствует статистика, это один человек из пяти, у которого наблюдаются ярко выраженные симптомы. Многие люди, имеющие незначительные признаки болезни, зачастую не обращают на них внимание. Это приводит к тому, что недуг из легкой стадии переходит в тяжелую. И тогда вылечить его становится достаточно трудно.
В России заболевание диагностируется у 6,2% населения. Причем дети страдают от него в 2 раза чаще, чем взрослые. Иммунология расценивает такой показатель как следствие не до конца развитой иммунной системы ребенка, которая более подвержена воздействию негативных факторов. Летальный исход от этой болезни случается крайне редко, однако она доставляет массу неудобств и сопровождается ухудшением самочувствия при неадекватном лечении.
Частота заболеваемости мужчин и женщин одинакова. Чаще всего заболевание выявляется у детей, а также лиц пожилого возраста (после 50 лет). Люди среднего возраста больше подвержены недугу атопической формы, в то время как к эндогенному типу склонен детский и старческий организм.

У 80% детей обнаруживается атопия, представляющая собой неспособность вырабатывать достаточное количество антител, которые отражают атаки аллергенов. Кроме того, в детском возрасте часто наблюдается гиперреактивность бронхов. Ребенок более подвержен заболеванию, если один из его родителей или членов семьи страдает ним. Таким образом, можно говорить о генетической предрасположенности, как одной из причин развития болезни.
Что касается самих причин появления бронхиальной астмы, они отличаются в разные возрастные периоды. У детей до года заболевание появляется во время пищевой аллергии. После года наибольшую опасность представляют грибковые, бытовые и эпидермальные раздражители. У детей в возрасте 3−4 лет на органы дыхания часто оказывает влияние пыльца растений. На сегодняшний день наблюдается неустойчивость детского организма к химическим веществам. Дети раннего возраста часто страдают болезнью по причине употребления яиц, коровьего молока, шоколада, клубники. Если воздействие наблюдается со стороны пищевых аллергенов, сезонность не оказывает влияние на периодичность приступов. Такие нарушения связаны со сбоями в работе пищеварительной системы.
При аллергии бытового характера немаловажную роль играют клещи домашней пыли. Они обитают в коврах, под плинтусами, в мягкой мебели. Таким образом, клещевая аллергия проявляется у 70% детей. Обострения при этом наблюдаются весной и осенью. Клинические проявления становятся интенсивнее ночью.
К эпидермальным аллергенам относится шерсть, пух, слюна животных. Нужно заметить, что избавление от животных не сразу помогает улучшить самочувствие. Такие аллергены способны сохраняться на протяжении нескольких лет.
Грибковые аллергены – это дрожжевые и плесневые грибы, которые находятся не только в самом помещении, но и извне. При этом наблюдается сезонность обострений. Если ребенок находится в сыром помещении, заболевание может проявляться круглый год. В данном случае характерны частые рецидивы, тяжелое течение и короткие ремиссии.
Пыльцевая аллергия связана с сезонными изменениями. У детей могут наблюдаться приступы при воздействии лекарственных препаратов, химических веществ.
Вероятность появления заболевания у детей повышается при следующих факторах:
-
частых респираторных инфекциях вирусного типа;
- недоношенности;
- патологиях в период беременности матери;
- нерациональном питании;
- воздействии табачного дыма;
- наличии атопического дерматита;
- загрязнении окружающей среды.
Как свидетельствует эпидемиология, большая часть детей с таким заболеванием проживают в регионах России с неблагоприятной экологической обстановкой. Кроме того, заболеваемость выше среди населения, живущего около автомобильных магистралей и промышленных объектов.
Из 40 миллионов детей России бронхиальная астма обнаруживается у 3,5 миллионов. В основном это дошкольники. Всего в стране проживает около 1 миллиона детей с данным заболеванием, возраст которых менее 4 лет. Причем практически каждый ребенок посещал инфекционную больницу с проявлением ОРВИ астматической формы. Как правило, это дети из возрастной категории до 2 лет. Что касается реальных цифр, они гораздо выше.
Неутешительна статистика в отношении детской смертности. Около 7000 маленьких пациентов погибают в больнице во время приступа. Возможно, причина этого состоит во врачебных ошибках. Если бы правильный диагноз был установлен своевременно, многие детские жизни были бы спасены. Установлено, что за 20 лет можно было спасти около 100 тысяч детей.
Данные статистики свидетельствуют о том, что 77,3% пациентов обращаются за медицинской помощью в трудоспособном возрасте. 68% больных – это женщины. У 71% людей взрослого возраста заболевание протекает в тяжелой форме. Это происходит из-за несвоевременного обращения в больницу. Немаловажное значение имеет широкое развитие интернета. Когда его не было, люди обращались в медицинские учреждения на ранней стадии болезни.
На сегодняшний день известен прискорбный факт, что большинство больных стараются отыскать причины недуга в интернете.
Спрашивают на различных форумах, как лечить его, и в результате бронхиальная астма только прогрессирует. Таким образом, виной всему неадекватное лечение. По этой же причине часто усложняется диагностика.

Не так пугает статистика заболеваемости страны, как число смертельных случаев. Эпидемиология зафиксировала 20,6 летальных исходов на 100 тысяч населения. Таким образом, Россия занимает второе место по заболеваемости после Китая. Эти показатели впечатляют и заставляют задуматься о способах решения проблемы, пока она не приобрела глобальных масштабов.
На сегодняшний день не известно точных цифр о встречаемости болезни по видам профессиональной деятельности. Значения колеблются в зависимости от характера проблемы. Эпидемиологические изучения показали, что приблизительно у 2% больных причиной проявления недуга стала их профессиональная деятельность. В основном профессиональным заболеванием страдают мужчины. Как правило, их работа связана с воздействием раздражителей. В данном случае имеет место болезнь атопической формы.
Так, 6% пациентов – ветеринары. Также к этой категории можно отнести продавцов зоомагазинов, фермеров, рабочих зоопарков и других людей, чья профессиональная деятельность связана с животными. В результате контакта с ними и проявляются аллергические реакции.
Приблизительно 20% пекарей подвержены негативному воздействию пшеничной муки. В начале 20 века примерно половина всех больных работали с цветными красками. Это печатники, которые подвергались воздействию паров акциевой смолы, которая использовалась для разделения страниц. К счастью, на сегодняшний день от такой проблемы удалось избавиться, так как теперь для этих целей используется лактоза.
Не стоит обходить стороной и промышленные предприятия, особенно те, которые активно используют в своем производстве различные химические соединения. Точных цифр сегодня не имеется, но нетрудно предположить, насколько они значимы.
Одной из главных причин заболеваемости является воздействие табачного дыма. Россия на сегодняшний день принадлежит к странам, в которых зафиксирована высокая распространенность курения. 60,4% мужчин и 25,2% женщин имеют такую вредную привычку. Воздействие табачного дыма на органы дыхания не только вызывает множество различных заболеваний, но и становится причиной высокой смертности в стране. Остальной процент населения являются пассивными курильщиками, поэтому негативное влияние на них также сказывается.

Высокая заболеваемость зафиксирована в районах Прибалтики, северо-западном Черноморском, Приазовском регионах. Следующим регионом по убыванию идет Забайкалье.
Стоит отметить, что у городского населения заболевание выявляется чаще, чем у сельского. По многочисленным исследованиям было установлено, что в течение пяти лет уровень заболеваемости вырастет минимум на 30%. Наибольший рост отмечается в регионах с длительной и холодной зимой. По среднестатистической отчетности можно понять, что в них преобладает форма болезни тяжелой степени тяжести. Каждый год отмечается рост инвалидности приблизительно на 30%. Все большее количество людей, страдающих данным заболеванием, ограничены в трудоспособности по причине часто проявляющихся приступов.
Детская болезнь является серьезной угрозой. Это не только медицинская и социальная, но и финансовая проблема. К примеру, в Самарской области было выявлено 7% инвалидов среди больных детей. И это только официальные значения. На самом деле, их гораздо больше. Заболевание, которое началось в детском возрасте, зачастую приводит к инвалидизации взрослых.
К основным причинам, которые способствуют распространенности заболевания, относят:
- недостаточная диагностика по причине низкой доступности медицинской помощи – эффективное исследование организма зачастую могут себе позволить люди, проживающие в крупных городах с развитой инфраструктурой;
- завышенные цены на средства для лечения – далеко не каждый больной может позволить себе пройти полный курс лечения ввиду недостаточного материального обеспечения;
- нехватка в использовании ингаляционных кортикостероидов, которые предусмотрены схемами базисного лечения;
- неадекватная терапия, которая не соответствует современным рекомендациям – нередки случаи, когда врач ставит пациенту неправильный диагноз, проводя терапию совершенно другого заболевания, оставляя без внимания существующий недуг;
- неполная информированность населения – большинство больных не конца понимают, для чего необходимо вести усиленный контроль над недугом, не выполняют рекомендаций врача и пускают болезнь на самотек;
- ухудшение экологической обстановки.
Последний пункт играет главенствующую роль. Развитие промышленности не стоит на месте.
В атмосферу продолжают выбрасываться вредные вещества в большом количестве.
Мало того, их объемы постоянно растут, соответственно, концентрация в атмосфере повышается. Все это неблагоприятно сказывается на здоровье человека, в частности, на его органах дыхания. А на фоне сниженного иммунитета, которым сегодня страдает большинство населения, данный недуг возникает с завидной постоянностью. Об этом свидетельствуют результаты исследований, которые провела иммунология.
Как известно, бронхиальная астма относится к неизлечимым заболеваниям. Однако при адекватной терапии можно контролировать ее проявления. Существует возможность снизить интенсивность симптомов до минимума – восстановить сон, повысить физическую активность, нормализовать функции легких и бронхов. Если контролировать болезнь, можно жить полноценной жизнью, не испытывая большого дискомфорта.
К сожалению, в России на сегодняшний день ситуация с распространенностью заболевания удручающая. И дело здесь не только в отсутствии адекватного лечения в отдельных регионах. Немаловажный вклад вносит и экологическая обстановка, которая ежегодно только ухудшается. Если не начать принимать меры, проблема может достичь глобальных масштабов.
источник
(БА) — заболевание, в основе которого лежит хроническое аллергическое воспаление и гиперреактивность бронхов, проявляющееся приступами затрудненного дыхания (преимущественно на выдохе) в результате диффузной обструкции, обусловленной спазмом гладкой мускулатуры бронхов, гиперсекрецией слизи, отеком стенки бронхов.
Частота БА является одним из самых распространенных хронических заболеваний детского возраста и частота ее продолжает расти. В структуре хронической бронхолегочной патологии у детей БА составляет 50-60%. Среди детей, больных БА, мальчиков вдвое больше, чем девочек, но в пубертатном периоде эти различия исчезают. Среди детей с БА у 70% — легкое, 20-25% — среднетяжелое и 5-8% — тяжелое течение болезни. У значительной части пациентов диагноз устанавливают с опозданием на 2-6 лет от начала заболевания, что существенно ухудшает курабельность и прогноз БА. Причины увеличения распространенности бронхиальной астмы у детей: — БА — экологически обусловленное заболевание. Огромная поверхность легких (30-80 м 2 ) подвергается агрессивному воздействию внешней среды. Нарастающее загрязнение воздуха, особенно индустриальным и фотохимическим смогом, промышленными химическими аллергенами, аллергенами белково-витаминных концентратов и др. способствует повышению частоты БА. Во многих крупных городах концентрация вредных веществ в воздухе превышает предельно допустимые. По данным Ю. Е. Вельтищева (табл. 7), в зонах экологического неблагополучия в России распространенность БА в 2,5 раза выше, чем в среднем по стране.
– Нарастающее ухудшение экологии жилых помещений также влияет на рост распространенности БА. Содержание аэрополлютантов (от англ. pollution — загрязнение) в квартирах выше, чем в атмосферном воздухе, в 3-4 раза. Внутренними источниками загрязнения воздушной среды жилища являются: продукты жизнедеятельности человека (аммиак, окислы азота и углерода, сероводород и др.); химические вещества и твердые частицы, выделяющиеся при использовании в быту газовых плит, печей, каминов; химические вещества строительных и отделочных материалов (синтетические обои, пенные наполнители, клеи, лаки, линолеум, древесно-стружечные плиты); ковровые покрытия и ткани, содержащие формальдегид, частицы различных аэрозолей, кулинарных масел, средств бытовой химии, инсектициды. – Увеличение использования в питании продуктов промышленного консервирования и напитков, содержащих ксенобиотики. – Увеличение частоты перинатальной патологии. – Увеличение частоты искусственного вскармливания.– Нарастающее распространение курения, в том числе пассивного; токсикомании и наркоманий. – Влажный и теплый климат способствует увеличению распространенности БА. В высокогорных районах, в районах Крайнего Севера заболеваемость меньше, что связано с низким уровнем насыщенности воздуха аэроаллергенами и промышленными поллютантами. – Широкое использование антибиотиков и нерациональное проведение вакцинаций.– Снижение частоты и повышение курабельности инфекционных заболеваний в раннем детстве, являясь в целом положительным фактором; увеличивает частоту аллергической патологии, что связано с повышением активности ТЬ2-класса Т-хелперов, следствием чего является склонность к повышению синтеза IgE-антител. – Дефицитное питание по витаминам и микронутриентам, а именно недостаток длинноцепочечных полиненасыщенных жирных кислот, антиоксидантных витаминов (Е, С), В-каротина, магния, цинка, селена. Особо важное значение имеет дефицитное питание беременной женщины.
Этиология БА,предрасп.факторы.
ЭтиологияРазвитие бронхиальной астмы у детей обусловлено генетической предрасположенностью и факторами окружающей среды. Выделяют три основные группы факторов, способствующих развитию заболевания. Предрасполагающие (отягощенная аллергическими заболеваниями наследственность, атопия, бронхиальная гиперреактивность).
Причинные, или сенсибилизирующие (аллергены, вирусные инфекции, лекарственные средства).Вызывающие обострение (так называемые триггеры), стимулирующие воспаление в бронхах и/или провоцирующие развитие острого бронхоспазма (аллергены, вирусные и бактериальные инфекции, холодный воздух, табачный дым, эмоциональный стресс, физическая нагрузка, метеорологические факторы и др.).Атопия — это генетически опосредованная способность организма к выработке повышенного количества IgE в ответ на воздействие низких доз антигена, которая подтверждается положительными аллергическими пробами и повышением уровней общего и специфических IgE.Гиперреактивностью бронхрв называется индивидуальная реакция организма, при которой в»ответ на раздражение бронхиальная обструкция развивается более быстро и мощно, что не характерно для здоровых лиц. Это состояние определяется наследственной предрасположенностью.В развитии бронхиальной астмы имеет значение сенсибилизация к неинфекционным (пищевым, бытовым, лекарственным, животного и растительного происхождения и др.) и инфекционным (бактериальным, вирусным, грибковым) аллергенам, а также физические перегрузки, нервно-психические и эндокринные нарушения.
К факторам, способствующим возникновению болезни, относятся патология в период беременности, недоношенность, нерациональное вскармливание, воздействие поллютантов (загрязнителей окружающей среды), атопический дерматит, табакокурение (табачный дым), ОРВИ.
Патогенез БА.
В развитии бронхиальной астмы различают III стадии аллергического процесса.
I стадия – иммунологическая. В этой стадии происходит взаимодействие антигена с антителом или сенсибилизированным Т-лимфоцитом в области клеток «шокового» органа, активация тканевых и сывороточных ферментов.II стадия – патохимическая. В этой стадии происходит освобождение из клеток гистамина, брадикинина, ацетилхолина, простагландинов.
III стадия – патофизиологическая: бронхоспазм, отек бронхов и гиперреакция железистого аппарата бронхов, вызывающие обструкцию, эмфизему легких, нарушение
У детей бронхиальная астма бывает проявлением атопии и обусловлена наследственной предрасположенностью к излишней продукции IgE. Хронический воспалительный процесс и нарушение регуляции тонуса бронхов развиваются под влиянием различных медиаторов. Их высвобождение из тучных клеток, активированных IgE, приводит к развитию немедленного и отсроченного бронхоспазма. Ключевую роль в сенсибилизации организма играют CD4 + Т-лимфоциты. Под воздействием аллергенных стимулов происходит активация и пролиферация Тh2-субпопуляции CD4 + Т-лимфоцитов с последующим выделением ими цитокинов (интерлейкин-4, интерлейкин-6, интерлейкин-10, интерлейкин-13), индуцирующих гиперпродукцию общего и специфических IgE. Последние образуются под воздействием различных ингалируемых аллергенов внешней среды. Повторное поступление аллергена приводит к выделению клетками преформированных медиаторов и развитию аллергического ответа, проявляющегося нарушением бронхиальной проходимости и приступом астмы. Бронхиальная обструкция, возникающая во время приступа астмы, — результат кумуляции спазма гладкой мускулатуры мелких и крупных бронхов, отёка стенки бронхов, скопления слизи в просвете дыхательных путей, клеточной инфильтрации подслизистой оболочки и утолщения базальной мембраны. В связи с наличием гиперреактивности бронхов обострения астмы могут возникать под воздействием как аллергических, так и неаллергических факторов.Морфологической основой заболевания является хроническое аллергическое воспаление стенки дыхательных путей. При контакте с аллергеном развиваются воспалительный отек слизистой оболочки и спазм гладкой мускулатуры бронхов, гиперсекреция слизи, что обусловливает обструкцию мелких бронхов вязкой плохо эвакуируемой мокротой. У ребенка появляются признаки обструктивного синдрома и дыхательной недостаточности.
Дата добавления: 2018-02-18 ; просмотров: 126 ; ЗАКАЗАТЬ РАБОТУ
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Бронхиальная астма (БА) у детей принадлежит к числу распространенных аллергических болезней. За последние годы во всем мире, в том числе и в России, отмечается тенденция к увеличению заболеваемости бронхиальной астмой детей и ее более тяжелому течению. Эпидемиологические исследования последних лет свидетельствуют о том, что от 4 до 8% населения страдают бронхиальной астмой. В детской популяции этот процент повышается до 5–10%, во взрослой – колеблется в пределах 5%. Распространенность ее у детей варьирует в различных странах и популяциях, однако среди хронической патологии она, безусловно, является одной из самых частых.
БА у детей – заболевание, в основе которого лежит хроническое аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью и характеризующееся периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронхов.
Бронхиальная обструкция при БА у детей, как правило, обратима. Однако при длительном течении болезни и/или при отсутствии адекватной терапии вследствие развития склеротического процесса в стенке бронха может сформироваться необратимый компонент бронхиальной обструкции, что существенно ухудшает качество жизни и прогноз заболевания. Поэтому так актуальна ранняя диагностика и своевременная терапия.
В настоящее время ученые большинства стран мира придерживаются единых взглядов по основным проблемам бронхиальной астмы. Так, Российская национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика» (1997, 2006) создана с учетом и на основе официального доклада ВОЗ «Бронхиальная астма. Глобальная стратегия» (проект GINA).
Бронхиальная астма вне зависимости от ее тяжести – хроническое заболевание, в основе которого лежит аллергическое воспаление. У детей с БА в подавляющем большинстве случаев развитие аллергического воспаления обусловлено атопией.
Возникнув, аллергическое воспаление является фактором, в значительной мере определяющим рецидивирующее и хроническое течение БА. Воспаленные ткани имеют повышенную чувствительность рецепторов бронхов не только к аллергенам, но и к внешним воздействиям, в том числе к вирусной инфекции и поллютантам, что значительно повышает вероятность развития бронхоспазма.
Воспаление при БА является основным патогенетическим звеном в развитии механизмов бронхиальной обструкции, таких как бронхоспазм, гиперсекреция вязкой слизи и отек слизистой оболочки бронхов. В то же время регуляция тонуса бронхов контролируется несколькими физиологическими механизмами, включающими сложные взаимодействия рецепторно–клеточного звена и системы медиаторов. К ним относятся холинергическая, адренергическая и нейрогуморальная системы регуляции.
Вопросы классификации астмы являются предметом обсуждения многих научных школ. У подавляющего большинства детей (более 90%) имеет место аллергическая (атопическая) форма БА. Вопрос о неаллергической форме заболевания остается предметом научных дискуссий.
С практической точки зрения наиболее востребована классификация бронхиальной астмы по степени тяжести заболевания, что очень важно, так как определяет современную стратегию ее терапии. Выделяют 4 степени тяжести болезни: легкая интермиттирующая, легкая персистирующая, среднетяжелая, тяжелая.
Следует отметить, что сделать заключение о тяжести астмы иногда бывает непросто, хотя для разработки плана лечения оно необходимо. При решении вопроса о тяжести болезни следует учитывать анамнез (частота, тяжесть и длительность приступов удушья и их эквивалентов, эффективность схем лечения), а также данные физикального, инструментального и лабораторного обследования.
Основной целью терапии бронхиальной астмы у детей является достижение стойкой (устойчивой) ремиссии и высокого качества жизни у всех пациентов с бронхиальной астмой независимо от степени тяжести.
Исходя из патогенеза бронхиальной астмы современная терапия направлена на устранение аллергического воспаления слизистой оболочки бронхов, уменьшение гиперреактивности бронхов, восстановление бронхиальной проходимости и устранение бронхоспазма, предупреждение структурной перестройки стенки бронхов. Терапия БА всегда должна быть комплексной. Несвоевременная диагностика и неадекватная терапия – основные причины тяжелого течения и смертности от бронхиальной астмы.
Выбор лечения определяется с учетом тяжести течения и периода бронхиальной астмы. Однако в любом случае необходим индивидуальный подход в выборе средств и методов лечения.
Лечение бронхиальной астмы у детей состоит из двух взаимодополняющих частей: контролирующей (базисной) терапии, основной целью которой является профилактика приступа и терапии приступного периода. Основными направлениями комплексного лечения БА являются:
• Устранение (уменьшение) контакта с причинно–значимыми аллергенами
• Противовоспалительная (базисная) терапия
• Бронхолитическая терапия
• Муколитическая терапия
• Аллерген–специфическая иммунотерапия (АСИТ)
• Лечение сопутствующих заболеваний
• Профилактика респираторных инфекций
• Немедикаментозные методы лечения
• Обучение пациентов.
Наиболее эффективным лечением астмы является элиминация причинно–значимого аллергена. Однако на практике это возможно далеко не всегда. Поэтому в настоящее время основным направлением в лечении БА является базисная противовоспалительная терапия, объем которой в первую очередь зависит от степени тяжести болезни. Вместе с тем надо учитывать, что воспалительный процесс в бронхах выявляется не только во время обострения, но и в фазе ремиссии, в связи с чем необходимым является длительное (не менее 3 месяцев) применение противовоспалительных препаратов для профилактики обострений бронхиальной астмы. При назначении лекарственных препаратов базисной терапии рекомендуется «ступенчатый» подход, который включает в себя назначение более эффективного препарата, увеличение количества и частоты приема лекарств по мере возрастания тяжести течения астмы.
К средствам базисной терапии относятся: ингаляционные кортикостероидные препараты, кортикостероидные препараты в комбинации с пролонгированными b2–агонистами, системные кортикостероиды, кромоглициновая кислота, недокромил натрия, антилейкотриеновые препараты. В качестве дополнительных средств для контроля симптомов БА применяются теофиллины длительного высвобождения и некоторые антиаллергические средства. Особое место занимает АСИТ.
Объем базисной терапии определяется тяжестью бронхиальной астмы, возрастом больных детей, характером сопутствующей патологии.
Детям с легкой интермиттирующей бронхиальной астмой базисная терапия не показана, а при персистирующем легком течении заболевания назначают кромогликат натрия или недокромил натрия, или антилейкотриеновые препараты, или малые дозы ингаляционных кортикостероидов. Роль кромогликата натрия и недокромила натрия в длительной терапии БА у детей в соответствии с мнением экспертов GINA ограничена, особенно у детей дошкольного возраста. Однако интернациональная группа экспертов–педиатров признала положительный терапевтический эффект кромогликата натрия при бронхиальной астме у детей. Преимуществом использования кромогликата натрия или недокромила в базисной терапии БА у детей является высокий профиль безопасности этих препаратов. В последние годы появились убедительные данные об эффективности базисной терапии БА антилейкотриеновыми препаратами (монтелукаст, зафирлукаст) как в качестве монотерапии, так и в комбинации с ингаляционными глюкокортикостероидами или кромонами.
Наиболее выраженной противовоспалительной активностью обладают ингаляционные глюкокортикостероиды (ИГКС), действующие в основном локально. Современные ингаляционные кортикостероиды (беклометазон, будезонид, флутиказон) оказывают минимальное общее воздействие. В то же время они способны подавлять как острое, так и хроническое аллергическое воспаление. Противовоспалительный эффект ингаляционных кортикостероидов связан с их способностью ингибировать активность фосфолипазы А2 и синтез медиаторов воспаления липидного происхождения, уменьшать синтез Т–лимфоцитами противовоспалительных цитокинов, увеличивать экспрессию b2–адренорецепторов. Отмечаемое под воздействием ингаляционных кортикостероидов обратное развитие воспаления в слизистой оболочке бронхов сопровождается уменьшением их гиперреактивности, урежением приступов бронхиальной астмы и способствует достижению ремиссии. Используется доза ИГКС, соответствующая тяжести заболевания, и при достижении контроля доза титруется до минимальной поддерживающей.
При легкой персистирующей и среднетяжелой бронхиальной астме у детей рекомендуется использовать низкие дозы ингаляционных глюкокортикоидов, при тяжелом течении болезни средние и высокие дозы ИГКС. В новой редакции Глобальной стратегии лечения и профилактики бронхиальной астмы (GINA 2006) при отсутствии эффекта от низких и средних доз ИГКС рекомендуется назначать ИГКС совместно с длительнодействующими b2–агонистами (ДД b2–агонистами), что позволяет достигать лучшего контроля БА и предупреждения обострений заболевания без повышения дозы ИГКС (уровень доказательства А) [1]. Уровень доказательства «А» соответствует самой высокой степени доказательств и основан на многочисленных рандомизированных сравнительных плацебо–контролируемых исследованиях. Терапия препаратами с фиксированной комбинацией ИГКС и b2–агонистами длительного действия имеет более высокую терапевтическую эффективность, оказывает более выраженное противовоспалительное и бронхорасширяющее действие по сравнению с одновременным применением двух препаратов в отдельных ингаляторах и имеет преимущество в качестве базисной терапии. Доказанный синергизм действия ингаляционных кортикостероидов и ДД b2–агонистов позволяет добиваться контроля за заболеванием без увеличения дозы ИГКС. Это привело к созданию комбинированных препаратов, содержащих в одном ингаляторе ИГКС и ДД b2–агонист.
На сегодня известны два препарата с фиксированной комбинацией: будесонид + формотерол (Симбикорт) и флютиказон + сальметерол (Серетид).
Будесонид + формотерол (Симбикорт) выпускается в виде порошкового ингалятора Турбухалер, каждая доставленная доза которого содержит 160 мкг будесонида/4,5 мкг формотерола или 80 мкг будесонида/4,5 мкг формотерола. Препарат применяется у детей старше 6 лет по 1–2 ингаляции 1–2 раза в сутки.
Необходимо отметить, что формотерол относится к быстро и длительно действующим бронхолитикам с сильным воздействием на b2–адренорецепторы мускулатуры дыхательных путей. В то же время на сердечные рецепторы формотерол действует в 10 раз слабее фенотерола, поэтому риск нежелательного воздействия на миокард при использовании формотерола низкий. Благодаря быстроте наступления эффекта и длительности действия препарата формотерол предлагается использовать как по необходимости (при развитии приступа), так и для длительного регулярного приема в сочетании с кортикостероидной терапией.
Однако рекомендации врача по использованию постоянной дозы препарата, так называемый фиксированный режим дозирования не позволяют больному изменять дозу препарата без консультации с врачом. Поэтому при ухудшении или улучшении состояния пациента изменение дозы базисного препарата отсрочено во времени. В связи с этим международные руководства обращают внимание на возможность использования «гибкого» подхода к режиму дозирования, регулируемому в зависимости от особенностей течения БА. Сочетание фармакологических свойств будесонида и формотерола в одном ингаляторе, а именно выраженный противовоспалительный и длительный, но быстрый бронхорасширяющий эффект, позволяют использовать эту комбинацию в качестве базисной терапии, а также при ухудшении состояния для поддержания контроля симптомов бронхиальной астмы. При гибком регулируемом режиме дозирования при ухудшении бронхиальной астмы доза того же препарата временно увеличивается и снижается до поддерживающей при стабилизации состояния. Возможность использования такой схемы дозирования не только повышает эффективность лечения, но и значительно улучшает качество жизни пациентов, а также сотрудничество пациента с врачом. Использование порошкового ингалятора турбухалера не вызывает трудностей у детей и дошкольного возраста, и у более старших детей.
Эффективность и безопасность Симбикорта Турбухалера были продемонстрированы в многочисленных мультицентровых исследованиях, проводимых как за рубежом, так и в нашей стране. Так, анализ данных по безопасности Симбикорта в режиме гибкого дозирования в сравнении с фиксированными дозами (2 ингаляции 2 раза в сутки) в 7 крупных исследованиях, проведенных в различных странах [Haughney J, Buhl R., 2004] у 10000 пациентов в возрасте от 6 лет и старше показал, что гибкое дозирование Симбикорта сравнимо по переносимости с фиксированными дозами. При этом Симбикорт достоверно эффективнее снижал количество обострений астмы, улучшал показатели функции легких, хорошо переносился пациентами. Сравнение эффективности Симбикорта в режиме гибкого дозирования с фиксированными дозами для контроля симптомов астмы и функции легких у пациентов в возрасте 6 лет и старше, проведенное Moretti A., Canonica G.W. et al. (2003) продемонстрировало, что при назначении Симбикорта в режиме гибкого дозирования отмечался более эффективный контроль над симптомами бронхиальной астмы, несмотря на более низкое количество принимаемого препарата в сравнении с фиксированными дозами. Кроме того, отмечалось улучшение функции легких при назначении Симбикорта в режиме гибкого дозирования, сравнимое с эффективностью назначения фиксированных доз. Авторы делают вывод, что Симбикорт в режиме гибкого дозирования обеспечивает прием адекватной дозы препарата в нужное время для поддержания контроля симптомов астмы.
Многоцентровое несравнительное открытое клиническое исследование по изучению эффективности и безопасности Симбикорта в режиме гибкого дозирования, проведенное в крупных пульмонологических клиниках России (кафедра детских болезней Московской медицинской академии имени И.М. Сеченова, Московский НИИ педиатрии и детской хирургии Минздрава РФ, НЦЗД РАМН, Респираторный центр ДОКБ г. Ростов–на–Дону), а также наши собственные данные показали, что комбинированная терапия низкими дозами ИГКС и ДД b2–агонистами приводит к существенному снижению симптомов бронхиальной астмы, улучшению функции внешнего дыхания с первых дней лечения, сопровождается улучшением физической активности ребенка – важнейшей составляющей качества жизни ребенка.
Назначение препарата в дозе 160 мкг будесонида + 4,5 мкг формотерола 1 раз в сутки является высокоэффективным у детей со среднетяжелым течением заболевания. У большинства детей с тяжелой бронхиальной астмой этой дозы недостаточно. В этом случае используется режим «гибкого» подбора дозы. Назначение препарата два раза в сутки достоверно улучшает функцию внешнего дыхания и приводит к исчезновению симптомов бронхиальной астмы. В последующем доза препарата вновь может быть уменьшена за счет снижения частоты приема до 1 раза в сутки.
Адекватная базисная (контролирующая) терапия, безусловно, снижает частоту приступов, однако в случаях обострения бронхиальной астмы необходимо своевременное назначение комплексной терапии с подключением бронхоспазмолитических средств. Для снятия у больных бронхиальной астмой остро возникших нарушений бронхиальной проходимости используют b2–агонисты короткого действия, антихолинергические препараты, теофиллины короткого действия.
b2–агонисты короткого действия (сальбутамол, тербуталин, фенотерол) являются препаратами выбора для уменьшения острой бронхообструкции. При ингаляционном применении они дают быстрый (через 5–10 минут) бронходилатирующий эффект. Назначать их следует 3–4 раза в сутки. Препараты этой группы высокоселективны, следовательно, имеют минимальные побочные эффекты. Однако при длительном бесконтрольном применениии b2–агонистов короткого действия возможно усиление бронхиальной гиперреактивности и снижение чувствительности b2–адренорецепторов к препарату. Разовая доза сальбутамола, ингалируемого через спейсер или аэрочамбер, составляет 100–200 мкг (1–2 дозы); при использовании небулайзера разовая доза может быть значительно выше и составляет 2,5 мг (небулы по 2,5 мл 0,1% раствора). При тяжелом течении торпидного к лечению приступа БА в качестве «терапии скорой помощи» допускается проведение трех ингаляций b2–агониста короткого действия в течение 1 часа с интервалом в 20 минут.
В последние годы для купирования брохообструкции с успехом используют и формотерол, обладающий достаточно быстрым и длительным бронходилатирующим действием.
Антихолинергические препараты блокируют мускариновые М3–рецепторы для ацетилхолина. Бронходилатирующий эффект ингаляционной формы ипратропиума бромида развивается через 15–20 минут после ингаляции. Через спейсер однократно ингалируют 2 дозы (40 мкг) препарата, через небулайзер – 8–20 капель (100–250 мкг) 3–4 раза в сутки. Физиологической особенностью детей раннего возраста является наличие относительно небольшого количества b2–адренорецепторов, с возрастом отмечается увеличение их числа и повышение чувствительности к действию медиаторов. Чувствительность М–холинорецепторов, как правило, достаточно высока с первых месяцев жизни. Эти наблюдения послужили предпосылкой для создания комбинированных препаратов.
Комбинированный препарат Беродуал сочетает 2 механизма действия: стимуляцию b2–адренорецепторов и блокаду М–холинорецепторов. Беродуал содержит ипратропиум бромид и фенотерол, действие которых в этой комбинации синергично. Наилучшим способом доставки препарата является небулайзер, разовая доза у детей до 5 лет в среднем составляет 1 капля/кг массы 3–4 раза в сутки. В камере небулайзера препарат разбавляют 2–3 мл физиологического раствора.
Теофиллины короткого действия в нашей стране до настоящего времени, к сожалению, являются основными препаратами для купирования бронхообструкции, в том числе и у детей раннего возраста. Причинами этого являются низкая стоимость препарата, его довольно высокая эффективность, простота использования и недостаточная информированность врачей.
Теофиллин, обладая бронхолитической и в определенной мере противовоспалительной, активностью, имеет большое количество побочных эффектов. Основным серьезным обстоятельством, ограничивающим использование теофиллина, является его небольшая «терапевтическая широта» (близость терапевтической и токсической концентраций), что требует обязательного его определения в плазме крови. Установлено, что оптимальная концентрация теофиллина в плазме составляет 8–15 мг/л. Возрастание концентрации до 16–20 мг/л сопровождается более выраженным бронхолитическим эффектом, но одновременно чревато большим количеством нежелательных эффектов со стороны пищеварительной системы (основными симптомами являются тошнота, рвота, диаррея), сердечно–сосудистой системы (риск развития аритмии), ЦНС (бессонница, тремор рук, возбуждение, судороги) и метаболическими нарушениями. У больных, принимающих антибиотики, макролиды, фторхинолоны или переносящих респираторную инфекцию, наблюдается замедление клиренса теофиллина, что может вызвать развитие осложнений даже при стандартном дозировании препарата. Европейским респираторным обществом рекомендуется использование препаратов теофиллина только при мониторировании его сывороточной концентрации, которая не коррелирует с введенной дозой препарата.
В настоящее время теофиллин принято относить к препаратам второй очереди и назначать при недостаточной эффективности b2–агонистов короткого действия и М–холинолитиков. Детям назначают теофиллин в микстуре из расчета 5–10 мг/кг в сутки, разделенной на 4 приема. При тяжелой бронхообструкции теофиллин назначают в/в капельно (в физиологическом растворе или растворе глюкозы) в суточной дозе до 16–18 мг/кг, разделенной на 4 введения. Внутримышечно теофиллин детям вводить не рекомендуется, т.к. болезненные инъекции могут усилить бронхообструкцию.
При использовании бронхолитиков предпочтение отдается эпизодическому назначению. При увеличении частоты использования b2–агонистов более 3–4 раз в сутки необходим пересмотр и усиление базисной терапии. При длительном бесконтрольном применении b2–агонистов возможно усиление признаков бронхиальной гиперреактивности, что сопровождается более тяжелым течением заболевания.
Тяжелый затянувшийся приступ БА лечат в условиях стационара. Проводят инфузионную терапию, в/в водят симпатомиметики, глюкокортикоиды. Возможен пероральный прием глюкокортикоидов. При необходимости больного переводят на ИВЛ.
Программу муколитической и отхаркивающей терапии детям с БА необходимо строить строго индивидуально с учетом клинических особенностей течения бронхиальной обструкции в каждом конкретном случае, что должно способствовать восстановлению у больного адекватного мукоцилиарного клиренса. Детям с навязчивым малопродуктвным кашлем, отсутствием мокроты целесообразно назначение щелочного питья и муколитических препаратов (бромгексин, амброксол). Целесообразно сочетать пероральный и ингаляционный пути введения. Фитопрепараты детям с аллергией надо назначать с осторожностью.
В детской аллергологической практике аллерген–специфическая иммунотерапия является патогенетически обоснованным методом лечения бронхиальной астмы, поллиноза и др. и заключается во введении в организм больного нарастающих доз одного или нескольких причинно–значимых аллергенов. Эффективность этого метода при бронхиальной астме обусловлена многими механизмами и, в частности, связана со снижением активности и пролиферации Тh2 и повышением активности и пролиферации Тh1 CD4+ лимфоцитов и увеличением продукции блокирующих IgG–антител. При бронхиальной астме у детей специфическая иммунотерапия проводится аллергенами домашней пыли, Dermatophagoides pteronyssimus, Dermatophagoides farinae, пыльцевыми, эпидермальными и грибковыми аллергенами. Проведение специфической иммунотерапии показано детям с атопической бронхиальной астмой легкого и среднетяжелого течения в период ремиссии заболевания при четкой доказанности причинной значимости аллергенов, при отсутствии возможности элиминировать причинно–значимые аллергены из окружающей больного среды.
Таким образом, выбор лечения БА должен быть сделан с учетом тяжести течения и периода бронхиальной астмы. Предпочтение, по возможности, следует отдать ингаляционным формам введения препаратов. Однако в любом случае необходим индивидуальный подход в выборе средств и методов лечения. Большое значение имеет обучение пациентов и их родителей в «астма–школе».
Диспансерное наблюдение за течением БА у детей проводится в амбулаторных условиях педиатром, пульмонологом и аллергологом. Регулярность наблюдения зависит от тяжести и периода заболевания. В период ремиссии при легкой бронхиальной астме осмотр врача осуществляется один раз в 6 месяцев, при среднетяжелой – 1 раз в 3 месяца. Частота текущих консультаций при тяжелом течении болезни определяется индивидуально.
Вакцинация детям с бронхиальной астмой должна проводиться согласно национальному календарю прививок во внеприступный период заболевания, однако больных с тяжелой астмой лучше прививать в условиях дневного стационара.
Исходы бронхиальной астмы у детей определяются многими факторами, среди которых главное значение придается тяжести течения заболевания и адекватной терапии. Нельзя, однако, не заметить, что к понятию «выздоровление» при бронхиальной астме следует относиться с большой осторожностью, так как выздоровление при бронхиальной астме представляет, по существу, лишь длительную клиническую ремиссию, которая может нарушиться под влиянием различных причин.
Литература
1. Геппе Н.А., Карпушкина А.В., Мизерницкий Ю.Л и соавт Клиническая эффективность и безопасность Симбикорта при лечении бронхиальной астмы у детей 6–12 лет
2. Глобальная стратегия лечения и профилактики бронхиальной астмы (GINA). Национальный институт сердца, легких крови. Пересмотр 2005 г.
3. Макарова И.В.. Разумовская Т.Н. и соавт Эффективность и безопасность Симбикорта используемого в режиме гибкого дозирования у детей 6–12 лет страдающих бронхиальной астмой. РМЖ, т.14, №19, 2006,с.1–5
4. Научно–практическая программа «Бронхиальная астма у детей. Лечение и профилактика». Москва 2006.
5. Цой А.Н., Демидова Г.В., Архипов В.В. Многоцентровое, сравнительное исследование эффективности и безопасности симбикорта турбухалер по сравнению с рутинной противастматической терапией у больных со стабильным течением бронхиальной астмы. Пульмонология 1, 2004 Стр. 83–86
6. Agelfort L, Pedersen S Importance of training for correct Turbuhaler use in preschool children. Acta Paediatr 1998; 87: 842–847
7. Ericsson K, Bantje TA, Huber R, Borg S, Andersson F. Symbicort Turbuhaler is more cost effective than fluticasone diskus in the treatment of asthma. American Journal of Respiratory and Critical Care Medicine 2001;163(5 Pt 2 Suppl):A863.
8. Ericsson K, Rosenhall L, Borg S, Andersson F . Budesonide/formoterol in a single inhaler (Symbicort(R)) reduces healthcare costs compared with separate inhalers in the treatment of asthma over 12 months. International Journal of Clinical Practice 2003;57(8):662–7.
9. Haughney J, Buhl R. Adjustable maintenance dosing with budesonide/formoterol (Symbicort(R)) is as well tolerated as fixed dosing: data from over 10,000 asthma patients. American Journal of Respiratory and Critical Care Medicine 2004; 169(Suppl7): A88.
10. Moretti A, Canonica GW, Sanguinetti CM, Mangrella M, Stabilini M, CAST Study Team. Adjustable maintenance dosing with budesonide/formoterol controls asthma symptom severity and maintains lung function with a lower overall dose than fixed dosing: results of an Italian study. European Respiratory Journal 2003; 22(Suppl 45): 259s, P1703.
11. National Heart, Lung and Blood Institute. Chapter 8. Socioeconomics. In: Global strategy for asthma management and prevention NHLBI/WHO workshop report. Bethesda, MD: US
12. Tal A., Simon G., Vermeulin GH et al. Budesonide/formoterol in a single inhaler versus inhaled corticosteroids alone in the treatment of asthma. Pediatr Pulmonol 2002; 34 (5): 342–350
источник
 частых респираторных инфекциях вирусного типа;
частых респираторных инфекциях вирусного типа;