Аспириновая астма (АА) — это заболевание, при котором основным причинным фактором является прием лекарства, обладающего обезболивающим, жаропонижающим и противовоспалительным эффектами, относящегося к нестероидным противовоспалительным препаратам (НПВС). Это особый вид, встречающийся в среднем у 10-40% пациентов, страдающих бронхиальной астмой.
Что это такое? Это патологическое состояние, когда дыхательная система человека излишне остро реагирует на проникновение в организм любым путем (через рот, внутривенно и т. д.) вещества по типу аспирина. Избирательное поражение бронхов и легких, проявляющееся затруднением дыхания, маскируется под признаками бронхиальной астмы и тяжело поддается стандартному лечению.
Аспириновая бронхиальная астма (БА) — это один из клинических вариантов бронхиальной астмы, обладающий особым патогенетическим механизмом, связанным с непереносимостью обезболивающих и жаропонижающих (нестероидных противовоспалительных) лекарственных средств.
Наиболее часто причиной развития аспириновой астмы выступают представители группы салицилатов (аспирин) и производные индолуксусной кислоты (индометацин).
Однако необходимо помнить, что аспириновую астму могут провоцировать комбинированные медикаменты, имеющие в своем составе действующее вещество ацетилсалициловой кислоты, а также пищевые продукты, содержащие салицилаты (цитрусовые, ягоды, томаты,) или пищевые добавки/красители, придающие желтоватый оттенок продуктам (тартразин).
Обращает внимание клиническая особенность данной формы бронхиальной астмы, характеризующаяся осложненным течением с частыми обострениями. При этом добиться полного восстановления проходимости дыхательных путей бывает сложно.
На сегодняшний день не существует единой общепринятой патогенетической теории, объясняющей аспириновую астму. Путем исследований выяснено, что после приема аспириносодержащих и других нестероидных противовоспалительных средств изменяется нормальный механизм превращения арахидоновой кислоты, необходимый для образования веществ-регуляторов функций важных органов, на патологический.
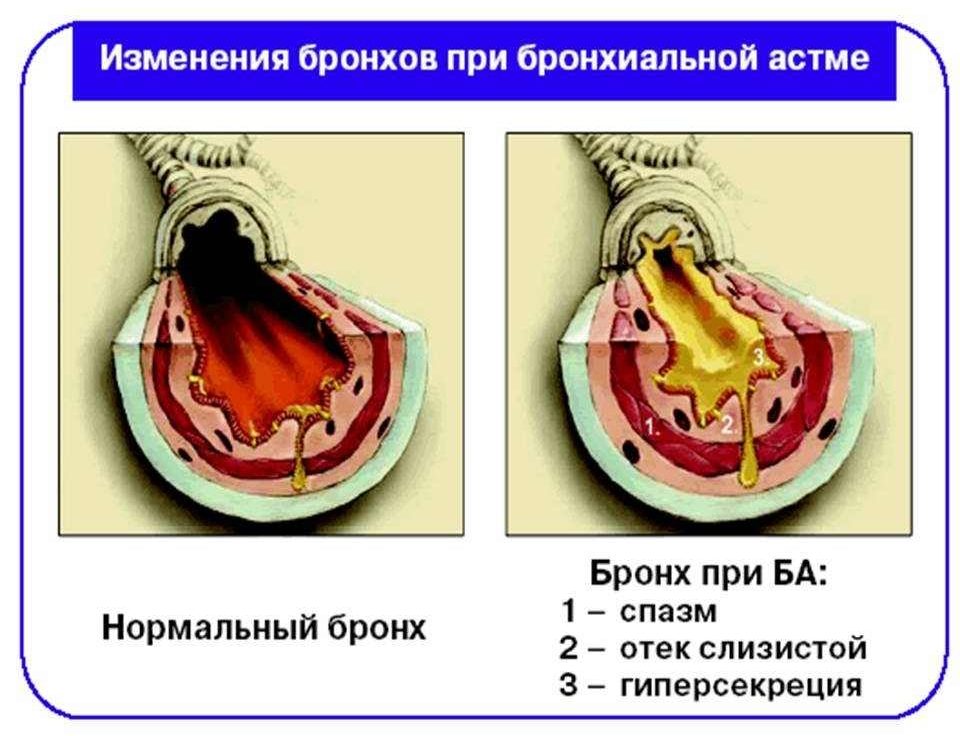
В результате измененного цикла арахидоновой кислоты наблюдается избыток (гиперпродукция) лейкотриенов. Эти вещества усиливают воспалительную реакцию, под их действием развивается отек и повышается сократимость бронхов, увеличивается секреция слизи, уменьшается кровоснабжение миокарда и сила сердечных сокращений.
При бронхиальной астме степень тяжести заболевания зависит не только от интенсивности воспалительного процесса в бронхах, но и от того, где локализуются эти процессы. Особенностью патогенеза аспириновой астмы является вовлечение не только крупных и средних бронхов, но и мелких дыхательный путей (диаметр которых составляет менее 2 мм), а также ткани легких.
Обширное воспалительное повреждение слизистой оболочки органов дыхания приводит к необратимым нарушениям функции газообмена (вдыхание кислорода и выдыхание углекислого газа). В результате формируются такие осложненные формы, как астма физического усилия, ночная астма, тяжелая бронхиальная астма с высоким риском повторных обострений, тяжело контролируемая астма.
Описано и изучено несколько клинических вариантов аспириновой астмы:
- «чистая» форма;
- астматическая триада;
- сочетание непереносимости НПВС с аллергической БА.
В первом варианте прослеживается четкая схема возникновения симптомов астмы в виде появления острой нехватки воздуха и кашля после приема производных салицилатов.
Вторую форму, согласно ее названию, можно представить формулой: анафилактоидные реакции на НПВС + астматическое удушье + патология слизистой носа в виде образования полипов.
Отличительными признаками триады являются заложенность носа, снижение или отсутствие обоняния, боль в проекции околоносовых пазух, головная боль. Когда эти симптомы начинают сочетаться с признаками спазмирования бронхов, что приводит к дыхательной недостаточности, следует оценить связь с приемом аспирина или других НПВС. При прогрессировании заболевания возрастает вероятность появления анафилактоидных проявлений по типу высыпаний, воспаления слизистой носа, конъюнктивита, расстройств пищеварительной системы.
Для третьей, более сложной формы существует риск развития тяжелой патологии дыханя, поскольку аспириновая астма устойчива к лечению глюкокортикоидными гормонами, а последние являются основной группой препаратов для оказания помощи при жизнеугрожающих приступах удушья.
В целом, рассматривая симптоматику аспириновой непереносимости, можно выделить большой спектр клинических проявлений:
- покраснение кожи лица или верхней части тела;
- приступы одышки и кашля;
- воспаление слизистой носа и слизистой оболочки глаз (конъюнктивит);
- высыпание по типу крапивницы;
- ангионевротического отека (типа Квинке);
- повышение температуры тела;
- понос;
- боль в верхней части живота, иногда сопровождающаяся тошнотой или рвотой.
- астматический статус как тяжелое обострение БА;
- остановка дыхания,
- потеря сознания
- шок.
При этом первые признаки начинающегося заболевания могут включать лишь чихание, насморк или заложенность носа и покраснение лица. А возникают данные симптомы через 1-3 часа после приема аспирина или другого НПВС.
Для подтверждения диагноза «аспириновая бронхиальная астма» следует учитывать характерные диагностические параметры:
- Приступ нехватки воздуха, вызванный приемом провоцирующего вещества (производных салицилатов или пищевой добавки тартразина), возникает в диапазоне 1-2 часов.
- Возможное развитие астматической триады: аспириновая астма + непереносимость салицилатов + риносинусит или патология слизистой носа по типу полипоза.
- Снижение показателей внешнего дыхания (например: жизненная емкость легких, пиковая (максимальная) скорость выдоха и др.).
- Положительный тест с аспирином или другие модификации провокационных тестов (например, с индометацином или тартразином).
Следует помнить, что диагностические пробы следует проводить при наличии реанимационного отделения и опытных врачей.
Острое нарушение дыхания (приступ) развивается при обострении аспириновой астмы и может возникать непредсказуемо при контакте с причинным фактором или нарушении эмоционального состояния пациента.
При возникновении дыхательной недостаточности нужно предложить больному занять удобное полусидячее положение и обеспечить поступление в помещение прохладного свежего воздуха. Необходимо измерить артериальное давление и контролировать изменения пульса и частоты дыхания.
Легкую форму приступа возможно устранить путем ингаляции препарата из группы селективных стимуляторов β2-адренорецепторов каждые 20 мин в течение 1-го часа.
Среднетяжелую форму приступа следует устранять инъекционными бронхоспазмолитиками.
Самая тяжелая форма приступа называется «астматический статус», который можно распознать по таким критериям:
- острый приступ затрудненного дыхания (частота дыхания — до 40 в 1 мин):
- преобладание затрудненного выдоха над вдохом в покое;
- синюшный оттенок кожи;
- повышенная потливость;
- учащается сердцебиение;
- подъем артериального давления до высоких показателей;
- вовлечение в дыхание вспомогательной мускулатуры (межреберные мышцы, мышцы плечевого пояса и др.);
- мучительный кашель;
- пациент вынужден принять положение сидя для облегчения дыхания.
Неотложная помощь при астматическом статусе включает:
- Ингаляция увлажненного кислорода.
- Применение системных гормонов.
- Внутривенная инфузия бронхолитиков.
- Инфузионная терапия, направленная на устранение патологии кровообращения и предотвращение[М28] сгущения крови.
- При необходимости — искусственная вентиляция легких.
- Симптоматическая терапия.
Оказание экстренной помощи должно сопровождаться постоянным мониторингом лабораторных показателей и проводиться под руководством врача.
Определение тактики лечения аспириновой астмы рекомендовано выполнять под руководством врача-аллерголога. Выбор направления, продолжительности и способа лечения зависит от тяжести заболевания, возраста пациента и наличия сопутствующих патологий.
Терапия обязательно включает такие компоненты:
- Соблюдение диеты.
- Исключение риска попадания в организм медикаментов, содержащих салицилаты или компоненты нестероидных противовоспалительных средств.
- Базовая фармакотерапия бронхиальной астмы, направленная на разрыв цепочки образования воспалительных веществ.
- Формирование толерантности (нечувствительности, невосприимчивости) к повторному действию производных салицилатов.
Что касается диеты, то надо помнить, что салицилаты есть природные, содержащиеся в продуктах (например, некоторые ягоды, фрукты, овощи, напитки с добавлением зелени или продукты, приготовленные из корнеплодов), а также синтетические, используемые для консервирования. Кроме этого, надо знать про неблагоприятный эффект от использования пищевого красителя тартразина. Поскольку зафиксировано, что у 30% больных с непереносимостью аспирина наблюдается перекрестная побочная реакция к тартразину (обозначение на упаковках — Е-102), рекомендуется отслеживать наличие такой добавки в продуктах или визуально определять ее присутствие в кондитерских изделиях, мороженом, содовой воде, явно имеющих желтый цвет или оттенок.
Вторым важным условием успешного лечения является исключение вероятности проникновения в организм медикаментов, в состав которых входят производные аспирина или синтезированные химические вещества, отнесенные к группе НПВС. Следует внимательно изучать состав действующих веществ лекарственного средства и возможные побочные реакции, связанные с его приемом.
Кроме этого, следует помнить что пищевую добавку тартразин также можно обнаружить в некоторых медикаментах или медицинских изделиях по типу поливитаминных комплексов, зубных паст и других.
Базовая терапия бронхиальной астмы должна соответствовать современным клиническим протоколам лечения и проводиться специалистами. Согласно международным рекомендациям, такое лечение должно включать следующие компоненты:
- мембраностабилизирующие препараты;
- блокаторы (антагонисты) лейкотриеновых рецепторов. Одни из них блокируют рецепторы лейкотриенов (действующее вещество — монтелукаст), другие ингибируют фермент липоксигеназу и снижают синтез лейкотриенов.
- лечение глюкокортикоидами, преимущественно при тяжелой форме заболевания.
Для формирования невосприимчивости (толерантности) организма к салицилатам клинически доказана эффективность метода десенситизации. В основе его лежит свойство иммунной системы пациента не отвечать на повторное введение провоцирующего вещества, поскольку наблюдается истощение рецепторов дыхательных путей. Для формирования такого эффекта схемой предусмотрено введение аспирина в первоначальной минимальной дозе (например, 5-10 мг) с последующим контролем функции дыхания. Если отсутствует негативная реакция организма, дозу повышают на 5-10 мг, и цикл мониторинга повторяется далее. По достижении порога чувствительности на провоцирующий фактор подбирается поддерживающая доза аспирина.
Обязательным условием для десенситизации является проведение опытным врачом в стационаре при наличии средств для оказания экстренной помощи.
Пациентам с аспириновой астмой рекомендовано воздерживаться от употребления пищи по типу копченых мясных изделий, поскольку они могут содержать производные салициловой кислоты. Еще один источник салицилатов – овощи, корнеплоды, цитрусовые. Природные салицилаты содержатся в черной смородине, малине, абрикосах, вишне. Употребление этих продуктов даже в маленьких количествах может спровоцировать спазм бронхов.
В некоторых продуктах питания присутствует химическое соединение, которое является аналогом аспирина по принципу действия на организм человека. Это тартразин (Е-102) – синтетическая добавка/краситель желтого цвета, используемая в кондитерском и консервном производстве.
Больным необходимо тщательно изучать состав таких продуктов или полностью отказаться от них, чтобы предотвратить обострение болезни, тем более что указанные на упаковке компоненты не всегда соответствуют тем, которые производитель на самом деле включил в состав продукта.
Комплекс мероприятий, при выполнении которых будет обеспечено предупреждение появления признаков аспириновой бронхиальной астмы и устранены факторы риска ее обострения, включает:
- соблюдение диеты и требований к качеству и составу продуктов питания;
- исключение вероятности приема лекарственных средств, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами, относящихся к нестероидным противовоспалительным препаратам (НПВП);
- применение лекарств группы блокаторов лейкотриеновых рецепторов, способных предупредить дневные и ночные симптомы бронхиальной астмы, уменьшить проявления сопутствующего сезонного и круглогодичного аллергического ринита.
В любом случае, своевременное обращение к врачу минимизирует вероятность развития осложнений и поможет в эффективном лечении.
источник
Большинство больных астмой чувствительны к ряду препаратов, которые могут спровоцировать астматический приступ. Если у вас астма, нужно знать, каких лекарств следует избегать, за исключением случаев, когда вы абсолютно уверены, что эти препараты не приведут к обострению симптомов. Все же их следует принимать с осторожностью, даже если ранее они никогда не провоцировали обострения, так как симптомы могут появиться в любой момент.
Ниже перечислены наиболее распространенные препараты, к которым чаще всего чувствительны астматики. В любом случае, перед приемом назначенного препарата, больному астмой лучше проконсультироваться с врачом.
Аспирин и другие обезболивающие. Приблизительно от 10 до 20% больных астмой чувствительны к аспирину и другим нестероидным противовоспалительным средствам — НПВС — таким как, ибупрофен (мотрил, адвил) и напроксен (алив, напросин). Эти средства используются как обезболивающие и жаропонижающие.
Астматический приступ, вызванный этими лекарствами, может протекать очень тяжело, порой с угрозой для жизни. Поэтому астматикам, восприимчивым к данным препаратам, необходимо избегать их приема. Препараты с содержанием парацетамола , например, тиленол, более безопасны для больных астмой. Всем больным астмой рекомендовано обязательно изучить инструкцию перед применением безрецептурных лекарств от боли , кашля , простуды, лихорадки. Также, поставьте в известность врача, чтобы не назначал вам эти препараты. Если у вас возникли сомнения по поводу любо лекарства, проконсультируйтесь с врачом.
Чувствительность к аспирину , астма и носовые полипы . Некоторые астматики не могут принимать аспирин или НПВС из-за так называемой триады Самтера — сочетания астмы, на аспирин и полипов в носу. Носовые полипы — небольшие образования на слизистой носа, формирующиеся в связи с длительным воспалением слизистой носовой полости.
Чувствительность к аспирину бывает у 10-20 % астматиков и 30-40% людей с астмой и носовыми полипами . У многих астматиков, чувствительных к аспирину и НПВС, наряду с симптомами астмы — кашель , хрипы , одышка , появляются также заложенность носа, затёк слизи по задней стенке глотки. Обсудите с врачом, чем можно заменить аспирин и НПВС в случае, если у вас аллергия.
Бета-блокаторы. Бета-блокаторы — одни из наиболее часто выписываемых средств при следующих состояниях: повышенное артериальное давление , мигрень и глаукома (в форме капель). должен определить необходимость приёма этих средств и назначить вам пробную небольшую дозу, чтобы проследить за реакцией организма. Нужно предупредить всех врачей, назначающих вам лечение этими препаратами, что вы больны астмой. В том числе, предупредите офтальмолога.
Примеры бета-блокаторов — коргард, индерал, нормодин, пиндолол, трандат.
Ингибиторы АПФ (ангиотензин-превращающего фермента). Это другая лекарств, используемых при сердечно-сосудистых заболеваниях (в том числе, артериальной гипертензии). Примерно у 10% пациентов, принимающих эти препараты, возникает кашель . Кашель — не обязательно астмы. Но может проявиться совместно с астмой, или, в случае нестабильности дыхательных путей , спровоцировать хрипы и стеснение в груди. Если при приёме ингибиторов АПФ у вас возникает кашель , сообщите об этом врачу.
Примеры ингибиторов АПФ — аккуприл, ацеон, каптоприл , лотензин, мавик, моноприл , принивил, тарка, юниваск, вазотек, зестрил.
Классифицируя бронхиальную астму, многие специалисты относят аспириновую астму к эндогенной форме заболевания, другая часть выделяет ее в качестве отдельной формы. Так или иначе, при аспириновой астме в качестве аллергена выступают лекарства из группы нестероидных противовоспалительных препаратов. В эту группу помимо аспирина входят индометацин, диклофенак, спазмалгон, темпалгин, пенталгин, баралгин, анальгин, цитрамон и многие другие лекарства. Поэтому такие пациенты должны особенно внимательно читать инструкцию по применению препарата перед его приемом.
Очень часто непереносимость аспирина развивается у пациентов, ранее страдавших от Поэтому аспириновая астма почти никогда не возникает в детском возрасте. Классический больной – это, как правило, человек, чаще женщина, средних лет (30-50).
Чаще всего перед тем, как аспириновая астма проявит себя, такой пациент жалуется на заложенность и обильное отделяемое из носа (ринит). Часто у такого больного резко снижается обоняние, может появляться головная боль в области лба. Несколько позже в носу и носовых пазухах могут обнаруживаться полипы. Эти симптомы: ринит, полипы, приступы удушья и непереносимость нестероидных противовоспалительных средств — являются классическими симптомами заболевания.
У здорового человека образующаяся в организме арахидоновая кислота под действием фермента циклооксигеназы превращается в вещества (простогландины, тромбоксан), запускающие воспалительную реакцию. Нестероидные противовоспалительные средства (аспирин в том числе) блокируют этот фермент, и воспалительная реакция не развивается.
У людей с аспириновой астмой имеется дефект циклооксигеназы, и организм использует другой фермент, липоксигеназу, чтобы «переработать» арахидоновую кислоту. Продукты этой ферментативной реакции иные: из арахидоновй кислоты образуются лейкотриены. Эти вещества вызывают мощный спазм и выраженный отек бронхов, а также стимулируют продукцию вязкой мокроты. В результате возникает тяжелый приступ удушья.
Больным с этой формой бронхиальной астмы не рекомендуется употреблять в пищу кулинарные изделия с желтым кремом и безалкогольные напитки на основе искусственных эссенций, поскольку в них может содержаться вещество тартразин (краситель, придает продуктам желтый цвет), обладающее аллергенными свойствами. Также с осторожностью таким пациентам стоит употреблять пищу, в которой содержатся вещества, стимулирующие выброс гистамина: цитрусовые, рыбу, свежую капусту. Стоит пациентам избегать употребления в пищу и консервированных продуктов, колбас, буженины, ветчины, поскольку эти продукты могут содержать салицилаты.
Природные салицилаты есть в черной смородине, малине, огурцах и помидорах, абрикосах, вишне, правда, в очень маленьких количествах, так что употребление этих продуктов в пищу редко вызывает бронхоспазм. Но знать об особенностях этих продуктов питания пациенту все же стоит.
Что же делать больному, если поднялась высокая температура или появилась боль? Люди, страдающие аспириновой астмой, могут без опасения принимать такие жаропонижающие и анальгетики, как парацетамола (он же панадол, эффералган), солпадеин.
Тем не менее, как показывает практика, аспириновая астма очень часто протекает тяжело, и ограничиться приемом только антилейкотриеновых препаратов не представляется возможным. Более того, именно при этой форме заболевания чаще всего назначаются не только ингаляционные гормональные препараты, но и таблетированные.
Хорошие результаты показывает лечение, направленное на выработку невосприимчивости таких больных к введению аспирина. Десенсибилизирующая терапия при аспириновой бронхиальной астме основана на первоначальном введении очень маленьких доз аспирина (5 мг – для сравнения, в таблетке аспирина 500 мг). Установлено, что после выброса лейкотриенов (и развития приступа удушья), в течение следующих 1-3 суток организм невосприимчив к введению нестероидных противовоспалительных препаратов (в т.ч. и аспирина). Опытный врач, владеющий методикой, постепенно, в течение нескольких месяцев, наращивает дозу препаратов. В итоге пациент должен ежедневно принимать аспирин (или другой нестероидный противовоспалительный препарат) в дозировке 300-600 мг, чтобы поддерживать невосприимчивость. Такой метод лечения требует высокого уровня ответственности от пациента. Лечение этим способом обычно назначается, когда есть показания к непрерывному приему препаратов этой группы.
Астму называют бронхиальной аспириновой в случаях, если приступы у заболевшего возникают в результате введения в организм негормональных препаратов нестероидного происхождения. Именно препараты такой группы содержат ацетилсалициловую кислоту и салицилаты. Аспириновая форма болезни может возникнуть при нарушении диетического режима питания.
Однако, утверждение, что именно аспиринсодержащие вещества являются причиной развития данного заболевания, является неверным. Существует большое количество препаратов со схожими фармакологическими свойствами, которые также могут выступать провокаторами. Причиной приступов может оказаться и пищевая непереносимость, в таком случае, при бронхиальной аспириновой астме необходимо соблюдать .
Лечение астмы сопровождается приемом противовоспалительных препаратов, которые блокируют ферменты, отвечающие за образование биологически активных веществ. В результате возникает химический дисбаланс, приводящий к сужению бронхов, возникновению спазмов, и в конце концов – к .
ВАЖНО! Как правило, резкое ухудшение состояния при аспириновой бронхиальной астме происходит непосредственно после приема лекарств.
Механизм воздействия салицилатов неодинаков у пациентов, страдающих бронхиальной астмой, была неизвестна причина возникновения приступов. В настоящее время таких причин выделяют несколько:
- возникновение аллергии на сам аспирин и вещества, обладающие похожими свойствами (при одновременном развитии );
- пищевая непереносимость (после употребления продуктов, исключенных диетой);
- нарушение в организме больного выработки лейкотриенов (генетическое нарушение);
- выработка малого количества (генетическое отклонение) или подавление образования ферментов- простагландинов под влиянием медицинских препаратов.
Ключевая причина заболевания – нарушение химического баланса и прекращение/подавление деятельности ферментов.
Симптомы бронхиальной аспириновой астмы представлены следующими проявлениями:
Постановка диагноза должна осуществляться врачом на основании показаний больного и лабораторных проб. Зачастую, сигналом к пониманию того, что имеет место развитие аспириновой бронхиальной астмы, является факт, что приступы возникают после приема противовоспалительных болеутоляющих препаратов (Ибупрофен, Анальгин, Цитрамон, Пенталгин), а также после приема некоторой пищи, в т.ч. сала и консервированных продуктов. Речь о диетическом питании пойдет далее.
Лечение и профилактика аспириновой бронхиальной астмы должно быть комплексным. Наряду с медикаментозными назначениями необходимо соблюдение диеты, исключающей салицилаты и ацетилсалициловую кислоту. Диета усиливает действие медикаментозной терапии, сама по себе приносит облегчение симптомов и оказывает положительное влияние на все системы организма.
Как уже было отмечено выше, причиной вызывающей аспириновую бронхиальную астму может быть и пищевая непереносимость. Итак, содержатся салицилаты могут в следующих группах:
- Натуральные фрукты и ягоды.
- Искусственные консерванты, стабилизаторы, красители (преимущественно желтого и оранжевых цветов).
- Нестероидные противовоспалительные препараты.
- Нитраты, сульфаты.
ВАЖНО! Вызвать аспириновую бронхиальную астму могут некоторые продукты питания!
Диета должна максимально исключать следующий список продуктов:
- жареная пища и копчености;
- консервированные продукты;
- сливочное масло с добавлением растительного жира, маргарин и маргаринсодержащие продукты;
- специи, приправы с усилителями вкуса, крахмал и желатин;
- соки, газированные напитки, алкогольная продукция;
- продукты пчеловодства, халва, орехи;
- молочные продукты и майонезные соусы, включающие добавки;
- все фрукты, ягоды (в т.ч. сухофрукты), овощи, кроме свеклы, моркови, чеснока и капусты.
Список довольно обширен, однако, диета при аспириновой форме не ограничивается одними только запретами.
Контроль за употреблением того или иного продукта окажет непосредственное влияние на состояние здоровья, поэтому нужно взять за правило перед употреблением знакомиться с этикеткой продукта и придерживаться предписанной диеты.
Наиболее данная форма для тех астматиков, кто еще не знает о диагнозе бронхиальная аспириновая астма, тогда, не ведающий о последствиях больной может сильно себе навредить, приняв таблетку аспирина для облегчения симптомов.
Любая острая реакция организма на прием медикаментов или некоторой пищи служит сигналом к скорейшему визиту к врачу, так как только своевременное и корректное лечение, соблюдение диеты способны предотвратить развитие (из бронхиальной развитие аллергической или аспириновой астмы) и появлению новых проблем со здоровьем.
Разновидность болезни, при которой причиной осложнений становится повышенная чувствительность к аспирину, носит название «аспириновая астма». Каждое десятилетие увеличивается количество больных тяжелым хроническим заболеванием — бронхиальной астмой. Причиной астмы является чрезмерная чувствительность верхних дыхательных путей к внешним факторам. Провокаторами бронхиальной астмы могут быть как вирусные инфекции, так и аллергия на различные вещества.
Аспириновая астма — это особый вариант бронхиальной астмы, при котором одним из основных провоцирующих факторов являются противовоспалительные нестероидные препараты. Аспириновую астму выделяют, как особую форму бронхиальной астмы, схожую с ней по своим симптомам. Как при бронхиальной астме, пациенты многие годы страдают от приступов одышки и мучительного кашля, иногда перерастающего в удушье, что ограничивает их в различных жизненных проявлениях.
Своеобразие аспириновой астмы в том, что в качестве основной причины выступают противовоспалительные нестероидные препараты. Многие пациенты ошибочно считают, что причиной аспириновой астмы может стать только препарат, давший ее название — аспирин. На самом деле схожую химическую структуру имеет большая группа таких лекарств, как анальгин, аскофен, баралгин, диклофенак, ибупрофен, седалгин, цитрамон. Следует исключить желтый краситель тартразин и таблетки в желтой оболочке, такие как но-шпу.

Для этой разновидности астмы характерно тяжелое состояние пациентов. На ранней стадии заболевания обнаруживаются нарушения иммунной и эндокринной системы. Больные жалуются на заложенность носа и обильные выделения, которые могут продолжаться круглый год. При приеме аспирина резко ухудшается самочувствие. Классические симптомы заболевания — это непереносимость препаратов НПВС, ринит и полипы в носу. Последних двух признаков при аспириновой астме может и не быть.
Опасность аспириновой астмы в том, что иногда при бронхиальной астме используются нестероидные препараты. Например, с целью купирования приступа удушья могут ввести баралгин, в состав которого входит противовоспалительный препарат анальгин. Применение таких препаратов может вызвать еще более сильный приступ удушья и привести к тяжелым последствиям, вплоть до летального исхода .
Лечение аспириновой астмы практически не отличается от лечения обычной формы данного заболевания. Аспириновая астма имеет одну основную особенность: пациентам противопоказаны нестероидные противовоспалительные препараты. Осторожно нужно принимать парацетамол.Необходима своевременная диагностика непереносимости нестероидных препаратов. В целях диагностики обычно используют провокационные пробы с аспирином. Больным дают небольшую дозу препарата и регистрируют показатели внешнего дыхания. Проводить этот анализ следует очень осторожно. В центре, где проводится анализ, обязательно должно быть реанимационное отделение. Выделяют три степени тяжести болезни:
- легкая: редкие дневные и ночные приступы, которые могут проходить самостоятельно;
- средняя: ночные приступы чаще двух раз в месяц;
- тяжелая: частые приступы, опасные для жизни. Больному часто требуется госпитализация.
Полностью вылечить аспириновую астму невозможно. Но проводимая терапия позволит облегчить состояние пациента. Для этого часто больным делают ингаляции. Людям с заболеванием аспириновой астмой назначают ингаляционные кортикостероиды, например:
- флунизолид;
- будесонид;
- флутиказона пропионат.
Десинтизация аспирином. В некоторых случаях отказаться от аспирина невозможно по жизненным показаниям, например, при ревматических болезнях. Феномен нечувствительности больного к повторным дозам делает возможным такое лечение. В начале курса дают около 10 мг аспирина, затем повышают дозу до 650 мг. Потом пациентам длительное время вводят поддерживающие дозы аспирина. Оперативное вмешательство. В лечении аспириновой астмы иногда используется такой метод, как удаление полипов из носовой полости. В результате операции улучшается носовое дыхание и в целом состояние пациента.
Лечение должно проводиться только под наблюдением квалифицированных специалистов.
Аспириновая бронхиальная астма — это не тот случай, когда можно заниматься самолечением.

Непереносимость аспирина наблюдается примерно у 30% детей с бронхиальной астмой. Детей могут беспокоить приступы сухого кашля, затрудненное дыхание, особенно ночью и в утренние часы. При лечении заболевания часто используют кортикостероиды. Для правильной терапии необходимо своевременно диагностировать разновидность бронхиальной астмы. Диагностика заболевания у детей имеет свои сложности.
Что касается последней группы, то провоцирующие вещества содержатся в них в очень малых количествах, поэтому вряд ли разумно исключать их полностью из своего рациона, тем более в них много полезных веществ. Однако стоит знать об их особенностях и не переедать, особенно пациентам, у которых тяжелая форма этого заболевания.
Обычно проводимый метод провокационной пробы слишком опасен, чтобы применять его к детям. Применяется и другой метод — высокоэффективная жидкостная хроматография, с помощью которой определяют количество высвобожденных лейкоцитами лейкотриенов под воздействием индометацина. Проводится с помощью анализа венозной крови пациента. В любом случае, родителям следует наблюдать, какую реакцию вызывают у ребенка принимаемые препараты, чтобы отмечать любые ухудшения. Это поможет врачу установить правильный диагноз.
Доза препарата подбирается в зависимости от тяжести заболевания. Ведущую роль в доставке препарата играют ингаляционные аппараты — небулайзеры. Они обеспечивают максимальное попадание лекарственного вещества в дыхательные пути. Ультразвуковые небулайзеры пациент может носить с собой.
Многие из нас слышали о бронхиальной астме, однако лишь единицы знают, что такое аспириновая бронхиальная астма. Ее возбудителями являются противовоспалительные нестероидные препараты, которые сужают бронхи. К НПВП относится ацетилсалициловая кислота или аспирин, который используется как противовоспалительное и обезболивающее средство. Очень часто аспириновая астма протекает одновременно с инфекционной бронхиальной астмой.
В отличие от простой бронхиальной астмы, аспириновая является исключительно приобретенным заболеванием. Симптомы данного заболевания проявляются после перенесенной атопической астмы, поэтому дети не болеют таким видом астмы. Как правило, заболевание поражает женщин в возрасте 30-50 лет.
Симптомы аспириновой астмы очень легко спутать с другими заболеваниями. У больного появляется заложенность носа, ринит, головная боль. В носовых пазухах появляются полипы и затем начинаются приступы удушья и непереносимость НПВП.
Как развивается аспириновая астма?
Аспириновая астма возникает из-за того, что аспирин вмешивается в метаболизм арахидоновой кислоты, которая содержится в клеточных оболочках. Под воздействием фермента циклооксигеназы в здоровом состоянии эта кислота превращается в соединения, которые запускают воспалительные реакции в организме. НПВП в данной ситуации блокирует фермент и не позволяет развиваться этой реакции.
У больных фермент циклоогсигеназы имеет дефект, поэтому организм начинает использовать другую кислоту, которая и приводит к отеку бронхов и выработке мокроты. В результате появляются симптомы аспириновой астмы.
Какие лекарства нельзя принимать при аспириновой астме?
Если вам поставили диагноз «Аспириновая бронхиальная астма», то не рекомендуется принимать лекарства, которые относятся к пиразолоновому ряду: анальгин, баралгин, теофедрин, спазмалгон, амидопирин, аспирин, темпалгин. Также нельзя принимать и те лекарства, в составе которых есть НПВП: ибупрофен, пироксикам, индометацин, сулиндак, напроксен и другие.
При необходимости, в качестве жаропонижающего средства можно принять солпадеин, трамадол и фенацетин.
Аспириновая астма может возникнуть и из-за присутствия в пище желтого красителя – тартразина. По своему составу он очень схож с аспирином. Больным нельзя употреблять алкогольные напитки и кондитерские продукты, которые имеют желтые красители в своем составе.
Очень вредны салицилаты: природные (апельсины, смородина, томаты, слива, малина, огруцы, вишня, абрикосы) и промышленные (гастрономия и консерванты). Природные салицилаты содержат тартразин в небольших количествах, поэтому от них приступ возникает очень редко. Для больного опасна выработка гистамина, этот процесс провоцирует свежая капуста, цитрусовые и рыба.
Очень часто человек даже не подозревает о том, что у него аспириновая бронхиальная астма. Поэтому он без сомнений может принять аспирин. Как правило, первые симптомы начинают проявляться уже через 10-15 минут – начинается кашель, насморк, затрудненное дыхание. Если появляются такие симптомы, то необходимо сразу же оказать первую помощь:
- промыть желудок – нужно выпить литр кипяченой воды с марганцовкой, а затем нажать на корень языка, чтобы желудок очистился;
- нужно выпить и таблетку супрастина, тавегила, кларитина или тому подобное;
- после приступа обязательно нужно записаться на прием к аллергологу.
Врачи выявляют данное заболевание с помощью специальных тестов на «ин биво». Пациенту врач–аллерголог дает таблетку аспирина и наблюдает за ним со специальным оснащением (на случай приступа). Также пациент может просто сдать кровь, и ее уже будут обследовать в лаборатории.
Реакция на НПВП может проявиться не только в дыхательной системе, но и в кишечнике, желудке или в других слизистых. Очень негативно это сказывается на иммунной системе человека, так как появляются сильные и затяжные воспалительные процессы в организме.
Десенситизация как основной метод лечения
Десенситизация – это один из распространенных способов лечения заболевания. Лечение проводится под наблюдением в диспансере с использованием нужного оборудования. Лечение проводится примерно следующим образом: с интервалом в 30 минут пациенту дают аспирин, при этом доза постоянно увеличивается: 3, 30, 60, 100 и так до 650 мг. Такой метод считается жестким, и, как правило, он оканчивается приступом удушья. Поэтому многие врачи считают, что увеличение дозы препарата нужно проводить через сутки.
Перед проведением такой процедуры обязательно нужно снять обострение астмы и проверить противопоказания к проведению процедуры. Противопоказаниями являются: беременность, язва двенадцатиперстной кишки или желудка, кровотечения.
При язвенной болезни желудка или двенадцатиперстной кишки проводятся ингаляции или же инъекции аспирин – лизина. Любое операционное вмешательство только усугубляет симптомы и усложняет протекание заболевания.
Если пациент плохо переносит процедуру, то ему проводят гемосорбацию на протяжении недели, а затем опять повторяют десенситизацию. Если симптомы заболевания слабые, то гемосорбация может полностью вылечить пациента от аспириновой бронхиальной астмы.
После того, как пациента вылечат в стационаре, ему назначают специальный поддерживающий курс лечения, который заключается в том, что нужно постоянно принимать аспирин на протяжении года после приема пищи, запивая таблетку минеральной водой. Все это проводится под наблюдением врача.
Прочие методы лечения аспириновой бронхиальной астмы
Аспириновую астму лечат антилейкотриеновыми препаратами. Как выяснилось, данное заболевание полностью не излечивается, поэтому разработка таких препаратов продолжается и по сегодняшний день. Такие препараты помогают контролировать симптомы аспириновой бронхиальной астмы и помогают облегчить лечение больных.
Если аспириновая астма слишком тяжелая и несет угрозу жизни, то ее лечат с помощью комбинации гемосорбции и внутривенного лазерного облучения крови. Суть гемосорбции заключается в том, что из организма удаляются патологические и токсические вещества с помощью сорбента.
Лазерное облучение крови (ВЛОК, фотогемотерапия, внутрисосудистое лазерное облучение крови) является методом эфферентной терапии. Этот метод основывается на дозированном воздействии низкоинтенсивного лазера.
Метод ВЛОК воздействует на процессы клеточного и субклеточного уровней, поэтому он помогает восстановить нормальное функционирование тканей в организме человека. Очень важно, что при таком методе чужеродные вещества не вносятся в организм для воздействия на звенья развития заболевания. Метод позволяет корректировать систему саморегулирования организма. Благодаря этому ВЛОК считается безопасным, универсальным и эффективным методом лечения.
ВЛОК назначается доктором. Процедура проводится каждый день или через день. Курс процедур – от трех до десяти. Длительность одной процедуры – 15–20 минут. Процедура абсолютно безболезненная.
источник
Аспириновая бронхиальная астма – одна из разновидностей бронхиальной астмы, которая характеризуется проявлением бронхоспатического синдрома в ответ на прием практически любого обезболивающего препарата ненаркотического происхождения. Особенно это касается ацетилсалициловой кислоты и ее производных – салицилатов. Болезнь коварна тем, что на ее фоне развивается нарушение обменного процесса арахидоновой кислоты, что вызывает бронхоспазм и сужение просвета в бронхах. Заболевание протекает тяжело, бронхолитики эту форму практически не лечат, из-за чего требуется экстренное назначение глюкокортикоидных препаратов, прием которых осуществляется посредством ингаляции с целью предотвращения осложнений.
Чаще всего эта форма болезни возникает у старших, группа риска – женщины от 30 до 40 лет. Доказано, что непереносимость нестероидных анальгетиков наблюдается в среднем у 10 – 20% больных бронхиальной астмой, что увеличивает риск осложнения, если еще и в анамнезе риносинусит. Впервые документально зафиксировали непереносимость ацетилсалициловой кислоты еще в начале 20 века, когда у больного развился ларингоспазм, ведь тогда недавно появился аспирин.
Существует несколько разновидностей течения болезни – непосредственно сама ацетилсалициловая аформа, аспириновая триада и смесь атопической бронхиальной формы в комбинации с непереносимостью либо гиперчувствительностью по отношению к нестероидным противовоспалительным медикаментам. Чаще всего симптоматика проявляется у лиц, страдающих от ринореи либо синусита, в период респираторного вирусного или бактериального заболевания, когда принимаются препараты, обладающие антипиретическими свойствами с целью понижения высокой температуры тела.
Если возникает аллергическая реакция, то спустя 30-60 минут, после выпитой таблетки аспирина либо его аналогов начинается сильнейшее выделение жидкости из носовых проходов, слезотечение, гиперемия лица и верхней части грудной клетки, затем возникает асфиксия, и все в совокупности начинает напоминать классический приступ бронхиальной астмы. Нередко в дополнение к приступу добавляется рвота, тошнота, боль в эпигастральной части тела, понижение показателей артериального давления, предобморочные состояния и сильное головокружение.
Если у больного развилась классическая аспириновая астма, то вскоре после приема любого нестероидного анальгетика проявляются обычные симптомы непереносимости без сопутствующих осложнений. При наличии аспириновой триады возникает смесь признаков, напоминающих риносинусит (носовые ходы закладывает, головные боли и обильные выделения слизи из носовых проходов), аллергию на выпитые медикаменты (тяжесть в висках, чихание, выделение слез и ринорея), также в дополнение возникают проявления астматического приступа – асфиксия, наступление астматического статуса.
Если аспирин негативно повлиял на больного с атопической бронхиальной астмой, то помимо появления симптомов триады, проявляются признаки уже имеющейся болезни сверху – бронхоспазм, крапивница, экзема, дерматит (атопический).
Существует три степени тяжести болезни:
- Интермиттирующая степень – неприятная симптоматика беспокоит больного не чаще, чем 1-2 раза в месяц, ночью дискомфорт возникает также не чаще двух раз за месяц
- Легкая степень – больной может испытывать дискомфорт днем несколько раз в неделю, по ночам беспокоят проявления не чаще пары раз за месяц. При обострениях двигательная активность пациента слегка утрачивается.
- Средняя степень – приступы становятся ежедневными, у больного значительно уменьшается двигательная активность, ночью от приступов пациент страдает по несколько раз
- Тяжелая степень – двигательная активность у пациента практически полностью прекращена, приступы носят постоянный характер, по ночам больной не может даже спать нормально, потому что из-за обострений часто просыпается.
Особых различий схемы лечения у больных с ацетилсалициловой бронхиальной астмой от обычной формы болезни не имеют. В первую очередь, нужно исключить из употребляемого перечня медикаментов аспирин, а также прочие нестероидные противовоспалительные анальгетики. В особенности это касается препаратов пиразолонового ряда: метамизола натрия (анальгин), баралгина, теофедрина, спазмалгона, темпалгина и амидопирина.
Также нежелательно принимать другие обезболивающие противовоспалительные средства, которые относятся к другим производным. К примеру, диклофенак (ортофен), напроксен натрия, нурофен (ибупрофен), пироксикам, индометацин. В редких случаях, когда действительно необходимо, в качестве жаропонижающего средства можно принимать солпадеин, парацетамол, фенацетин или трамадол. То есть, отдать предпочтение наркотическим анальгетикам, которые выпишет врач. Без рецепта можно купить только парацетамол. Для борьбы с приступами используют глюкокортикостероиды, бета-2-агонисты, антихолинергики, антилейкотриеновые медикаменты.
Подробная информация о Аспирине находится здесь.
источник
Бронхиальную астму , возникшую в результате воздействия сапицилатов, часто называют «аспириновой ». Она характеризуется тяжелым течением, часто требующим приема больших доз гормональных препаратов. Что же такое салицилаты?
Причиной приступов бронхиальной астмы может стать пищевая непереносимость. При этом вступают в действие не иммунологические, а биохимические механизмы возникновения болезни. Наиболее известна непереносимость аспирина и подобных ему веществ — салицилатов, которые делятся на на 3 группы:
- природные, содержащиеся в большинстве фруктов, ягод и овощей;
- искусственные салицилаты, входящие в качестве различных консервантов во многие продукты питания;
- лекарства, содержащие салицилаты. К ним относятся нестероидные противовоспалительные препараты (НПВП): аспирин, анальгин, амидопирин, фенацетин, индометацин, цитрамон, пенталгин, седалгин, баралгин, антастман, теофедрин и другие.
Реакции, подобные тем, что вызывают салицилаты, могут возникать и при употреблении других веществ, содержащихся в продуктах. Например, в нитратах, сульфатах, разнообразных стабилизаторах, ароматизаторах, красителях. Больным их надо исключить из питания и использования.
Пищевая непереносимость иногда начинается сразу с приступов удушья, но чаще всего перед приступом сначала воспаляется слизистая оболочка носа, придаточных пазух с последующим образованием полипов в носу, затем может развиться и астма. Врачи предупреждают, что удаление полипов не улучшит ситуацию, наоборот, лишь спровоцирует приступы удушья, кроме того, полипы вырастают снова.
Больным бронхиальной астмой необходимо пройти обследование на предмет непереносимости салицилатов. Для этого в специализированных лечебных учреждениях по особой методике проводят так называемую «аспириновую пробу» . При отсутствии такой возможности проверку можно провести и в домашних условиях. Достаточно соблюдать в течение 2-3 недель исключающую салицилаты диету. Если наступит некоторое облегчение, надо снова включить в рацион те или иные продукты, содержащие салицилаты (картофель, томаты, цитрусовые, фрукты, сухофрукты, шиповник, малину). Если через какое-то время появятся хрипы, кашель, выделение слизи из носа, затруднение носового дыхания, то можно говорить о непереносимости именно этих веществ.
Чтобы выявить продукты, вызывающие непереносимость, очень полезно вести дневник , в который следует записывать все продукты, съеденные за день, и наблюдения за своим самочувствием.
Как правило, к «запрещенной» пище относятся :
- жареные, копченые и соленые продукты;
- все виды консервов; бульонные кубики, желатин и блюда с ними;
- любые виды сыров, майонез, мороженое, молочные продукты с добавками;
- сливочное масло с добавлением растительных жиров, маргарин и изделия с ними;
- любые специи, пряности; картофель, картофельный крахмал и изделия с ними;
- помидоры, томатная паста, кетчуп;
- любые фрукты и ягоды, сухофрукты;
- огурцы, перец, кабачки, кукуруза, редиска, редька;
- халва, арахис, мед, патока, варенье, джемы, соки; алкоголь;
- безалкогольные напитки промышленного производства (кроме минеральной воды без газа).
- мясо, рыба, птица, натуральные морепродукты — в отварном виде (бульоны изредка);
- натуральные молочные продукты;
- яйца (лучше диетические, деревенские);
- подсолнечное масло (по 1-2 ст. ложки в день);
- морская капуста (сушеная) вместо соли, но не более 1-2 ч. ложек в день;
- хлеб, испеченный на хлебозаводе;
- морковь, капуста, свекла и 2-3 зубчика чеснока в день;
- чай, кофе, какао с сахаром.
Эта диета — часть лечебных мероприятий, назначаемых специалистом, но без нее лечение будет малоэффективным.
А если вы не страдаете аспириновой астмой, а страдаете излишним весом, тогда стоит обратить внимание на дробное питание для похудения . При такой диете вам не придется изнурять себя голодом!
О существовании бронхиальной астмы знают практически все. И именно для людей с этим заболеванием в инструкции к предусмотрен отдельный пункт, предупреждающий о возможных побочных эффектах. Связано это с тем, что существует аспириновая бронхиальная астма, и приём подобных средств может не только не принести пользы, но и заметно навредить здоровью.
Поговорим подробнее об этом заболевании, его симптоматике, а также способах лечения и профилактики.
Итак, что представляет собой заболевание, о котором пойдёт речь? Аспириновая астма — это одна их форм бронхиальной астмы. Появляется она в результате непереносимости организмом препаратов, содержащих в своём составе кислота и другие НПВП).
Как правило, заболевание начинает проявлять себя после перенесённой атопической бронхиальной астмы, поэтому среди детей оно не встречается. Обычно патология поражает людей в возрасте от 30 до 50 лет. При этом, как показывает статистика, чаще от нее страдают женщины, а не мужчины.
Появление аспириновой астмы связано с нарушениями обмена некоторых видов кислот в организме. Способствовать этому может наследственная предрасположенность либо вирусные инфекции.
У здоровых людей в организме под воздействием фермента циклооксигеназы превращается в вещества, которые способствуют появлению воспалительной реакции (тромбоксан, простогландин). Принцип действия ацетилсалициловой кислоты и других НПВП состоит в том, что аспирин, который находится в их составе, блокирует этот фермент, и развитие воспалительной реакции прекращается.
У больных аспириновой бронхиальной астмой наблюдаются некоторые отличия в работе организма. Вместо циклооксигеназы для переработки арахидоновой кислоты он использует липоксигеназу. Это провоцирует образование лейкотриенов, которые способствуют отёку бронхов, а также появлению вязкой мокроты и сильного спазма. Результатом этого становится развитие приступа сильного удушья.
Как уже говорилось выше, аспирин содержится не только в ацетилсалициловой кислоте, но и во многих других Наиболее известные из них следующие:
- «Диклофенак».
- «Индометацин».
- «Кеторолак».
- «Мелоксикам».
- «Фенилбутазон».
- «Ибупрофен».
- «Кетопрофен».
- «Лорноксикам».
- «Нимесулид».
- «Фенилбутазон.
Кроме этого, с особой осторожностью нужно относиться к приёму таблеток, покрытых оболочкой жёлтого цвета. В их составе может быть тартазин, применение которого категорически запрещено при аспириновой бронхиальной астме.
Всем известно, что НПВП обладают отличным жаропонижающим, противовоспалительным и обезболивающим эффектом. Что делать, если их применение просто необходимо? Какое можно принять обезболивающее при аспириновой астме?
Очень эффективным средством является «Парацетамол». Он отличается быстрым действием и практически не вызывает симптомов непереносимости аспириновых препаратов. Но перед его применением обязательно необходимо проконсультироваться с врачом для определения максимально допустимой дозы во избежание проявления побочных реакций.
Как проявляет себя аспириновая могут отличаться в зависимости от степени тяжести заболевания. Рассмотрим те варианты, которые являются точными показателями патологического процесса.
Во-первых, для аспириновой астмы характерно развитие ринита. Он сопровождается заложенностью носа, появлением из него выделений и снижением обоняния. Могут наблюдаться боли в лобной части головы. Кроме этого, в носу и носовых пазухах могут появиться полипы.
Во-вторых, аспириновая астма провоцирует возникновение сильного приступа удушья. Иногда это приводит к потере сознания. В некоторых случаях заболевание может стать причиной появления крапивницы, сильного зуда, желудочно-кишечных расстройств и конъюнктивита.
Аспириновая астма не является врождённым заболеванием, поэтому до определённого момента о ней могут даже не догадываться. Симптомы появляются уже спустя 5-10 минут после приёма НПВП, поэтому при их обнаружении важно принять все необходимые меры:
- Промывание желудка. Для этого больному нужно выпить около одного литра кипячёной воды и нажать на корень языка, чтобы спровоцировать появление рвотного рефлекса. Если после проведенного действия таблетка выпала, никакие особые меры больше предпринимать не нужно. Если нет, то переходим ко второму пункту.
- Не допустить отравление организма и продолжение развития аллергических реакций. Для этого нужно выпить 10 таблеток активированного угля и одну таблетку какого-либо антигистаминного препарата («Кларитин», «Тавегил», «Супрастин» и т. д.).
При этом после окончания приступа необходимо обязательно обратиться к аллергологу. Он проведет специальные тесты на выявление заболевания и назначит необходимое лечение. При этом будут учитываться все возможные особенности организма.
Лечение аспириновой астмы проходит только в условиях стационара под постоянным присмотром специалистов. Это поможет избежать или вовремя устранить появление возможных реакций и побочных эффектов.
Одним из способов лечения является проведение десенситизации. Суть процесса состоит в том, что больному дают препараты, в составе которых есть аспирин. Происходит это через равные промежутки времени с постоянным увеличением дозы активного вещества. Метод является довольно жёстким и часто может заканчиваться приступами удушья. Именно поэтому рекомендуется проводить увеличение дозы аспирина один раз в сутки, а не во время каждого приёма.
Существуют некоторые противопоказания к использованию данного способа лечения: беременность, язва желудка либо двенадцатиперстной кишки, кровоточивость. В этих случаях аспирин применяется в виде ингаляций.
Если наблюдается плохая переносимость пациентом десенситизации, сначала назначается проведение гемосорбции. При слабой симптоматике заболевания этого процесса бывает достаточно для полного излечения. Если же нет, то через неделю опять проводится десенситизация.
По окончанию курса лечения больному назначается приём аспирина на протяжении года уже в амбулаторных условиях. Делать это нужно после еды, запивая достаточным количеством щелочной минеральной воды. В результате организм привыкает к и аллергические реакции больше не возникают.
Для уменьшения выработки лейкотриенов, которые и являются провокаторами развития заболевания, практикуется использование антагонистов. Применение этих препаратов возможно в виде таблеток либо с помощью ингаляций. Важно запомнить, что эти средства необходимо использовать только в сочетании с другими составляющими терапии, так как они не способны самостоятельно победить заболевание. Хотя общее количество приступов после их применения заметно уменьшается.
Параллельно с лечением аспириновой астмы происходит избавление и от сопутствующих заболеваний: синусита, ринита и так далее. Для этого используют симптоматическую терапию.
Для успешного лечения не достаточно приёма лекарственных препаратов. Ещё одним обязательным условием является соблюдение режима питания. Что можно и нельзя использовать в пищу при диагнозе «аспириновая астма»? Диета, разработанная специалистами, запрещает следующие продукты:
- Мясные: колбасы и колбасные изделия, буженина, ветчина.
- Фрукты и ягоды: абрикосы, апельсины, яблоки, персики, виноград, сливы, изюм, дыня, чернослив, клубника, малина, ежевика, чёрная смородина, вишня.
- Овощи: огурцы, картофель, перец (сладкий и горький), помидоры, кабачки.
- Морепродукты: креветки.
- Злаковые: кукуруза и попкорн.
- Сладости: жевательная резинка, карамель, мёд, варенье, конфеты с ароматизаторами мяты, лакрицы, фруктов и ягод.
- Полуфабрикаты и консервы.
- Алкоголь: сухое вино, шампанское, пиво.
Несмотря на немалое число запретов, больным можно без опаски употреблять крупы, яйца, молочные продукты, домашнее мясо (в малых количествах), рыбу и т. д. Главное, на что следует обращать внимание при покупке, — состав продукта. В нём не должно быть салицилатов, даже в самых малых количествах.
Как уберечь себя от появления признаков такого заболевания, как аспириновая астма? В первую очередь нужно исключить из употребления все препараты, в составе которых содержится аспирин, салициллаты, тартазин. В предыдущем разделе мы рассмотрели список запрещённых продуктов, поэтому не будем повторно обращаться к этому вопросу.
Тем, кто ещё не знает о наличии у себя возможного заболевания, нужно с осторожностью относиться к приёму аспириносодержащих препаратов и НПВП, чётко придерживаться инструкции и максимально разрешённой дозировки, не использовать их не по назначению.
Также всем нужно ознакомиться с порядком действий во время приступа астмы. Как говорится, предупреждён — значит, вооружён.
Разновидность болезни, при которой причиной осложнений становится повышенная чувствительность к аспирину, носит название «аспириновая астма». Каждое десятилетие увеличивается количество больных тяжелым хроническим заболеванием — бронхиальной астмой. Причиной астмы является чрезмерная чувствительность верхних дыхательных путей к внешним факторам. Провокаторами бронхиальной астмы могут быть как вирусные инфекции, так и аллергия на различные вещества.
Аспириновая астма — это особый вариант бронхиальной астмы, при котором одним из основных провоцирующих факторов являются противовоспалительные нестероидные препараты. Аспириновую астму выделяют, как особую форму бронхиальной астмы, схожую с ней по своим симптомам. Как при бронхиальной астме, пациенты многие годы страдают от приступов одышки и мучительного кашля, иногда перерастающего в удушье, что ограничивает их в различных жизненных проявлениях.
Своеобразие аспириновой астмы в том, что в качестве основной причины выступают противовоспалительные нестероидные препараты. Многие пациенты ошибочно считают, что причиной аспириновой астмы может стать только препарат, давший ее название — аспирин. На самом деле схожую химическую структуру имеет большая группа таких лекарств, как анальгин, аскофен, баралгин, диклофенак, ибупрофен, седалгин, цитрамон. Следует исключить желтый краситель тартразин и таблетки в желтой оболочке, такие как но-шпу.

Для этой разновидности астмы характерно тяжелое состояние пациентов. На ранней стадии заболевания обнаруживаются нарушения иммунной и эндокринной системы. Больные жалуются на заложенность носа и обильные выделения, которые могут продолжаться круглый год. При приеме аспирина резко ухудшается самочувствие. Классические симптомы заболевания — это непереносимость препаратов НПВС, ринит и полипы в носу. Последних двух признаков при аспириновой астме может и не быть.
Опасность аспириновой астмы в том, что иногда при бронхиальной астме используются нестероидные препараты. Например, с целью купирования приступа удушья могут ввести баралгин, в состав которого входит противовоспалительный препарат анальгин. Применение таких препаратов может вызвать еще более сильный приступ удушья и привести к тяжелым последствиям, вплоть до летального исхода .
Лечение аспириновой астмы практически не отличается от лечения обычной формы данного заболевания. Аспириновая астма имеет одну основную особенность: пациентам противопоказаны нестероидные противовоспалительные препараты. Осторожно нужно принимать парацетамол.Необходима своевременная диагностика непереносимости нестероидных препаратов. В целях диагностики обычно используют провокационные пробы с аспирином. Больным дают небольшую дозу препарата и регистрируют показатели внешнего дыхания. Проводить этот анализ следует очень осторожно. В центре, где проводится анализ, обязательно должно быть реанимационное отделение. Выделяют три степени тяжести болезни:
- легкая: редкие дневные и ночные приступы, которые могут проходить самостоятельно;
- средняя: ночные приступы чаще двух раз в месяц;
- тяжелая: частые приступы, опасные для жизни. Больному часто требуется госпитализация.
Полностью вылечить аспириновую астму невозможно. Но проводимая терапия позволит облегчить состояние пациента. Для этого часто больным делают ингаляции. Людям с заболеванием аспириновой астмой назначают ингаляционные кортикостероиды, например:
- флунизолид;
- будесонид;
- флутиказона пропионат.
Десинтизация аспирином. В некоторых случаях отказаться от аспирина невозможно по жизненным показаниям, например, при ревматических болезнях. Феномен нечувствительности больного к повторным дозам делает возможным такое лечение. В начале курса дают около 10 мг аспирина, затем повышают дозу до 650 мг. Потом пациентам длительное время вводят поддерживающие дозы аспирина. Оперативное вмешательство. В лечении аспириновой астмы иногда используется такой метод, как удаление полипов из носовой полости. В результате операции улучшается носовое дыхание и в целом состояние пациента.
Лечение должно проводиться только под наблюдением квалифицированных специалистов.
Аспириновая бронхиальная астма — это не тот случай, когда можно заниматься самолечением.

Непереносимость аспирина наблюдается примерно у 30% детей с бронхиальной астмой. Детей могут беспокоить приступы сухого кашля, затрудненное дыхание, особенно ночью и в утренние часы. При лечении заболевания часто используют кортикостероиды. Для правильной терапии необходимо своевременно диагностировать разновидность бронхиальной астмы. Диагностика заболевания у детей имеет свои сложности.
Что касается последней группы, то провоцирующие вещества содержатся в них в очень малых количествах, поэтому вряд ли разумно исключать их полностью из своего рациона, тем более в них много полезных веществ. Однако стоит знать об их особенностях и не переедать, особенно пациентам, у которых тяжелая форма этого заболевания.
Обычно проводимый метод провокационной пробы слишком опасен, чтобы применять его к детям. Применяется и другой метод — высокоэффективная жидкостная хроматография, с помощью которой определяют количество высвобожденных лейкоцитами лейкотриенов под воздействием индометацина. Проводится с помощью анализа венозной крови пациента. В любом случае, родителям следует наблюдать, какую реакцию вызывают у ребенка принимаемые препараты, чтобы отмечать любые ухудшения. Это поможет врачу установить правильный диагноз.
Доза препарата подбирается в зависимости от тяжести заболевания. Ведущую роль в доставке препарата играют ингаляционные аппараты — небулайзеры. Они обеспечивают максимальное попадание лекарственного вещества в дыхательные пути. Ультразвуковые небулайзеры пациент может носить с собой.
Чаще всего астму и аспирин связывает риск тяжелых аллергических реакций . У людей с астмой аллергия на аспирин или чувствительность к нему обычно провоцирует появление не крапивницы или других распространенных симптомов аллергии, а приступов астмы. Согласно имеющимся докладам и исследованиям, чувствительность к аспирину имеется только у небольшого количества пациентов с астмой. Причины, частота и степень тяжести неблагоприятных реакций на аспирин у пациентов с астмой изучались в ходе нескольких исследований, которые проводились на протяжении 20-го и 21-го веков.
Первоначальное исследование, показавшее, что определенные люди с астмой испытывают при приеме аспирина тяжелые приступы своего заболевания, было проведено в 1920-х годах. Дальнейшие исследования, проведенные в 1960-х годах, подтвердили возможность существования связи между астмой и аспирином, в особенности у тех пациентов, у которых имеются носовые полипы. Сегодня у небольшого процента пациентов с астмой наблюдается то, что известно как синдром Самтера или триада Самтера. Это сочетание наличия носовых полипов, астмы и чувствительности к аспирину. Пациенты, у которых присутствуют все три проблемы, подвержены при попадании в их организм аспирина или аспирин-содержащих препаратов риску тяжелых, и даже смертельных приступов астмы .
Специалисты выдвигают различные мнения относительно того, сколько людей входит в группу риска в отношении сочетания астмы и чувствительности к аспирину. Некоторые считают, что синдром Самтера или другие формы аспирин-чувствительной астмы имеют менее пяти процентов пациентов с астмой. Другие специалисты называют цифры между 10 и 20 процентами.
Большинство экспертов советуют пациентам с астмой избегать приема любых аспирин-содержащих или подобных аспирину средств.
В число таких средств, называемых нестероидными противовоспалительными препаратами, входят ибупрофен , напроксен и другие нерецептурные болеутоляющие, обладающие свойствами, схожими со свойствами аспирина. Что касается причин, аспирин может вызывать тяжелые приступы астмы у пациентов с аспирин-чувствительной астмой в связи с аномалиями в процессе обработки организмом арахидоновой кислоты.
Арахидоновая кислота – это неотъемлемая составляющая естественной воспалительной реакции, заложенной в каждом живом существе. Это химическое вещество контролирует, как и когда мышцы и сосуды сокращаются и расширяются. Аспирин блокирует выработку простагландина, вещества, которое помогает сдерживать воспалительную реакцию. В результате, организм вырабатывает слишком много лейкотриенов, что приводит к нерегулируемому воспалению, в частности в органах бронхиальной системы.
Тяжелая реакция возникает не у всех пациентов с астмой и чувствительностью к аспирину. Наиболее часто тяжелые приступы наблюдаются у пациентов с синдромом Самтера. Хотя, пациенты могут сталкиваться с тяжелыми реакциями на аспирин вне зависимости от наличия у них синдрома Самтера. Большинство пациентов с астмой не проявляют признаков чувствительности к аспирину, пока не достигают взрослого возраста, при этом средний возраст появления неблагоприятных реакций – 20-30 лет. Наиболее распространенный метод лечения – это отказ от аспирина, хотя некоторым пациентам может требоваться специальная диета, медикаментозное лечение или хирургическая операция по удалению полипов.
Аспириновая астма — это лишь надводная часть айсберга, а целиком эту глыбу зовут непереносимостью нестероидных противовоспалительных препаратов (НПВП). Безусловно, это одна из самых серьезных форм нежелательных реакций на ацетилсалициловую кислоту (аспирин) и родственные ей вещества, но далеко не самая распространенная. При этом сами лекарства группы НПВП — лишь один из источников проблем для людей, которые страдают той или иной формой непереносимости.
Заболит ли у человека голова, поднимется ли температура, разовьется ли артрит — во всех этих ситуациях на помощь придут лекарства из группы НПВП. Все они обладают жаропонижающим, обезболивающим и противовоспалительным эффектами. Однако у некоторых людей под действием НПВП биохимические процессы ошибочно «переключаются» на синтез лейкотриенов, которые сами вызывают воспаление и симптомы непереносимости.
Симптомы эти могут быть самыми различными, но чаще всего поражаются дыхательные пути в виде насморка, полипоза носа, кашля или бронхоспазма (в разных сочетаниях). Если у человека возникает бронхоспазм при приеме НПВП, то говорят об аспириновой астме, которая может быть отдельной формой заболевания или присоединяться к уже существующей атопической бронхиальной астме.
Не менее распространены поражения кожи — различные дерматиты, крапивница, отек Квинке; возможны головные боли и боли в животе, а также другие симптомы. В тяжелых случаях наблюдаются анафилактические реакции, опасные для жизни, и риск их особенно велик у людей с аспириновой астмой.
В этой статье мы не будем останавливаться на том, как диагностируют и лечат аспириновую астму и вообще непереносимость НПВП, а только постараемся рассказать, как уменьшить риск серьезных реакций, которые возможны у таких людей при случайном приеме НПВП или контакте с салицилатами (веществами, родственными ацетилсалициловой кислоте).
Прежде всего, надо полностью исключить прием аспирина и других НПВП. Эти препараты широко распространены, в том числе в составе комбинированных лекарств (от простуды и гриппа, от похмельного синдрома и т.п.). Лучше лишний раз уточнить, что именно содержится в составе лекарства, даже если вам его назначил врач. Вот лишь некоторая часть из множества НПВП.
- ацетилсалициловая кислота (аспирин, тромбоАСС);
- диклофенак (вольтарен, раптен);
- ибупрофен (бурана, нурофен);
- индометацин;
- кетопрофен (артрозилен);
- кеторолак (кетолак, кеторол);
- лорноксикам (ксефокам);
- мелоксикам (мирлокс);
- нимесулид (найз);
- парацетамол (панадол, калпол);
- фенилбутазон (анальгин) и др.
Однако салицилаты содержатся не только в том, что продается в аптеке по рецепту (или без рецепта). Мы каждый день сталкиваемся с ними, используя самую разную косметику и парфюмерию, где салицилаты обеспечивают антибактериальные и консервирующие эффекты. Салицилаты можно найти в духах и одеколонах, шампунях и пене для ванн, лосьонах, кремах и другой косметике, средствах от мозолей и прыщей, мятной зубной пасте, креме для бритья и т.д.
Между тем огурцы и кабачки (вполне зеленые) содержат намного больше салицилатов, чем желтая репа или красная свекла, а перец занимает одно из первых мест по «салицилатности» независимо от цвета. Даже наоборот — в «зеленых» (в смысле недозревших) плодах салицилатов больше, чем в спелых. В общем, по цвету продукта судить о его опасности нельзя. но можно для этого использовать вот такую цветную таблицу, где уровень опасности возрастает от зеленого к красному.
У каждого человека своя чувствительность к разным продуктам, да и одно яблоко не похоже на другое, но все же эти данные надо принять к сведению. Отметим еще, что содержание салицилатов нарастает в плодах от сердцевины к поверхности, поэтому кожуру лучше снимать даже с самой безобидной груши. Это же относится и к листовым культурам (салат, капуста), у которых стоит убрать внешние листья.
К счастью, большинство действительно незаменимых продуктов питания не содержит салицилатов: это практически все продукты животного происхождения (мясо, птица, яйца, молоко, сыр, рыба), различные крупы и злаки (пшеница, рожь, овес, рис, гречка и т.д.), подсолнечное и сливочное масло. Правда, и в этом ряду найдутся исключения. Среди мясных продуктов надо отказаться от печени, среди морепродуктов — от креветок, среди сыров — от утонченных сортов с плесенью, а из числа злаков — от кукурузы (и попкорна).
Свободны от салицилатов только натуральные продукты, поэтому надо исключить из своего меню все консервы и полуфабрикаты, а также пищу не домашнего приготовления (в том числе любые колбасы и сосиски). В кафе даже мясное блюдо может содержать салицилаты — за счет долгого хранения, добавления специй, «неправильного» масла или других дополнительных ингредиентов.
Внимательным надо быть и при покупках в магазине — не ленитесь прочесть, что входит в состав кондитерских изделий, разных йогуртов и творожных продуктов. Помните, что при непереносимости салицилатов нельзя употреблять варенья и джемы, мед, а также карамель, жевательную резинку и другие сладости, которые ароматизированы фруктово-ягодными добавками, мятой или лакрицей. Категорически запрещены и различные маринованные продукты. Из числа алкогольных напитков относительно безопасными можно считать водку и виски, но учтите, что спиртное может спровоцировать аллергическую реакцию на другие пищевые продукты.
Пациентов нередко пугают желтыми таблетками, которые получили свой цвет от тартразина (его кодовое обозначение Е102). На самом деле наличие перекрестной непереносимости аспирина и тартразина не доказано, а сам тартразин запрещен к использованию в составе лекарственных средств приказом Минздрава РФ еще в 1998 году.
Впрочем, это вещество, получаемое из каменноугольного дегтя, по-прежнему применяется в пищевой промышленности, потому как это самый дешевый из желтых красителей. Не будучи опасным для людей с аспириновой непереносимостью, он вызывает массу других проблем, особенно у детей. Но это уже отдельная тема, поэтому о тартразине, сульфитах, глутамате и других малополезных добавках к пище, читайте в статье «Химия, которую мы едим».
источник