Бронхиальная астма – это хроническое заболевание дыхательных путей, характеризующееся наличием их воспаления. Именно это воспаление играет ключевую роль в проявлении клинических признаков болезни, от его интенсивности зависят частота и продолжительность фаз обострения и ремиссии.
Патогенез бронхиальной астмы составляют иммунологические и не иммунологические факторы. Пусковым механизмом развития гиперреактивности бронхов, их обструкции является воспаление, на которое влияют различные клеточные элементы (эффекторные клетки) и высвобождаемые ими химические вещества (медиаторы). К таким клеточным элементам относят:
- тучные клетки;
- Т-лимфоциты;
- эозинофилы;
- нейтрофилы;
- макрофаги.
При длительном воздействии аллергена на эффекторные клетки происходит реакция в виде освобождения медиаторов, вызывающих воспаление немедленного либо замедленного типа. Соответственно, бронхиальное воспаление может протекать в две фазы.
- Ранняя фаза.
Под действием первичных эффекторных клеток (тучных клеток) и основных их медиаторов (гистаминов), случается резкий бронхоспазм. - Поздняя фаза.
В этом случае воспаление развивается уже за счет активации эффекторных клеток крови, которые, в норме, не присутствуют в бронхах. Это моноциты, эозинофилы, нейтрофилы. Они высвобождают метаболиты арахидоновой кислоты (лейкотриены), по причине которых возникают отечность и бронхиальная обструкция.
Под воздействием медиаторов вторичных эффекторных клеток случается хроническое воспаление бронхов, этим и обуславливается длительность течения бронхиальной астмы. Влияние их на дыхательные пути может проявляться:
- бронхоспазмом;
- сужением бронхиальных просветов за счет отечности слизистой;
- повышением проницаемости сосудов;
- гиперсекрецией мокроты;
- повреждением бронхиального эпителия.
Эозинофилы и их медиаторы способны также проникать в ткани под бронхиальным эпителием, повреждая их и делая более проходимыми для аллергенов. Таким образом, обострение болезни произойдет теперь уже при условии менее длительного и интенсивного контакта с раздражителем (для ответной реакции бронхиального дерева будет нужна стимуляция с более низким уровнем).
Бронхиальная астма характеризуется волнообразным течением: фаза обострения сменяется фазой ремиссии. Продолжительность этих фаз может быть различной.
Вне фазы обострения болезнь может никак не давать о себе знать либо же приступы удушья возникают единично, купировать их самостоятельно удается без труда. Но добиться ремиссии, особенно стойкой, при которой бронхиальная астма не дает о себе знать два года и более, очень непросто. Для этого часто приходиться полностью перестраивать свою жизнь. Чтобы обострения не случались, врачи рекомендуют:
- выявить причины заболевания;
- ответственно и в полном объеме проходить назначенное лечение;
- соблюдать гипоаллергенный быт;
- исключить или существенно ограничить контакт с аллергеном на работе;
- соблюдать диету;
- выбрать благоприятную для проживания экологию (если нет возможности жить вне загрязненного города, то необходимо хотя бы периодически выезжать за его пределы или проходить санаторно-курортное лечение у моря, в горах);
- быть физически активным (пойти в бассейн, на ушу или йогу);
- во избежание частых простудных заболеваний предпринимать меры по укреплению иммунитета.
Бронхиальная астма в период обострения характеризуется частыми и тяжелыми приступами удушья. У этих приступов есть две основные причины:
- собственно наличие бронхиальной астмы;
- присутствие факторов, вызывающих обострение, так называемых триггеров (аллерген, вирусная или бактериальная инфекция, физическая или психоэмоциональная нагрузка, прочее).
Для начала обострения болезни необходимо, чтобы эти причины присутствовали в совокупности.
Удушье при обострившейся астме происходит в три периода:
- Период предвестников.
Он может стартовать непосредственно до приступа удушья (за считаные минуты) или задолго до него (за несколько дней или недель). «Опытный» астматик способен различить эти предвестники и вовремя предпринять профилактическое лечение. Обычно, удушью предшествуют:
- ринит;
- чихание;
- приступообразный непродуктивный кашель;
- усиление одышки.
Этот период необязательный, иногда астматические приступы случаются внезапно, без каких-либо предвестников.
- Период разгара.
Экспираторное удушье наступает в любое время суток, но чаще ночью. Вне зависимости от причины, его признаки — это:
- чувство сдавленности и сжатия в грудной клетке;
- при коротком и глубоком вдохе выдох получается медленным, судорожным, затрудненным;
- слышные на расстоянии хрипы и свисты на выдохе;
- вынужденное положение больного во время приступа, которое он принимает, пытаясь облегчить собственное тяжелое состояние;
- цианоз, бледность;
- холодный пот;
- учащение пульса (иногда);
- повышение температуры до субфебрильной (иногда);
- повышение артериального давления (иногда);
- беспокойство и страх.
Иногда астматическое удушье сопровождается кашлем с высвобождением скудной мокроты.
Тяжелое, затяжное обострение астмы, при котором происходят приступы длительные, устойчивые к стандартным методам купирования, сопровождающиеся остро прогрессирующей дыхательной недостаточностью, называют астматическим статусом.
- Период обратного развития.
Он продолжается от нескольких секунд до нескольких суток. В это время могут сохраняться затрудненное дыхание, ощущение слабости, упадок сил, сонливость, депрессия.
Лечение обострившейся бронхиальной астмы происходит в два этапа: амбулаторно и стационарно.
Вне пульмонологического стационара может происходить лечение больного с легким среднетяжелым обострением астмы только при условии, что он умеет адекватно оценить свое состояние, осведомлен о методах самопомощи и умеет их применять. Показатели внешнего дыхания он измеряет с помощью пикфлуометра. Необходимо отметить, что у такого способа лечения есть определенные риски. В частности, высока вероятность развития астматического статуса и даже летального исхода у некоторых категорий больных (например, тех, кто принимает внутрь стероидные препараты, имеет психические болезни, или не соблюдает план лечения бронхиальной астмы).
Лечение амбулаторно включает в себя применение:
Лечение бронхиальной астмы, если она обострилась частыми приступами удушья, происходит бронходилататорами типа теофиллинов, бета-агонистами короткого действия, антихолинергическими средствами, гормональными (глюкокортикостероидными) препаратами.
Глюкокортикостероиды, бета-агонисты и антихолинергические средства выпускаются в форме карманных аэрозольных ингаляторов, такие у астматика должны быть всегда под рукой. Пример такого препарата – Беротек.
Вентолином или Сальбутомолом можно подышать через небулайзер. Этот аппарат должен быть в доме астматика обязательно.
И теофиллины (Эуфиллин, Неофиллин) применяются внутрь.
Это глюкокортикостероиды (бетаметазон, дексаметазон, гидрокортизон, преднизолон, другие), которые снимают бронхиальное воспаление, то есть ими происходит непосредственное лечение астмы во время обострения.
Многие больные бронхиальной астмой боятся принимать гормональные препараты из-за риска возникновения побочных реакций. Но эндокринные, сердечно-сосудистые и ортопедические заболевания могут возникать при длительном приеме гормонов в виде таблеток или уколов. Вдыхаемые ингаляционно, они воздействуют непосредственно на бронхиальное дерево, побочные реакции возникают крайне редко.
Если же лечение глюкокортикостероидами игнорируется больным, это может привести к ухудшению его состояния.
К ним относятся бета-агонисты длительного действия, которые поддерживают просветы бронхов расширенными.
Если после астматических приступов у больного присутствует кашель, облегчить отхаркивание мокроты ему помогут препараты-муколитики (АЦЦ, Бронхолитин, Мукалтин и другие).
Лечение тяжелого обострения астмы происходит в стационаре.
Обострение астмы нельзя игнорировать, даже если оно проявляется в легкой форме. Помимо значимого ухудшения состояния больного в этот период возможны такие осложнения, как дыхательная недостаточность, развитие астматического статуса, эмфиземы легких, легочного сердца, а также возникновения пневмоторакса.
источник
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 10 лет.
Бронхиальная астма (БА) — заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. [1] Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%). [2] [3]
На появление и развитие БА влияет ряд причин.
Внутренние причины:
1. пол (в раннем детстве преимущественно болеют мальчики, после 12 лет девочки);
2. наследственная склонность к атопии;
3. наследственная склонность к гиперреактивности бронхов;
Внешние условия:
1. аллергены:
- неинфекционные аллергены: бытовые, пыльцевые, эпидермальные; грибковые аллергены;
- инфекционные аллергены (вирусные, бактериальные);
2. инфекции дыхательных путей. [4]
Характерные симптомы БА, на которые жалуются большинство больных, включают:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Проявления БА изменчивы по своей тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА. [9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры). [10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным. [8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1 [10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Сегодня, к сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Европейскими рекомендациями предложен ступенчатый подход к лечению:
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для терапии БА важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Самым современным и исследованным методом лечения аллергической БА с подтвержденной эффективностью является АСИТ (аллерген-специфическая иммунотерапия). АСИТ на данный момент является единственным способом терапии, который меняет развитие болезни, действуя на механизмы патогенеза астмы. Если вовремя провести АСИТ, данное лечение способно приостановить переход аллергического ринита в астму, а также пресечь переход легкой формы в более тяжелую. А также преимущества АСИТ — это возможность не дать появиться новым сенсибилизациям.
АСИТ при БА проводится пациентам с:
- легкой или средней тяжести формой заболевания (цифры ОФВ1 должны быть не менее 70% от нормы);
- если симптомы астмы не полностью контролируются гипоаллергенным бытом и лекарственной терапией;
- если у пациента имеются риноконъюнктивальные симптомы;
- если пациент отказывается от постоянной формакотерапии;
- если при проведении фармакотерапии возникают нежелательные эффекты, которые мешают пациенту.
Сегодня мы можем предложить пациентам следующие виды АСИТ:
- инъекционное введение аллергенов
- сублингвальное введение аллергенов
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
источник
Бронхиальная астма – это хроническое воспалительное заболевание бронхиального дерева. В отличие от других хронических заболеваний воспаление при бронхиальной астме аллергическое. Каждый больной, прошедший обучение, должен это четко понимать. Также как и при любом другом хроническом заболевании (сахарный диабет, гипертоническая болезнь), обязательно соблюдение определенных мероприятий практически постоянно.
Базисное лечение астмы включает использование двух групп препаратов:
ДИНАТРИЯ КРОМОГЛИКАТ (ИНТАЛ), НЕДОКРОМИЛ НАТРИЯ (ТАЙЛЕД), ДИТЭК – комбинированный препарат динатрия кромогликата и фенотерола, а также ингибиторы лейкотриеновых рецепторов: МОНТЕЛУКАСТ И ЗАФИРЛУКАСТ.
ингаляционные и таблетированные глюкокортикостероиды.
Натрия кромогликат – препарат, применяемый для базисного лечения бронхиальной астмы. Он обладает мембраностабилизирующим действием (стабилизирует мембраны тучных клеток). Препарат выпускается в виде капсул, содержащих порошок интала, дозированного аэрозоля, глазных капель и капсул для перорального применения. Для ингаляций используют порошковую форму с помощью устройства СПИНХАЛЕР и ингаляторы с дозированными аэрозолями. Препарат эффективен при атопической астме и астме физического усилия. Если больной не находится в состоянии стойкой ремиссии, за 15-20 минут до приема интала необходимо сделать вдох бронходилятатора. Больным необходимо объяснять, что ИНТАЛ не применяется для снятия бронхоспазма.
Дитек (фенотерола гидробромид + динатрия кромогликат) комбинированный препарат, обладающий одновременно бронхолитическим и противовоспалительным действием. Применяется как для купирования приступа удушья, так и для профилактического лечения. Используется по 2 дозы 4 раза в день.
Тайлед (недокромил натрия) – препарат близкий по своей структуре к динатрию кромогликату, но обладающий более высокой противовоспалительной активностью. Выпускается в форме аэрозоля. Применяется по 2 дозы 2 раза в сутки.
Препараты зафирлукаст (АКОЛАТ) и монтелукаст (СИНГУЛЯР) выпускаются в таблетках и применяются в зависимости от степени тяжести течения бронхиальной астмы, чаще по 1 таблетке 2 раза в день. Они не являются гормональными препаратами.
По вопросам назначения гормональных препаратов всегда возникает множество вопросов. Часто назначение глюкокортикостероидов вызывает противодействие со стороны пациентов. Наиболее частые причины, которые называютпациенты: «Если я начну применять гормоны, то
· окажусь привязанным к ним на всю жизнь и без них обходиться не смогу;
· возможно развитие различных осложнений;
· не смогу оставаться нормальной женщиной, родить полноценного здорового ребенка;
· их прием скажется на моих мужских способностях».
И вытекающее из всего этого заблуждение – «Моя болезнь еще не так тяжела, и я вполне могу обходиться без гормонов». В основе подобного страха лежит незнание.
Прежде чем говорить о гормональных препаратах, необходимо рассказать больным о том, что гормоны вырабатываются в организме человека железами внутренней секреции и регулируют нормальное течение всех жизненных процессов. Избыток или недостаток разных гормонов приводит к тяжелым заболеваниям. Недостаток инсулина ведет к сахарному диабету, при избытке гормонов щитовидной железы развивается одна из форм зоба.
Из всех многочисленных видов гормонов, вырабатываемых организмом, для лечения бронхиальной астмы используется только одна группа – синтезируемые в надпочечниках КОРТИКОСТЕРОИДЫ. Глюкокортикоидные гормоны являются важнейшим средством лечения бронхиальной астмы, поскольку обладают мощным противовоспалительным действием. Здесь важно напомнить слушателям, что в основе астмы лежит воспаление. Необходимо продемонстрировать плакат и показать, что происходит с бронхами во время приступа бронхиальной астмы: сужение просвета за счет спазма, отека и образования секрета. На все компоненты воспаления гормоны оказывают влияние, поэтому их широко применяют в лечении астмы. В настоящее время рекомендуют использовать гормональные препараты уже на самых ранних стадиях заболевания, так как на поздних стадиях, несмотря на высокие дозы препаратов, не удается достичь желаемого результата. Причиной этого является гипертрофия мышц стенок бронхов на поздних стадиях течения бронхиальной астмы. Следовательно, целью лечения является предупреждение развития этих процессов путем длительного и эффективного снижения интенсивности воспаления в бронхах.
Дата добавления: 2014-01-04 ; Просмотров: 225 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Бронхиальная астма относится к разряду тяжелых заболеваний дыхательной системы. Воспаление при бронхиальной астме влияет на формирование основных симптомов патологии, частоту их проявления. Любые болезни, возникающие на фоне астмы, требуют особого внимания, поскольку сопряжены с дополнительными рисками для здоровья и жизни человека.
Воспаление всегда возникает как реакция на воздействие какого-либо повреждающего фактора. Эта реакция играет важную защитную роль. С помощью такого физиологического механизма организм пытается изолировать и отторгнуть проблемную зону, чтобы продолжать функционировать в привычном ритме.
Основное обстоятельство, влияющее на развитие бронхиальной астмы, связано с воздействием физических и химических факторов на бронхи. Аллергены, холодный, влажный воздух, повышенная физическая нагрузка провоцируют приступы заболевания.
При бронхиальной астме определенные клетки (эозинофилы, тучные клетки, макрофаги, Т-лимфоциты, нейтрофилы) под воздействием аллергенов или физических факторов синтезируют медиаторы. Массированный выброс этих соединений вызывает отек, уменьшение внутреннего просвета дыхательных путей. Развивается воспаление. Возникающий бронхоспазм ведет к затруднению прохождения воздуха по бронхам и легким, нарушается подача кислорода к жизненно важным органам.
Бронхиальная астма характеризуется сменой периодов обострения болезни стадиями угасания симптомов. Чаще всего обострение приходится на ночные часы. Провоцирует появление приступов контакт с аллергеном, резкая смена температуры окружающей среды, повышение влажности воздуха, эмоционально напряженная обстановка, инфекционные заболевания.
При обострении больного беспокоят приступы, с которыми невозможно справиться привычными способами. Человек ощущает удушье, резкую нехватку воздуха. Может быть одышка, выделение слизи или пенообразного вещества из легких, учащается сердцебиение. Больной часто занимает вынужденное положение тела и головы, при котором чувствует небольшое облегчение.
Отмечается повышенная потливость, возникает страх. Иногда может быть небольшое увеличение температуры тела и повышение артериального давления. Во время приступов бывают слышны хрипы на фоне сухого кашля.
В легких при астме наблюдается сужение бронхиол, повышается их отечность. Бронхиолы сокращают свой просвет и начинают выделять аномальное количество слизи. Это может становиться причиной недостаточности дыхания. Количество клеток, которые изначально запустили воспаление в легких (эозинофилы, Т-лимфоциты, макрофаги, тучные клетки) увеличивается. Это влечет за собой дополнительные повреждения тканей в патологическом очаге.
Бронхиальная астма часто вызывает хроническое воспаление легочной ткани.
Процесс этот нельзя отождествлять с пневмонией, поскольку имеется ряд существенных различий. Воспалительный процесс, протекающий при астме, не связан с инфекцией в противоположность бактериальной или вирусной пневмонии. Локальное, очаговое поражение легких происходит при пневмониях, а астматическое воспаление вызывает негативные изменения во всей легочной ткани.
Во время ремиссии (угасания симптомов болезни) человек обычно чувствует себя удовлетворительно. Лишь иногда могут быть единичные случаи обострения, которые без труда купируются. Чтобы ремиссия была продолжительной, необходимо серьезно заняться своим здоровьем. Следует уточнить главные причины астмы, избегать воздействия провоцирующих факторов, строго следовать рекомендациям лечащего врача.
Бронхиальная астма, как любое хроническое заболевание, которое протекает длительно, может иметь массу осложнений. Дыхательная функция относится к самой важной в организме, поэтому нарушение работы легких и бронхов отражается практически на всех системах.
Патологические процессы при бронхиальной астме всегда ведут к нарушению функции легких и бронхов. Возникающее воспаление может быть причиной резкого удушья и спазма – астматического статуса. Это осложнение протекает тяжело и может вызывать потерю сознания больного и его смерть.
Иногда бронхиальная астма является причиной возникновения спонтанного пневмоторакса. При этой патологии происходит повреждение и разрыв тканей легких, из-за чего воздух проникает в область плевры. Человек ощущает сильную боль, начинает задыхаться и паниковать. Если больного своевременно не доставить в больницу и не провести хирургическую операцию, он может умереть.
Если густая слизь блокирует бронхи, возникает ателектаз легких. Участок пораженного легкого спадается, человек задыхается. Несвоевременно оказанная помощь в этой ситуации может быть причиной смерти больного.
Необратимые изменения тканей легких возникают при бронхиальной астме в случае неполного или неграмотного лечения и приводят к эмфиземе. Развивается заболевание постепенно, длительно и необратимо. Увеличенная воздушность альвеол приводит к недостаточности дыхания.
Обструктивный бронхит может быть обусловлен хроническим воспалением легких. Уплотнение стенок бронхов нарушает нормальный доступ кислорода к легким. Ткани испытывают кислородное голодание.
При бронхиальной астме больше всего становится уязвимой сердечно-сосудистая система. У сердца повышенная потребность в кислороде. Во время приступов астмы оно испытывает дефицит этого газа. Пытаясь приспособиться к ситуации, сердце увеличивается в объемах. При этом насосная функция миокарда значительно падает.
Бронхиальная астма может вызывать искажение функции головного мозга из-за дефицита кислорода. Частые стрессовые ситуации во время приступов ведут к изменениям в психике больного.
Нарушения функции печени, почек возникают при длительном использовании лекарственных препаратов для лечения бронхиальной астмы. Гормональные препараты, которые больные вынуждены регулярно принимать в больших дозах, оказывают негативное влияние на желудок и кишечник.
Застой слизи, плохая вентиляция легких часто становятся причиной бронхитов и пневмоний. Воспаление легких и бронхит могут появиться как осложнение бронхиальной астмы, так и вследствие инфицирования больного. Инфекция с большей скоростью овладевает воспаленными тканями дыхательной системы.
Пневмония при бронхиальной астме протекает тяжело. Инфекция, а также связанная с этим интоксикация учащает появление приступов, с которыми трудно справляться. Сложность ситуации состоит в том, что врачу непросто подобрать лекарства для страдающего бронхиальной астмой. Также возникает вопрос о том, что в первую очередь следует делать: лечить астму или бороться с воспалением бронхов и легких.
Лекарства, которые больной астмой начинает принимать при инфекции, могут вызывать аллергию. Приступ астмы часто провоцируется приемом антибиотиков и нестероидных препаратов. Сокращение сроков лечения, снижение дозы и кратности применения лекарств дает негативный результат. Нерациональная схема терапии становится причиной возникновения хронического воспалительного процесса в легких.
Терапия воспаления при бронхиальной астме может проводиться в домашних условиях только после консультации с врачом. С острыми и неотложными состояниями необходимо справляться в стационаре. Схемы лечения и перечень медикаментов назначает врач. Больному остается лишь строго придерживаться указаний доктора.
Снизить проявления воспаления, а также предотвратить возникновение приступов бронхиальной астмы можно, используя профилактические мероприятия. Отказ от вредных привычек, укрепление иммунитета, предотвращение распространения инфекционных заболеваний, улучшение экологической обстановки способствуют сокращению проявлений астмы. Необходимо устранять возможные контакты с аллергенами, а также находить методы борьбы с повышенной чувствительностью организма к химическим веществам и физическим факторам.
источник
Бронхиальная астма (БА) – распространенная патология дыхательных путей. Она встречается у детей и взрослых. Какие признаки и особенности этого заболевания?
БА – это болезнь, которая характеризуется длительным течением. В основе ее лежит гиперреактивность бронхов и хронический воспалительный процесс в дыхательных путях. Воспаление при бронхиальной астме в большинстве случаев персистирующее, то есть постоянное. Без лечения болезнь прогрессирует, состояние больного постепенно ухудшается.
Основные симптомы патологии:
- Приступы удушья (именно они позволяют заподозрить бронхиальную астму).
- Свистящие хрипы в легких, которые ощущаются самим больным и нередко слышны на расстоянии.
- Затрудненный выдох.
- Сухой, малопродуктивный кашель.
При аускультации (прослушивании) легких определяются сухие хрипы во всех или в некоторых отделах, дыхание пациента свистящее. Выдох становится длиннее вдоха, что типично для бронхоспазма – сужения бронхов, из-за которого воздуху сложно проходить по дыхательным путям.
Также выделяют особую, атипичную форму БА. Ее основная характеристика – навязчивый сухой кашель, который чаще отмечается по ночам.
Такой вариант называется кашлевым, и нередко пациенту устанавливают диагноз хронического бронхита или аллергии. Стандартное лечение при этом не приносит улучшения, болезнь прогрессирует. Приступы удушья при кашлевой бронхиальной астме встречаются редко.
Воспаление при астме обусловлено рядом иммунохимических и патофизиологических процессов. Когда в организм пациента поступает аллерген, он взаимодействует с защитными антителами, расположенными на поверхности определенных клеток. В результате реакции высвобождается большое количество гистамина и медиаторов воспаления. Эти вещества провоцируют спазм бронхов, обильное выделение секрета, отек стенок дыхательных путей. Все это проявления воспалительного процесса.
Выделяют следующие формы бронхиальной астмы:
- Интермиттирующую (когда приступы возникают редко).
- Персистирующую – при хроническом воспалении в бронхах. Различают три степени болезни – легкую, среднюю и тяжелую.
При интермиттирующей форме обычно пользуются симптоматическими средствами – ингаляторами, содержащими бронхорасширяющее вещество. Лекарство позволяет быстро купировать бронхоспазм, улучшить состояние пациента, приостановить воспалительный процесс. Более тяжелые формы астмы требуют назначения постоянной противовоспалительной терапии. Это следующие группы препаратов:
Мембраностабилизирующие препараты при БА применяются в качестве противовоспалительных средств. Они не расширяют бронхи и не устраняют бронхоспазм, но благодаря способности предотвращать воспаление используются как профилактическая терапия.
Мембраностабилизирующие препараты наиболее часто назначают при инфекционно-аллергической БА и астме физического усилия у молодых пациентов. Пик их действия разворачивается через 10–14 дней после начала применения. Терапия длительная – не менее четырех месяцев.
К таким лекарствам относят:
- Кромогликат натрия (Интал, Кромолин).
- Недокромил натрия.
- Кетотифен.
- Антагонисты кальция.
Препараты эффективно купируют аллергическое воспаление, при профилактическом приеме предупреждают обострение астмы.
Кортикостероиды используют при персистирующей форме бронхиальной астмы различной степени тяжести. Постоянный прием предупреждает приступы удушья и кашель.
Лечение при этом заболевание ступенчатое. Вначале с противовоспалительной целью назначают ингаляционные препараты:
При прогрессировании болезни или недостаточном контроле симптомов БА пульмонологи рекомендуют пероральный прием глюкокортикоидов. Обычно это препараты на основе преднизолона. У таких лекарств высокий риск побочных эффектов, чаще всего встречаются следующие:
- Набор веса.
- Развитие стероидного диабета.
- Остеопороз.
- Язвенная болезнь.
- Угнетение иммунитета, низкая сопротивляемость инфекциям.
После нормализации состояния пациента системные глюкокортикоиды отменяют, оставляя их только в ингаляционной форме.
Воспаление при бронхиальной астме носит длительный, хронический характер. Для него типичны периодические обострения патологического процесса. Ежедневное применение противовоспалительных средств позволяет избежать приступов удушья и прогрессирования патологии.
источник
В генезе бронхиальной астмы лежат хроническое поражение, деформация, спазм и воспаление бронхов, как крупных, так и более мелких, что приводит к существенному затруднению дыхания. Провокаторами патологии могут стать аллергия (контакт с аллергенами-триггерами), тогда речь может идти об атопической бронхиальной астме, а также частые респираторные инфекции, провоцирующие воспалительный процесс и гиперреактивность бронхов.
Специалисты к сегодняшнему дню считают бронхиальную астму хронической прогрессирующей патологией, в основе которой лежит воспаление стенок бронхов, затрагивающее слизистый и подслизистый слой, с участием клеточных элементов иммунной системы.
Симптомы, которыми характеризуется бронхиальная астма, включают в себя приступы частого мучительного кашля, особенно по ночам, затрудненное дыхание с хрипами или свистами, одышку и стеснение в груди, болезненность или ощущение давления. Очередной приступ бронхиальной астмы может быть спровоцирован респираторными вирусными инфекциями, например, простудой или гриппом, физической нагрузкой, резкими сменами погоды с тепла на холод, влиянием табачного дыма, сильным загрязнением воздуха, резкими запахами и наличием в воздухе химических соединений. Немалую роль в генезе астматических приступов играет аллергия, но в этом случае речь идет об атопических приступах бронхиальной астмы.
Бронхиальную астму считают одной из распространенных хронических патологий респираторного тракта. Примерно треть из числа пациентов составляют дети, не достигшие возраста 16-18-ти лет. Приступ бронхиальной астмы может возникать в любом возрасте, но обычно хроническое воспаление начинается еще с подросткового, а то и детского возраста, и длится на протяжении практически всей жизни.
Ученые не могут назвать конкретной причины, которая бы провоцировала воспаление респираторного тракта у всех пациентов, и этот факт делает сложным ее лечение. Считается, что устранение причин воспаления позволяет наиболее эффективно подавлять респираторные патологии, но в отношении этого заболевания не всегда причины очевидны. Далеко не всегда астматические приступы провоцирует аллергия, хотя на долю атопической формы патологии приходится значительное число случаев.
В течение последних десятилетий учеными были разработаны новые, более эффективные методы терапии. Это позволяет астматикам самостоятельно контролировать активность воспаления, за счет чего уменьшается тяжесть симптомов, риск осложнений, что делает возможным ведение привычного образа жизни.
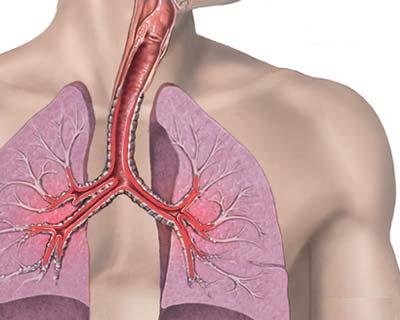
При бронхиальной астме преимущественно поражаются бронхи, это трубочки различного диаметра, проводящие при дыхании воздух в область альвеол легких. При дыхании, атмосферный воздух, насыщенный кислородом, проникает в организм через нос, попадая последовательно в глотку, затем через гортань и трахею внутрь главных бронхов. Они, в свою очередь, последовательно делятся на все меньшие бронхиолы, на концах которых есть мельчайшие воздушные мешочки, называемые альвеолами. Внутри этих альвеол происходит обмен газами. Воздушные мешки из крови собирают углекислый газ, который затем в обратном направлении через бронхи выдыхается в атмосферный воздух. У здорового человека дыхание осуществляется рефлекторно и автоматически, без какого-либо затруднения.
На фоне астматического приступа дыхание резко затрудняется, три основных фактора мешают воздуху легко перемещаться по дыхательным путям:
- Гладкомышечные элементы, окружающие бронхи, спазмируются, сужая просвет дыхательных путей. Это называют бронхоспазмом.
- Слизистая респираторного тракта воспаляется и отекает, набухает.
- Клетки, выстилающие дыхательные пути, начинают производить больше вязкой слизи, которая еще сильнее сужает просвет бронхов.
Бронхоспазм, хроническое воспаление и образование густой слизи провоцируют развитие симптомов, таких как одышка, мучительный сухой кашель, затрудненное и шумное дыхание, сдавление в груди, чувство нехватки воздуха. Тяжелый приступ существенно нарушает привычную деятельность, не дает говорить и ходить, грозит госпитализацией из-за угрозы для жизни.
Респираторный тракт пациента-астматика крайне чувствителен к внешним раздражителям, безопасным для обычного человека. Люди реагируют на многочисленные провокаторы (или триггеры), хотя врачи не могут точно сказать, каким образом влияние триггеров провоцирует симптомы астмы. Разные пациенты по-своему реагируют на влияние внешних триггеров (или внутренних), кроме того, реакция бронхов может варьировать от приступ к приступу. Утяжеляет состояние одновременное сочетание триггеров, например, вирусная инфекция на фоне сезонной аллергии (при атопической форме астмы). Одним из ключевых моментов в лечении приступов астмы является разобщение с индивидуальными триггерами.
Наиболее распространенными триггерами, которые могут провоцировать воспаление при астме, считаются следующее:
- Острая инфекция (респираторная группа вирусов либо грипп, микробы);
- Влияние «детских» инфекций;
- Микробная или бактериальная инфекция, провоцирующая поражение придаточных пазух, миндалин, среднего уха;
- Физическая активность, напряжение, особенно часто такое бывает в детском возрасте;
- Климатические факторы — очень холодный воздух, резкие колебания температуры, атмосферного давления с влажностью;
- Раздражение бронхов табачным дымом, техногенное загрязнение воздуха промышленной пылью;
- Химические раздражающие вещества (газообразные, пыль в воздухе, испарения);
- Стресс, страх, длительное волнение или сильные эмоции;
- Профессиональные вредности на рабочем месте, приводящие в итоге к профессиональной астме.
Особенное место в генезе бронхиальной астмы отводится аллергии. Достаточно большой процент приступов (но не все) имеет аллергическое происхождение. Это может быть как сезонная аллергия (поллиноз), так и круглогодичные формы реакций. Контакт с аллергенами поддерживает воспаление и гиперреактивность бронхов. Наиболее часто аллергия провоцируется такими триггерами как пылевые клещи, обитающие в жилище, пыльца ветроопыляемой группы растений, перхоть или слюна домашних животных, переносимые на шерсти. Часто астматические приступы провоцирует аллергия на споры плесени, насекомых, особенно тараканов, и, редко, на некоторые продукты питания.
источник
Термином бронхиальная астма обозначается заболевание дыхательных путей воспалительного характера, при котором происходит бронхиальная обструкция. То есть во время воспаления сужается просвет бронхов, вследствие чего затрудняется дыхание, каждый вдох сопровождается характерным звуком, нехватка воздуха приводит к приступам кашля. В среднем на планете болезнью страдают пять человек из ста, что дает право говорить о ее распространенности.
Хотя обструкция бронхов является обратимой, опасность заболевания заключается в том, что последствия такой обструкции могут быть необратимыми. В длительном периоде в бронхах происходят морфофункциональные нарушения, изменяется микроциркуляция в утолщенной базальной мембране, а стенки бронхов после прохождения приступа не возвращаются в нормальное состояние.
В подавляющем большинстве случаев бронхиальная астма является своеобразным «ответом» организма на раздражительное воздействие или, говоря проще, на аллерген. Однако утверждать, что заболевание имеет исключительно аллергическую природу также нельзя. В медицинской практике существует немало примеров, когда воспаление бронхов вызывалось поражениями головного мозга человека.
Существует несколько классификаций данного заболевания, каждая из которых широко используется.
По характеру причин, по которым появилась бронхиальная астма, выделяют инфекционно- и не инфекционно-аллергическую формы. Первая подразумевает, что болезнь развилась как осложнение других недугов дыхательных путей, имеющих инфекционную природу. Чаще всего к подобным негативным последствиям может привести ангина, пневмония, острый фарингит. Два из трех случаев заболевания попадают в эту категорию.
Вторая форма имеет сугубо аллергическую природу, когда бронхиальная астма оказывается реакцией организма на стандартные раздражители для аллергии: цветочная пыльца, пыль, перхоть, медицинские препараты, химические вещества и другие. Отмечено, что хотя на данную форму выпадает менее половины случаев, именно она чаще всего передается по наследству.
Виды бронхиальной астмы по степени сложности представляют собой легкую, среднетяжелую и тяжелую форму. То, к какому виду относится заболевание у пациента, определяется лечащим врачом в каждом конкретном случае на основании многофакторного анализа. Так, на результат влияет частота и продолжительность приступов, какова тяжесть приступов, насколько пациент себя нормально ощущает между спазмами.
Вот основные характерные черты каждой из форм:
Легкая форма. Характеризуется практически полным отсутствием сильных приступов удушья, некоторые симптомы бронхиальной астмы проявляются не чаще нескольких раз в неделю и очень непродолжительны. Ночные приступы, которые считаются характерными для заболевания, беспокоят пациента несколько раз в месяц. Между приступами больной ведет нормальную жизнь.
Среднетяжелая форма. Характеризуется такими же по частоте, но сильными приступами удушья. По ночам астма проявляется минимум несколько раз в месяц и также сопровождается сильными приступами.
Тяжелая форма. В такой форме протекания обострения разной степени тяжести появляются у пациента регулярно. Некоторые из них, особенно опасные, при отсутствии срочных мер могут представлять риск для жизни. Между приступами пациент не может вести нормальную жизнь, так как ощущает нехватку сил, а симптомы бронхиальной астмы хотя и в меньшей степени, все равно дают о себе знать.
Естественно, что легкая форма со временем, если отсутствует надлежащее лечение бронхиальной астмы, может переходить в более тяжелую форму.
Во время подобных приступов у больного появляется свистящее дыхание, которое, впрочем, заметно для других только вблизи, возникает непродуктивный кашель. Пациент может почувствовать одышку разной силы при стандартных физических нагрузках. Эти признаки бронхиальной астмы дополняет характерный симптом в виде ночных приступов удушья.
Несколько других симптомов не специалистов в медицине может ввести в заблуждение. Так обструкция бронхов приводит к длительному задерживанию воздуха в них и для того чтобы выдохнуть человеку приходится кашлять. Такой кашель может внезапно появляться, длиться от пары минут до нескольких часов, и также внезапно исчезать.
Рассказывая про виды бронхиальной астмы мы упомянули, что виды определяются симптомами и их частотой. Данная классификация детализируется в четыре группы, для каждой из которых характерны свои признаки, включая результаты анализов.
Так, самое легкое течение болезни это эпизодическое, когда приступы днем и ночью появляются от силы раз в несколько недель, а то и меньше. Обострения если и появляются, то длятся относительно недолго, а между обострениями дыхание соответствует норме. При этом ОФВ1 и ПОС должны быть не менее 80% от нормы, а ПОС колеблется в пределах 20% от нормы за сутки.
Если приступы встречаются чаще, чем раз в неделю, но при этом за день у пациента не бывает двух обострений, говорят, что бронхиальная астма уже имеет постоянное течение в нетяжелой форме. Отличие от предыдущего вида заключается еще и в том, что ПОС за сутки колеблется в пределах от 20 до 30%.
При постоянном течении нетяжелая бронхиальная астма может перейти в форму средней тяжести. Приступы днем происходят каждый день, а ночью как минимум один раз в семь дней. Пациент уже не может обходиться без β2-агониcтов, колебания ПОС составляют от 30% за сутки, при этом ОФВ1 и ПОС составляют от 60% до 80% от нормы.
В последней, самой серьезной форме, приступы практически не оставляют больного ни днем ни ночью, значения показателей ОФВ1 и ПОС на 40% и более отстают от нормы. Пациент в таком состоянии уже не может поддерживать нормальную физическую активность.
Диагностика заболевания проводится по некоторым направлениям. Во-первых, на его наличие указывают характерные симптомы бронхиальной астмы, о которых речь шла выше. Во-вторых, заметное и быстрое облегчение приступа после ингаляции препарата, расширяющего бронхи, это еще один указатель на правильность диагноза. В-третьих, проводится анализ мокроты и рентгенография дыхательной системы.
Особыми методами является исследование дыхания. Диагностика бронхиальной астмы в этом случае базируется на получении данных о частоте, силе и скорости вдоха. Получать собственные результаты и сопоставлять их с нормальными значениями можно и в домашних условиях с помощью прибора пикфлоуметра.
Когда диагностика бронхиальной астмы дала положительный результат, проводятся исследования, направленные на выявление аллергена. Чаще всего ограничиваются кожными тестами в виду их эффективности и экономичности, но при необходимости проводят более сложные анализы.
Прежде, чем мы начнем описывать лечение бронхиальной астмы, еще раз напомним, что данное заболевание практически неразрывно связано с аллергией. Другими словами, подобная реакция является ответом иммунитета организма на постороннее воздействие. Суть этого «ответа» заключается в воспалении бронхов. Это воспаление приводит ко всем описанным выше симптомам, и именно на борьбу с ним должно направляться основное лечение.
Бронхиальная астма является одним из тех недугов, с которыми можно бороться только под руководством опытного врача. Само лечение бронхиальной астмы должно быть ступенчатым, то есть набор медицинских препаратов и частота их применения варьируется в зависимости от того, какие проявляются симптомы у пациента.
Основой для терапии чаще всего выступают глюкокортикостероиды в форме ингаляций. Дополнительно к ним могут назначаться таблетированные средства или инъекции, которые применяются как для лечения, так и для профилактики болезни. Обязательно прочитайте правила пользования ингаляторами, прежде чем начнете их применять самостоятельно.
Естественно, что противовоспалительное симптоматическое лечение бронхиальной астмы это лишь часть комплексного подхода. Вторая немаловажная составляющая – определение аллергена, вызвавшего такую реакцию, и нивелирование его воздействия.
Если аллерген имеет инфекционную природу, то в обязательном порядке проводится терапия, направленная на борьбу с этой инфекцией. Если же бронхиальная астма вызвана неинфекционным аллергеном, то по мере возможности ограничивается контакт больного с этим веществом. В некоторых случаях данный подход может потребовать кардинального изменения образа жизни вроде смены работы или переезда в другой город. При точном определении аллергена следует прислушаться к рекомендациям врача, какими бы тяжелыми для исполнения они ни были.
Одной из проблем, с которыми сталкивается лечение бронхиальной астмы является обилие мокроты в бронхах. От нее нужно в обязательном порядке избавляться. Для этого рекомендуется совершать частые пешеходные прогулки по чистому воздуху, сделать регулярным выполнение специальной лечебной гимнастики. Правильно подобранные гимнастические упражнения позволяют не просто увеличить вентиляцию бронхов, но и учат пациента управлять дыханием, благодаря чему признаки бронхиальной астмы хотя и не исчезают полностью, но становятся подконтрольными.
В зависимости от того, в каком направлении изменяется объем препаратов, возможно два подхода к лечению болезни. Первый подразумевает применение интенсивного лечения с самого начала. Чаще всего это позволяет получить контроль над симптомами, после чего постепенно снижается интенсивность лечения. Второй способ заключается в соответствии лечения диагностированной форме заболевания. Если выбранная интенсивность не приводит к положительным результатам, она постепенно увеличивается. В противном случае (если лечение помогло), интенсивность сокращается, но не раньше, чем через 3 месяца стабильного состояния.
источник



