Для устранения кашля, врачи назначают препараты различных групп, в том числе и отхаркивающие, необходимые для ускорения разжижения и выведения из организма слизи.
Препараты назначаются в случае проявления всевозможных патологий дыхательных органов, сопровождающихся скоплением повышенного количества мокроты. Например, назначают при:
- бронхите;
- воспалении легких;
- коклюше;
- бронхиальной астме;
- бронхоэктазах.
Средства делятся на несколько групп, каждая из которых обладает своими свойствами:
- Раздражающее действие. Раздражаются рецепторы слизистой оболочки желудка, результатом чего становится стимуляция желез бронхов с последующим ростом производства секрета. Если больной принимает такие препараты, в скором времени мокрота разжижается и легко выводиться из органов.
- Препараты с сульфгидрильными группами. Они окисляют и разрывают дисульфидные связи бронхиального секрета, благодаря чему слизь перестает быть слишком вязкой, и гной разжижается.
- Средства, оказывающие влияние на рецепторы, располагающиеся в бронхах. Действие препарата оказывается на бронхиальную слизистую, а также последующую стимуляцию производства бронхиального секрета.
- Лекарственные средства на основе вазицина. Это ‒ растительное вещество, аналогом которого считают бромгексин. Оно оказывает влияние на организм человека, одновременно усиливая производство секрета и разрушая в нём полисахаридные связи. Относится к самым действенным и эффективным препаратам при борьбе с мокротой и кашлем.
Обладают универсальным действием и широко применяются в лечении кашля. Помимо отхаркивающего эффекта, они также помогают организму бороться с вирусами и бактериями.
Львиная доля растительных препаратов обладает достаточно слабым эффектом, поэтому их рекомендуют применять в комплексе с другими средствами. Они не могут заменить антибактериальные или противовирусные препараты.
Растительные лекарства редко становятся причиной аллергических реакций, но при наличии у больного аллергии на пыльцу растений фитопрепараты лучше не использовать.
Рассмотрим, какие растительные препараты могут назначать.
- Действующий компонент – тимьян обыкновенный (экстракт):
- Бронхикум С (сироп) применяется при лечении острых и хронических заболеваний дыхательной системы, которые сопровождаются удушливым кашлем. Средство запрещено к приему больным с сердечной недостаточностью, непереносимостью фруктозы, нарушением функций печени и почек, повышенной чувствительностью к компонентам. Беременным и кормящим применять не рекомендуется. Из побочных эффектов – развитие аллергической реакции, отеков, сыпи, зуда. Стоимость в аптеках начинается от 324 руб./100 мл.
- Туссамаг. Форма препарата – сироп. Фармакологические действия – бронхолитическое, отхаркивающее. 9-процентный сироп также обладает противомикробным воздействием. Из побочных эффектов – аллергические реакции, тошнота. Из противопоказаний – почечная, печеночная и сердечная недостаточности, беременность, период лактации, дети возрастом до 1 года и повышенная чувствительность к компонентам. Цена сиропа – 314 руб./200 мл.
- Основное вещество – экстракт листьев плюща:
- Геделикс производится в виде сиропа, выпускается в объемах 50 и 100 мл. Это – лекарственное фармсредство, оказывающее отхаркивающее и спазмолитическое действие. Назначается при лечении болезней органов дыхания, которые характеризуются плохим отделением мокроты. Не применяется при нарушении обмена веществ в цикле мочи, детям до 2-х лет, при наличии повышенной чувствительности.
Геделикс нежелательно применять с другими противокашлевыми препаратами. Возможна передозировка. Ее симптомы: тошнота, рвота, диарея, возбужденное состояние. Из побочных эффектов – одышка, аллергическая реакция, отек Квинке, зуд. Цена – 415 руб./100 мл. - Проспан. Сироп, который оказывает отхаркивающее и спазмолитическое действие, разжижает вязкую мокроту, способствует её отхождению. Противопоказан грудничкам и алкоголикам, а также при гиперчувствительности к компонентам. Кормящим грудью и беременным женщинам данный препарат назначать можно, но делать это нужно с осторожностью. Среди побочных эффектов возможны аллергические реакции. Случаев передозировки не наблюдалось. Стоимость – 457 руб./100 мл.
- Геделикс производится в виде сиропа, выпускается в объемах 50 и 100 мл. Это – лекарственное фармсредство, оказывающее отхаркивающее и спазмолитическое действие. Назначается при лечении болезней органов дыхания, которые характеризуются плохим отделением мокроты. Не применяется при нарушении обмена веществ в цикле мочи, детям до 2-х лет, при наличии повышенной чувствительности.
- Доктор Тайсс – таблетки для рассасывания с противомикробным, антисептическим и противовоспалительным действием. Назначают при воспалительных процессах в полости рта, осиплости голоса. Из противопоказаний – повышенная чувствительность к компонентам, из побочных эффектов – аллергические реакции, зуд, ангионевротический отек, иногда – анафилактический шок. Цена – около 150 руб./50 г.
- Шалфей – комбинированный препарат в форме пастилок, обладающий вяжущими свойствами. Назначают пастилки при терапии воспалительных заболеваний верхних дыхательных путей и полости рта. Из противопоказаний – индивидуальная чувствительность, беременность и период кормления, дети до 5 лет, острый нефрит. Из побочных эффектов – аллергические реакции. Разрешен диабетикам. Стоимость – 221 руб./24 шт.
- Бронхикум ТП (эликсир) назначается при болезнях дыхательных путей, сопровождающихся проблемами с выведением слизи. Препарат запрещен к приему при гиперчувствительности, беременности, врожденной непереносимости фруктозы. Из нежелательных реакций организма – аллергия, рвота, диарея. Цена – 299 руб./130 г.
- Сироп Гербион обладает отхаркивающим, противомикробным и противовоспалительным эффектом. Назначают при комплексном лечении воспалительных процессов верхних дыхательных путей. Препарат имеет достаточно много противопоказаний: дети до 2-х лет, бронхиальная астма, диабет, непереносимость фруктозы. Не рекомендуется он и беременным. Из побочных эффектов – возможные аллергические реакции. Цена – 280 руб./150 мл.
- Трависил применяется при кашле и простудных заболеваниях. Противопоказан при наличии гиперчувствительности к компонентам препарата, органических поражениях сердца, артериальной гипертензии, гепатите, нефрите, тяжелой степени ожирения. Безопасность применения в период беременности не установлена. Запрещен детям до 3-х лет. Побочные эффекты могут проявиться со стороны ЖКТ и в виде неврологических расстройств. Стоимость в аптеках– 146 руб./100 мл.
- Линкас (сироп) – комбинированный препарат, который снижает интенсивность кашля и имеет отхаркивающее действие. Противопоказан детям до полугода, при гиперчувствительности к компонентам. Крайне осторожно следует применять при наличии диабета. Из побочных эффектов – аллергические реакции. Цена – 161 руб./90 мл.
- Кармолис (капли) – это комбинированный препарат, который противопоказан при холецистите, алкоголизме, беременности и кормлении, детям, при наличии гиперчувствительности к компонентам. Из побочных эффектов – аллергические реакции. Цена – 469 руб./40 мл.
Помогают разжижать в бронхах густую слизь и уменьшают способность мокроты прилипать к стенке дыхательных путей. Противовоспалительный эффект эта группа препаратов оказывает слабый.
К муколитическим препаратам относят следующие группы:
- Действующее вещество – ацетилцистеин:
- АЦЦ оказывает муколитическое действие, облегчая отхождение мокроты за счет прямого влияния на деформационные свойства. Больным АЦЦ назначают, когда в списке симптомов у них имеется большое количество мокроты. Препарат нельзя применять при беременности, лактации, детям до 2 лет, язвенной болезни желудка и 12-перстной кишки, легочном кровотечении. Из побочных эффектов – аллергические реакции. Цена – 250 рублей/100 мл.
- Викс Актив ЭкспектоМед – способствует разжижению мокроты, обладает секретолическим и секретомоторным действием. Не назначается больным с индивидуальной непереносимостью, язвой органов ЖКТ, а также детям до 2-х лет. Не применяется для лечения беременных и кормящих. Из побочных эффектов – кровотечения, аллергические реакции, головные боли. Цена – 64 руб./20 шт.
- Флуимуцил обладает антиоксидантными свойствами – разжижает мокроту, увеличивает её объем и облегчает отделение. Противопоказаниями к применению является язвенная болезнь и возраст до 18 лет. Во время беременности принимать можно, если польза превышает риск. Нежелательные реакции могут проявиться со стороны ЖКТ, в виде аллергических реакций и местно. Стоимость в аптеках начинается от 131 руб. за 10 шт.
- Основной компонент – карбоцистеин:
- Бронхобос – сироп с муколитическим и отхаркивающим действием. Назначается при острых и хронических бронхолёгочных заболеваниях. Противопоказан при болезнях печени, эпилепсии, алкоголизме, цистите, детям до 3-х лет, беременным и кормящим. При передозировке возможна тошнота, диарея. Побочные эффекты – гиперчувствительность, тошнота, рвота, понос. Цена – 381 руб./200 мл.
- Либексин Муко – помогает уменьшить уровень вязкости и повысить уровень эластичности секрета. Препарат нельзя применять при беременности, детям до 15 лет, язвенных болезнях, повышенной чувствительности к компонентам. Возможно проявление нежелательных реакций со стороны органов ЖКТ, иммунитета, кожи и подкожных тканей, а также в виде аллергических реакций. Цена – 480 руб./125 мл.
- Флюдитек выпускается в форме сиропа 2 и 5%, используется при лечении хронических и острых бронхолегочных болезней. Противопоказан при язвенных болезнях желудка, в первом триместре беременности и непереносимости карбоцистеина. При передозировке возможны тошнота, рвота и диарея. Стоимость в аптеках начинается от 412 руб./125 мл.
- Основной компонент – амброксол:
- Амброксол – это отхаркивающее и разжижающее мокроту лекарство, относящееся к группе бензиламинов. Нельзя применять при наличии аллергической реакции на компоненты данного лекарства, при нарушениях работы почек и печени, при беременности и язве. При передозировке возможны последствия со стороны желудочно-кишечного тракта. Побочные эффекты проявляются в виде аллергических реакций или проблем с ЖКТ. Стоимость в аптеках начинается от 101 руб. за 100 мл.
- Амбробене – муколитический отхаркивающий препарат. Показан при острых и хронических заболеваниях дыхательных путей. Противопоказан при первом триместре, дефиците сахара и непереносимости фруктозы, а также при повышенной чувствительности. Возможно проявление нежелательных реакций со стороны аллергических реакций, ЖКТ. Цена – 115 руб./100 мл.
- Лазолван – препарат секретомоторного, секретолитического и отхаркивающего воздействия. Показан при остром и хроническом бронхите, пневмонии и др. Противопоказан при беременности, в период лактации, а также при наличии почечной или печеночной недостаточности. Побочные эффекты – аллергические реакции, а также изжога, гастралгия, тошнота. Стоимость – 203 руб./100 мл.
- Флавамед является отхаркивающим и разжижающим мокроту средством, назначается при острых или хронических болезнях дыхательных органов. Противопоказан при нарушениях со стороны печени и почек, детям до 6 лет, при аллергии на компоненты. Во время беременности следует соблюдать правила безопасности. При передозировке возможны расстройства стула, а при побочных эффектах – нарушения со стороны ЖКТ и аллергические реакции. Цена – 166 руб./10 шт.
- Бромгексин – препарат, в основе которого находится натрий гидрокарбонат и порошок из травы термопсиса. Оказывает муколитическое и отхаркивающее воздействие. Показан при хронических воспалительных заболеваниях легких. Противопоказан при беременности и детям до 3-х лет. Возможно проявление нежелательных реакций со стороны пищеварительной системы, нервной, дыхательной системы, также возможно возникновение дерматологических реакций. Цена – 95 руб./50 шт.
- Действующие вещества – Бромгексин + гвайфенезин + сальбутамол. Аскорил – комбинированный препарат с бронхолитическим и отхаркивающим действием. Назначается при бронхиальной астме, остром и хроническом бронхите. Противопоказан при тахикардии, нарушениях сердечного ритма, при повышенной чувствительности к компонентам. Побочные эффекты встречаются редко – дрожание рук, судороги, тахикардия. Цена – 348 руб./20 шт.
К данной группе препаратов относятся те, что вызывают усиление выработки бронхиального секрета, разжижая тем самым мокроту и облегчая её выведение из организма. Побочным эффектом таких препаратов является заложенность носа, слезоточивость глаз.
- натрия йодид;
- калия йодид;
- натрия гидрокарбонат;
- аммония хлорид.
При употреблении препаратов этой группы происходит раздражающее действие на слизистую желудка, что становится причиной раздражения кашлевого и рвотного центров, которые расположены в продолговатом мозге.
Повышение его активности усиливает синтез бронхиального секрета и выраженность кашлевого рефлекса. Время действия такого препарата относительно короткое, а в случае увеличения дозы начинает активизироваться и рвотный центр, из-за чего у больного появляется сильная рвота и тошнота.
Препаратами с рефлекторным действием называют те, которые содержат в себе следующие компоненты:
- чабрец (Коделак Бронхо – сироп);
- багульник болотный (отхаркивающий сбор);
- термопсис (Термопсол);
- подорожник (Стоптуссин фито);
- плющ (капли для ингаляций Проспан).
Ингаляция относится к простому и достаточно эффективному методу борьбы с болезнями органов дыхания. К преимуществам этого метода относят:
- узконаправленность (не «травит» весь организм);
- вещества, которые используются для ингаляции, способны разбиваться на совсем мелкие частицы, что помогает покрыть большую площадь слизистых, а также как можно быстрее всосаться в кровь;
- после процедуры начинают работать ворсинки на дыхательных путях, что становится причиной удаления из бронхолегочной системы чужеродных частиц.
Имеются также правила проведения ингаляций:
- процедура должна проводиться через 1 час после еды, чтобы лекарственные вещества не влияли на пищевод и слизистую желудка;
- следует сосредотачиваться на процедуре, а не отвлекаться на посторонние моменты;
- при заболеваниях горла, трахеи, бронхов и легких вдыхать испарения следует через рот;
- нельзя курить, так как никотин оказывает сужающее воздействие на сосуды, и вещества не могут полноценно всасываться.
Существуют несколько видов ингаляций.
Для них используется специальный прибор – небулайзер, который стоит достаточно дорого, но при этом обладает максимальным уровнем эффективности. Разделяют их на ультразвуковые и компрессорные. У всех принцип действия заключается в превращении лекарства в аэрозоль, что делает его более доступным для тканей дыхательной системы.
В ультразвуковом ингаляторе этот эффект достигается за счет пьезокристалла. А в компрессорном – за счет сильной струи воздуха. Следует знать, что после первого применения небулайзера состояние может ненадолго ухудшиться, так как лекарственные вещества вызывают кашель, который очищает бронхи. Уже на второй день человеку становится лучше.
При влажном кашле для выведения мокроты используются следующие виды препаратов:
- Флуимуцил – курс лечения составляет около 10 дней;
- Лазолван, Амбробене разводят с физраствором в соотношении 1:1, курс лечения составляет 5 дней;
- Синупрет является гомеопатическим фитопрепаратом;
- Пертуссин – проводить ингаляции нужно три раза в день.
Если ингаляция проводится с использованием нескольких препаратов, то должна соблюдаться следующая последовательность:
- сначала ингаляция бронхорасширяющими лекарствами;
- через 20 минут используют средства для разжижения мокроты;
- ещё через полчаса – антисептические средства;
- противовоспалительные можно использовать без перерыва после антисептиков;
- иммуномодулирующие разрешены после цикла лечебных процедур или как профилактика.
Небулайзер следует тщательно мыть после каждого применения. Использовать для ингаляций травы нельзя, так как их микрочастички могут попасть в дыхательную систему или засорить аппарат.
Их эффект заключается в лечении теплым паром. Для этого лекарственное вещество следует растворить в кипящей воде и вдыхать пар. Следует учитывать, что над кастрюлей проводить ингаляции можно только взрослым, а детям с их чувствительной слизистой – только над чайником с узким горлышком, надев на носик картонную коронку.
Длительность таких ингаляций составляет около 1-3 минут для ребенка и 10-15 минут для взрослых. Паровые ингаляции нельзя применять при температуре больше 38 градусов, а также при наличии носовых кровотечений, болезнях сердца, легких и бронхиальной астме.
Проводятся при помощи остывшего до 30-40 градусов воздуха или раствором комнатной температуры (такие легче проводить детям и больным, которым нельзя использовать паровые ингаляции).
Пар уменьшает вязкость слизи, разжижает её, ускоряет выведение. Использовать можно смеси лекарственных растений, из которых водяной пар извлекает содержащиеся в них эфирные масла.
Перед ингаляцией нужно взять 2 ст. л. сбора, залить нагретыми до 100 градусов 500 мл воды и дать настояться на протяжении получаса, после чего наклониться над миской, накрыть плечи полотенцем и медленно и глубоко вдыхать пар на протяжении 5-15 минут.
Также можно использоваться следующий рецепт: 200 мл горячей минеральной воды налейте в эмалированную кастрюлю, после чего накройтесь полотенцем и дышите.
Дополнительную информацию по поводу проведения ингаляций для лечения заболеваний дыхательной системы, вы сможете найти здесь.
Народная медицина обладает огромным количеством рецептов, которые можно использовать для выведения мокроты и эффективного очищения дыхательных путей. Рассмотрим несколько рецептов:
- Возьмите стакан ягод калины и залейте одним литром горячей воды, после чего поставьте томиться получившуюся смесь на медленном огне около 10-20 минут. Перелейте отвар в термос и оставьте настаиваться около 2-х часов, после чего процедите его и принимайте по половине стакана 3 раза в день, добавляя в каждую порцию по 1 ч. л. жидкого мёда.
- Возьмите 1,5-2,5 ст. л. высушенной перемолотой травы чабреца, залейте литром горячей кипяченной воды и дайте настояться около полутора-двух часов, после чего можно принимать по 1-му стакану травяного настоя трижды в день в перерывах между приемами пищи.
- Возьмите по одной части листьев мать-и-мачехи, плодов аниса, по 2 части травы тимьяна и корневища аира и 5 частей корневища солодки. Измельчите всё, перемешайте, после чего возьмите 1 ст. л. сбора и залейте её стаканом прохладной очищенной или талой воды. Поставьте на 2 часа в теплом месте. Далее вам нужно довести смесь до кипения, перелить в термос и оставить в таком виде на час. Процедите и можете принимать 3-4 раза в день на голодный желудок по четверти стакана.
- Корень солодки. Нарежьте мелко сухой корень и залейте пол-литра воды, поставьте на огонь и доведите до кипения, после чего поварите ещё минут 5-7 на медленном огне. Снимите отвар, дайте ему настояться в течение 1,5 часа и процедите. Принимайте по 1-й ст. л. каждые 3-4 часа.
- Натрите на терке очищенную редьку, после чего поместите кашицу в марлю и отожмите сок. Его и нужно употреблять для выведения мокроты из дыхательных путей. Принимать надо по 1-2 ст. л. натощак, смешивая с жидким медом.
- Возьмите 1 часть душицы и по 2 части корневища алтея лекарственного и травы мать-и-мачеха. Также нужна 1-2 ч. л. меда и натертая свежая лимонная цедра. Перемешайте все травы и залейте 1 ст. л. сбора 2-мя стаканами воды. Доведите смесь до кипения, после перелейте в термос и подождите 2 часа. Готовую настойку процедите через марлю и перемешайте с медом и цедрой. Принимайте по 100 г 3 раза в день за 20 минут до еды. Длительность курса – от 5 до 9 дней.
Другие рецепты народной медицины, которые направлены на лечение кашля, описаны тут.
К подбору любых лекарств для своего ребенка следует подходить ответственно, так как все препараты отличают составом, дозировкой и способом воздействия на организм. Рассмотрим некоторые варианты, которые врач может назначить вашему малышу:
- Геделикс. В состав препарата входит экстракт листьев плюща, отсутствуют красители и консерванты. Выпускается в виде капель и сиропа. Его можно применять даже детям до одного года. Грудничкам препарат следует разводить в воде.
- Доктор Мом – сироп, который состоит из 11 лекарственных трав. Назначается для лечения кашля детям от трёх лет.
- Мукалтин – таблетки. Применение до одного года не рекомендовано.
- Сироп с экстрактом корня солодки. Из-за содержащегося в нём этилового спирта детям до 6 лет средство разводят с водой.
- Микстура Бромгексин – сильнодействующее лекарство, которое назначается даже при лечении пневмонии.
- Сироп Алтейка содержит в себе экстракты лекарственных трав, а также аминокислоты, жирные кислоты, пектины, минералы, провитамин А, которые улучшают работу бронхиальных желёз и улучшают откашливание.
- Беродуал – это эффективное средство, которое действует на мускулатуру и уменьшает спазмы.
- Аскорил – комбинированное лекарство от кашля, в состав которого входят 3 вещества – сальбутамол, бромгексин и гвайфенезин. Препарат нельзя применять дольше одной недели и сочетать его с противокашлевыми средствами.
В начале беременности лечение кашля основывается на натуральных растительных средствах и физиопроцедурах. Из фармакологических отхаркивающих средств назначают сиропы, у которых также имеется растительная основа:
- Гербион;
- Сироп корня солодки;
- Корень алтея;
- Доктор Тайсс;
- Доктор Мом.
Подбирать лекарства для беременной в первом триместре проблематично по той причине, что в это время противопоказан прием муколитических средств, так как они оказывают отрицательное влияние на развитие плода. К таким препаратам относят:
- Амброксол;
- Бромгексин;
- Амбробене;
- Флегамин;
- Карбоцистеин;
- Ацетилцистеин.
При ухудшении состояния врач назначает средство для отхаркивания, по максимуму учитывая соотношение риска для плода и пользы для беременной женщины. Выбирают растительные препараты для минимизации развития побочных эффектов:
Возможные побочные эффекты: тошнота, изжога, рвота, запор или диарея. Поэтому отхаркивающие препараты не назначаются тем беременным, у которых имеется гастрит или язвенная болезнь желудка.
Во втором триместре прием муколитиков при наличии сильного кашля разрешается. Риск по прежнему есть, но его можно избежать за счет большого выбора препаратов. Разрешенные лекарства назначаются курсами, и к ним относят:
На любом сроке запрещены препараты от кашля, которые оказывают влияние на дыхательный центр в головном мозге – это Кодеин и его аналоги (Коделак, Солпадеин, Омнопон, Нурофен Плюс). Эти медикаменты обладают наркотическими свойствами, что может привести к тяжелому отравлению плода.
Так как кашель является патологией органов дыхания, то его лечение – обязательное действие. Отхаркивающие препараты в этом помогают путём выведения слизи из дыхательных путей, что значительно облегчает состояние больного. Но следует помнить, что назначать такого рода медикаменты должен только врач.
источник
Отхаркивающие средства при бронхиальной астме помогают избавиться от одного из главных симптомов — кашля (беспокоит преимущественно ночью). В случае обострения патологии кашлевой рефлекс сопровождается несущественным выделением мокроты. У некоторых пациентов мокрота полностью отсутствует. Также одновременно на верхних дыхательных путях может возникать воспаление.
Кашель при БА протекает специфично. Вдохи обычно быстрые и резкие, выходи тяжёлые, продолжительные. Характер кашля приступообразный. Могут присутствовать свисты и хрипы. Факторы, провоцирующие кашель при бронхиальной астме:
- пыльца, пыль, плесень и прочие аллергены;
- вирусы;
- опасные токсические вещества;
- отдельные продукты питания;
- ожирение;
- некоторые медикаменты;
- дым, в том числе от сигарет;
- пол человека (девочки до 15 лет страдают реже, нежели мальчики);
- наследственная предрасположенность.
Удалить из дыхательных путей бронхиальный секрет помогают отхаркивающие средства при экзогенной, эндогенной и смешанной бронхиальной астме. Механизм выработки и ликвидации данного секрета является натуральным. Кашель возникает при сбое. Если вовремя не принять меры, могут наступить серьёзные осложнения.
Чёткой классификации данные медикаменты не имеют. Вместе с тем, специалисты выделяют такие группы:
- медикаменты, созданные из вазицина («Бромгексин» и пр.);
- сульфгидрильные препараты («Карбоцистеин», «Ацетилцистеин» и пр.);
- лекарства с раздражающим эффектом (содержат лекарственные растения);
- комбинированные средства («Лазолван» и пр.).
Внимание! Важно устранить кашель в самые короткие сроки. Только в таком случае удастся повысить качество жизни.
От кашля во время БА спасают отхаркивающие препараты. Их главная задача заключается в улучшении отведения мокроты или/и в сокращении её появления.
Востребованным является трава термопсис. Она оказывает рефлекторное влияние, способствует усилению секреции в желудке и бронхах. Повышается объём мокроты, происходит ее разжижение, и в итоге становится легко откашляться.
Внимание! Термопсис может вызвать рвоту. Чтобы этого не допустить, важно соблюдать дозировку.
Данная трава входит в состав таких медикаментов:
- настойка «Коделак Фито»;
- «Термопсол»;
- «Коделак Бронхо» и «Коделак»;
- раствор «Амтерсол»;
- сухая смесь от кашля.
Также очень популярны препараты, содержащие действующее вещество гвайфенезин. Они делают мокроту тягучей, способствуют более лёгкому отхаркиванию. Вот самые распространённые лекарства, которые широко применяются для устранения нежелательных симптомов:
- «Викс Актив Симптомакс Плюс»,
- «Кофасма»,
- «Туссин Плюс»,
- «Джосет»,
- «Ново-пассит»,
- «Кашнол»,
- «Стоптуссин».
Указанные препараты прописывают при кашле средней влажности. Вследствие их приёма могут возникнуть жидкий стул, боли в желудке, тошнота. В период приёма необходимо употреблять много жидкости. Запрещён одновременный приём со спиртными напитками и психотропными лекарствами.
Внимание! В случае кашля с большим объёмом мокроты, при перенесённом раньше желудочном кровотечении и при язве желудка медикаменты с гвайфенезином употреблять не рекомендуется. Следует предупредить своего лечащего врача о наличии таких заболеваний.
При воспалении бронхов принимаются мукоактивные медикаменты. Они разделяются на мукокинетики, муколитики и мукорегуляторы. Может быть назначен:
- «Амброксол» — показан при различных воспалениях в бронхах, в верхних дыхательных путях. Это лекарство часто назначают при появлении густой клейкой слизи. Аналогами «Амброксола» являются «Флавамед», «Амбросан», «Амброгексал»;
- «Бромгексин» — оказывает несильное противокашлевое воздействие и отхаркивающее действие. Аналогом является «Бронхосан»;
- АЦЦ или «Флуимуцил» — оказывают муколитическое влияние, сокращают воспаление.
Пациентам, находящимся в тяжёлом состоянии, назначается дексаметазон при астме. Медикамент тормозит воспалительные процессы, способствует улучшению слизистых оболочек, сокращению интенсивности отёка дыхательной системы.
Назначаются преимущественно таблетки дексаметазона. Они рекомендованы при астматическом статусе, обструктивном хроническом бронхите, обострениях астмы. Лекарство помогает облегчить дыхание.
Дексаметазон при тяжёлой бронхиальной астме подбирается с учётом состояния конкретного больного. 0,5–3 мг три раза в сутки — стандартная поддерживающая доза. За сутки можно принимать не более 10–15 мг. При остром приступе препарат назначается парентерально и перорально.
Внимание! Нельзя употреблять дексаметазон самостоятельно, консультация с лечащим врачом обязательна! В противном случае могут развиться серьёзные побочные эффекты. При покупке некоторых лекарств можно воспользоваться льготами.
Существует множество лекарств, помогающих устранить кашель при бронхиальной астме. Их стоимость значительно разнится. Дешёвые препараты обойдутся в 45-100 рублей. Вот наиболее востребованные из них: «Трависил», «Пектусин», «Мукалтин».
«Трависил» содержит глюкозу, масла, пятнадцать экстрактов растительного происхождения. Препарат избавляет от влажного и сухого кашля. При наличии сахарного диабета его запрещено употреблять. Также состав противопоказан детям в возрасте до трёх лет.
«Пектусин» содержит эвкалипт и ментол. Подходит детям, возраст которых составляет семь лет и более. При ларингоспазмах, во время беременности и кормлении грудью употреблять это лекарство нельзя.
«Мукалтин» изготавливается на базе «Алтея». Имеет противовоспалительное действие, способствует восстановлению и обволакиванию повреждённых тканей. Гиперчувствительность к определённым составляющим является противопоказанием.
Внимание! Медикаменты должен подбирать лечащий доктор. Важно строго соблюдать рекомендации. Прежде чем принять препарат, нужно внимательно ознакомиться с инструкцией, разработанной производителем.
Непременно поделитесь этой статьёй в социальных сетях. Это позволит ещё большему количеству людей узнать, какие можно употреблять таблетки от кашля при астме, чтобы облегчить симптомы заболевания и устранить нежелательные последствия. Относитесь к здоровью бережно!
источник
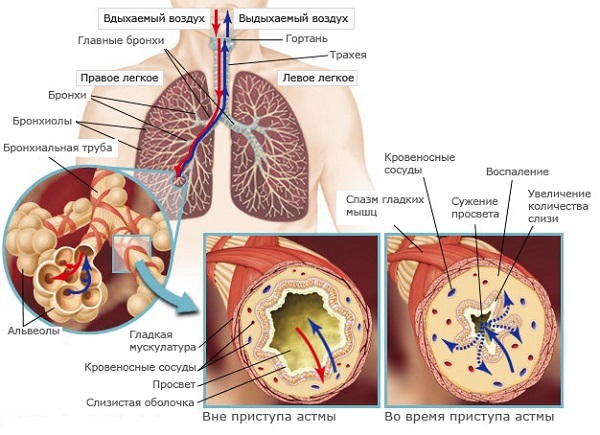
Как уже говорилось, прогрессирование болезни сопровождается скоплением в бронхиальном дереве избыточного количества слизи. Достаточно сказать, что даже у здоровых людей объем ежедневно образующегося секрета, необходимого для нормальной работы мукоцилиарного механизма, составляет, по разным данным, от 50 до 150 мл. А у больных астмой, во-первых, слизи образуется больше, а во-вторых, она имеет тенденцию застаиваться в дыхательных путях и усугублять нарушение бронхиальной проходимости. В основе процесса накопления слизи в бронхах лежит несколько причин. С одной стороны, — это снижение скорости выведения слизи в результате спазма бронхиальной мускулатуры и нарушения работы ресничек мерцательного эпителия в результате их повреждения медиаторами аллергического воспаления. С другой стороны, застой слизи усугубляется изменением ее состояния: она становится более густой и вязкой. Кстати, еще Куршман и Лейден, говоря о воспалительной природе астмы, делали акцент на особых свойствах скапливающегося в мелких бронхах секрета.
В норме бронхиальная слизь, образующая ленту мукоцилиарного эскалатора, представляет собой вязкий водный раствор молекул биологических полимеров — гликопротеинов, имеющих огромную молекулярную массу — 105–106. Некоторые из молекул связаны друг с другом, поэтому на поверхности слизистой местами образуется непрерывная лента, выводящая при своем движении снизу вверх инородные частицы из бронхов. Другие молекулы гликопротеинов не связаны между собой, и это обеспечивает мукоцилиарной ленте большую подвижность и текучесть.
Рис. Структура геля бронхиальной слизи: а — в норме; б — в патологических условиях
Воспалительный процесс, запускающийся в бронхиальном дереве, в силу ряда физико-химических превращений изменяет состояние молекул гликопротеинов, и они оказываются связанными между собой. Процесс этот напоминает вулканизацию вязкого и текучего каучука в жесткую и эластичную резину, потому что основная роль в «сшивании» между собой молекул гликопротеинов принадлежит поперечным дисульфидным связям — «мостикам» из молекул серы. Кроме дисульфидных связей в образовании геля из молекул гликопротеинов участвуют водородные и кальциевые связи. Именно за счет «сшивания» молекул гликопротеинов мокрота у больных астмой в периоды ухудшения состояния приобретает эластический — «резиноподобный» и вязкий — «стекловидный» характер.
Физическими измерениями установлено, что увеличивается не только вязкость и эластичность мокроты, но и возрастает ее адгезия (прилипание) к стенке бронха. Вязкость, эластичность и адгезия мокроты объединяются в понятие «реологические свойства». Ухудшение реологических характеристик мокроты — первая причина снижения скорости ее экспекторации (выведения) и застоя в дыхательных путях. Вторая причина ухудшения экспекторации и застоя слизи — увеличение ее количества в дыхательных путях вследствие повышенной продукции бокаловидными клетками и железами подслизистого слоя бронхов. И третья причина — необратимые изменения проходимости бронхов вследствие их деформации, утолщения и склерозирования стенки. К счастью, необратимые изменения в бронхиальном дереве при астме развиваются через несколько десятилетий от начала болезни, поэтому целенаправленная терапия отхаркивающими препаратами позволяет в ряде случаев полностью очистить дыхательные пути от избытка слизи. Об этом мы поговорим в главах, касающихся нашего собственного направления в лечении астмы.
Более подробно я на этом вопросе останавливаться не буду: данной проблеме посвящены тысячи научных статей, обзоров и книг. И совсем не случайно: ВЕДЬ У БОЛЬШЕЙ ЧАСТИ ПОГИБАЮЩИХ ОТ АСТМЫ БОЛЬНЫХ ПРОСВЕТ БРОНХИАЛЬНОГО ДЕРЕВА ОБЫЧНО ПОЛНОСТЬЮ ЗАБИТ ГУСТОЙ И ВЯЗКОЙ МОКРОТОЙ. Как уже говорилось, это происходит в случаях, когда скорость накопления слизи превышает скорость ее эвакуации из дыхательных путей. И ликвидировать застой слизи в легких можно только с помощью различных отхаркивающих средств. Однако даже после очередной «ревизии» взглядов на лечение астмы ни в одной из уже упоминавшихся международных и «национальных» программ не усматривается внятных рекомендаций по этому вопросу. О причинах и последствиях подобного подхода мы поговорим позже, а в этой главе я все-таки расскажу о современных подходах к отхаркивающей терапии. Думаю, это будет интересно тем, кто в своей деятельности руководствуется не только лишь указаниями доклада «Глобальная стратегия…».
Список применяемых в медицине отхаркивающих препаратов достаточно обширен, однако по-настоящему эффективных насчитывается всего несколько: 1) ацетилцистеин (коммерческие названия — ацетилцистеин, АЦЦ, мукомист и пр.); 2) месна, или меркаптоэтансульфонат (мистаброн); 3) бромгексин (бизолвон, бромгексин, сольвин и пр.); 4) амброксол (амброксол, амбросан, лазолван и др.); 5) карбоксиметилцистеин (карбоцистеин, мукодин, мукопронт и др.); 6) препараты йода (йодистый калий и микстуры на его основе); 7) щелочные смеси на основе гидрокарбоната натрия (соды).
Механизмы действия отхаркивающих средств
Механизмы действия современных отхаркивающих средств связаны в основном с улучшением реологических свойств мокроты — снижением вязкости, эластичности и адгезии, а также с уменьшением количества образующейся слизи. Препараты, нормализующие реологические характеристики, представлены: 1) муколитиками (веществами, разжижающими слизь), 2) регидратантами секрета (увеличивающими содержание в нем воды) и 3) средствами, снижающими адгезию (прилипание) мокроты к стенке бронха.
Муколитики действуют непосредственно на бронхиальную слизь: если в порцию вязкой мокроты добавить небольшое количество лекарства, она через несколько минут превратится в мутную и абсолютно невязкую жидкость. К группе муколитиков относятся два класса химических соединений: протеолитические ферменты и тиолы.
В числе первых можно назвать трипсин, химотрипсин и содержащие их аналоги. Муколитический эффект ферментов связан с расщеплением пептидных (белковых) связей молекул гликопротеинов слизи. В 50–70-х гг. они применялись довольно широко, однако вскоре выяснилось, что протеолитические ферменты способствуют развитию эмфиземы и пневмосклероза. Поэтому их нельзя назначать при хронических заболеваниях легких, прогрессирование которых может привести к эмфиземе и пневмосклерозу. А к этим заболеваниям относится и астма. К тому же существуют другие муколитики — тиолы — не менее эффективные и абсолютно безопасные.
В отличие от протеолитических ферментов, тиолы (ацетилцистеин и месна) разжижают мокроту, разрывая дисульфидные «мостики», связывающие молекулы гликопротеинов. Механизм этой реакции достаточно простой, однако эффективность подобного воздействия необычайно высока: мокрота разжижается практически мгновенно. Поэтому тиолы применяют и в оториноларингологии для очищения от вязкой слизи верхних дыхательных путей. Кстати, и другие производные тиолов (например, отечественный препарат унитиол) так же эффективно могут использоваться в качестве муколитических средств. Большинство тиолов используется в виде таблеток или сиропов, инъекций и ингаляций. При применении тиолов внутрь они, всасываясь из пищеварительного тракта в кровь, секретируются через стенку бронха, разжижая и отслаивая в первую очередь пристеночный слой слизи. И это существенно повышает эффективность отхаркивающего действия. То есть при приеме тиолов внутрь (равно как и при инъекционном введении) они действуют ЭКСТРАБРОНХИАЛЬНО, попадая в просвет бронха через его стенку из крови. При ингаляционном применении тиолы действуют ЭНДОБРОНХИАЛЬНО, поскольку попадают непосредственно в просвет дыхательных путей. Поэтому, если слизи в легких много, лекарственный препарат не воздействует на пристеночный слой секрета, что не позволяет добиться максимально эффективного отхаркивающего действия. В подобных случаях лучше сочетать применение тиолов внутрь с ингаляциями.
В научной литературе описано много случаев, когда использование тиолов, в частности ацетилцистеина, вызывает бронхоспазм с удушьем. Однако предварительная ингаляция бронхорасширяющего средства его предотвращает. Противопоказанием для использования тиолов внутрь являются тяжелые хронические заболевания пищеварительной системы: разжижение слизи устраняет ее защищающее действие, что может привести, например, к обострению язвенной болезни и прочих недугов. В подобных случаях эти средства рекомендуется использовать в меньших дозах и преимущественно в виде ингаляций.
Экстрабронхиальный механизм действия присущ и другому классу веществ — солям йода, применяющимся в виде микстур и очень редко в виде растворов для внутривенного введения. Всасываясь в кровь, они затем секретируются через стенку бронха в его просвет и в силу законов осмоса увеличивают в слизи содержание воды (регидратируют ее), облегчая откашливание. Неприятным свойством этих препаратов является раздражение кожи и слизистых, так как именно через них и секретируются соли йода. Это иногда проявляется сыпью и кожным зудом, обострением хронических воспалительных процессов слизистых в различных органах, что, естественно, ограничивает их использование. Положительным свойством препаратов, содержащих соли йода, является достаточно выраженное противогрибковое действие. Поэтому одним из дополнительных показаний для назначения йодистых микстур является развитие кандидоза на фоне лечения ингаляционными стероидами.
Регидратирующим слизь действием обладают и щелочные растворы, в частности натрия гидрокарбонат (натрия бикарбонат), которые применяются в основном в виде ингаляций. Рекомендации же типа «обильное щелочное питье», декларируемые как отхаркивающая терапия, довольно сомнительны. К сказанному можно добавить, что растворы соды в зависимости от концентрации вызывают еще и щелочной гидролиз слизи, что повышает эффективность откашливания. Таким образом, в основе отхаркивающего действия солевых растворов лежит регидратация бронхиальной слизи, то есть увеличение в ней воды. Это снижает ее адгезию (прилипание) к стенке бронха, а по некоторым данным, и уменьшает вязкость.
Другой класс фармакологических веществ, уменьшающих адгезию мокроты, представлен бромгексином и его производным — амброксолом. Бромгексин — вещество природного происхождения: впервые он был выделен из растения. Впоследствии осуществлен его химический синтез, и он стал широко применяться в пульмонологии. На сегодняшний день бромгексин и амброксол — самые эффективные и безопасные отхаркивающие средства. Применяются они обычно в виде таблеток и микстур. Основным механизмом действия бромгексина и его аналогов является стимуляция выработки в легких особых веществ — сурфактантов, обладающих высокой поверхностной активностью (подобно синтетическим моющим средствам). Поэтому, поднимаясь вверх из альвеол (где они вырабатываются), сурфактанты «отмывают» слизь от стенки бронхов. Препараты группы бромгексина обладают не только эффективным отхаркивающим действием, но и при длительном приеме (свыше 3 мес.) способствуют нормализации секреции, уменьшая количество образующейся слизи в дыхательных путях. Длительное лечение бромгексином в дозе от 48 до 96 мг в сутки на протяжении 3–6 мес., особенно в осенне-весенние периоды, улучшает не только бронхиальный дренаж, но и постепенно нормализует секрецию, иногда практически до полного отсутствия мокроты. В указанных дозах эти средства абсолютно безвредны. А по имеющимся в литературе данным, больные, регулярно принимающие лазолван или бромгексин, переносят обострения заболевания в два раза реже.
Максимально полное очищение респираторного тракта от избытка слизи (ухудшающей проходимость бронхов и снижающей эффективность ингаляционных противовоспалительных и противоаллергических средств) может быть достигнуто и уменьшением ее количества в легких. С этой целью используются лекарственные средства, влияющие на ее продукцию слизеобразующими клетками и железами. К подобным препаратам относится S-карбоксиметилцистеин (карбоксицистеин, или карбоцистеин), выпускающийся под разными коммерческими названиями. Обычно он назначается в капсулах или в виде сиропа. Неприятным побочным действием карбоксицистеина является его способность обострять хронические заболевания пищеварительного тракта. Поэтому длительно применяться он не может.
А в заключение хотелось бы предостеречь врачей от очень распространенной ошибки: ПОСТАРАЙТЕСЬ НЕ НАЗНАЧАТЬ БОЛЬНЫМ АСТМОЙ ПРЕПАРАТЫ, ПОДАВЛЯЮЩИЕ КАШЕЛЬ (КАК ЭТО ЧАСТО БЫВАЕТ), ОСОБЕННО КОДЕИНОВОГО РЯДА. Подобная акция только нарушит бронхиальный дренаж, усугубит бронхиальную обструкцию и в конечном итоге ухудшит состояние больного. То же относится и к препаратам некодеинового ряда, например, либексину, синекоду и пр.
Как уже говорилось, почти все тяжелые случаи астмы, неконтролируемые бронхорасширяющими аэрозолями, связаны с распространенной обтурацией дыхательных путей слизистыми пробками. В ЭТОЙ СВЯЗИ ЕЩЕ РАЗ ПОВТОРЯЮ: ЕСЛИ БРОНХОРАСШИРЯЮЩИЕ АЭРОЗОЛИ ПЛОХО СНИМАЮТ ПРИСТУП УДУШЬЯ, А ИЗ ЛЕГКИХ С БОЛЬШИМ ТРУДОМ ОТКАШЛИВАЕТСЯ СЛИЗЬ В ВИДЕ ВОЛОКОН ИЛИ ТЯЖЕЙ, ВОЗМОЖНО, НАЧАЛАСЬ ОБТУРАЦИЯ (ЗАКУПОРКА) БРОНХОВ СЛИЗЬЮ. Это следует запомнить и, несмотря ни на что, не забывать об отхаркивающих препаратах.
Ведь прогрессирование процесса обтурации может привести к прогностически неблагоприятной ситуации — астматическому статусу, который характеризуется полной закупоркой всех воздухопроводящих ветвей — от бронхов до респираторных бронхиол. Еще раз цитирую американского ученого А. Уоннера (A. Wanner), написавшего главу «Морфология обструктивных процессов в воздухоносных путях» в уже упоминавшемся руководстве «Бронхиальная астма» (под. ред. Э. Гершвина): «На аутопсии (вскрытии. — авт.) умерших в астматическом статусе в бронхах обнаруживают большое количество слизистых пробок». Подобные данные приводятся и в других научных публикациях, но я цитирую только эту книгу по тривиальным соображениям. Во-первых, ее легко отыскать, а во-вторых, в ней приведено большое количество литературных ссылок и по другим вопросам.
источник
Бронхиальная астма является серьезной патологией дыхательной системы воспалительного характера. При этом недуге наблюдается отек носа и глотки, в просвете бронхов накапливается мокрота, которая мешает нормальному прохождению воздуха. Это приводит к затруднению дыхания и возникновению одышки, усиливающейся при физических нагрузках. Чрезмерное накопление слизи является причиной приступов, во время которых пациент сильно кашляет и чувствует удушье.
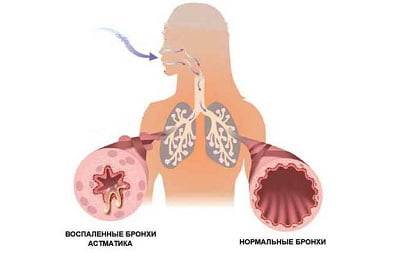
В норме этот секрет незаметно проглатывается человеком, не вызывая дискомфорта. Это происходит изо дня в день в течение всей жизни и считается нормальным явлением. Мокрота при астме представляет опасность для человека, так как при ее накоплении суживается просвет бронхов, и затрудняется прохождение воздуха.
Если своевременно не начать лечение, могут развиться угрожающие жизни осложнения.
Бронхиальная астма характеризуется повышенным образованием слизи. При этом воспаляется бронхиальная выстилка. Развивается астматический бронхит. У пациента появляются жалобы на отхождение мокроты во время кашля и чувство заложенности в груди. Слизь может быть разного цвета, запаха и консистенции.
Выглядят выделения по-разному — это зависит от течения недуга. Зачастую они вязкие. Мокрота при бронхиальной астме может напоминать обычную слизь, содержать гной или кровь. Запах также может быть различным. Особо серьезно нужно отнестись к неприятно пахнущим выделениям. Они могут указывать на наличие других заболеваний дыхательной системы, например опухолей, находящихся в стадии распада. Кроме того, это может быть гнойная мокрота, образовавшаяся в результате присоединения бактериальной инфекции.
Бронхиальная астма характеризуется прогрессирующим течением. По мере развития болезни количество мокроты увеличивается, приводя к закупорке сначала маленьких бронхов – бронхиол, а в дальнейшем и крупных бронхов. Это приводит к затруднению дыхания у пациента. Нередко во время приступа он начинает задыхаться. Такое состояние угрожает жизни и требует немедленного лечения.

Прозрачная мокрота, выделяющаяся в течение длительного времени, также требует определения причины, так как при ее игнорировании могут развиться другие серьезные недуги. Иногда большое количество жидкой слизи и кашель наблюдаются у человека, который курит. В этом случае избавиться от назойливых симптомов практически невозможно, однако зачастую они не нарастают и не осложняются другими заболеваниями.
Чтобы определить характер мокроты, нужно провести специальное исследование. Выделения для анализа следует собирать при приступах кашля, причем лучшим вариантом будет сбор утренней мокроты.
Это связано с особенностями организма. В течение ночи в просвете бронхов накапливается большое количество секрета. Для его сбора в аптеке нужно купить специальный резервуар. Полученные выделения исследуют в лаборатории. Легкость отхождения слизи зависит от его консистенции. Если бронхи заполнены вязкой мокротой, откашливаться она будет трудно. Плохо отходящий секрет необходимо разжижить. Это можно сделать различными способами.
Итак, лечение астмы в первую очередь направлено на разжижение мокроты. Однако перед началом терапии следует провести обследование и определить тип кашля. От этого будет зависеть выбор препаратов. Но есть и общие рекомендации, помогающие облегчить состояние.

- чай с лимоном;
- молоко с маслом и медом;
- морсы.
Теплая жидкость способствует прогреванию бронхов, в результате чего мокрота становится более жидкой и легче отходит. Большое значение имеет микроклимат в помещении, где пациент проводит большую часть времени.
Повышение влажности способствует разжижению бронхиального секрета. Поэтому влажность в помещении должна быть не меньше 60%.
Для увлажнения комнаты можно воспользоваться специальным ультразвуковым прибором. При его отсутствии на помощь придет «дедовский» метод, заключающийся в раскладывании мокрых полотенец в помещении. Также для улучшения отхождения слизи рекомендуется напустить в ванну горячей воды и вдыхать ее пары.
Лечение включает обязательное применение лекарственных средств. Обычно врачи выписывают медикаменты в виде таблеток или сиропов.
- отхаркивающие средства – стимулируют деятельность гладкой мускулатура стенки бронхов, помогая вывести мокроту;
- муколитики – оказывают разжижающий эффект, изменяя физико-химические свойства бронхиального секрета;
- противоаллергические препараты применяются только в случае, когда причиной астмы является какой-либо аллерген.
Действие таблеток и сиропов заключается в изменении реологических свойств секрета, продуцируемого выстилкой бронхов. Кроме того, под действием лекарств уменьшается выработка слизи. Препараты способствуют снижению ее вязкости, эластичности и адгезии. Прежде, чем принимать одно из лекарственных средств, нужно внимательно прочитать инструкцию по применению.
Также бронхиальная астма лечится с помощью йодида калия и натрия. Их часто выписывают врачи для облегчения выхода мокроты.
Кроме того, они владеют секретолитическим свойством. Однако использовать эти лекарства следует с осторожностью, поскольку возможны аллергические реакции. К муколитическим препаратам, помогающим разжижать мокроту, принадлежат Амбробене, Мукодин, АЦЦ, Амброксол. Они разрывают дисульфидные связи мукополисахаридных соединений, в результате чего уменьшается вязкость мокроты.

Их используют в виде ингаляций. Сухое сырье добавляют в различные настои. Кроме того, с древних времен для облегчения откашливания мокроты применяют смесь горячего молока с минеральной водой. Ее нужно пить небольшими глотками.
Пользу людям с бронхиальной астмой принесет санаторно-курортное лечение, морской воздух способствует улучшению состояния дыхательных путей. При этом активизируются защитные механизмы выстилки носовой полости, глотки, трахеи и бронхов, вследствие чего нормализуется выработка слизи.
Бронхиальная астма представляет собой достаточно тяжелый недуг, главными симптомами которого является кашель, одышка и выделение слизи. Выводить мокроту помогают различные лекарственные препараты, а также средства народной медицины и физиотерапевтические процедуры. Однако прежде чем начинать терапию, нужно обязательно проконсультироваться с врачом.
источник
Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
источник