• Свистящее, прерывистое, судорожное дыхание, переходящее в ослабленное дыхание
• Чувство тесноты и сдавленности в груди
• Судорожный кашель
• Сильный страх, больной сосредоточен только на своем дыхании
• Длительность приступа: несколько минут, но иногда — несколько часов или даже дней
Астма представляет собой приступ удушья, наступающий вследствие острого сужения просвета бронхов. У пациентов в возрасте до 40 лет причиной астмы в 90 % всех случаев является аллергия. У пациентов в возрасте старше 40 лет она часто возникает как заболевание, сопутствующее эмфиземе и другим заболеваниям легких. Бронхи ты. воспаления дыхательных путей и аллергии оказывают сильное влияние на психику человека. Поэтому астма принадлежит к числу психосоматических заболевании, астматические приступы случаются особенно часто у людей с сильными эмоциональными, нервными, психическими нагрузками.
Во время сна нервная система обеспечивает сужение просветов бронхов, чтобы уменьшить на это время потребление воздуха организмом. Бронхи находятся в суженном состоянии еще некоторое время после пробуждения, хотя человеку уже снова требуется большее количество воздуха. По этой причине приступы астмы чаще всего наблюдаются в ранние утренние часы. Сужение просвета бронхов может наступить спазмообразно в результате стресса, испуга, сильного волнения.
В психосоматике приступы астмы рассматриваются как подавленный плач, как протекание аллергического плача в легких. Этот тезис подтверждает то, что приступ астмы может заканчиваться всхлипываниями и что очень часто приступами астмы страдают те, кто в своем детстве пережил сильный стресс, страх, испуг, насилие, когда они своим криком или плачем хотели позвать на помощь. Не следует также забывать, что дыхание для человека имеет глубокое психическое значение. Когда мы вдыхаем воздух, то как бы принимаем в себя часть Мира, при выдохе мы отдаем Миру частицу себя. Таким образом происходит наше глубинное общение с Миром, взаимообмен энергией, взаимопроникновение Мира в нас и нас в Мир, осознание нашего места в этом Мире.
Следовательно, больного астмой с его склонностью к подчеркнутым вдохам можно рассматривать как человек;!, который хотел бы впитать в себя окружающий его Мир вместе со своими ближними, которые, однако, совсем не походят на него, и немного своего «я» отпустить в этот Мир. Психоаналитики на практике действительно наблюдают, что астматики имеют большую тенденцию к необходимости идентифицировать себя в отношениях с другими личностями, как полную их противоположность.
Старое и надежное — помогите себе сами!
• Правильная осанка
При внезапно начавшемся приступе астмы вам нужно по возможности сесть на стул прямо, чтобы ноги свисали вниз, немного выпятив живот вперед, чтобы облегчить работу диафрагмы — важнейшего мускула дыхательной системы. Руки оставьте свободно свисающими вдоль тела. Это так называемая «поза кучера», которая применяется при автогенных тренировках, очень хорошо ослабляющая напряженность осанки и помогающая при астматическом приступе. Кроме того, вам надо как бы вытягивать губы при выдохе. Это предотвратит спад легочных альвеол и позволит получать достаточно воздуха для организма из легких.
• Кофе тоже помогает
Если у астматического больного не оказалось под рукой его спрея для ингаляций, он может прибегнуть к помощи кофе. Кофеин противодействует спазмам мускулатуры дыхательных путей. Однако вам нужно выпить не меньше двух чашек кофе, чтобы достичь нужного действия.
• Учитесь плакать
Лучше имитации плача в ваших легких, которая наблюдается во время астматического приступа, является сам плач. Выразите свои чувства настоящими рыданиями. Безразлично — печальными или яростными — подойдет все. что сможет повысить давление в ваших слезных железах. Если вы стыдитесь своих слез, уйдите в тихое уединенное место, где вы сможете выплеснуть свои чувства и дать им волю. Воспринимайте это как необходимую часть лечения.
15 г горчичного порошка • 1 л теплой воды
Порошок разведите в воде, смочите в этой жидкости льняную салфетку, лишней жидкости дайте стечь, положите салфетку на грудь и накройте ее прогретым полотенцем. Продолжительность процедуры: не меньше 20, но не дольше 30 минут. Так вы снимите напряженность в дыхательных путях и освободитесь от скопившейся мокроты.
2 ч. л. медуницы • 1 стакан кипятка
Залейте траву медуницы кипятком, накройте и настаивайте 10 минут, пнем процедите. Пить этот чай лучше по 1/2 стакана 3 раза в день во время еды. Медуница содержит кремниевую кислоту, которая служит для сохранения эластичности тканей легких и соединительных тканей.
1 ч. л. исландского мха • 1 стакан воды
Мох залейте водой, на слабом огне доведите до кипения и настаивайте 10 минут. Можете пить этот чай по 1 стакану 2—3 раза в день. Исландский мох действует как отхаркивающее средство. Особенно важно то, что он освободит ваши легкие от вязкой слизи.
Предупредите болезнь и останетесь здоровы
• Никаких сигарет! Они задымляют помещение! Дым создает очаги воспаления в ваших бронхах, раздражает слизистую оболочку органов дыхания, а никотин возбуждает вашу нервную систему.
• Не слишком много алкоголя! Чрезмерное потребление алкоголя возбуждает дыхательные центры и приводит к нарушениям и сбоям дыхания.
• Осторожно при холоде! Острые воспаления при холоде приводят к спонтанному сужению просвета бронхов. При слишком низкой температуре оставайтесь лучше дома или, по меньшей мере, натяните шаль на рот и нос.
• Дышите через нос! Таким образом воздух перед входом в бронхи очищается, согревается и увлажняется, что особенно важно.
• Занимайтесь спортом! Особенно вам подходят виды спорта, развивающие выносливость и тренирующие дыхательную систему, — плавание, велосипед, бег трусцой. Обратите внимание на то, что вы можете покрыть потребность вашего спортивного организма в кислороде увеличением глубины дыхания. При этом нет необходимости повышать частоту вдохов.
• При стрессе и страхе заставляйте себя дышать спокойно, сделайте над собой усилие и держите свои эмоции под контролем, иначе при эмоциональном срыве может начаться сильный приступ. Положите свою руку на живот и следите за тем, как ваша диафрагма поднимает и опускает стенку живота. Такие упражнения незаметны для окружающих, можете проводить их даже на людях.
• Чтобы в случае астматического приступа не поддаваться панике, вы должны выучить упражнения, ослабляющие напряжение. Аутотренинг обладает возможностями, которые нужны в этом случае. Йога также может оказать помощь.
2 ч. л. мать-и-мачехи • 250 мл кипятка
Траву залить кипятком, накрыть и настаивать 5 минут. Лить по 2—3 стакана теплого чая в день. Вы можете подсластить этот чай медом. Мать-и-мачеху используют как средство от кашля, она отлично предохраняет от приступов астмы.
Трава мать-и-мачехи • пищевой спирт
Пригоршню цветков мать-и-мачехи залейте спиртом, оставьте настаиваться на 6—8 недель. Настойку следует принимать 3 раза в день по 8—10 капель с водой или на кусочке сахара.
источник
Курс ЛФК при бронхиальной астме условно делится на два периода:
- подготовительный период — проходит в стационаре, его продолжительность составляет не более 2-3-х недель;
- тренировочный период — после выписки из стационара продолжается всю жизнь, так как навыки регуляции дыхания после прекращения занятий быстро утрачиваются.
Лечебную физкультуру при бронхиальной астме начинают на стационарном этапе лечения как можно раньше.
- Уменьшение спазма бронхов и бронхиол, ликвидация застойного патологического очага
- Нормализация тонуса центральной нервной системы, регулирующее воздействие на дыхательный центр.
- Расслабление дыхательной мускулатуры
- Снижение минутного объема дыхания (МОД), развитие механизма полного дыхания с преимущественной тренировкой выдоха, регуляция продолжительности фаз вдоха и выдоха.
- Укрепление мышц, принимающих участие в акте дыхания, увеличение подвижности диафрагмы и грудной клетки.
- Улучшение оксигенации и газообмена, стимуляция кровообращения.
- Профилактика эмфиземы легких, пневмосклероза.
- Астматический статус.
- Тахикардия более 120 ударов в минуту.
- Одышка более 25-40 дыхательных движений в минуту.
- Выраженная легочно-сердечная недостаточность, декомпенсация ХЛС.
Противопоказаны также упражнения, связанные с натуживанием и задержкой дыхания.
Дыхательную гимнастику целесообразнее проводить вне приступа бронхиальной астмы. Упражнения с медленным полноценным и удлиненным выдохом обеспечивают более полное выведение воздуха из эмфизематозно растянутых альвеол через суженные бронхиолы, тренируют диафрагму и мышцы брюшного пресса, участвующие в полном выдохе.
Звуковая гимнастика способствует выработке соотношения вдоха и выдоха 1:2. При медленном спокойном вдохе с паузой после вдоха происходит наиболее полный газообмен в альвеолах и полное смешение вдыхаемого воздуха с альвеолярным (более продолжительная пауза после выдоха необходима потому, что в определенный момент выдоха происходит сдавливание бронхиол и перекрытие их просвета). Это является компенсаторной реакцией, направленной на недопущение уменьшения функциональной остаточной емкости, иначе развиваются нарушения газообмена. Вибрация, возникающая при произношении звуков в определенной последовательности, снимает бронхоспазм при выдохе.
Для улучшения вентиляции применяют специальные приспособления — мундштуки для пассивного выдоха и дыхание в сосуд с водой через трубочку. Этому же способствует надувание резиновых игрушек.
Для улучшения подвижности грудной клетки и легких — используются специальные дыхательные упражнения динамического характера с гимнастическими предметами. Гимнастические упражнения выполняются на выдохе, после нескольких повторений движений необходимо сделать паузу для отдыха и упражнения, направленного на расслабление мышц.
Особое место занимают релаксационные упражнения. Методика расслабления основывается на сознательном снижении тонуса мышц, проводится в положении лежа или сидя в позе релаксации (поза «кучера на козлах»). Расслабление можно проводить с помощью специальных движений (пассивные движения поочередно во всех суставах по осям движения: махи, качания, потряхивания)
Необходимо помнить, что физическая нагрузка сама по себе может вызвать приступ бронхиальной астмы (астма физического усилия). Приступ возникает через несколько минут после нагрузки и обусловлен охлаждением слизистой оболочки бронхов. Максимальный риск в этом отношении представляют быстрый бег, езда на велосипеде, лыжи, занятия на улице в холодное время года, плавание под водой, ныряние. Больным противопоказаны занятия экстремальными видами спорта.
При появлении предвестников приступа бронхиальной астмы больному нужно придать удобное положение, лучше сидя, положив руки на стол или спинку впереди стоящего стула, расслабив мышцы спины, плечевого пояса и нижних конечностей.
Расслабление крупных групп скелетных мышц улучшает состояние больного, облегчает выдох при приступе удушья благодаря увеличению подвижности ребер, уменьшению избыточной вентиляции легких и улучшению бронхиальной проходимости.
Следует предупредить больного о необходимости поверхностного дыхания, так как глубокий вдох, раздражая бронхиальные рецепторы, приводит к усугублению и распространению спазма.
Для ограничения глубины дыхания грудную клетку рекомендуется зафиксировать бинтами.
На выдохе больному необходимо сознательно на 4-5 сек задерживать дыхание, чтобы уменьшить поток патологической импульсации в дыхательный центр и создать условия для накопления углекислоты в крови, являющейся регулятором дыхательного центра.
Вдох после задержки дыхания должен быть также поверхностным.
Можно провести массаж грудной клетки, включая межреберные промежутки, с преобладанием приемов поглаживания, растирания и непрерывистой вибрации.
В легких случаях приступ бронхиальной астмы купируется применением дыхательных упражнений (звуковая гимнастика, методика К.П. Бутейко) и точечного массажа.
Если приступ не купировался, необходима медикаментозная терапия.
Литература
1.Восстановительная медицина: учебник. Епифанов В.А. 2013. — 304 с.: ил.
2. Лечебная физкультура и спортивная медицина: учебник для вузов / Епифанов В.А. — 2007. — 568 с.

Полезная информация, организации инвалидов, знакомства
Вся информация, размещенная на данном сайте, предназначена только для персонального пользования и не подлежит дальнейшему воспроизведению и/или распространению в печатных СМИ, иначе как с письменного разрешения «мед39.ру».
При использовании материалов в интернете, активная прямая ссылка на med39.ru обязательна!
Пользователь обязан соблюдать точность воспроизведения информации. Сокращение текста допускается только в той мере, в которой это не приводит к искажению его смысла.
Читать новости в сообществе
Данный сайт не предназначен для просмотра лицам младше 16 лет.
Сетевое издание «МЕД39.РУ». Свидетельство о регистрации СМИ ЭЛ № ФС 77 — 53931 выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) 26 апреля 2013 года.
Информация, размещенная на сайте не может рассматриваться как рекомендации пациентам по диагностике и лечению каких-либо заболеваний, равно как и не является заменой консультации с врачом!
Точки зрения в размещенной на сайте информации являются частными и могут не отражать официальных точек зрения уполномоченных государственных органов или компаний-производителей. За содержание рекламы ответственность несет рекламодатель
Медицинский портал МЕД39.РУ
Калининград.
Copyright © 2007-2019
источник

Каждый должен владеть базовыми знаниями об особенностях острого проявления астмы и методах реагирования на экстренные ситуации. Если Вы подозреваете, что кто-то из Ваших близких (или даже Вы сами) страдает от регулярных приступов, обязательно ознакомьтесь с представленной ниже информацией, примите меры по устранению опасности, а затем – обратитесь к врачу для установки полного курса лечения.
Периодические приступы кашля и удушья при бронхиальной астме практически неизбежны. Перегородка, отвечающая за пропуск новых порций воздуха в легкие, закрывается в ответ на различные раздражители, и сделать каждый новый вдох становится все сложнее. Как результат – забор кислорода все более короткими вдохами, длительное покашливание, переходящее в невозможность вдохнуть. Медики отмечают следующие причины проявления острых состояний:
- Контакт с аллергеном. Иногда реакция происходит на новый источник аллергии, ранее не встречавшийся пациенту. В остальных случаях проблема – в сложности ограничить взаимодействие с опасным компонентом. Так, больным астмой хорошо знакомы осложнения, возникающие весной, в период цветения большинства растений.
- Неправильно подобранные лекарства или выработавшийся иммунитет к прописанному препарату. С годами организм может развить толерантность к активному веществу, останавливающему аллергическую реакцию. Это одна из распространенных причин приступов астмы у взрослых: пришло время сменить препарат, но до возвращения проблем с дыханием распознать эту необходимость невозможно.
- Острые заболевания дыхательных путей. Астматическая реакция может развиваться в ответ на болезни, не имеющие непосредственного отношения к бронхам, но увеличивающие нагрузку на них или способствующие усугублению внутреннего воспалительного процесса. Обязательно комплексное лечение – в противном случае, кашель продолжит возвращаться.
- Физическая перегрузка организма. Состояние, характерное проявлениям приступа бронхиальной астмы, характерно для людей, чрезмерно интенсивно занимающихся физкультурой. Наибольшую опасность таит бег: если не следить за темпом и дыханием, можно столкнуться с обжигающим сухим кашлем и невозможностью сделать полный вдох в течение нескольких минут. Но и на силовом занятии с тренажерами можно довести тело до блокировки дыхания. В обоих случаях необходимо остановить упражнение и попытаться расслабить дыхательные пути.
- Панические атаки, стресс и другие аспекты психосоматики. Тяжелая психологическая нагрузка также вызывает проблемы с дыханием. Если Вы или кто-то из Вашей семьи подвержен постоянному стрессу, необходимо не только научиться решать проблему успокоительными, но и освоить техники правильного дыхания. Они направлены как на восстановление дыхательного ритма, так и на сокращение стрессовой нагрузки.
Не всегда возможно немедленно выделить причину осложнения. Если у пациента преимущественно ночная астма, то ему наиболее сложно определить провоцирующие факторы и рассказать о них врачу. Дополнительные обследования и лабораторные анализы позволят выделить ключевые факторы, вызывающие возвращение удушья, и своевременно принять меры.
Зная признаки приступа бронхиальной астмы, вы легко определите данное состояние, даже если оно начнется без видимой провокации со стороны. Имейте в виду, что начать задыхаться может человек, ранее не страдавший от тяжелых бронхиальных заболеваний: первый приступ имеет шанс случиться не только в детстве, но и во взрослом возрасте.
Как правило, аллергики способны самостоятельно распознать свое состояние и справиться с ним. Тем не менее, лучше все же знать основные предвестники удушья, особенно если Вы подозреваете наличие невыявленной аллергии у собственного ребенка:
- Интенсивное откашливание, продолжающееся в течение продолжительного времени. Мокрота не отходит, сухость в горле сохраняется.
- Из носа постоянно «капает»: отходит слизь, вымывающая из внутренних пазух опасный аллерген.
- Постоянное першение в области горла, не исчезающее в состоянии покоя (в отличие от простудного кашля).
- Частота чихания возрастает в соответствии с близостью от аллергена; больной может чихать до 20-30 раз в минуту.
- Предприступное состояние может сопровождаться глухой головной болью.
На этой стадии следует купировать обострение путем принятия противоаллергенных препаратов или оперативной блокировкой контакта с аллергеном.
Не все приступы бронхиальной астмы сопровождаются столь очевидными симптомами. Если состояние не имеет отношения к аллергической реакции, то и признаки будут менее специфичными, а потому более незаметными:
- Повышенная тревожность. «Аура» беспокойства, окружающая человека перед приступом одышки или удушья при бронхиальной астме, должна приниматься всерьез: таким образом организм подсказывает о необходимости скорой защиты от угрозы здоровью. Кроме того, подобное состояние свидетельствует об эмоциональном перенапряжении – одном из наиболее распространенных факторов обострения астмы у людей, не страдающих от аллергии.
- Резкая слабость, ощущение усталости. В начальной фазе тело все еще справляется с регулировкой дыхания самостоятельно, но эта нагрузка не проходит бесследно. Больному хочется оставить все дела, перейти в состояние покоя – и этому желанию стоит последовать, особенно если оно сопровождается головокружением.
- Сухое откашливание. Как и при аллергических формах болезни, один из наиболее характерных признаков. Не стоит увеличивать дозировку противопростудных препаратов, если Вы уже обнаружили их неэффективность: обратитесь к врачу, чтобы подобрать лекарства, способствующие мягкому устранению бронхиального спазма.
- Проблемы со сном. Несмотря на общую слабость и изможденное состояние, пациент не способен уснуть – ему мешает болезненный кашель, мгновенно нарушающий неглубокую дрему. Как правило, ОРВИ не сопровождается подобными нарушениями, поэтому их наличие – верный признак необходимости дополнительной консультации с врачом.
Даже одного-двух предвестников достаточно, чтобы с уверенностью говорить о близости приступа бронхиальной астмы. Время от начальной до острой фазы может различаться, но в большинстве случаев не превышает 3-5 минут. Если начать действовать на данном этапе, можно полностью купировать обострение еще «в зародыше». Это значительно проще и полезнее для организма, нежели медикаментозный вывод из поздних стадий приступа.
Диагностика обострения не вызывает затруднений. Специалисты выделяют следующие характерные признаки приступа бронхиальной астмы:
- Усиливающаяся одышка, перетекающая в удушье. В некоторых случаях острая фаза ограничивается данным симптомом и проходит после восстановления дыхания. Также одышка может блокировать откашливание, из-за чего приступ затягивается, поэтому к данному состоянию следует относиться с максимальной осторожностью.
- Интенсивный и частый кашель. Если при простуде можно подавлять позывы к кашлю своими силами, то при астме сделать это практически невозможно. Откашливание протекает «волнами» с небольшими передышками.
- Корпус наклонен вперед, опирается на твердую вертикальную или горизонтальную поверхность. Это вынужденное положение пациента при остром приступе бронхиальной астмы, также известное как «вынужденная поза». Разгибать больного не нужно: подобное положение позволяет немного уменьшить нагрузку на дыхательную систему и восстановить дыхание. При этом чиханье, если оно было, усиливается: организм ускоряет вывод аллергенов.
Другие характерные, хотя и менее заметные симптомы приступа – резкое повышение степени возбудимости и физическая слабость. Эти признаки сопутствуют друг другу: несмотря на то, что тело чувствует себя изможденным, психика чрезмерно ярко реагирует на стрессовые раздражители. Данное свойство усложняет самопомощь, поэтому астматические приступы, протекающие в одиночестве, признаны наиболее опасными. Если Вы страдаете от хронических бронхиальных заболеваний и часто остаетесь вне контакта с близкими или лечащим врачом, убедитесь, что Ваше окружение предупреждено как о вашем состоянии и признаках приступа, так и мерах, которые необходимо предпринять.
Астматический приступ в легкой стадии причиняет лишь незначительные неудобства, при этом больной сохраняет способность говорить без особых затруднений, благодаря чему объяснение ситуации или запрос профессиональной помощи осуществить несложно. На средней стадии говорить полными предложениями уже не получается, и на самостоятельное прекращение одышки рассчитывать не стоит, но сформулировать просьбу о помощи пациент все еще может. Если же человек лишь «выдавливает» из себя отдельные короткие слова или вообще ничего не говорит между волнами кашля, значит, он находится в одной из наиболее опасных стадий:
- Тяжелая. Характеризуется переходом в вынужденную позу, отказом от движения, ярко выраженной одышкой (до 30 вдохов-выдохов в минуту), практически полной невозможностью разговаривать. Параллельно развивается состояние паники, снижается температура тела (не всегда), резко подскакивает сердцебиение (до 120 ударов в минуту). Вспомогательная мускулатура безуспешно пытается компенсировать затрудненное дыхание, бронхиальный спазм усиливается со временем. Немедленно назначаются сильнодействующие препараты в высоких дозах (Дексаметазон, Эуфиллин и т.д.) для предотвращения перехода в следующую стадию.
- Астматический статус. Наиболее опасное состояние, развивающееся в результате продолжительного тяжелого удушья. Приступ астмы полностью блокирует функции речевого аппарата и любую физическую активность. Сознание становится спутанным, возможен переход в кому. Дыхательные движения компенсаторные, неровные. Пульс снижается до 60 ударов в минуту и меньше, при сохранении состояния реберные промежутки западают. Лечение на данной стадии требует оперативности и большой точности, поэтому после оказания мер первой помощи (интенсивные релаксанты, адреналин для восстановления сердечного ритма и мышечной активности, прочие по состоянию) пациента направляют в реанимационное отделение.
Опасность может таить как привычная «аллергенная», так и так называемая ночная астма. Даже намека на переход в тяжелую стадию должно быть достаточно для вызова бригады скорой помощи, особенно если ранее больной не сталкивался с затруднениями дыхания. После нейтрализации угрозы жизни и здоровью подбирается профилактическое лечение.
Если приступы происходят с Вами хотя бы несколько раз в году, убедитесь заранее, что Ваши близкие ознакомлены с основами первой помощи при приступе бронхиальной астмы:
- Немедленное использование ингалятора с лекарством, если это возможно. Если нет – незамедлительный вызов скорой помощи.
- Устранение одежды, препятствующей свободному раскрытию грудной клетки.
- Вентиляция помещения. Если есть возможность, следует открыть все окна для максимального притока свежего воздуха.
- Помощь в переходе в «вынужденную позу», которой сопровождаются средние и тяжелые приступы астмы. Такое положение – естественная реакция организма, упрощающая восстановление дыхания.
- Общение с больным. С человеком, страдающим от удушья, нужно разговаривать: напоминать о необходимости глубокого и ритмичного дыхания, успокаивать. Психологическая поддержка на начальных этапах приводит к тому, что симптомы приступа бронхиальной астмы нейтрализуются при минимальном участии медикаментов.
- При задержке бригады скорой помощи – восстановление дыхательной функции через прогревание стоп. В небольшую емкость (например, таз) набирается горячая вода, в которую помещаются ноги пациента. Прогревание помогает открыть заслонку в бронхах и восстановить дыхание самостоятельно.
Если же Вы уже слишком хорошо знаете, как проявляются приступы астмы, то вы знаете и о том, что такого состояния лучше по возможности избегать. Медики дают следующие рекомендации:
- Прохождение полного медикаментозного курса базисной терапии. Противоаллергические и восстанавливающие препараты следует применять даже после того, как неблагоприятные симптомы прошли.
- Своевременное лечение заболеваний дыхательной системы (бронхит, ларингит и т.д.)
- Устранение или сведение к минимуму неблагоприятных факторов (столкновение с аллергенами, курение, повышенный уровень бытовой пыли и т.д.)
- Соблюдение умеренности в физических нагрузках. За освоением новых сложных упражнений должен следить инструктор, способный своевременно оценить нарушения в дыхании и скорректировать амплитуду движений. Лучшим решением будет освоить комплекс дыхательной гимнастики.
Немалое значение имеет также ровный психоэмоциональный фон. Людям, страдающим от хронических заболеваний бронхов, следует избегать стрессовых ситуаций, так как они способны спровоцировать удушье.
Теперь вы знаете, что такое приступ астмы и как себя вести, если Вы или кто-то из Вашего окружения перешел в такое состояние. По статистике, 5% людей на Земле страдают от бронхиальной астмы. Входите ли Вы в их число? Как Вы справляетесь с приступами, и помогают ли Вам с этим близкие? А может быть, Вам доводилось самостоятельно оказывать первую помощь человеку в такой ситуации? Поделитесь своим опытом в комментариях.
источник
Дети с бронхиальной астмой могут оказаться в ситуации, которая является неотложной, это обычно бывает при приступе астмы. Вы хотите понять, что чувствует Ваш ребенок, страдающий бронхиальной астмой, при затрудненном дыхании?
Закройте нос и дышите при помощи соломинки до тех пор, пока не появится ощущение дискомфорта. Делать вдох и выдох через соломинку намного сложнее, чем без нее. При этом, как бы сильно Вы ни вдыхали или выдыхали, в легкие все равно поступает меньше воздуха. Указанный метод дает возможность Вам почувствовать негативные воздействия болезни, а это поможет лечить детей более эффективно.
Раздражитель вызывает сужение бронхов. При сужении бронхов ребенку нужно больше времени на выдох. При возникновении приступа появляется кашель, свистящее и сокращенное дыхание. Больному особенно тяжело выдыхать воздух. Чем хуже выходит воздух из легких, тем тяжелее вдыхать обогащенный кислородом свежий воздух. Вследствие этого активно работают мышцы, т.е. наблюдается значительное напряжение. Такое сокращенное, укороченное дыхание приводит к одышке. Одышка на выдохе называется экспираторной одышкой, она типична для бронхиальной астмы. Одышка может быть разной по тяжести. Она может вызвать сильное чувство страха, а это чувство страха, в свою очередь, может усилить одышку. При сильной одышке дети, как впрочем, и взрослые, могут ощущать сдавливание в груди.
Приступ астмы может длиться несколько минут или даже часов. Длительность и тяжесть приступа могут быть разными. Астматические приступы бывают легкими, средне тяжелыми и тяжелыми. Астматические приступы могут привести к неотложной ситуации. Заметим, что многие больные никогда не переживают такие ситуации.
Если астматический приступ случается у ребенка младше 12 лет, при этом у него наблюдается сильная одышка, и он не может нормально говорить, следует немедленно вызвать скорую помощь.
В зависимости от тяжести заболевания Вы должны всегда иметь дома и на отдыхе достаточное количество препаратов.
До приезда неотложной помощи для быстрого ослабления симптомов используются препараты по необходимости, которые быстро расширяют дыхательные пути легких. Для этого применяются в первую очередь бета-агонисты короткого действия. При возникновении неотложного состояния эти препараты используются в виде спрея или распылителя. Кроме того, в неотложных случаях можно проглотить таблетку Кортизона. Конечно, лучше всего попросить врача разработать для Вашего ребенка персональный план действий в случае неотложной ситуации.
Есть определенные положения тела и позы, которые помогают легче дышать. Важно, чтобы в этой позе плечи были направлены вверх, а руки не висели. Наиболее известные положения:
- поза кучера, при этом руки находятся на расставленных верхних поверхностях бедер;
- поза вратаря, при этом тело находится в полуприсяде, верхняя часть тела согнута, руки на верхней поверхности бедер для поддерживания тела;
- в положении стоя опереться руками о спинку стула;
- в положении стоя опереться рукой об стенку или дерево.
Наиболее известная техника – это выдох через сжатые губы. Если ребенку тяжело дышать, эта техника поможет ему правильно делать выдох, и таким образом ему станет легче дышать:
- сделать спокойно вдох;
- задержать воздух на несколько секунд;
- сделать выдох через губы, которые свободно располагаются в естественном положении.
- Сохраняйте спокойствие. Ваше спокойствие передастся ребенку.
- Попросите дышать ребенка при помощи техники сжатых губ и занять положение, в котором ему легче дышать («стойка вратаря», «поза кучера»).
- Дайте ребенку два или четыре раза препарат короткого действия, в зависимости от тяжести приступа, при необходимости сделайте повторение.
- Дайте ребенку таблетку Кортизона так, как это прописано в дневнике ребенка при возникновении неотложной ситуации.
- Обратите внимание на то, чтобы Вашего ребенка при госпитализации перевозили в сидячем положении.
Госпитализация необходима, если:
- есть подозрение на астматический приступ, который угрожает жизни;
- лечение при сильном приступе не действует;
- есть подозрение на наличие тяжелой инфекции в дыхательных путях и легких.
Помните, от быстроты и точности Ваших действий зависит очень многое! Запишите алгоритм действий при приступе на лист, который должен находиться все время с Вами, как и лекарства, прописанные в этом алгоритме. Во время приступа оставайтесь спокойными и выполняйте точно и последовательно все рекомендации.
источник
В случае, если мокрота у больного плотная, высокой вязкости (бронхиальная астма, бронхоэктатическая болезнь, иногда при пневмониях и бронхитах), то следует использовать несколько иную тактику лечения и реабилитации. В этом случае мокрота во время дренажа эвакуируется за счет вязкости по стенке, используя механизм перистальтики бронхиол. Эту процедуру называют аутогенным дренажем.
Физиологически обоснованные подходы к лечению бронхиальной астмы включают лекарственную и немедикаментозную (прежде всего, физическую) терапию, направленную на расслабление гладкой мускулатуры воздухоносных путей (бронходилататоры) и подавление воспаления воздухоносных путей (противовоспалительные препараты).
Основным клиническим проявлением бронхиальной астмы, типичным для данного заболевания, является приступ удушья. Во время приступа гладкие мышцы бронхов спазмируются, а ткани, выстилающие дыхательные пути, набухают из-за воспаления и вырабатывают избыточное количество слизи. Диаметр дыхательных путей при этом уменьшается (такое состояние называется бронхоспазмом), и ребенку требуется больше усилий, чтобы вдохнуть и выдохнуть.
По степени тяжести бронхиальную астму классифицируют на легкое, среднетяжелое и тяжелое заболевание. Тяжесть течения определяется врачом на основании комплекса клинических и функциональных признаков, включающих в себя частоту, тяжесть и продолжительность приступов, а также состояния больного в периоды, свободные от приступов.
Так, при легкой степени тяжести, течение заболевания обычно характеризуется отсутствием классических развернутых приступов удушья, симптомы отмечаются реже 1-2 раз в неделю и кратковременны. Ночной сон пациентов характеризуется пробуждением от респираторного дискомфорта реже 1-2 раз в месяц. В межсимптомный период состояние больных стабильное.
Бронхиальная астма среднетяжелого течения характеризуется возникновением развернутых приступов удушья, возникающих чаще 1-2 раз в неделю. Приступы ночной астмы рецидивируют чаще двух раз в месяц.
Бронхиальная астма тяжелого течения характеризуется частыми обострениями заболевания, представляющими опасность для жизни пациента, продолжительными симптомами, частыми ночными симптомами, снижением физической активности, наличием сохраняющихся симптомов в межприступный период.
При бронхиальной астме, как и при ряде других заболеваниях органов дыхания, у больных постепенно может произойти изменение формы грудной клетки и осанки.
У детей следует обратить внимание на речь, косвенно свидетельствующую о достаточном объеме воздуха. Обрывистая и/или очень тихая речь, сдавленный голос могут указывать на недостаточность воздуха.
Наблюдения следует проводить, в том числе во время и после нагрузки, т.е. во время и после проведения занятия лечебной физкультуры. Возникновению бронхообструктивного синдрома при хронических заболеваниях легких способствуют:
· возрастные особенности дыхательных путей и грудной клетки (например, недоразвитие хрящевого каркаса у детей первых 3 лет жизни)
· преморбидный фон (недоношенность, отягощенный аллергический анамнез, рахит, дистрофия и т.д.)
· активное и пассивное курение
· врожденные пороки развития легких
· аспирационный синдром (у детей с неврологическими заболеваниями и желудочно-пищеводным рефлюксом)
· загрязнение воздуха окружающей среды
Одна из основных ошибок лечения больных в том числе и детей, с бронхиальной астмой — неоправданное стремление ограничить больного в физической активности, поскольку физические нагрузки считаются одним из факторов, провоцирующих приступы бронхоспазма.
Однако, по данным литературы регулярные тренировки в оптимальных условиях снижают частоту и тяжесть приступов. Видимо это происходит за счет широко известного гипосенсибилизирующего эффекта действия физической нагрузки на организм. Такая нагрузка должна присутствовать у всех больных бронхиальной астмой.
Данные, которые проанализированы у большого количества больных в мире, свидетельствуют о том, что такие виды физической активности, как бег, езда на велосипеде, катание на коньках или ходьба на лыжах, вызывают больший дискомфорт у пациентов с бронхиальной астмой по сравнению с плаванием. Действительно, целый ряд исследований подтвердил, что плавание является наименее астмогенным типом двигательной активности.
Одной из целей лечения бронхиальной астмы является снятие ограничений на повседневную активность, включая физическую нагрузку. Для этого необходимо:
· создать условия для дренирования бронхиального дерева;
· восстановить подвижность грудной клетки и нормальные амплитуды движений диафрагмы;
Успешная реализация перечисленных задач позволяет облегчить степень тяжести заболевания, усилить чувствительность патологического процесса к медикаментозной терапии (если она остается необходимой); сделать прогноз течения хронической болезни более оптимистичным.
Основная идея выхаживания больных с бронхиальной астмой – это обеспечение максимальной физической активности пациента.
Отмечено, что у большинства пациентов с бронхиальной астмой в холодную сухую погоду сильные приступы астмы обычно более выражены и возникают чаще. Другие исследования показывают, что сужение бронхов у больных астмой в состоянии покоя, по всей вероятности, обусловлено непосредственным снижением температуры дыхательных путей, а не общим охлаждением тела.
Противопоказаниями к применению физических средств при лечении бронхиальной астмы являются:
· тахикардия более 120 ударов в минуту;
· одышка более 25-40 дыхательных движений в минуту;
· выраженная легочно-сердечная недостаточность.
Основными задачами лечения бронхиальной астмы средствами лечебной физкультуры у детей являются:
· уменьшение спазма бронхов и бронхиол, дренирование бронхиального дерева;
· расслабление дыхательной мускулатуры, обучение произвольному мышечному расслаблению;
· развитие механизма полного дыхания с преимущественной тренировкой выдоха, регуляция продолжительности фаз вдоха и выдоха;
· укрепление мышц, принимающих участие в акте дыхания, увеличение подвижности диафрагмы и грудной клетки;
· улучшение оксигенации крови и газообмена;
· достижение регресса обратимых и стабилизация необратимых изменений в легких, профилактика эмфиземы легких, пневмосклероза;
· обучение методике управления дыханием для самостоятельного купирования астматического приступа;
· увеличение функциональных резервов кардиореспираторной системы;
· повышение толерантности к физическим нагрузкам.
4.5. Положения, облегчающие дыхание:
В случае кашля эти положения используются потому, что это один из вариантов подавления кашлевого раздражения при неэффективном кашле. С другой стороны, углубление дыхания, происходящее в этих положениях, способствует эвакуации мокроты.
В данных положениях происходит облегчение дыхания за счет правильного положения грудной клетки при вдохе и сопутствующего этому расширения бронхов (снижение сопротивления дыхательных путей). Как следствие, дыхание углубляется. Благодаря снятию веса плечевого пояса и рук с грудной клетки уменьшается нагрузка на вспомогательную дыхательную мускулатуру.
Наиболее часто применяемые положения:
Пациент сидит на пятках, опирается на руки, согнутые в локтевых суставах (иногда под руки кладется небольшая подушечка). Голова повернута в сторону. Спина слегка округлена. Колени слегка раздвинуты, чтобы не ограничивать движений живота (рис. 4.15).
У грудных детей и детей раннего возраста положение с провисающим животом также оказывает положительное влияние. Ребенок лежит на животе. Свернутый из одеяла валик подкладывают под таз пациента, а валик меньшего размера – под верхнюю часть грудной клетки и под мышки. Необходимо следить за тем, чтобы не было препятствий движению живота (рис. 4.16)
Пациент сидит на стуле или на краю кровати, ноги шире плеч, сохраняя опору на полную ступню (в случае необходимости используется скамеечка для ног). Предплечья лежат на спинке стула, на столе и т.п. Спина слегка округлена. Голова лежит удобно на предплечьях или на подушке (рис. 4.17 а,б).
Пациент сидит на стуле с широко расставленными коленями. Ноги стоят на полу. Локтями больной опирается на бедра. Положение головы индивидуально. Движения живота беспрепятственны. (возможен вариант, когда ребенок опирается на бедра не локтями, а кистями рук) (рис. 4.18).
Пациент в положении сидя, прислонившись к спинке сидения и удобно положив предплечья на подлокотники (по индивидуальным показаниям можно на подлокотники подложить подушки до уровня плеч). Под колени подкладывается валик, обеспечивающий удобную опору. Движения живота беспрепятственны (рис. 4.19).
Находясь вне лечебного учреждения или вне дома, часто невозможно занять названные выше положения. В этом случае используется положение стоя, прислонившись к стене, дереву и т.д. (рис. 4.20).
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент — человек, постоянно откладывающий неизбежность. 10251 — 

источник
Валентина Игоревна, Бобруйск
Бронхиальная астма — хроническое заболевание легких, сопровождающееся приступами удушья, кашлем, свистящим дыханием. И хотя эта болезнь известна со времен Гиппократа, до настоящего времени до конца не выявлены причины ее возникновения.
Основными факторами риска считаются генетическая предрасположенность в сочетании с различными аллергенами и раздражающими веществами. Это могут быть компоненты домашней пыли, такие как постельные клещи и перхоть животных, другие аллергены — цветочная пыльца, плесень, дрожжевые грибы, продукты питания, бытовая химия, лекарственные препараты (есть даже “аспириновая” астма). Табачный дым, промышленные аэрозоли, выхлопные газы и иные агенты, не являясь аллергенами, могут стать причиной развития астмы. Но не только биологические или химические агенты провоцируют возникновение болезни — пусковым фактором может стать нервное перенапряжение, воздействие холода и даже физические перегрузки.
Бронхиальная астма — очень широко распространенное заболевание. По данным ВОЗ на 2017 год, в мире ею страдало не менее 235 миллионов человек. А среди детского населения она считается самой распространенной хронической болезнью. Вылечить это заболевание полностью невозможно, однако современные принципы профилактики возникновения приступов и методики лечения позволяют значительно улучшить качество жизни и предотвратить возникновение осложнений.
В основе бронхиальной астмы лежит специфическое воспаление в стенке бронха, которое развивается в ответ на воздействие провоцирующего агента. В патогенезе важное значение имеют спазм гладкой мускулатуры бронхов и гиперпродукция густой вязкой слизи, которая закупоривает просвет бронхов, образуя пробки. Все эти факторы приводят к обструкции бронхов, возникает одышка, происходит затруднение выдоха, нарушается насыщение крови кислородом.
Клинические проявления астмы могут быть чрезвычайно разнообразны, но наиболее типичный признак — приступ удушья на выдохе, ведущая роль в формировании которого принадлежит выраженному бронхоспазму. У многих пациентов развитию приступа удушья предшествуют вазомоторный ринит, сухой приступообразный кашель, чихание, першение в горле, зуд в разных участках тела, головная боль и так далее. Некоторые пациенты, зная эти признаки, с высокой точностью прогнозируют начало приступа. После его начала они занимают вынужденное положение — чаще сидя, опираясь на сиденье, собственные бедра, разгружая плечевой пояс. Классической считается поза кучера — пациент сидит, плотно опираясь локтями на бедра. Лежать человек не может — в таком положении он просто задыхается. Приступ сопровождается потливостью, чувством страха, внутренним напряжением, время вдоха в 3—4 раза короче времени выдоха, появляется кашель (обычно сухой).
Но между приступами человек может не иметь практически никаких симптомов и сохранять нормальную физическую активность. Лечение как раз и направлено на их предотвращение. Медикаментозную терапию врач подбирает индивидуально, она включает несколько групп препаратов, в том числе гормональные. В период между приступами показаны физиотерапия, кислородотерапия, спелеолечение, дыхательная гимнастика, лечебная физкультура и массаж. Профилактика направлена на максимально возможное устранение внешних провоцирующих факторов обострения астмы, в том числе эмоциональных, а также тяжелой физической нагрузки. Очень важны диспансеризация и постоянный самоконтроль.
Юрий Кузьменков, врач РНПЦ “Кардиология”
Сфера интересов доктора — терапия, кардиология, эндокринология. Ждем ваших вопросов, друзья!
источник
Бронхиальная астма (БА) — хроническое воспаление дыхательных путей, которое проявляется повторяющимися и обратимыми приступами бронхоконстрикции (сужением бронхов).
Бронхиальная обструкция (бронхоспазм), в свою очередь, приводит к появлению (тяжело выдохнуть), (которые часто слышны на расстоянии), . Эти симптомы чаще всего проявляются ночью или рано утром.
В основном, развитие болезни связано с (наследственно обусловленная атопия и гиперреактивность бронхов).
Под атопией понимают склонность (предрасположенность) человека к заболеванию. Т.е. у определенных индивидуумов генетически запрограммирована избыточная выработка Ig Е (антитела, участвующие в аллергических реакциях) в ответ на действие аллергенов. Эти Ig Е запускают цепь биохимических процессов, которые и приводят к спазму бронхов и усилению продукции слизи в бронхах (мокроты).
А гиперреактивность бронхов означает, что они очень чувствительны к действию любых раздражителей (которые у обычных людей не вызывают никакой реакции) и эта чувствительность проявляется бронхоспазмом.
Для того чтобы реализовались запрограммированные генетические дефекты, необходимо воздействие , т.е. аллергенов (пыльца, пищевые продукты, лекарства, пыль и т.п.);
Помочь в формировании приступа БА могут (наличие вирусной или бактериальной инфекции; изменение климата (влажности) и температуры, стрессовые воздействия и физическая нагрузка, механические или химические раздражители (производственная пыль, дым, пары).
Т.е. для развития приступа необходимы (повышенная чувствительность бронхов и атопия) + воздействие (того, что запустит приступ): аллергены, раздражение слизистой бронхов холодным воздухом или пылью, курение, инфекции дыхательных путей, физическая нагрузка, эмоциональный стресс.
Из этого ясно, что сами по себе триггеры не могут вызвать развитие астмы, если изначально нет болезни, т.е. нет генетических факторов.
- Неинфекционные аллергены:
- Лекарства (антибиотики — чаще пенициллины и тетрациклины; НПВС; аспирин; b2 — адреноблокаторы (пропранолол);
- Бытовые аллергены (домашняя пыль, пыльца растений, шерсть животных, плесень и грибок, парфюмерные и косметические изделия, бытовая химия);
- Пищевые продукты (многие ароматизаторы, красители и консерванты; пряности, яйца, рыба, молоко, орехи, злаки, фрукты и ягоды, шоколад и какао, морепродукты).
аллергенные продукты
классификация овощей по степени аллергенности
фрукты в зависимости от степени аллергенности
Инфекции дыхательных путей.
Вирусы и бактерии нарушают защитную функцию слизистой бронхов, вызывают воспалительный процесс, что облегчает доступ аллергенов.
- Производственная пыль ( металлическая, силикатная, древесная и т.п.);
- Дым (сигаретный и производственный) и пары раздражающих веществ (кислот, щелочей);
- ГЭРБ;
В итоге, под влиянием внутренних и внешних факторов, развивается БРОНХОСПАЗМ, ГИПЕРСЕКРЕЦИЯ СЛИЗИ (мокрота) и ОТЕК СЛИЗИСТОЙ БРОНХОВ. Клинически это все проявляется приступом удушья.
Удушье возникает в ответ на действие аллергенов, при вдыхании холодного воздуха, во время физической нагрузки и т. п. Также для БА характерно наличие ночных приступов (ближе к утру).
Непосредственно перед самим приступом (за минуты или часы) могут появиться так называемые предвестники приступа, а именно:
- может появиться заложенность носа, чихание или зуд около носа;
- першение в горле, единичные покашливания или длительный, сухой кашель;
- могут чесаться глаза (раздражение, резь в глазах).
Однако периода предвестников может и не быть.
Непосредственно сам приступ начинается с внезапного удушья (тяжело выдохнуть весь воздух), чувства тяжести в грудной клетке. С одышкой также появляется изнуряющий сухой кашель. При этом, больной вынужден принять определенную позу: он сидит и упирается во что-нибудь руками (в колени или кровать). 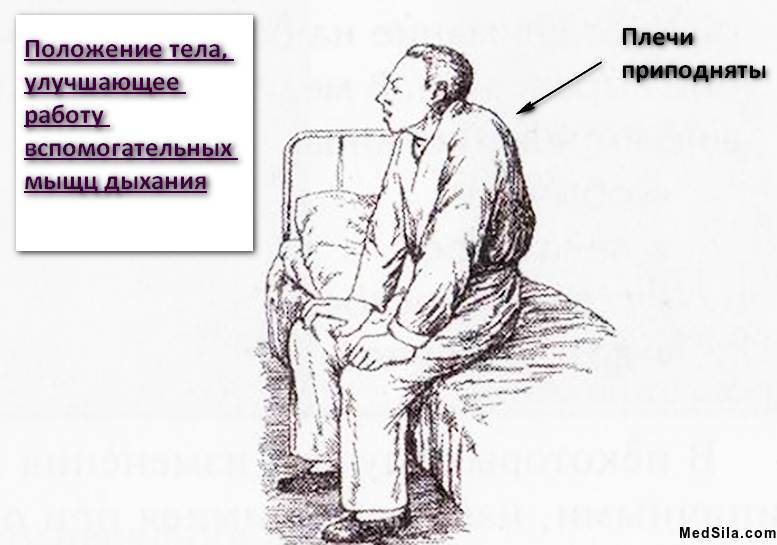
В этот период больной почти ничего не может сказать, вдох у него быстрый и резкий, а выдох медленный и трудный. Лицо может стать припухшим, багровым. При тяжелом приступе может и посинеть (особенно губы и носогубный треугольник). Человек в период приступа будет испуган и значительно напряжен.
Характерным для приступа БА будет наличие сухих свистящих хрипов, которые можно услышать невооруженным ухом (окружающие слышат свист на расстоянии). Ввиду сильного напряжения дыхательной системы, повышается артериальное давление и учащается пульс (тахикардия).
После того, как человеку станет легче дышать, у него появится вязкая мокрота (кашель станет продуктивным) .
Вне приступа люди, страдающие бронхиальной астмой, чувствуют себя вполне здоровыми и при обследовании врачи могут не найти никаких признаков, свидетельствующих о наличие заболевания. Только если болезнь прогрессирует и приступы учащаются, становятся тяжелее, тогда астма осложняется хронической легочной недостаточностью и эмфиземой легких, а вскоре подключается и сердечная недостаточность.
- : когда сами приступы кратковременные и возникают реже 1 раза за неделю. Ночные приступы повторяются не более 2 раз за месяц и общее состояние пациента вне приступа не нарушено;
- : удушье возникает чаще 1 раза за неделю, но не каждый день. Ночные приступы более 2 раз в месяц. Может нарушаться физическая активность и нормальный сон;
- : приступы удушья каждый день. Ночные эпизоды более 1 раза в неделю. Изменяются показатели дыхательной функции (функция внешнего дыхания — ФВД);
- : помимо ежедневных дневных приступов, подключаются постоянные ночные симптомы. Значительно снижается физическая активность и ФВД.
Отдельно выделяют такое состояние, как АСТМАТИЧЕСКИЙ СТАТУС. Это тяжелое, неотложное состояние, характеризующееся формированием стойкого, интенсивного и длительного бронхообструктивного синдрома, продолжающегося > 2-3 ч. Статус не купируется подобранной терапией и проявляется выраженными нарушениями ФВД и, как следствие, газового состава крови (уменьшается концентрация кислорода в крови), приводящими к формированию острой дыхательной недостаточности (большой риск смертельного исхода).
В первую очередь важен анамнез жизни. Т.е. наличие характерных для приступа бронхиальной астмы симптомов + связь этих приступов с вышеназванными внешними факторами натолкнет врача на постановку диагноза. Однако перед выставлением диагноза вам придется пройти некоторые лабораторные и инструментальные методы исследования:
- ОАК: если приступы астмы связаны с аллергической реакцией, то в общем анализе крови будут повышены эозинофилы;
- Мокрота: придется сдать мокроту, в которой лаборанты обнаружат специфические элементы, характерные для мокроты от больного бронхиальной астмой (спирали Куршмана, кристаллы Шарко-Лейдена, тельца Креолы, эозинофилы). Но актуален этот анализ только во время приступа;
- Рентген легких: только во время приступа возможно обнаружить эмфизему (повышенную воздушность легких). Вне приступа изменений не будет (постоянная эмфизема с переходом в пневмосклероз появляется только при длительном и тяжелом течении заболевания);
- ФВД (спирография): в межприступный период, как правило, все показатели в норме (за исключением тяжелого течения, когда все показатели ФВД снижены). Изменения врач обнаружит только при бронхоспазме. Поэтому врачи используют методики, которые вызывают бронхоспазм (нагрузочные тесты, тесты с гистамином). И если, после прохождения тестов, показатели ФВД снизились, значит, у пациента имеется приходящая бронхоконстрикция. После этого пациенту дают возможность использовать ингалятор, который расширяет бронхи. Затем опять определяют показатели ФВД, которые должны значительно возрасти за счет приема ингаляционных лекарств;
- Пикфлуометрия: измеряют пиковую скорость вдоха, которая помогает выявить обструкцию бронхов на ранних этапах и определяет обратимость этой обструкции. С помощью пикфлоуметра можно оценить тяжесть бронхиальной астмы и эффективность подобранного лечения;
- Пробы на аллергены (скарификационные пробы) – они определяют наличие аллергической реакции на различные аллергены.
Схема лечения зависит от степени тяжести заболевания и проводится по четырем ступеням. В лечении используют : ингаляционные и/или системные глюкокортикостероиды , ингаляционные b2-агонисты короткого и длительного действия, ингаляционные М-холиноблокаторы, эуфиллин.
Помимо базисной терапии назначается дыхательная гимнастика, массажи, постуральный дренаж, иглорефлексотерапия, спелеотерапия.
Необходимо также оградить больного от возможных аллергенов (проводить частую влажную уборку квартиры; избавиться от мягких игрушек, ковров, перьевых подушек, старых книг; отказаться от содержания животных и цветущих растений; уменьшить уровень влажности в квартире; изменить условия труда, если они связаны с высокой влажностью и запыленностью) . См. статью профилактика приступов удушья
источник
Появление ночного приступа бронхиальной астмы (ночной астмы) указывает на то, что заболевание недостаточно контролируется. Частотой ночных приступов определяется тяжесть бронхиальной астмы и необходимость терапевтического лечения.
Ночная симптоматика (кашель, одышка, хрипы и т.д.) являются характерными для астмы. Как правило, каждый второй астматик встречается с ночной одышкой не менее 1 раза в неделю.
Причины появления астматических симптомов в ночное время до конца неизвестны, но существует несколько предрасполагающих факторов, которые способны привести к этому. К ним можно отнести переохлаждение, гормональные сбои, нахождение в горизонтальном положении и т.д.
Наиболее часто ночной астматический синдром провоцируется следующими причинами:
1. ПОЛОЖЕНИЕ ТЕЛА. В горизонтальном положении астматика происходит накопление слизи в дыхательных путях, классифицируемое, как постназальные отеки. Кроме того, горизонтальное положение способствует усилению циркуляции крови в легочной системе и снижению объема легких, что провоцирует повышение дыхательной сопротивляемости.
2. СИНУСИТЫ (увеличение количества слизистого отделяемого). Во сне дыхательные пути значительно сужаются, что способствует уменьшению притока кислорода. Возникает резкий кашель, который приводит к дополнительному сужению дыхательного пути и постепенному усилению астмы.
3. ГОРМОНЫ. Ночная астма способна возникнуть в результате циркадных гормональных колебаний в крови. Необходимо отметить, что гормональные сбои могут наблюдаться не только у астматиков, но и у вполне здоровых пациентов. Такое нарушение провоцирует выброс адреналина, который может существенно повлиять на поддержание мышечных бронхиальных тканей во время покоя. При этом максимально расширяются дыхательные пути.
Помимо этого, адреналин препятствует выбросу гистамина, являющегося причиной появления слизи и бронхоспазма. Максимальное количество адреналина и, соответственно, предельная скорость при выдохе, наиболее низкие в 4 часа ночи. В это время гистаминовый уровень достигает своего пика. За счет понижения адреналина и повышения гистамина обостряются ночные симптомы астмы
4. РЕФЛЮКСНОЕ ГАСТРОЭЗОФАГЕАЛЬНОЕ ЗАБОЛЕВАНИЕ (ГЭРБ). При гастритах нередко встречается изжога и рефлюкс (попадание желудочной кислоты из области желудка в гортань и пищевод), что может спровоцировать бронхоспазм. Обострение рефлюкса происходит в положении лежа, а также при приеме некоторых лекарственных препаратов от астмы, что приводит к расслаблению клапана между пищеводом и желудком.
Нередко кислота, которая раздражает пищевод, приводит к активизации блуждающего нерва. Он способен спровоцировать сужение бронхиального просвета. При попадании этой кислоты в бронхиальную систему, легкие и трахею возможен ночной приступ астмы.
5. КОНДИЦИОНЕР. Некоторые специалисты утверждают, что к ночным приступам способен привести охлажденный воздух в помещении, где спит астматик. Воздушные потоки, производимые кондиционерами, способствуют пересыханию дыхательного пути, что обостряет симптомы заболевания.
6. ВНУТРЕННИЕ ТРИГГЕРЫ. Бронхиальная астма во сне не зависит от суточного времени. К примеру, пациенты, работающие по ночам способны испытывать астматические симптомы при дневном сне. Многочисленные исследования указывают на то, что ухудшение дыхания наступает через 5-6 часов после засыпания, что подтверждает влияние триггеров бронхиальной астмы.
Ночная астма характеризуется одновременным сочетанием 3 симптомов, к которым относятся:
- нарушение дыхательной функции;
- мучительный кашель;
На пике острого приступа эти симптомы выражены наиболее ярко, но у некоторых пациентов они могут появляться даже в межприступный период. Острый приступ и кашель способен появиться в течение 24 часов. Характерным признаком ночной бронхиальной астмы является сильный кашель и последующее за этим удушье.
Кроме того, симптомы выражаются в виде учащенной дыхательной деятельности, чувства тяжести в грудной клетке, повышенного потоотделения, аритмии и цианоза носогубного треугольника. Нередко кашель сопровождается хрипами, которые можно услышать на расстоянии. Впоследствии кашель может сопровождаться отхождением густой стекловидной мокроты.
Симптомы бронхиальной астмы хорошо нейтрализуются при помощи бронхолитиков экстренного воздействия.
Можно использовать любые бета-агонисты короткого действия (Беротек, Сальбутамол), но большего эффекта можно добиться при использовании комбинированного препарата, который одновременно воздействует на парасимпатические и симпатические нервные рецепторы.
Одним из таких препаратов является Беродуал-Н, максимально быстро снимающий ночные симптомы астмы. Длительность воздействия препарата достигает 6-7 часов. Это превышает время действия однокомпонентных лекарственных препаратов для снятия астмы. Такой период времени позволяет спокойно провести ночь, не испытывая характерных симптомов заболевания.
Кроме Беродуала приступ бронхиальной астмы хорошо снимается пролонгированной формой Теофиллина и β-адреностимуляторами длительного воздействия (Сальметерол, Серевент), которые рекомендуется принимать за несколько часов до сна.
Приступ бронхиальной астмы атопического характера требует использования за несколько часов до сна антигистаминных препаратов (Кларитин, Лоратадин, Супрастин, Зиртек и т.д.). Положительное действие оказывают спазмолитики (Дротаверин и Но-шра).
Кроме того, ночная астма предусматривает применение снотворных и успокаивающих средств, которые способствуют предупреждению «невроза ожидания» острого приступа. Однако целесообразность использование этих препаратов решается в индивидуальном порядке, так как пациент, в связи с заторможенностью после приема этих лекарств, не должен допустить, чтобы приступ затянулся.
В том случае, когда пациент часто просыпается по ночам, его беспокоит сильный кашель, который сопровождает бронхиальную астму, необходимо проконсультироваться со специалистом, способным определить симптомы и этиологию астмы и назначить соответствующее лечение.
Ночной бронхиальный приступ можно предупредить при помощи профилактических мероприятий, к которым относятся:
- В комнате пациента не должно присутствовать потенциально опасных аллергенов (мягкой мебели, игрушек, ковров).
- Необходимо следить за температурой в помещении, влажностью и чистотой воздуха.
- Следует осуществлять контроль полноценного носового дыхания, для чего рекомендуется за 30 минут до отхода ко сну промыть носоглотку слегка подогретым р-ром морской соли.
- Рекомендуется своевременно лечить рефлюкс.
- Последний прием пищи должен быть не позднее, чем за 2 часа до сна.
Частые случаи бронхиальной астмы в ночное время указывают на ухудшение заболевания, поэтому ночной приступ требует тщательной оценки общего состояния пациента, а также устранения всех провоцирующих причин развития болезни.
источник






 аллергенные продукты
аллергенные продукты  классификация овощей по степени аллергенности
классификация овощей по степени аллергенности  фрукты в зависимости от степени аллергенности
фрукты в зависимости от степени аллергенности