
Каждый должен владеть базовыми знаниями об особенностях острого проявления астмы и методах реагирования на экстренные ситуации. Если Вы подозреваете, что кто-то из Ваших близких (или даже Вы сами) страдает от регулярных приступов, обязательно ознакомьтесь с представленной ниже информацией, примите меры по устранению опасности, а затем – обратитесь к врачу для установки полного курса лечения.
Периодические приступы кашля и удушья при бронхиальной астме практически неизбежны. Перегородка, отвечающая за пропуск новых порций воздуха в легкие, закрывается в ответ на различные раздражители, и сделать каждый новый вдох становится все сложнее. Как результат – забор кислорода все более короткими вдохами, длительное покашливание, переходящее в невозможность вдохнуть. Медики отмечают следующие причины проявления острых состояний:
- Контакт с аллергеном. Иногда реакция происходит на новый источник аллергии, ранее не встречавшийся пациенту. В остальных случаях проблема – в сложности ограничить взаимодействие с опасным компонентом. Так, больным астмой хорошо знакомы осложнения, возникающие весной, в период цветения большинства растений.
- Неправильно подобранные лекарства или выработавшийся иммунитет к прописанному препарату. С годами организм может развить толерантность к активному веществу, останавливающему аллергическую реакцию. Это одна из распространенных причин приступов астмы у взрослых: пришло время сменить препарат, но до возвращения проблем с дыханием распознать эту необходимость невозможно.
- Острые заболевания дыхательных путей. Астматическая реакция может развиваться в ответ на болезни, не имеющие непосредственного отношения к бронхам, но увеличивающие нагрузку на них или способствующие усугублению внутреннего воспалительного процесса. Обязательно комплексное лечение – в противном случае, кашель продолжит возвращаться.
- Физическая перегрузка организма. Состояние, характерное проявлениям приступа бронхиальной астмы, характерно для людей, чрезмерно интенсивно занимающихся физкультурой. Наибольшую опасность таит бег: если не следить за темпом и дыханием, можно столкнуться с обжигающим сухим кашлем и невозможностью сделать полный вдох в течение нескольких минут. Но и на силовом занятии с тренажерами можно довести тело до блокировки дыхания. В обоих случаях необходимо остановить упражнение и попытаться расслабить дыхательные пути.
- Панические атаки, стресс и другие аспекты психосоматики. Тяжелая психологическая нагрузка также вызывает проблемы с дыханием. Если Вы или кто-то из Вашей семьи подвержен постоянному стрессу, необходимо не только научиться решать проблему успокоительными, но и освоить техники правильного дыхания. Они направлены как на восстановление дыхательного ритма, так и на сокращение стрессовой нагрузки.
Не всегда возможно немедленно выделить причину осложнения. Если у пациента преимущественно ночная астма, то ему наиболее сложно определить провоцирующие факторы и рассказать о них врачу. Дополнительные обследования и лабораторные анализы позволят выделить ключевые факторы, вызывающие возвращение удушья, и своевременно принять меры.
Зная признаки приступа бронхиальной астмы, вы легко определите данное состояние, даже если оно начнется без видимой провокации со стороны. Имейте в виду, что начать задыхаться может человек, ранее не страдавший от тяжелых бронхиальных заболеваний: первый приступ имеет шанс случиться не только в детстве, но и во взрослом возрасте.
Как правило, аллергики способны самостоятельно распознать свое состояние и справиться с ним. Тем не менее, лучше все же знать основные предвестники удушья, особенно если Вы подозреваете наличие невыявленной аллергии у собственного ребенка:
- Интенсивное откашливание, продолжающееся в течение продолжительного времени. Мокрота не отходит, сухость в горле сохраняется.
- Из носа постоянно «капает»: отходит слизь, вымывающая из внутренних пазух опасный аллерген.
- Постоянное першение в области горла, не исчезающее в состоянии покоя (в отличие от простудного кашля).
- Частота чихания возрастает в соответствии с близостью от аллергена; больной может чихать до 20-30 раз в минуту.
- Предприступное состояние может сопровождаться глухой головной болью.
На этой стадии следует купировать обострение путем принятия противоаллергенных препаратов или оперативной блокировкой контакта с аллергеном.
Не все приступы бронхиальной астмы сопровождаются столь очевидными симптомами. Если состояние не имеет отношения к аллергической реакции, то и признаки будут менее специфичными, а потому более незаметными:
- Повышенная тревожность. «Аура» беспокойства, окружающая человека перед приступом одышки или удушья при бронхиальной астме, должна приниматься всерьез: таким образом организм подсказывает о необходимости скорой защиты от угрозы здоровью. Кроме того, подобное состояние свидетельствует об эмоциональном перенапряжении – одном из наиболее распространенных факторов обострения астмы у людей, не страдающих от аллергии.
- Резкая слабость, ощущение усталости. В начальной фазе тело все еще справляется с регулировкой дыхания самостоятельно, но эта нагрузка не проходит бесследно. Больному хочется оставить все дела, перейти в состояние покоя – и этому желанию стоит последовать, особенно если оно сопровождается головокружением.
- Сухое откашливание. Как и при аллергических формах болезни, один из наиболее характерных признаков. Не стоит увеличивать дозировку противопростудных препаратов, если Вы уже обнаружили их неэффективность: обратитесь к врачу, чтобы подобрать лекарства, способствующие мягкому устранению бронхиального спазма.
- Проблемы со сном. Несмотря на общую слабость и изможденное состояние, пациент не способен уснуть – ему мешает болезненный кашель, мгновенно нарушающий неглубокую дрему. Как правило, ОРВИ не сопровождается подобными нарушениями, поэтому их наличие – верный признак необходимости дополнительной консультации с врачом.
Даже одного-двух предвестников достаточно, чтобы с уверенностью говорить о близости приступа бронхиальной астмы. Время от начальной до острой фазы может различаться, но в большинстве случаев не превышает 3-5 минут. Если начать действовать на данном этапе, можно полностью купировать обострение еще «в зародыше». Это значительно проще и полезнее для организма, нежели медикаментозный вывод из поздних стадий приступа.
Диагностика обострения не вызывает затруднений. Специалисты выделяют следующие характерные признаки приступа бронхиальной астмы:
- Усиливающаяся одышка, перетекающая в удушье. В некоторых случаях острая фаза ограничивается данным симптомом и проходит после восстановления дыхания. Также одышка может блокировать откашливание, из-за чего приступ затягивается, поэтому к данному состоянию следует относиться с максимальной осторожностью.
- Интенсивный и частый кашель. Если при простуде можно подавлять позывы к кашлю своими силами, то при астме сделать это практически невозможно. Откашливание протекает «волнами» с небольшими передышками.
- Корпус наклонен вперед, опирается на твердую вертикальную или горизонтальную поверхность. Это вынужденное положение пациента при остром приступе бронхиальной астмы, также известное как «вынужденная поза». Разгибать больного не нужно: подобное положение позволяет немного уменьшить нагрузку на дыхательную систему и восстановить дыхание. При этом чиханье, если оно было, усиливается: организм ускоряет вывод аллергенов.
Другие характерные, хотя и менее заметные симптомы приступа – резкое повышение степени возбудимости и физическая слабость. Эти признаки сопутствуют друг другу: несмотря на то, что тело чувствует себя изможденным, психика чрезмерно ярко реагирует на стрессовые раздражители. Данное свойство усложняет самопомощь, поэтому астматические приступы, протекающие в одиночестве, признаны наиболее опасными. Если Вы страдаете от хронических бронхиальных заболеваний и часто остаетесь вне контакта с близкими или лечащим врачом, убедитесь, что Ваше окружение предупреждено как о вашем состоянии и признаках приступа, так и мерах, которые необходимо предпринять.
Астматический приступ в легкой стадии причиняет лишь незначительные неудобства, при этом больной сохраняет способность говорить без особых затруднений, благодаря чему объяснение ситуации или запрос профессиональной помощи осуществить несложно. На средней стадии говорить полными предложениями уже не получается, и на самостоятельное прекращение одышки рассчитывать не стоит, но сформулировать просьбу о помощи пациент все еще может. Если же человек лишь «выдавливает» из себя отдельные короткие слова или вообще ничего не говорит между волнами кашля, значит, он находится в одной из наиболее опасных стадий:
- Тяжелая. Характеризуется переходом в вынужденную позу, отказом от движения, ярко выраженной одышкой (до 30 вдохов-выдохов в минуту), практически полной невозможностью разговаривать. Параллельно развивается состояние паники, снижается температура тела (не всегда), резко подскакивает сердцебиение (до 120 ударов в минуту). Вспомогательная мускулатура безуспешно пытается компенсировать затрудненное дыхание, бронхиальный спазм усиливается со временем. Немедленно назначаются сильнодействующие препараты в высоких дозах (Дексаметазон, Эуфиллин и т.д.) для предотвращения перехода в следующую стадию.
- Астматический статус. Наиболее опасное состояние, развивающееся в результате продолжительного тяжелого удушья. Приступ астмы полностью блокирует функции речевого аппарата и любую физическую активность. Сознание становится спутанным, возможен переход в кому. Дыхательные движения компенсаторные, неровные. Пульс снижается до 60 ударов в минуту и меньше, при сохранении состояния реберные промежутки западают. Лечение на данной стадии требует оперативности и большой точности, поэтому после оказания мер первой помощи (интенсивные релаксанты, адреналин для восстановления сердечного ритма и мышечной активности, прочие по состоянию) пациента направляют в реанимационное отделение.
Опасность может таить как привычная «аллергенная», так и так называемая ночная астма. Даже намека на переход в тяжелую стадию должно быть достаточно для вызова бригады скорой помощи, особенно если ранее больной не сталкивался с затруднениями дыхания. После нейтрализации угрозы жизни и здоровью подбирается профилактическое лечение.
Если приступы происходят с Вами хотя бы несколько раз в году, убедитесь заранее, что Ваши близкие ознакомлены с основами первой помощи при приступе бронхиальной астмы:
- Немедленное использование ингалятора с лекарством, если это возможно. Если нет – незамедлительный вызов скорой помощи.
- Устранение одежды, препятствующей свободному раскрытию грудной клетки.
- Вентиляция помещения. Если есть возможность, следует открыть все окна для максимального притока свежего воздуха.
- Помощь в переходе в «вынужденную позу», которой сопровождаются средние и тяжелые приступы астмы. Такое положение – естественная реакция организма, упрощающая восстановление дыхания.
- Общение с больным. С человеком, страдающим от удушья, нужно разговаривать: напоминать о необходимости глубокого и ритмичного дыхания, успокаивать. Психологическая поддержка на начальных этапах приводит к тому, что симптомы приступа бронхиальной астмы нейтрализуются при минимальном участии медикаментов.
- При задержке бригады скорой помощи – восстановление дыхательной функции через прогревание стоп. В небольшую емкость (например, таз) набирается горячая вода, в которую помещаются ноги пациента. Прогревание помогает открыть заслонку в бронхах и восстановить дыхание самостоятельно.
Если же Вы уже слишком хорошо знаете, как проявляются приступы астмы, то вы знаете и о том, что такого состояния лучше по возможности избегать. Медики дают следующие рекомендации:
- Прохождение полного медикаментозного курса базисной терапии. Противоаллергические и восстанавливающие препараты следует применять даже после того, как неблагоприятные симптомы прошли.
- Своевременное лечение заболеваний дыхательной системы (бронхит, ларингит и т.д.)
- Устранение или сведение к минимуму неблагоприятных факторов (столкновение с аллергенами, курение, повышенный уровень бытовой пыли и т.д.)
- Соблюдение умеренности в физических нагрузках. За освоением новых сложных упражнений должен следить инструктор, способный своевременно оценить нарушения в дыхании и скорректировать амплитуду движений. Лучшим решением будет освоить комплекс дыхательной гимнастики.
Немалое значение имеет также ровный психоэмоциональный фон. Людям, страдающим от хронических заболеваний бронхов, следует избегать стрессовых ситуаций, так как они способны спровоцировать удушье.
Теперь вы знаете, что такое приступ астмы и как себя вести, если Вы или кто-то из Вашего окружения перешел в такое состояние. По статистике, 5% людей на Земле страдают от бронхиальной астмы. Входите ли Вы в их число? Как Вы справляетесь с приступами, и помогают ли Вам с этим близкие? А может быть, Вам доводилось самостоятельно оказывать первую помощь человеку в такой ситуации? Поделитесь своим опытом в комментариях.
источник
АСТМАТИЧЕСКИЙ СТАТУС
(тест-контроль)
1. Приступ удушья при бронхиальной астме сопровождается нарушением:
2. Частота дыхания при приступе удушья:
3. Приступу удушья при бронхиальной астме может предшествовать:
3. заложенность носа или ринорея
4. Ациклический вариант бронхиальной астмы проявляется:
1. приступообразным кашлем
4. отхождением больного количества мокроты
5. Вынужденное положение пациента при приступе бронхиальной астме:
6. В заключение приступа бронхиальной астмы у пациента отходит мокрота:
7. Во время приступа бронхиальной астмы:
1. выслушиваются дистанционные свистящие хрипы
2. пациент теряет сознание
4. все перечисленные признаки
8. При выявлении первых признаков астматического статуса медсестра:
2. проведёт ингаляцию беротеком
4. немедленно вызовет Скорую медицинскую помощь, сообщив свои подозрения
9. Во время экспираторного приступа удушья медсестра обратила внимание на примесь алой крови в мокроте:
1. это приступ бронхиальной астмы, ввести эуфиллин
2. вызвать Скорую медицинскую помощь, оказать доврачебную помощь при лёгочном кровотечении, сообщить лечащему врачу о подозрении на опухоль бронхов
3. это отёк лёгкого, вызвать Скорую медицинскую помощь
10. Обычные средства для купирования приступа бронхиальной астмы неэффективны. Медсестра заподозрит:
11. При астматическом статусе в стадии «немого лёгкого» требуется введение больших доз:
4. преднизолона или других ГКС
12. Бета-2-агонисты с целью купирования приступов бронхиальной астмы можно за сутки применять не чаще:
4. частота значения не имеет
13. Помогите пациенту выбрать оптимальное средство из домашней аптечки для купирования приступа бронхиальной астмы:
14. Двухкратная ингаляция беротека приступ бронхиальной астмы не купировала. Дайте совет пациенту:
1. вызвать Скорую медицинскую помощь
2. попросить соседку ввести эуфиллин
3. попросить соседку ввести эфедрин
4. самостоятельно ввести в мышцу преднизолон
15. Причинами астматического статуса могут быть:
1. бесконтрольный приём бетта-адреностимуляторов
2. обострение бронхолёгочной инфекции
3. интеркуррентные инфекции
16. Потенциальная проблема пациента при развитии астматического статуса:
ЭТАЛОНЫ ОТВЕТОВ
1. 2 10. 1
2. 2 11. 4
3. 3 12. 2
4. 1 13. 3
5. 4 14. 1
6. 3 15. 4
7. 1 16. 2
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога 9585 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
а) горизонтальное, с приподнятыми ногами
Аускультативные данные при приступе бронхиальной астмы
б) сухие свистящие и влажные разнокалиберные хрипы
При приступе бронхиальной астмы противопоказано применение препарата
Неотложная помощь при приступе бронхиальной астмы
Наиболее информативный метод диагностики пневмонии
в) рентгенография грудной клетки
Осложнение очаговой пневмонии
Мокроту для бактериологического исследования собирают
Неотложная помощь при гипертоническом кризе
а) преднизолон, гидрокортизон
б) капотен сублингвально,, лазикс
Противопоказание для промывания желудка
г) желудочное кровотечение
Неотложная помощь при печеночной колике
Триада симптомов при остром гломерулонефрите
а) пиурия, бактериурия, гипертония
б) гематурия, бактериурия, отеки
в) гематурия, отеки, гипертония
г) лейкоцитурия, цилиндрурия, отеки
Слабость, обмороки, извращение вкуса и обоняния наблюдаются при анемии
Неотложная помощь при гипогликемической коме
Характерный запах изо рта при гипергликемической коме
Неотложная помощь при анафилактическом шоке
а) дибазол, клофелин, лазикс
б) адреналин, преднизолон, димедрол
в) атропин, морфин, баралгин
г) корвалол, строфантин, лазикс
Основная причина острого гломерулонефрита
г) β — гемолитический стрептококк
Заболевание, при котором развивается почечная колика
Фитотерапия при пиелонефрите
Заболевание, при котором наблюдаются тахикардия, экзофтальм, тремор
а) диффузно- токсический зоб
При лечении железодефицитной анемии следует увеличить употребление
Содержание гемоглобина в норме у женщин (г/л)
Заболевание, при котором наблюдается красный «лакированный» язык
а) железодефицитная анемия
Клинические симптомы почечной колики
а) лихорадка, головная боль
б) боль в пояснице, иррадиирущая по ходу мочеточника
в) боль в пояснице, иррадиирущая под левую лопатку
Неотложная помощь при почечной колике
Клинические симптомы острого цистита
в) рези при мочеиспускании
В результате острой кровопотери развивается анемия
Кожа и слизистые оболочки при железодефицитной анемии
Клинические симптомы гипогликемического состояния
б) чувство голода, потливость
Причина кетоацидотической комы
в) недостаточные дозы инсулина
Количество эритроцитов в 1 л крови в норме у женщин
Для профилактики эндемического зоба целесообразнее йодировать
а) растительное масло, сливочное масло
Предрасполагающий фактор развития острого гломерулонефрита
в) очаг хронической инфекции
г) избыточный прием углеводов;
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
источник
Приступ астмы является резким обострением этой хронической болезни и может быть вызван разными причинами в зависимости от формы заболевания. При приступе бронхиальной астмы, как правило, наблюдается удушье из-за резкого сужения бронхов и уменьшения потока воздуха, поступающего в легкие.
Нередко приступ астмы представляет угрозу для жизни, но вместе с тем существуют эффективные методы неотложной медицинской помощи, которые позволяют быстро облегчить симптомы приступа астмы. Во многом успех купирования приступа зависит и от того, насколько хорошо больной усвоил принципы самопомощи при таких состояниях.
Помощь при астме заключается в устранения приступов болезни на фоне регулярного приема специальных препаратов. Таким образом, можно значительно улучшить качество жизни пациента, и уменьшить риск развития опасных осложнений – в том числе и внезапной остановки сердца. В этом случае речь идет о контролируемой астме.
При неконтролируемой астме, когда еще не удалось полностью избавить больного от симптомов болезни и опасных обострений, риск развития приступа сохраняется высоким. В подобных случаях помощь при астме должна быть оказана быстро и с максимальным эффектом.
| уровень контроля бронхиальной астмы | особенности бронхиальной астмы |
|---|---|
| контролируемая астма | Лечение обеспечивает полное отсутствие симптомов болезни. Показатели исследований (включая спирометрию) в норме. Состояние пациента позволяет снизить дозы используемых препаратов (или, по крайней мере, попытаться это сделать). |
| частично контролируемая астма | Несмотря на прием препаратов, некоторые симптомы сохраняются (хотя и не очень выраженные). Задача врача – попытаться добиться уровня контролируемой астмы с помощью увеличения доз препаратов и объема лечения. |
| неконтролируемая астма | Выраженные симптомы астмы сохраняются практически полностью. Необходима коррекция лечения. |
Неотложная помощь при бронхиальной астме требуется в тех случаях, когда заболевание находится на уровне неконтролируемой астмы и продолжает сопровождаться регулярными приступами.
Для приступа астмы характерно развитие симптомокомплекса, связанного со спазмом мышц, управляющих движениями бронхов, отеком слизистой крупных и средних бронхов, а также бронхиол (бронхов наименьшего размера), и как следствие – с развитием обструкции бронхов, то есть их непроходимости.
Достаточно часто при неконтролируемой астме перед обострением появляются предвестники (иногда их называют аурой), которые позволяют безошибочно определить приближение приступа и заблаговременно принять необходимые меры. В этом случае возможно купировать приступ астмы в самом начале или хотя бы значительно сократить его и облегчить.
К основным и наиболее распространенным предвестникам астматического приступа относятся:
- кашель
- чихание
- першение в горле
- внезапное появление выделений из носа (острый ринит).
Помощь при приступе бронхиальной астмы бывает:
- доврачебная, оказываемая родными пациента (сюда же относится и «самопомощь»)
- экстренная медицинская, оказываемая врачами из бригады «скорой помощи».
При развитии приступа очень важно, чтобы рядом с больным находился человек (необязательно врач), знающий, как оказать неотложную помощь при бронхиальной астме. Пациенты, у которых «стаж» болезни исчисляется годами, тоже хорошо усваивают необходимые приемы, которые позволят облегчить протекание приступа.
Родным и близким ребенка, страдающего астмой, следует знать, что у детей в отличие от взрослых ведущим компонентом приступа, приводящим к удушью, является не спазм бронхов, а интенсивная секреция слизи, которая образует своеобразную «пробку» в бронхах. По этой причине у детей использование ингалятора с препаратом, расширяющим бронхи (бронходилататором), имеет смысл только в самом начале приступа.
При несильном приступе значительно облегчить состояние можно, если быстро сделать горячую ванночку для кистей рук или стоп. Многим больным помогают горчичники, которые следует подержать несколько секунд в горячей воде, а затем приложить к подошвам стоп.
Иногда при внезапном и тяжелом приступе бронхиальной астмы без предвестников больной не успевает приготовить ингалятор. В этом случае помощь близкого человека или коллег по работе будет неоценимой. Необходимо закрепить на ингаляторе насадку и вложить его в руку больного, а если приступ столь тяжелый, что пациент не способен нажать на клапан ингалятора, нужно сделать это за него.
Одно нажатие обеспечит поступление в бронхи одной дозы препарата – таких нажатий надо сделать 2-3 за 1 раз с интервалами в 20 минут.
Вынужденное положение при бронхиальной астме – это та поза, которую рефлекторно принимает больной во время приступа заболевания, чтобы обеспечить максимальное поступление воздуха в легкие.
Положение сидя, слегка наклонившись вперед приносит определенное облегчение, а прочный упор для рук помогает использовать при вдохе дополнительные мышцы и увеличить порцию драгоценного воздуха.
Положение при бронхиальной астме, которое подсознательно или намеренно стремится принять больной во время приступа, имеет одну главную цель – увеличить объем воздуха поступающего в легкие при каждом вдохе.
Многие больные, страдающие неконтролируемой астмой, для облегчения дыхания используют позу, сидя верхом на стуле с упором на руки. Это способствует включению в акт дыхания дополнительных мышц брюшного пресса и в особенности мышц плечевого пояса.
Вдохи в этом случае можно охарактеризовать как короткие, а выдохи во время приступа астмы продолжительные, затрудненные и сопровождаются хрипами.
Автор: врач семейной медицины, к.м.н. Масляник Юлия Николаевна
источник
Положение больного, как правило, указывает на тяжесть заболевания. (Следует знать, что иногда больные с тяжелым заболеванием довольно длительное время продолжают работать и ведут активный образ жизни, в то время как мнительные больные с легким заболеванием предпочитают укладываться в постель.) Положение больного может быть активным, пассивным, вынужденным.
Активное положение — это положение, которое больной может произвольно изменить, хотя и испытывает при этом болезненные или неприятные ощущения. Активное положение свойственно больным с легким течением заболевания.
В пассивном положении больной находится при определенных тяжелых заболеваниях. Иногда оно может быть очень неудобным для него (свешена голова, подвернуты ноги), но из-за сильной слабости или утраты сознания, либо вследствие большой потери крови изменить его не может.
Вынужденное положение — это поза, которая облегчает боль и улучшает состояние больного. К такой позе его вынуждает та или иная особенность заболевания. К примеру, в случае приступа удушья больной бронхиальной астмой сидит в постели, наклонившись вперед, упирается в кровать, стол, включая тем самым вспомогательные мышцы в акт вдоха (рис. 1, а). Во время приступа кардиальной астмы больной сидит, несколько откинувшись назад, и опирается руками о постель, ноги у него опущены. В такой позе уменьшается масса циркулирующей крови (часть ее задерживается в нижних конечностях), несколько опускается диафрагма, снижается давление в грудной клетке, увеличивается экскурсия легких, улучшается газообмен и отток венозной крови от головного мозга.
Рис. 1. Вынужденное положение больного при:
а – приступе бронхиальной астмы;
б – экссудативном перикардите;
в – сильных болях, вызванных язвенной болезнью;
г – паранефрите или приступе аппендицита;
д – столбняке;
е – менингите.
Сидячее или полусидячее положение больного в постели, которое он принимает для уменьшения одышки (ортопноэ), указывает на застой крови в малом круге кровообращения. Это может наблюдаться при слабости левого желудочка (при кардиосклерозе, инфаркте миокарда, воспалении сердечной мышцы — миокардите), а также при стенозе (сужении) левого предсердно-желудочкового отверстия.
При увеличении размеров сердца больные стараются лежать на правом боку, так как в положении на левом боку они испытывают стеснение, сердцебиение, усиление одышки.
В случае экссудативного перикардита (воспалительный выпот в сердечную сорочку) больные сидят в постели, наклонившись вперед (в таком положении уменьшается одышка; рис. 1, б).
При выпотном плеврите (воспалительная жидкость в полости плевры), крупозной пневмонии, пневмотораксе (воздух в полости плевры) больные лежат на больном боку, облегчая тем самым дыхательную экскурсию здорового легкого. Чаще на больном боку лежат также больные сухим плевритом, уменьшая этим экскурсию больной половины, а следовательно, и боль. На больном боку лежат и больные в случае развития у них бронхоуктазов, гангрены, абсцессов легких (нагноительные заболевания легких), так как в этом положении уменьшается кашель вследствие задержки оттока мокроты из полостей.
Когда больных беспокоят боли, вызванные воспалительным поражением брюшины, они стараются избегать всяких движений, особенно прикосновения к животу.
При обострении язвенной болезни больные принимают коленно-локтевое положение (рис. 1, в). Иногда облегчает боль положение на животе или, наоборот, на спине, что зависит от локализации язвы (соответственно на передней или задней стенке желудка).
Во время приступа аппендицита, при паранефрите (воспаление околопочечной клетчатки) больные лежат с согнутой в тазобедренном и коленном суставах ногой (рис. 1, г).
При коликах в животе, обусловленных поражением органов брюшной полости, больной беспокоен, мечется в постели, скрючен.
При столбняке (инфекционное заболевание с поражением нервной системы) во время приступа судорог больной упирается затылком и пятками в постель, туловище его изогнуто дугой (рис. 1, д).
Положение на боку с запрокинутой назад головой и приведенными к животу ногами, согнутыми в коленных суставах, характерно для больного, страдающего цереброспинальным менингитом (воспаление оболочек спинного и головного мозга). Это так называемое положение «вопросительного знака», «лягавой собаки» (рис. 1, е).
источник
Основной задачей массажа при бронхиальной астме является восстановление нормального дыхания и профилактика эмфизематозных изменений.
Массаж также оказывает общеукрепляющее воздействие на весь организм, дыхательную мускулатуру, увеличивает подвижность ребер, крово – и лимфообращение в легких.
В настоящее время существует три методики классического массажа при данном заболевании: массаж в положении сидя, дыхательный массаж и интенсивный массаж асимметричных зон.
При бронхиальной астме массаж проводится в такой последовательности: общий массаж грудной клетки; массаж воротниковой области, шеи и трапециевидной мышцы спины; массаж спины; повторный массаж передней поверхности грудной клетки и дыхательный массаж (или гимнастика).
Массаж грудной клетки выполняется в положении массируемого лежа на спине. Поза должна быть удобной, не вызывающей неприятных ощущений, мышцы расслаблены. Массаж грудной клетки начинают с поглаживания снизу вверх по направлению к подмышечным лимфатическим узлам, затем делают выжимание (не касаясь молочной железы у женщин и соска у мужчин), разминание большой грудной мышцы (ординарное, двойное кольцевое, фалангами согнутых пальцев, кругообразное), потряхивание и поглаживание. Межреберные промежутки разминают прямолинейно (подушечками пальцев попеременно, подушечками четырех пальцев или подушечкой большого пальца), кругообразно (подушечками четырех пальцев) и зигзагообразно (подушечкой большого пальца). После этого разминают грудину, уделяя особое внимание ключице и местам ее прикрепления.
Массаж спины и шеи проводится при положении массируемого лежа на животе. Массаж шеи и трапециевидной мышцы начинают с поглаживания и выжимания. Затем проводят разминание (ординарное, двойное кольцевое и кругообразное подушечками четырех пальцев, фалангами согнутых пальцев или лучевой стороной кисти). Далее переходят к массажу спины. Его начинают так же, как и массаж шеи, с поглаживания всей поверхности спины и выжимания. Разминание длинных мышц спины можно проводить круго-образно подушечкой большого пальца, подушечками четырех пальцев, щипцевидное разминание осуществляется подушечками больших пальцев. При массаже широчайшей мышцы спины применяют ординарное, двойное кольцевое и кругообразное (фалангами согнутых пальцев) разминание. Участки между позвоночником, лопаткой и надлопаточной областью разминают прямолинейно (фалангами согнутых пальцев) и кругообразно (ребром большого пальца и бугром большого пальца).
Закончив выполнение основного комплекса, снова массируют грудную клетку. Сначала производят поглаживание снизу вверх в направлении лимфатических узлов и выжимание. Затем разминают, потряхивают и поглаживают большую грудную мышцу, растирают межреберные промежутки, грудину и ключицу. После лечебного массажа рекомендуется делать дыхательный массаж. Он выполняется сидя или стоя. Для его проведения массажист кладет одну руку на переднюю поверхность грудной клетки (около мечевидного отростка), а вторую – на спину, симметрично относительно первой. В то время, когда массируемый делает вдох, массажист двигает обе кисти одновременно вверх по передней поверхности грудной клетки в направлении ключиц, а по задней – ости лопаток. При достижении верхней точки производится надавливание основаниями ладоней 5–6 раз в зависимости от состояния больного. Количество сеансов может быть от 10 до 15.
Сегментарный массаж дает положительный эффект при заболеваниях легких, в частности бронхиальной астме. Массаж рекомендован в межприступном периоде, для того чтобы нормализовать дыхание, предупредить эмфизематозные изменения, купировать приступы, снизить их частоту и тяжесть, активизировать работу диафрагмы и произвести общеукрепляющее действие. При заболевании бронхиальной астмой положительный результат достигается при дополнении лечебного массажа дыхательным.
Лучше всего проводить массаж в утренние часы. Днем – через 2–3 ч после еды, а вечером через 2 ч после легкого ужина, но за 2–3 ч до сна.
Поскольку человеческий организм представляет собой целостную систему, то заболевание одного органа ведет к нарушению работы всего организма.
Рефлекторные изменения, вызванные патологическим процессом, возникают в различных тканях тела, то есть при заболеваниях внутренних органов повышается чувствительность определенных участков кожи и возникает гиперестезия (боль при прикосновении). Именно этот факт установили в XIX в. Г. А. Захарьин и англичанин Гед, а обнаруженные ими рефлекторные сегменты (участки) получили название зон Захарьина-Геда.
Схема расположения сегментов спинного мозга: C1-C8 – 8 шейных; D1-D12 – 12 грудных; L1-L5 – 5 поясничных; S1-S5 – 5 крестцовых
Наблюдения показали, что, помимо болевых ощущений, на коже появляются растяжения, потливость или повышенная температура на определенном участке и др. В результате исследований было установлено, что организм состоит из нескольких одинаковых сегментов, каждый из которых снабжен спинно-мозговым нервом, который, в свою очередь, связан с определенным участком кожи.
На схеме видно, что зоны Захарьина-Геда располагаются как на передней, так и на задней поверхно-сти тела. При некоторых заболеваниях внутренних органов они совпадают, например при заболеваниях сердца и легких, двенадцатиперстной кишки, печени и др. Иногда при заболеваниях одного органа зоны Захарьина-Геда располагаются на значительном расстоянии друг от друга. Между внутренними органами и центральной нервной системой существует довольно сложная взаимосвязь, и этим фактом объясняется то, что некоторым органам соответствует одна зона, а другим – две и более.
Кроме того, сегментарно-рефлекторные изменения происходят в соответствии с анатомическими соотношениями в тканях и возникают в той части тела, в которой находится больной орган. Поэтому при вторичных осложнениях и распространении патологического процесса на другие органы правило сегментации нарушается.
Сегментарный массаж считают разновидностью лечебного, потому что в нем используются несколько видоизмененные основные приемы классического массажа. Однако даже в том случае, если вы прибегли к помощи квалифицированного массажиста, предварительно стоит посоветоваться с врачом.
Поскольку речь идет о разновидностях массажа при бронхиальной астме, то в этой главе будут описаны только те приемы, которые применяются при данном заболевании.
Любой массаж начинается с поглаживания. Не составляет исключения и сегментарный массаж. Плоскостное сегментарное поглаживание обеими руками начинают с сегмента, находящегося ниже зоны с нарушениями. При проведении приема руки располагают параллельно друг другу по направлению к шейному позвонку и производят поглаживание сначала одной стороны, а затем – другой с усилением давления на соответствующие сегменты.
Техника выполнения плоскостного сегментарного поглаживания
«Пила» – еще один прием поглаживания. Техника его выполнения довольно проста. Руки располагаются так, что большие и указательные пальцы разведены и находятся по обе стороны позвоночника. Между руками образуется валик из кожи, который перекатывается при выполнении пилящих движений, проводимых в противоположных направлениях. Массаж проводится снизу вверх. При этом нужно обращать внимание на то, чтобы руки не скользили по коже, а двигались вместе с ней.
Техника выполнения приема «пила»
«Вилка» – один из основных приемов сегментарного массажа, который можно проводить с отягощением и без него. При его выполнении указательный и средний пальцы располагают с обеих сторон позвоночного столба и затем подушечками обоих пальцев производят скользящие прямолинейные движения снизу вверх от крестца до седьмого шейного позвонка.
Штрихование «вилкой» – разновидность приема «вилка» – выполняется подушечками указательного и среднего пальцев, расположенных по обе стороны позвоночного столба. Пальцами производятся движения вверх и вниз со смещением кожи, как правило, с отягощением. Воздействие производится на каждый сегмент зоны.
Кругоообразное движение «вилкой» – еще одна разновидность «вилки». Прием, как правило, выполняется с отягощением. При его выполнении попеременно подушечками указательного и среднего пальцев, расположенных по обе стороны позвоночного столба, производятся кругообразные движения в направлении снизу вверх. Воздействие на промежуток между остистыми отростками позвонков производится в положении пациента сидя или лежа. Прием выполняется концевыми фалангами указательного и среднего пальцев, расположенных так, чтобы остистый отросток позвонка находился между четырьмя пальцами, образуя крестообразную складку.
Техника выполнения воздействия на промежутки между остистыми отростками позвонков
Подушечками пальцев совершают круговые движения в противоположных направлениях сначала ниже, а затем выше отростков. Каждый сегмент массируется 4–5 с. На промежутки между остистыми отростками можно воздействовать большими и указательными пальцами обеих рук.
Надавливание в глубь тканей производится подушечками больших пальцев, причем сила надавливания ослабевает к концу приема. При выполнении приема кисть располагается вдоль позвоночного столба. Надавливание можно проводить большими пальцами правой руки с отягощением левой, большими пальцами обеих рук или кулаком.
Двойной кольцевой щипцеобразный прием используется на мышцах шеи, особенно на тех, которые сильно напряжены. Техника выполнения этого приема описана в той части главы, которая посвящена классическому массажу.
Воздействие на окололопаточную область производится сначала на область правой лопатки всеми пальцами, исключая большой, которыми выполняются мелкие растирания от места прикрепления широчайшей мышцы спины в сторону наружного нижнего края лопатки. После этого большим пальцем растирают мышцы вдоль внутреннего края лопатки до плечевого уровня, а затем растирают и разминают верхний край трапециевидной мышцы до затылка. Левую лопатку сначала растирают большим пальцем от места прикрепления широчайшей мышцы спины, доходя по наружному краю до нижнего угла лопатки, а затем всеми остальными пальцами производят кругообразные движения, массируя внутренний край лопатки до затылка.
Техника воздействия на окололопаточную область
Помассировав область лопаток, воздействуют на ткани под лопаткой. Для этого правую руку располагают под плечевым суставом, а левую кладут на область, расположенную рядом с нижним краем лопатки, и правой рукой сдвигают лопатку на пальцы левой руки, которой разминают подлопаточную область.
Техника выполнения растяжения грудной клетки
Растяжение грудной клетки необходимо для активизации дыхания. Выполнять прием начинают с классического поглаживания и растирания межреберных промежутков. Затем во время вдоха массируемого массажист перемещает руки к позвоночнику, а на выдохе – к грудине. Не останавливаясь в момент глубокого выдоха, массажист производит сдавливание грудной клетки. Для ритмичного выполнения приема массажисту необходимо следить за дыханием пациента, давая команды «Вдох!» и «Выдох!».
Сегментарный массаж имеет свои особенности и, естественно, свою методику и правила проведения. Проводить массаж можно только при наличии знаний анатомии, физиологии и умении выявлять при различных патологиях рефлекторные изменения в тканях и учитывать их при выборе приемов, техники выполнения и дозирования воздействия.
Перед выполнением массажа следует тщательно изучить кожные покровы массируемого визуально, с помощью пальпации и опроса. Необходимо изучить заключения врачей и выяснить наличие противопоказаний. Приемы массажа проводятся ритмично, но без грубых усилий. При его выполнении не применяются смазывающие средства, так как они притупляют чувствительность.
Массаж начинают с участков, прилегающих к пораженной зоне, постепенно усиливая воздействие. После проведения процедур у массируемого должна покраснеть и потеплеть кожа, появиться чувство расслабленности и уменьшиться боль.
Рефлекторные изменения локализуются на следующих участках и соответствующих им сегментах:
1. Мышечные изменения: трапециевидная (С4–3), большая ромбовидная (D7–6, D3), подостная (D4–3), межреберная (D9–6), большая ромбовидная (D7–6, D4–3), большая грудная (D4–3), ременная мышца головы (C3), грудино-ключично-сосцевидная (C3).
2. Изменения кожных покровов: в области грудины (D4–2), в области реберных дуг спереди (D10–8) и сзади (D10–8), над ключицами (C4) и под ключицами (D2), под лопатками (D3–2).
3. Изменения в соединительной ткани: в затылочной области головы (C3), в области грудины (D5–2), слева и справа от грудины (D4–3), между лопатками и позвоночником (D5–3), справа и слева от позвоночника (D9–3), под ключицами (D2).
4. Изменения в надкостнице: в области ключицы, грудины, ребер, лопаток, остистых отростков позвоночника.
Рефлекторные изменения: 1 – кожи; 2 – соединительной ткани; 3 – мышечной ткани
Максимальные точки находятся на валике трапециевидной мышцы, под ключицами, у краев ребер.
При выполнении массажа больной принимает положение сидя и расслабляет мышцы. Начинают массаж с места выхода сегментарных корешков у позвоночного столба, переходя от нижних сегментов к вышерасположенным. При этом устраняется напряжение сначала в верхних слоях, а затем и в глубоких тканях. Для достижения максимального эффекта все движения направляются в сторону позвоночного столба, а воздействие на максимальные точки ускоряет достижение лечебного результата. При массаже используются такие приемы, как «вилка», штрихование «вилкой», кругообразное движение «вилкой», воздействие на промежутки между остистыми отростками позвонков.
Прежде всего массажные действия начинаются с поглаживания и легкого растирания спины, следует также уделить особое внимание плечевому поясу. Основное место массажа – область между шестым и девятым межреберьем. При массаже уплотнений межреберных промежутков может возникнуть боль в области сердца. В этом случае следует помассировать левый нижний край грудной клетки, и неприятные ощущения исчезнут.
Затем массируют заднюю поверхность шеи, переднюю и боковую части грудной клетки в течение 2–3 мин. Наибольший эффект дает растяжение грудной клетки. Особое внимание нужно обратить на вдох и сдавливание. После этого выборочно воздействуют на мышцы спины, заднюю поверхность шеи, межреберье и надлопаточную область 8–10 мин. Длительность всей процедуры составляет не больше 20 мин. Заканчивают сегментарно-рефлекторный массаж, как и любой другой вид массажа, успокаивающим поглаживанием.
После массажа повышается температура кожи, улучшается кровоснабжение, работа выделительной си-стемы, питание мышц и соединительных тканей, уменьшаются боли, происходит вегетативная перестройка.
Сегментарный массаж противопоказан при легочно-сердечной недостаточности III степени, острых заболеваниях легких и бронхов (плеврит, пневмония, бронхит и др.), туберкулезе легких, гнойных заболеваниях кожи и новообразованиях.
Существует два варианта техники выполнения этого вида массажа. Но в обоих случаях курс состоит из 3–5 сеансов по 30–40 мин., которые проводят с интервалами в 3–5 дней. Интенсивный массаж противопоказан людям с легочно-сердечной недостаточностью III степени, гипертонией II–III стадии, острыми заболеваниями легких и бронхов (бронхит, воспаление легких и др.).
При выполнении массажа выделяют четыре массируемые области: две со стороны груди и две на спине. Их массируют поочередно по 2 раза. Начинают массаж с нижних областей. В первом варианте массируют области проекции нижних частей легкого, выполняя разминания, растирания и прерывистые вибрации. Затем последовательно проводят массаж левой половины грудной клетки спереди, поясничной области, спины до левого края лопатки и поверхности левой лопатки. Во втором варианте массируют области проекции нижней доли левого легкого и верхней доли правого легкого.
Известно, что дыхательные пути снабжены разнообразными рецепторами, которые выполняют функцию обратной связи между дыхательным центром и вентиляционным аппаратом. В процессе дыхания большое значение имеют проприоцепторы межреберных мышц. Поэтому массаж дыхательных мышц приводит к усилению сокращения межреберных мышц, и рецепторы мышечно-суставного аппарата грудной клетки направляют импульсы в дыхательный центр по восходящим путям спинного мозга. Методика перкуссионного массажа снимает утомление дыхательной мускулатуры, улучшает бронхолегочную вентиляцию, кровообращение, отхождение мокроты и нормализует функции дыхания.
Перкуссионный массаж выполняется в положении пациента сидя или лежа. Для его выполнения на грудную клетку кладется кисть ладонной поверхностью, а по ней наносятся ритмичные удары кулаком.
Сначала проводят массаж грудной клетки, а затем – спины. В области грудной клетки удары наносят в подключичной области и у нижней реберной дуги, на спине – в надлопаточной, межлопаточной и подлопаточной областях. Все удары осуществляют на симметричных участках.
Методика выполнения перкуссионного массажа
До и после перкуссионного массажа выполняют растирание грудной клетки и спины. Затем на каждом участке выполняют 2–3 удара, после чего сжимают грудную клетку. Руки массажиста при этом находятся на нижнебоковом отделе, ближе к диафрагме. Во время вдоха пациента массажист делает скользящее движение руками по межреберным мышцам к позвоночнику, а во время выдоха – к грудине. К концу выдоха производится сжимание грудной клетки. Этот прием проводится несколько раз в течение 2–3 мин. Для того чтобы дыхание пациента было ритмичным, массажисту рекомендуется подавать команды «Вдох» и «Выдох».
Сдавливание грудной клетки раздражает рецепторы альвеол, корни легкого и плевры, что создает условия для повышения возбудимости дыхательного центра и активного вдоха.
Для активации дыхания можно перед перкуссионным массажем провести классический лечебный предварительный массаж спины, грудной клетки, межреберных мышц, диафрагмы, грудино-ключично-сосцевидных мышц, уделяя особое внимание приемам разминания.
Продолжительность перкуссионного массажа – 5–10 мин. При бронхиальной астме его проводят в течение 10–15 дней. В первые дни его выполняют 2–3 раза в сутки, а в последующие – однократно (желательно утром).
Метод периостального массажа был предложен в 1929 г. Паулем Фоглером и Гербертом Крауссом. Они выявили взаимосвязь между нарушением трофических процессов во внутренних органах и тканях связанных с ними сегментов, и прежде всего костей. На основании своих наблюдений Фоглер и Краусс предложили локально воздействовать непосредственно на надкостницу (периост) с целью улучшения трофики костной ткани и связанных с ней внутренних органов.
При некоторых заболеваниях на надкостнице наблюдаются рефлекторные изменения – такие, как уплотнения, утолщения, тканевая дистрофия, сопровождающиеся резкой болью, особенно при надавливании; различные высыпания, неровности, шероховатости на ребрах, гребне большеберцовой кости, подвздошных гребнях, крестце, ключицах и др.
Прежде чем приступать к массажу, необходимо тщательно пальпировать область, подлежащую массажу, выявляя и фиксируя наиболее болезненные участки. После этого выполняют манипуляции точечного массажа на выявленной патологической области периоста. Массажные приемы производят концевой фалангой I или III пальцев, совершая вращательные движения (диаметром 2–4 мм) в течение 1–5 мин. без отрыва пальца от точки. За один сеанс обрабатывают не более 4–5 точек, выбирая самые болезненные из них. Массаж, как правило, проводят через день, раз за разом увеличивая количество точек воздействия до 14–18. Силу воздействия увеличивают постепенно, в зависимости от реакции больного.
В тех случаях, когда у пациента при массаже возникают неприятные ощущения, следует изменить угол наклона пальца. При болезненных ощущениях при надавливании на точку необходимо перенести точку воздействия на расстояние 1–2 мм от данной и продолжить массаж. При правильно проведенном массаже болезненность в массируемой области будет уменьшаться от сеанса к сеансу.
Реакцией на массаж является появление уплотнения и припухлости на массируемом участке, которые со временем исчезают. Периостальный массаж можно сочетать с другими разновидностями массажа – классическим, точечным, сегментарно-рефлекторным и т. д.
При бронхиальной астме массируют область спины и груди. При массаже периостальных точек в области груди каждое надавливание следует производить только на выдохе массируемого, что значительно улучшает терапевтический эффект.
источник
Бронхиальная астма (БА) — хроническое воспаление дыхательных путей, которое проявляется повторяющимися и обратимыми приступами бронхоконстрикции (сужением бронхов).
Бронхиальная обструкция (бронхоспазм), в свою очередь, приводит к появлению (тяжело выдохнуть), (которые часто слышны на расстоянии), . Эти симптомы чаще всего проявляются ночью или рано утром.
В основном, развитие болезни связано с (наследственно обусловленная атопия и гиперреактивность бронхов).
Под атопией понимают склонность (предрасположенность) человека к заболеванию. Т.е. у определенных индивидуумов генетически запрограммирована избыточная выработка Ig Е (антитела, участвующие в аллергических реакциях) в ответ на действие аллергенов. Эти Ig Е запускают цепь биохимических процессов, которые и приводят к спазму бронхов и усилению продукции слизи в бронхах (мокроты).
А гиперреактивность бронхов означает, что они очень чувствительны к действию любых раздражителей (которые у обычных людей не вызывают никакой реакции) и эта чувствительность проявляется бронхоспазмом.
Для того чтобы реализовались запрограммированные генетические дефекты, необходимо воздействие , т.е. аллергенов (пыльца, пищевые продукты, лекарства, пыль и т.п.);
Помочь в формировании приступа БА могут (наличие вирусной или бактериальной инфекции; изменение климата (влажности) и температуры, стрессовые воздействия и физическая нагрузка, механические или химические раздражители (производственная пыль, дым, пары).
Т.е. для развития приступа необходимы (повышенная чувствительность бронхов и атопия) + воздействие (того, что запустит приступ): аллергены, раздражение слизистой бронхов холодным воздухом или пылью, курение, инфекции дыхательных путей, физическая нагрузка, эмоциональный стресс.
Из этого ясно, что сами по себе триггеры не могут вызвать развитие астмы, если изначально нет болезни, т.е. нет генетических факторов.
- Неинфекционные аллергены:
- Лекарства (антибиотики — чаще пенициллины и тетрациклины; НПВС; аспирин; b2 — адреноблокаторы (пропранолол);
- Бытовые аллергены (домашняя пыль, пыльца растений, шерсть животных, плесень и грибок, парфюмерные и косметические изделия, бытовая химия);
- Пищевые продукты (многие ароматизаторы, красители и консерванты; пряности, яйца, рыба, молоко, орехи, злаки, фрукты и ягоды, шоколад и какао, морепродукты).
аллергенные продукты
классификация овощей по степени аллергенности
фрукты в зависимости от степени аллергенности
Инфекции дыхательных путей.
Вирусы и бактерии нарушают защитную функцию слизистой бронхов, вызывают воспалительный процесс, что облегчает доступ аллергенов.
- Производственная пыль ( металлическая, силикатная, древесная и т.п.);
- Дым (сигаретный и производственный) и пары раздражающих веществ (кислот, щелочей);
- ГЭРБ;
В итоге, под влиянием внутренних и внешних факторов, развивается БРОНХОСПАЗМ, ГИПЕРСЕКРЕЦИЯ СЛИЗИ (мокрота) и ОТЕК СЛИЗИСТОЙ БРОНХОВ. Клинически это все проявляется приступом удушья.
Удушье возникает в ответ на действие аллергенов, при вдыхании холодного воздуха, во время физической нагрузки и т. п. Также для БА характерно наличие ночных приступов (ближе к утру).
Непосредственно перед самим приступом (за минуты или часы) могут появиться так называемые предвестники приступа, а именно:
- может появиться заложенность носа, чихание или зуд около носа;
- першение в горле, единичные покашливания или длительный, сухой кашель;
- могут чесаться глаза (раздражение, резь в глазах).
Однако периода предвестников может и не быть.
Непосредственно сам приступ начинается с внезапного удушья (тяжело выдохнуть весь воздух), чувства тяжести в грудной клетке. С одышкой также появляется изнуряющий сухой кашель. При этом, больной вынужден принять определенную позу: он сидит и упирается во что-нибудь руками (в колени или кровать). 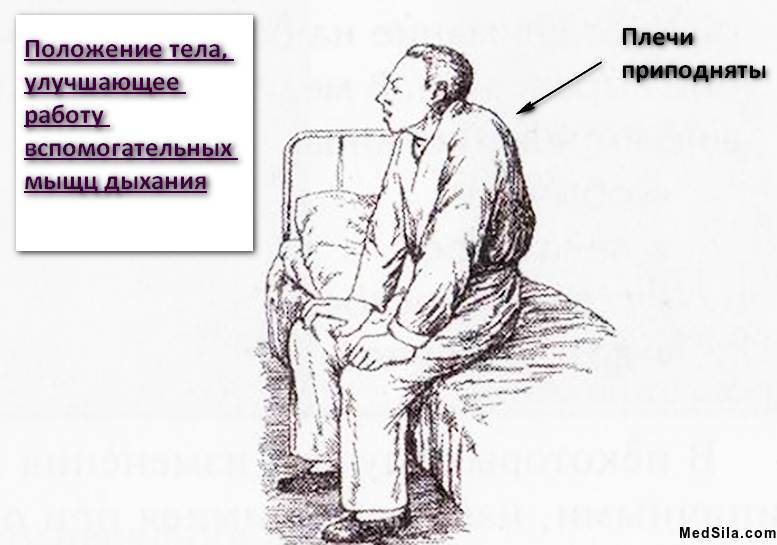
В этот период больной почти ничего не может сказать, вдох у него быстрый и резкий, а выдох медленный и трудный. Лицо может стать припухшим, багровым. При тяжелом приступе может и посинеть (особенно губы и носогубный треугольник). Человек в период приступа будет испуган и значительно напряжен.
Характерным для приступа БА будет наличие сухих свистящих хрипов, которые можно услышать невооруженным ухом (окружающие слышат свист на расстоянии). Ввиду сильного напряжения дыхательной системы, повышается артериальное давление и учащается пульс (тахикардия).
После того, как человеку станет легче дышать, у него появится вязкая мокрота (кашель станет продуктивным) .
Вне приступа люди, страдающие бронхиальной астмой, чувствуют себя вполне здоровыми и при обследовании врачи могут не найти никаких признаков, свидетельствующих о наличие заболевания. Только если болезнь прогрессирует и приступы учащаются, становятся тяжелее, тогда астма осложняется хронической легочной недостаточностью и эмфиземой легких, а вскоре подключается и сердечная недостаточность.
- : когда сами приступы кратковременные и возникают реже 1 раза за неделю. Ночные приступы повторяются не более 2 раз за месяц и общее состояние пациента вне приступа не нарушено;
- : удушье возникает чаще 1 раза за неделю, но не каждый день. Ночные приступы более 2 раз в месяц. Может нарушаться физическая активность и нормальный сон;
- : приступы удушья каждый день. Ночные эпизоды более 1 раза в неделю. Изменяются показатели дыхательной функции (функция внешнего дыхания — ФВД);
- : помимо ежедневных дневных приступов, подключаются постоянные ночные симптомы. Значительно снижается физическая активность и ФВД.
Отдельно выделяют такое состояние, как АСТМАТИЧЕСКИЙ СТАТУС. Это тяжелое, неотложное состояние, характеризующееся формированием стойкого, интенсивного и длительного бронхообструктивного синдрома, продолжающегося > 2-3 ч. Статус не купируется подобранной терапией и проявляется выраженными нарушениями ФВД и, как следствие, газового состава крови (уменьшается концентрация кислорода в крови), приводящими к формированию острой дыхательной недостаточности (большой риск смертельного исхода).
В первую очередь важен анамнез жизни. Т.е. наличие характерных для приступа бронхиальной астмы симптомов + связь этих приступов с вышеназванными внешними факторами натолкнет врача на постановку диагноза. Однако перед выставлением диагноза вам придется пройти некоторые лабораторные и инструментальные методы исследования:
- ОАК: если приступы астмы связаны с аллергической реакцией, то в общем анализе крови будут повышены эозинофилы;
- Мокрота: придется сдать мокроту, в которой лаборанты обнаружат специфические элементы, характерные для мокроты от больного бронхиальной астмой (спирали Куршмана, кристаллы Шарко-Лейдена, тельца Креолы, эозинофилы). Но актуален этот анализ только во время приступа;
- Рентген легких: только во время приступа возможно обнаружить эмфизему (повышенную воздушность легких). Вне приступа изменений не будет (постоянная эмфизема с переходом в пневмосклероз появляется только при длительном и тяжелом течении заболевания);
- ФВД (спирография): в межприступный период, как правило, все показатели в норме (за исключением тяжелого течения, когда все показатели ФВД снижены). Изменения врач обнаружит только при бронхоспазме. Поэтому врачи используют методики, которые вызывают бронхоспазм (нагрузочные тесты, тесты с гистамином). И если, после прохождения тестов, показатели ФВД снизились, значит, у пациента имеется приходящая бронхоконстрикция. После этого пациенту дают возможность использовать ингалятор, который расширяет бронхи. Затем опять определяют показатели ФВД, которые должны значительно возрасти за счет приема ингаляционных лекарств;
- Пикфлуометрия: измеряют пиковую скорость вдоха, которая помогает выявить обструкцию бронхов на ранних этапах и определяет обратимость этой обструкции. С помощью пикфлоуметра можно оценить тяжесть бронхиальной астмы и эффективность подобранного лечения;
- Пробы на аллергены (скарификационные пробы) – они определяют наличие аллергической реакции на различные аллергены.
Схема лечения зависит от степени тяжести заболевания и проводится по четырем ступеням. В лечении используют : ингаляционные и/или системные глюкокортикостероиды , ингаляционные b2-агонисты короткого и длительного действия, ингаляционные М-холиноблокаторы, эуфиллин.
Помимо базисной терапии назначается дыхательная гимнастика, массажи, постуральный дренаж, иглорефлексотерапия, спелеотерапия.
Необходимо также оградить больного от возможных аллергенов (проводить частую влажную уборку квартиры; избавиться от мягких игрушек, ковров, перьевых подушек, старых книг; отказаться от содержания животных и цветущих растений; уменьшить уровень влажности в квартире; изменить условия труда, если они связаны с высокой влажностью и запыленностью) . См. статью профилактика приступов удушья
источник
 аллергенные продукты
аллергенные продукты  классификация овощей по степени аллергенности
классификация овощей по степени аллергенности  фрукты в зависимости от степени аллергенности
фрукты в зависимости от степени аллергенности