– это лишь малая часть вопросов, ответы на которые жизненно необходимы каждому человеку, заболевшему бронхиальной астмой.
Ответы на эти вопросы в прямом смысле слова могут спасти жизнь и взрослому и больному ребенку. Но так ли легко их найти в безграничном море однотипных статей, рекламы медцентров и все новых препаратов? На деле получается, что даже спустя годы борьбы с астмой ответов больной не получает нигде. Но как так выходит?
Совершенно понятно, что приступы нехватки воздуха, сопровождающиеся кашлем и хрипами в самом скором времени приводят и взрослого и ребенка к участковому терапевту. Именно от врача человек впервые узнает, что это бронхиальная астма. Медикаментозное лечение бронхиальной астмы у взрослых и детей практически одинаковое. Больной получает список препаратов, которые необходимо принимать каждый день для «контроля над астмой и профилактики приступов»… Но заканчивается ли на этом бронхиальная астма для человека? Наступает ли излечение от заболевания и здоровая жизнь?
К сожалению, нет. В жизни больного начинается период медленного и неуклонного прогресса заболевания с постепенным ростом дозировки принимаемых лекарств. Так получается, что для того чтобы предотвратить появление приступов удушья, приходится принимать все больше и больше лекарств. Слабодействующие препараты в лечебной схеме со временем заменяют на сильнодействующие, но болезнь не уходит. Под страхом приступов удушья больной готов принимать любые препараты – в это время некогда задумываться о последствиях. Кроме того, ведь точно также проходит лечение бронхиальной астмы у детей, даже у самых маленьких. Боясь за жизнь ребенка, мать вынуждена давать ему гормональные препараты с самого раннего детства. Именно так, в попытках справиться с бронхиальной астмой лекарствами проходят годы. Но к чему все это ведет?
С годами бронхиальная астма не уходит, напротив, со временем ее становится все сложней «контролировать» лекарствами. Возрастающие дозировки гормональных препаратов приводят к развитию тяжелейших побочных эффектов, которые уже сами по себе представляют заболевания. Порочный круг безуспешного лечения замыкается.
Увы, но зачастую лишь на этом этапе больной бронхиальной астмой начинает поиск альтернативы лекарствам и ответов все на те же вопросы, которые так нигде и не получил.
Для того чтобы найти выход, давайте разберем все самые важные и непонятные вопросы по порядку.
Бронхиальная астма – это хроническое и преимущественно аллергическое заболевание дыхательных путей. Можно сказать что это «аллергия» бронхов на самые разные факторы. Больной вдыхает определенный и специфический для него аллерген дома, на работе или на улице. В ответ на это происходит аллергический отек и сужение бронхов и развивается приступ бронхиальной астмы:
- Становится трудно вдохнуть и особенно тяжело выдохнуть
- Появляется нехватка воздуха, одышка и кашель
- Грудная клетка надувается
- Часто дыхание во время приступа сопровождается хрипами
- Для того, чтобы легче было дышать, больной упирается руками в стул, кровать, стол
Наиболее часто это бытовые аллергены (домашняя пыль, микроклещи из ковров, мебели и белья, шерсть животных), определенные продукты питания, холодный воздух. Аллергеном также могут служить некоторые лекарства — наиболее известна аспириновая астма. Иногда приступы астмы могут быть связаны с физической нагрузкой и развиваться сразу после нее.
Лекарства не устраняют причину возникновения бронхиальной астмы – лекарства способны лишь временно снимать ее симптомы . Основной губительный фактор, который у подавляющего числа больных привел к развитию болезни, остается не леченным и не тронутым лекарственными препаратами. Именно поэтому, несмотря на каждодневное пользование ингаляторами и средствами базовой терапии астма все равно прогрессирует с годами. Легкая астма со временем переходит в астму средней тяжести течения, и как итог тяжелую форму. А контролировать болезнь становится сложнее и сложнее – для этого требуются все более серьезные и опасные дозировки гормональных и бронхорасширяющих средств. Но чем так опасны для здоровья лекарства от астмы? Разберем ниже.
Для медикаментозного контроля над бронхиальной астмой используют две принципиальные группы лекарственных средств, которые больной принимает каждый день:
глюкокортикостероидные гормоны – являются основой для медикаментозного сдерживания проявлений бронхиальной астмы. Их принимают с помощью ингалятора, либо в тяжелых случаях в таблетках. Согласно современным схемам лечения вам их назначат даже при легком течении бронхиальной астмы в качестве «базовой терапии». Принято считать, что самыми страшными для здоровья являются так называемые системные побочные эффекты глюкокортикостероидных гормонов, развития которых стараются избежать с помощью ингаляций. Но каких именно побочных эффектов глюкокортикостероидов так боятся больные и врачи, особенно если гормоны приходится назначать детям? Давайте разберем наиболее важные.
Вызывают гормональную зависимость и синдром отмены.
Подавление функции коры надпочечников. На фоне постоянного приема глюкокортикостероидов возможно нарушение естественной выработки жизненно-важных гормонов надпочечников. В таком случае развивается так называемая надпочечниковая недостаточность. При этом, чем выше были дозировки гормонов и дольше принятый курс лечения, тем дольше может сохраняться угнетение функции надпочечников. Что же при этом происходит? Происходит нарушение всех видов обмена веществ, в особенности водно-солевого и обмена сахаров. В результате наступают нарушения в работе сердца – аритмии, скачки и повышение артериального давления. А в крови меняется содержание сахара. Именно поэтому это состояние особенно опасно для больных сахарным диабетом и сердечными заболеваниями.
Подавление иммунитета – глюкокортикостероидные гормоны угнетают местный иммунитет. Именно поэтому в результате регулярных ингаляций у больного может развиться кандидоз полости рта. По этой же причине к астме легко могут присоединиться бактериальные и вирусные инфекции дыхательных путей, а существующие обостриться.
Снижение плотности костей – возникает из-за повышенного выведения кальция из организма. Как результат – компрессионные переломы позвонков и костей конечностей.
Повышение сахара в крови – представляет особую опасность при сопутствующем сахарном диабете.
Поражение мышц – возникает слабость мышц преимущественно плечевого и тазового пояса.
Повышение внутриглазного давления – наиболее опасно для больных пожилого возраста.
Нарушение обмена жиров – может проявляться в виде подкожных жировых отложений а также повышения уровня липидов в крови.
Отмирание костной ткани (остеонекроз) – может проявляться виде появления множественных мелких очагов, преимущественно в головке бедренной и плечевой кости. Самые ранние нарушения можно отследить с помощью МРТ. Поздние нарушения видны на рентгеновских снимках.
Бронхорасширяющие препараты (бета-адреномиметики) – являются второй основной группой лекарственных средств, применяемых для сдерживания симптомов бронхиальной астмы. Бывают длительного и короткого периода действия.
Бронхорасширяющие препараты длительного действия часто идут в виде комбинированного препарата совместно с глюкокортикостероидными гормонами.
Бронхораширяющие средства короткого действия больные астмой используют в экстренной ситуации для снятия приступа.
Важно знать, что данные лекарственные средства могут вызывать:
- нарушения ритма сердца, в связи с чем их прием противопоказан больным с аритмиями и опасен в пожилом возрасте.
- кислородное голодание сердечной мышцы – как возможный побочный эффект бета-адреномиметиков представляет опасность для больных с ИБС и стенокардией
- повышение уровня сахара в крови – важный показатель, который необходимо контролировать при сахарном диабете
- могут попадать в грудное молоко
- противопоказаны детям до 6 лет
Безусловно, побочные эффекты возникают при длительном приеме лекарственных препаратов. Но, к сожалению, при бронхиальной астме именно таким он и является. С астмой пытаются бороться годами. И все эти годы – с помощью данных лекарственных средств. Побочные действия со временем накладываются друг на друга и больной получает целый букет уже других заболеваний. Огромной проблемой представляется и гормональная зависимость, которая вырабатывается на прием глюкокортикостероидов, что приобретает особое значение, когда данные препараты выписываются маленьким детям как вынужденная мера по сдерживанию астмы. Однако, и в этих случаях астма прогрессирует, ведь главная причина развития болезни так и не устранена и продолжает разрушать организм больного.
Приступы бронхиальной астмы – это рефлекторная защитная реакция организма на чрезмерную глубину дыхания больного. Но каким образом глубина нашего дыхания может влиять на возникновение и развитие бронхиальной астмы?
При чрезмерной глубине дыхания из организма происходит излишнее вымывание углекислого газа – важнейшего фактора расслабления гладкой мускулатуры бронхов и насыщения организма кислородом. Фундаментальные законы, свидетельствующие о колоссальной роли и функциях углекислого газа в организме были открыты и научно обоснованы известнейшими физиологами конца XIX века и описаны в книге «Дыхание» Холдена и Пристли уже в 1937 году.
При недостатке углекислого газа:
- кровь не отдает кислород тканям – учащается дыхание
- возникает гиперсекреция слизистой оболочки дыхательных путей – усугубляет нехватку воздуха
- происходит рефлекторный спазм и сужение бронхов – развивается приступ бронхиальной астмы
Именно далекое от физиологической нормы, чрезмерно глубокое дыхание годами продолжает разрушать организм больного. Именно поэтому лекарства сами по себе не в состоянии остановить бронхиальную астму. И именно поэтому безостановочно растут дозировки все более тяжелых препаратов. Глубокое дыхание сохраняется, а болезнь неуклонно прогрессирует. Невозможно дышать глубоко, разрушая каждый день весь обмен веществ и вылечить астму ингалятором. Только восстановив нормальное физиологическое дыхание, устранив саму причину возникновения, можно остановить болезнь.
В 1952 году советский ученый-физиолог Константин Павлович Бутейко совершил революционное открытие в области медицины – Открытие болезней глубокого дыхания. На его основе он разработал цикл специальных дыхательных тренировок, который позволяет восстановить здоровое нормальное дыхание — дыхательная гимнастика Бутейко. Как показала практика тысяч больных, которые прошли через центр Бутейко – сама по себе нормализация дыхания навсегда избавляет от необходимости в лекарствах больных с начальными степенями заболевания. В тяжелых, запущенных случаях дыхание становится огромной помощью, позволяющей совместно с лекарственной терапией спасти организм от безостановочного прогресса болезни.
В 1985 году, министерством здравоохранения СССР был выпущен приказ №591, согласно которому метод Бутейко был введен в стандарт лечения бронхиальной астмы на уровне поликлинического и стационарного звена.
В 2002 году метод Бутейко был включен в Глобальную стратегию лечения и профилактики бронхиальной астмы (GINA-2002) – всемирно известное медицинское издание, являющееся источником практических рекомендаций лечащим врачам во всем мире.
В 2008 году российское респираторное общество включает метод Бутейко в Государственную программу «Бронхиальная астма у детей. Стратегия лечения и профилактика».
Для того чтобы изучить метод доктора Бутейко и достигнуть значимого результата в лечении необходим контроль опытного методиста. Попытки самостоятельно нормализовать дыхание, используя материалы непроверенных источников, в лучшем случае не приносят результата. Необходимо понимать дыхание – жизненно важная функция организма. Постановка здорового физиологического дыхания несет огромную пользу, неправильное дыхание несет огромный вред здоровью.
Если вы желаете нормализовать ваше дыхание – подайте заявку на прохождение курса заочного обучения методу Бутейко по интернет. Занятия проходят под контролем опытного методиста, что позволяет достигнуть необходимого результата в лечении заболевания.
Главный врач Центра эффективного обучения методу Бутейко,
Врач-невролог, мануальный терапевт
Константин Сергеевич Алтухов
Как обучиться методу Бутейко?
Открыта запись на обучение методу Бутейко с получением «Практического видео-курса по методу Бутейко»
источник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Бронхорасширяющие препараты в виде дозированных аэрозолей, таблеток, сложных микстур применяются наиболее широко в лечении астмы, и именно они вызывают наибольшее количество побочных эффектов. В первую очередь это нарушения ритма сердца (сердцебиение, ощущение перебоев); появление затруднений дыхания после приема некоторых препаратов, а также неприятных ощущений за грудиной; осиплость голоса и сухость слизистых. Из дозированных бронхорасширяющих средств наиболее часто сердцебиение на ингаляцию одной дозы препарата вызывает астмопент и его аналоги. Во-первых, вследствие относительно большей дозы (по сравнению с другими аэрозолями), и во-вторых, — из-за стимулирующего действия на миокард. Как уже говорилось, при появлении сердцебиения на какой-либо аэрозоль следует выбрать себе другой ингалятор. Что касается астмопента вообще, то пользоваться им рекомендуется только в случае отсутствия других аэрозолей, поскольку этот препарат давно устарел и не соответствует требованиям, предъявляемым к современным бронхорасширяющим средствам. Если при замене одного аэрозоля другим сердцебиение не уменьшается, следует обязательно обратиться к врачу.
При ощущении перебоев в сердце на фоне применения бронхорасширяющих аэрозолей также необходимо обратиться к врачу, поскольку это может быть проявлением сердечной патологии. В этой связи вы должны обязательно запомнить, что при наличии сопутствующих заболеваний сердечно-сосудистой системы лечение бронхорасширяющими препаратами в виде таблеток и микстур (теофедрин, бронхолитин, солутан, теофиллин и пр.) должно проводиться только по назначению врача и под его контролем!
Появление затруднений дыхания на ингаляцию бронхорасширяющих аэрозолей наблюдается в основном на препараты беродуал, атровент и его аналоги. Это происходит вследствие их более медленного бронхорасширяющего действия (максимальный эффект достигается только через 30–50 мин) и возникновения рефлекторного бронхоспазма в ответ на вдыхание аэрозоля. Избежать этого можно, сочетая препараты атровент и его аналоги с более «быстрыми» бронхорасширяющими аэрозолями — беротеком и сальбутамолом. В случае возникновения затрудненного дыхания на одну дозу беродуала можно попытаться делать не один, а два или три вдоха этого препарата. При неэффективности такой попытки — заменить его беротеком или сальбутамолом.
Нередко встречаются затруднения дыхания на бронхорасширяющие препараты в виде таблеток или микстур. В таких случаях необходимо немедленно обратиться к врачу, так как это свидетельствует о том, что ситуация выходит из-под контроля. Кстати, многие пациенты и даже врачи относят затруднения дыхания на эти препараты к разряду аллергических реакций — это является заблуждением.
Что касается других побочных действий: осиплости голоса, неприятных ощущений за грудиной (саднения, жжения) и сухости слизистых, то эти реакции, не считая дискомфорта, никакой опасности не представляют. Как правило, они возникают при использовании дитека, беродуала, атровента (и прочих средств) и связаны как с самим действием лекарственного вещества, так и с местным раздражением слизистой газом–носителем аэрозоля. Устранить эти неприятные ощущения можно введением в верхние дыхательные пути небольшого количества растительного масла (5–10 капель 2-3 раза в день) путем закапывания в нос. Процедура выполняется очень просто: подняв голову вверх, закапать масло в нос, а затем, не торопясь, сделать 10–15 глубоких спокойных вдохов-выдохов (вдох через нос, выдох через рот). В процессе дыхания часть масла будет попадать на слизистые гортани и трахеи, и неприятные ощущения через несколько дней исчезнут. Еще более эффективный способ устранить осиплость голоса — вдыхать пары эфирных масел с помощью ингалятора Махольда (или ему подобного). Ингалятор представляет собой небольшой стеклянный резервуар для эфирного масла и систему трубочек. Вдыхаемый воздух, проходя через них, обогащается легколетучим эфирным маслом, смягчает слизистую гортани, и осиплость исчезает.
6.1. Побочные действия гормональных и противоаллергических средств
Побочные действия гормональных препаратов можно разделить на системные (общие) и местные. Как уже говорилось, противовоспалительные гормональные препараты (например, преднизолон) являются производными собственных гормонов человека, участвующих в регуляции обмена веществ. А поскольку они применяются в дозах, превышающих физиологические, то их действие и вызывает системные осложнения.
Системные осложнения связаны, как правило, с приемом таблетированных препаратов и проявляются увеличением веса, нарушением жирового обмена (перераспределением жировой ткани на лице, конечностях и туловище), обострением желудочно-кишечных заболеваний и целым рядом других проблем. Сразу же хочу сказать, что при появлении побочных действий гормональной терапии вы немедленно должны обратиться к специалисту по лечению бронхиальной астмы — аллергологу или пульмонологу — для подбора оптимальной схемы лечения, ибо в подавляющем большинстве случаев все проблемы возникают от нерационального применения этих препаратов.
Считается, что, в отличие от таблетированных гормональных препаратов, средства, предназначенные для ингаляционного — местного применения, даже при введении внутрь вызывают минимальное системное действие. Так, например, местный противовоспалительный эффект беклометазона по сравнению с преднизолоном выше в 500 (!) раз, при этом его системное действие при введении внутрь превышает таковое у преднизолона только в 6 раз. Поэтому в дозах до 600–800 микрограмм в сутки ингаляционные гормональные препараты вызывают, как правило, лишь местные осложнения. Но, к сожалению, в результате очередной «ревизии» взглядов на лечение астмы (я имею в виду все тот же доклад «Глобальная стратегия…») рекомендуемая доза этих препаратов превышает 1000 и более микрограмм. А в таком случае они вызывают и системные осложнения. Но об этом мы поговорим в последней части книги.
Местные же побочные действия проявляются осиплостью голоса, неприятными ощущениями за грудиной (саднением, жжением), развитием грибковых поражений полости рта и верхних дыхательных путей (преимущественно кандидоза). Осиплость голоса и неприятные ощущения за грудиной может вызывать и интал — противоаллергический препарат, ингалируемый в виде порошка. Эти явления быстро проходят при закапывании в нос масла, как это рекомендовалось выше. Ингаляции интала в форме порошка из капсул можно заменить аналогичными препаратами в виде дозированных аэрозолей, например недокромилом. Иногда ингаляция интала вызывает и затруднение дыхания. Обычно это происходит вследствие его неправильного применения. Для профилактики подобных реакций необходимо помнить, что ингаляцию этого препарата нужно проводить только после предварительного применения бронхорасширяющих аэрозолей, например, беротека, беродуала, сальбутамола. Это способствует также более глубокому проникновению его в дыхательные пути, а значит, и максимально эффективному действию. Проникновение интала в самые мелкие бронхи и его равномерное распределение в дыхательных путях будет достигнуто, если придерживаться следующих правил: 1) ингаляцию проводить стоя; 2) перед вдыханием препарата поднимать голову максимально вверх так, чтобы подбородок смотрел в потолок; 3) загубник спинхалера плотно обхватить губами и при этом следить за тем, чтобы противоположный конец (дно) спинхалера также был направлен вверх. При таком положении турбоингалятора проникновение и распределение порошкообразного интала будет улучшаться еще и под действием силы тяжести. Попутно отмечу, что в настоящее время за рубежом большинство лекарственных препаратов — бронхорасширяющих, противовоспалительных и противоаллергических — начинает выпускаться именно в форме порошкообразного аэрозоля, и при использовании подобных средств необходимо также придерживаться этих правил.
Что касается кандидоза, то его эффективная профилактика и лечение достигаются полосканием полости рта и горла слабыми растворами марганцовокислого калия (розовый раствор), йодистого калия (0,5–1% раствор), раствором Люголя (40 капель на 1/2 стакана воды). Но при применении больших доз стероидов (я об этом уже говорил) могут развиваться тяжелые формы кандидоза, требующие назначения специального противогрибкового лечения. Побочные действия других лекарственных препаратов и более подробная информация приводятся в аннотации к каждому из них, что, собственно, необходимо знать только врачам. В заключение еще раз хочу повторить два самых важных совета всем больным астмой:
| 1. НЕ ПЫТАЙТЕСЬ В ЛЕЧЕНИИ СВОЕЙ БОЛЕЗНИ ОБОЙТИСЬ БЕЗ ЛЕКАРСТВ! 2. НЕ ПЫТАЙТЕСЬ ЛЕЧИТЬСЯ ЛЕКАРСТВАМИ САМОСТОЯТЕЛЬНО! |
Только при выполнении этих условий у вас не будет проблем. А сейчас мне хотелось бы обсудить, пожалуй, самый важный вопрос астмологии — проблему таблетированных гормональных препаратов, которая в современной медицине породила термин «гормонозависимость».
6. 2. Существует ли гормонозависимая астма?
Наверное, многие из читающих эту книгу слышали о так называемой «гормонозависимой» астме. Как мне кажется, эта проблема важна и для больных, и для врачей: ведь как только появляется этот «диагноз», больного переводят в ряды инвалидов, а большинство врачей не знают, как его лечить дальше. Итак, существует ли действительно «гормонозависимая» астма, и, если существует, что же это такое? Думаю, правильный ответ на этот вопрос будет интересен всем, а в первую очередь врачам.
Следует вспомнить, что собой представляют противовоспалительные гормональные препараты? Как уже говорилось, эти средства являются аналогами гормонов надпочечников человека — кортизона и кортизола (гидрокортизона). Кортизон, кортизол и кортикостерон (далее будут использоваться термины «глюкокортикостероиды» или «стероиды») вырабатываются в корковом слое надпочечников и выполняют важные регуляторные функции: они участвуют в регуляции обмена веществ — белков, жиров и углеводов, обеспечивая постоянство внутренней среды организма. В меньшей мере они (в частности, кортикостерон) оказывают регуляторное действие на обмен воды и электролитов. Регуляторное действие стероидов осуществляется посредством взаимодействия их со специфическими глюкокортикоидными рецепторами, располагающимися на мембранах клеток органов и тканей.
При поражении надпочечников и недостаточной выработке гормонов коркового слоя развиваются симптомы острой надпочечниковой недостаточности. Основными ее проявлениями являются боли в животе, высокая температура, расстройства функции желудочнокишечного тракта, резкое нарушение кровообращения с цианозом (посинением) кожных покровов, выраженным нервным возбуждением, коллапсом и падением давления, а в самых тяжелых случаях — развитием комы. Но следует сказать, что компенсаторные свойства надпочечников настолько велики, что симптомы острой надпочечниковой недостаточности возникают лишь при разрушении или атрофии 95% их ткани. В случае астмы это наблюдается на фоне длительного и бессистемного приема синтетических аналогов кортизона, вначале подавляющих продукцию собственных гормонов, а в конечном итоге приводящих к атрофии ткани надпочечников.
Но это развивается крайне редко: я за свою более чем 15-летнюю практику, повидав не одну тысячу больных, встретил только одну (!) подобную пациентку. Более 30 лет она принимала дексаметазон в дозе от 2 до 5 таблеток. К моменту нашей встречи у нее наблюдались выраженные осложнения гормональной терапии: генерализованный васкулит с множественными кровоизлияниями (или, как говорят в народе, — синяками), остеопороз — тяжелые изменения в обмене кальция костной ткани, нарушения жирового обмена, синдром Иценко–Кушинга. При таком «букете» осложнений на фоне целенаправленного лечения удалось снизить дозу принимаемого ею дексаметазона с двух до половины таблетки. Несмотря на более чем 35-летний стаж болезни, с помощью специальных ультразвуковых ингаляций удалось восстановить показатели ее ФВД до очень высоких величин. Исчезли все проявления астмы, но оставшуюся половинку таблетки дексаметазона отменить не удалось: это провоцировало симптомы острой надпочечниковой недостаточности: падало артериальное давление и развивался коллапс. Последующее исследование состояния надпочечников выявило выраженное нарушение их функции и неспособность поддерживать в организме достаточный уровень собственных глюкокортикостероидов. То есть в данном случае принимаемый дексаметазон осуществлял заместительную роль, компенсируя отсутствие собственных гормонов.
В этом смысле гормонозависимой является не астма, а человек (!), ею страдающий. Что же касается случаев ухудшения течения астмы при отмене таблетированной (а в широком смысле — системной) терапии стероидами, то это не проявление зависимости от гормонов, а свидетельство недостаточной эффективности проводимого лечения. В то же время многие врачи, читающие эту книгу, наверняка вспомнят хотя бы один случай, когда даже огромные дозы гормональных противовоспалительных препаратов, без сомнения обеспечивающие достаточное количество глюкокортикостероидов в крови, не дают желаемого результата — больной все равно задыхается. Острая надпочечниковая недостаточность может возникнуть и при внезапном прекращении введения гормональных препаратов на фоне применения их в очень высоких дозах как результат временной недостаточности надпочечников. Но это тема отдельного разговора.
Ну а вообще, если говорить о гормонозависимости в смысле ухудшения течения болезни, то придется признать существование не только гормонозависимой астмы, но считать все болезни, при которых применяются стероиды, гормонозависимыми! А ведь сейчас даже при банальных болезнях, например геморрое (извините за такой экзотический пример), применяются лекарственные формы, содержащие стероиды. И представьте себе диагноз: «гормонозависимый геморрой»! А отбрасывая элемент преувеличения, хочу добавить, что в настоящее время — в эпоху «процветания» хронических воспалительных заболеваний — гормональные препараты, как самые эффективные противовоспалительные средства, приобретают все более важное значение. И совершенно ни к чему в каждом случае навешивать астме ярлык гормонозависимости, оправдывая вынужденную (надеюсь, не вечную) беспомощность большинства врачей перед болезнью.
Заканчиваю это небольшое эссе о большой проблеме следующим выводом: ГОРМОНОЗАВИСИМОСТЬ — ЭТО СОСТОЯНИЕ, ПРИ КОТОРОМ ДЛЯ ПОДДЕРЖАНИЯ ЖИЗНЕННО ВАЖНЫХ ФУНКЦИЙ НЕОБХОДИМА ЗАМЕСТИТЕЛЬНАЯ ТЕРАПИЯ ГОРМОНАЛЬНЫМИ ПРЕПАРАТАМИ, ПРОДУКЦИЯ КОТОРЫХ (В СИЛУ РЯДА ПРИЧИН) В ОРГАНИЗМЕ БОЛЬНОГО ЧЕЛОВЕКА СТАЛА НЕВОЗМОЖНОЙ. И если говорить о гормонозависимости в этом смысле, то можно привести в качестве примера заболевания эндокринной системы, в частности диабет. Ну а гормонозависимая астма — это, как говорится, выдумка «от лукавого». И чтобы избежать подобных ярлыков, достаточно помнить, что одними гормонами проблемы не решить, так же как и обойтись без них во многих случаях невозможно. Вот и все об этой проблеме. А сейчас я хотел бы остановиться на другой крайности, касающейся преимущественно врачей, — бессмысленных попытках специфической терапии с помощью аллергенов.
источник
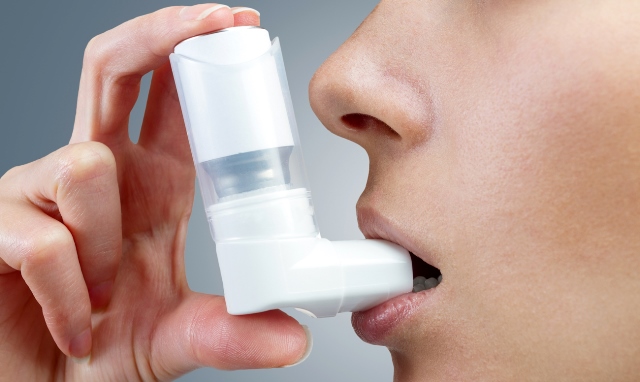
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Лекарство от астмы: 97 препаратов, инструкция (форма выпуска и дозировка), инфографика (показания, противопоказания, побочные эффекты), 450 отзывов врачей и пациентов.
Форма выпуска, однократный приём. Препарат очень порадовал своей эффективностью. После первого же приёма ребёнок проспал всю ночь, ни разу не проснувшись от кашля! Хорошо снимает бронхоспазм, прекрасн.
Главное преимущество аскорила — это комбинированный препарат, который оказывает бронхолитическое, отхаркивающее и муколитическое действие. Часто при кашле возникает бронхообструкция. Сальбутамол, кото.
Хорошая эффективность, топическое действие в зоне сфинктеров, дополнительный антисекреторный эффект, потенциирование действия анальгетиков и невысокая частота побочных эффектов — это если коротко про .
«Пульмикорт» использую несколько лет. Препарат эффективен при ларингитах и фарингитах у детей, особенно, когда есть угроза развития ложного крупа или, если есть ОРВИ + аллергия. Очень удобная упаковка.
Препарат «Атма» назначается для лечения/уменьшения симптомов кашля. На упаковке написано «Лечение кашля, в т. ч. курильщика». Но когда врач-педиатр назначила этот препарат моему сыну, которому едва.
Отличный бронхолитик, быстро расширяет бронхи и купирует одышку, сочетание цена — качество. Назначая препарат, надо объяснять пациентам, что это он только расширяет бронхи, а аллергический отек не у.
Очень эффективный препарат. Обычно побочных эффектов нет. Доступный и недорогой. Препарат следует предварительно растворить в воде и принимать за 20-30 минут до еды. Назначал этот препарат многие годы.
Эффективный препарат для лечения острого и хронического бронхита, ХОБЛ. При терапевтической дозировке ( 18-22 капли на одну ингаляцию) практически отсутствуют побочные эффекты . Можно варьировать час.
Препарат «Эуфиллин» эффективен не только при лечении бронхоспазма или бронхиальной астмы, но весьма широкое применение приобрёл и в нейрохирургии. При лечении болевого корешкового синдрома очень удачн.
Очень хороший препарат, используемый при лечении бронхиальной астмы и бронхоспазмов. Возможно использование в педиатрической практике, очень удобная форма выпуска и режим дозирования. Полное соответст.
Отличный препарат компании «Novartis». Оригинальный, аналогов в России пока нет. Удобен в использовании, отличный способ контроля за правильностью ингаляции — слышу, вижу, чувствую. Сравнительно невыс.
Эффективное лекарство при воспалительных заболеваниях бронхиальной дерева. Принимал сам, дети, жена, пациенты. Довольны лечебным эффектом. К сожалению, препарат подорожал как все зарубежные средства. .
Быстрый требуемый эффект. Реже развивающиеся побочные реакции. «Вентолин» является торговой маркой широко известного лекарственного средства «Сальбутамол». В произведении от известного фармацевтическо.
Отличный препарат для купирования приступов удушья. В основном назначаю при интермиттирующей бронхиальной астме, при комбинации ХОБЛ и БА (помимо базисной терапии, конечно) для снятия приступа. Один и.

Очень эффективный комбинированный препарат для лечения бронхиальной астмы. Комбинация будесонида и формотерола даёт возможность использовать их комбинацию одновременно в качестве поддерживающей терапи.
Эффективный комбинированный препарат, состоит из достаточно серьезных компонентов, в связи с чем не рекомендовано самостоятельное использование данного препарата без консультации и рекомендации его сп.
У нас в семье часто простуды сопровождаются кашлем, которые мы лечили сиропами. Год назад приобрели ингалятор и познакомились с препаратами, которые добавляют в раствор для ингаляций. Наиболее част.
Эффективный замечательный комбинированный препарат для лечения бронхиальной астмы, активно используется в педиатрической практике, позволяет вывести пациента на контролируемый уровень бронхиальной аст.
Перенёс простудное заболевание, все симптомы вылечил другими различными лекарственными препаратами, а вот заложенность носа как была, так и осталась, и никуда деваться не собиралась. Промывал солью.
источник
Среди заболеваний дыхательной системы хронического типа на первое место выходит бронхиальная астма. Патология не только значительно ухудшает жизнь больного, но и требует регулярного лечения, потому что его отсутствие подчас приводит к серьезным осложнениям и даже смерти пациента. Врачи знают, что болезнь не поддается полному излечению, возможно только корректировать состояние и улучшить качество жизни. Больным приходится пожизненно использовать препараты при астме, которые способны гарантировать привычный образ жизни и приостановить тяжелое течение заболевания.
Совершенно различный механизм действия у современных средств против данной коварной болезни. В связи с тем,что нельзя полностью вылечить пациента от астмы, человек вынужден постоянно соблюдать все рекомендации врача и вести необходимый для улучшения состояния образ жизни. Если соблюдать все рекомендации и использовать действенные препараты при астме, то количество приступов можно существенно сократить. Основная проблема, которую необходимо решить специалисту совместно с пациентом, — это выявить аллерген и прекратить с ним любой контакт. Также в ведении врача находятся следующие задачи:
- нормализовать дыхательную функцию человека;
- снизить действие неприятных симптомов;
- снизить количество назначенных пациенту лекарств во избежании осложнений с другими органами и системами, но без ущерба для здоровья.
Больному человеку помимо использования препаратов при астме важно соблюдать правила здорового образа жизни и отказаться от курения.
Причиной заболевания всегда служит аллерген. Поэтому необходимо предпринять все меры для его устранения. Возможно, для облегчения состояния и повышения качества жизни придется сменить не только работу, но и переехать в другой климатический регион. Пациенту всегда важно самостоятельно наблюдать за своим здоровьем и не пренебрегать дыхательными упражнениями, которые может порекомендовать врач. Также специалист всегда объясняет больному астмой, как и когда использовать специальный ингалятор.
Медицинские препараты при астме являются необходимой частью комплексного ее лечения. При этом их выбор целиком должен быть под ответственностью врача, который основывается на тяжести симптомов и общем самочувствии человека. При этом различают медикаменты по действию:
- Экстренные. Необходимы для купирования острого приступа Детстве таких лекарств проявляется незамедлительно. Самочувствие больного резко улучшается, дыхание нормализуется за счет бронхорасширяющего эффекта. Среди подобных лекарств наиболее известными являются: «Беродуал», «Сальбутамол», «Атровент», «Беротек».
- Базисные. К подобным лекарствам относят ингаляторы, антигистаминные препараты, кортикостероиды, бронхолитики и кортикостероиды. Иногда доктор может прописать теофиллины и кромоны.
Базисное лечение необходимо пациенту в течении всей жизни, однако может и не потребоваться, если заболевание протекает в легкой форме. Препараты для лечения астмы врач подбирает индивидуально для каждого пациента и может их менять с учетом проявления симптомов и тяжести патологии.
Бронхиальная астма может протекать с различной симптоматикой. Препараты для лечения астмы подбираются с учетом тяжести их проявления и выставленной степени заболевания:
- Первая. В данном случае базисное лечение обычно не требуется. Возможны лишь эпизодические приступы, которые необходимо купировать бронхорасширяющими средствами. Врачи часто рекомендуют использовать «Фенотерол», «Сальбутамол» или «Фенотерол».
- Вторая. Если выставлена вторая степень бронхиальной астмы, то потребуется использование гормональных препаратов при астме. Однако не всегда такое лечение приносит необходимые результаты, в этом случае будут показаны кромоны и теофиллины. Также доктор назначает один из препаратов базисной терапии, который уже необходимо будут принимать пожизненно. Может быть рекомендован клюкокортикостериоид или антилейкотриен.
- Третья. Важно на этой стадии заболевания использовать комбинированную терапию, включающую в себя бронхорасширяющие лекарственные средства и гормональные. В лечение обязательно будут включены два медикамента из базисной терапии, а также препараты для купирования астмы.
- Четвертая. Степень болезни наиболее тяжелая и требует назначения теофиллина в комплексе с бронхорасширяющими и глюкокортикостероидами. Причем препараты применяют как в форме таблеток, так и в виде ингаляций. У человека уже должна иметься дома целая аптечка, характерная астматику. В ней обязательно должны быть три базисных лекарства, которые включают в себя ингаляционные глюкокортикостероиды и бета-адреномиметики обладающие пролонгирующим эффектом.
Только специалист сможет точно определить степень болезни и назначить все необходимые лекарства без ущерба для здоровья пациента.
Наиболее действенным способом купирования приступов является использование ингаляторов. Они способны облегчить состояние и нормализовать дыхание за счет лекарственной составляющей, которая мгновенно проникает в органы дыхания. Примером подобных средств могут служит следующие:
Однако при астме подчас требуется и базисная терапия, которая представлена широким списком лекарственных средств. Подобные препараты необходимы для облегчения течения заболевания и нормализации уровня жизни пациента. К ним относят следующие группы лекарственных средств:
- бронхолитики;
- кромоны;
- гормональные;
- отхаркивающие;
- стабилизаторы мембран;
- глюкокортикостероиды;
- антилейкотриены;
- муколитики;
- противоаллергические;
- антибактериальные.
Особо значимое место в списке занимают бронхолитики, которые рассмотрим далее.
Требует специфического и регулярного бронхиальная астма лечения. Препараты для расширения бронхов необходимы для улучшения дыхания и могут использоваться в ингаляторах и в форме таблеток. Основное предназначение подобных лекарств заключается в расширении просвета бронхов, поэтому приступ удушья быстро проходит. Однако нельзя использовать их регулярно потому что чувствительном при частом применение резко падает. В результате в момент приступа такой медикамент просто может не подействовать, чем спровоцирует риск смерти от удушья. Далее рассмотрим основные препараты из группы бронхолитиков.
Выпускается в виде таблеток, которые необходимо принимать в день до четырех раз. При этом суточная доза не может составлять более 0,6 мкг в сутки. Также «Сальбутамол» может использоваться в качестве препарата для купирования приступа астмы, но уже в форме спрея. Если лекарство предназначено детям, то необходимо за раз вводить 0,1 мкг спрея в горло. Взрослым показана дозировка 0,2 мкг.
Лекарство имеет ряд противопоказаний, поэтому назначение может сделать только врач, который в состоянии их учесть:
- глаукома;
- ишемическая болезнь сердца;
- сахарный диабет;
- беременность;
- миокардит;
- эпилептические припадки.
Как показывают отзывы пациентов и врачей средство хорошо справляется с приступами удушья и при соблюдении предписанной дозировки не вызывает осложнений. Подходит как взрослым, так и детям.
Препараты для купирования бронхиальной астмы должны действовать быстро и обладать наименьшим количеством побочных эффектов. «Спирива» может быть назначена взрослым при острых приступах удушья и, судя по отзывам, хорошо справляется со своей задачей. Для ингаляций требуется вводить 2 мкг спрея, после этого больной чувствует значительное облегчение. Однако детям препарат противопоказан, также его нельзя использовать беременным женщинам. Как показывают отзывы пациентов, средство эффективное, но порой может провоцировать неприятные симптомы в виде крапивницы, зуда, головокружения, кашля и раздражения глотки. В связи с тем, что данный спрей способен вызвать бронхоспазм, его не назначают детям до 18 лет.
Довольно коварным заболеванием является бронхиальная астма Лекарственные препараты необходимы для снятия приступов и уменьшения их повторов. Среди подобных средств можно отметить «Теофиллин». Его назначают в дозировке 400 мг активного вещества в сутки. Если больной хорошо переносит медикамент, и видны явные признаки улучшения состояния, то дозировка увеличивается на 25 % от изначальной. Однако, как показывает практика использования, нередки побочные эффекты от приема таблеток. К тому же, существуют множественные противопоказания, такие как: желудочные кровотечения, инсульт, эпилепсия, тахиаритмия, гастрит, кровоизлияния в сетчатке глаза.
Требует противовоспалительной терапии лечение бронхиальной астмы у взрослых. Препараты, которые оказывают влияние на специализированные клетки иммунной системы, назначаются часто. Именно иммунитет человека ответственен за развитие аллергической реакции, на основе которой развивается приступ удушья. Чтобы снизить провоцирующий эффект, необходимо использовать стабилизаторы мембран. Подобные лекарственные средства также показаны для терапии детей, потому что эффективно устраняют проблему удушья.
Опасна развитием неожиданных приступов бронхиальная астма. Лечение препаратами из разряда стабилизаторов мембран дает хороший эффект. «Недокромил» хорошо себя зарекомендовал и его разрешено применять при терапии детей с двухлетнего возраста. Для облегчения состояния необходимо начинать с двух ингаляций 2-4 раза в сутки. Если приступы давно не случались, то профилактическая дозировка такая же, но требуется в день лишь две ингаляции. Если предполагается контакт с потенциальным аллергеном, то разовая дозировка может быть увеличена вдвое. Но необходимо помнить, что для взрослых максимально допустимая дозировка составляет восемь ингаляций за день.
Известно, что препарат хорошо переносится, дети также реагируют положительно. Из минусов данного лекарства можно выделить только его стоимость. Побочные явления возможны, но, как показывают отзывы, они довольно редки. Можно встретить отклики о появляющемся чувстве тошноты, болях в животе, неприятном привкусе во рту, а также рвоте.
Представляет собой порошок для ингаляций. Для одной процедуры предназначена одна капсула, где содержится 20 мг препарата. Обычно назначается процедура утром, вечером и две промежуточные днем. Промежуток между приемами может составлять от 3 до 6 часов. Также средство поставляется в виде раствора для ингаляций, которые необходимо проводить 4 раза в сутки.
Препарат редко вызывает неприятные симптомы. Можно встретить упоминание о сухости во рту, головокружении, головной боли, охриплости горла и кашле. Противопоказаний также немного. Препарат запрещен только во время беременности, лактации и в детском возрасте до двух лет.
Препараты для купирования приступа бронхиальной астмы являются основополагающими в лечении больных. Чтобы не было состояния удушья, врач назначает гормональные вещества, которые обладают противоаллергическим эффектом и оказывают противовоспалительное действие. Приступы не повторяются, потому что уходит отечность слизистой бронхов и нейтрализуется действие аллергена. Хорошие отзывы заслужили следующие препараты.
Возможно использовать средство для лечения взрослых пациентов и детей после шестилетнего возраста. Пациентам старше 18 лет предполагается дозировка в 100 мкг. Используется средство 3-4 раза в день. Для детей дозировка меньше и составляет 50 мкг. Лекарство предполагает интразональное применение, когда препарат вводят в носовые ходы.
Переносимость у средства хорошая, а эффективность очень высокая, что подтверждается многочисленными отзывами. Негативные явления редко беспокоят пациента и проявляются обычно в чиханье, охриплости и кашле.
Средство относится к гормональным, поэтому обладает множественными противопоказаниями, да и побочные реакции от использования нередки. Поэтому лекарство назначается только по острым показаниям и после использования других менее вредных для организма препаратов, которые не дали положительного эффекта.
Препараты при приступе бронхиальной астмы предполагают использование еще множественных лекарственных средств. Только врач может оценить необходимость их использования и совместно с пациентом определить эффективность. К препаратам нового поколения противоастмической направленности относят антилейкотриеновые. Они обладают антигистаминными свойствами и противовоспалительными. Могут быть рекомендованы следующие виды лекарств:
- «Зафирлукаст». Возможно использовать только с двенадцатилетнего возраста. Начальная дозировка составляет 40 мг, которую необходимо делить на два приема. Конечно препарат может спровоцировать крапивницу, головную боль и повышение активности печени,но при грамотном назначении показывает высокую результативность в купировании приступов удушья.
- «Монтелукаст». Используется для терапии взрослых и детей в стандартной дозировке 10 и 5 мг соответственно. Среди наиболее типичных жалоб на фоне приема выделяют головную боль, головокружение, несварение желудка. При беременности и в возрасте до двух лет препарат противопоказан.
Бронхиальная астма — тяжелое заболевание, требующее постоянной терапии и соблюдения правильного образа жизни. Однако врачи научились контролировать состояние пациента назначая современные лекарственные средства.
источник


