Физиотерапия при бронхиальной астме (БА) показана как при обострении, так и в период ремиссии. Во время приступа физиотерапевтические методики помогают купировать его симптомы. Физиолечение в этом случае назначают в составе комплексной терапии. В межприступный период оно позволяет снизить частоту обострений у пациентов с бронхиальной астмой.
Бронхиальная астма – это патология, при которой нарушается дыхание по причине спазма бронхиального дерева. Заболевание встречается у взрослых и детей. БА имеет наследственную предрасположенность. Для патологии характерна сезонность (связано с цветением растений), связь со стрессом. Болезнь имеет периоды обострения, которые сменяются ремиссией.
Болезнь развивается у пациентов с аллергией. Аллерген, попадающий в организм, провоцирует сильную иммунную реакцию. В бронхах нарастает отек слизистой, что приводит к сужению их просвета. Обострение способен вызывать стресс, а также реактивность бронхов на холодный воздух.
Симптоматика болезни характеризуется наличием затрудненного выдоха, который провоцирует одышку, появление свистящих хрипов (слышны на расстоянии). По окончании приступа удушья больного мучает сильный кашель, откашливается «стекловидная» мокрота.
Выделяют 4 стадии заболевания:
- Интермиттирующая (обострения 1 раз за неделю и реже, хорошо купируются, объем форсированного выдоха 80%).
- Персистирующая легкая (приступы 1 раз за неделю, менее 1 раза за сутки, ночью – 2 обострения за месяц, объем форсированного выдоха 80%, вариабельность 30%).
- Персистирующая средней тяжести (приступы ежедневные, ночью – 1 раз за 7 суток, требуют постоянного приема бронхолитиков, объем форсированного выдоха 80%, вариабельность 30%).
- Персистирующая тяжелая (приступ ежедневный, более 1 раза за сутки, ночью – больше чем 1 раз за неделю, объем форсированного выдоха 60 и меньше, вариабельность больше 30%).
Назначение физиолечения при бронхиальной астме преследует следующие цели: купирование приступов БА, а также предупреждение частых обострений заболевания. Наибольшее значение в лечении имеет ингаляционная терапия. Она позволяет купировать тяжелый приступ. Ее назначают для улучшения показателей вентиляции легких, снижения реактивности бронхиального дерева. Помимо ингаляционной терапии, пациентам показаны светолечение, магнитотерапия, лазеротерапия, диадинамотерапия, ДМВ-терапия, транскраниальная электростимуляция, массаж, электрофорез.
Во время обострения ингаляционная терапия помогает купировать приступы. Ее проводят при помощи небулайзеров. Эти приборы позволяют распылять лекарственный препарат в виде мелких частиц, которые хорошо проникают в мелкие бронхи.
- Компрессорные (струйные).
- Ультразвуковые.
- Электронно-сетчатые.
- Помимо небулайзеров, применяют ингаляционную систему «Легкое дыхание».
В острый период назначают ингаляции с бета-2-агонистами короткого действия (Сальбутамол, Фенотерол), М-холинолитиками короткого действия (Ипратропия бромид), Беродуал (комбинированный препарат обоих групп). Эти лекарства являются основными.
Также можно использовать ингаляции с Эуфиллином 2% в дозе 2 мл, Эфедрином гидрохлорида 3% 2 мл, Димедролом 1% 2 мл, Ацетилцистеином 10% 4 мл, Атропином (0,25-0,5 мл 0,1% раствора на 3-5 мл дистиллированной воды). Терапия Атропином не назначается при непереносимости лекарственного средства, легочной гипертензии, глаукоме, тахикардии.
Подготовительным этапом ингаляционной процедуры является проверка исправности небулайзера. Продолжительность одной процедуры составляет 10-15 минут. Процедуру в острый период чаще назначают в стационаре под контролем лечащего доктора. Во время проведения ингаляции пациент должен глубоко и медленно дышать. Выдох производится через нос.
Длительность ингаляционной курсовой терапии определяется данными пикфлоуметрии. Количество физиопроцедур в день зависит от тяжести состояния. При очень тяжелых формах заболевания к ингаляционной терапии добавляют глюкокортикостероидные гормоны инъекционно (Преднизолон, Метилпреднизолон, Гидрокортизон).
У пожилых пациентов с бронхиальной астмой часто возникают аритмии на фоне приема бронхолитиков. Астматикам этой возрастной группы показано использовать Беродуал, так как он оказывает меньшее аритмогенное воздействие в отличие от других бронхолитических препаратов.
У детей основными лекарствами являются Беродуал, Сальбутамол. Малышам ингаляционную процедуру проводят при помощи системы «Легкое дыхание», а также небулайзерами. Небулайзер позволяет применять практически все лекарственные препараты. Прибор мелко распыляет лекарство. Этот факт очень важен в лечении, потому что у ребенка бронхи намного уже, чем у взрослого.
Ингаляционная терапия всегда должна сопровождаться назначением системных лекарственных препаратов. Применение ингаляционных глюкокортикостероидов или бронхолитиков, как монотерапии, считается серьезной ошибкой. Неправильное ведение пациента ведет к учащению приступов удушья, повышению тяжести болезни.
При обострении удушья допустимо применять высокоимпульсную магнитотерапию. Для процедуры подойдут приборы: «АМТ2 АГС» или «АМИТ-01». Сеанс продолжается 10 минут. Курсовая терапия составляет 8 процедур.
Для лечения больных с БА применяют диадинамотерапию. Терапевтическая процедура заключается в воздействии двухполупериодным (2 минуты), а также модулированным (3 минуты) током. Полярность можно менять. Курс лечения 6 процедур.
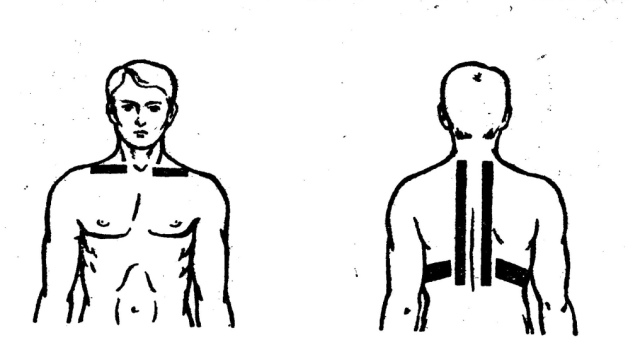
Часто используют лазеротерапию инфракрасным спектром. Лазер направляют на проекцию позвоночника (грудные позвонки) с двух сторон, на область грудины по срединной линии, проекцию надпочечников. Продолжительность терапии 10 минут. Курсовое лечение составляет 10 сеансов.
Помимо этих физиопроцедур, показана ДМВ-терапия на проекцию надпочечников. Длительность одного сеанса составляет 8-15 минут. Детям процедура проводится от 8 до 12 минут, взрослым – 15 минут. Курс лечения – 10 процедур.
Активно назначают транскраниальную электростимуляцию. Электроды устанавливают на затылочную и лобную область. Продолжительность физиопроцедуры составляет 20 минут. Лечение осуществляют однократно за сутки. Курсовая терапия – 10 процедур.
Положительно действует массаж воротниковой зоны. В методике используют технику поглаживания, растирания, разминания, сдавление груди на этапе выдоха. Не следует применять вибрационный массаж. Детям младшего возраста проводится щадящий массаж, не вызывающий неприятных ощущений. Процедуры проводятся дважды за сутки. Продолжительность терапии составляет 10-12 сеансов.
В период ремиссии показана ингаляционная терапия лекарствами, рекомендованными в качестве поддерживающей терапии. Ингаляции проводят краткими или продолжительными курсами (в зависимости от тяжести). При ухудшении состояния можно использовать бронхолитики короткого действия.
Проводят ингаляционную терапию и минеральными водами. В день показаны 1-2 процедуры. Длительность одной ингаляции составляет 10-15 минут. Курс лечения от 10 до 30 сеансов.
УФ-облучение делают общее на всю поверхность тела. Курс терапии составляет 20 сеансов. Процедура позволяет стимулировать работу иммунной системы. Перед процедурой обязательно рассчитывают лучевую нагрузку (не более 2 биодоз).
При БА УВЧ выполняют на проекцию шейных симпатических узлов. Применяют слабую дозу. Длительность сеанса составляет до 10 минут. В день показано по 5-8 сеансов. Курсовая терапия рассчитывается индивидуально.
Накладывают парафиновые и озокеритовые аппликации на область между лопаток. Температура парафина (озокерита) должна быть 40-42° С. Малышам до года сеанс проводят не больше 10 минут. Детям до семилетнего возраста показано удерживать аппликации не более 15 минут. У детей 8-18 лет длительность терапии составляет до получаса.
Можно делать электрофорез хлористым кальцием (2%), а также аскорбиновой кислотой. Электроды устанавливают на задней поверхности плечевого пояса. Курс лечения составляет 10 суток. Активно используют в период ремиссии спелеотерапию, кумысолечение, электросон, аэроионотерапию, лечебные ванны (хлористо-натриевые).
Физиотерапия не показана при опухолевых процессах, гипертермии, острых воспалительных и инфекционных заболеваниях.
Физиотерапевтическое лечение при бронхиальной астме включает разные процедуры. Первым этапом в период обострения является ингаляционная терапия. После купирования приступа можно добавлять УФО, электрофорез, ванны и другие физиопроцедуры. Их применяют только в составе базисной терапии заболевания. Физиотерапия, как самостоятельный метод, не оказывает должного эффекта.
источник
Озокерит – это природное ископаемое вещество, углеводород, относящийся к нефтяной группе. Слово «озокерит» в переводе с древнегреческого означает «пахучий воск», в некоторых местах добычи это вещество известно под названиями «черный воск» и «слезы земли». Добывается в украинских и польских Карпатах, Великобритании, Северной Америке, на полуострове Челекен в Каспийском море. Озокерит используют в технических нуждах, научных целях, а также в медицине, а именно в физиотерапии.
По своей структуре озокерит это сложная смесь, в составе которой твердые насыщенные высокомолекулярные углеводороды (церезины, парафины), минеральные масла, смолистые вещества. В зависимости от количества масел и смолисто-асфальтовых веществ в составе, консистенция озокерита может меняться: от мягкой мазеобразной до твердой и хрупкой, как гипс, однако чаще всего она воскоподобная. От процентного соотношения составляющих зависит и цвет горного воска, который варьируется от светло-желтого до черного, встречается также бурый, а иногда и зеленый озокерит. Обладает характерным запахом керосина.
Данное вещество не растворимо в воде, спирте, щелочах, растворимо в бензине, керосине, хлороформе и некоторых других химических соединениях. Озокерит легко воспламеняется, и потому недопустим контакт его с открытым огнем.
Горный воск применяют в промышленности, в частности, из него добывают парафин и церезин, но находит применение и цельный озокерит, прошедший обработку и очищенный.
С давних пор практически повсеместно в местах добычи этого вещества практикуют лечение озокеритом. При некоторых состояниях оно настолько действенно, что не утратило своей актуальности и в наши дни. Для использования в медицинских целях озокерит дополнительно очищают, а перед применением стерилизуют.
Озокерит широко используется в физиотерапии в качестве согревающих компрессов при заболеваниях опорно-двигательного аппарата, а также при хронических воспалительных заболеваниях, в патогенезе которых важную роль играет нарушение периферического кровообращения. В основе лечебного действия горного воска его уникально низкая теплопроводность при большой теплоемкости, благодаря чему данное вещество быстро аккумулирует в себе тепло и медленно его отдает. Также благодаря химическому составу медицинский озокерит при непосредственном контакте с кожей оказывает поверхностно-раздражающее действие, что вызывает прилив крови. Это стимулирует кровообращение в подкожных капиллярах и улучшает обмен веществ в зоне воздействия.
Отзывы об озокерите со стороны фармакологов и физиотерапевтов указывают на его рассасывающее, анальгезирующее, противовоспалительное и антисептическое действие.
В качестве лечебного средства применяют не только медицинский озокерит, но и препараты, из него изготовленные: озокерамин, озопарафин, озокерафин и готовые озокерафиновые салфетки.
Озокеритотерапия проводится обычно в комплексе санаторно-курортного лечения, либо в качестве реабилитационных мероприятий в поликлинических условиях.
Показания к лечению озокеритом следующие:
- Артриты;
- Артрозы;
- Контрактуры воспалительного и травматического генеза;
- Миозиты;
- Радикулит;
- Невриты;
- Трофические язвы голени;
- Пролежни;
- Общие хронические заболевания в период ремиссии (пиелонефрит, простатит, уретрит, цистит, холецистит, гастрит, гастродуоденит, плеврит и др.) в составе комплексной реабилитации;
- Женское и мужское бесплодие, в качестве составляющей курса бальнеотерапии;
- Посттравматическая реабилитация.
По инструкции озокерит применяется в виде компрессов, либо методом кюветной аппликации, или так называемых лепешек. И компрессы, и лепешки накладываются на чистую сухую кожу, если имеется обильная растительность, ее необходимо сбрить перед процедурой. Пациентам рекомендуется проводить процедуру озокеритотерапии в положении лежа.
- Компрессы из озокерита. Марлю или широкий бинт складывают в 8 слоев, изготавливая так называемую прокладку. Озокерит расплавляют на водяной бане или в специальном аппарате. Внимание! Категорически запрещается непосредственный контакт озокерита с источником высокой температуры ввиду его легкой воспламеняемости! В жидкий озокерит макают прокладку, отжимают, остужают до температуры 45-50°С, после чего накладывают на пораженный участок. Таким же способом готовят вторую прокладку, за исключением того, что ее температура должна быть выше первой. Допустимая температура второй прокладки 70-80°С. Вторая прокладка накладывается поверх первой, не касаясь кожи пациента. Поверх нее укладывается вощеная бумага или клеенка, сверху – ватник.
- Озокеритовые лепешки (кюветно-аппликационный метод). Жидкий горячий озокерит разливают по кюветам, предварительно выстланным вощеной бумагой. Размер кюветы зависит от требуемой площади воздействия аппликации. Средству дают остыть до температуры 45-50°С, после чего извлекают из кюветы с помощью вощеной бумаги. Полученную лепешку накладывают на зону поражения бумагой вверх, поверх нее укладывают ватник или ватно-марлевую повязку.
Разница между двумя методами в основном состоит в действующей температуре средства – при кюветно-аппликационном методе она ниже.
Согласно инструкции озокерит наносится на срок до одного часа, но в среднем на 30-40 минут, после чего его снимают, а место воздействия накрывают одеялом или укутывают шарфом на 40 минут. Процедуру повторяют каждый день либо через день, курс лечения озокеритом состоит из 15-20 процедур.
По отзывам озокерит весьма редко вызывает побочные действия в случае применения его по показаниям и в соответствии с инструкцией. Как правило, нежелательные эффекты связаны с индивидуальной непереносимостью или повышенной чувствительностью кожи. В этом случае лечение озокеритом прекращают, назначая вместо него другие согревающие процедуры, например, парафинотерапию.
Во избежание химических ожогов не разрешается использование в медицинских целях данного вещества неизвестного происхождения, к применению допускается только медицинский озокерит.
Озокерит противопоказанием имеет любые заболевания в острой стадии, а также хронические заболевания в период обострения. Все заболевания, сопровождающиеся кровотечениями, или имеющие угрозу кровотечения – противопоказание к озокериту. Также в этот список входят опухоли (как доброкачественные, так и злокачественные), язвенные болезни органов пищеварительного тракта, туберкулез, тяжелая патология сердечно-сосудистой системы, мочекаменная болезнь, поражения печени и особенно поджелудочной железы. Эпилепсия, тиреотоксикоз, сахарный диабет также являются противопоказаниями к озокериту.
Не назначают данный вид лечения при имеющихся болезнях кожи воспалительного характера. По отзывам озокерит может быть нежелательным и при некоторых гинекологических заболеваниях, особенно тех, где существует угроза нагноения, например, аднекситах, поэтому в подобных случаях требуется особо тщательное предварительное обследование.
Согласно инструкции озокерит не используют при беременности.
источник
Бронхиальная астма — рецидивирующее заболевание, в основе которого лежит хроническое аллергическое заболевание бронхов, сопровождающееся их гиперактивностью и периодически возникающими приступами затрудненного дыхания или удушья в результате обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронхов.
Задачи физиотерапии в приступном периоде: снятие спазма бронхов, уменьшение одышки, купирование приступа и облегчение дыхания, разжижение мокроты, подавление воспаления, нормализация психовегетативного статуса, гипосенсибилизация
В приступный период показано
1. Ингаляции бронхоспазмолитических, антигистаминных средств, муколитиков (эуфиллин 2% — 2мл, эфедрина гидрохлорид 3% — 2мл, димедрол 1% — 2мл, ацетилцистеин 10% — 4мл), на одну ингаляцию используют 3-5 мл лекарственной смеси в зависимости от возраста, продолжительность процедуры 10 -15 минут, 1-2 раза в день, на курс 10 – 30 ингаляций
2. На фоне ОРВИ, при наличии температуры до37,5 С, обилии сухих и влажных хрипов УВЧ-терапия на грудную клетку, доза слаботепловая, продолжительность процедуры 6 – 10 минут в зависимости от возраста на курс 5 ежедневных процедур или
3. ЭВТ от аппарата УВЧ детям до 5 лет или ИКВ детям с 5 лет на межлопаточную область, 3 или 4 ступень интенсивности на курс 6 – 8 – 10 ежедневных процедур или
4. ДМВ межлопаточной области детям с двух лет 5 – 15 Вт, продолжительность процедуры 8 – 10 – 12 – 15 минут в зависимости от возраста, на курс 6 – 10 ежедневных процедур или
5. УВЧ-терапия битемпорально через день 15 – 20 Вт доза слаботепловая или нетепловая, продолжительность процедуры 6 – 10 минут на курс до 10 процедур или
6. УФО воротниковой, межлопаточной, поясничной областей по полям, начиная с 1 – 2 биодоз, через день, на курс 6 – 8 облучений
В период стихания приступа показано
1. Все выше перечисленные методики, если они не были использованы в период приступа
2. СМТ –форез эуфиллина на грудную клетку паравертебрально или билатерально режим выпрямленный, род работы I и IV, частота 100 Гц, глубина модуляции 50% , продолжительность процедур по 5 минут на каждый род работы, на курс 10 ежедневных процедур или
3. ДДТ- форез 2% раствора эуфиллина на грудную клетку паравертебрально или билатерально ток двухтактный непрерывный продолжительность процедуры 10 минут сила тока до ощущения умеренной вибрации под электродами на курс до 10 ежедневных процедур или
4. Электрофорез 2% раствора эуфиллина, или 2% раствора ZnSO4 , или 2% раствора СuSO4, аскорбиновой кислоты, 2% раствора КJ на грудную клетку поперечно cила тока до ощущения умеренной вибрации под электродами, продолжительность процедуры 8 – 10 – 12 – 15 минут в зависимости от возраста, на курс до 10 ежедневных процедур или
5. УФО грудной клетки по 5 полям: 1 и 2 поля – половина задней поверхности грудной клетки (правая или левая, верхняя или нижняя), 3 и 4 поля – боковые поверхности грудной клетки, 5 поле – передняя поверхность грудной клетки справа, доза облучения от 1 биодоз до 3 биодоз, в один день облучают одно поле, процедуры проводят ежедневно, каждое поле облучают 2 – 3 раза или
6. УФО фракционированным методом передней и задней поверхности грудной клетки, по два поля в день, от 1 биодозы, на курс до 3 – 5 процедур или
7. Ультразвуковая терапия на грудную клетку на 3 зоны: 1 – два паравертебральных поля грудного отдела позвоночника на уровне Th1 – Th12, интенсивность 0,2 Вт\см2, режим импульсный от 2 до 10 мс по 1 — 2 минуты справа и слева; 2 – область шестого – седьмого или седьмого – восьмого межреберий, начиная от паравертебральной линии до средней
подмышечной интенсивность 0,4 Вт\см2 по 1 — 2 минуты справа и слева; 3 – подключичная область от грудино-ключичного сочленения до плечевого сустава интенсивность 0,2 Вт\см2 по 1 минуте справа и слева, методика лабильная, способ контактный, в 1 день – 1 поле, во 2 день – 1 и 2 поле, в 3 день – последовательно озвучивают все три поля на курс 10 ежедневных процедур или
8. ЭВТ или ИКВ проекции надпочечников (на уровне между XI грудным позвонком и I поясничным позвонком) по 4 – 7 минут на каждую сторону в зависимости от возраста на курс от 6 до 10 ежедневных процедур или
10.Электрофорез 2% раствора NaBr или CaCl2 на ШОП по продольной методике продолжительность процедуры 10 – 12 – 15 минут в зависимости от возраста на курс до 10 ежедневных процедур или
11. Электросонтерапия при глазнично – сосцевидном расположении электродов частота 5 – 10 Гц продолжительность процедуры до 30 минут
Задачами физиотерапии в межприступный период являются гипосенсибилизация, рассасывание остатков воспаления, устранение обструкции бронхов, нормализация психовегетативного статуса, повышение сопротивляемости организма.
1. УФО-общее по замедленной схеме на курс до 20 ежедневных процедур или
2. УВЧ на область шейных симпатических узлов КП №1 доза слаботепловая, продолжительность процедуры 6 – 10 минут, на курс до 5 – 8 ежедневных процедур или
3. Парафин, озокерит на межлопаточную область, температура для детей составляет 40-42 С, время воздействия от 10 минут для детей до 1 года, 1-7 лет-12-15 минут и до 20-30 минут для детей старшего возраста, на курс до 10 ежедневных процедур или
4. Электрофорез 2% раствора CaCl2 и аскорбиновой кислоты на область задней поверхности плеч, на курс до 10 ежедневных процедур или
5. Спелеотерапия, продолжительность процедур от 8-10 минут в первый день до 30 минут в четвертый. При хорошей переносимости процедур, в дальнейшем ребенок пребывает в спелеокамере 30 минут. Курс лечения составляет 15 – 20 процедур или
6. Кумысолечение – прием натурального кумыса средней крепости с постоянной кислотностью 61 – 80С по Тернеру по 100 – 150 – 200 мл за 30-45 минут до еды 3 раза в день в течение 21 дня
7. Электросонотерапия при глазнично – сосцевидном расположении электродов частота 5 – 10 Гц продолжительность процедуры до 30 минут на курс 10-15 ежедневных процедур или
8. Ингаляционная терапия минеральных вод продолжительность процедуры 10 -15 минут, 1-2 раза в день, на курс 10 – 30 ингаляций или
9. Бальнеолечение – хлоридно-натриевые ванны с концентрацией солей 10 – 20 г/л, температура ванн 37 — 36С, продолжительность приема ванн 5-8-10 минут, на курс до 10 процедур, отпускаемых через день
10. Аэроионотерапия 10-30 минут на курс от 10 до 20 ежедневных процедур
Физиотерапию применяют для улучшения кровоснабжения пораженной области (сосудорасширяющие методы), уменьшения болевого синдрома (анальгетические методы), ускорения регенерации в области поражения — уменьшение выраженности дистрофии, деминерализации костной ткани (трофостимулирующие и репаративно-регенеративные методы), восстановления функции сустава (дефиброзирующие методы).
Применение рекомендуемых физиотерапевтических воздействий зависит от клинической картины и стадии заболевания.
Электрическое поле УВЧ на область пораженного сустава показано с целью противоотечного и противовоспалительного действия в первой стадии заболевания. Положение пациента лежа на боку. Конденсаторные пластины устанавливают на задней и передней поверхности тазобедренного сустава. Зазор 2 — 2,5 см, мощность 40 Вт, доза слаботепловая, продолжительность процедуры 6 — 10 мин в зависимости от возраста, на курс лечения до 6 процедур, проводимых через день.
Гальванизацию и лекарственный электрофорез сосудистых препаратов (эуфиллин, папаверин), ганглиоблокаторов (бензогексоний) при болезни Пертеса проводят на вегетативные ганглии пояснично-крестцового отдела позвоночника во всех стадиях заболевания. Положение пациента лежа. Расположение электродов продольное. Один электрод помещают на уровне L3-S4 и соединяют с одним полюсом, другой электрод той же площади – на верхнегрудной отдел позвоночника и соединяют с другим полюсом, лекарственное вещество вводят с электрода, расположенного в пояснично-крестцовой области. Плотность тока для дошкольников – 0,03 — 0,05 мА\см2, для детей школьного возраста – 0,05 – 0,08 мА\см2. Продолжительность процедуры 12 – 15 – 20 минут в зависимости от возраста. Курс составляет 15 – 20 процедур в зависимости от возраста.
Лекарственный электрофорез дефиброзирующих препаратов (лидазы, трипсина, иодида калия) на область тазобедренных суставов показаны в стадии импрессионного перелома, в стадии фрагментации с целью ускорения рассасывания некротической кости. Положение пациента лежа. Расположение электродов (раздвоенные — при двустороннем процессе) поперечное: один электрод располагают на передней поверхности бедра, второй электрод той же площади – на ягодичную область. Плотность тока для дошкольников – 0,03 — 0,05 мА\см2, для детей школьного возраста – 0,05 – 0,08 мА\см2. Продолжительность процедуры 12 – 15 – 20 минут в зависимости от возраста. Курс составляет 15 -20 процедур в зависимости от возраста.
Лекарственный электрофорез хлорида кальция и препаратов, содержащих фосфор показаны в стадиях восстановления с целью ускорения восстановления костной ткани. Кальций обладает выраженным остеопротективным действием. Применяется комбинация кальция с фосфором или с аскорбиновой кислотой, по 20-30 процедур на курс, 1-2 курса в год.
Лекарственный электрофорез новокаина по поперечной методике на тазобедренный сустав проводят с целью уменьшения болей.
Ультразвуковая терапия способствует нормализации кровотока в глубине тканей и активирует рассасывание некротической костной ткани. Ультразвук применяют во всех стадиях заболевания. Виброакустическое воздействие проводят в дозе 0,2 Вт/см 2 по 8 мин, в непрерывном режиме, озвучивают переднюю поверхность тазобедренного сустава (ниже пупартовой связки) по лабильной методике через день, курс лечения 12 процедур. Проводят два курса лечения с промежутком между ними 2 — 3 месяца.
Лазеротерапия применяется с целью уменьшения болевого синдрома, локального воспаления, ускорения начала восстановительного процесса, улучшения трофики пораженного сустава. Применяют низкоэнергетическое лазерное излучение в красном и ближнем инфракрасном диапазоне света. Воздействуют на 1. проекцию головки бедренной кости – средняя треть паховой связки кнаружи от бедренной артерии; 2. область большого вертела; 3. по наружной поверхности: середина расстояния верхней части большого вертела и spina iliaca anterior superior; 4. паравертебрально на стороне поражения: поперечные отростки L4-S1; 5. проекцию подвздошно-кресцового сочленения. Время облучения за 1 сеанс лечения не более 5 минут, число сеансов от 10 до 20, мощность потока облучения — 100 мВт/см2, на курс до 10 ежедневных процедур.
По второй методике на область головки и большого вертела бедренной кости наносят 0,3% гель-пенетратор фотодитазин из расчета 0,1 мл на 1 см 2 . Через 2 часа препарат удаляют с кожных покровов теплой водой. Затем обработанную зону в течение 10-15 мин однократно облучают диодным лазером в непрерывном режиме длиной волны 661±1 нм мощностью 2,0 Вт на расстоянии 5±1 см с дозировкой 150 Дж/см 2 . Процедуру повторяют с интервалом не менее 2 месяцев.
В начале заболевания и на 4-й стадии процесса показана также КВЧ-терапия. В 3-й стадии – стадии рассасывания – КВЧ-терапию не применяют, так как она ускоряет рассасывание и способствует большему уплощению головки. КВЧ – терапия способствует восстановлению губчатого костного вещества, уменьшению болевого синдрома, увеличению объема движений в тазобедренном суставе. Воздействие производится на точки акупунктуры, локализованные в области тазобедренного сустава. Диапазон частот 55—65 ГГц, интенсивность 0,1—1,0 мВт /см, продолжительность воздействия по 15—60 мин ежедневно на курс 10—12 процедур. Повторно курс КВЧ – терапии назначается через 1—2 мес от 2 до 5 раз в зависимости от клинических показаний. Длина волны излучения подбирается индивидуально для каждого пациента до получения «резонансных пороговых ощущений».
Тепловые процедуры (парафин, озокерит, грязи, ванны), температура которых составляет более 40°С, противопоказаны в связи с тем, что способствуют затруднению оттока венозной крови и связанному с этим повышению внутрикостного давления, замедляющему течение репаративного процесса. Можно применять парафин, озокерит, грязевые аппликации, ванны и укутывания температурой не выше 35-38 0 С. Эти методы наиболее рационально применять лишь начиная с III стадии патологического процесса: в стадии фрагментации, репарации и окончательного восстановления
Методика №1. Кюветно-аппликационное применение парафина. Расплавленный парафин разливают в кюветы глубиной 5 см, выложенные медицинской клеенкой, выступающей за ее края на 5 см. Толщина слоя парафина в кювете должна быть не менее 1 – 2 см. Остывающий, но еще мягкий парафин вынимают из кюветы вместе с клеенкой и накладывают на участок тела, подлежащий воздействию, а затем покрывают ватным или байковым одеялом. Длительность воздействия от 15—20 до 30 мин; курс лечения 15—20 процедур, проводимых ежедневно или через день;
Методика №2. Местные грязевые аппликации в виде трусов. На процедурной кушетке раскладывают байковое или суконное одеяло, а на нее простыню из грубого холста. В том месте где будет находиться часть тела, подлежащая воздействию, накладывают слой грязи при температуре 38—40С. Укладывают пациента. Затем грязь наносят на нижнюю часть туловища и конечности в виде трусов. Продолжительность процедуры 10—15 мин через день; на курс 10—12 процедур.
Лекарственный электрофорез с лекарственными прокладками «ПО-КУР» применяется у детей с болезнью Пертеса в 2-3-4 стадии заболевания для улучшения кровообращения и питания тканей. Методика аналогична вышеописанным.
Низкочастотную магнитотерапию применяют при выраженном травматическом отеке с целью купирования дисциркуляторного синдрома. Воздействие осуществляют на пояснично–крестцовый отдел позвоночника, величина магнитной индукции 10—30 мТл, длительность процедуры по 10—15 мин, ежедневно или через день; курс 10—20 процедур. По второй методике воздействие осуществляют на область тазобедренных суставов, величина магнитной индукции 10—30 мТл, длительность процедуры по 10—15 мин, ежедневно или через день; курс 10—20 процедур.
СМТ-терапию и ДДТ-терапию назначают при наличии болевых ощущений во время движения с целью обезболивающего эффекта.
Методика №1. СМТ на пояснично-крестцовую область. Электроды размером 6 на 12 см располагают в поясничной области паравертебрально. Режим переменный, род работы III – IV, продолжительность по 4 – 6 минуты для каждого рода работы; частота модуляции 100 – 30 Гц, глубина 50 – 75%, длительность полупериодов 2 – 3, на курс 10-15 ежедневных процедур.
Методика №2. СМТ на тазобедренные суставы по поперечной методике. Электроды располагают на область тазобедренных суставов. Режим переменный, род работы III – IV, продолжительность по 4 – 6 минуты для каждого рода работы; частота модуляции 100 Гц, глубина 50 – 75%, длительность полупериодов 2 – 3, на курс 10-15 ежедневных процедур.
Методика №3. ДДТ на пояснично-крестцовую область. Электроды располагают паравертебрально, катод на стороне поражения, ток двухтактный непрерывный 1 минуту, короткий период 3-4 минуты и длинный период 3-4 минуты, сила тока – до появления выраженных ощущений вибрации. Процедуры проводят ежедневно или через день; на курс лечения 5 – 7 процедур.
При развитии гипотрофии или атрофии мышц назначают СМТ на мышцы голени и бедра с целью оказания нейромиостимулирующего и трофического действия.
Методика №4. СМТ-терапия на мышцы ягодиц (большая и средняя ягодичные) и бедер (четырехглавая, приводящая, разгибатели бедра) раздвоенными электродами, режим I, род работы III, частота 30 Гц, глубина модуляции 75%, длительность посылок, пауз 2-3 секунды, по 5 минут на каждую группу мышц, на курс до 10-15 ежедневных процедур.
Индуктотермия применяется с целью противовоспалительного, спазмолитического и регенераторного действия. Индуктор-кабель от аппарата ИКВ-4 укладывают в виде петли на область тазобедренного сустава, продолжительность процедуры 10—12 мин через день; на курс 8—10 процедур. У детей дошкольного возраста используют резонансный индуктор диаметром 6—9 см, продолжительность воздействия 10 мин; на курс лечения 8—10 процедур, проводимых через день.
Светотерапия применяется во всех стадиях заболевания с целью оказания противовоспалительного, обезболивающего и общеукрепляющего действия.
В целях общеукрепляющего воздействия применяют общие УФ-облучения (в зимний и весенний период) по схеме и солнечно-воздушные ванны (в теплое время года). При болях применяют местные и рефлекторно-сегментарные методики.
Методика общего УФО. Больного облучают лежа на кушетке при расстоянии от лампы до обнаженного тела 75-100 см, предварительно надев защитные очки. Лампу облучателя устанавливают перпендикулярно верхней трети бедер. Облучение начинают с субэритемных доз с постепенным их увеличением. Используют замедленную схему облучения: начинают с 1/8 биодозы, увеличивая дозу каждой процедуры на 1/8 биодозы и доходя в конце курса до 2,5-3 биодоз, на курс до 20-23 ежедневных процедур. Во время курса рекомендован прием поливитаминов.
Методики местного УФО. Методика №1. При болевом синдроме проводят облучение УФ-лучами пояснично-крестцовой области паравертебрально ежедневно. Первое поле пояснично-крестцовая область до межъягодичной складки, второе поле ягодичная область до ягодичной складки, третье поле задняя поверхность бедра до подклеенной ямки, которую не подвергают облучению. Каждое поле облучают 4 – 5 биодозами. Четвертое поле задняя поверхность голени; облучают 6 биодозами. Пятое поле передняя поверхность бедра; облучение 4 биодозами. После облучения всех полей действие повторяют в том же порядке, увеличивая облучение каждый раз на 1 – 2 биодозы. В один день более 600 см2 облучать не следует. Курс облучений каждого участка включает 5 – 6 воздействий.
Методика №2. При болевом синдроме проводят облучение тазобедренного сустава. Облают три поля в день. 1 поле – верхняя треть бедра, положение на спине. 2 поле – наружная поверхность тазобедренного сустава, положение на боку. 3 поле – соответствующая ягодица и верхняя треть задней поверхности бедра, положение на животе. Доза облучения от 3 биодоз. Процедуры проводят через 1-2 дня. На курс лечения 3-4 облучения каждого поля.
Светотерапию видимым и инфракрасным излучением проводят на область тазобедренных суставов во всех стадиях заболевания.
Методика. Положение пациента лежа на боку, расстояние от поверхности тела 10- 20-30 см, облучают область тазобедренных суставов, продолжительность процедуры 6-10 минут на курс до 15-20 ежедневных процедур
источник
Медицинский озокерит – средство для местного применения, является очищенным воскоподобным природным продуктом, имеющим нефтяное происхождение. Препарат обладает противовоспалительными, болеутоляющими и рассасывающими свойствами, используемыми при проведении физиотерапии во время лечения опорно-двигательной системы, гинекологических поражений и других патологий.
Озокерит представляет собой углеводород, часто называемый горным воском и имеющий запах нефти. В естественных условиях вещество может варьировать от бледно-желтого до коричневого цвета и иметь различную консистенцию – от воскообразной до твердой.
Медицинский очищенный озокерит имеет темно-коричневый или черный цвет, становится эластичным при нагреве до 45-48 °C. Состав озокерита представлен:
- Парафином;
- Церезином;
- Минеральными маслам;
- Нефтяными смолами;
- Асфальтенами и другими веществами.
Реализуется препарат в плитках весом от 2 до 10 кг.
Средство характеризуется низкой теплопроводностью и большой теплоудерживающей способностью, благодаря этим свойствам озокерит применяется в медицинских учреждениях при теплолечении. Препарат используется при проведении физиотерапевтических процедур в условиях санаторно-курортных комплексов, а также стационаров и поликлиник (как одно из реабилитационных средств).
По инструкции к озокериту его используют на фоне:
- Хронических воспалительных и обменно-дистрофических поражений позвоночника и суставов – артрозов, спондилитов, артритов, спондилоартритов и др.;
- Заболеваний сухожилий и мышц – миозитов, бурситов, оститов, тендовагинитов, контрактуры, периоститов, трофических язв голени;
- Переломов с болезненной костной мозолью или при замедленном процессе сращивания кости, рубцовых стяжений;
- Поражений периферической нервной системы – невралгий, радикулитов, люмбоишалгии, невритов;
- Общих хронических заболеваний в фазе ремиссии – гастритов, колитов, циститов, уретритов, холециститов, пиелонефритов, гастродуоденитов, плевритов и др.;
- Первичного и вторичного бесплодия, кольпитов, вульвитов, параметритов, эндометритов, эндоцервицитов, перисальпингитов, сальпингитов, оофоритов (в хронической или подострой форме).
Также озокерит применяют при хроническом течении Лор-заболеваний, стоматических и кожных поражениях: пародонтозах, катаральных гингивитах, глоссалгии, невродермитах, себорейной экземе и других.
Применение озокерита, по инструкции, не рекомендуется при наличии:
- Декомпенсации ССС;
- Гиперчувствительности к средству;
- Язвенных дефектов ЖКТ;
- Новообразований (любого генеза);
- Туберкулеза;
- Дистрофий;
- Цирроза печени;
- Лихорадочных состояний;
- Тяжелой формы гипертензии;
- Эмфиземы легких;
- Мочекаменной болезни;
- Бронхиальной астмы;
- Поражений кожи воспалительного характера;
- Холелитиаза;
- Панкреатита;
- Тиреотоксикоза;
- Гепатита;
- Гломерулонефрита;
- Гангренозных форм облитерирующего эндартериита;
- Тяжелых поражений печени;
- Острых и подострых тромбофлебитов;
- Эпилепсии;
- Сахарного диабета.
Также противопоказано применение озокерита при беременности, периоде менструации, гинекологических заболеваниях с угрозой появления нагноений, кровотечениях (существующих или возможных) из ЖКТ. Использование препарата не рекомендуется также при любых поражениях в острой фазе либо при периоде обострений хронических болезней.
По прилагающейся к озокериту инструкции его применяют местно, используя несколько методик. При использовании препарата в виде компрессов марлевую повязку, состоящую из 8-10 слоев, опускают в расплавленное вещество, находящееся в предназначенной для этого емкости, озокерит предварительно нагревают в специальном аппарате или на водяной бане. После отжима салфетки и остывания до температуры не более 50 °C, ее накладывают на сухую и чистую кожу пораженного участка. Вторую салфетку, подготовленную таким же образом, но уже с температурой, достигающей 70 °C, накладывают на первую, не прикасаясь к коже пациента. Компресс сверху покрывают клеенкой и одеялом.
При проведении кюветно-аппликационного метода расплавленное средство заливается в кюветы, застланные вощеной бумагой или клеенкой. После остывания озокерита до необходимой температуры (обычно в пределах 48-54 °C), его извлекают из кювета с помощью клеенки или бумаги, и прикладывают вместе с ней на болезненную зону. Поверх лепешки накладывают ватно-марлевую повязку или укрывают пораженный участок одеялом.
Также используются вагинальные и ректальные тампоны из озокерита, применяемые при полостном лечении.
В среднем длительность процедуры длится 20-40 минут, после каждого сеанса необходим отдых – около 40 минут. Курс физиотерапии обычно составляет 15-20 процедур, проводимых ежедневно или через день.
При применении озокерита возможно появление боли, аллергических реакций, ожогов (при употреблении средства с температурой, превышающей 50 °C). Также могут наблюдаться бальнеологические реакции в виде обострений хронических воспалительных процессов, в этих случаях лечение следует прекратить.
Терапия с использованием препарата должна проводиться исключительно по назначению лечащего врача.
В лечебных целях допускается к применению только медицинский озокерит.
Из-за легкой воспламеняемости препарата категорически противопоказан его прямой контакт с источниками высокой температуры.
К препаратам подобным озокериту по механизму действия относят: Румалон, Никофлекс, Бишофит, мазь Гевкамен.
По инструкции хранить средство требуется при температуре ниже 25 °C. Срок годности препарата не ограничен.
источник
- Показания к применению
- Способ применения
- Побочные действия
- Противопоказания
- Беременность
- Передозировка
- Условия хранения
- Форма выпуска
- Состав
- Дополнительно
Озокерит медицинский — противовоспалительное и обезболивающее средство. Озокерит широко используется в физиотерапии в качестве согревающих компрессов при заболеваниях опорно-двигательного аппарата, а также при хронических воспалительных заболеваниях, в патогенезе которых важную роль играет нарушение периферического кровообращения. В основе лечебного действия горного воска его уникально низкая теплопроводность при большой теплоемкости, благодаря чему данное вещество быстро аккумулирует в себе тепло и медленно его отдает. Также благодаря химическому составу медицинский озокерит при непосредственном контакте с кожей оказывает поверхностно-раздражающее действие, что вызывает прилив крови. Это стимулирует кровообращение в подкожных капиллярах и улучшает обмен веществ в зоне воздействия. Оказывает рассасывающее, анальгезирующее, противовоспалительное и антисептическое действие. Озокеритотерапия проводится обычно в комплексе санаторно-курортного лечения либо в качестве реабилитационных мероприятий в поликлинических условиях.
Показания к лечению Озокеритом: артриты; артрозы; контрактуры воспалительного и травматического генеза; миозиты; радикулит; невриты; трофические язвы голени; пролежни; общие хронические заболевания в период ремиссии (пиелонефрит, простатит, уретрит, цистит, холецистит, гастрит, гастродуоденит, плеврит и др.) в составе комплексной реабилитации; женское и мужское бесплодие, в качестве составляющей курса бальнеотерапии; посттравматическая реабилитация.
После снятия лепешки необходим отдых в течение 30-40 минут. Курс лечения — обычно 15-20 процедур.
При применении Озокерита возможны боли, аллергические реакции, ожоги, бальнеологические реакции (кратковременная реакция организма на грязелечение, выражающаяся в нарушении функционального состояния органов).
Озокерит медицинский противопоказан при лихорадочных состояниях, декомпенсации сердечно-сосудистой системы, острых и подострых заболеваниях сердца, тяжелых формах гипертензии, эмфиземе легких, бронхиальной астме, дистрофиях, туберкулезе, доброкачественных и злокачественных опухолях, склонности к кровотечениям, заболеваниям крови, при каллезных и склонных к пенетрации язвах желудка и двенадцатиперстной кишки, язвенных энтероколитах, тяжелых заболеваниях печени, гангренозных формах облитерирующего эндартериита, острых и подострых тромбофлебитах, тиреотоксикозе, эпилепсии, при нагноительных процессах в органах малого таза, при беременности и лактации.
Озокерит медицинский противопоказан при беременности и лактации.
Возможно превышение времени сеанса. В таком случае возникают ожоги на прогреваемых участках кожи.
Ожог от Озокерита лечат как обычный термический ожог.
Хранить при температуре не выше +25 °С. Срок годности — 5 лет.
Озокерит выпускается в виде плиток массой от 2 до 10 кг.
Озокерит — воскообразная масса от темно-коричневого до черного цвета — вещество нефтяного происхождения. Содержит парафин, церезин, минеральные масла, смолы и другие вещества. Растворяется в бензине, скипидаре, керосине, смешивается с растительными и минеральными маслами, с парафином.
источник
Лечение нефтепродуктами
Мы живем в стране, невероятно богатой нефтью. Неудивительно, что «черное золото» издавна нашло применение во всех областях нашей жизни. В том числе и для лечения всевозможных недугов.
В местах, где нефть выходит на поверхность земли, часто возникают целебные источники. Для местных жителей пахнущая нефтью «смолистая» вода становится незаменимым домашним лекарством, ею лечат ангины и раны, ожоги и переломы, другие болезни. Используют для лечения и продукты переработки нефти – парафин, стеарин, озокерит, керосин.
Горное масло, или густая кровь земли – так называют нафталан на Кавказе. По древней легенде, много веков назад караван купцов проходил мимо места, где было много озер с мутной водой. Люди обратили внимание, что в эту воду часто заходят животные, купаются в ней. Оказалось, под мутью воды находится черная маслянистая жидкость. Если обмазать ею раны на руках и ногах, они быстро заживают. Исцеляются больные суставы, срастаются кости, очищается кожа, проходят многие другие недуги. Со временем на месторождении нафталановой нефти возникли сначала скважины, а затем и город Нафталан (на территории Азербайджана).
Еще в конце XIX века в официальной медицине стали применять нафталан в лечебных целях при ожогах, острой и хронической экземе, псориазе, ранах и растяжениях, болях ревматического характера. Он ускорял процесс рубцевания, обладал антисептическим, противовоспалительным действием. Тогда же из нафталана стали делать лечебные мази и масло.
Кстати, в городе Нафталан и сейчас существует единственный в мире Музей костылей. Здесь собраны сотни костылей различных конструкций и размеров. Они оставлены и подписаны теми, кто по прибытии на курорт не мог передвигаться без помощи костылей, а уехал «на своих двоих».
Сейчас нафталановое лечение используется не только на этом курорте. Многие санатории России, Украины и других стран Европы стали предлагать пациентам «нефтяные» ванны, аппликации, компрессы для лечения полиартрита, остеохондроза, невралгии и радикулита, тромбофлебита и трофических язв, кожных и гинекологических заболеваний.
Некоторые процедуры можно проводить и в домашних условиях. Так, например, при лечении дерматологических заболеваний рекомендуется наносить нафталановое масло или мазь на больной участок. После двадцатидневного курса лечения состояние больных значительно улучшается.
Основная ценность парафина – возможность давать длительное и равномерное тепло. В лечебных целях используют очищенный белый парафин, имеющий температуру плавления 52–55°С. При нанесении на кожу расплавленный парафин быстро застывает и образует тонкую защитную пленку, долго сохраняющую нужную температуру.
Такие парафиновые прогревания оказывают рассасывающее, болеутоляющее, противовоспалительное действие и хорошо помогают при лечении артритов и миозитов, вывихов и растяжений, радикулита и невралгии, хронических заболеваний внутренних органов (гастрит, язвенная болезнь, хронический холецистит) и кожи.
Процедура прогревания парафином длится 30–60 минут, ее выполняют каждый день или через день. В домашних условиях проводят курс лечения из 12–20 процедур.
Противопоказаниями к парафинотерапии врачи считают острые воспалительные процессы, высокую температуру, повышенное давление, склонность к кровотечениям, злокачественные и доброкачественные новообразования.
Использовать парафин можно разными способами:
• Парафиновые аппликации. Парафин нагревают (на водяной бане или в металлической посуде на слабом огне), затем плоской кистью наносят его слоями на больное место, захватывая и прилегающие здоровые участки. Парафин наслаивают до тех пор, пока толщина слоя не составит 1–2 см. После этого на парафин кладут пленку или компрессную бумагу (размером чуть больше парафиновой аппликации) и укутывают шарфом или одеялом.
• Парафиновый компресс. На больной участок тела наносят кистью 1–2 слоя парафина, а затем накладывают сложенную в 8–10 слоев марлевую салфетку, предварительно смоченную расплавленным парафином. Сверху все покрывают пленкой или бумагой и хорошо укутывают.
• Парафиновая ванночка. Она применяется, если нужно хорошо прогреть руки или ноги. Кисть или стопу обмазывают несколькими слоями парафина, затем опускают в клеенчатый мешок, сшитый в виде рукавицы или сапожка. Мешок завязывают и как следует укутывают.
• Парафиновая грелка. Сшейте плоский мешок размером 20х25 см из клеенки и наполните его парафином. Перед использованием грелку нагрейте в горячей воде, затем заверните в полотенце, приложите к больному месту и укутайте сверху платком или шарфом.
С помощью стеариновых аппликаций в народной медицине издавна лечат ишиас, ревматизм, люмбаго, суставные боли. Стеарин растапливают, смазывают больные места кремом или растительным маслом, затем плоской кистью наносят 40–50 слоев стеарина. Может быть несильное жжение, на которое не надо обращать внимание. Время процедуры – 30–40 минут, для полного выздоровления требуется 2–3 таких прогревания. Хотя очень часто ишиас вылечивается и после первой процедуры.
Озокерит, или горный воск, давно используется в народе при заболеваниях суставов и позвоночника, повреждениях опорно-двигательного аппарата, заболеваниях внутренних органов (хроническая пневмония, холецистит, гастрит, колит, язвенная болезнь желудка и двенадцатиперстной кишки), хронических воспалительных заболеваний женской половой сферы, болезнях периферических сосудов конечностей (в том числе хроническом тромбофлебите), кожи и уха-горла-носа.
Озокеритовые процедуры вызывают противовоспалительный, сосудорасширяющий, рассасывающий и болеутоляющий эффект. Под воздействием горячего озокерита капилляры сначала сужаются, затем расширяются по всей капиллярной сети. Таким образом происходит глубокий прогрев тканей, что позволяет излечивать практически любые воспаления. Во время процедуры температура тела увеличивается на 2–3 градуса, происходит обильное потоотделение.
В медицинской практике существует несколько основных способов применения озокерита:
• Аппликации (или наслаивание): расплавленный на водяной бане или в электрическом парафинонагревателе озокерит наносят на кожу, предварительно смазанную кремом или маслом, плоской кистью. Температура первого слоя примерно 55°С, последующих слоев – 70–80°С. Наносят 3–4 слоя озокерита, толщина аппликации – 2 см. Больное место накрывают клеенкой, укутывают шарфом, и больной лежит 30 минут под одеялом. Курс лечения – 2–3 процедуры через день.
• При воспалениях периферических нервов и суставов ног и кистей рук особенно полезны озокеритовые ванночки: больную кисть или стопу смазывают кремом или маслом, затем обмазывают озокеритом, нагретым до температуры 45–55°С, после чего погружают ее в сосуд с озокеритом, нагретым до температуры 60–70°С. Конечность хорошенько укутывают. Эту процедуру лучше делать на ночь.
• Эффективны бывают озокеритовые компрессы: сложенную в 8–10 слоев марлю погружают в нагретый до температуры 50–55°С озокерит, отжимают и накладывают на больное место, прикрывают клеенкой или пленкой, а потом укутывают одеялом или шарфом. Важно только правильно оценивать температуру нагретого озокерита, чтобы не допускать ожога кожи.
Можно сделать компресс и по-другому: расплавленный озокерит залить в кюветы слоем толщиной 1,5–2 см, когда он немного застынет, вынуть его из кюветы на клеенку и вместе с ней наложить на больные участки. Последнюю методику, кстати, применяют в домашних условиях наиболее часто.
• При воспалении придатков матки и бесплодии используют озокерито-парафиновые тампоны: смесь из 3 частей озокерита и 1 части парафина нагревают на водяной бане до 100°С, потом охлаждают до 55–60°С. Пропитывают смесью широкий марлевый бинт, скатывают тугой тампон и вводят во влагалище на 40–60 минут. После этого тампон осторожно извлекают и обязательно отдыхают 2–3 часа. Проводят эту процедуру через два дня на третий, курс лечения – 12–15 сеансов.
Но подобное лечение рекомендуется далеко не всем больным. Нельзя лечиться озокеритом при высокой температуре, острых заболеваниях сердца, эмфиземе легких, бронхиальной астме, туберкулезе, заболеваниях крови, доброкачественных и злокачественных опухолях, склонности к кровотечениям, при нагноительных процессах в органах малого таза, при беременности и острых формах тромбофлебита. С осторожностью используют озокерит при язвах желудка и двенадцатиперстной кишки, гипертонии, тяжелых заболеваниях печени, тиреотоксикозе, эпилепсии.
О лечебных свойствах керосина люди знают с тех пор, как он был изобретен. Керосином в народе лечили многие недуги. Мы приведем некоторые популярные рецепты, но сразу предупредим: «Принимать керосин внутрь мы не советуем!» Очень часто керосиновое «лечение» организм не принимает, начинается тошнота, рвота, расстройство желудка и другие неприятности. Могут быть и более серьезные последствия.
Ангина поддается лечению керосином только в самом начале болезни. Профильтруйте керосин через толстый слой ваты, другой кусочек ваты намотайте на палочку, обмакните ее в очищенный керосин и смазывайте миндалины каждый час-два. Через день ангина проходит. Но если на миндалинах появились гнойнички, этот метод не поможет.
Для лечения начинающейся простуды размешайте в 0,5 стакана портвейна немного меда, очистите и растолките головку чеснока. Приготовьте 40–50 мл керосина. Перед сном тщательно разотрите ступни ног чесночной кашицей, а грудь – керосином, после этого наденьте шерстяные носки, теплое нижнее белье, выпейте стакан горячего портвейна с медом – и в постель.
Для больных суставов используют целебную растирку: наполните пол-литровую банку цветками сирени фиолетовой или белой, залейте их керосином настолько, чтобы он выступал над цветками на толщину пальца и настаивайте 2 недели. Втирайте смесь в больные места 1–2 раза утром и вечером. Растирают больные суставы после горячей ванны также смесью керосина и сока редьки.
Есть много способов лечения радикулита с помощью керосина. Только применять его надо с осторожностью, чтобы не сжечь кожу.
• 200 г соли смешивают с 100 г сухой горчицы, добавляют керосин до получения сметанообразной массы. На ночь смесь втирают досуха в болезненные места.
• Смешайте 120 мл пчелиного меда, столько же керосина, по 2 стол. ложки пищевой соды и мелкой соли. Смесь разложите на марле слоем в 4 см, поясницу смажьте подсолнечным маслом и приложите к ней марлю. Держите компресс до легкого жжения (примерно полчаса), затем снимите повязку, снова протрите поясницу подсолнечным (или любым другим растительным) маслом, обмотайте ее шерстяной шалью или платком и ложитесь в постель. Через 2 дня процедуру можно повторить.
• Рецепт, предложенный целителем Геннадием Малаховым: берут одну свеклу средних размеров, тщательно моют и натирают на мелкой терке. Сок отжимают – он не нужен. Жмых смешивают с одной полной столовой ложкой керосина и кладут в ситцевую тряпочку. Далее в виде компресса прикладывают на больное место на всю ночь. Обычно 1–5 процедур хватает для полного излечения.
• Смешать 50 г керосина, четверть стакана подсолнечного масла, четверть куска хозяйственного мыла, 1 чайн. ложку соды. Оставить смесь на три дня. Затем растираться на ночь и укутываться чем-нибудь теплым.
От артритов, миозитов, подагры и отложения солей есть такой рецепт: берут 50 мл керосина, 50 мл любого растительного масла, 1/4 куска простого хозяйственного мыла и одну неполную чайную ложку соды. Все компоненты тщательно перемешивают до образования мази. Мазь настаивают в теплом месте 3–5 суток. Перед сном втирают мазь досуха в больное место (достаточно одной чайной ложки) и укутывают шерстяным платком или шарфом. Утром смывают натертое место теплой водой без мыла.
Другие материалы на эту тему читайте в рубрике НЕТРАДИЦИОННОЕ ЛЕЧЕНИЕ:
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Реабилитацией называется такое воздействие на организм, в результате которого человеку возвращается физическая форма, утраченная во время травм, заболеваний или неправильного образа жизни. Реабилитационные мероприятия требуют от пациента большого упорства, а от доктора особых знаний и, иногда, наличия специальных тренажеров.
- Ортопедическая – необходима после хирургических вмешательств, недугах опорно-двигательной системы, заболеваниях позвоночника, погрешностях осанки.
- Неврологическая – назначается после операций, затрагивающих нервную систему, травм, при нарушении состояния периферической и центральной нервной системы, параличах, парезах, инсультах.
- Кардиореабилитация – назначается при плохой физической подготовке, недугах сосудов и болезнях сердца, после инфарктов.
Показания:
- Для восстановления мускулатуры за короткий срок при атрофии, для возвращения тонуса и силы,
- Нормализации амплитуды движений в суставах после временной неподвижности,
- Для укорачивания периода восстановления хрящей,
- Для активизации периферического кровотока, а также метаболических процессов в костях и мышцах,
- Для улучшения подвижности при образовании спаек и нарушении функции мускулатуры,
- Для повышения тонуса организма,
- Для уменьшения припухлостей и боли при растяжении связок, суставов,
- Для нормализации состояния пациента после паралича и инсульта,
- Для нормализации состояния организма после операций, химиотерапии и т.д.
В ходе реабилитации запускаются процессы самовосстановления организма под действием лечебных факторов.
Физиотерапия представляет собой область медицины, в которой для оздоровления организма используют различные физические факторы.
Физиотерапия в качестве восстановительной методики помогает уменьшить боль, снять отёк, улучшить состояние различных систем и органов, в особенности нервной системы, опорно-двигательного аппарата, системы кровоснабжения.
Преимущества физиотерапии:
- Уменьшается восстановительный период, так как увеличивается эффект от других лечебных методов,
- Не вызывает аллергию,
- Активизируется эффект от приема медикаментов,
- Обострения при хронических болезнях бывают реже,
- Не провоцируется зависимость от медикаментов,
- Лечебный эффект мягок,
- Практически, все методики неинвазивны.
Различные методы терапии использовались людьми издревле. Наиболее значимые ее направления на сегодняшний день:
- Тепловое воздействие,
- Лазеротерапия,
- Миостимуляция,
- Электрофорез,
- Диадинамотерапия,
- Фонофорез,
- Кинезитерапия.
Некоторые направления соприкасаются с курортологией, биохимией, биофизикой и радиотехникой.
Для реабилитации используют такие методы физиотерапии как:
- Лечебная физкультура (ЛФК),
- Массаж,
- Иглорефлексотерапия,
- Мануальная терапия,
- Курортология,
- Музыкотерапия,
- Адаптирующие физические нагрузки.
ЛФК – лечебная физкультура – это очень действенный метод реабилитации, используемый в ревматологии, кардиологии, травматологии, неврологии. Не следует заниматься лечебной физкультурой без назначения врача, так как упражнения при отеках и боли могут привести к получению микротравм, кровоизлияниям, а также ухудшению общего состояния.
Лечебной физкультурой можно заниматься и дома, а также тогда, когда пациент уже практически здоров для поддержания его физической формы.
Перед началом сеанса лечебной физкультуры назначаются прогревающие процедуры, например, электрогрелка, парафин, озокерит, соллюкс, массаж с вибрацией или без.
После окончания сеансов лечебной физкультуры эффективно применять рассасывающие методики, например, ультразвук, магнит, лазер, прогревания. Также назначаются различные электростимуляции.
Массаж – это очень сильный метод лечебного воздействия. В процессе массажа расслабляются мышцы и фасции, что благотворно при травмах, спазмах, растяжениях. Усиливается кровоток в пораженном участке, улучшается движение лимфатической жидкости, снимается отек и устраняется боль. Его можно делать и с использованием растительных препаратов, кремов, бишофита. Существуют различные разновидности аппаратного массажа: вакуумный, вибрационный, роликовый.
Иглорефлексотерапия – это воздействие на биологически активные точки с помощью магнитного поля, игл, лазера. Метод комплексно оздоровительно влияет на весь организм, улучшая иммунитет, снимая боль, воспаление, активизируя кровоток, успокаивая. Каждая биологически активная точка – это сложный клубок из нервных окончаний, сосудов и соединительных волокон, поэтому обеспечивается воздействие на многие системы и органы.
Мануальная терапия – это метод, который заключается в воздействии руками на больные суставы и позвоночник. Влияют манипуляции также на внутренние органы и мускулатуру. Мануальная терапия близка к таким методам нетрадиционной медицины как шиацу, акупунктура, висцеральная терапия, ручной лимфодренаж, акупрессура, кинезиология.
Музыкотерапия – это сочетание определенных музыкальных произведений, благотворно влияющее на те или иные процессы в психике или нервной системе. Используется в качестве реабилитационного и лечебного метода, увеличивающего резервные возможности организма. Применяется при различных соматических или психических заболеваниях.
Курортология – это наука, изучающая благоприятное влияние природных факторов на состояние человеческого организма. Очень широко используется в качестве реабилитационного средства при травмах, заболеваниях нервной, сердечно-сосудистой систем, а также перенесенных тяжелых заболеваниях внутренних органов.
Курортология разделяется на бальнеологию, грязелечение, климатотерапию (талассотерапия). В качестве факторов воздействия используются такие виды как: целебные воды, грязи, купания в море, климат, солнечные ванны.
Главные методы реабилитации после травм:
- Лечебная физкультура,
- Массаж,
- Мануальная терапия,
- Физиотерапия,
- Механотерапия,
- Трудотерапия,
- Психотерапия.
Даже удачно проведенное лечение может не быть эффективным, если не провести грамотные реабилитационные меры. Одно из основных мест в восстановлении после травм занимает физическая нагрузка. Она должна быть очень четко дозированной и нести определенную цель. Таким образом, стимулируются восстановительные процессы, улучшается движение крови и лимфы в поврежденном органе.
Большую опасность для человека, восстанавливающегося после травмы, несет отсутствие двигательной нагрузки или гиподинамия. Лечебная физкультура уменьшает отрицательное влияние гиподинамии, улучшает отток венозной крови, предупреждает застой венозной крови, улучшая движение крови в тканях, предупреждает атрофию.
При подборе физических упражнений обязательно учитывается характер травмы, а также степень травмирования, на какой фазе находится патологический процесс, в каком состоянии психика пациента. Очень важной является и физическая подготовка пациента. Поэтому график занятий и комплекс упражнений должен составляться для каждого больного индивидуально.
Сочетание ЛФК с мануальной терапией и массажем дает возможность увеличить амплитуду движений, сделать связки более эластичными, отрегулировать работу мускулатуры, которая непременно нарушается при долгой неподвижности. После снятия гипса очень эффективно использование фонофореза, электрофореза, лазеротерапии.
Интерференционные токи используют еще на стадии наличия гипса. Для этого в гипсе делают отверстия либо прикрепляют электроды на открытые участки тела. Частота тока от 0 до 100 Гц. Процедура помогает уменьшить период рассасывания гематом и отеков, улучшить трофику тканей, снять боль. Процедуры делают каждый день по 15 минут.
Ультрафиолетовые облучения. Назначаются от 8 до 12 сеансов по 2 – 4 биодозы. Облучается симметричная здоровая часть тела.
Электрофорез с бромом назначают для снятия болей и успокоения слишком нервных пациентов. Обрабатывается шейно-воротниковая зона или зона трусов по Щербакову.
Соллюкс назначается в том случае, если описанные ранее процедуры провести не получается. Показано от 5 до 6 сеансов.
Реабилитация может начинаться даже до того как будет полностью сращен перелом, сняты швы или гипс. Причем лучшие результаты достигаются при как можно более раннем начале физиотерапевтических процедур. Контроль над ходом процедур должен осуществлять ортопед-травматолог.
При переломах костей первые восстановительные процедуры можно делать уже на 2 – 4 сутки после травмы. Процедуры, проводимые в период образования костной мозоли, начинают через месяц после травмы и продолжают на протяжении 6 недель. Для улучшения трофики, разработки сустава, профилактики атрофии мускулатуры назначают электрофорез с хлоридом кальция, электростимуляцию, грязевые аппликации, массаж и лечебную физкультуру.

После инсульта под воздействием физиотерапии улучшается кровообращение в головном мозге и снижается интенсивность сосудистых проявлений заболевания.
Для активизации кровотока в головном мозге используют электрофорез с сосудосуживающими медикаментами, жемчужные, хвойные и морские ванны, магнитные процедуры. Ванны назначают не ранее, чем спустя шесть месяцев после инсульта.
С помощью электрофореза можно добиться высоких концентраций лечебного препарата в пораженных тканях. При этом лекарство не распространяется на другие системы и органы, практически не вызывая побочные эффекты. В кровоток попадает ничтожно малое количество лечебного препарата. После инсульта используют электрофорез с новокаином, никотиновой кислотой или эуфиллином.
Магнитотерапию используют для улучшения кровообращения в пораженном участке головного мозга и микроциркуляции крови. Метод улучшает защитные механизмы, положительно влияет на состояние вегетативной нервной системы. Снимает воспаление, отек, расслабляет мускулатуру, улучшает движение крови и лимфы. Удобство этого метода в том, что процедуру можно проводить, не снимая одежды с пациента.
Для расслабления мускулатуры (после инсульта часто наблюдается гипертонус мускулатуры пораженных частей тела) применяют озокеритовые аппликации, парафиновые ванны, иглоукалывание, точечный массаж. Для снятия болей применяют прогревания, динамические токи и ультразвук. Чтобы нормализовать моторику назначаются массажи, электропроцедуры.
Теплолечение используют для снятия болей. В качестве носителя тепла применяется парафин, озокерит, лечебная грязь. Такие прогревания релаксируют мускулатуру, ускоряют кровоток в капиллярах. Использование грязей также имеет противовоспалительное действие.
Диадинамотерапия – это воздействие на пораженный участок тела импульсными низкочастотными токами. Это хорошее обезболивающее средство, так как обезболивание осуществляется блокированием импульсов в спинном мозге. Кроме этого, метод улучшает кровоток и движение лимфы, обогащает ткани кислородом. У лежачих больных метод используется для лечения пролежней.
Ультразвук воздействует на ткани, подобно микромассажеру, так как ткани совершают колебательные движения. В разные ткани ультразвук проникает на разную глубину. Увеличивается проницаемость клеточных оболочек, микроциркуляция, повышается температура тканей, что влечет усиление кровотока и движения лимфы. Ультразвук положительно влияет на местный иммунитет, активизирует энергетические явления в нейронах, делает нервные волокна более проводимыми, способствует регенерации периферических нервов.
Для стимуляции парализованных конечностей используют электрический ток особых параметров. Усиливается двигательное возбуждение пораженных мышц, ускоряется движение крови, биохимические процессы, предупреждается атрофия мускулатуры. Но после инсульта необходимо сначала лекарствами уменьшить тонус конечностей, после чего начинать электростимуляцию. Этот метод следует применять аккуратно, так как можно перетрудить мускулатуру.
При тяжелых формах инсульта, когда общее состояние пациента плохое, реабилитацию с помощью физиотерапии начинают использовать лишь спустя 3 – 4 недели. Но на сегодняшний день существуют методы физиотерапии, которые можно применять и почти сразу после инсульта.
Массаж назначается и на ранних, и на более поздних сроках после инсульта. Первое время обрабатываются лишь части тела с повышенным тонусом. Воздействие очень мягкое и легкое, не быстрое. Те же мышцы, которые ослаблены, следует обрабатывать более интенсивно, легонько разминая. Продолжительность изначально 3 – 5 минут, далее постепенно увеличивается до 25 минут. Между курсами массажа следует делать промежутки не меньше 14 дней.
Занятия по ЛФК должны приводить к расслаблению мышц с повышенным тонусом, укреплению мускулатуры, нормализации моторных функций, профилактике контрактур. Упражнения можно начинать проводить прямо в постели с пациентами, которые еще не могут вставать. Лечебной физкультурой считаются и прогулки. Занятия проводятся как индивидуально, так и в группах, а также самостоятельно.
Занятия можно начинать со 2-х суток после инсульта с лечения положением. Пациент лежит на спине, раз в 3 часа следует перекладывать его на здоровый бок и через 3 часа обратно. После того как состояние пациента стабилизируется, можно начинать занятия под руководством врача по лечебной физкультуре.
Физиотерапевтические процедуры назначаются в качестве лечебного и восстановительного метода. Реабилитация с помощью физиотерапии позволяет добиться следующих результатов:
- Использование тепла снижает скованность пораженного сустава по утрам,
- С помощью ультразвука можно провести микромассаж больного сустава и прилегающих тканей,
- С помощью электростимуляции улучшается движение крови и лимфы, в сустав поступает больше питательных веществ и кислорода,
- Даже уже больной сустав должен работать, поэтому врач по ЛФК назначает упражнения и график занятий.
Одним из методов восстановления пораженных суставов является мануальная терапия. На сегодняшний день более распространены щадящие методики, которые влияют в первую очередь на мягкие ткани, прилегающие к пораженному суставу. Мануальная терапия активизирует метаболизм, тормозит дегенеративные процессы, снимает боль, ускоряет восстановительные процессы. Этот метод не вызывает осложнения, он безопасен. Часто сочетается с массажем, который перед сеансом мануальной терапии снимает напряжение и разогревает мускулатуру.
Основной задачей после травмы или операции является стабилизация положения позвонков, предупреждение «болтания» позвонков как на прооперированном участке, так и на близлежащих. После вмешательства на позвоночнике увеличивается подвижность других участков, которые компенсируют работу пораженного. Поэтому здоровые диски терпят большую нагрузку, что может приводить к болезненности, появлению дисковых грыж. Поэтому необходимо укрепить мускулатуру, поддерживающую позвоночник, нормализовать осанку и вес тела.
Для достижения этих результатов используются такие методы физиотерапии как электростимуляция, электрофорез, лечебная физкультура (в частности гимнастика и механотерапия), массаж, гирудотерапия, термолечение (инфракрасное облучение, паровая кабина).
Массаж после травм и операций на спинном мозге различается четырех видов: классический, сегментарный, точечный и аппаратный. Сегодня все чаще используются аппаратные виды массажа, так как они благотворно влияют на состояние всего организма. При вибрационном массаже используется вибрация от 30 до 170 Гц.
Эффективны и водные массажи, которые разделяются на ручной и аппаратный. Ручной массаж не отличается от обычного классического, но делается в воде. Аппаратный же разделяется на водоструйный, подводный и пневмомассаж.
После травм позвоночника на каждом этапе выздоровления назначаются определенные упражнения лечебной физкультуры. До сегодняшнего дня нет единого мнения: сколько времени после травмы должно пройти, чтобы пациент мог заниматься лечебной физкультурой. Некоторые врачи полагают, что упражнения нельзя делать до тех пор, пока не пройдет острый период заболевания. Главное в этом вопросе – поэтапность и постепенность.
Первые упражнения являются профилактикой послеоперационных осложнений, и начинать делать их нужно уже в больнице под руководством врачей. Такие упражнения укрепляют организм в целом и укорачивают период реабилитации. Делать их нужно очень аккуратно, плавно и с большой осторожностью.
Физические нагрузки в рамках ЛФК следует увеличивать медленно, но начинать упражнения под руководством врача нужно как можно раньше. Такой подход поможет быстрее восстановить сбои в основных функциях сердечной мышцы, кровообращения, отрегулировать адаптацию сердца и сосудов к физической нагрузке.
Реабилитация пациентов после инфаркта миокарда делится на три стадии:
1. Больничная,
2. Выздоровления, которая должна проводиться в специальных санаториях или реабилитационных центрах,
3. Поддерживающая – это вся жизнь пациента после выписки.
На больничной стадии физиотерапевтические методы используются очень аккуратно и дозировано. Основная задача врачей заключается в предотвращении увеличения зоны отмерших тканей, нормализации движения крови, ликвидации недостаточности, регуляции ритма биения сердца.
Используется электросон длительностью до двух часов, электрофорез гепарина для предупреждения возникновения тромбов. Эти методы также снимают боли, тормозят процесс некротизации тканей.
Также иногда назначают электроанальгезию для устранения боли.
С 10 суток после инфаркта уже назначают массаж ног длительностью сначала 2 минуты и впоследствии до 5 минут на каждую конечность. Это поможет нормализовать отток венозной крови, улучшить периферическое кровообращение, предупредить образование тромбов, создать условия для введения упражнений ЛФК.
Очень важны физиотерапевтические методы на второй стадии реабилитации, которая начинается спустя месяц после инфаркта и длится от 8 до 16 недель. Все меры должны быть направлены на активизацию самовосстановления организма.
В первую очередь следует вводить прогулки, ЛФК, лечебную ходьбу, а также сульфидные, радоновые и углекислые ванны для конечностей, массаж ног.
Нагрузки при ходьбе следует медленно увеличивать, повышая темп ходьбы. При этом следует учитывать, что в жару, слишком душные, дождливые, очень ветреные дни следует уменьшать нагрузку на 30%. Лучшее время для тренировок – с 7 до 9 утра и с 17 до 18 вечера.
В связи с тем, что на данной стадии восстановительные процессы в сердечной мышце еще не закончились, и идет процесс рубцевания, для создания наилучших условий назначается магнитотерапия.
Для восстановления нервной системы показано использование массажа, лечебной гимнастики, гальванических воротников.
Массаж назначается в зависимости от проявлений заболевания. Так, при гипертонии, церебральном атеросклерозе показан массаж воротниковой зоны. У таких пациентов неврологические боли мешают быстрейшему выздоровлению и нормализации психического состояния.
Массаж области сердца назначается при кардиалгиях, а массаж рефлексогенных зон (левая лопатка и левая верхняя конечность) приводит к регуляции сердечного ритма.
Использование электрофореза снимает боль, успокаивает. С электрофорезом вводят панангин, ганглерон, бром, магний, калий.
1. Чрезкожная электростимуляция – электрический ток воздействуют напрямую на глазное яблоко. Этот метод усиливает кровоток в сосудах мышцы, регулирующей работу хрусталика и сетчатки. Очень показан метод при миопии для предупреждения дистрофии сетчатки.
2. Инфракрасный лазер. Применяется низкоинтенсивный лазер, безопасный для зрения, не нагревающий ткани. Благотворно влияет на клеточные оболочки, улучшая трофику глаз, нормализуя кровообращение в сосудах глаз и снимая воспаление. Лазер попадает в глаз через зрачок на цилиарную мышцу. Повышает остроту зрения, укрепляет мышцу глаза.
3. Цветоимпульсная стимуляция – световые импульсы воздействуют на рецепторы сетчатки и роговицу глаза. Воздействие красными и оранжевыми цветами улучшают зрение, повышают чувствительность цветовых рецепторов. Зеленый цвет уменьшает внутриглазное давление, способствует регенерации биоритма зрительного анализатора, улучшает движение крови и лимфы. Синий цвет расслабляет, улучшает сон.
1. Ультрафиолетовое облучение. Назначаются от 3 до 5 процедур через день или ежедневно с 4 суток заболевания. Длительность сеанса 10 – 15 минут. Помогает быстрее излечиться от заболевания.
2. Диатермия – назначается при затяжном заболевании. Сеансы каждый день по 10 – 25 минут с 8 суток от начала заболевания. Проводить не больше 10 процедур.
3. Электрофорез – используется с раствором сульфата меди, хлорида кальция, сульфата магния, новокаина, натрия бромида, можно делать и с антибиотиками – стрептомицином или пенициллином.
Когда одышка уменьшается, можно начинать вводить массаж и ЛФК. Все упражнения должен назначать врач с учетом возраста, общего состояния пациента.
Использование физиотерапии при бронхиальной астме зависит от стадии заболевания. Реабилитация в промежутках между острыми периодами заключается в том, чтобы отдалить как можно дальше следующий приступ, а также устранить проявления хронического бронхита.
Назначается электрофорез с препаратами кальция, эндоназальные процедуры электрофореза, фонофореза с использованием гидрокортизона на определенные участки грудной клетки. Очень хорошо влияют на общее состояние пациентов электросон, электроанальгезия и водные процедуры.
Из наиболее современных методов следует упомянуть магнитотерапию, а также ультразвук низкой частоты. Магнитотерапия облегчает внешнее дыхание, улучшает проходимость бронхов, усиливает иммунитет.
Низкочастотный ультразвук используется для снятия обструкции.
Очень эффективным методом восстановления организма при бронхиальной астме и бронхите является спелеотерапия – соляные комнаты.
Хороший и проверенный метод лечения – это массаж, рефлексотерапия, лечебная физкультура. Последнюю должен подбирать врач, в том числе следует ввести и дыхательную гимнастику. Среди таких упражнений должны быть на задержку дыхания, которые помогают остановить приступы.
Рекомендуется проводить занятия по лечебной физкультуре. Некоторые упражнения можно начинать уже в послеоперационном периоде. Поначалу упражнения делаются в положении лежа. Все упражнения подбираются врачом и направлены в основном на общее укрепления организма и ускорение восстановления.
Можно делать, например, такие упражнения:
1. Положение: лежа на спине. Ноги согнуть в коленях, развести колени, свести их. Повторить от 4 до 6 раз. Делать медленно. Если упражнение вызывает боль, отменить.
2. Исходное положение: лежа на спине. Прижать ладони к бокам, двигаться вдоль тела вверх до подмышек и вниз. Повторять 3 – 4 раза.
3. И.П. то же. Согнуть правую ногу в колене и подвести его к груди, вытянуть ногу и положить на постель. Повторить левой ногой. Сделать по 2 – 3 раза каждой конечностью. Не спешить, если будет болеть – отменить.
4. Лечь на спину, облокотиться на локти и голову. Прогнуть вверх грудную клетку, расслабиться. Делать медленно несколько раз. Если будет болеть – отменить.
5. Исходное положение то же. Одновременно поднимать ноги и руки. Делать от 6 до 8 раз медленно. Боли ощущаться не должно.
Спустя 20 – 30 дней после операции для улучшения общего состояния можно на дому принимать водные процедуры, например ванны с морской солью или хвойные. Температура воды должна быть не больше 37,5 градусов. Ванны проводят раз в два дня курсами по 10 ванн. Перед проведением процедуры следует получить консультацию гастроэнтеролога.
Физиотерапия является одним из достаточно эффективных вспомогательных методов лечения и реабилитации больных с сахарным диабетом. Некоторые физиотерапевтические методы регулируют обмен веществ и приводят к уменьшению уровня сахара в крови.
Наиболее часто используемыми методами являются ультразвук и электрофорез.
Ультразвук уменьшает уровень сахара в крови. Для этого обрабатывают ультразвуком область поджелудочной железы. Делать процедуру нужно каждый день, длительность курса – 10 процедур. Если обрабатывать ультразвуком проекцию печени, улучшается обмен веществ, активизируется кровоснабжение печени.
Электрофорез особенно показан при осложненных случаях диабета. Его используют при диабетических ретинопатиях для рассасывания, снятия воспаления, улучшения трофики в тканях. Если есть кровоизлияния, назначается процедура с гепарином, если склероз – с йодидом калия, если наблюдаются спазмы сосудов и дегенеративные процессы в сетчатке, эффективна никотиновая кислота и алоэ, витамины С, РР. При сочетании диабета с ишемией назначают с эуфиллином или папаверином.

Также эффективным является облучение низкоинтенсивным инфракрасным лазером. В процессе облучения таким лучом в организме вырабатывается особая форма кислорода, которая ускоряет метаболические процессы в клетках, улучшает кровообращение и движение лимфы, приводит к разрастанию капиллярной сети.
Спелеотерапия – этот метод был официально признан медициной около 50 лет назад. Особенно рекомендуется детям с хроническими заболеваниями органов дыхания, а также часто болеющим. Процедуры укрепляют иммунитет, уменьшают проявления аллергии, нормализуют работу органов дыхания.
Синглетно-водородная терапия – это ингаляции водой, обработанной ультрафиолетом. В результате этой обработки в воде появляются молекулы активного кислорода, легко попадающего в кровь и насыщающего все ткани и органы, усиливает иммунитет. Показан метод для профилактики и лечения хронических заболеваний.
Спортивная реабилитация включает в себя хирургическое, медикаментозное лечение, а также ЛФК, физиотерапию и психотерапию.
- Во время реабилитации следует учитывать, что спортсмен должен продолжать находиться в хорошей физической форме,
- Необходимо как можно более быстрое восстановление функций поврежденной конечности,
- Необходимо психологически поддерживать в спортсмене желание тренироваться,
- Нужно комбинировать лечение с тренировками.
Для этого широко используются методы ЛФК: упражнения для общего укрепления, упражнения для восстановления функций поврежденного органа, упражнения тренировочного плана.
Лечебная гимнастика в целом схожа с той, которую назначают при обычных травмах, но со вторых – пятых суток можно вводить и идеомоторные тренировки. В ходе подобных занятий спортсмен только представляет себе движения и напряжения в пораженных конечностях, а также тренировки и даже соревнования. Это своего рода аутотренинг. Подобные занятия нужно проводить по два – три раза в день длительностью до 15 минут.
В последующем можно приступать и к изометрическим занятиям, когда в неподвижной конечности напрягаются по очереди разные мышцы.
Прогревания с помощью целебных грязей, парафина, торфа, озокерита улучшает дыхание, расширяет сосуды, снимает воспаление, десенсибилизирует, помогает рассасывать отеки, ускоряет восстановление тканей.
Водолечение также используется очень широко. При этом используют воду различной температуры от холодной (20 градусов), до горячей (от 40 градусов).
После массажа начинают разрабатывать больную конечность. Полезен также самомассаж. Поначалу все движения для разработки проводят в облегченном режиме, например, для сгибания и разгибания суставов используют лямки, ролики и блоки.
Вводят упражнения по растягиванию: пассивному, активному и активно-пассивному.
Для стимуляции мышц используют прерывистый или импульсный гальванический ток, который вызывает ритмические сокращения мускулатуры. Такая стимуляция улучшает кровоток, ускоряет восстановление пораженной конечности. Электростимуляцию используют сразу после снятия гипса или иммобилизующей повязки.
Последний восстановительный период после спортивных травм называется периодом полной функциональной реабилитации. В этот период спортсмен полностью восстанавливает функциональность пораженной конечности и приходит в обычную спортивную форму.
Для этого наряду с уже перечисленными методами используются тренировки с отягощением. Отягощение постепенно усиливается, нагрузка увеличивается.
Автор: Пашков М.К. Координатор проекта по контенту.
источник