Реабилитация необходима после любого заболевания, чтобы восстановить потраченные силы на болезнь.
Бронхиальная астма является тяжелой болезнью с периодами обострений и ремиссией, поэтому в период затишья нужно уделять много времени проведению реабилитационных мер.
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей с участием разнообразных клеточных элементов, прежде всего эозинофилов, тучных клеток и Т-лимфоцитов.
Характерна гиперреактивность бронхов и бронхоспазмы, обструкция дыхательных путей является обратимой, что является отличительной чертой данного заболевания.
Болезнь часто развивается на фоне других аллергических болезней, поэтому бронхиальную астму нередко сопровождают:
- аллергические риниты;
- поллинозы;
- аллергический дерматит;
- крапивница;
- отек Квинке.
Также появление астмы обусловлено генетическим наследованием от родителей. Среди детского населения заболевание встречается чаще, чем среди взрослых.
Способствуют развитию болезни:
- ухудшение экологической обстановки и увеличение в воздухе аллергенов;
- синтез новых веществ, обладающих высокой аллергенностью;
- употребление в пищу консервированных продуктов питания;
- распространение иммунодефицитных состояний среди населения, способствующих долгому сохранению и размножению вирусной инфекции внутри организма человека.
При тяжелом течении и несвоевременной оказании помощи больным возможны летальные исходы из-за закрытия просветов бронхов во время приступов удушья.
Бронхиальная астма, как и другие заболевания, имеет определенные причины и не появляется на пустом месте.
В данном случае играют важную роль в развитии болезни внешние и внутренние факторы, при сочетании которых запускается патологический процесс.
Внутренние факторы:
- генетическая предрасположенность организма к атопическим реакциям, то есть к повышенному выделению антител при воздействии аллергенов. У половины больных астмой выявляются сопутствующие атопические заболевания;
- предрасположенность к гиперреактивности бронхов, проявляющаяся в повышенном спазме гладкомышечных клеток при контакте с аллергенами, имеет связь с выделением антител в организме;
- генетическая предрасположенность к астме, практически у половины больных она определяется;
- у мальчиков астма встречается чаще в детском возрасте из-за узкого просвета дыхательных путей, а во взрослом состоянии чаще страдают женщины;
- нарушение обмена арахидоновой кислоты, обусловленное генетическими изменениями.
Внешние факторы:
- влияние бытовых аллергенов:
- домашняя пыль;
- перхоть и шерсть домашних животных;
- корм для аквариумных рыбок;
- плесневые и дрожжевые грибы;
- клещи.
- влияние внешних факторов, приводящих к поллинозам:
- пыльца деревьев;
- пыльца цветов.
- профессиональные антигены;
- пищевые аллергены:
- цитрусовые;
- шоколад;
- яичный белок;
- орехи, особенно арахис;
- рыба и морепродукты;
- мед;
- горчица;
- коровье молоко и молочные продукты;
- яркие овощи и фрукты.
- атмосферные аллергены:
- пыль;
- смог на улице;
- скопление метаболитов сгорания газа на кухне и распространение по дому.
- вирусная и бактериальная инфекция.
- лекарственные препараты:
- антибиотики;
- аспирин; и препараты НПВП;
- сыворотки;
- вакцины;
- ферментные препараты;
- препараты для проведения диагностических мероприятий.
Развитие болезни может быть обусловлено сочетанным влиянием на организм разных факторов.
Реабилитация – это комплекс мер, направленных на восстановление всех функций больного.
При бронхиальной астме назначаются мероприятия, которые должны уменьшить частоту бронхоспазмов и синтез мокроты, тогда больной будет чувствовать себя хорошо и ощущать себя здоровым человеком.
Реабилитация также включает рациональное трудоустройство.
Реабилитация детей при бронхиальной астме особое внимание уделяет профилактике приступов, чтобы как можно меньше возникали приступы.
Повторяющиеся воспалительные процессы в бронхиальном дереве приведут к необратимым изменениям и развитии более тяжелой болезни.
Для детей проводят такие же мероприятия, как и для взрослых.
Реабилитацию проводят:
- в стационаре при обострении;
- в поликлинике при ремиссии болезни;
- в санаториях и на курортах;
- в домашних условиях.
Для восстановления здоровья усилия должны приложить врачи и сам больной, иначе не будет эффекта от лечения, поэтому большую роль играет то, как больной выполняет указания врача и занимается самостоятельно!
Реабилитация включает:
- физические упражнения;
- массаж;
- дыхательные упражнения;
- укрепление иммунитета;
- медикаментозную терапию;
- климатотерапию.
Физическая реабилитация при бронхиальной астме включает комплекс упражнений, способствующих:
- укреплению мышц грудной клетки;
- нормализации работы нервной системы;
- повышению выносливости организма;
- улучшению психического состояния, за счет улучшения работы головного мозга;
- улучшению кровообращения во всем организме;
- улучшение лимфотока;
- улучшению процессов обмена веществ;
- стимуляции гормонально-гуморального механизма.
Упражнения должны проводиться в период ремиссии, когда нет приступов. Занятия должны проходить под присмотром инструктора.
В начале выполняются легкие упражнения, когда инструктор определяет выносливость больного и его физическую подготовку. Постепенно происходит усложнение занятий, когда присоединяются упражнения с палкой и мячом.
Усиление кровообращения и тока лимфы обеспечивает более быстрое рассасывание скопившегося экссудата в бронхах.
Нормализация работы нервной системы приводит к уменьшению тонуса гладкомышечных клеток в бронхиальном дереве. Нельзя проводить упражнения и задерживать дыхание, чтобы не спровоцировать приступ удушья.
После занятий стоит принять душ, но температура воды не должна сильно отличаться от комнатной температуры. Холодная или горячая вода могут спровоцировать приступ.
Проводят дренажный массаж, способствующий удалению мокроты из бронхов.
Также прикосновение к коже стимулирует работу головного мозга и дыхательного центра, что приводить к рефлекторным кашлевым приступам.
Массаж необходимо сочетать с другими мероприятиями, проводить как закрепляющий этап при реабилитации. Длительность одного сеанса до 15 минут.
Проводится массаж со стороны спины и грудной клетки:
- Движения должны быть от ребер до затылка.
- Необходимо разминать все мышцы спины и плечевого пояса.
- На грудной клетке аккуратно работать с областью сосков и сердцем.
- Необходимо проводить приемы:
- поглаживания;
- разминания;
- вибрации;
- растирание.
- В заключении проводить поглаживание.
- Можно делать похлопывание.
- На область спины и грудной клетки выделять по 5-6 минут.
За счет вибрационных и похлопывающих движений происходит отделение мокроты и слизи из бронхиального дерева. Критерием эффективности массажа является кашель у пациента и лучшее отхаркивание.
Фото: Направление движений при массаже
Влияние массажа на организм:
- улучшение кровообращения;
- улучшение оттока лимфы;
- стимуляция работы нервной системы;
- расслабление организма;
- улучшение обменных процессов;
- укрепление мышечной системы в месте массирования.
Дыхательная гимнастика поможет больному укрепить диафрагму и очистить дыхательные пути от скопившихся вредных веществ.
После курса упражнений укрепляются стенки сосудов, что обеспечит меньшее проникновение через них антигенов и медиаторов воспаления.
- «Пробуждение». Лежа в кровати согните ноги в коленях и притяните к груди, одновременно делая выдох. Выполнять сразу после сна.
- Примните вертикальное положение и, совершая вдох, надувайте живот.
- Дышите, закрывая поочередно правую и левую ноздрю.
- Надувайте воздушные шары.
- Упражнения со звуками, когда на медленном выдохе, вы произносите шипящие или согласные. Упражнение выполняется стоя.
- Выдувайте через трубочку в сосуд с водой, сделав глубокий и медленный вдох.
Как проводят лфк при бронхиальной астме? Детали здесь.
Закаливание организма помогает справиться с любой болезнью.
Только в данном случае нужно помнить, что излишне холодная или горячая температура способны спровоцировать приступ удушья.
Иммуностимулирующие препараты лучше принимать после рекомендации врача, самостоятельно их не нужно принимать.
Лечебная физкультура и массаж также способствуют укреплению иммунитета.
Медикаменты назначаются врачом для уменьшения и предотвращения приступов.
Больные астмой обречены на постоянный прием лекарственных препаратов до момента полного исчезновения приступов и симптомов.
- Противовоспалительная терапия:
- мембраностабилизирующие препараты;
- антилейкотриеновые препараты;
- ингаляционные глюкокортикостероиды, являющиеся базисными препаратами для лечения и профилактики приступов;
- системные глюкокортикостероиды, когда не помогают ингаляционные.
- Бронхолитическая терапия.
- Антибактериальная терапия.
- Антигистаминные препараты.
- Энтеросорбенты.
Лечение подбирается индивидуально, что зависит от особенностей организма и степенью тяжести астмы.
Нахождение на чистом воздухе в санаториях и на курортах благоприятно влияет на состояние дыхательной системы.
Уменьшается влияние аллергенов и выделение антител в организме, следовательно, уменьшается частота приступов.
План реабилитации составляют на основании полученных данных:
- анамнеза больного;
- данных осмотра пациента;
- данных клинических исследований;
- данных об эффективности проводимой ранее терапии.
Определяется степень тяжести больного, после чего врач решает, где и как будет проходить реабилитация:
- тяжелая степень и приступы удушья лечат в стационаре до уменьшения приступов;
- легкая форма и форма средней тяжести – наблюдение состояние здоровья в поликлинике.
Назначение способов реабилитации также зависит от тяжести пациента. Например, физические упражнения будут приостановлены при обострении, а после приступов вновь начнутся с малых нагрузок.
- соблюдайте гипоаллергенную диету, потому что аллергены в продуктах питания обладают сильными аллергическими свойствами, особенное белки;
- не прерывайте назначенную терапию по своему желанию, если симптомы уменьшились или исчезли. Это может быть стадия затишья, всегда консультируйтесь со специалистами;
- не допускайте активного и пассивного курения!
- избавьтесь от всех вредных привычек, потому что силы ему нужны на борьбу с основным заболеванием;
- если у вас в семье болеет ребенок, то постарайтесь вести с ним одинаковый образ жизни и питаться теми же продуктами, чтобы он не чувствовал себя отлично от окружающих;
- не забывайте свои ингаляторы, они могут потребоваться в самый необходимый момент;
- не пропускайте приема лекарственных препаратов.
Детский организм характеризуется большей способностью к восстановлению поврежденных структур, поэтому выздоровление у детей возможно.
Но не стоит забывать о неустойчивости иммунной системы малышей, что может привести к появлению сопутствующих аллергических заболеваний при несоблюдении лечения.
Родители должны в свободное время проводить с детьми зарядку и массаж, так как это намного лучше, чем пить лекарственные препараты.
Только ребенку должны нравиться проводимые мероприятия, поэтому приучите своего малыша к физкультуре.
При постоянном выполнении упражнений победить недуг будет быстрее.
Дети подвержены инфекционным заболеваниям в садике и школе, что может усугубить состояние, поэтому во время болезни оградите ребенка от лишних и провоцирующих контактов.
Какой должна быть диета при бронхиальной астме у взрослых? Читайте далее.
Как оказать неотложную помощь при приступе бронхиальной астмы? Узнать подробнее.
Профилактика – залог здоровья, поэтому нужно следить за собой и своими близкими.
- По возможности избегайте контактов с аллергенами:
- уезжайте во время цветения растений;
- соблюдайте гипоаллергенную диету;
- уйди с работы, если астма развилась из-за нее;
- будьте осторожны с лекарственными препаратами, всегда помните об аллергии.
- Укрепляйте организм, проводя физкультуру.
- Вовремя принимайте препараты.
- Чаще гуляйте на чистом воздухе, возможно лучше переехать в другое место.
- Лечите все заболевания, вызванные вирусами и бактериями, чтобы не было осложнений.
- Соблюдайте температурный режим комнатной температуры и воды при приеме душа.
- Не употребляйте алкогольные напитки.
- Периодически посещайте врача.
Бронхиальная астма поддается лечению, если приложить для этого усилия. Она не является смертельным приговором, поэтому, услышав этот диагноз, не пугайтесь, а настройтесь на выздоровление и следите за собой! Будьте здоровы!
источник
Реабилитация при бронхиальной астме — это комплекс мероприятий, целью которых является максимально возможное устранение негативных последствий перенесенной болезни, восстановление здоровья, трудоспособности и естественных потребностей человека. Восстановление нарушенных функций включает комплекс лечебных и профилактических мероприятий, устранение неблагоприятных факторов, нормализацию режима дня, специальную диету.
Порядок принятия реабилитационных мер подбирается в зависимости от состояния больного, с учетом длительности, тяжести заболевания, сопутствующих состояний. Выделяют такие этапы реабилитации, как:
- Общеукрепляющие и профилактические мероприятия. К ним относят диету, обеспечение гипоаллергенной среды, режим дня.
- Медикаментозное поддерживающее лечение.
- Физиотерапия и вспомогательные процедуры, массаж, ЛФК, дыхательная гимнастика.
Гипоаллергенная диета, снижающая риск возникновения приступов, должна подбираться индивидуально, с учетом реакции именно вашего организма на конкретные продукты. Пока отметим основные моменты, подходящие большинству. Питание должно быть низкокалорийным, небольшими порциями, но частым: 5-6 раз в день. При пищевой аллергии нужно исключить те продукты, на которые возникает реакция.
- Овощи: кабачки, патиссоны, бобовые, все виды капусты, картофель, огурцы, лук, свекла, морковь, тыква.
- Зелень: сельдерей (зелень и коренья), петрушка, укроп, базилик, майоран. В небольшом количестве – щавель, шпинат, зеленый лук.
- Фрукты: груши, сливы, яблоки, абрикосы, лимоны, апельсины, если на них нет аллергии. Отдавайте предпочтение тем фруктам, что растут у вас в регионе.
- Ягоды: облепиха, шиповник, черника, клюква, брусника, черноплодная рябина. При отсутствии противопоказаний – малина, смородина.
- Если ягоды и фрукты оказались для вас под запретом – используйте тепловую обработку и сухофрукты. Часто люди, не переносящие абрикосы в свежем виде, могут пить компот из кураги. А печеные зеленые яблоки, посыпанные корицей, могут порадовать аллергика без неприятных последствий. Естественно, все индивидуально!
- Мясо: предпочтение отдается птице и нежирному мясу (кролик, говядина).
- Морепродукты и нежирные сорта рыбы.
- Молочные продукты: молоко, кефир, ряженка и творог, йогурт (без ароматизаторов), сметана, масло, сычужные и ферментированные сыры. Можно все!
- Крупы и макаронные изделия: любые, какие вам захочется. Гречневая, ячневая, пшенная, рисовая, манная, пшеничная каши к вашему столу.
- Масла: растительные (оливковое, льняное, подсолнечное, кукурузное), сливочные.
Не рекомендуются к употреблению кофе, какао и шоколад, алкоголь, яйца, жирные сорта мяса и рыбы, орехи и семечки, клубника и консервированные продукты. При «аспириновой» астме стоит исключить продукты, содержащие ацетилсалициловую кислоту: перец, томаты, малина, клубника, земляника, крыжовник, вишня, яблоки, персики. Ограничьте употребление соли и сахара, продуктов, содержащих искусственные ароматизаторы, красители и консерванты.
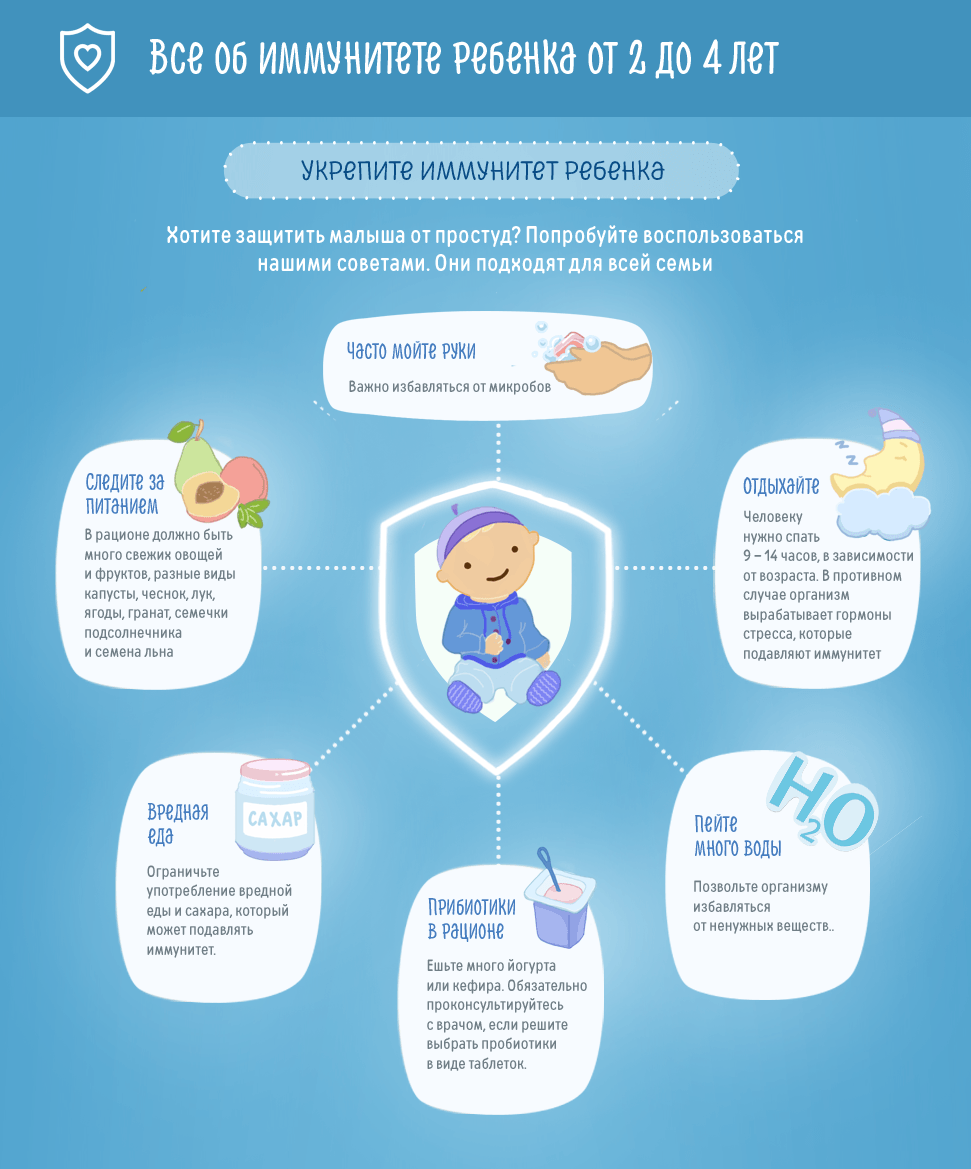
Как инфекционные, так и аллергические заболевания являются следствием нарушения работы иммунитета. В первом случае иммунная защита оказывается недостаточной, во втором – чрезмерной. Поэтому нормализация иммунного ответа — это важнейшая задача человека, имеющего приступы обструкции бронхов.
Способы укрепления иммунитета:
- Ежедневные (с поправкой на погоду) прогулки на свежем воздухе. Если их еще нет в вашем распорядке дня, начинайте моцион в теплую погоду.
- Физическая активность. Нагрузку нужно увеличивать очень плавно, не перестарайтесь. Если речь идет о ребенке, вы можете помочь ему, включив утреннюю зарядку в режим дня всей семьи – тогда малыш будет чувствовать себя не больным, которому нужно особое лечение, а здоровяком, который весело проводит время с семьей.
- Закаливание. Не старайтесь сделать сразу много. Изменение образа жизни должно происходить понемногу, иначе это тоже окажется стрессом. Методик много, главное – постепенность и регулярность.
- Нормализация сна и режима питания.
Все советы стары как мир. Но важно это не просто знать, а делать.
Медицинская реабилитация включает в основном применение бронхолитиков, муколитических препаратов, противовоспалительных и гипосенсибилизирующих средств.С целью очистить бронхи и бронхиолы от густой, порой стекловидной слизи применяют муколитики: ацетилцистеин (АЦЦ), амброксол (Лазолван, Аскорил, Бромгексин), карбоцистеин (Мукодин, Флюдитек).
Бронхолитики способствуют расширению просвета бронхов и снимают бронхоспазм. В период ремиссии рекомендуются β2-агонисты длительного действия, антихолинергические, а также комбинированные препараты (Сальметерол, Беродуал, Теопэк). Необходимость их применения, конкретные препараты и дозировку вам подберет врач.
В период восстановления назначаются поддерживающие дозы противовоспалительных и антигистаминных препаратов. Поскольку оба эти свойства есть в глюкокортикостероидах, то часто именно на них останавливают свой взор специалисты. Распространены такие препараты, как Пульмикорт, Флунизолид, Будесонид. В ситуации, когда у пациента аллергия на салицилаты и использование нестероидных противовоспалительных средств недопустимо, гормоны становятся единственным вариантом. Если вы делаете ингаляции с комбинированными препаратами, то гипосенсибилизирующий и муколитический эффект вы получаете одновременно.
Реабилитационные мероприятия с помощью физиотерапии направлены на расширение просвета бронхов с помощью уменьшения воспаления, отечности, разжижения и вывода мокроты. Для этих целей применяют баротерапию, электрофорез, фонофорез, низкочастотный ультразвук, магнитотерапию. Положительное влияние оказывают водолечение, рефлексотерапия (акупунктура и иглоукалывание), электросон. Можно разделить физиотерапевтические процедуры на несколько направлений.
Муколитики – средства, облегчающие разжижение и вывод мокроты. Благодаря муколитическим препаратам уменьшается количество вязкого бронхиального секрета в бронхах, который и является средой обитания для колоний патогенных микроорганизмов. Так снижается риск инфекционных заболеваний верхних дыхательных путей. Увеличивается просвет бронхов, поэтому вероятность обратимой бронхообструкции снижается и количество приступов становится меньше, а их интенсивность ниже.
Для этой цели применяется метод ингаляционной аэро- и гидроаэроионотерапии, вибрационный массаж, флаттер-терапия, электротерапевтические методики рефлексогенного типа, оксигенобаротерапия. Ведущую роль играют ингаляции.
Массаж при бронхиальной астме назначают курсами по 5-15 сеансов и повторяют от 2 до 4 раз в год. Разогревающие приемы улучшают циркуляцию крови, а постукивания способствуют улучшению отхождения мокроты. Воздействие на рефлекторные зоны укрепляет иммунитет.
Курс массажа проводят только в период вне приступов и при хорошем самочувствии. Помните, что массаж – лечебная процедура, требующая серьезного отношения, и имеет противопоказания. О возможности такого лечения стоит проконсультироваться с врачом.
Для уменьшения воспаления применяют ультрафиолетовое облучение (УФО) с разной длиной волны, электрофорез.
Воздействие на область надпочечников волновыми методами, ультразвуком, магнитным полем позволяет активизировать выработку собственных кортикостероидов.
Облучение лазером рефлекторных зон и биологически активных точек снижает интенсивность воспаления.
Для устранения бронхоспазмов и улучшения вентиляции легких применяют ультразвуковую терапию,электрофорез, воздействие постоянным током.
Гипосенсибилизация направлена на нормализацию иммунного ответа и снижение чувствительности к аллергенам.
При инфекционно-аллергической астме возможна вакцинация специальными многократно разведенными ослабленными вакцинами или аллергенами. Это делается для постепенного повышения сопротивляемости организма.
Следующий метод это аутогемопунктура, когда человеку вкалывается его же венозная кровь. Это стимулирует иммунитет на распознавание белков по системе «свой-чужой». А поскольку все клетки оказываются своими, то аллергии не возникает. Так нормализуется иммунный ответ.
В качестве иммуномодулятора используют также метод спелеотерапии – нахождение в лечебных соляных пещерах.
При пищевой аллергии возможно применение метода колоногидротерапии, когда стенки кишечника орошают периодически водой (лечебные клизмы). Очищение кишечника от скопившихся в слизи токсинов способно уменьшить частоту и силу аллергических реакций. Также клизмы стимулируют кровообращение и выработку витаминов группы В.
В периоды приступов нарушается снабжение сердца кислородом, поэтому сердечно-сосудистая система нуждается в поддержке. Углекислая ванна обладает не только кардиотоническим, но и противовоспалительным эффектом. Диоксид углерода стимулирует коронарный кровоток, в результате чего снижается вероятность ишемических заболеваний сердца.
Регулярные лечебные упражнения занимают важнейшее место в терапии астмы. ЛФК позволяет противостоять развитию эмфиземы, укрепляет дыхательные мышцы, повышает эластичность легочной ткани, способствует отхождению бронхиального секрета. Занятия начинают с легких упражнений, постепенно повышая нагрузку. При выраженной одышке или приступе физическая нагрузка противопоказана. Важно во время занятий следить за правильностью дыхания.
Есть несколько методик дыхательных упражнений при астме, но наибольшую известность заслуженно получила отечественная методика К.П.Бутейко. Суть его метода заключается в уменьшении глубины выдоха, благодаря чему достигается снижение количества углекислоты в крови. Подробнее эта тема раскрыта на видео.
Климатотерапия подходит не всем пациентам и возможна только в период длительной ремиссии и после тщательного обследования. Иногда астма прочно связана с конкретным местом обитания и в другом городе, регионе, климате проходит совсем. Однако смена климата может оказаться полезной одним пациентам и пойти во вред другим. Противопоказано такое лечение пациентам с частыми и затяжными приступами, сердечной и дыхательной недостаточностью 2 и 3 степени. Обсудите с врачом возможность поездки в санаторий.
- Приступая к реабилитации, важно определить порядок восстановительных мероприятий:
Обеспечьте безопасную среду, избавившись от аллергенов в местах постоянного пребывания. - Плавно, в течение 2-3 недель перейдите на новую диету, полностью исключив запрещенные продукты и сбалансировав меню.
- Привыкнув к измененному питанию, добавляйте лечебную физкультуру. Главное на этом этапе – привыкнуть к регулярным занятиям, на это хватит 2 недель.
- Следите за дыханием во время ЛФК, постепенно уделяя ему все больше внимания. И, наконец, включайте дыхательную гимнастику.
- Теперь, при хорошем самочувствии, можно приступать к физиотерапии. Порядок и сроки прохождения процедур определит врач. Он же может предложить вам другой порядок реабилитационных мероприятий, подобрав для вас индивидуальную программу восстановления.
Некоторые факторы способствуют развитию заболевания и возникновению новых приступов, их называют триггерами. Прежде, чем приступать к реабилитации, необходимо ограничить влияние этих факторов:
- Избавьте квартиру от «пылесборников» — удалите ковры, мягкие игрушки, тканевые драпировки, декор из натурального меха и шкур. Книжные полки закройте дверцами, чтобы защитить их от скопления пыли.
- Ежедневно проводите влажную уборку без моющих средств – обычная протирка увлажнит помещение, облегчая дыхание, и избавит дом от пыли.
- Не заводите дома животных. От имеющихся питомцев отказаться нелегко. Поэтому сначала проведите аллергопробу на шерсть, слюну и перхоть именно вашего домашнего животного. Если тест отрицательный и состояние здоровья позволяет, можно попробовать оставить питомца. Но все процедуры с вычесыванием любимчиков должны проводить другие люди вне вашего дома. При положительном тесте вам придется отказаться от домашнего любимца.
- Оградите себя от контактов с больными людьми. Перед визитом уточняйте, все ли знакомые здоровы. Если у друга насморк, встречу лучше перенести. Ребенка обучите соблюдать дистанцию в общении с незнакомыми людьми и заботиться о личной гигиене – несложные меры профилактики позволят предупредить болезнь.
- Не допускайте курения в доме. Астматикам противопоказан контакт с табачным дымом.
- Не менее раза в неделю проводите стирку и тепловую обработку постельного белья (гладить, сушить на солнце) для предотвращения распространения домашних клещей. Они часто являются триггерами (провокаторами) заболевания.
- Астма может иметь психосоматический характер. Причинами приступов могут быть страхи, комплексы, негативные установки, отношения в семье. Для работы с этими факторами лучше обратиться к психологу. Ребенку с астмой чаще говорите о своей любви, вере в него и принятии, о том, что ему по силам любые дела.
При правильно подобранной и тщательно пройденной программе реабилитации пациенты в течение долгих лет сохраняют качество жизни.
источник
Реабилитация при бронхиальной астме позволяет пациенту пройти все промежуточные этапы заболевания, максимально восполнив возможности собственного организма.
Заболевание бронхиальной астмой, как правило, носит хронический характер, при котором характерен этап обострения и кратковременные ремиссии. Поэтому, используется специально разработанный план. Оптимальное время реабилитации составляет не менее 2-4 месяцев, в зависимости от степени тяжести бронхиальных проявлений.
Причины развития бронхиальной астмы до конца не изучены, но условно их можно распределить на 5 групп:
- Аллергенные провокаторы с неинфекционным характером развития (пылевой клещ, компоненты вредных производств, лекарственные препараты, продукты питания).
- Инфекционный путь развития в виде бактериальной, грибковой или вирусной этиологии.
- Химическое и механическое воздействие щелочей, кислот и т. д.
- Метеорологические факторы (погодные условия, магнитные бури).
- Воздействие на нервную систему, являющееся результатом стрессовых ситуаций и переутомления.
Эти причины, каждая отдельно и в совокупности, способны вызвать воспаление бронхиальных путей, способствующее дальнейшему развитию заболевания.
Восстановительные мероприятия разделяются поэтапно, каждый из которых отвечает за определенные функции:
Способствует выведению мокроты и рефлекторному воздействию на центр дыхания. Это позволяет вызвать рефлекторный кашель.
После выделения минимального количества мокроты, у больных начинается второй этап реабилитации, который предусматривает дыхательную гимнастику. Она способствует наиболее полному удалению азота из тканей. Второй и первый этап реабилитации проводятся до того момента, пока не снимется ригидность грудной клетки, и значительно снизится образование мокроты в легких.
На этом этапе предусматривается комплексное использование физических упражнений, которые приводят к перенапряжению больного и повышенной работоспособности организма. После этого увеличиваются способность организма к адаптации окружающей среды и усиление функциональных возможностей.
На этом этапе присоединяется рефлексотерапия и комплекс динамических занятий. Это повышает выносливость организма и нормализует дыхательную деятельность.
Необходимо учитывать, что этапность разрабатывается строго по индивидуальным параметрам. Кроме того для таких больных предусматривается специальная диета.
ЛФК во время бронхиальной астмы предусматривает специальную гимнастику, длительное пребывание на свежем воздухе, легкие спортивные нагрузки, в холодное время года рекомендуется ходьба на лыжах.
Главными задачами лечебной физкультуры являются:
- нейтрализация напряжения и застойного процесса воспаления;
- снижение спазмов в бронхиолах и бронхах;
- нормализация механизмов полноценного дыхания с акцентом на выдох;
- укрепление мышечной системы, которая участвует в дыхательном акте;
- усиление диафрагмальной двигательной активности в грудной клетке;
- обучение больных самостоятельному расслаблению дыхательных мышц;
- увеличение функциональных резервов с помощью тренировки;
- при сопутствующих сердечно-сосудистых нарушениях добавляются тренировки по нормализации кровообращения.
После окончания ЛФК улучшается отхождение мокроты, нормализуется выдох и устраняются ателектазы. Как правило, физкультурная нагрузка назначается при нормализации общего состояния пациента.
Наиболее часто используется следующий комплекс упражнений:
- занятия, предусматривающие замедленный полноценный выдох. Этот этап способствует максимальному вытеснению воздуха из просвета альвеол, проходя через бронхиальный путь. Кроме того, этот комплекс предназначается для тренировки брюшного и диафрагмального пресса, которые активно участвуют в процессах дыхания;
- рекомендуется проводить тренировочные занятия на звуковое произношение. Такая методика помогает развивать самостоятельный выдох для того, чтобы после тренировки у больных нормализовалось равномерное дыхание. Кроме того, вибрации в верхних дыхательных путях снижает на выдохе бронхиальные спазмы;
- занятия лечебной гимнастикой для больных с астматическим синдромом направлены на обучение урежению дыхательной активности, снижая тем самым усиленную вентиляцию в области легких. Для этого могут использоваться самые обычные вещи: надувные шары, резиновые игрушки и другие подходящие вещи;
- пациентам с бронхиальными заболеваниями не рекомендуется длительное натуживание и задерживание дыхания. Физическая реабилитация при бронхиальной астме и подбор необходимых упражнений осуществляются, основываясь на индивидуальное и физическое состояние организма человека и тяжести симптоматики;
- во время легкого бега, спортивной ходьбы и других упражнений важно обращать внимание на правильность выполнения дыхания, акцентрируясь на выдохе. Спортивную ходьбу и бег желательно проводить в лесопарковых зонах. Кроме того, положительное воздействие на больных оказывает плавание — после предварительной подготовки к температуре водной среды, поэтому рекомендуется начинать плавание в теплое время года с переходом к более низким температурам воды.
Зимой эффективны лыжные прогулки с постепенным увеличением времени нахождения на открытом воздухе и придерживаясь рекомендаций по правильному дыханию.
Этот этап необходим для больных в качестве ознакомительного этапа, когда программа реабилитации полностью разработана и включает в себя несложные занятия на сгибание, наклон, разгибание и др.
В этой этапе эффективно применяется гимнастический снаряд (мяч, скакалка, палка и др.). В это время лечебная нагрузка предусматривает тренировку всех систем, поврежденных во время заболевания.
Несмотря на все положительные моменты, для некоторых категорий больных с диагностированной бронхиальной астмой существуют противопоказания к ЛГ, к которым относятся:
- острое лихорадочное состояние;
- воспалительные процессы в стадии обострения;
- частые рецидивы заболевания, сопровождающегося удушьем;
- III стадия нарушения в работе сердечно-легочной системы.
При выявленной диагностике бронхиальных проявлений активные физические нагрузки противопоказаны.
Реабилитация детей с бронхиальной астмой, а также взрослых пациентов предусматривает достаточно эффективный способ в виде специального лечебного массажа. Правила выполнения процедуры:
- Исходное положение бронхиального больного — в положении лежа лицом вниз, вытянув обе руки вдоль тела. Массажные движения начинают с легких поглаживаний от низа ребер по направлению к затылочной области затылка, захватывая плечи и подмышки.
- Поперечное массирующее движение начинается от позвоночного столба по направлению к межреберным промежуткам и подмышкам, а далее движения проводятся в противоположном направлении. После этого следует закончить массаж легкими поглаживающими движениями. Продолжительность массирования спины не должна превышать 10 минут.
- Передние стенки грудины массируются, когда пациент лежит на спине. Массаж начинается от нижнего края ребра по направлению к плечу и ключице. Особое внимание уделяется массированию надключичной и подключичной зоны при помощи поглаживаний и легких нажатий на грудную клетку во время выдоха. Процедура не должна превышать 15 минут ежедневно в течение 10-14 дней.
- Классическая методика этапов массажа может видоизменяться зависимости от того, с какими патологическими процессами протекает бронхиальное заболевание. Например, при пневмосклерозах, которые сопровождаются нарушением вентиляции легких предпочтительно использовать растирание и растяжение. Если у больного наблюдаются обструктивные нарушения легочной системы, рекомендуется выполнять растирание и поглаживание.
Такая массажная презентация способствует усилению дыхательной функциональной системы больного, позволяя полностью реализовать весь комплекс реабилитационных мероприятий.
При выполнении реабилитации физиотерапевтическая методика применяется к больному совместно с медикаментозной терапией. Это позволяет максимально эффективно снять обструктивные нарушения. Как правило, для таких больных рекомендуется использование аэрозольных препаратов в специальных баллончиках или жидких растворов, которые вдыхаются с помощью небулайзера.
Положительное воздействие на дренажную бронхиальную функцию наблюдается во время применения электрофореза с добавлением 2% калия йода. В некоторых ситуациях положительное медикаментозное воздействие наблюдается при электрофорезе с 5 % р-ром хлористого кальция.
К наиболее перспективным препаратам борьбы с бронхиальной астмой относятся рефлексотерапия, занятия дыхательной гимнастикой, комплексная физкультура и лекарственная терапия. Комплекс этих мероприятий способствует реабилитации не только больных с астматическим синдромом, но и усиливает иммунные силы организма.
Необходимо отметить, что реабилитация бронхиальных заболеваний направлена только на снижение негативных проявлений и усиление адаптационных способности организма пациента. К сожалению, методики 100% избавления от бронхиальной астмы не существует.
источник
С развитием урбанизации и ухудшением экологического состояния среды обитания человечество чаще стало встречаться с диагнозом «бронхиальная астма». Это заболевание имеет прогрессирующее течение, серьезно нарушает общее состояние здоровья человека, значительно снижает качество его жизни и трудоспособность. При тяжелом течении представляет опасность для благополучия и жизни человека. Реабилитация больных астмой становится актуальной проблемой современной медицины.
Бронхиальная астма – это хроническое заболевание бронхолегочных путей, в основе которого лежит измененная реактивность бронхов, их ненормальная, «извращенная» реакция, которая часто заканчивается спазмом. Характеризуется рецидивирующим течением с приступами удушья. Первые проявления бронхиальной астмы могут пройти как временное недомогание и остаться без должного внимания.
В начале заболевания в бронхах, бронхиолах (мелких бронхах) возникает и прогрессирует воспалительный процесс. Повышается проницаемость капилляров, усиливается образование слизи, происходит спазм гладких мышц. Это приводит к сужению просвета бронхов, что затрудняет процесс дыхания и отхождения активно образующейся слизи.
Постепенно в просвете бронхов скапливается много слизи, усиливаются воспалительный процесс, отечность. Стенки бронхов утолщаются, прорастают соединительной тканью, нарушается функция реснитчатого эпителия.
Спазмы мышц периодически усиливаются под воздействием разных физических и психогенных факторов. Это приводит к приступам удушья, с последующим кашлем и отхождением густой вязкой мокроты, именуемой слизистыми пробками. Симптомом бронхиальной астмы является и ночной кашель.
Заболевание имеет хроническое течение с периодами обострения и ремиссии. По тяжести протекания различают легкую, среднюю и тяжелую форму астмы. Форма протекания может оставаться относительно стабильной или прогрессировать со временем в сторону утяжеления приступов. В других случаях болезнь начинается с тяжелых проявлений, активно прогрессирует.
При легких приступах больной чувствует некоторую одышку, затруднение процесса выдоха. В медицине это называется экспираторной одышкой, или экспираторным диспноэ.
В случае приступа средней тяжести человек испытывает более ощутимое удушье. Наблюдается бледность, цианоз. Дыхание затрудненное и шумное, сопровождается выраженными хрипами и свистом в бронхах, заметно затруднен процесс выдоха.
В тяжелых случаях все симптомы приступов выражены сильно. Больной бледен, сильно задыхается, хрипит, кашляет. Дыхание частое, тяжелое, свисты и хрипы громкие.
Больной инстинктивно принимает характерное для тяжелой астмы положение. Дыхание в такой позе в медицине носит название ортопноэ. Человек сидит, опираясь на руки. Локти широко расставлены, грудная клетка в положении глубокого вдоха. Такое положение тела включает резервные возможности бронхов и легких, облегчает поступление кислорода, сокращает продолжительность приступа, способствует подключению вспомогательной мускулатуры к акту дыхания.
При тяжелой форме астмы дыхание затруднено и в период между приступами. Следствием тяжелого течения астмы являются снижение жизненной емкости легких, дыхательная недостаточность, сердечная недостаточность, развития неотложного состояния, которое называется астматическим статусом. Без должного лечения и реабилитации заболевание может привести к смерти больного в результате резкого спазма бронхов и удушья
Факторы, способствующие возникновению и развитию бронхиальной астмы, разнообразны и не до конца известны.
Можно выделить некоторые из них:
- нарушения в иммунной системе человека, приводящие к ее повышенной или пониженной реактивности;
- нарушения в нервной и эндокринной системе;
- аллергическая реакция на пыльцу растений, домашнюю и производственную пыль, на укусы насекомых, на шерсть и запах животных, на лекарственные и пищевые аллергены;
- инфекционные заболевания бактериальной, грибковой, вирусной, дрожжевой природы, особенно не долеченные и рецидивирующие;
- экологические нарушения, вредные химические и механические примеси в окружающей среде и во вдыхаемом воздухе;
- колебания природных, климатических, геофизических условий: атмосферного давления, параметров состояния воздуха, земного магнитного поля, космического излучения;
- психоэмоциональные причины.
Факторы, провоцирующие обратимые приступы бронхоспазма, становятся опасными при условии их частого или периодического повторения.
Рецидивирующие инфекционно-воспалительные заболевания дыхательных путей и аллергия на сезонное цветение растений являются известными факторами риска.
В целях улучшения состояния больного и восстановления нарушенных функций предпринимается комплекс мер. Реабилитация больных бронхиальной астмой в стационаре проходит под контролем врача. Важное место на этом периоде занимает медикаментозная терапия. Врач по состоянию здоровья подбирает индивидуальный курс лечения, который позволяет контролировать состояние больного. Меры направлены на ликвидацию или уменьшение воспаления в стенках бронхов, предупреждение приступов астмы и быстрое купирование наступившего приступа. К лекарственной терапии постепенно подключают немедикаментозные способы восстановления.
Реабилитационные меры направлены на улучшение общего состояния, повышение трудоспособности и качества жизни. Начинают с того, что очищают все окружающее пространство от возможных аллергенов. Максимально исключают контакт больного со всеми агентами, которые могут спровоцировать приступ астмы
При необходимости придется удалить из дома домашних животных. Надо чаще проводить влажную уборку, очищать и увлажнять воздух. Убрать ковры, паласы и все, что может содержать домашнюю пыль, а также цветы, бытовую химию и другие источники запахов. При необходимости надо менять место жительства или работы, если нет другой возможности избегать контакта с провоцирующим агентом.
Далее корректируют питание больного. Из рациона исключают все, что провоцирует болезнь. После этих мероприятий постепенно и осмотрительно подключают лечебную физкультуру и физиотерапию.
Медицинскую реабилитацию больных бронхиальной астмой необходимо проводить последовательно, увеличение нагрузки должно быть постепенным. Резкое увеличение нагрузки может ухудшить состояние больного, все меры должны учитывать состояние адаптационных способностей организма.
Примененные своевременно, физиотерапевтические методики дают положительный эффект в динамике заболевания. Включат разные методы воздействия.
Для ингаляционной терапии используются лекарственные препараты в форме аэрозолей. Паровые ингаляторы применяются для ингаляции эфирных масел, отваров трав. Более современные компрессорные и ультразвуковые ингаляторы (небулайзеры) позволяют донести действующие вещества до более глубоких отделов дыхательных путей. С помощью ингаляторов можно проводить направленное лечение.
Для ускорения отхождения мокроты и освобождения просвета бронхов проводится муколитическая терапия.
Для ингаляции используется изотонический раствор натрия хлорида, раствор натрия гидрокарбоната, минеральная вода. Для разжижения слизи используются более концентрированные солевые растворы, калия йодид 1-2%, «Амброксол», («Лазолван»), ацетилцистеин и другие.
Для снятия симптомов одышки применяются бета 2-адреномиметики, которые снимают спазм мышц, расширяют бронхи, стимулируют реснитчатый эпителий (фенотерол, тербуталин, сальбутамол ).
Бета 2-адреномиметики в виде дозированных аэрозолей используются для быстрого снятия приступа удушья. Их удобно носить с собой. Действуют быстро и довольно продолжительно. Так действуют карманные аэрозольные упаковки «Астмопент» «Вентолин», «Беротек», «Беродуал» и другие.
Для противовоспалительного лечения с большим эффектом применяются ингаляции с глюкокортикоидными гормонами. Попадая в очаг воспаления, они быстро купируют процесс, снимают отечность стенок бронхов, восстанавливают проходимость дыхательных путей. Из препаратов этой группы для ингаляций в детской практике успешно используется «Пульмикорт».
Иглорефлексотерапия нормализует функцию эндокринной системы, активизирует гипофизарно-надпочечниковую систему, нормализует иммунный статус организма.
Такой метод терапи, как УФО, снижает сенсибилизацию организма, стимулирует кровообращение, активирует тканевое дыхание и кроветворение, повышает общий иммунитет.
В лечении бронхиальной астмы магнитотерапия проявляет иммунокоррегирующее действие, улучшает местный кровоток.
Лазеротерапия тоже положительно влияет на иммунный статус больных астмой. При лазерном облучении возрастает активность лимфоцитов и содержание лизоцима в трахеобронхеальном секрете. Снижается степень воспаления в бронхах, что позволяет снизить дозы применяемых лекарственных веществ.
Лазерное облучение в инфракрасном диапазоне расширяет бронхи, улучшает кровоток в легких, снижает застойные явления.
Лечебная гимнастика, массаж всех видов являются обязательной составной частью реабилитации больных астмой. Без активного движения процессы восстановления будут идти вяло, застойные процессы возьмут верх над оздоровлением. Гимнастика улучшает восстановительные процессы в тканях. Она повышает общий тонус, стимулирует кровообращение и дыхание, ликвидирует застой в легких.
При массаже через механические рецепторы кожи стимулируется вегетативная нервная система, активируются защитно-приспособительные свойства сердечно-сосудистой и дыхательной системы.
Лечебный массаж при астме проводится по определенной методике. Включает движения, способствующие отхождению густой слизи от стенок бронхов и механическому продвижению вверх по дыхательным путям.
Массаж грудной клетки и спины улучшает кровообращение, активирует лимфодренаж, расслабляет напряженные мышцы, ускоряется выведение мокроты, облегчает состояние.
Особенно полезен массаж в утреннее время, после приема теплой минеральной воды накануне вечером. Минеральная вода разжижает мокроту и стимулирует ее отхождение
Курс массажа составляет примерно 10-12 процедур.
Дыхательная гимнастика укрепляет диафрагму, способствует освобождению дыхательных путей, является хорошим дополнительным средством в реабилитации астмы. Состоит из специально подобранных и отработанных упражнений. Методам дыхательных упражнений обучают инструкторы.
Хорошие результаты показывает метод дыхательной гимнастики по системе Стрельниковой и Бутейко. Но у этого метода могут быть противопоказания, требуется консультация врача.
Для укрепления иммунитета рекомендуется сбалансированное питание, прием витаминно-минеральных комплексов. Необходимо соблюдать осторожность, так как некоторые синтетические вещества могут вызвать аллергию.
Физические упражнения и пешие прогулки на свежем воздухе, плавание в не очень холодной воде повышают общую резистентность организма. Многие аппаратные физиопроцедуры способствуют корректировке иммунитета.
Климатотерапия подразумевает реабилитацию больного в благоприятных экологических и климатических условиях. Во многих санаториях созданы подходящие условия для восстановления больных.
Астматики хорошо чувствуют себя в климатических условиях с умеренной влажностью и высокой ионизацией воздуха. Чистый, не слишком сухой воздух побережья Мертвого моря и предгорных районов благотворно влияют на состояние этих больных. Категорически не подходят регионы с развитой промышленностью, с выбросами химических веществ в воздух. Не благоприятствует полноценной реабилитации и активное цветение растений, часто вызывающих аллергию.
При аллергических формах астмы актуально соблюдение определенной диеты. Из рациона убирают продукты, которые могут вызвать аллергию и ухудшить клиническое состояние больного.
К продуктам, часто вызывающим аллергию, относятся:
- молоко;
- яйца;
- шоколад;
- соя;
- копченая рыба, креветки;
- арахис, орехи;
- пищевые добавки, красители, улучшители вкуса, цвета и консистенции;
- красные фрукты и овощи;
- цитрусовые;
- мед;
- пшеница.
Рекомендуется придерживаться здорового образа питания. Употреблять отварное мясо, печень, зеленые овощи и фрукты. Меньше жирного, жаренного, маринованного. Помнить, что ожирение само по себе является фактором риска для возникновения астмы.
Больные без серьезных проявлений сердечно-легочной недостаточности могут проходить реабилитацию в санаториях. Подходящие климатические условия имеются в Кисловодске, Нальчике, Крыму. В Анапе, на Кавказе есть санатории с пульмонологической специализацией.
Кисловодские санатории очень подходят для астматиков. Оптимальная влажность воздуха, относительно невысокое содержание кислорода, минимальное присутствие аллергенов в окружающей среде, большое количество солнечных дней позволяют значительно улучшить здоровье больных астмой.
Реабилитация детей, больных астмой, во многом проводится так же, как у взрослых. Но у детей есть шанс нормализации поврежденных структур и вероятность восстановления здоровья. При правильном лечении дети могут полностью излечиться и вести здоровый образ жизни.
Надо учитывать, что у детей иммунная система слабее. Пребывание ребенка долгое время в детском коллективе повышает вероятность контакта с носителями инфекции.
Особое внимание при реабилитации детей с бронхиальной астмой уделяется укреплению иммунитета. Это позволит избежать обострений болезни. Хорошо проводить оздоровление в специальных детских санаториях, профилакториях пульмонологического направления.
Для предупреждения астмы или уменьшения частоты рецидивов надо придерживаться определенных правил.
- по возможности изолироваться от аллергенов, исключить контакт с ними;
- если есть сезонные проявления аллергии, то на период цветения растений желательно уезжать из мест постоянного проживания;
- если развитие астмы связано с провоцирующими факторами на работе, необходимо без сомнений сменить работу;
- внимательно долечивать простудно-воспалительные заболевания, не оставлять хронических очагов инфекции;
- не принимать без надобности лекарства и прочие химические средства, способные спровоцировать аллергию;
- вести активный образ жизни, поддерживать устойчивость и сопротивляемость организма;
- соблюдать в помещениях оптимальную температуру (22-23градуса) и влажность воздуха;
- исключить активное и пассивное курение;
- своевременно посещать врача при появлении проблем со здоровьем.
Бронхиальная астма – это серьезная проблема. Но грамотное лечение и проведение адекватной реабилитации позволяет вести полноценную жизнь.
Закончил Санкт-Петербургский государственный медицинский университет имени академика И.П.Павлова. Работаю терапевтом более 15 лет. Мой девиз в работе и в жизни: «Никогда не говори никогда.»
источник
Бронхиальная астма входит в тройку самых распространенных заболеваний дыхательной системы человека. Болезнь отличается острым течением и яркой симптоматикой, способной доставить человеку немало неприятных минут. Даже преодоление кризиса не гарантирует полного восстановления организма ввиду интенсивного негативного воздействия на организм всех ее проявлений.
В результате этого функциональность отдельных органов и систем резко снижается. Поэтому реабилитация при бронхиальной астме является одним из важнейших этапов комплексной терапии, направленных на нейтрализацию любых признаков заболевания и поддержание функциональности организма.
Бронхиальная астма является одной из наиболее опасных болезней дыхательной системы человека, имеющей воспалительный характер и отличающейся хронической природой. Спровоцировать развитие заболевания может множество факторов, среди которых особое место занимают следующие:
- воздействие аллергенов;
- инфекционные провокаторы;
- механические воздействия и химические вещества;
- климатические условия;
- психологические перегрузки.
Эти факторы играют главенствующую роль в списке возможных причин возникновение и дальнейшего развития бронхиальной астмы. Каждый из них способен спровоцировать обострение и привести к стремительному ухудшению самочувствия. Главной особенностью болезни является острота и многообразие симптоматики, которая заключается в следующих проявлениях:
- кашель;
- одышка;
- чувство заложенности в грудной клетке;
- невозможность вдоха полной грудью;
- боль и сдавленность в районе грудной клетки;
- хрипы при вдохе-выдохе.
Все эти признаки носят комплексный характер и развиваются практически мгновенно в виде астматического приступа, имеющего тяжелые последствия вплоть до потери сознания. Кроме того, заболевание провоцирует изменения во многих органах и системах, сказываясь на их функциональности. Поэтому реабилитационные мероприятия при бронхиальной астме играют важную роль и направлены на восстановление полноценной работы организма.
Реабилитация при астме включает в себя коррекцию рациона больного. Употребление определенных продуктов повышает риск развития аллергических реакций, что является одним из факторов возникновения астмы. Кроме того, употребление слишком жирной и высококалорийной пищи приводит к повышению нагрузки на желудочно-кишечный тракт, снижая общую устойчивость организма.
Специальная диета построена на принципах здорового питания с небольшими особенностями, обусловленными специфичностью заболевания. В целом коррекция рациона при астме имеет следующий вид:
- Дробное питание. Принимать пищу необходимо небольшими порциями через каждые 3-4 часа. Подобный шаг дает возможность не перегружать организм, систематически предоставляя ему необходимое количество калорий для полноценной работы.
- Исключение пищи, создающей аллергенную нагрузку на организм. Перечень подобных продуктов достаточно обширен. Однако ограничивать необходимо употребление только тех, которые представляют опасность в конкретном случае. Выявить определенный вид опасных аллергенов можно путем проведения специальных анализов.
- Ограничение употребления вредных продуктов. Консервы, жирные, чрезмерно соленые и жареные блюда, снеки, алкогольные напитки, майонезы и острые соусы — употребление подобной пищи оказывает серьезную нагрузку на организм, поэтому ее необходимо избегать.
- Употреблять меньше продуктов, содержащих простые углеводы (хлеб, выпечка, макароны) и насыщенные жирные кислоты (свинина, сало, сливочное масло). Именно эти вещества перевариваются наиболее тяжело, а их часть откладывается в виде жировых отложений.
- Ежедневно употреблять 1,5-2 литра чистой негазированной воды. Она участвует во всех физиологических процессах организма, обновляя клетки и выводя из них продукты метаболизма.
- Использовать в пищу больше зелени, свежих фруктов и ягод (только тех видов, которые не находятся под запретом). Их употребление дает возможность организму получить необходимые минеральные вещества и витамины, которые отсутствуют в другой пище.
Правильное питание является залогом успешного преодоления кризиса и скорейшего восстановления всех систем, функциональность которых была нарушена в результате астматических атак.
Использование медикаментов является неотъемлемой частью комплексного лечения бронхиальной астмы. Их действие направлено на уменьшение воспалительных изменений в тканях и нейтрализацию спазма, возникающего в бронхах в моменты приступа.
В зависимости от степени тяжести заболевания и основных факторов, способствующих его развитию, проводится подбор составляющих терапии. Медикаментозное воздействие может включать использование следующих препаратов:
- бронхолитики;
- муколитики;
- антибактериальные препараты;
- антигистаминные средства;
- седативные препараты;
- кортикостероиды.
Применение каждого из этих средств направлено на достижение конкретного результата. Бронхолитики применяются для уменьшения спазма и расширения просвета в бронхах. Муколитики способствуют отхождению и выведению мокроты из дыхательных путей. Антибактериальные средства призваны уменьшить воспаление и предотвратить развитие инфекции.
Противоаллергические средства блокируют иммунный ответ организма на аллергены. Седативные препараты используются при коррекции психоэмоционального фона. Кортикостероиды применяются для снятия воспаления, уменьшения отека бронхов.
Важно! Выбор конкретных методик лечения и основных их составляющих является прерогативой лечащего врача. Именно он на основании имеющейся клинической картины и результатов исследований подбирает наиболее безопасную, но в то же время действенную терапию. При этом самолечение и бесконтрольное применение медикаментозных препаратов категорически запрещено.
Лечебная физкультура занимает значимое место в реабилитации при бронхиальной астме, поскольку способствует развитию дыхательных мышц, укреплению ткани легких, выведению секрета из бронхов. Однако далеко не все виды физических упражнений допустимы, поскольку чрезмерные нагрузки способны привести к прямо противоположному результату и спровоцировать приступ.
Поэтому к проведению ЛФК необходимо подходить с умом и не переусердствовать. При правильном проведении всех упражнений лечебная физкультура дает возможность добиться следующих результатов:
- укрепить диафрагму;
- расслабить нервную систему;
- повысить уровень выносливости организма;
- улучшить кровоснабжение тканей и мышц;
- увеличить скорость обменных процессов.
Одной из наиболее действенных методик лечебной физкультуры является дыхательная гимнастика. Использование подобных упражнений позволяет укрепить мышцы грудной клетки (в частности диафрагмы), а также способствует очистке бронхов от скопившейся в них мокроты.
Физиотерапия является одним из способов реабилитации, призванных ускорить восстановление функций дыхательной системы. Дополнительной задачей физиопроцедур является снижение уровня воспалительных процессов, отечности тканей и увеличение скорости отхождения мокроты. Для достижения этих целей используется множество методик, но самым эффективными считаются следующие:
- массаж;
- электрофорез;
- кардиотоническое воздействие;
- климатотерапия;
- волновое влияние.
Все эти методики занимают значимое место в структуре реабилитационных процедур и успешно используются для нейтрализации последствий астмы. Однако наиболее популярным и действенным методом физиотерапевтического воздействия является массаж.
Именно он позволяет существенно сократить время восстановления за счет улучшения циркуляции крови в тканях. Кроме того, простукивания и растирания позволяют увеличить скорость отхождения мокроты, уменьшить негативные последствия заболевания для органов дыхания.
В большинстве случаев развитие астмы является следствием иммунного ответа организма на тот или иной раздражитель. В результате сбоя в работе защитных систем возникает конфликт, который выражается в виде астматических проявлений.
Исходя из этого, укрепление иммунитета является необходимой частью реабилитационных процедур, призванной восстановить баланс в организме. Для улучшения общего физического состояния используются следующие средства:
- прогулки на свежем воздухе;
- умеренное закаливание;
- занятия физкультурой;
- увеличение двигательной активности;
- правильное питание;
- отказ от вредных привычек.
Соблюдение каждого из этих пунктов позволяет не только ускорить реабилитационный период, но и существенно укрепить организм. В результате систематического применения подобных методик на практике повышается выносливость, укрепляются все вид мышц, улучшается функционирование дыхательной системы. Глубина вдоха увеличивается, мышцы диафрагмы становятся крепче, что само по себе приводит к ускоренному отхождению мокроты и снижению риска развития приступа.
Реабилитационные мероприятия являются комплексными и состоят из нескольких равнозначных направлений. При этом их структура и составляющие определяются исключительно лечащим врачом, который сможет скомпоновать их оптимально и без риска для здоровья пациента. Порядок выполнения мероприятий имеет следующий вид:
- В месте постоянного нахождения больного устранить все виды аллергенов.
- Исключить воздействие эмоциональных и психологических раздражителей.
- Постепенно, чтобы не вызвать состояние стресса, перейти на необходимую диету, убрав из рациона запрещенные продукты и сбалансировав его.
- После привыкания к новому рациону в течение 1-2 недель ввести в распорядок дня упражнения ЛФК.
- Спустя 1-2 недели добавить другие методы реабилитации, такие как массаж, климатотерапия или электрофорез.
- Добавить дыхательные упражнения, а также следить за вдохом-выдохом во время занятия любыми видами гимнастики.
Используя подобную структуру занятий, минимизировать последствия астмы для организма не составит большого труда. При введении новых упражнений и методик необходимо делать небольшой перерыв, чтобы дать организму привыкнуть к новым условиям и не спровоцировать развитие обострения.
Реабилитация детей с бронхиальной астмой является важной частью комплексной терапии, поскольку организм ребенка способен перебороть болезнь. Благодаря возрастным особенностям поврежденные структуры быстро регенерируются, что дает возможность говорить о полноценном выздоровлении.
Единственной проблемой в лечении и реабилитации детей является несформированность иммунной системы. Нередко из-за неустойчивости защитных систем возникают рецидивные явления или развиваются новые аллергические реакции. Поэтому большая часть восстановительных процедур требует от родителей малыша полной самоотдачи.
Зарядка, массаж, прием медикаментов или физиопроцедуры должны проводиться под контролем взрослых и с их участием. Постоянное выполнение процедур и моральная поддержка ребенка дают возможность не только победить астму гораздо быстрее, но и полностью восстановить организм.
Проведение реабилитации при бронхиальной астме включает несколько правил, следование которым позволяет нейтрализовать ее негативные последствия быстрее. Выглядят они следующим образом:
- соблюдение постоянной диеты;
- непрерывность лечения, даже в том случае, если симптомы болезни полностью исчезли;
- отказ от вредных привычек, способствующих угнетению защитных сил организма;
- соблюдение сроков и дозировок при приеме медикаментов.
Выполнение этих простых правил позволяет существенно ускорить восстановление и дает возможность практически полностью исключить развитие обострений. Астма является серьезной болезнью, избавиться от которой не так уж и просто, а ее последствия будут напоминать о себе еще достаточно долго. Однако при своевременном лечении и качественной реабилитации победить ее возможно, как и полностью восстановить организм.
источник