Сообщение гусик » Пт сен 25, 2009 14:26
мы недавно приобрели омрон. Я посмотрела сообщение выше и решила вставить свое. Не в обиду девочкам из Украины, для тех кто не понимает по украински.
Препараты, используемые для ингаляций
через небулайзеры:
1. Средства, расширяющие бронхи:
Фенотерол в форме готового раствора под торговым названием Беротек (Boehringer Ingelheim, Австрия) во флаконах по 20 мл в дозе 1 мг/мл.
Показаниями к применению Беротека являются: бронхиальная астма и хронический обструктивный бронхит, особенно в стадии обострения, а также острые бронхиты, сопровождающиеся бронхоспазмом. Доза на одну ингаляцию 1-2 мг беротека (1-2 мл), пик действия — 30 мин., длительность действия — 2-3 часа. Количество ингаляций в день зависит от сте-пени выраженности бронхоспазма. В период обострения, как правило, пациент ингалирует лекарство 3-4 раза в день, в период ремиссии — 1-2 раза в день или по потребности. При тяжелых приступах удушья рекомендуются частые ингаляции Беротека — каждые 20 минут в первый час, далее — с интервалом в 1 час до улучшения состояния, а потом — каждые 4 часа.
По бронходилятирующему эффекту Беротек превосходит сальбутамол приблизительно в 4 раза. Преимущество небулизированного b-2 агониста перед обычным, дозированным в аэрозольных баллончиках, в том, что первый создает существенно большие концентрации в мелких бронхах, в то время как основная доза второго оседает в ротовой полости и, всасываясь в кровь, вызывает сердцебиения, перебои в работе сердца, дрожание рук и повышает артериальное давление.
Кроме того, для эффективного действия баллонного ингалятора, необходимо задерживать дыхание после ингаляции на 10 секунд, что прак-тически невозможно в период приступа. При использовании небу-лайзера необходимость в этом отпадает в силу создания непрерывного потока аэрозоля с продолжительностью ингаляции 5-7 минут.
Особенно важно это свойство небулайзеров в лечении детской астмы, когда невозможно заставить ребёнка правильно выполнить технику ингаляции дозированного аэрозоля.
Для детей в комплекте компрессорных небулайзеров предусмотрены маски.
Сальбутамол в форме готового раствора под торговыми названиями Стери-Неб Саламол или Ген-сальбутамол в ампулах по 2,5 мл.
Показания к применению жидкого Сальбутамола такие же, как и для Беротека. Доза на 1 ингаляцию обычно составляет 2,5 мг Сальбутамола (1 ампула), но может колебаться: от 1/2 ампулы в лёгких случаях до 2 ампул (5 мг) при тяжёлых приступах одышки (пик действия 30-60мин., длительность действия — 4-6 часов). Количество ингаляций в день зависит от степени выраженности симптомов заболевания.
В период обострения, как правило, пациент ингалирует лекарство 3-4 раза в день, в период ремиссии — 1-2 раза в день или по потребности. При тяжёлых обострениях бронхиальной астмы рекомендуются частые ингаляции Сальбутамола — каждые 20 минут в первый час (вплоть до постоянной небулизации), далее — с интервалом в 1 час до выхода из приступа на фоне базисного лечения основного заболевания.
б) Комбинированные препараты.
Фенотерол, комбинированный с ипратропиума бромидом — торговое название Беродуал (Boehringer Ingelheim, Австрия). Выпускается во флаконах по 20 мл, 1мл раствора содержит 250 мкг ипратропиума бромида и 500 мкг фенотерола.
Во многих исследованиях было доказано преимущество комбинированной терапии по сравнению с монотерапией симпатомиметиками, особенно у лиц с очень выраженной бронхиальной обструкцией, страдающих хроническим обструктивным бронхитом в сочетании с брон-хиальной астмой. На ингаляцию берется 2-4 мл раствора Беродуала, в который добавляется 1-1,5 мл 0,9% раствора хлорида натрия.
Кратность применения — такая же как и для Сальбутамола.
Ипратропиум бромид — готовый раствор для ингаляций, торговое наз-вание — Атровент (Boehringer Ingelheim, Австрия), во флаконах по 20 мл, в 1мл раствора содержится 250 мкг ипратропиума бромида. Разовая доза через небулайзер — 500-1000 мкг, пик действия — 60-90 мин.
Бронхорасширяющий эффект продолжается до 5-6 часов. Основным показанием для назначения Атровента является хронический обструк-тивный бронхит. По бронхорасширяющему эффекту он несколько усту-пает Беротеку и Сальбутамолу, но основным достоинством терапии Атро-вентом является безопасность применения. Назначение Атровента не приводит к гипоксемии, гипокалиемии, практически отсутствуют побочные эффекты со стороны сердечно-сосудистой системы, что особенно ак-туально у пациентов страдающих ХОБЛ в сочетании с заболеваниями сердца и сосудов.
Уступает в бронхолитическом действии вышеперечисленным препаратам, но более доступен и дёшев. Показания к применению те же, что у Сальбутамола.
Для приготовления раствора для ингаляции необходимо взять 1 мл 25% раствора сульфата магния и добавить к нему 2 мл физиологического раствора.
2. Препараты, разжижающие мокроту
Лазолван (Boehringer Ingelheim, Австрия).
Раствор для ингаляций во флаконах по 100 мл. Является ингаляционным аналогом Бромгексина. Воздействуя непосредственно на бокаловидные клетки слизистой оболочки бронхов, увеличивает секрецию ими жидкого компонента мокроты, в результате чего снижается вязкость мокроты, облегчается ее откашливание и выведение ресничками эпителиальных клеток. Препарат показан при любых процессах в бронхах, когда имеется вязкая, трудноотделяемая мокрота — пневмониях, бронхитах, бронхиальной астме, муковисцидозе. В первую стадию ОРВИ — когда воспаление слизистых еще не сопровождается выделением секрета с ощущением сухости, жжения в трахее и бронхах, сухом кашле — применение Лазолвана помогает быстро преодолеть эти симптомы. Доза на ингаляцию: 2-3 мл раствора лазолвана 2-4 раза в день.
Флуимуцил. Действующее начало — ацетилцистеин. Он разрушает полимерные связи в компонентах мокроты, уменьшая ее вязкость.
Наиболее эффективное средство при бронхитах и муковисцидозе с обильной секрецией трудноотделяемой мокроты в том числе гнойного характера. Данный препарат не имеет смысла применять при «сухих» бронхитах и трахеитах со скудным количеством секрета. Стандартная доза на ингаляцию — 3 мл раствора флуимуцила (1 ампула) 2 раза в день.
Физиологический 0,9% раствор хлорида натрия или слабощелоч-ные минеральные воды типа «Боржоми», «Нарзан».
Хорошие средства при любых простудных заболеваниях и легких формах бронхита и астмы. Увлажняют слизистую оболочку на всем ее протяжении от ротоглотки до мелких бронхов, смягчая катаральные явления, и увеличивают жидкую часть бронхиального секрета. Берётся 3 мл раствора на ингаляцию (минеральную воду необходимо отстоять до дегазации). Применять 3-4 раза в день.
Гипертонический раствор NaCl (3 или 4%).
Главное показание к применению — вязкая мокрота в бронхах с невозможностью эффективно откашляться. Обладает мягким дезинфицирующим действием. Можно использовать при малом количестве секрета с целью получения мокроты для анализа, так называемая «индуцированная мокрота». С осторожностью следует применять у пациентов с бронхиальной аст-мой, т. к. часто провоцируется бронхоспазм. На ингаляцию используется 4-5 мл раствора 1-2 раза в день.
3. Антибактериальные средства
Флуимуцил-антибиотик.
Комбинированный препарат ацетилцистеина и тиамфеникола, антибиотика широкого спектра действия, к которому чувствительны главные возбудители респираторных заболеваний.
Рекомендуется при тонзиллитах, фарингитах, бронхитах бактериального происхождения, пневмониях, нагноительных заболеваниях лёгких — абсцессах, бронхоэктазах, муковисцидозе. Может быть использован для профилактики послеоперационных пневмоний у больных с постельным режимом. Для приготовления лечебного раствора 5 мл растворителя добавляют во флакон с сухим порошком препарата. На 1 ингаляцию берут половину полученного раствора. В лечебных целях препарат ингалируют 2 раза в сутки, в профилактических — 1 раз в день.
Гентамицин 4%.
Раствор выпускается в ампулах для инъекций по 2 мл. Его можно использовать и для ингаляций. Обладает активностью в отношении большой группы микроорганизмов. Особенно эффективен при обострении хронических гнойных бронхитов у ослабленных больных, курильщиков, стра-дающих сахарным диабетом. Ингалируется по 2 мл готового раствора Ген-тамицина 2 раза в день.
Диоксидин 0,5% раствор.
Дезинфицирующее средство широкого спектра действия. Его следует применять у пациентов с гнойными заболеваниями легких: бронхоэктазами, абсцессами. Доза: 3-4 мл раствора дважды в сутки.
Фурациллин.
Обладает умеренными дезинфицирующими свойствами. Наиболее целесообразны ингаляции с профилактической целью у больных ОРВИ, чтобы не допустить распространение инфекции вглубь бронхиального дерева. Предпочтительнее использовать готовый 0,02% раствор по 4 мл на ингаляцию 2 раза в день. Можно приготовить раствор самостоятельно. Для этого 1 таблетку Фурациллина растворяют в 100 мл стерильного раствора 0,9% NaCl.
4. Противовоспалительные средства
а) Глюкокортикостероиды
Будесонид, суспензия для ингаляций через небулайзер, выпускается под торговым названием Пульмикорт в пластиковых контейнерах по 2 мл в трех дозировках — 0,125 мг/мл, 0,25 мг/мл, 0,5 мг/мл. Основным показанием для назначения является бронхиальная астма. Суточная доза составляет от 1 до 20 мг в зависимости от фазы и степени тяжести заболевания.
б) Фитотерапия
Ротокан представляет собой экстракт из растений, обладающих противовоспалительными свойствами и традиционно использующихся в фитотерапии — ромашки, календулы и тысячелистника. Показан для лечения острых воспалительных заболеваний верхних и средних дыхательных путей. Раствор для ингаляций готовят путем разведения 1/2 чайной ложки ротокана в 100 мл физиологического раствора хлористого натрия. Лечебная доза: 3-4 мл 2-3 раза в день.
5. Противокашлевые средства
В случаях навязчивого сухого кашля как симптоматическое средство можно использовать ингаляции Лидокаина через небулайзер. Лидокаин, обладая местными анестезирующими свойствами, снижает чувствительность кашлевых рецепторов и эффективно подавляет кашлевой рефлекс. Наиболее частые показания к ингаляциям Лидокаина — вирусные трахеиты, ларингиты, рак лёгкого. Можно ингалировать 2% раствор Лидокаина, выпускаемый в ампулах по 2 мл дважды в день. При одновременном назначении нескольких препаратов следует соблюдать очередность. Первым ингалируется бронхорасширяющее средство, спустя 10-15 минут — отхаркивающее, затем, после отхождения мокроты, — противовоспалительное или дезинфицирующее.
Не рекомендуются для небулайзеров:
Все растворы, содержащие масла.
Суспензии и растворы, содержащие взвешенные частицы, в т. ч. отвары и настои трав.
Эуфиллин, папаверин, платифиллин, димедрол и им подобные средства, как не имеющие субстрата воздействия на слизистой оболочке.
При приготовлении растворов нужно соблюдать ряд правил:
Растворы для ингаляций должны быть приготовлены в стерильных условиях на основе 0,9% хлорида натрия в качестве растворителя. Не следует пользоваться водопроводной (даже кипяченой водой). Посуда, в которой готовится раствор, предварительно дезинфицируется путем кипячения.
Хранить приготовленный раствор нужно в холодильнике не более суток. Перед употреблением обязательно подогреть на водяной бане до температуры не менее 20 град. С
небулайзерная терапия, применение ингаляторов, правила ингаляции, профилактика и лечение бронхиальной астмы, бронхита, аллергии
Добавлено спустя 3 минуты 16 секунд:
И еще вдруг кому-нибудь пригодится — дезинфекция небулайзерой камеры и масок.
Растворы, рекомендуемые для обработки и дезинфекции
Лизетол АФ («Шальке и Майер», Германия) 4% 30°С
Виркон (КРКА, Словения) 2% 10 мин
Септодор Форте («Дорвет ЛТД», Израиль) 0,4% 10 мин
Пероксимед (Россия) 3% 30-120 мин
Гипохлорит натрия 0,5% 60 мин
Хлорамин (Россия) 3% 60 мин
Перекись водорода 3% 200мл/л 30мин/ 60°С
Лизафин 2% 15 мин
1% 60 мин
источник
Снять приступ АСТМЫ или СТЕНОЗА? Да запросто! Помочь в лечении БРОНХИТА? Да пожалуйста! Или мой верный незаменимый друг)
Всем привет! Сегодня я хочу рассказать вам о моем чудо-помощнике — ингаляторе OMRON NE-C24
Для начала разберемся,что же такое ингаляторы и для чего они нужны.
Ингалятор — это аппарат для введения лекарственных препаратов методом ингаляций. Наверное, каждый в детстве дышал над картошкой))) Это тоже были ингаляции, да-да! Представляете?))
Ингаляторы бывают нескольких видов:
- паровые (действие основано на эффекте испарения лекарства)
- ультразвуковые ( ингалятор распыляет лекарство в виде аэрозоля при помощи вибрации пластины на ультразвуковой частоте)
- компрессорные (с помощью сильного потока воздуха компрессор формирует аэрозольное облако из лекарства)
Ингалятор OMRON относится к третье группе — компрессорных ингаляторов.
Как этот чудо-прибор появился у меня дома? Наверное, как и у большинства современных родителей)). У меня родилась дочь) И однажды она заболела. Чтобы вылечить кашель, нам посоветовали приобрести ингалятор (их так же называют небулайзеры). Наш выбор пал на OMRON по нескольким причинам:
— У него ярко-желтый цвет, что привлекало моего ребенка. Так же для привлечения детского внимания в комплекте идут игрушки-мишки
— Почти бесшумная работа ингалятора. Да, есть небольшое жужжание, но оно не пугало ребенка, а это немаловажно.
— Цена. Если промониторить разброс цен на ингаляторы, OMRON будет где-то посередине. Цена не должна вас пугать, ингалятор не раз пригодится вам, и оправдает свою стоимость сполна!
Итак, мы купили ингалятор! Ребенок успешно вылечен. После небулайзером мы пользовались примерно раз в полгода. У нас было уже двое детей и он стал применяться чаще. Но всю его прелесть и необходимость я ощутила, когда столкнулась со стенозом.
Однажды ночью сын проснулся с лающим кашлем, осипшим голосом и почти невозможностью вдохнуть. Это страшные минуты. Стеноз! Не в самом худшем его проявлении, но от этого он не краше. «Скорая помощь» сделала спасительный укол гормонов и посоветовала помочь сыну ингаляциями с Пульмикортом. Чем я и занялась. В ту ночь OMRON оказался самым незаменимым предметом в квартире.
А потом заболела я. Кашляла долго, лечение не помогало, как впоследствии оказалось — лечили не от того. Приступы удушья преследовали меня круглосуточно. Я могла выйти на улицу и начать задыхаться. Начать уборку дома и снова ощутить приступ, просыпалась ночью от невозможности дышать. Никому такого не пожелаю! Астма — это очень страшно. И только OMRON и Беродуал мне помогали снять эти ужасные приступы! Так и сидела я дома в обнимку с ингалятором, пока не попала в больницу. Там, кстати, в каждой палате стоит ингалятор OMRON. Подробнее о пульмонологическом отделении вы можете прочитать здесь. О лекарстве, избавившем меня от приступов, я писала здесь.
Если вы всё еще думаете, нужен ли вам дома ингалятор, то не сомневайтесь- НУЖЕН! Он пригодится в любом случае, не вам, так вашим детям. Сейчас очень распространены болезни легких, к сожалению. И лучше иметь под рукой ингалятор, чем не иметь)) Проверено на собственном опыте)
источник
Здравствуйте. Кто действительно устал от задыханий и спазмов,хочу сказать свое мнение на счет лечения заболевания легких. С 5 лет начались задышки,потом все хуже и хуже,и так было 20 лет. Ездила в соляные пещеры-помогали,но не надолго(на полгода,и то брызгала,чтобы снять удушье,по ночам),посадили даже на гармоны,так как одно время вообще было тяжко.брызгала из месяц,а легкие будто сжимались после них и сердце билось до 130 уд-мин,похудела на 5 кг. потом их бросила. Вообщем,это я к чему,кто задыхался и болеет,знает как это тяжело,когда не хватает кислорода,мне ставили хронический бронхит с астматическим компонентом, единственное,до чего я дошла,сколько искала и читала кучу книг и статей а интернете,1 человек мне порекомендовал(сам не болел,но слышал,что помогает) заниматься по Бутейко. Я сначала подумала,какая гимнастика и чем она поможжет,когда я так много хожу по врачам,езжу за границу,в пещеры, и никто ничего подобного,про правильное дыхание не говорит. Вообщем,подошла к этому вопросу серьезно,нашла методиста,именно его,а не обращаться в центры,там не тому учат. и начала заниматься. Что хочу сказать,интересовалась у 1 женщины,которая болеет астмой,она уже все гимнастики попередлала, сказала,что Бутейко ей «не момог».Когда я начала заниматься,я поняла,что она просто не правильно делала ее,и вообще не поняла смысла этой гимнастики. А смысл ее не в задержке дыхания,до посинения,а в регулярных тренировках,которые минимум надо проделать 4 месяца каждый день,по 2,3 раза. Я хотела здоровья,и я занималась. Попробуйте,кто хочет здоровья -лениться не будет! Он был человек просто наиумнейший. Простое открытие,которое помогло стольким людям и мне, в том числе.Был бы он жив,я бы ему в ноги поклонилась за то,что он открыл и доказал людям. Всем счастья и выздоровления!
Бесфильтровая Система Очистки Воздуха «Eagle 5000». Она способна не только предупредить возникновение плесени и грибков, но и ликвидировать очаги поражения в любых помещениях!
http://qwstb.com/go?prod=300&aff=zhenya9525
Вы не думайте что АСТМА у всех одинакова и лечить надо всех одинаково. Очень много заболеваний которые сопровождаются АСТМАтическими приступами.
НЕРВНОСТЕНИЯ
КИШЕЧНЫЕ ПАРАЗИТЫ
АЛЛЕРГИЯ ПИЩЕВАЯ, БЫТОВАЯ,ПЫЛЬЦОВАЯ
ПИЩЕВАЯ НЕПЕРЕНОСИМОСТЬ
ДИЗБАКТЕРИОЗ
ИНТАКСИКАЦИЯ
Так , что нужно сначала наити и устранить заболевание потому, что астма это реакция нашего оганизма на перегрузку. Т.Е. сопровождающий фактор.
Моему сыну 8 лет, в 1,9 месяцев начали прием пульмикорта, сейчас серетид, ежедневно, 2р/д, очень хочу обратиться за помощью к нетрадиционной медицине, если это возможно, без выезда, т.к. нет возможности, в китайскую медицину верю у них там долгожителей много. с чего начать как к ним обратиться?
Здравствуйте, моему сыну 8 лет, астма началась с того что с 2 мес. начали смесь «НАН», затем сильнейший диатез пошел, не могли смесь подобрать, помогло от диатеза козье молоко с 7мес. козье молоко, в 1,2 мес. заболели бронхитом обструктивным, далее через некоторое время опять бронхит, в мае аллергический конъюктивит, а в 1,9 астма и прием гормонов ежедневно до сих пор, т.к. другого лечения не знаем.И на фоне этого лечения одышки и ингаляции с беродуалом. Помогите, если сможите? Пожалуйста.
Как луч надежды, оставлю здесь свой отзыв — как я излечилась от астмы, когда мне было 12 лет, в 1998 году. Болела бронхиальной астмой с 5-летнего возраста,то есть 7 лет. Острый бронхит, рецидивирующий бронхит, обструктивный бронхит, бронхиальная астма — этот путь прошла я за два года. Приступы удушья происходили почти каждую ночь, летом в сухую погоду более-меннее спокойноя жизнь длилась от 1,5 до 2 месяцев. В другое время года без приступов бывали лишь 2-3 дня в месяц! Все эти семь лет родители активно лечили меня — методами официальной медицины, с больницами, уколами, ингаляторами, и методами народной медицины — травками,заговорами,молитвами. К сожалению, эти усилия не давали результата, болезнь лишь усиливалась. Ночью, во время приступов, меня, почти подростка они носили на руках. было очень тяжело не только мне. И в октябре 1998 года, в продолжение наших поисков, мы приехали в Киев, в клинику хронофитотерапии(или фитохронотерапии — уже не помню точно)»Резонанс». Мне назначили месячный курс лечения.
Это было похоже на чудо! В течение одной(!) недели приступы сначала стали легче и короче, потом. исчезли совсем! Возникала лишь легкая одышка и сердцебиение при волнении или быстрой ходьбе. Мы были очень, очень рады. и решили, что на этом лечение можно прекратить:) в течение последующего месяца(декабрь 1998г) было несколько приступов, и мы снова поехали в клинику. Там нам напомнили, что для стойкого излечивающего эффекта нам нужно как минимум 3-месячный курс. Далее я лечилась еще 4 месяца, уже без сбоев. Через полтора месяца я уже смогла посещать уроки физкультуры! Приступов больше не было! Пусть хранит Бог этих врачей! Я снова стала обычным ребенком, смогла заниматься своими любимыми бальными танцами! Да, я с детства приучена внимательно относиться внимательно к своему здоровью, но с бронхиальной астмой я попрощалась навсегда! Чего желаю и всем остальным участникам и участницам денной темы!
источник
Разумеется, вопрос не имеет однозначного ответа. Все существующие модели имеют свои плюсы и минусы, свои нюансы, ориентацию на те или иные категории пациентов.
Тем не менее, при лечении бронхиальной астмы, как и хронического обструктивного бронхита, следует учесть несколько принципиальных моментов:
- Следует обратить внимание на размер продуцируемых частиц и процент частиц оптимального размера в общем объеме аэрозоля. Оптимален размер 2-2,5 микрон , приемлем — до 5 микрон . Именно эти частицы максимально эффективно оседают в мелких бронхах и альвеолах. Более мелкие частицы, попадая в легкие при вдохе, при выдохе вылетают обратно. Более крупные частицы оседают в крупных бронхах, трахее, носоглотке.
- Для лечения бронхиальной астмы часто применяются достаточно дорогостоящие лекарства, а небулалйзеры имеют такую характеристику, как потери препарата на выдохе. Это — то количество приобретенного Вами лекарства, которое во время ингаляции не попало в легкие пациента, а, в прямом смысле, вылетело «в трубу». Простые (прямоточные) распылители (небулайзеры) имеют потери до 60-65% . Небулайзеры с клапанами вдоха-выдоха (управляемые дыханием, активируемые вдохом) — 25-35% ( при правильном использовании ). Небулайзеры с устройствами прерывания потока (кнопки, экономайзеры) — до 10% (тоже при правильном использовании ).
- К сожалению, процесс лечения бронхиальной астмы очень длительный. А распылители (кстати, именно они называются небулайзерами , а, в комплекте с компрессором, трубкой, маской и т.п. образуют ингаляционный прибор ) имеют вполне определенный срок службы, по истечении которого отверстие в распылителе «разрабатывается» и прибор начинает производить все более крупные частицы, которые не доходят до «места назначения». Причем, пациент при ингаляции не замечает никаких изменений — «процесс» идет, аэрозоль образуется, препарат «уходит». Но эффективность лечения снижается, риск побочных эффектов возрастает. Простейшие модели требуют смены распылителя каждые 2-3 месяца, но есть модели, которые служат и год и, даже, 3 года.
К сожалению, многие продавцы и, даже, производители не афишируют некоторые принципиальные характеристики небулайзеров (особенно, если они проигрывают конкурентам).
Теперь — более конкретно по этим пунктам.
- По первому пункту оптимальны приборы производства фирм PARI (Германия) OMRON (Япония). Это совсем не значит, что другие небулайзеры не годятся для лечения бронхиальной астмы, мы ведем речь лишь о максимальном приближении к оптимальным параметрам.
- По второму пункту следует учесть несколько моментов:
— клапаны вдоха-выдоха и прерыватели потока влияют только на экономию лекарства при проведении ингаляции;
— при использовании маски (за исключением некоторых масок PARI) эффект от наличия клапанов сводится к нулю . Поэтому, выбирая небулайзер для детей (пациентов престарелого возраста или находящихся в тяжелом состоянии, которые не могут или не хотят дышать через мундштук) на клапанах можно сэкономить без ущерба для качества лечения;
— использование прерывателей потока принесет эффект только при синхронизации нажатий на кнопку (или экономайзер) и вдохов-выдохов. Это требует некоторых навыков и, разумеется, невозможно для категорий пациентов, перечисленных в предыдущем пункте.
Еще несколько заключительных замечаний:
- обязательно ознакомьтесь с «Правилами ухода за небулайзером в домашних условиях»;
- несмотря на заявления некоторых производителей, многие распылители совместимы с компрессорами других фирм. Это позволит с минимумом затрат подобрать оптимальный для Вас комплект ;
- приобретя сначала менее дорогой вариант, Вы со временем сможете приобрести к нему более качественный распылитель, если возникнет необходимость в нем;
- чем проще небулайзер, тем (в общем случае) дольше будут проходить ингаляции. Среднее время ингаляций обычно составляет от 5 минут до получаса .
источник
Хотите использовать небулайзер? Отзыв об ингаляторах всех фирм-производителей. Узнайте, какие лекарства нужны и как пользоваться небулайзером
На сегодняшний день ингаляционная терапия широко используется в лечении различных заболеваний дыхательных путей. И если еще пару десятков лет назад для этого необходимо было посещать специализированные кабинеты при медицинском учреждении, то сейчас все значительно проще. Достаточно приобрести небулайзер и проводить лечение в комфортных домашних условиях.
Истоки ингаляционной терапии уходят в далекое прошлое, а точнее во времена существования античных цивилизаций Индии, Китая, Египта и Среднего Востока. Уже тогда вдыхание паров эвкалипта, ментола и других лекарственных растений использовалось для лечения различных недугов дыхательных путей. Подтверждением этому стали труды Галена и Гиппократа, в которых упоминается об ингаляциях ароматных дымов растений. Что же касается небулайзеров, то первый из них был создан Сэлес-Гиронсом во Франции в 1859 году. Принцип работы устройства заключался в использовании давления для распыления жидкого медикаментозного препарата.
Позже, в 1874 году аппарат для ингаляции данного типа получил своё официальное название, происходящее от латинского слова “nebula” (облако, туман). Внешне устройство даже отдаленно не походило на современный небулайзер, отзыв о котором мы сегодня можем прочитать на любом сайте с медицинской тематикой, однако идентичность продукции – аэрозоля из жидкого лекарства бесспорна. Прошло более чем полтора века, пока в наших домашних аптечках появились компактные и мощные приборы для ингаляции. За этот длительный период конструкторам пришлось немало потрудиться, чтобы процесс лечения даже обычной простуды был простым и комфортным.
Основным назначением ингаляционных приборов данного типа является неотложная терапия при обострении такого заболевания, как бронхиальная астма. Во время приступа удушья, свойственного этой болезни, для снятия спазма бронхов больному нужно получить дозу лекарства большую, чем при повседневной терапии. Быстро доставить препарат непосредственно в альвеолы способен только небулайзер, отзыв же пациентов свидетельствует о том, что улучшение состояния наблюдается уже через 2-3 минуты. Так же, как и при астме, эффективно использование устройства и при ХОБЛ, когда необходимо длительное применение отхаркивающих и бронхорасширяющих лекарств. Прием таких медикаментов в таблетированной форме или в суспензии может негативно отразиться на состоянии других органов пациента, например, печени и желудке. Стоит отметить и то, что небулайзер, отзыв педиатров это подтверждает, просто незаменим для лечения многих заболеваний дыхательных путей, в том числе и плановой терапии бронхиальной астмы у деток. Для многих мамочек, у которых малыши часто болеют ОРВИ, этот прибор стал неотъемлемым атрибутом домашней аптечки. На сегодняшний день он является единственным способом доставки медикамента непосредственно в очаг болезни.
Всем известно, что часто заболевания дыхательных путей сопровождаются повышением температуры тела. Такая реакция организма свидетельствует о борьбе иммунной системы с чужеродными микроорганизмами – возбудителями болезни, помочь при которой мы должны с помощью медикаментозных препаратов. Поэтому у многих пациентов при назначении ингаляционной терапии возникает вопрос о том, можно ли использовать небулайзер при температуре. Однако врачи, пытаясь не навредить здоровью пациента и собственной репутации, часто отвечают отрицательно и отменяют эту процедуру даже при стационарном лечении. И их вполне можно понять, ведь особенности организма пациента могут спровоцировать проявление самых непредсказуемых реакций. Что же касается мнения производителей приборов, то они более лояльны в этом вопросе. Общие рекомендации в большинстве инструкций по эксплуатации информируют о запрете процедуры больным с температурой тела выше 37,5 о . И, казалось бы, все это правильно, но с практикой и опытом не поспоришь. Бывают критические ситуации, когда небулайзер для ингаляций становится единственным спасением не только здоровья пациента, но и его жизни.
Список препаратов, использующихся в ингаляционной терапии, достаточно велик. Он систематически пополняется новыми лекарствами, поэтому целесообразней весь этот перечень медикаментов рассматривать по фармакогруппам. Так, для разжижения мокроты, оседающей на слизистых оболочках дыхательных путей, и улучшения отхаркивания применяются мукорегуляторы и муколитики. К этой группе относятся такие лекарства для небулайзера, как «Лазолван», «Амброгексал», «Флуимуцил» и другие. В качестве бронходилятаторов, снимающих спазм бронхов и способствующих их расширению, часто используются лекарства «Вентолин», «Беродуал», «Саламол» и «Беротек». Еще одной фармакогруппой медикаментов, которая часто используется в ингаляционной терапии, являются глюкокортикоиды. Эти гормональные препараты, такие как лекарство «Пульмокорт», обладают хорошим противоотечным и противовоспалительным действием. Кроме того, благодаря способу доставки действующего вещества непосредственно в очаг заболевания, в качества лекарства для небулайзера может быть использован и антибиотик. Заключительную позицию в списке препаратов для ингаляционной терапии занимаю солевые и щелочные растворы, такие как минеральная вода «Боржоми» и физиологический раствор. Каждый из этих компонентов может быть как основным средством для лечения, так и растворителем для других медикаментов.
Конечно, назначать препараты и давать детальную консультацию о правилах их использования должен непосредственно лечащий врач. Но если такая информативная беседа, по каким-либо причинам не состоялось, инициативу следует взять в собственные руки.
Во-первых, обязательно следует помнить о том, что многие лекарства для небулайзеров выпускаются производителями в виде специальных готовых к использованию растворов. Если назначенного медикамента в нужной форме нет в наличии, необходимо проконсультироваться с фармацевтом о возможности использования для ингаляции концентрированных лекарств. Как правило, в таком случае необходимо вместе с лекарством приобрести физиологический раствор, который в последующем будет использован в качестве растворителя. Не стоит с этой целью наливать дистиллированную воду в небулайзер, отзыв многих, кто допускал такую ошибку, свидетельствует о возможности возникновения бронхоспазмов.
В-третьих, независимо от того, в каком виде были куплены лекарства для небулайзера, в готовом растворе или концентрированных каплях, хранить их нужно в холодильнике. После того как аптечная упаковка была вскрыта, препараты должны быть использованы в течение 14 дней. Каждый раз перед применением их следует подогревать до комнатной температуры.
Среди людей, часто занимающихся самолечением, бытует мнение, что навредить ингаляцией ароматных масел при любой болезни нельзя. Но это далеко не так. В инструкции производителей четко написано о том, что если используется небулайзер, применение в качестве лекарства для ингаляций масел и препаратов, в основе которых они имеются, строго запрещено. Для преобразования таких веществ в аэрозоль можно использовать лишь паровые приборы, производящие крупнодисперсные частицы, которые осядут на слизистых оболочках дыхательных путей. Если же проигнорировать данное предостережение и сделать такую ингаляцию с помощью небулайзера, реакция организма может быть непредсказуемой. Мелкие частицы такого аэрозоля могут проникнуть в легкие и закупорить проходы. Следствием такой беспечности может стать масляная пневмония, требующая длительного и дорогостоящего лечения. Не стоит выпускать из виду и возможность проявления аллергических реакций после такой процедуры, на избыток лекарственного средства на оболочках бронхов и в легких.
Самая распространенная ошибка многих больных, которые используют небулайзер при кашле, заключается в неправильно подобранных препаратах, вследствие самолечения или ошибочного диагностирования заболевания. Как правило, «виновником» неэффективности лечения становится, конечно же, ингалятор, а заболевание дальше распространяется в организме и приводит к тяжелым осложнениям. Чтобы избежать такой ситуации, перед началом лечения следует проконсультироваться с врачом и установить правильный диагноз респираторного заболевания. В случае необходимости больному необходимо будет сдать общий анализ крови, по которому специалист сможет точно диагностировать этиологию болезни и назначить правильное медикаментозное лечение.
Для того чтобы лечение было эффективным, совсем не достаточно только приобрести ингалятор и лекарства. Важно знать, как правильно проводить эту процедуру и какие меры безопасности необходимо соблюсти, для того чтобы не ухудшить состояние больного. Конечно, каждый тип ингалятора имеет свои индивидуальные особенности, поэтому прежде чем его использовать, следует прочесть инструкцию по эксплуатации от производителя. Однако есть и масса общих рекомендаций, которых следует придерживаться, независимо от вида устройства.
Во-первых, во время ингаляции нужно сесть как можно удобнее, чтобы не отвлекаться на дискомфорт. Спину следует держать прямо, это позволит набирать в легкие большой объем лечебного аэрозоля, ну и, конечно же, не сбивать дыхание разговором.
В-третьих, не стоит экспериментировать и в качестве растворителя использовать любую жидкость, предпочтение должно быть отдано физиологическому раствору. Кроме того, заправка ингаляционного устройства должна осуществляться стерильными дозаторами (одноразовыми шприцами и иглами), не более чем за 5 минут перед тем, как пользоваться небулайзером.
В-четвертых, поток рабочего газа рекомендуется устанавливать в диапазоне от 6 до 10 литров в минуту, при более высокой скорости следует сократить время сеанса ингаляции. В компрессорных ингаляторах этот параметр уже задан.
В-пятых, во время процедуры особое внимание следует сконцентрировать на дыхании, медленно и глубоко вдыхая аэрозоль через рот. Лечебный эффект от процедуры будет лучше, если перед каждым выдохом постараться на пару секунд задержать дыхание. Если используется небулайзер для детей, то желательно применять маску, которая должна плотно прилегать к личику крохи, это существенно облегчит ингаляцию. Особенно это актуально для самых маленьких карапузов.
Каждый класс небулайзеров имеет свой срок эксплуатации, и для того чтобы устройство качественно работало указанный период времени, следует четко соблюдать условия хранения. Поэтому после каждой ингаляции съемные комплектующие устройства необходимо промыть чистой водой и просушить. Такие правила гигиены позволят предотвратить кристаллизацию препаратов и бактериальное загрязнение на внутренних поверхностях небулайзера. Кроме того, если в семье ингаляцию делают несколько человек, то после каждого использования следует производить дополнительную чистку и дезинфекцию. Хранить устройство желательно в разобранном виде, для повышения сохранности комплектующих узлов. Внимание стоит обратить и на то, что даже лучшие небулайзеры требуют своевременной замены воздушных фильтров. И если этого не делать в сроки, предусмотренные инструкцией, функциональность и износостойкость прибора существенно снижается. Поэтому крайне важно не пренебрегать вышеописанными рекомендациями, ведь они смогут продлить период использования устройства.
Рассуждать о том, какой небулайзер хороший, а какой не очень, не совсем правильно, так как каждая модель имеет свои преимущества и недостатки. Поэтому подбирая для собственных домочадцев ингалятор, следует обратить внимание на основные технические характеристики, в которых попробуем более детально разобраться. Итак, первый критерий, требующий рассмотрения, конечно же, тип устройства. Это может быть ультразвуковой, компрессорный и электронно-сетчатый (мэш) небулайзер. Каждый из них имеет различную степень качества доставки препарата в дыхательные пути.
Приобретая первый, следует учесть тот факт, что под действием ультразвуковых волн многие препараты подвергаются разрушению. Поэтому, если подбирается небулайзер для систематического домашнего использования, предпочтение лучше отдать компрессорным и мэш-ингаляторам. Вторым критерием выбора является такой показатель, как остаточный объем лекарственного раствора. До того как пользоваться небулайзером, все строго отмеряют дозу препарата, однако не все устройства способны преобразовать жидкость в аэрозоль в полном объеме. Как правило, в камерах ультразвуковых и компрессорных небулайзеров остается часть лекарства даже после проведения ингаляции. В новых мэш-устройствах таких проблем нет, поэтому их называют наиболее эффективными ингаляторами современности. Казалось бы, такой небулайзер самый лучший и не стоит рассматривать другие варианты, однако и у него есть существенный недостаток – высокая стоимость.
Небулайзеры достаточно давно используются в современной медицине, поэтому многие производители уже успели заслужить уважение потребителей. Одной из таких компаний, занимающейся выпуском медицинского оборудования, в том числе и ингаляторов, является «Омрон». Кроме надежности, проверенной годами, для устройств этого производителя характерны дополнительные характеристики повышенного комфорта. Например, небулайзер «Омрон» обладает низким уровнем шума, что позволяет делать ингаляцию даже новорожденным. Кроме того, практически все модели этой торговой марки очень компактны, поэтому их удобно хранить в домашних условиях. Что касается спектра лекарств, которые можно применять, используя небулайзер «Омрон», то он достаточно широк, что является еще одним неоспоримым преимуществом прибора.
источник
1. Чем отличается «небулайзер» от «ингалятора»?
Небулайзер – это вид ингалятора, который производит аэрозольс размером частиц менее 5 микрон для лечения всех отделов дыхательной системы. «Ингалятор» — более широкое понятие. К ингаляторам относятся и паровые приборы, и небулайзеры.
2. Насколько эффективна ингаляция с небулайзером, чем она отличается от остальных методов лечения?
При небулайзернойтерапии лекарство напрямую попадает в дыхательные пути, происходит лучшая всасываемость лекарства, действует быстро и эффективно, отсутствуют или минимальны побочные действия. Ингаляции небулайзером — самый современный и эффективный способ лечения кашля и других заболеваний нижних отделов дыхательной системы у детей и взрослых.
3. При каких болезнях рекомендована небулайзерная терапия?
Небулайзерная терапия применяется при лечении сухого кашля, ОРВИ, заложенности носа, обструктивном бронхите, бронхиальной астме, пневмонии, ложном крупе и других бронхо-легочных заболеваниях.
4. Какой эффект оказывает небулайзерная терапия?
Все зависит от того, какой препарат используется. Это может быть бронхорасширяющее, противоотечное, муколитическое, антисептическое действие — все зависит от назначения врача и решаемой проблемы.
5. Можно ли применять небулайзерную терапию для профилактики? Например, бронхита нет, есть сухой кашель.
Если есть кашель, то состояние болезни уже присутствует и нужен небулайзер. Если же признаки заболевания отсутствуют, то и ребенок совершенно здоров, и лишнее лечение ни к чему. Приобретите увлажнитель воздуха для создания благотворного климата в детской, это важно.
6. Подойдет ли небулайзерная терапия для лечения боли в горле, насморке?
Насморк относится к заболеваниям верхних дыхательных путей. Если используется небулайзер с физраствором, и для ингаляции через небулайзер применяется маска, то разжижается мокрота в носоглотке, поэтому, да, помогает.
7. Почему именно детям показана небулайзерная терапия?
Дети часто отказываются пить лекарство, потому что оно невкусное. Кроме того, нередки аллергические реакции на прием суспензий и сиропов. Небулайзерная терапия широко применяется педиатрами для облегчения симптомов заболевания, так как этот метод позволяет доставить лекарство напрямую в больной орган, избежав побочного воздействия.
8. С какого возраста можно использовать небулайзер?
Небулайзерная терапия подходит для детей с рождения по назначению врача.
9. Ребенок боится ингалятора, что делать?
Приобретите модель, созданную специально для детей! Это может быть небулайзер-игрушка от швейцарского производителя B.Well PRO-115 — в виде паровозика или модель компрессорного небулайзера MED-125 с пониженным уровнем шума. В комплектацию обоих приборов входят детская и младенческая маска, а также наклейки с забавными зверушками, которые развлекут ребенка, позволяет «подружиться» с прибором.
10. Есть ли противопоказания? Какие?
Небулайзерную терапию не рекомендуется проводить при повышенной температуре. Помните, небулайзерная терапия должна назначаться врачом.
11. Как быстро следует ожидать эффект от небулайзерной терапии, через какое время должно наступить выздоровление?
Эффект терпаии зависит от заболевания и назначенного препарата. Например, при использовании гормонального препарата эффект заметен сразу.Симптомы заболевания «снимаются», как только ребенку проводится процедура с небулайзером
Выздоровление при использовании небулайзера наступает в среднем 1.5-2 раза быстрее, чем без его использования.
12. Какие лекарства можно использовать для ингаляций с небулайзером?
Все лекарственные препараты, предназначенные для небулайзерной терапии. Масла и отвары трав использовать в небулайзере нельзя! Помните, лекарство должен назначать врач.
13. Врач назначил ингаляции небулайзером 3 раза в день по 10 минут, но ингалятор распыляет лекарство быстрее/медленнее, что делать?
источник

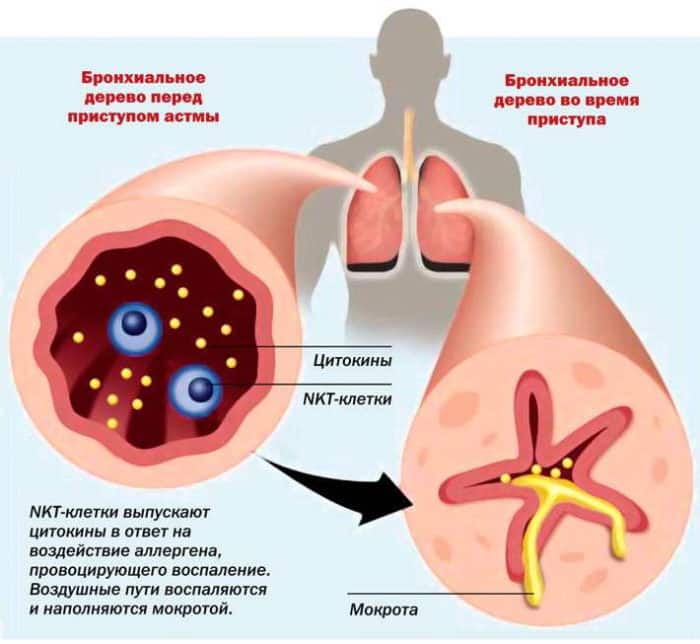
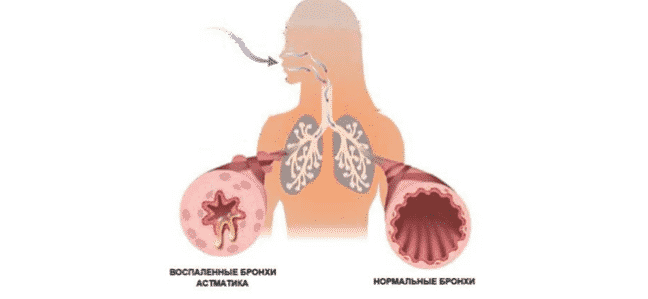
Бронхиальная астма — широко распространённый хронический недуг. Крайне трудно излечиться от данной болезни полностью. По этой причине больные вынуждены всегда принимать лекарства. Очень популярно лечение бронхиальной астмы ингаляциями.
Хорошо себя зарекомендовали ингаляции, которые делаются через небулайзер. Здесь медикамент трансформируется в небольшие частички, которые быстро и полностью проникают к бронхам. Небулайзерная терапия подходит как для лечения, так и для профилактики.
Небулайзер — особый прибор для астматиков. Он разбивает лекарство на молекулы, которые наподобие облака проникают к бронхам. При этом пищеварительный тракт не затрагивается. С помощью небулайзерной терапии удаётся добиться нужного эффекта: приступ удушья полностью снимается.
Небулайзер позволяет делать ингаляции при бронхиальной астме в условиях дома. Если потребуется, таким прибором удастся воспользоваться и при наличии иных патологий, связанных с органами дыхания. Это, к примеру, ангина, ларингит, фарингит, обычная простуда.
Небулайзер при астме зарекомендовал себя исключительно с положительной стороны. В число главных преимуществ данного устройства входят следующие:
- пресечение удушья происходит очень быстро;
- препарат рекомендуется применять в случае сложной формы астмы;
- во время ингаляции не требуется координировать дыхание;
- почти не затрагиваются другие системы и органы;
- если требуется, можно прибавить больше лекарства;
- прибор не вызывает сложностей в использовании.
Использование небулайзера в домашних условиях имеет свои особенности. Здесь крайне важно делать следующее.
- По завершении процедуры необходимо хорошо вымыть и просушить ёмкость для растворов, равно как и трубки с мундштуком.
- Ингаляционные глюкокортикостероиды для лечения бронхиальной астмы имеют очень высокую концентрацию. Поэтому после их применения следует прополоскать ротовую полость и ополоснуть лицо.
Проведение лечения таким способом, как ингаляции небулайзером, при бронхиальной астме рекомендовано в следующих случаях:
- невозможно другим способом доставить медикамент в дыхательные пути (к примеру, в детском возрасте и при немощности больного карманный прибор использовать сложно);
- работа лёгких нарушена очень сильно;
- имеется потребность в получении большой дозы медикамента, однако важно, чтобы в такой момент на организм было оказано наименьшее влияние;
- больной имеет астматический статус;
- имеется потребность в систематическом увлажнении слизистой носа и горла;
- астматические приступы продолжаются длительное время;
- по тем или иным причинам неудобно использовать иные ингаляторы.
Но в некоторых случаях такое устройство применять нельзя:
- чрезмерно пересушены слизистые;
- долгие приступы удушья;
- возраст младше семи лет;
- при потере сознания;
- не представляется возможности проверить периодичность вдохов и количество нажатий на ингалятор;
- требуется ввести в бронхи очень много лекарства.
Данный аппарат для астматиков предлагается в нескольких исполнениях.
- Ультразвуковой — жидкость превращается в аэрозоль под влиянием волны ультразвука, которую создаёт генератор.
- Компрессионный — препарат подаётся во время вдоха.
- Электронно-сетчатый — лекарство видоизменяется в аэрозоль под влиянием мембраны, которая вибрирует.
Оптимальный вариант удастся подобрать при наличии заболевания любой формы. Главное, предварительно проконсультироваться с врачем-пульмонологом.
Наверняка каждый человек, который страдает от бронхиальной астмы, желает знать, какой небулайзер лучше. Здесь важно понять, что зависит непосредственно от особенностей протекания заболевания и от того, каким лекарством дышит пациент. Поэтому прежде чем совершить покупку, нужно скрупулёзно изучить следующее:
- размер частиц препарата в аэрозольном исполнении;
- совместимость с разными лекарствами;
- возможность автономной эксплуатации;
- комплектация.
Внимание! На продолжительность ингаляции при бронхиальной астме небулайзером влияют особенности конструкции прибора. Чем изделие проще, тем меньше времени уйдёт на процедуру. В среднем данный процесс занимает от пяти минут до получаса.
Прежде всего, придаётся значение величине аэрозольных частиц. Этот момент крайне актуален, если предполагается применение ультразвукового устройства. Такое оборудование не имеет функции настройки размеров распыляемых молекул.
Доктора нередко используют специфические топические кортикостероидные препараты. В ультразвуковых установках их применять запрещено. Если в дыхательных путях есть инфекция, то такое оборудование тоже нельзя применять. Предварительно следует избавиться от инфекции. С этой целью принимаются антибиотики.
Специалисты рекомендуют покупать прибор, который позволяет получить молекулы величиной в два-шесть мкм. Они наиболее быстро попадают в верхние дыхательные пути. Более крупные или чрезмерно мелкие молекулы зачастую не проникают достаточно глубоко. В итоге не достигается требуемый эффект.
Когда устройство приобретается для ребёнка, оно обязательно должно комплектоваться респираторной маской. Она ограничит распыление состава вне обрабатываемого участка. Если болезнь протекает в сложной форме, то разумнее остановить выбор на приборе, который способен функционировать в автономном режиме.
Важно! Вне зависимости от надёжности прибора со временем его придётся заменить. Эксплуатационный срок составляет в среднем сто процедур. Чем этот показатель больше, тем в более крупную сумму обойдётся изделие.
При заболевании бронхиальной астмой терапия иногда длится долгие годы. Благо, смеси и растворы для ингаляций небулайзером предлагаются в очень широком ассортименте. Чтобы не допустить неприятных последствий, подбирать медикаменты следует с особой осторожностью. Чаще всего прописываются такие препараты:
- бронходилататоры (люголь, беродуал и другие);
- натрий хлорид в разбавленном виде;
- ИГКС (флутиказон, будесонид);
- регуляторы мембран тучных клеток;
- муколитики (флуимуцил, лазолван и другие);
- противомикробные средства (при обнаружении инфекции).
Предназначены для пресечения легкого приступа. Эффект быстрый, однако не длительный. Важно строго соблюдать инструкцию по применению.
Ингаляционные кортикостероиды при бронхиальной астме способствуют сокращению гипрерреактивности бронхов и улучшению работы лёгких. Рекомендованы в случае наличия патологии второй степени тяжести.
Признаны хорошим средством профилактики. В случае приступа малоэффективны. Могут назначаться для лечения детей.
Снимают отёк и помогают отойти мокроте. Подходят в качестве профилактической меры.
С помощью некоторых средств ингаляции разного вида при бронхиальной астме делать нельзя:
- папаверин, эуфиллин и схожие с ними продукты;
- составы, которые содержат различные масла;
- настойки трав.
Содовый состав можно применять исключительно после получения консультации у компетентного доктора. Если медикамент вскрыли более суток назад, то от его использования лучше отказаться. Разбавлять состав минералкой или кипячёной водой из-под крана запрещено. Это может привести к отёку слизистой.
Внимание! Неправильно подобранное лекарство может спровоцировать ухудшение состояние здоровья пациента.
Есть состояния, при наличии которых ингаляции делать запрещено:
- гипертония;
- очень высокая температура, причём без видимых на то причин;
- обострение (приступы случаются минимум два раза в неделю);
- в дыхательной системе развился гнойный абсцесс;
- нередко случаются кровотечения из носа или/и лёгких;
- есть болезнь, относящаяся к сердечной мышце.
Берегите себя и своих близких! Пожалуйста, обязательно поделитесь этим полезным материалом в социальных сетях, чтобы о нём узнало больше людей.
источник
Бронхиальная астма – это хроническое заболевание, которое может привести к печальным последствиям, вплоть до летального исхода. Данное заболевание является последствием бронхитов, лечение которых выполнялось ненадлежащим образом. Причиной недуга является наличие воспалительного процесса в бронхах. Бронхиальная астма относится к заболеваниям, от которого полностью излечиться невозможно. Терапевтические мероприятия лишь снижают периодичность приступов, их интенсивность и не позволяют болезни прогрессировать.
Наиболее эффективным способом, позволяющим облегчить состояние больного астмой, является ингаляционная терапия. Ингаляции можно делать с помощью специального прибора – небулайзера. О нем, его разновидностях и использовании для лечения бронхиальной астмы и пойдет речь в данной статье.
Многие астматики, применяющие ингаляционную терапию при астматическом приступе, отмечают их эффективность. Это обусловлено особенностью проникновения целебного препарата в организм и уникальным целебным воздействием на дыхательную систему во время процедуры. Преимуществами ингаляционных процедур с использованием небулайзера являются:
- Лекарственное вещество попадает в кратчайшие сроки непосредственно на бронхи. Это оберегает внутренние органы от появления побочных эффектов.
- Большее количество лекарства попадает на пораженную зону. При приеме лекарственного средства другими способами оно изначально поступает в кровь, а уже потом и на область поражения. Это значительно уменьшает концентрацию препарата на воспаленном участке, что приводит к снижению терапевтического эффекта.
- Воздействие аэрозоля на воспаленные бронхи длится дольше, поскольку лекарственное средство сохраняется в них более продолжительное время.
- При использовании небулайзера для ингаляционных процедур можно купировать приступ, как в домашних условиях, так и находясь в пути.
- Благодаря конструктивным особенностям небулайзера, можно не контролировать выполнение вдохов и выдохов. Нужно дышать, придерживаясь обычного ритма. Поэтому небулайзер – это идеальный вариант для лечения детей.
Если грамотно делать ингаляции, то положительный эффект будет заметен почти сразу. Достаточно сделать процедуру 1 или 2 раза, чтобы страдающий бронхиальной астмой почувствовал значительно лучше.
Сегодня выпускают небулайзеры трех разновидностей:
- Компрессорные (струйные);
- Ультразвуковые;
- Электронно – сетчатые.
Одним из самых популярных и бюджетных вариантов является компрессорный небулайзер. Лекарственный препарат в нем преобразуется в форму аэрозоля с помощью компрессора, создающего мощный воздушный поток. Такой прибор обладает следующими плюсами:
- Он прост в применении;
- В ходе распыления лекарственного препарата его структура не изменяется;
- Благодаря встроенному экономайзеру подача лекарственного средства происходит только при его вдыхании;
- Приемлемая цена.
Ультразвуковой небулайзер оборудован генератором ультразвука, который преобразует целебный раствор в аэрозольную форму путем воздействия на него ультразвуковой волны. Это довольно компактный прибор, который работает почти бесшумно. Поскольку под воздействием ультразвука в лекарственных препаратах изменяется структура крупных молекул, далеко не все распыляемые растворы могут применяться для лечения небулайзером при бронхиальной астме. Это один из существенных минусов устройства.
В электронно – сетчатом устройстве целебный раствор приобретает форму аэрозоля путем его подачи на вибрирующую мембрану. Этот прибор объединяет в себе все преимущества, которыми обладают предыдущие разновидности небулайзера. Однако и у него есть один существенный минус – дороговизна.
Ингаляционная терапия с помощью небулайзера – это распространенный способ лечения астмы. Его неоспоримыми преимуществами являются:
- Использовать устройство можно тогда, когда приступ только начинается;
- Процедура может проводиться даже пациентами, подключенными к аппарату искусственной вентиляции легких;
- Возможно использование прибора, находясь в транспортном средстве;
- Дышать во время процедуры можно как с помощью носа, так и ртом;
- Можно вводить сразу большие дозы лекарственных средств за одну процедуру.
Простота применения устройства способствует тому, что пользоваться им легко смогут даже дети от 7 лет и старше.
При лечении астмы ингаляции выполняют с помощью ультразвукового или компрессорного небулайзера. Терапевтические процедуры могут продолжаться в течение многих лет, поэтому нужно максимально осторожно подходить к подбору лекарств. Для лечения астматического приступа рекомендуется применять следующий перечень лекарств:
- Бронходиляторы – лекарственные средства, которые способствуют расширению бронхов. Они обеспечивают скорейшее купирование приступа астмы. К ним принадлежат беродуал, атровент, беротек и раствор люголя
- Препараты, разжижающие мокроту и облегчающие ее отхождение. К муколитикам относятся физраствор, флуимуцил и лазолван. Их применение необходимо, поскольку при бронхиальной астме скапливается вязкая мокрота, которая плохо выводится. В результате просвет бронхов сужается и начинается астматический приступ. Лазолван – это еще и хороший профилактический препарат.
- Кромогликат натрия – лекарственное средство, являющееся стабилизатором мембран тучных клеток. С его помощью купируют начинающийся приступ удушья.
- Глюкокортикостероиды – противовоспалительные средства. Нормализуют работу легких, способствуют снижению активности бронхов.
- При наличии инфекции назначают препараты с антибактериальным эффектом.
Внимание! Нельзя разводить лекарственное средство минеральной или дистиллированной водой! Это может стать причиной астматического приступа. Для приготовления лекарства может быть использован только физраствор.
Если человек, больной бронхиальной астмой, предпочитает для проведения ингаляционной терапии пользоваться небулайзером, для начала он должен обратиться за консультацией к лечащему врачу. Выбирать подходящую модель небулайзера следует с учетом особенностей протекания заболевания и перечня назначенных медикаментов. Покупая аппарат, нужно внимательно изучить его следующие характеристики:
- Величину частиц лекарственного средства в аэрозоле;
- Совместимость с другими лекарствами;
- Комплектацию прибора;
- Возможность устройства работать в автономном режиме.
Размер создаваемых частиц особенно важен при покупке ультразвукового небулайзера, поскольку в большинстве из них не предусмотрена возможность регулирования размера продуцируемых частиц.
Лечить бронхиальную астму рекомендуется с помощью небулайзера, который может создавать аэрозольные частички величиной 2 – 5 мкм. Такие молекулы отличаются лучшим проникновением в верхние дыхательные пути. Частички большего размера не достигают цели, а оседают в области ротоглотки, гортани и трахеи. Слишком маленькие частички оседают в альвеолах, минуя бронхи.
Многим астматикам рекомендуют ингаляционные процедуры с добавлением топических кортикостероидных медикаментов, которые не предназначены для применения в ультразвуковых небулайзерах. Устройства этого типа не могут применяться и при наличии в дыхательных путях инфекции, которую лечат ингаляциями с добавлением антибиотиков.
При покупке небулайзера ребенку, устройство должно быть укомплектовано респираторной маской, она не дает аэрозолю распыляться вокруг.
При тяжелой форме астмы проведение ингаляций может понадобиться в любую секунду и в любом месте, значит следует выбирать прибор, который может работать в автономном режиме.
Срок эксплуатации любого небулайзера составляет приблизительно 100 ингаляций, затем требуется замена распылителя. Чем дольше эксплуатационный период, тем выше цена устройства.
Приступая к лечению бронхиальной астмы с помощью ингаляционных процедур, нужно помнить, что у них есть целый ряд противопоказаний. Исключить ингаляции нужно:
- При высокой температуре тела;
- При имеющихся новообразованиях в органах дыхания;
- В период обострения заболевания, когда за неделю бывает более двух приступов;
- При наличии опухолей в головном мозге;
- При частых приступах гипертонии;
- Если есть проблемы в работе сердца;
- При наличии гнойных воспалений в дыхательной системе;
- Если периодически случаются носовые и легочные кровотечения.
Если у астматика данные симптомы отсутствуют, то он может спокойно лечиться ингаляциями для избавления от своего заболевания.
Внимание! При бронхиальной астме ингаляции через небулайзер необходимо проводить только после консультации с врачом.
Выполняя ингаляции при приступе бронхиальной астмы нельзя заниматься самолечением, лучше доверить это опытному врачу. Только он сможет рассчитать частоту выполнения процедур и время их проведения. Грамотный подход к лечению астмы дает возможность постепенно минимизировать количество приступов. Проведение ингаляционных процедур удлиняет период ремиссии и облегчает дыхание, что позволяет астматикам жить полноценной жизнью.
источник