Такое заболевание как бронхиальная астма, к большому сожалению, очень распространено в наше время. Данное хроническое воспаление верхних дыхательных путей связанно с аллергией различного генеза, оно имеет свои яркие симптомы, которые сложно перепутать с другим недугом.
Выделяют три этапа проявления приступа и если вовремя не оказать помощь, то человек может задохнуться. Кашель – наиболее опасный из симптомов, также появляются хрипы, свист при утрудненном дыхании и голосовое дрожание при бронхиальной астме. Для тех, кто страдает данной проблемой, важно знать, почему это происходит и как в экстренном случае оказать себе первую помощь.
Специалисты, проведя ряд исследований и длительных наблюдений, установили, что бронхиальная астма передается генетическим путем, то есть по наследству. Даже при наличии у дальних родственников данного заболевания существует вероятность проявления у нового поколения данной болезни.
Самая опасная астма, которая проявляется внезапно, она имеет такие симптомы:
- Все начинается с сильного зуда на поверхности кожных покровов.
- Проявляется небольшой насморк, симптомы которого похожи на аллергические проявления.
- Частый кашель.
- Человек задыхается именно потому, что не хватает воздуха.
- Грудную клетку сдавливает.
- Возникает отдышка.
Такие приступы зачастую начинаются внезапно, но врачам известны некоторые симптомы, которые предшествуют или предскажут возможное появление приступа:
- Частое чихание.
- Постоянное покашливание.
- Выделение жидкости из носа.
- Становится трудно вдыхать на полную грудь.
Чтобы предотвратить такое состояние, важно обратиться к врачу и приступить к необходимому лечению. Зачастую доктор прописывает гормональные лекарственные средства, блокирующие проявление приступов. Удобнее всего брать ингаляционные препараты, которые содержат бронхорасширяющие вещества.
Каждый человек должен защищать себя от возможности появления астмы, если предпосылки к этому имеются.
В нормальных условиях дрожание голоса минимально, оно не отличается на симметрично расположенных участках. При патологических нарушениях происходят изменения в голосе. Все дело в уплотненной ткани, которая проводит звук намного быстрее, чем воздух. Например, при долевой пневмонии над уплотненным фрагментом дрожание будет сильнее, а при астме – слабее.
- Первая стадия – длительный, достаточно затянутый приступ из-за отсутствия эффекта от бета-миметиков.
- Вторая – при прослушивании легких обнаруживаются пустые зоны.
- Третья – появляется острая недостаточность кислорода, как следствие гипоксическая кома и снижение АД.
Летальный исход в таких случаях минимален, занимает небольшую долю процента. Смерть может наступить из-за закупорки бронхов мокротой, вследствие чего наступает удушье.
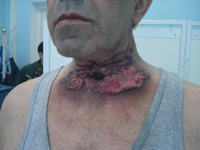
Перепутать астму с другими патологиями крайне сложно, ведь она имеет характерные признаки. Удушье, дрожание голоса, сиплость, кашель, все это признаки начала приступа. Лицо у больного принимает синюшный цианотичный оттенок, вены на шее набухают и выпирают. Врач, даже издалека, может услышать свистящие хрипы при выдохе. Сама грудная клетка также видоизменяется во время приступа, она остается в приподнятом, как при глубоком вдохе, положении.
Прослушать биение сердца практически невозможно из-за сильных хрипов в груди. Пульс у больного зачастую наполненный, спокойный без особых патологий. При пальпации на первый взгляд печень может показаться увеличенной, а все из-за большого легкого, которое раздувается и смещает печень.
В такие моменты люди очень апатичны, слабы и испуганы возможной смертью, если приступ крайне тяжелый, то больной не может даже говорить из-за сильного кашля и хрипов, стонет и задыхается. Голос дрожит именно по этой причине, из-за сильного сокращения гладкой мускулатуры. Также у больного сильный кашель сопровождается небольшими выделениями стекловидной густой мокроты, именно ее и берут на исследования, при котором чаще всего обнаруживается большое количество эозинофилов.
Один человек с таким недугом может проходить через разнообразие приступов, начиная от кратковременных и стертых, до более длительных и тяжелых. Такой больной очень мучается, практически не может спать, сильно нервничает и переживает. Человек с астмой просто задыхается от недостатка кислорода, цвет лица меняется на синюшно-красный.
Клиническая картина заключается в быстром воспалительном процессе и сужении бронхов, в недостатке кислорода и в полнейшем отсутствии какого-либо эффекта от препаратов. Обычно триада симптомов классической бронхиальной астмы не создает особых проблем в диагностике.
- Прежде всего, вам следует постараться успокоиться и выровнять свое дыхание, при выдохе должно выходить большевоздуха.
- Обеспечьтехороший приток свежего воздуха, выйдите на улицу или балкон, или хотя бы широко откройте окна.
- После этого сядьте и воспользуйтесь аэрозольным ингалятором, который у вас всегда должен быть под рукой. Он поможет расширить бронхи, снять приступ, убрать удушье и активно воздействовать на гладкую мускулатуру бронхов. Сделайте себе две ингаляции и подождите, если через 10 минут вам не стало легче, повторно вдохните препарат. Важно знать, что чрезмерно большая доза может привести к передозировке, поэтому будьте крайне осторожны.
- По возможности следует ввести внутривенно такое вещество как зуфиллин, оно быстро снимет приступ удушья.
- В таких случаях можно применять дома и народную медицину, но при этом быть крайне внимательными и осторожными. На стакан воды разведите две небольшие ложки соды и капните туда же пару капель йода. Вдыхайте медленно и глубоко, через пару минут сделайте пару глотков. Если такой метод не дал в скором времени облегчение, дальше можете не продолжать, вызовите скорую помощь.
Чтобы правильно проводить профилактические меры, важно незамедлительно принимать все необходимые рекомендации врачей, также применять лекарства, такие как Кромолин, бета-адреномиметики и кортикостероиды.
Ингаляции кортикостероидами применяются по два вдоха четыре раза в день. После их применения требуется незамедлительное полоскание ротовой полости, чтобы не было развития грибковых заболеваний из-за снижения микрофлоры рта.
Если больной находится дома, то его гигиена должна быть на первом месте. Важно комнату человека содержать в практически идеальной чистоте. Все предметы, которые могут вызывать аллергическую реакцию, стоит убрать, ежедневно проводить влажную уборку, часто менять постельное белье и проводить дыхательную гимнастику, что положительно скажется на состоянии больного.
Тем, кто страдает таким опасным недугом, следует тщательно следить за гигиеной, полноценно питаться, отдыхать и хорошенько высыпаться. Бронхиальная астма не конец света, а просто иное отношение к жизни!
Осторожность и прислушивание к рекомендациям врачам вам не помещают, поэтому будьте более внимательны и ответственны к своему здоровью, такой диагноз не шутка, тем более во время приступа.
Автор публикации: Ирина Ананченко
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Удушье – это крайне мучительное состояние, характеризующееся недостатком воздуха и страхом смерти. В медицине для определения состояния удушья используется термин «асфиксия». Развивается данное состояние при острых стадиях различных заболеваний, как правило, затрагивающих дыхательные пути, сердечную систему, лёгкие.
При легочных заболеваниях асфиксия обусловлена нарушением проникновения кислорода в кровь и обструкцией дыхательных путей.
Астма проявляется резко возникающим ощущением нехватки воздуха. Больной человек начинает задыхаться. Поскольку дыхание – это базовая потребность человека, то при её нарушении организм сигнализирует о смертельной опасности, этим и объясняется чувство страха и боязнь смерти. Что характерно, удушье вне приступов астмы, как правило, не беспокоит больного человека.
Если после физических нагрузок появляется одышка, то это свидетельствует о серьёзной кислородной недостаточности органов кровообращения и дыхания. В зависимости от факторов, которые являются причиной астматического приступа, выделяют сердечную астму, возникающую из-за нарушения кровообращения малого круга; бронхиальную астму, связанную с острыми нарушениями проходимости в бронхах; смешанную астму, развивающуюся из-за патологий бронхиального дерева или из-за болезни миокарда.
- Бронхиальная астма.
- ХОБЛ (хроническая обструктивная болезнь лёгких).
- Пневмоторакс.
- Инфаркт миокарда и его осложнение – перикардит.
- Анафилактический шок.
- Попадание в дыхательные пути инородных тел.
- Опухоли трахеи, гортани, бронхов.
- Дифтерия гортани, зева.
- Отёк гортани.
- Отёк лёгкого.
- Рак лёгкого.
- Пневмония.
- Паническая атака.
- Карциноидный синдром.
- Гипоксия плода, асфиксия у новорождённого ребёнка.
- Травматическая асфиксия.
- Гипервентиляционный синдром.
Бронхиальная астма является хроническим воспалительным заболеванием, которое характеризуется непроходимостью респираторного тракта, гиперактивностью бронхов.
Воспалительная природа данного заболевания, при продолжительном течении, приводит к морфофункциональным нарушениям, которые являются необратимыми. При повышенной возбудимости, дыхательные пути реагируют временной непроходимостью и как следствие этого, затруднением дыхания.
Причиной астмы и удушья, возникающего во время астматических приступов, является аллерген, попавший в организм. Именно в качестве ответного воздействия организма возникает спазм мелких и крупных бронхов, который приводит к удушью. Также бывают астматические приступы и неаллергической природы, но гораздо реже. Причиной приступа и асфиксии в таком случае является эндокринное нарушение или травма головного мозга.
При инфекционно-аллергической астме приступы возникают на фоне протекания дыхательных заболеваний (ангины, пневмонии, фарингита, бронхита). Неинфекционно-аллергическая форма заболевания возникает от других аллергенов: шерсти, пыли, перхоти, пуха, продуктов питания, лекарств, химических средств.
Типичная симптоматика бронхиальной астмы:
- Свистящее тяжёлое дыхание, иногда слышимое на расстоянии.
- Одышка разной выраженности.
- Непродуктивный кашель.
- Приступы удушья в ночное время и ощущение нехватки воздуха.
Лечение астмы осуществляется с учётом трёх главных факторов:
- Купирование приступа и удушья.
- Выявление и лечение причин болезни.
- Устранение воспалительных процессов.
Основные препараты, применяемые в терапии астмы, это ингаляционные глюкокортикостероиды.
Это заболевание является следствием негативного воздействия курения на лёгкие или же последствием работы на тяжёлом производстве (цементном, угольном, целлюлозно-бумажном). Особо вредными и тяжёлыми профессиональными факторами риска, которые провоцируют обструкцию, являются кремниевые и кадмиевые пыли.
Также в возникновении ХОБЛ имеет немаловажное значение уровень питания; социально-экономический уровень, пассивное курение в детстве; недоношенность; генетический фактор.
Патологические нарушения и изменения при обструктивном синдроме:
- Повышенное отделение слизи.
- Нарушение функции мерцательного эпителия, выстилающего дыхательные пути.
- «Легочное» сердце (при заболевании бронхов и лёгких нарушается малый круг кровообращения, что ведёт к увеличению правых сердечных отделов).
- Бронхиальная непроходимость.
- Гипервентиляция лёгких.
- Нарушения легочного газообмена.
- Эмфизема лёгких (при этом заболевании бронхиолы патологично расширяются, что приводит к изменению анатомии грудной клетки и к одышке).
- Легочная гипертензия.
- Деструкция паренхимы.
Симптоматика обструктивного синдрома: усиливающийся кашель, затем появление мокроты (в зависимости от острой или хронической стадии болезни, мокрота отделяется слизистая или гнойная), одышка, удушье (в хронической стадии). Во время обострения все симптомы ухудшаются, одышка усиливается, выделяется больше мокроты.
Методы лечения обструктивного синдрома направлены на:
- Облегчение симптоматики (лечение кашля, купирование одышки).
- Увеличение переносимости физических нагрузок.
- Улучшение качества жизни.
- Уменьшение длительности периода обострения.
Основным методом профилактики является отказ от сигарет.
Пневмотораксом называют состояние, при котором некоторое количество воздуха из-за нарушения герметичности лёгких или из-за повреждений грудной стенки скапливается в плевральной полости. Если воздух вскоре перестаёт попадать в плевральную полость (благодаря закрытию дефекта в грудной стенке или в легочной паренхиме), то такой пневмоторакс называется закрытым. В том случае, когда воздух в плевре беспрепятственно сообщается с воздухом снаружи организма, то это открытый пневмоторакс.
Если при вдохе происходит засасывание воздуха в плевральную полость, то время выдоха он может не выйти из полости, так как произойдёт спадение (закрытие) дефекта. Такой пневмоторакс имеет название вентильного или напряженного.
Из-за разницы внутриплеврального давления с атмосферным происходит сдавление лёгкого и нарушение кровообращения. Это приводит к сильному затруднению дыхания. Пневмоторакс – это очень опасное состояние, без оказания немедленной помощи человек может умереть, причём не только от затруднения дыхания, но и от травматического шока (из-за нарушения целостности грудной клетки, так как обычно это случается при травме или ранении).
Первая врачебная помощь пострадавшему лицу заключается в герметизации грудной стенки, в ингаляционном ведении кислорода, в ведении обезболивающих средств. Если спавшуюся часть лёгкого невозможно восстановить, проводят резекцию повреждённого участка.
Омертвение сердечной мышцы происходит из-за попадания оторвавшегося тромба в коронарные артерии, вследствие чего кровь из этой артерии перестаёт поступать в сердце. Без кислорода, растворённого в крови, данный участок сердца, который должен «обслуживаться» этой артерией, может прожить не более 30 минут. Затем начинается гибель клеток миокарда. Впоследствии на месте омертвения образуются неэластичные рубцы, которые мешают сердцу правильно функционировать, ведь функция этого органа заключается как раз в эластичном растяжении и сжимании, что позволяет «качать» кровь подобно насосу.
Пострадать от инфаркта больше вероятность у тех людей, которые мало двигаются, имеют лишний вес, курят, страдают гипертонией. Немаловажен также и возрастной фактор. Если у человека сердце абсолютно здорово, и при этом у него случился инфаркт миокарда, то, скорее всего, это произошло из-за поражения коронарной артерии.
Предвестником инфаркта могут являться приступы стенокардии, характеризующиеся одышкой и болью в сердце. Иногда инфаркт возникает остро, без продромальной симптоматики.
Осложнением этого тяжелейшего состояния является постинфарктный перикардит. Эта сердечная патология достаточно сложно диагностируется, из-за чего случаются ошибки в постановке вторичного диагноза.
Анафилактическим шоком называют остро возникающее тяжёлое состояние, при котором развивается дыхательная недостаточность и недостаточность кровообращения. Возникает такая реакция из-за попадания в организм аллергена в значительном количестве. Организм в ответ на это специфически реагирует. Анафилактический шок угрожает жизни, так как быстро развивающийся сосудистый коллапс приводит к прекращению кровоснабжения сердца и угнетению других важных функций организма.
Анафилактический шок сопровождается следующей симптоматикой: покраснение кожи, высыпания, отекание мягких тканей, появление бронхоспазма. Также это явление характеризуется удушьем, стеснением за грудиной, невозможностью или затруднением выдоха и вдоха. Если отёк заденет слизистые поверхности гортани и глотки, то дыхание станет не просто затрудненным, а невозможным. Центральная нервная система реагирует на это состояние возбуждением, головокружением, страхом, и угнетением сознания. В конце концов, пострадавший человек впадает в кому и умирает, если ему не была оказана неотложная помощь.
Даже менее тяжёлая аллергическая реакция способна привести к нарушению дыхания и сердечного ритма, к появлению одышки, кашля, сиплости голоса (из-за отекания гортани).
Для купирования анафилактической реакции применяют десенсибилизирующую терапию, противоотёчную, противовоспалительную, гемодинамическую. Первая помощь заключается в ведении гормонов – преднизолона или дексаметазона.
Причиной анафилактического шока могут быть: укусы насекомых, введение инъекционным способом лекарственных средств (антибиотиков и др.), химические вещества, введение препаратов крови, пыльца, пыль, некоторые пищевые продукты.
У людей, склонных к аллергии, это состояние может повторяться. Поэтому следует страховать себя от анафилаксии: предупреждать врачей о лекарственной аллергии; не есть аллергенную пищу; тщательно убирать квартиру от пыли; отправляясь на пикник на свежем воздухе, взять с собой антигистаминные препараты.
Инородные тела, попадающие в гортань, трахею, бронхи – это зачастую детская проблема. Дети возрастом до 5 — 6 лет иногда засовывают в рот мелкие монетки, маленькие игрушки, горошинки. При резком вдохе мелкие предметы попадают в гортань. Резкий вдох может быть инициирован смехом, плачем, испугом.
Также могут поспособствовать попаданию инородных предметов в дыхательные пути те заболевания, которые сопровождаются кашлевыми приступами (коклюш или бронхиальная астма).
Очень часто инородные предметы попадают в дыхательный тракт во время разговора или во время поедания пищи. Они закрывают просвет трахеи, и тем самым перекрывают лёгким доступ воздуха. Если инородный предмет попадает в гортань, у человека возникает рефлекторный кашель. Благодаря кашлю, предмет может выскочить через ротовую полость. Если же просвет гортани или трахеи полностью перекрывается, то наступает состояние удушья, затем – потеря сознания и остановка сердечной деятельности. Без оказания немедленной помощи человек умрёт в течение нескольких минут.
Если закупорились только бронхи, то последствием этого будет тяжёлое воспаление лёгких.
Симптоматика состояния при неполной закупорке дыхательных путей выражается в рефлекторном приступообразном кашле, шумном дыхании, осиплости голоса (если инородный предмет застрял между голосовыми связками), беспокойстве, страхе. Появляются симптомы дыхательной недостаточности: посинение видимых слизистых оболочек и кожи, расширение крыльев носа, втягивание межрёберных промежутков. При полной закупорке человек абсолютно не может вдохнуть, у него пропадает голос, и очень быстро происходит потеря сознания из-за кислородного голодания.
Оказание экстренной помощи при попадании инородных предметов:
- Если потерпевший находится в сознании, надо его попросить встать вертикально и немного наклонить голову и грудь. Необходимо резко, но не слишком сильно ударить его по спине между лопаток. Несколько таких ударов способны вытолкнуть инородный предмет наружу.
- Если первый способ оказался неэффективным, следует подойти сзади к человеку, обхватить его руками на уровне между животом и грудью, и резко сдавить. Под сдавливание попадают нижние рёбра, благодаря чему создаётся мощное обратное движение газа из дыхательного тракта наружу. Нужно помнить, что сразу после выталкивания инородного предмета из гортани, человек рефлекторно и глубоко вдохнёт воздух. Если инородный предмет ещё не покинул ротовую полость, то он может опять попасть в респираторный тракт.
- Если пострадавший человек находится в лежачем положении, то чтобы извлечь инородное тело, его нужно перевернуть на спину и кулаками сильно надавить на верхнюю часть живота.
- Если человек потерял сознание, его нужно уложить животом на своё согнутое колено, и опустить его голову вниз. Удар ладонью по лопаточной области производится не больше 5 раз.
- После того как дыхание восстановилось, человеку всё равно нужна медицинская помощь, потому что методы оказания первой помощи могут привести к повреждению рёбер и внутренних органов.
Эффективность вышеописанных мероприятий зависит от фактора времени и от грамотных действий спасателя.
Симптоматика при возникновении опухоли на голосовых связках: быстрая утомляемость связок при разговоре, охриплость. Диагноз подтверждается на основании данных ларингоскопии и клинической картины.
Если на преддверии гортани начала развиваться раковая опухоль, то это проявляется чувством инородного тела, затруднением глотания, острой стреляющей болью в ухе. Если опухоль изъязвляется, то изо рта ощущается гнилостный запах и в слюне наблюдается сукровица.
Опухоль желудочка гортани протекает почти бессимптомно на ранних стадиях, а потом вызывает охриплость и затруднение дыхания.
Опухоли, возникающие на трахее, характеризуются выделением крови в мокроте при кашле.
Иногда опухоли, разрастаясь, могут блокировать дыхательные пути и тем самым затруднять дыхание и даже вызывать удушье. Чтобы открыть просвет дыхательных путей, нужно выжечь опухоль с помощью лазеротерапии. Правда, это средство не является радикальным, поскольку рано или поздно опухоль опять вырастает.
Лазерную терапию проводят после внутривенного введения препаратов общего наркоза. Пациенту вводят бронхоскоп, направляя его в опухоль. Проходящий через бронхоскоп луч выжигает опухоль. Операция достаточно лёгкая в проведении. После наркоза пациент обычно быстро приходит в сознание. При повторном нарастании опухоль вновь блокирует дыхательные пути, тогда лазерное лечение можно повторить. Иногда лазер комбинируют с лучевой терапией, это позволяет продлить лечебный эффект.
Другое решение данной проблемы заключается в использовании стента – специального механизма, выглядящего как небольшая сетчатая трубка. Стент помогает устранить явления удушья и затруднения дыхания. Он вводится в сложенном виде в организм через бронхоскоп, потом раскрывается, словно зонт. Стент держит стенки дыхательных путей открытыми и позволяет воздуху проникнуть сюда. Этот прибор вводят внутрь под общим наркозом.
Другое название дифтерии – круп. Разновидностей этого заболевания в зависимости от локализации насчитывается немало: дифтерия глаза, носа, зева, гортани и т.д. Развивается как самостоятельное заболевание. Возбудитель болезни – дифтерийные микробы, которые токсически поражают организм, в частности сердечно-сосудистую и нервную системы.
Удушье является симптомом дифтерии зева и гортани.
Характеризуются данные состояния нижеперечисленными признаками:
- Повышением температуры.
- Охриплостью голоса.
- Кашлем грубого, лающего характера.
- Шумным тяжёлым дыханием.
- Участием вспомогательной мускулатуры в акте дыхания и втяжением при дыхании межреберных промежутков.
При сильном удушье вследствие сужения гортани появляются следующие признаки:
- Синюшность носогубного треугольника и ногтей.
- Выраженное беспокойство, переходящее в сонливость.
- Поверхностное частое дыхание.
- Холодный пот на лбу.
- Падение давления.
- Судороги.
При неоказании экстренной помощи возможна смерть от удушья.
Состояние отёка гортани является симптомом некоторых патологических процессов, и не считается самостоятельной болезнью. Отёки могут возникать из-за воспалений или механических травм. К механическим травмам относятся ожог гортани растворами едких щелочей и кислот, и ожог горячей едой (бытовой фактор). Иногда отёки возникают после радио- или рентгенотерапии органов шеи. Если в глотке, окологлоточном пространстве, в нёбных миндалинах, корне языка возникает нагноение, то из-за него также может развиться отёк гортани.
Иногда его появление связано с некоторыми острыми (скарлатина, корь, грипп, тиф) и хроническими (сифилис, туберкулез) инфекционными заболеваниями.
Невоспалительные отёки появляются при заболеваниях почек, сердечной системы, при циррозе печени, общей кахексии, при сдавливании вен и лимфатических шейных сосудов вследствие нарушения кровообращения. Изредка отёки гортани возникают как аллергические проявления на некоторые пищевые продукты (клубника, цитрусовые, креветки и т. д.) или на лекарственные препараты. Такие отёки называются ангионевротическими, и они затрагивают чаще всего не только гортань, но и лицо и шею.
Отёки зачастую возникают в тех участках гортани, которые содержат в подслизистом слое множество рыхлой соединительной ткани (надгортанник, задняя гортанная стенка, язычная поверхность надгортанника, черпало-надгортанные складки). Намного реже отёки возникают в области голосовых складок.
Симптоматика воспалительного отёка: ощущение внутри инородного тела, поперхивание, трудность глотания, ощущение сжимания гортани, нарушение голоса. Впрочем, голос не всегда меняется. Из-за стеноза гортани, по ночам человека может мучить ощущение нехватки воздуха.
Невоспалительный отёк характеризуется неприятными ощущениями при глотании.
Если отёк развивается медленно (это, как правило, невоспалительный отёк), то явления нехватки воздуха и удушья не наблюдается. А в случае острого развития отёчности (воспалительной природы), явление удушья – обязательный симптом.
Это состояние характеризуется обильным патологическим выделением в ткань лёгких жидкой части крови.
Синдром отёка лёгких является жизнеугрожающим. Он встречается при таких заболеваниях и состояниях как: острая недостаточность при инфаркте миокарда, миокардит, аллергия, гипертензия, диффузный пневмосклероз, кардиосклероз, хронический бронхит, поражение нервной системы, интоксикация, утопление.
Также отёк лёгких может возникнуть, как реакция организма на: введение лекарственных препаратов; трансфузию излишне большого объёма жидкости; извлечение асцитической жидкости, извлечение плеврального транссудата. В развитии отёка любой природы имеет большое значение повышение давления в малом круге кровообращения и как следствие этого, повышение проницаемости стенок капилляров. Это создаёт условия для выпота жидкой части крови в альвеолы и интерстициальную легочную ткань. Транссудат, скапливающийся в альвеолах, содержит много белка. Он образует пену, которая снижает площадь дыхательной поверхности лёгких. Из-за этого развивается тяжелейшая дыхательная недостаточность.
Симптоматика развития отёка лёгких может возникнуть у совсем здорового человека, если он подвергся значительной физической нагрузке и вследствие этой нагрузки у него произошёл разрыв сухожильных хорд в митральном клапане, приводящий к острому состоянию митральной недостаточности.
Внешним симптомом отёка лёгких является появление во рту и на губах розовой пены. Правда, иногда возникает путаница, поскольку такой симптом может давать обычный прикус щеки или языка до крови, вследствие чего выделяемая кровь смешивается со слюной и при обследовании ротовой полости видна розовая пена.
Если злокачественные новообразования поражают стенки лёгких или бронхов, быстро растут и обширно метастазируют – значит, данная патология является раком лёгких. Диагностическую картину рака лёгких трудно спутать с картиной другого заболевания. На сегодняшний день это одно из часто встречаемых онкологических заболеваний.
В группу риска входят мужчины старшего возраста. Женщины реже болеют раком лёгких.
Способствует возникновению злокачественной опухоли вдыхание канцерогенов, в частности, табачного дыма, в котором они содержатся. Чем больше человек курит, тем выше вероятность развития опухоли. Наибольшую опасность представляют сигареты без фильтра. Вероятность заболеть раком лёгких выше у тех людей, которые сами не курят, но живут в семье, где хотя бы один из членов семьи курит. Это называется «пассивным курением».
Другие факторы, способствующие возникновению опухоли в лёгких: застарелые бронхит, туберкулёз и пневмония; загрязнённость воздуха; контакт с мышьяком, никелем, кадмием, асбестом, хромом. Опухоли могут затруднять дыхание и вызывать удушье. Для лечения применяют ту же методику, что и при опухоли верхних путей – лазерную терапию.
Если инфекция затронула лёгкие, то в них возникают воспалительные процессы. Воспаление поражает тонкостенные пузырьки – альвеолы, которые необходимы для процесса насыщения крови кислородом. Инфекционным агентом, вызвавшим пневмонию, могут являться грибки, вирусы, бактерии, внутриклеточные паразиты. Каждая форма пневмонии обладает индивидуальными особенностями протекания. Болезнь может развиться и как осложнение после ранее перенесённых заболеваний: гриппа, простуды, бронхита.
Как правило, наиболее часто определяемыми факторами развития пневмонии являются пневмококк и гемофильная палочка, реже – микоплазма, хламидия и легионелла. В современной пульмонологии уже разработаны вакцины против гемофильной палочки и пневмококка, которые в качестве профилактического средства могут предотвратить развитие болезни, или же, если она уже развилась, то облегчить её симптомы.
У здорового человека в норме наблюдается некоторое количество бактерий в лёгких. Попадание новых, чужеродных микроорганизмов в лёгкие блокируется действием иммунной системы. А если иммунная система не срабатывает по каким-то причинам, то развивается инфекционное воспаление. Именно поэтому болезнь чаще всего поражает людей со слабым иммунитетом, а также детей и пожилых.
Возбудитель проникает в лёгкие через респираторный тракт. Например, из ротовой полости в лёгкие, во время сна, проникает слизь, в которой содержатся бактерии или вирусы. А некоторых из возможных возбудителей могут постоянно обитать в носоглотке даже у здоровых людей.
Симптоматика заболевания проявляется высокой температурой, кашлем с гнойным отделяемым, одышкой, затруднённостью дыхания, слабостью, сильным ночным потоотделением. При менее выраженных симптомах заболевания, у больного могут наблюдаться: сухой кашель без отделения мокроты, сильная головная боль, вялость.
В зависимости от площади, которая поражёна возбудителем, выделяют:
- Очаговую пневмонию (занимает небольшую часть лёгкого).
- Долевую пневмонию (занимает целую долю лёгкого).
- Сегментарную (занимает один или несколько легочных сегментов).
- Сливную (при которой мелкие очаги воспаления соединяются и образуют более крупные).
- Тотальную (тяжелейший вариант пневмонии, при которой воспалительный очаг занимает всю площадь лёгкого).
Это состояние относится к группе тревожных расстройств. Другие его названия: вегето-сосудистая дистония, нейроциркуляторная дистония. Согласно статистическим данным, примерно 40% всех людей хотя бы один раз в жизни страдали от панической атаки. У женщин они возникают намного чаще, чем у мужчин, потому что причиной, способствующей развитию состояния, является эмоциональное перенапряжение. А, как известно, у женщин эмоциональная система более слабая, чем у мужчин, хотя и благодаря некоторым физиологическим механизмам – более гибкая.
Хроническое перенапряжение нервной системы характерно для тех людей, кто обладает тревожно-мнительным характером. Именно эти люди входят в группу риска. Приступы панических атак возникают из-за конфликта бессознательного и сознательного в человеке. Прорыв бессознательного, как более сильного и древнего психического формирования, возникает тогда, когда тонкий слой сознательного в психике человека ломается под действием внешних психотравмирующих факторов.
Симптомы панической атаки: частое сердцебиение, частый пульс, головокружение, дрожь в конечностях, онемение конечностей (в частности, левой руки), боль в левой части грудины, затруднение дыхания, сильный страх. Панический приступ возникает резко и длится до получаса.
Лечение панических атак в тяжёлых случаях предполагает использование антидепрессантов и транквилизаторов. В менее тяжких случаях лечение проводится с помощью психотерапии.
Карциноидом называют обычно доброкачественную, медленно растущую опухоль. В менее чем 10% карциноидов опухоль является злокачественной. Если опухоль небольшого размера, и не сдавливает близлежащие ткани, то симптоматика практически не проявляется. Карциноиды способны метастазировать. Чаще они встречаются у лиц пожилого возраста, чем у молодых людей. Среди мужчин и женщин частота встречаемости карциноидного синдрома почти одинакова. Карциноидные опухоли могут возникать в самых разных местах.
По их локализации выделяют:
- Верхние опухоли, затрагивающие дыхательные пути, пищеварительный тракт, двенадцатиперстную кишку, желудок, поджелудочную железу.
- Средние опухоли, располагающиеся в тонкой кишке, аппендиксе, слепой кишке, восходящем отделе ободочной кишки.
- Нижние опухоли, возникающие в сигмовидной и прямой кишке, в поперечно-ободочной и в нисходящей ободочной кишке.
Карциноидные симптомы, составляющие целый клинический синдром: возникновение ощущения жара после приёма пищи, падение артериального давления, чихание, удушье, дисфункция кишечной системы.

Термином «перинатальный» обозначают промежуток времени, отсчитываемый с 28-й недели беременности и до 7-го дня после родов.
Гипоксия опасна нехваткой кислорода у плода во время внутриутробного нахождения и во время родовой деятельности. Это состояние обусловлено прекращением или уменьшением доступа в организм кислорода и кумуляцией в крови недоокисленных токсичных продуктов метаболизма. Из-за гипоксии в организме плода нарушаются окислительно-восстановительные реакции.
Гипоксия приводит к раздражению дыхательного центра вследствие накопления углекислоты. Плоду приходится дышать через открытую голосовую щель и все, что находится вокруг него (слизь, околоплодные воды, кровь), аспирируется внутрь.
Причинами такой патологии являются нарушения функции плаценты, экстрагенитальные болезни, заболевания матери, интоксикация, патология пуповины и патология самого плода, внутриутробные инфекции и травмы, генетические отклонения.
Симптоматика гипоксии плода: скачки частоты сердечных сокращений, аритмия, глухие сердечные тоны. На ранних стадиях патологии наблюдается активное шевеление плода, на дальнейших стадиях – урежение и замедление движений.
Удушье плода, а затем – ребёнка, приводит к сильнейшим внутриутробным и родовым патологиям. Для устранения асфиксии применяют гипербарическую оксигенацию и кислородотерапию. Цель обоих методов терапии – насыщение плода кислородом.
Асфиксия у новорождённого (депрессия новорождённых) – это патология, при которой дети рождаются с наличием сердечной деятельности, но с отсутствием дыхания или с непродуктивными дыхательными движениями. Асфиксию грудничка лечат с помощью таких мероприятий как искусственная вентиляция лёгких, коррекция нарушений метаболизма, коррекция энергетического баланса.
Асфиксия травматического характера может возникнуть вследствие длительного и сильного сдавления верхних отделов живота или же грудной клетки.
Вследствие того, что венозный отток от верхней половины тела резко нарушается, происходит повышение давление в венозной сети с образованием мелких множественных кровоизлияний (или петехий) в слизистых оболочках, в коже, во внутренних органах, в головном мозге. Кожа приобретает синюшный оттенок. Эта травма часто сопряжена с ушибами сердца и лёгких, с повреждением печени.
Симптоматика травматической асфиксии: точечные кровоизлияния; одутловатость лица; возбуждение, затем заторможенность; дыхательная недостаточность; нарушение зрения; иногда – потеря ориентации в пространстве, частое и поверхностное дыхание. Без оказания экстренной помощи и быстрого начала эффективной вентиляции лёгких происходит окончательная остановка дыхания. В стационарных условиях помимо вентиляции, пациенту вводят глюкозу и сердечные препараты для поддержания деятельности сердца. Чтобы предупредить явление отёка лёгких и отёка мозга – вводят мочегонное средство – лазикс. В тяжёлых случаях осуществляют экстренную интубацию трахеи.
Это состояние было описано еще в 19-ом веке, на основании наблюдения за солдатами, участвующими в военных действиях. В то время это состояние назвалось «солдатским сердцем».
Суть синдрома гипервентиляции состоит в том, что человек под влиянием стрессовых факторов и тревоги начинает часто и усиленно дышать. Это приводит к отклонению от нормы показателя кислотности крови и изменению концентрации в крови таких минералов как кальций и магний. В свою очередь, эти явления способствуют появлению симптомов головокружения, скованности мышц, судорог, дрожи, кома в горле, першения, затруднённости дыхания, боли в грудной клетке. У впечатлительных и тревожно-мнительных личностей происходит запоминание этих симптомов при стрессе, бессознательное закрепление их в психике, и воспроизведение в следующих стрессовых ситуациях.
источник
Хрипит горло в самых разных ситуациях. Чаще всего данный симптом свидетельствует о развитии вирусной инфекции или простуды. Однако иногда это явление сопровождает более серьезные состояния, которые требуют стационарного лечения. Потому появление этого признака должно стать основанием для внимательного контроля своего состояния. При возникновении других проявлений стоит обратиться к врачу.

Такие звуки могут отличаться по тональности, длительности, расположению. Учитывая перечисленные особенности, врач может поставить точный диагноз. Хрипы бывают сухими, влажными, свистящими. Отличается этот симптом и по степени сложности.
Хрип голоса может появляться под воздействием различных факторов. К основным причинам относят вирусные инфекции и простудные патологии. Однако иногда провоцирующим фактором выступают более серьезные аномалии.

По мере того как болезнь опускается ниже, наблюдается поражение гортани. Как следствие, у человека возникают хрипы в процессе дыхания. Если охрипло горло и возникает болевой синдром, дыхание существенно усложняется. При прохождении воздуха через пораженные зоны гортани появляются определенные шумы.
Если человек игнорирует охриплость и не принимает соответствующих мер, у него развивается хронический ларингит. Для этого нарушения тоже характерна хрипота.
Данная патология характерна для людей, которые много говорят или курят. В такой ситуации хроническая аномалия часто обостряется. Полностью справиться с ней не представляется возможным.
Появление хрипов в такой ситуации обусловлено тем, что голосовые связки формируют определенные уплотнения, напоминающие увеличенные папулы. В результате создаются сложности с прохождением воздуха.

Как следствие, развивается воспалительный процесс. Это чревато появлением небольшой отечности, что становится причиной хрипов. Данное состояние не представляет опасности и постепенно проходит самостоятельно.
Охрипшее горло может стать следствием образования опухолей в гортани. Они могут иметь разные формы:
- Доброкачественные образования – не представляют угрозы и достаточно легко лечатся. В эту группу входят папилломы и полипы. Они чаще всего образуются вследствие ослабления иммунной системы и постоянных болезней. При удалении образований хрипы проходят.
- Злокачественные образования – представляют собой опухоли. Они сужают просвет гортани и нарушают дыхание. При этом данная форма рака имеет неплохой прогноз при условии своевременного выявления.
Наиболее опасным вариантом данной патологии считается отек Квинке. В этом случае тело человека серьезно отекает, что влечет нарушение дыхание. Также страдают функции внутренних органов. Если вовремя не оказать помощь, есть риск смертельного исхода.
Если у ребенка хрипит горло, причина, скорее всего, кроется в проникновении чужеродного объекта в органы дыхательной системы. Также существует множество других провоцирующих факторов:
-
У детей младше 4 месяцев данный симптом считается вариантом нормы. Это является реакцией слюну, которую ребенок лишь учится глотать. В этом же возрасте начинается активное развитие желез, происходит формирование органов дыхание. Если сон, температура и аппетита малыша остаются нормальными, паниковать не следует. Если хрипит голос у ребенка, можно проконсультироваться с педиатром.
- Ринит и кашель говорят о развитии вирусной болезни. До прибытия врача важно создать ребенку комфортные условия и давать больше пить.
- При появлении хрипов, нарушения дыхания, посинении губ и общей слабости следует вызывать скорую. Если, помимо указанных признаков, возникает повышение температуры и выраженный сухой кашель, причиной, скорее всего, является круп. До прибытия скорой ребенку дают подышать горячим паром и закапывают сосудосуживающий препарат.
- Постоянные хрипы, которые сопровождаются интенсивным кашлем, увеличение температуры и другие проявления могут свидетельствовать о бронхите. В такой ситуации нужно срочно обращаться к врачу.

- бронхит;
- аллергия;
- проникновение в органы дыхания чужеродных объектов;
- пневмония;
- бронхиальная астма;
- воспалительное поражение надгортанника;
- круп;
- некоторые болезни сердца;
- эмфизема легких.
В большинстве случаев хрипы сопровождаются увеличением температуры, болевым синдромом в горле, кашлем. При болезнях сердца хрипота может быть единственным признаком. В любом случае следует получить консультацию педиатра.
Чтобы определить, почему хрипит голос, нужно пройти детальную диагностику. Обязательным этапом обследования является сбор анамнеза. Специалист должен определить, когда появились хрипы, насколько часто они возникают, есть ли связь с влиянием каких-либо факторов.

- осмотр отоларинголога;
- спирография – заключается в оценке функций внешнего дыхания;
- электрокардиограмма;
- томография грудной клетки;
- рентгенография;
- бронхоскопия;
- оценка уровня иммуноглобулина Е.
Выбор метода терапии зависит от причины появления симптомов и стадии развития недуга. Чаще всего хрипота в голосе исчезает после устранения основной патологии.

Отличных результатов позволяют добиться ингаляции с эфирными маслами. Также можно принимать отвар, приготовленный на основе листьев мать-и-мачехи.
В запущенных случаях на связках образуются узлы. В такой ситуации не удается обойтись без хирургического вмешательства. Иногда только такая процедура позволяет избежать полной потери голоса.
Чаще всего врачи выписывают антибактериальные средства. Нередко нужно применять ингаляции с растительными сборами и минеральной водой. При этом важно учитывать, что хвойные растения категорически запрещено применять при обструктивном бронхите.

- амброгексал или лазолван;
- атровент, беротек, беродуал;
- пульмикорт.
Однако выписывать такие средства может только врач. Самостоятельно допускается выбирать лекарственные растения. При таком диагнозе обычно применяют лаванду, ромашку, шалфей. Также разрешается использовать сок чеснока или лука – его нужно разводить с водой в пропорции 1:10.
Бронхиальная астма обычно обусловлена аллергическими реакциями. К их появлению приводят химические элементы, растительная пыльца, шерсть животных. Справиться с проявлениями недуга помогают кортикостероидные гормоны. Их назначают в таблетированной форме или в виде ингаляций.
Появление хрипоты в горле может быть связано с самыми разными факторами. Чтобы подобрать адекватную терапию, очень важно правильно поставить диагноз. Потому при появлении данного симптома следует обратиться к врачу. Специалист проведет обследование и сумеет подобрать оптимальное лечение с учетом причины возникновения хрипоты.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Голосовой аппарат представляет собой сложную систему, у которой функции составляющих частей взаимосвязаны и контролируются центральной нервной системой. Он состоит из первичного генератора звука — гортани, энергетического отдела — легких, резонаторов — полости носа и носоглотки, околоносовых пазух, глотки, трахеи, бронхов и артикуляционного отдела — мышцы шеи, язык, мягкое небо, зубы, нижняя челюсть. Нарушение нормальной морфо-функциональной структуры каждого из этих отделов отрицательно сказывается на процессе голосообразования и голосоведения, приводит к развитию функциональных и органических дисфоний.
Г олосовой аппарат представляет собой сложную систему, у которой функции составляющих частей взаимосвязаны и контролируются центральной нервной системой. Он состоит из первичного генератора звука — гортани, энергетического отдела — легких, резонаторов — полости носа и носоглотки, околоносовых пазух, глотки, трахеи, бронхов и артикуляционного отдела — мышцы шеи, язык, мягкое небо, зубы, нижняя челюсть. Нарушение нормальной морфо-функциональной структуры каждого из этих отделов отрицательно сказывается на процессе голосообразования и голосоведения, приводит к развитию функциональных и органических дисфоний.
Многие хронические заболевания органов и систем, не входящих в состав голосового аппарата, могут обусловливать неполноценность его функции даже в случае отсутствия каких-либо изменений в гортани. Сюда относятся заболевания легких, сердечно-сосудистой, нервной и эндокринной систем. Так, хронические заболевания органов грудной и брюшной полости отрицательно сказываются на голосе из-за нарушения способности диафрагмы нормально двигаться. При появлении даже небольших участков воспаления в легких уменьшается подвижность диафрагмы, в результате чего изменяется тембр голоса, появляется его быстрая утомляемость, возникают боли в гортани, даже при незначительной голосовой нагрузке. Описаны симптом высокого стояния диафрагмы и выраженные изменения акустических свойств голоса при туберкулезе легких, даже при небольшом первичном очаге.
Нарушения голоса нередко являются только симптомом какого-либо заболевания. Поэтому, если у больного не выявлено изменений со стороны голосового аппарата, то его необходимо подвергнуть тщательному и всестороннему обследованию. Так, например, охриплость голоса может являться первым симптомом таких заболеваний, как рак верхушки легкого и рак щитовидной железы, миастении и ряда других заболеваний органов грудной клетки.
Расстройства голосовой функции объединены под названием «дисфонии». Они условно подразделяются на функциональные и органические. Если во время осмотра гортани голосовые складки и другие ее элементы имеют нормальную конфигурацию, обычный цвет слизистой оболочки, а на первый план выступают голосовые расстройства, то такие заболевания относятся к функциональным дисфониям. Органические дисфонии вызываются заболеваниями гортани воспалительного характера (острый и хронический ларингит, краевой и вазомоторный хордит, контактные язвы), новообразованиями голосовых складок (узелки, полипы, ангиомы, фибромы, папилломы, интабуционные гранулемы, рак) и параличами гортани (периферического и центрального генеза).
Гортань — гормонально зависимый орган. Голосовой аппарат находится под влиянием желез внутренней секреции не только в период роста и развития, но и в течение всей жизни человека.
Голосовые расстройства у девочек в период полового созревания сопровождаются сухостью, першением, покалыванием, а иногда и болями в горле, охриплостью. Такие нарушения чаще всего связывают с острыми респираторными заболеваниями, в связи с чем проводят неправильное лечение. У женщин голосовые расстройства могут возникать за несколько дней до или непосредственно во время менструации, при этом голос становится тусклым, низковатым. Поэтому в этот период женщинам голосоречевых профессий следует ограничить голосовую нагрузку. При использовании контрацептивных препаратов вследствие андрогенного эффекта прогестеронового компонента — тестагена могут появляться признаки вирилизации голоса. Для исключения подобных осложнений применение этих препаратов должно ограничиваться сроком до 3 мес. При обнаружении самых незначительных изменений в тембре голоса, даже без какого-либо сужения голосового диапазона, необходимо прекратить прием этих препаратов. На более поздних стадиях изменения голоса становятся необратимыми.
В последние годы при некоторых инфекционных и других заболеваниях, после тяжелых травм и ожогов, сопровождающихся потерей белка, стали применять анаболические стероиды — нерабол, ретаболил и др. Применение этих препаратов может привести к голосовым нарушениям у женщин: быстро возникает утомляемость голоса, исчезают высокие тоны из диапазона, голос становится более низким. У женщин также может появиться оволосение на лице и ногах. Наступившие изменения очень медленно регрессируют после отмены препарата.
Установлена тесная связь между голосовыми расстройствами и нарушениями функции щитовидной железы. При этом наблюдаются быстрая утомляемость и слабость голоса, охриплость, сужение диапазона за счет выпадения высоких звуков. Голос становится приглушенным из-за резкого снижения тонуса голосовых мышц. У большинства больных, страдающих гипотиреозом, определяется студневидный отек голосовых складок. У этих больных также выявляются сухость и бледность кожных покровов, одутловатость лица, пастозность конечностей. Лечение — заместительная гормональная терапия. При диффузном токсическом зобе голосовые расстройства проявляются быстрыми периодическими изменениями высоты и тембра, быстрой и выраженной утомляемостью голоса, ощущением «стягивания» в области гортани. Вероятно, это является следствием повышения содержания в крови холинэстеразы, которая через ацетилхолин тормозит проведение нервных импульсов. Лечение обычно хирургическое.
Расстройства голоса в значительной степени связаны с нарушениями функции коры надпочечников. При недостаточности ее функции наблюдаются слабость и быстрая истощаемость голоса, особенно сильно проявляющаяся в вечерние часы и сопровождающаяся ощущением «стягивания» в области гортани, вплоть до полной приостановки разговорной речи. При болезни Аддисона назначение дезоксикортикостерона позволяет значительно улучшить голос. При гиперфункции коры надпочечников, что наблюдается в основном при ее опухолях, имеет место синдром вирилизации у женщин — появляется голос, похожий на мужской, происходит сужение его диапазона.
Таким образом, если у больных с гормональными нарушениями появляется дисфония, бесполезно применять ингаляции и другие физиотерапевтические процедуры по этому поводу, нужно лечить основное заболевание, а по мере нормализации гормональных нарушений будет улучшаться и голос.
В патогенезе функциональных заболеваний гортани немаловажную роль играют сопутствующая вертебральная патология: шейный остеохондроз, краниовертебральная блокада, спондилодистрофия шейного отдела позвоночника, выявляемые при рентгенологическом и неврологическом обследованиях. Так, при шейном миофасциальном синдроме наряду с парастезиями глотки, дисфагиями больные жалуются на охриплость, грубый голос, быструю утомляемость голоса, ощущение скованности в гортани. И все это на фоне резких болей в области шеи, позади угла нижней челюсти, в области дна полости рта. При этом заболевании выявляются болезненные мышечные уплотнения по передней и задней поверхностям грудино-ключично-сосцевидной, жевательной и крыло — небной мышц. Лечение больных с вертебральной патологией включает мануальную терапию, новокаиновые блокады и различные виды физиотерапевтического и медикаментозного лечения. При профессиональном лечении данной патологии голосовые расстройства быстро исчезают.
Воспалительные заболевания гортани
Проблема восстановления голоса у больных с воспалительными заболеваниями гортани является одной из наиболее сложных и актуальных в ларингологии. Это объясняется распространенностью заболевания, которая достигает 61,2 случая на 10 000 населения (Ю.С. Василенко, 1995).
Различают острые и хронические воспалительные заболевания гортани. Из острых чаще всего встречаются острый катаральный ларингит и подскладочный ларингит у детей.
Острый катаральный ларингит довольно редко встречается как самостоятельное заболевание. Обычно он является симптомом ОРВИ и таких инфекционных заболеваний, как корь, скарлатина, коклюш. Причиной возникновения острого ларингита является инфекция, возбудители которой сапрофитируют в гортани и легко активизируются под воздействием ряда экзогенных и эндогенных факторов. К экзогенным факторам относятся общее или местное переохлаждение, злоупотребление алкогольными напитками, чрезмерная голосовая нагрузка, воздействие паров, пыли, газов и других профессиональных вредностей. К эндогенным факторам относятся нарушения функции вегетативной нервной системы, нарушение обмена веществ, снижение иммунитета и такие заболевания, как ревматизм, туберкулез и другие, при которых отмечается повышенная чувствительность слизистой оболочки гортани даже к слабовыраженным раздражителям.
Больные жалуются на охриплость вплоть до афонии, ощущение сухости, першения в горле, сухой кашель. Общее состояние остается хорошим, температура редко повышается до субфебрильных цифр. При ларингоскопии выявляются гиперемия и отечность слизистой оболочки гортани, насыхание комочков слизи на ее поверхности. Лечение включает: 1) голосовой режим — больной должен молчать или говорить беззвучным шепотом, так как при формированном шепоте нагрузка на голосовой аппарат в 2 — 3 раза больше, чем при разговорной речи; 2) диета с исключением холодной, горячей, острой и солено пищи, алкогольных напитков; 3) щелочно-масляные ингаляции; 4) антигистаминные препараты.
Обычно при правильно проводимом лечении голос восстанавливается за 7 — 10 дней. Особое внимание следует уделять людям с голосовой профессией. Они могут приступить к работе (независимо от длительности лечения) только после ликвидации воспалительных явлений в гортани и полного восстановления голосовой функции.
При различных острых инфекционных заболеваниях могут обнаруживаться те или иные изменения в гортани. В некоторых случаях — это обычные катаральные ларингиты (скарлатина, коклюш), в других случаях изменения носят патогномоничный характер. Сюда относятся: энантема при кори, пустулы при оспе, фибринозные налеты грязно-серого цвета при дифтерии, перихондриты при сыпном тифе, язвы при брюшном тифе и другие. Течение воспалительного процесса в гортани в значительной степени зависит от состояния больного и тяжести основного заболевания. Лечение, в первую очередь, общее. Местное не имеет особенностей, используются те мероприятия, которые соответствуют данной форме заболевания гортани не острого инфекционного характера. Особенно тщательно надо следить за больными, у которых в гортани развиваются отеки, перихондриты, некрозы, чтобы не упустить время для экстренного вмешательства (интубации или трахеотомии).
У детей из острых воспалительных заболеваний гортани в ряде случаев встречается подскладочный ларингит (или ложный круп). При этом заболевании возникает сужение гортани в подскладочной области вследствие воспалительного отека. Развитию подскладочного ларингита способствует узость просвета гортани и выраженный рыхлый подслизистый слой в подскладочной области у детей первых лет жизни. Обычно эти дети страдают аллергическими заболеваниями.
Клиническая картина, как правило, однотипная. Приступ начинается внезапно ночью. Появляется приступообразный лающий кашель, акроцианоз, инспираторная одышка, втяжение податливых мест грудной клетки и области эпигастрия. Приступ длится от нескольких минут до получаса, затем ребенок сильно потеет, засыпает, а на утро просыпается в нормальном состоянии. Поскольку приступы могут повторяться, нужно научить родителей оказывать первую помощь ребенку. Ребенка необходимо взять на руки и попытаться успокоить. Воздух в помещении должен быть увлажненным, для чего можно занести ребенка в ванную комнату и из душа пустить горячую воду; рекомендуется сделать горячую ножную ванну. Дать ребенку из ложечки теплое питье. При ларингоспазме следует вызвать рвотный рефлекс путем надавливания ложкой на корень языка. Поскольку имеется отек в подскладочной области, назначают антигистаминные препараты в виде микроклизм, ректальных свечей или инъекций. В случае, если приступ затягивается и перечисленные мероприятия оказываются малоэффективными (а это иногда бывает, когда приступ развивается на фоне простудного заболевания), требуется врачебная помощь: внутривенно вводится преднизолон из расчета 1 — 2 мг на 1 кг массы тела. После этого состояние ребенка обычно быстро улучшается.
Отдельно следует остановиться на острых стенозирующих ларинготрахеобронхитах у детей. Это заболевание всегда возникает на фоне вирусной инфекции. Постепенно к обычной клинической картине присоединяется охриплость, потом сухой, а далее кашель с мокротой; постепенно нарастают признаки стеноза гортани: инспираторная одышка и втяжение податливых мест грудной клетки, акроцианоз, ребенок может находиться только в полусидячем положении. Заболевание развивается в течение нескольких дней на фоне высокой температуры. В этих случаях показана срочная госпитализация ребенка в специализированное ЛОР-отделение.
Хронический ларингит обычно возникает под влиянием тех же причин, что и острое воспаление, если они своевременно не были устранены и продолжали свое вредное действие в течение длительного времени. К этим причинам относятся следующие факторы: постоянное дыхание через рот; хронические синуситы (особенно гнойные); хронические заболевания нижних дыхательных путей (бронхит, бронхоэктазы, туберкулез); профессиональные вредности (пыль, пары, газы); резкие колебания температуры, чрезмерная сухость или влажность воздуха; неправильное пользование голосом при пении и разговоре; злоупотребление курением и алкоголем. Хронические заболевания сердечно-сосудистой системы, ведущие к застою крови и лимфы в области шеи, также ведут к возникновению хронических ларингитов.
Однако, признавая роль отдельных факторов в развитии хронических ларингитов, было выявлено, что каждое из вредных веществ значительно реже приводит к заболеванию гортани, чем их сочетание.
Различают три основные формы хронического ларингита: катаральную, гипертрофическую и атрофическую.
При хроническом катаральном ларингите больные жалуются на небольшую охриплость, быструю утомляемость голоса, першение в горле, частое покашливание с выделением слизистой мокроты. Во время обострения эти явления усиливаются. При ларингоскопии определяются умеренно выраженная гиперемия и отечность слизистой оболочки гортани, при фонации — неполное смыкание голосовых складок. В период обострения лечение такое же, как и при остром катаральном ларингите. Прогноз благоприятный, если исключить причины, приведшие к возникновению данного заболевания.
Хронический гиперпластический ларингит характеризуется разрастанием как эпителиального, так и подслизистого слоя. Различают диффузную и ограниченную форму гиперпластического ларингита. При диффузной форме имеется равномерное утолщение слизистой оболочки гортани, более всего выраженное в области голосовых складок. Иногда голосовые складки бывают прикрыты гиперплазированными вестибулярными складками. Ограниченная форма проявляется в виде певческих узелков, лейкоплакий, пахидермий и гиперкератозов. Одним из постоянных симптомов всех форм гиперпластических ларингитов является охриплость, степень выраженности которой зависит от стадии, формы и длительности заболевания. Диагноз ставится на основании характерных ларингоскопических признаков.
У больных гиперпластическим ларингитом часто имеется бактериальная, ингаляционная или пищевая аллергия. Так, при отечной гиперплазии голосовых складок (отек Рейнке — Гаека) преобладает повышенная чувствительность к ингаляционным аллергенам (никотин), при диффузных формах гиперпластического ларингита большое значение придается бактериальной аллергии, а пищевая аллергия может в ряде случаев приводить к гипертрофии в области межчерпаловидного пространства.
При диффузной форме гиперпластического ларингита обычно проводят консервативное лечение: вливание в гортань противовоспалительных и гормональных препаратов, туширование слизистой оболочки гортани азотнокислым серебром. При ограниченных формах гиперпластического ларингита показано хирургическое лечение. Операции желательно проводить при прямой поднаркозной микроларингоскопии. Удалению подлежат гиперплазированный эпителий, лейкоплакии, пахидермии, полипозноизмененная слизистая оболочка гортани. При гистологическом исследовании удаленных образований в 1 — 3% случаев выявляются начальные признаки рака гортани. Ограниченный гиперпластический ларингит в виде очагов кератоза является предраковым состоянием. Поэтому эти больные должны находиться под обязательным диспансерным наблюдением. Поскольку почти все эти больные являются курильщиками, очень важно на этом этапе убедить их бросить курить, таким образом по возможности предупредив переход гиперпластического ларингита в рак гортани.
Хронический атрофический ларингит может возникнуть у лиц, работающих на химических производствах, перенесших дифтерию гортани, находившихся в зоне повышенной радиации, у больных сахарным диабетом и почечной недостаточностью. Обычно атрофический процесс в гортани сопутствует такому же процессу в носу и глотке.
Больные жалуются на сухость и першение в горле, охриплость, кашель с отхождением корочек, иногда с прожилками крови, в ряде случаев отмечается затруднение дыхания, связанное с частичным закрытием просвета гортани засохшими корками. При ларингоскопии определяется сухая и истонченная слизистая оболочка гортани, покрытая корками, преимущественно в области голосовых складок и в межчерпадовидном пространстве.
Лечение в основном симптоматическое: щелочно-масляные ингаляции, смазывание слизистой оболочки гортани раствором Люголя, вливание в гортань растительных масел, кроме облепихового, витамины А, Е, К, B1, препараты железа, биостимуляторы (алоэ, АТФ, стекловидное тело), электрофорез прозерина и диадинамические токи на область гортани. Заболевание трудно поддается лечению, но облегчить состояние больных вполне реально.
В развитии хронических воспалительных изменений в гортани установлено значение выброса содержимого желудка и пищевода в нижние отделы глотки. При этом отмечены диффузные катаральные, инфильтративные воспалительные изменения слизистой оболочки гортани, а также локальные трофические и гиперпластические изменения в области ее задней трети. Указанным органическим изменениям слизистой оболочки гортани у этой группы больных со вторичными ларингитами способствует нарушение системы иммунной резистентности, выявленной при изучении состояния общего гуморального и местного иммунитета.
В настоящее время участие иммунной системы в формировании хронических воспалений слизистой оболочки гортани общепризнанно. Имеются данные об эффективном использовании при лечении этих заболеваний фитопрепарата «Эраконд», регулирующего репаративные процессы и имеющего выраженное противовоспалительное и иммуномодулирующее действие. Препарат применяют путем вливания в гортань.
Двигательные расстройства гортани
Двигательные расстройства в мышечной системе гортани встречаются или в форме резкого повышения их функции, или, наоборот, ослабления и полного угнетения ее. Повышение рефлекторной возбудимости нервно-мышечного аппарата гортани чаще встречается в детском возрасте в виде таких заболеваний, как спазмофилия, рахит, коклюш и другие. Оно выражается в припадках судорожного замыкания голосовой щели, которые могут повторяться много раз. Ларингоспазм может появляться в результате рефлекторного раздражения гортани инородным телом, от применения прижигающих средств, вдыхания раздражающих газов. В других случаях ларингоспазм может быть центрального происхождения, как, например, при истерии, эпилепсии, столбняке. Лечение должно быть направлено на основное заболевание. Парезы и параличи гортани могут быть миопатическими и нейрогенными. Миопатические парезы и параличи возникают в результате воспалительных изменений во внутренних мышцах гортани. Эти явления могут наблюдаться при острых и хронических ларингитах, некоторых инфекционных заболеваниях (дифтерия, грипп, тиф, туберкулез), большой голосовой нагрузке. При миопатических параличах в процесс вовлекаются, главным образом, суживатели гортани; ларингоскопическая картина зависит от того, какая мышца или группа мышц поражена. Так, на фоне гриппа нередко развивается парез голосовых мышц, а голосовая щель приобретает веретенообразную форму. В результате неполного смыкания голосовых складок голос у этих больных ослаблен, имеет шипящий характер.
В связи с увеличенным расходом воздуха развивается одышка при длительном и напряженном разговоре. Если своевременно не начать лечение, то голос может надолго остаться охрипшим. Нейрогенные параличи гортани бывают центральными и периферическими. А центральные, в свою очередь, подразделяются на органические и функциональные. Органические центральные параличи гортани возникают при поражениях головного мозга (опухоли, кровоизлияния, сирингомиелия, острый полиомиелит, клещевой энцефалит, сифилис). При этом изолированных параличей гортани не бывает, они обычно сочетаются с поражением IX, XI и XII черепно-мозговых нервов, что выявляется при неврологическом исследовании. В случае признаков стеноза гортани показаны трахеотомия и лечение основного заболевания.
Функциональные центральные параличи гортани возникают при нервно-психических расстройствах, вследствие нарушения взаимодействия между процессом возбуждения и торможения в коре головного мозга. Ярким примером является истерия. Одним из проявлений двигательных расстройств при истерии может быть затруднение дыхания, связанное с парадоксальным смыканием на вдохе голосовых складок. Как правило, эти изменения возникают у молодых женщин с лабильной нервной системой, ранее перенесших простудные заболевания. Обычно ставился диагноз: бронхоспазм, ларингоспазм, неконтролируемая бронхиальная астма и безуспешно проводилось лечение бронхолитиками и гормонами. Длительность заболевания может колебаться от нескольких часов до 10 лет и более.
Дифференциальная диагностика между истинными стенозами гортани и дыхательными нарушениями при истерии, требующими диаметрально противоположного подхода к лечению, вызывает в ряде случаев определенные трудности. Характерно, что днем в присутствии посторонних у этих больных отмечается шумное стридорозное дыхание, но когда во время разговора больные отвлекаются, дыхание становится более свободным. Характерно, что во время сна больные дышат совершенно спокойно. При ларингоскопии периоды, когда голосовые складки на вдохе расположены почти у средней линии (просвет 1-2 мм при норме 14-16 мм), чередуются с расхождением голосовых складок в полном объеме, что никогда не бывает при органических стенозах гортани. При исследовании функции внешнего дыхания, несмотря на видимое затруднение дыхания, у больных выявляется гипервентиляция, что так характерно для истерии.
Поспешная диагностика, когда принимается во внимание сиюминутная симптоматика без учета ее динамики, может привести к неоправданному решению о проведении трахеотомии. При этом виде стеноза трахеотомия нецелесообразна. Белее того, она только может усугубить проявление истерии. Деканюляция же в последующем, учитывая психогенную причину болезни, будет крайне затруднена. Эти больные никогда не умрут от удушья, а лечение их следует проводить только в психоневрологическом стационаре (гипноз, наркогипноз и т.д.).
Периферические параличи возникают в результате поражения гортанных нервов, прежде всего нижнего гортанного или возвратного. Вследствие особенностей прохождения возвратного гортанного нерва в грудной полости и на шее возможно нарушение его проводимости при поражении различных органов. Поскольку левый возвратный гортанный нерв заходит в грудную полость, то многочисленные патологические процессы в этой области могут привести к его сдавлению (аневризма дуги аорты, дилатационная кардиомиопатия, рак верхушки левого легкого, опухоли и кисты средостения, туберкулезные инфильтраты, увеличенные лимфоузлы и т.д.). Различные процессы в области шеи также могут привести к сдавлению или травме нерва (рак пищевода, трахеи, щитовидной железы, травмы шеи, аневризма подключичной артерии, операции на щитовидной железе). Если у больного выявлено ограничение подвижности левой половины гортани, прежде всего нужно сделать томографию легких и средостения, а затем рентгеновское исследование пищевода и трахеи, УЗИ щитовидной железы. При односторонних параличах гортани больные жалуются на выраженную охриплость, иногда афонию, одышку при разговоре, затрудненное откашливание мокроты. При ларингоскопии голосовая складка обычно занимает промежуточное положение, при фонации между голосовыми складками остается щель около 2 — 3 мм. Из-за этого и наблюдаются выраженные голосовые нарушения. Лечение направлено либо на приближение парализованной голосовой складки к средней линии (введение тефлона в голосовую складку, подшивание голосовой складки у средней линии, реинервация мышц-суживателей гортани), либо на компенсаторное захождение при фонации здоровой голосовой складки за среднюю линию для смыкания с парализованной голосовой складкой (голосовые и дыхательные упражнения, иглорефлексотерапия, стимулирующие физиотерапевтические процедуры). Если односторонний паралич гортани возник после операции на щитовидной железе, как правило, в результате удаления узлового зоба и голос пропал сразу после операции, лечение, направленное на восстановление голосовой функции, можно начинать уже через 1-2 нед. Используя рефлексотерапию в сочетании с форсированными голосовыми упражнениями, нам обычно за 2 нед удавалось добиться значительного улучшения голосовой функции и после выписки больные могли приступать к работе. В тех случаях, когда начало лечения откладывали на 3-6 мес и более, нередко развивалась атрофия парализованной голосовой складки. В этих случаях прогноз на восстановление голоса бывает неблагоприятным. При двусторонних параличах гортани, наблюдаемых, как правило, при травмах шеи и операциях на щитовидной железе, больные жалуются на выраженное затрудненное дыхание, при практически неизменяемом голосе. Нередко бытует представление, что если голос не изменен, то заболевание не связано с гортанью. И у этих больных затруднение дыхания нередко связывают с заболеванием сердца или легких и проводят неадекватное лечение, поэтому трахеотомию приходится делать уже по срочным показаниям. Лечение этих больных только хирургическое и представляет собой различные пластические операции, направленные на фиксированное расширение просвета голосовой щели. Голос после этих операций ухудшается, но появляется возможность избавиться от постоянного ношения трахеотомической трубки.
Среди заболеваний гортани значительное место занимают доброкачественные опухоли. Их чаще диагностируют у лиц голосоречевых профессий, которые обычно быстрее замечают даже незначительные изменения голоса и обращаются к ларингологу. Доброкачественные новообразования гортани нередко развиваются на фоне хронических ларингитов. К ним относятся фибромы, ангиомы, ангиофибромы, кисты, папилломы. Все эти опухоли, за исключением папилломы, растут медленно, иногда в течение нескольких лет и характеризуются гладкой поверхностью, наличием ножки, отсутствием инфильтрирующего роста и метастазов. Субъективные ощущения больных с доброкачественными новообразованиями различны. Характер и степень расстройств определяются локализацией, величиной и степенью подвижности опухоли. Голосовые расстройства нередко усиливаются при возникновении воспалительных явлений в гортани. При наличии у новообразования широкого основания охриплость носит постоянный характер. Если опухоль на ножке и спускается в подскладочное пространство, то голосовые складки плотно смыкаются и охриплости не возникает. В тех случаях, когда опухоль ущемляется между голосовыми складками, отмечается внезапное прерывание голоса при разговоре. Затруднение дыхания возникает редко, только при быстро растущих папилломах гортани. Диагноз ставят на основании данных ларингоскопии. Лечение при доброкачественных новообразованиях гортани хирургическое. После этого всем больным, особенно людям с голосоречевой профессией, следует провести фонопедическую терапию.
Из злокачественных новообразований чаще всего встречается рак гортани. Факторами риска являются курение, злоупотребление алкоголем, голосовые перегрузки, профессиональные вредности (пыль, сажа, анилиновые краски, радиоактивные вещества). К предраковым состояниям относятся все виды дискератозов (гиперплазии, лейкоплакии, кератоз, пахидермии), дегенеративное пролиферативные процессы (контактные язвы и гранулемы), все доброкачественные опухоли. По локализации различают рак верхнего (преддверие), среднего (голосовые складки) и нижнего (подскладочного) отделов гортани. Чаще раковой опухолью поражается верхний отдел, реже — средний и еще реже — нижний отдел. При раке преддверия гортани самым ранним симптомом является болевая или безболевая дисфагия. Поскольку при этой локализации рака голос не меняется, нередко возникают диагностические ошибки (проводят лечение фарингитов, тонзиллитов, неврозов глотки, но без эффекта). Поэтому при подобных жалобах осмотр гортани должен быть обязательным. При поражении голосовой складки раковой опухолью основной жалобой является охриплость, которая должна заставить больного обратиться к врачу. Но существует мнение, что хриплый голос у курильщика — нормальное состояние, и больные не торопятся обращаться к врачу по этому поводу.
При раке подскладочного отдела основной жалобой является затруднение дыхания, а это, как правило, проявляется уже на 2 — 3-й стадии заболевания.
Для диагностики рака гортани используют ларингоскопию, микроларингоскопию, фиброларингоскопию, стробоскопию и томографию гортани. Лечение при раке гортани комбинированное: хирургическое и лучевое. В тех случаях, когда опухоль проросла в окружающие ткани, проводят трахеотомию и химиотерапию.
За последние годы резко возросло число лиц с функциональными заболеваниями гортани, что связано, по мнению многих исследователей, с увеличением нагрузки на нервную систему, психику человека. Заболевания гортани, затрудняющие речевое общение, снижают работоспособность и создают угрозу профессиональной непригодности. Специализированная помощь при этих заболеваниях способствует восстановлению голосовой функции и возвращению людей к трудовой деятельности. Уменьшение звучности голоса, появление охриплости или отсутствие голоса принято рассматривать как признак заболевания гортани. Однако непрямая ларингоскопия у некоторых больных с измененным голосом не выявляет органических изменений в гортани. Такие расстройства рассматривают как функциональные. Дисфонии подразделяются на гипотонусные, гипертонусные и спастические. Функциональные афонии делятся на паретические и спастические, а фонастении — на острые и хронические. Голосо- и речеобразование осуществляется благодаря координированной деятельности дыхательного, голосового и артикуляционного аппаратов, взаимодействие которых обеспечивается и контролируется корой головного мозга. Функциональные дисфонии возникают при нарушении этой координации на любом участке и проявляются множеством субъективных симптомов, которые распределяются на две основные группы: общеневрологические и местные расстройства. К общеневрологическим относится своеобразное поведение больного: тревожные и мрачные переживания, угнетенное состояние, опасение неблагоприятного исхода лечения, повышенная раздражительность, неустойчивость настроения, вспыльчивость, иногда апатия, нарушение сна. Местные проявления характеризуются изменением голоса, сенсорными и секреторными расстройствами. Функциональные голосовые нарушения наблюдаются у лиц, ослабленных различными соматическими и инфекционными заболеваниями, страдающих хроническими заболеваниями верхних дыхательных путей, а также пользующихся неправильной техникой фонации и дыхания. Рассмотрим отдельные формы функциональных нарушений голоса.
Гипотонусная дисфония — снижение мышечного тонуса голосовых складок. Основными причинами этого заболевания являются голосовые нагрузки во время или после ОРВИ, ангина, бронхиты, трахеиты; вегето-сосудистые дистонии, гормональные дисфункции, стрессовые ситуации. Больные жалуются на быструю утомляемость голоса, охриплость, уменьшение силы голоса. Слизистая оболочка гортани и трахеи без воспалительных изменений, голосовые складки подвижны, тонус их снижен, при фонации отмечается несмыкание около 1 мм. При ларингостробоскопии выявляются вялые, ослабленные колебания голосовых складок. Максимальное время фонации укорочено. Обычно лечение включает в себя применение препаратов, направленных на повышение тонуса мышц голосовых складок: настойки элеутерококка, аралии, корня женьшеня; антихолин-эстеразные препараты — прозерин, галантомин; электрофорез прозерина и синусоидальные модулированные токи на область гортани, иглорефлексотерапия. Обязательна постановка правильного дыхания, речевая и вокальная фонопедия.
Гипертонусная дисфония — повышение тонуса голосовых мышц. Она развивается при форсированной, силовой манере речи и пения, особенно в шумной обстановке. Наблюдается постоянное перенапряжение мышц брюшного пресса, толчкообразное движение диафрагмы, напряжение мускулатуры лица и шеи, сопровождающееся набуханием вен шеи. Основные жалобы больных: охриплость, болевые ощущения в области гортани, глотки и шеи, постоянное желание откашлять слизь и мокроту, быстрая утомляемость голоса, периодические ларингоспазмы. Голос у больных резкий, пронзительный, с металлическим оттенком, звучит напряженно. Обращает на себя внимание плотное смыкание голосовых складок при фонации. Обычно применяют следующие виды лечения: внутриносовые новокаиновые блокады, электрофорез с эуфиллином на область гортани, низкочастотное магнитное поле на паравертебральную область. При лечении этих больных мы с успехом применяли внутрикожные новокаиновые блокады в зоны Захарьина — Геда в области гортани. Постепенно подключали дыхательную гимнастику и фонопедические упражнения.
Спастическая дисфония — нейродинамическое расстройство фонации, выражающееся в чрезмерно интенсивной деятельности и дискоординации внутренних и наружных мышц гортани, а также дыхательных мышц. Возникновение спастической дисфонии наиболее часто связано с психической травмой и стрессовыми перегрузками, но в ряде случаев может возникать у лиц, ранее перенесших острые инфекционные заболевания, например, грипп. Голос у больных спастической дисфонией монотонный, низкий, с различными призвуками, фонация напряженно-сдавленная, часто сопровождается гримасами, напряжением мышц шеи и лица. Многие больные предпочитают говорить шепотом. Во время пения, плача, смеха и после приема алкогольных напитков голос становится нормальным. Лечение больных спастической дисфонией представляет значительные трудности. Ведущую роль в лечении играют назначения психоневролога, сочетающиеся со строгим голосовым режимом. Из физиотерапевтических процедур назначают электрофорез эуфиллина на область гортани. Эффективным бывает применение иглорефлексотерапии. Большое значение имеют выработка физиологического фонационного дыхания и формирование нового механизма голосообразования. При неэффективности консервативного лечения в тяжелых случаях прибегают к перерезке или раздавливанию возвратного гортанного нерва на одной стороне. При функциональной афонии в основе голосовых нарушений лежат истерические расстройства. Заболевание возникает внезапно у лиц с лабильной нервной системой под влиянием стрессовых ситуаций. Больные жалуются на ощущение «комка» в горле, «налипание» слизи, но главное — это афония. Они стремятся подчеркнуть тяжесть своего заболевания, высказывают неверие в возможность выздоровления и восстановление голоса. У истерических субъектов нередко возникают рецидивы афоний. Функциональная афония также может развиться у лиц, перенесших острые воспалительные заболевания гортани или обострения хронического ларингита. В период, когда они общаются шепотом, происходит фиксация неправильного механизма голосообразования. Функциональная афония характеризуется отсутствием звучного голоса, в то время как громкий кашель и смех бывают звучными. Ларингоскопическая картина бывает изменчивой. Некоторые врачи придерживаются мнения, что если у человека пропал голос, то самое лучшее лечение — молчание. В случае воспалительных изменений в гортани это оправдано, но на короткое время, а при функциональных афониях лечение следует начинать как можно раньше. По нашим данным, наиболее эффективным методом лечения функциональных афоний является иглорефлексотерапия, благодаря которой удается обычно восстанавливать голос за 1 — 3 сеанса, без дополнительного медикаментозного лечения. Для лечения больных с функциональными заболеваниями гортани не подходят методы, применяемые для лечения органических заболеваний гортани. А лечением этой группы больных, как правило, занимаются специально подготовленные отоларингологи- фониатры. В клинике болезней уха, горла и носа ММА им. И.М. Сеченова проблемой лечения больных с функциональными заболеваниями гортани занимаются с 1985 г. Наряду с использованием различных методов лечения была доказана высокая эффективность иглорефлексотерапии при лечении больных с данной патологией. Простота метода, экономичность, отсутствие токсических и отрицательных побочных действий на организм, возможность использования как в стационарных, так и в амбулаторных условиях дают нам возможность рекомендовать этот метод лечения при функциональных заболеваниях гортани, что позволяет в короткие сроки избавить больного от длительных страданий, связанных с отсутствием или выраженным нарушением голоса. Кроме того, рефлексотерапия помогает нормализовать деятельность нервной системы, а ды хательные и голосовые упражнения способствуют укреплению нервно-мышечного аппарата гортани, устраняют дефект в фонационном дыхании и приводят к координации деятельности отдельных частей голосового аппарата. Эффективность иглорефлексотерапии при лечении различных, особенно функциональных заболеваний доказана многовековой практикой. В настоящее время многие врачи прошли специальную подготовку и владеют методами рефлексотерапии. В основном это терапевты и невропатологи. Специалистов же оториноларингологов — единицы. По нашему мнению, иглорефлексотерапией ЛОР-больных должен заниматься врач-оториноларинголог, хорошо владеющий своей специальностью. Только в этом случае он может адекватно решить вопрос о том, показана ли только иглорефлексотерапия, либо ее необходимо сочетать с традиционными методами лечения, а динамическое наблюдение за больным поможет корректировать проводимое лечение.
источник





 У детей младше 4 месяцев данный симптом считается вариантом нормы. Это является реакцией слюну, которую ребенок лишь учится глотать. В этом же возрасте начинается активное развитие желез, происходит формирование органов дыхание. Если сон, температура и аппетита малыша остаются нормальными, паниковать не следует. Если хрипит голос у ребенка, можно проконсультироваться с педиатром.
У детей младше 4 месяцев данный симптом считается вариантом нормы. Это является реакцией слюну, которую ребенок лишь учится глотать. В этом же возрасте начинается активное развитие желез, происходит формирование органов дыхание. Если сон, температура и аппетита малыша остаются нормальными, паниковать не следует. Если хрипит голос у ребенка, можно проконсультироваться с педиатром.