480 руб. | 150 грн. | 7,5 долл. ‘, MOUSEOFF, FGCOLOR, ‘#FFFFCC’,BGCOLOR, ‘#393939’);» onMouseOut=»return nd();»> Диссертация — 480 руб., доставка 10 минут , круглосуточно, без выходных и праздников
Автореферат — бесплатно , доставка 10 минут , круглосуточно, без выходных и праздников
Особенности качества жизни больных тяжелой бронхиальной астмой [Электронный ресурс] : Диссертация . кандидата медицинских наук : 14.00.43
Глава 1. Бронхиальная астма и качество жизни больших 11
1.1. Контроль над бронхиальной астмой 1 3
1.2, Фенотипы бронхиальной астмы 16
1.3. Подходы к ведению больных неконтролируемой бронхиальной астмой 21
1.5. Качество жизни у больных бронхиальной астмой 30
Глава 2. Клинические группы и методы исследования 38
2.1. Характеристика обследованных групп 38
2.2, Методы исследования 41
Глава 3, Клииико-фуикциопальная характеристика больных бронхиальной астмой, включенных в исследование 56
Глава 4. Характеристика качества жизни больных с различными фенотипами тяжелой бронхиальной астмы 92
4.1. Характеристика качества жизни больных тяжелой брОЕїхиальной астмой 92
4.2. Характеристика качества жизни больных тяжелой бронхиальной астмой в зависимости от чувствительности к терапии
4.3. Характерне!нка качества жизни больльтх с различными фенотипами терапевти чески резистентной бронхиальной астмы
Глава 5. Качество жизни у больных тяжелой контролируемой бронхиальной астмой
Практические рекомендации 167
Бронхиальная астма является одним из наиболее распространенных хронических неспецифических заболеваний легких, в настоящее время число больных оценивается в 300 миллионов человек [3, 10, 94, 95]. Несмотря на цели лечения бронхиальной астмы, изложенные в руководстве GINA, заболевание не контролируется у многих больных, а уровень медицинской помощи не соответствует современным стандартам. По данным недавно проведенных эпидемиологических исследований (AIRE, AIA, GOAL и др.) лишь 5 — 30% пациентов продемонстрировали контроль заболевания [48, 50, 80].
Тяжелая бронхиальная астма представляет собой средоточение всех негативных проявлений заболевания: наиболее выраженные симптомы болезни, частая потребность в неотложной помощи и высокий риск смерти [6, 17. 18, 33, 35, 60]. При этом в современных международных согласительных документах по ведению больных бронхиальной астмой (GINA, 2002 и др.) проблеме тяжелой неконтролируемой бронхиальной астме уделяется недостаточно внимания. Кроме того, не учитывается клиническая и патогенетическая гетерогенность тяжелой неконтролируемой бронхиальной астмы.
Учитывая приоритеты современной медицины, помимо стремления к исчезновению клинических симптомов болезни и улучшению функциональных показателей, конечной целью лечения следует считать повышение качества жизни больного [12, 20]. Качество жизни — интегральный показатель, отражающий степень адаптации человека к болезни и возможность выполнения им привычных функций, соответствующих его социально-экономическому положению [160].
Бронхиальная астма, как и любое хроническое заболевание, характеризуется снижением уровня качества жизни больных практически во всех сферах жизни больного. В настоящее время исследователи располагают данными о качестве жизни больных бронхиальной астмой в зависимости от степени тяжести
заболевания, от уровня социального статуса (образование и пр.) [29, 157]. Ведутся активные исследования качества жизни при апробации новых методов лечения [16, 34]. Тем не менее, в доступной литературе отсутствуют сведения о качестве жизни больных тяжелой неконтролируемой астмой: не ясно пациенты с какими фенотипами заболевания больше страдают в связи с болезнью и является ли реальной возможность восстановления качества жизни у больных тяжелой терапевтически резистентной астмой. Эти данные помогут правильно выстроить стратегию ведения пациента с тем или иным фенотипом тяжелой неконтролируемой бронхиальной астмы, что позволит решить проблему улучшения качества жизни больных.
Таким образом, исследование качества жизни больных тяжелой неконтролируемой бронхиальной астмой в целом и при различных фенотипах данного заболевания в частности, является актуальной задачей, и представляет научный и практический интерес.
Установить особенности качества жизни больных с различными фенотипами тяжелой неконтролируемой бронхиальной астмы для оптимизации ведения этой категории больных.
Оценить уровень качества жизни больных с различной тяжестью бронхиальной астмы и в зависимости от чувствительности к стандартной базисной фармакотерапии с использованием общего SF-36 и специализированного AQLQ вопросников.
Изучить нарушение качества жизни у пациентов с различными фенотипами тяжелой неконтролируемой бронхиальной астмы при помощи общего SF-36 и специализированного AQLQ вопросников.
Изучить взаимосвязь нарушений в различных сферах качества жизни с клинико-функциональными проявлениями болезни при различных фенотипах тяжелой неконтролируемой бронхиальной астмы.
Проанализировать уровень качества жизни больных тяжелой бронхиальной астмой при достижении контроля над заболеванием.
Изучить динамику качества жизни больных тяжелой неконтролируемой бронхиальной астмой (фенотип «brittle») на фоне использования высоких доз ингаляционных кортикостероидов в составе комбинированной терапии с использованием общего SF-36 и специализированного AQLQ вопросников.
Впервые проведена сравнительная комплексная оценка уровня качества жизни у больных тяжелой неконтролируемой бронхиальной астмой и выделена группа пациентов, отличающихся низкой чувствительностью к стандартной базисной терапии бронхиальной астмы и характеризующихся значительными изменениями качества жизни. Установлено, что больные тяжелой неконтролируемой терапевтически резистентной астмой имеют достоверно более выраженные ограничения во всех сферах жизнедеятельности. При этом терапевтически резистентная астма — самостоятельный фенотип заболевания по психосоциальным последствиям.
Получены приоритетные данные о специфических нарушениях качества жизни больных с различными фенотипами тяжелой неконтролируемой бронхиальной астмы. Так, фенотип «brittle» бронхиальная астма способствует формированию выраженных ограничений качества жизни в ментальной сфере, влияя на жизнеспособность пациентов (ЖС — 30,0±0,6 по вопроснику SF-36). Фенотип «хроническая астма с постоянной бронхообструкцией» ассоциирован с максимальными ограничениями в физическом аспекте лсизнедеятельности больных (ФА-25,83±4,3 по вопроснику SF-36).
Установлена прямая корреляционная связь показателей качества жизни по общему и специализированному вопросникам и значений функции легких. При этом критерии, характеризующие КЖ, наиболее чувствительны к изменениям показателя ОФВ1.
Доказана возможность улучшения и/или восстановления качества жизни больных тяжелой неконтролируемой терапевтически резистентной бронхиальной астмой до уровня практически здоровых лиц. Доказана взаимосвязь поддержания контроля над заболеванием и сохранения качества жизни больных тяжелой бронхиальной астмой.
Установленные особенности качества жизни у больных тяжелой неконтролируемой бронхиальной астмой в зависимости от чувствительности к стандартной базисной терапии помогут ориентироваться практическому врачу при выборе наиболее оптимальной тактики ведения больного с позиции максимального воздействия не только на іслинико-фунщиональньїе показатели, но и на изменения в специфических сферах качества жизни пациента.
Используя данные, полученные при изучении качества жизни больных терапевтически резистентной астмой, можно сфокусировать внимание на определенной составляющей качества жизни респондентов — психоэмоциональной сфере. Клинические фенотипы, такие как: «brittle» астма и «хроническая астма с постоянной бронхообструкцией» ассоциированы с нарушением специфического параметра качества жизни, это утверждение позволит оптимизировать тактику ведения пациентов, ориентируясь на измененные составляющие качества жизни (для больных «brittle» астмой — на ментальную сферу, для больных «хронической астмой с постоянной бронхообструкцией» — на физическую сфе-
Полученные индивидуальные характеристики качества жизни больных с
различными фенотипами тяжелой неконтролируемой бронхиальной астмы
можно использовать при оценке эффективности проводимой терапии заболевания, а их улучшение — как конечную цель лечения.
ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ
В группе больных тяжелой неконтролируемой бронхиальной астмой достоверно более низкое КЖ демонстрируют пациенты с терапевтически резистентной формой заболевания. В свою очередь нарушение КЖ больных имеет особенности в зависимости от фенотипа терапевтически резистентной бронхиальной астмы. Фенотип «brittle» бронхиальной астмы ассоциирован с ограничениями в ментальной сфере больных. Фенотип «хроническая астма с постоянной бронхообструкцией» приводит к максимальному ограничению в физическом аспекте жизнедеятельности.
Достижение контроля над заболеванием при тяжелой терапевтически резистентной астме ассоциировано с улучшением КЖ больных до уровня здоровых респондентов, в том числе и в специфических для каждого фенотипа сферах. Стабильно высокие показатели КЖ взаимосвязаны с поддержанием контроля над заболеванием.
ВНЕДРЕНИЕ В ПРАКТИКУ. Результаты работы применяются в учебном процессе кафедры госпитальной терапии с курсом физической реабилитации и спортивной медицины СибГМУ, в лечебном процессе пульмонологического отделения Областной клинической больницы г. Томска.
АПРОБАЦИЯ РАБОТЫ. Основные результаты работы доложены и обсуждены на конгрессе молодых ученых «Здоровье человека XXI век» (Томск, 2000), областной научно-практической конференции «Актуальные вопросы аллергологии и пульмонологии» (Томск, 2002), V международном конгрессе молодых учёных и специалистов «Науки о человеке» (Томск, 2004), практической
конференции для врачей ОГУЗ «Областная клиническая больница» (Томск, 2003, 2005), IV межрегиональной научно-практической конференции молодых учёных «Здоровье детей — наше будущее!» (Томск, 2004); клинических семинарах кафедры госпитальной терапии с курсом физической реабилитации и спортивной медицины, на проблемной комиссии по пульмонологии СибТМУ.
ПУБЛИКАЦИИ. По теме диссертации опубликовано 10 печатных работ, из них 4 публикации в журналах «Перечня. » ВАК РФ.
СТРУКТУРА И ОБЪЕМ ДИССЕРТАЦИИ. Диссертация изложена на 197 страницах машинописного текста, содержит 28 таблиц, иллюстрирована 25 рисунками и состоит из введения, обзора литературы (первая глава), материалов и методов исследования (вторая глава), результатов исследования (главы 3-5), обсуждения (глава 6), выводов, практических рекомендаций, списка литературы. Библиографический указатель содержит 168 источников литературы, из которых 35 на русском языке, 133 на английском языке.
Выделяют следующие фенотипы БА: — по возрастным характеристикам: младенческая астма, детская астма, астма у подростков, астма пожилых; — по механизмам развития: экзогенная, эндогенная (в том числе и аспирино-вая); — по степени тяжести: легкая, среднетяжелая и тяжелая; — особые формы: кашлевая, профессиональная, сезонная, «ночная», предменструальная; — по чувствительности к стандартной базисной фармакотерапии: терапевтически чувствительная, терапевтически резистентная (в том числе и гормоноза-висимая); — по чувствительности к кортикостероидам (КС): КС-резистентная (I и II типов) и КС-чувствительная (в том числе и гормонозависимая); — по морфологической характеристике: эозинофильная, нейтрофильная, с признаками ремоделирования.
В зависимости от степени тяжести БА подразделяется на четыре ступени: интермиттирующая БА; легкая персистирующая БА; персистирующая БА средней степени и тяжелая персистирующая БА [104]. Оценка тяжести заболевания включает такие клинические признаки как количество дневных и ночных сим птомов; частоту обострений; степень ограничения физической активности; показатели функции легких (объем форсированного выдоха за 1 секунду (ОФВ1%) или ПСВ% от должных значений, суточный разброс показателей ПСВ%).
По механизмам развития различают экзогенную (атопическую) и эндогенную (неатопическую) формы БА [42, 66]. Развитие экзогенной астмы связано с TgE — опосредованными (атопическими) механизмами [147]. На уровне популяции участие атопическйх механизмов доказано у 50% больных БА — как детей, так и взрослых [122]. При эндогенной БА отсутствуют указания на наследственную предрасположенность к атопии, нет клинических проявлений других атопическйх заболеваний. Концентрация общего IgE в сыворотке крови не превышает нормальных значений, специфические IgE-антитела к наиболее распространенным аллергенам не определяются. Эта форма заболевания часто сочетается с полипозным риносинуситом и непереносимостью аспирина. По результатам исследования, которое проводилось в Швеции, распространенность эндогенной БА составляет до трети всех случаев заболевания [104].
В структуре неконтролируемой БА выделяют чувствительную к стандартной терапии астму и резистентную к ней. К терапевтически резистентной относят астму тяжелого течения, характеризующуюся недостаточным контролем, несмотря на применение адекватных доз ингаляционных кортикостерои-дов (ИКС). При этом адекватными дозами ИКС применительно к терапевтически резистентной БА являются 2000 мкг по беклометазону дипропионату (БДП) для взрослых пациентов [44, 78, 108]. Пациенты, не отвечающие на «адекватную» терапию, зачастую значительно отличаются друг от друга, имеют различную симптоматику, функциональные показатели, историю болезни и прогноз, но тем не менее, все они относятся к группе «сложных» пациентов. Другими словами, терапевтически резистентная БА может быть определена как неконтролируемая астма, не отвечающая на оптимальное лечение [55, 77, 90].
Зарубежными авторами проведены исследования в плане выделения клинических вариантов терапевтически резистентной БА [59, 88]. Суммируя полученные данные, можно выделить следующие группы: 1. Фатальная и близкая к фатальной астма. Клиническая картина: фатальные и близкие к фатальным эпизоды астмы, требующие искусственной вентиляции легких (ИВЛ) или приводящие к гиперкапнии, респираторному ацидозу, пневмотораксу. Пациенты этой группы могут испытывать повторные жизне-угрожающие приступы, несмотря на адекватную терапию ингаляционными кортикостероидами, или повторные курсы системных стероидов (СКС). 2. Хроническая астма с постоянной бронхиальной обструкцией, с или без эпизодов внезапного ухудшения, требующая системной терапии кортикостероидами, которая, тем не менее, приводит к неполному ответу. 3. «Хрупкая», нестабильная астма («brittle»), характеризующаяся хаотическими флуктуациями ПСВ, несмотря на применение высоких доз кортикостерои-дов. Причем некоторые исследователи в структуре «brittle» астмы выделяют два разных варианта [89]: 1) характеризуется значительной вариабельностью ПСВ ( 40% в течение дня на протяжении не менее 50% времени за период наблюдения 150 дней), несмотря на применение высоких доз ИКС ( 1600 мкг БДД или эквивалент в сутки), 2) интермиттирующая тяжелая астма, характеризующаяся внезапными острыми приступами, развивающимися в течение менее чем трех часов без объективной причины и на фоне практически нормальной функции бронхов или хорошо контролируемой астмы. Кроме того, по чувствительности к кортикостероидам выделяют КС-резистентную и КС-чувствительную формы БА [167]. В структуре КС-резистентной астмы (кортикостероид-нечувствительной) выделяют два типа: первичная резистентность (тип II), обусловленная генетическим дефектом (му 19 тация последовательности, кодирующей гормон-связывающий домен кортико-стероидного рецептора) и вторичная (тип I), приобретенная в процессе лечения и в большинстве случаев обратимая [123]. Первичная КС резистентность встречается у 1:10 000 астматиков. Ее отличительной чертой является отсутствие прироста показателей ОФВ1 на 20% после курса СКС (преднизолон 40-60 мкг) в течение 10-14 дней, отсутствие побочных эффектов и изменения уровня утреннего кортизола на фоне высоких доз системных стероидов [154]. Все вышеперечисленные варианты (фенотипы) БА являются неконтролируемыми по течению заболевания.
В современной классификации БА выделяют и другие формы терапевтически резистентной БА. Особого внимания заслуживает фенотип «ночная астма». В крупном эпидемиологическом исследовании, включавшем 7729 больных БА, было показано, что 74% всех больных просыпаются не менее 1 раза в неделю из-за развития ночных симптомов, 64% — 3 раза в неделю, 39% — каждую ночь [161]. Более того, важность проблемы ночной БА подчеркивает тот факт, что смертельные исходы вследствие обострения БА преимущественно развиваются в ночные часы (так 53% всех смертей от БА происходит в период времени от 18 до 3 часов; незадолго до смерти у 79% больных были зафиксированы ночные симптомы астмы, причем у 42% — каждую ночь).
В исследование было включено 276 больных БА в возрасте от 18 до 60 лет. Среди них пациенты с легким течением заболевания — п=50 (33,9±6,8 лет), среднетяжелым — тт=50 (42,7±5,3 лет), тяжелым — п=176 (44,1±5,3 лет). Больные с тяжелым неконтролируемым течением астмы в зависимости от чувствительности к стандартной базисной фармакотерапии разделялись на две группы: пациенты с терапевтически чувствительной астмой (п=50) и терапевтически резистентной астмой (п=126). Кроме того, в зависимости от степени контроля над симптомами заболевания пациенты с тяжелой БА были разделены на группы с контролируемым и неконтролируемым течением болезни. В качестве модели контролируемой БА выступали больные brittle астмой I типа (п=22), которые достигли контроля болезни на фоне комбинированной терапии в рамках исследования «BRILLIANT — II». Диагноз «бронхиальная астма» верифицировался в соответствии с рекомендациями Совместного доклада ВОЗ и Национального института Сердце, Легкие, Кровь «Бронхиальная астма. Глобальная стратегия» и Руководства для врачей России «Бронхиальная астма. Формулярная система», 2002 на основании следующих критериев: наличие анамнеза, характерного для астмы, типичных клинических симптомов заболевания и обратимости бронхиальной обструкции, атопии (атопического анамнеза, положительных кожных аллерго-проб (КАП), уровня общего IgE 100 МЕ/мл). В случае невозможности доказать присутствие атопии (отсутствие атопического анамнеза, отрицательные КАП и низкий уровень общего IgE) выставлялся диагноз неатопической (эндогенной) БА. Степень тяжести заболевания устанавливалась согласно критериям, изложенным в проекте G[NA (2002).
Диагноз «аллергический ринит» устанавливался на основании критериев, предложенных Международным соглашением по диагностике и лечению ринитов, 2002.
При постановке диагноза «атопический дерматит» использовали рекомендации, изложенные в «Российском национальном согласительном документе по атопическому дерматиту», 2002.
В случае выявления сопутствующей патологии проводилось дополнительное обследование, включающее биохимический анализ крови, многократное исследование кала на яйца гельминтов, дуоденальное зондирование, по показаниям — эзофагогастродуоденоскопия, консультации отоларинголога.
Оценка тяжести симптомов астмы. Больные БА (в рамках исследования «BRILLIANT — II») с целью ежедневного мониторироізаїшя заболевания вели Дневники Самоконтроля, в которых регистрировались симптомы астмы и потребность в симптоматической терапии. Выраженность клинических симптомов оценивалась ежедневно в вечернее время после проведения пикфлоуметрии и приема противоастматических средств. Учитывались симптомы болезни за период с 22 часов предыдущего дня до 22 часов текущего дня. Выраженность дневных симптомов оценивалась в баллах на основании «шкалы дневных симптомов»: 0 — отсутствие симптомов в течение дня; 1 — единичный кратковременный эпизод в течение дня; 2 — два и более кратковременных эпизодов в течение дня; 3 — симптомы отмечаются большую часть дня, но не изменяют нормальную по вседневную активность; 4 — симптомы отмечаются большую часть дня и влияют на повседневную ак тивность; 5 — симптомы настолько тяжелы, что не позволяют посещать школу или зани маться повседневной деятельностью, Выраженность ночных симптомов оценивалась в баллах на основании «шкапы ночных симптомов»: 0 — отсутствие симптомов в течение ночи или при утреннем пробуждении; 1 — отсутствие симптомов в течение ночи, но симптомы появляются при пробу ждении утром в обычное время; 2 — отмечаются ночные симптомы, которые не приводят к пробуждению (про бужденис в обычное время); 3 — отмечаются ночные симптомы, приводящие к пробуждению (включая ран нее вставание); 4 — отмечаются ночные симптомы, приводящие к бодрствованию большую часть ночи; 5 — симптомы настолько тяжелы, что не позволяют заснуть вообще. По окончанию месячного периода наблюдения рассчитывалась средняя выраженность симптомов. Потребность в бронхолитиках (р2-агонистах) — среднее число ингаляций 32-агонистов в сутки, которые больной использовал для купирования симптомов астмы за предшествующи и месяц. По окончании месячного периода наблюдения рассчитывалось среднее число ингаляций 32-агонистов за сутки.
Наличие и степень тяжести обострений БД оценивались согласно критериям, предложенным в GINA, 2002. Критериями обострения БА служили: возрастание потребности в короткодействующих р2-агонистах более чем на четыре ингаляции за предшествующие 24 часа (по сравнению с обычными дозами); и увеличение частоты симптомов астмы, сочетающиеся со снижением ПСВ, измеренной в утренние часы более чем на 20% от индивидуальной нормы, на протяжении 3 суток и более [21, 112, 138],
Суточная лабильность бронхов оценивалась с помощью пикфлоуметрии. Среднесуточная лабильность бронхов (СЛБ) — рассчитывалась на основании средних показателей ПСВ вечер и ПСВ утро, по формуле: СЛБ — (ПСВ вечер — ПСВ утро) / ПСВ вечер х 100%
В настоящей главе представлена клиническая характеристика 276 больных БА. Среди пациентов преобладали лица с агонической (синонимы: аллергическая, экзогенная) формой Б А (74,6%), что соответствует этиологической структуре данного заболевания, у остальных больных диагностирована неатопическая БА (синонимы: неаллергическая, эндогенная).
У 176 пациентов на момент обследования верифицирована тяжелая БА -63,8%, у 50 пациентов зарегистрирована средняя степень тяжести БА — 18Д%, легкое течение астмы имело место у 50 пациентов — 18,1%. У пациентов с легким течением БА (средний возраст 33,9±6,8 лет) стаж заболевания составил 5Э8±3,2 лет. У подавляющего большинства пациентов было отмечено персистирующее течение заболевания (96%) и у двух -иитермиттирующее (4%). Кратность симптомов у больных с легким течением БА составила 1,1±0,3 раз в неделю, втом числе и ночных 2,1 ±0,5 раз в месяц. У пациентов данной группы были зафиксированы редкие — 0,8+0,3 раз в гол обострения, характеризующиеся выраженной сезонностью. Обострения БА, как правило, не приводили к госпитализации однако влияли на физическую активность и сон больных. Все представители данной группы имели показатели ОФВ1 более 80% от должных значений (99,6±2,4%), отмечалась незначительная суточная вариабельность ПСВ — 8,7+0,5%,
В группе больных со среднетяжелым точением БА (средний возраст 42,7±5,3 лет) длительность болезни составила 12,3±4,5 лет. У пациентов отмечались ежедневные симптомы астмы, в том числе ночные симптомы 1,3±0,5 раз в неделю. Потребность в приеме ингаляционных 32-агонистов короткого действия составила l520,4 раз в сутки. Количество обострений в среднем составило 231±0Э4 раз в год, из них приводящих к госпитализации — 1J±0,3 случаев в год. Показатели ОФВ1 колебались между 60% и 80% от должных величин (71,5=ь1,9%), а суточная вариабельность ПСВ составляла 15,U0,9%.
Согласно современной оценке тяжести БА, кроме имеющихся клинических признаков учитывалось количество ежедневно принимаемых лекарственных препаратов. Так, все пациенты с легкой перси стару ющей астмой получали ИКС в дозе 100-250 мкг ФП в сутки или эквивалентную ей в один или два приема. Больные со средней степенью тяжести заболевания получали средние дозы ИКС — 500-1000 мкг БДП в сутки или 250-500 міст ФП в сутки (или эквивалентные им) в два приема.
Больные тяжелой бронхиальной астмой исходно были разделены в зависимости от чувствительности к базисной противовоспалительной терапии на две группы: терапевтически чувствительные (п=50 чел. в возрасте от 17 до 60 лет (40Э8=ЫЭ5 лет)) и терапевтически резистентные (п=12б чел. в возрасте от 17 до 60 лет, 48,5±1,5лет). Ниже приведена клиническая характеристика больных с терапевтически чувствительной и терапевтически резистентной БА (табл. 8).
Положительные результаты кожных аллергопроб были зафиксированы у всех больных с экзогенной формой БА (п—206). Моновалентная сенсибилизация домашней пылью и ее компонентами (Dermatophagoides pteronyssinus и Dermatophagoides farmae) была отмечена у 15 пациентов (7,3%), В целом сенсибилизация к бытовым аллергенам (домашняя пыль, библиотечная пыль) выявлена у 65 (31?6%) пациентов, среди которых преобладали женщины 62
70,8%. Изолированная эпидермальиая сенсибилизация была обнаружена у 20 пациентов (9,7%), грибковая — у 15 (7,3%), пыльцевая — у 33 (16%). Поливалентная сенсибилизация (три или четыре группы аллергенов неинфекционного происхождения в различных сочетаниях) наблюдалась у 73 больных ЕА (35?4%). Следует отметить, что у пациентов с эндогенной формой БА имели место отрицательные результаты кожных тестов с наиболее распространенными аэроаллергенами.
В группе больных с атопической БА наблюдались другие клинические проявления атопии в 63% случаев (130 пациентов). Большинство пациентов (75,4%) страдало круглогодичным аллергическим ринитом, при этом 50% больных отмечали затруднение носового дыхания, жжение в полости носа в течение всего года, у второй половины пациентов симптомы ринита присутствовали в течение 3-4 месяцев в году. Далее следовали поллиноз (рино-конъюнктивальный синдром) — 20 случаев (15,4%) и атопический дерматит- 11 человек (8,5%). У 15 пациентов отмечалась крапивница, у 7 — имел место отек Квинке в анамнезе. Кроме того, у 19 больных атопической БА была зафиксирована лекарственная непереносимость. У двух пациентов отмечалась иисектная аллергия.
В зависимости от типа сенсибилизации были выявлены определенные отличия течения заболевания у пациентов с атопической астмой. Эти отличия касались возраста, начала заболевания, сезонности, тяжести и продолжительности обострений БА7 триггеров, характера аллергической патологии.
Характеристика качества жизни больных тяжелой бронхиальной астмой в зависимости от чувствительности к терапии
В настоящем исследовании приоритетной задачей было исследование КЖ больных тяжелой БА в зависимости от чувствительности к проводимой базисной терапии, С этой целью все пациенты тяжелой БА разделены на две группы: с терапевтически чувствительной и терапевтически резистентной БА, Сравнительная клиническая характеристика больных терапевтически чувствительной и терапевтически резистентной БА представлена в главе 3.
Следует отметить, что в группе пациентов с терапевтически резистентной БА преобладали женщины, соотношение мужчины/женщины составило 1:2, что является общей тенденцией тендерного состава больных тяжелой терапевтически резистентной астмой [158].
Результаты, полученные при изучении КЖ с помощью общего вопросника SF-36, представлены в табл, 18. Пациенты с терапевтически резистентной БА отличались более низким уровнем КЖ по ряду критериев (р 0,05) по сравнению с пациентами с терапевтически чувствительной БА. Представители группы терапевтически резистентной БА отмечали ограничение физической активности в большей степени, чем больные терапевтически чувствительной астмой. Учитывая тот факт, что у больных с тяжелой БА в целом уровень ФА фиксируется на достаточно низком уровне (ФА — 36э9±1,6), то имеющееся различие указанного критерия между больными терапевтически чувствительной и терапевтически резистентной БА свидетельствует о непосредственном негативном влиянии последней на КЖ больных.
Пациенты с терапевтически резистентной астмой оценивали свой жизненный тонус ниже, чем пациенты с терапевтически чувствительной астмой (табл. 18). Это значит, что респонденты с торапепти чески резистентной БА меньшую часть времени ощущали себя бодрыми и энергичными по сравнению с представителями группы терапевтически чувствительней БА. Кроме того, показатель ПЗ фиксировался у больных терапевтически резистентной астмой на достоверно более низком уровне, то есть хорошее настроение, умиротворенность и спокойствие было более характерным для респондентов с терапевтически чувствительной астмой. Снижение ЖС и ПЗ у больных БА некоторые авторы рассматривают как фактор риска формирования депрессивных расстройств [13]. Согласно мнению психиатров, нарушения в эмоциональной сфере у больных БА является первым и наиболее чувствительным адаптивным механизмом, через который реализуется влияние комплекса факторов внешней среды [23]. Речь идет о так называемых алекситимических больных БА? которые в силу своих личностных характеристик социально дезадаптированы и имеют склонность к депрессивному типу реагирования на дистресс. Суммируя эти данные, возможно предположить, что пациенты с терапевтически резистентной БА, отличающиеся сниженным психоэмоциональным фоном, являются группой высокого риска но развитию депрессивных состояний.
Таким образом терапевтически резистентная БА оказывает более негативное влияние не только на физическую активность, но и на психическое здоровье пациентов по сравнению с терапевтически чувствительной БА.
При анализе корреляционных зависимостей показателей КЖ по вопроснику SF-36 и значений ФБД было выявлено, что терапевтически чувствительная астма оказывает влияние на критерии, связанные с физической активностью больных. Так7 чем на более низком уровне регистрировались параметры ОФВІ.,% и ПОСВ,%, тем в большей степени было выражено ограничение ФА респондентов (г=0537; р=0?008 и г=0,34; р=0,014 соответственно). Для критерия РФ была обнаружена положительная связь с показателем ОФВ1,% (r=0t31; р=0,031Х то есть чем ниже функциональная способность легких, тем большую роль играли физические проблемы в ограничении повседневной деятельности больного терапевтически чувствительной БА.
При поведении сравнительного анализа КЖ больных терапевтически чувствительной и терапевтически резистентной БА по специализированному вопроснику AQLQ были выявлены достоверные различия лишь по одному из изучаемых критериев (рис. 8). Так, пациенты с терапевтически резистентной БА имели более выраженные симптомы заболевания по вопроснику AQLQ по сравнению с пациентами терапевтически чувствительной БА, По остальным показателям уровень КЖ был сходным для представителей обеих групп.
При изучении корреляционных связей показателей КЖ по вопроснику AQLQ и значений ФВД выявлено, что больные терапевтически чувствительной БА демонстрировали большую зависимость уровня КЖ от состояния функции легких по ряду характеристик (табл. 19) в сравнении с больными терапевтически резистентной БА.
Так, если пациенты с терапевтически чувствительной астмой показывали непосредственную связь параметров ФВД с 4 из 5 критериями КЖ по специализированному вопроснику, то у респондентов с терапевтически резистентной асгмой изучаемые показатели ОФВ1э% и ПОСВ,% влияли только на повседневную активность (A, r=0s29; p=Qs024 и г=0,26; р=0,042 соответственно) и эмоциональную сферу пациентов (Э, r=0s26; p=0.,041 и г=0_27; р=0э037 соответственно). Причем значения пикфлоуметрии у больных терапевтически резистентной БА не оказывали действия на оценку КЖ, Негативное влияние болезни на КЖ больных терапевтически резистентной астмой столь велико, что незначительные колебания выраженности клинических симптомов и степени нарушений ФВД не имеют существенного значения.
1. Терапевтически резистентная БА оказывает достоверно более выраженное влияние на ограничение физической активности больных по сравнению с терапевтически чувствительной БА.
2. Наличие терапевтически резистентной БА — дополнительный фактор риска развития депрессивных состояний у больных с тяжелым течением заболевания.
3. Терапевтически резистентная астма — самостоятельный фенотип тяжелой БА по своим психосоциальным последствиям.
В группе больных терапевтически резистентной БЛ согласно классификации, предложенной рабочей группой Европейского респираторного общества (1999г.), выделялись пациенты с различными фенотипами течения заболевания: фатальной БА, brittle астмой I типа и хронической астмой с постоянной бронхообструкцией. Характеристика соииального статуса респондентов с различными фенотипами терапевтически резистентной БА представлена в табл, 20.
Группы больных были сопоставимы по полу, уровню образования, занятости и характеру трудовой деятельности (табл. 20). Группа пациентов с brittle астмой была наиболее многочисленной, поскольку включала больных, принимавших участие в исследовании «BRILLIANT — II». В настоящем разделе работы были использованы результаты, полученные при изучении КЖ больных перед включением в лечебный период исследования. Таким образом, все респонденты с перечисленными фенотипами терапевтичесіш резистентной БА анкетировались однократно методом самозаполнения вопросников КЖ Для оценки ОС применялись общий и специализированный вопросники. В качестве группы контроля выступали практически здоровые лица (п=100), для проведения сравнительного анализа КЖ у больных с различными фенотипами терапевтически резистентной БА использовались данные, полученные при изучении КЖ пациентов с терапевтически чувствительной БА (п 50).
источник
Трудно поддающаяся лечению бронхиальная астма: клинико-функциональные особенности и качество жизни пациентов
Дата публикации: 24.04.2018 2018-04-24
Статья просмотрена: 33 раза
Короткевич А. А., Макарова А. М., Антонович Ж. В. Трудно поддающаяся лечению бронхиальная астма: клинико-функциональные особенности и качество жизни пациентов // Молодой ученый. 2018. №16. С. 32-35. URL https://moluch.ru/archive/202/49487/ (дата обращения: 06.09.2019).
В данной статье приведены результаты исследования клинико-функциональных особенностей и качества жизни у пациентов с трудно-поддающейся лечению бронхиальной астмой.
Ключевые слова: трудно поддающаяся лечению бронхиальная астма, клинико-функциональные особенности, качество жизни.
Актуальность. Несмотря на достижения в лечении бронхиальной астмы (БА), 57 % пациентов, получающих лечение в европейских странах, не достигают контроля над заболеванием [1]. Термин «трудно поддающаяся лечению» БА применяется в том случае, когда пациент не достигает приемлемого уровня контроля над астмой при лечении в режиме ступени 4 (принимает препарат неотложной помощи плюс 2 и более препаратов для контроля течения заболевания, включая ингаляционный глюкокортикоид в высокой дозе), а такие факторы, как сопутствующие заболевания, неудовлетворительная приверженность терапии, воздействие аллергенов и факторов риска, препятствуют достижению хорошего контроля БА [2].
Цель: выявить клинико-функциональные особенности астмы и оценить качество жизни (КЖ) у пациентов с трудно поддающейся лечению БА.
- Выявить клинические особенности астмы в группе пациентов с трудно поддающейся лечению БА.
- Установить особенности показателей функции внешнего дыхания (ФВД) в группе пациентов с трудно поддающейся лечению БА.
- Оценить качество жизни (КЖ) у пациентов с трудно поддающейся лечению БА.
- Выявить взаимосвязи между клинико-функциональными особенностями БА и КЖ пациентов.
Материал иметоды. Висследование включен 71 пациент с БА. Средний возраст пациентов с БА составил 45±15 лет, группа включала 27 % (19) мужчин и 73 % (52) женщин. Средняя длительность БА была 4 года (от 1 до 12 лет). Аллергическую форму БА имели 11 % (8) пациентов, неаллергическую — 11 % (8), смешанную — 78 % (55) пациентов.У 23 % (16) пациентов наблюдалась контролируемая БА, у 28 % (20) — частично контролируемая БА, у 49 % (35) — неконтролируемая БА.
В группу контроля вошли 30 практически здоровых лиц. Статистически значимых различий по возрасту и полу между группами пациентов с БА и контрольной группой не было (р˃0,05).
Клиническое обследование включало сбор анамнеза и объективный осмотр пациента. Уровень контроля БА оценивали по критериям GINA и тесту по контролю над астмой [2].
Для выявления и оценки выраженности депрессии проводилось психологическое тестирование с использованием опросника «CES-D» [3, 4].
Для оценки качества жизни использовали опросник NAIF [5].
Исследование показателей ФВД проводилось на компьютерном спирографе «МАС-1» (Беларусь).
Статистическую обработку данных выполняли с использованием пакета прикладных программ Statistica 8,0 (StatSoft, Inc., США). Применялись критерии Шапиро-Уилка, Левена, Стьюдента, Манна-Уитни, Краскела-Уоллиса, χ2 Пирсона, Спирмена, двусторонний точный критерий Фишера, параметрический однофакторный дисперсионный анализ с тестом Шеффе. Для преодоления проблемы множественных сравнений использовалась поправка Бонферрони. За критический уровень статистической значимости принимали вероятность безошибочного прогноза равную 95 % (р трудно поддающаяся лечению бронхиальная астма, клинико-функциональные особенности, качество жизни
Диагноз БА был выставлен в соответствии с «Глобальной стратегией лечения и профилактики бронхиальной астмы» (GINA; 2007) [44]. К моменту включения в исследование все пациенты получали стандартную медикаментозную терапию БА.
Система мониторинга пациентов с бронхиальной астмой.
Основные термины (генерируются автоматически): Система мониторинга пациентов, компьютерная программа, муниципальный район, GINA, общая практика, медицинская помощь, бронхиальная астма, семейная.
4. Будневский А. В. Оптимизация терапии бронхиальной астмы: психосоматические аспекты.
Основные термины (генерируются автоматически): высокий уровень, уровень, GINA, больной, уровень контроля, Пациент, нарушение сна, показатель, УДЫ, группа больных.
Трудно поддающаяся лечению бронхиальная астма: клинико-функциональные особенности и качество жизни пациентов. Метаболический профиль при психологическом стрессе у лиц молодого возраста как возможный предиктор развития сахарного диабета 2-го типа.
Ключевые слова: бронхиальная астма, пульмонология, психосоматика, психиатрия
[2] По данным Всемирной организации здравоохранения, порядка 40 % пациентов, посещающих участковых терапевтов, относятся к группе психосоматических больных [3]. Согласно.1. The Global Strategy for Asthma Management and Prevention, Global Initiative for Asthma (GINA) 2015.
8. Ермолова А. В., Будневский А. В. Бронхиальная астма и метаболический синдром: возможности достижения контроля над заболеванием и улучшения качества жизни.
Диагноз БА был установлен в соответствии с «Глобальной стратегией лечения и профилактики бронхиальной астмы» (GINA; 2011) [10]. Все пациенты получали стандартную медикаментозную терапию БА до начала исследования.
Данные исследований показывают, что ИГКС эффективно уменьшают выраженность симптомов астмы, улучшают качество жизни, уменьшают бронхиальную
Пациентам проводилась оценка контроля над астмой с использованием опросника АСТ-теста (Asthma Control Test).
26. GINA Report, Global Strategy for Asthma Management and Prevention.
Основные термины (генерируются автоматически): группа, Легкое Дыхание, бронхиальная астма, короткое действие, группа сравнения, больной, втора, пациент, аллергический ринит, полость носа.
источник
Cегодня одной из глобальных проблем мирового здравоохранения становится бронхиальная астма (БА). Согласно данным Международного конгресса по астме (США, 2004), в мире зарегистрировано более 300 млн пациентов с этой болезнью.
Cегодня одной из глобальных проблем мирового здравоохранения становится бронхиальная астма (БА). Согласно данным Международного конгресса по астме (США, 2004), в мире зарегистрировано более 300 млн пациентов с этой болезнью. БА является наиболее распространенным хроническим заболеванием детского возраста, частота которого в развитых странах составляет 4—12%. В России распространенность БА среди детей достигает 5—10% [1].
В настоящее время БА рассматривается как хроническое воспалительное заболевание дыхательных путей [2], которое проявляется:
- обратимой обструкцией дыхательных путей, возникающей вследствие спазма гладкой мускулатуры бронхов, отека слизистой оболочки, инфильтрации подслизистой оболочки воспалительными клетками, гиперсекреции слизи, утолщения базальной мембраны;
- эпизодами кашля, свистящих хрипов, экспираторной одышки, которые, как правило, бывают связаны с воздействием специфических триггерных факторов и возникают преимущественно в ночное время или ранним утром;
- повышенной гиперреактивностью дыхательных путей.
Для БА характерны прогрессирующее развитие хронического воспалительного процесса в дыхательных путях, а также склонность к рецидивирующему течению. Поэтому основными целями терапии БА у детей являются [3, 4]:
- достижение и поддержание контроля над симптомами болезни;
- предотвращение обострения БА;
- поддержание функции легких, по возможности близкой к нормальным величинам;
- поддержание качества жизни больного с обеспечением непрерывности обучения в школе, нормального физического развития;
- исключение побочных эффектов противоастматических средств;
- предотвращение связанной с БА смертности.
Хронический характер течения БА, необходимость длительной фармакотерапии, невозможность выполнения определенных видов физических нагрузок, ограничения в выборе профессии и социальной активности оказывают существенное негативное влияние на качество жизни детей с БА [5, 6, 7, 8, 9].
Оценка качества жизни в медицине зачастую является конечным критерием оценки эффективности лечения, выбора препарата, успешности реабилитационных мероприятий. Это, несомненно, согласуется с провозглашенной ВОЗ концепцией непрерывного совершенствования качества медицинской помощи.
Главной целью терапии астмы сегодня является достижение и поддержание контроля над заболеванием — достижение следующих показателей:
- минимальная выраженность (в идеале — отсутствие) хронических симптомов, включая ночные;
- минимальные (нечастые) обострения;
- отсутствие необходимости в скорой и неотложной помощи;
- минимальная потребность (в идеале — отсутствие) в применении β2-агониста (по мере необходимости);
- отсутствие ограничений активности, в том числе физической;
- суточные колебания пиковой скорости выдоха (ПСВ) менее 20 %;
- нормальные (близкие к нормальным) показатели ПСВ;
- минимальная выраженность (или отсутствие) нежелательных эффектов от лекарственных препаратов.
Неадекватное лечение БА у детей приводит к сохранению воспалительных изменений в бронхах с персистенцией бронхиальной обструкции, утяжелением течения заболевания.
Согласно данным исследования AIRE (Asthma Insights and Reality in Europe), проведенного в семи западноевропейских странах для оценки качества лечения астмы у 2800 взрослых и детей с БА различной степенью тяжести, только у 5% пациентов достигнут контроль над заболеванием.
По данным исследования GOAL [12], пациенты, страдающие БА, имеют заниженные представления об уровне возможного контроля над заболеванием и готовы примириться с низким качеством жизни и недостаточно эффективным лечением. Также в данном исследовании было установлено, что основное влияние на качество жизни пациентов с БА оказывает отсутствие контроля над астмой, независимо от степени тяжести заболевания.
В рамках многоцентрового популяционного исследования ИКАР (Исследование качества жизни в России, 2004) выявлена зависимость большинства параметров качества жизни детей, страдающих БА, от демографических показателей (пол и возраст ребенка, профессиональная занятость, образование, семейный статус родителей), от выраженности симптомов заболевания и степени контроля над ним. При этом впервые были определены среднепопуляционные значения показателей качества жизни здоровых детей РФ [13].
Поскольку в настоящее время не существует методов и лекарственных средств, способных полностью излечить БА, изучение влияния терапии на качество жизни детей, страдающих БА, является очень актуальным.
С этой целью в отделении стационарозамещающих технологий ГУ НЦЗД РАМН было обследовано 35 детей (группа I) в возрасте от 6 до 18 лет с установленным диагнозом БА. Клиническая характеристика пациентов представлена в табл. 1.
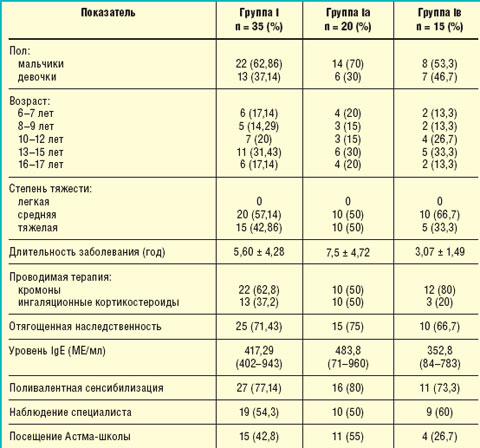 |
| Таблица 1. Клиническая характеристика пациентов группы I |
При поступлении все пациенты не имели контроля над заболеванием, т. е. в течение последних 4 нед до начала обследования отмечались обострения БА, среднее значение которых составило 5,71 ± 2,39, при этом 19 пациентов (54,3%) имели более 4 обострений в месяц. У 26 пациентов (74,3%) отмечались ночные симптомы заболевания, среднее значение составило 2 ± 1,98. Средняя потребность в применении β2-агонистов короткого действия в сутки за последнюю неделю составила 2,11 ± 0,85 ингаляции. Среднее значение показателя объема форсированного выдоха за 1 с (ОФВ1) равнялось 78,7 ± 2,88%, а суточной лабильности бронхов — 22,6 ± 3,83%.
В отделении было проведено комплексное обследование, включавшее общеклиническое обследование (клинический анализ крови, общий анализ мочи, исследование функции внешнего дыхания, рентгенологическое исследование органов грудной клетки, УЗИ органов брюшной полости, ЭКГ), аллергологическое (сбор данных аллергологического анамнеза, постановка кожных скарификационных проб с аллергенами, определение общего уровня иммуноглобулина (Ig) E), уровней IgG, IgA, IgM.
Для оценки качества жизни детей использовался «Вопросник оценки статуса здоровья детей» (а также русифицированный аналог вопросника Child Health Questionnaire). Проводилось одновременное, но раздельное анкетирование детей и взрослых. Все детские формы вопросника заполнялись в ходе интервью, родители заполняли вопросник самостоятельно. В качестве специализированного вопросника для оценки качества жизни детей с БА была использована официальная русскоязычная версия PAQLQ.
Всем пациентам данной группы была назначена базисная противовоспалительная терапия в дозировках, адекватных степени тяжести заболевания. В зависимости от вида противовоспалительной терапии дети были разделены на две подгруппы: Iа — 20 пациентов, которые получали комбинированный препарат Серетид (содержащий ингаляционный кортикостероид флутиказона пропионат и длительно действующий β2-агонист салметерола ксинафоат), и Iв — 15 пациентов, получавших только ингаляционный кортикостероид беклометазона дипропионат в виде монотерапии (см. табл. 1).
На фоне назначенной противоастматической терапии были отмечены следующие изменения в клиническом течении болезни. У 55% пациентов подгруппы Iа через 1 мес лечения комбинированным препаратом Серетидом был достигнут контроль над заболеванием, у остальных 45% больных отмечались достоверное (по сравнению с исходными значениями) уменьшение количества обострений, ночных симптомов и снижение потребности в приеме β2-агонистов быстрого действия (p 0,05).
Необходимо отметить, что при сравнении показателей специфического качества жизни пациентов обеих подгрупп (рис.) было выявлено достоверное повышение показателей, отражающих объем повседневной активности, выраженность основных симптомов БА, а также интегративного показателя качества жизни у пациентов, получавших комбинированную терапию Серетидом (p Рисунок. Показатели специфического качества жизни пациентов группы I
Таким образом, можно сделать вывод, что качество жизни пациентов, страдающих БА, зависит от вида проводимой противовоспалительной терапии. Назначение современных комбинированных препаратов (Серетид) способствует более быстрому достижению контроля над заболеванием и улучшению качества жизни пациентов и их родителей по сравнению с монотерапией ингаляционными кортикостероидами (беклометазона дипропионат).
Дети, страдающие аллергическими заболеваниями, особенно БА, нуждаются в защите от острых респираторных инфекций (ОРИ), поскольку многочисленными исследованиями установлено, что респираторные, особенно вирусные, инфекции могут приводить к обострениям и неконтролируемому течению БА [3, 17, 18]. По данным ВОЗ, в 6% случаев грипп является причиной летальных исходов, около 60% случаев смерти связано с вирусассоциированными болезнями, такими как пневмонии, бронхиты, синуситы, отиты, энцефалопатия, БА.
Грипп особенно опасен для детей и взрослых с хроническими болезнями, особенно для детей, длительно получающих кортикостероиды, существенно ухудшая состояние бронхов, затрудняя наступление ремиссии [19, 20].
Несмотря на то что по рекомендации ВОЗ все пациенты с БА должны ежегодно быть вакцинированы против гриппа независимо от формы и тяжести течения заболевания и проводимой лекарственной терапии, на практике это пока не осуществляется. Единственным противопоказанием для прививок против гриппа является наличие в анамнезе тяжелых аллергических реакций на белок куриного яйца [22].
В настоящее время БА является прямым показанием для иммунизации против гриппа, особенно детей, так как эти пациенты являются группой особого риска по развитию осложнений после гриппа [23].
Для оценки влияния современных схем иммунопрофилактики ОРИ и гриппа на качество жизни детей, страдающих БА, нами было обследовано 20 детей с установленным диагнозом БА, у которых в анамнезе отмечались частые ОРИ, провоцировавшие обострения астмы. Данные пациенты составили группу II, их клиническая характеристика представлена в табл. 2.
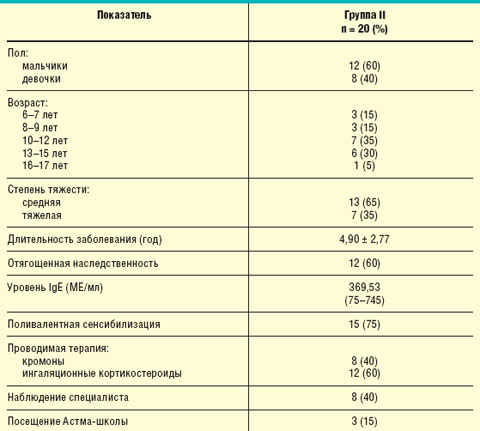 |
| Таблица 2. Клиническая характеристика пациентов группы II |
При анализе частоты ОРИ и обострений астмы за прошедший год было отмечено, что каждая ОРИ вызывала обострение БА (8,05 ± 0,82 за год, ежемесячно в осенне-зимне-весенний период).
Все пациенты данной группы за последние 4 нед до начала обследования не имели контроля над заболеванием, т. е. за указанный период у них отмечались обострения БА, среднее значение которых составило 3,9 ± 0,55. Средняя потребность в применении β2-агонистов короткого действия в сутки за последнюю неделю составила 0,65 ± 0,24 ингаляции; среднее значение показателя ОФВ1 — 79,65 ± 6,12%, а суточной лабильности бронхов — 12,75 ± 4,69%.
Пациентам была назначена базисная противовоспалительная терапия комбинированным препаратом Серетидом в дозировках, адекватных степени тяжести заболевания. Вакцинация от гриппа современной вакциной Инфлювак была проведена через 3 мес от начала противоастматической терапии, при достижении всеми пациентами контроля над БА. Местных и общих реакций на введение вакцины Инфлювак у пациентов не было. В течение 2 нед после вакцинации пациенты данной группы находились под нашим наблюдением, обострений основного заболевания не отмечалось. Суточная лабильность бронхов (по данным пикфлоуметрии, регистрируемых в индивидуальных дневниках самоконтроля) не превышала 20%. Помимо противогриппозной вакцинации всем пациентам проводилась терапия бактериальными вакцинами (Рибомунил, ИРС 19) в виде основного и поддерживающих курсов. Лечение Рибомунилом детям проводилось по стандартной схеме: 3 таблетки в день, принимаемые утром, натощак. В первый месяц лечения препарат принимается 4 дня в неделю в течение 3 нед (основной курс). В последующие 5 мес — 4 дня в месяц (поддерживающий курс). Иммунотерапия проводилась в осенне-зимний период (с сентября—октября по март—апрель).
Бактериальная вакцина ИРС 19 с профилактической целью вводилась по 1 инстилляции в каждый носовой ход 2 раза в день в течение 1 мес, при присоединении ОРИ — по 1 инстилляции 3—4 раза в день до исчезновения симптомов, после чего переходили на профилактическую дозу (2 раза в день).
Для оценки влияния противогриппозной вакцинации (Инфлювак) в сочетании с бактериальными вакцинами (Рибомунил, ИРС 19) на течение БА нами учитывались следующие показатели: частота и продолжительность ОРИ, необходимость применения для их лечения антибактериальных препаратов, а также количество обострений астмы на фоне ОРИ за прошедший год (табл. 3).
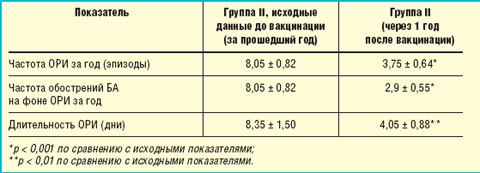 |
| Таблица 3. Эффективность проводимой терапии |
За прошедший после вакцинации год у пациентов данной группы отмечалось достоверное снижение частоты и длительности ОРИ, а также частоты обострений БА на фоне ОРИ (p
К. Е. Эфендиева, кандидат медицинских наук
Л. С. Намазова, доктор медицинских наук, профессор
Ю. Г. Левина, кандидат медицинских наук
И. В. Винярская, кандидат медицинских наук
НЦЗД РАМН, Москва
источник
Одним их основных аспектов в лечении больных с бронхиальной астмой (БА) является поддержание адекватного контроля над течением заболевания, то есть достижение состояния, позволяющего больному чувствовать себя практически здоровым. Существуют данные о корреляции тяжести БА со степенью снижения качества жизни пациентов в различных популяциях. Нестабильность течения заболевания может способствовать значительным по времени пропускам занятий в школе у детей, у взрослых — отсутствию на работе, может повредить карьере больного. Основные расстройства могут сами по себе вызвать недомогание, особенно когда их развитие непредсказуемо. Уровень контроля над течением БА в свою очередь влияет на психо-эмоциональную сферу пациента, возможность выполнения физических нагрузок, на социальную адаптацию пациента в целом, то есть на качество жизни больного с астмой.
Строк А.Б., Баширова С.Б. Изучение качества жизни больных с бронхиальной астмой. Качественная клиническая практика. 2008;(3):53-55.
., . . Kachestvennaya klinicheskaya praktika. 2008;(3):53-55. (In Russ.)
Одним их основных аспектов в лечении больных с бронхиальной астмой (БА) является поддержание адекватного контроля над течением заболевания, то есть достижение состояния, позволяющего больному чувствовать себя практически здоровым. Существуют данные о корреляции тяжести БА со степенью снижения качества жизни пациентов в различных популяциях. Нестабильность течения заболевания может способствовать значительным по времени пропускам занятий в школе у детей, у взрослых — отсутствию на работе, может повредить карьере больного. Основные расстройства могут сами по себе вызвать недомогание, особенно когда их развитие непредсказуемо.
Уровень контроля над течением БА в свою очередь влияет на психо-эмоциональную сферу пациента, возможность выполнения физических нагрузок, на социальную адаптацию пациента в целом, то есть на качество жизни больного с астмой.
Общепринятого определения качества жизни в настоящее время не существует. Всемирной Организацией Здравоохранения была проделана большая исследовательская работа по выработке основополагающих критериев качества жизни и предложена следующая характеристика: «Качество жизни понимается как уровень благополучия и удовлетворенности теми сторонами жизни (своим физическим, психологическим и социальным состоянием), на которые влияют болезни, несчастные случаи или их лечение, а также оценка больным тех негативных изменений, которые произошли или могут произойти в результате этих заболеваний».
Под качеством жизни можно понимать степень комфортности человека внутри себя и в рамках своего общества.
Понятие «качество жизни» является многофакторным, т.е. включает в себя множество компонентов; среди них были выделены следующие:
- медицинские аспекты качества жизни, под которыми понимается влияние самого заболевания, его симптомов и признаков; ограничение функциональной способности, наступающее в результате заболевания; а также влияние лечения на повседневную жизнедеятельность больного;
- психологические аспекты, под которыми в первую очередь понимается субъективное отношение человека к своему здоровью; степень адаптации пациента к болезни и возможность выполнения им привычных функций, соответствующих его социально-экономическому положению;
- социально-экономические аспекты, отражающие степень участия человека в социальной жизни общества, его социальная значимость.
Существует большое количество инструментов и методик для оценки качества жизни. Все они представляют собой опросники и шкалы, позволяющие получить количественное выражение в баллах по разным аспектам качества жизни. Изучение качества жизни может быть использовано как для одномоментной оценки состояния пациента, так и для динамической оценки, например при определении эффективности лечения.
В оценке эффективности лечения пациентов с БА используются объективные критерии, основанные на показателях функции внешнего дыхания: динамики ОФВ1 — объема форсированного выдоха за 1-ю секунду; динамики ПСВ — пиковой скорости выдоха. Вместе с тем, важным дополнительным критерием является и субъективная оценка пациентом качества жизни. Помощь в оценке качества жизни больных с БА оказывают опросники — SF-36 (Measures of Sickness short-form general health survey), PRISM (Pictorial Representation of Illness and Self Measure), Nottingham Health Profile, включающим 45 пунктов), визуальные аналоговые шкалы для оценки общего состояния здоровья (например, Sickess Impact Profile, включающая 136 пунктов или шкала в опроснике EQ-5D). Также существует компромисс между длинными опросниками и более сжатыми инструментами определения здоровья. Анализ результатов опроса больных с БА позволяет оценить степень выраженности симптомов и влияние заболевания на ограничение нормальной жизнедеятельности пациента.
Метод PRISM является графическим методом самооценки больными текущего воздействия болезни. Он позволяет раздельно оценить значимость для больного отдельных симптомов заболевания как соматического, так и психопатологического круга.
Визуальная аналоговая шкала целесообразна для оценки одышки с целью количественного мониторинга тяжести течения БА у отдельных пациентов в случае, когда другие, более объективные тесты недоступны.
Опросник общего состояния здоровья SF-36 был разработан в Центре изучения медицинских результатов США в 1992 г. др. John Ware Cathy Donald Sherboyrnr. Он рассчитан на пациентов от 14 лет и старше. SF-36 состоит из 36 пунктов, отражающих 8 основных шкал (физическое функционирование, ролевая деятельность, боль, общее здоровье, жизнеспособность, социальное функционирование, эмоциональное состояние и психическое здоровье). Показатели каждой шкалы варьируют между 0 и 100, где 100 представляет полное здоровье. Исследование с использованием опросника SF-36 у пациентов БА разной степени тяжести показало, что большинство ответов на вопросы коррелирует с тяжестью БА (табл.1).
Таблица 1. Критерии качества жизни опросника SF-36
Корреляционная связь с тяжестью БА
источник