Бронхиальная астма входит в тройку самых распространенных заболеваний дыхательной системы человека. Болезнь отличается острым течением и яркой симптоматикой, способной доставить человеку немало неприятных минут. Даже преодоление кризиса не гарантирует полного восстановления организма ввиду интенсивного негативного воздействия на организм всех ее проявлений.
В результате этого функциональность отдельных органов и систем резко снижается. Поэтому реабилитация при бронхиальной астме является одним из важнейших этапов комплексной терапии, направленных на нейтрализацию любых признаков заболевания и поддержание функциональности организма.
Бронхиальная астма является одной из наиболее опасных болезней дыхательной системы человека, имеющей воспалительный характер и отличающейся хронической природой. Спровоцировать развитие заболевания может множество факторов, среди которых особое место занимают следующие:
- воздействие аллергенов;
- инфекционные провокаторы;
- механические воздействия и химические вещества;
- климатические условия;
- психологические перегрузки.
Эти факторы играют главенствующую роль в списке возможных причин возникновение и дальнейшего развития бронхиальной астмы. Каждый из них способен спровоцировать обострение и привести к стремительному ухудшению самочувствия. Главной особенностью болезни является острота и многообразие симптоматики, которая заключается в следующих проявлениях:
- кашель;
- одышка;
- чувство заложенности в грудной клетке;
- невозможность вдоха полной грудью;
- боль и сдавленность в районе грудной клетки;
- хрипы при вдохе-выдохе.
Все эти признаки носят комплексный характер и развиваются практически мгновенно в виде астматического приступа, имеющего тяжелые последствия вплоть до потери сознания. Кроме того, заболевание провоцирует изменения во многих органах и системах, сказываясь на их функциональности. Поэтому реабилитационные мероприятия при бронхиальной астме играют важную роль и направлены на восстановление полноценной работы организма.
Реабилитация при астме включает в себя коррекцию рациона больного. Употребление определенных продуктов повышает риск развития аллергических реакций, что является одним из факторов возникновения астмы. Кроме того, употребление слишком жирной и высококалорийной пищи приводит к повышению нагрузки на желудочно-кишечный тракт, снижая общую устойчивость организма.
Специальная диета построена на принципах здорового питания с небольшими особенностями, обусловленными специфичностью заболевания. В целом коррекция рациона при астме имеет следующий вид:
- Дробное питание. Принимать пищу необходимо небольшими порциями через каждые 3-4 часа. Подобный шаг дает возможность не перегружать организм, систематически предоставляя ему необходимое количество калорий для полноценной работы.
- Исключение пищи, создающей аллергенную нагрузку на организм. Перечень подобных продуктов достаточно обширен. Однако ограничивать необходимо употребление только тех, которые представляют опасность в конкретном случае. Выявить определенный вид опасных аллергенов можно путем проведения специальных анализов.
- Ограничение употребления вредных продуктов. Консервы, жирные, чрезмерно соленые и жареные блюда, снеки, алкогольные напитки, майонезы и острые соусы — употребление подобной пищи оказывает серьезную нагрузку на организм, поэтому ее необходимо избегать.
- Употреблять меньше продуктов, содержащих простые углеводы (хлеб, выпечка, макароны) и насыщенные жирные кислоты (свинина, сало, сливочное масло). Именно эти вещества перевариваются наиболее тяжело, а их часть откладывается в виде жировых отложений.
- Ежедневно употреблять 1,5-2 литра чистой негазированной воды. Она участвует во всех физиологических процессах организма, обновляя клетки и выводя из них продукты метаболизма.
- Использовать в пищу больше зелени, свежих фруктов и ягод (только тех видов, которые не находятся под запретом). Их употребление дает возможность организму получить необходимые минеральные вещества и витамины, которые отсутствуют в другой пище.
Правильное питание является залогом успешного преодоления кризиса и скорейшего восстановления всех систем, функциональность которых была нарушена в результате астматических атак.
Использование медикаментов является неотъемлемой частью комплексного лечения бронхиальной астмы. Их действие направлено на уменьшение воспалительных изменений в тканях и нейтрализацию спазма, возникающего в бронхах в моменты приступа.
В зависимости от степени тяжести заболевания и основных факторов, способствующих его развитию, проводится подбор составляющих терапии. Медикаментозное воздействие может включать использование следующих препаратов:
- бронхолитики;
- муколитики;
- антибактериальные препараты;
- антигистаминные средства;
- седативные препараты;
- кортикостероиды.
Применение каждого из этих средств направлено на достижение конкретного результата. Бронхолитики применяются для уменьшения спазма и расширения просвета в бронхах. Муколитики способствуют отхождению и выведению мокроты из дыхательных путей. Антибактериальные средства призваны уменьшить воспаление и предотвратить развитие инфекции.
Противоаллергические средства блокируют иммунный ответ организма на аллергены. Седативные препараты используются при коррекции психоэмоционального фона. Кортикостероиды применяются для снятия воспаления, уменьшения отека бронхов.
Важно! Выбор конкретных методик лечения и основных их составляющих является прерогативой лечащего врача. Именно он на основании имеющейся клинической картины и результатов исследований подбирает наиболее безопасную, но в то же время действенную терапию. При этом самолечение и бесконтрольное применение медикаментозных препаратов категорически запрещено.
Лечебная физкультура занимает значимое место в реабилитации при бронхиальной астме, поскольку способствует развитию дыхательных мышц, укреплению ткани легких, выведению секрета из бронхов. Однако далеко не все виды физических упражнений допустимы, поскольку чрезмерные нагрузки способны привести к прямо противоположному результату и спровоцировать приступ.
Поэтому к проведению ЛФК необходимо подходить с умом и не переусердствовать. При правильном проведении всех упражнений лечебная физкультура дает возможность добиться следующих результатов:
- укрепить диафрагму;
- расслабить нервную систему;
- повысить уровень выносливости организма;
- улучшить кровоснабжение тканей и мышц;
- увеличить скорость обменных процессов.
Одной из наиболее действенных методик лечебной физкультуры является дыхательная гимнастика. Использование подобных упражнений позволяет укрепить мышцы грудной клетки (в частности диафрагмы), а также способствует очистке бронхов от скопившейся в них мокроты.
Физиотерапия является одним из способов реабилитации, призванных ускорить восстановление функций дыхательной системы. Дополнительной задачей физиопроцедур является снижение уровня воспалительных процессов, отечности тканей и увеличение скорости отхождения мокроты. Для достижения этих целей используется множество методик, но самым эффективными считаются следующие:
- массаж;
- электрофорез;
- кардиотоническое воздействие;
- климатотерапия;
- волновое влияние.
Все эти методики занимают значимое место в структуре реабилитационных процедур и успешно используются для нейтрализации последствий астмы. Однако наиболее популярным и действенным методом физиотерапевтического воздействия является массаж.
Именно он позволяет существенно сократить время восстановления за счет улучшения циркуляции крови в тканях. Кроме того, простукивания и растирания позволяют увеличить скорость отхождения мокроты, уменьшить негативные последствия заболевания для органов дыхания.
В большинстве случаев развитие астмы является следствием иммунного ответа организма на тот или иной раздражитель. В результате сбоя в работе защитных систем возникает конфликт, который выражается в виде астматических проявлений.
Исходя из этого, укрепление иммунитета является необходимой частью реабилитационных процедур, призванной восстановить баланс в организме. Для улучшения общего физического состояния используются следующие средства:
- прогулки на свежем воздухе;
- умеренное закаливание;
- занятия физкультурой;
- увеличение двигательной активности;
- правильное питание;
- отказ от вредных привычек.
Соблюдение каждого из этих пунктов позволяет не только ускорить реабилитационный период, но и существенно укрепить организм. В результате систематического применения подобных методик на практике повышается выносливость, укрепляются все вид мышц, улучшается функционирование дыхательной системы. Глубина вдоха увеличивается, мышцы диафрагмы становятся крепче, что само по себе приводит к ускоренному отхождению мокроты и снижению риска развития приступа.
Реабилитационные мероприятия являются комплексными и состоят из нескольких равнозначных направлений. При этом их структура и составляющие определяются исключительно лечащим врачом, который сможет скомпоновать их оптимально и без риска для здоровья пациента. Порядок выполнения мероприятий имеет следующий вид:
- В месте постоянного нахождения больного устранить все виды аллергенов.
- Исключить воздействие эмоциональных и психологических раздражителей.
- Постепенно, чтобы не вызвать состояние стресса, перейти на необходимую диету, убрав из рациона запрещенные продукты и сбалансировав его.
- После привыкания к новому рациону в течение 1-2 недель ввести в распорядок дня упражнения ЛФК.
- Спустя 1-2 недели добавить другие методы реабилитации, такие как массаж, климатотерапия или электрофорез.
- Добавить дыхательные упражнения, а также следить за вдохом-выдохом во время занятия любыми видами гимнастики.
Используя подобную структуру занятий, минимизировать последствия астмы для организма не составит большого труда. При введении новых упражнений и методик необходимо делать небольшой перерыв, чтобы дать организму привыкнуть к новым условиям и не спровоцировать развитие обострения.
Реабилитация детей с бронхиальной астмой является важной частью комплексной терапии, поскольку организм ребенка способен перебороть болезнь. Благодаря возрастным особенностям поврежденные структуры быстро регенерируются, что дает возможность говорить о полноценном выздоровлении.
Единственной проблемой в лечении и реабилитации детей является несформированность иммунной системы. Нередко из-за неустойчивости защитных систем возникают рецидивные явления или развиваются новые аллергические реакции. Поэтому большая часть восстановительных процедур требует от родителей малыша полной самоотдачи.
Зарядка, массаж, прием медикаментов или физиопроцедуры должны проводиться под контролем взрослых и с их участием. Постоянное выполнение процедур и моральная поддержка ребенка дают возможность не только победить астму гораздо быстрее, но и полностью восстановить организм.
Проведение реабилитации при бронхиальной астме включает несколько правил, следование которым позволяет нейтрализовать ее негативные последствия быстрее. Выглядят они следующим образом:
- соблюдение постоянной диеты;
- непрерывность лечения, даже в том случае, если симптомы болезни полностью исчезли;
- отказ от вредных привычек, способствующих угнетению защитных сил организма;
- соблюдение сроков и дозировок при приеме медикаментов.
Выполнение этих простых правил позволяет существенно ускорить восстановление и дает возможность практически полностью исключить развитие обострений. Астма является серьезной болезнью, избавиться от которой не так уж и просто, а ее последствия будут напоминать о себе еще достаточно долго. Однако при своевременном лечении и качественной реабилитации победить ее возможно, как и полностью восстановить организм.
источник
Бытовая и физическая реабилитация при бронхиальной астме складывается из основных мер, направленных на уменьшение воспалительного процесса в бронхах и снижение их реактивности. Процесс реабилитации состоит из нескольких этапов, которые позволяют снизить длительность периодов удушья и их число. Правильное поведение помогает восстановить функции дыхательной системы и вернуть пациенту хорошее состояние.
Бронхиальная астма – это хроническое состояние, которое формируется из-за предрасположенности к вырабатыванию аллергических реакций. Чаще всего основополагающими факторами для этого становятся следующие:
- Непосредственная предрасположенность к аллергии.
- Не до конца излеченные инфекционные недуги органов дыхания.
- Вредные испарения, предусмотренные профессией.
- Завышенный пылевой уровень в воздухе.
- Пагубные привычки – пассивное и активное курение.
- Значительные нагрузки на открытом воздухе.
- Употребление препаратов, ухудшающих иммунную систему и функции бронхов.
Основными признаками описываемого заболевания являются:
- частые приступы удушья или одышка;
- трудное дыхание с удлиненным выдохом;
- интенсивный кашель;
- заметные хрипы при дыхании.
В момент приступа пациент присаживается на горизонтальную поверхность, хватаясь за нее руками, и широко расставляет локти в стороны. Благодаря такой позе тело активизирует вспомогательные возможности органов дыхания, что помогает привести в норму состояние и сократить продолжительность приступа. Если имеются подобные симптомы, требуется обязательно обратиться к врачу за помощью. После необходимого курса терапии пациенту назначают мероприятия по реабилитации при бронхиальной астме.
Для того чтобы названный процесс дал хорошие результаты, надо соблюдать основные принципы реабилитации. К ним относят:
- Постепенность, непрерывность и преемственность процесса.
- Комплексный подход к лечению.
- Максимально быстрое начало процесса восстановления.
- Непременный индивидуальный подход к каждому пациенту, учитывающий его профессиональные особенности и социальный статус.
Для достижения положительного эффекта требуется комплексный подход с использованием дренажного массажа, упражнений лечебно-восстановительной физкультуры, дыхательной гимнастики и рефлексотерапии. Кроме этого, необходима и консервативная препаратная терапия. Ее чаще всего используют в очень запущенных ситуациях.
Существует 4 этапа реабилитации при бронхиальной астме:
- В этом периоде требуется использовать дренажный массаж. Он необходим для избавления органов дыхания от скопившейся мокроты. В этих целях дополнительно делается рефлекторное воздействие на легкие пациентов для формирования усиленного кашлевого рефлекса. Благодаря такой методике существует возможность быстро вывести все излишки, накопившиеся в дыхательных путях.
- К следующему этапу приступают после того, как медикам становится понятно, что вся мокрота устранена. Пациенты выполняют серию специальных дыхательных упражнений, которые позволяют вывести азот из тканей, а также статических упражнений, помогающих развить правильное дыхание.
- Третий этап включает в себя введение в комплекс более серьезных упражнений, ориентированных на целенаправленную нагрузку для всего организма, способствующую формированию мышечного стресса. Благодаря таким упражнениям можно улучшить работоспособность больных, а также восстановить состояние перед переходом к четвертому этапу реабилитации при бронхиальной астме.
- Последний этап включает в себя использование методов рефлексотерапии, способствующих улучшению физических качеств человека, помогающих адекватной адаптации к условиям внешней среды. Дополнительно назначаются упражнения, способствующие развитию выносливости.
При правильном и последовательном выполнении всех этапов восстановления, можно гарантировать пациенту хорошее состояние здоровья.
Препаратное восстановление в основном включает в себя использование муколитических препаратов, бронхолитиков, а также гипосенсибилизирующих и противовоспалительных средств. Для очищения бронхиолы и бронхов от плотной и порой стекловидной слизи используются муколитики:
- ацетилцистеин («АЦЦ»);
- амброксол («Аскорил», «Лазолван», «Бромгексин»);
- карбоцистеин («Флюдитек», «Мукодин»).
Бронхолитики помогают расширить просвет бронхов и снять бронхоспазм. В период ремиссии рекомендуется использовать антихолинергические, а также комбинированные препараты («Теопэк», «Сальметерол», «Беродуал»). Надобность применения и дозировку доктор подбирает индивидуально.
В период реабилитации пациентов с бронхиальной астмой назначаются поддерживающие дозы антигистаминных и противовоспалительных препаратов. Так как эти два свойства имеются в глюкокортикостероидах, то часто именно их выбирают специалисты. Распространено применение таких препаратов, как «Флунизолид», «Пульмикорд» и «Будесонид».
В случае, когда у пациента присутствует аллергия на нестероидные средства и салицилаты, использование гормонов становится единственным вариантом. Мед. реабилитация при бронхиальной астме занимает не последнее место, так как благодаря такой терапии можно быстро и качественно вернуть пациента к нормальной жизни. Когда используются препараты с комбинированным действием, то муколитический и гипосенсибилизирующий эффекты приобретаются одновременно.
Основополагающим фактором реабилитации является диета, которая составляется из гипоаллергенных продуктов. Ни для кого не секрет, что некоторые продукты питания могут спровоцировать гиперчувствительность различной интенсивности. Так как астма в большей степени носит аллергический характер, пациенту требуется исключить из рациона ингредиенты, способные вызвать нежелательные последствия.
Во время реабилитации при бронхиальной астме больному требуется отказаться от:
- куриных яиц;
- морепродуктов и рыбы;
- сои;
- пшеницы;
- молока;
- цитрусовых;
- меда;
- арахиса;
- пищи, в составе которой присутствуют красители.
Достаточно аккуратно астматикам следует употреблять алкоголь, в особенности вино и пиво, а также копченые, маринованные продукты и сухофрукты.
В гипоаллергенную диету при реабилитации больных с бронхиальной астмой должны входить сорта нежирного красного мяса, индюшатина, курятина, блюда из круп, кисломолочные продукты, ягоды и фрукты. Дневной объем белого хлеба для взрослого составляет 300 г, а для малышей эту дозу нужно сократить в два раза. Конфеты и сахар требуется употреблять как можно реже.
Соблюдение подобной диеты является залогом успешного восстановления. Если астматики не будут придерживаться строгих ограничений в питании, то иные методы борьбы не помогут победить заболевание.
Так как одной из причин появления недуга выступает аллергия, то немаловажной задачей реабилитации при бронхиальной астме является уменьшение контакта с проблемным веществом. Провокаторами аллергии часто становятся перья птицы, шерсть животных, домашняя пыль, пыльца растений, грибок, бытовая химия и другие факторы. Для стабилизации состояния в период астмы больного требуется отстранить от контакта с аллергенами.
В случае, когда ребенок или взрослый не переносит домашнюю пыль, требуется из жилья убрать все мягкие игрушки и ковровые покрытия. В доме, где живут астматики, следует постоянно пылесосить, проветривать комнаты и проводить влажную уборку. Все меховые изделия нужно сохранять в чехлах, а перьевые подушки заменить синтетическими. При аллергии на домашних питомцев с последними необходимо будет попрощаться. Если же частота приступов увеличивается от цветения растений, то на это время лучше переехать туда, где они не растут.
Реабилитация детей с бронхиальной астмой и взрослых предусматривает исключить из применения бытовую химию в аэрозолях и парфюмерию, так как при вдыхании летучих веществ можно спровоцировать очередной бронхоспазм. Когда же недуг провоцирует профессиональная деятельность, придется сменить место работы.
Если астматику все-таки не удается отстраниться от контакта с аллергенами, тогда в период обострения требуется употреблять препаратный курс, назначенный доктором индивидуально. Однако часто прибегать к этому не стоит, так как препараты могут способствовать развитию побочных эффектов.
Значение лечебной физкультуры для астматиков невероятно важно. Подобные нагрузки оказывают укрепляющее действие на организм больного, развивают силу, выносливость и помогают из бронхов вывести мокроту. Если следовать плану реабилитации при бронхиальной астме, то на данный этап требуется переходить в период ремиссии, когда с момента окончания последнего приступа прошло 3-4 недели. Приступать к нагрузкам без разрешения доктора категорически запрещено. Все нормы устанавливаются индивидуально с учетом состояния пациента.
Упражнения при заболевании направлены:
- на восстановление обменных процессов организма;
- укрепление мышц грудной клетки;
- улучшение лимфотока и кровообращения;
- улучшение иммунных сил;
- нормализацию нервной системы.
В процессе их выполнения больному требуется тщательно следить за дыханием и не задерживать его, так как это может спровоцировать новый приступ удушья. После завершения занятия обязательно принимают холодный душ.
Реабилитация пациентов с бронхиальной астмой должна в себя включать дыхательную гимнастику, которая делается для очищения путей от экссудата и укрепления диафрагмы. При регулярном выполнении подобных упражнений укрепляются стенки сосудов и понижается вероятность проникновения аллергенов.
Самым распространенным дыхательным упражнением считается надувание шариков. Выполнять его можно как детям, так и взрослым. Оно формирует у пациента качественное диафрагмальное дыхание и увеличивает объем легких. Подобный эффект можно получить и при дыхании животом. Для этого пациент принимает удобное вертикальное положение и при каждом вдохе надувает живот. Полезным является дыхание поочередно левой и правой ноздрей.
Людям, страдающим астмой, стоит отнестись с осторожностью к посещениям бассейна, так как вода в них хлорируется. Это может спровоцировать серьезную аллергическую реакцию. В процессе плавания требуется отдавать предпочтение таким стилям, как брасс, баттерфляй или кроль. Подобные варианты активно укрепляют мышцы грудной клетки. Если в момент плавания периодически задерживать дыхание, то можно хорошо натренировать легкие.
Очень полезным является плавание в морской воде. Поэтому упомянутым больным очень рекомендуется переезжать на постоянное место жительства в приморские города. Если такой возможности нет, то рекомендуется как можно чаще на отдых уезжать в южные регионы.
Своевременная и правильно выполненная реабилитация чаще всего приводит к полному выздоровлению. Для того чтобы освободить своего ребенка от серьезного заболевания, родителям требуется с раннего возраста привлекать его к физкультуре, активным играм на открытом воздухе и спорту. Общеукрепляющее действие на детский организм оказывает плаванье, поэтому родителям нужно уделить этому особое внимание. Каждый год рекомендуется вывозить малыша на 3-4 недели на море.
Проводя различные меры при реабилитации астмы, мамам и папам требуется знать, что малыши более подвержены воздействию вирусных недугов, способствующих развитию бронхоспазма.
Для того чтобы не спровоцировать появление лишнего раза симптомов астмы, малыша требуется ограждать от контактов с больными членами семьи и друзьями. Чем меньше раз будет болеть ребенок, тем больше шансов в дальнейшем победить недуг навсегда. В период восстановления требуется четко соблюдать рекомендации своего доктора. Важно помнить, что соблюдение диеты, избегание контактов с аллергенами, массаж и гимнастика не в состоянии заменить медицинскую реабилитацию детей с бронхиальной астмой. Поэтому для правильной терапии требуется употреблять препараты, которые прописывает лечащий врач. Только при комплексном подходе можно добиться положительного результата и быть точно уверенным в дальнейшем выздоровлении.
Начиная восстановление, важно определить, как правильно и в какой последовательности выполнять все вышеперечисленные мероприятия. Как правило, порядок таков:
- Следует обеспечить безопасную среду и избавиться от аллергенов по месту жительства.
- На протяжении 3 недель плавно перейти на новую диету, сбалансировать меню и полностью исключить запрещенные продукты.
- После привыкания к измененному меню требуется ввести лечебную физкультуру. Главное — регулярно выполнять все нагрузки (для привыкания понадобится около двух недель).
- В моменты нагрузок требуется пристально следить за дыханием и постепенно уделять ему все большее внимание. В результате вводится дыхательная гимнастика.
- После того как состояние улучшится, можно приступать к физиотерапии. Сроки и порядок прохождения процедур определяет только доктор. Он может предложить и другие методы реабилитации бронхиальной астмы, а также подобрать для своего пациента индивидуальную программу.
При появлении заболевания важным является процесс восстановления. Больной должен при этом стараться понизить зависимость от своего недуга. Все мероприятия по улучшению здоровья проводятся во многих клиниках страны и с каждым годом совершенствуются и добавляются. Основным достоинством методов реабилитации считается их безопасность, доступность и простота.
Выполняя меры профилактики, можно предупредить появление заболевания, а если оно уже имеет место, то значительно снизить его симптоматику. Чтобы не допустить обострения недуга, нужно:
- Устранить контакт с аллергенами.
- В периоды цветения уезжать в другие регионы.
- Если работа провоцирует появление симптомов астмы, сменить ее.
- Аккуратно употреблять все фармакологические препараты и изначально интересоваться инструкцией.
- Стараться укреплять организм и заниматься спортом.
- Вовремя принимать фармакологические препараты, когда они назначены.
- Часто находиться на свежем воздухе, и если есть необходимость, то сменить место жительства.
- Поддерживать оптимальную температуру внутри помещения.
- Лечить патологические и инфекционные заболевания для предотвращения неблагоприятных последствий.
- Стараться не принимать алкоголь.
- Периодически посещать доктора для осмотра.
источник
Основы лечения и реабилитации при бронхиальной астме. Показания и противопоказания к санаторно-курортному лечению. Отек слизистой оболочки, продукция вязкого секрета и ремоделирование бронхов. Применение лечебной физической культуры от приступов астмы.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
«Реабилитация при бронхиальной астме»
1. Что такое бронхиальная астма? Клиника
2. Основы лечения и реабилитации при бронхиальной астме
3. ЛФК при бронхиальной астме
4. Физиотерапия при бронхиальной астме
5. Диетотерапия при бронхиальной астме
6. Показания и противопоказания к санаторно-курортному лечению
Список используемой литературы
1. Что такое бронхиальная астма? Клиника
Бронхиальная астма (БА) — это хроническое воспалительное заболевание дыхательных путей, которое характеризуется обратимой (спонтанной или под воздействием бронходилататоров) обструкцией и феноменом гиперреактивности бронхов. Воспалительный процесс протекает при участии эозинофилов, лимфоцитов, макрофагов, базофилов, тучных клеток, нейтрофилов; он сопровождается дисфункцией реснитчатого эпителия, деструкцией эпителиальных клеток, их десквамацией вплоть до базальной мембраны, дезорганизацией основной) вещества, гиперплазией и гипертрофией слизистых желез и бокаловидных клеток (определение экспертов ВОЗ).
Воспалительный процесс обусловливает следующие формы обструкции дыхательных путей: бронхоконстрикцию, отек слизистой оболочки, продукцию вязкого секрета, ремоделирование бронхов.
Выделяют внешние и внутренние факторы, которые могут приводить к развитию бронхиальной астмы. К внешним факторам относятся: аллергены, инфекция, механические и химические раздражители, метеорологические и физико-химические явления, стрессовые и физические перегрузки, фармакологические препараты, способные провоцировать бронхоспазм (бета-адреноблокаторы, НПВС), к внутренним — дефекты эндокринной и иммунной системы, ВНС, метаболизма арахидоновой кислоты, реактивности бронхов.
Клиническая картина зависит от тяжести течения бронхиальной астмы. Выделяют период приступа и межприступный период. При легком течении бронхиальной астмы между приступами пациенты чувствуют себя вполне здоровыми и не ограничены в трудоспособности и жизнедеятельности. Приступ развивается после контакта с аллергеном. В приступе различают период предвестников (вазомоторные реакции слизистой носа чиханье, обильные водянистые выделения, а также кашель, одышка, чувство заложенности в грудной клетке, затруднение выдоха). В период разгара приступа пациент чаще всего занимает положение стоя или ортопноэ — сидит опершись руками, что облегчает его состояние. Лицо одутловато, отмечаются набухлость вен шеи, цианоз, участие вспомогательных мышц в акте дыхания, тахипноэ (учащенное дыхание), свистящее дыхание, слышное на расстоянии. В период обратного развития приступа, во время которого спонтанно или после приема медикаментов наблюдается прекращение бронхоспазма, уменьшаются одышка и частота дыхательных движений; пациент начинает откашливать большое количество стекловидной мокроты. Диагноз подтверждает исследование мокроты, в которой находят так называемую «триаду»: эозинофилы, спирали Куршмана и кристаллы Шарко -Лейдена.
Если астматический приступ затягивается более 12 часов и не поддается лечению адреномиметиками, то его принято относить к астматическому статусу.
Астматический статус подразделяется на три стадии: 1) относительной компенсации — затяжной приступ, не поддающийся действию бронхолитиков-адреномиметиков; 2) декомпенсации -прогрессирования вентиляционных расстройств, нарастания гипоксии, появления участков «немого» легкого; 3) гипоксической гиперкапнической комы.
Согласно классификации экспертов ВОЗ, выделяют четыре ступени тяжести течения бронхиальной астмы, подразделяемой по выраженности клинических симптомов, объему форсированного выдоха за секунду (ОФВ1, л/с) и пиковой скорости выдоха (ПСВ, л/мин).
2. Основы лечения и реабилитации при бронхиальной астме
Лечение бронхиальной астмы состоит из нескольких вариантов: мероприятия, направленные на устранение контакта с аллергеном и на выведение его из организма, медикаментозная терапия (базисная и симптоматическая), немедикаментозные методы лечения.
Этапная реабилитация пациентов с бронхиальной астмой также включает в себя госпитальный, поликлинический и санаторный этапы. Показанием к госпитализации является некупирующийся приступ и астматический статус бронхиальной астмы.
На стационарном этапе, включающем медикаментозную терапию (в/в введение эуфиллина, преднизолона, инфузионную терапию), сразу начинаются реабилитационные мероприятия, а именно перкуссионный массаж грудной клетки для облегчения отхождения мокроты.
Из физиотерапевтических процедур используют ингаляции бронхолитиков (эуфиллина), муколитических препаратов (ацетилцистеин), УВЧ-, ДМВ-, СМВ-терапию, индуктотермию на грудную клетку с противовоспалительной целью. Ультразвуковая терапия на грудную клетку, кроме достижения противовоспалительного эффекта, способствует разжижению и выделению мокроты, уменьшению спазма бронхов. Можно использовать фонофорез эуфиллина, гидрокортизона на грудную клетку. УФО на грудную клетку также способствует гипосепсибилизации организма.
После купирования приступа применяется весь арсенал ЛФК — общеукрепляющие упражнения для туловища и конечностей, упражнения на расслабление, дыхательные упражнения с плавным удлиненным выдохом, упражнения с кратковременной волевой задержкой дыхания после обычного выдоха, упражнения с произнесением звуков, тренировки, направленные на произвольную регуляцию дыхания для обучения правильному ритму, упражнения для удаления избыточного остаточного воздуха из легких. Показан массаж грудной клетки.
Указанные методы ЛФК и массаж способствуют нормализации акта дыхания, уменьшению воспалительных изменений в бронхах и легких, улучшению отхождения мокроты.
На поликлиническом этапе больные бронхиальной астмой подлежат диспансерному наблюдению по группе Д III диспансерного учета. Контрольные осмотры проводятся от 2-3 раз в год (при легком и среднетяжелом течении бронхиальной астмы) до 1 раза в 1-2 месяца (при тяжелом течении бронхиальной астмы) терапевтом и пульмонологом, проводятся консультации аллерголога, ЛОР, гинеколога, психотерапевта, стоматолога 1 раз в год, эндокринолога по показаниям. Обследование включает анализ крови, мокроты, мочи; спирография проводится 2-3 раза в год, флюорография и ЭКГ 1 раз в год; аллергологическое обследование, бронхоскопия — по показаниям. С целью элиминации аллергена применяются разгрузочно-диетические дни 1 раз в 7 -8 дней, гипоаллергенная диета. Назначается общеукрепляющая и десенсибилизирующая терапия (курсы гистаглобулина, специфическая десенсибилизация, гемосорбция, плазмоферез, лазерное облучение и УФО крови, энтеросорбция), медикаментозная терапия (см. этапную терапию — бронхолитики, интал, кортикостероиды), ЛФК, физиотерапия (аэрозольтерапия, электрофорез, ультразвук, УВЧ- и СВЧ-терапия, УФО грудной клетки, синусоидально-модулированные токи, магнитотерапия), психотерапия, профилактика ОРВИ и гриппа, санация очагов инфекции. Проводится рациональное трудоустройство (при наличии признаков инвалидности больной направляется на МСЭК) и отбор на санаторно-курортное лечение.
3. ЛФК при бронхиальной астме
Основными задачами лечебной физической культуры являются:
1) восстановление уравновешенности процессов возбуждения и торможения в коре больших полушарий головного мозга, погашение патологических кортико-висцеральных рефлексов и восстановление нормального стереотипа регуляции дыхательного аппарата;
2) уменьшение спазма бронхов и бронхиол; улучшение вентиляции легких;
3) активизация трофических процессов в тканях;
4) противодействие развитию эмфиземы легких;
5) обучение больного управлению своим дыхательным аппаратом во время астматического приступа с целью облегчить его;
6) обучение удлиненному выдоху.
Курс лечебной физической культуры в стационаре делится на 3 периода: I (щадящий), II (функциональный) и III (тренировочный). I и II периоды протекают в стационаре, III — в условиях поликлиники или санатория. бронхиальный астма лечение ремоделирование
I период служит для ознакомления с состоянием больного, его функциональными возможностями. Продолжительность периода зависит от тяжести заболевания.
Во II периоде занятия проводятся в исходных положениях сидя, стоя с опорой о стул, стоя. Формы занятий следующие: лечебная гимнастика, утренняя гигиеническая гимнастика, дозированные прогулки.
В занятиях лечебной гимнастикой используют специальные упражнения:
1) дыхательные упражнения с удлиненным выдохом;
2) дыхательные упражнения с произношением гласных и согласных букв, способствующие рефлекторному уменьшению спазма бронхов и бронхиол;
3) упражнения на расслабление мышц пояса верхних конечностей;
5) упражнения для укрепления мышц брюшного пресса (наружных и внутренних косых мышц живота, прямой мышцы живота), способствующие улучшению выдоха;
6) массаж грудной клетки и мышц предплечья (уменьшает скованность грудной клетки и облегчает дыхание).
В занятия лечебной гимнастикой для больных бронхиальной астмой следует включать самые простые, легко выполнимые дыхательные упражнения. (Приложение 1.)
Между дыхательными упражнениями с произношением звуков обязательно надо включать паузу отдыха для расслабления мышц (20—30 с). Дозировка упражнений— 4—12 раз. Темп медленный и средний. (Приложение 2.)
Применение массажа оказывает рефлекторное положительное воздействие на состояние больных бронхиальной астмой. Вначале массируют переднюю поверхность грудной клетки (применяя поглаживание, растирание, разминание, прерывистую вибрацию, сдвигание), затем область спины.
III период курса лечебной физической культуры протекает в условиях санатория или поликлиники. Занятия лечебной гимнастикой проводятся в исходном положении стоя. Применяются те же специальные упражнения, что в предыдущих периодах.
4. Физиотерапия при бронхиальной астме
Галотерапия — метод лечения, основанный на применении искусственного микроклимата, близкого по параметрам к условиям подземных карстовых пещер или соляных копей. Основными действующими факторами воздушной среды соляных копей, пещер или галокамер являются высокодисперсный аэрозоль хлорида натрия, а также отрицательные аэроионы. Современная галокамера представляет собой специально оборудованное помещение, на стены которого нанесено специальное солевое покрытие. Оно является буферной емкостью по отношению к атмосферной влаге, способствует поддержанию асептических и гипоаллергенных условий среды.
Показано применение аэроионтерапии с отрицательными зарядами по 5-15 мин, ежедневно, курс 15-20 процедур.
Рекомендуется ультрафиолетовое излучение грудной клетки по четырем полям, ежедневно по одному полю, 2-4 биодозы.
Для купирования приступов бронхиальной астмы применяется высокодисперсные аэрозоли бронхотических средств.
Применяют индуктотерапию с легким ощущением тепла 15 мин, 12 процедур.
Назначают э.м. ДМВ при мощности 30-40 Вт по 7-10 мин
При выраженных бронхоастматических проявлениях проводят фонофорез гидрокортизона на область грудной клетки.
Со средней и тяжелой степенью бронхиальной астмы показано применение бронхотерапии.
При отсутствии активных воспалительных процессов назначают «сухие» углекислые ванны 15 мин, 10-15 процедур, скорость подачи углекислого газа 15 л/мин.
5. Диетотерапия при бронхиальной астме
Было выявлено, что в основном причиной бронхиально-астматических приступов служат некоторые чужеродные белки, попадающие повторно в организм. Эти белки могут иметь пищевое происхождение. Таким образом, рацион больных бронхиальной астмой должен содержать ограниченное количество белков, даже если пациент испытывает повышенную чувствительность к продуктам растительного происхождения. Также рекомендуется ограничить потребление экстрактивных веществ: продуктов, богатых пуринами; крепких рыбных и мясных бульонов.
Даже если отсутствуют указания на непереносимость определенных пищевых продуктов, при наличии любого вида бронхиальной астмы рекомендуется гипоаллергенная диета. В первую очередь следует исключить из меню:
· продукты со свойствами неспецифических раздражителей (соленые и острые продукты, горчица, перец и другие пряности);
· продукты с повышенной антигенной активностью (орехи, раки, крабы, рыба, цитрусовые, яйца).
Понадобится ограничить в питании:
· продукты, способствующие высвобождению гистамина (крепкий чай, кофе, готовые приправы, алкоголь, крепкие рыбные и мясные бульоны, орехи, арахис, помидоры, шоколад, бананы, клубника, ракообразные);
· продукты, содержащие гистамин (кислая капуста, помидоры, шпинат, копчёности, консервы, вино);
· сыры, маринованную сельдь, икру, салями.
Если у пациента есть непереносимость аспирина (ацетилсалициловой кислоты) рекомендуется исключить из питания продукты, богатые салицилатами: яблоки; крыжовник; абрикосы; малина.
Больным бронхиальной астмой категорически противопоказаны алкогольные напитки. Алкоголь повышает проницаемость кишечно-легочного барьера для пищевых аллергенов. Больным, также, следует ограничить потребление сахара и жидкости и конечно же соли (при тяжелых случаях — до 4-5 г в день).
Что следует есть при астме?
Вне периода обострения болезни рацион пациентов должен быть полноценным, но без излишеств. При бронхиальной астме рекомендуется низкокалорийный рацион, богатый продуктами, обладающие энтеросорбционным эффектом, другими словами содержащие много пектина и пищевых волокон. Анализируя индивидуальную переносимость, рекомендуется включать в питание такие продукты, богатые пектином и пищевыми волокнами:
· дикорастущие съедобные травы (морская капуста, заячья капуста, подорожник, первоцвет, кипрей, цикорий, щавель, крапива);
· сезонные фрукты и ягоды, сухофрукты;
· овощи (бобовые, патиссоны, кабачки, капуста белокочанная и цветная, пастернак, сельдерей, огуречная трава, кинза, укроп, петрушка, черемша, чеснок, лук, тыква, свекла, морковь);
· цельные злаки и крупы из них (рис, пшено, полтавская, ячневая, перловая, овсяная, гречневая крупы).
Больным астмой необходимо употреблять продукты содержащие: витамины А, Р, С, группы В, солей фосфора и кальция.
Пищевые аллергены и бронхиальная астма. Особо важным оказывается лечебное питание при астме в случаях, когда пищевая аллергия является возбудителем болезни или же усиливает симптомы заболевания. Для каждого больного рацион обдумывается индивидуально с учётом непереносимости отдельных продуктов.
Для больных этим заболеванием, лечебные диеты должны составляться с детальными и ясными указаниями по поводу каких веществ и продуктов следует исключать из рациона. Важно знать, что некоторые воздушные (ингаляционные) аллергены очень похожи по своим свойствам с определенными пищевыми продуктами. Таких примеров очень много: пыльца подсолнечника и полыни; пыльца ореха и орешника; пищевые злаки и пыльца злаковых трав. Пациенты, чувствительные к таким видам аллергии, должны исключить из рациона во время обострения болезни соответствующие продукты питания.
Больным, страдающим бронхиальной астмой рекомендуется дробное питание (не менее 5 раз в день). Следует принимать еду небольшими порциями, последний приём пищи назначать не менее чем за 2 часа перед сном.
6. Показания и противопоказания к санаторно-курортному лечению
Показанием к санаторно-курортному лечению являются бронхиальная астма (атоническая и инфекционно-аллергическая) в фазе ремиссии или с нечастыми легкими приступами, а также хронические астматические бронхиты без выраженной сердечно-легочной недостаточности; лечение назначается в местных специализированных санаториях и климатических курортах (Анапа, Владивостокская курортная зона, Геленджик, Кисловодск, Санкт-Петербургская курортная зона, Сочи, Лазаревское).
Противопоказанием к санаторно-курортному лечению является бронхиальная астма с часто повторяющимися тяжелыми приступами, а также приступами средней тяжести на фоне гормональной терапии.
На санаторном этапе широко используют климатотерапию — длительное пребывание на открытом воздухе, продолжительные прогулки. Чистота и ионизация воздуха, сниженное количество аллергенов, умеренная влажность воздуха создают благоприятный фон для улучшения функции бронхолегочной системы. Воздушные ванны, гелиотерапия и купание в открытых водоемах способствуют закаливанию и оказывают гипосенсибилизирующее действие. Бальнеотерапия включает сероводородные и углекислые ванны. Используется грязелечение (аппликация озокерита, лечебной грязи) с противовоспалительной целью. Применяют также аппаратную физиотерапию (высокочастотную терапию, магнитотерапию, лазеротерапию, галотерапию, электрофорез кальция, фонофорез гидрокортизона, аэроионотерапию) с целью уменьшения обструкции бронхов, гипосенсибилизации, рассасывания остатков воспаления.
В ЛФК применяют статические и динамические упражнения, лечебную дыхательную гимнастику, лечебное плавание, терренкур.
Больные бронхиальной астмой подлежат пожизненному динамическому диспансерному наблюдению и не снимаются с учета.
источник
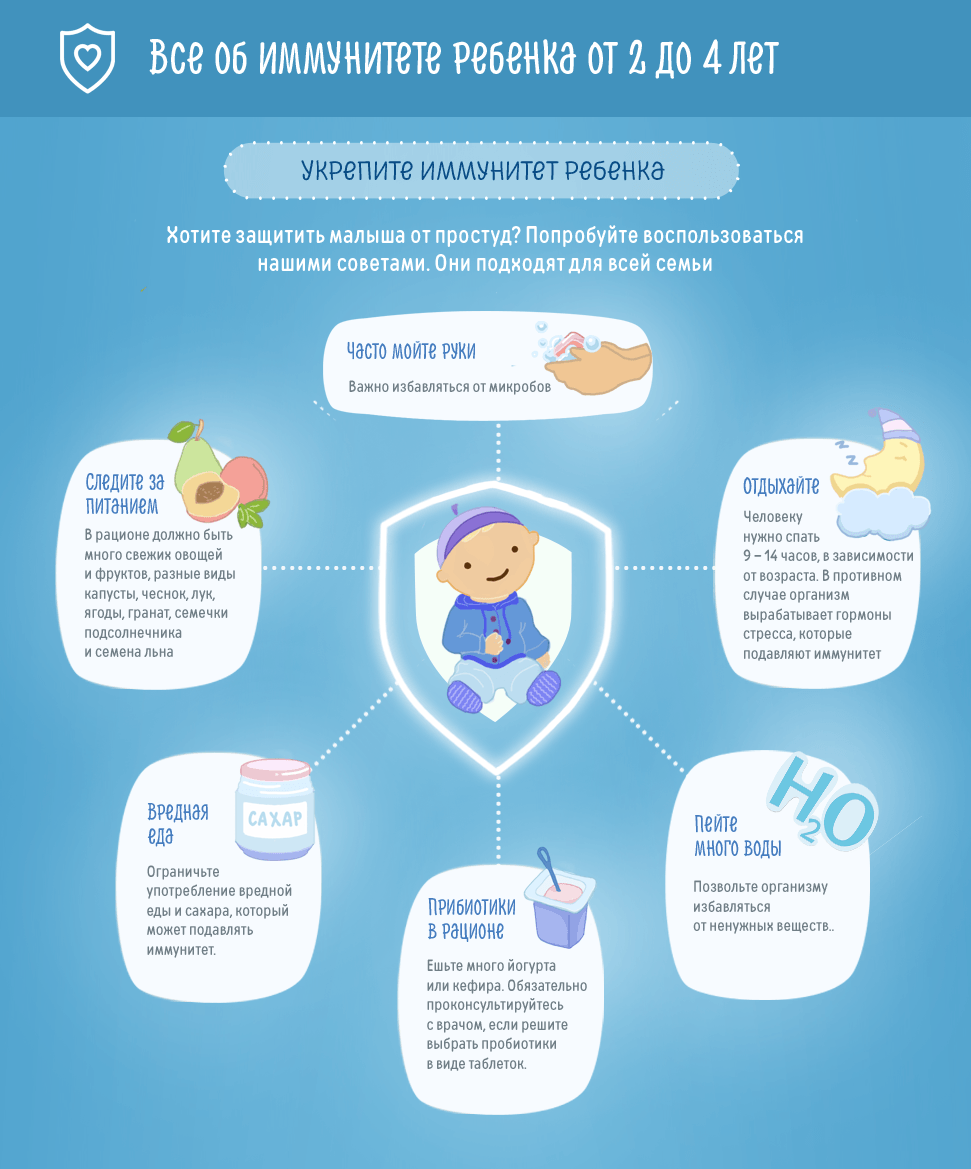
Реабилитация при бронхиальной астме — это комплекс мероприятий, целью которых является максимально возможное устранение негативных последствий перенесенной болезни, восстановление здоровья, трудоспособности и естественных потребностей человека. Восстановление нарушенных функций включает комплекс лечебных и профилактических мероприятий, устранение неблагоприятных факторов, нормализацию режима дня, специальную диету.
Порядок принятия реабилитационных мер подбирается в зависимости от состояния больного, с учетом длительности, тяжести заболевания, сопутствующих состояний. Выделяют такие этапы реабилитации, как:
- Общеукрепляющие и профилактические мероприятия. К ним относят диету, обеспечение гипоаллергенной среды, режим дня.
- Медикаментозное поддерживающее лечение.
- Физиотерапия и вспомогательные процедуры, массаж, ЛФК, дыхательная гимнастика.
Гипоаллергенная диета, снижающая риск возникновения приступов, должна подбираться индивидуально, с учетом реакции именно вашего организма на конкретные продукты. Пока отметим основные моменты, подходящие большинству. Питание должно быть низкокалорийным, небольшими порциями, но частым: 5-6 раз в день. При пищевой аллергии нужно исключить те продукты, на которые возникает реакция.
- Овощи: кабачки, патиссоны, бобовые, все виды капусты, картофель, огурцы, лук, свекла, морковь, тыква.
- Зелень: сельдерей (зелень и коренья), петрушка, укроп, базилик, майоран. В небольшом количестве – щавель, шпинат, зеленый лук.
- Фрукты: груши, сливы, яблоки, абрикосы, лимоны, апельсины, если на них нет аллергии. Отдавайте предпочтение тем фруктам, что растут у вас в регионе.
- Ягоды: облепиха, шиповник, черника, клюква, брусника, черноплодная рябина. При отсутствии противопоказаний – малина, смородина.
- Если ягоды и фрукты оказались для вас под запретом – используйте тепловую обработку и сухофрукты. Часто люди, не переносящие абрикосы в свежем виде, могут пить компот из кураги. А печеные зеленые яблоки, посыпанные корицей, могут порадовать аллергика без неприятных последствий. Естественно, все индивидуально!
- Мясо: предпочтение отдается птице и нежирному мясу (кролик, говядина).
- Морепродукты и нежирные сорта рыбы.
- Молочные продукты: молоко, кефир, ряженка и творог, йогурт (без ароматизаторов), сметана, масло, сычужные и ферментированные сыры. Можно все!
- Крупы и макаронные изделия: любые, какие вам захочется. Гречневая, ячневая, пшенная, рисовая, манная, пшеничная каши к вашему столу.
- Масла: растительные (оливковое, льняное, подсолнечное, кукурузное), сливочные.
Не рекомендуются к употреблению кофе, какао и шоколад, алкоголь, яйца, жирные сорта мяса и рыбы, орехи и семечки, клубника и консервированные продукты. При «аспириновой» астме стоит исключить продукты, содержащие ацетилсалициловую кислоту: перец, томаты, малина, клубника, земляника, крыжовник, вишня, яблоки, персики. Ограничьте употребление соли и сахара, продуктов, содержащих искусственные ароматизаторы, красители и консерванты.
Как инфекционные, так и аллергические заболевания являются следствием нарушения работы иммунитета. В первом случае иммунная защита оказывается недостаточной, во втором – чрезмерной. Поэтому нормализация иммунного ответа — это важнейшая задача человека, имеющего приступы обструкции бронхов.
Способы укрепления иммунитета:
- Ежедневные (с поправкой на погоду) прогулки на свежем воздухе. Если их еще нет в вашем распорядке дня, начинайте моцион в теплую погоду.
- Физическая активность. Нагрузку нужно увеличивать очень плавно, не перестарайтесь. Если речь идет о ребенке, вы можете помочь ему, включив утреннюю зарядку в режим дня всей семьи – тогда малыш будет чувствовать себя не больным, которому нужно особое лечение, а здоровяком, который весело проводит время с семьей.
- Закаливание. Не старайтесь сделать сразу много. Изменение образа жизни должно происходить понемногу, иначе это тоже окажется стрессом. Методик много, главное – постепенность и регулярность.
- Нормализация сна и режима питания.
Все советы стары как мир. Но важно это не просто знать, а делать.
Медицинская реабилитация включает в основном применение бронхолитиков, муколитических препаратов, противовоспалительных и гипосенсибилизирующих средств.С целью очистить бронхи и бронхиолы от густой, порой стекловидной слизи применяют муколитики: ацетилцистеин (АЦЦ), амброксол (Лазолван, Аскорил, Бромгексин), карбоцистеин (Мукодин, Флюдитек).
Бронхолитики способствуют расширению просвета бронхов и снимают бронхоспазм. В период ремиссии рекомендуются β2-агонисты длительного действия, антихолинергические, а также комбинированные препараты (Сальметерол, Беродуал, Теопэк). Необходимость их применения, конкретные препараты и дозировку вам подберет врач.
В период восстановления назначаются поддерживающие дозы противовоспалительных и антигистаминных препаратов. Поскольку оба эти свойства есть в глюкокортикостероидах, то часто именно на них останавливают свой взор специалисты. Распространены такие препараты, как Пульмикорт, Флунизолид, Будесонид. В ситуации, когда у пациента аллергия на салицилаты и использование нестероидных противовоспалительных средств недопустимо, гормоны становятся единственным вариантом. Если вы делаете ингаляции с комбинированными препаратами, то гипосенсибилизирующий и муколитический эффект вы получаете одновременно.
Реабилитационные мероприятия с помощью физиотерапии направлены на расширение просвета бронхов с помощью уменьшения воспаления, отечности, разжижения и вывода мокроты. Для этих целей применяют баротерапию, электрофорез, фонофорез, низкочастотный ультразвук, магнитотерапию. Положительное влияние оказывают водолечение, рефлексотерапия (акупунктура и иглоукалывание), электросон. Можно разделить физиотерапевтические процедуры на несколько направлений.
Муколитики – средства, облегчающие разжижение и вывод мокроты. Благодаря муколитическим препаратам уменьшается количество вязкого бронхиального секрета в бронхах, который и является средой обитания для колоний патогенных микроорганизмов. Так снижается риск инфекционных заболеваний верхних дыхательных путей. Увеличивается просвет бронхов, поэтому вероятность обратимой бронхообструкции снижается и количество приступов становится меньше, а их интенсивность ниже.
Для этой цели применяется метод ингаляционной аэро- и гидроаэроионотерапии, вибрационный массаж, флаттер-терапия, электротерапевтические методики рефлексогенного типа, оксигенобаротерапия. Ведущую роль играют ингаляции.
Массаж при бронхиальной астме назначают курсами по 5-15 сеансов и повторяют от 2 до 4 раз в год. Разогревающие приемы улучшают циркуляцию крови, а постукивания способствуют улучшению отхождения мокроты. Воздействие на рефлекторные зоны укрепляет иммунитет.
Курс массажа проводят только в период вне приступов и при хорошем самочувствии. Помните, что массаж – лечебная процедура, требующая серьезного отношения, и имеет противопоказания. О возможности такого лечения стоит проконсультироваться с врачом.
Для уменьшения воспаления применяют ультрафиолетовое облучение (УФО) с разной длиной волны, электрофорез.
Воздействие на область надпочечников волновыми методами, ультразвуком, магнитным полем позволяет активизировать выработку собственных кортикостероидов.
Облучение лазером рефлекторных зон и биологически активных точек снижает интенсивность воспаления.
Для устранения бронхоспазмов и улучшения вентиляции легких применяют ультразвуковую терапию,электрофорез, воздействие постоянным током.
Гипосенсибилизация направлена на нормализацию иммунного ответа и снижение чувствительности к аллергенам.
При инфекционно-аллергической астме возможна вакцинация специальными многократно разведенными ослабленными вакцинами или аллергенами. Это делается для постепенного повышения сопротивляемости организма.
Следующий метод это аутогемопунктура, когда человеку вкалывается его же венозная кровь. Это стимулирует иммунитет на распознавание белков по системе «свой-чужой». А поскольку все клетки оказываются своими, то аллергии не возникает. Так нормализуется иммунный ответ.
В качестве иммуномодулятора используют также метод спелеотерапии – нахождение в лечебных соляных пещерах.
При пищевой аллергии возможно применение метода колоногидротерапии, когда стенки кишечника орошают периодически водой (лечебные клизмы). Очищение кишечника от скопившихся в слизи токсинов способно уменьшить частоту и силу аллергических реакций. Также клизмы стимулируют кровообращение и выработку витаминов группы В.
В периоды приступов нарушается снабжение сердца кислородом, поэтому сердечно-сосудистая система нуждается в поддержке. Углекислая ванна обладает не только кардиотоническим, но и противовоспалительным эффектом. Диоксид углерода стимулирует коронарный кровоток, в результате чего снижается вероятность ишемических заболеваний сердца.
Регулярные лечебные упражнения занимают важнейшее место в терапии астмы. ЛФК позволяет противостоять развитию эмфиземы, укрепляет дыхательные мышцы, повышает эластичность легочной ткани, способствует отхождению бронхиального секрета. Занятия начинают с легких упражнений, постепенно повышая нагрузку. При выраженной одышке или приступе физическая нагрузка противопоказана. Важно во время занятий следить за правильностью дыхания.
Есть несколько методик дыхательных упражнений при астме, но наибольшую известность заслуженно получила отечественная методика К.П.Бутейко. Суть его метода заключается в уменьшении глубины выдоха, благодаря чему достигается снижение количества углекислоты в крови. Подробнее эта тема раскрыта на видео.
Климатотерапия подходит не всем пациентам и возможна только в период длительной ремиссии и после тщательного обследования. Иногда астма прочно связана с конкретным местом обитания и в другом городе, регионе, климате проходит совсем. Однако смена климата может оказаться полезной одним пациентам и пойти во вред другим. Противопоказано такое лечение пациентам с частыми и затяжными приступами, сердечной и дыхательной недостаточностью 2 и 3 степени. Обсудите с врачом возможность поездки в санаторий.
- Приступая к реабилитации, важно определить порядок восстановительных мероприятий:
Обеспечьте безопасную среду, избавившись от аллергенов в местах постоянного пребывания. - Плавно, в течение 2-3 недель перейдите на новую диету, полностью исключив запрещенные продукты и сбалансировав меню.
- Привыкнув к измененному питанию, добавляйте лечебную физкультуру. Главное на этом этапе – привыкнуть к регулярным занятиям, на это хватит 2 недель.
- Следите за дыханием во время ЛФК, постепенно уделяя ему все больше внимания. И, наконец, включайте дыхательную гимнастику.
- Теперь, при хорошем самочувствии, можно приступать к физиотерапии. Порядок и сроки прохождения процедур определит врач. Он же может предложить вам другой порядок реабилитационных мероприятий, подобрав для вас индивидуальную программу восстановления.
Некоторые факторы способствуют развитию заболевания и возникновению новых приступов, их называют триггерами. Прежде, чем приступать к реабилитации, необходимо ограничить влияние этих факторов:
- Избавьте квартиру от «пылесборников» — удалите ковры, мягкие игрушки, тканевые драпировки, декор из натурального меха и шкур. Книжные полки закройте дверцами, чтобы защитить их от скопления пыли.
- Ежедневно проводите влажную уборку без моющих средств – обычная протирка увлажнит помещение, облегчая дыхание, и избавит дом от пыли.
- Не заводите дома животных. От имеющихся питомцев отказаться нелегко. Поэтому сначала проведите аллергопробу на шерсть, слюну и перхоть именно вашего домашнего животного. Если тест отрицательный и состояние здоровья позволяет, можно попробовать оставить питомца. Но все процедуры с вычесыванием любимчиков должны проводить другие люди вне вашего дома. При положительном тесте вам придется отказаться от домашнего любимца.
- Оградите себя от контактов с больными людьми. Перед визитом уточняйте, все ли знакомые здоровы. Если у друга насморк, встречу лучше перенести. Ребенка обучите соблюдать дистанцию в общении с незнакомыми людьми и заботиться о личной гигиене – несложные меры профилактики позволят предупредить болезнь.
- Не допускайте курения в доме. Астматикам противопоказан контакт с табачным дымом.
- Не менее раза в неделю проводите стирку и тепловую обработку постельного белья (гладить, сушить на солнце) для предотвращения распространения домашних клещей. Они часто являются триггерами (провокаторами) заболевания.
- Астма может иметь психосоматический характер. Причинами приступов могут быть страхи, комплексы, негативные установки, отношения в семье. Для работы с этими факторами лучше обратиться к психологу. Ребенку с астмой чаще говорите о своей любви, вере в него и принятии, о том, что ему по силам любые дела.
При правильно подобранной и тщательно пройденной программе реабилитации пациенты в течение долгих лет сохраняют качество жизни.
источник
С развитием урбанизации и ухудшением экологического состояния среды обитания человечество чаще стало встречаться с диагнозом «бронхиальная астма». Это заболевание имеет прогрессирующее течение, серьезно нарушает общее состояние здоровья человека, значительно снижает качество его жизни и трудоспособность. При тяжелом течении представляет опасность для благополучия и жизни человека. Реабилитация больных астмой становится актуальной проблемой современной медицины.
Бронхиальная астма – это хроническое заболевание бронхолегочных путей, в основе которого лежит измененная реактивность бронхов, их ненормальная, «извращенная» реакция, которая часто заканчивается спазмом. Характеризуется рецидивирующим течением с приступами удушья. Первые проявления бронхиальной астмы могут пройти как временное недомогание и остаться без должного внимания.
В начале заболевания в бронхах, бронхиолах (мелких бронхах) возникает и прогрессирует воспалительный процесс. Повышается проницаемость капилляров, усиливается образование слизи, происходит спазм гладких мышц. Это приводит к сужению просвета бронхов, что затрудняет процесс дыхания и отхождения активно образующейся слизи.
Постепенно в просвете бронхов скапливается много слизи, усиливаются воспалительный процесс, отечность. Стенки бронхов утолщаются, прорастают соединительной тканью, нарушается функция реснитчатого эпителия.
Спазмы мышц периодически усиливаются под воздействием разных физических и психогенных факторов. Это приводит к приступам удушья, с последующим кашлем и отхождением густой вязкой мокроты, именуемой слизистыми пробками. Симптомом бронхиальной астмы является и ночной кашель.
Заболевание имеет хроническое течение с периодами обострения и ремиссии. По тяжести протекания различают легкую, среднюю и тяжелую форму астмы. Форма протекания может оставаться относительно стабильной или прогрессировать со временем в сторону утяжеления приступов. В других случаях болезнь начинается с тяжелых проявлений, активно прогрессирует.
При легких приступах больной чувствует некоторую одышку, затруднение процесса выдоха. В медицине это называется экспираторной одышкой, или экспираторным диспноэ.
В случае приступа средней тяжести человек испытывает более ощутимое удушье. Наблюдается бледность, цианоз. Дыхание затрудненное и шумное, сопровождается выраженными хрипами и свистом в бронхах, заметно затруднен процесс выдоха.
В тяжелых случаях все симптомы приступов выражены сильно. Больной бледен, сильно задыхается, хрипит, кашляет. Дыхание частое, тяжелое, свисты и хрипы громкие.
Больной инстинктивно принимает характерное для тяжелой астмы положение. Дыхание в такой позе в медицине носит название ортопноэ. Человек сидит, опираясь на руки. Локти широко расставлены, грудная клетка в положении глубокого вдоха. Такое положение тела включает резервные возможности бронхов и легких, облегчает поступление кислорода, сокращает продолжительность приступа, способствует подключению вспомогательной мускулатуры к акту дыхания.
При тяжелой форме астмы дыхание затруднено и в период между приступами. Следствием тяжелого течения астмы являются снижение жизненной емкости легких, дыхательная недостаточность, сердечная недостаточность, развития неотложного состояния, которое называется астматическим статусом. Без должного лечения и реабилитации заболевание может привести к смерти больного в результате резкого спазма бронхов и удушья
Факторы, способствующие возникновению и развитию бронхиальной астмы, разнообразны и не до конца известны.
Можно выделить некоторые из них:
- нарушения в иммунной системе человека, приводящие к ее повышенной или пониженной реактивности;
- нарушения в нервной и эндокринной системе;
- аллергическая реакция на пыльцу растений, домашнюю и производственную пыль, на укусы насекомых, на шерсть и запах животных, на лекарственные и пищевые аллергены;
- инфекционные заболевания бактериальной, грибковой, вирусной, дрожжевой природы, особенно не долеченные и рецидивирующие;
- экологические нарушения, вредные химические и механические примеси в окружающей среде и во вдыхаемом воздухе;
- колебания природных, климатических, геофизических условий: атмосферного давления, параметров состояния воздуха, земного магнитного поля, космического излучения;
- психоэмоциональные причины.
Факторы, провоцирующие обратимые приступы бронхоспазма, становятся опасными при условии их частого или периодического повторения.
Рецидивирующие инфекционно-воспалительные заболевания дыхательных путей и аллергия на сезонное цветение растений являются известными факторами риска.
В целях улучшения состояния больного и восстановления нарушенных функций предпринимается комплекс мер. Реабилитация больных бронхиальной астмой в стационаре проходит под контролем врача. Важное место на этом периоде занимает медикаментозная терапия. Врач по состоянию здоровья подбирает индивидуальный курс лечения, который позволяет контролировать состояние больного. Меры направлены на ликвидацию или уменьшение воспаления в стенках бронхов, предупреждение приступов астмы и быстрое купирование наступившего приступа. К лекарственной терапии постепенно подключают немедикаментозные способы восстановления.
Реабилитационные меры направлены на улучшение общего состояния, повышение трудоспособности и качества жизни. Начинают с того, что очищают все окружающее пространство от возможных аллергенов. Максимально исключают контакт больного со всеми агентами, которые могут спровоцировать приступ астмы
При необходимости придется удалить из дома домашних животных. Надо чаще проводить влажную уборку, очищать и увлажнять воздух. Убрать ковры, паласы и все, что может содержать домашнюю пыль, а также цветы, бытовую химию и другие источники запахов. При необходимости надо менять место жительства или работы, если нет другой возможности избегать контакта с провоцирующим агентом.
Далее корректируют питание больного. Из рациона исключают все, что провоцирует болезнь. После этих мероприятий постепенно и осмотрительно подключают лечебную физкультуру и физиотерапию.
Медицинскую реабилитацию больных бронхиальной астмой необходимо проводить последовательно, увеличение нагрузки должно быть постепенным. Резкое увеличение нагрузки может ухудшить состояние больного, все меры должны учитывать состояние адаптационных способностей организма.
Примененные своевременно, физиотерапевтические методики дают положительный эффект в динамике заболевания. Включат разные методы воздействия.
Для ингаляционной терапии используются лекарственные препараты в форме аэрозолей. Паровые ингаляторы применяются для ингаляции эфирных масел, отваров трав. Более современные компрессорные и ультразвуковые ингаляторы (небулайзеры) позволяют донести действующие вещества до более глубоких отделов дыхательных путей. С помощью ингаляторов можно проводить направленное лечение.
Для ускорения отхождения мокроты и освобождения просвета бронхов проводится муколитическая терапия.
Для ингаляции используется изотонический раствор натрия хлорида, раствор натрия гидрокарбоната, минеральная вода. Для разжижения слизи используются более концентрированные солевые растворы, калия йодид 1-2%, «Амброксол», («Лазолван»), ацетилцистеин и другие.
Для снятия симптомов одышки применяются бета 2-адреномиметики, которые снимают спазм мышц, расширяют бронхи, стимулируют реснитчатый эпителий (фенотерол, тербуталин, сальбутамол ).
Бета 2-адреномиметики в виде дозированных аэрозолей используются для быстрого снятия приступа удушья. Их удобно носить с собой. Действуют быстро и довольно продолжительно. Так действуют карманные аэрозольные упаковки «Астмопент» «Вентолин», «Беротек», «Беродуал» и другие.
Для противовоспалительного лечения с большим эффектом применяются ингаляции с глюкокортикоидными гормонами. Попадая в очаг воспаления, они быстро купируют процесс, снимают отечность стенок бронхов, восстанавливают проходимость дыхательных путей. Из препаратов этой группы для ингаляций в детской практике успешно используется «Пульмикорт».
Иглорефлексотерапия нормализует функцию эндокринной системы, активизирует гипофизарно-надпочечниковую систему, нормализует иммунный статус организма.
Такой метод терапи, как УФО, снижает сенсибилизацию организма, стимулирует кровообращение, активирует тканевое дыхание и кроветворение, повышает общий иммунитет.
В лечении бронхиальной астмы магнитотерапия проявляет иммунокоррегирующее действие, улучшает местный кровоток.
Лазеротерапия тоже положительно влияет на иммунный статус больных астмой. При лазерном облучении возрастает активность лимфоцитов и содержание лизоцима в трахеобронхеальном секрете. Снижается степень воспаления в бронхах, что позволяет снизить дозы применяемых лекарственных веществ.
Лазерное облучение в инфракрасном диапазоне расширяет бронхи, улучшает кровоток в легких, снижает застойные явления.
Лечебная гимнастика, массаж всех видов являются обязательной составной частью реабилитации больных астмой. Без активного движения процессы восстановления будут идти вяло, застойные процессы возьмут верх над оздоровлением. Гимнастика улучшает восстановительные процессы в тканях. Она повышает общий тонус, стимулирует кровообращение и дыхание, ликвидирует застой в легких.
При массаже через механические рецепторы кожи стимулируется вегетативная нервная система, активируются защитно-приспособительные свойства сердечно-сосудистой и дыхательной системы.
Лечебный массаж при астме проводится по определенной методике. Включает движения, способствующие отхождению густой слизи от стенок бронхов и механическому продвижению вверх по дыхательным путям.
Массаж грудной клетки и спины улучшает кровообращение, активирует лимфодренаж, расслабляет напряженные мышцы, ускоряется выведение мокроты, облегчает состояние.
Особенно полезен массаж в утреннее время, после приема теплой минеральной воды накануне вечером. Минеральная вода разжижает мокроту и стимулирует ее отхождение
Курс массажа составляет примерно 10-12 процедур.
Дыхательная гимнастика укрепляет диафрагму, способствует освобождению дыхательных путей, является хорошим дополнительным средством в реабилитации астмы. Состоит из специально подобранных и отработанных упражнений. Методам дыхательных упражнений обучают инструкторы.
Хорошие результаты показывает метод дыхательной гимнастики по системе Стрельниковой и Бутейко. Но у этого метода могут быть противопоказания, требуется консультация врача.
Для укрепления иммунитета рекомендуется сбалансированное питание, прием витаминно-минеральных комплексов. Необходимо соблюдать осторожность, так как некоторые синтетические вещества могут вызвать аллергию.
Физические упражнения и пешие прогулки на свежем воздухе, плавание в не очень холодной воде повышают общую резистентность организма. Многие аппаратные физиопроцедуры способствуют корректировке иммунитета.
Климатотерапия подразумевает реабилитацию больного в благоприятных экологических и климатических условиях. Во многих санаториях созданы подходящие условия для восстановления больных.
Астматики хорошо чувствуют себя в климатических условиях с умеренной влажностью и высокой ионизацией воздуха. Чистый, не слишком сухой воздух побережья Мертвого моря и предгорных районов благотворно влияют на состояние этих больных. Категорически не подходят регионы с развитой промышленностью, с выбросами химических веществ в воздух. Не благоприятствует полноценной реабилитации и активное цветение растений, часто вызывающих аллергию.
При аллергических формах астмы актуально соблюдение определенной диеты. Из рациона убирают продукты, которые могут вызвать аллергию и ухудшить клиническое состояние больного.
К продуктам, часто вызывающим аллергию, относятся:
- молоко;
- яйца;
- шоколад;
- соя;
- копченая рыба, креветки;
- арахис, орехи;
- пищевые добавки, красители, улучшители вкуса, цвета и консистенции;
- красные фрукты и овощи;
- цитрусовые;
- мед;
- пшеница.
Рекомендуется придерживаться здорового образа питания. Употреблять отварное мясо, печень, зеленые овощи и фрукты. Меньше жирного, жаренного, маринованного. Помнить, что ожирение само по себе является фактором риска для возникновения астмы.
Больные без серьезных проявлений сердечно-легочной недостаточности могут проходить реабилитацию в санаториях. Подходящие климатические условия имеются в Кисловодске, Нальчике, Крыму. В Анапе, на Кавказе есть санатории с пульмонологической специализацией.
Кисловодские санатории очень подходят для астматиков. Оптимальная влажность воздуха, относительно невысокое содержание кислорода, минимальное присутствие аллергенов в окружающей среде, большое количество солнечных дней позволяют значительно улучшить здоровье больных астмой.
Реабилитация детей, больных астмой, во многом проводится так же, как у взрослых. Но у детей есть шанс нормализации поврежденных структур и вероятность восстановления здоровья. При правильном лечении дети могут полностью излечиться и вести здоровый образ жизни.
Надо учитывать, что у детей иммунная система слабее. Пребывание ребенка долгое время в детском коллективе повышает вероятность контакта с носителями инфекции.
Особое внимание при реабилитации детей с бронхиальной астмой уделяется укреплению иммунитета. Это позволит избежать обострений болезни. Хорошо проводить оздоровление в специальных детских санаториях, профилакториях пульмонологического направления.
Для предупреждения астмы или уменьшения частоты рецидивов надо придерживаться определенных правил.
- по возможности изолироваться от аллергенов, исключить контакт с ними;
- если есть сезонные проявления аллергии, то на период цветения растений желательно уезжать из мест постоянного проживания;
- если развитие астмы связано с провоцирующими факторами на работе, необходимо без сомнений сменить работу;
- внимательно долечивать простудно-воспалительные заболевания, не оставлять хронических очагов инфекции;
- не принимать без надобности лекарства и прочие химические средства, способные спровоцировать аллергию;
- вести активный образ жизни, поддерживать устойчивость и сопротивляемость организма;
- соблюдать в помещениях оптимальную температуру (22-23градуса) и влажность воздуха;
- исключить активное и пассивное курение;
- своевременно посещать врача при появлении проблем со здоровьем.
Бронхиальная астма – это серьезная проблема. Но грамотное лечение и проведение адекватной реабилитации позволяет вести полноценную жизнь.
Закончил Санкт-Петербургский государственный медицинский университет имени академика И.П.Павлова. Работаю терапевтом более 15 лет. Мой девиз в работе и в жизни: «Никогда не говори никогда.»
источник