Анкета для опроса пациентов с бронхиальной астмой позволяет эффективно, дешево, а главное, быстро собрать и адекватно оценить информацию, особенно это важно для врача, когда речь идет о приеме больных в поликлинике.
Времени, чтобы определить тяжесть болезни и внести поправки в лечение, мало, а человек с этим заболеванием требует особого внимания для предотвращения опасных осложнений и даже инвалидизации и смерти.
По данным эпидемиологических исследований, количество больных с диагностированной бронхиальной астмой растет год от года. Современная медицина достигла больших успехов в изучении процессов возникновения этого заболевания, в раннем выявлении первых симптомов, в применении современных эффективных лекарственных средств и профилактических методов, но смертность от него увеличивается. Это связано со следующими причинами:
- неадекватная оценка пациентами тяжести своего заболевания;
- нерегулярность приема препаратов;
- частичное или полное невыполнение рекомендаций лечащего врача;
- неправильная техника использования ингаляционных лекарств.
Но астму можно успешно лечить и полностью контролировать, т.е. практически не испытывать неприятные симптомы ни днем, ни ночью, не принимать быстродействующие препараты для снятия приступа и даже жить полноценно, без ограничений, как люди со здоровой дыхательной системой.
Другими словами, контроль – это конечная цель терапии, когда в результате кропотливого труда врача и пациента удается достичь хорошего самочувствия при минимальном количестве препаратов.
На протяжении жизни одного человека симптомы астмы могут исчезать и появляться снова, поэтому разработан ступенчатый подход к лечению, при котором по мере нарастания тяжести заболевания увеличивается интенсивность приема лекарств.
Астматик должен всегда принимать базисный препарат, как правило, это гормональные препараты с противовоспалительным действием (ингаляционные глюкокортикостероиды). При ухудшении дозу лекарств увеличивают, добавляют препараты с другим механизмом действия, при улучшении – убирают. Цель лечения – достижение контроля течения бронхиальной астмы.
Но понятие контроля многоплановое, и долгое время не было единого объективного метода его оценки. Это привело к разработке множества диагностических систем, которые учитывают симптомы бронхиальной астмы, ночные приступы и их количество, историю развития заболевания (анкеты, вопросники), оценку результатов лабораторных исследований и показателей функции дыхания, полученных при пикфлоуметрии, спирометрии.
Аппаратными методами оценки функционирования дыхательной системы пользуются преимущественно для диагностики астмы, для ежедневного контроля они не подходят, так как сложны в исполнении, недоступны для детей до 5 лет. Их показатели могут искажаться на фоне приема бронхорасширяющих лекарств.
Анкета по бронхиальной астме стала более перспективным вариантом, и с 2008 г. публиковалось их большое количество. Наибольшее применение получили тест по контролю АСТ (Astma Control Test) и вопросник ACQ-5 (Asthma Control Questionnaire). Они имеют небольшие различия.
ACQ-5 не содержит вопросов о применении быстродействующих препаратов, снимающих спазм бронхов, поэтому его результаты могут быть несколько завышены. Его преимуществом над АСТ является возможность предсказать количество обострений у пациента в ближайший год и изменить лечение заранее.
Для оценки уровня контроля удобен простой тест АСТ, который больной может пройти сам и адекватно оценить свой статус. Его удобно проводить в любое время суток, на работе, дома или в поликлинике. Он представлен двумя формами: для взрослых и для детей. Ведущие пульмонологические центры одобрили АСТ для использования в медицинской практике.
Анкета по бронхиальной астме доказала свою достоверность: результаты теста совпадают с оцененным специалистом-пульмонологом состоянием пациента и с данными спирометрии. И если она покажет, что состояние пациента неудовлетворительное, то необходима консультация доктора для своевременной коррекции терапии.
С диагностическими целями врачом могут быть заданы дополнительные вопросы. Так в докладе рабочей группой GINA (Глобальная инициатива по бронхиальной астме) было предложено простое исследование. Необходимо задать вопросы больному астмой о состоянии его здоровья в течение последнего месяца:
- Дневные приступы астмы чаще, чем 2 раза в неделю?
- Были ли ночные приступы астмы?
- Принимали ли вы препараты быстрого действия чаще двух раз в неделю?
- Испытываете ли вы ограничение физической активности?
Результаты трактуются так:
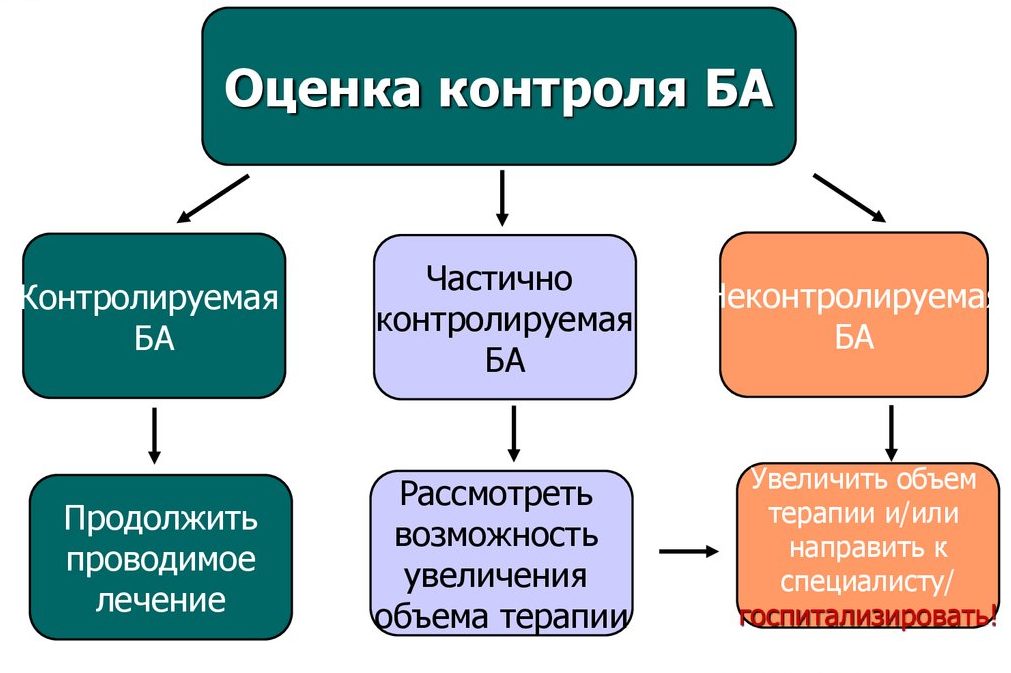
- контролируемая бронхиальная астма, если ответ «нет» на все вопросы. Лечение остается прежним;
- частично контролируемая, если ответ «да» на 1-2 вопроса. Возможно внесение некоторых изменений в схему приема или дозировку лекарственных препаратов;
- неконтролируемая, если положительные ответы на 3-4 вопроса. Требуется срочная коррекция базисной терапии, возможна госпитализация пациента.
Если вы сомневаетесь, под контролем ли ваша бронхиальная астма, ответьте на вопросы анкеты АСТ самостоятельно. Тест легко можно найти в Интернете или получить у лечащего врача. Есть отдельные варианты для детей и для взрослых. Методика проведения теста проста и понятна.
Опросник состоит из 5 вопросов, на каждый из которых нужно выбрать один из предложенных вариантов ответа. За ответы начисляются баллы от 1 до 5, которые в итоге суммируются. По набранному количеству баллов можно оценить данные о течении заболевания за последние 4 недели.
- 25 баллов – астма полностью контролируется.
- 20-24 балла – хорошо контролируется.
- Менее 20 баллов – астма контролируется неудовлетворительно, надо обратиться к медицинскому специалисту для изменения схемы лечения и предотвращения развития возможных осложнений.
Бронхиальная астма неизлечима, но с ней можно жить полноценно, без приступов удушья и затруднения дыхания, если контролировать свою болезнь. Анкетирование астматиков позволяет своевременно выявить обострение бронхиальной астмы, предотвратить развитие опасных осложнений.
Успех лечения будет зависеть не только от выполнения врачебных рекомендаций и приема препаратов, но и от уровня осведомленности об особенностях болезни. Получать полезную информацию нужно из надежных источников (медицинская литература, специализированные веб-сайты).
источник
Бронхиальная астма – диагноз клинический, то есть врач ставит его на основании прежде всего жалоб, истории заболевания и данных осмотра и внешнего исследования (пальпации, перкуссии, аускультации). Однако дополнительные методы исследования дают ценную, а в некоторых случаях определяющую диагностическую информацию, поэтому они широко применяются на практике.
Диагностика бронхиальной астмы с помощью дополнительных методов включает проведение лабораторных анализов и инструментальных исследований.
Пациенту с астмой могут быть назначены следующие анализы:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мокроты;
- анализ крови для выявления общего IgE;
- кожные пробы;
- определение в крови аллергенспецифических IgE;
- пульсоксиметрия;
- анализ крови на газы и кислотность;
- определение оксида азота в выдыхаемом воздухе.
Разумеется, не все эти тесты выполняются у каждого больного. Некоторые из них рекомендуются лишь при тяжелом состоянии, другие – при выявлении значимого аллергена и так далее.
Общий анализ крови выполняется у всех пациентов. При бронхиальной астме, как и при любом другом аллергическом заболевании, в крови отмечается увеличение количества эозинофилов (EOS) более 5% от общего количества лейкоцитов. Эозинофилия в периферической крови может возникать не только при астме. Однако определение этого показателя в динамике (повторно) помогает оценить интенсивность аллергической реакции, определить начало обострения, эффективность лечения. В крови может определяться незначительный лейкоцитоз и увеличение скорости оседания эритроцитов, однако это необязательные признаки.
Биохимический анализ крови у больного с астмой часто никаких отклонений не выявляет. У некоторых пациентов отмечается увеличение уровня α2- и γ-глобулинов, серомукоида, сиаловых кислот, то есть неспецифических признаков воспаления.
Обязательно проводится анализ мокроты. В ней находят большое количество эозинофилов – клеток, участвующих в аллергической реакции. В норме их меньше 2% от всех обнаруженных клеток. Чувствительность этого признака высокая, то есть он обнаруживается у большинства больных с астмой, а специфичность средняя, то есть, помимо астмы, эозинофилы в мокроте встречаются и при других заболеваниях.
В мокроте нередко определяются спирали Куршмана – извитые трубочки, образующиеся из бронхиальной слизи при спазме бронхов. В них вкраплены кристаллы Шарко-Лейдена – образования, которые состоят из белка, образующегося при распаде эозинофилов. Таким образом, два этих признака говорят о снижении бронхиальной проходимости, вызванном аллергической реакцией, что часто и наблюдается при астме.
Кроме того, в мокроте оценивается наличие атипичных клеток, характерных для рака, и микобактерий туберкулеза.
Анализ крови на общий IgE показывает уровень в крови этого иммуноглобулина, который вырабатывается в ходе аллергической реакции. Он может быть повышен при многих аллергических заболеваниях, но и нормальное его количество не исключает бронхиальную астму и другие атопические процессы. Поэтому гораздо более информативным является определение в крови специфических IgE – антител к конкретным аллергенам.
Для анализа на специфические IgE используются так называемые панели – наборы аллергенов, с которыми реагирует кровь больного. Тот образец, в котором содержание иммуноглобулина будет выше нормы (у взрослых это 100 ед/мл), и покажет причинно-значимый аллерген. Используются панели шерсти и эпителия разных животных, бытовые, грибковые, пыльцевые аллергены, в некоторых случаях – аллергены лекарств и пищевые.
Для выявления аллергенов применяются и кожные пробы. Их можно проводить у детей любого возраста и у взрослых, они не менее информативны, чем определение IgE в крови. Кожные пробы хорошо себя зарекомендовали в диагностике профессиональной астмы. Однако при этом существует риск внезапной тяжелой аллергической реакции (анафилаксии). Результаты проб могут меняться под действием антигистаминных препаратов. Их нельзя проводить при кожной аллергии (атопическом дерматите, экземе).
Пульсоксиметрия – исследование, проводимое с помощью небольшого прибора – пульсоксиметра, который обычно надевается на палец пациента. Он определяет насыщение артериальной крови кислородом (SpO2). При снижении этого показателя менее 92% следует выполнить исследование газового состава и кислотности (рН) крови. Снижение уровня насыщения крови кислородом свидетельствует о тяжелой дыхательной недостаточности и угрозе для жизни больного. Определяемое при исследовании газового состава снижение парциального давления кислорода и увеличение парциального давления углекислого газа свидетельствует о необходимости искусственной вентиляции легких.
Наконец, определение оксида азота в выдыхаемом воздухе (FENO) у многих больных с астмой выявляет увеличение этого показателя выше нормы (25 ppb). Чем сильнее воспаление в дыхательных путях и больше доза аллергена, тем показатель выше. Однако такая же ситуация бывает и при других болезнях легких.
Таким образом, специальные лабораторные методы диагностики астмы – кожные пробы с аллергенами и определение в крови уровня специфических IgE.
Методы функциональной диагностики бронхиальной астмы включают:
- исследование вентиляционной функции легких, то есть способности этого органа доставлять необходимое количество воздуха для газообмена;
- определение обратимости бронхиальной обструкции, то есть снижения проходимости бронхов;
- выявление гиперреактивности бронхов, то есть их склонности к спазму под действием вдыхаемых раздражителей.
Основной метод исследования при бронхиальной астме – спирометрия, или измерение дыхательных объемов и скоростей воздушных потоков. С него обычно начинается диагностический поиск еще до начала лечения больного.
Главный анализируемый показатель – ОФВ1, то есть объем форсированного выдоха за секунду. Проще говоря, это количество воздуха, которое человек способен быстро выдохнуть в течение 1 секунды. При спазме бронхов воздух выходит из дыхательных путей медленнее, чем у здорового человека, показатель ОФВ1 снижается.
Если при первичной диагностике уровень ОФВ1 составляет 80% и больше от нормальных показателей, это говорит о легком течении астмы. Показатель, равный 60 – 80% от нормы, появляется при астме средней тяжести, менее 60% – при тяжелом течении. Все эти данные применимы только к ситуации первичной диагностики до начала терапии. В дальнейшем они отражают не тяжесть астмы, а уровень ее контроля. У людей с контролируемой астмой показатели спирометрии в пределах нормы.
Таким образом, нормальные показатели функции внешнего дыхания не исключают диагноз «бронхиальная астма». С другой стороны, снижение бронхиальной проходимости обнаруживается, например, при хронической обструктивной болезни легких (ХОБЛ).
Если обнаружено снижение бронхиальной проходимости, то важно выяснить, насколько оно обратимо. Временный характер бронхоспазма – важное отличие астмы от того же хронического бронхита и ХОБЛ.
Итак, при снижении ОФВ1 для выявления обратимости бронхиальной обструкции проводятся фармакологические тесты. Пациенту дают препарат посредством дозированного аэрозольного ингалятора, чаще всего 400 мкг сальбутамола, и через определенное время снова проводят спирометрию. Если показатель ОФВ1 увеличился после использования бронхолитика на 12% и больше (в абсолютных цифрах на 200 мл и больше), говорят о положительной пробе с бронходилататором. Это означает, что сальбутамол эффективно снимает спазм бронхов у данного пациента, то есть бронхиальная обструкция у него непостоянна. Если показатель ОФВ1 увеличивается менее чем на 12%, это признак необратимого сужения бронхиального просвета, а если он уменьшается, это говорит о парадоксальном спазме бронхов в ответ на использование ингалятора.
Прирост ОФВ1 после ингаляции сальбутамола на 400 мл и больше дает практически полную уверенность в диагнозе «бронхиальная астма». В сомнительных случаях может быть назначена пробная терапия ингаляционными глюкокортикоидами (беклометазон по 200 мкг 2 раза в день) в течение 2 месяцев или даже таблетками преднизолона (30 мг/сут) в течение 2 недель. Если показатели бронхиальной проходимости после этого улучшаются – это говорит в пользу диагноза «бронхиальная астма».
В некоторых случаях даже при нормальных показателях ОФВ1 применение сальбутамола сопровождается приростом его величины на 12% и больше. Это говорит о скрытой бронхиальной обструкции.
В других случаях нормальной величины ОФВ1 для подтверждения гиперреактивности бронхов применяют ингаляционную пробу с метахолином. Если она будет отрицательной, это может служить причиной для исключения диагноза астмы. Во время исследования пациент вдыхает возрастающие дозы вещества, и определяется минимальная концентрация, которая вызывает снижение ОФВ1 на 20%.
Применяются и другие пробы для выявления гиперреактивности бронхов, например, с маннитолом или физической нагрузкой. Падение ОФВ1 в результате использования этих проб на 15% и более с высокой степенью достоверности указывает на бронхиальную астму. Проба с физической нагрузкой (бег в течение 5 – 7 минут) широко применяется для диагностики астмы у детей. Применение ингаляционных провокационных проб у них ограничено.
Еще один важнейший метод инструментальной диагностики астмы и контроля за ее лечением – пикфлоуметрия. Пикфлоуметр должен быть у каждого пациента с этим заболеванием, ведь самоконтроль – основа эффективной терапии. С помощью этого небольшого аппарата определяют пиковую скорость выдоха (ПСВ) – максимальную скорость, с которой пациент может выдохнуть воздух. Этот показатель, так же как и ОФВ1, прямо отражает бронхиальную проходимость.
ПСВ можно определять у больных начиная с 5-летнего возраста. При определении ПСВ делается три попытки, записывается лучший показатель. Измеряют величину показателя утром и вечером каждого дня, а также оценивают его вариабельность – разницу между минимальным и максимальным значениями, полученными в течение дня, выраженную в процентах от максимальной величины за день и усредненную за 2 недели регулярных наблюдений. Для людей с бронхиальной астмой характерна повышенная вариабельность показателей ПСВ – более 20% при четырех измерениях в течение дня.
Показатель ПСВ используется преимущественно у людей с уже установленным диагнозом. Он помогает держать астму под контролем. В течение наблюдений определяют максимальный лучший показатель для данного больного. Если отмечается снижение до 50 – 75% от наилучшего результата – это говорит о развивающемся обострении и необходимости усилить интенсивность лечения. При снижении ПСВ до 33 – 50% от лучшего для пациента результата диагностируют тяжелое обострение, а при более значительном уменьшении показателя возникает угроза жизни больного.
Определяемый дважды в день показатель ПСВ нужно записывать в дневник, который приносят на каждый прием к врачу.
В некоторых случаях проводятся дополнительные инструментальные обследования. Рентгенография легких выполняется в таких ситуациях:
- наличие эмфиземы легких или пневмоторакса;
- вероятность воспаления легких;
- обострение, несущее угрозу жизни больного;
- неэффективность лечения;
- необходимость искусственной вентиляции легких;
- неясный диагноз.
У детей младше 5 лет используется компьютерная бронхофонография – метод исследования, основанный на оценке дыхательных шумов, и позволяющий выявить снижение бронхиальной проходимости.
При необходимости дифференциальной диагностики с другими заболеваниями выполняют бронхоскопию (осмотр бронхиального дерева с помощью эндоскопа при подозрении на рак бронхов, инородное тело дыхательных путей) и компьютерную томографию органов грудной клетки.
О том, как проводится исследование функции внешнего дыхания:
источник
В последние десятилетия стремительно увеличивается число больных аллергическими заболеваниями, в том числе бронхиальной астмой. В настоящее время от бронхиальной астмы в мире страдает около 300 млн. человек. По прогнозам ученых, в XXI веке астма приобретет еще большую актуальность. К 2025 году число больных астмой увеличится на 100 млн. Во второй половине века каждый второй ребенок будет страдать астмой. Бронхиальная астма – хроническое воспалительное заболевание, характеризующееся периодическим сужением бронхов. Из-за воспаления дыхательные пути становятся очень чувствительными и начинают реагировать на многие аллергены и/или раздражающие вещества, на которые не реагируют здоровые дыхательные пути. Реакция дыхательных путей заключается в их сужении, которое затрудняет поступление воздуха в легкие. В результате этого появляются такие симптомы как хрипы (свистящие звуки в груди при дыхании), кашель, чувство «заложенности» в грудной клетке и затрудненное дыхание. Особенно часто эти симптомы возникают ночью и ранним утром. Важно, что симптомы исчезают сами по себе или после использования «бронхорасширяющих» препаратов (главное в астме – ее обратимость).
К факторам, способствующим развитию и обострению астмы относятся аллергены помещений (домашняя пыль, в том числе клещ домашней пыли, аллергены животных, тараканов, плесневые грибки), факторы вне дома (пыльца, плесневые грибки, профессиональные аллергены). Кроме этого к пусковым механизмам бронхоспазма относятся неаллергические причины: вирусные инфекции, холодный воздух, физическая нагрузка, нервный стресс, курение, в том числе и пассивное. У некоторых людей симптомы астмы появляются только во время ОРВИ или физической нагрузки. «Астматики» могут реагировать только на один «провокатор» или на многие. Очень важно понять, что провоцирует появление симптомов именно у Вас. Врач может помочь определить такие «провокаторы» и научить их избегать. Симптомы астмы могут возникать с разной частотой. Одни люди испытывают симптомы не чаще одного раза за несколько месяцев, другие – каждую неделю, а третьи – каждый день. Однако при правильном лечении большинство астматиков могут практически не испытывать симптомов астмы.
Наукой было доказано, что в основе бронхиальной астмы лежит развитие особого хронического воспаления дыхательных путей, и именно это приводит к формированию всех проявлений болезни. Это воспаление имеется при любой степени тяжести заболевания и сохраняется даже тогда, когда обострения нет. Поэтому во всех случаях, кроме самых легких, требуется базисная противовоспалительная терапия, а не только снятие отдельных симптомов. Это и позволит контролировать заболевание и избежать развития тяжелых обострений, попадания в больницу и применения системных гормонов. Эти лекарственные средства принимают ежедневно для предотвращения симптомов и приступов астмы. Их эффект можно почувствовать только через несколько дней или недель постоянного применения, поэтому их используют ежедневно и длительно, даже в периоды хорошего самочувствия.
При лечении астмы в настоящее время применяют «ступенчатый» подход, при котором интенсивность терапии меняется в зависимости от степени тяжести астмы. Ступенчатый подход к терапии астмы рекомендуется из-за того, что у разных людей и у одного и того же человека в разное время астма протекает по-разному. Цель состоит в достижении контроля астмы с помощью наименьшего количества препаратов. В соответствии с современной концепцией лечения, целью терапии астмы является достижение и длительное поддержание контроля над заболеванием.
Чтобы контролировать заболевание, необходимо:
- постоянно поддерживать контакт с врачом, который может подсказать, как поступать в той или иной ситуации;
- избегать «провокаторов», которые раздражают дыхательные пути;
- принимать лекарственные препараты – строго в соответствии с рекомендациями врача;
- регулярно оценивать свое состояние, чтобы при необходимости справиться с приступом или не допустить его развития, вовремя обратившись к врачу.
Ингаляционные гормональные препараты – самые эффективные средства для длительной терапии при бронхиальной астме. Они используются для лечения бронхиальной астмы у взрослых и детей. Длительное лечение с их помощью снижает частоту и тяжесть обострений, а значит, может уберечь от необходимости применять системные гормоны. Ингаляционные гормоны специально разрабатывались таким образом, чтобы действие их было местным (топическим): противовоспалительное там, где оно необходимо (в бронхах), причем при небольшой дозе, а системное (общее) действие – минимально. Некоторые люди беспокоятся, что применение ингаляционных гормонов может сопровождаться побочными эффектами. В действительности при приеме в рекомендованных дозах существует небольшой риск появления болей в горле, охриплости голоса и «молочницы» (кандидоза) полости рта. Если после ингаляции препарата чистить зубы и полоскать рот, возможно, избежать этих побочных эффектов. Использование спейсера (резервуарной камеры) также поможет уменьшить риск «молочницы» полости рта.
Страшные истории, родившиеся тогда, когда ингаляционных гормонов не было, и приходилось применять системные гормоны (гормоны в таблетках) для плановой терапии, к ингаляционным топическим гормонам не относятся. Чтобы назначить ингаляционные гормоны, не следует ждать попадания в реанимацию или прогрессирования заболевания до тяжелого. Чем раньше начато лечение, тем оно эффективнее. Гормональные ингаляторы не предназначены для того, чтобы снять уже развившийся приступ удушья! Они назначаются планово, и для того, чтобы они подействовали, нужно время. Уменьшение дозы и/или количества лекарств можно сделать только через 3 месяца хорошего контроля астмы, причем по рекомендации врача и «ступенчато».
Современная терапия бронхиальной астмы позволила перейти от борьбы с тяжелыми обострениями к достижению контроля, т.е снижению ежедневных проявлений болезни до возможного минимума. К сожалению, в настоящее время не существует критерия для оценки степени контроля бронхиальной астмы, который бы был единым, одинаково понятным для всех, количественным, достаточно чувствительным и специфичным. С этой целью используются различные аппаратные методы оценки функции дыхания. Но в настоящее время предложен и активно используется простой и удобный тест (тест по контролю над астмой — «АСТ»), с помощью которого сам пациент может оценить степень контроля у себя бронхиальной астмы. В России этот тест одобрен ведущими специалистами: Российским респираторным обществом, Союзом педиатров России, Российской ассоциацией аллергологов и клинических иммунологов. Тест разработан для регулярной оценки состояния и помогает астматику своевременно обратиться за консультацией к специалисту, чтобы в случае необходимости изменить терапию. Существует как взрослый, так и детский вариант Теста.
Тест по контролю над астмой состоит из 5 вопросов, ответы на которые представлены в виде пятибалльной оценочной шкалы. Пациент выбирает наиболее подходящие для него ответы и баллы суммируются. Тест позволяет интерпретировать итоги контроля астмы в рамках четырех недель наблюдения. Результаты теста (сумма ответов в баллах) используются для формулировки рекомендаций. Так, оценка 25 баллов соответствуют полному контролю, оценка в интервале 20-24 баллов соответствует хорошему контролю, и пациенту рекомендуется обратиться за консультацией к врачу, если он имеет желание достичь полного контроля, сумма менее 20 баллов свидетельствует о неконтролируемом течении заболевания и требует вмешательства врача для пересмотра (или составления) плана лечения. Тест по контролю над астмой (АСТ) очень прост и может быть пройден в любом месте – и в поликлинике, и дома.
Несмотря на простоту, он зарекомендовал себя как достоверный метод, результаты которого согласуются с результатами оценки состояния специалистами-пульмонологами и данными спирометрии. Важным достоинством Теста является то, что с его помощью можно оценить, как изменяется состояние под действием проводимой терапии.
Даже если Вам выставлен диагноз «бронхиальная астма», то нужно помнить, что это – не приговор. Бронхиальную астму нельзя излечить, но многие астматики могут контролировать свое заболевание – то есть иметь возможность жить полной жизнью и практически не испытывать симптомов и обострений. Главное – знать «свой» аллерген и избегать контакта с ним и регулярно использовать назначенную врачом базисную противовоспалительную терапию.
Статью подготовил: Дмитрий БУЗА, врач аллерголог-иммунолог высшей категории, кандидат медицинских наук, заведующий аллергологическим отделением УЗ «4-я городская детская клиническая больница» г. Минска.
источник
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 |
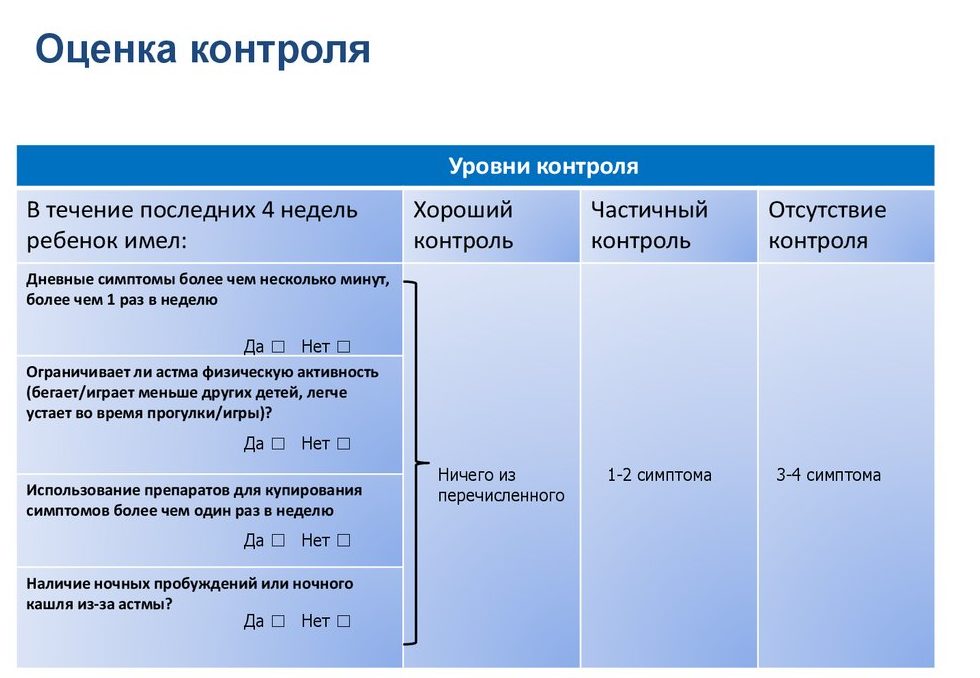
Классификация БА по уровню контроля (GINA 2008)
Частично контролируемая БА (любое проявление)
Три или более признаков частично контролируемой астмы имеются на протяжении недели
Потребность в симптоматической терапии
Ниже 80% от должной величины или наилучшего значения у данного пациента
* Согласно определению, неконтролируемое течение БА на протяжении недели рассматривается как обострение БА.
6. ПРИМЕРЫ ФОРМУЛИРОВОК ДИАГНОЗА:
1. Бронхиальная астма, аллергическая (пыльцевая сенсибилизация), легкое персистирующее течение, контролируемая.
2. Бронхиальная астма, смешенная: аллергическая, аспириновая; средней степени тяжести, неконтролируемая, обострение.
3. Бронхиальная астма, смешанная (аллергическая, неаллергическая, гормонозависимая) тяжелое течение, неконтролируемая, обострение. ДН 1.
В настоящее время многие врачи для оценки уровня контроля пользуются специальным тестом, состоящим из 5 вопросов, в которых пациенту предлагается выбрать 5 вариантов ответов (Astma control test – АСТ-тест®). Максимальное число баллов – 25, что означает полный контроль над астмой (таблица 4); от 20 до 24 баллов – частичный контроль, менее 20 баллов – отсутствие контроля над бронхиальной астмой.
Тест контроля над бронхиальной астмой (АСТ)*
Как часто за последние 4 недели бронхиальная астма мешала Вам выполнять обычный объем работы в учебном заведении, на работе или дома?
Как часто за последние 4 недели Вы отмечали у себя затруднение дыхания?
Как часто за последние 4 недели Вы просыпались ночью из-за симптомов бронхиальной астмы?
Как часто за последние 4 недели Вы использовали быстродействующий ингалятор?
Как Вы оцениваете, насколько Вам удалось контролировать БА за последние 4 недели?
Полностью удавалось контролировать.
Диагноз бронхиальной астмы ставится на основании анализа клинических симптомов, анамнестических данных, лабораторных и инструментальных исследований.
Клинические критерии бронхиальной астмы: удушье, эпизодическая одышка, свистящее дыхание, чувство стеснения в груди, затруднение выдоха.
В анамнезе – указание на аллергические проявления в семейном и личном анамнезе, сезонность клинических проявлений или четкая связь их появления при контакте с триггером.
В результатах лабораторных исследований (кровь, мокрота) обращают внимание на наличие эозинофилии (постоянной или преходящей), повышение титра общего или аллергенспецифического IgE.
Наиболее информативно при постановке диагноза БА проведение спирометрии с определением объема форсированного выдоха за 1-ю секунду (ОФВ1), форсированной жизненной емкости легких (ФЖЕЛ) и пиковой скорости выдоха (ПСВ). Эти показатели зависят от природы бронхиальной обструкции, напрямую связанной с величиной просвета дыхательных путей и эластическими свойствами альвеол. Для выявления обратимой обструкции проводится проба с бронхолитиками и мониторирование показателей ПСВ и ОФВ1.
Обратимость обструкции подтверждается, если:
· ПСВ повышается более чем на 15 %, а ОФВ1 возрастает более чем на 12 % через 10–20 минут и/или на 200 мл после приема ингаляционных β2-агонистов короткого действия;
· суточный разброс показателей ПСВ и/или ОФВ1 составляет более 20 % (разница между утренним значением до приема бронходилататора и значением после последнего приема бронхолитика накануне вечером). Для больных, не принимавших бронходилататоры, суточный разброс составляет более 10 %;
· ПСВ и/или ОФВ1 снижается более чем на 15 % через 6 минут после бега или физической нагрузки.
Надо понимать, что исходные нормальные значения спирометрических показателей уменьшают информативность теста, так как резерв улучшения этих показателей ограничен.
Наряду с оценкой симптомов физикальных данных и показателей функции внешнего дыхания для постановки диагноза имеет большое значение оценка аллергологического статуса. В диагностических целях могут применяться кожные тесты, определение уровня аллергенспецифичного IgE.
8. СТАНДАРТЫ ДИАГНОСТИКИ БРОНХИАЛЬНОЙ АСТМЫ
8.1. Медицинские услуги, требующие обязательного назначения:
1. Сбор анамнеза и жалоб при болезнях легких и бронхов.
2. Внешний осмотр пациента.
3. Измерения частоты дыхания.
5. Измерение частоты сердцебиения
6. Измерение артериального давления.
7. Пальпация при болезнях легких и бронхов.
8. Перкуссия при болезнях легких и бронхов.
9. Аускультация при болезнях легких и бронхов..
8.2. Медицинские услуги, назначаемые по показаниям:
1. Спирометрия для определения объема проводимой терапии и констатации уровня контроля БА.
2. Спирометрия с медикаментозной пробой бронхолитиком.
3. Регистрация электрокардиограммы (регистрация электрокардиограммы назначается при тахикардии свыше 100 уд. в 1 мин. и признаках аритмии).
4. Прием врача-пульмонолога первичный (при впервые возникшей БА и неконтролируемом течении).
5. Прием врача-аллерголога первичный (при впервые возникшей БА). Исследования накожной реакции на аллергены (для выявления причинно-значимых аллергенов с целью их элиминации).
6. Взятие крови из периферической вены (исследование уровня сывороточных иммуноглобулинов в крови при исследовании крови на IgE общий и аллергенспецифичный при сложностях дифференциальной диагностики и определении показаний для эфферентных методов лечения).
7. Исследование уровня антител к антигенам растительного, животного и химического происхождения (для выявления причинно-значимых аллергенов с целью их элиминации).
8. Бронхоскопия (для проведения дифференциальной диагностики).
9. Компьютерная томография органов грудной полости (при неуточненном диагнозе БА, для проведения дифференциальной диагностики).
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Для цитирования. А.А. Зайцев. Бронхиальная астма у взрослых: ключевые вопросы диагностики и фармакотерапии // РМЖ. 2015. № 18. С. 1096–1100.
Бронхиальная астма (БА) относится к числу наиболее распространенных и социально значимых заболеваний человека. Так, среди взрослого населения европейских стран распространенность БА составляет 6–9%, в США – 11% [1–5]. Согласно официальной статистике, распространенность астмы в России составляет около 3%. В то же время результаты отдельных эпидемиологических исследований позволяют уточнить истинную распространенность БА в Москве – 6,4%, Екатеринбурге – 6,2%, Иркутске – 5,6%. Экспертами Российского респираторного общества признается, что распространенность БА среди детей составляет от 5,6 до 12,1%, а среди взрослых – 5,6–7,3%. В абсолютных цифрах можно предположить, что в России общее число больных БА составляет как минимум 7 млн человек [6, 7].
Проблема усугубляется тем, что больные БА нуждаются в продолжительной медицинской помощи, что требует больших экономических затрат. В развитых странах затраты на ведение пациентов с БА составляют 1–2% от бюджетных средств, выделяемых на здравоохранение. Экономическое бремя БА связано не только с высокими расходами на лечение, но и с затратами, связанными с потерей работоспособности и снижением качества жизни больных [1]. Согласно российским данным, общие расходы на ведение больных БА в 2007 г. составили более 11 млрд руб. [8]. Из них порядка 6 млрд руб. составляют расходы на оказание неотложной помощи и стационарное лечение пациентов в связи с обострением заболевания или ухудшением состояния из-за недостаточно эффективной терапии. Очевидный рост затрат вследствие неадекватной базисной терапии подтверждается целым рядом исследований [9–11]. Таким образом, рациональный выбор терапии для достижения и поддержания контроля над клиническими проявлениями БА является чрезвычайно важной задачей [12–14].
Типичные симптомы БА, отмечаемые большинством пациентов, включают: экспираторную одышку, свистящее дыхание, кашель и заложенность в груди [12]. Наиболее часто симптомы БА проявляются ночью или сразу после пробуждения, а также после физической нагрузки, что зачастую приводит к ограничению физической активности пациентов. Важным этапом клинической оценки БА является оценка внелегочных проявлений аллергии – прежде всего аллергического ринита, конъюнктивита, атопического дерматита. Диагноз БА устанавливается на основании жалоб и анамнестических данных пациента, клинико-функционального обследования с оценкой обратимости бронхиальной обструкции, специфического аллергологического обследования (кожные тесты с аллергенами и/или специфический иммуноглобулин класса Е (IgЕ) в сыворотке крови) и исключения других заболеваний. Важнейшим фактором диагностики является тщательный сбор анамнеза, который укажет на причины возникновения, продолжительность и разрешение симптомов, наличие аллергических реакций у пациента и его кровных родственников, причинно-следственные особенности возникновения признаков болезни и ее обострений.
Начало заболевания БА в большинстве случаев приходится на детский и юношеский возраст. Однако дебют болезни может быть в любом возрасте, и начало болезни у взрослых и даже пожилых пациентов не является редкостью. Вместе с тем бронхообструктивный синдром, впервые развившийся в пожилом возрасте, требует проведения дифференциальной диагностики с целым рядом сходных по клиническому течению заболеваний (хроническая обструктивная болезнь, тромбоэмболия легочной артерии, острая левожелудочковая недостаточность, опухолевый процесс в легких и др.). Важно установить связь появления симптомов БА после контакта с аллергеном, сезонную вариабельность симптомов, сочетание с ринитом, наличие в семейном анамнезе атопии или БА. Иногда встречается кашлевой вариант БА, когда единственным проявлением заболевания является кашель, беспокоящий преимущественно в ночные часы.
Клинические признаки, повышающие вероятность наличия БА [12]:
1) наличие более одного из следующих симптомов: хрипы, удушье, чувство заложенности в грудной клетке и кашель, особенно в случаях ухудшения симптомов ночью и рано утром; возникновение симптомов при физической нагрузке, воздействии аллергенов и холодного воздуха; возникновение симптомов после приема ацетилсалициловой кислоты или β-блокаторов;
2) наличие атопических заболеваний в анамнезе;
3) наличие астмы и/или атопических заболеваний у родственников;
4) распространенные сухие свистящие хрипы при аускультации;
5) низкие показатели пиковой скорости выдоха (ПСВ) или объема форсированного выдоха за 1 с (ОФВ1) (ретроспективно или в серии исследований), необъяснимые другими причинами;
6) эозинофилия периферической крови, необъяснимая другими причинами.
Специальные методы диагностики БА включают исследование вентиляционной функции легких с оценкой обратимости бронхиальной обструкции, выявление бронхиальной гиперреактивности, проведение специфического аллергологического обследования. При проведении спирометрии важным параметром является ОФВ1, указывающий на степень бронхиальной обструкции. Бронходилатационный тест считается положительным, если после ингаляции бронходилататора величина прироста ОФВ1 составляет ≥12% от должного или абсолютный прирост составляет 200 мл и более (для заключения о положительном тесте обязательно достижение обоих критериев). У пациентов с показателями спирометрии в пределах нормы следует провести дополнительное исследование для выявления бронхиальной гиперреактивности – ингаляционный тест с метахолином. Тест является высокочувствительным, поэтому положительный результат является подтверждением БА. Мониторирование ПСВ используется для выявления повышенной суточной вариабельности показателей, характерных именно для БА (вариабельность показателей ПСВ или >30% в течение 1 сут). Характерным признаком БА является эозинофилия периферической крови (более 0,4х109/л), в анализах мокроты обнаруживаются также эозинофилы, кристаллы Шарко – Лейдена, спирали Куршмана. Среди дополнительных тестов стоит упомянуть аллергологическое обследование, позволяющее выявить чувствительность к различным аллергенам, определение общего и специфических IgE. Проба с физической нагрузкой используется для подтверждения БА у детей и подростков. После 7-минутных упражнений более чем у 90% детей с БА наблюдается снижение ОФВ1.
В зависимости от факторов, провоцирующих обострение, выделяют различные клинические формы БА: аллергическая (атопическая), аспириновая, астма физического усилия и др. Аллергические механизмы имеют преобладающее значение (
80% случаев) в развитии детской астмы и обнаруживаются более чем в 50% случаев у взрослых. Такая астма нередко сочетается с аллергическим ринитом, конъюнктивитом и дерматитом. Отмечается гиперчувствительность к различным аллергенам. Для аспириновой астмы характерна триада симптомов: БА, полипозный риносинусит и непереносимость нестероидных противовоспалительных препаратов. Астма физического усилия характерна для молодого и детского возраста (приступ бронхоспазма провоцируется физической активностью – ходьбой, бегом и т. д., причем симптомы возникают не во время действия фактора, а через 5–30 мин после него. Нередко провоцирующим фактором обострения БА является вирусная инфекция, поэтому говорят об инфекционно-зависимой астме. В ряде случаев выделить какой-либо механизм не представляется возможным, поэтому в клинических диагнозах встречается термин «смешанная форма БА».
По степени тяжести БА делится на интермиттирующую и персистирующую (легкой, средней и тяжелой степени тяжести) (табл. 1).
В руководстве GINA (The Global Initiative for Asthma) в настоящее время рекомендована 3-уровневая классификация БА по уровню контроля клинических признаков и характеристике внешнего дыхания (контролируемая, частично контролируемая и неконтролируемая БА) (табл. 2). Такой подход лучше описывает состояние болезни на фоне проводимых лечебных мероприятий, отражает понимание того, что тяжесть БА зависит не только от выраженности симптомов заболевания, но и от ответа на терапию.
Целями фармакотерапии БА являются достижение и поддержание клинического контроля над заболеванием в течение длительного периода времени с учетом безопасности терапии, потенциальных нежелательных реакций и стоимости лечения [12, 14–15]. Увеличение потребности в препаратах неотложной помощи, особенно ежедневное их использование, указывает на утрату контроля над БА и необходимость пересмотра терапии. Если текущая терапия не обеспечивает контроля над БА, необходимо увеличивать объем терапии до достижения контроля. В случае достижения частичного контроля над БА следует рассмотреть возможность увеличения объема терапии с учетом наличия более эффективных подходов к лечению, их безопасности, стоимости и удовлетворенности пациента достигнутым уровнем контроля. При сохранении контроля над БА в течение 3 мес. и более возможно уменьшение объема поддерживающей терапии с целью установления минимального объема терапии и наименьших доз препаратов, достаточных для поддержания контроля.
Фармакотерапия БА включает в себя 2 вида препаратов: препараты неотложной помощи (купирование бронхоспазма) и препараты для базисной («поддерживающей») терапии. К первым относятся β2-агонисты короткого и длительного действия (сальбутамол, фенотерол, формотерол), ингаляционные антихолинергические препараты (ипратропия бромид, тиотропия бромид). Препараты базисной терапии: ингаляционные глюкокортикостероиды (ИГКС) и системные кортикостероиды, комбинированные препараты (пролонгированные β2-агонисты + ИГКС), пролонгированные теофиллины, антагонисты лейкотриеновых рецепторов и антитела к IgE.
ИГКС являются препаратами первой линии в терапии БА, они показаны для лечения персистирующей БА любой степени тяжести [12–14]. ИГКС, составляющие основу базисной противовоспалительной терапии БА, предотвращают развитие симптомов и обострений болезни, улучшают функциональные показатели легких. Раннее назначение ИГКС может улучшить контроль БА и нормализовать функцию легких, а также предотвратить развитие необратимого поражения дыхательных путей. В клинической практике применяются следующие ИГКС: беклометазона дипропионат (БДП), будесонид, флютиказона пропионат, мометазона фуроат и циклесонид.
Отдельной строкой необходимо выделить, что в лечении среднетяжелой и тяжелой БА наиболее эффективной и перспективной является комбинация ИГКС и длительно действующего β2-агониста (ДДБА) [12–14]. В настоящее время в клинической практике применяются следующие фиксированные комбинации ИГКС+ДДБА: салметерол+флутиказон, формотерол+будесонид, формотерол+беклометазон. По результатам ряда исследований показано, что комбинация ДДБА+ИГКС эффективнее увеличенных доз ИГКС, быстрее позволяет достигнуть контроля над симптомами БА, и при использовании комбинированного препарата отмечается снижение количества обострений. Так, исследование GOAL [16] продемонстрировало преимущества комбинированной терапии ИГКС+ДДБА в достижении контроля над симптомами заболевания при среднетяжелой и тяжелой БА по сравнению с монотерапией ИГКС. В авторитетном исследовании N. Barnes et al. было показано, что при персистирующей БА терапия с использованием комбинации флутиказон/салметерол оказалась более эффективной по сравнению с монотерапией флутиказоном [17]. В метаанализе, включившем более 20 тыс. пациентов с персистирующей БА, применение комбинированного препарата салметерол/флутиказон сопровождалось снижением риска обострений заболевания, риска госпитализаций по сравнению с монотерапией ИГКС [18].
Таким образом, в целом ряде клинических исследований было доказано, что добавление ДДБА к низким и средним дозам ИГКС обеспечивает лучший клинический эффект, чем увеличение дозы ИГКС, что в конечном итоге легло в основу современной стратегии ведения больных с БА [12–14].
Очевидно, что большим преимуществом фиксированных комбинаций является не только их высокая эффективность в достижении контроля над симптомами БА, но и хорошая комплаентность за счет соединения 2-х лекарственных средств в одном ингаляторе. Стоит отметить, что представленные на российском фармацевтическом рынке оригинальные комбинированные препараты обладают достаточно высокой стоимостью, но появление в настоящее время дженерических форм, безусловно, расширяет возможности их применения в реальной клинической практике.
Так, в начале 2015 г. в России зарегистрирован препарат Сальмекорт – фиксированная комбинация салметерол+флутиказон в форме дозированного аэрозольного ингалятора (ДАИ) в дозировках 25/50, 25/125 и 25/250 мкг. Клиническая эффективность и безопасность Сальмекорта в сравнении с оригинальным препаратом в форме аэрозоля для ДАИ изучались в рамках клинического исследования, включившего 107 больных с персистирующей БА и нуждающихся в комбинированной терапии высокими дозами ИГКС+ДДБА [19, 20]. Препараты применялись в дозе 25/250 мкг по 2 ингаляции 2 р./сут, продолжительность наблюдения за больными составила 12 нед. В группу больных, получавших Сальмекорт, вошли 56 пациентов, группу сравнения (оригинальный препарат) составил 51 больной с БА. В ходе исследования Сальмекорт продемонстрировал сравнимые с оригинальным препаратом эффективность и безопасность. Так, количество пациентов с положительным ответом на лечение по данным спирометрии составило 35 (64,81%) в группе Сальмекорта и 25 (49,02%) – в группе больных, получавших оригинальный препарат (табл. 3).
При анализе контроля над симптомами БА с использованием опросника АСТ – теста по контролю над астмой (Asthma Control Test) в обеих группах был отмечен значимый прирост показателей на фоне лечения, при этом количество пациентов с приростом оценки как минимум на 1 балл составило 45 в группе Сальмекорта и 40 – в группе сравнения (табл. 4).
В ходе исследования пациенты указывали на уменьшение общего количества приступов БА. При сравнительном анализе оказалось, что статистически значимое уменьшение общего количества приступов астмы наблюдалось в группе больных, получавших Сальмекорт. Анализ частоты развития нежелательных явлений не выявил статистически значимой разницы между группами. Нежелательные явления были зарегистрированы у 9 (16,1%) пациентов, получавших Сальмекорт, и у 3 больных (5,88%) в группе сравнения.
Таким образом, практические врачи располагает теперь более широкими возможностями для базисной терапии БА.
Возвращаясь к принципам терапии, необходимо отметить, что системные глюкокортикостероиды не рекомендуются для поддерживающей терапии БА из-за развития побочных эффектов. Эти препараты применяются для лечения тяжелых обострений БА. Теофиллины длительного действия могут быть использованы в качестве препаратов второй линии у пациентов с персистирующей БА. Анти-IgE-препараты – новый класс лекарственных средств, используемых в настоящее время для улучшения контроля над тяжелой персистирующей атопической БА. В числе наиболее изученных препаратов стоит упомянуть омализумаб. Его применение наиболее оправданно у больных с высоким сывороточным уровнем IgE, нуждающихся в повторных госпитализациях, экстренной медицинской помощи, применяющих высокие дозы ингаляционных и/или системных глюкокортикостероидов.
Для достижения контроля над симптомами БА рекомендован принцип ступенчатой терапии [12]. Каждая ступень включает варианты лечения, которые могут служить альтернативой при выборе поддерживающей терапии БА. У большинства больных с симптомами персистирующей БА, не получавших терапии, следует начинать лечение со ступени 2. Если симптомы БА при первичном осмотре указывают на отсутствие контроля (табл. 5), то лечение необходимо начинать со ступени 3. Если лечение неэффективно или ответ на него недостаточен, проверьте технику ингаляции, соблюдение назначений, уточните диагноз и оцените сопутствующие заболевания. При принятии решения, дозу какого препарата снижать первой и с какой скоростью, должны быть приняты во внимание тяжесть астмы, побочные эффекты лечения, продолжительность приема текущей дозы, достигнутый положительный эффект и предпочтения пациента. Снижение дозы ингаляционных стероидов должно быть медленным в связи с возможностью развития обострения. При достаточном контроле возможно снижение дозы каждые 3 мес., примерно от 25 до 50%.
источник
Asthma Control Test™, разработанный QualityMetric Incorporated, поможет вам эффективнее контролировать астму.
Американская пульмонологическая ассоциация (American Lung Association) рекомендует всем пациентам в возрасте от 12-ти лет и старше, страдающим астмой, пройти этот тест.
Ответив на 5 вопросов теста, вы получите общий балл, который поможет вами вашему врачу определить, насколько эффективен план вашего лечения, и не пора ли внести в него изменения.
Впишите номер выбранного вами ответа в квадратик и подсчитайте сумму всех баллов. Принесите тест своему врачу и обсудите с ним ваш общий балл.
1. Как часто за последние 4 недели астма мешала вам выполнять обычный объем работы в учебном заведении, на работе или дома?
| Все время — 1 | Очень часто — 2 | Иногда — 3 | Редко — 4 | Никогда — 5 |
| Чаще, чем один раз в день — 1 | Раз в день — 2 | 3-6 раз в неделю — 3 | 1-2 раза в неделю — 4 | Ни разу — 5 |
3. Как часто за последние 4 недели вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, затрудненного дыхания, чувства стеснения или боли в груди)?
| 4 ночи в неделю или чаще — 1 | 2-3 ночи в неделю — 2 | Раз в неделю — 3 | 1-2 раза — 4 | Ни разу — 5 |
4. Как часто за последние 4 недели вы использовали быстродействующий ингалятор (Альбутерол) или небулайзер (аэрозольный аппарат) с лекарством?
| 3 раза в день или чаще — 1 | 1-2 раза в день — 2 | 2-3 раза в неделю — 3 | 1 раз в неделю — 4 | Ни разу — 5 |
5. Как бы вы оценили, насколько вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось — 1 | Плохо — 2 | В некоторой степени — 3 | Хорошо — 4 | Полностью удавалось — 5 |
Если вы набрали 19 баллов или меньше, это может указывать на то, что вам не удается контролировать астму.
- На приеме у врача обсудите ваш общий балл Теста и выясните, не стоит ли внести изменения в Ваш план лечения астмы.
- Спросите у своего врача о препаратах для ежедневного применения, рассчитанных на продолжительный курс лечения, которые позволят вам контролировать спазмы и воспаление дыхательных путей — две главные причины появления симптомов астмы. Многим пациентам требуется ежедневно принимать лекарства от спазмов и воспаления дыхательных путей, чтобы лучше контролировать астму.
Если вы набрали 20 баллов или больше, скорее всего, вы хорошо контролируете астму; однако, вам следует обсудить ваш общий балл теста со своим врачом.
- Астма непредсказуема. Вам может казаться, что симптомы астмы у вас очень слабые, или что у вас их вообще нет; однако, они могут ярко проявиться в любой момент.
- Время от времени проходите Тест по контролю над астмой, вне зависимости оттого, насколько хорошо вы себя чувствуете, и продолжайте регулярно ходить к врачу, чтобы быть уверенным/ой в том, что вы принимаете все меры, необходимые для эффективного контроля над астмой.
источник
Бронхиальная астма (БА) является одним из самых распространенных заболеваний на всех континентах. По оценке экспертов, уже около 235 млн. человек страдает от этого заболевания. А к 2025 г., учитывая стремительно нарастающую урбанизацию, количество больных БА может увеличиться еще на 100 млн.
Ежегодная смертность от бронхиальной астмы (БА) составляет около 250 000 человек, при этом отсутствует четкая корреляция между распространенностью и смертностью от заболевания. В Российской Федерации, согласно официальной статистике, довольно низкая заболеваемость БА — в диапазоне 0-2,5% от общей популяции. В то же время отмечается высокая смертность от БА — 28,6 случая на 100 000 населения.
Долгое время тяжесть заболевания была определяющим фактором в тактике ведения и принятии решения об объеме необходимой ингаляционной терапии у больных бронхиальной астмой (БА). Были выработаны различные критерии легкой, среднетяжелой и тяжелой БА, в соответствии с которыми предлагалось вести пациентов. Одним из основных критериев тяжести был объем форсированного выдоха за 1-ю секунду.
Однако исследования, проведенные в конце ХХ века, убедительно доказали, что степень тяжести бронхиальной астмы (БА) не всегда объективно отражает состояние пациента и его прогноз. Выявлено, что смертность от БА слабо коррелирует с тяжестью заболевания и с одинаковой частотой присутствует как у пациентов с легкой формой БА, так и у тяжелых больных.
Контроль астмы с точки зрения современной медицины подразумевает отсутствие симптомов заболевания, в настоящее время это основной ориентир клиницистов при лечении БА. Стоит отметить, что говорить о контроле заболевания начали задолго до XXI века. Первые статьи о попытках контроля бронхиальной астмы (БА) появились одновременно с применением системных глюкокортикостероидов. Так, в 1954 г. в журнале Lancet опубликована статья под названием «Длительный контроль тяжелой бронхиальной астмы с помощью перорального кортизона», где впервые говорится о попытке контролировать заболевание.
В начале 2000-х годов формируется парадигма контроля бронхиальной астмы (БА), где основными ориентирами служат клинические симптомы, потребность в короткодействующих B2-агонистах (КДБА), ночные приступы и ограничение физической или повседневной активности, связанные с БА. Этот подход получил широкое распространение во второй половине 2000-х годов.
Было доказано, что ориентация клинициста на контроль бронхиальной астмы (БА) позволяет существенно улучшить указанные выше параметры в сравнении с подходом, основанным на тяжести болезни. При этом смертность от БА также начала снижаться.
Уже в 2008 г. в международном документе Глобальная инициатива по бронхиальной астме (GINA) предлагается подходить к тактике ведения больных бронхиальной астмой (БА) с позиции контроля. А в редакции 2010 г. уходит понятие тяжести, которое рекомендуется использовать больше в научных целях, чем в ежедневной практике.
Для оценки уровня контроля бронхиальной астмы предложены удобные в использовании вопросники, у каждого из которых есть свои преимущества. На территории Российской Федерации наибольшее распространение получили тест по контролю над бронхиальной астмой (Asthma Control Test — ACT) и вопросник по контролю над бронхиальной астмой (Asthma Control Questionnaire, 5-я версия — ACQ-5). Оба теста валидизированы и рекомендованы к применению в общей рутинной практике.
Астма контроль тест (АСТ) — это вопросник, состоящий из 5 шкал, которые заполняются пациентом, этот тест продемонстрировал хорошую надежность и высокий уровень корреляции со степенью контроля над БА. Тем не менее при сумме баллов >20 достоверность наличия контролируемой БА составила только 51%. Использование этого теста затрудняет дифференцировку между контролируемой и частично контролируемой БА и может привести к тому, что пациенты, нуждающиеся в увеличении объема терапии, будут отнесены в группу контролируемой БА.
Вопросник по контролю над бронхиальной астмой (БА) АCQ-5 является производным от теста ACQ, который в изначальной редакции состоял из 7 вопросов. Из первоначального теста были изъяты вопросы об использовании короткодействующих B2-агонистов (КДБА) в течение недели и показателях функции внешнего дыхания. Это может несколько завышать уровень контроля, поскольку потребность в КДБА является одним из основных показателей в его оценке.
В то же время доказано, что вопросник ACQ-5 хорошо коррелирует с критериями контроля БА по GINA и Gaining Optimal Asthma Control (GOAL). Число баллов по ACQ-5 менее 1 позволяет выявлять пациентов с контролируемым течением БА сопоставимо с оценкой контроля по критериям GINA и GOAL. Положительным отличием ACQ-5 от АСТ является возможность прогнозирования количества обострений у больного в течение следующего года, что позволяет выявить пациентов из групп риска и заранее скорректировать терапию.
В исследовании НИКА (2012) продемонстрировано, что ACQ-5 не имел статистически значимых отклонений от оценки контроля бронхиальной астмы (БА) по критериям GINA. Вопросник ACQ-5 оценивал удовлетворительный уровень контроля у 39% больных, тогда как согласно критериям GINA симптомы контролировались у 43% пациентов. Шкала ACT позволила выявить 33% случаев контроля бронхиальной астмы, что статистически значимо отличалось от результатов полученных при использовании критериев GINA.
К положительным аспектам применения АСТ можно отнести простоту арифметических расчетов, в то время как на тест ACQ-5 может уйти несколько больше времени. Учитывая большой поток пациентов на приеме у терапевтов, пульмонологов, аллергологов, это может оказаться немаловажным.
Проведенные исследования доказывают, что оба теста могут использоваться в качестве конечных точек клинических исследований. Однако до конца их взаимозаменяемость оставляет ряд вопросов. Следует отметить, что в последней редакции GINA предложено исходить из оценки параметров в течение 1 месяца, в то время как ACQ-5 в отличие от АСТ предлагает оценку в течение 1 недели.
Последняя редакция GINA предельно упростила понимание оценки контроля заболевания и предлагает клиницисту задать пациенту следующие вопросы о его самочувствии в течение последних 4 недель:
- Дневные симптомы более чем 2 раза в неделю?
- Ночные пробуждения из-за симптомов астмы?
- Потребность в препаратах скорой помощи более 2 раз в неделю?
- Ограничение активности?
Если на все вопросы ответ отрицательный — это контролируемое течение бронхиальной астмы (БА); при положительном ответе на 1-2 вопроса — частично контролируемое; при положительном ответе на 3-4 вопроса симптомы бронхиальной астмы у пациента не контролируются и требуется серьезно пересмотреть базисную терапию.
© Аспирант Д.А. Нагаткин, Врач-пульмонолог О.В. Нагаткина, Д.м.н., профессор А.В. Жестков.
источник