Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 10 лет.
Бронхиальная астма (БА) — заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. [1] Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%). [2] [3]
На появление и развитие БА влияет ряд причин.
Внутренние причины:
1. пол (в раннем детстве преимущественно болеют мальчики, после 12 лет девочки);
2. наследственная склонность к атопии;
3. наследственная склонность к гиперреактивности бронхов;
Внешние условия:
1. аллергены:
- неинфекционные аллергены: бытовые, пыльцевые, эпидермальные; грибковые аллергены;
- инфекционные аллергены (вирусные, бактериальные);
2. инфекции дыхательных путей. [4]
Характерные симптомы БА, на которые жалуются большинство больных, включают:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Проявления БА изменчивы по своей тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА. [9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры). [10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным. [8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1 [10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Сегодня, к сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Европейскими рекомендациями предложен ступенчатый подход к лечению:
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для терапии БА важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Самым современным и исследованным методом лечения аллергической БА с подтвержденной эффективностью является АСИТ (аллерген-специфическая иммунотерапия). АСИТ на данный момент является единственным способом терапии, который меняет развитие болезни, действуя на механизмы патогенеза астмы. Если вовремя провести АСИТ, данное лечение способно приостановить переход аллергического ринита в астму, а также пресечь переход легкой формы в более тяжелую. А также преимущества АСИТ — это возможность не дать появиться новым сенсибилизациям.
АСИТ при БА проводится пациентам с:
- легкой или средней тяжести формой заболевания (цифры ОФВ1 должны быть не менее 70% от нормы);
- если симптомы астмы не полностью контролируются гипоаллергенным бытом и лекарственной терапией;
- если у пациента имеются риноконъюнктивальные симптомы;
- если пациент отказывается от постоянной формакотерапии;
- если при проведении фармакотерапии возникают нежелательные эффекты, которые мешают пациенту.
Сегодня мы можем предложить пациентам следующие виды АСИТ:
- инъекционное введение аллергенов
- сублингвальное введение аллергенов
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
источник
Хронические неспецифические заболевания легких
ХНЗЛ —группа болезней легких различной этиологии, патогенеза и морфологии, для которых характерно развитие хронического кашля с выделением мокроты и затруднением дыхания, что связано со специфическими заболеваниями, прежде всего с туберкулезом легких.
хронический бронхит, бронхиальная астма, бронхоэктатическая болезнь, хроническая обструктивная эмфизема легких, хронический абсцесс, хроническая пневмония.
ХНЗЛ ведут к развитию пневмосклероза, вторичной гипертензии, гипертрофии правого желудочка сердца, сердечной недостаточности.
ХНЗЛ являются фоновыми заболеваниями для развития рака легкого.
Заболевание характеризуется избыточной продукцией слизи бронхиальными железами, что приводит к появлению продуктивного кашля длительностью не менее 3 месяцев ежегодно на протяжении 2-ух лет.
Возбудители инфекций, длительные раздражения бронхов физическими и химическими веществами.
Патогенез и морфогенез хронического бронхита основывается на нарушении дренажной функции, прежде всего мелких бронхов, в результате длительного воздействия различных этиологических факторов, при этом в стенке бронхов в ответ на повреждение эпителия бронхов развивается хроническое воспаление, метаплазия, гиперпродукция слизи. В бронхах развивается хроническое катаральное воспаление.
· Классификация хронического бронхита основывается на 3-ёх критериях:
1) наличие бронхиальной обструкции;
2) вид катарального воспаления;
3) распространенность процесса.
· По наличию бронхиальной обструкции и виду катарального воспаления
1) хронический обструктивный простой катаральный бронхит;
2) хронический обструктивный слизисто-гнойный бронхит;
3) хронический необструктивный простой катаральный бронхит;
4) хронический необструктивный слизисто-гнойный бронхит.
· По распространенности хронический бронхит делится на:
При хроническом бронхите стенки бронхов утолщены, окружены прослойками соединительной ткани, иногда отмечается деформация бронхов, могут возникать мешотчатые и цилиндрические бронхоэктазы (расширение просвета бронхов).
В бронхах развивается хроническое слизистое или катаральное воспаление с метаплазией эпителия и гиперплазией слизистых желез. В стенке бронха отмечается клеточная воспалительная инфильтрация, разрастание грануляционной ткани, что может привести к образованию воспалительных полипов слизистой оболочки бронхов. Отмечается также склероз и атрофия мышечного слоя. Наиболее выраженные изменения наблюдаются на уровне мелких бронхов.
Бронхопневмония, формирование очагов ателектаза (спадение легочной ткани), обструктивная эмфизема легких, пневмофиброз.
Термин бронхоэктаз принят для обозначения стойкого патологического расширения одного или нескольких бронхов, с разрушением эластического и мышечного слоев бронхиальной стенки. Бронхоэктатическая болезнь— это заболевание, характеризующееся определенным комплексом легочных и внелегочных изменений, при наличии в бронхах бронхоэктазов.
В развитии бронхоэктазов большое значение имеет механизм обструкции бронхов в сочетании с вторичной бактериальной инфекцией. В полости бронхоэктаза обнаруживается гнойный экссудат, содержание микробного тела и слущенный эпителий. В прилежащей легочной ткани наблюдаются поля фиброза, очаги эмфиземы легких.
Внелегочный симптомокомплекс при бронхоэктатической болезни обусловлен выраженной дыхательной гипоксией и развитием гипертензии в малом круге кровообращения. У больных обнаруживаются пальцы в виде барабанных палочек, ногти в виде часовых стекол, цианоз; гипертензия в малом круге кровообращения, ведет к гипертрофии правого желудочка и развитию легочного сердца.
Связаны с возможностью развития легочного кровотечения, абсцессов легкого, эмпиемы плевры, хронической легочно-сердечной недостаточности. Метаплазия эпителия бронхов и бронхоэктазов может дать начало развитию рака бронха. На фоне длительного текущего гнойного воспаления в легких и бронхах может развиваться вторичный амилоидоз внутренних органов.
Эмфизема легкихсиндромное понятие, обозначающее стойкое расширение воздухоносных пространств, ниже терминальных бронхиол, сопровождается нарушением целостности альвеолярных перегородок.
Причины хронической обструктивной эмфиземы те же, что и у хронического бронхита, который часто ей предшествует (возбудители инфекций, длительное раздражение бронхов физическими и химическими веществами).
Эмфизема легких нарастает одновременно с прогрессированием склероза и характеризуется увеличением альвеол и содержанием в них воздуха.
Легкие увеличены в размерах, вздутые бледные, не спадаются, режутся с хрустом, из просветов бронхов выдавливается слизисто-гнойный экссудат. Легочная ткань в очагах эмфиземы теряет эластические свойства, межальвеолярные перегородки разрываются или склерозируются. Развивается пневмосклероз. Отмечается повышенное АД в малом круге кровообращения, развивается легочное сердце.
Осложнением является прогрессирующая легочно-сердечная недостаточность.
Бронхиальная астма хроническое заболевание легких, характеризуется приступообразными нарушениями бронхиальной проходимости, клиническим выражением которой являются приступы экспираторного удушья, вызванного спазмом бронха, гиперсекрецией слизи бронхиальными железами, изменением состава слизи, отеком слизистой оболочки бронха.
Различают: атопическую, неинфекционно-аллергическую бронхиальную астму и инфекционно-аллергическую бронхиальную астму.
Атопическая бронхиальная астма —обусловлена аллергенами неинфекционной природы (домашняя пыль, пыльца растений и т.д.).
Инфекционно-аллергическая бронхиальная астматесно связана с хроническими воспалительными респираторными заболеваниями (бронхит, пневмония).
Аллергизацию организма вызывает микрофлора дыхательных путей.
Бронхиальная астма характеризуется сложным патогенезом, который включает иммунологический механизм. Значительная роль в развитии болезни отводится аллергической предрасположенности.
В формировании обструкции бронхов важное значение имеют дисгармональные сдвиги, т.к. в регуляции бронхиального тонуса участвуют симптоматические и парасимпатические иннервации, то дисбаланс функционального состояния этих отделов ВНС играет большую роль в развитии бронхиальной астмы.
Основным звеном патогенеза заболевания является повышенная чувствительность и реактивность бронхов. Вследствие того, что антиген поступает в организм, B-лимфоцит синтезирует IgE.
IgE фиксируется на тучных клетках, благодаря этому эти клетки имеют рецепторы к Fc- фрагменту IgE. Тучная клетка является клеткой-мишенью первого порядка. Фиксировать IgE также способны моноциты и эозинофилы, на этом заканчивается иммунологическая стадия патогенеза.
При повторном попадании антигена в организм, антиген связывается с IgE на поверхности тучной клетки, происходит активация рецепторов. Рецептор приобретает ферментативную активность. В результате в клетке включается цепь биохимических реакций, активация фосфолипазы и происходит дегрануляция тучной клетки, из нее выбрасываются БАВ (гистамин, сератанин).
На этом заканчивается патохимическая стадия.
Патофизиологическая стадия состоит из увеличения проницаемости сосудов микроциркуляторного русла, что ведет к развитию отека, воспаления, бронхоспазма, гиперсекреции.
В конечном итоге развивается хроническое воспаление стенки бронхов, хроническая эмфизема, участки ателектаза, развивается гипертензия в малом круге кровообращения, что приводит к развитию легочного сердца и к легочно-сердечной недостаточности.
Астматический статус —синдром общей, прогрессирующей дыхательной недостаточности. Развивается при бронхиальной астме из-за обструкции дыхательных путей, при снижении реактивности больного к бронхолитическим препаратам.
В их основе лежит сужение просвета бронхов, в результате:
2) отека слизистой бронхов;
3) гиперсекреции слизи бронхиальными железами (повышения вязкости секрета, который может закупоривать бронхи);
4) рубцовой деформации бронхов.
Обструктивные нарушения вентиляции легких характерны для бронхостатического синдрома, который является основным при бронхиальной астме и при обструктивном бронхите, может наблюдаться при аллергических заболеваниях.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 8656 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
В основе бронхоспастического синдрома лежит нарушение бронхиальной проходимости. Термин «бронхоспастический синдром» имеет синонимы – «синдром нарушения бронхиальной проходимости», «синдром бронхиальной обструкции», «бронхообтурационный синдром», «астматический синдром или компонент».
Бронхоспастический синдром наблюдается при заболеваниях и патологических состояниях, протекающих с нарушением проходимости бронхов. Это бывает при спазме их гладкой мускулатуры, набухании слизистой оболочки при воспалительных или застойных явлениях в бронхолегочной системе, обтурации бронхов рвотными массами, мокротой, опухолью, инородным телом, а также при рубцовом сужении бронхов и их сдавлении извне опухолью.
Сопротивление потоку воздушной струи возрастает пропорционально степени просвета бронха, через который проходит воздух. Поэтому при сужении просвета воздухоносных путей резко увеличивается работа дыхательных мышц. Бронхоспастический синдром обусловливает обструктивный характер нарушений вентиляции альвеол при острой и хронической дыхательной недостаточности.
Бронхоспастический синдром разделяется по этиологическому признаку на первичный и вторичный (симптоматический), а по характеру течения – на приступообразный и хронический.
Первичный бронхоспастический синдром лежит в основе бронхиальной астмы. Основным симптомом данного заболевания является приступ удушья, обусловленный гиперреактивностью бронхов, а основными патогенетическими механизмами – спазм гладких мышц бронхов, гиперсекреция бронхиальных желез и отек слизистой оболочки бронхов.
Вторичный, или симптоматический, бронхоспастический синдром причинно связан с другими (кроме бронхиальной астмы) заболеваниями или патологическими состояниями, которые могут привести к бронхиальной обструкции. Наиболее часто он встречается при заболеваниях аллергического генеза (анафилактический шок, отек гортани), аутоиммунных и инфекционно-воспалительных заболеваниях бронхолегочного аппарата, обтурационных патологических процессах (злокачественные и доброкачественные опухоли, бронхостенозы вследствие туберкулеза, ожога дыхательных путей), заболеваниях системы кровообращения, обусловливающих гемодинамические нарушения в бронхолегочном аппарате (первичная легочная гипертензия, тромбоэмболия легочной артерии, застойная левожелудочковая недостаточность).
Клинические проявления бронхоспастического синдрома независимо от этиологии и патогенетических механизмов в большинстве случаев однотипные – одышка и приступы удушья, чаще экспираторного типа, приступообразный кашель, слышимые на расстоянии дыхательные шумы (чаще сухие хрипы).
Пароксизмальный бронхоспастический синдром протекает в виде приступа удушья, который развивается внезапно или в течение короткого времени, чаще ночью. Больные ощущают внезапно развившуюся нехватку воздуха. Одышка обычно носит экспираторный характер, но может быть инспираторной или смешанной. Во время приступа дыхание шумное, свистящее, слышно на расстоянии. Больные обычно принимают вынужденное положение. Они предпочитают сидеть, наклонившись вперед и опираясь руками о колени, край стола, кровати или подоконника, что способствует включению в дыхание вспомогательных мышц. Выражение лица страдальческое, речь затруднена (при тяжелом приступе удушья почти невозможна). Больные обеспокоены, напуганы, ловят ртом воздух. Лицо бледное, с синюшным оттенком, покрыто обильным холодным потом.
Кашель при бронхоспастическом синдроме может быть сухим и влажным. Сухой кашель (кашель раздражения, непродуктивный кашель), при котором не отхаркивается мокрота, наблюдается в начальном периоде острого воспалительного или отечного процесса в трахее и бронхах, например, при приступе бронхиальной астмы. При вдыхании дыма и других раздражающих веществ, попадании в дыхательные пути инородного тела или кусочков пищи возникает приступ сильного сухого кашля. Постоянный сухой кашель характерен для стеноза трахеи и крупных бронхов, сдавления их опухолью или увеличенными лимфатическими узлами. В этих случаях кашель надсадный приступообразный, имеет дребезжащий, гнусавый оттенок.
При остром воспалительном или отечном процессе в гортани, трахее и крупных бронхах, например, остром ларингите или трахеобронхите кашель грубый, лающий, сочетается с охриплостью голоса или афонией, першением в горле. Приступы такого кашля могут приводить к удушью, цианозу и даже заканчиваться кратковременной потерей сознания, что нередко дает повод для ошибочного диагноза бронхиальной астмы. Малозвучное, слабое и короткое покашливание свидетельствует о поражении мелких бронхов и бронхиол.
Продуктивный (влажный) кашель, при котором отделяется мокрота, наблюдается при заболеваниях, сопровождающихся гиперсекрецией бронхиальной слизи, а также появлением в просвете бронхов экссудата или транссудата, например, при бронхите, бронхоэктатической болезни, отеке легких, прорыве в бронх абсцесса, паразитарной кисты. По характеру продуктивного кашля можно судить об уровне обструкции в бронхах. В тех случаях, когда мокрота отхаркивается легко, без особого труда, патологический процесс находится недалеко от голосовой щели. Когда мокрота находится глубже, она отхаркивается с трудом в виде небольшого комка, как правило, после непродолжительного кашля.
При хронических заболеваниях гортани и трахеи, при длительном застое крови в легких у больных с патологией органов кровообращения кашель обычно постоянный и провоцируется малораздражающими запахами и даже сменой температуры и влажности вдыхаемого воздуха.
Визуальные наблюдения за мокротой позволяют высказать предположение о характере основного заболевания или патологического процесса. Так, например, кашель со светлой слизистой вязкой мокротой наблюдается при трахеите и остром бронхите в начале заболевания, в дальнейшем мокрота становится зеленоватой, слизисто-гнойной. При хроническом бронхите с поражением крупных бронхов мокрота слизисто-гнойная или гнойная, количество умеренное, иногда очень скудное. При локализации процесса в бронхах среднего калибра кашель влажный, чаще утренний, с отделением слизисто-гнойной мокроты. При поражении мелких бронхов (обструктивный бронхит) в результате мучительного, глухого ослабленного кашля с трудом отделяется небольшое количество вязкой, густой слизистой или слизисто-гнойной мокроты. Кровянистая мокрота наблюдается при инфаркте легкого, туберкулезе, раке бронхов, при застойных явлениях в малом круге кровообращения. Мокрота, имеющая вид «малинового желе», относится к поздним симптомам рака бронха.
Определенное диагностическое значение имеет время появления кашля. При хроническом воспалении верхних дыхательных путей, особенно у курильщиков, кашель обычно наблюдается по утрам. У больных аллергическим бронхитом и бронхиальной астмой кашель появляется преимущественно в ночное время и при контакте с аллергеном.
Объективным подтверждением бронхоспастического синдрома служит расширение грудной клетки, которая находится как бы в положении вдоха. Вены шеи вздуваются во время вдоха и спадаются при выдохе. В акте дыхания активно участвуют мышцы плечевого пояса, спины, брюшной стенки и межреберные мышцы. Изменяются ритм и глубина дыхания.
При затруднении вдоха можно обнаружить преимущественное сокращение межреберных мышц и m. sternoclaidomastoidei, которые при хроническом течении бронхоспастического синдрома становятся гипертрофированными и выступают в виде плотных толстых тяжей. При затрудненном выдохе наблюдается преимущественное сокращение мышц брюшного пресса, что вызывает поднятие диафрагмы и увеличение внутригрудного давления.
При значительном препятствии поступлению воздуха в легкие и обратно отмечается урежение дыхания. Если препятствие возникает в крупных бронхах, увеличивается продолжительность вдоха (инспираторная одышка), а дыхание на вдохе становится шумным (стридорозным). При затруднении прохождения воздуха в мелких бронхах и бронхиолах наблюдается удлинение выдоха (экспираторная одышка), на протяжении которого даже на расстоянии можно слышать громкие, продолжительные свистящие хрипы. Редкое поверхностное дыхание встречается при значительном сужении голосовой щели и обструктивной форме эмфиземы легких.
При пальпации грудной клетки выявляется ее ригидность, что свидетельствует об острой (во время приступа удушья) или хронической эмфиземе легких. Голосовое дрожание ослаблено на стороне обтурации проводящего бронха. Если бронх закупорен комком слизи, то после отхаркивания голосовое дрожание определяется снова достаточно четко. При тотальном бронхоспазме, например, при бронхиальной астме, равномерное ослабление голосового дрожания может быть обусловлено развитием эмфиземы легких.
При сравнительной перкуссии над легкими нередко появляется коробочный звук. Топографическая перкуссия позволяет обнаружить опущение нижних границ легких. Экскурсия нижнего легочного края уменьшается.
Аускультативно определяется ослабленное везикулярное дыхание у больных с распространенным (диффузным) сужением дыхательных путей, с обструктивной формой эмфиземы легких или обтурационным ателектазом. При резком и неравномерном сужении просвета мелких бронхов и бронхиол вследствие воспалительного отека их слизистой оболочки (бронхит) выслушивается жесткое дыхание, т.е. особенно усиленное везикулярное дыхание. При затрудненном прохождении воздуха из мелких бронхов и бронхиол в альвеолы и их неодновременном расправлении прослушивается прерывистое (саккадированное) дыхание на ограниченном участке легких (чаще в области верхушек легких). При сужении трахеи или крупного бронха (опухоль, отек) над областью стеноза выслушивается стенотическое дыхание (резко усиленное физиологическое бронхиальное дыхание).
Из дополнительных дыхательных шумов для бронхоспастического синдрома наиболее характерны сухие хрипы. Они выслушиваются во время вдоха и особенно на выдохе. Сухие хрипы образуются в бронхах при их сужении или при наличии в них вязкого секрета в виде нитей или перемычек. Если выслушиваются низкие басовые сухие хрипы, то обструктивный процесс локализуется в крупных и средних бронхах, если звонкие, свистящие – в мелких бронхах и бронхиолах. При закупорке трахеи и главных бронхов бронхиальным секретом или другой жидкостью в легких выслушиваются крупнопузырчатые, нередко клокочущие влажные хрипы. Эти хрипы определяются на вдохе и выдохе, а также хорошо слышны на расстоянии. При закупорке жидкостью бронхов среднего калибра или мелких бронхов и бронхиол выявляются соответственно средне- и мелкопузырчатые влажные хрипы.
Пульс во время приступа учащен, слабого наполнения, тоны сердца приглушены, нередко отмечается повышение артериального давления (пульмоногенная гипертензия).
Завершается приступ удушья отхождением густой вязкой мокроты, нередко в виде слепков бронхов, после чего дыхание постепенно становится более свободным, а хрипы исчезают.
Длительность приступа удушья может быть различной – от нескольких минут до нескольких часов, но могут быть приступы, продолжающиеся до суток и более, например, астматический статус при бронхиальной астме.
Хроническому течению бронхоспастического синдрома свойственен меняющийся характер одышки в зависимости от различных факторов – физической и психоэмоциональной нагрузки, погоды, времени суток, течения основного заболевания, вызвавшего бронхиальную обструкцию (одышка типа «день на день не приходится»). При длительном течении бронхоспастического синдрома развивается хроническая эмфизема легких, а впоследствии — хроническое легочное сердце.
Причиной летальных исходов при бронхоспастическом синдроме могут быть асфиксия, острая сердечная недостаточность, паралич дыхательного центра.
Дополнительные методы исследования. Для диагностики бронхоспастического синдрома наиболее важное значение имеют рентгенологические исследования и методы исследования функции внешнего дыхания (спирография и пневмотахометрия).
Обструктивные нарушения характеризуются уменьшением скорост-ных показателей спирографии и петли «поток – объем» — форсированной ЖЕЛ (ФЖЛ) и максимальной вентиляции легких (МВЛ), объема форсированного выдоха за первую секунду (ОФВ1), а также ОФВ1/ЖЕЛ (индекс Тиффно). Уровень обструкции бронхов (мелкие, средние, крупные) определяют по показателям петли воздушного потока – объема.
Обструктивные нарушения подтверждаются также при пневмотахо-метрии (снижением максимальной скорости выдоха), положительной пробе с бронхорасширяющими средствами и пробе со спичкой по Вотчалу. Последняя проба считается положительной, если больной не способен задуть (погасить) зажженную спичку на расстоянии 8 см ото рта. При хроническом течении бронхоспастического синдрома вследствие развившейся эмфиземы легких снижается ЖЕЛ.
Во время приступа удушья рентгенологически нередко наряду с признаками основного заболевания выявляется острая эмфизема легких — повышенная прозрачность легких, горизонтальное положение ребер, расширение межреберных промежутков, низкое стояние диафрагмы.
На ЭКГ отмечаются признаки повышенной нагрузки на правые отделы сердца, что свидетельствует о формировании легочного сердца.
источник
Бронхиальная астма представляет собой заболевание с хроническим течением, в основе которого лежит аллергическое воспаление и высокая чувствительность бронхов по отношению к возбудителям, попадающих из окружающей среды. Данное заболевание в последние годы приобрело более обширный характер.
По данным ВОЗ (Всемирной Организации Здравоохранения) астма считается одним из лидеров среди заболеваний, которые приводят к смертности и хроническому течению. По статистике около 300 миллионов людей на Земле страдают бронхиальной астмы. В связи с этим вопрос бронхиальной астмы в последнее время, во всех странах является ключевым в области пульмонологии.
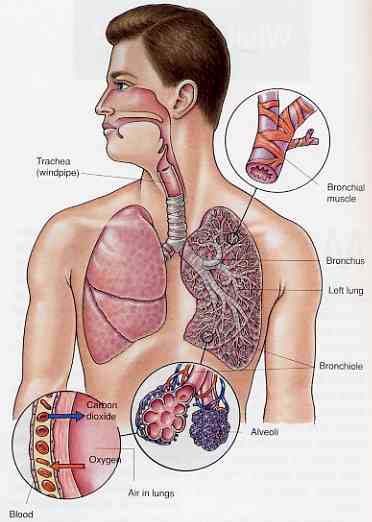
• Гиперчувствительность является вторым звеном в цепочке развития бронхиальной астмы. Она обусловлена генами, находящимися на 5 хромосоме. Бронхи имеют повышенную чувствительность на агенты, попадающие из окружающей среды, то есть в обыкновенных бронхах не возникает изменений при попадании пыли, к примеру, у здоровых людей бронхи не реагируют в форме астмы. В результате реакция бронхов мало калибра (бронхиол) проявляется сужением просвета (спазм) и приступами удушья. Характерная одышка во время выдоха.
Бронхиальная астма встречается, как у мужчин, так и у женщин и нет чёткой статистики. Многое зависит от:
Генетической предрасположенности. То есть присутствие бронхиальной астмы у близких родственников увеличивает риск на 15- 20%.
Влияние вредных токсических веществ (сигаретный дым, дым от костра и другие). Разумеется, данные факторы имеют небольшой процент во влечения установления бронхиальной астмы, но могу утяжелять ситуацию.
Заболевание в ранние годы чаще встречается у мальчиков, затем постепенно процент мужчин и женщин становится равным. В общем количестве бронхиальной астмой страдают около 6-8 % населения.
Встречаемость бронхиальной астмы так же зависит от климатических условий страны. Страны с более высокой влажностью, за счёт постоянных дождей, либо потока океанского воздуха (Великобритания, Италия). В последнее время увеличилась роль экологии. Доказано, что в странах с высокой загрязненностью воздуха бронхиальная астма встречается намного чаще.
Эти данные наводят на мысль, как правильно заботится о своём микроклимате в доме и какие нежелательные факторы стоит убрать.
Существуют несколько теорий механизмов возникновения бронхиальной астмы. Необходимо отметить, что в некоторых случаях вспышка данного заболевания связана непосредственно с окружающей средой, а именно загрязнение является немало важным фактором.
Наследственные факторы имеют ключевое значение в формировании аллергической и воспалительной реакции. Различают:
- Атопический вид бронхиальной астмы. В данном случае встречаемость заболевания увеличивается у лиц, родители которых страдали бронхиальной астмой. Таким образом, Самыми частыми внешними возбудителями являются: пыль, пыльца, различные укусы насекомых, химические испарения, запахи от краски и другие. Атопия обусловлена генами, находящимися на 11 хромосоме и которые отвечают за синтез иммуноглобулнов Е (IgЕ). IgЕ — это активное антитело, которое реагирует на проникновение агента и тем самым развивается бронхиальная реакция
- Повышенный синтез иммуноглобулинов Е. Данное состояние увеличивает риск возникновения реакции бронхов, которое проявляется в виде спазма и обструкции бронхов.
- Хроническое воспаление бронхов (хронические бронхиты)
Каждый фактор имеет большое значение, если совместить один или несколько факторов вместе риск заболевания увеличивается на 50-70 процентов.
Внешние факторы(факторы риска):
- Профессиональные вредности. В данном случае имеются в виду различные выхлопные газы, производственная пыль, моющие средства и другие.
- Бытовые аллергены (пыль)
- Пищевые аллергены
- Различные лекарственные средства, вакцины
- Домашние животные, а именно шерсть, специфический запах могут вызвать аллергическую реакцию бронхов
- Бытовая химия и другие
Так же выделяют непосредственно факторы, которые способствуют действию причинных факторов, тем самым увеличивая риск возникновения приступов астмы. К таким факторам относится:
- Инфекции дыхательных путей
- Снижение веса, нерациональное питание
- Другие аллергические проявления (кожные высыпания)
- Активное и пассивное курение так же влияет на эпителий бронхов. Помимо табака, в состав сигарет входят едкие токсины для дыхательных путей. При курении защитный слой стирается. Курильщики со стажем подвержены большему риску заболевания дыхательных путей. В случае бронхиальной астмы увеличивают риск астматических статусов. Астматический статус характеризуется резким приступом удушья, в результате отёка бронхиол. Приступ удушья тяжело купируется и в некоторых случаях может привести к смерти.
В результате действия факторов, в бронхах происходят некоторые изменения:
- Спазм мышечного слоя бронхов (гладкой мускулатуры)
- Отёк, покраснение- признаки воспаления.
- Инфильтрация клеточными элементами и заполнение просвета бронхов секретом, который со временем полностью закупоривает бронх.
В результате того, что причиной возникновения бронхиальной астмы могут быть различные факторы, так же выделяют формы неатопической бронхиальной астмы
Аспириновая бронхиальная астма. Приступы удушья возникают после применения таблетки аспирина, либо других препаратов из группы нестероидных противовоспалительных (ибупрофен, парацетамол и другие).
Бронхиальная астма, вызванная физической нагрузкой. В результате спортивных нагрузок, спустя десять минут, возникает бронхоспазм, который определяет общее состояние.
Бронхиальная астма, вызванная гастроэзофагеальным рефлюксом . Гастроэзофагеальный рефлюкс- это процесс, при котором содержимое желудка попадает обратно в пищевод, раздражая слизистую благодаря своей кислотности. Возникает в силу несостоятельности соединения желудка и пищевода, диафрагмальной грыжи, травмы и другие причины могут вызывать такое состояние. Вследствие этого процесса раздражаются дыхательные пути, и может возникать кашель, не являющийся характерным для бронхиальной астмы.
Бронхиальная астма по непонятной причине. Как правило, данный вид, характерен для взрослых людей. Возникает при полном здоровье, даже при отсутствии аллергии.
Приступ бронхиальной астмы. Перед началом приступа выделяют период предвестников, который проявляется раздражительностью, беспокойством, иногда слабостью, реже сонливостью и апатией. Продолжительностью около двух или трёх дней.
Внешние проявления
- покраснение лица
- тахикардия
- расширение зрачка
- возможны тошнота, рвота
Приступ астмы отличается от периода предвестников тем, что возникает в ночное время суток (не является строгим правилом), больные очень беспокойны, взвинчены. В акте дыхания участвуют больше мышечных групп, в том числе мышцы пресса, грудные, мышцы шеи. Характерно расширение межрёберных промежутков, втягивание надключичных и подключичных пространств, что указывает на затруднение дыхания. Температура, как правило, остаётся нормальной. Характерное шумное дыхание, а именно на выдохе слышен звук, напоминающий тихий свист (wheezing). Приступ астмы продолжается около 40 минут в редких случаях до нескольких часов, ещё реже дней. Состояние, при котором приступ продолжается несколько дней называется астматическим статусом (status asthmaticus).
Основным правилом приступа бронхиальной является длительность приступа около шести часов и отсутствие эффекта после 3 инъекций адреналина с интервалом в 20 минут.
Выделяют следующие стадии астматического приступа:
- Первая стадия характеризуется более лёгким течением, так как состояние пациента относительно компенсируется. Приступ возникает постепенно, некоторые пациенты привыкают к дискомфорту во время дыхания, вследствие чего не обращаются к врачу. Дыхание слабое, шумное. Во время аускультации не выслушиваются ожидаемые хрипы, что является характерным для бронхиальной астмы.
- Вторая стадия проявляется тяжёлым состоянием. Нарушение дыхания может постепенно привести к дыхательной недостаточности. Пульс частый, давление снижено, общее состояние значительно хуже, нежели при первой стадии. Для данной стадии возможно развитие гипоксической комы. Комы является причиной обструкция вязким секретом просвета мелких бронхов и бронхиол.
- Третья стадия астматического приступа характеризуется полной декомпенсации и высоким риском летального исхода. Характерно прогрессирующая гипоксия (нехватка кислорода), проявляющаяся потерей сознания, исчезновение физиологических рефлексов, тахикардия, одышка, как во время выдоха, так и во время вдоха. Аускультация: над лёгкими не выслушиваются хрипы, дыхание изменено.
Постприступный период характеризуется слабостью, артериальное давление снижено, дыхание постепенно нормализуется. В легких устанавливается нормальное дыхание. При форсированном выдохе в лёгких может выслушиваться хрипы, следовательно, проходимость дыхательных путей не до конца восстановлена.
Для того, чтобы понять на какой стадии находится процесс, необходима инструментальная диагностика и осуществление спирографии и пробы с форсированном выдохом (проба Тиффно), пикфлуометрию и другие стандартные исследования.
Диагноз бронхиальной астмы ставится, учитывая симптомы и проявления приступа бронхиальной астмы и параклиническое обследование, которое включает лабораторные и инструментальные исследования.
Инструментальная диагностика бронхиальной астмы
Основную сложность в постановлении диагноза бронхиальной астмы является дифференциальный диагноз между аллергической и инфекционной формой заболевания дыхательных путей. Так как инфекция может являться пусковым элементом в развитии астмы, но так же может быть отдельной формой бронхита.
- Для диагноза важным являются как симптомы и объективное исследование, так и исследования функции внешнего дыхания (ФВД). Берётся за внимание объём форсированного выдоха за секунду и данный объём после принятия бронхолитических препаратов, которые расслабляют мышечную стенку бронхов, способствуя расширению просвета бронхов и улучшению дыхания. Для хорошего результата и правильного интерпретирования пациент должен сделать глубокий вдох, затем быстрый выдох в специальный аппарат спирограф. Для диагноза и конфирмации выздоровления, спирография проводят и в ремиссию.
- В настоящее время чаще используется пикфлоуметрия.Пикфлоуметр очень легко использовать в домашних условиях, измеряет пиковый экспираторный поток (PEF).
Пациентам назначается ежедневное измерение PEFа и ведение графика, таким образом врач может оценить состояние бронхов и как в течение недели изменяется график и от чего зависят изменения обсуждает в месте с пациентом. Таким образом, можно понять какую силу имеют аллергены, оценить эффективность лечения, предотвратить возникновения астматического статуса.
Существует параметр суточной лабильности бронхов (СЛБ) по показателям пикфлоуметрии.
СЛБ= PEF вечером- PEF утром/ 0,5 x (PEF вечером+ PEF утром) X 100%
Если данный показатель увеличивается более чем на 20-25%, то бронхиальная астма считается некомпенсированной.
- Проводятся так же провокационные пробы: с физической нагрузкой, с ингаляциями гипер- и гипоосматическими растворами.
- Одним из основных анализов считается определение иммунологических изменений, а именно измерение общего уровня IgE и специфических иммуноглобулинов E, увеличение которые будет указывать на аллергический компонент астмы
- Специфическая диагностика аллергенов совершается при помощи кожных скарификационных или уколочных проб. Проба осуществляется с предполагаемыми аллергенами, которые могут вызывать у пациента астму. Проба считается положительной, когда при нанесении аллергена, на коже возникает реакция в виде волдыря. Данная реакция обусловлена взаимодействием антигена с фиксированным антителом.
- Для дифференциальной диагностики с патологией лёгких осуществляют радиографию грудной клетки. В межприступный период изменения не выявляются. Возможно расширение грудной клетки и увеличение прозрачности лёгких во время обострения астмы.
- Первым обязательным пунктом в лечении астмы является избежание контакта с аллергенами насколько это возможно.
- Так как от этого зависит и дальнейший эффект от медикаментозного лечения. В любом случае астму необходимо контролировать, так как полное лечение невозможно.
- Медикаментозное лечение назначается в зависимости от тяжести и заболевания, возраста и периода бронхиальной астмы. Лечение имеет ступенчатый характер, с прогрессированием заболевания добавляется ещё одна группа препаратов.
- Запоздалый диагноз, некорректная методика лечения могут привести тяжёлому течению астмы и даже к смерти.
Купирование острых приступов астмы:
B2- адреномиметики. К данной группе относятся следующие препараты: Сальбутамол, Тербуталин, Фенотерол (препараты короткого действия) и Сальметерол, Форметерол (препараты длительного действия). Данная группа препарато обладает несколькими эффектами:
- расслабляют гладкую мускулатуру бронхов
- уменьшают проницаемость сосудов, следовательно, уменьшается отёк слизистой
- улучшают очистку бронхов
- блокируют возникновение бронхоспазма
- увеличивают сократимость диафрагмы
Одна из схем дозирования данных препаратов:
Препараты короткого действия
Сальбутамол 100 мгк по 4 раза в день
Тербуталин 250 мкг по 4 раза в день
Фенотерол 100 мкг по 4 раза в день
Препараты длительного действия
Сальметерол 100 мкг – суточная доза
Форметерол ( Форадил) 24 мкг- суточная доза
Для детей, страдающих астмой, данные препараты используют вместе с небулайзерами. Небуйлазер создаёт поток кислородо-воздушной смеси не менее 4 г/л. Данное ингаляционное устройство удобно тем, что не нужно контролировать дыхание и ингаляции.
источник
Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
источник