Насморк не является постоянным спутником бронхиальной астмы. Тем не менее, многие пациенты отмечают его как основной симптом, который проявляется при каждом астматическом приступе. Чаще всего это происходит при аллергическом типе астмы.
Аллергия на определенные раздражители проявляется по-разному, и одним из способов такого проявления можно назвать ринит. Это объясняется тем, что при попадании раздражающего вещества в дыхательные пути происходит раздражение слизистых оболочек не только бронхов, но и носовых пазух. В результате слизь накапливается и там, и там.
Другой случай, когда астма и насморк могут сочетаться, – это развитие инфекционного заболевания. Бронхиальная астма не вылечивается полностью, от простудных болезней никто не застрахован, а большая их часть сопровождается насморком.
Проявление этого симптома в момент обострения обусловлено раздражением дыхательных путей, которое провоцируют бактерии или вирусы. В результате к признакам астматического приступа присоединяется насморк.

Также встречается ситуация, когда у больного идет одновременное развитие аллергического ринита и бронхиальной астмы. Эти две болезни являются наиболее распространенными заболеваниями аллергического типа, и их совместное течение – совсем не редкость.
В любом из этих случаев пациенты при спазме бронхов, помимо основных симптомов, могут упоминать насморк. В некоторых случаях он является одним из признаков приближающегося бронхоспазма, за счет которого можно предупредить очередной приступ астмы.
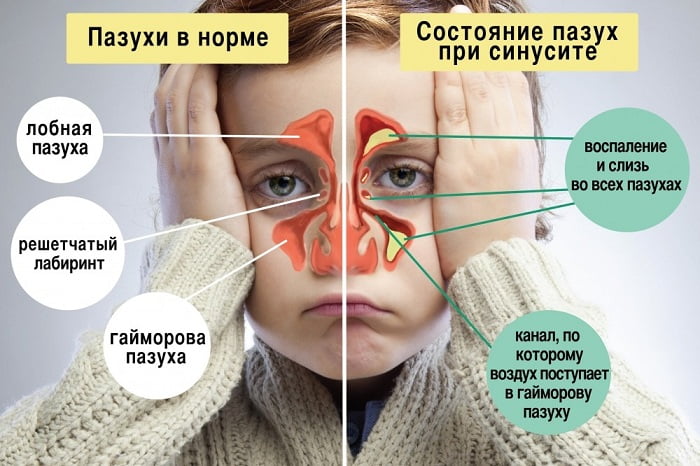
Наличие насморка при астме нередко является признаком развивающихся осложнений. При неэффективном лечении болезни к основным ее проявлениям присоединяется заложенность носа. Если ее не устранить, может развиться воспаление околоносовых пазух, которое называется синуситом.
Синусит и астма нередко протекают совместно, при этом оба способны оказывать воздействие друг на друга. Чтобы избежать ухудшений, вызванных таким воздействием, нужно предпринять необходимые меры, а для этого следует узнать, что собой представляет синусит.
Слизистые оболочки носа тоже склонны к воспалительным процессам из-за внешних раздражителей (как и бронхи). В этом и заключается сущность данного осложнения. Его могут вызвать следующие факторы:
- простудные заболевания;
- неблагоприятная экологическая обстановка;
- аллергены;
- холод;
- озон.
При воспалении слизистой околоносовых пазух начинается повышенная выработка слизи, которая скапливается в пазушных полостях. Это провоцирует сильные боли в области лба, шеи, затылка, ушей, верхней челюсти и вокруг глаз.
Кроме этого при синусите наблюдаются следующие симптомы:
- кашель;
- лихорадка;
- слабость;
- снижение работоспособности.
Если синусит не лечить, он может перерасти в хроническую форму, от которой не удается избавиться в течение нескольких месяцев. Это заболевание способно существенно осложнить течение бронхиальной астмы. При наличии синусита астматические симптомы усиливаются. Кроме этого, есть риск возникновения более тяжелых обострений бронхиальной астмы. Это означает, что при синусите болезнь прогрессирует более быстрыми темпами.

Последствия дальнейшего развития бронхиальной астмы представляют серьезную опасность, поскольку могут вызвать патологические изменения во многих органах и системах за счет кислородного голодания. Поэтому важно избегать обстоятельств, которые способствуют ее прогрессированию, или своевременно нейтрализовывать их воздействие.
Терапевтические меры должны учитывать особенности обоих заболеваний, а также индивидуальные свойства пациента, такие как склонность к аллергическим реакциям, условия труда и проживания и пр. Самостоятельный подбор препаратов может быть опасен. Обычно врачи назначают:
-
противовоспалительные (которые назначают при астме – Недокромил натрия, Дексаметазон, и специальные, для лечения синусита – Синупрет, Флюколд);
- антигистаминные (Супрастин, Тавегил);
- противоотечные (бронхолитики для лечения астмы – Сальбутамол, Будесонид, и для лечения синусита – Нафтизин, Ксилен);
- растворы для промывания носа (Аква-Марис, Маример);
- анальгетики (Нурофен, Парацетамол).
При наличии вторичной бактериальной инфекции, которая может развиться из-за синусита, пациенту могут потребоваться антибиотики (Цефтриаксон, Цефиксим).
Допустимо также использование простых домашних средств – промываний носа при помощи солевых растворов или паровых ингаляций. Но перед их использованием желательно проконсультироваться с врачом.
Также при наличии дефектов носового канала есть смысл оперативного вмешательства, чтобы не допустить развития хронического синусита.
Для того чтобы избежать насморка и связанных с ним осложнений, нужно выполнять те же меры профилактики, что предусмотрены при бронхиальной астме. Это:
- Избегание взаимодействий с аллергенами-раздражителями.
-
Отказ от курения.
- Укрепление иммунной системы (разнообразное питание, прием витаминов, умеренные физические нагрузки).
- Выполнение норм гигиены.
- Прогулки на свежем воздухе, проветривание спальни.
- Избегание переохлаждений.
- Лечение простудных заболеваний.
- Соблюдение рекомендаций врача.
Данные правила помогут не только сократить длительность заболевания, но и предупредить его появление.
Насморк не считается одним из основных симптомов астмы. Чаще всего он возникает как осложнение, которое усугубляет клиническую картину. Также его появление может быть обусловлено аллергической реакцией. Чтобы избежать ухудшений, необходимо обратиться к специалисту, который поможет выявить причины такого явления и назначит подходящее лечение.
источник

Сегодня на наши вопросы об этом заболевании отвечает главный внештатный специалист по аллергологии-иммунологии управления здравоохранения г. Челябинска, врач высшей категории Ирина Жеребцова.
— Ирина Александровна, бронхиальная астма осложняет жизнь достаточно большому количеству людей. Постоянное использование ингаляционных препаратов, невозможность «без оглядки» насладиться цветочным запахом, страх приступов. Возрастающая техногенность нашего мира приводит к росту этой заболеваемости?
— Начнем с определения, бронхиальная астма (БА) — это хроническое воспалительное заболевание дыхательных путей, которое проявляется периодическими приступами затрудненного дыхания, удушья, кашлем. Приступы удушья — самый специфический признак астмы. Распространена она широко, примерно 10 процентов населения в мире страдает этим заболеванием. В России несколько меньше — около пяти процентов, но распространенность мы оцениваем по обращаемости, а не по исследованиям.
По этой причине возникает и две проблемы в лечении бронхиальной астмы: с одной стороны, наблюдается гиподиагностика заболевания, поскольку больные к нам не обращаются или астма у них протекает под маской хронического бронхита, с другой стороны — гипердиагностика, когда пациентам с хроническими бронхитами выставляется астма. При этом бронхиальная астма — одно из немногих заболеваний, по которым снизилась смертность. Это подтверждают и данные ВОЗ, и статистика в наших регионах, и в Челябинске в том числе. Связано это с современными методами лечения. Хотя сама заболеваемость астмой растет, но она контролируется. Основная цель в лечении — это и есть достижение контроля над заболеваемостью.
— Что конкретно это означает?
— Это значит, что на фоне какой-либо терапии или даже при ее отсутствии пациент не должен ощущать тяжести своего заболевания, пользуясь при этом препаратами «скорой помощи», как мы их называем, которые снимают приступы удушья. В рамках международной программы GINA «Глобальная стратегия лечения и профилактики бронхиальной астмы», появившейся в России в 1993 году, в мире регулярно пересматриваются подходы к лечению и профилактике бронхиальной астмы на основе новейших достижений в области медицины и фармакологии. Основная роль в предотвращении обострений заболевания отводится ингаляционным кортикостероидам.
— Все-таки в основном астма имеет аллергическую природу?
— По международной классификации существуют аллергические, неаллергические и смешанные формы этого заболевания. Неаллергической бронхиальной астмой занимаются пульмонологи, мы занимаемся аллергическими формами. При постановке диагноза впервые выявленной астмы обязательна консультация аллерголога. В настоящее время в GINA-2014 изменено определение БА, подчеркнуто, что это вариабельное заболевание, выделены и другие формы астмы в сочетании с патологией и состояниями, например: астма и ожирение, поздно начавшаяся астма и т. д. Эти варианты выделены, чтобы более точно подобрать индивидуальную терапию нашим пациентам.
— В чем суть лечения бронхиальной астмы?
— Основной метод лечения бронхиальной астмы — это ингаляционные кортикостероиды. Наши препараты содержат не половые, как многие пациенты думают, а гормоны надпочечников, причем в дозах, измеряемых микрограммами. Замечу, что доза таблеток обычно измеряется в миллиграммах или даже граммах, причем действуют таблетки практически на все внутренние органы, а ингаляционные препараты действуют на слизистую бронхов, их всасывание в кровь в гораздо меньше, нежели при применении таблеток. Этими ингаляионными препаратами мы лечим на протяжении уже сорока лет. За это время доказана их высокая эффективность как противовоспалительных препаратов и безопасность, побочных действий у них практически нет, они назначаются и детям с двухлетнего возраста.
Комплексная терапия предполагает применение и других препаратов. Продолжительность лечения от трех месяцев до года, сроки врач определяет индивидуально. Симптоматическое лечение заключается в применении препаратов, снимающих приступы удушья, и определенные группы пациентов ими пользуются. Однако если пользоваться только такими препаратами и не лечить само заболевание, а бронхиальная астма развивается очень медленно, то в итоге можно получить изменение строения дыхательных путей на клеточном уровне, и тогда мы уже помочь не сможем. Не довести заболевание до такого состояния вполне возможно, вовремя обратившись к специалисту и получив полный курс лечения.
— Выставить диагноз и назначить соответствующую терапию может только врач-аллерголог? Однако не всегда можно сразу попасть к нему на прием.
— Диагноз «бронхиальная астма» может выставить и врач-терапевт, как и назначить необходимое лечение. Аллергологи и пульмонологи берут на себя больных, которые плохо поддаются стандартно назначаемой терапии. При этом стандарт — это, конечно, не какое-то одно лекарство, у нас существуют национальные рекомендации, и терапевты обладают достаточными знаниями, чтобы понять клинику и ориентироваться в назначениях.
Конечно, терапевт направит пациента к аллергологу или пульмонологу, и при необходимости будет проведено дообследование. А вообще, как я уже говорила, впервые выявленную аллергию мы берем на себя. Пациент наблюдается у нас 3 — 5 лет, и если динамика положительная, методы и средства лечения отработаны, он остается под наблюдением терапевта. Всех детей с бронхиальной астмой наблюдает детский аллерголог.
— Существует ли предрасположенность к бронхиальной астме, кого можно отнести к группам риска?
— Аллергическая бронхиальная астма имеет генетическую предрасположенность, но, кроме того, существуют еще и экзогенные факторы — это факторы окружающей среды. Больший риск имеют люди, трудовая деятельность которых связана с вредными производствами, курящие. В течении заболевания есть возрастные особенности. Например, бронхо-обструктивный синдром, появляющийся в детстве, с возрастом может проходить, и тогда диагноз астмы неправомочен.
— Как начинается бронхиальная астма?
— Чаще всего она начинается с ринита — в 90 процентах случаев, но зачастую люди сами лечатся всевозможными каплями, к нам не приходят, и лет через пять у них развивается астма. Поэтому первая профилактическая мера — своевременное лечение носа. Все наши назначения, в том числе и проведение аллергенспецифической иммунотерапии, направлено на то, чтобы не дать развиться бронхиальной астме. Доказано: лечишь ринит — не будет астмы. Основным признаком бронхиальной астмы является также повышенная чувствительность бронхов к любому раздражителю. Ведущую роль в обострении аллергической бронхиальной астмы играет контакт с аллергенами.
— Выявить источник аллергии — это главное?
— Да, наша задача — выявить источник, но аллергообследования в острый период мы не делаем. В период обострения назначается стандартное лечение аллергической или неаллергической астмы. Подтверждает диагноз аллергической астмы определение специфических иммуноглобулинов «Е». Аллерген, попавший в бронхи, вступает в контакт именно с ним, что вызывает цепь реакций и приступ удушья. Определить аллерген можно двумя путями — кожными аллергопробами, которые проводятся в аллергокабинетах, либо расширенными лабораторными исследованиями, которые при необходимости мы рекомендуем сделать пациентам.
— Поддается ли бронхиальная астма полному излечению?
— Нет, это диагноз хронический. Но течение астмы может быть контролируемо, с большими периодами ремиссии. Есть возрастные особенности аллергической астмы, допустим, в детстве мальчик болел, годам к 15 — 17 он прекрасно себя чувствует, но в армию с таким диагнозом его не возьмут. И это оправданно: при повышенной нагрузке либо в экстремальной ситуации — стресс, резкий запах — у такого молодого человека может развиться приступ бронхиальной астмы.
С возрастом диагноз не снимается и остается пожизненным. Течение астмы может быть разным, но повышенная чувствительность бронхов у таких пациентов сохраняется всю жизнь. Обострения в 50 процентах случаев возникают при респираторно-вирусной инфекции, контакте с аллергенами и так называемыми триггерами — это наша атмосфера, резкие запахи, курение, состояние стресса.
— Какие еще симптомы могут говорить о начинающемся заболевании?
— Если появился ринит и человек ежедневно закапывает капли в нос или делает это хотя бы два раза в неделю, чтобы спокойно спать, это уже плохой диагностический признак, такой ринит может быть предвестником астмы. Если при выходе на холод, после смеха, при контакте с резкими запахами появляется подкашливание, и это становится системой, то также есть повод обратиться к специалисту. Таким поводом является и длительный, не проходящий в течение месяца кашель после простуды.
— А если появилась реакция на контакт с животными — это тоже может говорить о начале заболевания?
— Это может быть реакцией на конкретный аллерген, и если контакт исключить, то и реакция исчезнет. Это самые легкие формы, которые могут и не требовать специфического лечения, главное — убрать источник аллергии.
— Что важно помнить астматикам?
— Вести такой образ жизни, чтобы не доводить заболевание до обострения — исключить контакт с аллергенами, профилактировать ОРВИ, в том числе и посредством вакцинации, выполнять назначения врача по приему лекарственных препаратов. И тогда заболевание не будет вызывать больших проблем.
источник
В феврале заводила тему. [ссылка-1] Дошли мы тогда до врача, все прошло. В апреле был такой же кашель, вылечили. Май, все лето ничего не было абсолютно. Три недели сейчас кашляет. Врач ставит ларинготрахеит. Уверяет, что в легких все чисто. Послала к лору. Лор ставит синусит и говорит , что такой кашель от горла быть не может. Пили антибиотики , дышали через небулайзер пульмикортом, лазолваном и всем подряд. День -два не было кашля. И вот опять. Нечасто, но слушать страшно. Я записала на.
Бронхиальная астма это хроническое заболевание дыхательной системы, связанное с хроническим воспалением в стенке бронхов и повышенной чувствительностью бронхов к различным раздражителям. Симптомами болезни являются периодически возникающее затрудненное дыхание, одышка, длительный кашель, свистящее дыхание, слышное на расстоянии. Все симптомы появляются из-за временного сужения просвета бронхов и ограничения потока воздуха по бронхам. Бронхиальная астма может возникнуть в любом возрасте.
Вопрос от участницы группы: «Ребенок саду очень часто болеет, из-за того, что в группу водят вечно не долеченных детей. Все это привело к астме, за 2,5 года до садика мы болели реально один раз в год ОРВИ. Хочу бросить сад, но переживаю, что не переболев в саду, ребенок будет так болеть в школе, как быть? А если я поведу ребенка на плавание, это нам поможет?» Вопросы в группу принимаются на почту medpub@clinicaltrial.ru Будем всегда рады помочь! [ссылка-1] Активно участвуем, обсуждаем.
Кто может проконсультировать помогите. Предыстория такая ребенку сейчас 6лет.: 1. В 4 года удалили аденоиды, т.к. из-за узких проходов ребенок стал глохнуть. 2. Прошлой зимой много болел и у меня возникло предположение по некоторым признакам, что у него не просто сопли и кашель, а аллергические симптомы соплей. (т.к. у старшего ребенка есть аллергия). 3. Весной показали лору, которая оперировала, поставили аденоиды 2-3 степени, назначили лечение противоаллергическое на все лето, стало намного.
Так охарактеризовал всю эту восторженную истерику господин Борис Вишневский, питерский депутат законодательного собрания: «Военно-патриотический экстаз, охвативший множество граждан после аннексии Крыма, напоминает мне старый анекдот. Жена читает медицинский справочник, и говорит мужу: «знаешь, то, что мы с тобой двадцать лет принимали за оргазм, на самом деле было приступом бронхиальной астмы». И в 1968-м, и в 1979-м, и в 1994-м, и в 1999-м, и в 2008-м многие думали, что это оргазм. И сейчас.
Более 300 миллионов пациентов в мире и 900 тысяч в России – такова официальная статистика заболеваемости бронхиальной астмой. Чаще всего этот диагноз встречается в больших городах. Несмотря на бурное развитие медицины, количество астматиков повсеместно растет. В данной ситуации очень важно повысить уровень ранней выявляемости бронхиальной астмы, что при правильно подобранном лечении позволяет продлить период высокого качества жизни пациентов и снизить затраты на их лечение. Об этом заявили на.
Обструктивный бронхит очень распространенное и серьезное заболевание дыхательной системы. Опасен он тем, что может часто вновь возникать и приводить к развитию бронхиальной астмы у детей. Именно из-за этого к обструктивному бронхиту нужно относиться крайне серьезно. При первых симптомах бронхообструкции, таких как: Кашель сухой и навязчивый, практически постоянный, он может возникать внезапно. Кашель не приносит ребенку облегчения, часто он усиливается в ночное время. Одышка — увеличение.
Не могу больше крик души просто. Мы ходим в садик с сентября и еще не разу не ходили два понедельника подряд. Что происходит, чем помочь ребенку Я вся в растерянности Вчера надеялась что наконец то она акклиматизировалась к саду не было ни каких предпосылок. сегодня просыпаемся сопли ;( прям плачу руки опускаются. Неделю назад выписались после бронхита 4 недели не ходили. и опять Может вообще ее в сад не водить, там ходит только 1/3 группы и из тех половина кашляет . Я.
Народ, подскажите, какая группа здоровья у ваших деток с бронхиальной астмой? если у нас приступов не бывает, но мы уже 2 года делаем ингаляцию фликсотида утром, можем мы расчитывать на 2 группу или бронх.астма-это однозначно 3я? что-то меня начали пугать, что с 3ей группой у нас будут трудности со школой, т.е. могут и не взять в ту, которую я выбрала. конечно никто не скажет нам в глаза, что не взяли из-за здоровья, но тем не менее это будет так.
. Хронический кашель может быть также следствием пассивного курения (табак, марихуана), хотя эта причина большинством педиатров не принимается во внимание. Кроме того, вызвать у детей кашель могут аспирин, аэрозольные антибиотики, бронходилататоры, бета-адреноблокаторы и т. д. Особо следует отметить причины рецидивирующего кашля: повышенная бронхиальная реактивность, включая бронхиальную астму; аспирационный синдром; часто повторяющееся инфицирование дыхательных путей; идиопатический легочный гемосидероз. Назовем также причины продолжительного кашля: постинфекционная гиперчувствительность кашлевых рецепторов; реактивные заболевания дыхательных путей (астма), астматический бронхит; хронический синусит или.
. Родителям стоит дать школьнику лекарство или сделать ингаляцию, назначенную врачом. И очень важно обеспечить покой. Никаких подвижных игр, прогулки отменяются, контрольные, проверочные работы, экзамены, олимпиады и прочие соревнования — тоже. Малейшее волнение может спровоцировать приступ! Знать причину Вспомните последние случаи обострения бронхиальной астмы у ребенка и проанализируйте их причины. Приступы возникают в любой сезон или только в какой-то определенный — зимой, весной, летом? В холодное время хуже себя чувствуют дети, страдающие инфекционно-аллергической формой болезни: простуда и грипп запускают у них механизм бронхоспазма. Проблемы с дыханием возникают на улице? В холодную, ветреную и сырую погоду астма может обос.
. Школьник отчего-то огорчился, расстроился, переволновался, перевозбудился или, возможно, много смеялся? Эмоциональный всплеск также может привести к приступу. Съел цитрус, шоколад, орехи, яйцо, рыбу или другой аллергенный продукт? Пищевая аллергия приводит к затяжным, порой очень тяжелым астматическим атакам, которые не всегда развиваются сразу после еды. Иногда после приема продукта-провокатора проходят сутки. Отреагировал на букет хризантем, принесенный в дом гостями? Значит, у него аллергия на пыльцу сложноцветных растений. Держать их в доме нельзя даже в сухом виде — в составе икебаны или аптечных фитосборов. Это же относится к полыни, календуле. Где чаще всего начинается бронхоспа.
Может кто подскажет? У нас аденоиды 3 ст. Мальчику 6 лет. Мучаемся уже больше трех лет. В лучшем случае- в результате длительного приема назонекса носик просто постоянно заложен, но соплей нет. ЛОР говорит не удалять, т.к. мы аллергики. Но так устали- постоянно гнусавить, насморк заканчивается частенько обструктивными бронхитами, постоянная усталость. Может есть кто аллергику удалял аденоиды- хуже не стало? Врач пугает астмой
Средний сын сейчас у родителей в Белоруссии. Мама сегодня пожаловалась, что кашляет каждую ночь. Днем очень редко. Соплей нет, но нам весной поставили диагноз аденоиды 3 степени, 2/3 носоглотки закрыто. Все что ему дает от кашля (народные средства) не помогают. Я думаю и не помогут, надо убирать аденоиды. В общем, такое бывает? И что им там попринимать, пока он в Москву не вернется? К врачу там не знаю, как смогут попасть, ребенок не местный. 🙂
ИМХО, прежде всего надо выспросить у бабушки, не поит ли она, между прочим, ребенка на ночь теплым молоком с медом или, еще хлеще, с содой. Потому что это реально разрыхляет горло может вызывать ночной кашель. Есть и другие народные средства, которые только усугубляют ситуацию при некорректном применении. ТАк что советую начать с того, что отменить напрочь все лечение и несколько дней понаблюдать что будет.
Потом надо бы поменять подушку, если сейчас перовая, то на синтепоновую, если старая — на новую синтепоновую и выбить матрас на влажную простынь (ну, знаете, мочится простынь, кладется на матраз и выбивалкой лупим, из матраса вся пыль оседает на мокрой простыне). То есть убираем по-возможности аллергический компонент.
Потом стоит разобраться с тем, в каком месте горла сидит кашель (если он останется, если будет резкое улучшение, то нужен список отмененных «средств»). РАзобраться довольно просто, надо спросить у ребенка во-первых и пригласить врача, чтобы врач внимательно прослушал — во-вторых. Врач исключит (или не исключит) бронхит, который лечится совершенно отдельным от аденоидов образом. Да и посмотрит, может там сопли все же есть и текут во сне по задней стенке горла, тоже нельзя исключить как вариант.
Если кашель совсем верхний, то жженый сахар (сосать на ночь), при приступах кашля во сне — давать жженый сахар, разболтанный в теплой воде (да, зубы жалко, но за неделю они особо не попортятся, я уверена). Можно попробовать леденцы с шалфеем, обычно очень эффективно.
Если кашель ниже, ближе к основанию шеи, то можно делать компрессы из капустных листьев. Не меньше, чем на 2 часа капустные листья, ошпаренные кипятком и остуженные, кладут вокруг шеи под тонкую ткань, держать, пока капуста не станет пахнуть, как при тушении и еще немного. Это не согревающий компресс, так что шарфиком кутать сверху не надо.
Если кашель внизу горла и сухой, то врач выпишет мукалтин или что-то такое, отхаркивающее, но главное вовремя прекратить прием, а то будет как с молоком :((
Ну и т.д., кашель — понятие растяжимое. Да, и поговорите с ребенком по телефону, возможно ему надо Вам пожаловаться на жизнь, это иногда тоже способствует кашлю.
Навеяло. Врач осматривает ребенка, внимательно высправшивает маму. «Ну что вы! У нее обструктивный бронхит. Вы сама асматик? Тогда, да, тогда у нее действительно астма». И чем больше врачей и моих размышлений тем четче в голове вырисовыется что к этим диагнозам можно добавить и полиноз и все их вычеркнуть, потому как суть это все одно и то же. Что-то вроде того, что если в легких повышается активность, (обструкция) только от вируса/простуды вроде как еще бронхит, а если причиной и аллергия.
Где-то слышала (читала)что аденоиды и аллергия как-то связаны. То ли удалять нельзя при аллергии, то ли наоборот аллергия провоцирует рост аденоидов. Подскажите кто знает что-нибудь конкретно по этому вопросу
Уважаемые, кто на эту тему подкован, скажите. Опять заболела по схеме своей( Вот я болею всё время одинаково — с ларингитами или трахеитами как их там. Когда заболеваю — першит сильно в ямке где шея начинается, потом выше горло начинает болеть, а потом наоборот, ниже спускается и «закладывает» всю трахею и наверное бронхи (?) потому что дышать становится тяжело (особенно ночами), отёк, глотать больно именно по гортани-трахее. Кашель сухой, иногда немного «подлаивающий» даже. И ужасно.
Открыла тему в «другие дети» — но там очень мало народу ходит. Продублировала в «от 3 до 7» — но боюсь вопросов типа «как протекала беременность». Тематическая конфа все же роднее, может вы были в такой ситации? Очень жду опытных советов. Вот и мы с Машей «попали» :(. Ребенку 3,5. После 5 обструктивных бронхитов за год и недавнtго приступа удушья на фоне ОБ — аллерголог ставит диагноз «бронхиальная астма». Сказать, что я в шоке — ничего не сказать. Сижу сейчас дома, Маша на ингаляциях.
у моего 5 летнего сына астма. правда официально поставленного диагноза у нас нет, так как не доверяю официальной медицине, отчасти считаю она нас и довела до этого,т.к. это у нас точно не наследственная история.вобщем по обычным больницам не хожу, боюсь подсадки на антигистаминные и гормоны. вобщем ребенок у меня оч часто болеет, вот и сейчас 3 месяца выгуливали его на юге на солнце, пичкали витаминами, приехали в Москву и понеслось, уже неделю сидим болеем, из дома не вылезаем.наблюдаемся у.
В Москве в ЦВЛД лечат астму(точнее, снимают острую форму на 3-6 мес.), всякие астматические явления, угрозу астмы, все бронхиты и вообще, все бронхо-легочные заболевания у детей.
Лечение у них бесплатное. Жителей САО обслуживают бесплатно. Есть соляная пещера, массаж, дых.гимнастика, ЛФК, фито-бар с солодкой и пр. принимают врачи — аллерголог, врач ЛФК, лор.
Адрес ЦВЛД центр восстановительного лечения детей с бронхо-легочной патологией:
г. Москва, м. Полежаевская. ул. Куусинена, д.6, к.1
тел. (499)195-99-31, 195-90-72.
Чтобы получить у них курс лечения необходимо взять у Вашего участкового врача заключение с диагнозом и направление плюс ребенкин страх.полис. И все!
Удачи и здоровья!
Девочки,у дочки аденоиды 3 степени.Советуют найти врача-гомеопата,который подберет гомеопатическое лечение.Скажите,кто как справляется с аденоидами?Может кто то посоветует куда лучше обратиться.Спасибо.
Обструктивный бронхит у ребенка — советы одной мамы
Кашляем, сопим носом с позапрошлой пятницы(уже 10 дней). Пропили/прокапали: виферон, гриппферон, протаргол, називин,геделикс. С пятницы(тк врач услышал хрипы) стали давать антибиотик Супракс+Линекс+эреспал. Ну конечно у нас пошли зеленые какашки, а сегодня пошла крапивница(волдыри) по животику и попке. Врач вколола пипольфен с ношпой, вроде прошло. Но что теперь пить не понятно, аллергия у нас явно на какое-то лекарство. в особенности грешу на АБ или эреспал. Врач заговорила о больнице(чтобы.
Кто-нибудь удалял аденоиды у ребенка аллергика с поллинозом и конъюнктивитом аллергическим? Просто сегодня разговаривала с врачом, и она мне еще раз напомнила, что у таких детей они снова отрастают и иногда развивается бронхиальная астма. Спасибо за ответы.
Девчонки помогите ПЛИЗ! Уж незнаю чего делать! Начну издалека (коротко) — полтора года назад первый раз переболели ложным крупом и пошло поехало за все это время раз семь- восемь был.В мае прошлого года пульмонолог поставил угрозу бронхиальной астмы. Сдавали анализы на несколько аллергенов — нашли на пыльцу деревьев.Стали давать сироп(кетотифен) сразу все прошло — летом побывали на море — стало еще лучше. Сентябрь — опять все заново — насморк и круп! и так весю зиму. Весной кетотифен не.
. 2 чайные ложки измельченных листьев эвкалипта, четверть брикетика хвойного экстракта, 1 таблетку валидола (как источник ментола) и 1 чайную ложку свежеприготовленной кашицы чеснока положить в только что вскипевшую воду. 2-3 столовые ложки обычной питьевой соды положить в литр крутого кипятка. Содовые ингаляции облегчают спастический кашель при бронхите и бронхиальной астме, не вызывают аллергии. В настоящее время в продаже появились ультразвуковые ингаляторы, в которых используется «холодный» пар. Ими можно пользоваться при повышенной температуре тела. Но ультразвуковые ингаляторы можно заправлять только лекарствами, специально для этого подготовленными. Поэтому, прежде чем приступить к лечению при помощи данной техники, надо убеди.
Никак не можем окончательно поправиться, то насморк, то кашель, то все сразу. ТЕмпературы нет, насморка сейчас нет, чувствует себя хорошо, но время от времени все равно покашливает. Хрипов нет, анализ крови хороший. Была аллергия на цветение. УЖе не знаю что делать, к ЛОРУ идти , что ли? НАш врач сказала, что кашель из за увеличевшихся во время болезни аденоидов, так как он чаще всего после сна.
Еще раз привет! Если у кого-нибудь из деток есть такой гадкий диагноз, расскажите где наблюдаетесь, чем снимаете приступ, ну и вообще что-нибудь по этой теме.Можно на мыло muha-kozh@mtu-net.ru А можно здесь. СПАСИБО ОГРОМНОЕ.
Вот мы и заболели. Поездка на юг сорвалась. Да и непонятный кашель у КАтюшки. Хрипит страшно, кашляет только во сне, немножко сопли, но не так как обычный насморк, температура второй день 37,2-37,6. Врач приходила- бронхи чистые. Но обронила фразу, что может быть аллергия. Выписала Биссептол, так как месяца не прошло как Катюша циститом проболела, чтобы не возобновился; антигистаминное; кленбутерол- это при бронхиальной астме пьют, а от него Катюшка до 2-х часов ночи не спала, плакала.
(Ситуация подруги) Есть аллерген(предположительно домашняя пыль), вызывающий бронхоспазм(астматический). Мальчику 3 года. Сейчас ложимся на обследование. В конце нужно будет принимать решение, лечить или не лечить? На сегодняшний день мнения разделились. Одни говорят, что перерастет, другие — нужно лечить. С июня по апрель — 8 бронхитов разной сложности, 1 астматический приступ. Зимой бронхиты с температурой, начинается соплями, потом покашливание, кашель с температурой — бронхит. Что.
. Какие же болезни можно лечить при помощи ингаляций? В первую очередь — это острые респираторные заболевания, сопровождающиеся такими симптомами, как кашель, сухость, першение или боли в горле, выделением мокроты. Другая группа заболеваний, при которых ингаляции просто незаменимы, — хронические воспалительные процессы дыхательных путей, такие как хронический бронхит, бронхиальная астма, хронический фарингит. В настоящее время в медицинской практике используются три основных типа ингаляторов: паровые , ультразвуковые и струйные . Последние два объединены термином «небулайзеры» от латинского слова nebula — туман, облако. Они генерируют не пары, а поток аэрозоля, состоящего из микрочастиц ингалируемого раствора. Действие паровых ингаляторов ос.
. Если же вы по тем или иным причинам остались дома, не ложитесь спать — подпаивайте ребенка теплой водой, давайте муколитические и отхаркивающие средства и прочие препараты, назначенные врачом, сделайте ему пару раз паровую ингаляцию. Кашель при обструктивном бронхите При обструктивных бронхитах — так же, как и при бронхиальной астме — кашель возникает так же постоянно, как и одышка. Суть этого состояния, возникающего чаще всего у аллергически настроенных детей, в том, что образующаяся в бронхах мокрота очень вязкая, и ребенок не может ее откашлять. Бронхи спазмируются вокруг этой вязкой мокроты, при этом особенно страдает выдох. В отличие от «ложного крупа», где затруднен и удлинен вдох, зде.
Любые сопли или легкий катар при любом лечении за сутки переходит в астматический бронхит (пару раз в восполение легких),после чего лечим все скопом. В прошлом году сделали укол какой-то блокирующий — 5 месяцев все было хорошо, сопли лечились за пару дней. Теперь опять сопли- астматич. бронхит. Папа у нас астматик и аллергетик — от наследственности никуда не денешся. Но после 1,5-2 летнего возраста аллергия нас попустила, до 1,5 лет астматический компонент не проявлялся.В этом году (с 2-х лет.
источник
Аллергический ринит и бронхиальная астма — это комплексное аллергические поражение организма человека, которое характеризуется одинаковым местом локализации в отделах дыхательных путей. Ученые объединили эти два заболевания в одну модель для изучения — атопическую. Причиной этих патологий в большинстве случае выступает воздействие экзогенных аллергенов на человеческий организм. Рассматривая эти два заболевания как комплексное явление, следует сделать маленькую корректировку: аллергический ринит, точнее его длительное течение, чаще всего приводит к астматическим приступам (то есть к бронхиальной астме). Одна патология в данном случае порождает развитие другой. Всему виной аллергия на то или иное явление в окружающем мире. Термин «экзогенные» означает факторы, влияющие на возникновение аллергического ринита, как предшественника бронхиальной астмы, изначально находящиеся вне человеческого организма.
Совокупность данных болезней подкреплена одинаковыми симптомами, но разной степенью их тяжести:
- Заложенность и отечность носа в большинстве случаев при аллергическом рините устраняется с помощью назальных средств, а при астме требует более серьезного медикаментозного лечения, а в хронической форме и вовсе приводит к удушьям.
- Воспалительные процессы в слизистых носоглотки при аллергическом рините приводит к образованию экссудата, а при бронхиальной астме слизь перерождается в вязкое вещество, которое часто забивает дыхательные пути и оседает в бронхах.
- Чихание, кашель и слезотечение характерно для обеих патологий, однако в случае поражения бронхов проявляется с более тяжелой симптоматикой.
Аллергический ринит как явление, предшествующее бронхиальной астме — это воспалительный процесс в слизистой оболочке носовой полости, которое вызывает изменения в здоровом дыхании, насморк, чихание и зуд всей зоны поражения. Основу данной патологии составляют естественные аллергические реакции незамедлительного типа, которыми организм отвечает на попадание в него аллергенов. Таковыми могут быть: пары от спор грибов, пыльца растений, пыль, шерсть животных и другие летучие вещества. Подкреплять и усиливать действие аллергенов могут низкие температуры и резкие запахи. Классифицируя ринит, можно выделить 2 вида:
- Сезонный аллергический ринит — это приступы болезни, которые продолжаются в течении пары часов после взаимодействия организма с аллергеном, а после естественным путем стихают.
- Круглогодичный ринит — это хронический характер патологии, который подразумевает постоянные, долгосрочные приступы аллергии.
Среди основных признаков и симптомов ринита можно выделить:
- зуд в полости носа, сопровождающийся насморком и заложенностью, вследствие ее воспаления и отека;
- покраснение оболочек глаза (часто конъюнктивит);
- чихание и частые слезотечения.
Диагностика данного заболевания в современной медицине производится посредством прохождения риноскопии или тестирования на тот или иной аллерген. Излечить аллергический ринит насовсем или хотя бы временно избавиться от аллергии помогают такие виды лекарственных препаратов:
- назальные спреи на основе бромида, антигистаминные препараты, кромогликат натрия. Они способны уменьшать заложенность носа и очищать дыхание;
- сосудосуживающие препараты также отлично избавляют от таких симптомов как: насморк, чихание и отечность слизистой носа.

Среди основных причин развития бронхиальной астмы можно выделить не только всевозможные аллергии, но следующие факторы:
- Наследственность. Она определяется возникновением атопической бронхиальной астмы в организме человека. При этом вероятность появления астматического приступа у ребенка составляет около 75% в случае, если больны оба родителя (если поражен один родитель — 30%).
- Экология. Данные лабораторных исследований в области медицины показали, что около 3%, страдающих бронхиальной астмой, являются частыми заложниками воздействия на них экологических факторов типа дыма, повышенной влажности, выхлопных газов и так далее. Именно эти аспекты и послужили причиной возникновения такой патологии у этих людей.
- Профессия. Влияние различных производственных факторов: пыли, вредных газов, паров, выделяемых на некоторых предприятиях, является одной из причин поражения бронхов.
Среди других процессов, приводящих к бронхиальной астме, выделяются неправильное питание, частые стрессы, несоблюдение техники безопасности при использовании моющих средств и различные микроорганизмы, попадающие с воздухом в слизистую носа.
Основными симптомами бронхиальной астмы считают:
- нарушения в процессах реактивности бронхиального дерева;
- образование слизистых закупориваний и как следствие сильная заложенность носа, а также застои и засорения в просветах бронхов;
- отек стенок бронхов приводит к тяжелому дыханию, хрипам, кашлю и удушью;
- из-за спазматических сокращений мускулатуры бронхов человек может задыхаться, что принято называть астматическим удушьем.
Диагностировать данное заболевание можно со словесных жалоб пациента, а также в ходе проведения ряда обследований: пикфлоуметрии и спирометрии.
Терапия бронхиальной астмы происходит с помощью применения комплекса процедур, которые объединяются в такие, как:
- базисная терапия;
- симптоматическая терапия;
- использование медикаментозного лечения.
Обязательным условием в любом лечении является устранение причин болезни и препятствующему ей аллергическому риниту.

- Эпидемиология. Сочетание двух болезней у человека наблюдается в 87% случаев, тогда как у 78%, страдающих от бронхиальной астмы, проявляются симптомы аллергического ринита, а 38% населения имеют обратную картину, но без выраженного ее существования в организме. Пациенты с частой заложенностью носа, непроходимостью дыхательных путей и отеками околоносовых пазух впоследствии подвергаются развитию бронхиальной астмы.
- Как аллергический ринит, так и бронхиальная астма могут быть упорядочены одними и теми же способами лечения и мероприятиями по устранению воспалительных процессов в организме. В основном разница терапии представлена лишь в степени насыщения лекарственными препаратами, а профилактические действия одного направления.
- Анатомический и патофизиологический фактор. Как в случае бронхиальной астмы, так и в случае аллергического ринита эпителий из носовой полости, бронхиолы и дыхательные пути подвержены одним и тем же воспалительным процессам.
В любом варианте эти две патологии необходимо четко диагностировать и незамедлительно лечить, так как большая вероятность возникновения хронических форм этих заболеваний приводит к серьезным последствиям и несет большую опасность для здоровья.
источник
Комплексное исследование, которое позволяет выявить сенсибилизацию к основным бытовым (клещи D. pteronyssinus), эпидермальным (эпителий кошки и собаки), пыльцевым (береза, тимофеевка, амброзия, полынь) и пищевым (куриное яйцо, коровье молоко) аллергенам, являющимся возможными причинами развития и/или обострения аллергического ринита (риноконъюнктивита) и бронхиальной астмы у детей, в целях назначения рациональных элиминационных и лечебных мероприятий.
Смесь аллергенов при рините (риноконъюнктивите) / бронхиальной астме у детей.
Синонимы английские
Allergological testing in children with asthma/rhinitis.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Аллергический ринит и атопическая бронхиальная астма являются распространенными заболеваниями, которые имеют схожие причины и иммунные механизмы развития.
Аллергический ринит (риноконъюнктивит) – IgE-обусловленное воспаление слизистой носа (и конъюнктивы глаз в случаях конъюнктивита), возникающее после контакта с причинно-значимым аллергеном. Он сопровождается ринореей, чиханием, заложенностью и зудом в носу, слезотечением и нередко сочетается с конъюнктивитом, который проявляется покраснением и зудом глаз. В мире аллергическим ринитом страдает 10-25% населения. У 24% детей аллергический ринит предрасполагает к развитию острого и хронического среднего отита, а у 28% — хронического риносинусита. У более 80% больных бронхиальной астмой имеются клинические проявления ринита, а у 10-40% пациентов с аллергическим ринитом развивается астма.
Бронхиальная астма – хроническое воспалительное заболевание, которое характеризуется гиперреактивностью бронхов, обратимой обструкцией дыхательных путей. Болезнь проявляется повторными эпизодами свистящего дыхания, одышкой, кашлем. Причины и предрасполагающие факторы развития бронхиальной астмы разнообразны и могут быть аллергическими и неаллергическими. К неаллергическим провоцирующим факторам относятся курение, холодный воздух, физическая нагрузка, лекарственные препараты (например, аспирин и НПВС), гормональные изменения, инфекции и некоторые другие. Аллергическая (атопическая) бронхиальная астма развивается при контакте с причинно-значимыми аллергенами по IgE-связанному механизму.
Наиболее часто аллергический ринит и атопическую бронхиальную астму вызывают ингаляционные аллергены, среди которых аллергены клещей, животных, насекомых, пыльцы, плесневых грибов, а у детей раннего возраста (преимущественно до 4 лет) и пищевые аллергены.
В соответствии с рекомендациями EAACI (European Academy of Allergy and Clinical Immunology – Европейская академия аллергологии и клинической иммунологии), при подозрении на аллергический генез одышки, хрипов и насморка у детей рекомендовано проводить обследование на наличие сенсибилизации к антигенам клещей домашней пыли, кошек и собак, пыльцы березы, тимофеевки, сорных трав, а также молока и яиц.
Клещи домашней пыли являются одними из основных источников аллергенов в помещениях и составляют большую часть домашней пыли. Размером около 0,3 мм, они не видны невооруженным глазом. Питаются перхотью человека, которая накапливается в матрасах, подушках, на полу, коврах, мягких игрушках и мягкой мебели. Их количество максимальное при температуре выше 20 ºС и относительной влажности более 80 %. Для людей, сенсибилизированных к домашним клещам, оптимальная влажность в помещении должна составлять не более 50 %, при которой данные членистоногие гибнут. Среди представителей домашних клещей наиболее значимыми для развития аллергических реакций являются Dermatophagoides pteronyssinus.
Сенсибилизация к аллергенам животных может вызывать выраженные аллергические реакции и заболевания. Наиболее сильными и распространенными являются аллергены кошек и собак, которые содержатся в шерсти, слюне, перхоти (эпителии), секретах потовых желез животных. Аллергены кошки могут длительно (иногда недели и месяцы) сохраняться в помещении, где ранее находилось животное.
У пациентов с системными реакциями и пищевой аллергией ринит является частым симптомом, хотя при наличии аллергического ринита без других симптомов пищевая аллергия наблюдается значительно реже. Однако необходимо учитывать, что у 50 % детей с аллергией на коровье молоко имеются симптомы аллергического ринита, а у 7-29 % детей с астмой выявляется сенсибилизация к коровьему молоку. Специфические антитела IgE к куриному яйцу выявляются у 66 % детей с рецидивирующими бронхообструкциями и атопическим дерматитом. Сенсибилизация к данным пищевым аллергенам наблюдается преимущественно у детей раннего возраста.
Пыльцевые аллергены вызывают у сенсибилизированных людей сезонные проявления аллергического ринита (риноконъюнктивита) и обострений бронхиальной астмы, что связано с периодом опыления растений в зависимости от местности. Весной симптомы чаще связаны с цветением деревьев (береза, ольха, тополь и другие), в июне-июле – с луговыми (злаковыми) травами (тимофеевка, овсяница, ежа, мятлик, райграс), а в августе-сентябре – с сорными травами (амброзия высокая, полынь).
Выявление сенсибилизации к аллергену березы подтверждает истинную аллергию на березу и может служить основанием к назначению аллерген-специфической иммунотерапии (АСИТ).
Аллерген тимофеевки обуславливает широкую перекрестную реактивность между различными видами трав, ответственен за проявления аллергического ринита и бронхиальной астмы у сенсибилизированных пациентов. Выявление гиперчувствительности к данным аллергенам имеет большое значение для решения вопроса о проведении АСИТ.
Среди определяемых аллергенов сорных трав — амброзия высокая, полынь — основные растения, которые могут играть роль в развитии проявлений аллергических заболеваний в августе-сентябре в нашем регионе.
Целью данного исследования является определение специфических IgE к основным бытовым, эпидермальным, пыльцевым и пищевым аллергенам методом ImmunoCAP. Аллергодиагностика технологией ImmunoCAP характеризуется высокой точностью и специфичностью, что достигается обнаружением в очень малом количестве крови пациента низких концентраций IgE-антител. Исследование основано на иммунофлюоресцентном методе, что позволяет увеличить чувствительность в несколько раз, по сравнению с другими диагностическими методами. Во всем мире до 80% определений специфических иммуноглобулинов IgE выполняется данным методом. ВОЗ и Всемирная организация аллергологов признают диагностику с использованием ImmunoCAP как «золотой стандарт», так как эта методика доказала свою точность и стабильность результатов в независимых исследованиях.
Для чего используется исследование?
- Выявление сенсибилизации к основным бытовым, эпидермальным, пыльцевым и пищевым аллергенам, особенно у детей раннего возраста (до 4 лет);
- определение причинно-значимого аллергена при аллергическом рините, атопической бронхиальной астме;
- дифференциальная диагностика аллергического и неаллергического ринита;
- дифференциальная диагностика аллергической и неаллергической бронхиальной астмы;
- диагностика возможных причин затяжного или хронического кашля;
- назначение рациональных элиминационных мероприятий для уменьшения воздействия аллергена;
- подбор адекватной терапии и решение вопроса о возможности и целесообразности проведения аллерген-специфической иммунотерапии (АСИТ).
Когда назначается исследование?
- При обследовании пациентов с подозрением на респираторную аллергию, проявляющуюся некоторыми из перечисленных симптомов: заложенностью носа и ринореей, зудом в носу, чиханием, покраснением и/или зудом глаз, кашлем, одышкой, хрипами в легких;
- при комплексном обследовании детей с хроническим ринитом, хроническим конъюнктивитом, хроническим синуситом, хроническим отитом, бронхиальной астмой;
- при решении вопроса о целесообразности проведения АСИТ.
Для каждого показателя, входящего в состав комплекса:
Причины положительного результата (с уточнением конкретного аллергена и/или группы аллергенов):
- сенсибилизация к аллергенам;
- бронхиальная астма, аллергический ринит, аллергический конъюнктивит, аллергический синусит, обусловленные сенсибилизацией к одному или нескольким указанным в исследовании аллергенам.
Причины отрицательного результата:
- отсутствие сенсибилизации к аллергенам, входящим в состав данной панели;
- длительное ограничение или исключение контакта с аллергенами;
- проведение десенсибилизации (АСИТ – аллерген-специфическая иммунотерапия).
- Отсутствие сенсибилизации к аллергенам, входящим в состав данного исследования, не исключает наличия аллергии к другим источникам аллергенов. В некоторых случаях может потребоваться дальнейшее аллергологическое обследование для уточнения сенсибилизации к другим возможным аллергенам.
Кто назначает исследование?
Аллерголог, пульмонолог, оториноларинголог, офтальмолог, педиатр, врач общей практики.
источник
- Абдуллаева Мавжуда Эргашенва , кандидат наук, доцент
- Алимджанов Ибрагим Инамович , доктор наук, профессор
- Ахмедова Елена Александровна ,
- Тоджибоев Тимур Топволдиевич , бакалавр
- Хонкелдиева Хурматой Камчиевна , ассистент
- Хошимова Замира Махмуджановна ,
- Андижанский Государственный Медицинский Институт, Узбекистан
- АЛЛЕРГИЧЕСКИЕ РИНИТЫ
- БРОНХИАЛЬНАЯ АСТМА
Актуальность: В последние десятилетия во всех странах мира, в том числе Республике Узбекистан, отмечается тенденция к увеличению заболеваемости детей респираторными аллергозами и их более тяжелому течению. Широкое использование достижений биохимии, генетики и иммунологии в решении узловых вопросов респираторных аллергозов внесло много нового в представление о формировании болезни, но вопрос особенностей клиники и его разнообразия его проявлений требует дальнейшего углубленного изучения.
Цель исследования: изучить особенности клиники БА у детей с респираторными аллергозами.
Материалы и методы исследования: В исследуемую группу вошло 48 детей с признаками аллергического ринита с различной степенью тяжесть бронхиальной астмы. При использовании критериев тяжести бронхиальной астмы среди наблюдаемых детей были выделены группы больных с легким (13 пациентов), среднетяжелым (18 пациентов) и тяжелым (17 пациентов) течением заболевания.
Результаты исследования: Клиника аллергического риносинуита у наблюдаемых нами больных сводились к сильному зуду и жжению в носу, что вызывали подергивание носа, резкое втягивание воздуха и заставляли детей тереть нос. Аллергены проникают в носоглотку и вызывают зуд мягкого неба; возникают приступы чиханья, водянистые, нередко пенистые выделения, отек слизистой оболочки носа, у некоторых детей (31.6%) одновременно отмечались явления евстахиита. Ощущения инородного тела в глазу, инъекция сосудов склер, отечность век чаще встречались у 57,9% больных. Затрудненное носовое дыхание возникало вследствие аллергического отека слизистой оболочки носовых раковин и скопления секрета.
При риноскопии у наблюдаемых больных выявлены набухлость слизистой оболочки носовой перегородки, отек нижних и средних носовых раковин. Слизистая оболочка бледно-серая с голубоватым оттенком, ее поверхность блестящая, с мраморным рисунком. У 15,8% больных на слизистой оболочке можно обнаружены белые пятна (пятна Воячека) вследствие неравномерного спазма сосудов. Передний конец нижней носовой раковины часто смыкались с носовой перегородкой, тогда средняя часть перегородки не видна.
В носовых ходах прозрачные, иногда пенистые выделения, свидетельствующие аллергической гиперсекреции. При обратной риноскопии у 42.1% больных обнаружены отечные аденоидные вегетации. Так же как и слизистая оболочка носовых раковин и задняя стенка ротоглотки, они цианотичны.
Вывод: Таким образом, аллергический риносинусит у детей сопровождается с яркими клиническими проявлениями. Изучение аллергологического анамнеза с достоверной точностью помогает диагностировать это заболевание, которое подтверждается или дополняется при генеологическом исследовании. При длительно протекающих процессах наряду с клиническими проявлениями выявляются рентгеноморфологические изменения придаточных пазух и слизистой носовых перегородок.
Электронное переодическое издание зарегистрировано в Федеральной службе по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор), свидетельство о регистрации СМИ — ЭЛ № ФС77-41429 от 23.07.2010 г.
Соучредители СМИ: Долганов А.А., Майоров Е.В.
источник
Бронхиальная астма является серьезной современной медицинской проблемой. Хуже всего то, что бронхиальной астмой в последнее время часто стали болеть дети. Известно, что Бронхиальная астма не однородное заболевание. Выделяют например атопический вариант Бронхиальной астмы. В этом случае приступы удушья, одышку, кашель, затрудненное дыхание вызывают какие либо аллергены. Чаще всего это пыльцевые аллергены при сезонном характере заболевания, бытовые аллергены при круглогодичном характере заболевания. Это клещи домашней пыли, аллергены плесени, шерсть домашних животных, перо подушки и т.д. При Бронхиальной астме вызванной бытовыми аллергенами ребенок чаще всего ощущает дыхательный дискомфорт связанный с каким либо внешним фактором. Например это зависит от места, хуже становится в помещении, или только в деревне у бабушки, только в присутствии домашних животных, может быть хуже ночью в постели, обострение заболевания может провоцировать физическая нагрузка и т.д.
Но чаще всего на вопрос маме:»Когда возникают приступы удушья у вашего ребенка?» — приходится слышать: «Только во время простуды.» Да, к сожалению не только аллергены могут провоцировать приступ бронхоспазма, но и вирусиндуцированное воспаление бронхов. Попробуем разобраться в этой проблеме.
Для начала ответим на следующие вопросы. Какие вообще вирусные инфекции могут поразить ребенка? И все ли они одинаково способны вызывать бронхоспазм? На самом деле респираторных вирусных инфекций очень много. Рассмотрим лишь основные и наиболее часто поражающие организм ребенка. К ним относятся грипп, парагрипп, риновирусная инфекция, аденовирусная инфекция, риносинцитиальная вирусная инфекция. Любая вирусная инфекция может вызвать бронхоспазм. Но все таки наиболее частой причиной бронхоспазма является парагрипп и риносинцитиальная вирусная инфекция. Чаще всего вирусная инфекция начинается с подъема температуры, появляется недомогание, ребенок становится вялым, сонливым, пропадает аппетит, и лишь через несколько часов начинается насморк, заложенность носа, першение в горле, кашель. Иногда инфекция протекает настолько тяжело, что могут быть такие симптомы как тошнота, рвота, судороги. На фоне вирусной инфекции у пациентов с вирусиндуцированной бронхиальной астмой появляется кашель, чаще сухой или с трудно отделяемой скудной мокротой, одышка, чувство нехватки воздуха, приступы удушья, слабость. Иногда на расстоянии могут быть слышны свистящие хрипы. Так, как же справится с простудой, если у ребенка на фоне простуды развивается приступ бронхоспазма?
- Во-первых при вирусной инфекции не стоит использовать антибиотики. Любая простуда начинается с вирусной инфекции. А антибиотики как известно на вирусы не действуют. По-этому первые 4 дня мы можем смело лечить без антибиотиков. Для этого необходимо обильное теплое питье (так как дети очень чувствительны к обезвоживанию). И снижать температуру жаропонижающими средствами (парацетамол, аспирин, найз и т.д. в виде таблеток или свечей). Однако, если появились признаки присоединения к вирусной инфекции бактериальной, то от антибиотиков отказываться нельзя. Такими признаками могут быть: изменения цвета мокроты с белого на желтый или зеленый, появление одышки, выраженная головная боль, слабость, боль в горле при глотании. В этом случае следует обратится к врачу. Так как вирусная инфекция может осложнится например пневмонией, синуситом, ангиной и т.д.
- Во- вторых, при вирусных инфекциях, которые часто осложняются бронхоспазмом, не следует давать препараты разжижающие и увеличивающие объем мокроты, иными словами отхаркивающие препараты. К ним относятся различные сиропы на основе лекарственных растений (корень солодки, алтея, грудные сборы различных трав), бромгексин, всем известный амброксол и т.д. Почему? Да потому-что при бронхоспазме бронхи ребенка и так сужены, а вы забиваете оставшийся просвет мокротой. Это усугубляет течение заболевания. Для того чтобы разжижить мокроту гораздо более эффективно давать ребенку обильное питье и следить, чтобы в помещении температура воздуха была не более 23 градусов, а влажность не ниже 45%.
- В третьих если у ребенка сезонная аллергия на пыльцу растений не следует давать ребенку мед и продукты пчеловодства. Кроме того не следует давать лекарственные препараты на основе растений: полоскание горла отваром ромашки, шалфея, грудной сбор трав и т.д.
- И наконец, если несмотря на все меры предосторожности у ребенка все таки развился приступ бронхоспазма необходимо вызвать скорую помощь, а до ее приезда попытаться купировать его используя бронхолитики. Чаще всего в этом случае применяют беродуал раствор для ингаляций. У детей в возрасте младше 6 лет и весом тела менее 22 кг используют следующую дозировку 0,1 мл (2 капли) на кг массы тела (на 1 дозу). Но не более 0,5 мл (10 капель). Максимальная суточная доза — 1,5 мл (30 капель. У детей в возрасте 6-12 лет рекомендуется применять препарат в дозе 0,5-1 мл (10-20 капель); в тяжелых случаях — до 2 мл (40 капель); в особо тяжелых случаях возможно применение препарата (при условии медицинского наблюдения) в максимальной дозе 3 мл (60 капель). Максимальная суточная доза — 4 мл. Рекомендуемую дозу следует разводить физиологическим раствором до конечного объема, составляющего 3-4 мл, и применять (полностью) с помощью небулайзера. Раствор для ингаляций не следует разводить дистиллированной водой. С небулайзером может также использоваться вентолин раствор для ингаляций. Для детей обычная доза составляет 0,5 мл (соответствует 2.5 мг вентолина), разбавленных в 2,0-2,5 мл стерильного физиологического раствора для инъекций. Однако, некоторым детям может потребоваться увеличение дозы до 5,0 мг вентолина. При этом следует иметь ввиду что ингаляции беродуала обычно более эффективны. Кроме того эти же препараты могут использоваться в виде аэрозольных ингаляторов. При этом у детей младше 4-х лет рекомендуется использовать аэрозольный ингалятор через спейсер с лицевой маской.
В заключение хотелось бы добавить что важным является не только умение правильно купировать обострение бронхиальной астмы, но и умение предупредить его. Для этого рекомендуется обязательная вакцинация детей от гриппа. Хотя у нас мамы часто отказываются от прививок мотивируя это тем, что ребенок и так аллергик, астматик и дополнительная вакцинация ему ни к чему. На самом деле это не правильно. Современные исследования в этом направлении позволяют сделать однозначный вывод о том, что вакцинация от гриппа, коклюша и других репираторных вирусных инфекций позволяет значительно снизить частоту обострений бронхиальной астмы у детей. Кроме того в терапии ОРВИ могут быть использованы противовирусные средства, интерфероны и их индукторы. Например хорошо зарекомендовал себя хорошо известный всем препарат виферон (он представляет собой интерферон альфа на основе масла какао) в виде ректальных суппозиториев, этот препарат длительно циркулирует в крови, снижение его уровня в сыворотке начинается лишь через 12 ч. Назначают по 150 000–500 000 ME 2 раза в сутки в течение 5 дней. Применять его необходимо при появлении первых признаков ОРВИ.
источник
 противовоспалительные (которые назначают при астме – Недокромил натрия, Дексаметазон, и специальные, для лечения синусита – Синупрет, Флюколд);
противовоспалительные (которые назначают при астме – Недокромил натрия, Дексаметазон, и специальные, для лечения синусита – Синупрет, Флюколд); Отказ от курения.
Отказ от курения.