Бронхиальная астма (БА) – хроническое заболевание, требующее постоянного контроля специалистов. Ею страдают дети и взрослые. Какой врач лечит астму?
Это заболевание дыхательной системы, в основе которого лежат два патологических процесса:
- Хроническое воспаление.
- Гиперреактивность бронхов.
БА нельзя вылечить, назначая одни лишь противовоспалительные препараты. Повышенная чувствительность бронхам к различным внешним факторам вызывает их спазм (обструкцию) и развитие удушья. В роли провокаторов обструкции могут выступать различные аллергены, вирусы, лекарственные препараты (аспирин) и даже физическая нагрузка.
Эта болезнь нередко наблюдается у людей, склонных к атопии (аллергической реакции на что-либо). Так, малыши, страдающие атопическим дерматитом, входят в группу риска по развитию БА.
Какой врач лечит бронхиальную астму? Этим занимаются следующие специалисты:
- пульмонолог;
- аллерголог-иммунолог;
- терапевт или педиатр (у детей).
Пульмонологом называется врач, который лечит все заболевания бронхо-легочной системы, независимо от причины, их вызвавшей. Если речь идет об астматике, то именно эти пациенты чаще всего встречаются в его практике.
При астме очень важно определить форму болезни, от этого зависит выбор терапии. Поскольку основой лечения являются глюкокортикоиды, обладающие многими побочными действиями, коррекцию следует проводить раз в три месяца, с учетом течения болезни, чтоб не допустить системного отрицательного влияния лекарств на организм.
Для этого лечащий врач регулярно оценивает симптомы, количество приступов удушья, данные инструментального обследования. При ухудшении состояния или неправильном лечении повышается риск развития астматического статуса, который чрезвычайно опасен для жизни и здоровья пациента.
В лечении астмы врач-пульмонолог применяет современные методы обследования и терапии, позволяющие контролировать болезнь в полном объеме.
Без наблюдения специалиста патология быстро переходит в тяжелую форму и вызывает нарушение работы всего организма. Кроме того, это повышает вероятность летальных осложнений.
Попасть впервые к пульмонологу можно, получив направление от педиатра или терапевта. В дальнейшем пациент продолжает наблюдаться у этого специалиста.
В пунктах первичной медико-санитарной помощи контроль БА возложен на врачей, которые называются семейными, а к пульмонологу пациенты направляются лишь при неконтролируемом течении заболевания или возникновении осложнений.
Но не стоит забывать о важной роли аллергии в патогенезе астмы. К какому врачу обращаться, если приступы удушья связаны с цветением растений, пылью, домашними животными? Как называется врач, который лечит нарушения в работе иммунной системы?
Это может быть аллерголог или иммунолог. Нередко один специалист совмещает эти смежные специальности.
К каким докторам обращаться, когда причина БА – аллергическая реакция? Непосредственно этой патологией занимаются аллергологи.
Однако аллергия по своей сути не что иное, как нарушение работы иммунной системы, ее чрезмерная реакция на попадание в организм каких-либо веществ. Поэтому для облегчения симптомов вполне можно обратиться к иммунологу. Как и аллерголог, он может провести специфические пробы, позволяющие точно установить аллерген и назначить соответствующее лечение.
Если астма вызвана внешними факторами, не подлежащими устранению, – например, пыльцой, пылью, тополиным пухом, эти доктора могут воспользоваться методом, который называется «специфическая гипосенсибилизация организма».
Он подразумевает постепенное введение аллергена в очень маленьких дозировках, не способных вызвать приступ удушья или другие реакции. При этом чувствительность организма к веществу снижается. Со временем дозы увеличиваются, пока не достигнут объемов, получаемых в обычной жизни.
Метод специфической гипосенсибилизации работает только при подтвержденном аллергене, и он сопряжен с определенным риском осложнений, поэтому подходит не всем пациентам. Используют его в своей практике, в основном, аллергологи и иммунологи.
Но если при астме врач назначает гипосенсибилизацию, шансы на успешную терапию повышаются.
Однако в некоторых медицинских учреждениях аллергологи, иммунологи и пульмонологи отсутствуют. Куда идти взрослому и к кому вести ребенку в такой ситуации?
Если узких специалистов в поликлинике и стационаре нет, пациенты могут лечиться у педиатра или терапевта. Эти врачи сталкиваются данной болезнью регулярно. Они знакомы с современной классификацией астмы, знают об инструментальном обследовании (пикфлоуметрии) и могут провести ступенчатую терапию патологии.
Участковые врачи формируют из прикрепленного населения группы пациентов, страдающих БА, которые подлежат диспансерному наблюдению 4 раза в год. Кроме того, эти доктора наблюдают за лицами с повышенным риском развития астмы – например, за детьми с атопическим дерматитом.
Если же заболевание становится неконтролируемым или, несмотря на проводимую терапию, у пациента развиваются осложнения, терапевт (педиатр) направляет его в учреждение более высокого уровня, где есть соответствующие специалисты и возможно стационарное лечение.
Пульмонолог, аллерголог, иммунолог, терапевт, педиатр, семейный врач – все эти специалисты могут диагностировать и лечить бронхиальную астму. Важно выполнять их назначения в полном объеме, чтоб добиться необходимого контроля болезни.
источник

В наше время астму у взрослых диагностируют все чаще, при том, что статистика детских заболеваний постепенно снижается. При этом обе возрастные группы пациентов нередко являются носителями генов, отвечающих за предрасположенность к астматическому удушью, но лишь некоторые пациенты страдают от тяжелых форм астмы.
Расширенные возможности наблюдения за развитием детей, новые методы диагностики и профилактического лечения привели к тому, что у ребенка астма может быть «нейтрализована» еще на стадии формирования отклонения. Поэтому на вопрос о том, какой же врач занимается астмой, многие родители уверенно ответят «аллерголог». Современная аллергология позволяет полностью устранить приступы бронхиальной астмы, включая сезонные аллергические реакции на пыльцу. Все, что требуется – вовремя вычислить аллерген.
Но старшее поколение, не имея стимула дополнительно следить за силой и глубиной вдоха, длительностью одышки и сезонными изменениями, пропускает ранние свидетельства астмы, и болезнь определяется уже после накопления труднообратимых изменений в бронхах. Если пациент игнорирует продолжительную одышку, что нередко случается из-за недостаточной информированности, рано или поздно наступает астматическое удушье – а подбирать правильный противоаллергический препарат уже поздно.
К счастью, благодаря существованию такой науки как пульмонология бронхиальная астма практически никогда не представляет смертельной опасности для пациента. Опытный пульмонолог способен быстро определить специфику состояния и принять меры, а в дальнейшем – проработать план лечения, включающий расширенную диагностику и помощь сторонних специалистов.
Клиника приступа бронхиальной астмы меняется в зависимости от раздражителя, спровоцировавшего состояние. Классическая клиническая картина – невозможность сделать полный вдох, длительная одышка, иногда – сухой кашель. При аллергии добавляется чихание. Заметили симптомы у себя, близких, младших членов семьи? Немедленно проверьте наличие критических факторов, способных не только вызывать астматические приступы, но и усиливать их со временем – и вы поймете, к какому врачу следует обращаться с астмой в Вашем случае.
Наследственность – ключевой показатель, позволяющий понять, стоит ли родителям быть настороже. У детей, как и у взрослых, астму лечит преимущественно аллерголог, ведь в подавляющем большинстве случаев кашель и одышка развиваются в результате реакции на аллерген.
Среди других причин специалисты отмечают:
- Ослабленную иммунную систему. Если защитные механизмы не справляются с нагрузкой, возможно возникновение ложной аллергической реакции, приводящей к приступу. При восстановлении иммунитета чувствительность мягких тканей нормализуется, реакция на лже-аллерген пропадет. Детский иммунолог порекомендует меры по восстановлению естественной защиты организма. В лечение входят укрепляющие процедуры, витаминные добавки, устранение нарушений сна и регулярные прогулки на чистом воздухе.
- Хронические заболевания дыхательных путей или частые рецидивы вирусных болезней. Какой врач лечит детскую бронхиальную астму еще до проявления первых симптомов? Участковый терапевт, вовремя назначающий эффективный медикаментозный курс против сезонных заболеваний. Он же выдает направление к пульмонологу, если наблюдаются постоянные проблемы с дыханием и сном. Но если ребенок не получает своевременного лечения, дыхательная система развивается неправильно, и риск развития астмы возрастает.
- Несбалансированная диета. Неокрепший детский организм должен получать здоровое, предсказуемое питание. Резкий отход от привычного меню, невыполнение «нормы» по овощам, злаковым и фруктозе – распространенные причины повышенной чувствительности к пищевым аллергенам. При аллергии на еду удушье начинается не сразу: сначала ребенок просто испытывает небольшой дискомфорт в области горла. Если малыш отказывается от непривычной еды, не настаивайте: возможно, у него астма, и что делать в этой ситуации, способен решить только квалифицированный специалист.
Ситуативные астматические удушья могут также возникать в неблагоприятной обстановке: например, в пыльной комнате, после интенсивной нагрузки на уроке физкультуры и т.д. Такие приступы полностью прекращаются при восстановлении нормальных условий. Тем не менее, если подобные случаи происходят регулярно, они могут привести к развитию хронического заболевания, поэтому консультация с врачом необходима даже при полном устранении симптомов.
Классическая клиника бронхиальной астмы, диагностированной у взрослых, отличается преобладанием приступов, выражающихся в одышке, над числом приступов, полностью блокирующих вдох. Чем старше пациент, тем больше вероятность того, что астма у него разовьется не из-за наследственности, а из-за накапливающихся эффектов хронических заболеваний или неблагоприятных условий труда. Обратите внимание на следующие аспекты своей жизни:
- Курение. Частота имеет большее значение, чем стаж: курильщики, выкуривающие по 1-3 сигареты в день в течение 10 лет, имеют меньший шанс накопления критических изменений, нежели люди, курившие по пачке в день в течение 3 лет. Желательно начать лечение до первого приступа удушья, поэтому обращайте внимание на сухие покашливания.
- Неблагоприятная трудовая среда. Бронхиальная астма считается профессиональным заболеванием для всех видов деятельности, подразумевающих ненамеренное вдыхание ядовитых паров или отсутствие доступа к чистому, свежему воздуху. Соблюдение техники безопасности и регулярное прохождение восстановительных курсов в специализированных санаториях-профилакториях могут оттянуть первый приступ или полностью предотвратить его. Если же Вы замечаете у себя характерные признаки (одышку, продолжительный кашель по ночам, трудности с глубоким вдохом), то потребуйте от работодателя отпуск для посещения лечебного медицинского учреждения для лечения астмы.
- Лишний вес. При непропорциональном увеличении массы тела возрастает и нагрузка на внутренние органы. Предел для бега, силовых упражнений и аэробики становится ниже, поэтому заниматься приходится с осторожностью. Даже чрезмерно резвый подъем по лестнице может стать причиной тяжелой одышки. Обращение к диетологу обязательно, поскольку упор на физические нагрузки для снижения массы тела может привести к усугублению состояния бронхов, как и всего дыхательного аппарата.
- Стресс. Если у Вас астма, а врач не может определить причину, вполне возможно, что жизнь преподносит Вам слишком много неприятных сюрпризов. Психологические перегрузки приводят к сбоям в механизме вдоха-выдоха, и бронхиальная перегородка фиксируется в одном положении даже без дополнительных физических раздражителей. Сопутствующие хронической психологической усталости факторы (сниженный иммунитет, недостаток энергии, недосып) также могут привести к проявлению аллергии на компонент, ранее не представлявший опасности для пациента. Помощь психоневролога может в корне изменить ситуацию, хотя это и не тот врач, который вспоминается при мыслях о том, какой врач лечит бронхиальную астму.
Также астму у взрослых лечит ревматолог, если пациенты страдают от нарушений в работе сердца и сосудов. Своевременная профессиональная помощь позволяет полностью избежать наиболее неприятного аспекта астмы – тяжелых приступов, нарушающих сознание днем и лишающих возможности заснуть ночью.
Врач, который лечит астму, сможет оказать помощь только в том случае, если получит информацию о пациенте вовремя. Самодиагностика не рекомендуется, но знать о факторах риска – и периодически проверяться у соответствующих специалистов – необходимо как взрослым, так и детям. Распространите эту информацию среди близких и знакомых устно, или же просто поделитесь ссылкой на статью. Возможно, Вы поможете кому-то определить астму на ранних стадиях и не допустить накопления критических изменений в организме.
источник
Бронхиальная астма (сокращенно БА) — это хроническая воспалительная патология нижних дыхательных путей, которая может возникнуть в любом возрасте. Ввиду множества провоцирующих факторов ее можно назвать полиэтиологическим заболеванием, требующим дифференциальной диагностики и комплексного лечения. В большинстве случаев первые эпизоды удушья, хронического кашля и других клинических проявлений астмы заставляют человека обратиться к семейному врачу или участковому терапевту. Если эти врачи заподозрят астматическую причину указанных симптомов, они направят больного на обследование и консультацию к другим специалистам. Какой врач лечит астму в конкретном случае, станет известно после уточнения причины заболевания.
Самым частым фактором происхождения астматического состояния выступает аллергия, поэтому первый узкий специалист, к которому советует обращаться участковый врач при подозрении на астму, называется аллергологом. Благодаря специфическим методам обследования аллерголог определит типовую принадлежность астмы. Определение типа астмы имеет решающее значение при подборе терапевтической схемы, так как заболевание бывает:
- атопическим;
- инфекционно-зависимым;
- смешанным.

При атопическом типе астмы респираторная система человека реагирует на аллергены (пыль, цветочную пыльцу, шерсть животных и другие), поллютанты (атмосферные загрязнители), ирританты (бытовую химию).
Инфекционно-зависимая БА обостряется вследствие респираторных инфекций – ОРВИ, гриппа, заболеваний ЛОР-органов.
При смешанном типе на тонус бронхов оказывают влияние и аллергические, и все остальные факторы.
Следует понимать, что ключевым звеном в терапии БА выступает устранение причин, провоцирующих приступы удушья. Вот почему так важно выяснить, какой врач будет лечить конкретную астму.
Если аллергическая природа астмы не подтвердится, ее лечением займется врач общей практики или терапевт. В компетенции этого специалиста находятся диагностика и лечение заболеваний основных систем организма:
- сердечно-сосудистой (кардиология);
- мочевыделительной (нефрология);
- пищеварительной (гастроэнтерология);
- органов дыхания (пульмонология) и некоторых других.
Перед началом лечения терапевт предложит больному сдать анализы, необходимые для уточнения диагноза и патогенеза астмы: ОАК (общий анализ крови), БАК (биохимический), анализ мокроты и другие.
При необходимости терапевт может направить астматика к одному из профильных специалистов (кардиологу, пульмонологу) для консультации и лечения сопутствующих патологий или осложнений БА.
Первичную помощь при купировании астматических приступов также оказывает терапевт.
Пульмонологи занимаются диагностикой и лечением заболеваний дыхательной системы – пневмонии, бронхитов, бронхиальной астмы, кашля курильщика. Диагноз ставится на основании более углубленных исследований (рентгенографии, КТ, провокационных тестов). При обнаружении фоновых заболеваний со стороны сердечно-сосудистой или эндокринной системы пациент может получить от пульмонолога направление к другому специалисту.
Если астматические признаки обнаруживаются у ребенка, первый специалист, к которому следует идти на прием – детский врач или педиатр. Сбор анамнеза (истории болезни, изучения наследственных факторов), первичная консультация по заболеваниям всех областей, выписка рецептов на лекарства и направлений на анализы – все это составляет область компетенции педиатра. У детей в большинстве случаев астма имеет наследственное происхождение, особенно по материнской линии, поэтому педиатр обычно интересуется не только самочувствием заболевшего ребенка, но и состоянием здоровья его родителей.
Когда человек собирается на врачебный прием, ему следует предварительно продумать, какие жалобы необходимо озвучить, какую важную информацию о своем состоянии предоставить врачу. Все это крайне нужные сведения для постановки диагноза и подбора адекватного лечения. Если человек принимал какие-то лекарства, врача следует обязательно оповестить об этом, указав названия препаратов.
Иногда симптомами, похожими на астматический приступ, проявляются побочные действия некоторых лекарств (гипотензивных средств, диуретиков и других), поэтому любая информация по приему медикаментов должна быть предоставлена врачу.
После беседы с пациентом врач перейдет к его непосредственному осмотру:

- аускультации (прослушиванию легких посредством фонендоскопа);
- перкуссии (пальцевому простукиванию грудной клетки).
Аускультация дает возможность услышать хрипы в бронхах, определить свистящее дыхание и другие признаки астматического состояния.
Перкуссия проводится над передними, задними и боковыми отделами легких, когда пациент находится в лежачем или сидячем положении. Эта процедура позволяет определить:
- высоту верхушки легких спереди и сзади;
- зону перкуторного звучания над верхушками (так называемую ширину полей Кренига);
- нижние границы легких;
- динамичность нижнего края дыхательных органов.
Для постановки диагноза БА пациенту придется пройти еще несколько диагностических процедур, на которые его направит лечащий врач.
Первые и обязательные исследования, которые нужны для уточнения диагноза:
- общий и биохимический анализы крови;
- анализ мокроты;
- иммунологическое исследование образцов крови.
Обострение астмы проявляется изменениями в лабораторных анализах – эозинофилией (повышенным содержанием малой фракции лейкоцитов — эозинофилов) и умеренным повышением скорости оседания эритроцитов (СОЭ).
Биохимический анализ при обострении показывает повышение концентрации глобулинов альфа-2 и G, гаптоглобулина, фибрина, серомукоида, сиаловых кислот.
Мокрота астматика также характеризуется эозинофилией и наличием спиралей Куршмана и кристаллов Шарко-Лейдена.
При иммунологическом анализе крови обнаруживаются высокий уровень иммуноглобулинов B и пассивность лимфоцитов T-супрессоров.
Что все это значит, объяснит врач, который будет лечить астму, но для самого пациента не так важна расшифровка анализов, как определение типа и этиологии астмы. Для этого необходимо пройти дополнительные диагностические процедуры:

- оценку аллергологического статуса (введение аллергена под кожу аппликационным, внутрикожным или скарификационным методом);
- оценку газового состава артериальной крови (астма проявляется гиперкапнией – повышенным уровнем углекислого газа и артериальной гипоксемией – пониженным уровнем кислорода);
- рентгенографию легких – в острой форме обнаруживается эмфизема (низкое положение диафрагмы, повышенная прозрачность легких);
- исследование ФВД (функции внешнего дыхания) для подтверждения или исключения дыхательной недостаточности из-за обструкции (сужения просвета) бронхов.
В современных условиях ФВД исследуется несколькими способами:
- пневмотахографией;
- спирографией;
- пикфлоуметрией;
- бронходилатационными пробами.
Последнее из перечисленных диагностических мероприятий представляет собой провокационный тест, когда показатели ФВД фиксируются до применения ингаляционного бронходилататора (средства, расширяющего бронхи) и после. Перечисленные диагностические процедуры производятся амбулаторно или в условиях стационара.
При подозрении на легочную патологию под названием бронхиальная астма необходимо обращаться к участковому терапевту, пульмонологу или аллергологу. Для определения типа и патогенетических факторов астмы пациенту следует пройти глубокое обследование по назначению врача.
От правильности постановки диагноза и выявления этиологии БА зависит актуальность и эффективность терапии заболевания.
источник
Существует понятие ступенчатого подхода к лечению бронхиальной астмы. Его смысл заключается в изменении дозы препаратов в зависимости от тяжести течения астмы.
После проявлении первых приступов бронхиальной астмы необходимо пройти обследование у врача-пульмонолога, который собирает подробную информацию о течении и длительности болезни, условиях работы и проживания, вредных привычках пациента, и проводит полное клиническое обследование.
Иногда приступы астмы трудно отличить от проявлений других заболеваний. Например, пневмония, бронхит, сердечные приступы, тромбоз легочной артерии, заболевания голосовых связок, опухоли также могут быть причиной острого приступа одышки, удушья и сухих хрипов.
В диагностике бронхиальной астмы помогает исследование функции легких спирометрия): для этого нужно будет выдыхать воздух в специальный прибор. Обязательным исследованием является пикфлуометрия — измерение максимальной скорости выдоха. Потом ее нужно будет проводить и дома, с помощью портативного пикфлуометра. Это необходимо для объективного контроля за течением бронхиальной астмы и определения необходимой дозы препарата.
Лабораторные методы при диагностике бронхиальной астмы включают анализы крови и мокроты.
При помощи рентгенографии и компьютерной томографии легких можно исключить наличие инфекции, других поражений дыхательных путей, хронической недостаточности кровообращения или попадания инородного тела в дыхательные пути.
Также следует провести исследование у аллерголога при помощи кожных тестов с различными аллергенами. Это исследование нужно для того, чтобы определить, что именно может вызвать приступ.
Бронхиальная астма — это хроническое заболевание, требующее ежедневного лечения. Только в этом случае можно рассчитывать на успех его проведения. Полностью излечить хроническую астму пока нельзя.
Существует понятие ступенчатого подхода к лечению бронхиальной астмы. Его смысл заключается в изменении дозы препаратов в зависимости от тяжести течения астмы. «Ступень вверх» — это увеличение дозы, «ступень вниз» — уменьшение дозы. В большинстве клинических рекомендаций выделяют 4 таких «ступени», которые соответствуют 4 степеням тяжести заболевания. Лечение должно проходить под постоянным контролем врача.
Препараты для лечения астмы
Используется несколько групп препаратов для лечения астмы. В выборе чем лечить бронхиальную астму выделяют симптоматические и базисные препараты. Симптоматические препараты, действие которых направлено на восстановление бронхиальной проходимости и снятие бронхоспазма — это бронхолитики или бронходилататоры. К этим средствам относятся и т.н. препараты «скорой помощи» для быстрого снятия приступа удушья. Их используют «по потребности».
Вторая группа — препараты базисной противовоспалительной терапии, действие которых направлено на подавление аллергического воспаления в бронхах — это глюкокортикоидные гормоны, кромоны, антилейкотриеновые и холиноблокирующие препараты. В отличие от препаратов «скорой помощи», препараты «базисной» терапии назначаются для длительной профилактики обострений астмы; они не оказывают быстрого, сиюминутного действия. Не снимая острый приступ удушья, противовоспалительные препараты действуют на основную причину симптомов болезни — на воспаление в бронхах. Уменьшая и подавляя его, эти препараты, в конце концов, приводят к снижению частоты и силы приступов, а в конечном итоге — к полному их прекращению.
Поскольку воспаление в бронхах при астме носит хронический характер, прием противовоспалительных препаратов должен быть длительным, а эффект от их применения развивается постепенно — в течение 2 — 3 недель.
Глюкокортикоидные гормоны, в частности их таблетированные или инъекционные формы имеют немало побочных эффектов:
- подавление иммунитета (и как следствие склонность организма к различным инфекционным заболеваниям);
- воспаление и язвы желудочно-кишечного тракта;
- прибавка в весе;
- нарушение гормонального фона и другие.
Однако фармацевтическая промышленность не стоит на месте и список препаратов чем лечить астму постоянно пополняется.На сегодняшний день существенным достижением фармпромышленности являются ингаляционные глюкокортикоиды — препараты местного, а не системного действия. Ингаляционные глюкокортикоиды — большая группа препаратов синтетического происхождения, выпускаемых в виде персональных ингаляторов-дозаторов или распылителей-небулайзеров.
Создание подобных препаратов и их активное введение в клинику явилось поистине революционным шагом при выборе как лечить астму. Высокая эффективность, хорошая переносимость и небольшое количество побочных эффектов сделали эти препараты препаратами выбора при лечении астмы, в том числе и у детей.
Среди всех известных противовоспалительных препаратов, применяемых для лечения бронхиальной астмы на сегодняшний день, глюкокортикоиды обладают наилучшим соотношением безопасности и эффективности. Их уникальным свойством является то, что при применении в качестве базисной терапии, ингаляционные глюкокортикоиды способны снизить исходный уровень реактивности бронхиального дерева, т.е. склонность неадекватно отвечать на различные раздражающие стимулы.
Кроме того, регулярное применение игаляционных глюкокортикоидов позволяет перевести течение бронхиальной астмы в более легкую степень, и, зачастую, снизить прием ингаляционных адреностимуляторов (средств скорой помощи при удушье) до минимума.
Нельзя забывать и о немедикаментозных методах лечения астмы, которые могут быть весьма эффективными.
К ним относятся:
- специальные методы дыхания и использование различных дыхательных устройств;
- модификации рефлексотерапии (иглотерапия, электропунктура, прижигание полынными сигарами и прочее);
- методики физической тренировки;
- климатотерапия (спелеотерапия — лечение в соляных шахтах, использование так называемых гала-камер) и т. д.
Для грамотного лечения бронхиальной астмы больному (а в идеале и его родственникам) необходимо посещение астма-школы , где он узнает основные меры профилактики приступов, изучит методику рационального дыхания, основные группы противоаллергенных и противоастматических препаратов, а кроме того, при необходимости, ему помогут подобрать индивидуальную гипоаллергенную диету.
Важность таких школ трудно переоценить. Ведь благодаря им, человек не остается один на один со своей проблемой и привыкает к мысли, что астма вовсе не приговор, а образ жизни. Как правило, астма-школы функционируют на базе поликлиник и стационаров. Адрес ближайшей к вам астма-школы, подскажет участковый терапевт или пульмонолог, у которого вы наблюдаетесь.
Профилактика:
Cуществует первичная, вторичная и третичная профилактика бронхиальной астмы.
-Первичная профилактика астмы направлена на возникновение астмы у здоровых людей, которая заключается в предупреждении развития аллергии и хронических болезней дыхательных путей (например, хронический бронхит).
-Вторичная профилактика астмы включает меры по недопущению развития болезни у сенсибилизированных лиц или у пациентов на стадии предастмы, но еще не болеющих астмой. Это лица, у которых есть аллергические заболевания (пищевая аллергия, атопический дерматит, экзема и др.), лица с предрасположенностью к астме (например, есть родные, болеющие астмой), или лица у которых сенсибилизация доказана при помощи иммунологических методов исследования.
-Третичная профилактика астмы направлена на уменьшение тяжести течения и предупреждения обострений болезни у пациентов, которые уже болеют бронхиальной астмой. Основной метод профилактики астмы на этом этапе заключается в исключении контакта пациента с аллергеном, вызывающим приступ астмы (элиминационный режим).
Важное место в лечении астмы занимает посещение санаториев. Санаторно-курортное лечение оказывает на больных астмой благоприятное послекурортное действие. В мировой практике накоплен значительный опыт успешного лечения бронхиальной астмы на климатических курортах. Эффективность санаторно-курортного лечения астмы зависит от правильного выбора курорта. В выборе оптимальной курортной зоны для прохождения реабилитации больному астмой поможет лечащий врач, который подберет для больного санаторий с возможностью лечения основного (бронхиальная астма) и сопутствующих (или конкурирующих) заболеваний.
источник
К настоящему времени наиболее полно изучены механизмы развития атопической бронхиальной астмы. Аллерген (цветочная пыльца, домашняя пыль, споры грибов, пищевые продукты, лекарственные средства), попадая в организм, обусловливает выработку антител класса IgE, фиксирующихся на мембране тучных клеток. При повторном воздействии аллергена антитела соединяются с ним, вызывая выделение тучными клетками ряда биологически активных веществ — гистамина, эозинофильного фактора анафилаксии, нейтрофильного хемотаксического фактора. Вслед за дегрануляцией тучные клетки синтезируют медленно реагирующее вещество анафилаксии (в состав которого входят лейкотриены), фактор, активирующий тромбоциты и, возможно, простагландины некоторые медиаторы тучных клеток (гистамин, большая часть лейкотриенов, простагландины E1 и Е2, фактор, активирующий тромбоциты) вызывают бронхоспазм, увеличивают проницаемость сосудистой стенки и секрецию слизи. Другие (эозинофильный, лимфоцитарный, нейтрофильный хемотаксические факторы, лейкотриен В4) привлекают нейтрофилы, лимфоциты, эозинофилы и тромбодиты.
В последние годы получены новые данные, позволяющие лучше понять роль медиаторов в возниквювении бронхиальной астмы. Изучены метаболизм арахидоновой 5 кислоты и пути синтеза медленно реагирующих веществ анафилаксии. Арахидоновая кислота — продукт фосфолипидной оболочки тучной клетки, активированной фосфолипазой под влиянием реакции антиген-антитело. Существуют два пути превращения арахидоновой кислоты — циклооксигеназный, в результате которого образуются простагландины Е2 и E2а и тромбоксаны, и липооксигеназный, приводящий к синтезу лейкотриенов, часть из которых формируют медленно реагирующие вещества анафилаксии. Лейкотриены и тромбоксаны оказывают более сильное действие на гладкую мускулатура бронхов, чем гистамин и простагландины, при этом точкой их приложения являются преимущественно мелкие бронхи.
Предполагают, что процесс бронхиальной обструкции проходит две фазы первая, возникающая через несколько минут, после вдыхания аллергена и длящаяся от 30 до 60 мин, обусловлена медиаторами, непосредственно действующими на сосуды и бронхиальную стенку; вторая (повторная волна бронхиальной обструкции через несколько часов после окончания первой фазы) — вызвана действием хемотаксических факторов и привлеченных ими эффекторных клеток. Ведущую роль в этот период играют эозинофилы, белки которых повреждают реснитчатый эпителий дыхательных путей и повышают проницаемость слизистой оболочки, бронхов для аллергенов. В то же время эозинофилы екретируют вещества, ингибирующие гистамин, лейкотриены фактop, активирующий тромбоциты.Высвобождение медиаторов бронхоспазма зависит от соотношения содержания цАМФ и цГМФ в тучных клетках. цАМФ подавляет высвобождение гистамина, медленно реагирующих веществ анафилаксии, других медиаторов, в то время как цГМФ обладает обратным действием. Известно, что В-адренорецепторы активируют аденилатциклазу, которая участвует в синтезе цАМФ. Препараты, стимулирующие а-адренорецепторы, увеличивают содержание внутриклеточного цАМФ, который разрушается фосфодиэстеразой. Метилксантины — мощные ингибиторы фосфодиэстеразы — также увеличивают содержание цАМФ в клетках. Синтез цАМФ усиливается при возбуждении Н2-рецепторов и рецепторов к простагландинам, которые реагируют на повышение уровня гистамина и других медиаторов. Холинергические рецепторы ответственны за активацию гуанилциклазы, участвующей в синтезе цГМФ, поэтому холинолитические средства могут также предотвратить выброс медиаторов. Не до конца изучена -роль ионов кальция в возникновении бронхоспазма. Перемещение их из внешней оболочки клетки и дело в цитоплазму — признак активации тучных клеток. Известно также, что уменьшение содержания ионов кальция в клетках гладкой мускулатуры бронхов способствует расширению последних.
Патогенез эндогенной бронхиальной астмы изучен недостаточно. В развитии ее придают значение нарушениям парасимпатической иннервации бронхиального дерева, приводящим к развитию бронхоспазма и изменению секреции бронхиальных желез, а также снижению порога чувствительности рецепторов блуждающего нерва к раздражителям. Однако объяснить развитие различных форм эндогенной бронхиальной астмы с помощью единой гипотезы не представляется возможным.
В патогенезе астмы физического усилия предполагают значение охлаждения бронхиального дерева в результате гипервентиляции и вдыхания холодного воздуха. При этом происходит возбуждение специфических температурных рецепторов в дыхательных путях, реагирующих на понижение температуры. Обсуждаются и другие механизмы развития этой формы астмы, в частности IgE-независимая дегрануляция тучных клеток с высвобождением медиаторов, активация холинергических рецепторов.
Обострение бронхиальной астмы может быть спровоцировано инфекцией верхних дыхательных путей, причем основную роль в возникновении бронхоспазма играют не бактерии, а вирусы (гриппа, парагриппа). Возможными причинами бронхоспазма считают репликацию вируса в эпителии дыхательных путей, вызывающую повреждение клеток и высвобождение метаболитов арахидоновой кислоты, а также снижение порога чувствительности рецепторов бронхиального дерева к различным внешним раздражителям под влиянием вирусной инфекции, «Аспириновая», или простагландиновая, астма наблюдается у больных с полипозом носовой полости и непереносимостью ацетилсалициловой кислоты, индометацина, фенацетина или желтых пищевых красителей (желтый тартразин). Развитие ее связано с нарушением синтеза простагландинов и возрастанием синтеза лейкотриенов вследствие нарушения метаболизма арахидоновой кислоты под действием ацетилсалициловой кислоты и ее производных.
Профессиональная бронхиальная астма возникает при контакте с различными веществами: 1) солями металлов (хром, никель, марганец);
2) древесной (пыль сосны, дуба) и растительной (хлопок, лен) пылью;
3) промышленными химическими веществами (ангидрид фталевой кислоты, этилендиамин, формальдегид);
4) лекарственными средствами (антибиотики, циметидин, пиперазин);
5) ферментами;
6) животными белками (помет птиц, выделения рыб, продукты пчеловодства).
Профессиональные факторы могут вызывать иммунный ответ (соли металлов, животные белки, некоторые виды растительной пыли), воздействовать на специфические клеточные рецепторы (хлопок, выделяющий вещество, которое способствует высвобождению гистамина, фосфорорганические инсектициды, обладающие антихолинэстеразным действием) и оказывать раздражающее действие, вызывая развитие воспаления слизистой оболочки бронхов (диоксид кремния, аммиак, хлорводородная кислота). Психогенная бронхиальная астма была описана еще в XVII в. В патогенезе ее играет роль повышение активности блуждающего нерва.
Бронхиальная астма, возникающая вследствие загрязнения окружающей среды, получила широкое распространение в последние годы. В ее патогенезе наряду с воздействием на слизистую бронхов веществ раздражающего действия, загрязняющих атмосферу (оксиды серы, озон, оксиды углерода, диоксид азота), играет роль гиперреактивность бронхов. Выделяют также гиперэозинофильную бронхиальную астму, которая может быть одним из проявлений узел кового периартериита (астматический вариант). Особен ностью ее является наличие большого количества эозинофилов в крови (40-60 % и более) и мокроте.
У большинства больных приступы удушья начинаются с непродуктивного кашля. Обычно они возникают при контакте с аллергеном 1>ночью, после физической нагрузки, на холоде, при вдыхании веществ, обладающих раздражающими свойствами или резким запахом. Приступы могут длиться до нескольких часов и прекращаются самостоятельно или под действием лечения. Окончанию приступа предшествует отхождение мокроты в виде слизистых пробок. Во время приступа удушья затруднен выдох, свистящие хрипы могут быть слышны на расстоянии во время обеих фаз дыхательного цикла; при более тяжелом приступе увеличение одышки иногда сопровождается уменьшением или исчезновением хрипов. Больной занимает вынужденное положение — обычно сипит, опираясь руками о колени или край кровати и фиксируя таким образом плечевой пояс. В акте дыхания якте дыхания активно участвубт вспомогательные мышцы; грудная клетка расширена («вздута»), переднезадние размеры ее увеличены, перкуторный звук с коробочным оттенком или коробочный, нижние границы легких опущены; в легких выслушиваются резко удлиненный выдох и большое количество сухих хрипов, после отхождения мокроты выдох укорачивается, количество сухих храпов уменьшается, однако последние два симптома могут сохраняться некоторое время и после окончания приступа удушья.
Частые приступы удушья или вовремя некупированный затянувшийся приступ удушья могут перейти в астматический статус (status asthmaticus). У многих больных развитию его предшествует бесконтрольное (до десятков раз) использование ингаляторов В-адреномиметических средств (медикаментозная блокада В-адренорецепторов). Астматический статус характеризуется нарастанием бронхиальной обструкции с тахипноэ и поверхностным дыханием и отсутствием эффекта при лечении адреномиметическими средствами. В результате образования слизистых пробок, закупоривающих просвет боронхов и нарушающих проведение звука к поверхности грудной клетки, снижаются звучность и количество сухих хрипов (вплоть до их исчезновения «немое» легкое). Прогрессирование дыхательной недостаточности приводит к развитию декомпенсированного респираторного ацидоза и гиперкапнии. Смерть наступает при явлениях гипоксемической комы от паралича дыхательного центра. Бронхиальная астма может осложниться обструктивной эмфиземой легких, легочным сердцем, пневмотораксом, пневмомедиастинумом.
В крови во время приступов удушья или при их учащении выявляют эозинофилию. При атопической бронхиальной астме в крови повышен уровень IgE. В мокроте обнаруживают спирали Куршмана (элементы слизи), кристаллы Шарко-Лейдена (продукты распада эозинофилов), большое количество эозинофилов. При рентгенологическом исследовании органов грудной клетки повышена прозрачность легочных полей. При тяжелом течении возможно развитие ателектазов вследствие закупорки бронхов слизистыми пробками.
Исследование функции внешнего дыхания — важный метод определения тяжести приступа, а также эффективности применяемого лечения. В острый период отмечается значительное снижение ОФВ1, других скоростных показателей, кроме того, может быть зарегистрировано уменьшение ЖЕЛ, увеличение остаточного объема легких. В межприступный период, особенно в начале болезни, обнаруживают лишь снижение ОФВ1. У больных с тяжелым или затянувшимся приступом удушья наблюдаются гипоксемия, обычно сопровождающаяся гипокапнией, и увеличение рН артериальной крови. Гипокапния и респираторный алкалоз обусловлены гипервентиляцией. Плохим прогностическим симптомом считают нормализацию или увеличение РаСО2, свидетельствующее о тяжелой бронхиальной обструкции или прогрессирующей дыхательной недостаточности.
Бронхоспастический синдром встречается также при застойной сердечной недостаточности (сердечная астма), тромбоэмболии легочной артерии, хроническом бронхите, объемных образованиях дыхательных путей. Приступы затрудненного дыхания при сердечной астме возникают в положении лежа и могут быть купированы нитроглицерином. Кашель обычно появляется не в начале, а в конце приступа. При аускультации легких выслушиваются влажные хрипы, преимущественно в нижних отделах. Отличительными чертами рецидивирующей тромбоэмболии легочной артерии являются плевральные боли, признаки перегрузки правых камер сердца (ЭКГ). Решающее значение для установления диагноза имеют данные сканирования и ангиографии легких. Объемные образования крупных бронхов (опухоли, полипы, инородные тела) выявляют с помощью бронхоскопии и рентгенологического исследования. Для хронического астматического бронхита характерен многолетний кашель. Эозинофилия не отмечается; элементы бронхиальной астмы в мокроте отсутствуют.
источник
Бронхиальная астма – заболевание, при котором имеют место хронические воспалительные процессы в дыхательных путях. При обострении заболевания возникают приступы, при которых невозможно сделать выдох (удушье).
Астма причисляется к наиболее распространенным болезням в мире, причем заболеваемость постоянно увеличивается. Причин тому много: ухудшение общего состояния экологии, нарушения иммунитета, вредные производственные факторы и другие. При выявлении у себя характерных симптомов обратитесь к специалистам нашей клиники для точного определения диагноза и назначения курса эффективного лечения.
Бронхиальная астма как заболевание бывает:
- экзогенная, или аллергическая (возникает на фоне аллергической реакции организма на провокационный фактор внешней среды),
- эндогенная (как следствие внутренних причин),
- смешанная — у больного одновременно присутствует и аллергический компонент, и неаллергический.
При диагностировании аллергической астмы важно установить, чем она вызвана, и по возможности исключить контакт с данным аллергеном.
Неаллергиечская форма заболевания определяется ключевым фактором, который ее вызывает.
Когда из-за действия болезнетворных вирусов и бактерий в дыхательных путях происходят воспалительные процессы, развивается астма инфекционно зависимой формы. Данный вид эндогенной астмы наиболее распространенный.
Из-за непереносимости аспирина и подобных ему средств у человека возникает астматическая симптоматика, которая свидетельствует о присутствии аспириновой бронхиальной астмы.
Из-за разрушающего действия вредных производственных факторов на производствах у работников может развиться профессиональное астматическое заболевание. Приступы удушья возникают обычно на рабочем месте; при выходе из рабочей зоны симптомы астмы могут ослабнуть или исчезнуть.
Основные симптомы, по которым диагностируют бронхиальную астму, – это нарушения дыхания, в том числе:
- приступообразный кашель, который усиливается в ночные часы, после физической активности, на холоде,
- одышка, когда больному труднее сделать выдох, чем вдох,
- дыхание сопровождается хрипом, свистящими звуками, слышными на расстоянии,
- внезапное удушье — главный клинический симптом астмы.
Симптомы астмы могут быть либо постоянными с ухудшением состояния в специфические сезонные периоды (например, в мае-июне при цветении растений), либо проявляться только в холодное время года. Характер заболевания такой, что между приступами у больных может не наблюдаться никаких признаков недомогания.
Для точного определения диагноза астмы, ее формы недостаточно только классической картины заболевания, так как многие болезни дыхательных путей имеют схожую симптоматику. Необходимо обратиться в нашу клинику для точной постановки диагноза.
Бронхиальная астма диагностируется врачом клиники на основании следующих исследований:
- спирометрия (анализ дыхания),
- рентгенография грудной клетки,
- клинический анализ мокроты,
- клинический и биохимический анализ крови,
- иммунологическое исследование крови.
Для лечения заболевания квалифицированными специалистами клиники назначаются такие медицинские средства:
- противовоспалительные астматические ингаляторы,
- астматические медицинские препараты высокого качества,
- гомеопатические препараты.
Также в нашей клинике назначаются методы физиотерапии:
- электрофорез,
- ультрафиолетовое облучение,
- внутрисосудистое лазерное облучение крови
- ультрафиолетовое облучение крови,
- сеансы спелеотерапии в соляной пещере.
УСЛУГА ДНЕВНОГО СТАЦИОНАРА
Какова разница между аллергией и астмой?
Ответ: Аллергия — это реакция иммунной системы организма на воздействие раздражителей внешней среды. Астма — воспалительное заболевание дыхательных путей. Очень часто аллергия сопутствует астме. Общее в симптомах данных заболеваний — кашель. В отличие от астмы, аллерическая реакция сопровождается слезовыделением, насморком, чиханием, появлением крапивницы, экземы – однако не всегда.
Можно ли предотвратить приступы астмы?
Ответ: Да, можно. Прежде всего, необходимо определиться с факторами, вызывающими симптомы заболевания, и принять профилактические меры для их ослабления. Например, если приступ кашля вызывает домашняя пыль, необходимо чаще убираться. Разумная диета снижает риск обострения болезни. Необходимо сократить до минимума или исключить сладкие блюда, копченые, жирные продукты, отказаться от кофе, алкоголя в больших объемах. Полезным является употребление фиточая из определенного сбора лечебных трав. Курение серьезно усугубляет критическое состояние здоровья астматика, поэтому отказ от этой вредной привычки сократит частоту и силу приступов удушья. Регулярные занятия дыхательными упражнениями, йогой способствуют профилактике приступов болезни.
Можно ли вылечить астму с помощью гомеопатии?
Ответ: Гомеопатия — метод лечения по принципу подобия. Гомеопаты считают, что если симптомы болезни вызваны веществом в больших дозах, то при употреблении его в минимальных дозах оно способно снимать симптомы. Использование гомеопатических средств входит в комплексное лечение заболевания наряду с медикаментозным лечением и физиотерапией.
Какие профессии провоцируют развитие астмы?
Ответ: Спровоцировать появление характерных астматических симптомов могут разные раздражители в профессиональной деятельности, с которыми работники сталкиваются ежедневно: аллергены, связанные с животными (шерсть животных, птичьи перья, волосы), раздражители растительного происхождения (табак, пыльца, древесная стружка), химические агрессивные вещества, газы (формалин, красители, пыль с содержанием кварца). Таким образом, список профессий, которые провоцируют развитие астмы, широкий: от рабочего химического производства до косметолога, парикмахера, библиотекаря, работника зоомагазина.
Может ли астма быть вызвана курением?
Ответ: Да, в первую очередь табачный дым попадает в дыхательную систему, становясь причиной легочных заболеваний, в том числе может развиться бронхиальная астма. У детей, которые регулярно подвергаются воздействию дыма в семье, выше риск развития аллергии и бронхиальной астмы. Астма у курящих людей утяжеляется вследствие того, что табачный дым нарушает механизм выделения мокроты; повышает склонность бронхов спазмировать, что является ключевой особенностью бронхиальной астмы.
источник
До 30 сентября действует скидка 20% на курс лечения бронхиальной астмы. Узнать подробнее.
Кандидат медицинских наук, врач-пульмонолог высшей категории, доцент кафедры пульмонологии ФУВ РНИМУ им. Н.И. Пирогова. Более 10 лет занимается реабилитацией больных с тяжелой легочной патологией.
Обострение бронхиальной астмы или впервые возникшая бронхиальная астма в период беременности- это всегда серьезная проблема затрагивающая организм матери и ребенка. Ежедневно в мире около 8% беременных страдает от обострения бронхиальной астмы!
В связи с этим многих женщин волнует вопросы:
| Как изменения в организме при беременности затронут астму? | Как астма может повлиять на беременность и роды? |
| Как быть если показано хирургическое родоразрешение (кесарево сечение)? | Как повлияет бронхиальная астма на ребенка? |
| Повлияют ли на ребенка противоастматические средства во время беременности и при вскармливании грудью? | |
На все беспокоящие вопросы Вам ответят в нашем центре Респираторной Медицины!
Прием готовящихся к беременности или уже беременных женщин, ведут врачи пульмонологи Мещерякова Н.Н и Карнаушкина М.А.!
Записывайтесь на прием и задавайте все волнующие вас вопросы!
- Если у Вас бронхиальная астма и Вы планируете беременность обратитесь к нашим высоко квалифицированным пульмонологам. Они оценят вашу респираторную систему и снизят риски возможных осложнений в период беременности.
- Если вы уже беременны или у Вас хроническое легочное заболевание – проконсультируйтесь у нашего пульмонолога.
У разных женщин астма, во время беременности, ведет себя по-разному. И очень трудно предугадать, как она будет протекать у ВАС. Особенно если Ваша беременность первая. Во время беременности течение астмы ухудшается приблизительно у одной трети женщин, улучшается в одной трети и остается стабильной в одной трети.
Существует так же ряд отмеченных медицинских фактов:
- Ухудшение течения астмы наиболее часто отмечается между 29 и 36 неделями беременности. В этот период возможно усиление симптомов бронхиальной астмы- удушья, нехватки воздуха и кашля;
- Если течение астмы на фоне беременности неожиданно улучшается, торемиссия, как правило, постепенно прогрессирует в течение всей беременности;
- Тяжесть проявления симптомов астмы во время первой беременности часто подобна во время последующих беременностей.
Факторы, которые увеличивают или уменьшают риск обострения астмы во время беременности, не полностью ясны. Вероятность обострений не прогнозируемая величина, но наиболее вероятна между 17 — 24 и 29-34 неделями. Причина обострений в эти периоды неясна. По нашим наблюдениям это может быть связано с тем, что некоторые женщины прекращают использовать противоастматические препараты, выяснив, что они беременны. Соответственно самостоятельно увеличив риск обострения БА.
Во время беременности, забота о женщинах с астмой разделяется между пульмонологом и акушером. Лечение астмы у беременных мало отличается от обычного ведения пациента с бронхиальной астмой.
Терапия астмы во время беременности успешна, если женщина получает регулярную медицинскую помощь и следует индивидуальному плану. Если вы планируете, беременность советуем обсудить состояние своей дыхательной системы с врачом пульмонологом.
Женщины, которые обнаруживают, что они беременны, должны обязательно продолжать прием своих лекарственных, противоастматических средств. Внезапно останавливающиеся лекарства от астмы могли быть вредны для Вас и Вашего ребенка.
Успех терапии астмы в период беременности достигается при комплексном подходе и соблюдении ряда ключевых элементов:
Пикфлоуметр.
- Контроль
Функция легкого матери- Нормальная функция легкого важна для здоровья матери и для благополучия ее ребенка. Основным методом контроля является спирометрия (ФВД). При проведении ФВД можно точно понять связано ли затруднение дыхания с обострением астмы или это происходит по иным причинам. Во время беременности женщины часто испытывают дискомфорт во время дыхания.
- Течение астмы так же должно контролироваться дома при помощи простого устройства- пикфлоуметра (смотреть видео о пикфлоуметрии). Снижение показателей ПСВ обычно сигнализирует об ухудшении астмы и изменениях в терапии, даже если пациентка чувствует себя хорошо.
Благополучие ребенка
- Благополучное состояние ребенка проверяется во время регулярных медицинских осмотров по беременности. Эти посещения особенно важны для женщин, у которых есть астма. Женщины должны знать о движениях своего ребенка. Если Ваш ребенок малоподвижен, свяжитесь со своим акушером немедленно. Это особенно актуально для женщин, у которых есть симптомы астмы или приступ удушья.
- Тестирование сердечный ритма ребенка при помощи УЗИ обследования. При внутриутробном движении ребенка его сердечный ритм должен увеличиться.
- Образование (Школа для пациентов, страдающих бронхиальной астмой)
Необходимо знать как можно больше об астме, это всегда положительно сказывается на качестве контроля над астмой. Особенно в период обострения болезни. Вы всегда будете знать, как поступить в той или иной ситуации, как быстро прервать приступ и не допустить его развития. Эти знания могут быть особенно полезными в период беременности. - Управление внешними факторами
Несколько простых шагов могут помочь управлять внешними факторами, приводящими к обострению астмы.- Избегайте воздействия определенных аллергенов, которые, вызывают Ваши симптомы астмы. Особенно это касается элементов одежды- мех или перья, домашняя пыль и раздражители, такие как табачный дым, сильные духи и прочая бытовая химия.
- Проследите, чтобы матрасы, одеяла и подушки были синтетическими,чтобы уменьшить подверженность клещами домашней пыли.
- Беременные женщины не должны курить или разрешать курение в доме.
- Женщины, которые планируют беременность в течение сезона гриппа (зимние месяцы в большинстве областей) должны получить прививку от гриппа; нет никаких известных рисков прививки от гриппа для развивающегося зародыша.
- Лекарства — обязательное использование противоастматических средств. Тип и доза препаратов определяются врачом пульмонологом.
Важно понимать, что потенциальный (недоказанный риск) использования противоастматических препаратов, несопоставим с объективной угрозой обострения бронхиальной астмы. Обострение, а тем более приступы удушья уменьшают количество кислорода в крови матери и ребенка. Поэтому, важно принимать лекарства от астмы на регулярной основе, чтобы предотвратить симптомы астмы. Дозировка и способ доставки препарата определяется для Вас персонально, нашим врачом пульмонологом.
Для лечения бронхиальной астмы применяют две группы лекарств:
- A. Препараты для купирования приступа бронхиальной астмы
Как действовать при удушье:- Используйте бронхорасширяющий ингалятор (обычно проводят 2 вдоха, интервал 10-12 мин);
- При наличии небулайзера использовать его!
- Примените теплое питье (дегазированная минеральная вода);
- Если приступ не остановлен в течение 20 минут, повторите прием бронхо расширяющего средства в течение часа, каждые 15-20 минут;
- Если в течение часа справиться с удушьем не удалось — вызывайте неотложную помощь.
Использование теофедрина и эфедрина во время беременности категорически запрещено!
- B. Базисные препараты для длительного контроля бронхиальной астмы.
- Основу базисной терапии бронхиальной астмы составляют ингаляционные глюкокортикостероиды (ИГКС). Современные ИГКС обладают выраженным противовоспалительным действием.
- Если приступы не беспокоят Вас и отсутствуют ночные эпизоды нехватки воздуха или затрудненного дыхания, то можно ограничиться применением бронхорасширяющих препаратов в виде ингаляторов. Например, Сальбутамол.
Согласно современным данным, вышеперечисленные препараты эффективно подавляют воспаление в бронхах и риски аномалий плода не отмечаются.
При применении правильной, современной терапии астмы большинство женщин может дышать легко, иметь нормальную беременность и родить здорового ребенка.
Помните! Риск неконтролируемой астмы, намного больше, чем риск приема противоастматических лекарств.
источник
А.Н. Цой 1 , В.В. Архипов 1 , А.Г. Чучалин 2
1 — ММА им. И.М. Сеченова, г. Москва
2 — НИИ Пульмонологии МЗ РФ, г. Москва
Выбор источников достоверной информации имеет решающее значение для эффективной медицинской деятельности на всех ее уровнях. Качество имеющейся в распоряжении специалиста информации особенно важно при принятии решения относительно каждого конкретного клинического случая, при создании медицинских стандартов и формуляров, а также общем планировании деятельности здравоохранения [12]. Предложенная в начале 90-х гг. концепция доказательной медицины подразумевает добросовестное, точное и осмысленное использование лучших результатов клинических исследований для выбора лечения конкретного больного [2]. Подобный подход позволяет уменьшить уровень врачебных ошибок, облегчить процесс принятия решения для практических врачей, администрации лечебных учреждений и юристов, а также снизить расходы на здравоохранение и претворять в жизнь крупные социально-ориентированные медицинские проекты и инициативы [2].
Прошло почти 10 лет после появления первого международного руководства по диагностике и лечению бронхиальной астмы (БА) [I]. Российские врачи уже в 1996 г. имели возможность познакомиться с этим документом и применять его в своей практике. Имеется опыт создания аналогичных стандартов по лечению БА, ориентированных на отечественные условия и особенности системы здравоохранения в нашей стране [4]. Можно констатировать, что работа с подобными руководствами заставляет нас во многом пересмотреть вопросы обучения и самообразования практических специалистов, стимулирует отказ от рутинных и недостаточно эффективных методов диагностики и лечения и, в конечном счете, повышает уровень медицинской помощи больным БА.
Стандарты и протоколы по клинической практике предназначены, главным образом, для врачей широкого профиля (терапевты поликлиник и стационаров, врачи скорой помощи) и посвящены наиболее общим вопросам диагностики и лечения. Поэтому для этих руководств характерны строго ограниченный объем теоретических сведений и отсутствие описаний редких форм заболевания и новых экспериментальных методов лечения. Но благодаря этому они выполняют свою основную функцию — предоставляют врачам необходимую и точную информацию, позволяют оптимизировать лечебный процесс и обеспечить одинаково высокое качество медицинской помощи в любом из лечебных учреждений.
Первые руководства по клинической практике [1,3] строились по принципу консенсуса группы специалистов, однако в наши дни этого подхода явно недостаточно. Современный врач нуждается в строго взвешенных рекомендациях, основанных на данных наиболее качественно выполненных клинических исследований. Поэтому применение методов доказательной медицины, и в частности рейтинговой системы рекомендаций, на наш взгляд, более перспективно при подготовке будущих руководств по клинической практике и в дальнейшем обещает стать стандартом при подготовке подобных документов.
Цель настоящего обзора — ознакомить практических врачей с результатами использования концепции доказательной медицины на примере рекомендаций по лечению больных БА. При этом обоснование каждой из рекомендаций проводится с учетом уровня доказательности в соответствии с системой, принятой в доказательной медицине.
Уровень доказательности. Удобным механизмом, который позволяет каждому специалисту легко оценить качество каждого клинического исследования и достоверность полученных данных, является предложенная в начале 90-х гг. рейтинговая система оценки клинических исследований. Для непосредственной оценки исследования используются понятия — уровень доказательности. Обычно выделяют от 3 до 7 уровней доказательности [19], при этом с возрастанием порядкового номера уровня (обозначается латинскими числами) качество клинического исследования снижается, а результаты представляются менее достоверными или имеют только ориентировочное значение [II].
К I уровню в доказательной медицине принято относить хорошо разработанные, крупные, рандомизированные, двойные слепые, плацебоконтролируемые исследования. К этому же уровню доказательности принято относить данные, полученные в ходе мета-анализа нескольких рандомизированных, контролируемых исследований [2].
Небольшие рандомизированные и контролируемые исследования (в том случае, когда получить статистически корректные результаты, не удалось из-за малого числа больных, включенных в исследование) относят ко II уровню доказательности, а исследования «случай-контроль» или когортные исследования — к II или III уровню. Наконец, данные, содержащиеся в отчетах экспертных групп или консенсусах специалистов, принято относить к III или IV уровню [2].
В зависимости от мнения составителей (национальные общества доказательной медицины, общества специалистов) одно и то же исследование в различных рейтингах может относиться к разным уровням, однако общий порядок распределения исследований — практически везде одинаков. Так, в каждом из этих рейтингов первое место принадлежит крупным, рандомизированным, двойным слепым, плацебоконтролируемым исследованиям (как наиболее достоверным источникам информации), а завершается каждый рейтинг мнениями отдельных специалистов и данными крупных руководств по клинической практике.
В системе доказательной медицины отдельные практические рекомендации по диагностике и лечению различных заболеваний также имеют свой рейтинг — степень убедительности рекомендаций (обозначаются латинскими буквами). Система рейтинга рекомендаций в англоязычной литературе обозначается как сила рекомендаций (Strength of recommendation). При этом рекомендации, вытекающие из исследований I уровня, обозначаются как А, II уровня — В и т.д. Кроме того, к рекомендациям В относятся экстраполяции из исследований I категории доказательности, а рекомендации С строятся как на основании исследований III уровня доказательности, так и на экстраполяции данных исследований I и II уровня. Таким образом, рекомендации уровня А представляются вполне убедительными, так как опираются на веские доказательства, у рекомендаций уровня В — убедительность относительная, а для рекомендаций уровня С имеющихся доказательств недостаточно, но и эти рекомендации могут использоваться с учетом определенных обстоятельств. Положения, относимые к уровню D и Е, представляются доказанными недостаточно [2, II].
В настоящем обзоре была принята система оценки клинических исследований Canadian asthma consensus report (1999) [8]. При присвоении отдельным рекомендациям того или иного рейтингового уровня авторы опирались на мнение экспертов Великобритании и Канады [7, 18, 25].
Рекомендации по диагностике, оценке состояния больных и лечению бронхиальной астмы
Общие принципы лечения бронхиальной астмы в амбулаторных условиях
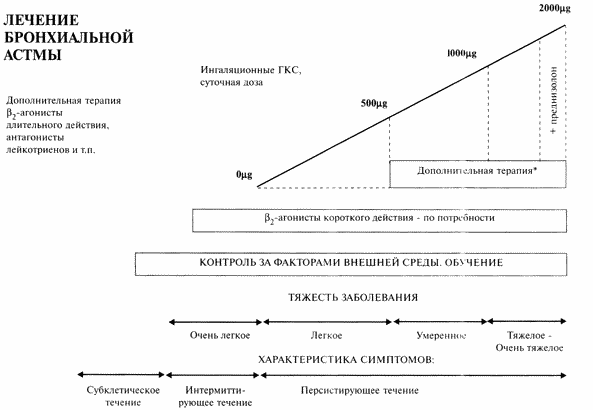
Бронхиальная астма характеризуется значительной вариабельностью тяжести течения. Поэтому для терапии бронхиальной астмы в конце 80-х гг. был предложен ступенчатый терапевтический подход, согласно которому каждой степени тяжести течения заболевания соответствует определенная схема лечения (рис. 1) [I].
Ступенчатый подход к лечению бронхиальной астмы
Первоначально было принято выделять четыре степени тяжести бронхиальной астмы (рис. 2) [ 1, 3]. Впоследствии показалось рациональным выделить группу больных с «очень тяжелым течением БА», т.е. тех, у кого адекватный контроль достигается только при применении пероральных глюкокортикостероидов (ГКС) [8]. К этой категории относят также пациентов с так называемой «трудной /тяжелой/ астмой» (аспириновый вариант астмы, ГКС-зависимая и ГКС-резистентная астма, лабильная астма) [10].
Общий алгоритм лечебного подхода к бронхиальной астме приведен на рис. 2. Он включает диагностический этап, выбор схемы первоначального лечения, подбор долговременной терапии заболевания и последующее наблюдение за больным. Так как бронхиальная астма является хроническим воспалительным заболеванием дыхательных путей [I], эффективность терапии оценивается не как полное излечение, а как адекватный контроль за течением заболевания, предотвращающий обострения ( табл. 1) [8]. Рис. 2
Алгоритм лечения бронхиальной астмы
Диагностика и клиническая оценка бронхиальной астмы
Для подтверждения диагноза бронхиальной астмы и оценки тяжести состояния у всех больных с явлениями бронхообструктивного синдрома следует проводить исследование функции внешнего дыхания (С) [25]. К диагностическим критериям, специфичным для бронхиальной астмы, относятся (D) [1, 3]:
- — увеличение ОФВ1, >12% (предпочтительнее >15%, -т.е. примерно 180 мл) через 15 мин после ингаляции бета2-агониста;
- — увеличение ОФВ1 >20% (около 250 мл) после 10-14 дней лечения преднизолоном;
- — значимая спонтанная вариабельность ОФВ1.
При оценке ОФВ1, и ПСВ следует ориентироваться на среднестатистические нормы для данной популяции, а в идеале — на индивидуальный лучший показатель данного больного, измеренный в период стабильного состояния (С) [З].
Когда проведение спирометрии или бронхопрово-кационного теста недоступны, можно оценить вариа-бельный характер бронхообструкции (> 20%) при многодневном измерении ПСВ в домашних условиях, что также может указывать на наличие бронхиальной астмы (В) [8].
Для установления диагноза бронхиальной астмы используют бронхопровокационный тест с метахолином (С) [8].
Бронхиальная астма и факторы внешней среды
В целом, тяжесть симптомов астмы коррелирует со степенью чувствительности больного к аллергенам [I], хотя у целого ряда пациентов аллергия не играет ведущей роли в течении заболевания. Следует помнить, что увеличение объема медикаментозной терапии не должно заменять предотвращение контактна больного с аллергенами и ирритантами (С) [I].
Больным астмой также следует избегать контакта с табачным дымом (С) [1] и строго воздерживаться от курения (В) [25].
Больным с астмой следует избегать высокой концентрации ирритантов во вдыхаемом воздухе (С) [8], но до сих пор не имеется достаточных данных об эффективности применения для этих целей увлажнителей и других средств очистки воздуха (С) [8].
Все взрослые больные с первично возникшей астмой должны проходить обследования для исключения профессионального характера заболевания (В) [5, 8].
Мониторинг и обучение больных бронхиальной астмой.
Обучение пациентов является обязательным компонентом лечения астмы (А) [З]. Целью обучения является контроль за течением заболевания и выбор правильного поведения больного в различных ситуациях, связанных с заболеванием. Программа обучения не должна строиться только на ознакомлении больных с соответствующей литературой (А), а обучение больных необходимо проводить при каждом личном контакте медицинских работников с пациентами (В) [8], что требует хорошего контакта между медицинским работником и обучаемым (С) [З].
Признаки контроля за течением астмы [8]
| Параметры | Их частота или характеристика |
| Дневные симптомы | 85% от индивидуального лучшего показателя |
| Дневные вариации ПСВ* | 1000 мкг/сут в пересчете на беклометазон дипропионат, показано проведение денситометрии, в том случае если у них имеются факторы риска остеопороза (С) [8]. Больные, регулярно принимающие ингаляционные ГКС, должны после ингаляций полоскать полость рта водой для предотвращения системной адсорбции препарата (А) [З]. Применение спейсера также снижает риск нежелательного действия ингаляционных ГКС (D) [1, З]. Бета2-агонисты короткого действия Бета2-агонисты короткого действия являются наиболее эффективными бронхолитическими средствами для купирования симптомов бронхиальной астмы (А) и профилактики астмы физического усилия (А) [3, 22]. Хотя применение бета2-агонистов короткого действия приводит к эффективному увеличению величины ПСВ (А) [18], эти препараты не должны рекомендоваться для постоянного применения в качестве базисной терапии (А) [I]. Наличие у больного потребности в ежедневном приеме бета2-агонистов является показанием к назначению противовоспалительной терапии (А) [1, З]. Если у больного бронхоспазм провоцируется физической нагрузкой, то до выполнения физических упражнений рекомендуется применять бета2-агонисты короткого действия (А) [I]. Например, сальбутамол более эффективен для предотвращения бронхоспазма, вызванного физической нагрузкой, чем хромогликат натрия (А) [7]. Пероральные бронхолитики следует рассматривать как препараты второго ряда после ингаляционных бронхолитиков (С) [З]. Бета2-агонисты длительного действия Применение бета2-агонистов длительного действия является альтернативой увеличения доз ингаляционных ГКС при недостаточном контроле за течением астмы [13, 23]. Эти лекарственные средства могут применяться в качестве дополнительной терапии при умеренном и тяжелом течении астмы (А) [3, 8]. Не рекомендуется применять бета2-агонисты длительного действия для купирования острых приступов астмы (за исключением формотерола) и применять эти лекарственные средства при отсутствии противовоспалительной терапии (В). На фоне применения бета2-агонистов длительного действия должен быть продолжен прием препаратов с коротким действием для купирования симптомов (В) [З]. У большинства больных, получавших сальметерол, удается достигнуть удовлетворительного контроля за течением БА при назначении его по 50 мкг дважды в сутки (В) [13]. Сальметерол вызывает значимую бронходилатацию в течение 12 ч; при назначении препарата в суточной дозе 100 мкг побочные эффекты не существенны, но при увеличении дозы их риск увеличивается (В) [13]. Применение сальметерола 2 раза в день более эффективно, чем использование препаратов короткого действия 4 раза в течение дня (А) [7]. Назначение сальметерола у больных с недостаточным контролем за течением БА может быть столь же эффективно, как увеличение дозы ингаляционных ГКС в 2 раза [23]. Антагонисты лейкотриеновых рецепторов Антагонисты лейкотриеновых рецепторов (АЛТ) являются альтернативой увеличения доз ингаляционных ГКС при недостаточном контроле за течением астмы. Эти лекарственные средства могут применяться совместно со средними и высокими дозами ингаляционных ГКС (А) [З]. Недостаточно данных, которые позволили бы отнести АЛТ к числу противовоспалительных препаратов первого выбора у больных бронхиальной астмой, однако у пациентов, которые не могут принимать ГКС, АЛТ являются препаратами выбора (D) [8]. Другим показанием к назначению АЛТ является аспириновый вариант бронхиальной астмы (D) [8]. Препараты хрома. Кромогликат натрия и недокромил могут применяться как альтернатива бета2-агонистам для предотвращения астмы физического усилия (А) [З]. Не существует свидетельств, на основании которых можно предпочесть недокромил хромогликату натрия или наоборот (А) [I]. Хотя недокромил более эффективен, чем плацебо, однако степень его эффективности не позволяет рекомендовать препарат в качестве средства первого ряда лечения БА (А), тем не менее у детей младше 12 лет и взрослых с легким течением астмы он может являться альтернативой низким дозам ингаляционных ГКС, не обладая нежелательными эффектами ГКС (А). Теофиллин. Теофиллин не должен применяться при бронхиальной астме в качестве препарата первого ряда (А) [З]. У пациентов с течением астмы, при котором средние дозы ингаляционных ГКС неэффективны, добавление к теофиллина лечению ГКС может улучшить контроль за течением астмы и сократить потребность в ГКС (В) [I]. Дозу теофиллина следует увеличивать постепенно путем титрации (С) [I]. Антихолинэргические средства. Препараты этой группы не рекомендуются в качестве препаратов первого ряда для лечения бронхиальной астмы, за исключением случаев толерантности к действию бета2-агонистов (С) [8]. Кетотифен не рекомендуется для лечения бронхиальной астмы (В) [8]. При лечении бронхиальной астмы ингаляционный путь доставки бронхолитиков и противовоспалительных препаратов является более предпочтительным, чем назначение этих лекарственных средств перорально или парентерально (А) [З]. В последние годы существенно расширился арсенал средств доставки ингаляционных препаратов. Условно принято выделять аэрозольный дозированный ингалятор (применяются со спейсером или без него), порошковые ингаляторы (турбухайлер, дискхайлер, циклохайлер и т.д.) и небулайзер. Существует алгоритм подбора больному адекватного средства доставки (С) [8]. Согласно этому алгоритму, первоначально больным астмой следует назначать лекарственные препараты в виде дозированных аэрозольных ингаляторов. Если при употреблении дозированных ингаляторов у больного возникают трудности, следует дополнительно применять спейсер большого объема (объем > 0,75 л). Если же и при использовании дозированного ингалятора со спейсером больной не справляется с техникой ингаляций или не может применять их в течение всего дня, то ему показано назначение препарата в виде порошкового ингалятора наиболее дешевой модели или дозированного аэрозольного ингалятора «легкое дыхание». Аэрозольный ингалятор со спейсером показан для всех возрастных групп, у пожилых больных и детей можно применять аэрозольный ингалятор со спейсером, оснащенным лицевой маской (В). При использовании любой системы доставки ингаляционных препаратов необходимо периодически оценивать технику ингаляции и проводить обучение больных (А) [З]. Применение ингаляционных ГКС через спейсер позволяет уменьшить риск кандидоза полости рта (А) [б]. При обострении бронхиальной астмы использование спейсера большого объема является эффективной альтернативой применению небулайзера, при этом удается в несколько (до 7-14) раз уменьшить дозы бронхо-литических средств (А) [7]. Аэрозольные ингаляторы со спейсером большого объема (>0,75 л) можно рекомендовать и при тяжелых обострениях астмы (А) [7]. Дозированные аэрозольные ингаляторы столь же эффективны, как порошковые ингаляторы (А), в том числе аутохаллер (А) [3, 21]. Лечение бронхиальной астмы в условиях стационара Признаком нестабильного течения БА на всех ее стадиях является увеличение потребности в ингаляционных бета2-агонистах (С), более частое, чем обычно, появление симптомов бронхообструкции и уменьшение величины ПСВ (А) [2, 8]. Пациенты, у которых величины ОФВ1 и ПСВ, измеренные до начала лечения, меньше 40% от индивидуального лучшего показателя (ИЛП) или должных величин (ПСВ 70% от должного, имеющие доступ к необходимым медикаментам, обладающие адекватной техникой ингаляции и получившие индивидуальный лечебный план, могут быть выписаны из стационара (D) [8]. Asthma is an illness with many variations in cause and severity. Many treatment options are available to control and reverse asthma symptoms. What’s the best treatment? It is important to provide more effective care for asthma from the point of view of evidence-based medicine. While the situations and outcomes varied-to some degree, the morbidity and resource utilization attributable to asthma can be strikingly reduced if moderate and severe asthmatics receive expert care источник |